Предвестники родов на 40 неделе: 40 неделя беременности: что происходит, предвестники родов у первородящих, шевеление плода
описание, особенности, нормы, рекомендации, противопоказания, что необходимо знать
Предвестники родовой активности — персональные ощущения, они зависят от индивидуальных особенностей организма. На 40 неделе беременность не считается переношенной. Допускается срок до 42 недель. Врач гинеколог проводит обследование и выявляет уровень готовности шейки к родам. Не нужно переживать раньше времени.
Вырабатывается достаточное количество гормона прогестерона. Он препятствует раннему прерыванию, не дает шейке раскрыться до срока. На поздних сроках прогестерон заменяют эстрогены, его противоположности. Когда эстрогены вырабатываются в большом количестве, происходит повышение эластичности шейки матки, влагалища, промежности. Когда количество эстрогенов в крови дорастает до необходимого уровня, начинается процесс рождения.
Содержание статьи
В течении всего срока у женщины происходят гормональные изменения.
Что такое предвестники родов
Разберемся, какие они, первые ласточки деторождения:
- Опущение живота.
 Происходит опущение головки ребенка вниз к тазовым костям. При поперечном или тазовом предлежании малыша опускание живота отсутствует. Так же этот момент может совпасть со схватками.
Происходит опущение головки ребенка вниз к тазовым костям. При поперечном или тазовом предлежании малыша опускание живота отсутствует. Так же этот момент может совпасть со схватками. - Отхождение слизистой пробки. Это выходит влагалищная слизь, предохранявшая вход во влагалище. Пробка может выйти сразу либо процесс растянется по времени на несколько дней и будет менее заметен.
- Отход амниотической жидкости. Околоплодные воды могут выйти все сразу. Либо допустимо подтекание бесцветной жидкости. В любом случае рекомендовано поставить в известность наблюдающего врача.
- Тянущие боли в пояснице. Возможно наступление сначала тренировочных схваток. Они не интенсивны и проходят самостоятельно. Если сокращения участились, сильные, интервал между ними сокращается, наступают роды.
- Снижение массы тела женщины. Это связано со снижением аппетита и частыми позывами в туалет. Возможен жидкий стул.
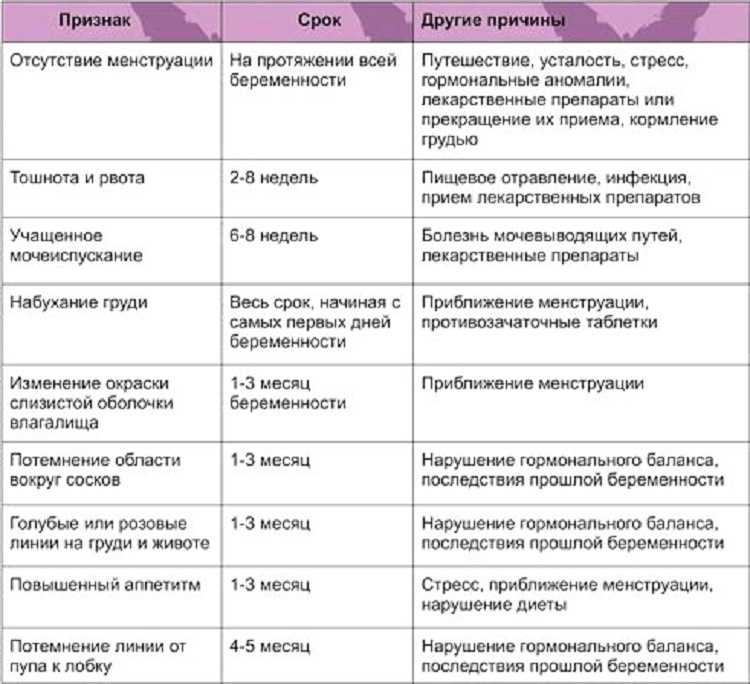
- Уменьшение двигательной активности плода. Матка более плотно охватывает подросший плод и малышу уже не хватает места для активного движения. Рекомендовано вести подсчет шевелению. Нормой считается более 10 движений за 12 часов.
Обратим внимание, что у повторнородящих такие признаки могут быть менее выражены. Ведь организм частично уже готов к родам. Тут возможно мгновенное начало родовой деятельности, гораздо быстрее первородящих.
Как определяется готов ли организм к деторождению
Для определения можно провести специальный тест. Для этого примите удобную позицию сидя, необходимо расслабиться. Заранее приготовьте часы. Пальцами раздражайте соски по 5 раз за минуту через каждые три минуты. Чтобы определить есть ли схватки, руки держите на лоне.
- Если появились маточные сокращения в течение трех минут и будут продолжаться за 10 минут не менее трех схваток — тест пройден, организм готов.
- Если реакция на стимуляцию есть, но родовая активность отсутствует, то ребенок просто не готов родиться, нужно еще подождать.

- Если сокращений матки нет, тест не пройден, возможно беременность склонна к перенашиванию.
Признаки перенашивания
- Снижается количество околоплодных вод.
- Шейка матки не созрела.
- В околоплодных водах нет сыровидной смазки.
- На УЗИ видны признаки старения плаценты.
- Амниотическая жидкость мутная от мекония.
Если при обследовании выяснилось, что при беременности 40 недель никаких признаков приближающихся родов нет. При этом все в порядке, плацентарный кровоток не нарушен, здоровье мамы и малыша в норме. Значит нужно подождать. Ребенок может родиться в любое время. Наслаждайтесь своим положением.
Записаться
Анализ крови
Услуга оказывается в
70 клиниках
– стоимость
от 260
до 1 900
руб
Записаться
Общий клинический анализ крови
Услуга оказывается в
88 клиниках
– стоимость
от 220
до 1 900
руб
Записаться
Ведение беременности
4 подуслуги
Услуга оказывается в
75 клиниках
– стоимость
от 22 600
до 490 000
руб
Записаться
Ведение беременности первый триместр
Услуга оказывается в
60 клиниках
– стоимость
от 2 900
до 490 000
руб
Записаться
Ведение беременности второй триместр
Услуга оказывается в
29 клиниках
– стоимость
от 1 820
до 81 700
руб
Записаться
Ведение беременности третий триместр
Услуга оказывается в
30 клиниках
– стоимость
от 2 100
до 56 650
руб
Записаться
Ведение многоплодной беременности
Услуга оказывается в
50 клиниках
– стоимость
от 40 000
до 490 000
руб
Показать все
Записаться
Консультация гинеколога
Услуга оказывается в
453 клиниках
– стоимость
от 400
до 11 700
руб
Гинеколог
1176 врачей
на сайте
Терапевт
798 врачей
на сайте
Городская больница № 32
Записаться
Инфекционная клиническая больница № 2
Записаться
Клиника Акушерства и гинекологии им. Снегирева ЦКБ с поликлиникой
Снегирева ЦКБ с поликлиникой
Записаться
Морозовская детская городская клиническая больница
Записаться
Больница № 1 клиническая им. Н.И. Пирогова
Записаться
- Читайте также:
9315
18 июня 2015
III триместр
Выделения на 37 неделе беременности
22912
18 июня 2015
III триместр
Болит низ живота на 37 неделе беременности
3996
18 июня 2015
III триместр
Боли в животе на 39 неделе беременности
21244
18 июня 2015
III триместр
Тянущие боли на 39 неделе беременности
22512
18 июня 2015
III триместр
Болят тазовые кости на 39 неделе беременности
88764
18 июня 2015
III триместр
Боли в промежности на 39 неделе беременности
38674
18 июня 2015
III триместр
Головные боли на 39 неделе беременности
12275
18 июня 2015
III триместр
Почему тянет спину на 40 неделе беременности
23715
18 июня 2015
III триместр
Тошнота и рвота на 40 неделе беременности
3724
18 июня 2015
III триместр
Выделения на 40 неделе беременности
11859
17 июня 2015
III триместр
Состояние матки на 35 неделе беременности
24558
17 июня 2015
III триместр
Отеки на 35 неделе беременности
19881
17 июня 2015
III триместр
Кровотечение на 35 неделе беременности
31127
17 июня 2015
III триместр
Часто каменеет живот на 35 неделе беременности
47521
17 июня 2015
III триместр
Интимная близость на 35 неделе беременности
Предвестники родов Энциклопедия Клиники ЭКО
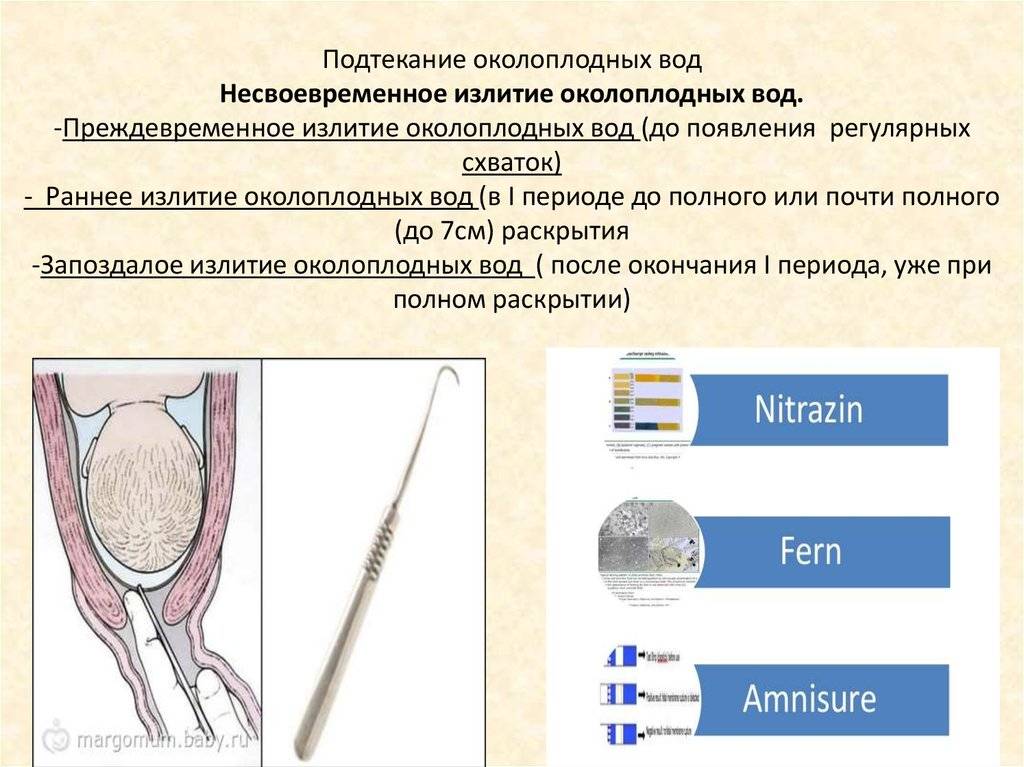
Когда пора ехать в роддом и как вести себя до приезда «скорой помощи», рассказывает доктор медицинских наук, ведущий научный сотрудник Научного центра акушерства, гинекологии и перинатологии РАМН Лариса Михайловна КОМИССАРОВА.
Когда пора ехать в роддом и как вести себя до приезда «скорой помощи», рассказывает доктор медицинских наук, ведущий научный сотрудник Научного центра акушерства, гинекологии и перинатологии РАМН Лариса Михайловна КОМИССАРОВА:
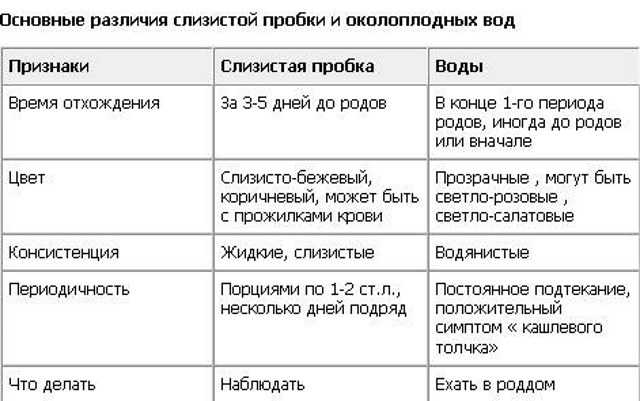
О приближающихся родах женщина может узнать примерно за неделю, если будет внимательно прислушиваться к своим ощущениям. В последние дни беременности ей становиться легче дышать, потому что давление матки на диафрагму ослабевает — ребенок немного смещается вниз, готовясь к появлению на свет. При этом живот будущей мамы слегка опускается. Предвестником родов являются и постоянные дискомфортные ощущения в пояснице, которые отчасти объясняются изменением положения плода. Многие женщины накануне рождения малыша начинают терять в весе. За 24-48 часов до родов у беременной появляются слизистые выделения, окрашенные кровью. Это канал шейки матки избавляется от своего содержимого, освобождая путь для малыша. Слабые сокращения матки, которые будущая мама привыкла чувствовать на протяжении всей, в последние дни учащаются и становятся более интенсивными. Иногда женщины принимают эти предвестники родов за схватки, которые возвещают о начале родов, и отправляются в больницу, а боли тем временем неожиданно затихают. Поэтому, почувствовав сокращения, не спешите вызывать «скорую помощь», а проследите за их динамикой в течение часа. О начале схваток говорит примерно такая картина: 40 секунд схватка — 20 минут пауза — 40 секунд схватка — 15 минут пауза — 40 секунд схватка — 15 минут пауза — 40 секунд схватка — 15 минут пауза. Простые сокращения не отличаются такой регулярностью. Во время схваток создается впечатление, что боль накатывает, как волна, -зарождается в середине спины, затем распространяется на бедра и как бы соединяется в области живота. При настоящей схватке матка приходит в тонус, и ее напряжение беременная может почувствовать, положив руку на живот. Убедившись, что роды начались, постарайтесь расслабиться: чем спокойнее вы будете, тем быстрее малыш появится на свет. Если женщина напряжена, шейка матки раскрывается медленно. Сосредоточьтесь на том, чтобы правильно дышать во время схватки: это необходимо для хорошего снабжения ребенка кислородом.
Иногда женщины принимают эти предвестники родов за схватки, которые возвещают о начале родов, и отправляются в больницу, а боли тем временем неожиданно затихают. Поэтому, почувствовав сокращения, не спешите вызывать «скорую помощь», а проследите за их динамикой в течение часа. О начале схваток говорит примерно такая картина: 40 секунд схватка — 20 минут пауза — 40 секунд схватка — 15 минут пауза — 40 секунд схватка — 15 минут пауза — 40 секунд схватка — 15 минут пауза. Простые сокращения не отличаются такой регулярностью. Во время схваток создается впечатление, что боль накатывает, как волна, -зарождается в середине спины, затем распространяется на бедра и как бы соединяется в области живота. При настоящей схватке матка приходит в тонус, и ее напряжение беременная может почувствовать, положив руку на живот. Убедившись, что роды начались, постарайтесь расслабиться: чем спокойнее вы будете, тем быстрее малыш появится на свет. Если женщина напряжена, шейка матки раскрывается медленно. Сосредоточьтесь на том, чтобы правильно дышать во время схватки: это необходимо для хорошего снабжения ребенка кислородом. Когда боль приближается, нужно дышать глубоко, делая полные вдохи и выдохи. Схватка началась — полностью расслабьтесь и дышите поверхностно, делая быстрые и ритмичные вдохи и выдохи. Схватка прошла — сделайте полный вдох животом и грудью и медленно выдохните. В перерывах между схватками — отдых и нормальное дыхание. Такие дыхательные упражнения даже способны уменьшить боль во время схватки. Поможет унять неприятные ощущения и потирание поясницы сверху вниз в крестцовой области. Поглаживание передней поверхности матки — попросту говоря, живота — тоже в какой-то мере снимает напряжение. Все это можно проделывать сидя, стоя, лежа или прохаживаясь по квартире — как вам удобно. Если проголодались, то можете подкрепиться, только пища должна быть легкой. Но не пытайтесь облегчить боль с помощью лекарств — они могут повредить малышу. Постепенно схватки становятся более продолжительными (до 1 минуты) и болезненными, а интервал между ними сокращается. Когда передышка составит 3-5 минут, пора отправляться в роддом.
Когда боль приближается, нужно дышать глубоко, делая полные вдохи и выдохи. Схватка началась — полностью расслабьтесь и дышите поверхностно, делая быстрые и ритмичные вдохи и выдохи. Схватка прошла — сделайте полный вдох животом и грудью и медленно выдохните. В перерывах между схватками — отдых и нормальное дыхание. Такие дыхательные упражнения даже способны уменьшить боль во время схватки. Поможет унять неприятные ощущения и потирание поясницы сверху вниз в крестцовой области. Поглаживание передней поверхности матки — попросту говоря, живота — тоже в какой-то мере снимает напряжение. Все это можно проделывать сидя, стоя, лежа или прохаживаясь по квартире — как вам удобно. Если проголодались, то можете подкрепиться, только пища должна быть легкой. Но не пытайтесь облегчить боль с помощью лекарств — они могут повредить малышу. Постепенно схватки становятся более продолжительными (до 1 минуты) и болезненными, а интервал между ними сокращается. Когда передышка составит 3-5 минут, пора отправляться в роддом. Если вы рожаете впервые, то ждать такого интервала придется довольно долго, ведь первые роды могут длиться 12-14 часов. У родящих повторно этот процесс протекает почти вдвое быстрее. Если отошли воды, нужно немедленно ехать в родильный дом. В норме воды изливаются после начала схваток, но иногда это происходит и до первых признаков родов. Обратите внимание на то, как выглядит излившаяся жидкость — это может оказаться важным для врача. Нормальные воды не имеют запаха, прозрачны, желтоватого цвета. Теперь к плоду, который остался без водной защиты, может легко проникнуть инфекция, поэтому будущей маме нужно надеть свежее белье и положить чистую прокладку. Отправляться в роддом следует на транспорте — ни в коем случае не пешком.
Если вы рожаете впервые, то ждать такого интервала придется довольно долго, ведь первые роды могут длиться 12-14 часов. У родящих повторно этот процесс протекает почти вдвое быстрее. Если отошли воды, нужно немедленно ехать в родильный дом. В норме воды изливаются после начала схваток, но иногда это происходит и до первых признаков родов. Обратите внимание на то, как выглядит излившаяся жидкость — это может оказаться важным для врача. Нормальные воды не имеют запаха, прозрачны, желтоватого цвета. Теперь к плоду, который остался без водной защиты, может легко проникнуть инфекция, поэтому будущей маме нужно надеть свежее белье и положить чистую прокладку. Отправляться в роддом следует на транспорте — ни в коем случае не пешком.
Родион ТАЛЬКОВ
Сделайте первый шаг — запишитесь на прием!
Контактный телефон
Необходимо заполнить поля:
Не правильно указаны поля:
Нажимая на кнопку, я принимаю условия соглашения.
Подкаст «The Birth Class Podcasts» в Apple Podcasts
41 выпуск
Не обычное обучение рождению ребенка. Знания – это сила подхода к лучшему родовому опыту. Обучение мам тому, как вернуть свое рождение, чтобы получить положительный и мощный опыт родов, которого они заслуживают. Ведет Лиззи Боллигер, яростная защитница родовспоможения и создательница Академии без лекарств.
41: Ешьте и рисуйте свою плаценту с Тессой Лоу
41: Поедание и приготовление плаценты с Тессой Лоу
Итак, вы слышали, что мамы едят свои плаценты в послеродовой период, но не знаете, с чего начать? Настройтесь на этот эпизод с нашим постоянным специалистом по плаценте, Тессой Лоу из Grace of Life Doula, чтобы узнать о ваших вариантах употребления плаценты и удивительных уникальных услугах, которые предлагает Тесса.
 Если вы не можете найти местного поставщика для обработки вашей плаценты, вы захотите прослушать этот эпизод в поисках решения!
Если вы не можете найти местного поставщика для обработки вашей плаценты, вы захотите прослушать этот эпизод в поисках решения!Найдите Тессу в Instagram @graceoflifedoula, чтобы узнать больше о ее услугах.
См. Примечания к шоу: https://www.fiercelizzie.com/podcast/39
Как всегда, большое спасибо за то, что подключились к подкасту The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост!
Присоединяйтесь к VIP MOM и получайте советы по рождению каждую неделю: https://www.fiercelizzie.com/vipmom
Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.fiercelizzie.com/unmedicatedacademy
40: Когда все негативно относятся к твоим немедикаментозным родам
40: Когда все негативно относятся к вашим немедикаментозным родам
Иногда, когда мы делимся своей целью немедикаментозных родов, это встречает такой негатив, настолько, что мамы будут молчать об этом, чтобы избежать неподдерживающих комментариев.
 Может быть, вы тоже их уже слышали? «О, просто подожди и увидишь». Или: «Вы передумаете, когда начнутся роды». Заставить вас начать сомневаться в своей способности родить или даже подтолкнуть к типичным вмешательствам, пытающимся заставить вас изменить свой план родов. Если это исходит от подруги мамы, вашей мамы, воспитателя или вашего партнера — послушайте, как можно бороться с этими негативными комментариями.
Может быть, вы тоже их уже слышали? «О, просто подожди и увидишь». Или: «Вы передумаете, когда начнутся роды». Заставить вас начать сомневаться в своей способности родить или даже подтолкнуть к типичным вмешательствам, пытающимся заставить вас изменить свой план родов. Если это исходит от подруги мамы, вашей мамы, воспитателя или вашего партнера — послушайте, как можно бороться с этими негативными комментариями.Смотрите заметки и ссылки на шоу: https://www.fiercelizzie.com/podcast/40
Как всегда, большое спасибо за то, что настроились на подкаст The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост! Наконец, скажи «привет»! по адресу: https://www.instagram.com/fiercelizzie/
Присоединяйтесь к VIP-мамам и получайте советы по родам каждую неделю: https://www.fiercelizzie.com/vipmom
Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.
 fiercelizzie.com/unmedicatedacademy
fiercelizzie.com/unmedicatedacademy39: Список исследований третьего этапа
39: Список исследований третьей стадии
В этом эпизоде мы рассмотрим определение послеродового кровотечения, а также некоторые доказательства и статистику по послеродовому кровотечению с питоцином и без него. Основная причина, по которой медицинские работники вмешиваются на третьем этапе, заключается в предотвращении послеродового кровотечения, но мы знаем, что активное ведение третьего этапа не является физиологическим, и поэтому оно не должно быть рутиной! Я также делюсь списком тем третьего этапа, которые необходимо изучить, чтобы вы чувствовали себя подготовленными и информированными, прежде чем идти в больницу.
См. Примечания к шоу: https://www.fiercelizzie.com/podcast/39
Как всегда, большое спасибо за то, что подключились к подкасту The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост! Наконец, скажи «привет»! по адресу: https://www.
 instagram.com/fiercelizzie/
instagram.com/fiercelizzie/Присоединяйтесь к VIP-мамам и получайте советы по родам каждую неделю: https://www.fiercelizzie.com/vipmom
Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.fiercelizzie.com/unmedicatedacademy
38: WTF — это мембранная зачистка
38: WTF — это чистка мембраны
У вас 40 недель или даже меньше, и ваш врач упоминает очистку мембраны. Но как WTF это? Что такое мембранная развертка? Почему мы это делаем? Насколько это эффективно? Каковы риски? И какое место менструация занимает при немедикаментозных и физиологических родах? В этом выпуске я рассказываю обо всех основах проведения анализа мембран, а также о причинах, по которым вам необходимо знать свое отношение к анализу мембран до того, как об этом расскажет ваш поставщик медицинских услуг.

См. Примечания к шоу: https://www.fiercelizzie.com/podcast/38
Как всегда, большое спасибо за то, что подключились к подкасту The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост! Наконец, скажи «привет»! по адресу: https://www.instagram.com/fiercelizzie/
Присоединяйтесь к VIP-мамам и получайте советы по родам каждую неделю: https://www.fiercelizzie.com/vipmom
Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.fiercelizzie.com/unmedicatedacademy
37: Платите за образование при рождении, доулу и ДРУГОЕ
37: Подготовка к родам, доула и ДРУГИЕ Оплачивается
Мамам во всем мире нужна дополнительная поддержка.
 И Be Her Village здесь, чтобы помочь. Be Her Village вложила почти 30 000 долларов в карманы родителей, чтобы иметь возможность приобрести дородовую, родовую и послеродовую поддержку и образование. Настройтесь на этот разговор с Кейтлин МакГрейс, основательницей Be Her Village, онлайн-реестра подарков, чтобы получить средства, необходимые для поддержки, которую вы хотите и заслуживаете.
И Be Her Village здесь, чтобы помочь. Be Her Village вложила почти 30 000 долларов в карманы родителей, чтобы иметь возможность приобрести дородовую, родовую и послеродовую поддержку и образование. Настройтесь на этот разговор с Кейтлин МакГрейс, основательницей Be Her Village, онлайн-реестра подарков, чтобы получить средства, необходимые для поддержки, которую вы хотите и заслуживаете.Создайте БЕСПЛАТНЫЙ реестр поддержки здесь: behervillage.com (Вы можете добавить Академию без лекарств!) настраиваюсь на подкаст The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост! Наконец, скажи «привет»! по адресу: https://www.instagram.com/fiercelizzie/
Присоединяйтесь к VIP-мамам и получайте советы по рождению каждую неделю: https://www.fiercelizzie.com/vipmom
Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.
 fiercelizzie.com/unmedicatedacademy
fiercelizzie.com/unmedicatedacademy36: Вопросы и ответы внутри нелекарственной академии
36: Вопросы и ответы Внутри нелекарственной академии
На этой неделе очередной выпуск вопросов и ответов. И вы получите краткий обзор поддержки внутри Академии без лекарств. Эти вопросы и ответы взяты непосредственно из нашего разговора о рождении на этой неделе в академии. Когда вы присоединяетесь к Немедикаментозной академии, вы получаете гораздо больше, чем просто курс родов, вы получаете поддержку от меня на протяжении всего пути с еженедельными вопросами и ответами и многим другим в нашем эксклюзивном сообществе.
Вопросы: хранение пуповинной крови, боль в бедре и умный отдых, лучшие варианты рецептов, массаж промежности, матрас для кроватки и воспитание новорожденных Как всегда, большое спасибо за то, что настроились на подкаст The Birth Class! Дайте мне знать, понравился ли вам подкаст, и если этот выпуск был вам полезен, обязательно сделайте скриншот этого выпуска и отметьте меня (@fiercelizzie), чтобы я мог сделать репост! Наконец, скажи «привет»! по адресу: https://www.
 instagram.com/fiercelizzie/
instagram.com/fiercelizzie/Узнайте больше о немедикаментозной академии, моем полном курсе родов для мам, которые хотят получить мощный и позитивный опыт родов в больнице: https://www.fiercelizzie.com/unmedicatedacademy
Примите участие в моем БЕСПЛАТНОМ уроке подготовки к родам сегодня! https://www.fiercelizzie.com/birthprepclass
Лучшие подкасты в сфере образования
Вам также может понравиться
Журнал Турецко-немецкой гинекологической ассоциации
Цель:
Основная цель состояла в том, чтобы выяснить, являются ли преждевременные роды независимым фактором риска переливания крови или продуктов крови в родовом или послеродовом периоде, рассматриваемым как показатель тяжелого акушерского кровотечения.
Материалы и методы:
В течение 9-месячного периода 216 неосложненных одноплодных родов были включены в поперечное исследование после исключения тяжелой патологии матери и плода, такой как хориоамнионит, и использования лекарств, включая токолитики. Материнские и неонатальные данные оценивались и сравнивались при недоношенных (между 24 0/7–36 6/7 нед гестации) и доношенных (между 37 0/7–41 6/7 нед гестации) родах. Первичными и вторичными результатами были потребность в переливании крови или продуктов крови до выписки и изменение уровня гемоглобина и гематокрита от исходного уровня до 6 часов после родов, соответственно. Были построены модели логистической регрессии для оценки влияния преждевременных родов на первичный исход.
Материнские и неонатальные данные оценивались и сравнивались при недоношенных (между 24 0/7–36 6/7 нед гестации) и доношенных (между 37 0/7–41 6/7 нед гестации) родах. Первичными и вторичными результатами были потребность в переливании крови или продуктов крови до выписки и изменение уровня гемоглобина и гематокрита от исходного уровня до 6 часов после родов, соответственно. Были построены модели логистической регрессии для оценки влияния преждевременных родов на первичный исход.
Результаты:
Было 90 (41,7%) преждевременных родов с общей частотой кесарева сечения 77,8%. Преждевременные роды не были независимым фактором риска для основного исхода, когда путь родоразрешения, индекс массы тела матери, антенатальное введение стероидов и исходное (при поступлении) количество тромбоцитов и лейкоцитов контролировались [скорректированное отношение рисков, 2,46; 95% доверительный интервал (ДИ), 0,69-8,77; р=0,16]. Анализ подгрупп, включая кесарево сечение, показал аналогичный результат (скорректированное отношение рисков 1,65; 9). 5% ДИ, 0,42-6,48; р=0,47). Вторичные исходы, в том числе снижение средних или процентных значений показателей гемоглобина и гематокрита, также были сходными в группах недоношенных и доношенных, как после вагинальных родов, так и после кесарева сечения (для всех сравнений р>0,05).
5% ДИ, 0,42-6,48; р=0,47). Вторичные исходы, в том числе снижение средних или процентных значений показателей гемоглобина и гематокрита, также были сходными в группах недоношенных и доношенных, как после вагинальных родов, так и после кесарева сечения (для всех сравнений р>0,05).
Заключение:
Преждевременные роды не связаны независимо с увеличением потребности в переливании крови или снижением значений гемоглобина и гематокрита после неосложненных в других отношениях вагинальных или кесаревых сечений одноплодных родов.
Ключевые слова: Преждевременные роды, послеродовое кровотечение, кесарево сечение, вагинальные роды
Введение
Интранатальное кровотечение и послеродовое кровотечение (PPB) являются одними из наиболее частых причин материнской смертности (1). Интранатальное кровотечение — это кровотечение, которое происходит во время родов, в частности, из-за разрыва матки, приращения плаценты и других, тогда как PPB относится к геморрагическим состояниям, возникающим после родов, таким как атония матки, травмы половых путей и другие причины. Обычно используемые прокси для PPB включают необходимость переливания крови, развитие признаков гиповолемии или послеродовое снижение гематокрита более чем на 10% (2). Материнскую смертность, связанную с интранатальным кровотечением и ППБ, можно предотвратить путем проведения соответствующих медицинских мероприятий. Поэтому важно определить факторы риска интранатального кровотечения и ПРК, чтобы беременные из группы риска могли родоразрешены под надлежащим наблюдением, предпочтительно в третичных условиях (3).
Обычно используемые прокси для PPB включают необходимость переливания крови, развитие признаков гиповолемии или послеродовое снижение гематокрита более чем на 10% (2). Материнскую смертность, связанную с интранатальным кровотечением и ППБ, можно предотвратить путем проведения соответствующих медицинских мероприятий. Поэтому важно определить факторы риска интранатального кровотечения и ПРК, чтобы беременные из группы риска могли родоразрешены под надлежащим наблюдением, предпочтительно в третичных условиях (3).
Некоторые факторы риска, связанные с интранатальным кровотечением и ППБ, были выявлены в предыдущих исследованиях, при этом кесарево сечение стало основным фактором риска, с более высокой заболеваемостью по сравнению с вагинальными родами (4,5). Многоплодная беременность и общая анестезия были определены как основные факторы риска ППБ после кесарева сечения (6). Хотя были определены некоторые другие факторы риска (7), предсказать ППБ обычно невозможно (8).
В последнее время отмечается увеличение частоты интранатальных и послеродовых кровотечений (9).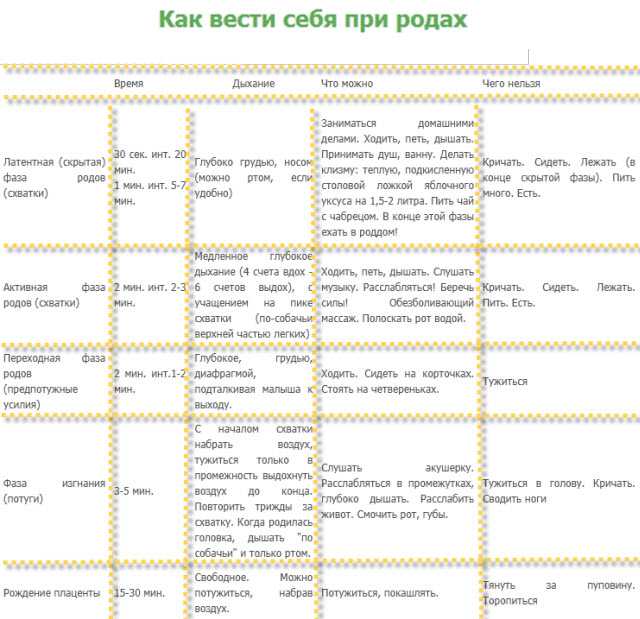 Факторы риска, которые могут вызвать увеличение частоты кровоизлияний, изучаются. Увеличение частоты послеродовых кровотечений не объясняется изменением профиля риска у женщин, например, при кесаревом сечении, у женщин в возрасте 35 лет и старше, при переношенной беременности или у новорожденных с большим весом для гестационного возраста (10).
Факторы риска, которые могут вызвать увеличение частоты кровоизлияний, изучаются. Увеличение частоты послеродовых кровотечений не объясняется изменением профиля риска у женщин, например, при кесаревом сечении, у женщин в возрасте 35 лет и старше, при переношенной беременности или у новорожденных с большим весом для гестационного возраста (10).
Преждевременные роды обычно определяются как роды до 37 полных недель беременности. Инфицирование матери, неблагоприятные неонатальные исходы и госпитализация в отделение интенсивной терапии чаще встречаются при ранних преждевременных родах (11). Учитывая риск ППБ при преждевременных родах путем кесарева сечения, можно ожидать, что эти риски будут выше при кесаревом сечении, независимо от типа разреза на матке. Таким образом, лечение материнских осложнений после ранних преждевременных родов может иметь важное значение. Недавние данные также показывают, что относительно высокие показатели преждевременных родов во всем мире не снизились, несмотря на симптоматическое лечение (12). Неизвестно, способствует ли эта глобальная частота преждевременных родов, составляющая около 11%, увеличению частоты ППБ. С физиологической точки зрения можно предположить, что преждевременные роды связаны с повышенным маточным кровотечением. Нижний сегмент матки сформирован не полностью, и чувствительность к окситоциновым рецепторам может быть относительно низкой в недоношенной матке (13).
Неизвестно, способствует ли эта глобальная частота преждевременных родов, составляющая около 11%, увеличению частоты ППБ. С физиологической точки зрения можно предположить, что преждевременные роды связаны с повышенным маточным кровотечением. Нижний сегмент матки сформирован не полностью, и чувствительность к окситоциновым рецепторам может быть относительно низкой в недоношенной матке (13).
Принимая во внимание эти особенности, мы предположили, что преждевременные роды являются фактором риска увеличения частоты интранатальных кровотечений и раннего ППБ. Чтобы проверить эту гипотезу, мы разработали кросс-секционное исследование для сравнения интранатальных кровотечений и PPB при недоношенных и доношенных беременностях, стратифицированных по вагинальным родам и кесареву сечению, с первичным исходом, определяемым как потребность в переливании крови или продуктов крови.
Материалы и методы
Протокол исследования был одобрен Местным комитетом по этике Университета Сулеймана Демиреля (номер утверждения: 157, дата: 22. 05.2020), и перед включением было получено информированное согласие участников. Исследование проводилось в соответствии с этическими стандартами, описанными в соответствующей версии 1975 Хельсинкская декларация, пересмотренная в 2013 г. Роды в срок от 24 0/7 до 41 6/7 недель беременности в одном третичном отделении акушерства и гинекологии в течение 9-месячного периода (с 1 марта 2020 г. по 30 ноября 2020 г.) включены в поперечное исследование дизайна. Гестационный возраст рассчитывался на основе последнего менструального цикла (ПММ), подтвержденного длиной макушки-крестца (КТР) в первом триместре, и это корректировалось соответствующим образом, если ПМП и датировка по КТР отличались более чем на два дня.
05.2020), и перед включением было получено информированное согласие участников. Исследование проводилось в соответствии с этическими стандартами, описанными в соответствующей версии 1975 Хельсинкская декларация, пересмотренная в 2013 г. Роды в срок от 24 0/7 до 41 6/7 недель беременности в одном третичном отделении акушерства и гинекологии в течение 9-месячного периода (с 1 марта 2020 г. по 30 ноября 2020 г.) включены в поперечное исследование дизайна. Гестационный возраст рассчитывался на основе последнего менструального цикла (ПММ), подтвержденного длиной макушки-крестца (КТР) в первом триместре, и это корректировалось соответствующим образом, если ПМП и датировка по КТР отличались более чем на два дня.
Критериями исключения были: 1) многоплодная беременность; 2) преэклампсия и ее осложнения, включая гемолиз, повышение уровня ферментов печени и синдром низкого уровня тромбоцитов; 3) материнская заболеваемость, включая тромбофилию, заболевания печени или почек; 4) кровотечение в третьем триместре, включая диагноз предлежания плаценты или отслойки плаценты; 5) сонографическая диагностика лейомиомы >1 см в диаметре при беременности; 6) применение ацетилсалициловой кислоты в течение семи дней до родов; 7) применение антикоагулянтов в течение 24 часов до родов; 8) токолиз в течение 12 часов после родов; 9) осложненные роды, включая инструментальные вагинальные роды, разрывы шейки матки и разрыв матки; 10) ненизкие поперечные разрезы на матке, в том числе вертикальные разрезы; и 11) потребность в лечении матери антибиотиками при подозрении или подтвержденном хориоамнионите.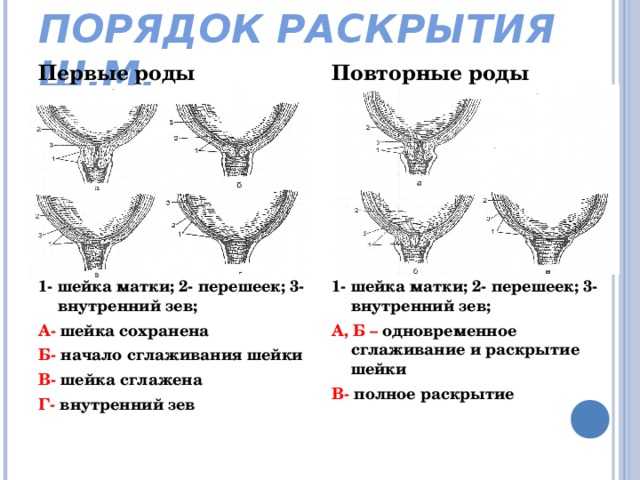
Преждевременные роды были диагностированы, когда прогрессирующее раскрытие и/или сглаживание шейки матки при осмотре шейки матки сопровождалось регулярными сокращениями матки, выявляемыми при наружной токодинамометрии. Нифедипин был предпочтительным препаратом для токолиза в условиях исследования, с ограниченным использованием индометацина в отдельных случаях (в течение 48 часов) или комбинированного токолитического лечения не предпринимались попытки.
Внутримышечное введение бетаметазона матери (12 мг каждые 24 часа) было запланировано при предполагаемых преждевременных родах кесарево сечение. В зависимости от усмотрения анестезиолога внутрисосудистое введение метилэргоновина малеата, разбавленного физиологическим раствором до объема 5 мл, в течение 30-60 секунд проводилось только при некоторых операциях кесарева сечения. В соответствии с установленным протоколом, бригада неонатологов брала пробы артериальной крови из пуповины сразу после рождения, особенно для измерения pH.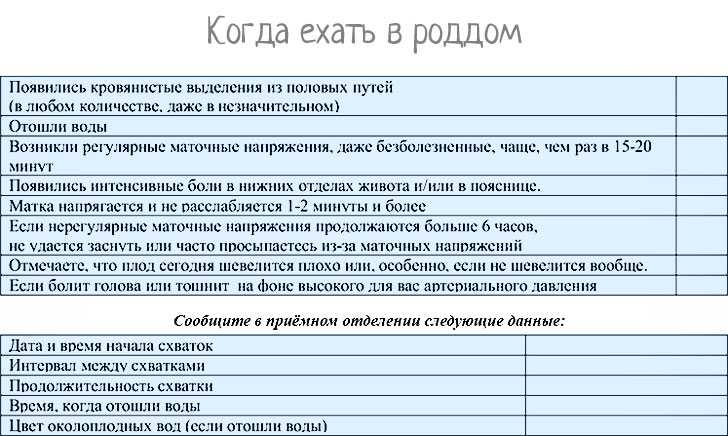 Всем женщинам в послеродовом периоде начато введение окситоцина (Synpitan fort, Deva Holding, Стамбул) в виде инфузии от 5 до 10 МЕ в 500 мл физиологического раствора до перевода в стационарное лечение из операционной или родильного отделения.
Всем женщинам в послеродовом периоде начато введение окситоцина (Synpitan fort, Deva Holding, Стамбул) в виде инфузии от 5 до 10 МЕ в 500 мл физиологического раствора до перевода в стационарное лечение из операционной или родильного отделения.
Послеродовое наблюдение включало оценку основных показателей жизнедеятельности, тонуса матки, послеродовое вагинальное кровотечение и раннее передвижение с физикальным обследованием нижних конечностей и молочных желез. Всем женщинам было рекомендовано давать исключительно грудное вскармливание в рамках инициативы больниц, доброжелательных к ребенку. На 6-м часу после родов у матери был взят образец крови и отправлен на общий анализ крови. Чулки для нижних конечностей использовались при кесаревом сечении и вагинальных родах в течение как минимум 48 часов после родов. Оценка риска тромбоэмболических осложнений проводилась в послеродовом периоде, а фармакологическая тромбопрофилактика низкими дозами производных гепарина с низкой молекулярной массой начиналась >6 часов и >12 часов после вагинальных неосложненных родов и кесарева сечения, соответственно, у женщин из группы риска.
Поиск данных был проведен одним из исследователей (Ю.К.Т.). Во-первых, регистрировали способ родоразрешения (вагинальный или абдоминальный путем кесарева сечения) и преждевременные или срочные роды (определяемые как роды между 24 0/7–36 6/7 и 37 0/7–41 6/7 недель беременности соответственно). . Также были получены демографические данные и акушерский анамнез (тяжесть, паритет, аборт, предыдущее кесарево сечение, интервал между беременностями). Индекс массы тела матери (ИМТ) при поступлении в родильное отделение рассчитывали как отношение массы тела (кг) к квадрату роста (м 2 ). Интранатальные и родовые характеристики включали гестационный возраст на момент родов, способ родоразрешения (вагинальные/кесарево сечение), тип анестезии в группе кесарева сечения, применение окситоцина в послеродовом периоде и кумулятивную дозу, исходный уровень дородового периода (при поступлении в родильное отделение) и послеродовой период (на 6-м часу). ) полные параметры клеток крови, включая уровень гемоглобина, гематокрит, количество тромбоцитов и лейкоцитов, а также переливание крови или продуктов крови. Система клеточного анализа Beckman Coulter UniCel DxH 800 Coulter использовалась для оценки параметров крови со средним коэффициентом вариации 0,74%, 1,78% и 1,45% для измерения гемоглобина, количества тромбоцитов и количества лейкоцитов, соответственно. Также регистрировали массу тела при рождении, баллы по шкале Апгар (на 1-й, 5-й и 10-й минутах) и значение pH артерии пуповины в течение 5 минут после родов.
Система клеточного анализа Beckman Coulter UniCel DxH 800 Coulter использовалась для оценки параметров крови со средним коэффициентом вариации 0,74%, 1,78% и 1,45% для измерения гемоглобина, количества тромбоцитов и количества лейкоцитов, соответственно. Также регистрировали массу тела при рождении, баллы по шкале Апгар (на 1-й, 5-й и 10-й минутах) и значение pH артерии пуповины в течение 5 минут после родов.
Первичным критерием исхода была потребность в переливании крови или продуктов крови в родовом или послеродовом периоде до выписки, что использовалось в качестве косвенного показателя тяжелого ППБ. Вторичные результаты включали изменение уровня гемоглобина и гематокрита от исходного уровня до 6-го часа после родов.
Статистический анализ
Данные были выражены как среднее значение ± стандартное отклонение для непрерывных данных или частоты (n) с процентами (%) для категорийных данных. Критерий Шапиро-Уилка использовался для проверки нормальности данных. Для сравнения непрерывных переменных использовался t-критерий Стьюдента или U-критерий Манна-Уитни, тогда как критерий хи-квадрат и точный критерий Фишера использовались для сравнения категорийных данных. Апостериорный анализ мощности был выполнен для оценки статистической мощности одномерных сравнений для основного критерия исхода. Чтобы выявить независимое влияние преждевременных родов на первичный исход (т. е. потребность в переливании крови), была использована логистическая регрессия с подходом обратного пошагового отбора с контролем параметров со значительными различиями при одномерных сравнениях. Значение p менее 0,05 считалось статистически значимым во всех анализах.
Для сравнения непрерывных переменных использовался t-критерий Стьюдента или U-критерий Манна-Уитни, тогда как критерий хи-квадрат и точный критерий Фишера использовались для сравнения категорийных данных. Апостериорный анализ мощности был выполнен для оценки статистической мощности одномерных сравнений для основного критерия исхода. Чтобы выявить независимое влияние преждевременных родов на первичный исход (т. е. потребность в переливании крови), была использована логистическая регрессия с подходом обратного пошагового отбора с контролем параметров со значительными различиями при одномерных сравнениях. Значение p менее 0,05 считалось статистически значимым во всех анализах.
Результаты
После исключения для анализа были доступны 216 женщин. У 90 (41,7%) и 126 (58,3%) включенных женщин роды были преждевременными и доношенными соответственно. Частота кесарева сечения во всей группе составила 77,8% (168/216).
Поскольку основным фактором, определяющим послеродовую кровопотерю, является путь родоразрешения, данные вагинальных родов и кесарева сечения оценивались отдельно. В таблице 1 показано сравнение демографических характеристик матери, акушерских и неонатальных данных при преждевременных и срочных родах, стратифицированных по способу родоразрешения. Средний возраст матери, степень тяжести, паритет и интервал между беременностями были одинаковыми при преждевременных и срочных родах, независимо от пути родоразрешения (таблица 1). Средний ИМТ был выше при доношенных вагинальных родах по сравнению с таковым при преждевременных родах (p=0,03, таблица 1).
В таблице 1 показано сравнение демографических характеристик матери, акушерских и неонатальных данных при преждевременных и срочных родах, стратифицированных по способу родоразрешения. Средний возраст матери, степень тяжести, паритет и интервал между беременностями были одинаковыми при преждевременных и срочных родах, независимо от пути родоразрешения (таблица 1). Средний ИМТ был выше при доношенных вагинальных родах по сравнению с таковым при преждевременных родах (p=0,03, таблица 1).
Как и ожидалось, антенатальное введение кортикостероидов было более частым, а средний гестационный возраст при родах и масса тела при рождении были ниже у недоношенных детей как при вагинальных родах, так и при кесаревом сечении (табл. 1. Регионарная анестезия при кесаревом сечении использовалась чаще (p =0,07) в срок (51/97, 52,6%) по сравнению с преждевременными родами (22/71, 31%), что, вероятно, отражается в более низких средних баллах по шкале Апгар у недоношенных детей из-за эффектов недоношенности и общей анестезии (таблица 1). Ни одна женщина, родившая естественным путем, не подвергалась регионарной анестезии.
Ни одна женщина, родившая естественным путем, не подвергалась регионарной анестезии.
В таблице 2 приведены результаты сравнения переменных результатов при преждевременной и доношенной беременности, стратифицированных по путям родоразрешения. Число лейкоцитов при поступлении было выше перед преждевременными родами как при вагинальном (13,43±5,37 x10 3 /мкл против 10,16±2,88 x10 3 /мкл, p=0,009), так и при абдоминальном (11,27±4,05 x10 3) способе родоразрешения /мкл по сравнению с 10,09±2,66 x10 3 /мкл, р=0,02). Женщины, родившие раньше срока, имели более высокое количество тромбоцитов при поступлении (p = 0,04) по сравнению с женщинами, родившими в срок (таблица 1).
Первичный критерий исхода (потребность в переливании крови или продуктов крови) был одинаковым для недоношенных и доношенных групп (таблица 1). Вторичные результаты, такие как снижение средних или процентных значений гемоглобина и показателей гематокрита после родов, существенно не различались между группами (таблица 2). Изменение количества тромбоцитов происходило по аналогичной схеме без существенных различий после преждевременных или срочных родов (таблица 2).
Изменение количества тромбоцитов происходило по аналогичной схеме без существенных различий после преждевременных или срочных родов (таблица 2).
Апостериорный анализ мощности показал мощность 23,1% и 28,0% для кесарева сечения и родов через естественные родовые пути, соответственно, для выявления значимой разницы первичного исхода при преждевременных и доношенных родах при значении альфа 0,05.
Модель логистической регрессии, которая включала путь родов, ИМТ матери, антенатальное введение стероидов и исходное количество тромбоцитов и лейкоцитов в качестве ковариант, показала, что преждевременные роды не были независимым фактором риска (p = 0,16) для переменной исхода [скорректированный риск отношение, 2,46 и 95% доверительный интервал (ДИ), 0,69-8,77]. Когда кесарево сечение оценивали отдельно (n=168) в дополнительной модели логистической регрессии с параметрами, аналогичными контрольным для использования регионарной анестезии, были получены сопоставимые результаты без значительного влияния преждевременных родов (p=0,47) на первичный исход с скорректированный коэффициент риска 1,65 (95% ДИ, 0,42-6,48).
Обсуждение
Настоящее исследование показало, что после исключения или контроля воздействия возможных основных факторов риска, которые могут вызвать интранатальное и послеродовое кровотечение, преждевременные роды не были фактором риска увеличения интранатального кровотечения и раннего ПП, когда это требовалось. для переливания крови или продуктов крови до момента выписки. Этот результат сохранялся, когда в регрессионные модели включались кофакторы, такие как ИМТ матери, антенатальное введение стероидов и тип анестезии. Наши данные также не выявили существенных различий между преждевременными и доношенными родами с учетом изменения значений гемоглобина и гематокрита после вагинальных родов или кесарева сечения при отдельном анализе.
В популяционном когортном исследовании, включавшем более 8,5 миллионов родов в США, пожилой (>35 лет) возраст матери, многоплодная беременность, лейомиома, преэклампсия, хориоамнионит, предлежание или отслойка плаценты, разрыв шейки матки, разрыв матки, инструментальное вагинальные роды и кесарево сечение были значительными факторами риска ППБ (7). В этом анализе (7) преждевременные роды не рассматривались как фактор риска, хотя данные об увеличении родов, типе обезболивания или анестезии и ИМТ отсутствовали. Еще одно исследование из Тибета с меньшим числом участников (n=479).6) выявили сходные факторы риска, включая пожилой возраст матери, кесарево сечение, макросомию и наличие неонатальной асфиксии (14). Гестационный возраст был стратифицирован как 40 недель беременности, что выявило одинаковый процент в группах PPB и без PPB. Интересно, что предыдущие (но не настоящие) преждевременные роды были связаны с 2,6-кратным увеличением риска PPB в модели логистической регрессии. Это было объяснено возможным сосуществованием осложнений беременности с преждевременными родами, которые могут привести к повреждению эндометрия и ППБ при последующих беременностях (14).
В этом анализе (7) преждевременные роды не рассматривались как фактор риска, хотя данные об увеличении родов, типе обезболивания или анестезии и ИМТ отсутствовали. Еще одно исследование из Тибета с меньшим числом участников (n=479).6) выявили сходные факторы риска, включая пожилой возраст матери, кесарево сечение, макросомию и наличие неонатальной асфиксии (14). Гестационный возраст был стратифицирован как 40 недель беременности, что выявило одинаковый процент в группах PPB и без PPB. Интересно, что предыдущие (но не настоящие) преждевременные роды были связаны с 2,6-кратным увеличением риска PPB в модели логистической регрессии. Это было объяснено возможным сосуществованием осложнений беременности с преждевременными родами, которые могут привести к повреждению эндометрия и ППБ при последующих беременностях (14).
В некоторых исследованиях оценивали вагинальные роды и кесарево сечение, аналогично нашему дизайну. В исследовании, в котором использовались регрессионные модели для всех родов, а второе исследование ограничивалось вагинальными родами, преждевременные роды не были связаны с ППБ (15). Недавнее исследование случай-контроль (16), направленное на выявление факторов риска релапаротомии из-за внутрибрюшного кровотечения после кесарева сечения, выявило значительно более высокую частоту преждевременных родов
Недавнее исследование случай-контроль (16), направленное на выявление факторов риска релапаротомии из-за внутрибрюшного кровотечения после кесарева сечения, выявило значительно более высокую частоту преждевременных родов
Механизмы, ведущие к преждевременным родам, преждевременному разрыву плодных оболочек и цервикальному недостаточность может быть связана с предшествующим хориодецидуальным воспалением (17). Таким образом, теоретически преждевременные роды можно предотвратить с помощью эффективного лечения хориодецидуального воспаления. Хотя в нашем исследовании исключались наличие материнской инфекции и признаки хориоамнионита, предродовое количество лейкоцитов при преждевременных родах было выше, чем при доношенных беременностях. Ранее было показано, что повышенное количество лейкоцитов у матери позволяет выявить пациенток с внутриутробной инфекцией и неблагоприятными перинатальными исходами у женщин с преждевременными родами и интактными плодными оболочками (18).
В целом эти результаты подтверждают связь между субклиническим внутриутробным воспалением и преждевременными родами. Среднее количество тромбоцитов было выше до и после преждевременных вагинальных родов. Это соответствует снижению количества тромбоцитов на протяжении всей беременности, начиная с первого триместра (19). В недавнем исследовании, оценивающем траектории количества тромбоцитов во время беременности, было очевидно снижение уровня тромбоцитов на протяжении всей беременности с надиром, приходящимся на 1-й день после родов (20). Наши данные также подтверждают относительное снижение количества тромбоцитов по мере увеличения срока беременности. Причина, по которой это изменение не было значимым при кесаревом сечении, вероятно, связана с более ранним средним гестационным возрастом при родах (и, следовательно, временем забора крови для подсчета тромбоцитов) в группе вагинальных родов (219).против 235 дней).
Среднее количество тромбоцитов было выше до и после преждевременных вагинальных родов. Это соответствует снижению количества тромбоцитов на протяжении всей беременности, начиная с первого триместра (19). В недавнем исследовании, оценивающем траектории количества тромбоцитов во время беременности, было очевидно снижение уровня тромбоцитов на протяжении всей беременности с надиром, приходящимся на 1-й день после родов (20). Наши данные также подтверждают относительное снижение количества тромбоцитов по мере увеличения срока беременности. Причина, по которой это изменение не было значимым при кесаревом сечении, вероятно, связана с более ранним средним гестационным возрастом при родах (и, следовательно, временем забора крови для подсчета тромбоцитов) в группе вагинальных родов (219).против 235 дней).
Кесарево сечение связано с повышенной частотой материнских осложнений, включая PPB, венозную тромбоэмболию, эмболию околоплодными водами, другие хирургические патологии и осложнения анестезии, по сравнению с вагинальными родами (21). Однако есть некоторые противоречивые данные о том, увеличивает ли кесарево сечение риск ППБ. Хотя в некоторых исследованиях (14, 22) кесарево сечение в анамнезе и экстренное кесарево сечение были признаны факторами риска тяжелого ППБ, некоторые эпидемиологические данные не выявили прямой связи между кесаревым сечением и ППБ (23). В нашем исследовании ни одна из женщин, родивших вагинально в срок, не нуждалась в переливании крови. Тем не менее, мы не можем давать дальнейшие комментарии по этому вопросу, так как наше исследование не было направлено в первую очередь на выявление различий при вагинальных родах и кесаревом сечении.
Однако есть некоторые противоречивые данные о том, увеличивает ли кесарево сечение риск ППБ. Хотя в некоторых исследованиях (14, 22) кесарево сечение в анамнезе и экстренное кесарево сечение были признаны факторами риска тяжелого ППБ, некоторые эпидемиологические данные не выявили прямой связи между кесаревым сечением и ППБ (23). В нашем исследовании ни одна из женщин, родивших вагинально в срок, не нуждалась в переливании крови. Тем не менее, мы не можем давать дальнейшие комментарии по этому вопросу, так как наше исследование не было направлено в первую очередь на выявление различий при вагинальных родах и кесаревом сечении.
Ограничения исследования
Ограничения включают относительно небольшой размер выборки после многочисленных исключений для уточнения данных. Мы не смогли стратифицировать роды с учетом гестационного возраста, например, ранние (
). Поскольку наши результаты были отрицательными, расчетная постфактум мощность также была относительно низкой, что не следует напрямую ошибочно интерпретировать как исследование, имеющее неадекватную мощность. Несмотря на эти ограничения , настоящий дизайн предоставляет уточненные данные о неосложненных одноплодных беременностях со строгими критериями исключения.Еще одним преимуществом был перекрестный набор субъектов во время поступления в больницу с продольным наблюдением до выписки в режиме наблюдения.Частота преждевременных родов и кесарева сечения была высокий из-за третичных характеристик исследуемого участка
Несмотря на эти ограничения , настоящий дизайн предоставляет уточненные данные о неосложненных одноплодных беременностях со строгими критериями исключения.Еще одним преимуществом был перекрестный набор субъектов во время поступления в больницу с продольным наблюдением до выписки в режиме наблюдения.Частота преждевременных родов и кесарева сечения была высокий из-за третичных характеристик исследуемого участка
Заключение
Преждевременные роды не были независимым предиктором тяжелого интранатального кровотечения и раннего ППБ при неосложненной беременности, когда были исключены и проконтролированы несколько искажающих факторов. Таким образом, клиницисты могут учитывать другие факторы риска ППБ при неосложненной беременности, независимо от гестационного возраста на момент родов.
Утверждение этического комитета: протокол исследования был одобрен локальным этическим комитетом Университета Сулеймана Демиреля (номер утверждения: 157, дата: 22.05.2020).
Информированное согласие: было получено информированное согласие.
