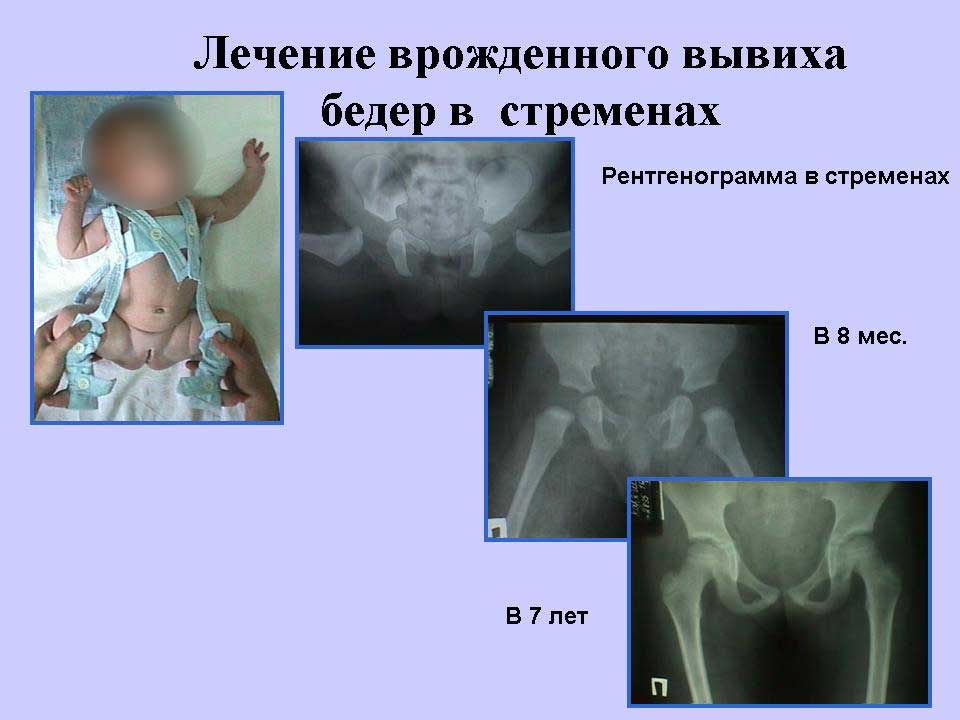
Подвывих бедра у новорожденных: Врожденный вывих бедра и дисплазия
Врожденный вывих бедра и дисплазия
Подтверждаю
Подробнее
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Врожденный вывих бедра…
Маловодие у беременных
Многоплодная беременность
Тазовое предлежание плода
Анемия беременных
9882
06 Сентября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Врожденный вывих бедра и дисплазия: причины появления, симптомы, диагностика и способы лечения.
Определение
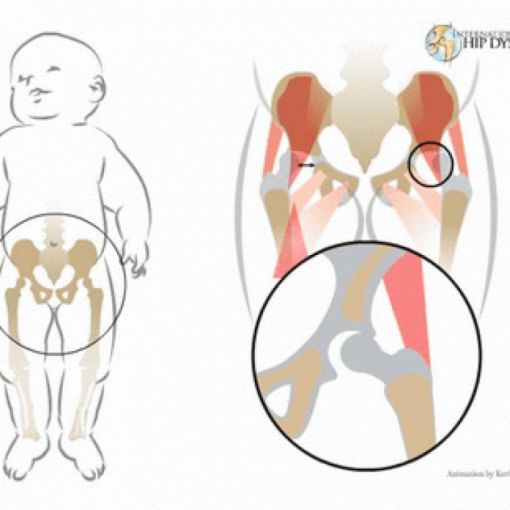
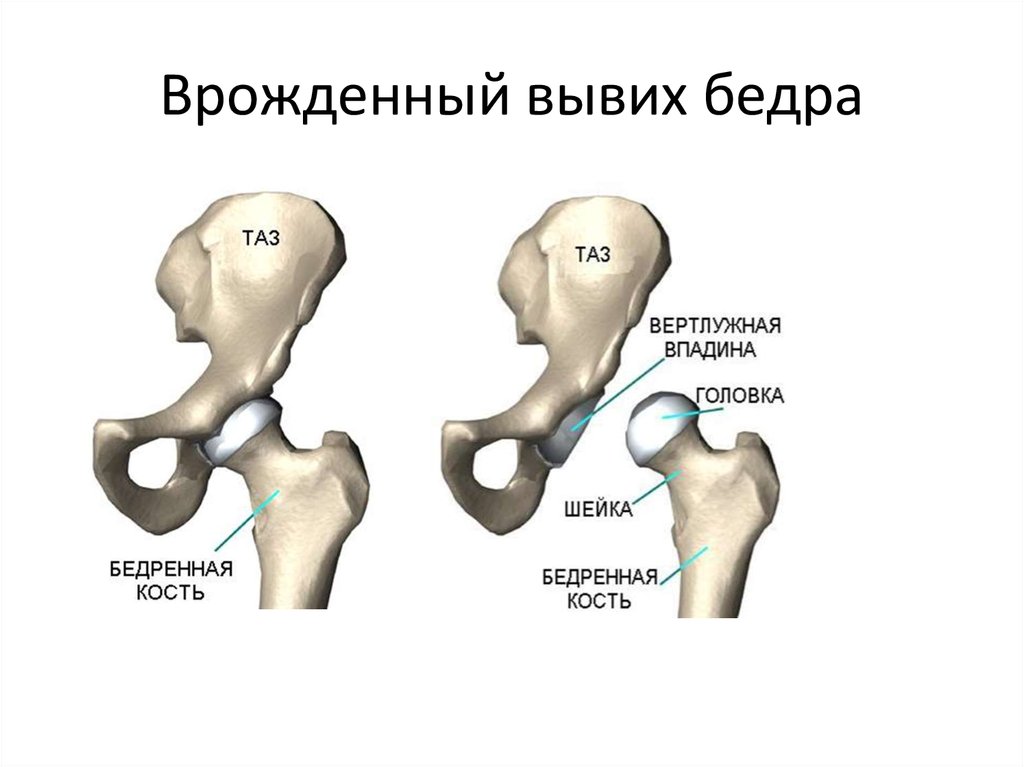
Врожденный вывих или подвывих бедра (дисплазия тазобедренного сустава) — один из наиболее распространенных пороков развития у новорожденного. Заболевание начинает развиваться с первых дней жизни и обычно рано диагностируется. Для врожденного вывиха бедра характерны незначительные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения.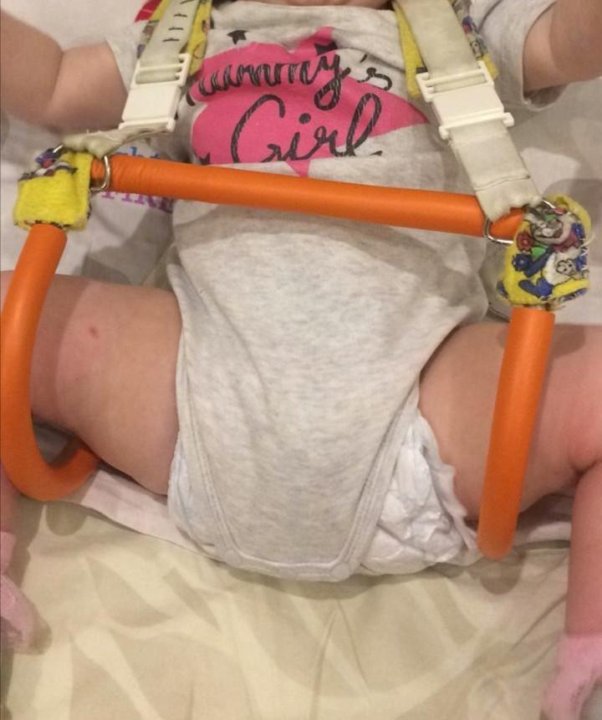
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путем вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение во многих направлениях, включая круговое вращение. При врожденной неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Вывих затрагивает все элементы сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, суставной сумкой и не дает правильно и достаточно развиться тканям сустава. Патология чаще поражает один сустав, но в 20% случаев встречаются и двусторонние вывихи.
Врожденный вывих бедра относится к наиболее распространенной и тяжелой патологии опорно-двигательного аппарата у детей и подростков.
В России врожденная дисплазия тазобедренного сустава встречается от 50 до 200 случаев на 1000 (5-20%) новорожденных, врожденный вывих бедра — 3-4 случая на 1000 новорожденных. Чаще эта патология встречается у девочек (80% выявленных случаев).
Чаще эта патология встречается у девочек (80% выявленных случаев).
Причины появления врожденного вывиха бедра
Основной и, по сути, единственной причиной врожденного вывиха бедра является дисплазия тазобедренного сустава — врожденная неполноценность сустава, создающая предпосылки для возникновения вывиха. Строго говоря, дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина употребляют как синонимы.
К факторам, способствующим реализации анатомических предпосылок к вывиху бедра у ребенка, относят недоразвитие вертлужной впадины и слабость связочно-мышечного аппарата тазобедренного сустава. Дисплазия приводит к тому, что тазобедренный сустав не справляется с положенными нагрузками, что приводит к выпадению (вывиху) головки бедренной кости из вертлужной впадины.
В процессе разобщенного сосуществования элементов тазобедренного сустава происходит увеличение степени их недоразвития, что только усиливает смещение головки бедра.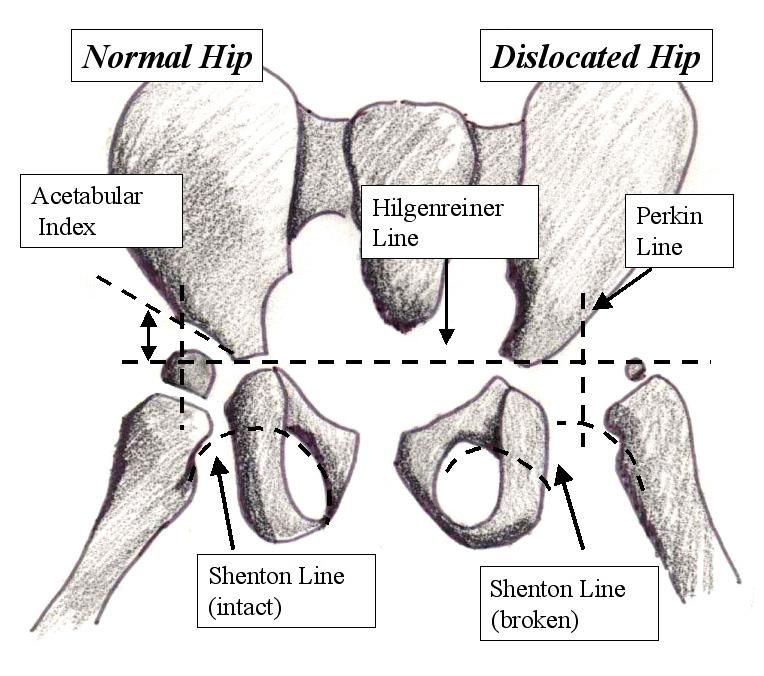
Чем длительнее существует вывих, тем более неблагоприятный прогноз заболевания.
Нарушения формирования тазобедренных суставов возникают еще в период внутриутробного развития ребенка. К факторам, влияющим на формирование этой патологии, относят маловодие во время беременности, инфекционные болезни, многоплодную беременность, тазовое предлежание плода, анемию беременных, крупный плод, кесарево сечение. Поводом для направления на обследование может послужить наличие врожденного вывиха бедра или другой врожденной ортопедической патологии у одного из родителей малыша.
Классификация заболевания
По Международной классификации болезней 10-го пересмотра различают:
Q65.0 – врожденный вывих бедра односторонний;
Q65.1 – врожденный вывих бедра двусторонний.
Выраженность внешних признаков во многом зависит от формы или стадии, которую приобрело заболевание. Выделяют три степени врожденного вывиха бедра:
Предвывих — головка бедренной кости занимает корректное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.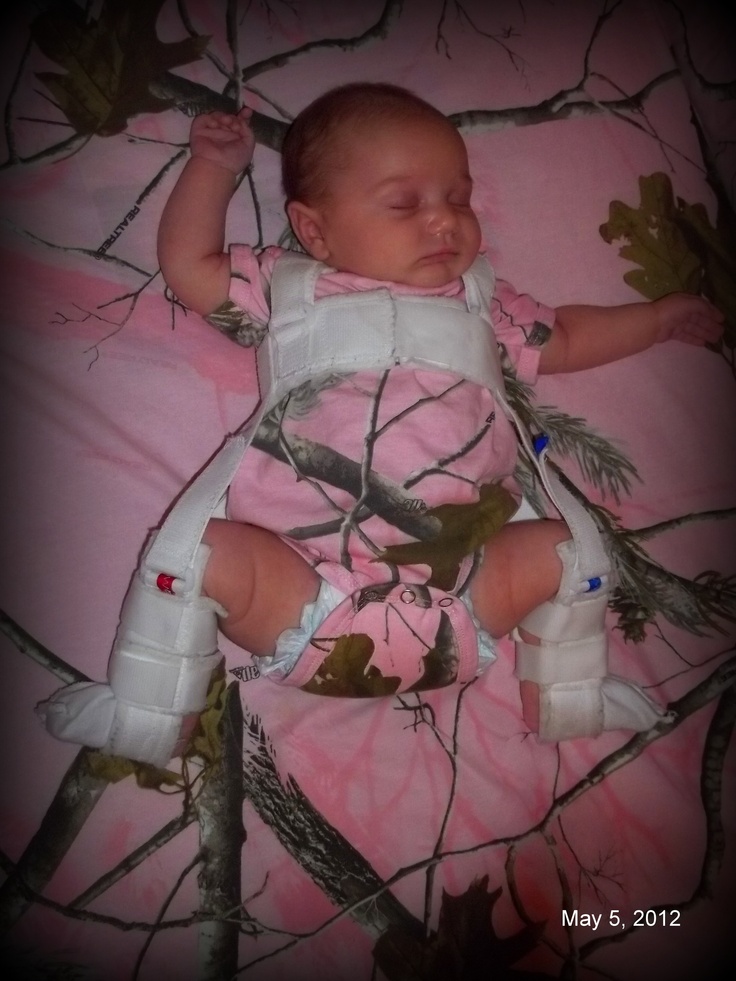
Подвывих — головка бедренной кости все еще располагается в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
Вывих — головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Симптомы врожденного вывиха бедра
Важно не пропустить те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врожденного вывиха бедра. К таким симптомам можно отнести:
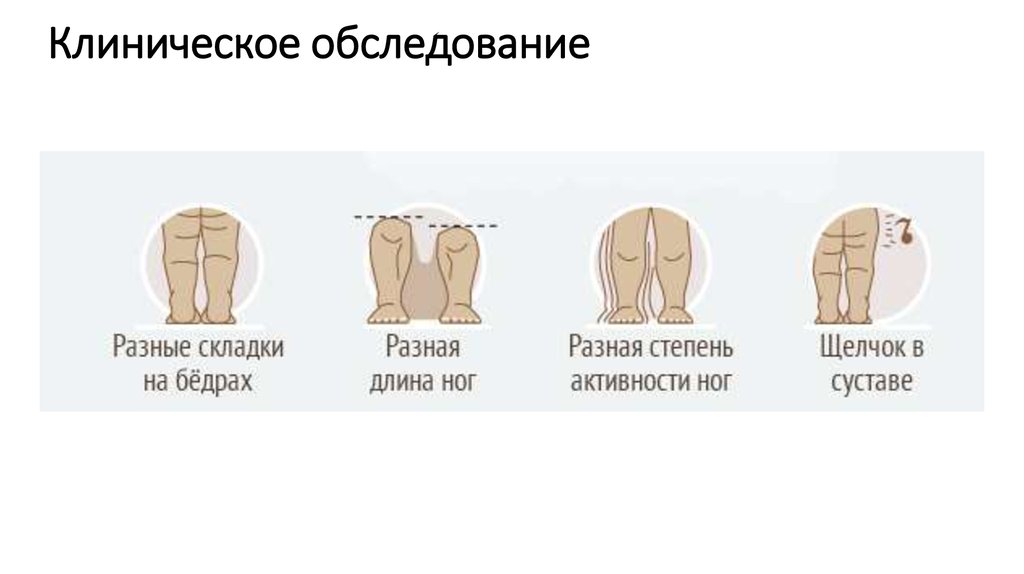
- асимметрию кожных складок — при укладывании ребенка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок;
- наружную ротацию ноги — стопа ребенка повернута наружу, что особенно заметно во время сна;
- укорочение ноги — при укладывании ребенка на спину с выпрямленными ножками заметно, что одна нога короче другой;
- ограничение отведения ноги — при попытке отвести ногу ребенка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем вывихе) отводится свободно;
- симптом «щелчка» — при попытках приведения бедра к животику ребенка в тазобедренной области слышится характерный щелчок.

При наличии любого из перечисленных симптомов необходимо показать ребенка врачу, чтобы как можно скорее поставить диагноз и приступить к лечению.
Врожденный вывих бедра, который не был диагностирован, обычно ближе к году проявляется хромотой на пораженную сторону во время ходьбы или «утиной» походкой, если патология двусторонняя.
Диагностика врожденного вывиха бедра
Для своевременного обнаружения врожденного вывиха бедра необходим осмотр ортопеда в первые дни жизни, причем с обязательным проведением ультразвукового исследования тазобедренных суставов. УЗИ позволяет уточнить соотношения в суставе с учетом хрящевых частей впадины и головки бедра.
УЗИ тазобедреннего сустава на дисплазию у детей до 1 года
Метод исследования строения тазобедренного сустава для диагностики дисплазии у детей до 1-го года жизни.
2 490 руб
Записаться
Повторный осмотр аналогичным образом выполняют на третьем месяце жизни или раньше — при наличии подозрения на наличие патологии.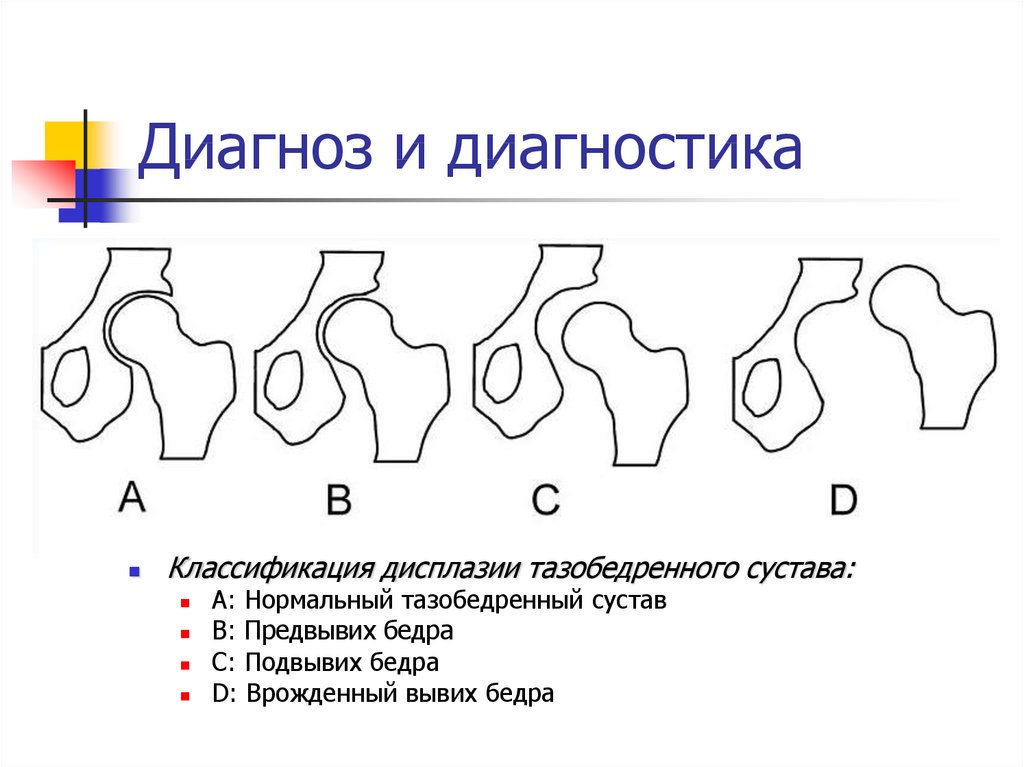
Рентгенологический метод является информативным в возрасте не ранее 3 месяцев, когда эффективность лечения при выявлении патологии уже снижается. Для контроля состояния суставов в процессе лечения выполняются контрольные рентгенограммы.
Рентген тазобедренного сустава
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
2 340 руб
Записаться
Компьютерно-томографическое исследование позволяет уточнить изменения структуры и пространственного положения компонентов сустава.
КТ тазобедренных суставов (два сустава)
Послойное исследование тканей тазобедренного сустава для диагностики патологических изменений в его структуре.
4 790 руб
Записаться
Магнитно-резонансную томографию назначают только в очень сложных случаях, поскольку у детей процедура требует наркоза.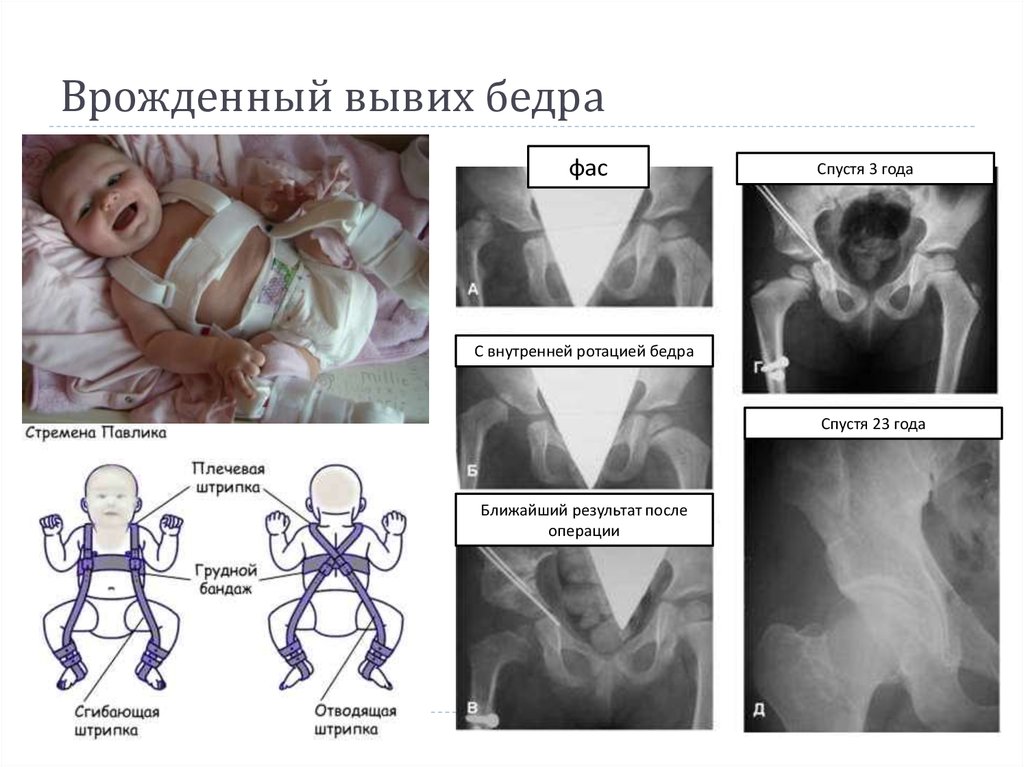
МРТ тазобедренных суставов (два сустава)
Исследование, позволяющее оценить состояние тазобедренного сустава и обнаружить изменения в его структуре.
6 690 руб
Записаться
К каким врачам обращаться
Клиническая картина заболевания бывает стертой, поэтому посещать детского ортопеда на первом году жизни ребенка нужно обязательно.
Лечение врожденного вывиха бедра
Лечение подбирается индивидуально для каждого маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года.
Основная задача консервативной терапии заключается в правильном сопоставлении и фиксации головки бедренной кости в вертлужной впадине с целью обеспечения правильного формирования сустава в дальнейшем.
К стандартным методам лечения относят:
- Широкое пеленание – две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, что позволяет сохранять положение разведения и сгибания под углом 60-80°.
- Подушка (шина) Фрейка – специальное ортопедическое приспособление, которое размещается и закрепляется между ногами ребенка, что позволяет зафиксировать бедра в отведенном положении под требуемым углом (90⁰ и более). Ношение шины Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава в случае подтвержденной дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
- Мягкие стремена Павлика являются самым щадящим для тазобедренного сустава и самым удобным для ребенка и родителей ортопедическим изделием, рассматривается как золотой стандарт детской ортопедии.
 Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава.
Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава. - Функциональные жесткие гипсовые повязки накладывают при высоком вывихе бедра у детей раннего возраста, нелеченных подвывихах у детей 1-1,5 лет с наличием приводящей контрактуры мышц бедра.
- Отводящие шины могут быть применены для полной стабилизации сустава. Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну – специальных устройств, которые не позволяют ребенку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы носят и при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.
Параллельно проводится физиотерапевтическое лечение и при необходимости массаж. Стоит отметить, что при лечении дисплазии тазобедренных суставов маленький пациент долго не начинает ходить. В этот момент важно, чтобы родители не форсировали этот процесс.
В этот момент важно, чтобы родители не форсировали этот процесс.
Оптимальный возраст для начала консервативного лечения — первые дни жизни ребенка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, поэтому врачи рекомендуют оперативное вмешательство.
Хирургическое вмешательство назначают детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра. В послеоперационный период ребенку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Нужно понимать, что врожденный вывих бедра — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава.
В отдельных случаях решить проблему помогает закрытое вправление вывиха. Этот метод наиболее результативен, если возраст ребенка до 24 месяцев, но он не отменяет последующего ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения дисплазии тазобедренного сустава проблема будет обнаруживаться снова и снова. В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
Осложнения
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедра могут привести к хромоте и инвалидности. В запущенных случаях речь нередко идет только об устранении болевого синдрома и восстановлении способности опираться на ногу.
Если своевременно не устранить дисплазию, то у ребенка могут развиться остеохондроз, сколиоз, нарушение осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Возникновение рецидивов вывихов и подвывихов бедра чаще всего связано с ранним прекращением скелетного вытяжения и преждевременной нагрузкой на поврежденную конечность. Это влечет за собой неблагоприятные последствия, резко нарушающие статико-динамическую функцию конечности, и требует нередко длительного, тяжелого и упорного восстановительного лечения. Эндопротезирование тазобедренного сустава позволяет успешно решать проблемы, но проведение такой операции возможно лишь у взрослых пациентов с уже сформировавшимся скелетом.
Профилактика врожденного вывиха бедра
Обязательным является ортопедическое обследование новорожденных. Нельзя туго пеленать ребенка, насильственно выпрямлять ножки, преждевременно ставить малыша на ноги.
Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
На формирование ядер окостенения влияет, в первую очередь, активность. Рекомендуется ежедневно делать с ребенком гимнастику сразу после рождения. Это должна быть обычная, статическая нагрузка, когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендуют «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр.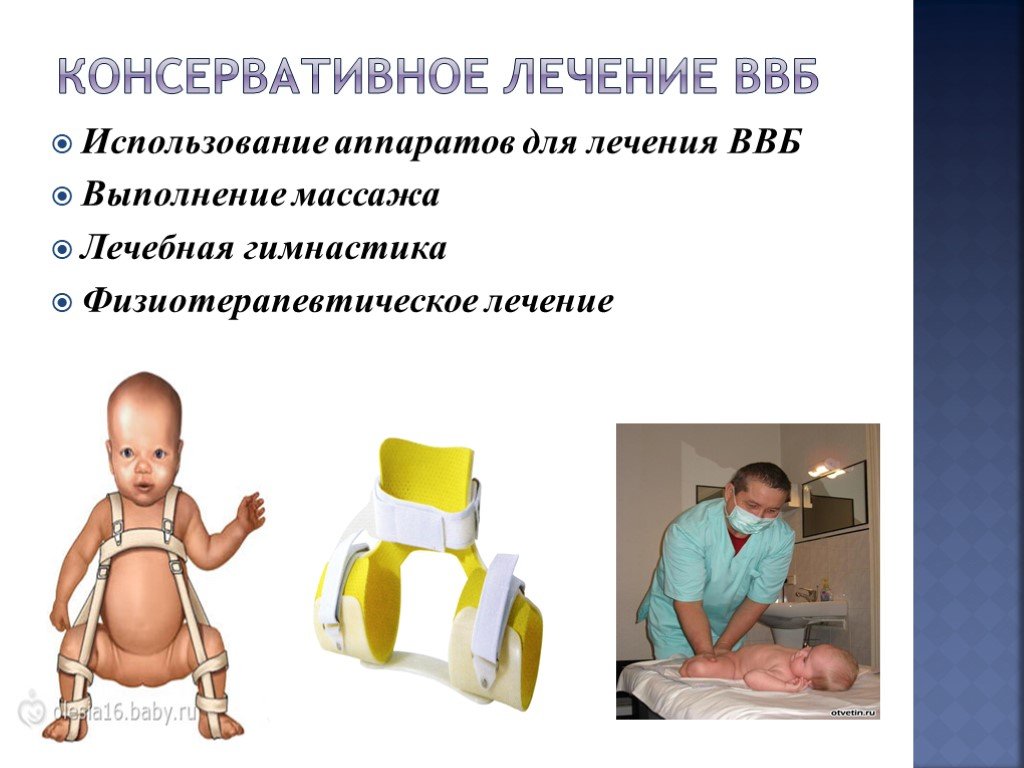 С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
При своевременно начатом лечении удается полностью устранить врожденный вывих бедра или даже предупредить его развитие, если дисплазия была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребенка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
Источники:
- А.Г. Баиндурашвили, С.Ю. Волошин, А.И. Краснов Врожденный вывих бедра у детей грудного возраста. Клиника, диагностика, консервативное лечение и реабилитация. Санкт-Петербург, СпецЛит, 2016, 103 С.
- Лечение высокого врожденного вывиха бедра у детей младшего возраста. Клинические рекомендации. Общероссийская общественная организация ассоциация травматологов-ортопедов России, Москва, 2014.
- Камоско М.М., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста.
 Том II. Выпуск 4. 2014. С. 51-60.
Том II. Выпуск 4. 2014. С. 51-60.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Показать еще
Макротия
Многоплодная беременность
Лопоухость
Лопоухость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.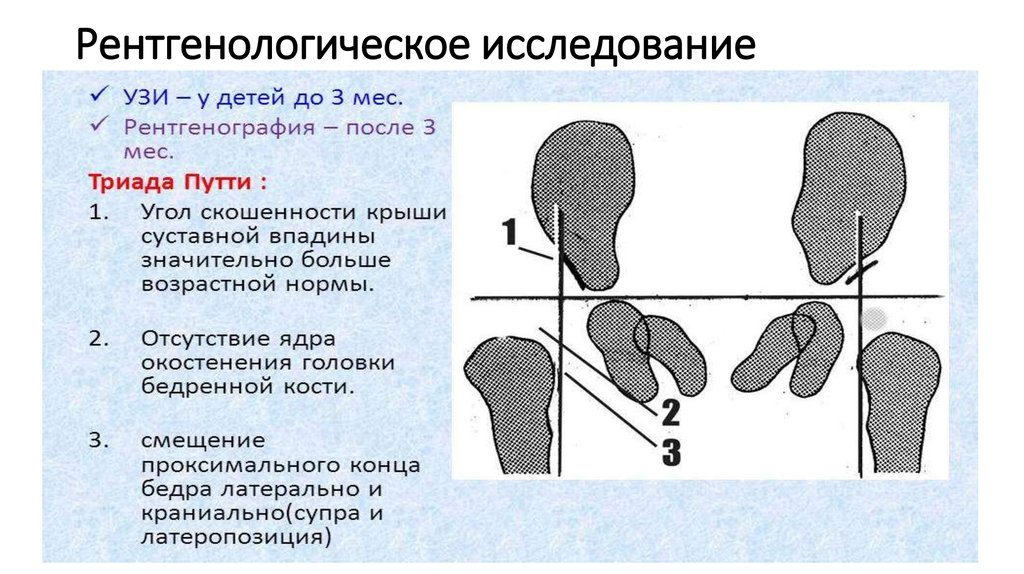
Подробнее
Гастрит
Энтероколит
Язва
Панкреатит
Аллергия
Лямблиоз
Описторхоз
Грибок
Тошнота
Рвота
Диарея
Запор
Дуоденит
Дуоденит: причины появления, симптомы, диагностика и способы лечения.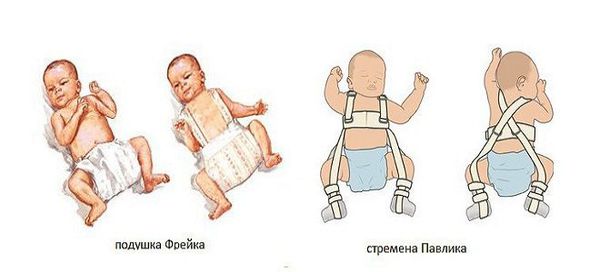
Подробнее
Рак
Опухоль
Метастазы
Скрининг
Карцинома
Карцинома: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Вирус Эпштейна-Барр
Цитомегаловирус
Ретровирус
Полимиозит
Гломерулонефрит
Сухость губ
Стоматит
Пришеечный кариес
Конъюнктивит
Синдром Шегрена
Синдром Шегрена: причины появления, симптомы, диагностика и способы лечения.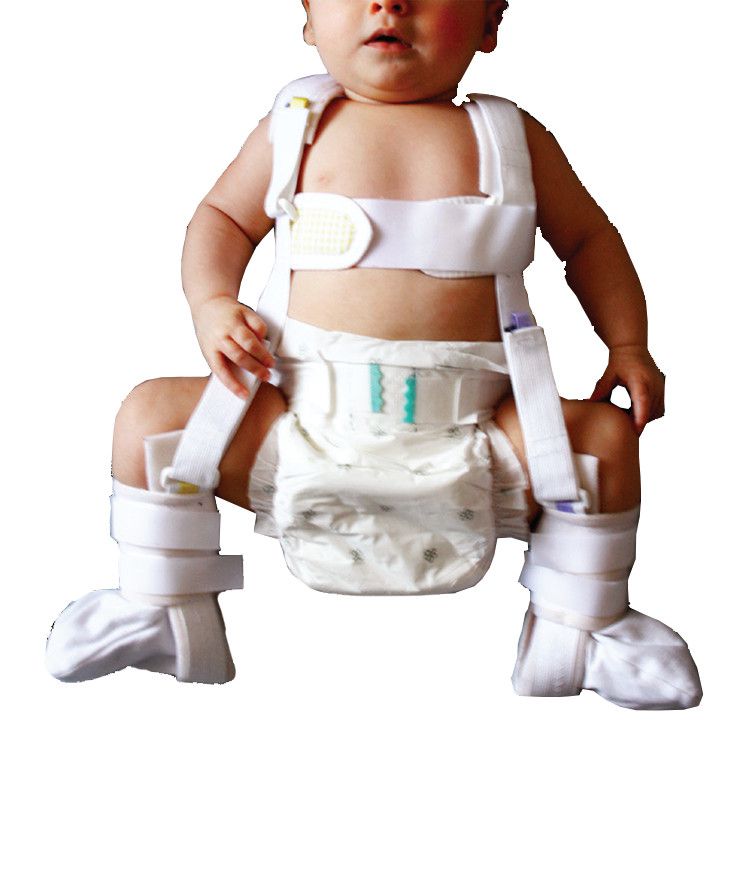
Подробнее
Менингомиелит
Менингит
Спинная сухотка
Паралич
Светобоязнь
Спутанность сознания
Судороги
Рвота
Нарушение мочеиспускания
Нейросифилис
Нейросифилис: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите
врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите
медицинский офис из списка
Терапевт
Травмотолог-ортопед
Эндокринолог
Уролог
Гинеколог
Врач ультразвуковой диагностики
Врач-кардиолог
Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на
обработку персональных данных
Подписаться
Врожденный вывих бедра у детей
Что такое врожденный вывих бедра и как он появляется у ребенка?
Врожденный вывих бедра (ВВБ) — это патология тазобедренного сустава, при которой головка бедра расположена вне вертлужной впадины (то есть занимает неправильное положение) и деформирована. Встречается она примерно у 5-7 детей на 1 000 новорожденных, причем у девочек чаще, чем у мальчиков. Наибольшее распространение она имеет в Европе. Чаще она наблюдается у детей от первой беременности и иногда сочетается с другими ортопедическими патологиями, например, мышечной кривошеей или косолапостью.
Встречается она примерно у 5-7 детей на 1 000 новорожденных, причем у девочек чаще, чем у мальчиков. Наибольшее распространение она имеет в Европе. Чаще она наблюдается у детей от первой беременности и иногда сочетается с другими ортопедическими патологиями, например, мышечной кривошеей или косолапостью.
По сути, ВВБ — это крайняя степень выраженности дисплазии тазобедренного сустава: предвывих или подвывих также являются проявлениями дисплазии, но при этом головка хотя и расположена неправильно, находится внутри вертлужной впадины. Неправильное положение развивается из-за внутриутробного нарушения развития ткани, формирующей сустав. Примерно в четверти случаев причина генетическая. Факторами риска являются также заболевания матери во время беременности, токсикоз, воздействие внешней среды, тазовое предлежание плода, маловодие и крупный размер плода.
ВВБ бывает односторонним или двусторонним (затрагивает один сустав или оба). До XIX века он считался неизлечимым, но в настоящее время детские ортопеды успешно справляются даже со сложными случаями.
Как понять, что у ребенка врожденный вывих бедра?
Чем раньше выявлена патология, тем быстрее и легче будет коррекция — это относится практически ко всем заболеваниям опорно-двигательного аппарата у детей. В идеале постановка диагноза должна начаться ее в роддоме или сразу после выписки — при осмотре новорожденного в возрасте 4-7 дней. Однако проблему удается распознать не всегда. Для раннего выявления ДТБС всем грудничкам в возрасте 1 месяц нужно сделать УЗИ тазобедренных суставов. Это скрининговый метод, позволяющий определить проблему как можно раньше у максимального числа детей. Если при этом возникнет подозрение на ДТБС, проводится внеплановая консультация ортопеда, может быть назначена рентгенография.
Следующий плановый прием у детского ортопеда младенец проходит в возрасте 3 месяцев. Если до этого времени родителей настораживает неодинаковая длина ножек, асимметричное расположение кожных складок на ножках, ограничение отведения одного или обоих бедер (норма 80-90 градусов), уплощение ягодичной области то, что она стопа вывернута наружу больше, чем другая, лучше всего записаться на прием в поликлинику, не дожидаясь планового приема.
Врачам-специалистам доступно еще несколько способов диагностики ДТБС, которую потом можно подтвердить с помощью УЗИ или рентгенограммы. Например, для детей с ВВБ младше 3 месяцев характерен симптом Макса-Ортолани: если согнуть ножки малыша под прямым углом, привести их к средней линии и развести в стороны, слышен щелчок с той стороны, где есть дисплазия.
Следующий этап, когда патология заметна уже невооруженным взглядом, наступает в 1-1,5 года малыша. Такие дети, как правило, начинают ходить позже сверстников, и патология сустава отражается на походке и позвоночнике. Если форма ВВБ односторонняя, развивается хромота, а корпус постоянно наклонен в сторону, что провоцирует сколиоз. При двусторонней форме появляется «утиная» походка враскачку, когда человек переваливается с одной стороны на другую.
Выявление ВВБ в этом возрасте уже считается поздней диагностикой. Однако даже если не удалось поставить диагноз раньше, пройти лечение нужно обязательно. Иначе после 3 лет у пациента появляются боли при ходьбе, а к 25-30 годам развивается диспластический коксартроз, который сопровождается ограничением подвижности сустава и болями и лечится только с помощью установки искусственного сустава.
Как лечат врожденный вывих бедра?
Целью лечения является восстановление опороспособности головки бедра в вертлужной впадине, а для этого сустав должен постоянно находиться в правильном положении. Придание ему верного положения — длительный процесс, и следует настроиться на то, что коррекция займет от полугода до года. Чем раньше оно начнется, тем скорее закончится и тем более комфортным оно будет для малыша.
Для детей первых трех месяцев жизни прогноз благоприятный. В этом случае первоначально для фиксации ножек применяется широкое пеленание, затем &mdash: какое-либо из широко используемых ортопедических устройств (подушка Фрейка, стремена Павлика, шины Виленского, в зависимости от того, что рекомендует доктор). Грудничок привыкает к этим устройствам очень быстро, и уже через несколько дней они не доставляют ему дискомфорта. Периодически врач осматривает ножки, а также делается УЗИ (а позднее — рентген) для контроля положения сустава. Лечение обычно сопровождается гимнастикой, массажем и поддерживающей физиотерапией.
У детей старше 3 месяцев используется шина-распорка, а затем гипсовая повязка.
Если ВВБ был диагностирован у позже 1 года или носит сложный характер, или если консервативное лечение не дало результата, может встать вопрос об операции. Существует несколько вариантов оперативного восстановления сустава. Эти операции выполняются высокопрофессиональными детскими хирургами в специализированных детских больницах.
Врожденный вывих (дисплазия) тазобедренного сустава (DDH) — OrthoInfo
Бедро представляет собой шаровидный сустав. В нормальном бедре шар на верхнем конце бедренной кости (бедренной кости) плотно входит в гнездо, которое является частью большой тазовой кости. У младенцев и детей с дисплазией развития (вывихом) тазобедренного сустава (ДДТ) тазобедренный сустав не сформировался нормально. Шарик не закреплен в гнезде и может быть легко вывихнут.
Хотя DDH чаще всего присутствует при рождении, она также может развиться в течение первого года жизни ребенка. Недавние исследования показывают, что дети, чьи ноги туго запеленаты с прямыми бедрами и коленями, подвергаются значительно более высокому риску развития DDH после рождения. Учитывая популярность пеленания, родителям важно научиться безопасно пеленать своих детей и понимать, что неправильное пеленание может привести к таким проблемам, как DDH.
Недавние исследования показывают, что дети, чьи ноги туго запеленаты с прямыми бедрами и коленями, подвергаются значительно более высокому риску развития DDH после рождения. Учитывая популярность пеленания, родителям важно научиться безопасно пеленать своих детей и понимать, что неправильное пеленание может привести к таким проблемам, как DDH.
Во всех случаях DDH лунка (вертлужная впадина) неглубокая, а это означает, что головка бедренной кости (бедренной кости) не может плотно войти в лунку. Иногда растягиваются связки, удерживающие сустав на месте. Степень расшатывания или нестабильности тазобедренного сустава у детей с DDH различается.
- Вывих. В наиболее тяжелых случаях DDH головка бедренной кости полностью выходит из суставной щели.
- Подвижный. В этих случаях головка бедренной кости находится внутри вертлужной впадины, но ее можно легко вытолкнуть из вертлужной впадины при физикальном обследовании.
- Подвывих.
 В легких случаях DDH головка бедренной кости просто болтается в гнезде. Во время физического осмотра кость может перемещаться внутри лунки, но не смещается.
В легких случаях DDH головка бедренной кости просто болтается в гнезде. Во время физического осмотра кость может перемещаться внутри лунки, но не смещается.
( Левый ) В нормальном тазобедренном суставе головка бедренной кости плотно прилегает к тазобедренному суставу. ( справа ) В тяжелых случаях DDH бедренная кость полностью выходит из тазобедренного сустава (вывихнута).
В Соединенных Штатах примерно 1–2 ребенка на 1000 рождаются с DDH. Педиатры проводят скрининг на DDH при первом осмотре новорожденного и при каждом последующем осмотре здорового ребенка.
DDH, как правило, передается по наследству. Он может присутствовать в любом бедре и у любого человека. Обычно поражает левое бедро и чаще встречается у:
- девочек
- Первенцы
- Младенцы, рожденные в тазовом предлежании (особенно с поднятыми стопами к плечам). Американская академия педиатрии в настоящее время рекомендует ультразвуковой скрининг DDH всем детям женского пола с тазовым предлежанием.
- Семейный анамнез DDH (родители или братья и сестры)
- Маловодие (низкий уровень амниотической жидкости)
У некоторых детей, рожденных с вывихом бедра, внешние признаки отсутствуют.
Обратитесь к педиатру, если у вашего ребенка:
- Ноги разной длины
- Неровные кожные складки на бедре
- Меньшая подвижность или гибкость с одной стороны
- Хромота, ходьба на носках или вразваливающуюся походку
К началу
В дополнение к визуальным признакам врач вашего ребенка проведет тщательный физикальный осмотр для проверки наличия DDH, например, выслушает и прощупает «стук» при изменении положения бедра. Врач будет использовать определенные маневры, чтобы определить, можно ли вывихнуть бедро и/или вернуть его в правильное положение.
Во время осмотра врач вашего ребенка будет определенным образом маневрировать ногами и бедрами вашего ребенка, чтобы обнаружить нестабильность бедра.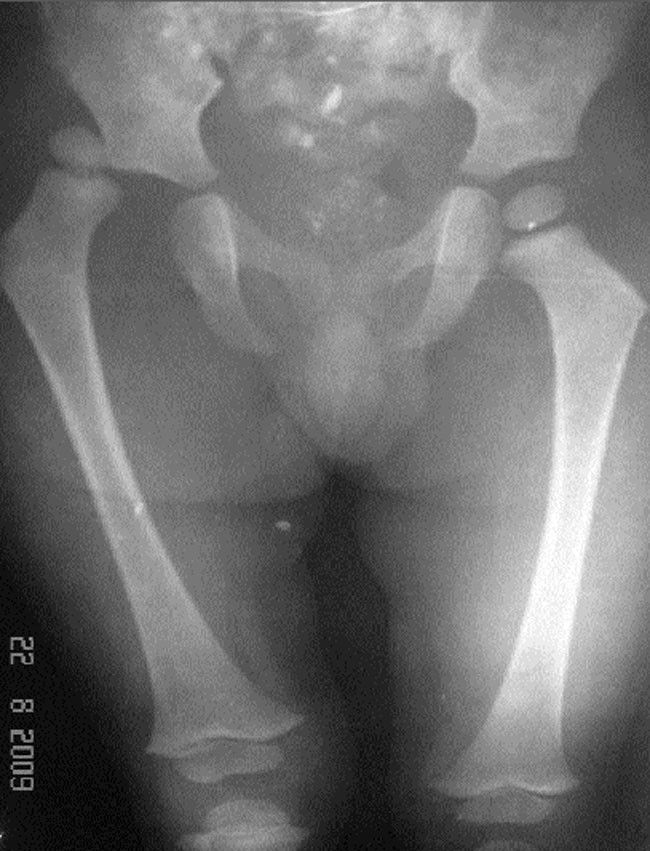
Воспроизведено и адаптировано из JF Sarwak, изд.: Essentials of Musculoskeletal Care, изд. 4. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2010 г.
Новорожденных, у которых выявлен повышенный риск DDH, часто обследуют с помощью ультразвука, который может создавать изображения тазовых костей. Младенцам старшего возраста и детям старшего возраста может быть сделана рентгенограмма тазобедренного сустава, чтобы получить подробные изображения тазобедренного сустава.
- При обнаружении DDH при рождении его обычно можно исправить с помощью ремня безопасности или бандажа.
- Если бедро не вывихнуто при рождении, это состояние можно не заметить, пока ребенок не начнет ходить. В это время лечение более сложное, с менее предсказуемыми результатами.
Нехирургическое лечение
Методы лечения зависят от возраста ребенка, а также от тяжести DDH.
Новорожденные.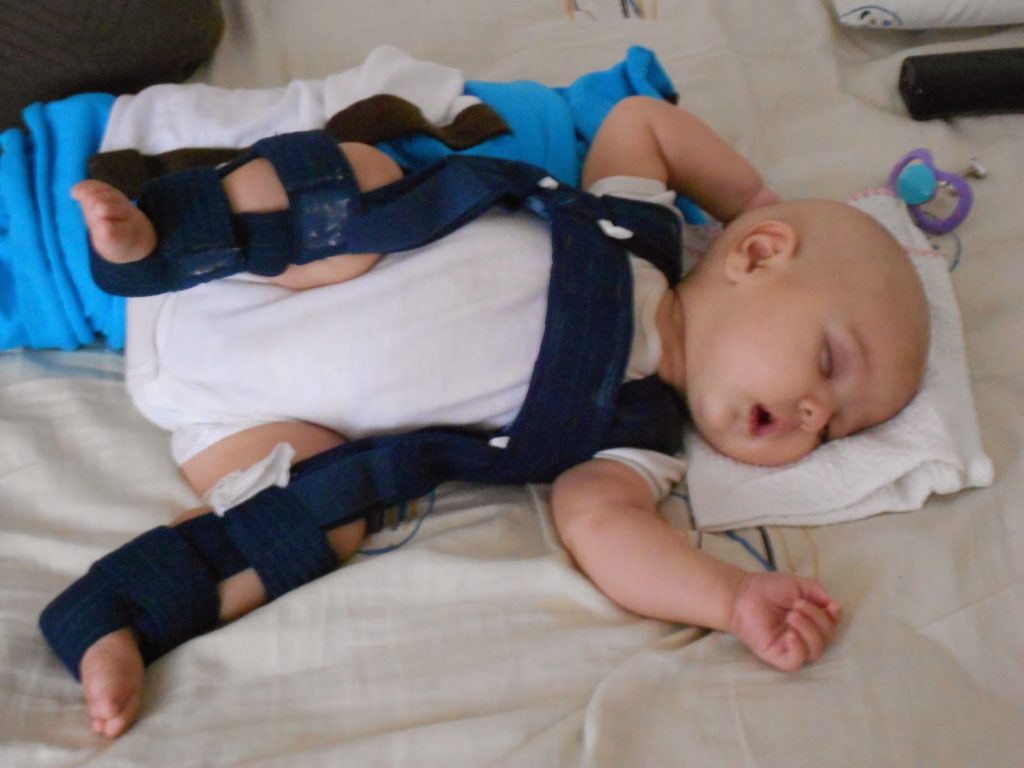 Ребенка можно поместить в мягкое позиционирующее устройство, называемое привязью Павлика, на срок от 1 до 3 месяцев, чтобы бедренная кость оставалась в гнезде. Этот специальный бандаж предназначен для удержания бедра в правильном положении, обеспечивая при этом свободное движение ног и легкий уход за подгузником. Привязь Павлика помогает натянуть связки вокруг тазобедренного сустава и способствует нормальному формированию тазобедренного сустава.
Ребенка можно поместить в мягкое позиционирующее устройство, называемое привязью Павлика, на срок от 1 до 3 месяцев, чтобы бедренная кость оставалась в гнезде. Этот специальный бандаж предназначен для удержания бедра в правильном положении, обеспечивая при этом свободное движение ног и легкий уход за подгузником. Привязь Павлика помогает натянуть связки вокруг тазобедренного сустава и способствует нормальному формированию тазобедренного сустава.
Новорожденных можно пристегивать ремнями Павлика на срок от 1 до 3 месяцев для лечения DDH.
Родители играют важную роль в обеспечении эффективности привязи. Ваш врач и медицинский персонал научат вас, как безопасно выполнять ежедневные задачи по уходу, такие как подгузник, купание, кормление и одевание. Очень важно посещать все запланированные визиты вашего ребенка в клинику, чтобы врач мог проверить бедро и посадку страховочной привязи Pavlik.
от 1 месяца до 6 месяцев. Как и при лечении новорожденных, бедренная кость ребенка перемещается в гнезде с помощью ремня безопасности или аналогичного устройства. Этот метод обычно эффективен даже при изначально вывихнутых бедрах.
Этот метод обычно эффективен даже при изначально вывихнутых бедрах.
Сколько времени ребенку потребуется привязь, варьируется. Обычно его носят постоянно в течение не менее 6 недель, а затем частично в течение дополнительных 6 недель.
Если бедро не удерживается на месте с помощью ремней безопасности, врач вашего ребенка может попробовать отводящий бандаж из более прочного материала, который будет удерживать ноги вашего ребенка в правильном положении.
В некоторых случаях требуется процедура закрытой репозиции. Врач вашего ребенка осторожно переместит бедренную кость вашего ребенка в правильное положение, а затем наложит гипсовую повязку (колосовидный гипс), чтобы удерживать кости на месте. Эта процедура проводится, когда ребенок находится под наркозом.
Уход за ребенком в колосовидной повязке требует специальных инструкций. Врач вашего ребенка и медицинский персонал научат вас, как выполнять повседневные действия, поддерживать гипсовую повязку и выявлять любые проблемы.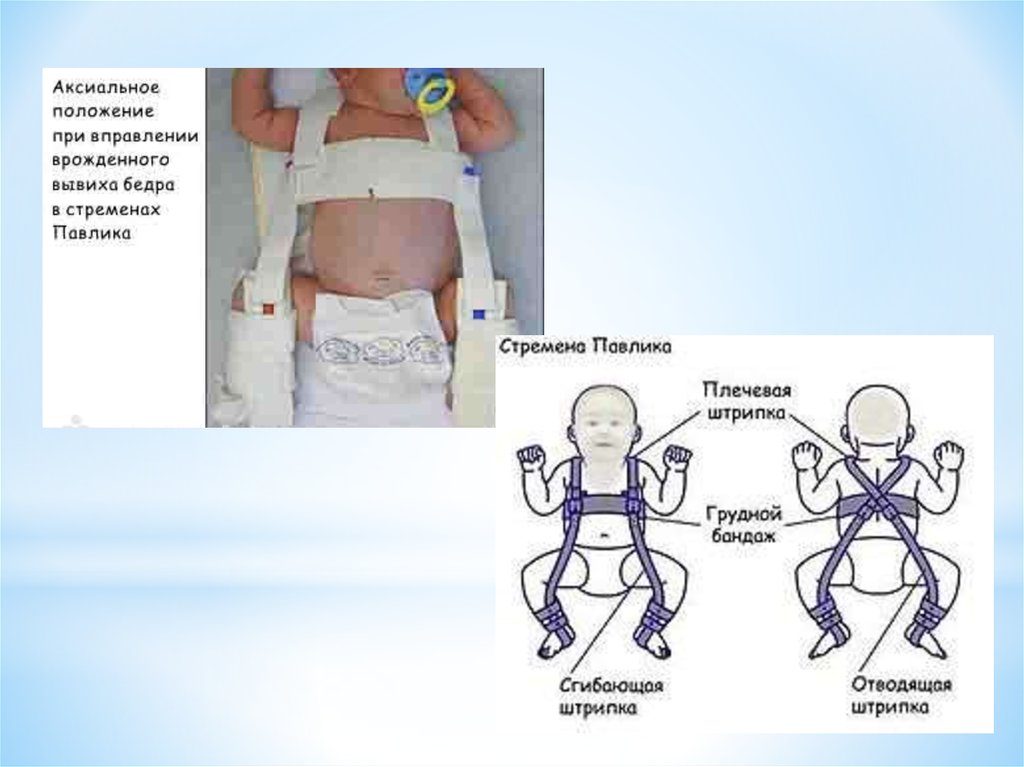
От 6 месяцев до 2 лет. Младенцам более старшего возраста также проводят закрытую репозицию и колосовидную повязку. Натяжение кожи можно использовать в течение нескольких недель до репозиции бедренной кости. Вытяжение кожи подготавливает мягкие ткани вокруг бедра к изменению положения кости. Это можно сделать дома или в больнице.
Хирургическое лечение
От 6 месяцев до 2 лет. Если процедура закрытой репозиции не приводит к правильному положению бедренной кости, необходима открытая операция. При этой процедуре делается надрез на бедре ребенка, что позволяет хирургу четко видеть кости и мягкие ткани.
В некоторых случаях бедренную кость укорачивают, чтобы кость правильно вошла в гнездо. Во время операции делаются рентгеновские снимки, чтобы убедиться, что кости находятся на своем месте. После этого на ребенка накладывают гипсовую повязку, чтобы сохранить правильное положение бедра.
Старше 2 лет. У некоторых детей рыхлость усиливается по мере того, как ребенок растет и становится более активным. Открытая операция, как правило, необходима для выравнивания тазобедренного сустава. Колючая повязка обычно применяется для удержания бедра в суставной впадине.
У некоторых детей рыхлость усиливается по мере того, как ребенок растет и становится более активным. Открытая операция, как правило, необходима для выравнивания тазобедренного сустава. Колючая повязка обычно применяется для удержания бедра в суставной впадине.
Восстановление
Многим детям с ДДГ требуется гипсовая повязка и/или корсет, чтобы удерживать тазовую кость в суставе во время заживления. Гипс может понадобиться на 2-3 месяца. Врач вашего ребенка может изменить гипс в течение этого периода времени.
Рентгенологическое исследование и другие регулярные последующие наблюдения необходимы после лечения DDH до тех пор, пока рост ребенка не завершится.
Осложнения
- У детей, пролеченных с помощью колосовидной повязки, может отставать ходьба. Однако после снятия гипса развитие ходьбы продолжается нормально.
- Привязь «Павлик» и другие приспособления для позиционирования могут вызвать раздражение кожи вокруг лямок, и может остаться разница в длине ног.
 В редких случаях положение в позе Павлика также может вызвать компрессию нерва в ноге с потерей подвижности. Нерв почти всегда восстанавливается, если жгут снимается или регулируется.
В редких случаях положение в позе Павлика также может вызвать компрессию нерва в ноге с потерей подвижности. Нерв почти всегда восстанавливается, если жгут снимается или регулируется. - Нарушения роста верхней части бедренной кости встречаются редко, но могут возникать из-за нарушения кровоснабжения зоны роста бедренной кости.
- Даже после надлежащего лечения неглубокая тазобедренная впадина может сохраняться, и в раннем детстве может потребоваться хирургическое вмешательство для восстановления нормальной анатомии тазобедренного сустава.
Исходы
При ранней диагностике и успешном лечении у детей может развиться нормальный тазобедренный сустав, и у него не должно быть ограничений в функциях. Без лечения DDH может привести к боли и остеоартриту в раннем взрослом возрасте. Это может привести к разнице в длине ног или снижению подвижности.
Даже при соответствующем лечении деформация тазобедренного сустава и остеоартрит могут развиться в более позднем возрасте. Это особенно верно, когда лечение начинается после 2 лет.
Это особенно верно, когда лечение начинается после 2 лет.
Чтобы помочь врачам в лечении дисплазии тазобедренного сустава у детей, Американская академия хирургов-ортопедов провела исследование, чтобы предоставить некоторые полезные рекомендации. Это только рекомендации, и они могут не применяться во всех случаях. Для получения дополнительной информации: Дисплазия тазобедренного сустава, связанная с развитием у детей. Руководство по клинической практике (CPG) | Американская академия хирургов-ортопедов (aaos.org)
К началу
Отзыв членов
POSNA (Педиатрическое ортопедическое общество Северной Америки)
Педиатрическое ортопедическое общество Северной Америки (POSNA) представляет собой группу квалифицированных/сертифицированных советом хирургов-ортопедов, которые прошли специальную подготовку по уходу за опорно-двигательным аппаратом у детей. .
Узнайте больше по этой теме на веб-сайте POSNA OrthoKids:
Дисплазия тазобедренного сустава, связанная с развитием
Дисплазия тазобедренного сустава | Бостонская детская больница
Что такое дисплазия тазобедренного сустава?
Тазобедренный сустав представляет собой шаровидный сустав.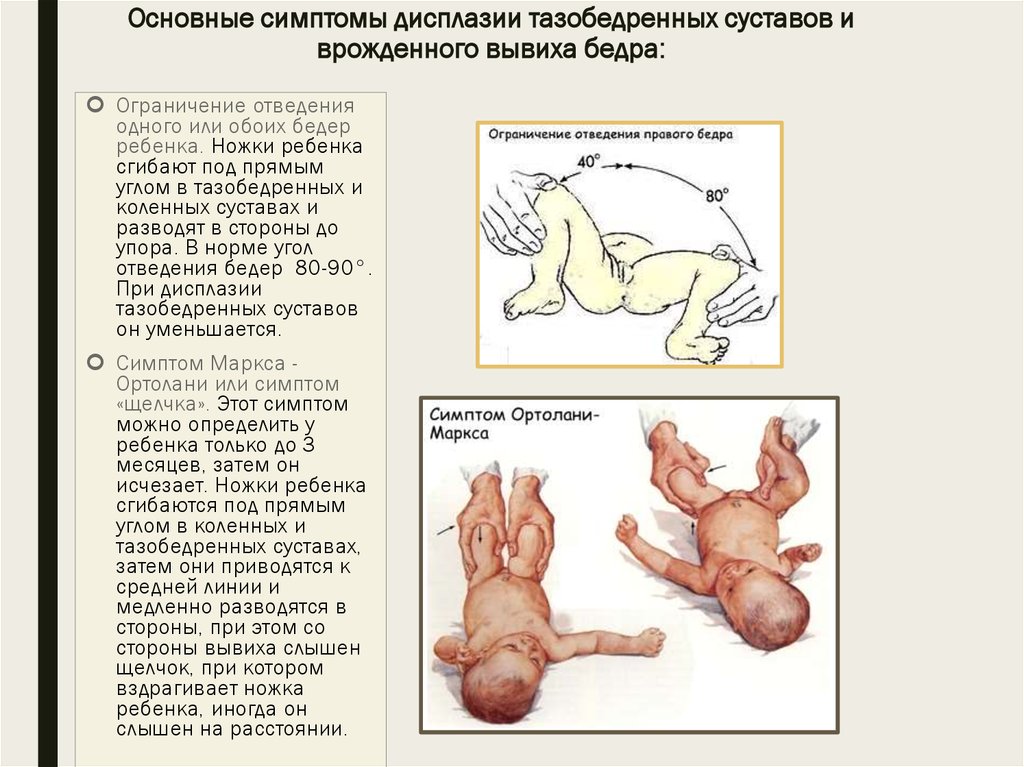 В норме шар в верхней части бедренной кости входит в тазобедренную впадину. Дисплазия тазобедренного сустава возникает, когда тазобедренный сустав не развит должным образом, а суставная впадина (вертлужная впадина) слишком мелкая. Это позволяет шару (головке бедра) частично или полностью выскользнуть из сустава. Дисплазия тазобедренного сустава варьируется от легкой аномалии до полного вывиха бедра.
В норме шар в верхней части бедренной кости входит в тазобедренную впадину. Дисплазия тазобедренного сустава возникает, когда тазобедренный сустав не развит должным образом, а суставная впадина (вертлужная впадина) слишком мелкая. Это позволяет шару (головке бедра) частично или полностью выскользнуть из сустава. Дисплазия тазобедренного сустава варьируется от легкой аномалии до полного вывиха бедра.
Тяжелые случаи дисплазии тазобедренных суставов обычно диагностируются во время планового обследования в течение первых нескольких месяцев жизни ребенка. В других случаях проблема может стать заметной только по мере того, как ребенок растет и становится более активным.
Дисплазия тазобедренного сустава поддается лечению. Однако, если его не лечить, это может привести к необратимому повреждению, которое вызовет боль и потерю функции в более позднем возрасте. Это основная причина раннего артрита тазобедренного сустава в возрасте до 60 лет. Тяжесть состояния и позднее его выявление увеличивают риск артрита. Таким образом, мониторинг и раннее вмешательство важны для снижения риска боли и инвалидности у ребенка во взрослом возрасте.
Таким образом, мониторинг и раннее вмешательство важны для снижения риска боли и инвалидности у ребенка во взрослом возрасте.
Кто пострадал?
Дисплазия тазобедренного сустава может возникнуть у любого человека в любом возрасте. Хотя считается, что она развивается после рождения, у ребенка с легкой дисплазией симптомы могут отсутствовать в течение многих лет или даже десятилетий.
- Дисплазия тазобедренного сустава у младенцев известна как детская дисплазия тазобедренного сустава, связанная с развитием (DDH) .
- При диагностике у подростков и молодых людей ее иногда называют дисплазией вертлужной впадины .
Возраст, в котором дети старшего возраста и молодые люди с дисплазией тазобедренного сустава начинают замечать симптомы, зависит от тяжести состояния и уровня их активности. У спортсменов, которые сильно нагружают бедра, участвуя в танцах, хоккее, футболе или легкой атлетике, симптомы могут появиться раньше.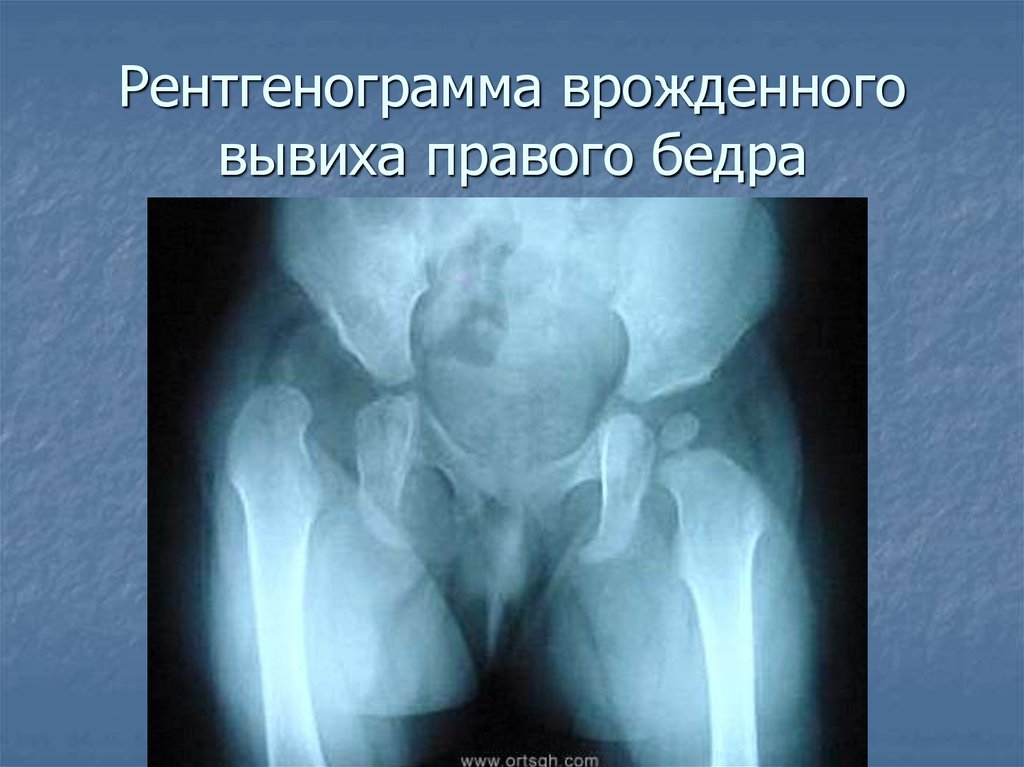
Познакомьтесь с Луизой
Недиагностированная дисплазия тазобедренного сустава вызывала такую сильную боль в колене, что у этой бывшей звезды легкой атлетики иногда были проблемы с ходьбой после соревнований. После хирургического вмешательства и получения степени в области медицины она вернулась к любимому спорту.
Прочитать ее историю
Девочки и женщины в два-четыре раза чаще, чем мальчики, страдают дисплазией тазобедренного сустава. Это также имеет тенденцию поражать первенцев и тех, у кого есть близкий член семьи с проблемами тазобедренного сустава. У некоторых людей с дисплазией тазобедренного сустава поражено только одно бедро, а у других — оба бедра.
У мальчиков это состояние, как правило, сопровождается другими проблемами с тазобедренным суставом. К ним относятся ретроверсия вертлужной впадины (когда тазобедренный сустав вырастает слишком далеко за головку бедренной кости) или поражения САМ (дополнительный рост кости на поверхности кости, вызывающий дополнительное трение и повреждение сустава).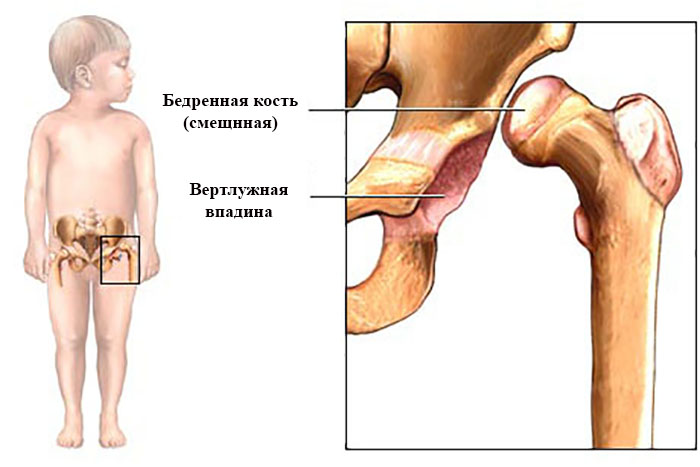
Дисплазию тазобедренного сустава иногда путают с ущемлением тазобедренного сустава, которое возникает, когда на вертлужной впадине или головке бедренной кости разрастается дополнительная кость. Неправильная форма создает трение внутри сустава и изнашивает хрящ. У некоторых пациентов есть оба состояния, оба из которых вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
Изображение
Изображение
Вообще говоря, лечение дисплазии тазобедренного сустава как можно раньше может свести к минимуму повреждение суставов и снизить вероятность раннего развития артрита.
Как мы лечим дисплазию тазобедренного сустава
Программа сохранения тазобедренного сустава у детей и подростков в Бостонской детской больнице находится в авангарде исследований и инноваций. Мы объединяем специализированный опыт в нехирургическом и хирургическом лечении со структурированной физиотерапией, чтобы помочь детям, подросткам и молодым людям жить здоровой и активной жизнью.
Наша команда лечила тысячи детей с любой степенью сложности и степени тяжести деформации тазобедренного сустава. Наши специалисты по тазобедренному суставу первыми внедрили минимально инвазивные процедуры, а также открытые хирургические методы, чтобы помочь лечить пациентов всех возрастов. Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (PAO), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к любимым занятиям.
У нас есть опыт лечения вас или вашего ребенка. Наша цель та же, что и ваша: помочь вам выздороветь, чтобы вы могли вернуться к здоровому образу жизни и избавлению от боли.
Ресурсы для пациентов
Загрузите эти информационные бюллетени, чтобы узнать больше о дисплазии тазобедренного сустава и вариантах лечения.
- информационный бюллетень: дисплазия тазобедренного сустава, связанная с развитием (DDH)
- информационный бюллетень: Упряжь Павлика
- : дисплазия тазобедренного сустава у подростков и молодых людей
Информационный бюллетень
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у подростков
Что такое дисплазия тазобедренных суставов у подростков?
Дисплазия тазобедренного сустава возникает, когда вертлужная впадина (вертлужная впадина) не развивается должным образом и слишком мелкая, чтобы полностью покрыть головку бедренной кости (головку бедренной кости). Многие подростки и молодые люди с этим заболеванием родились с дисплазией тазобедренного сустава (DDH). У других ранее здоровые бедра не развивались должным образом по мере роста их костей и тела.
Многие подростки и молодые люди с этим заболеванием родились с дисплазией тазобедренного сустава (DDH). У других ранее здоровые бедра не развивались должным образом по мере роста их костей и тела.
Познакомьтесь с Аланой и Николь
Спустя полтора года после операции на бедре Николь все еще сомневалась в своих физических возможностях. Все изменилось, когда она встретила Алану, еще одну танцовщицу, перенесшую такую же операцию. Эта случайная встреча стала поворотным моментом в исцелении обоих танцоров.
Прочитать их историю
Состояние варьируется от легкой аномалии тазобедренного сустава до полного вывиха бедра. По мере того, как дети становятся более активными и требуют большего от своих ног, плохо прилегающий тазобедренный сустав становится нестабильным. Нестабильность повреждает хрящ внутри сустава, что со временем становится все более болезненным.
Важно не игнорировать боль в бедре.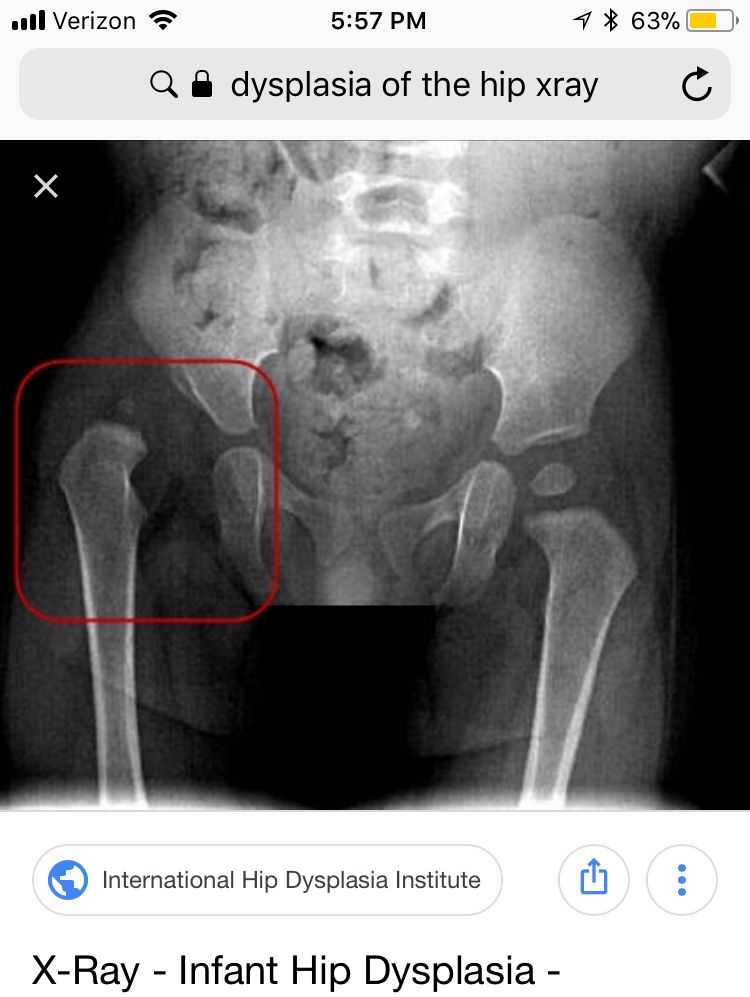 Дисплазия тазобедренного сустава поддается лечению, но ранняя диагностика и лечение имеют решающее значение для предотвращения необратимых повреждений.
Дисплазия тазобедренного сустава поддается лечению, но ранняя диагностика и лечение имеют решающее значение для предотвращения необратимых повреждений.
Каковы симптомы дисплазии тазобедренного сустава у подростков и молодых людей?
Подростки или молодые люди могут начать хромать или испытывать боль в передней части бедра или в паху. Для других первым признаком является боль в колене. Вы можете услышать щелкающий звук в бедре. По мере того, как повреждение прогрессирует, вам может быть все более и более болезненно заниматься спортом и другими видами деятельности. Без лечения боль будет продолжать усиливаться.
Что вызывает дисплазию тазобедренного сустава у подростков и молодых людей?
Некоторые подростки и молодые люди рождаются с легким DDH, который становится симптоматическим по мере взросления. Тем не менее, тазобедренный сустав продолжает развиваться в подростковом возрасте и иногда не развивается должным образом, даже если вы не родились с DDH. Врачи не уверены, почему это происходит, но они знают, что это состояние поражает девочек в два-четыре раза чаще, чем мальчиков. Люди, у которых есть близкие родственники с проблемами тазобедренного сустава, также подвержены более высокому риску.
Врачи не уверены, почему это происходит, но они знают, что это состояние поражает девочек в два-четыре раза чаще, чем мальчиков. Люди, у которых есть близкие родственники с проблемами тазобедренного сустава, также подвержены более высокому риску.
Изображение
Изображение
Как диагностируется дисплазия тазобедренного сустава у подростков и молодых людей?
Врачи обычно используют различные тесты, чтобы определить, является ли дисплазия источником боли в бедре у подростков и молодых людей.
Первым шагом является тщательный сбор анамнеза пациента и медицинский осмотр. Врач проверит диапазон движений вашего бедра. Они могут заказать визуализирующие исследования, такие как рентген, МРТ или компьютерная томография, чтобы подтвердить диагноз. Диагностическая инъекция под ультразвуковым контролем может помочь врачу определить место боли в бедре с большей точностью.
Как лечить дисплазию тазобедренного сустава у подростков и молодых людей?
Целью лечения является восстановление нормальной функции тазобедренного сустава и устранение болей.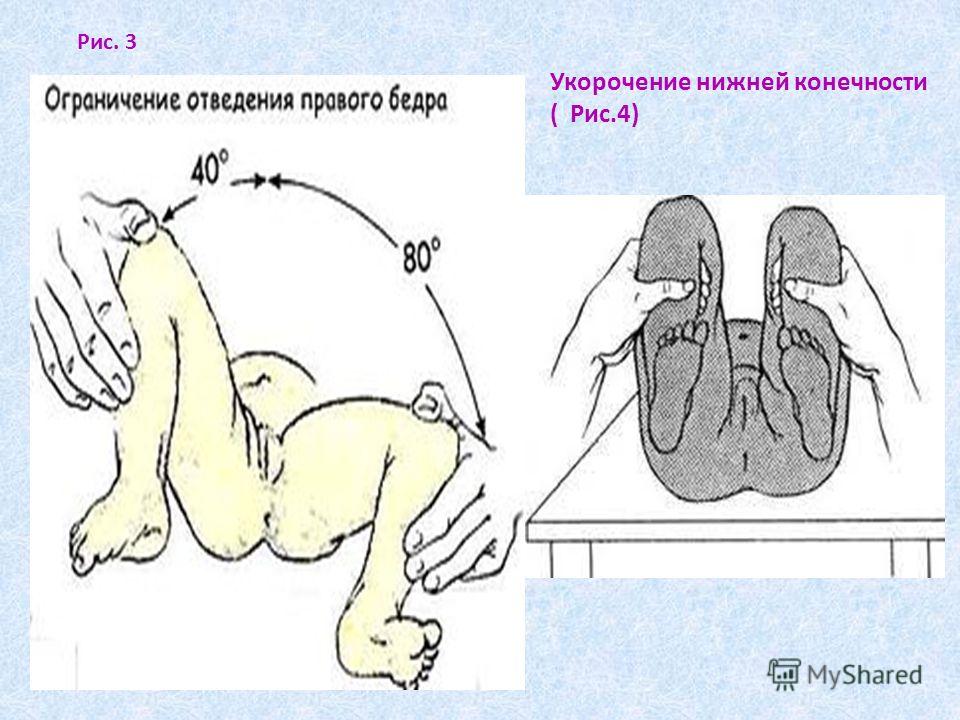 Ваше лечение будет зависеть от тяжести вашего состояния.
Ваше лечение будет зависеть от тяжести вашего состояния.
Варианты нехирургического лечения подростков и молодых людей
Случаи дисплазии тазобедренного сустава легкой и средней степени тяжести часто лечат с помощью физиотерапии и нестероидных противовоспалительных препаратов (НПВП). Если вы продолжаете испытывать боль после этих процедур, ваш врач может предложить операцию.
Хирургические варианты для подростков и молодых людей
Периацетабулярная остеотомия (PAO) — основной хирургический метод лечения подростков и молодых людей с дисплазией тазобедренного сустава. ПАО может служить пожизненным лечением, если проводится до того, как в суставе возникнет серьезное повреждение.
Целями PAO являются:
- уменьшение или устранение боли
- максимизируй функцию бедра
- позволяют вернуться к занятиям спортом или другой деятельностью
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у младенцев
Что такое дисплазия тазобедренных суставов у младенцев?
Дисплазия тазобедренного сустава у младенцев, также известная как дисплазия тазобедренного сустава, связанная с развитием (DDH) , возникает, когда тазобедренная впадина ребенка (вертлужная впадина) слишком мелкая, чтобы покрыть головку бедренной кости (головку бедренной кости) для правильного прилегания. DDH варьируется по степени тяжести. У некоторых детей наблюдается незначительная слабость в одном или обоих тазобедренных суставах. У других малышей шарик легко полностью выходит из гнезда.
DDH варьируется по степени тяжести. У некоторых детей наблюдается незначительная слабость в одном или обоих тазобедренных суставах. У других малышей шарик легко полностью выходит из гнезда.
Изображение
Каковы симптомы дисплазии тазобедренного сустава у младенцев?
Многим детям с DDH диагностируют в течение первых нескольких месяцев жизни.
Общие симптомы DDH у младенцев могут включать:
- Нога на стороне пораженного бедра может казаться короче.
- Складки кожи бедра или ягодиц могут выглядеть неровными.
- Может быть ощущение хлопка при движении бедра.
Что вызывает дисплазию тазобедренного сустава у детей?
Точная причина неизвестна, но врачи считают, что несколько факторов повышают риск развития дисплазии тазобедренного сустава у ребенка:
- семейный анамнез DDH у родителя или другого близкого родственника
- — девочки в два-четыре раза чаще страдают этим заболеванием
- новорожденных, у которых плотнее прилегание к матке, чем у более поздних детей
- тазовое предлежание во время беременности
- тугое пеленание с вытянутыми ногами
Пол
Затвор : Младенцы, чьи ягодицы находятся ниже головы, когда их мать беременна ими, часто заканчивают тем, что одна или обе ноги вытянуты в частично прямом положении, а не согнуты в позе эмбриона.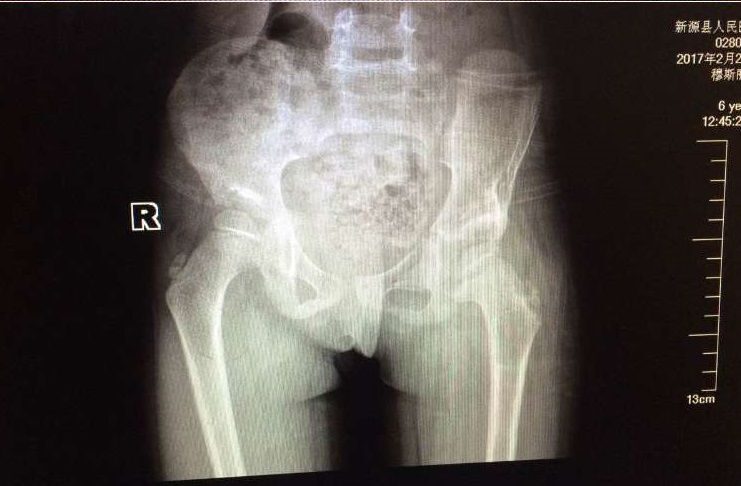 К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
Тугое пеленание: Обертывание ног ребенка в прямом положении может помешать здоровому развитию сустава. Если вы пеленаете своего ребенка, вы можете плотно обхватить его руки и туловище, но не забудьте оставить место для его ног, чтобы они могли сгибаться и двигаться.
История Анжелы
Анжеле было 5 лет, когда родители привезли ее в Бостонскую детскую больницу, где у нее диагностировали дисплазию обоих тазобедренных суставов.
Как диагностируется дисплазия тазобедренного сустава?
Младенцы в США регулярно проходят скрининг на дисплазию тазобедренного сустава. Во время осмотра врач спросит об истории вашего ребенка, в том числе о его положении во время беременности. Они также спросят, есть ли какие-либо проблемы с тазобедренным суставом на стороне любого из родителей.
Врач проведет медицинский осмотр и назначит диагностические тесты, чтобы получить подробные изображения бедра вашего ребенка. Типичные тесты могут включать:
Типичные тесты могут включать:
- УЗИ (сонограмма): УЗИ использует высокочастотные звуковые волны для создания изображений головки бедренной кости (шарик) и вертлужной впадины (гнездо). Это предпочтительный способ диагностики дисплазии тазобедренного сустава у детей в возрасте до 6 месяцев.
- Рентген: когда ребенку исполняется 6 месяцев и на головке бедренной кости начинает формироваться кость, рентген более надежен, чем УЗИ.
Как лечить дисплазию тазобедренного сустава?
Лечение вашего ребенка будет зависеть от тяжести его состояния. Целью лечения является восстановление нормальной функции тазобедренного сустава путем коррекции положения или структуры сустава.
Варианты нехирургического лечения
Наблюдение
Если вашему ребенку 3 месяца или меньше и его бедро достаточно стабильно, врач может наблюдать за развитием вертлужной впадины и головки бедренной кости. Есть большая вероятность того, что сустав сформируется сам по себе, когда ваш ребенок вырастет.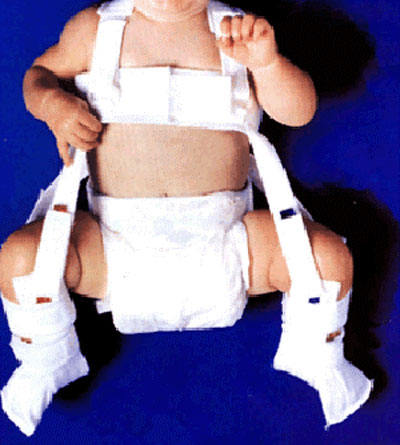
Привязь «Павлик»
Если бедро вашего ребенка нестабильно или недостаточно глубокое, врач может порекомендовать привязь «Павлик». Привязь Pavlik используется для младенцев в возрасте до четырех месяцев, чтобы удерживать их бедра на месте, позволяя их ногам двигаться. Ребенок обычно носит привязь весь день и ночь, пока его бедро не стабилизируется, а УЗИ не покажет, что его бедро развивается нормально. Обычно это занимает от восьми до двенадцати недель. Врач вашего ребенка скажет вам, сколько часов в день ваш ребенок должен носить страховочную привязь. Обычно дети носят шлейку 24 часа в сутки.
Изображение
Пока ваш ребенок носит страховочную привязь, его врач будет часто осматривать бедро и использовать визуализирующие тесты для наблюдения за его развитием. После успешного лечения ваш ребенок должен будет продолжать регулярно посещать врача в течение следующих нескольких лет, чтобы следить за развитием и ростом своего тазобедренного сустава.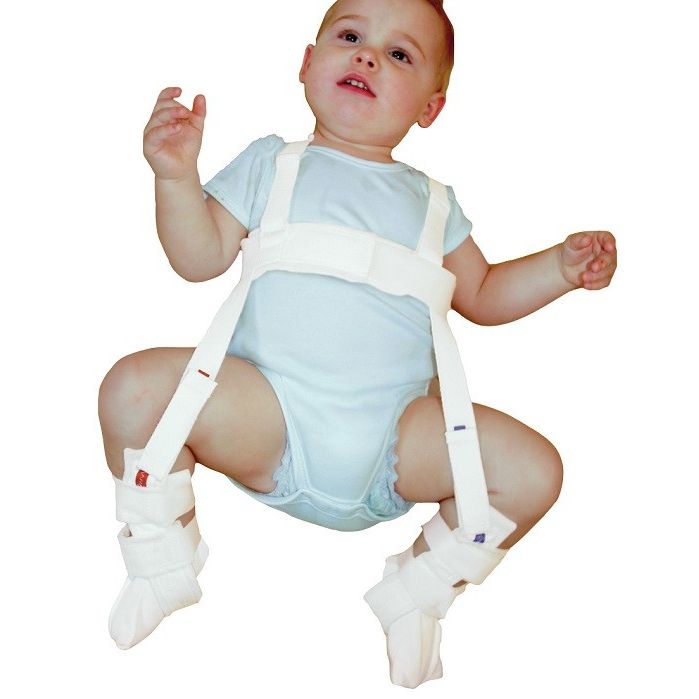
Как правило, детские бедра успешно лечатся привязью Павлика. Но у некоторых детей бедра по-прежнему частично или полностью вывихнуты. В этом случае врач вашего ребенка может порекомендовать другой тип корсета, который называется 9.0010 абдукционная скоба . Отводящий бандаж изготовлен из легкого материала, который поддерживает бедра и таз вашего ребенка. Если бедро вашего ребенка становится стабильным с помощью корсета для отведения, он будет носить бандаж в течение примерно восьми-двенадцати недель. Если отводящая скоба не стабилизирует бедро, вашему ребенку может потребоваться операция.
Изображение
Варианты хирургического лечения младенцев
Закрытое вправление
Если у вашего ребенка сохраняется частичный или полный вывих бедра, несмотря на использование привязи и корсета Павлика, ему может потребоваться хирургическое вмешательство. Под анестезией врач вводит очень тонкую иглу в бедро ребенка и вводит контрастное вещество, чтобы он мог четко видеть шар и лунку. Этот тест называется артрограмма .
Этот тест называется артрограмма .
Процесс установки шара обратно в лунку после артрограммы известен как закрытая репозиция . После того, как бедро установлено на место, техники наложат на ребенка гипсовую повязку . Этот гипс простирается чуть ниже подмышек до ног и удерживает бедро на месте. Различные гипсовые повязки покрывают разное количество ног ребенка в зависимости от состояния его бедер. Дети обычно носят гипсовую повязку от трех до шести месяцев. Гипс будет меняться время от времени по мере роста вашего ребенка.
Открытое вправление
Если закрытое вправление не помогает, врач вашего ребенка может порекомендовать открытое вправление . Для этого хирург делает надрез и перемещает бедро, чтобы оно могло нормально расти и функционировать. Особенности процедуры зависят от состояния вашего ребенка, но она может включать в себя изменение формы тазобедренного сустава, изменение направления головки бедренной кости или исправление вывиха. После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
Последующее наблюдение
Любой младенец, прооперированный по поводу дисплазии тазобедренного сустава, должен периодически находиться под наблюдением ортопеда, пока он не достигнет физической зрелости. При регулярных посещениях врач-ортопед будет следить за их бедром, чтобы убедиться, что оно нормально развивается по мере роста. Ранняя диагностика и лечение любой новой аномалии повысит вероятность того, что ваш ребенок вырастет активным и не будет болеть в бедре на протяжении всего детства, подросткового возраста и взрослой жизни.
Повлияет ли лечение на способность моего ребенка ходить?
В зависимости от возраста во время лечения ваш ребенок может начать ходить позже, чем другие дети. Однако после успешного лечения дети обычно начинают ходить так же хорошо, как и другие дети. Напротив, дети с нелеченой дисплазией тазобедренных суставов часто позже начинают ходить, и многие из них хромают.
