Подагра у детей симптомы: Подагра: признаки, симптомы, лечение подагры. Подагра сосудов ног
Подагра: признаки, симптомы, лечение подагры. Подагра сосудов ног
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» — нога, «агра» — капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях.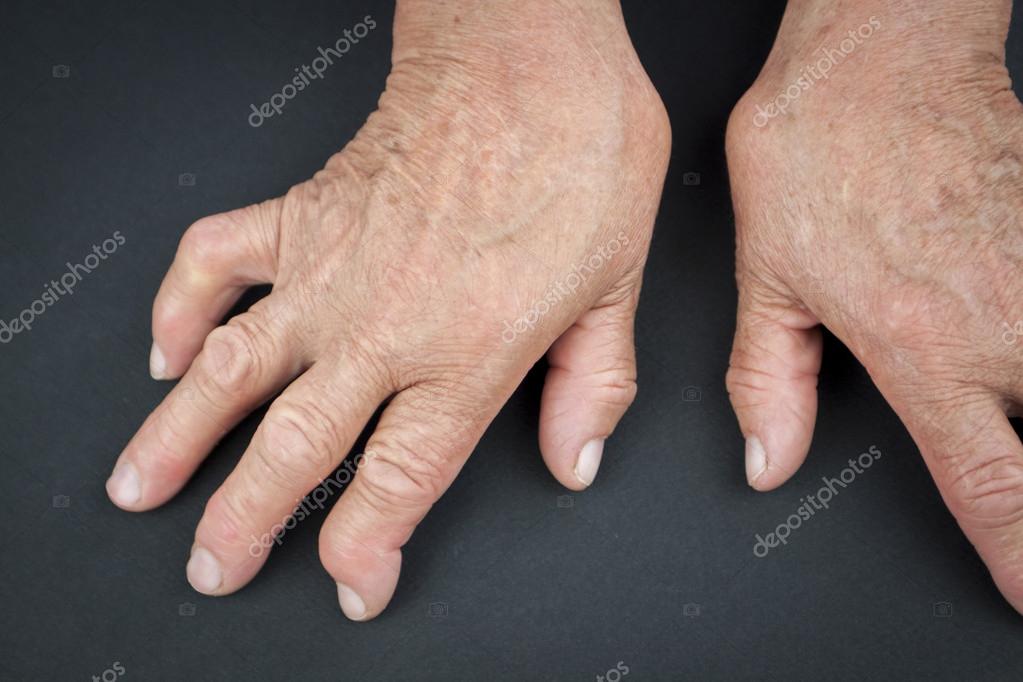 В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови. Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
- Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше.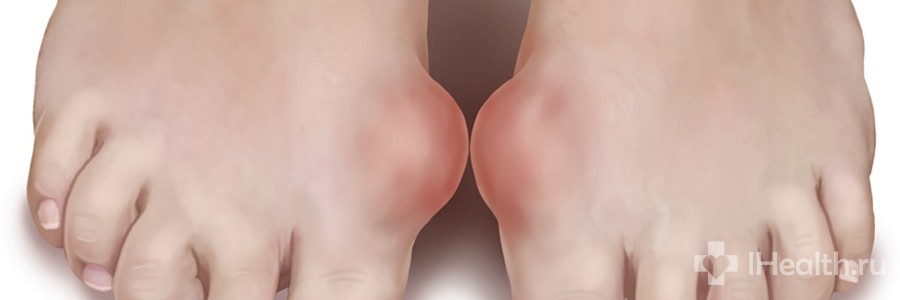 При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
|
Критерий |
Сустав |
Балл |
|---|---|---|
|
| ||
|
Вовлечение суставов во время типичного приступа подагры |
голеностопный сустав/предплюсна, 1-й плюснефаланговый сустав |
+ 1 балл + 2 балла |
|
Типичный острый приступ подагры |
эритема над поверхностью сустава (сообщается пациентом либо фиксируется врачом), невозможность прикосновения или надавливания на область пораженного сустава, значительные трудности при ходьбе или невозможность выполнять.  |
|
|
Динамика типичного острого приступа |
Наличие 2 и более признаков независимо от противовоспалительной терапии:
|
один типичный эпизод «+1 балл»
|
|
Клинические признаки тофуса |
Дренированный либо гипсообразный подкожный узелок, часто васкуляризированный, с типичной локализацией: суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия. 
|
Представлены «+4 балла» |
|
Лабораторные методы | ||
|
Уровень мочевой кислоты (определяется в тот промежуток времени, когда пациент не получает препараты, снижающие уровень мочевой кислоты) |
< 4 мг/дл (240 мкмоль/л) 6- 8- >10 мг/дл (> 600 мкмоль/л) |
«- 4 балла» «+2 балла» «+3 балла» «+4 балла» |
|
Анализ синовиальной жидкости (поляризационная микроскопия) |
Отрицательный результат. |
«-2 балла» |
|
Методы диагностической визуализации | ||
|
Признаки наличия депонирования уратов |
Ультразвуковой феномен «двойного контура» или признаки депонирования уратов при использовании метода КТ с двумя источниками излучения. 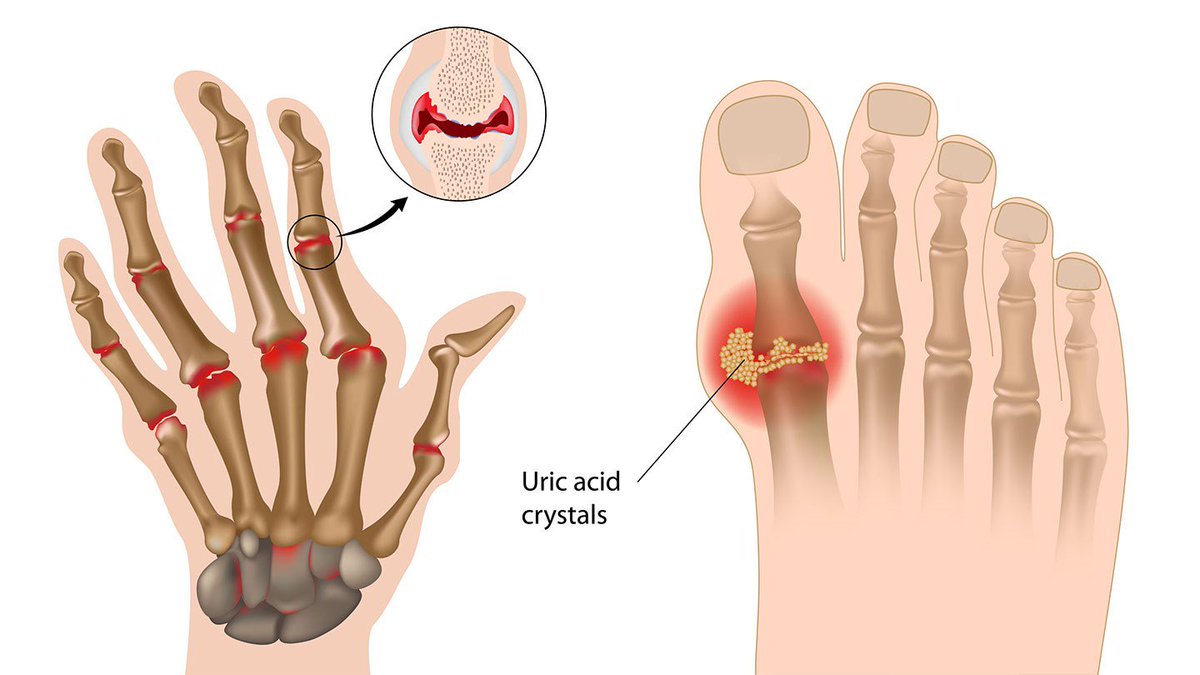
|
«+4 балла» |
|
Признаки наличия связанного с подагрой поражения сустава |
Обнаружение по меньшей мере 1 эрозии во время проведения рентгенографии кистей и/или стоп. |
«+4 балла» |
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава — +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» — +2 балла
- Гиперурикемия (548 мкмоль/л) — +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.

Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива.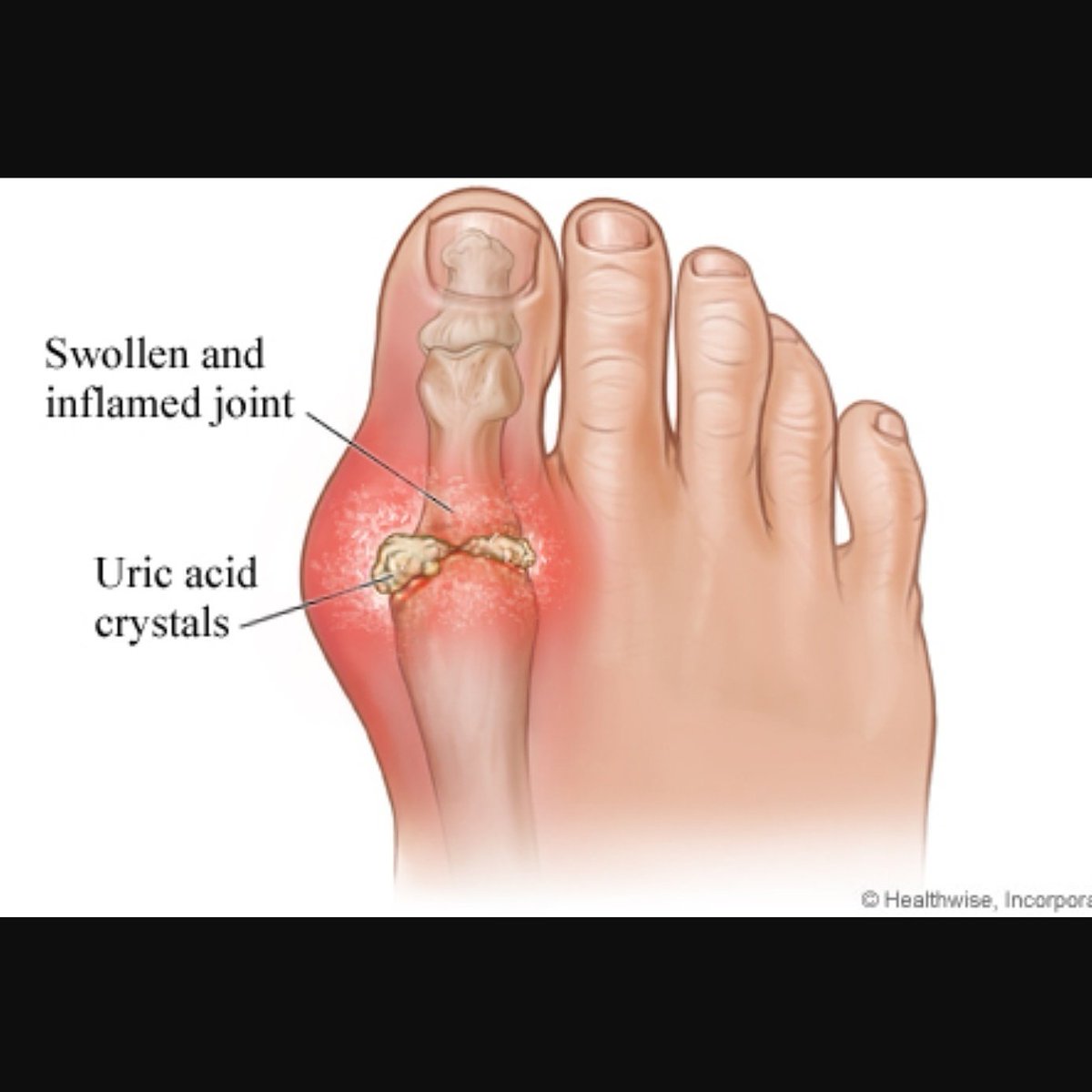 Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
-
Аллопуринол – способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата. -
Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом. -
Бензбромарон — мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью. -
Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Подагра: симптомы и признаки, диагностика, рекомендации по питанию, лечение подагры при обострении | Сдать анализы на подагру, какой врач ставит диагноз, мочевая кислота при подагре
Подагра – хроническое воспалительное заболевание суставов с периодическими приступами острой боли. Патология связана с отложением солей мочевой кислоты, которые кристаллизируются в тканях и влияют на поражение суставов при подагре. Болезнь характерна для возрастных пациентов, чаще всего подагрой страдают мужчины. В зону поражения попадают суставы пальцев, локтей, кистей, коленей, ступней.
Патология связана с отложением солей мочевой кислоты, которые кристаллизируются в тканях и влияют на поражение суставов при подагре. Болезнь характерна для возрастных пациентов, чаще всего подагрой страдают мужчины. В зону поражения попадают суставы пальцев, локтей, кистей, коленей, ступней.
Факторы риска
Среди пациентов, у которых наблюдается симптоматика заболевания, выделяются носители определенных факторов риска. Это:
- наследственная предрасположенность,
- гипертоническая болезнь,
- сахарный диабет,
- злоупотребление вредными привычками, алкоголем,
- чрезмерное употребление нездоровых продуктов питания, переедание.
В последние десятилетия количество пациентов, страдающих подагрой, возросло. Это связано с неправильным питанием, содержанием в рационе продуктов, богатых пуринами, и отсутствием ограничения вредных привычек. Заболевание часто называют «болезнью образа жизни».
Причины подагры
Основная причина заболевания – высокий уровень мочевой кислоты в крови пациента, который носит постоянный устойчивый характер.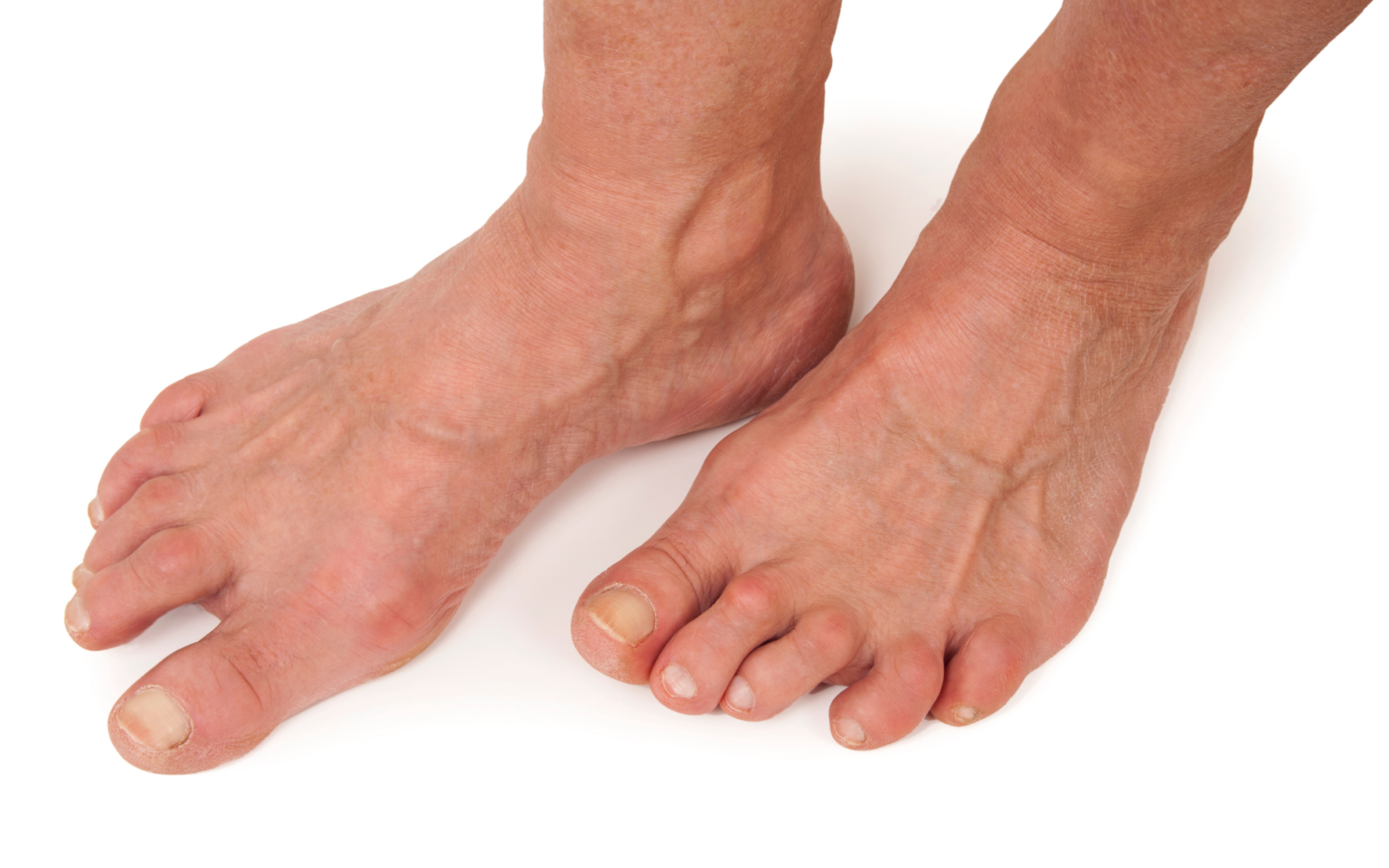 Образовавшиеся кристаллы откладываются в суставах, органах и тканях, это приводит к медленному разрушению сустава. Большое количество мочевой кислоты обосновано некорректной работой почек, которые либо не справляются с повышенными объемами, либо просто не в силах полноценно ее выводить.
Образовавшиеся кристаллы откладываются в суставах, органах и тканях, это приводит к медленному разрушению сустава. Большое количество мочевой кислоты обосновано некорректной работой почек, которые либо не справляются с повышенными объемами, либо просто не в силах полноценно ее выводить.
Симптоматика
Подагра часто поражает суставы ног, как правило, сустав большого пальца. Пораженный сустав краснеет и отекает, в нем появляется острая нарастающая боль. Кроме того, существует ряд сопутствующих симптомов:
- лихорадочные явления,
- озноб,
- общее недомогание.
Если заболевание не лечить, острая фаза отступает через несколько дней, однако через какое-то время все возобновляется. Боль и отечность при подагре возникают и исчезают спонтанно. Приступы приходят чаще в ночное время. При отсутствии лечения приступы учащаются, а их длительность увеличивается. Артрит распространяется на новые, еще не пораженные суставы, захватывая ранее здоровые области и ткани. Внешний вид сустава также может претерпевать деформационные изменения.
Внешний вид сустава также может претерпевать деформационные изменения.
Диагностика заболевания
Диагноз ставится на основании клинических и лабораторных обследований. В зависимости от выраженности симптоматики, специалист может назначить:
- анализы мочи и крови,
- УЗИ почек,
- рентгенографическое исследование,
- микроскопию синовиальной жидкости,
- КТ области поражения.
При неясной клинической картине назначается сцинтиграфия с пирофосфатом технеция, введение которого и последующее сканирование тканей организма позволяет максимально достоверно определить локализацию воспалительного процесса.
Лечение подагры
Лечение заболевания направлено на предупреждение повторяющихся приступов, препятствие отложению уратов и стимулирование их рассасывания и выведения. Важнейшей частью лечения считается соблюдение специальной диеты, исключающей употребление жирной и жареной пищи. В рационе должны остаться только белое диетическое мясо и рыба, которые готовятся способом варки или тушения.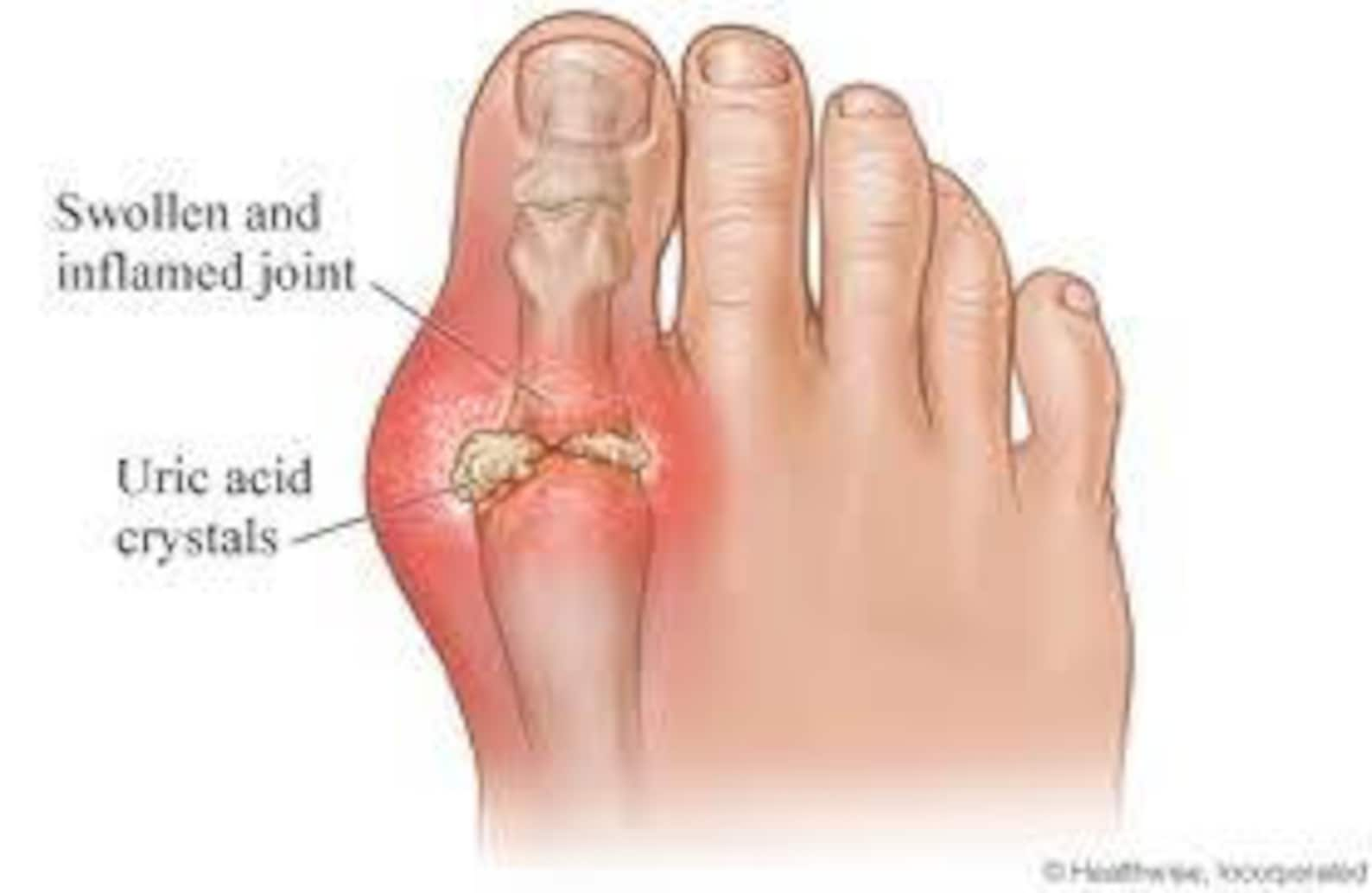 Алкогольные напитки, крепкий чай и кофе полностью исключаются.
Алкогольные напитки, крепкий чай и кофе полностью исключаются.
Современные препараты позволяют купировать болевой синдром при приступах подагры, при обострении заболевания врач назначает:
- физиолечение,
- ЛФК,
- массажи,
- обезболивающие препараты,
- средства, нормализующие содержание в крови мочевой кислоты.
В особенно запущенных случаях рекомендовано хирургическое лечение – удаление солевых отложений, ограничивающих функциональность суставов.
Важно знать
Поставить правильный диагноз может только профессиональный специалист. Эффективность лечения зависит от того, насколько своевременно проведена диагностика заболевания. Выбор методов лечения и лекарственных препаратов обоснован индивидуальными особенностями пациента и наличием сопутствующих патологий.
Проконсультироваться со специалистом и записаться на прием вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
симптомы, диагностика, лечение — медцентр Аксис (Зеленоград)
Наиболее распространенным видом воспаления суставов (артрит) является подагра.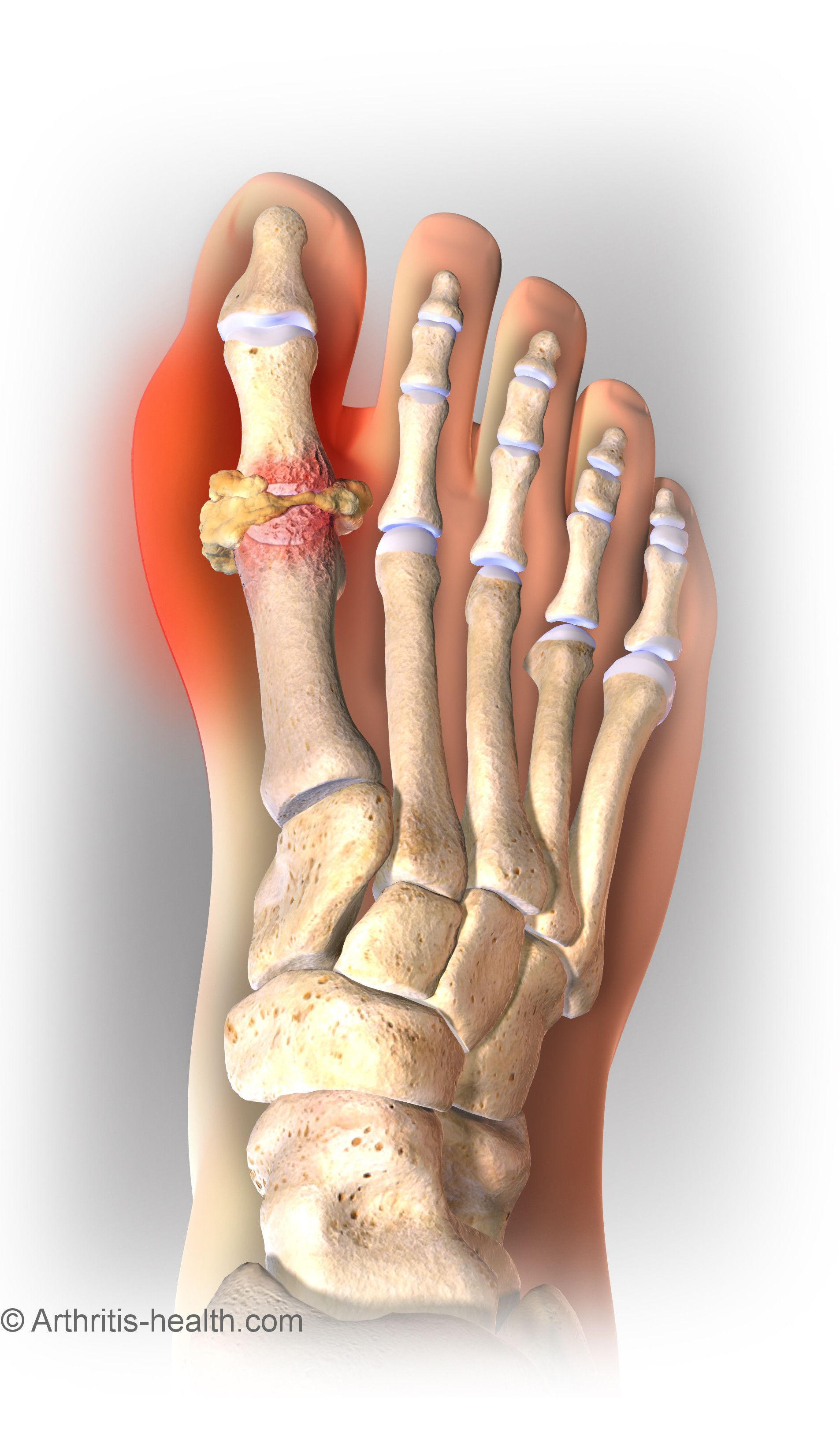 Чаще всего данное заболевание возникает у мужчин среднего возраста. Женщины подвержены риску развития недуга намного меньше.
Чаще всего данное заболевание возникает у мужчин среднего возраста. Женщины подвержены риску развития недуга намного меньше.
Причины
Возникновение заболевания тесно связано с количеством мочевой кислоты, которая возникает в результате переработки в организме определенных продуктов питания, богатых пуринами (список продуктов представлен ниже).
Одной из наиболее распространенных причин развития подагры является превышенное количество или плохой вывод мочевой кислоты. Мочевая кислота при накоплении (преимущественно из продуктов, которые содержат большое количество пуринов), и неправильной работе почек, приводит к процессу отложения на суставах. Именно кристализированное вещество и начинает вызывать боль, а также приводит к возникновению воспалительного процесса.
Следует отметить, что этот процесс является одним из самых распространенных при развитии подагры. Но, во многих случаях, накопление мочевой кислоты может не сыграть решающую роль – у больного может быть совершенно нормальный ее уровень в крови, а воспаление продолжит развиваться.
Симптомы подагры
Среди наиболее распространенных симптомов заболевания следует отметить:
Боль, отечность и наличие покраснений в области сустава. Обычно страдает или один, или два сустава одновременно. Приступ подагры – такое название носит данный признак, может быть довольно продолжительным и достигать срока от двух дней, до нескольких недель. Особенно при отсутствии лечения. Данное состояние больше характерно для ночного времени и характеризуется острыми болевыми ощущениями, а также приливами жара к суставу и наличие повышенной чувствительности.
Признаки подагры легко определить даже неосведомленному человеку. При первых же проявлениях не следует медлить с посещением врача, так как поражение суставов влекут за собой не только их воспаление, но и привлечение к процессу сухожилий. Чаще всего подагрические явления поражают большие пальцы ног, но также встречаются и на голеностопах, коленях, пальцах рук.
Лечение подагры должно проводиться незамедлительно, так как в противном случае больного ожидают нешуточные осложнения – ограничение подвижности, постоянные боли и необратимые повреждения суставов.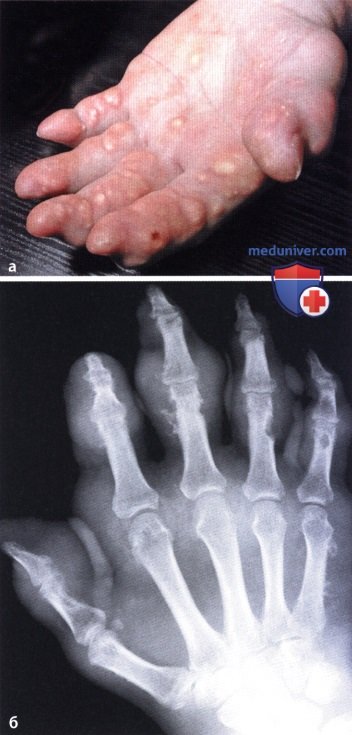 Чтобы такого не произошло, в медицинском центре Аксис вы сможете пройти все необходимое обследование, выявляющее подагру на ранней стадии.
Чтобы такого не произошло, в медицинском центре Аксис вы сможете пройти все необходимое обследование, выявляющее подагру на ранней стадии.
Лечение подагры
Лечением должен заниматься только квалифицированный ревматолог, который сможет подобрать индивидуальную, правильную терапию. В медцентре Аксис в Зеленограде работают врачи-ревматологи, имеющие большой опыт в данной области, и вылечившие большое количество людей.
Перед назначением препаратов и других процедур, ревматолог может назначить несколько важных обследований:
Лечение подагры состоит не только из медикаментозной терапии (включает в себя препараты для купирования подагрических приступов и уменьшения уровня мочевой кислоты), но и включает в себя строгую диету, исключающую продукты с высоким содержанием пуринов. Также в комплекс мероприятий входят небольшие физические нагрузки и особая лечебная физкультура для суставов.
Диета при подагре должна очень строго соблюдаться. Иначе улучшения состояния и уменьшения подагрических приступов можно не ждать.
Среди запрещенных продуктов следует отметить:
- жирное, копченое и соленое мясо, рыба
- маринованные и засоленные овощи, сало, копчености
- слишком жирные и соленые сыры
- представители семейства бобовых — фасоль, горох
- бульоны и супы на крутых мясных бульонах
- алкоголь
- крепкие чай и кофе
- шоколад и сладкие крема
Рекомендованными продуктами являются те, которые содержат в большей части углеводы (это помогает на время заменить недостающий белок). Однако следует помнить, что при такой диете следует следить за своим весом. Также пациент должен много пить – не менее трех литров жидкости в день. Разрешается есть крупы, куриные, а лучше перепелиные яйца, нежирные сорта говядины, баранины в отварном виде.
Профилактика подагры
Одной из самых больших вероятностей заболеть подагрой является наследственность. Если среди родственников есть больные, то лучше всего постоянно проверять уровень мочевины в крови (не менее раза в год), а также предпочитать здоровый образ жизни. Также следует остерегаться тем, у кого имеется лишний вес или гипертония. Ограничьте употребление вышеперечисленных продуктов, следите за своим весом и работой почек – вот основные советы по профилактике подагры.
Также следует остерегаться тем, у кого имеется лишний вес или гипертония. Ограничьте употребление вышеперечисленных продуктов, следите за своим весом и работой почек – вот основные советы по профилактике подагры.
Лечение подагры у детей в Москве
В детском возрасте подагра (подагрический артрит) встречается редко. Как правило, она развивается у детей с наследственной предрасположенностью или болезнями почек. Раннее начало лечения позволяет избежать развития осложнений и быстрее добиться устойчивой ремиссии.
В клиниках сети «Здравствуй!» имеются широкие возможности для лечения подагры и реабилитации детей после болезни. Индивидуальный подход к каждому ребенку, забота о психологическом и физическом комфорте юных пациентов, комплексное и всестороннее лечение позволяют предотвратить развитие осложнений и добиться стойкой ремиссии.
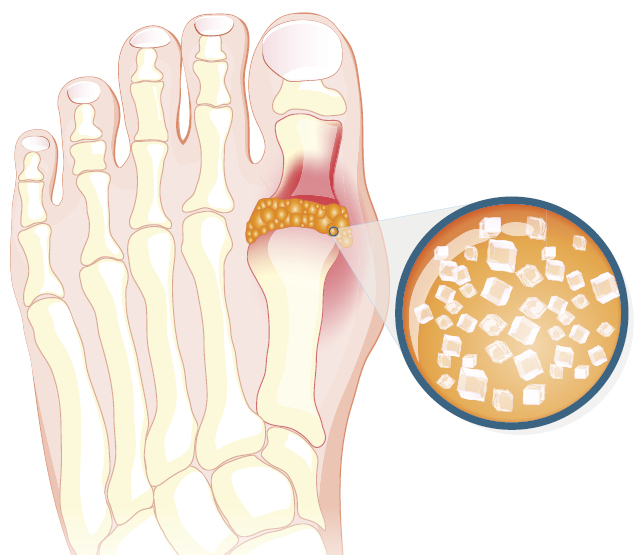
При подагре нарушается обмен веществ, из-за чего в организме скапливается чрезмерное количество соединений мочевой кислоты (уратов). Постепенно эти соли откладываются в суставах, мышцах и внутренних органах, вызывая развитие воспалительных процессов, разрушение тканей и интоксикацию.
Кристаллическое отложение уратов в суставах приводит к:
- появлению острой боли;
- образованию отеков;
- локальному покраснению кожи;
- постепенной деформации суставного сочленения.
Наиболее часто от подагры страдают большие пальцы на ногах, но иногда поражаются и пальцы рук, локти и другие суставные сочленения. Также из скоплений уратов могут образовываться тофусы. Это образования на коже, которые имеют беловатый оттенок. Плотные на ощупь узелки иногда самопроизвольно вскрываются, из них выходит густая беловатая жидкость. В наиболее тяжелых случаях тофусы возникают даже в мышцах и внутренних органах.
Без лечения детская подагра может стать причиной:
- частых болевых приступов;
- деформации суставов и позвоночника;
- нарушения подвижности вплоть до инвалидизации;
- развития заболеваний внутренних органов;
- опасных нарушений в развитии организма.
При появлении даже неярко выраженных признаков патологии нужно обратиться к педиатру или детскому ревматологу. Самолечение не сможет остановить разрушительные процессы в организме
Самолечение не сможет остановить разрушительные процессы в организме
Что такое подагра и как её лечить
Врач-терапевт и врач-эндокринолог медицинской группы компаний ADONIS Наталья Ляшенко назвала симптомы, причины возникновения подагры, а также методы лечения.
Читайте также: Умерла российская певица Юлия Началова: вероятные причины смерти
Врач Наталья Ляшенко
“Подагра – это форма артрита, возникающая вследствие откладывания кристаллов уратов (кристаллов мочевой кислоты) в суставе, что вызывает воспаление и интенсивную боль при подагрических приступах. Кристаллы уратов образуются, когда есть повышенный уровень мочевой кислоты в крови ”.
Тело человека вырабатывает мочевую кислоту, когда она разрушает пурины – вещества, которые есть в организме. Пурины также находящихся в определенных продуктах, таких как стейк и морепродукты. Другие продукты также способствуют повышению уровня мочевой кислоты, например, алкогольные напитки, особенно пиво, и напитки, которые подслащены фруктовым сахаром (фруктозой).
Высокий уровень мочевой кислоты – симптомы
• боль в большом пальце ноги
• интенсивная боль и воспаление суставов
• сложность с мочеиспусканием
• нестабильный пульс
• боль в коленях
• камни в почках
• утомление
• жесткие образования вокруг суставов
Обычно мочевая кислота растворяется в крови и проходит через почки в мочу. Но иногда тело вырабатывает слишком много кислоты или же почки выделяют ее слишком мало. Когда это происходит, мочевая кислота может накапливаться, образуя острые кристаллы в суставе или окружающих тканях. Это вызывает боль, воспаление и отек.
Почему возникает подагра
Подагра – причины возникновения
- Гипертония ( повышение артериального давления).
- Сахарный диабет.
- Почечная недостаточность.
- Дислипидемия ( повышение холестерина и триглицеридов крови).
- Ожирение.
- Анемия.
- Наследственность.
- Пол (мужчины).
- Прием некоторых медикаментов ( тиазидных диуретиков).
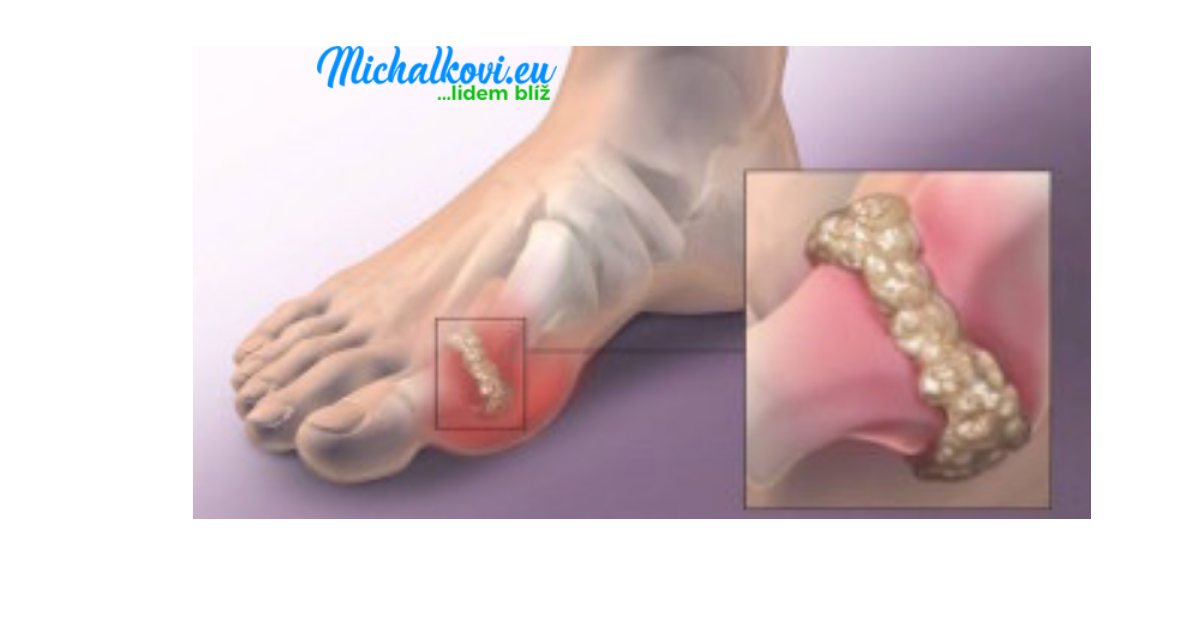
Человек больше склонен к развитию подагры, если у него высокий уровень мочевой кислоты. Факторы, повышающие уровень мочевой кислоты в организме, включают:
- Рацион
Еда, богатая мясом и морепродуктами, а также напитки, которые содержат фруктовый сахар (фруктозу). Потребление алкоголя, особенно пива, также повышает риск подагры. - Ожирение
Если у вас избыточный вес, то ваш организм производит больше мочевой кислоты, соответственно, почки имеют большую нагрузку. - Болезни
Некоторые заболевания и состояния повышают риск подагры. К ним относят высокое кровяное давление и хронические заболевания, такие как диабет, метаболический синдром, болезни сердца и почек. - Определенные препараты
Применение тиазидных диуретиков, которые обычно используется при лечении гипертонии, и низких доз аспирина также может повысить уровень мочевой кислоты.
Факторы риска возникновения подагры
- Генетика
Если другие члены вашей семьи имели подагру, вы более склонны к развитию этой болезни.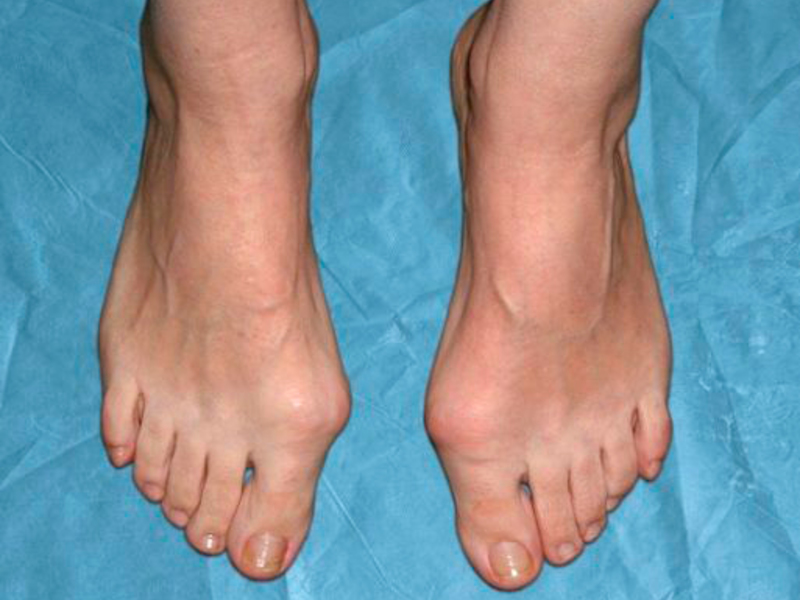
- Возраст и пол
Подагра встречается чаще у мужчин, прежде всего, потому, что женщины имеют более низкий уровень мочевой кислоты. После наступления менопаузы уровне мочевой кислоты у женщин приближаются к уровням мужчин. В последних подагра чаще развивается в возрасте от 30 до 50 лет. - Недавние операции или травмы
Недавнюю операцию или травму связывают с повышенным риском развития подагры.
Читайте также: Остеопороз: причины, анализы, лечение и профилактика
Признаки и симптомы подагры почти всегда возникают внезапно, чаще всего ночью. Они включают:
1. Интенсивная боль в суставах. Подагра обычно поражает суставы большого пальца ноги, но болезнь может возникать и в любом другом суставе. Это могут быть щиколотки, колени, локти, запястья и пальцы. Боль обычно острее в течение первых 4-12 часов.
Врач Наталья Ляшенко
“ Приступы подагры характеризуются внезапной тяжелой болью, отеком, покраснением сустава, часто поражается плюсне-фаланговый сустав первого пальца стопы. Приступ подагры может возникнуть внезапно, заставляя человека подняться с постели среди ночи с ощущением, что первый палец стопы горит. Сустав при этом горячий, красный, отекший, к нему невозможно прикоснуться из-за боли”.
Приступ подагры может возникнуть внезапно, заставляя человека подняться с постели среди ночи с ощущением, что первый палец стопы горит. Сустав при этом горячий, красный, отекший, к нему невозможно прикоснуться из-за боли”.
2. Затяжной дискомфорт. После острой боли неприятные ощущения уменьшаются. Некоторый дискомфорт сустава может длиться от нескольких дней до нескольких недель. Более поздние приступы подагры могут длиться дольше и больше будут влиять на суставов.
3. Воспаление и покраснение. Пораженные суставы или суставы становятся отечными, теплыми и красными.
4. Ограниченный диапазон движения. Когда подагра прогрессирует, вы не сможете нормально перемещать суставы.
Для того, чтобы выявить наличие подагры необходимо:
1. Определить уровень мочевой кислоты в крови, а также в суточной моче.
2. Сделать анализ синовиальной жидкости сустава.
3. Сделать рентген.
4. При необходимости – сделать компьютерную томографию или же магнитно-резонансную томографию.
Как выявить подагру
Лечение подагры обычно включает медицинские препараты, которые выбирает врач и пациент, основываясь на текущем состоянии здоровья человека.
Препараты для лечения острых приступов и предотвращения будущих приступов включают нестероидные противовоспалительные средства (препараты на основе кохлицина, кортикостероиды).
Врачи могут назначить препараты для предотвращения осложнений подагры – лекарства, блокирующие производство мочевой кислоты (Аллопуринол, фебуксостат) и лекарства, улучшающие удаление мочевой кислоты (пробенецид, лезинурад).
Лекарство является наиболее эффективным способом лечения острой подагры и может предотвратить повторные приступі подагры. Однако нужно изменить некоторые пищевые привычки и образ жизни.
1. Исключите или ограничьте употребление алкогольных напитков и напитков, которые содержат фруктозу. Вместо этого пейте много безалкогольных напитков, особенно воды.
2. Ограничьте потребление мяса, рыбы и птицы в рационе. Особенно, это касается сырокопченых и вареных колбасок, сарделек, сосисок, консерв.
3. Ешьте больше продуктов из цельного зерна, фруктов, овощей и меньше рафинированных углеводов, таких как кремовые торты, пирожные, конфеты, изделия из слоеного и сдобного теста, белый хлеб.
Диета при подагре
4. Регулярно тренируйтесь. Поддержание тела в здоровом весе снижает риск подагры.
5. Пейте много жидкости.
6. Употребляйте молочные продукты с низким содержанием жирности. Можно употреблять нежирный кефир, несоленый творог, яйца ( не более одного в день).
7. Что касается круп, то ограничьте себя в употреблении только бобовых. Все потому, что они содержат мочевую кислоту в большом количестве.
8. Не пейте кофе, крепкий чай, какао.
9. Старайтесь использовать как можно меньше соли.
Врачи советуют придерживаться диеты №6 (стол №6).
Подагра – профилактика заболевания
- Диета
- Ограничение алкоголя
- Употребление достаточного количества жидкости
- Поддержание нормальной массы тела
- Профилактический осмотр врача
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Подагра (подагрический артрит) | Медицинский центр Ваше Здоровье
Подагра (подагрический артрит) – это обменная патология организма, при которой затрагивается обмен пуринов (производные мочевой кислоты), что приводит к избыточному отложению солей мочевой кислоты в некоторых тканях организма.
Именно в результате этих отложений формируются нарушения функций органов и тканей. Особенно страдают суставы, почки и некоторые другие органы (кости, связки, печень).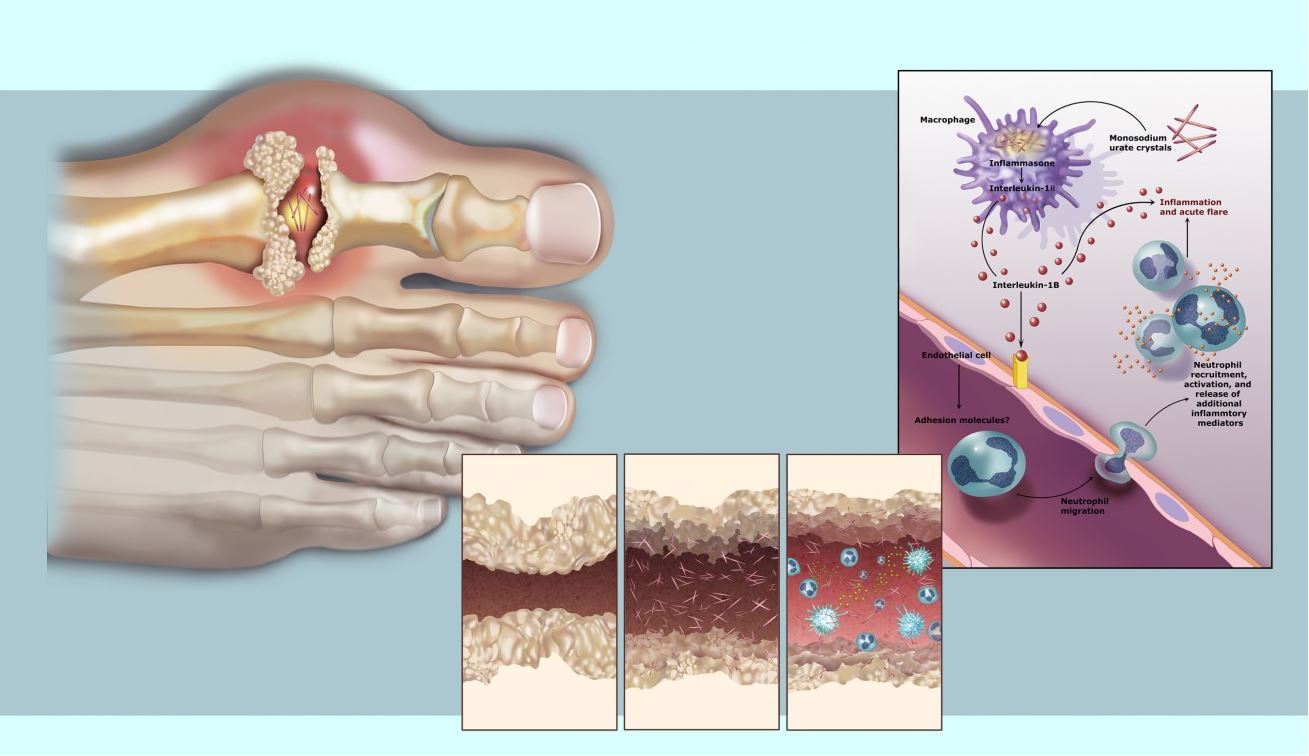
Подагра известна давно, протекает с периодами ремиссий и подагрических приступов, чаще поражает мужчин среднего возраста, женщины страдают не более чем в 1-2% от всех случаев подагры.
Причины
Основа подагры – это генетически унаследованный дефект в обменных процессах мочевой кислоты, дефект ферментов, помогающих ее утилизации и выведению, а также дефекты в системе внутреннего синтеза пуриновых веществ.
Помимо генетических причин, для развития подагры не менее важны еще и факторы риска, внешние влияния, которые предрасполагают к развитию подагры:
- повышенное поступление пуриновых оснований с пищей при злоупотреблении мясными продуктами,
- ожирение и избыточный вес,
- алкоголизм, неумеренное употребление вина,
- вредные привычки, малоподвижность.
Возможно развитие и вторичной подагры
- на фоне опухолевых процессов с изменением обмена пуринов,
- на фоне повышенного распада белков тела,
- при лечении тиазидными диуретиками (дихлотиазид, политиазид),
- при применении цитостатиков (доксорубицин, фторурацил, гидроксимочевина, циклофосфан).
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием препаратов.
Виды
Чаще всего при подагре поражаются почки и суставы, поэтому, можно выделить
- подагрический артрит
- подагрическое поражение почек.
Также выделяют три типа подагрических нарушений, исходя из уровня мочевой кислоты в моче:
- метаболическая форма с самым высоким количеством мочевой кислоты.
- почечная форма, умеренное количество мочевой кислоты с повышением солей,
- смешанная форма – много и мочевой кислоты и ее солей, которые дают кристаллы.
Симптомы подагры
Подагра это хроническое и прогрессирующее заболевание, оно может протекать в три сменяющихся последовательно стадии –
- острый артрит подагрического происхождения,
- стадия межприступной подагры,
- тофусная хроническая стадия подагры.

Подагрический артрит возникает внезапно: ночью или утром, возникают жгучие, пульсирующие или рвущие боли одного или нескольких суставов, обычно на ногах и поражение их несимметрично.
Достаточно часто первым поражается сустав большого пальца ноги.
Поражение обычно захватывает стопу или голеностоп, колени, суставы пальцев на руках, локти. Может быть набухание вен около сустава, повышение температуры и озноб.
Из-за сильной боли и отека, движения сустава почти невозможны. Днем боли несколько стихают, а к ночи снова возникают, что приводит к неврозу и раздражительности.
Через 3-4 суток боли стихают, сустав приобретает синюшный оттенок, постепенно спадает отек.
Во время приступов изменяются анализы крови — в крови выявляется воспаление с ускорением СОЭ, высокими лейкоцитами и повышением белков острой фазы воспаления.
Приступы могут возникать в разный период — от одного раза в полгода до нескольких лет. По мере прогрессирования подагры частота приступов нарастает, они становятся более длинными и менее острыми, но в процесс вовлекаются все новые суставы.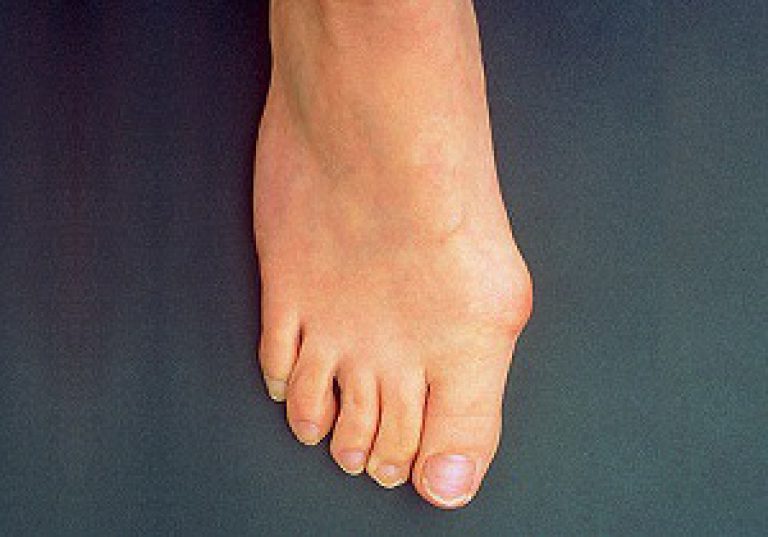
Хроническая подагра
Хроническая подагра формирует участки тофусов – это узелковые скопления солей в тканях примерно через 5-7 лет от начала заболевания.
Тофусы возникают внутри ушных раковин, в зоне суставов кистей и стоп, локтей, коленей, их размеры могут быть от пары миллиметров до горошины и более. По мере прогрессирования изменяются суставы, возникают их деформации, искривления, ограничение подвижности и боли при движении.
Кроме суставов поражаются почки. Изменения тем сильнее, чем выше уровень мочевой кислоты и уратов в моче, и чем длительнее болезнь.
Возникает так называемая уратная нефропатия с воспалением тканей почек, выделением солей, отложением песка и камушков и формированием мочекаменной болезни.
Возникают периоды почечной колики с болями в пояснице, тошнотой и рвотой, а также может развиться вторичный пиелонефрит, с лихорадкой, лейкоцитами в моче, явлениями дизурии и общим тяжелым состоянием.
Ураты могут откладываться не только в лоханке почки, но и в ткани почки, ее корковом и мозговом слое, это приводит к постепенному атрофированию функций почек и развитию почечной недостаточности.
Могут быть поражения сухожилий с отложением в них солей, при этом развивается краснота и отек в зоне сухожилий, сильная боль и проблемность движений.
Также выше риск развития ишемической болезни сердца, у части больных возникает сильное ожирение.
Диагностика
Основа диагноза – типичные приступы подагры с поражением суставов. Дополняют данные анализов крови с признаками острого воспаления, анализы мочи с высоким уровнем уратов и мочевой кислоты, креатинина, в пунктате из сустава обнаружение уратных солей.
При острой подагре
Для первичной диагностики необходимо исследование суставной жидкости. При приступах подагры она прозрачна, снижена ее вязкость, лейкоцитов в ней до 75%, обнаруживаются кристаллы мочевой кислоты.
При длительно текущей подагре
Обязательно проведение рентгена с обнаружением определенных признаков в клинике:
- максимум воспаления в первые сутки,
- несколько атак артрита,
- поражение одного сустава,
- краснота сустава,
- воспаление в первом суставе большого пальца ноги,
- подозрение на тофус,
- увеличение уровня в крови и моче уратов,
- типичные признаки поражения суставов на рентгене.
Лечение
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении острого подагрического артрита очень важны покой и прохладные обертывания.
Важное место занимает колхицин, назначаемый по 0,5 мг каждый час до стихания артрита, или до появления побочных явлений (рвоты, поноса), но не менее 6–8 мг/сут.
Для лечения острого приступа подагры колхицин применяют не более суток.
Индометацин, ибупрофен, напроксен, пироксикам применяют обычно в больших дозах и коротким курсом (2–3 дня). Следует соблюдать особую осторожность при сопутствующих заболеваниях печени и почек, особенно у пациентов пожилого возраста.
Лечение противоподагрическими препаратами проводят при первичной подагре пожизненно, при вторичной – в зависимости от устранимости ситуации, провоцирующей развитие подагры.
При пониженном выведении уратов, сохраненной функции почек и отсутствии мочевых камней возможно применение аллопуринол + бензбромарон, применяемый по 1 таблетке 1 р./сут., пробенецид.
Общепризнанным урикостатическим (т.е. блокирующим продукцию уратов) препаратом считают аллопуринол.
Аллопуринол назначают в стартовой дозе 100 мг/сут. с последующим постепенным увеличением дозы до 300 мг/сут. за 3-4 нед.
При повышенном выведении мочевой кислоты с мочой и/или подагрическом поражении почек предпочтение отдают аллопуринолу.
Диета при подагре
Продукты, потребление которых необходимо исключить:
- алкогольные напитки (особенно пиво),
- внутренние органы животных (печень, почки).
Пищевые продукты, потребление которых следует ограничить:
- рыба (икра, балтийская сельдь, сардины и др.; в диете допустима более крупная рыба),
- ракообразные,
- мясо (телятина, свинина, птица, бульоны),
- некоторые овощи (горох, бобы, грибы, цветная капуста, спаржа, шпинат).
Пищевые продукты, которые можно употреблять без ограничений:
- зерновые (хлеб, каши, отруби),
- молочные продукты (молоко, сметана, сыр),
- все фрукты и фруктовые соки,
- жиры (масло, маргарин, кулинарный жир),
- кофе, чай,
- шоколад,
- большинство овощей (картофель, салат, капуста, помидоры, огурцы, тыква, лук, морковь, свекла, редис, сельдерей),
- сахар (но: вызывает прибавку массы тела!),
- специи.
Прогноз
Подагра – это хроническое прогрессирующее заболевание, полного излечения добиться нельзя, но можно привести болезнь в состояние длительной ремиссии.
Приступы обычно лечатся за 2-4 недели, но могут возникать раз в полгода и чаще, поэтому прием препаратов, снижающих уровень мочевой кислоты и ее солей, может быть даже пожизненным.
Источник: diagnos.ru
Подагра: заболевание суставов — ПроМедицина Уфа
Подагра — это заболевание суставов, которое обусловлено отложением солей мочевой кислоты (уратов). Подагрой страдают примерно три человека из тысячи. Причем мужчины составляют подавляющее большинство. Заболевание обычно проявляется после 40 лет у мужчин и после менопаузы у женщин. Подагра поражает любые суставы: пальцев, кистей, локтей, коленей, ступней. Чаще всего от подагры страдают суставы пальцев ступни. К факторам риска относятся также артериальная гипертония, сахарный диабет, наследственная предрасположенность, нарушение питания. Как правило, приступ подагры развивается на фоне приема алкоголя (особенно пива) или переедания.
Причины
Причиной подагры является повышенный и устойчивый уровень мочевой кислоты в крови. Во время течения болезни происходит отложение кристаллов урата (производное мочевой кислоты) в суставах, органах и других системах организма. Урат натрия кристаллизуется и мелкими частичками откладывается в суставах, что и приводит в конечном итоге к частичному или полному разрушению сустава.
Большое количество мочевой кислоты в организме может быть по двум причинам: первая причина – это когда здоровые почки не справляются с выводом необычно большого количества мочевой кислоты, вторая причина – это когда мочевая кислота выбрасывается в нормальных количествах, но почки оказываются не в силах выводить её.
С каждым годом больных подагрой становится все больше. Врачи объясняют это явление тем, что в последние годы люди чаще употребляют пищу, богатую пуринами (например, мясо, жирную рыбу) и огромное количество алкогольной продукции.
Симптомы
Заболевание проявляется внезапной и интенсивной болью, покраснением и «жаром» в суставе. Приступы подагры случаются, как правило, ночью. Острая боль в пораженном суставе может быть вызвана даже весом простыни. Повторному приступу подагры обычно предшествует ощущение покалывания в пораженном суставе. Если подагру не лечить, приступы становятся чаще, а периоды обострения продолжительнее. Артрит обживает все новые суставы, нередко поражаются почки и мочевыводящие пути.
Диагностика
Непосредственно диагноз ставится на основании клинических и лабораторных и инструментальных обследований. У некоторых пациентов постановка диагноза не занимает много времени, другим же приходится проходить ряд анализов и обследований. В первую очередь это зависит от причины, вызвавшей заболевание, и от выраженности симптомов.
При интермиттирующем течении подагры изменения при УЗИ будут заметны только в период обострения заболевания. В первые 3-4 дня острого приступа наблюдается расширение суставной щели, отек и уплотнение мягких тканей вокруг пораженного сустава. Уже через 5-7 дней после острого приступа вышеуказанные изменения малозаметны, а через 10-12 дней УЗИ сустава может не выявить каких-либо отклонений.
Сцинтиграфия с пирофосфатом технеция- данное исследование назначается в основном пациентам со смазанной клинической картиной заболевания, когда врач испытывает проблемы с точной постановкой диагноза. Сцинтиграфия подразумевает введение в кровь специфического вещества (пирофосфата технеция), которое избирательно накапливается в местах отложения уратов. Последующее сканирование организма позволяет с высокой точностью определить локализацию патологического процесса.
С помощью компьютерной томографии можно определить степень деформации суставов на поздних стадиях болезни и точную локализацию тофусов. На ранних стадиях снимки покажут лишь уплотнение мягких тканей вокруг сустава в период обострения.
Лечение
Лечение подагры должно быть направлено на предупреждение и купирование острого приступа и отложения уратов в тканях, а также на их рассасывание.
С помощью современных лечебных препаратов можно как быстро купировать острый приступ подагры, так и нормализовать содержание мочевой кислоты в сыворотке у большинства больных (при условии применения соответствующих препаратов в течение всей жизни).
Важнейшим компонентом терапии подагры является специальная антиподагрическая диета, бедная пуринами, белками и липидами. Из рациона должны быть исключены все продукты, богатые пуринами: мясные супы и экстракты, почки, печень, легкие, мозги, дичь, раки, жирные сорта рыбы, жареное мясо, мясо молодых животных (телятина молодая) зеленый горошек, цветная капуста. Мясо или рыбу употребляют только в вареном виде 2-3 раза в неделю. Из мясных продуктов рекомендуются куры и ветчина, так как они относительно бедны пуринами.
Также следует исключить продукты, богатые жирами: яйца, колбасные изделия, жирные сорта молока и молочных продуктов. Пища больного подагрой должна содержать не более 1 г жиров на 1 кг массы тела больного. При избыточной массе рекомендуются гипокалорийная диета, разгрузочные (овощные или фруктовые) дни 1 раз в неделю или 10 дней. Запрещаются алкогольные напитки, крепкий чай и крепкий кофе.
При наличии хронического подагрического артрита и вторичного остеоартроза больные, кроме того, нуждаются в физио и бальнеопроцедурах, оказывающих рассасывающее и обезболивающее действие. В качестве подобных средств можно назначить диатермию, ионофорез с литием, фонофорез с гидрокортизоном, грязевые и парафиновые аппликации, диадинамические токи, массаж, ЛФК.
При крупных подагрических узлах и массивной инфильтрации околосуставных тканей, особенно при изъязвлении кожи и наличии свищей, рекомендуется удаление уратных отложений хирургическим путем, так как эти образования обычно не рассасываются при применении антиподагрических средств; они могут инфицироваться и значительно ограничивать функцию сустава.
Иногда при наличии значительных разрушений хряща и эпифизов, что инвалидизирует больного, приходится прибегать к восстановительным хирургическим операциям типа артропластики.
Подагра | Детская больница CS Mott
Обзор темы
Что такое подагра?
Подагра — это разновидность артрита. Это может вызвать приступ внезапной жгучей боли, скованности и припухлости сустава, обычно большого пальца ноги. Эти приступы могут повторяться снова и снова, если не лечить подагру. Со временем они могут нанести вред вашим суставам, сухожилиям и другим тканям. Подагра чаще всего встречается у мужчин.
Что вызывает подагру?
Подагра вызвана повышенным содержанием мочевой кислоты в крови.В большинстве случаев избыток мочевой кислоты не вреден. Многие люди с высоким уровнем в крови никогда не заболевают подагрой. Но когда уровень мочевой кислоты в крови слишком высок, мочевая кислота может образовывать твердые кристаллы в суставах.
Ваши шансы заболеть подагрой выше, если у вас избыточный вес, вы пьете слишком много алкоголя или едите слишком много мяса и рыбы с высоким содержанием химических веществ, называемых пуринами. Некоторые лекарства, например водные таблетки (диуретики), также могут вызвать подагру.
Каковы симптомы?
Наиболее частым признаком подагры является приступ отека, болезненности, покраснения и острой боли в большом пальце ноги в ночное время.Вы также можете получить приступы подагры в стопе, лодыжке, коленях или других суставах. Приступы могут длиться от нескольких дней до многих недель, прежде чем боль пройдет. Другой приступ может не случиться в течение месяцев или лет.
Обратитесь к врачу, даже если боль от подагры прошла. Накопление мочевой кислоты, которое привело к приступу подагры, по-прежнему может нанести вред вашим суставам.
Как диагностируется подагра?
Ваш врач задаст вопросы о ваших симптомах и проведет медицинский осмотр. Ваш врач также может взять образец жидкости из сустава, чтобы найти кристаллы мочевой кислоты.Это лучший способ проверить подагру. Ваш врач также может сделать анализ крови, чтобы измерить количество мочевой кислоты в вашей крови. Ваш врач может также провести визуализационные тесты, например, УЗИ.
Как лечится?
Чтобы остановить приступ подагры, врач может сделать вам укол кортикостероидов или прописать большую суточную дозу одного или нескольких лекарств. Дозы будут уменьшаться по мере исчезновения симптомов. Ослабление приступа подагры часто начинается в течение 24 часов, если вы сразу начинаете лечение.
Чтобы облегчить боль во время приступа подагры, дайте отдых больному суставу. Прием ибупрофена или другого противовоспалительного лекарства также может помочь вам почувствовать себя лучше. Но не принимайте аспирин. Это может усугубить подагру из-за повышения уровня мочевой кислоты в крови.
Чтобы предотвратить будущие приступы, ваш врач может прописать лекарство, уменьшающее накопление мочевой кислоты в крови.
Обращение внимания на то, что вы едите, может помочь вам справиться с подагрой. Ешьте умеренное количество здоровой смеси продуктов, чтобы контролировать свой вес и получать необходимые питательные вещества.Ограничьте ежедневное потребление мяса, морепродуктов и алкоголя (особенно пива). Пейте много воды и других жидкостей.
Причина
Подагра вызвана повышенным содержанием мочевой кислоты в крови (гиперурикемия). Точная причина гиперурикемии иногда не известна, хотя наследственные факторы (гены), по-видимому, играют роль.
Мочевая кислота может образовывать кристаллы, которые накапливаются в суставах. Это вызывает боль и другие симптомы.
Может показаться, что подагра обостряется без какой-либо конкретной причины.Или это может быть вызвано:
- Определенными состояниями, связанными с диетой и массой тела, такими как избыточный вес, диета, богатая мясом и морепродуктами (продукты с высоким содержанием пуринов), и употребление слишком большого количества алкоголя.
- Лекарства, которые могут повышать концентрацию мочевой кислоты, например регулярное употребление аспирина или ниацина или лекарства, уменьшающие количество соли и воды в организме (диуретики).
- Серьезное заболевание или определенные заболевания, например, быстрая потеря веса или высокое кровяное давление.
- Хирургия.
- Родился с редким заболеванием, вызывающим повышенный уровень мочевой кислоты в крови. Люди с синдромом Келли-Зигмиллера или синдромом Леша-Найхана имеют частичный или полный дефицит фермента, который помогает контролировать уровень мочевой кислоты.
Симптомы
Симптомы подагры включают:
- Тепло, боль, припухлость и сильная болезненность сустава, обычно сустава большого пальца ноги. Этот симптом называется подагрой. Боль часто начинается ночью.Это может быстро ухудшиться, длиться часами и быть настолько интенсивным, что даже легкое давление простыней становится невыносимым.
- Очень красная или пурпурная кожа вокруг пораженного сустава. Сустав может казаться инфицированным.
- Ограниченное движение в пораженном суставе.
- Шелушение и зуд кожи вокруг пораженного сустава по мере ослабления подагры.
Как меняются симптомы
Как, где и когда появляются симптомы подагры.
- Некоторые люди могут не испытывать при подагре так много болезненных приступов.Вместо этого у них почти все время бывает подагра (хроническая подагра). Хроническая подагра у пожилых людей может быть менее болезненной, и ее можно спутать с другими формами артрита.
- Подагра может привести к воспалению жидких мешочков (бурсы), которые смягчают ткани, особенно в локтевом (локтевой бурсит) и коленном суставе (препателлярный бурсит).
- Подагра также может поражать суставы стоп, лодыжек, коленей, запястий, пальцев и локтей.
- Симптомы могут появиться после болезни или операции.
- Подагра может сначала появиться в виде узелков (тофусов) на руках, локтях или ушах.У вас может не быть классических симптомов приступа подагры.
Есть много других состояний с симптомами, похожими на подагру.
What Happens
Подагра обычно развивается после нескольких лет накопления кристаллов мочевой кислоты в суставах и окружающих тканях. Приступ подагры обычно начинается ночью с умеренной боли, которая усиливается. Приступ подагры обычно вызывает боль, отек, покраснение и тепло (воспаление) в одном суставе, чаще всего в большом пальце ноги.Затем симптомы постепенно проходят.
- Большинство приступов подагры прекращаются примерно через неделю.
- Легкие приступы могут прекратиться через несколько часов или продолжаться от 1 до 2 дней. Эти приступы часто ошибочно принимают за тендинит или растяжение связок.
- Тяжелые приступы могут длиться до нескольких недель, а болезненность — до 1 месяца.
- У многих людей второй приступ подагры возникает в течение от 6 месяцев до 2 лет после первого приступа. Но между приступами могут быть интервалы в несколько лет.Если подагру не лечить, частота приступов со временем увеличивается.
Есть три стадии подагры. Многие люди никогда не переживают третью стадию.
- На первой стадии у вас высокий уровень мочевой кислоты в крови, но нет никаких симптомов. Уровень мочевой кислоты может оставаться прежним, и у вас может никогда не появиться симптомов. У некоторых людей могут быть камни в почках до первого приступа подагры.
- На второй стадии кристаллы мочевой кислоты начинают формироваться, обычно в большом пальце ноги.У вас начинаются приступы подагры. После приступа пораженный сустав чувствует себя нормально. Время между приступами может сократиться. Ваши последующие приступы могут быть более серьезными, продолжаться дольше и затрагивать более одного сустава.
- На третьей стадии симптомы могут никогда не исчезнуть. Они могут затронуть более одного сустава. Под кожей могут образовываться песчаные узелки, называемые тофусами.
- Без лечения тофусы могут образовываться в хрящах наружного уха или тканях вокруг сустава (сумки, связки и сухожилия).Это может вызвать боль, отек, покраснение и тепло (воспаление). Возможно прогрессирующее повреждение и разрушение хрящей и костей.
- Эта стадия подагры встречается редко из-за достижений в раннем лечении подагры.
Что увеличивает ваш риск
Некоторые факторы могут вызвать подагру или повысить вероятность ее возникновения.
Вещи, которые нельзя изменить
- Быть мужчиной
- Наличие в семье подагры
- Родиться с редким заболеванием, вызывающим повышенный уровень мочевой кислоты в крови, таким как синдром Келли-Сигмиллера или синдром Леш-Найхана
Лекарства, которые могут повышать уровень мочевой кислоты
- Регулярное употребление аспирина (более 1-2 аспирина в день) или ниацина
- Мочегонные препараты
- Химиотерапевтические препараты (обычно используются для лечения рака)
- Лекарства, подавляющие иммунную систему , такие как циклоспорин, которые используются для предотвращения отторжения трансплантата вашим организмом.
Условия, связанные с диетой и массой тела
К ним относятся:
- Ожирение.
- Умеренное, регулярное или сильное употребление алкоголя, особенно пива.
- Диета, богатая мясом и морепродуктами, в которых может быть много пуринов.
- Частые эпизоды обезвоживания.
- Очень низкокалорийные диеты.
Другие состояния
Некоторые другие состояния и заболевания чаще возникают у людей, страдающих подагрой, чем у людей, у которых нет, хотя исследования не показали четкой взаимосвязи. Подагра может иметь общие факторы риска (такие как ожирение, гипертония и высокий уровень триглицеридов) с некоторыми заболеваниями, в том числе:
Когда вам следует позвонить своему врачу?
Немедленно позвоните или обратитесь к врачу. , если у вас:
- Сильная боль в одном суставе, которая возникает очень быстро.
- Опухшие болезненные суставы с теплой красной кожей поверх них.
Важно обратиться к врачу, даже если боль от подагры прекратилась. Накопление мочевой кислоты, вызвавшее приступ подагры, может по-прежнему раздражать ваши суставы и в конечном итоге может вызвать серьезные повреждения. Ваш врач может назначить лекарства, которые могут предотвратить и даже обратить вспять накопление мочевой кислоты.
К кому обратиться
Следующие медицинские работники могут диагностировать и назначить лечение подагры:
Обследования и анализы
Обследования и тесты, которые могут помочь в диагностике и лечении подагры, включают:
В то время как рентгеновские снимки конечностей (рук и ног) иногда полезны на поздних стадиях заболевания, рентгеновские снимки — нет. обычно помогает при ранней диагностике.Боль часто заставляет людей обращаться за медицинской помощью, прежде чем какие-либо долгосрочные изменения можно будет увидеть на рентгеновском снимке. Но рентген может помочь исключить другие причины артрита.
Ваш врач может обследовать вас на предмет отравления свинцом, если вы подвергались воздействию свинца на работе или из-за хобби.
Обзор лечения
Целями лечения подагры являются быстрое облегчение боли и предотвращение будущих приступов подагры и долгосрочных осложнений, таких как разрушение суставов и повреждение почек.Лечение включает в себя лекарства и меры, которые вы можете предпринять дома, чтобы предотвратить будущие приступы.
Конкретное лечение зависит от того, есть ли у вас острый приступ или вы пытаетесь справиться с длительной подагрой и предотвратить будущие приступы.
Для лечения острого приступа
- Дайте отдохнуть пораженному суставу (суставам).
- Используйте лед, чтобы уменьшить отек.
- Принимайте краткосрочные лекарства при первых признаках приступа подагры в соответствии с предписаниями врача.
Для лечения длительной подагры и предотвращения будущих приступов
Если симптомы подагры возникали периодически без лечения в течение нескольких лет, они могут стать постоянными (хроническими) и могут затронуть более одного сустава.
- Принимайте обезболивающие по назначению врача.
- Примите меры для снижения риска будущих атак.
- Поговорите со своим врачом обо всех лекарствах, которые вы принимаете. Некоторые лекарства могут повышать уровень мочевой кислоты.
- Управляйте своим весом; получить упражнения; и ограничьте употребление алкоголя, мяса и морепродуктов.
- Примите долгосрочное лекарство:
- Урикозурические средства
- Препараты, называемые ингибиторами ксантиноксидазы
- Колхицин
- Лесинурад
- Пеглотиказа
- Лечите тофусы.Это меловые узелки, образующиеся из кристаллов мочевой кислоты. В курс лечения входят:
- Препараты, называемые ингибиторами ксантиноксидазы, которые могут сжимать тофусы до тех пор, пока они не исчезнут.
- В редких случаях операция по удалению больших тофусов, вызывающих деформацию.
Что думать о
Если уровень мочевой кислоты в крови высокий, но у человека никогда не было приступа подагры, лечение требуется редко. Но людям с чрезвычайно повышенным уровнем может потребоваться регулярное тестирование на признаки повреждения почек.И им может потребоваться длительное лечение для снижения уровня мочевой кислоты. Ваш врач может наблюдать за уровнем мочевой кислоты в крови, пока он не снизится до нормального уровня.
Длительное медикаментозное лечение зависит от того, насколько высок уровень мочевой кислоты и насколько высока вероятность того, что в будущем у вас будут другие приступы подагры.
После острого приступа подагры поговорите со своим врачом о причинах повышенного уровня мочевой кислоты в крови. Обзор вашего общего состояния здоровья может выявить болезни, лекарства и привычки, которые могут повышать уровень мочевой кислоты.
Большинство врачей ждут от нескольких дней до недель после окончания приступа подагры, чтобы начать принимать лекарства для снижения высокого уровня мочевой кислоты. Эти лекарства могут вызвать движение мочевой кислоты, хранящейся в других частях тела, через кровоток и могут ухудшить симптомы, если лечение начнется во время приступа подагры.
Если есть опухоль, которая вызывает давление в большом суставе, таком как колено или лодыжка, ваш врач может облегчить боль и давление путем аспирации. В сустав вводится игла, и жидкость вытягивается (отсасывается) с помощью шприца, подсоединенного к игле.
Профилактика
Подагра обычно развивается после нескольких лет накопления кристаллов мочевой кислоты в суставах и окружающих тканях. Вы, вероятно, не узнаете, что у вас повышенный уровень мочевой кислоты в крови, пока у вас не будет первого приступа подагры.
Но вы можете помочь предотвратить или уменьшить тяжесть будущих приступов подагры. Чтобы узнать больше, см. Домашнее лечение.
Домашнее лечение
Если вам поставили диагноз подагры, вы можете многое сделать самостоятельно, чтобы вылечить свое заболевание.
Уменьшение боли при остром приступе
- Дайте пострадавшему суставу дать покой, пока приступ не пройдет, и в течение 24 часов после приступа.
- Поднять болезненные суставы.
- Используйте лед, чтобы уменьшить отек.
- Снимают воспаление, принимая нестероидные противовоспалительные препараты (НПВП). Но не принимайте аспирин, так как он может резко изменить уровень мочевой кислоты и усугубить симптомы. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Избегайте алкоголя, особенно пива и крепких напитков, таких как виски и джин.
Предотвратить больше атак
- Контролируйте свой вес. Избыточный вес увеличивает риск подагры. Если у вас избыточный вес, диета с низким содержанием жиров может помочь вам похудеть. Но избегайте голодания или очень низкокалорийных диет. Очень низкокалорийные диеты увеличивают количество вырабатываемой организмом мочевой кислоты и могут вызвать приступ подагры. Чтобы узнать больше, см. Тему «Управление весом».
- Выполняйте умеренную программу упражнений.
- Ограничьте употребление алкоголя, особенно пива.Алкоголь может уменьшить выброс мочевой кислоты почками в мочу, вызывая повышение уровня мочевой кислоты в организме. Пиво, богатое пуринами, оказывается хуже некоторых других напитков, содержащих алкоголь.
- Ограничьте потребление мяса и морепродуктов. Диета с высоким содержанием мяса и морепродуктов (продукты с высоким содержанием пуринов) может повысить уровень мочевой кислоты.
- Поговорите со своим врачом обо всех лекарствах, которые вы принимаете. Некоторые лекарства могут повышать уровень мочевой кислоты.
- Продолжайте принимать прописанные вам лекарства от подагры.Но если вы не принимали лекарства, снижающие уровень мочевой кислоты (например, аллопуринол или пробенецид) до приступа, не начинайте их принимать, когда приступ начинается. Эти лекарства не помогут облегчить острую боль. Они могут даже усугубить ситуацию.
Раньше считалось, что подагра вызывается употреблением слишком большого количества алкоголя и употреблением слишком большого количества жирной пищи. Хотя употребление определенных продуктов и алкоголь может вызвать повышение уровня мочевой кислоты в организме, эти привычки сами по себе не могут вызывать подагру.Подагра чаще всего возникает из-за перепроизводства мочевой кислоты (из-за проблем с обменом веществ) или снижения выведения мочевой кислоты почками.
Лекарства
Вы используете лекарства для лечения приступа подагры и для снижения содержания мочевой кислоты в крови. Снижение уровня мочевой кислоты помогает снизить частоту приступов.
Выбор лекарств
Медикаментозное лечение подагры обычно включает комбинацию краткосрочных и долгосрочных лекарств.
Краткосрочные лекарства
Краткосрочные лекарства снимают боль и уменьшают воспаление во время острого приступа или предотвращают повторение острого приступа.Эти лекарства могут включать:
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, индометацин или напроксен. Не принимайте аспирин, который ни в коем случае нельзя использовать для облегчения боли во время приступа подагры. Аспирин может изменить уровень мочевой кислоты в крови и усугубить приступ. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Колхицин.
- Кортикостероиды, которые можно назначать в таблетках или в виде уколов при подагре, которые не реагируют на НПВП или колхицины.
Если лечение начато сразу, облегчение симптомов часто наступает в течение 24 часов.
Во время приступа подагры ваш врач назначит максимальную суточную дозу одного или нескольких лекарств, используемых для краткосрочного лечения, чтобы остановить приступ. Затем дозы уменьшаются по мере исчезновения симптомов.
Лекарства длительного действия
В долгосрочном лечении используются лекарства, снижающие уровень мочевой кислоты в крови. Это может снизить частоту приступов подагры и их тяжесть.Эти лекарства могут включать:
- Урикозурические средства для увеличения выведения мочевой кислоты почками.
- Ингибиторы ксантиноксидазы, снижающие выработку мочевой кислоты организмом.
- Колхицин для предотвращения обострений в первые месяцы приема лекарств, снижающих уровень мочевой кислоты.
- Lesinurad. Это лекарство можно использовать, если только ингибиторы ксантиноксидазы недостаточно снизили уровень мочевой кислоты.
- Пеглотиказа.Это лекарство от подагры, которая длилась долгое время и не поддавалась никакому лечению.
Если ваш врач прописывает лекарство для снижения уровня мочевой кислоты, обязательно принимайте его в соответствии с указаниями. Большинство людей будут продолжать принимать это лекарство каждый день. Также важно знать, как его принимать.
- Если вы принимаете одно из этих лекарств, продолжайте принимать лекарство во время приступа.
- Если у вас есть одно из этих лекарств, но , а не , принимали его, не начинайте ли , а не , принимать лекарство во время приступа.Прием этих лекарств во время приступа подагры может значительно усугубить его.
Что думать о
Долгосрочное медикаментозное лечение зависит от уровня мочевой кислоты и вероятности других приступов подагры. В целом, чем выше уровень мочевой кислоты и чем чаще у вас бывают приступы, тем больше вероятность того, что долгосрочное лекарственное лечение поможет.
У некоторых людей с подагрой постоянные проблемы, потому что они не принимают прописанные им лекарства.Большинству людей потребуется лечение каждый день, чтобы поддерживать нормальный уровень мочевой кислоты в крови. Но большую часть времени они могут чувствовать себя совершенно здоровыми и недоумевать, почему им следует продолжать принимать лекарства. Если вы перестанете принимать прописанное вам лекарство, сначала может ничего не произойти. Но через некоторое время может случиться еще один приступ подагры. Без лечения будущие приступы, вероятно, будут более серьезными и будут происходить чаще.
Хирургия
Если симптомы подагры периодически возникали без лечения в течение более 10 лет, кристаллы мочевой кислоты могли скапливаться в суставах и образовывать песчаные, меловые узелки, называемые тофусами.Если тофусы вызывают инфекцию, боль, давление и деформацию суставов, ваш врач может лечить их лекарствами. Если это не сработает, ваш врач может порекомендовать операцию по их удалению.
Другое лечение
Некоторые люди могут использовать дополнительные методы лечения для облегчения симптомов, вызванных подагрой. сноска 1
- Вишня и трава под названием дьявольский коготь используются в качестве противовоспалительных средств. Необходимы исследования, чтобы оценить эффективность этих и других дополнительных лекарств для лечения подагры.
- Эйкозапентаеновая кислота (EPA), как известно, уменьшает хроническое воспаление. Это еще не изучено, чтобы увидеть, может ли он помочь уменьшить воспаление от подагры.
- Хотя это все еще теория, некоторые исследования показывают, что фолиевая кислота может быть полезной для ингибирования фермента, необходимого для производства мочевой кислоты.
Обязательно поговорите со своим врачом, если вы планируете принимать витамины, минералы или другие средства, которые помогут уменьшить приступы подагры в будущем.
Список литературы
Цитаты
- Мюррей MT, Пиццорно JE младший (2006).Подагра. В JE Pizzorno Jr, MT Murray, eds., Учебник естественной медицины , 3-е изд., Том. 2. С. 1703–1709. Сент-Луис: Черчилль Ливингстон Эльзевьер.
Консультации по другим работам
- Боле В. и др. (2010). Эпидемиология подагры у женщин. Артрит и ревматизм, 62 (4): 1069–1076.
- Бернс CM, Вортманн Р.И. (2013). Клиника и лечение подагры. В GS Firestein et al., Eds., Kelley’s Textbook of Rheumatology, 9-е изд., т. 2. С. 1554–1575. Филадельфия: Сондерс.
- Comeau D, et al. (2011). Ревматология и проблемы опорно-двигательного аппарата. В RE Rakel, DP Rakel, ред., Учебник семейной медицины, 8-е изд., Стр. 648–689. Филадельфия: Сондерс.
- Keenan RT, et al. (2013). Этиология и патогенез гиперурикемии и подагры. В GS Firestein et al., Eds., Kelley’s Textbook of Rheumatology, 9th ed., Vol. 2. С. 1533–1553. Филадельфия: Сондерс.
- Khanna D, et al.(2012). Рекомендации Американского колледжа ревматологии по лечению подагры, 2012 г. Часть 1: Систематические нефармакологические и фармакологические терапевтические подходы к гиперурикемии. Уход за артритом и исследования, 64 (10): 1431–1446. DOI: 10.1002 / acr.21772. По состоянию на 11 марта 2016 г.
- Khanna D, et al. (2012). Рекомендации Американского колледжа ревматологии по лечению подагры, 2012 г. Часть 2: Терапия и противовоспалительная профилактика острого подагрического артрита. Уход за артритом и исследования, 64 (10): 1447–1461.DOI: 10.1002 / acr.21773. По состоянию на 11 марта 2016 г.
Кредиты
Текущий по состоянию на:
5 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Энн С. Пуанье, врач-терапевт,
Э. Грегори Томпсон, врач-терапевт,
Мартин Дж. Габика, доктор медицины, семейная медицина,
Кэтлин Ромито, доктор медицины, семейная медицина,
Мэри Ф.Макнотон Коллинз, доктор медицины, магистр здравоохранения — внутренняя медицина
По состоянию на: 5 августа 2020 г.
Автор:
Здоровый персонал
Медицинское обозрение: Энн С. Пуанье, врач-терапевт и Э. Грегори Томпсон, врач-терапевт, и Мартин Дж. Габика, доктор медицины, семейная медицина и Кэтлин Ромито, доктор медицины, и Мэри Ф. Макнотон Коллинз, доктор медицины, магистр здравоохранения, врач-терапевт
Настоящие знания и направления на будущее
Последние данные свидетельствуют о том, что гиперурикемия является важным заболеванием у детей и подростков, особенно в связи с неинфекционными заболеваниями.Этот обзор призван обобщить наше текущее понимание этого состояния у педиатрических пациентов. Анализ референсных значений мочевой кислоты в сыворотке здорового населения показывает, что они постепенно увеличиваются с возрастом до подросткового возраста, причем различия между полами возникают примерно в 12-летнем возрасте. Эту информацию следует принимать во внимание при определении гиперурикемии в исследованиях. Подагра крайне редко встречается у детей и подростков, и большинство пациентов с подагрой имеют какое-либо основное заболевание.Основными причинами гиперурикемии являются хронические состояния, включая синдром Дауна, метаболические или генетические заболевания и врожденные пороки сердца, а также острые состояния, включая гастроэнтерит, бронхиальную астму (гипоксию), злокачественные заболевания и побочные эффекты лекарств. Обсуждаются механизмы, лежащие в основе ассоциации между этими заболеваниями и гиперурикемией, а также недавняя генетическая информация. Ожирение является основной причиной гиперурикемии у здоровых детей и подростков. Ожирение часто сопровождается метаболическим синдромом; гиперурикемия у детей и подростков с ожирением связана с компонентами метаболического синдрома и неинфекционных заболеваний, включая гипертензию, инсулинорезистентность, дислипидемию и хроническое заболевание почек.Наконец, представлены стратегии лечения гиперурикемии, включая изменение образа жизни и прием лекарств.
1. Введение
Гиперурикемия — это лабораторное отклонение, часто наблюдаемое у детей и подростков. Однако из-за низкой диагностической ценности одной только мочевой кислоты в сыворотке (далее именуемой «мочевая кислота») педиатры не могут адекватно учитывать уровни мочевой кислоты. Больше внимания на гиперурикемию у детей и подростков привлекло несколько недавних исследований, в которых сообщается о ее связи с ожирением и неинфекционными заболеваниями (НИЗ), особенно с сердечно-сосудистыми расстройствами.При поиске в литературе было найдено только два обзора гиперурикемии у детей и подростков [1, 2]. Хотя эти обзоры являются исчерпывающими и хорошо обобщенными, у них есть два основных недостатка. Во-первых, они неадекватно рассматривают связь между гиперурикемией и НИЗ. Во-вторых, недавние результаты генетических исследований гиперурикемии полностью не обсуждаются. Таким образом, данный обзор призван охватить эти темы и предложить будущие направления исследований гиперурикемии у детей и подростков.
2. База данных
Статьи, опубликованные с 2000 по 2018 год, были найдены при поиске в Medline и Web of Science. Методология поиска состояла из контролируемого словаря, как в Национальной медицинской библиотеке MeSH, и ключевых слов мочевая кислота / гиперурикемия и ребенок / подросток. Обзоры и отчеты о случаях, опубликованные до 2000 г., включены, если они считаются особо важными.
3. Контрольные значения мочевой кислоты у детей и подростков
У взрослых мочевая кислота в сыворотке> 7.0 мг / дл широко используется в качестве определения гиперурикемии, учитывая растворимость мочевой кислоты [3, 4]. Однако уровень мочевой кислоты у детей и подростков меняется в процессе развития. Следовательно, для определения гиперурикемии у детей и подростков следует учитывать контрольные значения мочевой кислоты, связанные с возрастом и полом. Обобщая предыдущие отчеты, были идентифицированы следующие изменения уровней мочевой кислоты, хотя абсолютные значения мочевой кислоты незначительно отличаются от отчета к отчету [1, 5-7].Уровень мочевой кислоты постепенно повышается от рождения до конца начальной школы. Впоследствии уровни резко повышаются у мужчин и немного у женщин, создавая значительную разницу между полами. Для справки, данные двух исследований [1, 6] представлены в таблице 1.
4. Состояния, вызывающие гиперурикемию4.1. ПодаграМасштабные эпидемиологические исследования подагры у детей и подростков весьма ограничены.В исследовании с использованием данных Исследовательской базы данных общей практики Великобритании (1990–1999) Mikuls et al. сообщают, что заболеваемость подагрой у лиц моложе 25 лет составляла 12 на 255 950 мужчин и 1 на 246 346 женщин [8]. В период с 2007 по 2015 год в Корее заболеваемость составляла от 2 до 3 на 100 000 человек в возрасте 0–9 лет и от 9 до 20 на 100 000 человек в возрасте 10–19 лет [9]. Наш общенациональный анкетный опрос педиатрических отделений выявил только семь случаев подагры у более чем 2 300 000 стационарных и амбулаторных пациентов в возрасте до 15 лет [10].Было обнаружено, что все пациенты с подагрой в нашем исследовании имели по крайней мере одно основное заболевание. Предыдущие сообщения о клинических случаях показали, что подагра у детей и подростков была связана с сопутствующими заболеваниями, такими как синдром Дауна [11], болезнь накопления гликогена [12], трансплантация почки [13], лейкемия [14] и метилмалоновая ацидемия [15] (таблица). 2).
4.2. Хронические заболевания4.2.1. Метаболические заболеванияБыло показано, что нарушения метаболизма пурина или родственных соединений вызывают гиперурикемию в младенчестве или детстве [16, 17]. Эти аномалии включают полный дефицит гипоксантин-гуанинфосфорибозилтрансферазы (HGPRT) (синдром Леша-Найхана), частичный дефицит HGPRT (синдром Келли-Сигмиллера), дефицит аденинфосфорибозилтрансферазы (APRT), дефицит фосфорибозилпирофосфата и дефицит синтетической фосфорибозилпирофосфата (PRPPPP). .Наиболее частой причиной гиперурикемии является гиперпродукция мочевой кислоты [1, 17]. У некоторых пациентов с синдромом Леша – Найхана, синдромом Келли – Сигмиллера или гиперактивностью PRPP-синтетазы подагра проявляется в раннем детстве или подростковом возрасте [1]. Болезни накопления гликогена, особенно типы I, III, V и VII, также вызывают гиперурикемию. Считается, что нагрузка на мышцы при этих заболеваниях приводит к ускоренной деградации пуриновых нуклеотидов в мышцах [1]. 4.2.2. Синдром ДаунаСиндром Дауна, наблюдаемый примерно в одном случае на 800–1000 живорождений, является наиболее распространенной хромосомной аномалией.Связь между синдромом Дауна и гиперурикемией была описана довольно рано [18]. С тех пор несколько сообщений указали на более высокую распространенность гиперурикемии у пациентов с синдромом Дауна [19, 20]. В частности, Kashima et al. сообщают, что гиперурикемия при синдроме Дауна возникает в раннем младенчестве, в соответствии с их возрастными контрольными значениями [20]. Предполагается, что основной причиной этой связи являются повышенные уровни ферментов, метаболизирующих пурины [21], и факторы, связанные с образом жизни, такие как ожирение или низкая физическая активность [20].Недавно Garlet et al. представили гипотезу о том, что повышенный уровень мочевой кислоты является компенсаторной реакцией на окислительно-восстановительный дисбаланс, сопровождающий синдром Дауна [22]. 4.2.3. Врожденные пороки сердцаВрожденные пороки сердца, особенно цианотические пороки сердца, часто связаны с гиперурикемией [6, 23]. Полицитемия, хроническая гипоксия и, как следствие, повышенный катаболизм пуринов, как предполагается, являются основными патогенетическими механизмами, лежащими в основе этой ассоциации [1].Родригес-Хемандес и др. недавно постулировали, что ИМТ, нарушение функции почек, цианоз и использование диуретиков являются факторами риска гиперурикемии у пациентов с врожденными пороками сердца [24]. 4.2.4. Генетические заболеванияСемейная ювенильная гиперурикемическая нефропатия (FJHN) характеризуется ювенильным началом гиперурикемии, подагры и прогрессирующей нефропатии [25]. Hart et al. впервые определили, что мутация в гене уромодулина ответственна за FJHN [26]. Полногеномное ассоциативное исследование показало, что однонуклеотидные полиморфизмы в генах переносчиков мочевой кислоты (ABCG2 и SLC2A9) вызывают гиперурикемию и подагру, изменяя клиренс мочевой кислоты с мочой [27].Полиморфизм гена аполипопротеина E также связан с первичной гиперурикемией, как было установлено Wu et al. в китайской педиатрической популяции из 770 человек [28]. 4.3. Острые заболевания4.3.1. ГастроэнтеритНаше исследование состояний, связанных с гиперурикемией, у более чем 9000 педиатрических стационарных пациентов показало, что гастроэнтерит является наиболее распространенным заболеванием [6]. Из возбудителей гастроэнтерита ротавирусная инфекция чаще всего вызывает гиперурикемию [29, 30].Обезвоживание — предполагаемая причина гиперурикемии при гастроэнтерите; Уровни мочевой кислоты быстро возвращаются к нормальным уровням после лечения гидратацией, без использования антигиперурикемических препаратов. Кроме того, Matsuo et al. предполагают дополнительный возможный механизм, включающий снижение экскреции кишечной мочевой кислоты через ABCG2, вызванное гастроэнтеритом повреждением кишечного эпителия [31]. 4.3.2. Бронхиальная астма (гипоксия)Бронхиальная астма, особенно во время острого приступа, является частой причиной гиперурикемии у детей [6].Абдулнаби и др. продемонстрировали, что степень повышения уровня мочевой кислоты в сыворотке может служить полезным маркером тяжести бронхиальной астмы [32]. Гипоксия и обезвоживание считаются возможными первопричинами гиперурикемии при бронхиальной астме. При исследовании нарушений дыхания во время сна у детей и подростков с ожирением было обнаружено, что степень насыщения артериальной крови кислородом коррелирует с уровнем мочевой кислоты [33]. 4.3.3. Злокачественные и гематологические заболеванияПациенты детского возраста со злокачественными заболеваниями, особенно с гематологическими заболеваниями, такими как лейкемия и лимфома, подвержены риску гиперурикемии [34, 35].Этот риск может быть частично связан с большой опухолевой массой на начальных этапах развития злокачественных новообразований у детей [35]. Кроме того, более высокая восприимчивость детей к химиотерапевтическим средствам подвергает их большему риску, чем взрослые пациенты, по развитию синдрома лизиса опухоли (TLS) [36]. Гемолитическая анемия, такая как гемолитико-уремический синдром [37] и серповидно-клеточная анемия [38], вызывает гиперурикемию. Избыточная деструкция эритроцитов и гиперлактацидемия могут играть роль в возникновении гиперурикемии. Примечательно, что уровень мочевой кислоты иногда превышал 20 мг / дл, что требовало перитонеального диализа у пациентов с гемолитико-уремическим синдромом [37]. 4.3.4. Побочные эффекты лекарствСообщалось, что некоторые лекарственные средства, такие как диуретики (тиазид), противосудорожные средства (вальпроат и фенобарбитал), циклоспорин, теофиллин и пиразинамид, повышают уровень мочевой кислоты у детей и подростков [1, 13, 39–41]. Хотя основные причины до конца не изучены, постулируется реабсорбция мочевой кислоты в почечных канальцах, дегидратация и повышенный катаболизм пуринов [1, 42]. 4.4. Расстройства, связанные с образом жизни4.4.1. ОжирениеОжирение у детей и подростков — глобальная проблема, наблюдаемая как в развитых, так и в развивающихся странах [43, 44]. Результаты крупномасштабных исследований распространенности гиперурикемии среди детей и подростков в целом представлены в таблице 3 [45–49]. Как правило, распространенность гиперурикемии обычно выше в западных странах, чем в азиатских странах, и у мужчин, чем у женщин. Ограниченные отчеты среди населения с ожирением продемонстрировали его распространенность в несколько раз выше, чем среди населения в целом; однако у этих отчетов были недостатки, в том числе меньшие группы страдающих ожирением, чем в общей популяции, и неоднородность в определении ожирения [50–53].Кроме того, средний уровень мочевой кислоты оказывается выше в популяции с ожирением [54, 55]. В течение более чем 6-летнего периода наблюдения за детьми в возрасте 6–12 лет на момент начала исследования Kuwahara et al. показали, что чрезмерное увеличение ИМТ в это время было связано со значительным повышением мочевой кислоты в раннем подростковом возрасте [56].
4.4.2. Метаболический синдром (МС)Связь гиперурикемии с рассеянным склерозом хорошо документирована у взрослых [57]. В недавнем обзоре рассеянного склероза у детей и подростков Bussler et al. продемонстрировали распространенность рассеянного склероза от 6 до 39%, в зависимости от применяемых критериев определения [58]. Они также определили гиперурикемию как важную сопутствующую патологию наряду с неалкогольной жировой болезнью печени и ограничением сна. В когорте из 1370 подростков в возрасте 12–17 лет, разделенных на четыре квартиля в зависимости от уровня мочевой кислоты, Ford et al.наблюдали последовательно более высокую распространенность РС от самого низкого квартиля (<1%) до самого высокого квартиля (21,1%) [45]. Было обнаружено, что у 2284 тайваньских детей в возрасте 6–12 лет уровень мочевой кислоты является значимым прогностическим фактором РС, демонстрируя 54% повышение риска РС на каждый 1 мг / дл увеличения концентрации мочевой кислоты [46]. Положительная связь уровня мочевой кислоты или гиперурикемии с возникновением РС была зарегистрирована во многих странах, включая Японию [50], Испанию [51] и Бразилию [52].Кроме того, в нескольких исследованиях сообщается, что взаимосвязь между уровнем мочевой кислоты и рассеянным склерозом у подростков зависит от расовых / этнических и половых различий [59, 60]. 4.5. Компоненты МС или НИЗ4.5.1. ГипертонияГипертония в связи с гиперурикемией наиболее широко исследовалась среди компонентов РС или НИЗ. В когорте из 125 детей в возрасте 6–18 лет, обследованных на предмет гипертонии, Фейг и Джонсон отметили, что уровни мочевой кислоты напрямую коррелируют с артериальным давлением у нелеченных детей и что концентрация> 5.5 мг / дл у подростков убедительно указывают на первичную гипертензию [61]. Впоследствии многочисленные исследования в разных странах подтвердили эту связь между гиперурикемией и артериальной гипертензией у детей и подростков [49, 55, 62, 63]. Наблюдая за 449 детьми в возрасте от 3 до 7 лет, Park et al. обнаружили, что у детей с высоким уровнем мочевой кислоты как в 3, так и в 5 лет было самое высокое систолическое артериальное давление в 7 лет [64]. Кроме того, при среднем периоде наблюдения, составляющем 12 лет, повышенный уровень мочевой кислоты в детстве показал, что он связан с повышением артериального давления вначале у детей и более высокими уровнями артериального давления, которые сохраняются в зрелом возрасте [65].Принимая во внимание эти сообщения, Яник и Фейг предлагают использовать уровень мочевой кислоты в качестве возможного биомаркера для диагностики эссенциальной гипертензии у детей [66]. 4.5.2. ИнсулинорезистентностьВ более раннем исследовании японских детей с ожирением в возрасте 7–15 лет уровни инсулина натощак положительно коррелировали с уровнями мочевой кислоты [67]. После корректировки по возрасту, полу и ИМТ было обнаружено, что уровни мочевой кислоты положительно связаны с инсулинорезистентностью по оценке модели гомеостаза (HOMA-R) и отрицательно связаны с концентрацией адипонектина [54].Исследование греческих подростков с ожирением указывает на связь между гиперурикемией и HOMA-R [68]. 4.5.3. Дислипидемия и атеросклерозDenzer et al. наблюдали, что триглицериды и соотношение холестерин / ЛПВП положительно коррелировали с уровнями мочевой кислоты в когорте из 269 детей с ожирением, чей ИМТ был> 90 th процентилей [69]. В исследовании различных этнических групп на Тайване гипертригликемия и гиперхолестеринемия были связаны с гиперурикемией, но тенденция различалась между этническими группами (Aborigines vs.неаборигены) [70]. Гиперлипидемия связана с повышенным риском атеросклероза у детей и подростков [71]. Pacifico et al. показали, что интима-медиальная толщина сонной артерии, индикатор атеросклероза, была повышена у участников из четвертого квартиля мочевой кислоты по сравнению с участниками из первого, второго и третьего квартилей [72]. Кроме того, у японских детей с ожирением было показано, что уровни мочевой кислоты положительно коррелируют с липидами и отрицательно с опосредованным потоком расширением плечевой артерии [73].В совокупности эти результаты предполагают, что гиперурикемия у детей с ожирением может быть маркером раннего атеросклероза. 4.5.4. Хроническая болезнь почек (ХБП)Недавний обзор предполагает, что мочевая кислота играет роль в патогенезе ХБП у детей [74]. Роденбах и др. продемонстрировали, что гиперурикемия является независимым фактором риска более быстрого прогрессирования ХБП в когорте из более чем 600 детей и подростков в течение 5-летнего периода [75]. Кроме того, снижение уровня мочевой кислоты с помощью аллопуринола в течение 4-месячного периода независимо улучшало рСКФ у детей с ХБП 1-3 стадии [76]. 5. Лечение гиперурикемииПомимо причинно-следственной связи, ясно, что гиперурикемия и эти четыре компонента НИЗ, описанные выше, тесно связаны друг с другом. Гиперурикемия у детей и подростков является целью лечения, учитывая отчет, демонстрирующий, что педиатрические пациенты с гиперурикемией подвергаются повышенному риску смерти, особенно из-за болезней почек и сердечно-сосудистых заболеваний [77]. 5.1. Вмешательство в образ жизниПоскольку ожирение является основной причиной гиперурикемии у здоровых в остальном детей и подростков, важны программы снижения массы тела путем изменения образа жизни (диета, физическая активность и изменения поведения) [78].Однако, насколько мне известно, в литературе представлены только два исследования, посвященных этому вопросу. Togashi et al. продемонстрировали, что уровень мочевой кислоты значительно снизился у 33 детей с ожирением после диеты и физических упражнений в течение 3 месяцев [79]. Кроме того, сообщалось, что годичная программа снижения веса в когорте детей в возрасте 10–17 лет снизила уровень мочевой кислоты у 86% женщин и 67% мужчин [80]. Хотя влияние программ изменения образа жизни на ожирение является многообещающим, влияние на гиперурикемию требует дальнейшего изучения в течение более длительного периода наблюдения. 5.2. Ингибиторы ксантиноксидазыАллопуринол, ингибитор ксантиноксидазы, является старым лекарством, обычно используемым для лечения различных детских заболеваний [17, 25], включая дефицит HGPRT [81], дефицит APRT [82], болезнь накопления гликогена типа Ia. [83] и FJHN [84]. Кроме того, эффективность лечения аллопуринолом самостоятельно [85] или в комбинации с эналаприлом [86] для снижения артериального давления была исследована у детей с гиперурикемической гипертензией. Однако аллопуринол следует использовать с осторожностью, поскольку он может вызвать серьезные побочные эффекты со стороны кожи, включая синдром Стивенса – Джонсона (SJS).Выявлена ассоциация индуцированного аллопуринолом SJS с человеческим лейкоцитарным антигеном (HLA) -B * 5801 [87]. Фебуксостат — это недавно разработанный непуриновый селективный ингибитор ксантиноксидазы [88]. Каку и Нишимура вводили фебуксостат 16 детям с ХБП и наблюдали защитный эффект почек, сопровождающийся снижением уровня мочевой кислоты [89]. При использовании в качестве профилактики TLS при злокачественных гематологических заболеваниях у детей наблюдался эффект, сопоставимый с эффектом аллопуринола [90].Необходимы дальнейшие исследования для определения эффективности и безопасности фебуксостата для детей и подростков. 5.3. Оксидаза мочевой кислоты (расбуриказа)Рекомбинантная оксидаза мочевой кислоты, расбуриказа, широко используется для профилактики гиперурикемии, наблюдаемой при TLS при диагностике или во время лечения различных злокачественных новообразований у детей [91, 92]. Лечение расбуриказой привело к более значительному и более быстрому снижению уровня мочевой кислоты, чем аллопуринол [91]. Несмотря на эффективность расбуриказы при TLS, вызванном злокачественными новообразованиями, Cheuk et al.вызвали опасения по поводу его серьезных побочных эффектов, включая гиперчувствительность и гемолиз [93]. 6. Заключение и дальнейшие направленияВ этом обзоре поднимаются три вопроса, которые следует рассмотреть, чтобы улучшить и сформировать направление будущих исследований гиперурикемии у детей и подростков. Во-первых, контрольные значения мочевой кислоты у детей и подростков меняются с возрастом, при этом разница между полами возникает примерно в 12-летнем возрасте. Следовательно, определение гиперурикемии, используемое при анализе данных, должно учитывать эти факторы.Во-вторых, в будущих исследованиях следует рассмотреть вопрос о том, как гиперурикемия, возникающая в детстве или подростковом возрасте, влияет на здоровье во взрослом возрасте, особенно в отношении НИЗ. Чтобы ответить на этот вопрос, необходимы большие когортные долгосрочные исследования. В-третьих, лечение гиперурикемии у детей и подростков должно быть исследовано с целью стандартизации, включая рекомендации относительно того, когда следует начинать лечение, снижающее уровень мочевой кислоты, и какие препараты являются наиболее подходящими. Эти факторы особенно важны в отношении хронических заболеваний, вызывающих гиперурикемию в раннем детстве.Также следует изучить эффективность лечения посредством изменения образа жизни. По мере того, как наше понимание важности гиперурикемии в детстве улучшается, педиатры должны уделять больше внимания гиперурикемии в клинических условиях. Раскрытие информацииОписанная работа ранее не публиковалась и не рассматривается другими журналами. Конфликт интересовАвтор заявляет, что конфликта интересов нет. БлагодарностиАвтор благодарит Enago (www.enago.jp) для обзоров на английском языке. Насколько распространена подагра? | PediatricEducation.org ™ Пациентка Радиологическое обследование не показало костных изменений в стопах или лодыжках. Был поставлен диагноз : общее чрезмерное употребление наркотиков , приводящее к боли в лодыжке. Пациентке было рекомендовано значительно уменьшить или прекратить свою деятельность и позволить своему телу больше отдыхать, пока боль не утихнет. Затем она могла увеличивать свою активность по мере терпения. Через 3 недели ей было назначено медицинское освидетельствование, так что потом будет проведено последующее наблюдение. После посещения студент-медик рассматривал дифференциальный диагноз боли в суставах с лечащим врачом и включил подагру как одну из сущностей.«Я видел гиперурикемию только у пациентов с синдромом лизиса опухоли или с метаболическими проблемами. Я никогда не видел подагры. Это действительно взрослое заболевание и, конечно, дифференциальный диагноз для взрослых, но мы действительно не наблюдаем его у детей », — отметил врач. Обсуждение Когда потребление или синтез перевешивают выведение, может возникнуть гиперурикемия. Гиперурикемия может возникать у пациентов с ожирением и метаболическим синдромом, псориазом, приемом лекарств (тиазидные диуретики), генетическими заболеваниями, такими как болезнь Леша-Найхана, и заболеванием почек, включая трансплантацию. Миелопролиферативные заболевания, включая лейкоз, лимфому и синдром лизиса опухоли, также имеют повышенный риск гиперурикемии. Гиперурикемия может привести к отложению кристаллов мононатриевой соли урата в суставах и околосуставных тканях. Осаждение кристаллов стимулирует высвобождение интерлейкина-1 из моноцитов, что вызывает воспалительную реакцию. Болезненные суставы и подагра результат. Со временем могут возникнуть подагрические трофики, которые могут вызвать эрозию костей. Поскольку процесс гиперурикемии и отложения кристаллов может занять 20 или более лет, подагра обычно не возникает у типичного педиатрического пациента.Поэтому подагра обычно не рассматривается при дифференциальной диагностике боли в суставах или конечностях у детей, как у взрослых. Здесь можно ознакомиться с причинами боли в ногах. Причины хромоты можно посмотреть здесь. Learning Point Вторичная подагра возникает чаще, но нечасто встречается при перечисленных выше заболеваниях. У взрослых пациентов с трансплантатом почки частыми осложнениями являются гиперурикемия (80%) и подагра (10%). Одно исследование показало, что у детей, перенесших трансплантацию почки, у 50% пациентов была гиперурикемия, но редко — подагра. Подагра возникла спустя более 5 лет после трансплантации. Вопросы для дальнейшего обсуждения Связанные дела Чтобы узнать больше Информацию о доказательной медицине по этой теме можно найти на сайте SearchingPediatrics.com, в Национальном информационном центре по рекомендациям и в Кокрановской базе данных систематических обзоров. Информационные рецепты для пациентов можно найти в MedlinePlus по следующим темам: Подагра и спортивные травмы. Чтобы просмотреть текущие новостные статьи по этой теме, загляните в Новости Google. Чтобы просмотреть изображения, относящиеся к этой теме, проверьте Google Images. Чтобы просмотреть видео, относящиеся к этой теме, посетите YouTube Videos. Википедия. Пурин. Википедия.Пуриновый метаболизм. Тредуэлл BL. Юношеская подагра. Ann Rheum Dis. 1971 Май; 30 (3): 279-84. Яром А., Реннебом Р.М., Страйф Ф., Левинсон Дж. Э. Юношеский подагрический артрит. Два случая связаны с легкой почечной недостаточностью. Am J Dis Child. 1984 Октябрь; 138 (10): 955-7. Спарта G, Кемпер MJ, Neuhaus TJ. Truck J, Laube GF, von Vigier RO, Goetschel P. Подагра у педиатрических реципиентов почечного трансплантата. Педиатр Нефрол. 2010 декабрь; 25 (12): 2535-8. Kim HK, Zbojniewicz AM, Merrow AC, Cheon JE, Kim IO, Emery KH. Результаты МРТ синовиальной болезни у детей и молодых людей: Часть 2. Pediatr Radiol. 2011 Апрель; 41 (4): 512-24 Робинсон ПК, Тейлор В.Дж., Мерриман Т.Р. Систематический обзор распространенности подагры и гиперурикемии в Австралии.Intern Med J. 2012 сентябрь; 42 (9): 997-1007. Автор Донна М. Д’Алессандро, доктор медицинских наук, Подагра — лучший канал здоровьяЧто такое подагра?Подагра — распространенная форма артрита, характеризующаяся повторяющимися приступами сильной боли в суставах, отеками и покраснением. В то время как большинство других типов артрита развивается медленно, приступ подагры обычно случается внезапно, часто в одночасье. Наиболее часто поражается большой палец ноги, но подагра может поражать стопы, лодыжки и колени, локти, запястья и пальцы. Что вызывает подагру?Подагра возникает, когда мочевая кислота, нормальный продукт жизнедеятельности, накапливается в кровотоке и образует кристаллы уратов в суставе. Ваше тело вырабатывает мочевую кислоту, когда расщепляет пурины — вещество, которое содержится в вашем организме и в некоторых продуктах питания. Мочевая кислота обычно растворяется в крови, перерабатывается почками и покидает тело с мочой. Если ваше тело вырабатывает слишком много мочевой кислоты или ваши почки не могут ее очистить, она накапливается в вашей крови. Это называется гиперурикемией. Наличие гиперурикемии не означает, что у вас разовьется подагра — на самом деле у большинства людей с гиперурикемией подагра не развивается. Из-за этого считается, что могут быть задействованы другие факторы, такие как ваши гены. Приступы, сходные с приступами подагры, могут быть вызваны состоянием, называемым псевдоподагрой (или острым артритом, связанным с пирофосфатом кальция).В этом случае кристаллы кальция (а не урата) откладываются в суставном хряще, а затем выпадают в суставную щель. Это может повлиять на ваши колени и другие суставы больше, чем на большой палец ноги, и чаще всего встречается у людей с остеоартритом. Могу ли я заболеть подагрой?У вас больше шансов получить приступ подагры, если вы:
Каковы симптомы подагры?Симптомы приступа подагры включают:
Как диагностируется подагра?Подагра диагностируется с помощью ряда тестов, включая:
Ранняя диагностика и лечение очень важны. Основная цель ежедневного лечения подагры — снизить уровень мочевой кислоты в крови, чтобы она не могла образовывать кристаллы в тканях или суставах и вызывать повреждение суставов. Как лечится подагра?Первый шаг в лечении подагры — это контроль над болью и воспалением, вызванным приступом.Это может быть лекарство, холодные компрессы на опухший сустав и отдых. Когда болезненный приступ купирован, врач может назначить лекарства, снижающие уровень мочевой кислоты в крови. Это будет зависеть от таких факторов, как:
Лекарства для уменьшения боли и воспаления при подагре включают:
Лекарства для снижения уровня мочевой кислоты:
Некоторые из этих лекарств имеют побочные эффекты — ваш врач сможет посоветовать вам наиболее подходящее лечение. Если у вас раньше были приступы подагры, обратите внимание на ранние признаки нового приступа и как можно скорее примите назначенное лечение. Чем раньше вы начнете лечить острый приступ, тем лучше. Как я могу самостоятельно справиться с подагрой?Методы лечения острого приступа подагры отличаются от существующих методов лечения подагры. Если вам поставили диагноз подагры, в долгосрочной перспективе вы выиграете, если внесете в свой образ жизни здоровые изменения, например:
Куда обратиться за помощьюСимптомы, причины, методы лечения и связь подагры с заболеванием почекЗнаете ли вы все мифы и факты о подагре?Пройдите быструю викторину, чтобы узнать! Что такое подагра?Подагра — это разновидность артрита.Артрит — распространенное заболевание, вызывающее отек и боль в суставах. Подагра считается хроническим заболеванием, а это означает, что от нее нет лекарства, и она обычно длится всю жизнь. Подагра возникает внезапными и иногда серьезными приступами, также называемыми обострениями. Во время приступа подагры могут возникнуть боль, отек и / или покраснение в суставах. Приступы подагры часто возникают на большом пальце ноги, но могут поражать любые суставы вашего тела, такие как локти, колени, руки или лодыжки. Подагра очень болезненна, и ее иногда трудно контролировать.Подагра может быть острой или хронической. Заболевание почек может привести к подагре, а подагра — к заболеванию почек. Если у вас есть одно из состояний, поговорите со своим врачом о предотвращении другого.
В чем разница между острой и хронической подагрой?Острая подагра
Хроническая подагра
Вернуться к началу Что вызывает подагру?Подагра возникает из-за слишком большого количества мочевой кислоты в крови. Мочевая кислота образуется, когда ваше тело расщепляет химические вещества, называемые пуринами. Узнайте больше о причинах подагры. Вернуться к началу Кто подвержен риску подагры?Подагра может любой человек, но у мужчин она чаще, чем у женщин.Подагра чаще встречается у взрослых, чем у детей. Узнайте больше о рисках подагры. Вернуться к началу Каковы симптомы подагры?Хотя у многих людей первый приступ подагры возникает на одном из больших пальцев ноги, приступы подагры могут возникать и в других суставах. Узнайте больше о симптомах подагры. Вернуться к началу Как справиться с приступами подагры?Приступы подагры, также называемые обострениями, могут возникать внезапно и быть чрезвычайно болезненными.Узнайте, как управлять приступами подагры. Вернуться к началу Почему приступы подагры чаще случаются ночью?Приступы подагры чаще случаются ночью и ранним утром, а не днем. У вас может начаться приступ во сне. Причины, по которым это происходит, не совсем известны, но некоторые из основных идей — это обезвоживание, снижение температуры тела и изменения уровня гормонов во время сна. Поговорите со своим врачом о способах предотвращения приступов подагры во время сна. Вернуться к началу Какие осложнения при подагре?Подагра вызывает не только боль. Подагра, и особенно хроническая подагра, со временем может привести к серьезным проблемам со здоровьем, если ее не контролировать. Узнайте об осложнениях подагры. Вернуться к началу Какие тесты на подагру?Если вы подозреваете, что у вас подагра, важно пройти обследование и поставить диагноз у врача, чтобы вы могли получить необходимое лечение.Узнайте о тестах на подагру. Вернуться к началу Как лечить подагру?Прием слишком большого количества лекарств или одновременный прием определенных лекарств может быть опасным, поэтому очень важно поговорить со своим врачом о том, сколько лекарств вы можете принимать. Узнайте о доступных лекарствах для лечения подагры. Вернуться к началу Можно ли предотвратить подагру?Подагра, как правило, невозможно предотвратить только путем изменения образа жизни.Многие люди с подагрой нуждаются в лекарствах, чтобы контролировать подагру. Узнайте больше о профилактике подагры. Вернуться к началу Какая диета лучше при подагре?Некоторые продукты и напитки лучше других подходят для борьбы с подагрой. Узнайте больше о продуктах и напитках, которых следует избегать при подагре. Вернуться к началу Подагра и болезнь почекЧаще всего подагрой может быть заболевание почек. Однако подагра также может привести к заболеванию почек.Поскольку мочевая кислота фильтруется через почки, эти два заболевания связаны между собой. Узнайте больше о подагре и заболеваниях почек. Вернуться к началу Где я могу получить дополнительную информацию?Вернуться к началу Найдите специалиста по подагреЕсли у вас нет специалиста по подагре, воспользуйтесь этим инструментом «Найдите специалиста по подагре», чтобы найти медицинских специалистов, имеющих опыт лечения хронической подагры. Вернуться к началу Запросите буклет о подагреУзнайте правду о подагре и заболевании почек.Запросите бесплатный буклет о подагре. Вернуться к началу Подагра: что нужно знатьЗнаете ли вы?Есть определенные продукты с высоким содержанием пуринов, которые могут усугубить подагру. Сюда входят красное мясо, сахар и некоторые морепродукты, такие как гребешки, мидии, пикша, тунец, сардины и алкоголь. Ешьте меньше этих продуктов, чтобы предотвратить приступы подагры. Что такое подагра?Подагра — это заболевание, вызывающее отек, боль и покраснение в суставах (промежутках между костями).Подагра — это разновидность артрита (состояние, которое вызывает скованность или опухание суставов). Подагра может поражать общие суставы, такие как большой палец ноги, лодыжку и колено. Обычно поражается 1 сустав за раз. Что вызывает подагру?
Что вызывает боль и отек?
Каковы общие симптомы подагры?
Как лечится подагра?Существует 4 основных метода лечения подагры:
Подагра | Артрит | CDCЧто такое подагра?Подагра — распространенная форма воспалительного артрита, которая очень болезненна.Обычно поражается один сустав (часто сустав большого пальца ноги). Бывают периоды, когда симптомы ухудшаются, известные как обострения, и времена, когда симптомы отсутствуют, так называемая ремиссия. Повторные приступы подагры могут привести к подагрическому артриту, ухудшающейся форме артрита. От подагры нет лекарства, но вы можете эффективно лечить и управлять этим заболеванием с помощью лекарств и стратегий самоконтроля. Каковы признаки и симптомы подагры?Обострения подагры начинаются внезапно и могут длиться дни или недели.За этими обострениями следуют длительные периоды ремиссии — недели, месяцы или годы — без симптомов, прежде чем начнется новое обострение. Подагра обычно возникает только в одном суставе за раз. Часто встречается на большом пальце ноги. Наряду с большим пальцем ноги обычно поражаются суставы малого пальца стопы, голеностопный сустав и колено. Симптомы пораженного сустава (суставов) могут включать:
Начало страницы Что вызывает подагру?Подагра вызывается состоянием, известным как гиперурикемия, когда в организме слишком много мочевой кислоты.Организм вырабатывает мочевую кислоту, когда расщепляет пурины, которые содержатся в вашем теле и в продуктах, которые вы едите. Когда в организме слишком много мочевой кислоты, кристаллы мочевой кислоты (мононатрий урат) могут накапливаться в суставах, жидкостях и тканях организма. Гиперурикемия не всегда вызывает подагру, и гиперурикемия без симптомов подагры не требует лечения. Начало страницы Что увеличивает ваши шансы на подагру?Следующие факторы повышают вероятность развития гиперурикемии, которая вызывает подагру:
Начало страницы Как диагностируется подагра?Врач диагностирует подагру, оценивая ваши симптомы и результаты вашего физического осмотра, рентгеновских снимков и лабораторных анализов.Подагра может быть диагностирована только во время обострения, когда сустав горячий, опухший и болезненный, и когда лабораторный анализ обнаруживает кристаллы мочевой кислоты в пораженном суставе. Начало страницы Кто должен диагностировать и лечить подагру?Заболевание должен диагностировать и лечить врач или группа врачей, специализирующихся на лечении пациентов с подагрой. Это важно, потому что признаки и симптомы подагры неспецифичны и могут выглядеть как признаки и симптомы других воспалительных заболеваний.Врачи, специализирующиеся на подагре и других формах артрита, называются ревматологами. Чтобы найти ближайшего к вам поставщика услуг, посетите базу данных ревматологов на веб-сайте Американского колледжа ревматологов. После того, как ревматолог диагностирует и эффективно вылечит вашу подагру, поставщик первичной медико-санитарной помощи обычно может отследить ваше состояние и помочь вам справиться с подагрой. Начало страницы Как лечится подагра?Подагра можно эффективно лечить и контролировать с помощью медикаментозного лечения и стратегий самоконтроля.Ваш лечащий врач может порекомендовать план лечения по телефону .
Помимо лечения, вы можете управлять подагрой с помощью стратегий самоконтроля.Самоуправление — это то, что вы делаете изо дня в день, чтобы управлять своим состоянием и оставаться здоровым, например, делая выбор в пользу здорового образа жизни. Доказано, что описанные ниже стратегии самоконтроля уменьшают боль и инвалидность, поэтому вы можете заниматься важными для вас видами деятельности. Начало страницы Как я могу справиться с подагрой и улучшить качество своей жизни?Подагра влияет на многие аспекты повседневной жизни, включая работу и досуг. К счастью, существует множество недорогих стратегий самоконтроля, которые, как доказано, улучшают качество жизни людей с подагрой. В частности, при подагре:
Программа лечения артрита CDC рекомендует пять стратегий самоконтроля для лечения артрита и его симптомов. Они также могут помочь при подагре.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
