Плановое кесарево на 38 неделе беременности: Кесарево сечение
Кесарево ровно в 38 н по дате месячных
Форумы
Вход
15.12.2010 14:57
Буду очень благодарна за отзывы тех, кто делал плановое кесарево на сроке 38 недель ровно(или чуть меньше). Все ли ок с ребеночком? У меня истончение шва от предыдущего КС, и ровно в 38 недель будет плановая опреация. Я переживаю, не рано ли это для малышки? Спасибо за отзывы!
sonutik *
15.12.2010 15:37
ответила Вам в нашем Кесарятском, копирую сюда: добрый день! у самой у меня было ЭКС, но вот сестра двоюродная рожала планово, как раз на сроке 38 недель, и, тьфу-тьфу-тьфу с малышом все было ок. Чего и Вам искренне желаю! и, насколько я помню, доношенным считается ребёнок, родившийся при сроке беременности не менее 38 недель. Так что — не волнуйтесь, мамочка, все у вас и у малыша будет просто замечательно! 🙂
varvarakrasa V. I.P.
I.P.
15.12.2010 15:49
Спасибо большое за ответ! Стараюсь не переживать:)
sonutik *
15.12.2010 16:00
вот и правильно, вредно это и Вам, и малышастику, настраивайтесь на все хороше — так и будет, обязательно! 🙂 а еще — вы уже знаете ведь, у кого рожать будете, поговорите с врачем, задайте все-все волнующие Вас вопросы — думаю, пойдет на пользу и Вам, и ему спокойнее будет 🙂 удачи Вам!!!
varvarakrasa V.I.P.
15.12.2010 16:05
спасибо за поддержку.
sonutik *
15.12.2010 18:31
У меня ЕР на 38 неделе были… сын доношенный, 4 кг, 55 см. Вам удачи, все хорошо будет)))
Avensis V.I.P.
15.12.2010 18:34
у меня было КС на 39-40 неделе, доношенный, но с некоторыми незрелостями, которые в течении нескольких дней выправились
chupakabra V.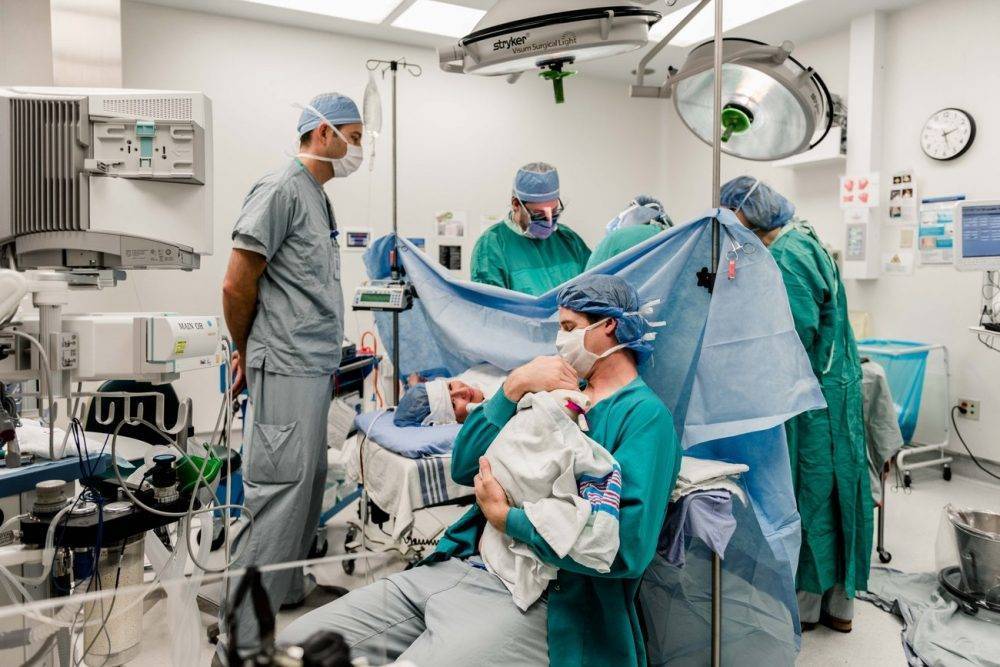 I.P.
I.P.
15.12.2010 19:07
КС было в 39 недель ровно, абсолютно доношенный ребёнок, 3800 г весом
НатКо **
15.12.2010 19:46
мой 4080 весил и был весьма доношенным, но все же недозрелым,
chupakabra V.I.P.
15.12.2010 19:27
Кс в 36-37 нед. Поставили недоношенность по срокам, в остальном все отлично, дочка 3300г 50см по апгар 8-9. Чего и вам желаю:)
Ягода-малина V.I.P.
15.12.2010 19:46
У меня ЕР в 37 недель ровно. Ребенок доношенный, врач говорила, с 37, а не с 38 считается доношенный. Вес был 3650, рост 54, так что все нормально у вас, я думаю. Я с 36 недели на сохранении лежала, так мне врач говорила, что на 38-й уже кесарево делают, поэтому старались дотянуть до этого срока.
Василек ++ ***
15.12.2010 22:32
мне ровно в 38 вызвали роды (не кс, но какая разница по сути?) я оооочень жалею. надо было на расстояние пушечного выстрела не пускать. была жуткая морфологическая незрелость. вместо положенных 3 мес. колики продолжались пол года, все это время я ела только гречку с сыром, от всего остального был жуткий караул, бессонные ночи и т.п. еще проблемы с нервной системой (незрелая), повышенное внутричерепное давление, не помню сейчас что еще, но было еще что-то… по сравнению с полностью доношенным последним это были просто мучения. нельзя подождать хотя бы до 40 недель? до 39? а по узи ребенок какого размера? нам, кстати, наши 3300 не помогли быть более зрелыми. хотя вроде нормальный вес. но увы…
Tiamira C.B.
16.12.2010 12:17
мне кажется от конкретного случая зависит, надо посмотреть ребенка перед операцией а может и задержут ее на недельку если все ок будет со швом
oliav V. I.P.
I.P.
15.12.2010 21:16
КС ровно 38+1 по М.Все ок))) доношенные малыши с 37 считаются. берегите шов
Мамка С. C.B.
16.12.2010 00:51
Спасибо большое всем за отзывы.
sonutik *
16.12.2010 01:17
ЕР в 37 и 5 дней. Нормально всё было, ттт. В этот раз лежала на сохранении, соседку прокесарили до 38 недель. Тоже всё нормально. Не волнуйтесь, и в 35 недель рожают вполне себе нормальных деток. А КС в 38 недель — обычное дело.
Anonymous
16.12.2010 09:19
Спасибо! Завтра все узнаем:) Надеюсь, все Будет хорошо.
sonutik *
16.12.2010 14:06
А ткните плиз, где находиться Кесарятский топик? Чего то я пропустила.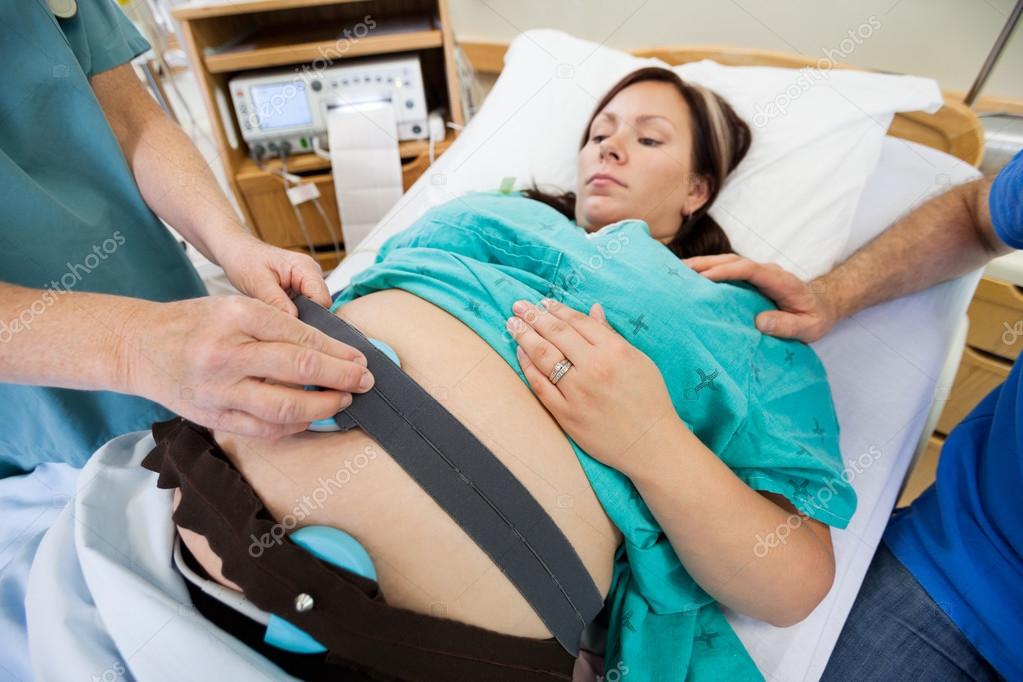 …..
…..
Anonymous
16.12.2010 20:10
В Малышах до года их топик
sonutik *
17.12.2010 11:03
У меня КС было ровно в 38 недель,девочка доношенная 3450,все ок. У меня к Вам вопрос,а сколько сейчас рубец мм? И сколько был в 30 недель. У меня с эти тоже проблемы,доходить бы до 38. Сейчас в 28-29нед. -4 мм.
Kristiales *
18.12.2010 00:17
Это суперский рубец. У меня в 32 был 2,4. Норма от 3 мм.
Мамка С. C.B.
17.12.2010 15:49
У меня плановое тоже ровно в 38 недель. Ребенок родился абсолютно доношенным и здоровым. Но они по Узи доношенность смотрели. У подруги КС экстренное в 38. Ребенок был доношенным, но незрелым (2 дня не мог держать сам температуру тела).
Чуч_и_чучата *
17. 12.2010 17:38
12.2010 17:38
У меня второе КС было ровно в 38 недель. Сынок родился с весом 3,300 и ростом 50 см, 9/9 по АПГАР, абсолютно доношенный. Сейчас сыну 20 месяцев (вес 14 кг рост не знаю, давно не меряла), развивается без проблем, проблем со здоровем нет, аллергия на манго не в счёт 🙂 Так что не волнуйтесь особенно, всё будет хорошо. Удачи!
Mathilda V.I.P.
18.12.2010 11:29
Вообще не рано, мне моя врач так и советовала. Сейчас просто несколько поменялась практика и врачи стараются откладывать КС на более поздний срок (если нет показаний сделать это раньше). Иногда чуть ли не схватках…мой хирург узнав что Б первая решил делать на 39ой неделе. если бы были проблемы со швом или другие показания то смело бы делали на 38ой. а так меня дома уже все достали, каждый день говорят «ох скорей бы…ох вот бы пораньше» я вот только малыша уговариваю раньше времени не выходить и дождаться нашего КС, 5 дней осталось.
jenna78 *
18.12.2010 13:37
Последние роды вызывали ровно в 38 недель (гестационный диабет). Ребенок закричал сразу, ночь провела в детской (давали кислород и глюкозу). Выписали как обычно. Вес при рождении 3300 г.
Koskarova V.I.P.
19.12.2010 05:49
У меня в 37 недель и четыре дня ЕР было. Ребенок 3,450 все было ОК. Если проблемы со швом — лучьше не рисковать и делать КС в 38 недель.
Jelly Cat **K**
Открыть в форуме
Маловодие при беременности. Что такое Маловодие при беременности?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Маловодие при беременности – аномалия, сопровождающаяся уменьшением объема околоплодных вод (ОПВ), которая может диагностироваться на разных сроках эмбриогенеза.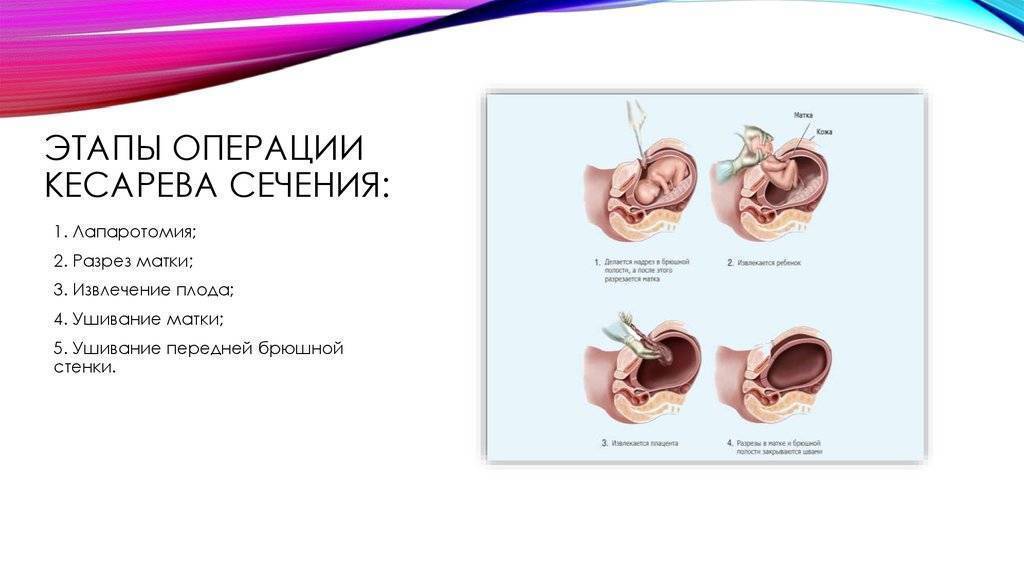 Как правило, заболевание протекает бессимптомно, лишь при значительном снижении количества амниотической жидкости женщина может чувствовать дискомфорт при шевелении малыша. Со стороны ребенка маловодие при беременности проявляется задержкой внутриутробного развития. Диагностика патологии осуществляется путем объективного осмотра и УЗИ. Лечение предполагает госпитализацию, медикаментозную терапию, при неэффективности – родоразрешение с помощью кесарева сечения.
Как правило, заболевание протекает бессимптомно, лишь при значительном снижении количества амниотической жидкости женщина может чувствовать дискомфорт при шевелении малыша. Со стороны ребенка маловодие при беременности проявляется задержкой внутриутробного развития. Диагностика патологии осуществляется путем объективного осмотра и УЗИ. Лечение предполагает госпитализацию, медикаментозную терапию, при неэффективности – родоразрешение с помощью кесарева сечения.
- Причины маловодия при беременности
- Классификация и симптомы маловодия при беременности
- Диагностика маловодия при беременности
- Лечение маловодия при беременности
- Прогноз и профилактика маловодия при беременности
- Цены на лечение
Общие сведения
Маловодие при беременности, или олигогидрамнион – серьезная акушерская патология, для которой характерно отклонение количества амниотической жидкости в меньшую сторону. Такое состояние представляет угрозу для малыша, так как становится причиной задержки внутриутробного развития и может спровоцировать множественные врожденные аномалии: косолапость, искривление позвоночника, деформацию костных тканей. Маловодие при беременности диагностируется сравнительно нечасто – примерно у 4% пациенток. ОПВ играют важную роль в формировании и росте плода, они обогащены минералами и питательными компонентами, способствуют расширению пространства матки и предупреждают давление ее стенок на малыша.
Маловодие при беременности диагностируется сравнительно нечасто – примерно у 4% пациенток. ОПВ играют важную роль в формировании и росте плода, они обогащены минералами и питательными компонентами, способствуют расширению пространства матки и предупреждают давление ее стенок на малыша.
Что касается сроков, то маловодие при беременности может проявиться на любом этапе эмбрионального развития. Однако, согласно статистике, наиболее часто такой диагноз в акушерстве устанавливается в третьем триместре – ближе к 37-38 неделе гестации, что обусловлено старением плаценты и снижением ее функциональной активности. Нередко маловодие при беременности становится причиной преждевременных родов. В единичных случаях данное состояние может возникать в первом триместре, в подобной ситуации присутствует высокая угроза самопроизвольного аборта.
Маловодие при беременности
Причины маловодия при беременности
Причины маловодия при беременности обычно обусловлены аномальным развитием ворсинок водной оболочки или нарушением их способности к продуцированию достаточного количества амниотической жидкости. В последнем случае пусковым фактором маловодия может стать проникновение инфекции, обменные заболевания, врожденные пороки плода. Патогенез маловодия при беременности специалисты нередко связывают с недостаточной способностью хориона к выработке ОПВ, которую могут спровоцировать различные негативные обстоятельства, влияющие на организм будущей матери.
В последнем случае пусковым фактором маловодия может стать проникновение инфекции, обменные заболевания, врожденные пороки плода. Патогенез маловодия при беременности специалисты нередко связывают с недостаточной способностью хориона к выработке ОПВ, которую могут спровоцировать различные негативные обстоятельства, влияющие на организм будущей матери.
Наиболее частая причина маловодия при беременности – врожденные пороки развития плода. В большинстве случаев патология диагностируется после 20 недели эмбриогенеза, сочетается с аномалиями развития почек и лицевого черепа. Вызвать маловодие при беременности способны внутриутробные инфекции, проникшие к плодным оболочкам из половых органов женщины. Опасность представляют также другие вирусные и бактериальные патологии, в частности, перенесенные после зачатия грипп, ОРВИ. Возбудитель, циркулирующий в крови матери, свободно проникает по венам пуповины к хориону и провоцирует нарушение продукции ОПВ.
Достаточно распространенная причина маловодия при беременности – нарушение обменных процессов в организме пациентки. Именно поэтому женщины с сахарным диабетом и ожирением попадают в группу риска. В этом случае маловодие при беременности наблюдается уже в первом триместре. Спровоцировать данное состояние могут и сопутствующие заболевания внутренних органов – патологии мочевыводящих путей, сердечно-сосудистой системы, почек. Риск развития маловодия при беременности увеличивается при многоплодии. В большинстве случаев он обусловлен повышенной потребностью малышей в питательных компонентах.
Именно поэтому женщины с сахарным диабетом и ожирением попадают в группу риска. В этом случае маловодие при беременности наблюдается уже в первом триместре. Спровоцировать данное состояние могут и сопутствующие заболевания внутренних органов – патологии мочевыводящих путей, сердечно-сосудистой системы, почек. Риск развития маловодия при беременности увеличивается при многоплодии. В большинстве случаев он обусловлен повышенной потребностью малышей в питательных компонентах.
Маловодие при беременности может возникнуть и при патологии плаценты, в частности, если присутствует нарушение кровотока, неравномерное поступление крови к ее отдельным частям. Риск увеличивается при аномальном прикреплении, в случае преждевременной отслойки плаценты или ее старения, при пороках развития плаценты. В группу риска по возникновению маловодия при беременности попадают женщины, склонные к употреблению алкоголя, никотина, психотропных веществ. Опасность присутствует и при работе на вредных производствах.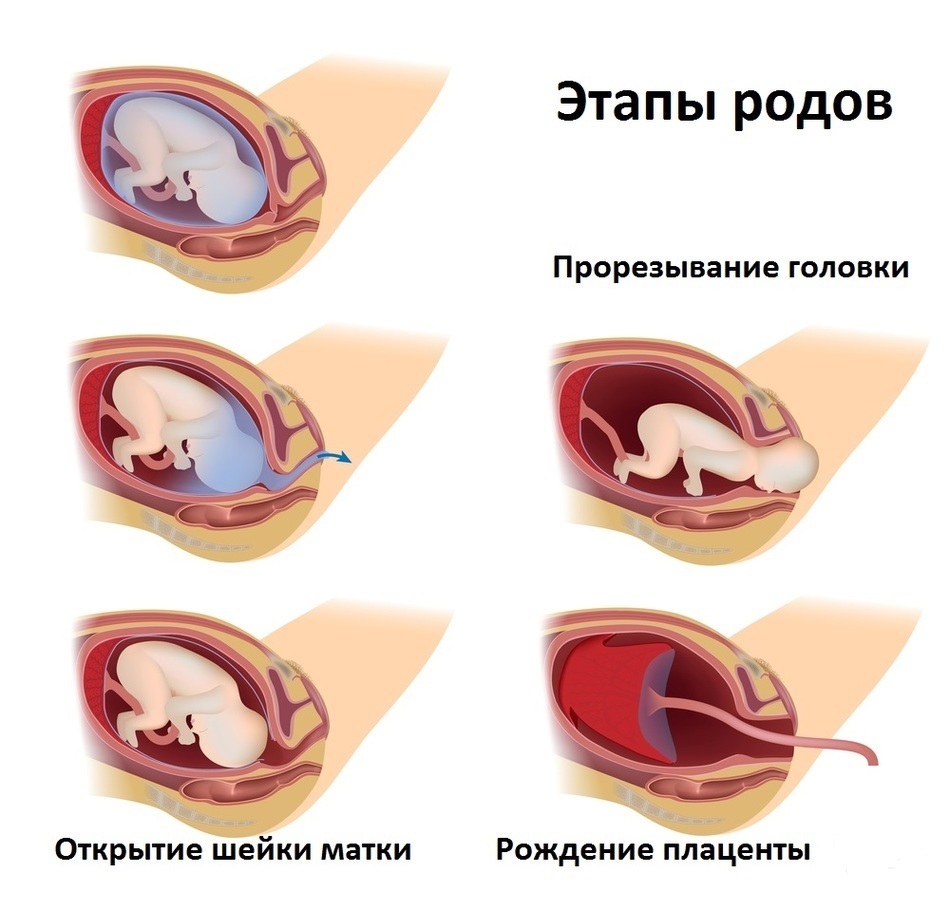 Поэтому с целью уменьшения вероятности формирования олигогидрамниона следует избегать воздействия данных факторов на организм.
Поэтому с целью уменьшения вероятности формирования олигогидрамниона следует избегать воздействия данных факторов на организм.
Классификация и симптомы маловодия при беременности
Данная патология в зависимости от срока гестации может быть двух видов:
- Раннее маловодие при беременности – диагностируется до 20 недель, чаще обусловлено несостоятельностью плодных оболочек.
- Позднее маловодие при беременности – проявляется во 2-3 триместре, развивается преимущественно на фоне других заболеваний и осложнений, связанных с прикреплением и функционированием плаценты.
Клиника маловодия при беременности определяется степенью снижения уровня ОПВ. В случае незначительного уменьшения (в пределах 400-700 мл) говорят об умеренной выраженности патологии. Такое маловодие при беременности проявляется лишь на УЗИ, какие-либо объективные симптомы отсутствуют. Если дефицит амниотической жидкости составляет более 700 мл, ставится диагноз «выраженное маловодие». У пациенток наблюдается тошнота, рвота, головокружение, нередко присутствует сухость слизистых оболочек. Характерным признаком также является боль при двигательной активности плода.
У пациенток наблюдается тошнота, рвота, головокружение, нередко присутствует сухость слизистых оболочек. Характерным признаком также является боль при двигательной активности плода.
Диагностика маловодия при беременности
Диагноз маловодие при беременности устанавливается на основании данных, полученных в результате опроса пациентки и объективного осмотра, проведенного акушером-гинекологом. Также назначается ряд лабораторных тестов и инструментальных исследований. Заподозрить маловодие при беременности можно при плановом осмотре женщины. Характерными признаками недостаточного объема ОПВ будут несоответствие окружности живота и высоты стояния дна матки срокам гестации с отклонением в меньшую сторону. При этом важно тщательно собрать анамнез и установить вероятную причину данного состояния, так как от нее зависит последующая тактика лечения.
Чтобы исключить инфекционный фактор в формировании маловодия при беременности, назначаются лабораторные исследования мочи, крови.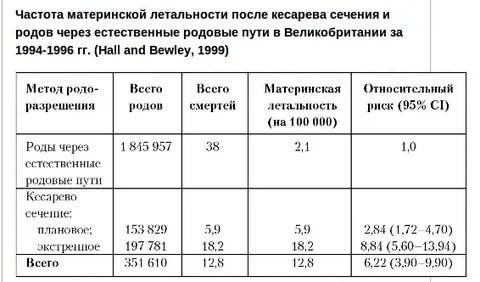 Показан забор мазков из половых путей с целью определения патогенной микрофлоры и исключения или подтверждения подозрения на ее занесение к плоду. Окончательно подтвердить маловодие при беременности удается с помощью УЗИ. В ходе обследования специалист точно устанавливает объем ОПВ, оценивает состояние плаценты и ребенка, выявляет врожденные аномалии, которые могли способствовать развитию данного патологического состояния. Также маловодие при беременности предполагает проведение КТГ для определения самочувствия ребенка.
Показан забор мазков из половых путей с целью определения патогенной микрофлоры и исключения или подтверждения подозрения на ее занесение к плоду. Окончательно подтвердить маловодие при беременности удается с помощью УЗИ. В ходе обследования специалист точно устанавливает объем ОПВ, оценивает состояние плаценты и ребенка, выявляет врожденные аномалии, которые могли способствовать развитию данного патологического состояния. Также маловодие при беременности предполагает проведение КТГ для определения самочувствия ребенка.
Лечение маловодия при беременности
Медицинская помощь в случае маловодия при беременности зависит от формы патологического состояния, а также самочувствия пациентки и плода. При умеренном течении во втором триместре гестации и при отсутствии симптоматики применяется выжидательная тактика. В данной ситуации лечение маловодия при беременности осуществляется амбулаторно. Госпитализация показана при выраженной форме олигогидрамниона, если дополнительно присутствует гипертонус матки, а также, если акушерская патология диагностирована на 34 неделе гестации или позже. Наличие хотя бы одного из этих критериев является поводом для помещения будущей матери в отделение и пребывания в условиях клиники до появления малыша на свет.
Наличие хотя бы одного из этих критериев является поводом для помещения будущей матери в отделение и пребывания в условиях клиники до появления малыша на свет.
Лечение маловодия при беременности независимо от его формы начинается с правильной организации образа жизни. Важно обеспечить пациентке постельный режим, оградить ее от стрессов, переутомления, физической активности и домашней работы, исключить влияние негативных факторов на организм. Медикаментозная помощь при подтверждении маловодия при беременности предполагает назначение лекарственных препаратов, улучшающих маточно-плацентарный кровоток. Обязательно используются средства для нормализации функций плаценты, витаминные комплексы. Если маловодие при беременности сопровождается гипертонусом матки, показано употребление токолитиков.
Маловодие при беременности предполагает воздействие на причинный фактор. Если таковым является инфекция, назначаются антибактериальные или противовирусные средства с учетом чувствительности возбудителя. Дополнительно проводится лечение сопутствующих заболеваний, способных спровоцировать недостаточную секрецию амниотической жидкости. При маловодии при беременности необходим тщательный контроль со стороны акушера-гинеколога за состоянием матери и плода. Все усилия направляются на продолжение ведения беременности до предполагаемой даты родов и полноценное созревание малыша.
Дополнительно проводится лечение сопутствующих заболеваний, способных спровоцировать недостаточную секрецию амниотической жидкости. При маловодии при беременности необходим тщательный контроль со стороны акушера-гинеколога за состоянием матери и плода. Все усилия направляются на продолжение ведения беременности до предполагаемой даты родов и полноценное созревание малыша.
Если консервативное лечение маловодия при беременности не дает положительной динамики, уровень ОПВ продолжает снижаться, а состояние плода стремительно ухудшается, показано преждевременное родоразрешение вне зависимости от срока эмбриогенеза. Из-за высокой вероятности появления осложнений в процессе родов преимущество отдается кесареву сечению. Нередко маловодие при беременности становится причиной первичной слабости родовой деятельности, а также внутриутробной гипоксии плода. Если консервативная терапия дает положительные результаты, плановое кесарево сечение осуществляют по достижении 38 недель гестации.
Прогноз и профилактика маловодия при беременности
Своевременное выявление и лечение маловодия при беременности позволяет доносить плод до 37-38 недель гестации и родить здорового малыша. Наиболее неблагоприятный прогноз наблюдается в случае возникновения акушерской патологии во 2-3 триместре в сочетании с задержкой внутриутробного развития плода. В такой ситуации возможна гибель ребенка или его значительное отставание в росте и функциональная незрелость. Чтобы избежать развития маловодия при беременности, женщина еще до зачатия должна пройти полное обследование и лечение сопутствующих заболеваний внутренних органов. После оплодотворения профилактика олигогидрамниона предполагает своевременную постановку на учет к гинекологу, сдачу всех необходимых анализов. Для предупреждения развития маловодия при беременности следует исключить стрессы, физические нагрузки, влияние негативных факторов на организм будущей матери и плода. Обязательно нужно обеспечить рациональное питание, богатое витаминизированной пищей.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении маловодия при беременности.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
SCIRP Открытый доступ
Издательство научных исследований
Журналы от A до Z
Журналы по темам
- Биомедицинские и биологические науки.
- Бизнес и экономика
- Химия и материаловедение.
- Информатика. и общ.
- Науки о Земле и окружающей среде.

- Машиностроение
- Медицина и здравоохранение
- Физика и математика
- Социальные науки. и гуманитарные науки
Журналы по тематике
- Биомедицина и науки о жизни
- Бизнес и экономика
- Химия и материаловедение
- Информатика и связь
- Науки о Земле и окружающей среде
- Машиностроение
- Медицина и здравоохранение
- Физика и математика
- Социальные и гуманитарные науки
Публикация у нас
- Представление статьи
- Информация для авторов
- Ресурсы для экспертной оценки
- Открытые специальные выпуски
- Заявление об открытом доступе
- Часто задаваемые вопросы
Публикуйте у нас
- Представление статьи
- Информация для авторов
- Ресурсы для экспертной оценки
- Открытые специальные выпуски
- Заявление об открытом доступе
- Часто задаваемые вопросы
Подпишитесь на SCIRP
Свяжитесь с нами
клиент@scirp. org org | |
| +86 18163351462 (WhatsApp) | |
| 1655362766 | |
| Публикация бумаги WeChat |
| Недавно опубликованные статьи |
| Недавно опубликованные статьи |
Подпишитесь на SCIRP
Свяжитесь с нами
клиент@scirp. org org | |
| +86 18163351462 (WhatsApp) | |
| 1655362766 | |
| Публикация бумаги WeChat |
Бесплатные информационные бюллетени SCIRP
Copyright © 2006-2023 Scientific Research Publishing Inc. Все права защищены.
Вершина
Плановое кесарево сечение — Больница FV
ЧТО ТАКОЕ КЕСАРЕВО СЕЧЕНИЕ?
Кесарево сечение Родоразрешение, также известное как кесарево сечение, представляет собой хирургическую процедуру, используемую для рождения ребенка через разрез в брюшной полости матери и второй разрез в матке матери. Запланированное кесарево сечение назначается задолго до начала родов.
Существует две подгруппы: кесарево сечение по просьбе пациента и кесарево сечение по показаниям
КОГДА Я МОГУ ЗАПРОСИТЬ КЕсарево сечение?
Все женщины, рассматривающие возможность кесарева сечения по любой причине, должны быть полностью информированы о соответствующих реалиях, в том числе о возможных проблемах восстановления. Женщины также должны знать, что кесарево сечение сопряжено с риском и что, хотя они могут быть небольшими, для немногих несчастных они могут быть весьма значительными. Кроме того, восстановление после кесарева сечения занимает больше времени, чем после вагинальных родов.
Женщины также должны знать, что кесарево сечение сопряжено с риском и что, хотя они могут быть небольшими, для немногих несчастных они могут быть весьма значительными. Кроме того, восстановление после кесарева сечения занимает больше времени, чем после вагинальных родов.
Кесарево сечение по просьбе пациентки (запланированное, без медицинских показаний) ни в коем случае не должно планироваться до срока не менее 39 недель беременности, чтобы обеспечить надлежащую зрелость легких плода, до этого риск дыхательной недостаточности плода является значительным. Как опубликовано в Медицинском журнале Новой Англии в 2009 году, плановое кесарево сечение, выполненное после 37 или 38 недель беременности, имеет в четыре раза больший риск серьезных осложнений по сравнению с процедурами, проведенными после 39 недель. Даже поставки, которые были всего за один, два или три дня до 39недели несут на 21% повышенный риск осложнений, как показало исследование.
Большинство женщин, перенесших кесарево сечение, позже могут безопасно рожать естественным путем.
КАКИЕ УСЛОВИЯ ТРЕБУЮТ ВЫПОЛНЕНИЯ кесарева сечения по показаниям?
Кесарево сечение по показаниям (запланированное, с медицинскими показаниями) обычно назначается по запросу врача, когда пациентка страдает или подвергается высокому риску возникновения проблемы со здоровьем, которая может привести к родам, причиняющим вред ей или ребенку . Основные показания:
- Тазовое предлежание (ногами вниз): женщинам с неосложненной одноплодной тазовой беременностью в сроке 36 недель следует предложить наружный головной вариант (процедура, во время которой руки врача помещаются на живот матери вокруг ребенка. Ребенок перемещается вверх и в сторону от таза и осторожно поворачивается в несколько шагов из тазового предлежания в положение на боку и, наконец, в предлежание головой вперед). Исключение составляют роженицы и женщины с рубцом на матке или аномалией, патологией плода (дистресс плода), разрывом плодных оболочек, вагинальным кровотечением или заболеваниями. Беременным женщинам с одноплодным тазовым предлежанием в сроке, которым наружная операция на головку противопоказана или оказалась безуспешной, следует предложить кесарево сечение, поскольку оно снижает перинатальную смертность и неонатальную заболеваемость
- Многоплодная беременность: при неосложненной беременности двойней в срок кесарево сечение не следует предлагать в плановом порядке.
 При беременности двойней, когда первый близнец не является головным, в настоящее время рекомендуется плановое кесарево сечение.
При беременности двойней, когда первый близнец не является головным, в настоящее время рекомендуется плановое кесарево сечение. - Крупные дети: (более 4 кг) часто рождаются с помощью планового кесарева сечения.
- Предлежание плаценты: женщинам с плацентой, которая частично или полностью блокирует матку (малое или большое предлежание плаценты), следует предложить плановое кесарево сечение.
- Ребенок с проблемами со здоровьем: кесарево сечение иногда безопаснее для детей с определенными отклонениями в развитии, такими как избыток жидкости в головном мозге (гидроцефалия).
- Матерям, страдающим от хронических заболеваний, которые могут обостриться во время родов, таких как диабет, высокое кровяное давление или болезни сердца, врач может предложить плановое кесарево сечение.
- Для предотвращения передачи ВИЧ от матери ребенку кесарево сечение должно быть предложено женщинам, не получающим антиретровирусную терапию или получающим антиретровирусную терапию, но имеющим вирусную нагрузку 400 копий на мл или более.

- Женщинам с первичной инфекцией, вызванной вирусом простого генитального герпеса (ВПГ) в третьем триместре беременности, следует предложить плановое кесарево сечение, поскольку оно снижает риск неонатальной инфекции ВПГ.
- Предшествующее кесарево сечение: в зависимости от типа разреза матки и других факторов в большинстве случаев можно попытаться родить через естественные родовые пути после предыдущего кесарева сечения (VBAC). Однако в некоторых случаях ваш лечащий врач может порекомендовать повторное кесарево сечение (см. ниже в этой брошюре разделы о VBAC).
КАКОВЫ РИСКИ кесарева сечения?
Восстановление после кесарева сечения занимает больше времени, чем восстановление после вагинальных родов. Вы можете ожидать пребывания в больнице от 3 до 4 дней после кесарева сечения. Полное восстановление обычно занимает от 4 до 6 недель. Как и другие виды крупных операций, кесарево сечение также сопряжено с более высоким риском осложнений.
Риски для вашего ребенка включают:
- Проблемы с дыханием: у детей, рожденных с помощью кесарева сечения, более вероятно развитие транзиторного тахипноэ, проблемы с дыханием, характеризующейся аномально учащенным дыханием в течение первых нескольких дней после рождения.
 Кесарево сечение делали до 39 летнедели беременности или отсутствие подтверждения зрелости легких ребенка увеличивает риск других проблем с дыханием, включая респираторный дистресс-синдром, состояние, при котором ребенку трудно дышать.
Кесарево сечение делали до 39 летнедели беременности или отсутствие подтверждения зрелости легких ребенка увеличивает риск других проблем с дыханием, включая респираторный дистресс-синдром, состояние, при котором ребенку трудно дышать. - Хирургическая травма: хотя и редко, во время операции возможны случайные порезы на коже ребенка.
Риски для вас включают:
- Воспаление и инфекцию матки: это состояние, известное как эндометрит, может вызвать лихорадку, зловонные выделения из влагалища и боли в матке.
- Повышенное кровотечение: при кесаревом сечении вы, скорее всего, потеряете больше крови, чем при вагинальных родах. Однако переливание требуется редко.
- Реакции на анестезию: возможны побочные реакции на любой вид анестезии. После эпидуральной или спинальной блокады, распространенных видов анестезии при кесаревом сечении, редко, но возможно возникновение сильной головной боли в вертикальном положении в течение нескольких дней после родов.

- Тромбы: риск образования тромба внутри вены, особенно в ногах или органах таза, выше после кесарева сечения, чем после вагинальных родов. Если сгусток крови попадает в легкие (легочная эмболия), повреждение может быть опасным для жизни. Ваша медицинская бригада предпримет шаги для предотвращения образования тромбов. Вы также можете помочь, часто гуляя вскоре после операции.
- Раневая инфекция: возможна инфекция в месте разреза или вокруг него.
- Хирургическая травма: хотя и редко, во время кесарева сечения могут возникать хирургические травмы близлежащих органов, таких как мочевой пузырь. Если это произойдет, может потребоваться дополнительная операция.
- Повышенный риск во время будущих беременностей: после кесарева сечения вы сталкиваетесь с более высоким риском осложнений при последующей беременности, включая кровотечение и проблемы с плацентой, чем после вагинальных родов. Риск разрыва матки также выше, хотя это осложнение остается очень редким.

ЧЕГО ТЫ МОЖЕШЬ ОЖИДАТЬ?
Среднее кесарево сечение обычно можно сделать менее чем за час. В большинстве случаев ваш супруг или партнер может оставаться с вами в операционной во время процедуры.
За несколько дней до кесарева сечения вас осмотрит анестезиолог.
В больнице, до и во время процедуры
- Обычно вас госпитализируют за ночь до кесарева сечения. Вас могут попросить принять душ или ванну с антибактериальным мылом накануне вечером и утром перед кесаревым сечением. Это помогает снизить риск заражения. Не брейте волосы на лобке за день до операции. Ничего не ешьте и не пейте за 6 часов до назначенного времени операции. Непосредственно перед процедурой член вашей медицинской бригады очистит ваш живот. Трубка (катетер), скорее всего, будет помещена в мочевой пузырь для сбора мочи. Внутривенные (IV) линии будут помещены в вену на вашей руке или руке для подачи жидкости и лекарств.
- Анестезия: большинство операций кесарева сечения выполняются под регионарной анестезией, при которой онемеет только нижняя часть тела, что позволяет вам оставаться в сознании во время процедуры и слышать и видеть ребенка сразу после родов.
 Распространенным выбором является спинальная блокада, при которой обезболивающее вводится непосредственно в мешок, окружающий спинной мозг. Другим вариантом может быть эпидуральная анестезия, при которой обезболивающее вводится в поясницу сразу за пределами мешочка, окружающего спинной мозг. Иногда требуется общая анестезия. При общей анестезии вы ничего не увидите, не почувствуете и не услышите во время родов.
Распространенным выбором является спинальная блокада, при которой обезболивающее вводится непосредственно в мешок, окружающий спинной мозг. Другим вариантом может быть эпидуральная анестезия, при которой обезболивающее вводится в поясницу сразу за пределами мешочка, окружающего спинной мозг. Иногда требуется общая анестезия. При общей анестезии вы ничего не увидите, не почувствуете и не услышите во время родов. - Разрез брюшной полости: врач сделает надрез брюшной стенки. Обычно это делается горизонтально возле лобковой линии роста волос (разрез бикини). Если необходим большой разрез или ваш ребенок должен родиться очень быстро, врач может сделать вертикальный разрез чуть ниже пупка и чуть выше лобковой кости.
- Разрез матки: после разреза брюшной полости врач сделает надрез на матке. Разрез на матке обычно горизонтальный поперек нижней части матки (низкий поперечный разрез). Другие типы разрезов матки могут использоваться в зависимости от положения ребенка в матке и наличия у вас осложнений, таких как предлежание плаценты.

- Роды: если у вас эпидуральная или спинальная анестезия, вы, вероятно, почувствуете некоторое движение, когда врач аккуратно извлекает ребенка из матки, но вы не должны чувствовать боли. Врач очистит рот и нос вашего ребенка от жидкостей, затем пережмет и перережет пуповину. Плацента будет удалена из матки, а разрезы будут закрыты швами.
- Немедленный уход кожа к коже, естественный процесс, который включает в себя помещение грудной клетки обнаженного новорожденного на вашу грудь и укрытие ребенка одеялами, чтобы он оставался сухим и теплым, будет осуществляться по мере возможности (если ваше состояние позволяет это)
- Вашего ребенка перенесут в обогреватель в операционной, где его осмотрят, очистят, пометят, взвесят, измерят и запеленают. Ваш ребенок будет возвращен вам после того, как вы вернетесь в свою комнату.
После операции
- Вы будете находиться под наблюдением в течение нескольких часов в послеоперационной палате, прежде чем вернуться в свою палату.

- Мочевой катетер, а также внутривенное вливание обычно оставляют на месте в течение первых 24 часов, после операции или в редких случаях дольше.
- Небольшой дренаж (трубка) иногда оставляют под брюшной стенкой на несколько дней.
- Вам будет назначена антикоагулянтная терапия для предотвращения образования тромбов.
- Разрез брюшной полости будет болезненным в течение первых нескольких дней. Ваш врач может прописать вам обезболивающие препараты, которые вы будете принимать после того, как пройдет действие анестезии.
- Вскоре после кесарева сечения вам будет рекомендовано вставать и ходить. Движение может ускорить выздоровление и помочь предотвратить запоры и потенциально опасные тромбы.
- К обычной диете обычно можно вернуться в течение двух дней после кесарева сечения.
- Пока вы находитесь в больнице, ваша медицинская бригада будет следить за вашим разрезом на наличие признаков инфекции. Они также будут следить за вашими движениями, количеством выпитой жидкости и работой мочевого пузыря и кишечника.

- Материнский контакт (кожа к коже): ранний контакт кожа к коже между матерью и ее ребенком поощряется и облегчается, поскольку он способствует установлению связи между матерью и ребенком, способствует грудному вскармливанию и уменьшает плач младенца.
- Грудное вскармливание: женщины, перенесшие кесарево сечение, должны начать грудное вскармливание как можно скорее после рождения ребенка.
- Выписку обычно планируют на третьи сутки после операции.
ЧТО ДЕЛАТЬ ПО ДОМУ?
Заживление разреза после кесарева сечения занимает от четырех до шести недель. Усталость и дискомфорт являются обычным явлением. Пока вы выздоравливаете:
- Успокойтесь: отдыхайте, когда это возможно. Постарайтесь держать все, что может понадобиться вам и вашему ребенку, в пределах досягаемости. В течение первых нескольких недель избегайте подъема из положения на корточках или подъема чего-либо тяжелее вашего ребенка.
- Поддерживайте живот: сохраняйте правильную осанку, когда стоите и ходите.
 Держите живот рядом с разрезом во время резких движений, таких как кашель, чихание или смех. Используйте подушки или свернутые полотенца для дополнительной поддержки во время кормления грудью.
Держите живот рядом с разрезом во время резких движений, таких как кашель, чихание или смех. Используйте подушки или свернутые полотенца для дополнительной поддержки во время кормления грудью. - Пейте много жидкости: питьевая вода и другие жидкости могут восполнить потерю жидкости во время родов и грудного вскармливания, а также предотвратить запоры.
- Принимайте лекарства по мере необходимости: Ваш врач может порекомендовать лекарства для облегчения боли. Большинство обезболивающих препаратов безопасны для кормящих женщин.
- Рекомендуется подождать около трех-четырех недель, чтобы возобновить половую жизнь.
- Вы можете принимать душ или ванну, пока края разреза не открыты. Используйте мягкое мыло, чтобы аккуратно очистить разрез и тщательно промокните его насухо.
Немедленно обратиться в больницу в случае:
- Любых признаков инфекции, таких как лихорадка выше 38°C, сильная боль в животе или покраснение, отек и выделения в месте разреза
- Молочная железа боль, сопровождающаяся покраснением или лихорадкой
- Выделения из влагалища с неприятным запахом
- Болезненное мочеиспускание
- Кровотечение, пропитывающее гигиеническую прокладку в течение часа или содержащее большие сгустки Консультация акушера примерно через месяц после выписки из стационара.

СКОЛЬКО ПОСЛЕ кесарева сечения я должен ждать, прежде чем родить еще одного ребенка?
Промежуток, который должен быть между вашей последней беременностью и следующей, зависит только от вас, хотя есть свидетельства того, что со временем рубец на матке становится сильнее. В исследованиях изучались различные промежутки между беременностями, начиная от тех, которые были сгруппированы как «менее 6 месяцев», до тех, которые были сгруппированы как «более 2 лет». Риск разрыва матки или отделения рубца остается небольшим даже при небольших интервалах, но самый высокий риск был при промежутках менее 6 месяцев. Тем не менее, риски незначительны во всех случаях, и большинство матерей, у которых продолжаются небольшие промежутки между беременностями, не сталкиваются с проблемами.
Интервал между детьми — это очень личное решение, которое гораздо сложнее, чем рассмотрение статистики разрыва рубца после кесарева сечения. Это ваше решение, и такие факторы, как ваш возраст, вероятность зачатия, общий уровень вашего здоровья и то, насколько вы готовы начать новую беременность, вероятно, будут важны для вас при принятии этого решения.

У многих женщин были совершенно простые вагинальные роды, когда промежуток между беременностями был очень коротким.
Больница FV рекомендует подождать не менее 6 месяцев, прежде чем зачать еще одного ребенка, и нет медицинских данных, подтверждающих ожидание в течение одного года.
МОГУ ЛИ Я РОЖДАТЬСЯ ВЛАГАЛИЧНЫМИ РОДАМИ ПОСЛЕ кесарева сечения (VBAC)?
Если вы хотите попробовать роды через естественные родовые пути после кесарева сечения, вас должно воодушевить то, что примерно 80% женщин, ранее перенесших кесарево сечение, могут успешно родить естественным путем.
Критерии для VBAC:
- Не более 2 низких поперечных кесаревых сечений.
- Отсутствие дополнительных рубцов на матке, аномалий или предшествующих разрывов.
- Если первоначальная медицинская причина для кесарева сечения не повторяется при этой беременности
- У вас нет серьезных медицинских проблем
- Ребенок нормального роста
- Ребенок находится головкой вниз
В каких ситуациях не будет VBAC быть рекомендованным?
- Если вы беременны двойней и первый плод не находится в головном предлежании
Если у вас неправильно контролируемый гестационный диабет
В случае подозрения на макросомию плода
Если у вас высокое кровяное давление
НАСКОЛЬКО РАСПРОСТРАНЕН РАЗРЫВ МАТКИ?
Было проведено множество исследований вагинальных родов после кесарева сечения (VBAC), и имеется очень большое количество данных о рисках разрыва матки и разделения рубцов.

Согласно Руководству по кесареву сечению NICE, частота разрывов во время VBAC составляет 0,35%, что взято из аудита, проведенного в 2000 году. По данным Американского колледжа акушеров и гинекологов (ACOG), если у вас было предыдущее кесарево сечение при низком поперечном разрезе риск разрыва матки при вагинальных родах составляет от 0,2 до 1,5%, что составляет примерно 1 шанс на 500. Некоторые исследования предполагают повышенную частоту разрывов матки у женщин, которым проводится индукция родов, однако в последнее время ACOG заявил, что VBAC безопаснее повторного кесарева сечения, а VBAC с более чем одним предыдущим кесаревым сечением не представляет повышенного риска.
Существует опасение, что множественные кесарева сечения приведут к ослаблению рубца на матке и, следовательно, повысят риск разрыва. Однако не хватает научных данных, подтверждающих эту теорию, и статья, появившаяся в British Medical Journal в 1991 году, спрашивала: «Выборочный раздел после двух разделов — где доказательства?» в основном пришли к выводу, что нет никаких доказательств в поддержку этой общей политики.

В 2007 году Королевский колледж акушеров и гинекологов Соединенного Королевства сделал следующее заявление: «Женщины с предшествующим анамнезом двух неосложненных низких поперечных кесаревых сечений, при неосложненной беременности в срок, без противопоказаний к вагинальным родам , которые были полностью проинформированы консультантом-акушером, могут считаться подходящими для запланированной VBAC».
В заключение следует отметить, что разрыв матки остается редким событием, и большинство женщин могут успешно родить через естественные родовые пути после одного или даже двух кесаревых сечений.
Ссылки
Алан Т.Н. Тита, доктор медицины, доктор философии, Марк Б. Лэндон, доктор медицины, Кэтрин Ю. Спонг и др. Сроки планового повторного кесарева сечения в срок и неонатальные исходы. Медицинский журнал Новой Англии 8 января 2009 г. (2009; 360:111-120)
NICE (Национальный институт здравоохранения и передового опыта) Рекомендации 2011 г.

