Первично хронический остеомиелит у детей: ПЕРВИЧНО-ХРОНИЧЕСКИЙ ПОЛИОМИЕЛИТ | | ГКБ №23 имени И.В. Давыдовского
Первично-хронический остеомиелит
Наряду с рассмотренным выше острым и
хроническим гематогенным остеомиелитом
встречаются редкие формы гематогенного
остеомиелитического процесса, которые
объединены под названием первично-хронический
остеомиелит, в связи с тем что заболевание
с самого начала протекает атипично
(подостро или вообще обнаруживается
уже в хронической стадии). К этим формам
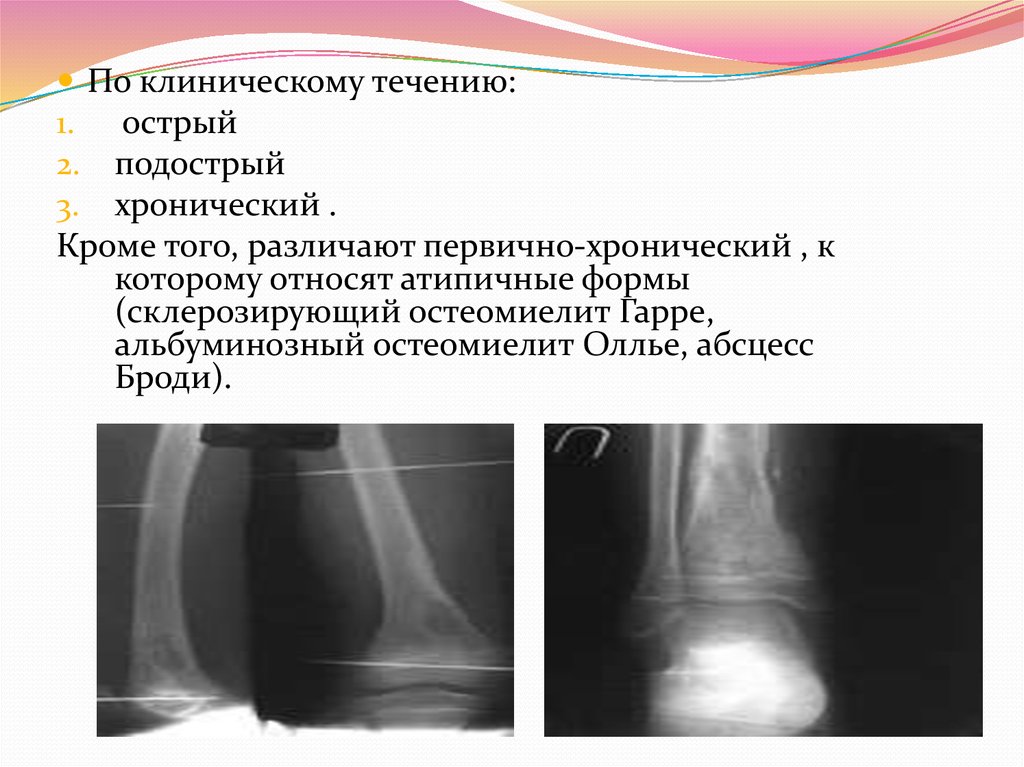
относятся: абсцесс Броди, склерозирующий
остеомиелит Гарре, альбуминозный
остеомиелит Оллье.
Внутрикостный абсцесс Броди
Внутрикостный абсцесс Броди — ограниченный
некроз губчатого вещества кости с
последующим её расплавлением и
образованием полости. Последняя заполнена
гнойной, серозной или кровянистой
жидкостью, иногда в ней находят тканевый
детрит. Возбудителем в большинстве
случаев является стафилококк. Локализуется
процесс чаще в проксимальном отделе
большеберцовой кости. Этот вид остеомиелита
патогенетически связан с маловирулентной
инфекцией и пониженной реактивностью
организма.
Клинические проявления заболевания
различны. Наблюдается ограниченная
чувствительность при надавливании на
кость, однако нередко очаги ничем не
проявляются, боль возникает лишь
временами — ночью, после физического
напряжения, при перемене погоды. Повышение
температуры тела, озноб и другие общие
симптомы обычно отсутствуют. Встречаются,
однако, и формы с периодическим
обострением, повышением температуры
тела, покраснением кожи, болезненностью
при надавливании и движениях. Процесс
может длиться годами, периоды обострения
сменяются временной ремиссией. Осмотр
обычно малоинформативен, в более
выраженных случаях находят утолщение
в области метафиза, нередки реактивные
явления в суставе.
На рентгеновских снимках можно видеть
в губчатой части метафиза полость
диаметром 2-2,5 см, округлой или овальной
формы, окружённую хорошо выраженной
зоной склероза в виде узкой или широкой
каймы, на поверхности кости нередко
видны нежные периостальные наложения
(рис. 142).
Основной метод лечения абсцесса
хирургический. Производят трепанацию
Производят трепанацию
полости, выскабливают внутреннюю стенку.
Рану зашивают наглухо. При больших
полостях применяют мышечную пластику.
Склерозирующий остеомиелит Гарре
Склерозирующий остеомиелит Гарре
начинается подостро, без резких болей
в конечности или выраженных воспалительных
явлений. Флегмоны и гнойные свищи
образуются крайне редко. Течение
воспалительного процесса вялое,
клинически оно характеризуется болями
в конечности, чаще ночными, нарушением
её функций, умеренным повышением
температуры тела, СОЭ и лейкоцитозом.
Особенность этой формы остеомиелита —
резко выраженный склероз поражённой
кости (чаще длинной трубчатой), определяемый
рентгенологически. На фоне склероза
имеются небольшие очаги разрежения
костной ткани. Костномозговой канал со
временем суживается и может полностью
склерозироваться, одновременно диафиз
кости веретенообразно утолщается (рис.
143).
Основной вид лечения — консервативный
с введением антибиотиков (линкомицина,
фузидовой кислоты, полусинтетических
пенициллинов), электрофорезом трипсина
и применением физиотерапевтического
лечения (УВЧ-терапии). Хирургическое
Хирургическое
лечение направлено на удаление множества
мелких остеомиелитических очагов.
Рис. 142. Абсцесс Броди
большеберцовой кости. Рентгенограмма
Рис. 143. Остеомиелит Гарре.
Остеомиелит у детей. Что такое Остеомиелит у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеомиелит у детей – это гнойное поражение костного мозга, распространяющееся на все слои кости, окружающие ткани. Чаще имеет гематогенный характер. Манифестирует выраженной гипертермией, слабостью, ознобами, нарушением общего состояния, к которым вскоре присоединяются очень сильные сверлящие, рвущие боли. Развивается флегмона, формируется свищ. При хронизации наблюдается чередование обострений и ремиссий. Патология диагностируется на основании клинических проявлений, данных рентгенографии, КТ, лабораторных исследований. Лечение включает антибиотикотерапию, вскрытие и дренирование гнойников, секвестрэктомию.
Развивается флегмона, формируется свищ. При хронизации наблюдается чередование обострений и ремиссий. Патология диагностируется на основании клинических проявлений, данных рентгенографии, КТ, лабораторных исследований. Лечение включает антибиотикотерапию, вскрытие и дренирование гнойников, секвестрэктомию.
МКБ-10
M86.0 M86.1 M86.5 M86.6
- Причины
- Патогенез
- Классификация
- Симптомы
- Гематогенный остеомиелит у детей
- Экзогенный остеомиелит у детей
- Хронический остеомиелит у детей
- Осложнения
- Диагностика
- Лечение остеомиелита у детей
- Консервативная терапия
- Хирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Остеомиелит у детей в половине случаев диагностируется в возрасте от 6 до 14 лет. Почти треть больных составляют дети младше 1 года. Девочки страдают вдвое реже мальчиков, что обусловлено некоторыми анатомическими особенностями. Могут вовлекаться любые костные структуры, но чаще всего поражаются метафизы длинных трубчатых костей: бедренной, большеберцовой, плечевой. Детский остеомиелит представляет серьезную проблему из-за тяжести состояния больных, возможности летального исхода, риска возникновения опасных осложнений, хронизации процесса.
Девочки страдают вдвое реже мальчиков, что обусловлено некоторыми анатомическими особенностями. Могут вовлекаться любые костные структуры, но чаще всего поражаются метафизы длинных трубчатых костей: бедренной, большеберцовой, плечевой. Детский остеомиелит представляет серьезную проблему из-за тяжести состояния больных, возможности летального исхода, риска возникновения опасных осложнений, хронизации процесса.
Остеомиелит у детей
Причины
Остеомиелит развивается при инфицировании патогенными микроорганизмами. 80-85% случаев заболевания у детей вызывается золотистым стафилококком. Реже в качестве возбудителей выступают стрептококки, пневмококки, кишечная либо синегнойная палочка, клебсиелла, вульгарный протей. Причинами специфического остеомиелита являются туберкулезная палочка, бруцелла, бледная спирохета. Микробы попадают в костный мозг гематогенно, из внешней среды или из близлежащих тканей. Источниками гематогенной инфекции становятся:
- стоматологические патологии: кариозные зубы;
- ЛОР-заболевания: синусит, тонзиллит, острый отит;
- гнойные процессы: поверхностные и глубокие пиодермии;
- небольшие травмы: инфицированные раны и ссадины;
- поражения кожи у грудничков: опрелости, незаживающие пупочные ранки.

Высокая распространенность гематогенного остеомиелита в детском возрасте связана с особенностями строения костных структур. В области метафиза у детей располагается множество сосудов, кровоток замедлен из-за необходимости интенсивного питания растущей кости. Многие мелкие сосуды слепо заканчиваются ближе к эпифизу. В результате в метафизе скапливаются болезнетворные бактерии, которые начинают размножаться при ухудшении состояния организма.
Причиной контактного инфицирования являются открытые переломы, раны после операций на костных структурах и близлежащих тканях, глубокие гнойные поражения (абсцессы, флегмоны), распространяющиеся на кость. В качестве предрасполагающего фактора развития всех видов остеомиелита рассматривают иммунные нарушения, возникающие на фоне следующих состояний:
- острые и хронические общие инфекции;
- переохлаждение;
- сахарный диабет;
- онкологические патологии;
- соматические заболевания.

Патогенез
При гематогенном поражении гнойник первично формируется в костном мозге, а затем распространяется изнутри кнаружи. При контактной форме вначале возникает периостит, потом гной переходит снаружи внутрь, на костный мозг. В обоих случаях микробы проникают в ранее здоровые слои кости через гаверсовы каналы, надкостница отслаивается, кость перестает получать питательные вещества и некротизируется.
В зоне поражения скапливаются вещества, выделяемые болезнетворными бактериями, остатки погибших микробов, собственных клеток иммунной системы. Токсины всасываются в кровь, разносятся по организму, что провоцирует состояние интоксикации. Из-за высокого давления гноя на неэластичную кость при гематогенном остеомиелите появляются чрезвычайно резкие боли, интенсивность которых несколько снижается после расплавления надкостницы и прорыва в мягкие ткани.
При других видах остеомиелита этап первичного гнойника в костной ткани при сохранении целостности других слоев отсутствует, поэтому болевой синдром выражен менее ярко. Гной расплавляет не только кость, но и окружающие мягкие ткани. Формируется флегмона, которая в последующем прорывается наружу с образованием свища. При открытых переломах, операционных разрезах гной выходит наружу через рану.
Гной расплавляет не только кость, но и окружающие мягкие ткани. Формируется флегмона, которая в последующем прорывается наружу с образованием свища. При открытых переломах, операционных разрезах гной выходит наружу через рану.
Классификация
Остеомиелит у детей может быть эндогенным (гематогенным) или экзогенным. Различают следующие формы экзогенного воспаления кости:
- Посттравматический. Наблюдается у пострадавших с открытыми переломами.
- Послеоперационный. Выявляется у детей, перенесших остеосинтез, костную пластику, другие вмешательства на костях. Иногда формируется после проведения спиц (спицевой остеомиелит).
- Контактный. Диагностируется при флегмонах, абсцессах, глубоких инфицированных ранах мягких тканей, распространяющихся на кость.
Огнестрельный остеомиелит и атипичные варианты болезни (склерозирующий остеомиелит Гарре, абсцесс Броди) у детей обнаруживаются очень редко. Вначале заболевание протекает остро, в дальнейшем иногда становится хроническим.
Симптомы
Гематогенный остеомиелит у детей
Самая распространенная септико-пиемическая форма болезни манифестирует бурно. Температура тела ребенка повышается до 39-40°C, общее состояние резко ухудшается, возникают слабость, разбитость, головная боль, неоднократная рвота. Возможны судороги, нарушения сознания, бред. У ряда детей формируется гемолитическая желтуха. Кожа становится сухой и бледной, слизистые оболочки приобретают синюшный оттенок. Наблюдаются гипотония, тахикардия, тахипноэ, гепатоспленомегалия.
Через 1-2 дня возникает болезненность в пораженном сегменте. Иногда возникает несколько очагов в разных костях. Боль быстро усиливается, приобретает дергающий, сверлящий, разрывающий характер. Малейшее движение вызывает взрыв боли, поэтому дети замирают в постели. Конечность отечная, гиперемированная, горячая на ощупь. На фоне тяжелой интоксикации развиваются нарушения обмена, страдают функции печени и почек.
Местная и токсическая формы остеомиелита обнаруживаются реже. При местной форме общая симптоматика выражена незначительно, детей беспокоят проявления со стороны пораженной конечности. Токсическая форма характеризуется преобладанием общих симптомов, тяжелым токсикозом, грубыми электролитными нарушениями, острой сердечно-сосудистой недостаточностью. Возможен летальный исход еще до появления болей в конечности.
При местной форме общая симптоматика выражена незначительно, детей беспокоят проявления со стороны пораженной конечности. Токсическая форма характеризуется преобладанием общих симптомов, тяжелым токсикозом, грубыми электролитными нарушениями, острой сердечно-сосудистой недостаточностью. Возможен летальный исход еще до появления болей в конечности.
Экзогенный остеомиелит у детей
Для посттравматической и послеоперационной разновидностей заболевания типична более сглаженная симптоматика. Состояние ребенка ухудшается, возникает гипертермия, наблюдаются симптомы интоксикации. В ране появляется гнойное отделяемое, ткани вокруг краснеют, отекают. Интенсивность болей нарастает, но болевой синдром не достигает такой выраженности, как у пациентов с гематогенным остеомиелитом.
Объем гнойного процесса зависит от исходного состояния. При линейных переломах страдает только зона повреждения. При наличии осколков отмечается тенденция к распространению инфекции по сегменту. После операций гной проникает под металлоконструкции или вызывает отторжение трансплантатов. Тяжелый токсикоз при отсутствии осложнений нехарактерен.
После операций гной проникает под металлоконструкции или вызывает отторжение трансплантатов. Тяжелый токсикоз при отсутствии осложнений нехарактерен.
Контактный остеомиелит формируется на фоне уже существующего гнойного процесса в мягких тканях, сопровождается усилением болевого синдрома, нарастанием интоксикации и гипертермии. Через некоторое время образуется свищ, после чего боли уменьшаются, состояние пациента улучшается.
Хронический остеомиелит у детей
При сохранении симптомов более 4-6 месяцев остеомиелит приобретает хроническое течение, отмечается чередование ремиссий и обострений. Обострения нередко провоцируются перегрузкой, острыми инфекциями, ухудшением состояния при соматических заболеваниях. Свищ периодически закрывается, после чего воспаление активизируется, появляются симптомы, напоминающие стертую клиническую картину острого остеомиелита. После очередного открытия свищевого хода состояние нормализуется.
Осложнения
Гематогенный остеомиелит, а также остеомиелит при внутрисуставных и околосуставных переломах нередко осложняются гнойным артритом.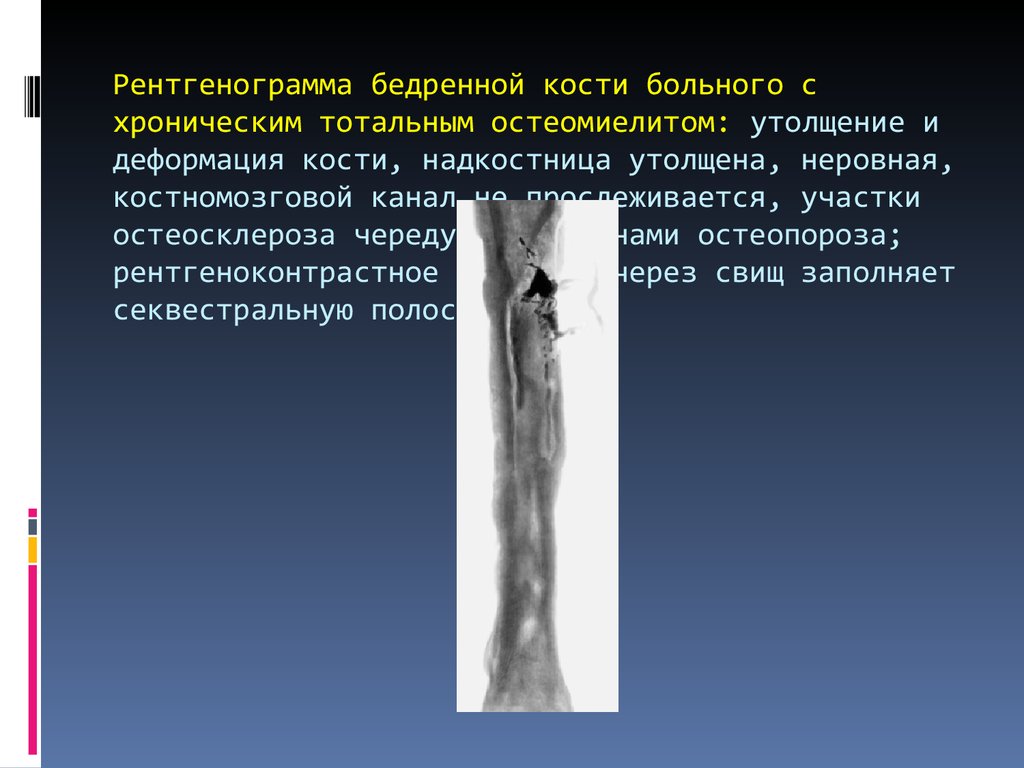 В исходе формируются контрактуры. При всех видах остеомиелита возможно развитие сепсиса с образованием вторичных гнойных очагов. Иногда наблюдаются деструктивная пневмония, гнойный перикардит. Омертвение большого участка кости может стать причиной патологического перелома.
В исходе формируются контрактуры. При всех видах остеомиелита возможно развитие сепсиса с образованием вторичных гнойных очагов. Иногда наблюдаются деструктивная пневмония, гнойный перикардит. Омертвение большого участка кости может стать причиной патологического перелома.
В период восстановления кости происходит ее дистрофическая перестройка, что приводит к нарушению роста и деформации конечности ребенка. Хронический остеомиелит неблагоприятно влияет на состояние сердца, почек и печени, провоцирует амилоидоз внутренних органов, у некоторых детей становится причиной развития хрониосепсиса.
Диагностика
Диагностику остеомиелита у детей осуществляют ортопеды. На ранних стадиях патологию определяют на основании клинической симптоматики, поскольку визуализационные методики показывают изменения не ранее 7-10 дня от момента появления первых признаков болезни, а результаты лабораторных исследований неспецифичны и могут наблюдаться при любом тяжелом гнойном процессе. Для подтверждения диагноза применяют следующие методы:
Для подтверждения диагноза применяют следующие методы:
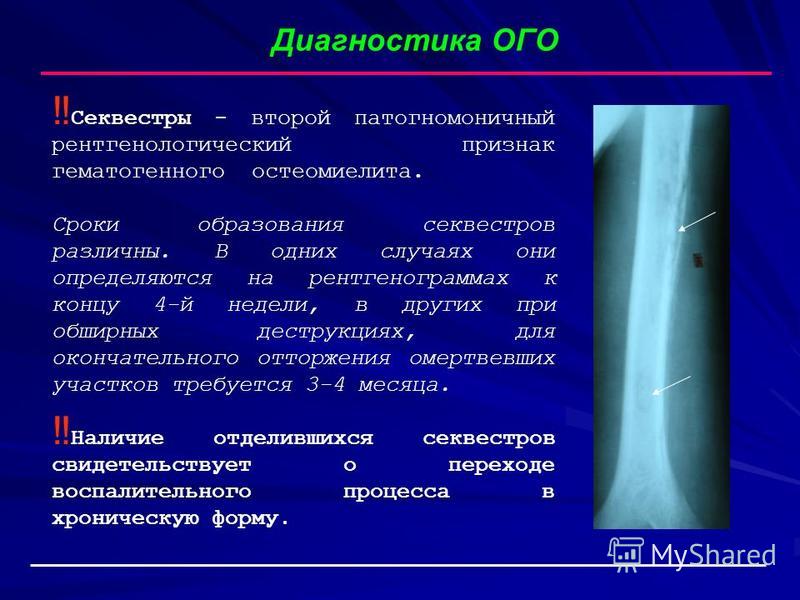
- Рентгенография. Становится информативной примерно через 2 недели с начала заболевания. Вначале на снимках обнаруживаются признаки периостита. Затем обнаруживаются изменения, свидетельствующие о разрежении губчатого вещества. Спустя 2-4 месяца на рентгенограммах начинают просматриваться секвестры.
- УЗИ. Применяется для выявления периостального утолщения кости на ранней стадии болезни. Позволяет подтвердить наличие остеомиелита до появления рентгенографических признаков.
- МРТ с контрастированием. Свидетельствует о характерных нарушениях кровоснабжения. Является еще одной методикой, применяемой для ранней диагностики остеомиелита.
- Фистулография. Производится при наличии хронического остеомиелита. Дает возможность уточнить расположение свищевых ходов. Назначается на этапе планирования операций, при необходимости выполняется интраоперационно.
- Лабораторные анализы. В общем анализе крови определяется повышение СОЭ, лейкоцитоз со сдвигом влево.
 При проведении биохимического исследования обнаруживаются острофазовые белки. Бактериологический посев крови может свидетельствовать о наличии бактериемии.
При проведении биохимического исследования обнаруживаются острофазовые белки. Бактериологический посев крови может свидетельствовать о наличии бактериемии.
Лечение остеомиелита у детей
Консервативная терапия
Пациента экстренно госпитализируют в отделение детской ортопедии. Осуществляют следующие консервативные мероприятия:
- Иммобилизация. Конечность фиксируют с помощью пластиковой или гипсовой повязки.
- Антибиотикотерапия. Начинается при поступлении. Полусинтетические пенициллины или цефалоспорины вводят парентерально в течение 4 или более недель. После нормализации показателей острофазовых белков переходят на пероральный прием медикаментов.
- Инфузионная терапия. Целью инфузий является уменьшение выраженности интоксикации, коррекция водно-солевого и кислотно-щелочного обмена, улучшение локального кровообращения. Используют плазму, коллоидные и кристаллоидные растворы.
- Симптоматическая терапия. Ребенку назначают обезболивающие средства.
 По показаниям вводят медикаменты для улучшения функций внутренних органов.
По показаниям вводят медикаменты для улучшения функций внутренних органов. - Экстракорпоральная гемокоррекция. Лимфосорбция или гемосорбция показаны при тяжелом токсикозе, позволяют уменьшить проявления интоксикации, снизить риск развития опасных соматических осложнений.
Хирургическое лечение
Тактика оперативного лечения определяется особенностями течения и стадией развития остеомиелита. Детям могут быть показаны следующие вмешательства:
- Вскрытие, дренирование. Гнойник в кости вскрывают сразу после формирования с помощью фрезы, проводят проточно-промывное дренирование с использованием протеолитических ферментов и антибактериальных препаратов.
- Декомпрессия субпериостального пространства. Хирургическую либо аспирационную декомпрессию производят при наличии иммунодефицита или атипичном течении заболевания.
- Артротомия. Может потребоваться при развитии гнойного артрита. В относительно легких случаях рекомендованы повторные пункции с промыванием полости сустава растворами антибиотиков.
- Секвестрэктомия. Операцию осуществляют при хроническом остеомиелите. Секвестры, полости, грануляции и свищевые ходы иссекают, выполняют промывное дренирование.
- Костно-пластические методики. Показаны после полной санации инфекционного очага для устранения деформации или укорочения конечности.
- Вмешательства на суставах. Требуются пациентам, перенесшим гнойный артрит. Как и костная пластика, проводятся после санации зоны поражения. Для улучшения функции конечности могут использоваться артропластика, артролиз или артродез.
Прогноз
Прогноз определяется формой болезни, своевременностью и адекватностью терапевтических мероприятий, наличием осложнений. При позднем начале терапии, токсической форме гематогенного остеомиелита, развитии сепсиса, гнойных поражениях внутренних органов возможна гибель больного. Примерно у 70% детей в исходе наблюдается полное выздоровление, в остальных случаях отмечается хронизация процесса.
Профилактика
Профилактические мероприятия включают устранение очагов инфекции, укрепление иммунитета, предупреждение детского травматизма. Операции на костях проводят с учетом имеющихся противопоказаний, строгим соблюдением правил асептики, обязательной послеоперационной антибиотикотерапией.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении остеомиелита у детей.
Источники
- Острый гематогенный остеомиелит у детей. Федеральные клинические рекомендации/ Вечеркин В.А., Гисак С.И. и др. – 2015.
- Срочная хирургия детей. Руководство для врачей/ Баиров Г.А. – 1997.
- Гематогенный остеомиелит у детей/ Стрелков Н.С., Разин М.П. – 2018.
- Остеомиелит/ Акижитов Г.Н. – 1997.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Первичный хронический остеомиелит челюстей у детей: обновленная информация о патофизиологии, рентгенологических данных, стратегиях лечения и проспективном анализе двух случаев
. 2015;2015:152717.
дои: 10.1155/2015/152717.
Epub 2015 7 сентября.
Кэролайн Берглунд
1
, Карин Экстремер
2
, Джахан Абтахи
1
Принадлежности
- 1 Отделение челюстно-лицевой хирургии, Университетская клиника Линчепинга, 581 85 Линчёпинг, Швеция.
- 2 Отделение радиологии, больница Меларсьюхюсет Эскильстуна, Швеция.
PMID:
26435856
PMCID:
PMC4575997
DOI:
10.1155/2015/152717
Бесплатная статья ЧВК
Кэролайн Берглунд и др.
Деловой представитель Dent.
2015.
Бесплатная статья ЧВК
. 2015;2015:152717.
дои: 10. 1155/2015/152717.
1155/2015/152717.
Epub 2015 7 сентября.
Авторы
Кэролайн Берглунд
1
, Карин Экстремер
2
, Джахан Абтахи
1
Принадлежности
- 1 Отделение челюстно-лицевой хирургии, Университетская клиника Линчепинга, 581 85 Линчёпинг, Швеция.
- 2 Отделение радиологии, больница Меларсьюхюсет Эскильстуна, Швеция.
PMID:
26435856
PMCID:
PMC4575997
DOI:
10.
 1155/2015/152717
1155/2015/152717
Абстрактный
Цель. Первичный хронический остеомиелит (ПХО) челюстей у детей сопровождается болью, тризмом и отечностью. У детей поражение височно-нижнечелюстного сустава встречается редко, и из-за относительно низкой заболеваемости было опубликовано несколько исследований. В данной работе представлены два случая ПКЯ нижней челюсти у детей с поражением шейки нижней челюсти. Кроме того, был проведен обзор литературы, касающейся демографических данных, гистологических, радиологических и лабораторных данных, а также стратегий лечения поликистозных яичников. Материал и методы. Проспективный анализ двух случаев поликистозных яичников. Был использован поиск в PubMed, и статьи были отсортированы в соответствии с их соответствующей ключевой областью внимания. Полученные результаты. Обзор литературы выявил двадцать четыре случая ПКЯ с двумя случаями поражения мыщелка нижней челюсти. Средний возраст был 18 лет; соотношение мужчин и женщин составляло 1 : 3. Большинству пациентов проводилась терапия противовоспалительными препаратами в сочетании с декортикацией. Клинический рецидив наблюдался в 7 случаях. Заключение. Комбинация противовоспалительных препаратов и хирургического вмешательства, по-видимому, является первым выбором лечения. Однако хирургическое удаление некротических тканей, прилегающих к шейке нижней челюсти, у детей имеет свои ограничения. Дальнейшие исследования имеют первостепенное значение для расширения наших знаний и понимания этого заболевания.
Средний возраст был 18 лет; соотношение мужчин и женщин составляло 1 : 3. Большинству пациентов проводилась терапия противовоспалительными препаратами в сочетании с декортикацией. Клинический рецидив наблюдался в 7 случаях. Заключение. Комбинация противовоспалительных препаратов и хирургического вмешательства, по-видимому, является первым выбором лечения. Однако хирургическое удаление некротических тканей, прилегающих к шейке нижней челюсти, у детей имеет свои ограничения. Дальнейшие исследования имеют первостепенное значение для расширения наших знаний и понимания этого заболевания.
Цифры
Рисунок 1
Предоперационная КЛКТ и клиническое изображение…
Рисунок 1
Предоперационная КЛКТ и клиническое изображение пациента 1 с поликистозом яичников. (а) Панорамный…
(а) Панорамный…
Рисунок 1
Предоперационная КЛКТ и клиническое изображение пациента 1 с поликистозом яичников. (а) Панорамная КЛКТ; (b, c, и d) аксиальный, сагиттальный и корональный срезы склерозированной нижней челюсти с новообразованием кости и литическим поражением в левом заднем участке; и (д) фото пациента с отеком левой стороны лица.
Рисунок 2
Сцинтиграфия костей пациента…
Рисунок 2
Сцинтиграфия костей пациента, случай 1, показывает повышенное поглощение индикатора на…
фигура 2
Сцинтиграфия костей пациента, случай 1, показывает повышенное поглощение индикатора на левой стороне нижней челюсти.
Рисунок 3
Шестимесячный послеоперационный контроль КЛКТ и…
Рисунок 3
Контрольная КЛКТ через шесть месяцев после операции и клиническое изображение пациента 1 с поликистозом яичников…
Рисунок 3
Контрольная КЛКТ через шесть месяцев после операции и клиническое изображение пациента 1 с поликистозом яичников.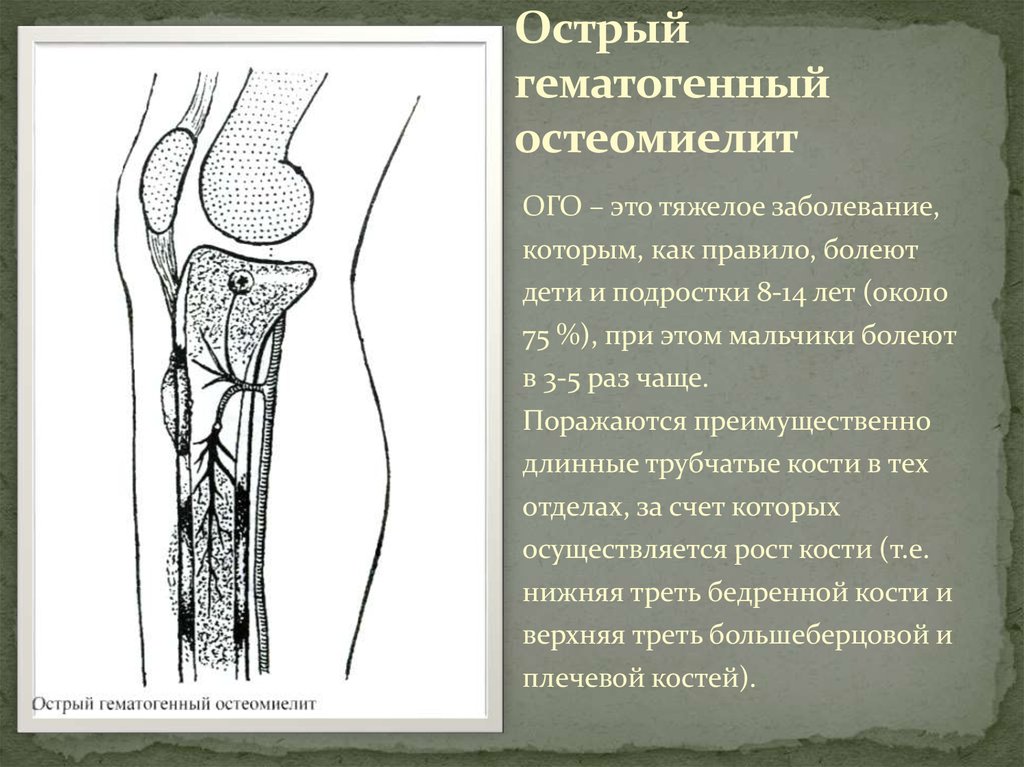 (а) Панорамная КЛКТ; б — сагиттальный срез склерозированной нижней челюсти без литического поражения; и (c) фотография пациента с уменьшенным отеком лица слева.
(а) Панорамная КЛКТ; б — сагиттальный срез склерозированной нижней челюсти без литического поражения; и (c) фотография пациента с уменьшенным отеком лица слева.
Рисунок 4
Случай 1. 3D-изображения КЛКТ:…
Рисунок 4
Случай 1. 3D-изображения КЛКТ: (а) изображение до операции и (б) изображение через шесть месяцев после операции.
Рисунок 4
Случай 1. 3D-изображения КЛКТ: (а) изображение до операции и (б) изображение через шесть месяцев после операции.
Рисунок 5
Предоперационные рентгенограммы и КЛКТ…
Рисунок 5
Предоперационные рентгенограммы и КЛКТ пациента 2 с поликистозом яичников. (а) Панорамная рентгенограмма;…
(а) Панорамная рентгенограмма;…
Рисунок 5
Предоперационные рентгенограммы и КЛКТ пациента 2 с поликистозом яичников. (а) Панорамная рентгенограмма; (б и в) КЛКТ. Корональный и сагиттальный срезы склерозированной нижней челюсти с новообразованиями кости и литическими поражениями в правой задней части.
Рисунок 6
Сцинтиграфия костей пациента…
Рисунок 6
Сцинтиграфия костей пациента, случай 2, показывает повышенное поглощение индикатора на…
Рисунок 6
Сцинтиграфия костей пациента, случай 2, показывает повышенное поглощение индикатора на правой стороне нижней челюсти.
Рисунок 7
Контрольные рентгенограммы через шесть месяцев после операции, КЛКТ,…
Рисунок 7
Контрольные рентгенограммы через шесть месяцев после операции, КЛКТ и клиническое изображение пациента 2 с…
Рисунок 7
Контрольные рентгенограммы через шесть месяцев после операции, КЛКТ и клиническое изображение пациента 2 с поликистозом яичников. (а) Панорамная рентгенограмма; (б) КЛКТ. Корональный срез склеротической шейки нижней челюсти с литическими поражениями; (c) фото пациента с уменьшенным отеком лица справа; и (d) 3D-модель компьютерной томографии с толщиной кости на правой стороне шейки нижней челюсти.
(а) Панорамная рентгенограмма; (б) КЛКТ. Корональный срез склеротической шейки нижней челюсти с литическими поражениями; (c) фото пациента с уменьшенным отеком лица справа; и (d) 3D-модель компьютерной томографии с толщиной кости на правой стороне шейки нижней челюсти.
См. это изображение и информацию об авторских правах в PMC
Похожие статьи
Хирургическое лечение первичного хронического остеомиелита челюстей у детей: проспективный анализ пяти случаев и обзор литературы.
Theologie-Lygidakis N, Schoinohoriti O, Iatrou I.
Theologie-Lygidakis N, et al.
Оральный челюстно-лицевой хирург. 2011 март; 15(1):41-50. doi: 10.1007/s10006-010-0248-3. Epub 2010 27 октября.
Оральный челюстно-лицевой хирург. 2011.PMID: 20978813
Обзор.
Хронический остеомиелит нижней челюсти: сравнительное исследование 10 случаев первичного хронического остеомиелита и 12 случаев вторичного хронического остеомиелита.

Жюльен Сен-Аманд М., Сиго Н., Глейзаль А., Булетро П., Бретон П.
Жюльен Сент-Аманд М. и др.
J Stomatol Oral Maxillofac Surg. 2017 декабрь; 118 (6): 342-348. doi: 10.1016/j.jormas.2017.08.006. Epub 2017 18 августа.
J Stomatol Oral Maxillofac Surg. 2017.PMID: 28823691
Эктопический третий моляр нижней челюсти, ведущий к остеомиелиту мыщелка: клинический случай с обзором литературы.
Ламбейд П., Ламбейд Д., Долас Р.С., Вирани Н.
Ламбейд П. и др.
Оральный челюстно-лицевой хирург. 2013 июнь; 17 (2): 127-30. doi: 10.1007/s10006-012-0346-5. Epub 2012 31 июля.
Оральный челюстно-лицевой хирург. 2013.PMID: 22847038
Обзор.
Ювенильный нижнечелюстной хронический остеомиелит: роль хирургической обработки и антибиотиков.

Ренапуркар С., Пастернак М.С., Нильсен Г.П., Кабан Л.Б.
Ренапуркар С. и соавт.
J Oral Maxillofac Surg. 2016 июль; 74 (7): 1368-82. doi: 10.1016/j.joms.2016.01.027. Epub 2016 29 января.
J Oral Maxillofac Surg. 2016.PMID: 26921614
Лечение остеомиелита: случай разрыва пораженной прилежащей надкостницы.
Хадсон Дж.В., Дейли А.П., Фостер М.
Хадсон Дж.В. и др.
J Oral Maxillofac Surg. 2017 Октябрь;75(10):2127-2134. doi: 10.1016/j.joms.2017.03.008. Epub 2017 18 марта.
J Oral Maxillofac Surg. 2017.PMID: 28396232
Посмотреть все похожие статьи
Цитируется
Первичный хронический остеомиелит челюсти: быстрое улучшение после подавления гормонов у девочки с преждевременным половым созреванием.

Робертссон К., Севендаль Л., Кардемил К.
Робертссон С. и др.
Bone Rep. 2021 7 мая; 14:101089. doi: 10.1016/j.bonr.2021.101089. электронная коллекция 2021 июнь.
Кость Респ. 2021.PMID: 34026952
Бесплатная статья ЧВК.Декомпрессивные эффекты дренирующей трубки при гнойном и склерозирующем остеомиелите челюсти.
Содном-Иш Б., Эо М.И., Сео М.Х., Ли Дж.Х., Ким С.М.
Содно-Иш Б. и соавт.
BMC Расстройство опорно-двигательного аппарата. 2021 22 мая; 22(1):469. doi: 10.1186/s12891-021-04340-3.
BMC Расстройство опорно-двигательного аппарата. 2021.PMID: 34022884
Бесплатная статья ЧВК.Оценка различий в размерах моделей мыщелков нижней челюсти при веерной и конусно-лучевой компьютерной томографии.

Белецкий-Ковальски Б., Козакевич М.
Белецкий-Ковальски Б. и соавт.
Материалы (Базель). 2021 12 марта; 14 (6): 1388. дои: 10.3390/ma14061388.
Материалы (Базель). 2021.PMID: 33809298
Бесплатная статья ЧВК.Оссифицирующий периостит: отчет о двух случаях, разрешенных с помощью эндодонтического лечения.
Бугатеф Х., Муссауи Э., Калель И., Смауи М., Уалья Л., Дуки Н.
Бугатеф Х. и др.
Деловой представитель Dent. 2020 24 ноября; 2020:8876268. дои: 10.1155/2020/8876268. Электронная коллекция 2020.
Деловой представитель Dent. 2020.PMID: 33299618
Бесплатная статья ЧВК.Исходы через 18 месяцев после хирургического лечения 37 случаев номы (рак ротовой полости) в детской больнице Нома, Сокото, Нигерия.

Фарли Э.С., Амиртараджа М., Винтерс Р.Д., Тайво АО, Ойемакинде М.Дж., Фотсо А., Торхи Л.А., Мехта У.К., Бил К.А., Ленглет А.Д.
Фарли Э.С. и соавт.
Trans R Soc Trop Med Hyg. 2020 6 ноября; 114 (11): 812-819. doi: 10.1093/trstmh/traa061.
Trans R Soc Trop Med Hyg. 2020.PMID: 32785671
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Рекомендации
Стерн С., Фергюсон П. Аутовоспалительные заболевания костей. Клиники ревматических заболеваний Северной Америки. 2013;39(4):735–749.
—
ЧВК
—
пабмед
Baltensperger M.
 , Grätz K., Bruder E., Lebeda R., Makek M., Eyrich G. Является ли первичный хронический остеомиелит однородным заболеванием? Предложение классификации на основе ретроспективного анализа пациентов, пролеченных за последние 30 лет. Журнал черепно-челюстно-лицевой хирургии. 2004;32(1):43–50. doi: 10.1016/j.jcms.2003.07.008.
, Grätz K., Bruder E., Lebeda R., Makek M., Eyrich G. Является ли первичный хронический остеомиелит однородным заболеванием? Предложение классификации на основе ретроспективного анализа пациентов, пролеченных за последние 30 лет. Журнал черепно-челюстно-лицевой хирургии. 2004;32(1):43–50. doi: 10.1016/j.jcms.2003.07.008.—
DOI
—
пабмед
Эйрих Г.К.Х., Балтеншпергер М.М., Брудер Э., Грец К.В. Первичный хронический остеомиелит в детском и подростковом возрасте: ретроспективный анализ 11 случаев и обзор литературы. Журнал челюстно-лицевой хирургии. 2003;61(5):561–573. doi: 10.
 1053/joms.2003.50110.
1053/joms.2003.50110.—
DOI
—
пабмед
Мадер Дж. Т., Ширтлифф М. Э., Бергквист С., Калхун Дж. Х. Инфекции костей и суставов у пожилых людей: практические рекомендации по лечению. Наркотики и старение. 2000;16(1):67–80. doi: 10.2165/00002512-200016010-00006.
—
DOI
—
пабмед
Джентри Л.
 О. Остеомиелит: варианты диагностики и лечения. Журнал антимикробной химиотерапии. 1988; 21: 115–131.
О. Остеомиелит: варианты диагностики и лечения. Журнал антимикробной химиотерапии. 1988; 21: 115–131.—
пабмед
Первичный хронический остеомиелит нижней челюсти:
10-летнее наблюдение
Туиль Д Джеласси К
Ханначи Ф
Кадри Сахар
Уалья Л
Доуки N
* Автор, ответственный за переписку: Touil D Jelassi K, Стоматологический факультет Университета Монастир, Тунис.
Поступила в редакцию: 06 декабря 2021 г .; Опубликовано: 09 декабря 2021 г.
DOI: 10.34297/AJBSR.2021.15.002068
Аннотация
Целью данной статьи было описание случая здоровой пациентки с 10-летним анамнезом примитивного хронического остеомиелита голени.
нижняя челюсть диагностирована в возрасте 13 лет. Сообщалось о клинических и рентгенологических признаках. Обсудили методы лечения.
Ключевые слова: Остеомиелит; хронический; нижняя челюсть; Декортикация; Гипербарическая оксигенотерапия
Введение
Первичный хронический остеомиелит челюсти (ПКО) негнойный
хроническое воспалительное заболевание челюстной кости, поражающее
в основном нижняя челюсть [1]. Его этиология остается неясной. Этот
состояние может быть как изолированным, так и связанным с другими заболеваниями, такими как
аутоиммунные заболевания и синдромы, включая синдром SAPHO
(синовит, акне, гнойные волдыри, гиперплазия кости и остит)», как
а также синдром Маджида или херувизм [1,2]. Это условие
в основном наблюдается у молодых людей, затрагивая как мужчин, так и женщин [3].
Вторичный хронический остеомиелит челюсти (ВЧЧ) обычно вызывает
бактериальной инфекцией известного происхождения, такой как удаление зуба
или инфекции пульпы. Это гораздо более распространено, чем PCO. Однако,
Однако,
диагностика первичного хронического остеомиелита часто затруднена. Это
часто делается на основании клинических данных, в том числе хронических
отек челюсти, сильная боль и сильное ограничение рта
вскрытие без признаков местной инфекции, травмы или новообразования
[4]. На панорамной рентгенограмме часто выявляют наличие остеолитических
рентгенопрозрачные участки в сочетании с увеличенной толщиной альвеолярного
твердая пластинка и склерогенные изменения кости в пораженной
области и вокруг нижнечелюстного канала [5]. Компьютерная томография
картины остеомиелита могут быть литическими, смешанными или склеротическими. Однако,
секвестры встречаются редко. Бактериальное загрязнение костей
ткань лучше всего определяется при биопсии кости под рентгенологическим контролем
[6]. Наиболее часто поражаемые бактерии – стафилококки.
aureus, грамотрицательные (Pseudomonas aeruginosa) и анаэробы
бактерии (Bacteroides fragilis). Сцинтиграфия костей высокочувствительна.
к костным аномалиям. Это полезный метод, особенно у молодых
пациенты с подозрением на воспалительные заболевания или злокачественные опухоли
[7]. Магнитно-резонансная томография имеет много преимуществ благодаря
Магнитно-резонансная томография имеет много преимуществ благодаря
способность выявлять ранние изменения, связанные с остеомиелитом, оценивать
истинные масштабы заболевания, чтобы изобразить внекостное распространение
инфекции, а также помочь в хирургическом лечении [8]. Уход
этого условия остается спорным, и оно часто основано на
противовоспалительная лекарственная терапия, такая как кортикостероиды, нестероидные
противовоспалительные препараты (НПВП), антибиотики длительного действия,
гипербарическая оксигенация (ГБО) и, в последнее время, бифосфонаты.
терапия [9]. Иногда требуется хирургическое лечение, и оно
обычно состоит в декортикации. Однако в некоторых тяжелых случаях
резекция нездоровой кости остается единственным терапевтическим
решение [10]. Таким образом, это состояние известно как изнурительное
с трудом поддается лечению, что оказывает серьезное влияние на состояние пациента.
качество жизни. Рецидивы распространены, и о них сообщают даже многие
лет после первого приступа [3]. Мы сообщаем о случае здорового
Мы сообщаем о случае здорового
молодая пациентка с 10-летним хроническим примитивным остеомиелитом нижней челюсти. Клинические и рентгенологические данные, а также
Также сообщается об эволюции болезни на протяжении многих лет.
Обсуждаются методы лечения.
Презентация корпуса
В клинику обратилась здоровая женщина 24-х лет.
отделение челюстно-лицевой хирургии и стоматологической медицины ее эндодонтолог
из-за серьезного ограничения открывания рта, что делает
консервативное лечение зуба 36 невозможно. Пациент
сообщил историю примитивного хронического остеомиелита (PCO)
Левая нижняя челюсть, диагностированная в возрасте 13 лет. В соответствии с
истории болезни пациента, история болезни началась, когда
пациентка была направлена ортодонтом к челюстно-лицевому хирургу для
«аномальный отек левой челюсти и сильная боль». Панорамный
Рентгенограмма показала аномальную плотность костной ткани нижней челюсти с
небольшие множественные литические очаги в левой части тела и в области
зачаток зуба 38 (рис. 1). Компьютерная томография показала
1). Компьютерная томография показала
неоднородная картина с расширением левого восходящего и
ангуло-нижнечелюстной ветви, очаги склероза и эрозии прилежащих
корковая кость. Хирургическое выскабливание пораженного участка и извлечение
зародыш 38 были выполнены.
Рисунок 1: Первая панорамная рентгенограмма пациента, сделанная в возрасте 13 лет, показывающая аномальную плотность кости нижней челюсти с небольшим
множественные литические поражения левого тела и области ростка зуба 38.
Гистологическое исследование показало преимущественно хронический
воспалительная инфильтрация и медуллярный фиброз. На основе
находки, диагностика первичного хронического остеомиелита
была сделана нижняя челюсть. Дополнительная сцинтиграфия была
показано искать любые возможные внеротовые поражения. Нет другого
сцинтиграфическая аномалия фиксации радиофармпрепарата на остальных
выявлена костно-суставная система. Таким образом, диагностика рецидива
мультифокальный остеомиелит был исключен (рис.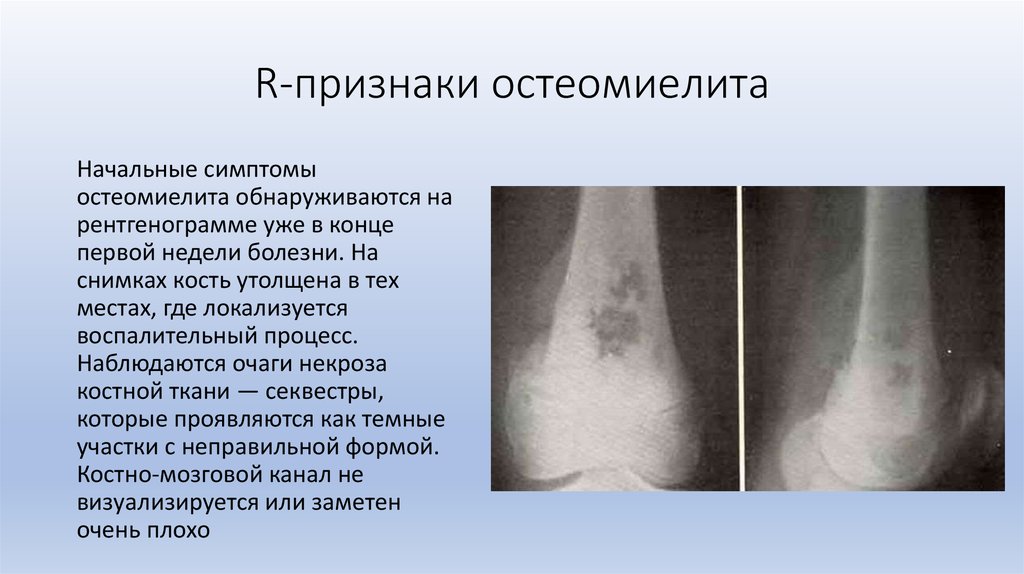 2). Следовать за
2). Следовать за
отмечалась боль, отек и ограничение открывания рта.
несмотря на медикаментозное лечение, в том числе нестероидные противовоспалительные
препараты: ибопрофен 400мг (дважды в день), левофлоксацин (таваник
500 3 раза/день) и парацетамол (панадол 3 г/день). Второй
хирургическое вмешательство было показано через 12 мес в связи с
сохранение симптоматики, особенно болей и тризма.
пациенту была выполнена декортикация нижней челюсти (корпуса).
Фармацевтическое лечение было основано на противовоспалительных
препараты (ибопрофен 500 мг), антибиотики: клиндамицин (далацин
600мг 2 таб 3 раза/сут), Левофлоксацин (Таваник 500мг 2 раза в
день) и Парацетамол (по 1 г 3 раза в день). Пациент также получил
40 сеансов HBO. Больной отметил заметное улучшение
с уменьшением боли и ограничением открывания рта, несмотря на
сохранение небольшой и твердой припухлости ее левого нижнечелюстного угла
и случайное начало легкой боли, которая была эффективно уменьшена
с парацетамолом. Консультационный день, внеротовой осмотр
Выявлен твердый отек левой челюсти пациента, распространяющийся на
нижнечелюстной, так и височной областях. Легкая боль присутствовала при
Легкая боль присутствовала при
пальпация. У больного резкое ограничение открывания рта.
(1см). При внутриротовом осмотре выявлена деформация корпуса
как с вестибулярной, так и с язычной стороны, с фиброзом десен
(Рисунок 3). Компьютерная томография показала диффузный склероз и
значительное утолщение нижнечелюстной кости, доходящее до
гомолатеральный мыщелок. Появление нижнечелюстного канала было
также участвует. Мышечная гипертрофия жевательной мышцы и
латеральная крыловидная мышца также была очевидна (рис. 4а и 4б).
Трехмерная реконструкция с большой точностью показала степень
поражение всей левой нижней челюсти. (Рисунок 4с). Более того,
периапикальные рентгенопрозрачные изображения были заметны на зубах 37 и
36 с признаками резорбции корня. Витальные тесты на зубах 36
и 37 были отрицательными.
Учитывая тяжесть состояния, инъекции стероидов
(преднизолон 8 мг 1 инъекция/день в течение пяти дней), антибиотики (далацин 600 мг,
2,4 г/день) и парацетамол (долипрана 1 г, 4 г/день).
Через 10 дней пациентка сообщила о значительном улучшении состояния.
открывание рта и уменьшение боли; тем не менее, опухоль
остался неизменным. Эндодонтическое лечение обоих зубов 36 и
37 было возможно и проводилось на фоне антибактериальной терапии:
Левофлоксацин: Таваник 500 мг (два раза в день) в дополнение к Далацину
600 мг (4 таб./день). Через 6 мес пациентка сообщила о
улучшение всех клинических симптомов, особенно боли и
опухоль, признаков местной инфекции нет.
Рисунок 2: Сцинтиграфия костей, не выявляющая других сцинтиграфических аномалий фиксации радиофармпрепарата на остальной костно-суставной системе.
Рисунок 3: Внутриротовой осмотр: сильное ограничение открывания рта.
Рисунок 4: Недавняя КЛКТ пациента.
а) Осевой срез, показывающий сильную эрозию кости левой нижней челюсти.
b) Корональный срез, показывающий значительное утолщение нижнечелюстной кости, доходящее до гомолатерального мыщелка. Мышечная гипертрофия 9. 0405 жевательная мышца и латеральная крыловидная мышца.
0405 жевательная мышца и латеральная крыловидная мышца.
c) 3D-реконструкция, сравнивающая левую и правую стороны и показывающая распространение поражения на всю ветвь левой нижней челюсти.
сторона.
Обсуждение
Первичный хронический остеомиелит челюсти (ПКО) является асептическим
воспаление костей, в основном поражающее молодых пациентов с пиком
заболеваемость в возрасте от 10 до 20 лет. ПЗК влияет исключительно
нижней челюсти [7]. Клинические признаки выражены отечностью, болью.
и тризм. Также сообщается о лабиоментальной гипестезии [8]. в
В данном случае у пациента был выраженный тризм и твердое
отек левой челюсти без нарушения чувствительности, несмотря на поражение
распространение на нижнечелюстной канал. Различные подтипы ПКЯ
включают начало во взрослом возрасте, раннее начало и ассоциированный синдром. Однако,
во всех случаях характеризуется строго хроническим негнойным
воспаление костей челюсти без нагноения,
вне- или внутриротовые свищи или секвестры. В данном случае ПКО был
диагностирован в возрасте 13 лет на основании клинико-рентгенологических
выводов и об отсутствии местной причины, которая могла бы объяснить
этиология. На самом деле стоматологическое обследование не выявило воспалительных
На самом деле стоматологическое обследование не выявило воспалительных
зубные очаги как в первом, так и во втором эпизодах. Хотя зубы
36 и 37 показали признаки резорбции корня с отрицательной витальностью.
тест во время второго эпизода, зубное происхождение не может быть сохранено
так как признаков инфекции (нагноений, свищей) не замечено. Корень
резорбция и асептический некроз пульпы зубов 36 и 37 могут
следует рассматривать как осложнение воспалительного поражения костей.
Проведено консервативное эндодонтическое лечение этих зубов.
во избежание любого возможного периапикального осложнения, которое может
еще более осложнить течение болезни. Что касается
рентгенологические особенности поликистозных яичников, компьютерная томография (КТ) известна
быть наиболее эффективным инструментом для оценки костных изменений,
такие как поражение кортикального слоя кости, секвестр и поднадкостничная кость
показания Тем не менее, магнитно-резонансная томография
будет эффективен для дифференциации остеомиелита от злокачественного новообразования.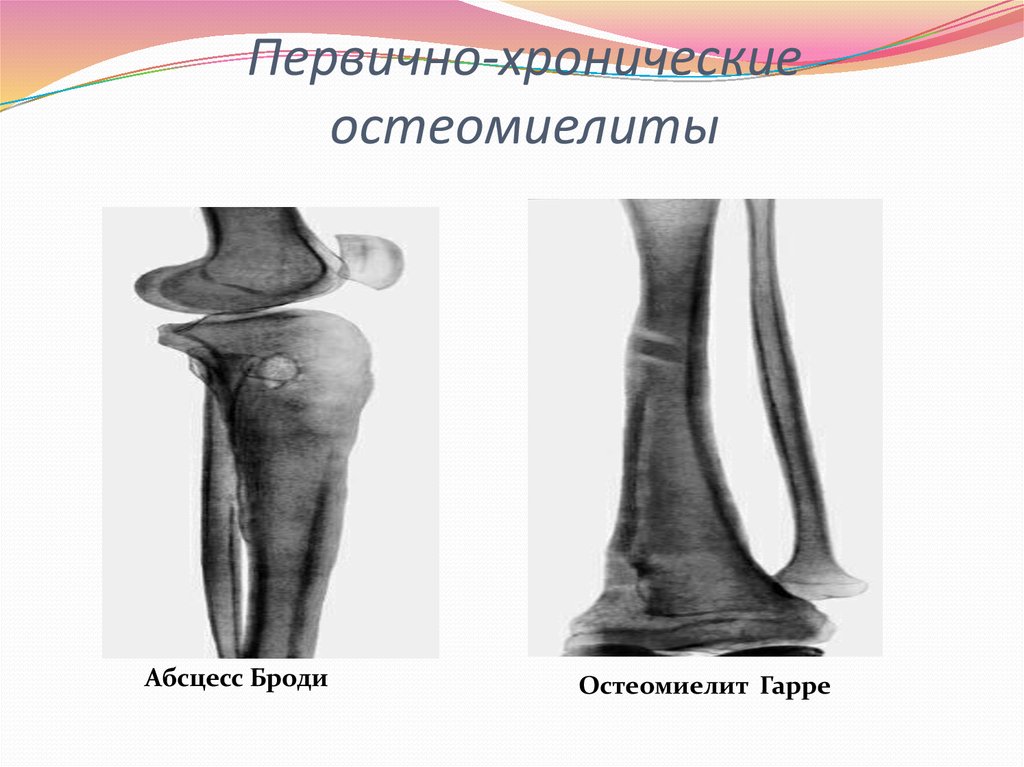
(остеосаркома) и другие заболевания со сходными клиническими симптомами,
таких как фиброзная дисплазия, цементома, болезнь Педжета и т. д. Магнитный
при резонансной томографии остеомиелита характерны изменения
в СИ костного мозга, такие как снижение Т1-взвешенных изображений
и увеличение Т2-взвешенных изображений [9]. PCO известны как
изнурительные и трудно поддающиеся лечению, с тенденцией к рецидивам
и рецидив [10.11]. Было предложено множество протоколов лечения.
Антибиотики часто используются эмпирически для предотвращения любых бактериальных инфекций.
инвазия как при остром, так и при вторичном хроническом остеомиелите
хотя хроническая инфекция остается недоказанной теорией первичного
хронический остеомиелит. Нестероидные противовоспалительные препараты и
кортикостероиды используются в качестве вариантов первой линии, и о них сообщают
оказывать благотворное влияние на уменьшение симптомов, таких как экстраоральные
отек и тризм [11]. В данном случае пациент имел
длительный курс антибиотиков. Она получила Далацин (2,4 г/день) и
Она получила Далацин (2,4 г/день) и
НПВП, которые только способствовали уменьшению клинической симптоматики.
Декортикация и удаление некротизированной костной ткани при первичном
хронический остеомиелит нижней челюсти исследовали
несколько авторов. Однако исход хирургического вмешательства в
лечение больных первичным хроническим остеомиелитом
челюсть не определена [13].
Нашему пациенту была выполнена декортикация левой нижней челюсти.
(корпус) через год после начала заболевания с последующей гипербарической
оксигенотерапия (ГБО) как дополнение к противовоспалительным
и антибактериальная терапия. На самом деле, более высокие уровни доступного кислорода
Доказано, что он вызывает образование капилляров и увеличивает количество лейкоцитов.
активность [14]. ГБО также стимулирует высвобождение факторов роста.
и стволовые клетки, тем самым способствуя заживлению костей. Однако, хотя
в течение многих лет у пациента не было симптомов, отмечалось обострение
сильными болями и тризмом наступил много лет спустя. Два
Два
пациенту были предложены варианты лечения: консервативное
подход, включающий терапию бисфосфонатами или хирургическую резекцию
поражения в целом. Бисфосфонаты применялись при болях
облегчение и контроль прогрессирования заболевания, и, как сообщается,
имеют многообещающие результаты [15]. Однако, учитывая высокую токсичность этого
препарата и сообщаемый риск развития связанных с бисфосфонатами
некроз челюсти, больной отказался от данного лечения. На самом деле данные
в отношении долгосрочной безопасности использования этих соединений в
молодых пациентов по-прежнему не хватает. Высказывались опасения по поводу
возможный повышенный риск остеонекроза челюсти. Однако,
95% всех отчетов, посвященных этой проблеме, касались пожилых людей.
взрослых, у большинства из которых были злокачественные новообразования, особенно
миелома. Согласно Dale el al. [14] удаление больных
сегмент является важным компонентом лечения. Сегмент
степень должна быть определена путем оценки как рентгенологического
и клинические данные. Края резекции должны быть спроектированы
Края резекции должны быть спроектированы
включить нормальный рисунок трабекулярной кости на изображение и
клинически подтверждают наличие кровоточивости кости. Однако
больной также отказался от оперативного вмешательства. Хирургический
манипулирование этой областью может вызвать асимметрию лица, а также
серьезный эстетический ущерб. В этом контексте Бевин и соавт. Сообщается, что
консервативное хирургическое лечение поликистозных яичников приводит не только к множественным
рецидивов, но и к серьезной заболеваемости и последующей необходимости
на реконструкцию [15]. Эффективное лечение антибиотиками в сочетании
поэтому лечением выбора были стероиды и/или ГБО. Это
было безопасно и могло привести к стабилизации состояния.
Каталожные номера
- D Schulze, M Blessmann, P Pohlenz, KW Wagner and M Heiland (2006) Диагностические критерии для выявления остеомиелита нижней челюсти с помощью конусно-лучевой компьютерной томографии. Зубочелюстно-лицевая радиология 35(4): 232-235.

- M Baltensperger, K Gratz, E Bruder, R Lebeda, M Makek, et al. (2004) Является ли первичный хронический остеомиелит однородным заболеванием? Предложение классификации на основе ретроспективного анализа пациентов, пролеченных за последние 30 лет. Журнал черепно-челюстной хирургии 32(1): 43-50.
- GKH Eyrich, MM Baltensperger, E Bruder, KW Gratz (2003) Первичный хронический остеомиелит в детском и подростковом возрасте: ретроспективный анализ 11 случаев и обзор литературы. Журнал челюстно-лицевой хирургии 61(5): 561-573.
- JT Mader, ME Shirtliff, S Bergquist, JH Calhoun (2000) Инфекции костей и суставов у пожилых людей: практические рекомендации по лечению. Наркотики и старение 16(1): 67-80.
- Маркс Р.Е. (1991) Хронический остеомиелит челюстей. Oral Maxillofac Clin North Am 3: 367-381.
- CH Idahosa, W Boggess, LM Levin, F Alawi (2014)Первичный хронический остеомиелит нижней челюсти у ребенка. Оральная хирургия, оральная медицина, оральная патология и оральная радиология 117(5): 342.

- Агарвал Н. Кумар, А. Тьяги, Н. Де (2014) Первичный хронический остеомиелит нижней челюсти: консервативный подход. Отчеты о случаях.
- Пагмайр Б.С., Шайлам Р., Джи М.С. (2014)Роль МРТ в диагностике и лечении остеомиелита у детей. World J Radiol 6(8): 530-537.
- Ариджи Ю., Изуми М., Готох М., Найтох М., Катох М. и др. (2008) МРТ-признаки остеомиелита нижней челюсти: практические критерии, основанные на связи с обычными рентгенографическими признаками и клинической классификацией. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 105 (4): 503-511.
- Баур Д.А., Алтай М.А., Флорес-Идальго А., Орт Ю., Кереши Ф.А. (2014)Хронический остеомиелит нижней челюсти: диагностика и лечение, опыт учреждения за 7 лет. J Oral Maxillofac Surg 73(4): 655-656.
- JPR Van Merkesteyn, RH Groot, J Bras, RS McCarroll, DJ Bakker (1990) Диффузный склерозирующий остеомиелит нижней челюсти: новая концепция его этиологии. Оральная хирургия, оральная медицина, оральная патология 70 (4): 414-419.

