Перед месячными выделения сильные: Выделения во время месячных — что это такое?
Белые выделения перед месячными | NUR.KZ
Фото: UGC
Белые выделения перед месячными — привычное явление, с которым сталкивается каждая половозрелая девушка или женщина. В большинстве случаев они не дают повода для беспокойства, поскольку служат для увлажнения слизистой и защиты внутренних органов от инфекций. Но что, если выделения перед месячными начали вызывать дискомфорт? Подскажем, как распознать признаки болезни.
Выделения перед месячными: что является нормой
Как известно, многие женщины считают, что выделения перед началом менструального цикла должны быть прозрачными и не очень обильными. Это мнение можно назвать верным лишь отчасти.
Зачастую мало обращать внимание на цвет влагалищных выделений. Не менее важны их консистенция и сопутствующие симптомы. Так, нормой считаются следующие выделения у женщин:
Читайте также
Укропная вода для новорожденных: рецепт и дозировка
- прозрачные со слабым белым оттенком;
- густые белые выделения, как крем;
- слегка мутные.

Несмотря на то что такие выделения могут показаться подозрительными, всему есть свое объяснение. Густые белые выделения нередко встречаются у женщин во время второй фазы менструального цикла. Мутный оттенок появляется из-за того, что из влагалища выходят отмершие клетки.
Однако важно помнить, что в любом из случаев не должно быть неприятного запаха или зуда. Дискомфорт — это первый повод записаться на прием к доктору.
Читайте также: Желтые выделения при беременности: типы и причины
Когда белые выделения перед месячными — признак заболевания
Фото: unsplash.com: UGC
Выделения перед месячными изменили свою консистенцию, стали сильно пахнуть и вызывать неудобства? Эти симптомы говорят о появлении белей, которые срочно необходимо лечить.
Читайте также
Вздутие живота при беременности: что делать?
Среди самых распространенных заболеваний выделяем такие:
- Вагинальный кандидоз (ВК).
В народе принято называть это заболевание «молочницей». А.А. Евсеев приводит в пример статистику, согласно которой 75% женщин хотя бы раз в жизни сталкиваются с ВК, а к 40–50% из них в дальнейшем болезнь возвращается.
А.А. Евсеев приводит в пример статистику, согласно которой 75% женщин хотя бы раз в жизни сталкиваются с ВК, а к 40–50% из них в дальнейшем болезнь возвращается.
Клетки гриба Candida обитают не только в окружающей среде, но и на кожных покровах или слизистых человека. Любое ослабление женского организма, а также гормональные изменения служат поводом для их размножения. В результате могут появиться творожистые белые выделения и зуд, сменяемый жжением.
- Эрозия шейки матки.
Серьезная и опасная болезнь, которую тяжело обнаружить самостоятельно. Ее симптомами, как правило, являются сильный запах из влагалища, болезненные ощущения внизу живота при половом акте или месячных, а также нарушение цикла.
Читайте также
Температура при беременности на ранних сроках
Большинство из них проявляются уже тогда, когда патология развивается полным ходом, что может привести даже к образованию злокачественных опухолей.
Цервицит часто возникает на фоне других заболеваний.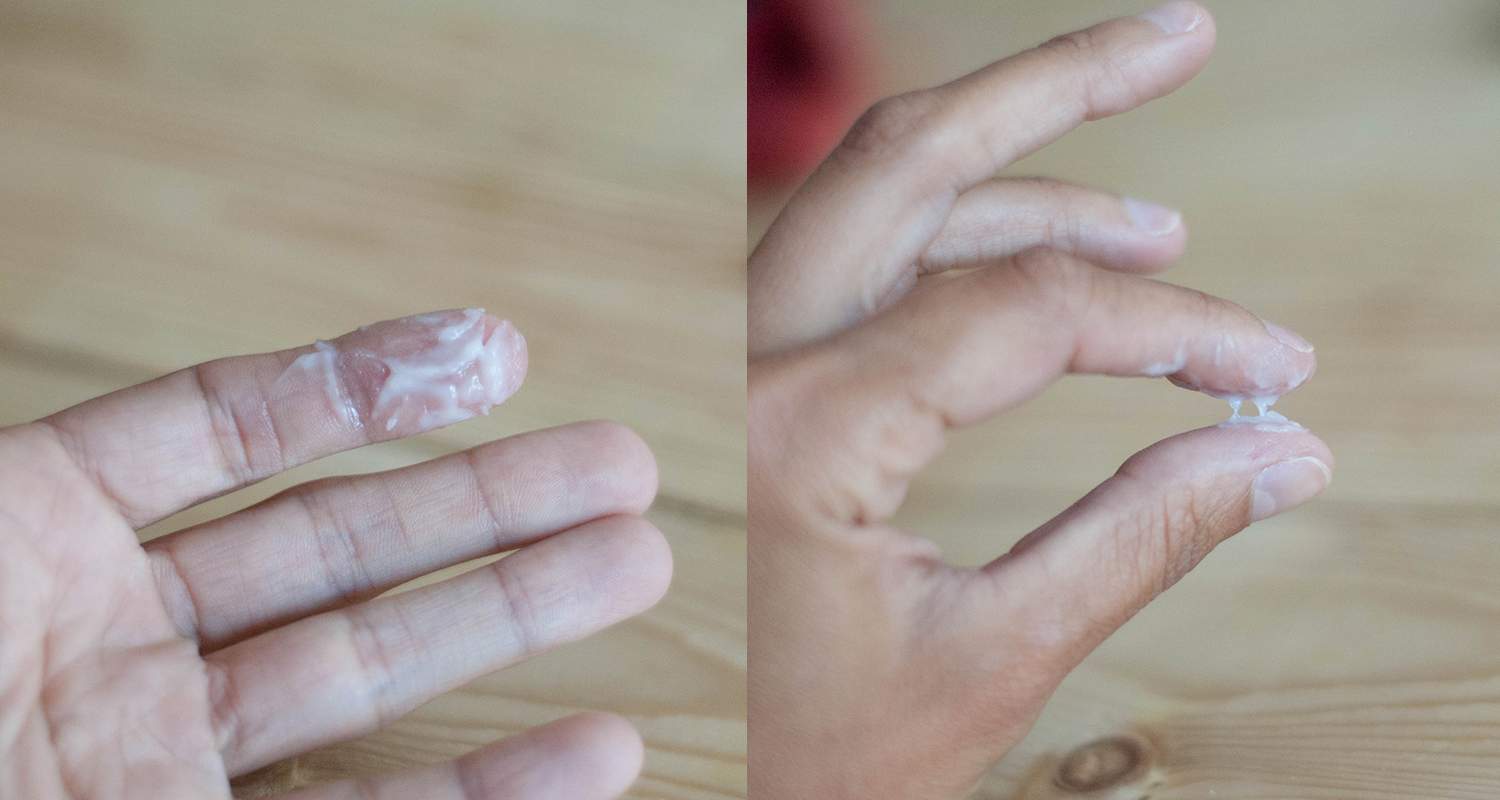 Поскольку слизистые выделения могут не вызвать подозрений, стоит обращать внимание на жжение при мочеиспускании и боль внизу живота.
Поскольку слизистые выделения могут не вызвать подозрений, стоит обращать внимание на жжение при мочеиспускании и боль внизу живота.
Если вовремя не взяться за лечение цервицита, он может перейти в хроническую стадию, сопровождаемую гнойными выделениями и резкой болью.
Примеси гноя в выделениях и частые позывы к мочеиспусканию, которое проходит крайне болезненно, могут свидетельствовать о появлении гонореи.
Как правило, любое заболевание дает о себе знать через неприятные симптомы. Однако рекомендуем как можно чаще проходить обследование, чтобы не только успешно лечить болезни, но и предупреждать их.
Читайте также
Как сформировать женскую аптечку
Читайте также: Высота стояния дна матки во время беременности: что это такое и зачем измерять
Оригинал статьи: https://www.nur.kz/family/beauty/1841711-belye-vydelenia-pered-mesacnymi/
7 вопросов гинекологу, ответы на которые хочет знать каждая женщина
Тема женской физиологии очень табуирована. Многие из нас стесняются задавать врачам интимные вопросы и поэтому даже не догадываются, что стресс способен провоцировать молочницу, а неправильная диета – зуд в интимной зоне. Автор блога о ЗОЖ cilantro.ru Ольга Исламкина исправила ситуацию, получив специально для ELLE ответы на простые, но важные вопросы от крутых экспертов: Дмитрия Лубнина, акушера-гинеколога, кандидата медицинских наук, специалиста по лечению миомы матки и Ольги Логиновой, кандидата медицинских наук, акушера-гинеколога Европейского медицинского центра. Некоторые истины и вправду оказались неожиданными!
Многие из нас стесняются задавать врачам интимные вопросы и поэтому даже не догадываются, что стресс способен провоцировать молочницу, а неправильная диета – зуд в интимной зоне. Автор блога о ЗОЖ cilantro.ru Ольга Исламкина исправила ситуацию, получив специально для ELLE ответы на простые, но важные вопросы от крутых экспертов: Дмитрия Лубнина, акушера-гинеколога, кандидата медицинских наук, специалиста по лечению миомы матки и Ольги Логиновой, кандидата медицинских наук, акушера-гинеколога Европейского медицинского центра. Некоторые истины и вправду оказались неожиданными!
«Какой должна быть нормальная менструация?»
Менструальный цикл – это период от «стартового» дня до следующей менструации. Мы привыкли считать нормой 28 дней, но на самом деле это не так. Он может длиться от 21 до 35-37 дней. «Тут важна регулярность, – объясняет Лубнин. – Если цикл то 21 день, то 30, то 24 – это повод обратиться к врачу».
Длительность и объем кровотечений также могут быть различными. «Умеренная менструация – это когда прокладки хватает часа на 4. Обильная – когда приходится менять каждые час-два, а на гигиеническом средстве остаются сгустки», – говорит Логинова, рекомендуя при втором варианте проконсультироваться со специалистом: «В 90% случаев это будет нормальной особенностью организма женщины, но в 10 причиной могут быть органические проблемы – полипы, гиперплазия, миомы, кисты».
«Умеренная менструация – это когда прокладки хватает часа на 4. Обильная – когда приходится менять каждые час-два, а на гигиеническом средстве остаются сгустки», – говорит Логинова, рекомендуя при втором варианте проконсультироваться со специалистом: «В 90% случаев это будет нормальной особенностью организма женщины, но в 10 причиной могут быть органические проблемы – полипы, гиперплазия, миомы, кисты».
Стоит насторожиться, если прокладки или тампона вдруг стало хватать на более долгий срок, чем прежде. Если объем выделений уменьшился, возможно, вы беременны (сюрприз!) – даже в таких обстоятельствах могут сохраниться месячные, хотя и скромнее обычных. Но чаще всего причиной вторичной олигоменореи (так гинекологи называют подозрительно короткую и скудную менструацию) специалисты определяют прием некоторых лекарств, например, антидепрессантов и психотропных средств, заболевания вроде кисты, миомы, а еще стрессы и резкое снижение веса.
Важный момент: нет причин думать, что если перед месячными или в первый день вас мучает боль внизу живота, такова наша суровая женская доля. Менструация должна быть безболезненной или минимально неприятной, не меняя качество вашей жизни. Если из-за критических дней вы не идете на учебу или работу, не можете заниматься привычными делами – вам к врачу. Такие сильные ощущения – симптомы разных заболеваний. Терпеть, налегая на обезболивающие, не стоит ни в коем случае.
Менструация должна быть безболезненной или минимально неприятной, не меняя качество вашей жизни. Если из-за критических дней вы не идете на учебу или работу, не можете заниматься привычными делами – вам к врачу. Такие сильные ощущения – симптомы разных заболеваний. Терпеть, налегая на обезболивающие, не стоит ни в коем случае.
«Почему перед критическими днями высыпают прыщи?»
Многие хронические заболевания – такие, как акне, астма или герпес – обостряются перед месячными. По той же причине, согласно медицинской статистике, женщины чаще простужаются в период за неделю до дня Х.
«Это физиологический процесс: организм готовится к имплантации эмбриона, подавляет иммунную систему, чтобы не была отторгнута яйцеклетка. Перед месячными всегда происходит легкое снижение иммунитета», – успокаивает Лубнин. Не нравится болеть? Укрепляйте иммунитет и не запускайте хронические заболевания, особенно те, что подлежат излечению.
«Если на белье что-то остается, у меня ЗППП?»
Вообще-то нет. В течение цикла выделений то больше, то меньше, и это нормально. «После менструации их совсем чуть-чуть. А к моменту овуляции выделений должно быть много, и они вполне могут вытекать наружу, – объясняет Дмитрий Лубнин. – С виду они напоминают яичный белок, а после овуляции меняют цвет, словно в них добавили молоко. Непосредственно перед месячными выделения могут стать слегка творожистыми и с кисломолочным запахом».
В течение цикла выделений то больше, то меньше, и это нормально. «После менструации их совсем чуть-чуть. А к моменту овуляции выделений должно быть много, и они вполне могут вытекать наружу, – объясняет Дмитрий Лубнин. – С виду они напоминают яичный белок, а после овуляции меняют цвет, словно в них добавили молоко. Непосредственно перед месячными выделения могут стать слегка творожистыми и с кисломолочным запахом».
«А это точно не молочница?»
«На 10 дам, пришедших ко мне с жалобой на молочницу, с таким диагнозом уходит 4-5, а иногда и меньше. Истинная рецидивирующая молочница встречается в 3-5% случаях и требует специального лечения», – сообщает неожиданную статистику доктор Лубнин.
Про кандидозный вульвовагинит (такова медицинская терминология злополучной молочницы) мы читаем в журналах, эту проблему обсуждают на форумах и снимают про нее смешную рекламу. Она насколько популярна, что мы спешим принять за нее вообще все, даже нормальные выделения. И нет ничего странного в том, что большинство из нас не отличит молочницу от, к примеру, бактериального вагиноза.
«Молочница – это ярко-белые, творожистые выделения, которые дают ощутимый отек наружных половых органов: ярко-красные распухшие половые губы, которые даже могут трескаться. Зуд – изнутри и снаружи – при молочнице очень выражен», – описывает Дмитрий.
Молочницу вызывает размножившийся дрожжеподобный грибок Candida albicans, обитающий во влагалище. Появиться эта неприятность может из-за нескольких причин. Часто ее провоцирует хаотичный прием антибиотиков, из-за чего нарушается баланс флоры влагалища. Неправильно подобранное белье и одежда – также провоцирующий фактор. «Грибы растут там, где мало кислорода, сыро и темно. Когда женщина надевает не дышащее, негигроскопичное белье, создаются условия, идеальные для их роста». Сейчас зима, и если вы проведете ревизию надетого на себе, то, скорее всего, обнаружите, что на вас трусики, колготки, а сверху, возможно, и джинсы. Никто не призывает бегать нагишом по морозу, но если вы склонны к молочнице, примите совет: выбирайте максимально натуральные ткани и фасоны не в обтяжку.
Еще одна причина молочницы – излишняя гигиена. Да-да. Подробности – ниже.
И, наконец, все болезни от нервов, и молочница тут не исключение. «Когда мы нервничаем, в головном мозге вырабатывается вещество, которое стимулирует кору надпочечников продуцировать глюкокортикоиды. Эти гормоны – естественный иммуносупрессор, необходимый, когда нужно подавить выраженную иммунную реакцию, например, при аллергии», – объясняет Дмитрий. Так получается, что в условиях длительного стресса у женщины случаются заболевания, связанные с падением иммунитета: молочница, герпес.
Лубнин советует проанализировать, после чего началась эта гинекологическая проблема. Скорее всего, обнаружится болезненное расставание с возлюбленным, смена работы или готовой отчет. Или резкая потеря веса, что тоже стресс для организма.
Поэтому часто лечение молочницы – это не только спасительные препараты из навязчивой рекламы, но и устранение первопричины. Кому-то хватит йоги, кому-то придется обратиться к психотерапевту и пройти серьезную терапию – вплоть до антидепрессантов. Главное, не экспериментировать самостоятельно.
Главное, не экспериментировать самостоятельно.
причины, симптомы и принципы лечения
Возникновение коричневых выделений из влагалища обычно вызывает у женщины ряд вопросов. Является ли это состояние нормальным или свидетельствует о заболевании? Стоит ли переживать, если оно наблюдается после окончания месячных, при овуляции или в период вынашивания ребенка? Когда необходимо немедленно обратиться к врачу? Ниже вы найдете ответы на эти и другие вопросы относительно выделений коричневого цвета из влагалища у женщин.
Причины коричневых выделений у женщин
Если вы обнаружили, что влагалищный секрет изменил цвет с прозрачного или желтовато-белого на темный, не паникуйте: в первую очередь нужно разобраться, что именно вызвало это изменение.
-
Самое большое опасение у женщин вызывает появление светло-коричневых выделений при беременности. Беспокойство будущей мамы легко понять, так как в это время она опасается не за свое здоровье, а за благополучие малыша. Каковы же возможные причины подобного явления? Если изменения цвета секрета произошли в течение 1-2 недель после зачатия, они могут быть признаком имплантации плодного яйца в стенку матки. Данный процесс может сопровождаться повреждением капилляров, которое как раз и приводит к окрашиванию нормальных выделений в светло-коричневый цвет. При этом их консистенция и запах не отличается от обычных. Если же во время вынашивания малыша у женщины имеют место обильные жидкие или слизистые выделения коричневого цвета, они могут являться признаком разнообразных патологий – внематочной беременности, отслойки плодного яйца или плаценты.
Каковы же возможные причины подобного явления? Если изменения цвета секрета произошли в течение 1-2 недель после зачатия, они могут быть признаком имплантации плодного яйца в стенку матки. Данный процесс может сопровождаться повреждением капилляров, которое как раз и приводит к окрашиванию нормальных выделений в светло-коричневый цвет. При этом их консистенция и запах не отличается от обычных. Если же во время вынашивания малыша у женщины имеют место обильные жидкие или слизистые выделения коричневого цвета, они могут являться признаком разнообразных патологий – внематочной беременности, отслойки плодного яйца или плаценты.
Если при беременности у вас появились любые, даже самые незначительные изменения цвета влагалищного секрета, обратитесь за консультацией к гинекологу-акушеру.
- Если светло-коричневые выделения появились перед месячными, это часто оказывается признаком изменений гормонального фона – особенно у девушек, принимающих КОК.
 В большинстве случаев выделения необильные, имеют бледный коричневатый оттенок и плавно переходят в менструацию.
В большинстве случаев выделения необильные, имеют бледный коричневатый оттенок и плавно переходят в менструацию.
Приобретение месячными темного оттенка является вариантом нормы только в начале и конце менструации. Если же у вас наблюдаются коричневые (а не красные) выделения вместо месячных, обязательно обратитесь к врачу.
-
Многие женщины отмечают у себя наличие мажущих темно-коричневых выделений сразу после месячных. Подобное состояние является вариантом нормы. В конце менструации кровь выходит медленнее, чем в первые дни цикла, и за это время она успевает свернуться, приобретая темный оттенок. -
Светло-коричневые выделения в середине цикла (при овуляции) говорят о незначительном присутствии во влагалищном секрете крови, которая появилась во время выхода яйцеклетки из фолликула. -
Хирургическое, медикаментозное или самопроизвольное прерывание беременности является стрессом для организма, который уже начал гормональную перестройку и нацелен на беременность. Резкое изменение гормонального фона вполне может стать причиной возникновения коричневых выделений после аборта.
Резкое изменение гормонального фона вполне может стать причиной возникновения коричневых выделений после аборта. -
Приобретение вагинальным секретом темного оттенка может быть признаком наличия у женщины патологии матки: например, эндометрита, гиперплазии эндометрия, эндометриоза, истинной эрозии шейки матки. -
Зеленовато-коричневая мазня или слизь с рыбным или гнилостным запахом бывает симптомом инфекций, передающихся половым путем. -
Небольшие кровянистые выделения, которые мажут белье, иногда наблюдаются после слишком интенсивных фрикций во время занятий сексом. Они свидетельствуют о микротравмах слизистой влагалища.
Лечение коричневых выделений
Схема лечения разрабатывается в индивидуальном порядке в зависимости от причины изменения цвета влагалищного секрета. Например, если предпосылкой к изменению оттенка секрета стал прием КОК, пациентке назначают другие контрацептивы. Для лечения коричневых выделений, вызванных дисбактериозом влагалища и ИППП, назначают антибиотики, противовирусные или противогрибковые препараты.
Для лечения коричневых выделений, вызванных дисбактериозом влагалища и ИППП, назначают антибиотики, противовирусные или противогрибковые препараты.
Если у вас появились подозрения по поводу необычных коричневых выделений, приглашаем вас на консультацию к гинекологу в медцентры «ЭкспрессМедСервис» в СПб.
Источники:
-
Унанян А. Л., Коссович Ю. М. Хронический эндометрит: этиопатогенез, диагностика, клиника и лечение. Роль антифиброзирующей терапии. Лечащий врач. — 2013. — №11/12. — С. 1—8. -
MacLaverty CM, Shaw RW: Pelvic pain and endometriosis; in Shaw RW (ed): Endometriosis. Oxford, Blackwell Science, 1995, pp 112-146. 14. Schweppe K.W. VI World Congress on Endometriosis, 1998.-P. 76. -
Кулавский В. А., Мехдиева Ю. Д., Кулавский Е. В., Фролов А. Л. Современный взгляд на лечение хронического эндометрита. Медицинский вестник Башкортостана. — 2015. — №4. — С. 96—102.
Медицинский вестник Башкортостана. — 2015. — №4. — С. 96—102.
-
Куценко И. И. Морфологическая диагностика различных по активности форм эндометриоза матки с применением количественных методов. Арх. патологии., 1997. — Т.59. №5. C. 36-39. -
MacLaverty CM, Shaw RW: Pelvic pain and endometriosis; in Shaw RW (ed): Endometriosis. Oxford, Blackwell Science, 1995, РР. 112-146. -
Schweppe K.W. VI World Congress on Endometriosis, 1998.-P. 76.
Эндометриоз
Клиники IMMA оказывают услуги по обследованию, диагностике и лечению женских заболеваний. Один из наиболее частых поводов для обращения к доктору — подозрение на эндометриоз и жалобы на ухудшающееся в связи с этим самочувствие, проявление боли. Это действительно серьезный повод не только для визита к врачу, но и для назначения комплексного обследования. По статистике эндометриоз становится причиной почти 50% бесплодия у женщин детородного возраста. Ранняя диагностика и профилактические меры помогут справиться с этой проблемой с минимальными затратами сил, времени и средств. Ассоциация медицинских клиник IMMA включает 6 современных амбулаторно-поликлинических учреждений в разных районах Москвы. У нас можно обслуживаться всей семьей, в штате есть как специалисты широкого профиля, так и узкоспециализированные, для взрослых и детей.
По статистике эндометриоз становится причиной почти 50% бесплодия у женщин детородного возраста. Ранняя диагностика и профилактические меры помогут справиться с этой проблемой с минимальными затратами сил, времени и средств. Ассоциация медицинских клиник IMMA включает 6 современных амбулаторно-поликлинических учреждений в разных районах Москвы. У нас можно обслуживаться всей семьей, в штате есть как специалисты широкого профиля, так и узкоспециализированные, для взрослых и детей.
В наших клиниках вы можете:
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте.
Что такое эндометриоз
Чаще всего данное заболевание затрагивает женщин, однако, как показывают последние исследования в области гинекологии, есть некоторая вероятность, что и мужчин может быть эндометриоз.
Данное отклонение характеризуется патологическим повышенным разрастанием клеток, сходных по своему строению и свойствам с клетками эндометрия (внутреннего слоя матки), в несвойственных данной ткани местах. Патологический процесс может охватывать не только матку (может поражать мышечную ткань тела и шейки матки, проникая на различную глубину), но и другие органы: яичники, маточные связки, брюшину малого таза, соседние органы (мочевой пузырь, прямую кишку), описаны случаи поражения эндометриозом легких, послеоперационных рубцов. В зависимости от того, какой именно орган поражен болезнью, различают разные виды эндометриоза. Важно обратиться к врачу на ранних стадиях заболевания для проведения комплексной терапии и своевременного лечения.
Патологический процесс может охватывать не только матку (может поражать мышечную ткань тела и шейки матки, проникая на различную глубину), но и другие органы: яичники, маточные связки, брюшину малого таза, соседние органы (мочевой пузырь, прямую кишку), описаны случаи поражения эндометриозом легких, послеоперационных рубцов. В зависимости от того, какой именно орган поражен болезнью, различают разные виды эндометриоза. Важно обратиться к врачу на ранних стадиях заболевания для проведения комплексной терапии и своевременного лечения.
Следует отметить основные факторы риска возникновения заболевания для женщин:
- тяжелые роды;
- беременность в возрасте старше 30 лет;
- анемия;
- перенесенные оперативные вмешательства (аборт, кесарево сечение, диатермокоагуляция шейки матки при лечении эрозии)
- хронические воспалительные процессы органов малого таза.
Основная группа риска — женщины в возрасте 25-44 лет. По статистике эндометриозом поражены 10-15% процентов дам детородного периода. Реже симптомы эндометриоза наблюдаются у мужчин и девушек младше 20 лет.
По статистике эндометриозом поражены 10-15% процентов дам детородного периода. Реже симптомы эндометриоза наблюдаются у мужчин и девушек младше 20 лет.
Причины возникновения эндометриоза
В настоящее время медицина не дает точного ответа на вопрос, по каким причинам возникает эндометриоз. Наблюдение за больными и медицинская статистика показывают, что перенесенные медицинские вмешательства нередко становятся причиной появления эндометриоза. Особенно сильно на развитие заболевания влияют операции, проведенные накануне наступления критических дней. Отрицательно влияют на сохранение женского здоровья гормональный дисбаланс, сниженный иммунитет, чрезмерные физические и эмоциональные нагрузки. Наблюдается также склонность к передаче болезни по наследству.
Эндометриоз развивается в том случае, когда клетки эндометрия вместе с кровью попадают туда, где они не должны находиться. Часто этому способствуют менструальные выделения. Если организм здоров, то посторонние клетки удаляются, а при любых нарушениях и ослаблении иммунной системы они могут закрепиться в тканях матки, придатков матки и соседних органов.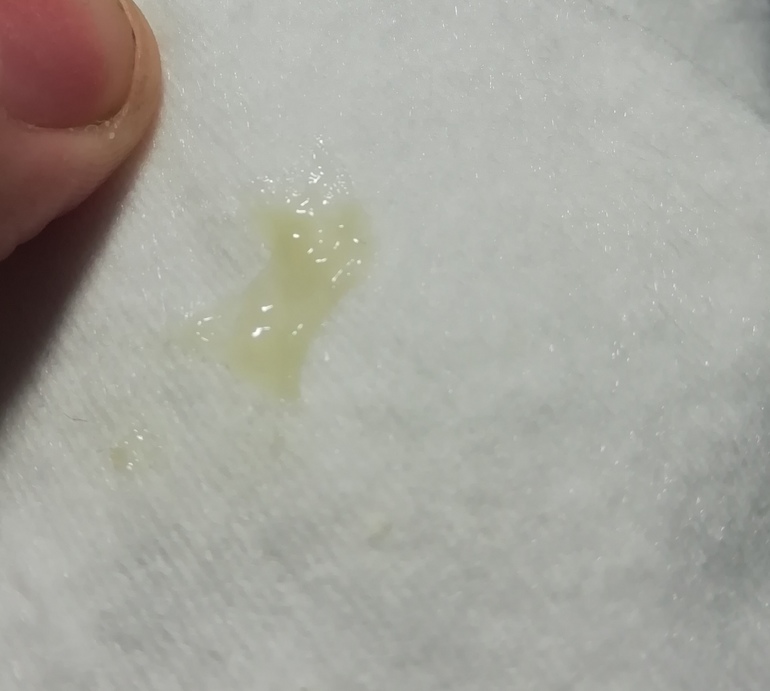 В новых локусах клетки эндометриоидной ткани активно делятся, вокруг них возникает хронический воспалительный процесс, сопровождающийся повреждением тканей и образованием спаек с последующим нарушением функции пораженных органов и их взаиморасположения.
В новых локусах клетки эндометриоидной ткани активно делятся, вокруг них возникает хронический воспалительный процесс, сопровождающийся повреждением тканей и образованием спаек с последующим нарушением функции пораженных органов и их взаиморасположения.
Следствием данного процесса является один из ведущих признаков болезни — периодически возникающая боль в области малого таза или живота, о которой необходимо рассказать врачу при осмотре.
Существует предположение, что с течением времени разросшиеся клетки эндометрия могут трансформироваться в ткани, пораженные онкологическими изменениями. Поэтому так важно не запускать болезнь, даже если ее внешние проявления не слишком заметны или доставляют не особенно много дискомфорта. Основа борьбы с эндометриозом и его осложнениями — своевременная диагностика на ранних стадиях, правильная профилактика, а также безотлагательно начатое лечение.
Повышают вероятность развития эндометриоза у людей обоих полов:
- курение;
- неумеренное употребление алкоголя;
- чрезмерное увлечение кофеиносодержащими напитками;
- беспорядочный характер половой жизни.
Эндометриоз у мужчин можно объяснить нарушениями на ранних стадиях развития плода. Патологические клетки эндометрия попадают в ткани еще до рождения, но процесс начинает развиваться позже при наличии других неблагоприятных факторов. Развитию заболевания у мужчин может способствовать стать прием эстрогенов, снижение иммунитета, воспалительные процессы в органах малого таза, наличие онкологических заболеваний и тяжелый процесс их лечения.
Как заподозрить наличие эндометриоза
В большинстве случаев эндометриоз отрицательно сказывается на качестве жизни, хотя симптоматика заболевания может быть смазанной. При обследовании необходимо исключить другие причины плохого самочувствия. Иногда эндометриоз у женщин протекает без очевидных симптомов и боли. Специфических признаков, по которым можно сразу догадаться о заболевании, нет. Однако целый ряд симптомов должны вас насторожить и дать повод для обращения к врачу.
Признаки эндометриоза:
- увеличение количества и выделений усиление болей в течение менструального цикла, преимущественно в последние 5-7 дней перед менструацией,
- болезненные ощущения внизу живота, распространяющиеся на пах и поясницу;
- появление или усиление боли при осмотре гинекологом, при половом акте или дефекации;
- нарушение периодичности менструации, обильные, длительные и/или болезненные менструации, мажущие кровянистые выделения из половых путей за несколько дней до начала менструации и после ее завершения.
- бесплодие.
В том случае, когда эндометриоз локализован вне гениталий и половых органов, могут наблюдаться кровотечения из носа, кровь в мокроте, кале, моче, слезах. Иногда можно заметить выделение крови из пупка, области послеоперационного рубца. Данные проявления имеют цикличность и часто синхронизированы со второй фазой менструального цикла. Любое отклонение от нормы должно вас насторожить. Регулярное посещение гинеколога для профилактических осмотров лучше всего проходить не реже, чем один раз в полгода. Врач может назначить УЗИ-диагностику и сдачу дополнительных анализов, только после этого будет начато лечение.
При подозрении на эндометриоз специалист постарается исключить возможность других заболеваний. Для этого назначаются такие обследования, как гистеросальпингографию, лапароскопию и гистероскопию.
Какой бывает эндометриоз
Эндометриоз тела матки
Один из видов заболевания – эндометриоз матки, который поражает стенки органа. Эндометриоз данной локализации также называют аденомиозом. Эпителий прорастает в мышечный слой матки, иногда клетки эндометрия проникают вплоть до серозной оболочки. Такой вид заболевания характеризуется повышенной кровопотерей при менструации, развитием анемии, значительным усилением болей в нижней части живота во время менструации. Часто эндометриоз матки становится причиной невынашивания плода или развития бесплодия.
Лечение зависит от степени повреждения органа заболеванием. Оно может ограничиваться назначением приема гормональных препаратов. При запущенной стадии показано оперативное вмешательство и хирургическое удаление или прижигание очагов разрастания эндометрия.
Эндометриоз шейки матки
При эндометриозе шейки матки клетки эндометрия разрастаются в толще шейки матки и на ее поверхности. Его причиной может стать проведенное ранее лечение шейки матки и хирургическое вмешательство на шейке матки. Такие операции не стоит назначать на предменструальный период. При данном расположении участков эндометриоза основными проявлениями станут кровянистые выделения в период между менструациями (чаще за 7-10 дней до ее начала), кровянистые выделения после полового контакта.
Лечение включает гормональную терапию и коагуляцию участков эндометриоза с помощью специальных приборов.
Эндометриоз яичников
При эндометриозе яичников орган поражается эндометриоидными кистами. При этом в первую очередь особая опасность заключается в истощении резерва фолликулов. При заболевании эндометриозом яичников страдает репродуктивная функция, нарушается процесс овуляции. Такой вид бесплодия практически неизлечим, поэтому при возникновении резких, колющих болей, ощущаемых внизу живота, надо срочно обратиться к врачу. Боли могут проявляться в ходе полового акта или сразу после него. Для диагностики применяется УЗИ, которое проводят несколько раз в течение менструального цикла.
Для лечения эндометриоза яичников используется метод лапароскопии, позволяющий максимально щадяще и аккуратно удалить кисту и пораженные ткани.
Эндометриоз брюшины
Когда эндометриоидные участки тканей разрастается вне матки, не брюшине малого таза, не затронув половые органы, патологический процесс называется перитональным эндометриозом брюшины. При эндометриозе брюшины ощущаются боли в области таза, усиливающиеся при посещении туалета, в ходе менструации и при половом акте.
Причина его возникновения — нарушения при ретроградной менструации, запущенный эндометриоз других органов, отклонения, возникшие в период развития плода. Это особенно сложный для диагностики вид заболевания.
Эндометриоз влагалища
Развитие клеток эндометрия во влагалище может затрагивать не только шейку матки, но и его стенки, а также наружные половые органы. Провоцируют развитие эндометриоза влагалища раны, ссадины, воспалительные процессы. При таком патологическом процессе ощущаются боли и кровянистые выделения при половом акте.
Болезнь выявляется при гинекологическом осмотре и лечится медикаментозно назначением гормональных препаратов и снятием воспаления. При отсутствии результата возможно проведение хирургических манипуляций.
Смешанный ректовагинальный эндометриоз
При такой форме эндометриоза наблюдается поражение тканей половых органов, влагалища, шейки матки и самой матки. Эндометриозные клетки прорастают в ткань прямой кишки. Болезнь характеризуется масштабным поражением органов, нарушением репродуктивной функции. Во время менструации в кале может обнаружиться кровь. Возникает повышенная болезненность при отправлении естественных потребностей организма. Диагностика проводится при осмотре и исследовании всех пораженных органов. В таком случае показано только хирургическое лечение.
Эндометриоз мочевого пузыря
Одна из самых редких форм заболевания — эндометриоз стенок мочевого. В качестве причины заболевания выступает ретроградная менструация и заброс клеток эндометрия вместе с кровью, а также прорастание через другие органы, пораженные болезнью. Поражение мочевого пузыря зачастую протекает бессимптомно, однако поскольку болезнь чаще всего начинается с матки или влагалища, чувствуется боль.
Во многих случаях причина заражения мочевого пузыря — запущенный эндометриоз, к которому приводит отсутствие своевременного обследования и пропуск регулярных осмотров у гинеколога. Своевременная диагностика проводится методом цистоскопии. При обследовании важно исключить цистит, который в части случаев имеет схожую клиническую картину.
Профилактика эндометриоза
Как и в случае других заболеваний, для каждой женщины важна профилактика эндометриоза. Необходимо поддерживать свою имунную систему, вести здоровый образ жизни, правильно питаться, включать в свой график физическую активность и отказаться от курения и алкоголя. При нарушениях менструального цикла, появлении болезненных ощущений необходимо пройти комплексную диагностику. Правильный подбор контрацептивов способен остановить развитие заболевания на ранних стадиях.
Важно! При эндометриозе значительно поражается репродуктивная функция женщины. Развивается бесплодие, нарушается процесс прикрепления плода к стенке матки, снижается вынашиваемость и повышается вероятность патологических родов, поэтому очень важно начать лечение на ранних стадиях заболевания.
Чтобы избежать длительного, сложного, а возможно, и хирургического лечения эндометриоза, возьмите за правило регулярное посещение семейного врача в одной из клиник IMMA. Своевременное обнаружение заболевания дает практически 100% гарантию излечения. Клиники IMMA оборудованы всем необходимым, а квалифицированные специалисты проведут весь цикл обледования в самые сжатые сроки.
Даже если эндометриоз развился после перенесенной операции, своевременное обнаружение поможет локализовать заболевание на ранней стадии и полностью сохранить все функции организма. Поэтому при возникновении малейших сомнений, усилении болезненных ощущений или появлении кровянистых выделений поспешите записаться к врачу. Ваше здоровье — самое важное и дорогое, что есть у вас в жизни.
Патологические выделения из влагалища | Компендиум
Сразу четко разделять выделения без примеси крови, с примесью крови и патологические кровотечения.
В норме выделения из влагалища минимальны, не имеют запаха, не вызывают вульварного дискомфорта, содержат грамположительные бациллы, очень мало полиморфноядерных лейкоцитов. Выделения усиливаются в период овуляции, перед месячными, при использовании пероральных контрацептивов, при половом возбуждении.
При патологии запах выделений неприятный, вульва раздражена, выделения содержат много нейтрофильных гранулоцитов и патологической флоры. Причинами могут быть инфекция, опухоль, аллергия и химическое раздражение, инородные тела, фистулы, проктит.
Наиболее частая причина некровянистых выделений — вагинит. Вагинит — инфекционное или другой этиологии воспаление слизистой оболочки влагалища, нередко переходящее и на вульву.
Для расшифровки синдрома необходимо прежде всего учесть возраст пациентки.
У новорожденных стерильный слизистый вульвовагинальный секрет вторичен и обусловлен поступлением материнских эстрогенов перед рождением ребенка. По этой же причине возможна небольшая примесь крови. Избыточные выделения прекращаются в ближайшие 14 дней после рождения.
У детей вульвиты чаще инфекционной этиологии (Е. coli, Streptococci, Staphylococci, Candida) или энтеробиозные. Если выявлены гонококки, то следует подозревать сексуальное насилие над ребенком. Если в выделениях есть кровь, то необходимо исключить инородное тело. Раздражение вульвы могут вызвать и химические вещества в детских шампунях или мылах. Выделения усиливаются при мастурбации (чаще у девочек в возрасте 2–6 лет) и в плохих гигиенических условиях.
У женщин репродуктивного возраста влагалищные выделения представляют собой эпителиальный транссудат из шейки матки и влагалища. В транссудате содержится большое количество Lactobacillus и меньше Corynobacterium. Лактобациллы сдвигают pH влагалища до 3,8–4,2, предотвращая рост иной флоры и грибов. Менструальная кровь, сперма и инфекция защелачивают вагинальный секрет. Раздражение вульвы и влагалища могут быть вызваны гигиеническими спреями, мылами, добавками для ванн, плотным бельем без пор, латексом презервативов или диафрагм, спермицидными гелями, лубрикантами, плохими гигиеническими навыками и, наоборот, использованием бактерицидных препаратов при страхе заразиться. В репродуктивном возрасте вагинит, как правило, вторичен по отношению к инфекции. ДД включает нарушения эпителия, опухоли, аллергический вульвит или дерматит.
В менопаузе (возникшей естественно или вторичной после удаления яичников, облучения органов таза, химиотерапии) дефицит эстрогенов приводит к истончению слизистой оболочки и, естественно, ее повышенной ранимости. Поэтому вагинит чаще бывает ирритативной этиологии.
Бактериальный и грибковый вагинит легко развиваются у женщин с сахарным диабетом, находящихся на иммуносупрессивной терапии или прикованных к постели (дома престарелых, инвалидов и т. п.). Факторами риска является также наличие нескольких половых партнеров и использование внутриматочных контрацептивных средств.
При любом бактериальном вагините в десятки и сотни раз возрастает концентрация анаэробов (Васteroides spp., Peptostreptococcus spp., Gardnerella vaginalis, Mobiluncus spp.).
В целом, вульвовагинальная инфекция поражает первично слизистую оболочку влагалища и вторично вульву.
Наиболее частые признаки бактериального вагинита:
- дурно пахнущие серо-зеленые выделения*;
- «рыбный», аммиачный запах*;
- pH 4,5*;
- бактериальные (ключевые) клетки*;
- гиперемия и раздражение слизистой оболочки;
- зуд.
Наличие любых 3 признаков из 4, отмеченных звездочкой, достаточно для диагноза. Запах «рыбный», аммиачный и щелочность выделения усиливаются после месячных или коитуса. Запах усиливается также при добавлении к пробе 10% раствора КОН, что используется как диагностическая проба.
Микроскопическое исследование препарата, обработанного на стекле 0,9% раствором хлористого натрия, может быть проведено амбулаторно, тут же на приеме, и позволяет выявить ключевые для диагноза бактериальные или грибковые клетки. Рутинные вагинальные исследования не целесообразны, так как 50–60% женщин являются бессимптомными носителями G. vaginalis (ДД-путь представлен на схеме 32.1).
Наиболее частыми вагинальными инфекциями являются гарднереллез, кандидоз (монилиоз), трихомоноз.
Гарднереллез, видимо, самый частый вариант бактериальных вагинитов. Gardnerella vaginalis (Haemophilus vaginalis) при тщательных исследованиях оказывается ответственна за 80–90% вагинитов, первично трактуемых как «неспецифические». Заболевание типично для сексуально активных женщин. Выделения водянистые, могут быть серо-зелеными, реже с примесью крови. Зуд нетипичен.
Грибковая инфекция является причиной инфекционного вагинита у 30–35% больных. Как колонизирующий агент отмечают у 15–20% небеременных и 20–40% беременных. По проведенным исследованиям у 75% женщин в течение жизни отмечают хотя бы один эпизод кандидоза. В 90% случаев этиологическим агентом вагинального кандидоза является Candida albicans, в остальных 10% — другие виды Candida, например Candida glabrata. Вероятность грибкового заселения влагалища повышается при поздней беременности, применении стероидов, антибиотиков, пероральных контрацептивов. Клинически отмечают вагинальный зуд, усиливающийся по ночам и сопровождающийся отеком и гиперемией, диспареунией. Выделения (pH 4,0–4,5) напоминают «сырные крошки», желто-белые наложения. Симптомы усиливаются перед менструацией. ДД проводят с контактным ирритативным или аллергическим вульвитом.
Трихомониазный вагинит составляет 5–10% всех вагинальных инфекций. Трихомониаз — одна из наиболее распространенных инфекций, передающихся половым путем. Ежегодное количество случаев этого заболевания оценивается примерно в 170 млн. Микроб, являясь возбудителем острой инфекции, способствует преждевременному развитию околоплодных оболочек, преждевременным родам и родам детей с недостаточной массой тела. Кроме того, Tr. vaginalis облегчает передачу ВИЧ. Хотя небольшое повышение риска заражения ВИЧ при половых контактах может не иметь существенного значения для отдельного индивидуума, оно может оказать значительное влияние на заболеваемость СПИДом на уровне популяции в целом. Согласно некоторым публикациям распространенность трихомониаза варьирует в различных группах населения. Она самая низкая в высших социально-экономических слоях. А среди женщин развивающихся стран и ограниченных групп населения развитых стран может достигать 50%. С возрастом распространенность трихомониаза среди женщин повышается, что не характерно для бактериальных инфекций, передающихся половым путем, с короткой продолжительностью заболевания.
Среди всех женщин-носительниц Trichomonas vaginalis у 50% полностью отсутствует какая-либо симптоматика, 25% отмечают только зуд, только 25% — и выделения, и зуд. Проявления усиливаются во время месячных или сразу после них. Менструации обильные, густые. Сопутствующая анаэробная инфекция придает обильным желто-зеленым пенистым выделениям (pH 5–6) резкий неприятный запах. Нередки боль внизу живота, дизурия, диспареуния. Возможно развитие цервицита. ДД проводят с иными формами гнойного вагинита, вторичной инфекцией.
Герпетическая инфекция (обычно HSV 2-го типа) через 5–7 дней после первичной инокуляции проявляется мелкими везикулами, оставляющими эрозии, на которые легко наслаивается вторичная бактериальная инфекция. Первичная инфекция сопровождается лимфаденопатией, иногда лихорадкой. Системная реакция длится около 1 нед, местная до 21 дня. Вирус поднимается по периферическим нервам до крестцового сплетения, где и персистирует. Последующие обострения протекают легче, завершаются за 4–10 дней и провоцируются всеми факторами, способствующими экзацербации хронической инфекции.
Кондиломы генитальные вызывает вирус человеческой папилломы. Остроконечные кондиломы — наиболее частое вирусное заболевание, передающееся половым путем. Папилломавирус выявляют у 6% женщин в возрасте 20–34 лет. У многих из пациентов с папилломавирусом выявляют и другие генитальные инфекции.
Субтипы 6-й и 11-й первично поражают эпителий вульвы. Типы 16, 18, 31, 33, 35, 41, 42, 43, 44, 51, 52 и 56-й реже поражают вульву, но чаще шейку матки, являясь одной из причин развития карциномы. Кондиломы напоминают полипы, частью на ножке, расположены на вульве, стенках влагалища, шейке матки. ДД в первую очередь с сифилитическими кондиломами.
Синдромное ведение больных с выделениями из влагалища
Для ситуаций, когда невозможно обследовать пациентку, провести лабораторные исследования и точно установить причину расстройства, экспертами ВОЗ (1995) разработан алгоритм ведения больной с выделениями из влагалища при невозможности уточнения этиологии (схема. 32.2).
*Риск заболеваний, передающихся половым путем (ЗППП), может варьировать в разных регионах. Но согласно критериям ВОЗ у пациентки имеется риск ЗППП при наличии 2 из ниже следующих критериев:
- возраст младше 21 года;
- не замужем;
- больше 1 полового партнера в последние 3 мес;
- новый половой партнер в последние 3 мес.
Вагинальные кровотечения
Для ответа на вопрос о физиологичности или патологичности вагинального кровотечения необходимо прежде всего определить хронологический этап индивидуального развития репродуктивной системы.
Выделяют:
- Пременструальный возраст.
- Менархе — период становления менструальной функции в пубертате.
- Репродуктивный возраст. Характеризуется обычно регулярными менструациями.
- Перименопаузальный период —угасание функции яичников.
- Постменопаузальный период — полное завершение менструаций.
Все кровотечения из влагалища в l-й и 5-й периоды априори трактуют как патологические. С другой стороны нерегулярные и атипичные по объему, по дискомфорту кровотечения во 2-й и 4-й периоды, частично в 3-й период, могут в ряде случаев трактовать как физиологичные и нормальные.
Менструальное кровотечение расценивают как патологическое, если оно возникает чаще, чем 1 раз в 20 дней (полименорея), реже чем 1 раз за 42 дня (олигоменорея), длится более 8 дней (менорагия), объем кровопотери превышает 150 мл (гиперменорея), или если кровотечение возникает в период между менструациями (метрорагия).
Первым диагностическим (и лечебным) шагом при вагинальных кровотечениях является быстрое определение места обследования (стационар или амбулаторно), исходя из остроты признака, объема кровопотери и состояния пациентки.
Следует убедиться, что кровотечение действительно развилось из репродуктивного тракта, а не из мочевой системы или кишечника. Далее определить, из какого отдела генитального тракта (вульва, влагалище, шейка матки или из матки) развилось кровотечение. Причинами его могут быть инфекции, травмы, инородные тела, опухоль, атрофия (при дефиците эстрогенов в постменопаузальный период).
Атипичное маточное кровотечение, связанное с овуляторным циклом, чаще обусловлено патологическими процессами в малом тазу (полип эндометрия, эндометриоз или хронический эндометрит, фибромиома (лейомиома) матки, опухоль матки, внутриматочный контрацептив, хронические воспалительные заболевания органов малого таза, опухоль яичника). Но следует помнить и о заболеваниях системы крови (см. главу Геморрагические состояния и тромбоцитоз).
Патологическое ановуляторное маточное кровотечение, как правило, не связано с поражением органов малого таза (кроме случаев гормонально активных опухолей яичников), но обусловлено эндокринными нарушениями. Это могут быть гипоталамически гипофизарные изменения при опухоли, инфильтративных процессах, сосудистых нарушениях, а также пролактиномы, гиперандрогенный синдром, болезни щитовидной железы и достаточно часто хронические психические и физические стрессы.
До менархе любое вагинальное кровотечение воспринимается как явная патология. Обычно это кровотечение из нижних отделов генитального тракта. Их причины: травмы (случайные или при насилии), инородные тела, инфекции, реже опухоль. Кровотечения из матки отмечают при гормонально активных опухолях яичников (преждевременный псевдопубертат) или центрального генеза (истинное преждевременное половое созревание).
В период менархе в большинстве случаев атипичное кровотечение — физиологическое ановуляторное. Но необходимо исключить все другие причины, в том числе прерывание беременности в ранние сроки и геморрагические диатезы.
У женщин репродуктивного возраста при жалобах на кровотечение следует прежде всего исключить прерывание беременности, инфекции, эндометриоз, фибромиому матки, ановуляторные кровотечения. Риск развития рака повышается с возрастом.
В менопаузальный период возможны ановуляторные кровотечения, но прежде всего следует исключать рак матки или ее шейки.
Любое кровотечение в постменопаузальный период (год спустя после последнего вагинального кровотечения) — явная патология и требует неотложного исключения рака. Но в большинстве случаев в этом возрасте вагинальное кровотечение, обычно очень скудное, связано с атрофией эпителия вульвы и влагалища.
Коричневые выделения — симптомы и лечение у взрослых. МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Цвет выделений способен указать на причину и появления. Бактериальные инфекции могут проявляться в виде светло-коричневых выделений — обратите внимание на их запах, не вызывают ли они зуд. Темно-коричневые выделения указывают на наличие в них свернувшейся крови, появившейся из-за повреждений матки и придатков, эрозии, эндометриоза.
Когда коричневые выделения — это норма
Не всегда коричневые выделения свидетельствуют о заболевании. Слизистые коричневые выделения могут вызвать:
- зачатие и первые дни беременности
- половой акт
- прием лекарственных препаратов
- овуляция
- послеродовой период
- начало приема противозачаточных
- климакс
- подготовка органов малого таза к месячным
- выход эндометрия после месячных
В норме эти выделения не доставляют дискомфорта, не имеют запаха, малоинтенсивные, мажущего характера. В послеродовой период такие выделения могут быть обильными.
Коричневые выделения в середине цикла
В этот период коричневые выделения могут быть вариантом нормы. Слизистые бели из влагалища могут приобрести коричневый оттенок из-за попадания в них свернувшийся крови от разрыва фолликула. При этом выделения не имеют неприятного запаха, не сопровождаются болью, длятся не больше пары дней и носят мажущий характер.
Если выделения обильные, не прекращаются между месячными, ваше самочувствие ухудшается — немедленно обратитесь к врачу.
Коричневая секреция перед месячными
В норме за один-два дня до месячных могут наблюдаться коричневые выделения слизи. Объем их небольшой. Такая секреция говорит о начальных процессах менструации.
Если выделения продолжаются в течение недели до месячных, вероятно их вызвали следующие причины:
- психоэмоциональные нагрузки
- неправильное питание
- лишний вес
- вредные привычки
- недостаток сна
- чрезмерные физические нагрузки
- дефицит гормонов
И, тем не менее, если вы столкнулись с таким явлением — рекомендуем обратиться к гинекологу. Важно исключить вероятность развития патологии.
Выделения после месячных
Мажущие коричневые выделения после месячных при отсутствии других жалоб могут являться нормой. Они связаны с тем, что эндометрий, отторгающийся во время месячных, выходит постепенно и таким образом выделяются его остатки. Такая мазня длится не больше 2-3 дней.
Более длительные выделения могу говорить о наличии инфекции, дефиците гормонов, воспалении и других патологиях. В любом случае будет не лишним обратиться к специалисту.
Выделения при зачатии
При попадании оплодотворенной яйцеклетки в матку может быть повреждена незначительная часть кровеносных сосудов. Это и вызывает скудные коричневые или розовые выделения примерно через неделю после овуляции. Они могут продолжаться как несколько часов, так и несколько дней. Однако коричневые выделения не всегда говорят о беременности.
Для того, чтобы быть уверенным в состоянии своего здоровья и причинах выделений, обратитесь к гинекологу.
Когда коричневые выделения — признак патологии
Обычно при наличии патологий женщин беспокоят следующие симптомы:
- коричневые выделения обильные, густые или наоборот водянистые
- примеси крови появляются в слизи регулярно
- боль при половом акте
- повышенная температура тела
- неприятный запах в интимной области
- дискомфорт в промежности
- сбой в цикле
Даже если вам кажется, что для коричневых выделений есть объективные причины (стрессы, диеты и др) — следует обратиться к гинекологу для исключения патологий.
Коричневые выделения вместо месячных
Иногда вместо привычных месячных женщина наблюдает скудные мажущие выделения коричневого цвета. При этом выделения сопровождаются болью, тошнотой, слабостью и др.
Среди патологий, вызвавших такое явление:
- гормональный дисбаланс
- сбои в работе гипофиза
- повреждение эндометрия
- воспаление
- нарушение в работе эндокринной системы
- онкология
Заболевания, вызывающие коричневые выделения
- воспаление органов малого таза
- инфекции мочеполовой системы
- внематочная беременность
- эндометрит
- эндометриоз
- цистит
- доброкачественные образования
- полипы
- онкологические заболевания
Все патологические процессы в основном сопровождают не одним, а группой симптомов. Прислушайтесь к своему организму.
Но нередко болезни длительное время протекают бессимптомно. Поэтому советуем проходить профилактический осмотр гинеколога не реже одного раза в год.
В медицинском центре «Здоровье» в Москве созданы все условия для диагностики и лечения гинекологических заболеваний. Запишитесь на прием к любому из наших специалистов.
Эти 10 проблем можно решить полностью, если вовремя прийти к гинекологу!
Конечно, стоит поискать врача, который относится к вам бережно, тактично и ответственно. А вот с последним страхом нужно решительно бороться. Некоторые серьёзные заболевания и состояния в гинекологии долгое время протекают бессимптомно. Именно поэтому к гинекологу нужно ходить регулярно, а если что-то беспокоит — посещать его сразу. Большинство гинекологических проблем вылечить легче, если выявить и раньше.
Мы составили список заболеваний и симптомов, которые можно предотвратить или вылечить полностью, если прийти на осмотр вовремя.
Оглавление
1. Эндометриоз
- Симптомы: тазовые боли перед месячными, длительные и обильные менструальные кровотечения, иногда — боли при половом акте.
Эндометриоз — крайне распространенное заболевание женщин репродуктивного возраста, причины которого до конца неизвестны. При эндометриозе клетки внутреннего слоя матки разрастаются за пределы этого слоя, в некоторых случаях формируя кисты в яичниках, брюшине, реже — во влагалище, прямой кишке и даже в более отдаленных локациях. Иногда эндометриоз может стать причиной бесплодия, в других случаях женщина много лет живёт с болезненными обильными месячными, считая это нормой.
Подробнее об эндометриозе
Своевременная диагностика эндометриоза поможет выбрать тактику обращения с ним — от наблюдения и снижения боли при месячных до лапароскопической операции.
2. Миома
- Симптомы в 50% случаев отсутствуют. При росте миомы менструальные кровотечения становятся слишком обильными, вплоть до развития анемии, возникает чувство давления и боли внизу живота.
Миома матки — доброкачественная опухоль, возникающая в мышечном слое матки. Она считается гормонозависимой опухолью, чаще возникает у женщин с повышенной выработкой женских половых гормонов — эстрогенов. Факторами риска считаются позднее начало месячных, отсутствие родов ожирение, сахарный диабет, артериальная гипертензия, нерегулярный цикл. Аборты, воспалительные заболевания половых органов не являются факторами риска развития миомы.
Еще больше информации о миоме матки здесь
Миома опасна тем, что деформирует матку и провоцирует кровотечения. Миомы могут мешать женщине забеременеть, а при беременности — расти вместе с плодом и вызывать выкидыши. Самые крупные миомы, к сожалению, могут быть удалены только вместе с маткой – невозможность удаления миомы зависит не от ее размеров, а от локализации, но если есть необходимость сохранить репродуктивную функцию, то в 90% случаев это можно сделать. То есть можно удалить миому, а можно матку. Это зависит от показаний и от репродуктивных планов женщины.
Впрочем, существуют щадящие органосберегающие методы удаления миомы матки, с помощью которых иногда удается удалить даже крупные узлы. Тем не менее, о миоме лучше узнать, как можно раньше и удалить её, пока она не велика. Небольшие миоматозные узлы до 4-5 см не является показаниями к операции, если они не беспокоят.
3. Полипы эндометрия
- Единичные полипы часто бессимптомны. При их разрастании возможна боль внизу живота, которая усиливается при половом акте, бели и выделения, кровотечения между месячными. Наиболее характерная картина для полипов – это нарушения менструального цикла, мажущие выделения после менструации и в середине цикла и др.
Полип эндометрия — это доброкачественный вырост на слизистой матки. Он висит на ножке, пронизанной кровеносными сосудами. Причины появления полипов неизвестны, но иногда они могут быть связаны с перенесенными абортами, недостатком прогестерона и избытком эстрогена, а также другими эндокринными расстройствами, такими как сахарный диабет, патологии щитовидной железы. Полипов может быть много, и они бывают разных типов. Полипы делятся на доброкачественные и с признаками атипии (в этом случае некоторые клетки полипа перерастают в раковые).
Железистые, железисто-фиброзные и фиброзные полипы гораздо менее опасны. Тем не менее, даже сравнительно безобидный маточный полип может мешать женщине забеременеть, стать причиной выкидыша, а при множественных полипах — вызывать сильные кровотечения.
Как правило, удаление полипов проводят одним днем, это операция, после которой женщина может идти домой. Иногда полипы рецидивируют и после операции могут появляться снова. В любом случае, лучше всего своевременно узнать о полипе, удалить его и выяснить его тип. При полипе с признаками атипии может потребоваться дополнительное лечение.
Больше информации о полипе эндометрия
4. Эндокринное бесплодие
- Симптомы: иногда бывает бессимптомным, иногда на эндокринное бесплодие может указывать отсутствие менструаций, редкие менструации, отсутствие беременности в течение года половой жизни без предохранения; в некоторых случаях — лишний вес, волосы на молочных железах и животе.
Эндокринное бесплодие — собирательное понятие. Его суть в том, что в результате неправильного функционирования какой-то части эндокринной системы у женщины не наступает овуляция. Гинеколог-эндокринолог проверяет, есть ли овуляция, и если в течение нескольких циклов её нет — просит женщину сдать анализы, проводит все необходимые исследования, находит проблему и предлагает методы решения.
Другой вид эндокринного бесплодия — синдром поликистозных яичников. Яичники постоянно находятся в ситуации гиперстимуляции инсулином, они вырабатывают слишком много эстрогенов и андрогенов, и овуляция не может наступить. И в этом случае своевременное лечение может помочь женщине забеременеть и снизить вес (при этом виде патологии бесплодие часто сочетается с ожирением). Существуют и многие другие виды эндокринного бесплодия, которые поддаются лечению при своевременном обнаружении.Одна из частых причин эндокринного бесплодия — гиперпролактинемия, то есть, повышенный пролактин — гормон, необходимый для выработки грудного молока. Избыток пролактина подавляет секрецию половых гормонов, и женщина не может забеременеть. После назначения препаратов, подавляющих секрецию пролактина, и препаратов прогестерона, гормональный фон приходит в норму, наступает овуляция, и женщина может забеременеть естественным путем.
Вывод прост: даже если сейчас вы не собираетесь беременеть и рожать — лучше знать о своём гормональном статусе, чтобы вовремя решить все возможные проблемы.
5. Кольпит (вагинит)
- Симптомы: бели (выделения из влагалища), зуд, боли во влагалище и внизу живота.
Кольпит — одно из самых распространенных гинекологических заболеваний. С ним сталкивались практически все. Кольпит — это воспаление слизистой оболочки влагалища в результате попадания туда различных возбудителей (хламидия, трихомонада, стрептококк, стафилококк, микоплазма и т.д.)
Степень серьёзности ситуации зависит и от возбудителя, и от состояния организма женщины. Частые кольпиты возникают при снижении эндокринной функции желез внутренней секреции (заболевания яичников, сахарный диабет, ожирение). Кольпит может возникнуть в результате повреждения слизистой оболочки влагалища; часто они развиваются при нарушении питания слизистой влагалища (например, в постменопаузе), при несоблюдении правил личной гигиены, в том числе во время секса.
Кольпит может пройти самостоятельно, но если возбудитель «настроен серьёзно», а сопротивляемость организма снижена, воспалительный процесс может перейти на шейку матки, саму матку, трубы и яичники, что приводит к серьёзным последствиям, например, эндометриту и бесплодию. Поэтому кольпиты нужно вовремя диагностировать и лечить.
6. Дисплазия и рак шейки матки
- Симптомы: дисплазия и рак шейки матки на начальных стадиях протекают бессимптомно.
Дисплазия шейки матки — это наличие предраковых изменений (атипичных клеток) на шейке матки. Причиной заболевания является заражение папилломавирусом человека (ВПЧ 16,18 и других высокоонкогенных типов). Дисплазия никак себя не проявляет и может незаметно перейти в рак шейки матки. В странах, где нет массовых программ по выявлению рака шейки матки, эта болезнь — главная причина смерти женщин в репродуктивном возрасте! Более 10% ВСЕХ женщин мира умирают от рака шейки матки. Вот каков масштаб проблемы. Между тем именно рак шейки матки, в отличие от многих других видов рака, можно предотвратить. Для этого следует всего лишь раз в год сдавать ПАП-мазок (его еще называют «мазок на атипию» или «мазок на онкоцитологию»).
Рак шейки матки никогда не развивается внезапно. Ему предшествует период дисплазии 1, 2 и 3 степени. Но даже если у вас обнаружили дисплазию — это не означает, что она обязательно перейдет в рак. Лишь у 1% женщин с дисплазией 1 степени она прогрессирует до 2 степени, лишь у 25% пациенток с дисплазией 2 степени она переходит в 3 степень, и только у 12-32% дисплазий 3 степени развивается рак. И происходит это медленно и постепенно, как правило — в течение нескольких лет.
Именно поэтому ПАП-мазок действительно спасает жизни. Как правило, операция на удаление дисплазии шейки матки завершается полным излечением. Эта операция не мешает беременности, хотя после неё необходим постоянный контроль шейки матки и может потребоваться профилактика преждевременных родов. С появлением вакцин против ВПЧ рак шейки матки вскоре будет побежден. Поэтому главный метод профилактики — обследоваться и раз в год сдавать ПАП-мазок. И этот метод достаточно эффективен: в странах, где массовый скрининг есть, за минувшие 40 лет смертность от рака шейки матки сократилась в четыре раза.
7. Воспаление маточных труб и яичников
- Симптомы: сильные боли внизу живота, которые могут отдавать в бок или поясницу, выделения из влагалища, повышение температуры
Сальпингоофорит (воспаление труб и яичников) — то самое «застудишь придатки», которыми мамы пугают дочерей. Сальпингоофорит действительно может возникнуть после купания в холодной воде или сильного переохлаждения, но только если в матку и трубы перед этим проникла какая-либо инфекция — например, кокки или кишечная палочка. Иногда сальпингоофорит возникает на фоне инфекционного заболевания, например, гайморита или после аборта.
Острое воспаление труб и яичников может протекать сравнительно легко, а может и очень тяжело, вплоть до необходимости госпитализации. Лечить сальпингоофорит нужно обязательно, так как если он перейдет в хроническую форму, это может привести к формированию спаек и в перспективе к непроходимости маточных труб, а значит, к бесплодию. Внимание к своему здоровью и своевременное вмешательство гинеколога поможет вылечить воспаление полностью.
8. Боль при вагинальном сексе (диспареуния)
- Симптомы: заниматься сексом — больно.
Боль может возникать во время полового акта или после него, а также при проникновении во влагалище пальцем. Причины диспареунии могут быть разными. Самая частая — это сухость влагалища в результате нехватки смазки. Не следует думать, что сухость всегда связана с недостатком влечения: часто даже при сильном влечении смазки по каким-то причинам недостаточно. Иногда женщине может не хватать прелюдии, иногда сухость — следствие гормонального дисбаланса и приема лекарств (антидепрессантов, препаратов, понижающих давление или седативных, антигистаминных, некоторых противозачаточных).
Для женщин в постменопаузе сухость даже при сохранном либидо — обычное дело, в этом случае надо использовать лубриканты.
Другая распространенная причина диспареунии — травма влагалища, причем необязательно недавняя. Операции, трудные роды и другие ситуации могут вызывать боль при половом акте даже спустя месяцы и годы. Иногда проникающий секс бывает болезненным для женщины из-за инфекции или воспаления половых органов. Реже встречается вагинизм — болезненные спазмы при открытии влагалища, имеющие психологические причины. Чтобы установить, почему секс доставляет дискомфорт, посетите гинеколога. Чаще всего причины боли устранимы. Стыдиться и стесняться нечего — ведь мы хотим жить полной жизнью.
9. Внематочная беременность
- Симптомы: задержка месячных, менее обильные менструации, при разрыве трубы — кровотечение, резкая боль внизу живота.
Внематочная беременность — состояние, при котором оплодотворенная яйцеклетка прикрепляется не в матке, а в трубе или яичнике. Такая беременность нежизнеспособна, более того — она смертельно опасна для женщины, так как по мере роста плода он разрывает трубу и вызывает сильное кровотечение и шок.
При задержке месячных, если существует хотя бы небольшая вероятность, что вы беременны, необходимо обязательно обратиться к гинекологу. И не только для того, чтобы убедиться, что беременность есть, но и чтобы точно определить, что она — не внематочная. Чем меньше срок, тем больше шансов провести щадящую лапароскопическую операцию, в ходе которой удаляется только неправильно прикрепившееся плодное яйцо. В случае же разрыва трубы удаляют не только плодное яйцо, но и саму маточную трубу, что снижает вероятность последующей беременности. Сейчас признано, что сохранение и пластика маточной трубы неэффективно при любом сроке, то есть при любом сроке делают тубэктомию.
10. Молочница
- Симптомы: густые творожистые выделения с неприятным кислым запахом, зуд и жжение во влагалище.
Переохлаждение, прием антибиотиков, гормональные изменения при беременности или в менопаузе часто приводят к активизации грибка рода Candida, который и вызывает симптомы молочницы. С ней знакомы почти все женщины, и в отличие от многих описанных выше состояний и заболеваний молочница не кажется чем-то страшным.
Тем не менее, молочница может причинить массу неудобств, а в некоторых случаях распространиться на кишечник, мочевой пузырь и почки. Поэтому если молочница беспокоит вас сильно и часто — обратитесь к гинекологу и полностью решите проблему!
Читайте также:
Объяснение причин и других цветов
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Выделения из влагалища — нормальная часть менструального цикла, их цвет и консистенция меняются в течение месяца. Однако некоторые типы выделений указывают на основное заболевание.
Многие женщины испытывают густые белые выделения перед месячными. Это считается здоровым, если выделения не бугристые или не сопровождаются сильным запахом.
Читайте дальше, чтобы узнать больше об изменениях выделений в течение менструального цикла и о том, почему белые выделения могут появляться перед менструацией.
Поделиться на Pinterest Использование противозачаточных таблеток может привести к увеличению белых выделений из влагалища.
Нормальные выделения из влагалища называются лейкореей. Он содержит жидкость и бактерии из клеток влагалища. У большинства женщин ежедневно выделяется чуть меньше чайной ложки или 4 миллилитров белых или прозрачных выделений.
Выделения перед менструацией имеют тенденцию быть мутными или белыми из-за повышенного содержания прогестерона, гормона, участвующего как в менструальном цикле, так и во время беременности.
В других фазах цикла, когда в организме повышен уровень эстрогена, выделения из влагалища имеют тенденцию быть прозрачными и водянистыми.
Выделения помогают смазывать и удалять бактерии из влагалища. Это также может быть удобным способом для женщин отслеживать свой менструальный цикл.
Следующие факторы могут вызвать белый разряд.
Нормальная репродуктивная функция
Белые выделения часто встречаются в начале и в конце менструации. Обычно он тонкий и эластичный, не должен сопровождаться зудом или запахом.
Гормональные противозачаточные
Использование этих типов противозачаточных средств, включая противозачаточные таблетки, может привести к увеличению количества выделений, поскольку это может повлиять на уровень гормонов. Увеличение обычно не является поводом для беспокойства, если нет других симптомов.
Грибковая инфекция
Также известная как кандидоз, дрожжевые инфекции являются частой жалобой среди женщин. Подсчитано, что почти 75 процентов женщин испытают хотя бы одну дрожжевую инфекцию в своей жизни.
Выделения, связанные с дрожжевой инфекцией, имеют тенденцию напоминать творог — они густые, белые и комковатые. Другие симптомы включают зуд и жжение во влагалище и вокруг него.
Бактериальный вагиноз
Около 30 процентов женщин детородного возраста страдают бактериальным вагинозом (БВ), инфекцией, вызванной дисбалансом бактерий во влагалище.
BV связан со спринцеванием и наличием более чем одного полового партнера. Выделения обычно серовато-белого цвета с рыбным запахом.
Инфекции, передаваемые половым путем
Некоторые инфекции, передаваемые половым путем (ИППП), вызывают изменения в выделениях из влагалища. Инфекции могут включать хламидиоз, гонорею и трихомониаз.
Выделения, вызванные хламидиозом или гонореей, могут быть ближе к желтым, чем к белым, хотя симптомы проявляются не у всех. Трихомониаз может вызывать рыбный запах, желто-зеленые выделения и зуд.
В некоторых случаях у беременной женщины могут наблюдаться учащение выделений непосредственно перед назначенным сроком.Это может быть одним из самых ранних признаков беременности.
Не всегда легко отличить этот тип разряда от нормального, но он может быть более толстым по текстуре.
Выделения из влагалища меняются на протяжении всего цикла. Обычно человек может видеть различия на каждой стадии, в том числе:
- При овуляции . Выделения обычно прозрачные, эластичные и водянистые. Тонкая консистенция помогает сперматозоидам попасть в яйцеклетку. Перед овуляцией выделений обычно больше, возможно, в 30 раз больше обычного.
- После овуляции . Более высокий уровень прогестерона приводит к тому, что выделения становятся белыми. Этот вид выделений может длиться до 14 дней. Она может быть густой и липкой, но ее будет меньше, чем было во время овуляции.
- Незадолго до периода . Выделения могут быть белыми с желтоватым оттенком.
- Сразу после периода . Могут быть коричневые выделения, состоящие из застарелой крови, покидающей влагалище. После этого 3-4 дня могут проходить без выделений.
Выделение не белого цвета может быть:
- Прозрачный . Ясные выделения обычно являются нормальным явлением. После упражнений или во время сексуального возбуждения выделения могут усиливаться. Овуляция или беременность также могут быть причиной выделений.
- Серый . Сероватые выделения указывают на БВ. Женщинам с серыми выделениями следует обратиться к врачу, так как может потребоваться лечение.
- Зеленый или желтый . Светло-желтые выделения не вызывают беспокойства, а темно-желтые или зеленые слизи могут указывать на инфекцию.Однако некоторые люди сообщают о желтых выделениях после того, как попробовали новую пищу или добавки.
- Розовый . Розовые выделения могут появиться в начале менструации или после полового акта. Женщинам с розовыми выделениями, не связанными с их менструацией, следует обратиться к врачу.
- Красный или коричневый . Эта окраска является нормальной непосредственно до или после менструации. Однако красные выделения в другое время цикла могут указывать на инфекцию.
Важно отметить, что гормональные изменения, которые могут быть вызваны контролем над рождаемостью или беременностью, могут вызвать светлые кровянистые выделения.
Выделения из влагалища имеют тенденцию менять цвет и консистенцию на протяжении менструального цикла. Выделения, появляющиеся перед менструацией, обычно белого цвета.
Однако, если выделения определенного типа сохраняются в течение месяца, рекомендуется обратиться к врачу.
Обратитесь к врачу при наличии любого из следующих симптомов:
- комковатые или пенистые выделения
- боль или жжение во влагалище или вокруг него
- сыпь
- покраснение
- язвы
- выделения с сильным или неприятным запахом
- опухоль
Нормальные выделения из влагалища не требуют лечения.Ненормальные выделения и выделения, сопровождающиеся болью или зудом, можно контролировать с помощью лекарств, домашних средств или их комбинации.
Лекарства
В случае заражения врач пропишет лекарство или порекомендует безрецептурный продукт.
Дрожжевые инфекции, например, лечат противогрибковыми препаратами, которые можно вводить во влагалище или принимать внутрь.
Антибиотики обычно назначают при БВ, хламидиозе, гонорее и трихомониазе.
Домашние средства
Поделиться на Pinterest Продукты, богатые пробиотиками, такие как кефир, могут быть рекомендованы для поддержания здоровой микрофлоры влагалища.
Следующие изменения образа жизни могут обеспечить здоровую среду влагалища:
- Соблюдайте правила гигиены . Держите внешнюю область гениталий чистой и сухой, чтобы избежать запаха из влагалища и бактерий.
- Носите нижнее белье из дышащего хлопка и избегайте колготок. . Плотная и синтетическая одежда может увеличить риск вагинальных инфекций.
- Используйте ежедневные прокладки для комфорта . В дни, когда выделения из влагалища обильные, например, во время овуляции, ежедневная прокладка может впитывать лишнюю влагу, что может вызвать дискомфорт или раздражение. Ряд ежедневных прокладок доступен для покупки в Интернете.
- Протрите спереди назад . После посещения туалета всегда протирайте его спереди назад, чтобы предотвратить распространение бактерий из заднего прохода во влагалище.
- Избегайте использования тампонов и спринцеваний . Оба могут привести к попаданию новых микробов во влагалище, что может увеличить риск заражения.
- Не используйте парфюмированные продукты вокруг или во влагалище . Не рекомендуется использовать ароматические салфетки, вагинальные дезодоранты или пенную ванну, так как они могут вызвать раздражение.
- Примите пробиотики . Некоторые исследования показывают, что добавки с пробиотиками могут способствовать здоровью микрофлоры влагалища. Некоторые штаммы пробиотиков продаются для здоровья женщин и доступны для покупки в Интернете. Также может помочь употребление в пищу продуктов, богатых пробиотиками, таких как натуральный йогурт и кефир.
- Используйте барьерные средства контрацепции .Использование презервативов может снизить риск заражения ИППП. В Интернете можно приобрести различные презервативы.
Белые выделения, особенно если они появляются перед менструацией, обычно являются нормальной частью менструального цикла.
Однако у большинства женщин в какой-то момент возникает вагинальная инфекция, поэтому обратите внимание на любые необычные изменения в выделениях. С большинством этих инфекций можно справиться, особенно при своевременном медицинском вмешательстве.
Множество домашних средств и изменений образа жизни могут предотвратить и вылечить вагинальные инфекции.
Прочтите статью на испанском языке.
Объяснение причин и других цветов
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Выделения из влагалища — нормальная часть менструального цикла, их цвет и консистенция меняются в течение месяца. Однако некоторые типы выделений указывают на основное заболевание.
Многие женщины испытывают густые белые выделения перед месячными.Это считается здоровым, если выделения не бугристые или не сопровождаются сильным запахом.
Читайте дальше, чтобы узнать больше об изменениях выделений в течение менструального цикла и о том, почему белые выделения могут появляться перед менструацией.
Поделиться на Pinterest Использование противозачаточных таблеток может привести к увеличению белых выделений из влагалища.
Нормальные выделения из влагалища называются лейкореей. Он содержит жидкость и бактерии из клеток влагалища. У большинства женщин ежедневно выделяется чуть меньше чайной ложки или 4 миллилитров белых или прозрачных выделений.
Выделения перед менструацией имеют тенденцию быть мутными или белыми из-за повышенного содержания прогестерона, гормона, участвующего как в менструальном цикле, так и во время беременности.
В других фазах цикла, когда в организме повышен уровень эстрогена, выделения из влагалища имеют тенденцию быть прозрачными и водянистыми.
Выделения помогают смазывать и удалять бактерии из влагалища. Это также может быть удобным способом для женщин отслеживать свой менструальный цикл.
Следующие факторы могут вызвать белый разряд.
Нормальная репродуктивная функция
Белые выделения часто встречаются в начале и в конце менструации. Обычно он тонкий и эластичный, не должен сопровождаться зудом или запахом.
Гормональные противозачаточные
Использование этих типов противозачаточных средств, включая противозачаточные таблетки, может привести к увеличению количества выделений, поскольку это может повлиять на уровень гормонов. Увеличение обычно не является поводом для беспокойства, если нет других симптомов.
Грибковая инфекция
Также известная как кандидоз, дрожжевые инфекции являются частой жалобой среди женщин.Подсчитано, что почти 75 процентов женщин испытают хотя бы одну дрожжевую инфекцию в своей жизни.
Выделения, связанные с дрожжевой инфекцией, имеют тенденцию напоминать творог — они густые, белые и комковатые. Другие симптомы включают зуд и жжение во влагалище и вокруг него.
Бактериальный вагиноз
Около 30 процентов женщин детородного возраста страдают бактериальным вагинозом (БВ), инфекцией, вызванной дисбалансом бактерий во влагалище.
BV связан со спринцеванием и наличием более чем одного полового партнера.Выделения обычно серовато-белого цвета с рыбным запахом.
Инфекции, передаваемые половым путем
Некоторые инфекции, передаваемые половым путем (ИППП), вызывают изменения в выделениях из влагалища. Инфекции могут включать хламидиоз, гонорею и трихомониаз.
Выделения, вызванные хламидиозом или гонореей, могут быть ближе к желтым, чем к белым, хотя симптомы проявляются не у всех. Трихомониаз может вызывать рыбный запах, желто-зеленые выделения и зуд.
В некоторых случаях у беременной женщины могут наблюдаться учащение выделений непосредственно перед назначенным сроком.Это может быть одним из самых ранних признаков беременности.
Не всегда легко отличить этот тип разряда от нормального, но он может быть более толстым по текстуре.
Выделения из влагалища меняются на протяжении всего цикла. Обычно человек может видеть различия на каждой стадии, в том числе:
- При овуляции . Выделения обычно прозрачные, эластичные и водянистые. Тонкая консистенция помогает сперматозоидам попасть в яйцеклетку. Перед овуляцией выделений обычно больше, возможно, в 30 раз больше обычного.
- После овуляции . Более высокий уровень прогестерона приводит к тому, что выделения становятся белыми. Этот вид выделений может длиться до 14 дней. Она может быть густой и липкой, но ее будет меньше, чем было во время овуляции.
- Незадолго до периода . Выделения могут быть белыми с желтоватым оттенком.
- Сразу после периода . Могут быть коричневые выделения, состоящие из застарелой крови, покидающей влагалище. После этого 3-4 дня могут проходить без выделений.
Выделение не белого цвета может быть:
- Прозрачный . Ясные выделения обычно являются нормальным явлением. После упражнений или во время сексуального возбуждения выделения могут усиливаться. Овуляция или беременность также могут быть причиной выделений.
- Серый . Сероватые выделения указывают на БВ. Женщинам с серыми выделениями следует обратиться к врачу, так как может потребоваться лечение.
- Зеленый или желтый . Светло-желтые выделения не вызывают беспокойства, а темно-желтые или зеленые слизи могут указывать на инфекцию.Однако некоторые люди сообщают о желтых выделениях после того, как попробовали новую пищу или добавки.
- Розовый . Розовые выделения могут появиться в начале менструации или после полового акта. Женщинам с розовыми выделениями, не связанными с их менструацией, следует обратиться к врачу.
- Красный или коричневый . Эта окраска является нормальной непосредственно до или после менструации. Однако красные выделения в другое время цикла могут указывать на инфекцию.
Важно отметить, что гормональные изменения, которые могут быть вызваны контролем над рождаемостью или беременностью, могут вызвать светлые кровянистые выделения.
Выделения из влагалища имеют тенденцию менять цвет и консистенцию на протяжении менструального цикла. Выделения, появляющиеся перед менструацией, обычно белого цвета.
Однако, если выделения определенного типа сохраняются в течение месяца, рекомендуется обратиться к врачу.
Обратитесь к врачу при наличии любого из следующих симптомов:
- комковатые или пенистые выделения
- боль или жжение во влагалище или вокруг него
- сыпь
- покраснение
- язвы
- выделения с сильным или неприятным запахом
- опухоль
Нормальные выделения из влагалища не требуют лечения.Ненормальные выделения и выделения, сопровождающиеся болью или зудом, можно контролировать с помощью лекарств, домашних средств или их комбинации.
Лекарства
В случае заражения врач пропишет лекарство или порекомендует безрецептурный продукт.
Дрожжевые инфекции, например, лечат противогрибковыми препаратами, которые можно вводить во влагалище или принимать внутрь.
Антибиотики обычно назначают при БВ, хламидиозе, гонорее и трихомониазе.
Домашние средства
Поделиться на Pinterest Продукты, богатые пробиотиками, такие как кефир, могут быть рекомендованы для поддержания здоровой микрофлоры влагалища.
Следующие изменения образа жизни могут обеспечить здоровую среду влагалища:
- Соблюдайте правила гигиены . Держите внешнюю область гениталий чистой и сухой, чтобы избежать запаха из влагалища и бактерий.
- Носите нижнее белье из дышащего хлопка и избегайте колготок. . Плотная и синтетическая одежда может увеличить риск вагинальных инфекций.
- Используйте ежедневные прокладки для комфорта . В дни, когда выделения из влагалища обильные, например, во время овуляции, ежедневная прокладка может впитывать лишнюю влагу, что может вызвать дискомфорт или раздражение. Ряд ежедневных прокладок доступен для покупки в Интернете.
- Протрите спереди назад . После посещения туалета всегда протирайте его спереди назад, чтобы предотвратить распространение бактерий из заднего прохода во влагалище.
- Избегайте использования тампонов и спринцеваний . Оба могут привести к попаданию новых микробов во влагалище, что может увеличить риск заражения.
- Не используйте парфюмированные продукты вокруг или во влагалище . Не рекомендуется использовать ароматические салфетки, вагинальные дезодоранты или пенную ванну, так как они могут вызвать раздражение.
- Примите пробиотики . Некоторые исследования показывают, что добавки с пробиотиками могут способствовать здоровью микрофлоры влагалища. Некоторые штаммы пробиотиков продаются для здоровья женщин и доступны для покупки в Интернете. Также может помочь употребление в пищу продуктов, богатых пробиотиками, таких как натуральный йогурт и кефир.
- Используйте барьерные средства контрацепции .Использование презервативов может снизить риск заражения ИППП. В Интернете можно приобрести различные презервативы.
Белые выделения, особенно если они появляются перед менструацией, обычно являются нормальной частью менструального цикла.
Однако у большинства женщин в какой-то момент возникает вагинальная инфекция, поэтому обратите внимание на любые необычные изменения в выделениях. С большинством этих инфекций можно справиться, особенно при своевременном медицинском вмешательстве.
Множество домашних средств и изменений образа жизни могут предотвратить и вылечить вагинальные инфекции.
Прочтите статью на испанском языке.
Объяснение причин и других цветов
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Выделения из влагалища — нормальная часть менструального цикла, их цвет и консистенция меняются в течение месяца. Однако некоторые типы выделений указывают на основное заболевание.
Многие женщины испытывают густые белые выделения перед месячными.Это считается здоровым, если выделения не бугристые или не сопровождаются сильным запахом.
Читайте дальше, чтобы узнать больше об изменениях выделений в течение менструального цикла и о том, почему белые выделения могут появляться перед менструацией.
Поделиться на Pinterest Использование противозачаточных таблеток может привести к увеличению белых выделений из влагалища.
Нормальные выделения из влагалища называются лейкореей. Он содержит жидкость и бактерии из клеток влагалища. У большинства женщин ежедневно выделяется чуть меньше чайной ложки или 4 миллилитров белых или прозрачных выделений.
Выделения перед менструацией имеют тенденцию быть мутными или белыми из-за повышенного содержания прогестерона, гормона, участвующего как в менструальном цикле, так и во время беременности.
В других фазах цикла, когда в организме повышен уровень эстрогена, выделения из влагалища имеют тенденцию быть прозрачными и водянистыми.
Выделения помогают смазывать и удалять бактерии из влагалища. Это также может быть удобным способом для женщин отслеживать свой менструальный цикл.
Следующие факторы могут вызвать белый разряд.
Нормальная репродуктивная функция
Белые выделения часто встречаются в начале и в конце менструации. Обычно он тонкий и эластичный, не должен сопровождаться зудом или запахом.
Гормональные противозачаточные
Использование этих типов противозачаточных средств, включая противозачаточные таблетки, может привести к увеличению количества выделений, поскольку это может повлиять на уровень гормонов. Увеличение обычно не является поводом для беспокойства, если нет других симптомов.
Грибковая инфекция
Также известная как кандидоз, дрожжевые инфекции являются частой жалобой среди женщин.Подсчитано, что почти 75 процентов женщин испытают хотя бы одну дрожжевую инфекцию в своей жизни.
Выделения, связанные с дрожжевой инфекцией, имеют тенденцию напоминать творог — они густые, белые и комковатые. Другие симптомы включают зуд и жжение во влагалище и вокруг него.
Бактериальный вагиноз
Около 30 процентов женщин детородного возраста страдают бактериальным вагинозом (БВ), инфекцией, вызванной дисбалансом бактерий во влагалище.
BV связан со спринцеванием и наличием более чем одного полового партнера.Выделения обычно серовато-белого цвета с рыбным запахом.
Инфекции, передаваемые половым путем
Некоторые инфекции, передаваемые половым путем (ИППП), вызывают изменения в выделениях из влагалища. Инфекции могут включать хламидиоз, гонорею и трихомониаз.
Выделения, вызванные хламидиозом или гонореей, могут быть ближе к желтым, чем к белым, хотя симптомы проявляются не у всех. Трихомониаз может вызывать рыбный запах, желто-зеленые выделения и зуд.
В некоторых случаях у беременной женщины могут наблюдаться учащение выделений непосредственно перед назначенным сроком.Это может быть одним из самых ранних признаков беременности.
Не всегда легко отличить этот тип разряда от нормального, но он может быть более толстым по текстуре.
Выделения из влагалища меняются на протяжении всего цикла. Обычно человек может видеть различия на каждой стадии, в том числе:
- При овуляции . Выделения обычно прозрачные, эластичные и водянистые. Тонкая консистенция помогает сперматозоидам попасть в яйцеклетку. Перед овуляцией выделений обычно больше, возможно, в 30 раз больше обычного.
- После овуляции . Более высокий уровень прогестерона приводит к тому, что выделения становятся белыми. Этот вид выделений может длиться до 14 дней. Она может быть густой и липкой, но ее будет меньше, чем было во время овуляции.
- Незадолго до периода . Выделения могут быть белыми с желтоватым оттенком.
- Сразу после периода . Могут быть коричневые выделения, состоящие из застарелой крови, покидающей влагалище. После этого 3-4 дня могут проходить без выделений.
Выделение не белого цвета может быть:
- Прозрачный . Ясные выделения обычно являются нормальным явлением. После упражнений или во время сексуального возбуждения выделения могут усиливаться. Овуляция или беременность также могут быть причиной выделений.
- Серый . Сероватые выделения указывают на БВ. Женщинам с серыми выделениями следует обратиться к врачу, так как может потребоваться лечение.
- Зеленый или желтый . Светло-желтые выделения не вызывают беспокойства, а темно-желтые или зеленые слизи могут указывать на инфекцию.Однако некоторые люди сообщают о желтых выделениях после того, как попробовали новую пищу или добавки.
- Розовый . Розовые выделения могут появиться в начале менструации или после полового акта. Женщинам с розовыми выделениями, не связанными с их менструацией, следует обратиться к врачу.
- Красный или коричневый . Эта окраска является нормальной непосредственно до или после менструации. Однако красные выделения в другое время цикла могут указывать на инфекцию.
Важно отметить, что гормональные изменения, которые могут быть вызваны контролем над рождаемостью или беременностью, могут вызвать светлые кровянистые выделения.
Выделения из влагалища имеют тенденцию менять цвет и консистенцию на протяжении менструального цикла. Выделения, появляющиеся перед менструацией, обычно белого цвета.
Однако, если выделения определенного типа сохраняются в течение месяца, рекомендуется обратиться к врачу.
Обратитесь к врачу при наличии любого из следующих симптомов:
- комковатые или пенистые выделения
- боль или жжение во влагалище или вокруг него
- сыпь
- покраснение
- язвы
- выделения с сильным или неприятным запахом
- опухоль
Нормальные выделения из влагалища не требуют лечения.Ненормальные выделения и выделения, сопровождающиеся болью или зудом, можно контролировать с помощью лекарств, домашних средств или их комбинации.
Лекарства
В случае заражения врач пропишет лекарство или порекомендует безрецептурный продукт.
Дрожжевые инфекции, например, лечат противогрибковыми препаратами, которые можно вводить во влагалище или принимать внутрь.
Антибиотики обычно назначают при БВ, хламидиозе, гонорее и трихомониазе.
Домашние средства
Поделиться на Pinterest Продукты, богатые пробиотиками, такие как кефир, могут быть рекомендованы для поддержания здоровой микрофлоры влагалища.
Следующие изменения образа жизни могут обеспечить здоровую среду влагалища:
- Соблюдайте правила гигиены . Держите внешнюю область гениталий чистой и сухой, чтобы избежать запаха из влагалища и бактерий.
- Носите нижнее белье из дышащего хлопка и избегайте колготок. . Плотная и синтетическая одежда может увеличить риск вагинальных инфекций.
- Используйте ежедневные прокладки для комфорта . В дни, когда выделения из влагалища обильные, например, во время овуляции, ежедневная прокладка может впитывать лишнюю влагу, что может вызвать дискомфорт или раздражение. Ряд ежедневных прокладок доступен для покупки в Интернете.
- Протрите спереди назад . После посещения туалета всегда протирайте его спереди назад, чтобы предотвратить распространение бактерий из заднего прохода во влагалище.
- Избегайте использования тампонов и спринцеваний . Оба могут привести к попаданию новых микробов во влагалище, что может увеличить риск заражения.
- Не используйте парфюмированные продукты вокруг или во влагалище . Не рекомендуется использовать ароматические салфетки, вагинальные дезодоранты или пенную ванну, так как они могут вызвать раздражение.
- Примите пробиотики . Некоторые исследования показывают, что добавки с пробиотиками могут способствовать здоровью микрофлоры влагалища. Некоторые штаммы пробиотиков продаются для здоровья женщин и доступны для покупки в Интернете. Также может помочь употребление в пищу продуктов, богатых пробиотиками, таких как натуральный йогурт и кефир.
- Используйте барьерные средства контрацепции .Использование презервативов может снизить риск заражения ИППП. В Интернете можно приобрести различные презервативы.
Белые выделения, особенно если они появляются перед менструацией, обычно являются нормальной частью менструального цикла.
Однако у большинства женщин в какой-то момент возникает вагинальная инфекция, поэтому обратите внимание на любые необычные изменения в выделениях. С большинством этих инфекций можно справиться, особенно при своевременном медицинском вмешательстве.
Множество домашних средств и изменений образа жизни могут предотвратить и вылечить вагинальные инфекции.
Прочтите статью на испанском языке.
Причины и когда обратиться к врачу
Часто возникает вопрос, является ли цвет или консистенция выделений из влагалища нормальными или их необходимо проверить. Выделения из влагалища могут быть разных цветов, и некоторые из них указывают на здоровое тело.
В этой статье мы представляем цветовую кодировку выделений из влагалища. Узнайте, что означают цвета и когда обратиться к врачу.
Выделения из влагалища — это жидкость, выделяемая крошечными железами влагалища и шейки матки.Эта жидкость вытекает из влагалища каждый день, чтобы удалить старые клетки и мусор, сохраняя влагалище и репродуктивные пути чистыми и здоровыми.
Количество выделений из влагалища может значительно варьироваться от человека к человеку. Цвет, консистенция и количество также могут меняться день ото дня, в зависимости от того, на каком этапе менструального цикла находится человек:
- Дни 1–5 . В начале цикла выделения обычно красные или кровянистые, так как тело теряет слизистую оболочку матки.
- 6–14 дней .По прошествии определенного периода человек может заметить меньше выделений из влагалища, чем обычно. Когда яйцеклетка начинает развиваться и созревать, слизь шейки матки становится мутной, белой или желтой. Может казаться липким.
- Дни 14–25 . За несколько дней до овуляции слизь будет жидкой и скользкой, похожей на консистенцию яичного белка. После овуляции слизь снова станет мутной, белой или желтой и, возможно, липкой или липкой.
- 25–28 дней . Слизь шейки матки станет светлее, и человек будет ее меньше видеть, прежде чем начнутся новые месячные.
Оттенок красного может варьироваться от яркого до темного цвета ржавчины. Красные выделения чаще всего возникают в результате менструального кровотечения.
Менструальное кровотечение случается в среднем каждые 28 дней, хотя в норме от 21 до 35 дней. Период обычно длится 3-5 дней.
Каждому, у кого наблюдается кровотечение между менструациями, следует обратиться к врачу. Хотя существует множество доброкачественных причин межменструального кровотечения, иногда оно может сигнализировать о серьезном заболевании.
Любой, кто пережил менопаузу и не имел менструации в течение как минимум 1 года, должен обратиться к врачу, если у него возникло вагинальное кровотечение. Иногда это может быть признаком рака эндометрия.
Оттенок белого может быть кремовым или светло-желтым. Если у человека нет других симптомов, белые выделения, скорее всего, являются признаком здоровой смазки.
Однако, если белые выделения имеют консистенцию как творог или сопровождаются сильным запахом, это может указывать на инфекцию.Человек должен обратиться к врачу.
Белые густые выделения с сильным запахом обычно связаны с дрожжевой инфекцией, которая также может вызывать зуд или раздражение.
Если разряд имеет очень легкий желтый оттенок, это может не указывать на проблему. Это особенно вероятно, если оттенок совпадает только с изменением диеты или пищевых добавок.
Выделения более темного оттенка желтого, желтовато-зеленого или зеленого обычно сигнализируют о бактериальной инфекции или инфекции, передаваемой половым путем.Немедленно обратитесь к врачу, если выделения из влагалища густые, комковатые или имеют неприятный запах.
Выделения могут быть светлыми или более глубокими розовыми. Обычно в нем немного крови.
Розовые выделения чаще всего возникают при кровянистых выделениях перед менструацией. Однако это также может быть признаком имплантационного кровотечения на ранних сроках беременности.
У некоторых людей после овуляции появляются небольшие кровянистые выделения, которые также могут вызывать розовые выделения.
Выделения могут быть розовыми после полового акта, если секс вызвал небольшие разрывы или раздражение влагалища или шейки матки.
Самые обычные выделения из влагалища прозрачные или беловатые. Он может быть скользким или иметь консистенцию яичного белка.
Человек, вероятно, испытает более прозрачные, скользкие выделения непосредственно перед овуляцией, во время сексуального возбуждения и во время беременности.
Серые выделения из влагалища вредны для здоровья и могут быть симптомом распространенной бактериальной инфекции, называемой бактериальным вагинозом (БВ).
BV обычно вызывает и другие вагинальные симптомы, в том числе:
- зуд
- раздражение
- сильный запах
- покраснение вокруг вульвы или влагалищного отверстия
Любому человеку с серыми выделениями следует немедленно обратиться к врачу.После постановки диагноза врач обычно назначает антибиотики для лечения БВ.
Обратитесь к врачу, если выделения из влагалища имеют необычный запах или внешний вид. Человеку также следует обратиться за медицинской помощью, если у него наблюдаются такие вагинальные симптомы, как:
- зуд
- боль или дискомфорт
- пенистые или творожные выделения
- кровотечения между менструациями или после менопаузы
- регулярные кровянистые выделения после секса
- серые, зеленые или желтые выделения
- сильный запах
- жжение при мочеиспускании
Врач проведет гинекологический осмотр.Им также может потребоваться взять образец выписки для тестирования.
Ниже приводится сводка причин каждого цвета выделений из влагалища:
| Красный |
| |
| ||
| Белый |
| |
| желто-зеленая инфекция | желто-зеленая инфекция | , например, трихомониаз |
| Ясный |
| |
| серый |
У большинства людей гормональные инфекции nces ответственны за необычные изменения влагалищных выделений.Могут потребоваться лекарства.
Человек должен обратиться к врачу, если он замечает нерегулярные изменения влагалищных выделений или другие симптомы, которые могут указывать на проблему репродуктивного здоровья.
Белые выделения до менструации: 5 основных причин и что делать
Перед месячными вы можете заметить, что у вас появляются белые выделения, густые и без запаха. Это нормально и происходит из-за обычных гормональных изменений, вызванных менструальным циклом. Эти выделения помогают поддерживать смазку тканей, а также показывают, на какой стадии менструального цикла вы находитесь.Поэтому это актуально, если вы хотите забеременеть.
Однако, если у вас появляются другие симптомы с белыми выделениями, такие как неприятный запах, дискомфорт, зуд или ощущение жжения, мы рекомендуем вам обратиться к гинекологу, чтобы можно было пройти обследование для определения причины этих изменений, поскольку быть грибком или бактериями, которые потребуют специального лечения.
1. Менструальный цикл
Белые выделения являются нормальным явлением в менструальном цикле женщины и возникают из-за гормональных изменений, которые происходят из-за увеличения выработки прогестерона желтым телом, которое в основном состоит из лейкоцитов.По мере увеличения количества прогестерона в крови выделяются белые выделения.
Что делать: Поскольку это нормально и не связано с какими-либо признаками или симптомами, оно не требует лечения. Однако, если вы хотите забеременеть, полезно обратить внимание на текстуру выделений и слизистую шейки матки, чтобы узнать, не приближается ли у вас овуляция. Это известно как метод овуляции Биллингса.
2. Бактериальный вагиноз
Бактериальный вагиноз возникает в результате изменения нормального баланса влагалищной флоры с распространением бактерий, которые естественным образом присутствуют в этой области, в другие области и появлением признаков и симптомов.Основными бактериями, вызывающими вагиноз, являются Gardnerella vaginalis, которые могут вызывать зуд и жжение в области гениталий, а также выделения с неприятным запахом.
Что делать: Лечение бактериального вагиноза обычно проводится с помощью антибиотиков, таких как метронидазол, которые следует использовать в соответствии с инструкциями вашего гинеколога. Важно выявлять бактериальный вагиноз и лечить его под наблюдением врача, чтобы избежать размножения бактерий и возникновения осложнений, таких как воспалительные заболевания органов малого таза.
3. Кандидоз
Кандидоз — это инфекция, вызываемая грибками, которые естественным образом присутствуют в области половых органов женщины. Обычно это связано с развитием грибов из рода Candida, особенно из вида Candida albicans. Когда это происходит, белые выделения обычно проявляются и другими симптомами, такими как зуд, жжение и покраснение в области гениталий.
Что делать: Чтобы избавиться от избытка грибков и облегчить симптомы, ваш гинеколог может порекомендовать использовать противогрибковые препараты, такие как флуконазол и миконазол, которые можно принимать в форме таблеток, лосьонов или вагинальные кремы.Их необходимо использовать в соответствии с медицинскими инструкциями.
4. Кольпит
Белые выделения перед менструацией также могут быть признаком кольпита, воспаления влагалища и шейки матки, вызванного бактериями, грибами и простейшими. Помимо выделений, вы можете заметить неприятный запах, усиливающийся после полового акта, припухлость в области половых органов, а также небольшие белые или красные пятна на слизистой оболочке влагалища и шейке матки, которые выявляются после осмотра гинекологом.
Что делать: Важно пойти к гинекологу для проверки, диагностики и лечения. Обычно лечение проводится с помощью противомикробных препаратов в виде кремов, лосьонов или таблеток.
5. Беременность
В некоторых случаях белые выделения перед менструацией также могут указывать на беременность. В этом случае разряд более густой, чем обычно.
Что делать: Важно обращать внимание на другие признаки и симптомы беременности, такие как головокружение, головные боли, задержка менструации и судороги.Если у вас есть эти симптомы, мы рекомендуем сделать тест на беременность и посетить гинеколога, который подтвердит беременность.
Желтые выделения перед менструацией: причины, профилактика и многое другое
Как и в случае с прозрачными или белыми выделениями, текстура и запах желтых выделений могут меняться в зависимости от дня или недели вашего цикла. Давайте разберемся.
1. Ваши месячные вот-вот начнутся
Обратите внимание на: Бледно-желтая жидкость
Очень часто возникают водянистые желтые выделения прямо перед началом красного прилива.Желтый оттенок возникает из-за крошечной капли крови, смешанной с молочной слизью.
Если ваш ежемесячный посетитель должен прибыть в любой день, вам не о чем беспокоиться, если только бледно-желтый ил не сочетается с неприятным запахом или странной текстурой.
2. У вас есть более короткие, чем обычно, циклы
Обратите внимание на: Темно-желтые или коричневато-желтые выделения
Если у вас короткий цикл или необычно рассчитанный по времени поток, вы можете увидеть коричневато-желтые выделения незадолго до период или в самом конце вашего потока.Коричневый оттенок происходит от менструальной крови.
Иногда гормональные изменения во время менопаузы также вызывают коричневато-желтые выделения во время цикла.
3. У вас инфекция.
Обратите внимание на: Желтая дрянь с неприятным запахом
Здоровые вагинальные жидкости на самом деле не имеют особого запаха. Конечно, иногда ваши кусочки потеют или источают запах вчерашней чесночной закуски, но это запах, который вы можете проследить в повседневной деятельности.
Если из вашего влагалища сочится что-то вонючее, вы, вероятно, заразились.
4. Это может быть трихомониаз
Обратите внимание на: Пенистая желтовато-зеленая жидкость с резким запахом
Кстати об инфекциях, вы слышали о трихомониазе? Это может показаться пугающим, но на самом деле это «самый распространенный излечимый ЗППП», согласно CDC.
Трих может протекать без симптомов, но это заболевание может вызывать неприятные запахи желтоватого цвета, жжение при моче, зуд или боль во время секса.
5.Возможно хламидиоз или гонорея?
Наблюдайте за: Выделения, похожие на желтый гной
Гонорея или хламидиоз можно заболеть вообще без каких-либо симптомов. Но когда эти ИППП и заявляют о себе, это часто бывает гноем из влагалища.
6. Возможно, это воспалительное заболевание органов малого таза (ВЗОМТ)
Обратите внимание на: Вонючие желтые или зеленоватые выделения
Если не контролировать гонорею или хламидиоз, это может привести к ВЗОМТ.Это заболевание может нанести серьезный ущерб вашей репродуктивной системе — матке, яичникам и фаллопиевым трубам — поэтому обязательно обратитесь к врачу, если вы думаете, что он у вас есть.
PID имеет несколько симптомов помимо вонючих желтых или зеленых выделений:
- боль во время секса
- тошнота
- лихорадка
- кровянистые выделения на протяжении всего цикла
- нерегулярные периоды
- тупая боль в животе
7. Может ли это быть БВ (бактериальный вагиноз)?
Следите за: Выделения серого или желтого оттенка с запахом рыбы
В большинстве месяцев ваши биты поддерживают тонкий баланс бактерий и гормонов.Когда этот баланс нарушается из-за спринцевания, половых партнеров или даже беременности, у вас может возникнуть БВ.
Симптомы BV:
- вагинальный зуд или жжение
- жидкие серые, белые или желтые выделения
- боль при мочеиспускании
- спазмы, похожие на менструацию
- сильный рыбный запах
Поскольку BV увеличивает ваши шансы Получая ИППП, лучше позаботиться о стат.
8. У вас может быть цервицит
Обратите внимание на: Вонючий гнойный ил различных оттенков желтого, зеленого или коричневого цветов
Цервицит вызывает воспаление и опухание шейки матки в результате:
- избыточного бактериального роста
- и ИППП
- аллергическая реакция (например, на латексные презервативы)
Цервицит можно не подозревать.При развитии симптомов они включают:
- обильные выделения с неприятным запахом
- цветные выделения — коричневые, зеленые или желтые
- частые позывы в туалет
- болезненное мочеиспускание
- боль во время секса
- кровянистые выделения после секса
9. Может быть, вы что-то съели
Время от времени вонючие выделения — это просто случайность. Новый витамин, добавка или даже еда могут временно изменить цвет выделений из влагалища.
Помните, что намного более , что глубокие или ярко-желтые выделения указывают на инфекцию или другую проблему со здоровьем.Если через несколько дней от вагины пахнет, сочится или по-прежнему остаются желтые выделения, пора обратиться к врачу.
Это нормально? Это признак беременности?
Выделения из влагалища, также называемые цервикальной слизью, бывают разных форм и поражают всех женщин. Фактически, выделения из влагалища существуют в первую очередь для поддержания чистоты влагалища и защиты его от инфекции. Тем не менее, когда цвет, количество или последовательность ваших выделений меняются в преддверии менструации, это может немного сбить вас с толку.
Мы собираемся познакомить вас со всем, что вам нужно знать о выделениях перед менструацией, включая наиболее распространенные типы выделений, которые могут появиться до менструации, как узнать, нормальные ли у вас выделения, плюс, есть ли у вас выделения признак беременности.
См. Также: Коричневые выделения: что это значит?
Выделения до менструации: что это значит?
Выделения из влагалища меняются в зависимости от того, на каком этапе менструального цикла вы находитесь [2].Так что, если вы заметили небольшое изменение в своих выделениях до начала менструации, не беспокойтесь.
Это два наиболее распространенных типа выделений, которые могут появиться перед менструацией [3]:
Белый разряд
Если у вас густые белые выделения, это обычно признак того, что у вас скоро овуляция. Эти особые выделения известны тем, что способствуют процессу оплодотворения из-за их идеальной консистенции, которая позволяет сперматозоидам проникать в шейку матки [4].
Более того, многие женщины могут не осознавать влияние гормональных противозачаточных средств на их выделения. Все верно — гормональные изменения, содержащиеся в противозачаточных таблетках, могут иногда приводить к сгущению цервикальной жидкости и вызывать беловатые выделения у женщин в течение месяца.
Являются ли белые выделения признаком наступления менструации или беременности?
Для женщин нормально испытывать различные типы и изменения в выделениях из влагалища, особенно в преддверии менструации.
Согласно данным Harvard Health, белые выделения, которые могут заметить некоторые женщины, известны как лейкорея и могут быть вызваны рядом факторов, в том числе:
- Наступающий период
- Контроль рождаемости
- Беременность
- Инфекции, передающиеся половым путем (ИППП)
- Бактериальный вагиноз
- Грибковая инфекция
За сколько дней до менструации начнутся белые выделения?
Во время фолликулярной фазы — времени между первым днем менструации и овуляцией могут наблюдаться белые или кремовые выделения.По данным клиники Майо, выделения из влагалища во время типичного менструального цикла имеют тенденцию выглядеть примерно так:
- Нет заметных дней разгрузки после окончания периода
- Облачная разгрузка через три-пять дней после
- Чистые и влажные выбросы на ближайшие три-четыре дня
- Выделения не выявляются в течение 11-14 дней до следующей менструации
Важно помнить, что менструальный цикл не у всех одинаков, а это значит, что не у всех будут одинаковые типы и формы выделений! Если вы беспокоитесь о своем, важно обратиться к врачу, чтобы узнать больше.
См. Также: Зеленые выделения из влагалища: что это такое и что вызывает симптомы?
Сливочные выделения
Некоторые называют эти сливочные и прозрачные выделения «выделениями при овуляции», поскольку они возникают непосредственно перед овуляцией. В некоторых случаях эти выделения появятся прямо перед менструацией; оба случая совершенно обычны [5].
См. Также: Желтые выделения из влагалища: стоит ли беспокоиться?
Как узнать, нормальные ли у меня выделения?
Хотя выделения из влагалища, несомненно, являются естественным явлением, к сожалению, о них не часто говорят, что может вызвать у женщин ряд вопросов.Это включает в себя то, как узнать, нормальные ли выделения у них.
По данным NHS, вам не о чем беспокоиться, если [6]:
- Не имеет резкого или неприятного запаха
- Прозрачный или белый
- Толстый и липкий
- Консистенция скользкая и влажная
Признаки «ненормальности» выделений
Если ваши выделения не подпадают ни под одну из вышеперечисленных категорий и вы заметили изменение запаха, цвета или текстуры, это может быть признаком инфекции.
Определенные вагинальные инфекции и ИППП могут вызывать изменение выделений и могут быть связаны с выделениями с неприятным запахом и рядом других изменений, в том числе:
- Бактериальный вагиноз
- Трихомониаз
- Гонорея или хламидиоз
- Воспалительные заболевания органов малого таза (ВЗОМТ)
- Вирус папиломы человека (ВПЧ)
- Дрожжевые инфекции
Если вы обеспокоены, то при выделениях важно посетить врача [7]:
- Изменение цвета, запаха или текстуры
- Увеличение количества
- Жжение или зуд
См. Также: ИППП, вызывающие выделения: что означают выделения?
Белые выделения — признак наступления менструации или беременности?
Для женщин нормально испытывать различные типы и изменения в выделениях из влагалища, особенно в преддверии менструации.По данным Harvard Health, белые выделения, которые могут заметить некоторые женщины, известны как лейкорея и могут быть вызваны рядом факторов, в том числе:
- Наступающий период
- Контроль рождаемости
- Беременность
- Инфекции, передающиеся половым путем (ИППП)
- Бактериальный вагиноз
- Грибковая инфекция
Как выглядят выделения перед месячными у беременных?
Хотя выделения из влагалища не являются явным признаком беременности, для некоторых женщин обычно появляются липкие белые выделения в первые несколько недель беременности или в первом триместре.
Считается, что почти все женщины испытывают выделения из влагалища во время беременности, и они играют довольно важную роль в предотвращении проникновения инфекций в матку. Эти выделения обычно липкие, белого или бледно-желтого цвета.
Ненормальные выделения могут произойти в результате ИППП, но это не всегда так. Если вы заметили изменения в выделениях из влагалища, которые вас беспокоят — обязательно посетите врача.
Если вы чувствуете, что изменения в ваших выделениях являются результатом заражения ИППП, вам следует посетить местного врача или пройти тест на ИППП, не выходя из дома, чтобы сохранять спокойствие.
LetsGetChecked предлагает тесты на ИППП, которые позволяют проверять наличие наиболее распространенных инфекций дома. Онлайн-результаты будут доступны в течение 2-5 дней, и наша специализированная клиническая группа будет готова помочь на каждом этапе.
Вам следует подумать о прохождении теста , если:
- Вам также следует подумать о том, чтобы пройти тестирование, если:
- Вы становитесь сексуально активными
- У вас был незащищенный секс
- Вы испытываете симптомы инфекции, передающейся половым путем
- Вы вступаете в новые сексуальные отношения
- Вы получили уведомление от предыдущего партнера о том, что он заражен
Список литературы
- NHS.
