Норма прибавки веса к 30 неделе беременности: Поликлиника №1 | Страница не найдена
Нормы прибавки веса по неделям беременности — 7 ответов на Babyblog
Неделя беременности | ИМТ<19,8 | 19,8<ИМТ<26,0 | ИМТ > 26 |
2 | 0,5 | 0,5 | 0,5 |
4 | 0,9 | 0,7 | 0,5 |
6 | 1,4 | 1 | 0,6 |
8 | 1,6 | 1,2 | 0,7 |
10 | 1,8 | 1,3 | 0,8 |
12 | 2 | 1,5 | 0,9 |
14 | 2,7 | 1,9 | 1 |
16 | 3,2 | 2,3 | 1,4 |
18 | 4,5 | 3,6 | 2,3 |
20 | 5,4 | 4,8 | 2,9 |
22 | 6,8 | 5,7 | 3,4 |
24 | 7,7 | 6,4 | 3,9 |
26 | 8,6 | 7,7 | 5 |
28 | 9,8 | 8,2 | 5,4 |
30 | 10,2 | 9,1 | 5,9 |
32 | 11,3 | 10 | 6,4 |
34 | 12,5 | 10,9 | 7,3 |
36 | 13,6 | 11,8 | 7,9 |
38 | 14,5 | 12,7 | 8,6 |
40 | 15,2 | 13,6 | 9,1 |
Индекс массы тела (ИМТ) = вес (кг) / (рост (м))2
ИМТ < 19,8 — женщины худощавого телосложения.
19,8 < ИМТ < 26,0- женщины среднего телосложения.
ИМТ > 26 — женщины крупного телосложения.
Прирост веса у разных женщин во время беременности может существенно различаться. Предел колебаний — от некоторой потери веса до его общего увеличения на 20 кг или даже больше.
В обоих крайних случаях возможны осложнения. По этой причине трудно рекомендовать «идеальный» вес во время беременности. В большинстве случаев темпы увеличения веса зависят от того, каким был ваш вес до беременности. Многие специалисты рекомендуют, чтобы прирост веса составлял 300 г в неделю в течение первых 20 недель и 450 г в неделю с 20-й по 40-ю неделю беременности. Другие предпочитают выделять три подгруппы беременных: с пониженным, нормальным и повышенным весом — и соответственно рекомендуют им различные значения прироста веса.
С пониженным весом — прирост веса от 12,7 до 18,1 кг
С нормальным весом — прирост веса от 11,3 до 15,9 кг
С повышенным весом — прирост веса от 6,8 до 11,3 кг
Если у вас возникли какие-либо вопросы относительно набора веса во время беременности, проконсультируйтесь со своим врачом. Он подскажет, каким должен быть прирост веса во время беременности именно у вас. Садиться на диету во время беременности — не очень удачная идея, но это не значит, что нужно перестать следить за своим питанием. Наоборот! Ваш малыш должен получать достаточное количество питательных веществ из продуктов вашего рациона. Нужно научиться делать выбор между пищей для самой себя и пищей для вашего растущего малыша.
Он подскажет, каким должен быть прирост веса во время беременности именно у вас. Садиться на диету во время беременности — не очень удачная идея, но это не значит, что нужно перестать следить за своим питанием. Наоборот! Ваш малыш должен получать достаточное количество питательных веществ из продуктов вашего рациона. Нужно научиться делать выбор между пищей для самой себя и пищей для вашего растущего малыша.
Нормы прибавки в весе во время беременности — 101 ответов на Babyblog
Ниже — табличка
Что является нормальной прибавкой в массе тела во время беременности?
Нормальная прибавка в массе тела во время беременности колеблется между 7-16 кг.
Количество килограммов, которые Вы наберете во время Вашей беременности определяется несколькими факторами. Один из них: Ваша масса тела непосредственно перед наступлением беременности. Замечено, что женщины с низкой массой до беременности набирают в весе больше втечение беременности, и наоборот, с избыточной массой тела – меньше. Если Ваш вес до беременности укладывается в нормальные значения, то скорее всего Ваша прибавка будет составлять середину между 7 и 16 кг, т.е. 11 ? кг.
Если Ваш вес до беременности укладывается в нормальные значения, то скорее всего Ваша прибавка будет составлять середину между 7 и 16 кг, т.е. 11 ? кг.
Куда распределяются прибавленные килограммы?
• плод — 3400 г
• плацента — 650 г
• околоплодная (амниотическая) жидкость — 800 мл
• матка (увеличивается в размерах во время беременности) — 970 г
• молочные железы (увеличиваются в размерах во время беременности) — 405 г
• увеличение объема крови на 1450 мл
• увеличение объема внеклеточной жидкости на 1480 г
• жировые отложения – 2345 г
ОБЩАЯ ПРИБАВКА ВЕСА 11,9 кг
Плод
Размеры сначала плодного яйца, а затем плода определяют по результатам ультразвукового исследования (УЗИ). С помощью трансвагинального УЗИ (датчик во время этого исследования вводится во влагалище) плодное яйцо можно обнаружить уже спустя 2-3 недели его развития, срок беременности, который отсчитывают от первого дня последней менструации, составляет в это время 6-7 недель. Диаметр плодного яйца на этом сроке — 2-4 мм.
Диаметр плодного яйца на этом сроке — 2-4 мм.
На 8-й неделе развития -10-я неделя беременности, диаметр плодного яйца достигает 22 мм.
В 12 недель беременности длина плода составляет 6-7 см, масса тела — 20-25 г. При ультразвуковом исследовании видно, что плодное яйцо почти полностью заполняет полость матки.
К концу 16-й недели беременности длина плода достигает 12 см, а масса тела -100 г.
В 20 недель длина плода составляет уже 25-26 см, масса — 280-300 г.
В 24 недели длина плода составляет около 30 см, масса — 600-680 г.
В 28 недель длина плода составляет 35 см, масса тела — 1000-1200 г.
В 32 недели длина плода достигает 40- 42 см, масса тела — 1500-1700 г.
В 36 недель эти показатели составляют соответственно 45-48 см и 2400-2500 г.
Масса тела доношенного плода к моменту родов составляет 2600-5000 г, длина — 48-54 см.
Матка
Увеличение размеров матки происходит в течение всей беременности. Впервые несколько недель матка имеет форму груши.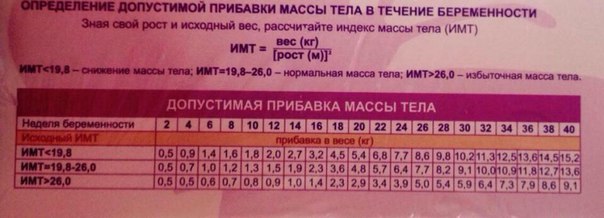 В конце 2-го месяца беременности ее размеры увеличиваются приблизительно в три раза, и она имеет округлую форму. В течение второй половины беременности матка сохраняет свою округлую форм, а в начале третьего триместра приобретает яйцевидную форму.
В конце 2-го месяца беременности ее размеры увеличиваются приблизительно в три раза, и она имеет округлую форму. В течение второй половины беременности матка сохраняет свою округлую форм, а в начале третьего триместра приобретает яйцевидную форму.
До беременности масса матки в среднем составляет 50-100 г, а в конце беременности — — 1000 г. Объем полости матки в конце беременности возрастает более чем в 500 раз. За время беременности каждое мышечное волокно удлиняется в 10 раз и утолщается приблизительно в 5 раз. Значительно увеличивается сосудистая сеть матки, по своему кислородному режиму беременная матка приближается к таким жизненно важным органам, как сердце, печень и мозг.
Эти параметры можно определить, измерив матку с помощью приемов наружного акушерского исследования. Для этого измеряют так называемую величину стояния дна матки, но в начале беременности, пока матка не выходит за пределы тазовых костей, увеличение размеров матки можно определить с помощью влагалищного исследования (оно проводится при гинекологическом осмотре) или УЗИ.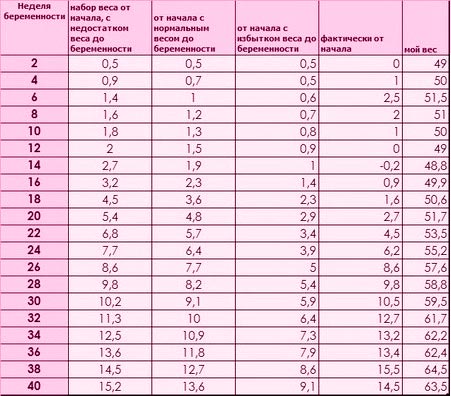
Высоту стояния дна матки доктор определяет при каждом очередном осмотре с помощью сантиметровой ленты: это помогает сориентироваться в темпах роста живота. Врач измеряет расстояние от верхнего края лонного сочленения до верхней части матки — ее дна. Ориентировочно высота стояния дна матки в сантиметрах соответствует сроку беременности в неделях. Например, если высота стояния дна матки составляет 22 см, срок беременности — 22 недели.
Размеры матки во время беременности
В 4 недели беременности величина матки достигает приблизительно размера куриного яйца.
В 8 недель она уже соответствует размерам гусиного яйца.
В 12 недель размер матки достигает величины головки новорожденного, дно ее доходит до верхнего края лонного сочленения.
После 12 недель беременности дно матки прощупывается через переднюю брюшную стенку.
В 16 недель оно располагается на середине расстояния между лобком и пупком.
В 20 недель дно матки на два поперечных пальца ниже пупка. В это время животик уже заметно увеличен; это видно невооруженным глазом, даже если будущая мама в одежде.
В это время животик уже заметно увеличен; это видно невооруженным глазом, даже если будущая мама в одежде.
В 24 недели дно матки находится на уровне пупка.
В 28 недель дно матки определяется на 2-3 пальца выше пупка.
В 32 недели дно матки расположено посредине между пупком и мечевидным отростком, пупок начинает сглаживаться.
В 38 недель дно матки поднимается до мечевидного отростка и реберных дуг — это наивысший уровень стояния дна матки.
В 40 недель дно матки опускается до середины расстояния между пупком и мечевидным отростком. В конце беременности выпячивается пупок.
Околоплодные воды
Нарастание объема амниотической жидкости (околоплодных вод) происходит неравномерно. Так, в 10 недель беременности их объем составляет в среднем 30 мл, в 13- 14 недель — 100 мл, в 18 недель -400 мл и т.д. Максимальный объем отмечается к 37 — 38 неделям (в среднем -1000-15 000 мл). К концу беременности количество вод может уменьшиться до 800 мл. При перенашивании беременности (в 41-42 недели) наблюдается уменьшение объема амниотической жидкости (менее 800 мл).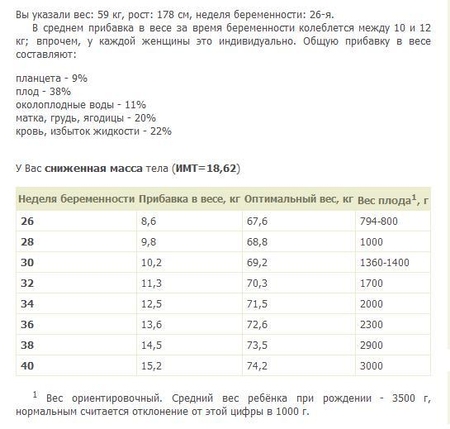
Появятся ли растяжки?
Кожа на животе растягивается по мере увеличения срока беременности. Пройдет ли этот процесс бесследно?
Надо сказать, что повреждение кожи — так называемые растяжки — в результате увеличения объема матки зависит, конечно, от темпов роста живота, но большей частью их появление определяется особенностями кожи будущей мамы. Конечно, вероятность появления растяжек несколько повышается, если плод крупный, быстро прибавляет массу или если имеется многоводие, но определяющим является состояние коллагеновых, эластиновых волокон.
Для профилактики растяжек (стрий), особенно во время интенсивного роста живота — в третьем триместре беременности — можно использовать средства, улучшающие состояние кожи. Это специальная косметика для беременных, содержащая витамины А, Е, а также вещества, улучшающие кровообращение кожи. Поскольку во время беременности кожа часто становится более сухой, то можно использовать и увлажняющие кремы для беременных; они также помогут предотвратить появление стрий. Предотвратить появление растяжек можно также с помощью массажа, улучшающего кровообращение кожи.
Предотвратить появление растяжек можно также с помощью массажа, улучшающего кровообращение кожи.
Методика этого массажа не сложна: следует поглаживать живот круговыми движениями, пощипывать кожу по периферии живота. При угрозе прерывания беременности такой массаж проводить не следует, так как он может спровоцировать повышение тонуса матки.
Индекс массы тела
Для определения является ли вес конкретного пациента избыточным, низким или нормальным для его роста в медицине используют специальный индекс – индекс массы тела (ИМТ).
Индекс массы тела = масса тела в кг / рост в метрах 2
Ваш ИМТ до наступления беременности
• Если Ваш ИМТ перед наступлением беременности был меньше 20, это означает, что у Вас была низкая масса тела до беременности. Скорее всего, Вы наберете за 9 месяцев большее количество веса, чем женщины в среднем. Рекомендуемая прибавка за беременность при ИМТ меньше 20 – 13-16 кг.
• Если Ваш ИМТ до беременности находится между 20-27, то это соответствует нормальным значениям веса. В этом случае рекомендуемая прибавка за беременность составляет 10-14 кг.
В этом случае рекомендуемая прибавка за беременность составляет 10-14 кг.
• ИМТ до наступления беременности больше 27 говорит об избыточном весе (от 27-29 – избыточный вес, больше 29 – ожирение). Это совсем не означает, что Вы должны стараться сбросить вес во время беременности. Беременность – не время для диет. Попытки похудеть во время беременности могут отрицательным образом сказаться на внутриутробном развитие малыша. Поэтому, даже в случае исходного избыточного веса, Вам нужно набрать некоторое количество килограмм за период беременности, обычно от 7 до 9 кг.
Прибавка веса при беременности прибавка в весе при беременности по неделям норма
Беременность: прибавка веса.
Беременность и вес, беременность прибавка весаЖенщины всегда следят за своим весом. Но наступает момент, когда за этим показателем начинают наблюдать врачи. И эстетическая сторона вопроса их при этом не волнует.
До 30-й недели беременности, если все идет благополучною врач осматривает пациентку 2 раз в месяц, а затем – 1 раз в неделю. Взвешивание становится обязательной процедурой каждого визита к гинекологу и частью «домашнего задания». Выполнять его лучше утром, натощак и в одной и той же одежде, чтобы полученные показатели можно было потом сравнить.
Взвешивание становится обязательной процедурой каждого визита к гинекологу и частью «домашнего задания». Выполнять его лучше утром, натощак и в одной и той же одежде, чтобы полученные показатели можно было потом сравнить.
Прибавка веса при беременности.
В первые 2 месяца беременности, пока малыш и мама только приспосабливаются к взаимному сосуществованию, женщина в весе обычно не прибавляет. К тому же в это время ее может беспокоить токсикоз, который часто приводит к потере веса. Итак, в 1-м триместре беременности интенсивной прибавки не происходит, будущая мама обычно набирает 1-2 кг. Основные события происходят позже, ведь масса тела будущей мамы увеличивается в основном во 2-й половине беременности, когда еженедельная прибавка в весе составляет в среднем 250-300 г. Если процесс идет быстрее, это может означать появление проблемы – скрытых, а затем и явных отеков ( водянки беременных ).
Давайте рассмотрим общие правила, которые приняты среди врачей для расчета возможной прибавки веса при беременности. Итак, за все 9 месяцев беременности будущая мама должна набрать 10-12 кг. Считается, что начиная с 30 недель беременности вес женщины возрастает примерно на 50 г в сутки, на 300-400 г в неделю и не более чем на 2 кг в месяц.
Итак, за все 9 месяцев беременности будущая мама должна набрать 10-12 кг. Считается, что начиная с 30 недель беременности вес женщины возрастает примерно на 50 г в сутки, на 300-400 г в неделю и не более чем на 2 кг в месяц.
Чтобы поточнее определить допустимую прибавку веса и учесть все дополнительные обстоятельства, доктор может воспользоваться таблицей (см. дальше ). Кроме того, в распоряжении врача находится и шкала средней физиологической прибавки массы тела в последние 3 месяца беременности. Расчет получается такой: еженедельная прибавка веса не должна превышать 22 г на каждые 10 см роста. Это значит, что приросте 150 см женщина может прибавить за неделю 330 г, при росте 160 см – 352 г, а при 180 см – 400 г.
Вес во время беременности.
На сколько килограммов поправится будущая мама во время беременности, зависит от множества причин.
Первая из них – возраст. Чем старше женщина, тем больше склонность к полноте.
Исходный вес тела (то есть до беременности). Любопытно, что чем больше был дефицит веса, тем больше килограммов вправе прибавить будущая мама.
Любопытно, что чем больше был дефицит веса, тем больше килограммов вправе прибавить будущая мама.
Потеря в весе из-за раннего токсикоза. Дело в том, что, пережив события токсикоза, организм постарается скомпенсировать потерю килограммов
Особенности конституции. В этом случае важно, имеет ли женщина склонность к полноте или худобе.
Размер ребенка. Если у пациентки ожидается крупный малыш ( больше 4000 г ), то, вероятно, и плацента будет больше, чем в среднем. Следовательно, женщина за время беременности имеет право прибавить в весе больше, чем в том случае, если бы она ожидала рождения ребенка небольших размеров.
Повышенный аппетит. Бывает, что во время беременности у будущей мамы появляется безудержное желание есть и, если она не может его сдержать. Возникают проблемы с лишним весом.
А теперь давайте посмотрим, на что «уходят» те самые 10-12 килограммов приобретенного будущей мамой веса. Действительно, ведь если она поправилась во время беременности, как и рекомендуется, на 12 кг, у нее родился ребенок весом 3 кг 300 г, то где же все остальные? Они распределяются так:
* ребенок – 3300г;
* матка – 900 г;
* послед – 400 г;
* околоплодные воды – 900 г;
* увеличение объема циркулирующей крови – 1200 г;
* молочные железы – 500 г;
* жировая ткань – 2200 г;
* тканевая жидкость – 2700 г.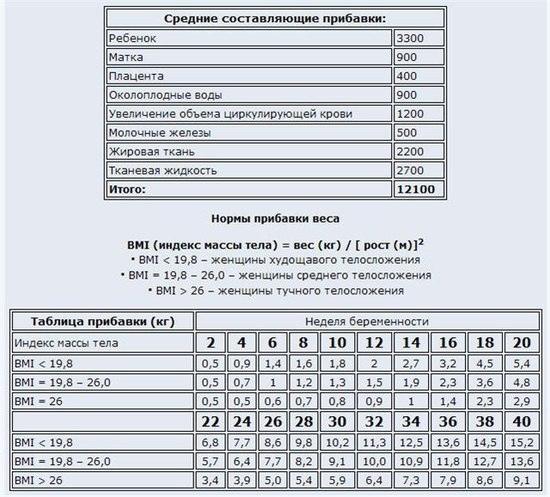
Итого: 12 100 г.
А за счет чего может появиться «перебор»? Наш расчет показывает, что излишняя прибавка веса зависит от разных обстоятельств: веса ребенка ( крупный плод ), количества жировой ткани ( прибавка в весе при его начальном дефиците ), околоплодных вод ( в случае многоводия ) и тканевой жидкости ( если жидкость в организме задерживается ). Если первые два обстоятельства – явления нормальные, то последние два – отклонения от нормы, они требуют внимания врача.
Беременность: норма прибавки веса.
Беременность и вес, беременность прибавка весаСлучается, что будущая мама принимает решение соблюдать строгую диету, чтобы… не поправиться. Кто-то боится испортить фигуру, а кто-то ( в основном женщины с узким тазом ) считают, что ограничения в еде приведут к рождению небольшого по весу ребенка. И в первом, и во втором случае эти доводы ошибочны. Если женщина прибавит за беременность 10-12 кг, то с помощью разумной диеты и занятий гимнастикой она обязательно вернет себе прежние размеры.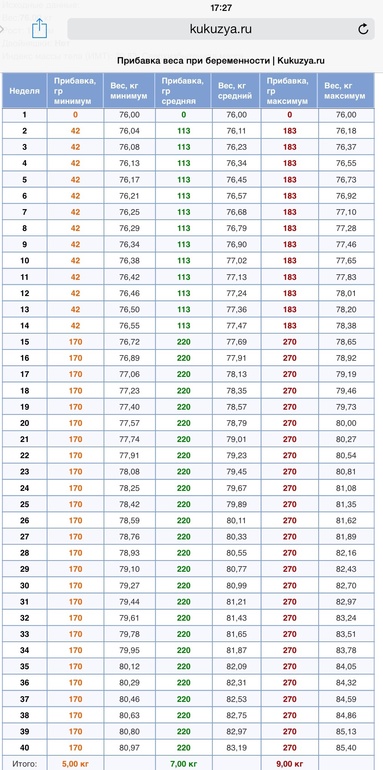 Подумайте, ведь, например, балерины быстро возвращаются в форму после родов, хотя за беременность они обычно прибавляют до 18-20 кг!
Подумайте, ведь, например, балерины быстро возвращаются в форму после родов, хотя за беременность они обычно прибавляют до 18-20 кг!
Вы можете рассчитать допустимую прибавку в весе сами. Для этого вам нужно знать свой рост и исходный вес, который затем превращается в индекс BMI ( body mass index ). Подсчитайте свой BMI: BMI = вес ( кг )/[ рост ( м2 ) ]. Результаты:
BMI < 19,8 – женщины худощавого телосложения;
BMI = 19,8 – 26,0 – женщины среднего телосложения;
BMI > 26 женщины тучного телосложения.
Пример:
Рост – 1,60 см, вес – 60 кг, BMI = 60/ ( 1,60)2 = 2,30
Получается, что женщина имеет среднее телосложение, а это значит, что на сроке 30 недель оптимальный прибавкой в весе для нее будет 9,1 кг, а на сроке 40 недель – 13,6 кг.
Таблица прибавки веса по неделям беременности
Неделя беременности
2 4 6 8 10 12 14 16 18 20 22 24 26 28 30 32 34 36 38 40
Прибавка в весе
BMI< 19,8
0,5 0,9 1,4 1,6 1,8 2,0 2,7 3,2 4,5 5,4 6,8 7,7 8,6 9,8 10,2 11,3 12,5 13,6 14,5 15,2
BMI=19,8– 26,0
0,5 0,7 1,0 1,2 1,3 1,5 1,9 2,3 3,6 4,8 5,7 6,4 7,7 8,2 9,1 10,0 10,9 11,8 12,7 13,6
BMI> 26
0,5 0,5 0,6 0,7 0,8 0,9 1,0 1,4 2,3 2,9 3,4 3,9 5,0 5,4 5,9 6,4 7,3 7,9 8,6 9,1
Как правильно прибавлять в весе во время беременности
Каждая женщина во время беременности должна набрать определенный вес. Это необходимо для того, чтобы поддерживать нормальное течение беременности. Если во время беременности вы набрали мало веса, есть риск, что ребенок родится слишком рано или его вес будет недостаточным, не говоря про другие осложнения, связанные с беременностью. И наоборот, слишком большое прибавление в весе во время беременности приводит к риску развития гестационного диабета, нарушениям артериального давления или к осложнениям во время родовых схваток и самих родов. Избыточный вес, набранный во время беременности, может стать причиной рождения ребенка с большим весом. Такое состояние может способствовать неблагоприятному течению родовой деятельности. Кроме того, при таких родах ребенок может подвергнуться другим рискам. Все это означает, что набор веса во время беременности — это важный аспект здоровья женщины. Еще более важным является способ правильного прибавления в весе.
Это необходимо для того, чтобы поддерживать нормальное течение беременности. Если во время беременности вы набрали мало веса, есть риск, что ребенок родится слишком рано или его вес будет недостаточным, не говоря про другие осложнения, связанные с беременностью. И наоборот, слишком большое прибавление в весе во время беременности приводит к риску развития гестационного диабета, нарушениям артериального давления или к осложнениям во время родовых схваток и самих родов. Избыточный вес, набранный во время беременности, может стать причиной рождения ребенка с большим весом. Такое состояние может способствовать неблагоприятному течению родовой деятельности. Кроме того, при таких родах ребенок может подвергнуться другим рискам. Все это означает, что набор веса во время беременности — это важный аспект здоровья женщины. Еще более важным является способ правильного прибавления в весе.
Адекватное прибавление в весе на каждой неделе беременности
По словам Хелайн Лэнди, дипломированного врача и профессора отделения акушерства и гинекологии больницы при Университете Джорджа Вашингтона, Округ Колумбия, женщина с нормальным индексом массы тела в идеале должна стремиться набрать от 10 до 15 кг за 40 недель беременности. При детальном расчете получается, что еженедельное прибавление веса составляет 500-700 г.
При детальном расчете получается, что еженедельное прибавление веса составляет 500-700 г.
Что такое индекс массы тела (ИМТ)
Предполагается, что женщины с нормальным индексом массы тела (ИМТ) во время беременности набирают от 10 до 15 кг. Следовательно, первым делом необходимо вычислить свой ИМТ по соотношению роста и веса.
Рекомендованная прибавка в весе
Расчет ИМТ — незатейливый процесс, в то время как расчет количества килограммов для прибавки достаточно непрост. Ниже приводится диаграмма Американского общества акушеров и гинекологов (ACOG), которая поможет разобраться с формулой набора веса с учетом вашего ИМТ.
|
Вес до беременности
|
Индекс массы тела
|
Прибавка в весе в пределах (кг)
|
Норма прибавки в весе за второй и третий триместры (в кг) (Средний диапазон [кг/в неделю])
|
|
Недостаточный вес
|
Менее 18,5
|
12,7-18
|
0,5 (0,5-0,6)
|
|
Нормальный вес
|
18,5-24,9
|
5-7
|
0,5 (0,4-0,5)
|
|
Избыточный вес
|
25-29,9
|
6,8-11
|
0,3 (0,2-0.
|
|
Ожирение
|
30 и выше
|
5-9
|
0,2 (0,2-0,3)
|
Контролируйте свой вес
Старайтесь чаще измерять свой вес для контроля набора необходимых килограммов. Во время беременности хорошим помощником станут весы.
Необходимое беременным количество калорий
Самое главное для беременных женщин — придерживаться сбалансированной диеты. В первом триместре нет необходимости есть «за двоих». Вместо увеличения пропорций лучше сконцентрироваться на потреблении пищи, богатой питательными веществами. Начиная со второго триместра и до конца беременности добавляйте в свой рацион еще по 300 калорий в день. В последнем триместре беременности вам понадобится около 500 калорий в сутки. Это гораздо больше, чем вы привыкли потреблять, не будучи в положении.
Здоровый вес при беременности — миф или реальность?
Лекции
Фото: FA Bobo/PIXSELL/PA Images
Вес при беременности
Елена Коваленко
1 апреля, 2016 12:30
Наступил долгожданный период, которого ждут многие женщины — беременность. Вы безумно счастливы и уже мысленно представляете себе, как вы назовете вашего малыша и какую коляску хотите ему выбрать.
Вы безумно счастливы и уже мысленно представляете себе, как вы назовете вашего малыша и какую коляску хотите ему выбрать.
Однако до момента рождения ребенка у вас еще есть 9 месяцев, которые вы должны пройти достойно, не навредив своему здоровью и здоровью малыша. Одним из важных моментов, которому вы должны уделить внимание, является вес.
Женский организм так устроен, что как только в нем начинает развиваться новая жизнь, он начинает накапливать запасы, которые пригодятся для развития малыша на протяжении всего срока беременности.
Очень важно в этот период следить за рационом питания и образом жизни, чтобы не допустить лишнего набора веса, так как это может негативно сказаться не только на вашем здоровье, но и вашего будущего ребенка.
Нормы прибавки веса по неделям беременности
Принято считать, что норма прибавки веса во время беременности — от 8 до 12 кг. Также необходимо учитывать, что каждый организм индивидуален и для каждой беременной женщины норма своя.
Это зависит от многих факторов — веса женщины до беременности, наследственных особенностей, образа жизни до и во время вынашивания плода, питания.
Средние показатели прибавки веса по неделям:
- 0–17 недель — прибавка веса незначительна и составляет максимум 3 кг за весь период. Это обусловлено тем, что плод еще очень мал и не требует большого количества питательных веществ, также женщину часто в этот период мучает токсикоз, что может стать причиной даже потери веса. В неделю средняя масса прибавки — 140 г.
- 17–23 недели — вес плода увеличивается, как и норма прибавки в весе — 1,5 кг за весь период. В неделю прибавка увеличивается до 300 г.
- 23–27 недель — начало третьего триместра беременности, когда ребенок уже сформировался и набирает подкожный жир. Недельная норма увеличивается до 475 г, и общий вес прибавки — 1,9 кг.
- 27–31 неделя — завершающий этап беременности, когда женщина должна особенно внимательно следить за своим состоянием, чтобы избежать проблем при родах, связанных с лишним весом.
 Максимальная норма прибавки за неделю — 500 г, за весь период — 2 кг.
Максимальная норма прибавки за неделю — 500 г, за весь период — 2 кг.
Как не набрать лишний вес без вреда здоровью?
Когда женщина приобретает статус будущей мамы, она должна быть готова к тому, что ей придется справляться с массой неудобств, одним из которых является набор лишнего веса. Причиной тому становится повышенный аппетит, связанный с перестройкой организма, гормональными перепадами и другими причинами.
Если вас постоянно мучает голод, старайтесь питаться чаще, но мелкими порциями. Рацион должен быть сбалансированным и состоять из белков, жиров и углеводов — рыба, мясо, яйца, молочные продукты, орехи, овощи и фрукты лежат в основе здорового питания и при беременности тоже. Старайтесь избегать мучных продуктов, выпечки и сладостей, так как они способствуют быстрому набору веса, легко усваиваясь и проникая в кровь в виде глюкозы.
Помните, голодать категорически нельзя. Возле себя все время держите перекусы в виде орехов, сухофруктов, йогуртов и других продуктов.
Вторым важным моментом является соблюдение питьевого водного режима. Выпивайте не меньше 3 стаканов воды в день. Вода способствует ускорению обмена веществ и успешному функционированию организма. Количество чая и кофе нужно уменьшить либо совсем исключить их из рациона, так как лишняя жидкость имеет свойство задерживаться в организме и вызывать отечность, а также лишний вес.
Третий пункт успешного поддержания веса в норме — двигательная активность. Конечно, речь идет не об интенсивных физических нагрузках, к которым вы, возможно, привыкли до беременности. В данном случае полезными для вас будут прогулки на свежем воздухе, плавание в бассейне, йога или пилатес, а также другая гимнастика для беременных. Самое главное в этом — не переусердствовать с нагрузкой, чтобы не навредить ребенку.
Подпишитесь на нашу e-mail рассылкуПодписаться
Патологическое увеличение массы тела при беременности: патогенез, перинатальные, гравидарные и постгравидарные осложнения, профилактика
На правах рукописи
ПОКУСАЕВА Вита Николаевна
Патологическое увеличение массы тела при беременности: патогенез, перинатальные, гравидарные и постгравидарные осложнения, профилактика
14. 01.01 — Акушерство и гинекология (медицинские науки)
01.01 — Акушерство и гинекология (медицинские науки)
АВТОРЕФЕРАТ
диссертации на соискание ученой степени доктора медицинских наук
2 б ;:::н гон
Москва — 2014
005550247
005550247
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Смоленская государственная медицинская академия» Министерства здравоохранения Российской Федерации
Научные консультанты:
доктор медицинских наук,
профессор Ннкифоровский Николай Константинович
доктор медицинских наук,
профессор Трошина Екатерина Анатольевна
Официальные оппоненты:
Баранов Игорь Иванович — доктор медицинских наук, профессор, руководитель организационно-методического отдела Федерального государственного бюджетного учреждения «Научный центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения РФ
Петрухин Василий Алексеевич — доктор медицинских наук, профессор, руководитель акушерского физиологического отделения государственного бюджетного учреждения здравоохранения Московской области «Московский областной научно-исследовательский институт акушерства и гинекологии» Министерства здравоохранения Московской области
Бирюкова Елена Валерьевна — доктор медицинских наук, профессор кафедры эндокринологии и диабетологии Государственного бюджетного образовательного учреждения высшего профессионального образования «Московский государственный медико-стоматологический университет имени А. И. Евдокимова» Министерства здравоохранения РФ
И. Евдокимова» Министерства здравоохранения РФ
Ведущее учреждение: ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Министерства здравоохранения РФ
Защита состоится « » __2014 г. в 13 часов на заседании
диссертационного совета Д208.041.06, созданного на базе ГБОУ ВПО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения РФ (127473, г. Москва, ул. Делегатская, д. 20/1)
С диссертацией можно ознакомиться в библиотеке ГБОУ ВПО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения РФ (127206, г. Москва, ул. Вучетича, д. 10а) и на сайте http://dissov.msmsu.ru
Автореферат разослан « И У!_2014 г.
Ученый секретарь Диссертационного совета
доктор медицинских наук, профессор Акуленко Лариса Вениаминовна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальпость исследования
В последние десятилетия тема метаболических нарушений стала одной из лидирующих в списке актуальных проблем современной медицины. В частности, анализ литературы демонстрирует растущий интерес исследователей к изучению роли патологических изменений углеводно-жирового обмена в развитии нарушений менструальной функции, гиперпластических процессов репродуктивной сферы, бесплодия (Прилепская В.Н. и соавт., 2010). Существенное внимание уделяется разделу, который можно обозначить как «метаболические нарушения и беременность». Отечественные работы в этом направлении преимущественно сконцентрированы на вопросах ожирения и гестационного диабета (Макаров И.О. и соавт., 2011; Раджабова Ш.Ш. и соавт., 2011; Петрухин В.А. и соавт. 2012). В свою очередь, иностранные ученые начали активно прорабатывать различные аспекты гестационного увеличения массы тела (ГУМТ) (Chung J.G. et al., 2013; Dello Russo M. et al., 2013).
В частности, анализ литературы демонстрирует растущий интерес исследователей к изучению роли патологических изменений углеводно-жирового обмена в развитии нарушений менструальной функции, гиперпластических процессов репродуктивной сферы, бесплодия (Прилепская В.Н. и соавт., 2010). Существенное внимание уделяется разделу, который можно обозначить как «метаболические нарушения и беременность». Отечественные работы в этом направлении преимущественно сконцентрированы на вопросах ожирения и гестационного диабета (Макаров И.О. и соавт., 2011; Раджабова Ш.Ш. и соавт., 2011; Петрухин В.А. и соавт. 2012). В свою очередь, иностранные ученые начали активно прорабатывать различные аспекты гестационного увеличения массы тела (ГУМТ) (Chung J.G. et al., 2013; Dello Russo M. et al., 2013).
Научно-практическая значимость проблемы прироста веса при беременности, прежде всего, обусловлена крайне высокой частотой его патологических девиации в современной популяции беременных женщин (Simas Т.А. et al. , 2011; Hill В. et al., 2013). Международная статистика свидетельствует, что адекватно увеличивают вес не более половины из них, остальные имеют прибавки массы значительно выше или ниже рекомендуемых порогов. Причем, чрезмерное накопление веса встречается в 2-3 раза чаще, чем недостаточное, и регистрируется у 40-59% женщин (ЮМ, 2009; Chung J.G. et al., 2013). Популяционные исследования о распространенности патологического ГУМТ в Российской Федерации не проводились, однако отдельные научные публикации и практический опыт свидетельствуют о его значительной частоте (Суплотова JI.A. и соавт., 2011).
, 2011; Hill В. et al., 2013). Международная статистика свидетельствует, что адекватно увеличивают вес не более половины из них, остальные имеют прибавки массы значительно выше или ниже рекомендуемых порогов. Причем, чрезмерное накопление веса встречается в 2-3 раза чаще, чем недостаточное, и регистрируется у 40-59% женщин (ЮМ, 2009; Chung J.G. et al., 2013). Популяционные исследования о распространенности патологического ГУМТ в Российской Федерации не проводились, однако отдельные научные публикации и практический опыт свидетельствуют о его значительной частоте (Суплотова JI.A. и соавт., 2011).
Отметим, что на сегодняшний день специалисты не пришли к единому мнению о физиологической норме прироста веса (Alavi N. et al. 2013; Committee Opinion of ACOG, 2013). Так, несмотря на то, что Международная классификация
болезней (МКБ-10) выделяет два варианта патологического ГУМТ («Чрезмерное увеличение массы тела во время беременности» — 026.0 и «Недостаточное увеличение массы тела во время беременности» — 026. 1), на практике отсутствуют унифицированные методологические подходы к их диагностике. Кроме того, до настоящего времени нет четкого представления о природе патологического ГУМТ и факторах, способствующих аномальному приросту веса при беременности (ЮМ, 2009; ВнвБОп Б. е! а1., 2013). Существуют разногласия также в определении роли чрезмерного и недостаточного ГУМТ в развитии неблагоприятных акушерских и перинатальных исходов (Машип А А. е1 а1., 2011; вауПг Б. А. е1 а1. 2011; Уи Ъ. е1 а1., 2013). В свою очередь, отсутствие консенсуса в вопросе о причинно-следственных связях между нарушениями }глеводного и жирового обмена и гестационными осложнениями затрудняет разработку мер профилактики патологического ГУМТ и ассоциированных с ним проблем. К числу последних относят не только ближайшие, но и отдаленные осложнения: метаболический синдром, ожирение, сердечно-сосудистые и онкологические заболевания, формирующиеся у матери и ее ребенка в последующей жизни (Нейфельд И.В. и соавт., 2012; 1есЬусЬо\уз1а е! а1.
1), на практике отсутствуют унифицированные методологические подходы к их диагностике. Кроме того, до настоящего времени нет четкого представления о природе патологического ГУМТ и факторах, способствующих аномальному приросту веса при беременности (ЮМ, 2009; ВнвБОп Б. е! а1., 2013). Существуют разногласия также в определении роли чрезмерного и недостаточного ГУМТ в развитии неблагоприятных акушерских и перинатальных исходов (Машип А А. е1 а1., 2011; вауПг Б. А. е1 а1. 2011; Уи Ъ. е1 а1., 2013). В свою очередь, отсутствие консенсуса в вопросе о причинно-следственных связях между нарушениями }глеводного и жирового обмена и гестационными осложнениями затрудняет разработку мер профилактики патологического ГУМТ и ассоциированных с ним проблем. К числу последних относят не только ближайшие, но и отдаленные осложнения: метаболический синдром, ожирение, сердечно-сосудистые и онкологические заболевания, формирующиеся у матери и ее ребенка в последующей жизни (Нейфельд И.В. и соавт., 2012; 1есЬусЬо\уз1а е! а1. , 2011; МоШреШ А.Е. е! а1., 2012). В связи с этим «борьба» за оптимальное гестационное увеличение веса приобретает важное значение для сохранения здоровья популяции в целом. Данные проведенных ранее исследований позволяют предположить, что существенный вклад в профилактику патологического ГУМТ может внести модификация образа жизни беременной, и, прежде всего, ее питания и физической активности (Буданов П.В., 2008; \Villcox 1С. е1 а!., 2012). В свою очередь, информационное обеспечение процесса и контроль выполнения данных рекомендаций должны осуществлять медицинские работники, имеющие наиболее устойчивый контакт с беременной женщиной, то есть врачи женских консультаций. Однако сегодня в арсенале акушеров-гинекологов нет конкретных методик проведения таких консультаций, а вопросы патологического ГУМТ незаслуженно редко поднимаются в отечественной научной литературе. Подобный информационный вакуум свидетельствует о существенной недооценке значения гестационного увеличения массы тела,
являющегося, несмотря на свою «простоту», важным маркером адекватности обмена веществ и физиологичности течения беременности. В связи с этим дальнейшее изучение причинно-следственных связей в формировании патологических отклонений ГУМТ актуально для разработки и обоснования патогенетических подходов к профилактике и коррекции связанных с ними неблагоприятных исходов беременности.
В связи с этим дальнейшее изучение причинно-следственных связей в формировании патологических отклонений ГУМТ актуально для разработки и обоснования патогенетических подходов к профилактике и коррекции связанных с ними неблагоприятных исходов беременности.
Цель исследования — научно обосновать и разработать комплексный метод ведения беременности, направленный на снижение частоты чрезмерного и недостаточного гестационного увеличения массы тела и связанных с ними акушерских, перинатальных и постгравидарных осложнений.
Для достижения указанной цели были поставлены следующие задачи.
Задачи исследования
1. Выяснить частоту распространения чрезмерного и недостаточного гестационного увеличения массы тела у беременных и основные факторы риска патологического ГУМТ.
2. Изучить особенности углеводного и жирового обмена при патологическом ГУМТ и оценить роль прегравидарных нарушений липидного обмена в патогенезе патологического ГУМТ.
3. Исследовать вклад жирового компонента ГУМТ в формирование гестационных и постгравидарных осложнений.
Исследовать вклад жирового компонента ГУМТ в формирование гестационных и постгравидарных осложнений.
4. Провести анализ течения беременности, родов у пациенток с чрезмерным и недостаточным ГУМТ.
5. Проанализировать перинатальные исходы у беременных с патологическим ГУМТ, а также оценить физическое развитие их младенцев на протяжении 1 года жизни.
6. Выяснить особенности лактации и послеродового восстановления массы тела у женщин с различным уровнем ГУМТ.
7. Установить причины низкой эффективности рутинного консультирования беременных в аспекте профилактики патологического ГУМТ и разработать
алгоритм ведения беременных, направленный на профилактику и коррекцию патологического ГУМТ.
Научная новизна
Впервые в России проведено комплексное (с использованием клинико-лабораторных и инструментальных методов) научное исследование, посвященное изучению патогенеза чрезмерного и недостаточного гестационного увеличения массы тела, и получены данные о связи особенностей углеводного и жирового обмена с гестационными и постгавидарными осложнениями при патологическом ГУМТ.
Доказано, что чрезмерное ГУМТ преимущественно сопряжено с высоким риском гестационных и постгравидарных осложнений для матери, а недостататочное — для плода.
Впервые в России получены новые данные, существенно расширяющие возможности ранней диагностики патологического ГУМТ и дано научное обоснование целесообразности использования предложенного алгоритма ведения беременности с проведением индивидуального консультирования женщин по вопросам питания и образа жизни.
Практическая значимость
На основе проведенного исследования доказано, что увеличение массы тела при беременности в первую очередь определяется пищевым поведением женщины, а лабораторные изменения углеводного и жирового обмена при патологическом уровне ГУМТ носят вторичный характер. При этом ГУМТ не зависит от уровня физической активности при беременности (в пределах рекомендуемой для беременных).
Данные, полученные при проведении комплексного исследования, свидетельствуют о том, что патологическое увеличение массы во многом связано с недостаточной информированностью женщин и неадекватным контролем со стороны врача.
Результаты проведенного исследования демонстрируют негативную роль чрезмерного ГУМТ в развитии гестоза, гиполактии и нарушении восстановления
массы тела после родов. Доказано, что недостаточный гестационный прирост веса значительно увеличивает вероятность рождения маловесного ребенка.
Показано важное значение увеличения веса в первом триместре беременности в аспекте патологического ГУМТ и связанных с ним осложнений.
Информация о факторах риска чрезмерного и недостаточного ГУМТ может быть использована в программах прегравидарной подготовки женщин с нарушениями липидного обмена, курящих, не полностью восстановивших вес после предшествующих родов.
Алгоритм индивидуального ведения беременности, разработанный на основе полученных данных, позволяет снизить риск неадекватного увеличения веса.
Положения, выносимые на защиту:
1. В современных условиях патологическое увеличение массы тела (недостаточное и чрезмерное) относится к числу частых состояний, регистрируемых во время беременности. Факторы риска: неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановлением массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвига углеводного и липидного обмена.
Факторы риска: неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановлением массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвига углеводного и липидного обмена.
2. Варианты гестационного увеличения массы тела различаются по своим качественным составляющим и хронологии происходящих событий. Изменение массы тела, особенно ее жирового компонента, в 1 триместре беременности играет важную роль в формировании патологических девиаций ГУМТ и осложнений для матери и плода.
3. Чрезмерное гестационное увеличение массы тела ассоциировано преимущественно с развитием акушерских и постгравидарных осложнений у матери. Недостаточное ГУМТ приводит к задержке роста плода и связанных с ней нарушений адаптации новорожденного, но не несет существенных рисков для здоровья женщины.
4. Традиционное ведение беременных не предусматривает единых подходов к диагностике, профилактике и коррекции неадекватного ГУМТ. Кроме
Кроме
того, имеет место недостаточная информированность врачей и слабая мотивация женщин в выполнении получаемых рекомендаций. Предлагаемый алгоритм позволяет решить эту проблему и улучшить непосредственные и отдаленные исходы беременности для женщины и ее ребенка.
Внедрение результатов исследования в практику здравоохранения Результаты диссертационного исследования используются в работе женских консультаций и родовспомогательных учреждений г. Смоленска и Смоленской области. Материалы диссертации используются при обучении студентов, клинических интернов, ординаторов и слушателей циклов повышения квалификации врачей на кафедрах акушерства и гинекологии с курсом пренатальной диагностики, акушерства и гинекологии ФПК и ППС ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России, а также в научно-практических конференциях, проводимых на этих кафедрах.
Апробация работы Результаты диссертационного исследования представлены в докладах на VIII, XIII, XIV Всероссийских форумах «Мать и дитя» (г. Москва, 2006, 2012, 2013), V Всероссийском и XX Юбилейном Всероссийском с международным участием конгрессах «Амбулаторно-поликлиническая помощь в эпицентре женского здоровья» (г. Москва, 2013, 2014), Международной научно-практической конференции, посвященной проблемам фетоплацентарной недостаточности (г. Витебск, 2012 г.), на межрегиональной научно-практической конференции «Эндокринно-обменные заболевания и беременность» (г. Смоленск, 2012 г.), на областной междисциплинарной научно-практической конференции «Метаболические нарушения при беременности» (г. Смоленск, 2013), областных совещаниях акушеров-гинекологов Смоленской области (г. Смоленск, 2011, 2012, 2013).
В завершенном виде диссертационная работа доложена и обсуждена 5 февраля 2014 года на межкафедральном заседании ГБОУ ВПО «Смоленская государственная медицинская академия» Министерства здравоохранения РФ.
Публикации
Основное содержание диссертационного исследования отражено в 35 публикациях, из них 13 в рецензируемых журналах, рекомендованных ВАК, и 1 монография. Оформлено 1 рационализаторское предложение.
Личный вклад автора в проведенное исследование Автором разработан дизайн исследования, проанализированы и обобщены представленные в литературе материалы по рассматриваемой проблеме. Самостоятельно изучены и проанализированы 529 индивидуальных карт беременных и родильниц, историй родов и развития новорожденного, а также амбулаторных карт детей. У 173 пациенток выполнен проспективный анализ исходов беременности и родов, лактации, восстановления массы тела на протяжении первого года после родов, а также состояния их детей в момент рождения и в течение первого года жизни. Лично или при непосредственном участии автора проведено клинико-лабораторное исследование углеводного и жирового обмена у этих женщин. Автором проведена статистическая обработка и анализ полученных результатов, на основании которых сделаны обоснованные выводы. Разработанный алгоритм ведения беременности внедрен в работу практического здравоохранения.
Структура и объем диссертации Диссертация изложена на 307 страницах, состоит из введения, обзора литературы, описания материала и методов исследования, 5 глав собственных исследований, заключения, выводов, практических рекомендаций, библиографического списка, включающего 424 источника (отечественных — 94, иностранных — 330), 5 приложений. Работа иллюстрирована 80 рисунками, 40 таблицами.
СОДЕРЖАНИЕ РАБОТЫ Материал и методы исследования
Работа выполнена в течение 2010-2013 гг. на базе ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России. Проведено когортное исследование 529 пациенток, состоявших на учете по поводу беременности в
женских консультациях города Смоленска в 2010-11 гг. Методом сплошной выборки 356 женщин было включено в ретроспективное исследование и 173 — в проспективное. Критериями включения служили: возраст старше 18 лет, отсутствие анамнестических и лабораторных данных, указывающих на сахарный диабет, отсутствие тяжелой соматической патологии. Критерии исключения: многоплодие, прерывание беременности до 37 недель гестации, гестационный диабет (по критериям ВОЗ, 1999). Все женщины оформили «Информированное согласие на участие в исследовании».
Средний возраст обследованных составил 26,8±0,4 года (95%ДИ 26,7-27,2). В зарегистрированном браке на момент наступления беременности состояли три четверти женщин (384 — 72,6%), брак не был зарегистрирован у 131 (24,8%), 14 (2,6%) считали себя одинокими. Распределение по социальному статусу обусловлено особенностями выборки — в анализ включены только городские жительницы: студентки — 45 (8,5%), домохозяйки — 108 (20,6%), рабочие — 166 (31,4%), служащие — 210 (39,7%). По паритету родов распределение было следующим: первородящие — 358 (67,7%) и повторнородящие (171 — 32,3%).
Наблюдение за беременными проводилось в соответствии с нормативными документами согласно действовавшему на момент проведения исследования «Порядку оказания акушерско-гинекологической помощи» (Приказ МЗ и CP № 808н от 02.10.2009 г.). Помимо этого, в соответствии с поставленной целью и задачами, в 1 триместре беременности, 22-24, 32-34 недели гестации, а также на 3 сутки, через 3, 6, 9 и 12 месяцев после родов проведена клинико-лабораторная оценка состояния углеводного и жирового обмена. В исследовании анализировались течение беременности, родов, послеродового периода, перинатальные исходы, продолжительность лактации, степень и скорость восстановления массы тела после родов, антропометрические характеристики младенца (рост, вес) на протяжешт первого года жизни.
Антропометрические измерения (масса тела, рост, окружности шеи, плеча, живота, бедер) у женщин проводились согласно регламентирующим нормативным документам (Приказ МЗ РФ № 624 от 07.10.2005). Толщина кожно-жировых
складок определялась каттером по стандартной методике в области трехглавой мышцы плеча, над верхне-передней частью гребня подвздошной оси, на середине расстояния от надколенника до пахового сгиба. С использованием полученных результатов вычислены индекс массы тела (ИМТ) по формуле Кетле и процент жировой массы тела (%ЖМТ) по формуле, предложенным для женщин A. Jackson и соавт. (1980). Массу считали нормальной при значениях ИМТ в пределах 18,524,9 кг/м2, недостаточной (дефицит) — менее 18,5 кг/м2, избыточной — 25-29,9 кг/м2, ожирением — 30 кг/м2 и более (ВОЗ, 1999). Треть женщин, включенных в исследование, имела избыточную массу тела (107 — 20,2%) и ожирение (41 — 7,8%), 39 (7,3%) — дефицит массы и у 342 (64,7%) прегравидарная масса соответствовала норме.
Гестационная прибавка массы тела оценивалась по триместрам и в целом за беременность согласно «Руководству по прибавкам массы во время беременности» в зависимости от исходного ИМТ (ЮМ, 2009): рекомендуемая прибавка для женщин с нормальным весом — 11,5-16 кг, для пациенток с дефицитом массы — 12,5-18 кг, при избытке массы — 7-11,5 кг, при ожирении — 5-9 кг. Отклонения в меньшую сторону расценивали как недостаточное, в большую -как чрезмерное увеличение веса. Прибавку в пределах рекомендуемых значений имели менее половины женщин (232 — 43,8%), у четверти пациенток (131 — 24,8%) она была меньше, у трети 166 (31,4%) — больше рекоменду емой.
Пищевое поведение женщины изучалось опросно-анкетным методом по разработанной нами анкете с учетом потребностей небеременной, беременной и кормящей женщины в основных макронутриентах. Фактическое питание изучалось по среднесуточному потреблению различных продуктов с учетом их количества и разнообразия, кратности и режима приема пищи. Для объективизации оценки употребляемой женщиной пищи использовали цветные альбомы фотографий порций блюд и продуктов в натуральную величину, разработанные в Институте питания РАМН.
Физическую активность выясняли при опросе и считали ее нормальной, если женщина имела 150 минут в неделю умеренной или 75 минут в неделю
интенсивной аэробной физической нагрузки, или их адекватную комбинацию. Соответственно, отклонения от этих рекомендаций расценивали как более активный образ жизни или недостаточный уровень физической активности (Кривонос О.В. и соавт., 2012).
Состояние фето-плацентарной системы при различных вариантах гестационного увеличения массы оценивалось по соответствию показателей фетомеггрии и плацентографии сроку гестации, ультразвуковой оценке количества околоплодных вод и состоянию кровотока в системе мать-плацента-плод. 173 беременным, участвовавшим в проспективной части исследования, в скрининговые сроки проведено УЗИ, в 34 и 38 недель — кардиотокографическое исследование с автоматизированным анализом записи. У 122 беременных во втором и третьем триместрах гестации оценивался кровоток в системе мать-плацента плода (в обеих маточных артериях и артерии пуповины) с определением индекса резистентности. Ультразвуковое и допплерометрическое исследование проводилось на аппаратах «ACUSON S2000 Women’s Imaging» («Siemens»), кардиотокографическое на аппарате Sonicaid®Team с функцией анализа Саге («Oxford Medical»).
У 83 беременных проанализировано влияние прегравидарных и гестационных метаболических изменений на эластичность печени. Эластографию проводили аппаратом «Fibroscan» («Echosens») по средней подмышечной линии в области правой доли печени в 9-10 межреберье под контролем ультразвукового лоцирования. Результаты оценивались по шкале METAVIR. Ультразвуковая эластография проводилась от 1 до 4 раз: первое исследование (в 13-14 недель) — у 32 женщин, второе (в 24-28 недель) — у 71, третье (в 33-36 недель) — у 56, четвертое (через 3-6 месяцев после родов) — у 27. Всего проведено 186 исследований.
Из лабораторных методов диагностики использовали предусмотренные нормативными документами общеклннические анализы. У 85 пациенток, помимо стандартного лабораторного обследования, дополнительно в 9-12, 24-26, 32-33 недели гестации провели лабораторную оценку углеводного и жирового обмена:
определяли концентрацию холестерина (ХС), триглицеридов (ТГ), липопротеидов низкой (ЛПНП) и высокой плотности (ЛПВП), проинсулина, уровни гликемии и инсулина натощак и после проведения стандартного глюкозо-толерантного теста (75 г глюкозы) с последующим расчетом индекса инсулинорезистености HOMO-IR по формуле: глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5. Уровень глюкозы в плазме крови исследовался ферментативным глюкозооксидазным методом. В случае выявления гипергликемии, соответствующей критериям гестационного диабета (ВОЗ, 1999), пациентка исключалась из дальнейшего исследования. Исследование липидного профиля плазмы крови (ОХ, ТГ, ЛПНП, ЛПВП) проводилось ферментативным фотометрическим методом. Количественное определение инсулина, проинсулина и С-пептида в плазме крови проводилось иммуноферментным методом.
Массу и рост детей при рождении и на протяжении первого года жизни определяли по стандартным методикам. У 467 новорожденных проведена оценка соответствия массы тела гестационному сроку (таблицы Г.М.Дементьевой и Е.В.Короткой, 1980). Патологическими девиациями массы ребенка считали крупные (выше 90 перцентили) и малые к сроку гестации (ниже 10 перцентили) значения. Состояние при рождении оценивали по шкале Апгар на 1 и 5 минуте жизни, а также по наличию у новорожденного признаков морфофункциональной незрелости и переношенности, отечного синдрома, родовых травм, стигм и аномалий развития. При анализе особенностей периода ранней постнатальной адаптации учитывали выраженность неврологической симптоматики проявления кожно-геморрганического синдрома, клинико-лабораторные проявления гипербилирубинемии.
При морфологическом исследовании 106 плацент оценивали степень зрелости ворсин соответственно сроку беременности, признаки активации компенсаторно-приспособительных механизмов, хронической плацентарной недостаточности, воспалительных изменений.
Для выявления и оценки тяжести депрессии и тревоги использовалось анкетирование с оценкой по шкале A.S.Zigmond и R_P.Snaith (1983),
предложенной для использования в условиях общей медицинской практики с целью первичного выявления тревоги и депрессии у пациентов. Интерпретация данных проводилась по суммарному показателю по каждой подшкале (тревога и депрессия). Нормой считали сумму баллов, не превышающую 7, 8-10 баллов расценивали как субклинически выраженную тревогу/депрессию, 11 баллов и выше — клинически выраженную тревогу/депрессию.
Статистическая обработка результатов исследования Статистический анализ проводился по методикам, изложенным в руководствах по анализу медико-биологических данных (Гланц С., 1998; Герасимов А.Н., 2007). В зависимости от цели анализа использовались методы определения линейных корреляции Пирсона, метод ранговой корреляции Спирмена, критерий точный критерий Фишера, критерий Стьюдента, знаковый ранговый тест Вилкоксона. Оценку’ значимости различий количественных признаков в связанных совокупностях проводили непараметрическим методом с использованием критерия Вилкоксона. Сравнение количественных показателей выполнялось с использованием критериев Манна-Уитни, парного двухвыборочного Ь теста для средних, В описательной статистике использовались средняя величина (М), стандартное отклонение (БО) и доверительный интервал (95% ДИ), а также относительный риск (ОР) и отношение шансов (ОШ). С целью статистического изучения связи между явлениями и оценки тесноты установленной связи использовали метод ранговой корреляции Спирмена с интерпретацией результатов по шкале Чеддока. Анализ гипотезы о взаимосвязи состояния обменных процессов матери с развитием гравидарных, постгравидарных и перинатальных осложнений проведен с использованием максимальной сопряженности исследуемых признаков. Пороговая величина анализируемого признака определялась по максимальному значению критерия %2. Далее полученная пороговая величина использовалась для категоризации признака. Уровень значимости при проведении статистического анализа определен р<0,05.
Результаты собственных исследований и их обсуждение
Для выяснения причин патологического гестационного увеличения массы тела, прежде всего, мы проанализировали прегравидарный трофологический статус беременных. В результате определено, что ГУМТ и исходная масса женщины имеют отрицательную связь — чем выше абсолютные значения ИМТ, тем меньше килограммов набирает беременная за весь период гестации (г=-0,16, р=0,000). Самую низкую прибавку веса имели пациентки с исходным ожирением, значимо больше увеличивали массу женщины с ее исходным избытком, а максимальные значения отмечены в группе беременных с нормальной массой тела и ее дефицитом (табл. 1). Такая закономерность объясняется тем, что прирост наиболее вариабельного жирового компонента обратно пропорционален исходной массе тела: чем больше жировых отложений существовало до беременности, тем меньше их должно появиться за период гестации.
Таблица 1 — Гестационное увеличение массы тела при различном исходном ИМТ
Показатель Прегравидар1шй ИМТ, кг/м»
<18,5 18,5-24,9 25-29,9 >30
п=39 п=342 п=107 п=41
Средняя прибавка массы тела за 14,2+5,1 13,9+4,1* 12,3+4,3* 9,3+3,9*
беременность (М), кг
Доверительный интервал (30), кг 12,5-15,9 13,4-14,3 11,4-13,2 7,8-10,8
р<0,05 при сравнении показателей между отмеченными группами
Однако, несмотря на полученную разниц}’ средних, при учете рекомендаций по прибавкам веса для конкретного индекса массы ситуация кардинально меняется (рис. 1). Анализ показывает, что чем меньше весит пациентка, тем выше вероятность патологически малой прибавки и, наоборот.
Наиболее тревожная ситуация складывается в группе женщин с избыточной массой тела — только треть из них набирает должное количество килограммов, а 60% превышают рекомендуемые нормы, что вполне соответствует международным данным (рис. 2).
о———————
дефицит норма тбыгок ожирение
прегравндарная масса тела * — р<0,05 при сравнении между группами
Рисунок 1 — Гестационное увеличение массы тела при различном исходном ИМТ (пунктиром указаны прибавки веса, рекомендуемые для данного ИМТ)
<18,5 18,5-24,9 25,0-29,9 10.0 и> лрегравидарный индекс масса тела (кг\м2) ■ недостаточное О рекомендуемое □ чрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих нормальный вес Рисунок 2 — Распределение беременных с различным исходным ИМТ по уровню гестационного увеличения массы (относительно рекомендуемого)
Вероятно, именно эти результаты лежат в основе утверждения о том, что причиной чрезмерного увеличения веса являются исходные нарушения обмена, в частности, инсулинорезистентность. Однако исследований, научно подтверждающих подобное утверждение, ни в отечественной, ни в зарубежной литературе нами не найдено. Изучая патогенетические звенья патологического увеличения веса, мы провели анализ результатов гормонального и биохимического обследования 85 беременных с различным уровнем
гестационного прироста массы: 36 — с рекомендуемым, 15 — с недостаточным и 34 — с чрезмерным. Оказалось, что в 1 триместре беременности все пациентки имели примерно одинаковые показатели углеводного и жирового обмена (рис. 3).
Мяаш
денммль Я-2(и«мм> и-им
5 |
О. * -
!5;
1Шим Г. Я -
(Х0.05
Ы-М»>д»ь »-34 м
М »ма1% Л И М«ДЧЧ
— — НСДОСШОЧНОС «
-р<коме«\еиос -
-тбыгочнсе
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемое ГУМТ Рисунок 3 — Динамика показателей углеводного обмена при различном уровне гестационного увеличения массы тела
Исключение составляет уровень тощаковой глюкозы. Вне зависимости от прегравидарной массы тела в группе с недостаточным увеличением веса концентрация глюкозы значимо превышата аналогичный показатель в группах с физиологической и избыточной прибавкой (р<0,05). Гипергликемия у этих пациенток, вероятно, возникает в ответ на ночную гипогликемию (постгипокликемическая гипергликемия) и объясняется тем, что многие из этих женщин имели явления токсикоза, потерю веса или отсутствие его прироста к сроку первого исследования (10-12 недель). При нормальной и чрезмерной прибавке массы отмечена идентичная динамика и уровни тощаковой гликемии на протяжении всей беременности: небольшое снижение в первой половине гестации и незначительное повышение до исходного уровня в конце беременности (р<0,05).
У беременных с недостаточным ГУМТ изначально более высокие показатели гликемии прогрессивно снижались в течение всей беременности и к 32-34 неделям они были не только значимо ниже исходных, но и ниже показателей в группе с нормальным и избыточным ГУМТ (р<0,05).
Анализ результатов глюкозотолерантного теста показал, что при нормальном и чрезмерном приросте веса постпрандиальная гликемия прогрессивно увеличивается на протяжении беременности (р<0,05). Особенностями динамики при недостаточной прибавке было ее снижение на протяжении первой половины гестации (р<0,05), а затем, как и в других группах, отмечалась тенденция к повышению (р>0,05).
Важные результаты получены при анализе базальной концентрации инсулина, ведь именно ей нередко отводится роль триггера метаболических расстройств при беременности. Показатели, полученные в 1 триместре, не отличались между группами. При рекомендуемой прибавке веса базальная концентрация инсулина на протяжении беременности меняется несущественно. При чрезмерной — со второго триместра гестации уровень инсулинемии начинает прогрессивно увеличиваться (р<0,05), превышая к концу беременности и исходные показатели, и показатели в других группах (р<0,05). При недостаточном ГУМТ, наоборот, чувствительность тканей к инсулину увеличивается, что сопровождается более низким уровнем глюкозы и соответствующим снижением концентрации инсулина (р<0,05). Таким образом, изменение чувствительности к инсулину, скорее, является следствием, а не причиной патологической прибавки массы тела при беременности.
Концентрация проинсулина не меняется на протяжении беременности, и различия между группами не выявляются. Отметим, что этот показатель в нашем исследовании не показал достаточной диагностической информативности и прогностической ценности.
Липидный обмен, аналогично углеводному, отражает изменения, возникающие вторично вслед за увеличением массы тела. И при чрезмерном приросте веса они имеют черты, характерные для метаболического синдрома -
снижение уровня ЛПВГТ и увеличение триглицеридов (рис. 4). При недостаточном, увеличении веса, наоборот, происходит рост неатерогенной фракции липидов.
к.-Д1*1яточн|н: -
И Й1ЫТ№11К№
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемое ГУМТ
Рисунок 4 — Динамика показателей липидного обмена при различном уровне гестационного увеличения массы тела
Аналогичные по характеру изменения зарегистрированы при эластографии печени. При рекомендуемом увеличении массы изменение печеночной плотности в динамике не носило принципиального характера. При недостаточном уровне ГУМТ имеется существенное уменьшение этого показателя во втором триместре с последующим возвращением до исходного значения (р<0,05). При чрезмерном ГУМТ прослеживается тенденция к увеличению плотности печени на протяжении всей гестации (р>0,05). Интересно, что исходно результаты эластографии при беременности не связаны с прегравидарной массой женщины, однако через 3 месяца после родов проявляется их достаточно тесные взаимоотношения с весом пациентки: при увеличении ИМТ эластичность печени снижалась (г=-0,46, р>0,05). Еще более существенное влияние, чем ГУМТ и ИМТ, на структуру печеночной ткани оказывает изменение состава тела — между величиной эластического модуля печени и количеством жировой ткани выявлена значимая умеренная отрицательная связь (г=-0,43, р<0,05). Причем эта зависимость сохранялась на протяжении беременности и после родоразрешения (р<0,05). Наиболее существенное влияние %ЖМТ имеет в первой половине гестации (г=-
0,49, р<0,05), когда в организме женщины идет основное накопление энергетических запасов в виде жировых отложений. Учитывая важное влияние инсулинорезистентности в патогенезе неалкогольной жировой болезни печени, мы сравнили показатели эластографии с лабораторными показателями обмена. Уровень базального (г=0,26, р<0,05) и стимулированного инсулина (г=0,40, р<0,05) в 1 триместре и позитивно коррелирует с печеночной плотностью. К середине гестации проявляется отрицательная связь с концентрацией ЛПВП (г=-0,34, р<0,05).
Таким образом, не найдя подтверждения гипотезе о безусловном влиянии исходных обменных нарушений на уровень гестационного прироста массы, мы предположили, что причиной высокой частоты патологического увеличения веса, в том числе у пациенток с исходными нарушениями жирового обмена, является неадекватное питание. И действительно, с достаточной долей уверенности можно утверждать, что погрешности питания, которые имела женщина до беременности, переходят и гестацию, причем зачастую даже усугубляются (рис. 5).
До
; беременности
»Избыток быстрых углеводов (р=0.003) •Отсутствие полноценного завтрака (р«0,014) ______ -Недостаток растительной клетчатки (р=0.043)__,__-
•Избыток быстрых углеводов (р=0.027) и жиров (р*0.02в) ■Отсутствие полноценного завтрака (р=0.030) ! •Недостаток растительной клетчатки (р=0,043)
Рис)»нок 5 — Питание и риск чрезмерного гестационного увеличения массы тела (значение «р» при сравнении с женщинами, имеющими рекомендуемые прибавки веса)
В нашем исследовании с чрезмерным гестационным увеличением веса оказались связаны практика жестких ограничительных диет, отсутствие полноценного завтрака, избыток быстрых углеводов и жиров. Недостаточное
• Практика «жестких» диет (р=0,042) •Отсутствие полноценного завтрака (р=0,010) •Избыток быстрых углеводов (р*0,044) и жиров (р*0,012)
До 20 недель беременности
После 20 недель беременности
увеличение веса обусловлено потреблением пищи в объемах менее рекомендуемых для беременных (р<0,05). Отметим, что физическая активность, оказывающая существенное влияние на прегравидарную массу тела (р<0,05), в период беременности утрачивает свою роль регулятора веса (р>0,05).
Проведенный анализ продемонстрировал увеличение риска чрезмерных прибавок веса у повторнородящих (г=0,12, р<0,05). Однако при мультифакторном анализе оказалось, что связь эта обусловлена не самим фактом предшествующей беременности, а увеличением массы тела в связи с ней, причем вне зависимости от количества «задержавшихся» килограммов (р<0,05). При этом абсолютный уровень ГУМТ при прошлых беременностях не был связан с риском патологических девиаций веса в течение данной гестации, что подчеркивает важность адекватного восстановления веса после родов.
Еще одним управляемым фактором, с точки зрения влияния на метаболизм, является курение (табл. 2). Его прекращение во время беременности в 1,5 раза увеличивало риск чрезмерной прибавки массы (51,6% против 33,3% у неку рящих, р<0,05). В то же время, продолжение курения не снижает риск избыточного прироста веса (32,3%). Частота недостаточного ГУМТ при этом не имела достоверных различий у некуривших (26,3%), продолживших (26,3%) и прекративших курить (16,2%) (р>0,05).
Таблица 2 — Прегравидарный ИМТ и гестационное увеличение массы тела у женщин с нормальным весом в зависимости от отношения к табакокурению
Показатель Некурящие Курящие Прекратившие курение
п= 99 п= 57 п=37
М±БП ДИ М±ЗП ДИ М±БО ДИ
ИМТ, кг/м’ 21,8±2,0 21,2-22,4 20,8±2,4* 20,2-21,5 21,9±1,8 21,0-22,7
ГУМТ, кг 14,7±4,9 13,6-15,6 14,0±4,5 12,9-15,3 16,6±5.0** 14,9-18,3
* — р<0,05 при сравнении с некурящими;** — р<0,05 при сравнении с некурящими и курящими
Важно, что во второй половине беременности, в период максимального роста плода, курящие пациентки набирают меньшую массу, что может негативно
сказаться на темпах внутриутробного роста плода. Так, в первой половине беременности некурящие женщины имеют наименьшие темпы прироста массы (4,9±1,5, 5,8±2,9 и 6,1±2,9 кг, соответственно, некурящие, продолжающие курить и прекратившие курение, р>0,05).—чрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ
Рисунок 6 — Количество жировой ткани у пациенток с различным уровнем гестационного увеличения массы тела
При чрезмерном увеличении веса происходило избыточное, по сравнению с нормой, накопление жира и неадекватный липолиз в конце беременности, что способствовало увеличению процента жира по сравнению с исходным уровнем (р<0,05). Данный факт демонстрирует реальное последствие патологически избыточной прибавки массы при беременности — накопление жировой ткани с риском трансформации в метаболический синдром. Интересно, что недостаточный
гестационный прирост веса практически не сказывался на количестве жировой ткани у беременной, то есть недостаток прибавки веса обусловлен, в большей степени, плодово-плацентарным компонентом и безжировой массой.
Отметим, что аналогичные изменения имеются как в общей популяции беременных, так и среди женщин с исходно нормальной массой тела (табл. 3).
Таблица 3 — Показатели антропометрии у женщин с нормальным весом и
различным уровнем его гестационного увеличения
Антропометрический показатель ГУМТ
Недостаточное (п=18) Рекомендуемое (п=37) Чрезмерное (п=29)
м±зо 95%ДИ М±БО 95%ДИ Mi.SU 95%ДИ
ИМТ, кг/м* 21Д)±1,9 20,1-21,0 21,0±1,8 20.3-21,6 21,7±1,7 21,1-22,4
ГУМТ, кг 9,1±1,9* 8,2-10,0 13,4±1,5 12,9-13,9 20,7±3,4* 19,4-22,0
ГУМТ, г/нед. 204±48* 204-251 338±37 325-350 531±93* 497-566
%ЖМГ:
1 триместр 19,8±4,6 17,1-22,4 20,5±4,б 19,0-22,1 23,2±4,1* 21,6-24,8
2 триместр 21,2±4,1 18,7-23,7 22,9±5,1 21,1-24,7 28,1±4,9* 26,1-30,2
3 триместр 21,8±4,4 19,0-24,6 23,5±5,2 21,6-25 29,7±5,0* 27,4-32,1
К родам 19,9±б,0 16,1-23,7 19,0±5,2 16,5-1,6 27,7±5,4* 23,9-31,6
* — р<0,05 при сравнении с беременными, имевшими рекомендуемое ГУМТ
В отличие от величины гестационной прибавки, прегравидарная масса не является самостоятельным фактором, способствующим увеличению веса и накоплению жировой ткани: в группах с разным индексом массы тела не выявлено отличий между исходным уровнем жира и его количеством к моменту родов. При исходно нормальном ИМТ накопление подкожного жира происходило постепенно в течение первой (р<0,05) и второй половины гестации (р<0,05). По нашим данным, активный липолиз с достоверным уменьшением %ЖМТ начинался в 3 триместре ближе к родам (р<0,05). При дефиците массы и ее избытке увеличение жировых отложений происходило только в первой половине беременности (р<0,05). Далее значимых сдвигов не отмечено. При ожирении количество жировой массы у беременной практически не меняется.
В ходе исследования выявлено, что результаты калиперометрии позволяют не только объективно оценить состав тела беременной, но и в некоторой степени отражают изменения углеводного и жирового обмена. В 1 триместре %ЖМТ коррелирует с базальной (г=0,47) и стимулированной (г=0,25) инсулинемией, индексом инсулинорезистентности HOMO-IR (г=0,35) и концентрацией холестерина (г=0,28) (р<0,05). Во 2 триместре помимо базальной инсулинемии (г=0,39) и индекса инсулинорезистентности (г=0,39) прослеживается положительная связь с уровнем триглицеридов (г=0,32) и отрицательная с уровнем ЛПВП (г=-0,29) (р<0,05). В 3 триместре, когда основные потребности матери и плода осуществляются за счет липолиза, %ЖМТ связан только с базальной секрецией инсулина (г=0,40) и индексом HOMO-IR (г=0,38) (р<0,05). Аналогичные прич1гано-следственные связи %ЖМТ с показателями углеводного обмена имелись и к моменту родов: с базальной (i=0,50) и стимулированной (г=0,47) концентрацией инсулина, а также инсулинорезистентностью (г=0,47) (р<0,05).
Проведя анатиз гестационной динамики веса, мы выяснили, что избыток или недостаток ГУМТ закладывается уже в 1 триместре. Прирост первоначальной массы более, чем на 2,5 кг у величивает риск чрезмерной прибавки почти в 2,5 раза (ОР=2,4, 95%ДИ 1,3-4,0; р<0,05). И наоборот, те женщины, которые потеряли массу и не восстановил ее к 12 неделям, с такой же вероятностью рискуют недостаточно увеличить свой вес (ОР=2,4, 95%ДИ 1,2-5,1; р<0,05). Однако в связи с тем, что на практике фиксируется не исходная масса женщины, а ее значения при первой явке (в среднем на 8-9 неделе), «набранные килограммы» часто не учитываются, что приводит к диагностическим ошибкам: диагноз устанавливается только к концу второго триместра, когда уже сложно что-либо кардинально изменить (рис. 7).
Кроме того, традиционный подход к определению прироста массы (разность массы между двумя явками женщины в консультацию) может вводить врача в заблуждение, так как подвержен значительным колебаниям. Недостаточная информативность подобной методики побудила нас разработать гравидограммы,
позволяющие объективно оценивать гестационное увеличение веса у пациенток с различной массой и своевременно назначать корректирующие мероприятия.
-недостаточно» -рекомендуемое -—чрезмерное ГУМТ
16,7 ♦ 1М* в,1.
* — р<0,05 при сравнении с данными медицинской документации Рисунок 7 — Динамика гестационного увеличения массы тела у беременных с нормальным исходным весом
Таким образом, резюмируя полученные данные о факторах риска патологического увеличения веса, можно выделить следующие: пищевой дисбаланс, прегравидарные нарушения липидного обмена, увеличение массы в связи с предшествующей беременностью и родами, курение, а также недостаточная информированность врачей и женщин в вопросах ГУМТ.
Далее для выяснения риска формирования акушерских осложнений при патологическом увеличении веса были проанализированы особенности течения беременности, родов и послеродового периода у 173 пациенток: 63 — с рекомендуемым, 47 — с недостаточным и 63 — с чрезмерным ГУМТ. Оказалось, что, не оказывая существенного влияния на риск большинства гестационных осложнений, чрезмерное увеличение веса ассоциировано с высокой вероятностью развития гестоза, или, согласно современным дефинициям, преэклампсии (ОР=2,6; 95% ДИ 1,4-5,2; р<0,05). Причем этот риск пропорционален прегравидарной массе. По сравнению с женщинами, имевшими нормальный вес и его рекомендуемую прибавку при беременности, чрезмерный прирост массы увеличивает частоту гестоза при нормальном ИМТ — в 2 раза (ОР=2,2; 95% ДИ 1,1-
4,9, р<0,05), при избыточной массе — почти в 2,5 раза (ОР=2,6; 95% ДИ 1,0-5,8; р<0,05), а при ожирении — более, чем в 5 раз (ОР=5,2; 95% ДИ 2,2-5,2; р<0,05). При исходном дефиците массы тела гестоз отмечен только при чрезмерном ГУМТ (1 из 17 — 5,8%, р<0,05). Определено, что пороговая величина, увеличивающая риск гестоза у беременных с нормальной массой тела составляет 16,5 кг, а с ее прегравидарным избытком -12,5 кг.
В свою очередь, недостаточная гестационная прибавка является, в определённой степени, протекторным фактором, снижающим риски гестоза — ни у одной из 47 женщин с недостаточным увеличением веса гестоз не зарегистрирован (р<0,05). Важно подчеркнуть, что в тех случаях, когда пациентки набирали массу в пределах рекомендуемых значений, достоверных отличий в частоте гестоза у пациенток с разным исходным ИМТ не отмечалось.
Тяжесть клинических проявлений и сроки манифестации гестоза определялись как прегравидарными нарушениями липидного обмена, так и величиной ГУМТ. Но даже при исключении взаимного влияния сохраняется связь ИМТ и ГУМТ с наличием гипертензии и протеинурии (р<0,05).
В отношении других осложнений гестации отметим негативную тенденцию к увеличению частоты угрозы прерывания беременности и реализации инфекционно-воспалительных заболеваний при патологическом увеличении веса (табл.=24,33, р=0,000), б из них за время гестации увеличили вес более рекомендуемого.
Таблица 4 — Частота гестационных осложнений и воспалительных заболеваний у пациенток с различным уровнем гестационного увеличения массы тела
Гестационные осложнения и ГУМТ
заболевания при Недостаточное Рекомендуемое 11=63 Чрезмерное
оеременности п=47 п= 63
абс. % абс. % абс. %
Гестоз 0 0* И 17,5 29 46,0*
Угроза прерывания беременности, 1 триместр 18 38,3 25 39,7 24 38,1
Угроза прерывания беременности, 2 триместр 10 21,3 12 19,0 16 25,4
Угроза прерывания беременности, 3 триместр 9 19,1 10 15,9 15 23,8
Анемия 24 51,1 34 54,0 33 52,4
ОРЗ, 1 триместр 19 40,4 25 39,7 24 38,1
ОРЗ, 2 триместр 11 23,4 12 19,0 16 25,4
ОРЗ, 3 триместр 11 23,4 9 14,3 14 22,2
Вульвовагинит 29 61,1 37 49,2 39 61,9
Инфекции
мочевыделптельной 6 12,7 5 7,9 4 6,3
системы
* — р<0,05 при сравнении с группой женщин о рекомендуемым ГУМТ
При анализе течения родов и особенностей родоразрешения не выявлено различий в продолжительности родового акта, длительности безводного периода, а также частоте развития различных осложнений родов и послеродового периода (табл. 5).
Данные, приведенные в таблице б, демонстрируют, что за исключением экстренного кесарева сечения, необходимость других медицинских вмешательств и операций не была связана с уровнем ГУМТ. Разница в частоте абдоминального родоразрешения была обусловлена упоминавшимся выше гестозом.
Таблица 5 — Частота осложнений родового акта у пациенток с разным уровнем гестационного увеличения массы тела
Осложнения родов ГУМТ
Недостаточное Рекомендуемое Чрезмерное
п=43 п=бЗ п= 62
а ос. % абс. % абс. %
Преждевременный/ранний 21 48,8 36 57,1 26 41,9
разрыв плодных оболочек
Аномалии родовых сил, в т.ч. 13 30,2 23 36,5 23 37,1
-первичная слабость 8 18,6 10 15,9 8 12,9
— вторичная слабость 1 2,3 4 6,3 4 6,5
— дискоординация 1 2,3 2 3,2 1 1,6
-быстрые /стремительные роды 3 7,0 7 11,1 10 16,1
Разрывы шейки матки 4 9,3 7 9,5 4 6,5
Разрывы влагалища 5 11,6 И 17,5 5 8,1
Разрывы промежности 5 11,6 6 9,5 6 9,7
Кровотечение в последовом и 1 2,3 3 4,8 1 1,6
раннем послеродовом периодах
Дефект последа 2 4,7 3 4,8 5 8,1
Эндометрит 1 2,3 1 1,6 2 3,2
Анемия 4 9,3 10 15,9 6 9,7
Таблица б — Частота медицинских вмешательств в родах и после родов у пациенток с разным уровнем гестационного увеличения массы тела
Пособия и ГУМТ
операции в родах Недостаточное (п=43) Рекомендуемое (п=63) Чрезмерное (п= 62)
абс. % абс. % абс. %
Амниотомия 3 7,0 11 17,5 9 14,5
Использование 8 18,6 16 25,4 11 17,7
утеротоников
Эпизпотомия 13 30.2 23 36,5 18 29,0
Кесарево сечение 6 14,0 9 14,3 18 29,0*
— плановое 4 9,3 3 4,8 7 9,7
— экстренное 2 4,7 6 9,5 11 17,7**
Ручное вхождение 3 7,0 5 7,9 6 9,7
в матку
Кюретаж матки 2 4,7 1 1,6 1 1,6
после родов
* — р<0,05 при сравнении с группой женщин с рекомендуемым ГУМТ
* — р<0,05 при сравнении о группой жепщин о недостаточным ГУМТ
При анализе перинатальных осложнений выяснено, что ухудшение исходов связано преимущественно с задержкой роста плода при недостаточном увеличении веса. Формируется она в конце 3 триместра гестации (после 32-34 недель) и в основном обусловлена недостаточным поступлением макронутриентов, а не плацентарными нарушениями, что подтверждено при патоморфологическом исследовании плацент. Пороговая величина ГУМТ у женщин с нормальным весом, при которой увеличивается риск задержки роста плода, совпала с нижних! пределом нормы, определенным ЮМ (2009) — 11,5 кг (ОР=2,9, 95%ДИ 1,3-6,5, р<0,01) (табл. 7).
Таблица 7 — Соответствие фетометрических показателей сроку- гестации при проведении скрининговых ультразвуковых исследований во 2 и 3 триместрах
Соответствие размеров плода сроку гестации ГУМТ
Недостаточноеп=47 Рекомендуемое п=<53 Чрезмерное п=63
абс. | % абс. | % абс. | %
2 триместр
отставание на 2 недели 4 | 8,5 5 7,9 | 2 3,1
соответствие 36 76,6 50 79,4 48 76,2
опережение на 2 недели 7 14,9 8 12,7 13 20,6
3 триместр
отставание на 2 недели 2 4,3 5 7,9 6 9,5
соответствие 33 70,2 39 61,9 27 42,9
опережение на 2 недели 12 25,5 19 30,2 30 47,6*
* -р<0,05 при сравнении с группой женщин с нормальным ГУМТ
Интересно, что задержка роста плода формируется в конце беременности, а прогностически значимым для нее оказалось увеличение массы матери в первом триместре. Так, все пациентки, родившие ребенка с массой тела ниже 10 перцентили, в первох! триместре гестации имели прибавку массы тела менее рекомендуех1ых 170 г/нед. (от -142 до 167 г/нед.). Среднее увеличение массы у них составило 18±11 г (95%ДИ 4-39), что достоверно ниже, чем у матерей, родивших детей с массой выше 10 перцентили — 45±4 г/нед (95%ДИ 33-57) (р<0,01).
Увеличение веса в первом триместре менее 50 г/нед. (ОР=1,2; 95% ДИ 1,0-1,4; р<0.05) и менее 240 г/нед. за первую половину беременности увеличивало риск задержки роста плода в 3 раза (ОР=3,1; 95%ДИ 1,0-10.7, р<0,05). В свою очередь, чрезмерное ГУМТ не снижает вероятности рождения маловесного ребенка. И хотя у этих женщин отмечена тенденция к увеличению фетометрических показателей на протяжении беременности, частота рождения крупных детей не имеет достоверных отличий в группах (рис. 8). Для макросомии плода более значимым фактором явилась прегравидарная масса женщины. У матерей с избыточной массой крупные к сроку гестации дети рождались в 2 раза чаще, чем у матерей с нормальным весом (ОШ=2,2; 95%ДИ 1,1-4,4, р<0,05). При ожирении частота макросомии также возрастает, однако данная тенденция в нашем исследовании не достигла уровня значимости (р>0,05). В отношении задержки внутриутробного роста можно сделать вывод об отсутствии его связи с исходной массой женщины (р>0,05).
недостаточное рекомендуемое чрезмерное ГУМТ
■ выше90 перцентили ы 10-90 перцентиль Н ниже 10 перцентили
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ
Рисунок 8 — Распределение новорожденных по массе тела в зависимости от гестационного увеличения массы тела матери
Масса новорожденных в значительной степени определялась состоянием углеводно-жирового обмена матери. Макросомия плода — прерогатива матерей с высоким уровнем жира (выше 31% от общей массы тела), а маловесные дети чаще рождаются при его дефиците (ниже 20%) (р<0,01). Интересно, что гестационная
динамика жировой массы тела не оказывала существенного влияши на массу ребенка.
С точки зрения гипотезы фетального программирования, нам было интересно проследить, как гормональные и биохимические изменения у матери влияют на рост плода. Выяснено, что изменения углеводного обмена (гликемия и инсулинемия) в 1 и Зтриместре практически не связаны с риском патологических девиаций массы новорожденного. В то же время, гликемия выше 4,7 ммоль/л, концентрация базального инсулина выше 14,1 мкЕД/л и индекс HOMO-IR выше 3,0, выявляемые во 2 триместре, существенно увеличивают вероятность рождения крупного ребенка (р<0,05). С риском задержки развития плода связаны недиабетическая гипергликемия, как тощаковая, так и постпрандиальная, а также патологическое увеличение концентрации инсулина в крови его матери во 2 триместре (р<0,05). В отношении липидного обмена выявлены следующие особенности. При нормальной массе ребенка у его матери в течение беременности отмечается постепенное нарастание концентрации атерогенных липидов при отсутствии изменений уровня ЛПВП При макросомии плода его мать имеет более высокий уровень атерогенных липидов в 1 половине беременности с незначительным приростом к концу гестации и параллельным снижением концентрации ЛПВП. При задержке роста, наоборот, ЛПНП низкие в начале беременности, дают значительный прирост во втором триместре и умеренный — в третьем.
Анализ результатов инструментальных методов обследования показал, что чрезмерное увеличение массы сопряжено с появлением эхографических признаков преждевременного созревания плаценты (г=0,26, р<0,01). При рекомендуемом увеличении веса оно отмечено у 14,2% (9 из 63), тогда как при чрезмерной прибавке массы — у каждой четвертой (15 из 63 — 23,8%), а при недостаточном -только у 4,3% (2 из 47). Причем связь уровня ГУМТ с вероятностью преждевременного созревания плаценты не зависела от исходной массы женщины, что подтверждено частным анализом с исключением влияния исходного ИМТ (i=0,24, р<0,05 и г=0,31, р<0,01, соответственно с общим ГУМТ и
ГУМТ во 2 триместре). Окончательным подтверждением этой связи стало гистологическое исследование плацент. У пациенток с чрезмерным ГУМТ (у 29 из 46 — 63,0%) явления плацентарной недостаточности регистрировались значительно чаще, чем при недостаточном (у 8 из 23 — 34,8%) (р<0,05) и рекомендуемом (19 из 37 — 51,4%). И хотя указанные сонографические и морфологические изменения не сопровождались гемодинамическими нарушениями и снижением оценки по данным кардиотокографии, клиническим проявлением внутриутробного страдания можно считать более частое обвитие пуповиной вокруг шеи плода (р<0,01).
Анализ состояния новорожденных в момент рождения и на протяжении периода ранней постнатальной адаптации не выявил существенных различий в группах детей матерей с различным уровнем ГУМТ. При исследовании пуповинной крови уровень С-пептида в группах был сопоставим (1,9±1,2, 2,0±1,3, 1,9±1,2 нг/мл соответственно, при недостаточной, рекомендуемой и чрезмерной прибавке массы). В то же время, концентрация глюкозы менее 4,0 ммоль/л достоверно чаще встречался при патологической прибавке массы тела матери, причем как при чрезмерной, так и при недостаточной (р<0,05). Это объясняет разницу средних показателей — уровень глюкозы пуповинной крови при рекомендуемом ГУМТ был значимо выше (4,1±1,1 ммоль/л, 95%ДИ 3,6-4,6), чем при чрезмерном — 3,5±0,6 ммоль/л (95%ДИ 3,2-3,8, р<0,05).»чрезмерное ГУМТ
Рисунок 9 — Средние показатели массы на протяжении 1 года жизни у детей в зависимости от гестационного увеличения массы тела матери
Гестационное увеличение веса, независимо от прегравидарной массы, имеет отрицательну ю связь с продолжительностью лактации (табл. 8).
Таблица 8 — Продолжительность лактации в зависимости от гестационного увеличения массы тела
Про до лжите льно сть лактации ГУМТ
Недостаточное п=25 Рекомендованное п=42 Чрезмерное п=49
абс. % абс. % абс. %
<3 месяцев 5 20,0 10 23,8 21 42,9*
>3 и <6 мес. 2 8,0 11 26,2 8 16,3
>6 и <9 мес. 6 24,0 1 2.4 2 4,1
>9 и <12 мес. -> 8,0 2 4.7 5 10,2
>1 года 10 40,0 18 42,9 13 26,5
*-р<0,05 при сравнении с группой женщин с рекомендуемым уровнем ГУМТ
Недостаточное увеличение веса в большинстве слу чаев играет позитивную роль для поддержания лактационной функции. Эти пациентки реже прекращают грудное вскармливание в течение первых 6 месяцев. В то же время, 60% женщин с чрезмерным ГУМТ кормят детей грудным молоком менее полугода, а риск крайне непродолжительной лактации, менее 3 месяцев, у них в 1,8 раза выше, чем при рекомендуемом увеличении веса (ОР=1,8, 95% ДИ 0,9-3,7, р<0.05)
Предиктором полноценной лактации, по нашим данным, служит физиологическое течение липидного обмена с увеличением жировых отложений в
первой половине беременности и их расходование во втором. Наиболее важным, с точки зрения длительности грудного вскармливания, является увеличение веса во 2 триместре (р<0,05), тогда как 1 и 3 не имеют столь существенного влияния. Такая зависимость, вероятно, опосредована изменениями состава тела беременной: чем больше %ЖМТ в середине беременности, тем короче грудное вскармливание, а превышение 26% порога жировой массы в 1,5 раза уменьшает возможности поддержать кормление до года (ОР=1,5, р=0,021). Отметим, что такое количество жира не является маркером ожирения и соответствует норме.. -IЛ
3 6 Э 12 3 6 9 12
месяцы после родов месяцы после родов
□ недостаточное □ рекомендуемое Вчрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ Рисунок 10 — Динамика массы тела после родов в зависимости от уровня ее гестационного увеличения (количество женщин, имеющих дополнительный вес по сравнению с прегравидарным: «а» — 5-10 кг и «б» — более 10 кг)
В группе женщин с недостаточным ГУМТ масса тела уже к моменту родов достигает исходных значений и примерно на этом уровне сохраняется в течение первого года после родов. При рекомендуемых значениях ГУМТ восстановление
первоначального веса происходит к 9 месяцу после родов. У тех, кто прибавил более рекомендуемого, масса тела на протяжении всего первого года превышает исходные значения. Именно эти пациентки часто задерживают до 10 и более килограммов веса дополнительно к исходном}’. Важный факт, выявленный нами в исследовании — восстановление массы после родов не зависит от исходного веса женщины.
Таким образом, определив основные факторы риска, патогенетические механизмы гестационного увеличения массы тела и его влияние на исходы беременности и родов, мы создали научный базис для разработки алгоритма ведения беременных. Основным фокусом воздействия, с учетом роли в генезе патологического ГУМТ, было выбрано пищевое поведение пациентки. В связи с тем, что анкетирование по вопросам физиологии и патологии гестационного увеличения массы показало недостаточный уровень информированности врачей и беременных, были подготовлены и внедрены методические материалы, как для медицинских работников, так и для пациенток. Помимо гравидограмм, было издано учебное пособие для врачей, которое мы разместили на интернет-сайте кафедры и распространили среди врачей, проведено несколько лекций в женских консультациях и на факультете усовершенствования врачей, организовано областное совещание акушеров-гинекологов на тем}’ метаболических нарушений у беременных, разработаны памятки-рекомендации для пациенток.
Эффективность предлагаемой методики для коррекции пищевого поведения оценена у 361 женщины с исходно нормальной массой тела: 77 из них составили основную группу (получившие индивидуальные повторные консультации), 284 -контрольную (традиционное ведение в женской консультации). Пищевое поведение до беременности и в 1 триместре в обеих группах было сопоставимо. В процессе беременности выявлены следующие различия (рис. 11). Женщины основной группы чаще имели полноценный завтрак, у них увеличивалась кратность питания. Индивидуальное консультирование приближало рацион к рекомендуемому для физиологической беременности. Происходило это в
основном за счет уменьшения числа женщин недостаточно потребляющих белковую пищу, молочные продукты, овощи, нормализовалось потребление жира.
Основная группа
Индивидуальные повторные
консультации
П=77
О
\\
Контрольная группа
Однократная консультация на первом приеме
п=284 С)
84,9%*
71,7%*
Полноценный завтрак
Приемы пищи > 4 раз/сутки
64,2%
Ф
47,1%
Нормализация потребления:
• белка (р-0,СЮ6) •пищевых волокон (р=о,ооо) Г^ •жира (р-о,оза)_
Изменение рациона питания с динамике
незначимы
——! «р<0,05 при сравнении с группой контроля
Рисунок 11 — Изменение пищевого поведения пациенток при индивидуальном консультировании
Благодаря комплексному консультированию у большинства пациенток усиливалась мотивация, отмечались позитивные изменения питания и, соответственно, нормализация гестационных приростов массы тела, что было подтверждено при обследовании (рис. 12).
75
50
25
%
чрезмерное рекомендуемое недостаточное ГУМТ
□ основная группа □контрольная группа
: — р<0,05 при сравнении основной и контрольной группы
Рисунок 12 — Результаты индивидуального консультирования беременных
При сравнении средних показателей ГУМТ в разных временных интервалах оказалось, что период, когда нам удалось достичь значимых отличий в прибавке массы, пришелся на 2 триместр гестации (р<0,001). Нужно отметить, что даже у тех женщин основной группы, которые в конечном тоге имели недостаточный уровень общего прироста массы, во 2 триместре — в периоде накопления энергетических запасов и максимально быстрого роста плода — прибавки веса были достоверно больше (427±105 г), чем в контроле (359±120 г, р=0,038). А при чрезмерном ГУМТ скорость увеличения веса в этот период приближалась к рекомендуемой (р>0,05), однако за счет избыточного прироста массы в 1 триместре общее ГУМТ у этих женщин в итоге превысило норму.
Анализируя полученные результаты, мы пришли к выводу , что проведение первого полноценного консультирования в конце 1 триместра гестации является запоздалым, так как уже к 8-10 неделям беременности некоторые пациентки имеют прирост веса до 10 и более килограммов. Даже при строгом следовании рекомендациям врача во 2-3 триместрах прогрессивный рост фетоплацентарного комплекса и физиологические гестационные изменения жидкостного баланса будут неизбежно увеличивать вес. В связи с тем, что беременной категорически противопоказано ограничение пищи для создания отрицательного энергобаланса, излишние прибавки массы в 1 триместре вносят свой решающий вклад в чрезмерный ГУМТ. Нормализация пищевого поведения этих женщин, хотя и позволяет несколько снизить общее ГУМТ, уже не приносит полноценного эффекта. При коррекции недостаточных прибавок массы достижение целевых уровней ГУМТ, напротив, не представляет серьезных проблем, и попытки влияния на пищевое поведение беременной, как правило, успешны.
Изменение пищевого поведения и, как следствие, ГУМТ отразилось на перинатальных исходах беременности. В сравнительный анализ мы включили 306 пациенток с нормальной массой тела: 77 — из основной группы и 229 — из контрольной. При проведении индивидуального консультирования отмечена тенденция к снижению риска патологических девиаций массы новорожденного: с крупной массой тела родились 8 (10,4%) и 30 (13,1%) соответственно, в основной
и контрольной гру ппах, а с малой массой — 5 (6,4%) и 25 (10,9%), соответственно (р>0,05). Кроме того, по данным годовых отчетов акушерского отделения «Больница скорой медицинской помощи» г. Смоленска за последние 3 года, с момента начала внедрения алгоритма, снизилась частота гестозов при доношенной беременности: с 14% в 2010 г., до 13,5% в 2011 г., 12% в 2012 г. и 8,7% в 2013 г. Указанный факт связан как с истинным снижением гестозов за счет внедрения алгоритма, так и с изменением диагностических подходов, проявляющихся переводом гипердиагностированных случаев гестоза в нозологию «Чрезмерное увеличение массы тела» при отсутствии других патологических симптомов данного осложнения.
Таким образом, патологическое гестационное увеличение массы тела (недостаточное и чрезмерное) регистрируется более чем у половины беременных. Основными факторами риска его формирования являются неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановление массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвиги углеводного и липидного обмена. Кардинальные изменения массы тела и его состава происходят уже в 1 триместре гестации, и в последующем они определяют не только вероятность патологических девиаций ГУМТ, но и связанных с ними осложнений. Чрезмерное гестационное увеличение массы тела ассоциировано преимущественно с развитием осложнений у матери (гестоз/преэклампсия, гиполактия, нарушение восстановления массы тела). Недостаточное ГУМТ приводит к задержке роста плода и связанных с ней нарушений адаптации новорожденного, однако не несет существенных рисков для здоровья женщины. Недостаточная информированность врачей, отсутствие единых подходов к диагностике, профилактике и коррекции неадекватного ГУМТ, а также слабая мотивация женщин в выполнении получаемых рекомендаций обусловливают низкую эффективность профилактической работы врача женской консультации. Предлагаемый алгоритм позволяет решить эту проблему, оптимизировать увеличение веса и улучшить непосредственные и отдаленные исходы беременности для женщины и ее ребенка.
выводы
1. При беременности менее половины женщин (43,8%) увеличивают вес в пределах рекомендуемого для них, треть (31,4%) имеет чрезмерное, а четверть (24,8%) — недостаточное ГУМТ. При исходном дефиците веса преимущественно наблюдается недостаточное ГУМТ (41,0%), при избытке массы и ожирении — чрезмерное (59,8% и 51,2%, соответственно).
2. Основными факторами риска чрезмерного ГУМТ являются прегравидарный избыток веса и ожирение, неполное восстановление массы после предшествующих родов, ку рение, избыточное употребление легкоусвояемых углеводов и жиров, неудовлетворительная информированность женщины по этому вопросу. Факторами риска недостаточного увеличения массы тела являются прегравидарный дефицит веса и его потеря в 1 триместре, а также недостаточное питание во время беременности. Уровень физической активности при беременности не влияет на ГУМТ.
3. Показатели липидограммы и инсулинорезистентности в группах с различным ГУМТ не имеют принципиальных отличий в 1 триместре гестации. Изменения липидного профиля и чувствительности к инсулину проявляются во 2-3 триместрах, что свидетельствует о ведущей роли патологического ГУМТ в формировании метаболических нарушений.
4. В норме жировой компонент массы тела увеличивается в 1-2 триместрах гестации, а затем происходит его уменьшение до исходного уровня с перераспределением жировой ткани и ее накоплением в области бедер. Чрезмерное увеличение массы характеризуется неадекватным приростом жировых отложений на протяжение всего гестационного периода. Недостаточное увеличение массы связано с неудовлетворительным приростом безжировой массы и плодово-плацентарного компонента.
5. Чрезмерное ГУМТ, в том числе за счет жирового компонента, сопряжено с высоким риском развития гестоза (преэклампсии) и связанного с ним экстренного абдоминального родоразрешения. Значимого влияния
чрезмерного ГУМТ на риск других гестационных осложнений не выявлено. Недостаточное ГУМТ не несет существенных рисков для здоровья матери.
6. Недостаточное увеличение массы тела беременной является фактором риска задержки роста плода, обусловленного преимущественно неполноценным потреблением энергии в конце беременности, а не морфологическими нарушениями в плаценте. Чрезмерное ГУМТ не увеличивает вероятность рождения крупного плода. Риск макросомии сопряжен, в первую очередь, с лабораторными показателями углеводного и жирового обмена во втором триместре. Последствиями чрезмерного ГУМТ являются увеличение частоты компенсированных плацентарных нарушений и более высокие показатели массы тела младенца к концу первого года жизни.
7. Постгравидарные осложнения чрезмерного гестационного прироста массы тела реализуются в виде гиполактии, увеличения веса с накоплением дополнительных жировых отложений по сравнению с прегравидарным уровнем, а также усиления тревожности и депрессии. Недостаточное ГУМТ не приводит к подобным нарушениям.
8. Основными причинами низкой эффективности рутинного консультирования беременных для предотвращения патологического ГУМТ являются отсутствие систематической работы в этом направлении, а также недостаточный уровень знаний врачей о рекомендациях по прибавкам массы тела, методах профилактики и коррекции патологического ГУМТ.
9. Внедрение разработанного алгоритма ведения беременности позволяет уменьшить частоту недостаточного ГУМТ, а при чрезмерном ГУМТ способствует нормализации гестационных прибавок веса во 2-3 триместрах.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. На этапе прегравидарной подготовки пациенток с нарушением липидного обмена следует направить к профильным специалистам (врачу-диетологу, а при необходимости — к эндокринологу) для проведения мероприятий по нормализации массы тела. Задачей врача акушера-гинеколога является
информирование таких женщин об особенностях гестационного увеличения веса и питании при беременности еще до ее наступления.
2. При постановке на диспансерный учет по беременности необходимо уточнить прегравидарную массу женщины и использовать эту информацию для определения ИМТ, оформления гравидограмм, а также формирования рекомендаций по гестационному увеличению массы. В том случае, если женщина не может указать исходный вес, допустимо использовать результаты взвешивания при первой явке.
3. В группу высокого риска по чрезмерном}- ГУМТ должны быть включены беременные с избыточной массой тела, ожирением, повторнородящие с неполной редукцией массы после предшествующих родов, прекратившие курение во время беременности. Группу высокого риска по недостаточному ГУМТ составляют женщины с исходным дефицитом массы тела.
4. Для своевременной диагностики, профилактики и коррекции патологического ГУМТ целесообразно использовать разработанный алгоритм ведения беременности, предполагающий систематический характер выполнения — при каждой явке беременной. Реализация алгоритма подразумевает использование гравидограмм, адаптированных к исходном}’ весу пациентки, анкет и памяток для пациенток. Контроль эффективности коррегирующих мероприятий при чрезмерном ГУМТ целесообразно дополнять калиперометрией.
5. В конце 3 триместра гестации беременным с недостаточным ГУМТ необходимо проводить дополнительное ультразвуковое и допплерометрическое исследования фето-плацентарной системы для диагностики задержки роста плода и определения акушерской тактики.
6. В послеродовую реабилитацию женщин с чрезмерным ГУМТ необходимо включать мероприятия по нормализации образа жизни с использованием диетотерапии. Акушеры-гинекологи и терапевты должны предоставить женщине соответствующие рекомендации. При прогрессирующем увеличении массы или при отсутствии восстановления исходного веса к концу первого
года после родов пациентка должна бьггь направлена на консультацию к диетологу или эндокринологу.
7. Вопросы патологического ГУМТ необходимо включить в тематику циклов повышения квалификации врачей акушеров-гинекологов, терапевтов, эндокринологов и диетологов.
АЛГОРИТМ ВЕДЕНИЯ БЕРЕМЕННОСТИ, направленный на профилактику и своевременную коррекцию патологического ГУМТ
ПРЕГРАВИДАРНЫЙ ЭТАП (врач женской консультации):
1. Со всеми пациенткам!, обратившимися на этапе планирования беременности, должны проводиться разъяснительные беседы о необходимости нормализации массы тела (при ее отклонениях от нормы) и заблаговременного отказа от курения.
2. На этапе планирования беременности женщина должна получить базовую информацию о питании и физической активности во время беременности.
3. Пациенткам с прегравидарными нарушениями липидного обмена должна быть рекомендована возможно ранняя постановка на диспансерный учет по поводу беременности с целью проведения полного комплекса мероприятий про профилактики чрезмерного увеличения веса
БЕРЕМЕННОСТЬ:
Первая явка женщины (врач женской консультации, акушерско-
гинекологического стационара):
1. Выяснить прегравидарную массу женщины, при отсутствии информации ориентироваться на измеренную при первом посещении врача У повторнородящих собрать информацию о величине ГУМТ при предшествующих беременностях и степени восстановления массы после родов.
2. Провести расчет индивидуально рекомендуемой прибавка массы тела с учетом исходного ИМТ пациентки.
3. Информировать пациентку о величине и физиологической динамике увеличения веса во время беременности.
4. Дать конкретные советы по образу жизни (в том числе по питанию и физической активности).
5. Выделив группы риска по патологическому увеличению массы (повторнородящие с неполной редукцией веса после родов, пациентки с нарушениями углеводно-жирового обмена, курящие), с помощью опросно-анкетного метода выяснить особенности питания и провести тщательное консультирование по возможностям их коррекции.
В процессе динамического наблюдения за беременной (врач женской
консультации, акушерско-гинекологнческого стационара):
1. Определять адекватность увеличения массы тела, ориентируясь не только на прибавку массы за неделю, но и оценивать ГУМТ за более длительный период (за месяц, за весь период наблюдения). Для объективизации получаемой информации необходимо во всех случаях использовать гравидограмму. В числе диагностических методов может использоваться калиперометрия, позволяющая оценивать в динамике эффективность проводимых мероприятий.
2. В случае отклонения ГУМТ от нормативных показателей, а также у всех пациенток в группе высокого риска при каждой явке беременной контролировать выполнение рекомендаций и проводить беседы о необходимости их соблюдения.
3. Диагноз «Чрезмерное/недостаточное увеличение массы тела при беременности» должен устанавливаться своевременно, обязательно регистрироваться в медицинской документации. При этом в медицинской документации необходимо указать возможные причины патологического ГУМТ, определить план корректирующих мероприятий, а также сделать отметку о дисциплинированности пациентки при их выполнении.
ПОСЛЕ РОДОВ (врач родильного дома, женской консультацпп, терапевт
поликлиники):
1. При послеродовом консультировании провести разъяснительную беседу о необходимости своевременного (в течение 6-9 месяцев) и полноценного восстановления массы тела Дать конкретные рекомендации по питанию и физической активности после родов.
2. Всем женщинам на протяжении первого года после родов необходимо проводить контроль веса, определение окружности талии при посещении врача акушера-гинеколога и терапевта
3. Отнести пациенток с чрезмерным увеличением ГУМТ в группу риска по гиполактии и нарушению восстановления массы тела после родов. С помощью
опросно-анкетного метода выяснить особенности питания и провести тщательное консу льтирование о возможности их коррекции после родов. 4. Женщины с исходными метаболическими нарушениями, прогрессивным увеличением массы или замедлением ее послеродовой редукции (до конца 1 -го года после родов) должны быть своевременно направлены к диетологу, эндокринологу и другим специалистам для проведения соответствующих лечебно-профилактических мероприятий по коррекции веса.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Никифоровский, Н.К. Эффективность применения витаминно-минеральных
комплексов у беременных женщин / Н.К. Никифоровский, В.Н. Покусаева, АБ. Мельникова, И.В. Нечаевская // Русский медицинский журнал.- 2004. — Т. 12. -№ 13. — С. 768-772.
2. Покусаева В.Н. Состояние фетоплацентарной системы на фоне витаминно-минеральной поддержки / В.Н. Покусаева, И.В. Нечаевская // Вестник Смоленской медицинской академии,- Смоленск: СГМА, 2004,- № 1.- С. 122-125.
3. Покусаева, В.Н. Акушерские и перинатальные исходы у пациенток с избыточной массой тела и ожирением / В.Н. Покусаева, О.В. Масютина, И.В. Нечаевская // Вестник Смоленской медицинской академии,- 2009,- № 4,- С. 11-13.
4. Никифоровский, Н.К. Особенности течения беременности и родов у пациенток с различной гестационной прибавкой массы тела / Н.К. Никифоровский, В.Н. Покусаева, И.В. Нечаевская // Материалы XI Всероссийского научного форума «Мать и дитя»,- М, 2010,- С. 163-164.
5. Покусаева, В.Н. Прегравидарное ожирение как фактор риска развития гестоза / В.Н. Покусаева, О.В. Масютина, И.В. Котикова // Материалы XI Всероссийского научного форума «Мать и дитя»,- М., 2010,- С.190-191.
6. Покусаева В.Н. Влияние табакокурения на течение беременности, родов и состояние новорожденного / В.Н. Покусаева, ИВ. Котикова, О.В. Зубок // Материалы Всероссийской научно-практической конференции «Проблемы здоровья и методы его сохранения»,- Смоленск, 2010,- С. 121-123.
7. Никифоровский, Н.К. Особенности родоразрешения у пациенток с избыточной массой тела и ожирением / Н.К. Никифоровский, В.Н. Покусаева, Г.Э.
Новикова, O.B. Масютина, И.В. Нечаевская // Вестник Смоленской медицинской академии,- 2010,- № 4,- С. 9-10.
8. Покусаева, В.Н. Влияние табакокурения на гестационный прирост массы тела беременных и массу их новорожденных / В.Н. Покусаева, И.В. Котикова, E.H. Никифоровская, Е.И. Мариновичева, А.Б. Мельникова, Е.В. Бондарева// Вестник Смоленской медицинской академии.- 2010,- № 4,- С. 26-28.
9. Масютина, О.В. Метаболические нарушения у женщин репродуктивного возраста: акушерские аспекты / Масютина О.В., В.Н. Покусаева // «Сохрани мне жизнь. Проблемы репродуктивного здоровья». Материалы научно-практической конференции с международным участием. — Смоленск, 2011,- С. 83-85.
10. Покусаева, В.Н. Роль врача женской консультации в профилактике гиподинамии при беременности / В.Н. Покусаева, З.Е. Захарова, Н.В. Гайдученок, Е.В.Бондарева // Материалы международной научно-практической конференции «Профилактика — основной принцип отечественного здравоохранения» /Под ред. В.Н.Костюченкова, С.Н.Дехнич, С.Н.Ревенко,- Смоленск, 2011,- С. 110-112.
11. Покусаева, В.Н. Малоподвижный образ жизни как фактор риска эндокринно-метаболических нарушений у беременных / В.Н. Покусаева, О.В. Масютина, E.H. Никифоровская // Материалы международной научно-практической конференции «Профилактика — основной принцип отечественного здравоохранения» /Под ред. В.Н.Костюченкова, С.Н.Дехнич, С.Н.Ревенко.-Смоленск, 2011,- С. 112-114.
12. Никифоровский, Н.К. Особенности течения беременности у курящих пациенток / И.В. Котикова, Н.К. Никифоровский, В.Н. Покусаева, Г.А. Беденкова //Российский вестник акушера-гинеколога,-2010. — Т. 1. -№ 10. — С. 46-51.
13. Никифоровский, Н.К. Акушерские и перинатальные исходы при крупном плоде / Н.К. Никифоровский, В.Н. Покусаева, ЛИ. Стась, О.В. Гульченко // Российский вестник акушера-гинеколога.- 2010. — Т. 1. — № 10. — С. 55-59.
14. Покусаева, В.Н. Увеличение массы тела при беременности: практические рекомендации для акушера-гинеколога / В.Н. Покусаева, E.H. Никифоровская, И.В. Котикова // Медицинские вести регионов,- 2011. — Т.1. — С. 29-34.
15. Покусаева, В.Н. Обоснование безопасности импульсной эластографии печени и селезенки для всех категорий пациентов, включая беременных / A.B.
Борсуков, В.Н. Покусаева, Т.Г. Морозова, A.B. Ковалев, Ю.А. Ипатов // Медицинская визуализация,- 2011. — № 5. — С. 11-19.
16. Возможность практического использования ультразвуковой эластографии печени у беременных с наличием маркеров эндокринно-метаболических нарушений // В кн. Эластография в клинической гепатологии (частные вопросы) / Борсуков A.B., Крюковский С.Б., Покусаева В.Н, Никифоровская E.H., Перегудов ИВ., Морозова Т.Г. (Под ред. Борсукова A.B.) — Смоленск: Издательство «Смоленская городская типография», 2011- С. 157-195.
17. Покусаева, В.Н. Эластография печени во втором триместре беременности / В.Н. Покусаева, A.B. Борсуков, Н.Я. Румянцева // Ученые записки Орловского государственного университета. Серия: Естественные, технические и медицинские науки.- 2011. -№ 5. — С. 91-95.
18. Покусаева, В.Н. Прегравидарные и гестационные нарушения метаболизма: медико-биологическая составляющая / В.Н. Покусаева // Охрана материнства и детства (Беларусь).- 2011. — Т. 2. — № 18. — С. 12-18.
19. Покусаева, В.Н. Патологическая девиация гестационного прироста массы тела как фактор риска акушерских и перинатальных осложнений / В.Н. Покусаева, Н.К. Никифоровский, A.C. Бахрушина // Материалы XIII Всероссийского научного форума «Мать и дитя».- М., 2012,- С. 150-151.
20. Покусаева, В.Н. Эндокринно-метаболические нарушения и лактация / В.Н.Покусаева, Е.И. Мариновичева, Г.А. Беденкова, A.C. Бахрушина // Ученые записки Орловского государственного университета. Серия: Естественные, технические и медицинские науки,- 2012. — Т. 6. — № 50. — С. 303-306.
21. Штейна, Л.Г. Артериальная гипертензия у беременных из группы высокого риска: распространенность, предрасполагающие факторы / Л.Г. Шикина, А.И. Алеппсина, В. А. Талан, В.Н. Покусаева // Материалы 3-ей междисциплинарной научно-практической конференции с международным участием «Сохрани мне жизнь»,-Смоленск: 2013. — С. 299-302.
22. Никифоровский, Н. К. Роль чрезмерной гестационной прибавки массы тела в развитии осложнений беременности и родов / Н.К. Никифоровский, В.Н. Покусаева, A.C. Бахрушина // Материалы XIV Всероссийского научного форума «Мать и дитя»,- М., 2013. — С. 139-140.
23. Покусаева, В.Н. Влияние гестационного увеличения массы тела на лактационную функцию женщины / В.Н. Покусаева, Н.К. Никифоровский, И.В. Демченкова, ИВ. Котикова // Материалы XIV Всероссийского научного форума «Мать и дитя»,- М., 2013. — С. 160-161.
24. Никифоровский, Н.К. Влияние углеводно-жирового обмена матери на внутриутробный рост плода и формирование патологических отклонений его массы / Н.К. Никифоровский, В.Н. Покусаева, Н.М. Отвагина, А.Б. Мельникова, АС.Бахрушина // Российский вестник акушера-гппеколога.- 2013,- № 2. С. 7781.
25. Покусаева, В.Н. Факторы риска патологического увеличения массы тела при беременности / В.Н. Покусаева, Н.К. Никифоровский, Е.И. Мариновичева, E.H. Никифоровская // Акушерство и гинекология,- 2013. — № 4,- С. 19-24.
26. Покусаева, В.Н. Увеличение массы тела при беременности: практические рекомендации для акушера-гинеколога / В.Н. Покусаева // Учебное пособие. -Смоленск: СГМА, 2013. — 33 с.
27. Никифоровский, Н.К. Изменения в организме женщины во время беременности. Гестационное увеличение массы тела. Учебно-методическое пособие / Н.К. Никифоровский, В.Н. Поку саева, Н.В. Лукина, Н.М, Отвагина / Под ред. Н.К.Никифоровского // Смоленск: СГМА, 2013 — 32 с.
28. Покусаева, В.Н. Восстановление массы тела после родов при ее патологическом увеличении во время беременности / В.Н. Покусаева // Пермский медицинский журнал,- 2013. — Т. 30. — № 4. — С. 22-28.
29. Покусаева, В.Н. Гестационное увеличение массы тела в аспекте развития гестоза / В.Н. Покусаева, Н.К. Никифоровский, Н.М. Отвагина, Г.Э. Новикова, И.В. Котикова // Российский вестник акушера-гинеколога.- 2013.- Т. 13.- № 5,-С. 78-82.
30. Никифоровский, Н.К. Гестационное увеличение массы тела в 1 триместре и риск патологических девиаций массы новорожденного / Н.К. Никифоровский, В.Н. Покусаева// Вестник российского университета дружбы народов. Серия: Медицина,- 2013. — № 5,- С. 39-43.
31. Покусаева, В.Н. Роль жирового компонента в гестационном увеличении массы тела / В.Н. Покусаева, Е.А Трошина, E.H. Никифоровская, АС. Бахрушина // Ожирение и метаболизм — 2013. — №4. — С. 16-20.
32. Смирнова, М.С. Влияние гестационного увеличения массы тела на физическое развитие и метаболические процессы новорожденных детей / М.С. Смирнова, ИЛ. Алимова, В.Н. Покусаева, Г.Н. Федоров // Актуальные вопросы педиатрии. Межвузовский сборник научных работ / Под ред. И. В. Отвагина, В. В. Бекезина, В. Е. Шаробаро. — Смоленск: «Смоленская городская типография», 2013.-С. 139-143.
33. Покусаева, В.Н. Чрезмерное увеличение массы тела при беременности предрасполагает к ожирению / В.Н. Покусаева, Н.К. Никифоровский // Юбилейный Всероссийский Конгресс с международным участием «Амбулаторно-поликлиническая помощь — в эпицентре женского здоровья». Сборник тезисов.-М„ 2014.-С. 73-75.
34. Бахрушина, АС. Гестационная прибавка массы тела и особенности родоразрешения у пациенток с исходно нормальным весом / АС. Бахрушина, В.Н. Покусаева, E.H. Никифоровская, АБ. Мельникова // Юбилейный Всероссийский Конгресс с международным участием «Амбулаторно-поликлиническая помощь — в эпицентре женского здоровья». Сборник тезисов,- М., 2014. — С. 23-25.
35. Покусаева, В.Н. Новые подходы к профилактике патологического увеличения массы тела при беременности / В.Н. Покусаева // Вестник российского университета дружбы народов. Серия: Медицина. -2014,- № 1.- С. 66-72.
Отпечатано в печатном салоне «ТЕХНОГРАФИКА» ИП Хойна Г.Т. 214000, г. Смоленск, пр-т Гагарина, д 2/10. ИНН 672902257565 Тел. (4812) 694343 Заказ № 140526 Тираж 100 экз.
То как женщина набирает вес при беременности, является очень важным показателем ее здоровья!
Каждая родившая женщина помнит, как во время беременности, врачи регулярно взвешивали ее, дабы знать какими темпами пациентка набирает вес. Это немаловажный фактор, который нужно учитывать на протяжении всей беременности и при необходимости контролировать его. Среднестатистическое значение прибавки веса при беременности составляет 9-18 кг, но вы должны понимать, что вес будет набираться неравномерно по неделям. Поэтому сегодня мы рассмотрим эту тему подробнее.
Какие существуют нормы прибавки веса по неделям и месяцам
Большую часть веса женщина набирает во второй половине беременности, что естественно объясняется быстрыми темпами роста плода. То как быстро женщина набирает вес, также зависит от ее телосложения, то есть чаще всего худощавые дамы набирают вес быстрей, что касается женщин с избыточным весом, то их прибавка веса во время беременности должна быть минимальной.
Существуют примерные нормы прибавки веса:
- в 1 триместре – от 50 до 200 г в неделю, всего до 2 кг за 1 триместр;
- с 12 по 14 недели – 100-300 г в неделю;
- с 14 по 28 недели у пышных дам прибавка должна составлять максимум 300 г в неделю, женщины среднего телосложения – 500-700 грамм; худенькие – до 1 кг за неделю;
- с 28 по 38 недели – полные дамы – 250-400 г в неделю; женщины худощавого и среднего телосложения – 500 г в неделю;
- с 38 по 40 – чаще всего вес женщины стабилизируются, но допустимо набрать еще 500 грамм за эти 2 недели.
Если женщина набирает в неделю 2 кг и больше на любом сроке, и больше 800 г в 3 триместре – это уже повод для беспокойства.
От чего зависит прибавка веса во время беременности?
К моменту родов до 30% от общей прибавки веса приходится на плод;
25-30% – рост жировой прослойки;
25% – увеличение объема свободно циркулирующей крови и межклеточной жидкости, грудных желез;
10% – околоплодные воды;
10% – увеличившаяся матка;
5% – плацента.
Что еще влияет на прибавку в весе во время беременности:
- возраст женщины – установлено, что женщины, которые забеременели в более старшем возрасте, склоны к быстрым темпам прибавки веса из-за особенностей гормонального фона;
- одноплодная или многоплодная беременность – если это многоплодная беременность, то и прибавка в весе будет в 1,5-2 раза больше;
- размеры плода, многоводие;
- женщина не может контролировать свой аппетит из-за гормональной перестройки организма;
- есть склонность к набору веса – особенности обмена веществ, образ жизни;
- токсикоз и другие осложнения – часто бывает так, что в 1 триместре женщина переносит тяжелый токсикоз, что влечет за собой похудение, но чаще всего потом (когда токсикоз проходит), набор веса начинается более стремительно. Также сильная отечность на поздних сроках беременности приводит к набору избыточного веса, но происходит это из-за скопления жидкости в организме.
Обязательно контролируйте свой вес!
Вы должны понимать, что как избыточный, так и недостаточный набор веса опасен для развития плода, а также это может повлечь за собой осложнения при родах.
Чем опасен избыток прибавки в весе:
- у беременной может развиться гипертония;
- варикозное расширение вен;
- лишний вес влечет за собой дополнительную нагрузку на суставы и позвоночник, что может привести к развитию или обострение остеохондроза;
- возникает риск сахарного диабета;
- гипоксия плода, преждевременное старение плаценты;
- крупный плод, что может повлечь за собой осложнения в родах;
- существует прямая связь между отечностью и проблемами с почками.
Чем опасен недобор веса:
- гипотрофия и задержка внутриутробного развития плода;
- угроза выкидыша или преждевременных родов;
- рождение ребенка с весом ниже нормы и повышенным риском отклонений в физическом и психическом развитии.
То как женщина набирает вес при беременности – индивидуальный показатель, и он зависит от множества факторов. Приведенные выше данные имеют среднестатистический характер, и если показатели беременной незначительно отклоняются, то это в пределах нормы, но если наблюдаются значительные отхождения – это может быть тревожным сигналом и стоит начать серьезно контролировать данный процесс!
Новое видео:
Новое видео:
Увеличение веса в третьем триместре: чего ожидать
Во время беременности женщины испытывают много значительных физических и эмоциональных изменений. Увеличение веса в третьем триместре — важная часть более поздней беременности и обычно не вызывает беспокойства.
Многие женщины быстро набирают вес в третьем триместре. По данным Управления по охране здоровья женщин (OWH), это связано с тем, что в это время плод обычно набирает наибольший вес.
Из этой статьи вы узнаете, чего ожидать в третьем триместре, когда следует обратиться к врачу, и несколько советов о том, как безопасно набрать вес во время беременности.
Поделиться на Pinterest Женщины нередко набирают вес в третьем триместре.
Набор веса, который женщина набирает во время беременности, зависит от нескольких факторов, в том числе:
- их индекса массы тела (ИМТ) до беременности
- количества беременностей
- уровней физической активности
- пищевых привычек
количества Вес, который женщина может рассчитывать набрать во время беременности, зависит от ее ИМТ до беременности.
В следующей таблице приведены рекомендации по прибавке веса во время беременности в фунтах (фунтах), основанные на ИМТ от Центров по контролю и профилактике заболеваний (CDC):
| ИМТ до беременности | Рекомендации по прибавке в весе для женщин беременность одним плодом | Рекомендации по увеличению веса для женщин, беременных двойней |
| 28–40 фунтов | 50–62 фунта | |
| 18.5–24,9 | 25–35 фунтов | 37–54 фунтов |
| 25–29,9 | 15–25 фунтов | 31–50 фунтов |
| ≥30 | 11–20 фунтов | 25– 42 фунта |
Беременным женщинам следует немедленно обратиться за медицинской помощью при появлении любого из следующих симптомов:
- стойкая тошнота
- многократные эпизоды рвоты каждый день
- внезапный отек лица и рук после 20-го числа неделя беременности, поскольку это может указывать на преэклампсию
- хроническая усталость
- одышка
- сильная жажда или голод
- кровянистые выделения или кровотечения из влагалища
- спазмы в брюшной или тазовой области
- усиленные выделения из влагалища
Если женщина есть опасения по поводу прибавки в весе в третьем триместре, важно проконсультироваться с врачом.
Плод обычно набирает наибольший вес в третьем триместре. По данным OWH, в третьем триместре они набирают в среднем 5 фунтов и вырастают на 4–6 дюймов.
Помимо веса растущего плода, тело также прибавляет в весе от:
- плаценты
- околоплодных вод
- ткани груди
- увеличения кровоснабжения
- большей матки
- жировых запасов для родов и кормления грудью
Другие изменения в третьем триместре
Следующие изменения и состояния также могут возникать во время третьего триместра беременности:
- одышка
- изжога
- отек стоп, лодыжек, пальцев и лица
- геморрой
- опухшая или болезненная грудь
- схватки Брэкстона – Хикса, которые являются «ложными тревогами», которые менее интенсивны, чем схватки, но помогают организму подготовиться к ним
Поставщики медицинских услуг помогают женщинам безопасно набирать вес во время беременности.
Женщины могут набрать вес во время беременности. Однако, согласно одному исследованию 2017 года, в Соединенных Штатах примерно 50% всех женщин превышают рекомендуемые пределы прибавки в весе во время беременности.
Чрезмерная прибавка в весе во время беременности может привести к неблагоприятным последствиям для здоровья, например:
Беременные женщины могут безопасно набрать вес, используя следующие советы:
Работа с поставщиком медицинских услуг
В начале беременности врач женщины будет определить их потребности в прибавке в весе, измерив их ИМТ.
Медицинские работники будут продолжать следить за набором веса женщины на протяжении всей беременности.
Разнообразное питание
Сбалансированное питание обеспечивает получение жизненно важных питательных веществ, таких как углеводы, белки и жиры, которые помогают поддерживать жизнь как женщины, так и плода.
Женщины могут максимально увеличить потребление питательных веществ, потребляя разнообразную здоровую пищу и напитки, в том числе:
- фрукты и овощи
- цельнозерновые
- обезжиренные или обезжиренные молочные продукты
- белки, такие как птица, говядина и рыба
Управление по профилактике заболеваний и укреплению здоровья рекомендует беременным женщинам съедать 8–12 унций морепродуктов каждую неделю.
Однако некоторые виды рыбы и морепродуктов могут содержать ртуть, которая может отрицательно сказаться на здоровье женщины и развитии плода.
Безопасные варианты рыбы и морепродуктов включают:
- треска
- лосось
- консервированный тунец
- сельдь
- устрицы
- креветки
- форель
- тилапия
- сом
Морепродукты и рыба, которых следует избегать во время беременности из-за в них содержится ртуть:
- большеглазый тунец
- королевская скумбрия
- марлин
- грубый апельсин
- акула
- рыба-меч
- кафельная рыба
Выбор морепродуктов из экологически чистых источников может помочь гарантировать их хорошее питательное качество.
Ешьте несколько раз в день небольшими порциями
Завершение обильной еды может стать проблемой для беременных женщин. У некоторых, например, могут возникнуть проблемы с приемом пищи или с едой, если у них есть такие симптомы, как изменение аппетита, тошнота и рвота.
Кроме того, к концу беременности растущий плод и увеличенная матка могут переполнять брюшную полость, оставляя меньше места для расширения желудка.
В этих случаях женщины могут захотеть съесть несколько небольших приемов пищи в течение дня, что означает, что организму нужно меньше переваривать за один присест.Это может помочь свести к минимуму неприятные проблемы с пищеварением, такие как тошнота и изжога.
Отслеживание калорий
Отслеживание калорий может помочь человеку удовлетворить свои ежедневные потребности в калориях без переедания.
По данным Американского колледжа акушеров и гинекологов, женщины с ИМТ в «нормальном» диапазоне до беременности должны стремиться потреблять дополнительно 340 калорий в день во втором триместре и дополнительно 450 калорий в день во время третьего триместра.
Регулярно выполняйте физические упражнения
Регулярные упражнения могут помочь снизить риск таких осложнений, как преэклампсия, преждевременные роды и ожирение.
Регулярные упражнения во время беременности также имеют множество других преимуществ, в том числе:
Узнайте о лучших типах упражнений во время беременности здесь.
Как правило, женщины должны стараться заниматься аэробикой по 150 минут в неделю. Сюда могут входить:
- ходьба
- езда на велосипеде на велотренажере
- плавание
- йога
В этой статье вы найдете более общие советы по безопасному набору веса.
В третьем триместре беременности женщины могут ожидать прибавки около 0.От 5 до 1 фунта в неделю. Некоторые способы безопасного набора веса во время беременности включают здоровую и разнообразную диету и регулярные физические упражнения.
Женщины могут работать со своим лечащим врачом, чтобы отслеживать прибавку в весе на протяжении всей беременности.
Рекомендуемая прибавка в весе при беременности
В современной культуре мы не можем не беспокоиться о весе. И часто такое отношение распространяется и на набор веса во время беременности. Но когда дело доходит до беременности, важно учитывать рекомендуемые рекомендации, основанные на индивидуальных потребностях.
Как беременность изменит мое тело?
Рекомендуемая прибавка в весе во время беременности на основе ИМТ
Независимо от того, сколько вы весили до беременности, вы должны немного набрать вес. Женщинам, которые считаются клинически страдающими ожирением, необходимо набрать минимум 11 фунтов, в то время как женщинам с недостаточным весом необходимо набрать более 25-35 фунтов. Вот рекомендуемая прибавка в весе при беременности на основе ИМТ:
- Нормальный ИМТ (от 20 до 24) — прибавьте от 25 до 35 фунтов
- ИМТ с пониженным весом (менее 20) — прибавка от 28 до 40 фунтов
- ИМТ с избыточным весом (от 25 до 29) — прибавьте от 15 до 25 фунтов
- ИМТ с ожирением (более 30) — прибавка от 11 до 20 фунтов
И эти цифры для здоровых женщин, вынашивающих одного ребенка.Мамы, которые ожидают рождения близнецов, должны будут набрать еще больше веса, хотя никаких стандартов для этих особых потребностей в целом разработано не было.
Зачем набирать вес? Женщины, лишенные полноценного питания во время беременности, как правило, рожают маленьких детей, которым в конечном итоге требуется больше времени в больнице, и у которых чаще возникают проблемы, включая неонатальную смерть.
Как следует набрать вес? То, что вы едите на двоих, не означает, что вы должны есть вдвое больше.В общем, вам не нужно добавлять в свой нынешний рацион более 200-300 калорий в день. Скорее, важно то, что вы едите. Ваша диета должна быть богатой питательными веществами и полезными для вас и вашего ребенка. Это означает, что во время перекуса вы должны брать свежие фрукты вместо шоколадного батончика.
Увеличение веса за триместр
Большинство женщин заметят небольшую прибавку в весе в начале беременности, обычно около четырех фунтов в первом триместре. Часть из них — вес воды, а часть — материалы, необходимые для роста вашего ребенка.В конце этого триместра ваш ребенок еще очень крошечный.
Большая часть прибавки в весе будет распределена на последние два триместра, около фунта в неделю, и немного больше в конце.
Также довольно часто можно заметить прекращение набора веса и, возможно, даже небольшую потерю веса в самом конце беременности.
Почему бы мне не похудеть?
Худеть во время беременности не рекомендуется, так как потеря веса связана с сжиганием жировых запасов, которые могут содержать вредные для ребенка вещества.Однако вы можете нарастить мышцы во время беременности. Поговорите со своим практикующим о тренировках и упражнениях.
Что делать, если у меня избыточный вес?
Избыточный вес не означает, что вы не можете иметь здоровую беременность, хотя исследования показывают, что женщины с ожирением имеют большую тенденцию к проблемам во время беременности, включая высокое кровяное давление, гестационный диабет и учащение выкидышей. Тем не менее, вы должны набрать не менее 11 фунтов во время беременности.
Что делать, если у меня недостаточный вес?
У женщин с недостаточным весом иногда возникают проблемы с фертильностью из-за более низкого соотношения жира в организме. Попробуйте добавить в свой рацион больше калорий. Если вы будете делать это здоровым образом, вам не придется беспокоиться о послеродовом лишнем весе. Перекусывайте в течение дня здоровым образом, помня, что йогурт, сыр и злаки — это легкие и полезные продукты для вас и вашего ребенка. Ваш минимальный набор веса во время беременности должен составлять около 28 фунтов.
Вес в послеродовом периоде
То, что и как вы набрали, повлияет на вашу послеродовую потерю веса.Если вы следовали приведенным выше рекомендациям, вы должны быть в хорошей форме.
И помните, что кормление грудью очень быстро израсходует запасы жира, отложенные во время беременности, так как для производства молока требуется 1000-1500 калорий в день.
Если вы приобрели больше, чем вам нужно, у вас будет больше работы, но не все безнадежно. Послеродовые упражнения очень полезны по многим причинам, в том числе:
- Похудание
- Наращивание мышц (для ношения растущего ребенка)
- Гибкость
- Избавление от депрессии
- Повышение самооценки
Помните, увеличение веса не означает, что вы толстеете.Скорее, вы растите ребенка, что требует калорий (энергии). Сделайте то, что вы едите, в два раза больше, и вы пожнете плодами здорового ребенка.
Набор веса во время беременности — обзор
11.4.2 Набор веса во время беременности
Оптимальная схема набора веса во время беременности не известна. В 1990 г. в отчете Института медицины США (IOM) был сделан вывод о том, что прибавка в весе во время беременности является важным фактором роста плода, и установлены рекомендации по увеличению веса у женщин с различным ИМТ перед беременностью [54].Эти рекомендации были обновлены IOM в 2009 г. [55] на основе обзора большого количества данных, полученных в основном в результате наблюдений, о взаимосвязи между прибавкой в весе во время беременности и краткосрочными и долгосрочными последствиями для здоровья матери и ребенка. Однако женщины часто набирают гестационный вес за пределами рекомендуемых диапазонов, и есть свидетельства того, что распространенность увеличивается [56], даже в Соединенных Штатах, где продвигаются рекомендации IOM [57, 58]. Это вызвало опасения по поводу последствий избыточной прибавки в весе во время беременности, включая долгосрочные последствия, которые она может иметь для потомства [55, 56].Существуют убедительные данные наблюдений, подтверждающие связь между увеличением веса во время беременности и увеличением ожирения у детей. В 1044 парах мать-ребенок из проекта Viva дети матерей, у которых была более высокая гестационная прибавка в весе, имели больше шансов иметь избыточный вес в возрасте 3 лет (OR: 1,30, 95% ДИ: 1,04, 1,62 на каждые 5 кг прибавленного веса. ) [58]. Поправка на ряд сопутствующих факторов, включая толерантность к глюкозе и продолжительность грудного вскармливания, мало повлияла на этот результат, но поправка на ИМТ родителей усилила связь (ОШ: 1.66, 95% ДИ: 1,31, 2,12).
Влияние избыточной прибавки в весе во время беременности на риск ожирения у потомства проявляется также в более позднем детстве, подростковом и взрослом возрасте. В метаанализе 12 исследований [59], стратифицированных по стадиям жизни потомства <5 лет, 5–18 лет и 18+ лет, потомство женщин с избыточной гестационной прибавкой в весе было в 1,4 раза (95% ДИ: 1,23– 1.59) с большей вероятностью разовьется ожирение, чем у потомков женщин, у которых гестационная прибавка в весе была адекватной. У потомства женщин, набравших недостаточную гестационную массу, риск развития ожирения был ниже (RR = 0.86; 95% ДИ: 0,78–0,94). Связи были сходными независимо от стадии жизни потомства, предполагая, что избыточная прибавка в весе во время беременности связана с ожирением потомства как в краткосрочной, так и в долгосрочной перспективе. Исследование 2432 австралийцев предприняло попытку количественно оценить взаимосвязь между прибавкой в весе во время беременности и ожирением потомства и обнаружило, что потомство в возрасте 21 года было тяжелее на 0,3 кг / м 2 на каждые 0,1 кг в неделю большей прибавки в весе во время беременности, и эти ассоциации не зависели от ИМТ матери до беременности [60].
Однако связь между прибавкой в весе во время беременности и риском ожирения у детей может быть сложной. Некоторые данные свидетельствуют о том, что ИМТ матери может оказывать интерактивное влияние на связь между прибавкой в весе во время беременности и ожирением у ребенка, и это может быть разным в зависимости от стадии жизни ребенка. Например, Oken и его коллеги также продемонстрировали влияние прибавки в весе во время беременности на избыточную массу тела у детей старшего возраста в возрасте 9–14 лет [61]. Прежде чем принимать во внимание ИМТ матери, была описана U-образная зависимость между прибавкой в весе во время беременности и ожирением в подростковом возрасте, так что более высокие показатели ожирения наблюдались у подростков, рожденных от матерей с самой низкой и самой высокой категориями набора веса.Это согласуется с данными, полученными для диад мать-дочь из исследования здоровья медсестер II, где как низкий, так и высокий прирост массы тела во время беременности были связаны с ожирением у дочерей, изученных в возрасте 18 лет [62]. Однако роль материнского ИМТ в этих двух исследованиях различалась. В более молодой популяции поправка на ИМТ матери изменила ассоциацию, что привело к положительной линейной зависимости между прибавкой в весе во время беременности и ИМТ ребенка, так что низкая прибавка в весе во время беременности была связана с более низким риском ожирения у потомства.Напротив, U-образная связь, обнаруженная у подростков старшего возраста, не изменилась с учетом ИМТ матери [62]. Важный результат исследования здоровья медсестер II заключался в том, что наблюдался интерактивный эффект увеличения веса и материнского ИМТ, поскольку связь между низким и высоким гестационным набором веса и ожирением у дочери была умеренной среди женщин с нормальным весом, но более выраженной среди матерей. у которых до беременности был избыточный вес.
Более свежие данные также указывают на различное влияние скорости прибавки в весе во время беременности в разные периоды беременности.В метаанализе четырех исследований более высокие показатели прибавки в весе во время беременности и в середине беременности неизменно оказывали более сильное неблагоприятное влияние на исходы ожирения у потомства [63]. Например, исследование 5154 пар «мать-ребенок» в Великобритании показало, что большее увеличение массы тела в течение первых 14 недель беременности было связано с большим ожирением у ребенка в 9 лет [64]. Аналогичные результаты были получены в голландском исследовании 5908 пар мать-ребенок, где более высокий набор веса на ранних сроках беременности был связан с более высоким ИМТ и жировой массой ребенка в 6 лет, и эти результаты не зависели от набора веса матери до беременности и увеличения веса в других триместрах. [65].Оптимальная схема набора веса во время беременности еще не определена. Не все исследования показали влияние прибавки в весе на ожирение у потомства [47, 49], и необходимы дальнейшие исследования, чтобы определить, как изменения в структуре и количестве прибавленного веса во время беременности влияют на состав тела ребенка.
Беременность 30 недель — Беременность неделя
Беременность 30 недель
Начинаете чувствовать себя ходящим животом? Ваш живот на 30-й неделе беременности делает больше, чем просто затрудняет поиск удобного положения для сна — он стал предметом разговора.Куда бы вы ни пошли, кажется, что кто-то комментирует вашу внешность, а это не всегда так весело. И, без сомнения, вы встречали одного или двух человек, которые не думают, прежде чем заговорить и сказать что-то смущающее или обидное (что с этим делать?). Постарайтесь не воспринимать эти комментарии всерьез, но знайте, какие из них следует принять близко к сердцу — например, когда кто-то говорит вам, что вы светитесь, верьте им. Ты!!
Насколько велик ребенок в 30 недель?
На 30 неделе беременности ребенок размером с кабачок.Ваш 30-недельный плод с диагональю 15,7 дюйма, 2,9 фунта продолжает расти примерно на полфунта и полдюйма каждую неделю, поэтому живот на 30-й неделе беременности кажется таким напряженным.
Сколько месяцев при 30 неделе беременности?
Тридцать неделя беременности — срок беременности более семи месяцев. Если вы посмотрите на 30 недель в месяцах, вы поймете, насколько вы на самом деле близки! Осталось всего 10 недель (плюс-минус, конечно!).
30 недель беременности Симптомы
На 30 неделе беременности ваши сны могут стать еще более странными — если вы действительно спите.Это может быть результатом гормонов, но также может быть и беспокойство, поэтому подумайте о том, чтобы сделать некоторую подготовительную работу, чтобы вам было легче отдыхать. Одна идея? Сделайте тест-драйв, чтобы точно узнать, сколько времени вам потребуется, чтобы добраться до больницы. Тогда, может быть, вам больше не будут сниться кошмары о родах в машине. Вот другие распространенные симптомы 30-недельной беременности:
- Изжога. Если вы чувствуете ожог, обратите внимание, какие продукты могут его вызывать. (Часто это жирная, тяжелая, острая или кислая пища.Избегайте их как можно чаще, особенно перед сном, поскольку этот раздражающий симптом 30-недельной беременности может затруднить сон.
- Проблемы со сном. Вы ворочаетесь, потому что не можете устроиться поудобнее, и потому что ваш разум гоняется. Это порочный круг, который приводит к другой проблеме: усталости.
- Набухание. Ожидается небольшая отечность, которая обычно проходит, если вы на время поднимаете ноги вверх. Просто знайте, что внезапный или сильный отек может быть признаком проблемы, поэтому следите за этим.
- Общий дискомфорт. Благодаря большому животу, болям в спине, бедрам и ногам… ну, они тоже болят!
- Одышка. Эти легкие становятся все более переполненными, верно? Ребенок все еще находится высоко возле вашей грудной клетки во время беременности на 30 неделе, но должен опуститься в ваш таз немного позже во время беременности — может быть, уже на 33 или 34 неделе. Вы будете знать, когда они это сделают, потому что вы будете смог снова сделать глубокий вдох. Ах!
30 неделя беременности: чего ожидать
На 30 неделе беременности многие из этих ранних симптомов возвращаются.Фу. Вы, вероятно, снова начинаете чувствовать себя измученным и капризным, и вам тоже нужно постоянно писать. Это может расстраивать (чему не способствуют перепады настроения!), Но всего за 10 недель до этого вы сможете это сделать. Отдыхайте как можно больше и найдите способы позаботиться о своем физическом и психическом здоровье.
Ух ты! Вы можете заметить, что ваш живот на 30-й неделе беременности временами становится довольно твердым и напряженным. Да, на 30 неделе беременности схватки Брэкстона-Хикса — довольно частое явление. Это способ вашего тела подготовиться к главному событию (разумеется, труду).Брэкстон-Хикс, как правило, случается после тренировки или секса, а также когда вы устали или обезвожены. Если они у вас появятся, сядьте или лягте на бок, расслабьтесь и выпейте воды. Если схватки не прекращаются или у вас четыре или более схваток за час, позвоните своему врачу. На самом деле это могли быть преждевременные роды.
Общая прибавка в весе за 30 недель беременности должна составлять от 18 до 25 фунтов. Однако, если вы беременны двойней, это может быть больше 25-40 фунтов. Высота дна — расстояние от лобковой кости до верхушки матки — должна составлять от 28 до 32 сантиметров.
Беспокоитесь о прибавке в весе? Не надо. Набранные вами лишние килограммы станут резервом для кормления ребенка грудью. Не нужно мучиться из-за них или спешить, чтобы их снять; Вам понадобится девять месяцев, чтобы набрать вес, и, по крайней мере, столько же времени потребуется, чтобы его снять. Однако следите за весами, потому что внезапное или резкое увеличение веса может быть признаком серьезного осложнения беременности, называемого преэклампсией, поэтому вам следует сразу же уведомить врача, если значение на вашей шкале подскочит выше, чем обычно, за неделю до неделя.
Какое положение ребенка в 30 недель?
Во время беременности на сроке 30 недель положение ребенка, скорее всего, опущено. Ваш 30-недельный плод комфортно плавает примерно в 1 ½ пинты околоплодных вод. Там может показаться тесновато, но им все равно есть куда двигаться. В ближайшие недели ваш живот еще больше вырастет за грудную клетку, чтобы вместить ребенка, но по мере приближения вашего срока родов в нем будет немного теснее.
УЗИ на 30 неделе беременности
Если у вас неосложненная беременность, вам, вероятно, не удастся пройти УЗИ на 30 неделе беременности.Но если бы вы могли видеть, чем занимается ребенок, вот что вы бы обнаружили: кожа вашего 30-недельного плода теперь становится более гладкой, но его мозг становится более морщинистым — это должно освободить место для всей этой важной мозговой ткани. Ваш ребенок в 30 недель теперь достаточно силен, чтобы ухватиться за палец! Это навык, которым они обязательно воспользуются после родов.
Вы беременны на 30 неделе двойней? До сих пор ваши близнецы, вероятно, росли с той же скоростью, что и любые другие младенцы в утробе матери. Но где-то между настоящим моментом и 32-й неделей они могут немного замедлиться.
Примерно на 30 неделе беременности двойней ваш акушер может назначить биофизический анализ ваших детей. Это комбинация 30-недельного УЗИ и нестрессового теста (НСТ). Для NST у вас на животе будут датчики, которые будут определять и измерять ваши сокращения и частоту сердечных сокращений ребенка. Тест разработан, чтобы проверить, как частота сердечных сокращений ребенка реагирует на движения. Если с NST и ультразвуком все в порядке, ваш врач исключит дистресс плода и преждевременные роды, чтобы убедиться, что у ваших двоих все в порядке.
Взгляд на ребенка в утробе матери на 30 неделе
Если бы вы могли заглянуть в живот своей 30-недельной беременности, вы бы увидели один симпатичный 30-недельный плод! К 30 неделе у ребенка на голове много волос, а глаза широко открываются, чтобы различать то, что они видят вокруг себя. Младенец также отращивает ногти и продолжает практиковаться в захвате, держась за ступни или пуповину.
Советы для 30 недель беременности
Носите щадящую обувь
Последний триместр вашей беременности, вероятно, не будет самым модным.Комфорт превыше всего, и ваша обувь не должна быть исключением. Ваши ноги, вероятно, большую часть времени опухают и болят, а тесная обувь не поможет, поэтому найдите туфли, в которых есть немного места, чтобы ваши ноги могли расшириться.
Убедитесь, что вы готовы
Может показаться, что рано готовить сумку и у двери, ваше автокресло в машине и место для ребенка все готово, но поверьте нам, лучше быть готовым раньше, чем слишком поздно (и вы не хотите, чтобы вам приходилось вспоминать все это во время родов).Кроме того, готовить все это довольно весело!
Познакомьтесь со слизистой пробкой
Если вы не знаете, что такое слизистая пробка, сейчас самое время научиться. Короче говоря, слизистая пробка закрывает шейное отверстие и защищает ребенка от любых бактерий. Когда приблизится время родов, вы потеряете слизистую пробку. Этого пока не должно произойти, но хорошо знать, что это произойдет, потому что это, ммм, слизь.
Не отставайте от Kegels
Выполнение упражнений Kegels помогает поддерживать мышцы влагалища и промежности в хорошей форме, что будет очень полезно, когда пора рожать.Кегельс также может помочь вам не писать в штаны, что, честно говоря, в наши дни вполне возможно.
Контрольный список для беременных на 30 неделе беременности
- Запланируйте 32-недельное дородовое посещение
- Организуйте некоторую помощь по доставке ребенка домой
- Попрактикуйтесь в посещении больницы
Здоровый набор веса во время беременности
- Однако слишком много лишнего веса во время беременности может увеличить ваши шансы:
- Повышенное артериальное давление с осложнениями при беременности (преэклампсия)
- Сахарный диабет при беременности (гестационный диабет)
- требуется кесарево сечение
- рожает крупного ребенка.Это увеличивает риск ожирения в детстве и раннем взрослении
- Проблемы с похуданием после рождения ребенка. Это может увеличить риск развития диабета, сердечных заболеваний и некоторых видов рака в более позднем возрасте.
- Недостаточный набор веса во время беременности может увеличить вероятность преждевременных (преждевременных) родов или рождения маленького для возраста ребенка.
Какой вес мне следует набрать?
Вес, который вам следует набрать во время беременности, зависит от вашего индекса массы тела (ИМТ) до беременности.Это ваш вес (измеренный) в килограммах, разделенный на ваш рост (измеренный) в метрах в квадрате. Вы можете попросить своего врача помочь вам в этом, особенно если у вас нет дома точных весов.
Например: если ваш рост 1,68 м и вес 82 кг:
Ваш ИМТ = = 29 кг / м 2 = Категория с избыточным весом (оранжевый цвет)
На веб-сайте Kidspot есть онлайн-инструмент, который поможет вам рассчитать свой ИМТ.
В качестве альтернативы вы можете использовать приведенную ниже таблицу.Найдите свой рост, затем перемещайтесь по таблице, пока не окажетесь в столбце, озаглавленном вашим весом (кг). Число в ячейке — ваш ИМТ (округленный до ближайшего целого числа). Цвет ячейки показывает, какие рекомендации подходят вам.
График индекса массы тела
Нажмите для увеличения.
В первом триместре (первые 12 недель) большинству женщин не нужно сильно набирать вес (обычно менее 2 кг), что также хорошо для тех, у кого утреннее недомогание на ранних сроках беременности.Некоторые женщины даже немного теряют в весе. Если это произойдет с вами, вам не о чем беспокоиться, если вы начнете стабильно набирать вес во втором и третьем триместрах беременности.
Приведенную ниже таблицу можно использовать в качестве руководства для определения того, сколько веса вам следует набрать во время беременности. Независимо от вашего ИМТ в начале беременности, вы все равно можете набрать здоровый вес во время беременности.
Большинство женщин не набирают большого веса в течение первого триместра беременности (от полутора до двух килограммов).Скорость прибавки в весе может меняться в течение оставшейся части беременности и может быть разной каждую неделю.
Рекомендации по общему увеличению веса во время беременности, до беременности или на ранних сроках (менее 10 недель) ИМТ
| До беременности или на ранних сроках (менее 10 недель) ИМТ (кг / м 2 ) | Общий диапазон прибавки в весе |
|---|---|
| Недостаточный вес (<18,5) | 12,5–18 кг |
| Здоровый вес (18.5 — 24,9) | 11,5–16 кг |
| Избыточный вес (25,0 — 29,9) | 7–11,5 кг |
| Ожирение (≥ 30,0) | 5–9 кг |
Источник: IOM and NRC 2009
Если у вас близнецы
Особенно важно набрать правильный вес, когда вы ждете близнецов, потому что ваш вес влияет на вес малышей. А поскольку близнецы часто рождаются раньше положенного срока, более высокий вес при рождении важен для их здоровья.Важно, чтобы вы вместе со своим врачом выяснили, что вам подходит.
Следуйте этим общим рекомендациям по увеличению веса во время беременности, если вы вынашиваете близнецов:
| ИМТ до или на ранних сроках беременности (кг / м 2 ) | Рекомендуемая прибавка в весе |
|---|---|
| Здоровый вес (ИМТ от 18,5 до 24,9) | 17–25 кг |
| Избыточный вес (ИМТ от 25 до 29,9) | 14–23 кг |
| Ожирение (ИМТ 30 и более) | 11–19 кг |
Источник: IOM and NRC 2009
Куда уходит лишний вес при беременности?
Беременность — это уникальное время, когда ваше тело меняется в соответствии с потребностями растущего ребенка.Ваше тело должно накапливать питательные вещества и увеличивать количество вырабатываемой крови и других жидкостей.
Вот пример того, сколько весит каждая составная часть во время беременности, если вес вашего ребенка при рождении составляет 3,5 кг, а вы набрали 12,8 кг во время беременности:
| Детские | 3,5 кг |
|---|---|
| Жидкость вокруг ребенка (околоплодные воды) | 0,9 кг |
| Плацента | 0,7 кг |
| Рост матки (матки) | 0.9 кг |
| Рост груди | 1,1 кг |
| Повышенное количество крови | 1,5 кг |
| Повышенное количество других жидкостей организма | 1,1 кг |
| Хранение питательных веществ (жиров и белков) | 3,1 кг |
| Общая прибавка в весе на основе этого примера | 12,8 кг |
Безопасно ли худеть во время беременности?
Диета для похудения во время беременности не рекомендуется.
Управление набором веса
Хотя идеальным является иметь здоровый вес до беременности (т.е. ИМТ от 18,5 до 24,9), мы знаем, что это не всегда происходит! Если ваш вес выходит за пределы допустимого диапазона, вы все равно можете помочь своему ребенку, набрав вес в пределах рекомендуемого диапазона для вашей категории ИМТ.
Поговорите со своим ведущим специалистом по родовспоможению о том, как вы можете контролировать свой вес, а также о советах относительно питания и активности во время беременности.
Советы по увеличению веса для здоровых женщин
Вот несколько советов, которые помогут вам контролировать набор веса во время беременности.
- Беременность — это не «есть на двоих». В первые 12 недель беременности вы можете есть столько же, сколько обычно. Важно есть здоровую пищу.
- После 12-й недели, и если у вас здоровый вес, ежедневная дополнительная пища будет примерно такой же, как сэндвич с цельнозерновым сыром и томатами или сэндвич с цельнозерновым арахисовым маслом и бананом. Если у вас избыточный вес или ожирение, вам понадобится дополнительная еда, примерно такая же, как 1 ломтик цельнозернового хлеба или 2 яблока.
- Пейте воду , а не подслащенные или газированные напитки.
- Пейте нежирное [обрезанное (зеленая верхняя часть) или кальций экстра (желтая верхняя часть)] или голубое молоко вместо жирного (синяя или серебряная верхняя часть) молока.
- Выбирайте цельнозерновой хлеб вместо белого хлеба.
- Ешьте здоровый завтрак каждый день , например, пшеничное печенье или кашу с нежирным молоком, или 2 ломтика цельнозернового тоста.
- Ешьте как минимум 4 порции овощей и 2 порции фруктов каждый день. Покупайте сезонные овощи и фрукты или покупайте замороженные овощи, чтобы сократить расходы, сократить количество отходов и сократить время приготовления. Консервированные фрукты в соке — тоже хороший вариант.
- Примеры сервировки овощей или фруктов:
- полстакана гороха, брокколи или моркови
- 1 картофель среднего размера, банан, апельсин или яблоко
- 1 большой киви.
- Если употребляется овощной / фруктовый сок или сушеные фрукты, это составляет максимум 1 порцию от общего рекомендованного количества ежедневных порций фруктов / овощей.
- Примеры сервировки овощей или фруктов:
- Готовьте и ешьте дома. Ешьте еду на вынос не чаще одного раза в неделю.
- Выбирайте здоровые закуски , такие как несладкий или с низким содержанием сахара, обезжиренный йогурт, фрукты, сыр и крекеры, домашний попкорн, стакан обрезанного молока, несколько несоленых орехов (например, 6 или 7 миндальных орехов) или небольшой цельнозерновой бутерброд.
- Стремитесь заниматься физическими упражнениями средней интенсивности не менее 30 минут 5 или более дней в неделю, например, быстрой ходьбой или плаванием (или по совету врача, акушерки или физиотерапевта).«Разговорный тест» — это простой способ оценить интенсивность: в качестве ориентира вы должны уметь вести разговор, но не петь, выполняя упражнения средней интенсивности.
(Министерство здравоохранения признает работу E Jeffs и Canterbury DHB по созданию этих наконечников.)
Возвращение к весу до беременности
Набор правильного веса во время беременности за счет правильного питания и активного образа жизни облегчит возвращение к весу, который был до беременности.
Если до беременности у вас был избыточный вес или ожирение, но вы установили правильное питание и привычки во время беременности, продолжение этих привычек после рождения ребенка будет способствовать постепенному снижению веса. Это не повлияет отрицательно на способность кормить грудью, а также на количество или качество грудного молока.
Наибольшая потеря веса обычно происходит в первые 3 месяца после рождения, а затем продолжается медленными и стабильными темпами до 6 месяцев после рождения. Грудное вскармливание помогает вам вернуться к весу, который был до беременности, поскольку часть веса, набранного вами во время беременности, используется в качестве топлива для выработки грудного молока.
Будущие беременности
Если вы планируете еще одну беременность, рекомендуется установить режим здорового питания и физической активности и попытаться достичь здорового веса до того, как забеременеть. Для некоторых это будет вопрос возвращения к весу до беременности или близкому к нему.
Сохранение избыточного веса во время последующих беременностей увеличивает риск развития диабета и сердечных заболеваний в более позднем возрасте.
Обратитесь к ведущему специалисту по родовспоможению за дополнительными советами.
Не забывайте принимать 800 мкг фолиевой кислоты в день, если вы пытаетесь забеременеть!
Узнайте больше в Министерстве
Более подробные рекомендации по питанию для практикующих врачей доступны в Руководстве по питанию и питанию для здоровых беременных и кормящих женщин: справочный документ.
Прибавка в весе при беременности: что такое «нормальное» для камней и кг
Хотя мы знаем, что старая пословица «есть на двоих» является мифом, как насчет набора веса во время беременности или физических упражнений? Вот что вам нужно знать…
Помимо маленького человека, которого вы растете, на набор веса во время беременности будут влиять и другие факторы.В их числе:
- Плацента
- околоплодные воды
- лишняя вода в кузове
- растущая грудь.
(IQWiG, 2018)
«Поскольку все женщины разные, не существует« идеального »набора веса во время беременности. Вместо этого, то, что вы надеваете, будет зависеть от вас как личности».
Калькулятор ИМТ
Ваш ИМТ (индекс массы тела) может показать, в каком диапазоне веса вы находитесь в начале беременности.
Если вы разделите свой вес в килограммах на квадрат вашего роста в метрах, вы получите свой ИМТ.Вот что это значит:
- Меньше 18,5 = меньше веса
- От 18,5 до 25 = «нормальный» вес
- От 25 до 30 лет = избыточный вес
- Более 30 лет = ожирение.
(NICE, 2010; IQWiG, 2018)
Нормальная прибавка в весе во время беременности на основе ИМТ
Вот какой прибавки в весе вы можете ожидать:
- Если у вас был недостаточный вес до беременности, вам следует набрать от 12,4 кг до 17,9 кг (с 1-го 13-го до 2-го 11 фунтов).
- Если до беременности у вас был «нормальный вес», вам следует прибавить 11.От 5 кг до 15,8 кг (с 1-го 11-го до 2-го 6 фунтов).
- Если у вас был избыточный вес до беременности, вам следует набрать от 7 кг до 11,5 кг (с 1 фунта до 1 11 фунтов).
- Если до беременности вы страдали ожирением, вам следует набрать от 5 до 9 кг (от 11 до 20 фунтов).
(МОМ, 2009)
Набор слишком большого или слишком малого веса
Если вы беременны и имеете избыточный вес, у вас повышенный риск:
(Sebire, 2001a; Weiss, 2004)
Недостаточный вес может вызвать:
- преждевременные роды
- с низкой массой тела при рождении.
(Себире, 2001b)
Очень быстрое прибавление в весе во время беременности (например, 1 кг в неделю) также может быть признаком таких проблем со здоровьем, как преэклампсия (IQWiG, 2018). См. Нашу статью о преэклампсии, и если вы заметили симптомы, позвоните своей акушерке, терапевту или NHS 111.
Гестационный диабет: симптомы, признаки и риски
Набор веса во время беременности может увеличить риск диабета или быть признаком того, что он у вас заболел.
При гестационном диабете повышается уровень сахара в крови у женщин, не болевших диабетом до беременности. Это увеличивает риск преэклампсии и может означать, что у вашего ребенка также высокий вес при рождении (IQWiG, 2018).
Набор веса при беременности: как с этим справиться
Во время беременности вы можете попробовать следующие советы по сбалансированному питанию:
- Основывайте свое питание на крахмалистых продуктах, таких как картофель, хлеб, рис и макароны, и по возможности выбирайте цельнозерновые продукты.
- Ешьте продукты, богатые клетчаткой, например овес, семена, горох, бобы, зерна и чечевицу.
- Ешьте разнообразные и не менее пяти порций фруктов и овощей каждый день, заменяя ими жирную и калорийную пищу.
- Придерживайтесь диеты с низким содержанием жиров (поскольку жиры содержат много калорий) и не увеличивайте потребление жира и / или калорий.
- Избегайте жареной пищи и напитков с высоким содержанием жира или сахара.
- Ешьте сбалансированный завтрак.
- Будьте осторожны с тем, сколько еды вы кладете на тарелку и как часто вы перекусываете.
- Много гуляйте, катайтесь на велосипеде, плавайте, занимайтесь аэробикой (если это одобрено вашей акушеркой) или занимайтесь садоводством — попробуйте сделать это в свой день.
- Сведите к минимуму время, которое вы проводите перед телевизором * или за ноутбуком. (* Не волнуйтесь, мы не говорим никогда…)
(НИЦЦА, 2010)
Физические упражнения во время беременности: что можно делать в каждом триместре?
На самом деле нормально заниматься спортом до тех пор, пока вы чувствуете себя комфортно. Фактически, у активных женщин меньше шансов столкнуться с проблемами на более поздних сроках беременности и родов (NHS, 2017b).
Учтите, что:
- Возможно, вам придется замедлиться по мере прогрессирования беременности или по совету родовспоможения.
- Во время тренировки вы должны уметь поддерживать беседу.
- Если вы не были активны до беременности, не переходите на хардкор.
- Избегайте контактных видов спорта, когда вы можете удариться о шишку.
- Если вы начнете заниматься аэробикой, сообщите инструктору, что вы беременны.
- Начните с не более 15 минут непрерывных упражнений три раза в неделю и постепенно увеличивайте, как минимум, до четырех 30-минутных занятий в неделю.
(NHS, 2017b)
Образ тела во время беременности: ощущение «жирности» или непривлекательности
Во время беременности вы увидите, как растет ваша грудь и живот, а также у вас могут быть растяжки, прыщи, пигментация кожи и варикозное расширение вен (ВОЗ, 2015). Нет сомнений в том, что ваше тело сейчас через многое проходит.
Вы можете чувствовать себя великолепно, когда беременны, но не можете. Более того, вы можете не чувствовать себя собой, и это может заставить вас думать, что вы выглядите непривлекательно.Вы даже можете упасть или впасть в депрессию. Это может быть опасно, если приводит к нездоровым привычкам питания — будь то переедание или переедание (ВОЗ, 2015).
Чтобы иметь более позитивные отношения со своим беременным телом, попробуйте:
- Помните, что ваше тело делает великие дела — оно меняется, чтобы ваш ребенок мог расти.
- Имейте в виду, что это временно.
- Будьте честны со своим партнером, семьей или друзьями в том, что вы чувствуете.
- Выйдите поплавать или прогуляйтесь, чтобы очистить сознание, когда вам плохо.
- Займитесь йогой для беременных.
- Практикуйте самомассаж или сходите на массаж, если акушерка считает, что это нормально.
- Узнайте много о беременности, чтобы дать вам чувство контроля над ситуацией.
(Управление по охране здоровья женщин, 2016)
Если вас беспокоит то, как вы себя чувствуете, поговорите со своей акушеркой или терапевтом.
Последнее обновление этой страницы: сентябрь 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Проверьте, есть ли в вашем районе какие-либо классы NCT Yoga для беременных.
IOM (Институт медицины США) (2009) Увеличение веса во время беременности: пересмотр рекомендаций. Доступно по адресу: http://www.nationalacademies.org/hmd/~/media/Files/Report%20Files/2009/Weight-Gain-During-Pregnancy-Reexamining-the-Guidelines/Report%20Brief%20-%20Weight% 20 Прирост% 20 Во время% 20 Беременность.pdf [доступ 18 марта 2018 г.].
IQWiG (Институт качества и эффективности в здравоохранении). (2018) Беременность и роды: прибавка в весе во время беременности. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0072759/ [по состоянию на 18 марта 2018 г.].
NHS. (2017a) Соблюдайте здоровую диету во время беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/healthy-pregnancy-diet/ [по состоянию на 18 марта 2018 г.].
NHS. (2017b) Физические упражнения во время беременности. Доступно по адресу: https: // www.nhs.uk/conditions/pregnancy-and-baby/pregnancy-exercise/ [по состоянию на 18 марта 2018 г.].
NHS. (2018) Преэклампсия. Доступно по адресу: https://www.nhs.uk/conditions/pre-eclampsia/ [Доступно 18 марта 2018 г.].
NICE. (2010) Контроль веса до, во время и после беременности. Доступно по адресу: https://www.nice.org.uk/guidance/ph37 [по состоянию на 18 марта 2018 г.].
Sebire NJ, Jolly M, Harris J, Regan L и Robinson S. (2001a) Действительно ли недостаточный вес матери является фактором риска неблагоприятного исхода беременности? Популяционное исследование в Лондоне.BJOG: международный журнал по акушерству и гинекологии. 108 (1): 61-66. Доступно по адресу: https://obgyn.onlinelibrary.wiley.com/doi/full/10.1111/j.1471-0528.2001… [Доступно 18 марта 2018 г.].
Sebire NJ, Jolly M, Harris JP, Wadsworth J, Joffe M, Beard RW, Regan L, Robinson S. (2001b) Материнское ожирение и исход беременности: исследование 287 213 беременностей в Лондоне. Международный журнал ожирения. 25 (8): 1175. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/11477502 [по состоянию на 18 марта 2018 г.].
Weiss JL, Malone FD, Emig D, Ball RH, Nyberg DA, Comstock CH и Carr SR. (2004). Ожирение, акушерские осложнения и частота кесарева сечения — популяционное скрининговое исследование. Американский журнал акушерства и гинекологии. 190 (4): 1091-1097. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15118648 [по состоянию на 18 марта 2018 г.].
ВОЗ (Всемирная организация здравоохранения). (2015) Образ тела и беременность. Доступно по адресу: http://www.euro.who.int/__data/assets/pdf_file/0003/277734/Body-image-and-pregnancy.pdf? ua = 1 [доступ 18 марта 2018 г.].
Управление по охране здоровья женщин. (2018) Беременность и образ тела. Доступно по адресу: https://www.womenshealth.gov/body-image/pregnancy/ [по состоянию на 18 марта 2018 г.].
Беременность в цифрах — МОМ обновляет рекомендации по увеличению веса
Октябрь 2009 г. Выпуск
Беременность в цифрах — МОМ обновляет рекомендации по увеличению веса
Элизабет М.Ward, MS, RD
Сегодняшний диетолог
Vol. 11 № 10 стр. 46
Учитывая, что избыточный и недостаточный вес матери может представлять опасность как для матери, так и для ребенка, женщинам необходимо руководство, чтобы набрать нужное количество фунтов для достижения наилучших возможных результатов для здоровья.
Женщины, ожидающие ребенка или обдумывающие беременность, часто интересуются, обеспокоены или озабочены увеличением веса во время беременности.А те, кто недавно родил ребенка, могут быть обеспокоены похуданием после беременности.
Недавно опубликованные рекомендации экспертной группы Института медицины (IOM) подробно объясняют, сколько веса женщины должны набрать во время беременности и почему.
Что нового в прибавке в весе при беременности?
Хотя они являются первыми рекомендациями подобного рода за почти 20 лет, новые рекомендации МОМ по увеличению веса во время беременности не сильно отличаются от рекомендаций МОМ «Питание во время беременности», которые были опубликованы в 1990 году.Отчасти это связано с тем, что обзоры наблюдательных исследований показывают, что женщины, которые вступают в беременность с нормальным индексом массы тела (ИМТ) и набирают вес в пределах, рекомендованных в рекомендациях МОМ 1990 г., с большей вероятностью будут иметь хорошие исходы родов, чем женщины, прибывающие вне рекомендуемых диапазонов.1
Что изменилось за годы, прошедшие после «Питание во время беременности», так это распространенность избыточного веса и ожирения среди американских женщин детородного возраста, которые представляют собой потенциально серьезные проблемы со здоровьем.За последние два десятилетия ИМТ перед беременностью и избыточная прибавка в весе во время беременности (GWG) увеличились во всех группах населения. Больше, чем когда-либо, женщины вступают в беременность с избыточным весом, ожирением и даже очень ожирением. В настоящее время 62% женщин в США, которые могут забеременеть, имеют избыточный вес (ИМТ более 25 кг / м2), а 33% считаются страдающими ожирением (ИМТ 30 кг / м2 или выше) 2
Рост избыточной массы тела и ожирения среди женщин детородного возраста вызвал обеспокоенность по поводу материнского здоровья, исходов беременности и благополучия детей.Но это не уменьшает опасений по поводу начала беременности с недостаточным весом. Низкий ИМТ перед беременностью является одним из самых сильных предикторов неблагоприятных исходов беременности, таких как преждевременные роды и задержка роста плода.3 В одном исследовании ИМТ ниже 20 кг / м2 и выше или равный 35 кг / м2 были связаны с меньшей вероятностью достижения беременности у женщин, получающих вспомогательную репродуктивную терапию.4
Независимо от того, какой у них ИМТ перед беременностью, исследования показывают, что многие женщины набирают больше или меньше веса, чем рекомендовано в рекомендациях МОМ 1990 года.Эта тенденция, наряду с более высокими показателями ИМТ перед беременностью и другими факторами, способствовала пересмотру рекомендаций по увеличению веса для беременных женщин и стратегий их выполнения.
Начало беременности в здоровом месте
Комитет МОМ исходил из того, что вес, связанный с беременностью, начинается до зачатия и сохраняется в течение первого года после родов. Идеальная ситуация для любой женщины — зачать ребенка со здоровым весом и набрать нужное количество фунтов в течение следующих девяти месяцев за счет сбалансированной диеты, которая удовлетворяет потребности матери и плода в питательных веществах.
Чаще всего женщины, способные забеременеть, имеют ИМТ выше нормы, что создает множество потенциальных проблем. ИМТ перед беременностью от 19,8 до 26 кг / м2 связан с более низким риском преэклампсии, гестационного диабета и кесарева сечения.1
Перед беременностью Избыточный вес и ожирение также влияют на риск структурных врожденных дефектов. Метаанализ, опубликованный в Американском журнале акушерства и гинекологии в 2008 году, показал, что материнское ожирение положительно связано с повышенным риском беременности, вызванной дефектом нервной трубки, таким как расщепление позвоночника.Другие данные показали, что у женщин с избыточным весом на момент зачатия более вероятно, что у ребенка будет структурный дефект, такой как расщелина позвоночника, а также пороки сердца, аноректальная атрезия, гипоспадия, дефекты сокращения конечностей, диафрагмальная грыжа и т. омфалоцеле.5
Ожирение матери перед беременностью имеет последствия и для вскармливания младенцев. Женщины, у которых началась беременность с ожирением (ИМТ 30 кг / м2 или выше), с меньшей вероятностью начали кормить грудью, чем их сверстницы с нормальным весом (ИМТ перед беременностью 18.От 5 до 25 кг / м2) и реже поддерживали полноценное грудное вскармливание в течение 1 месяца и 3 месяцев.6 Повышенный ИМТ и GWG матери также были связаны с более высокой жировой массой у младенцев и последующим избыточным весом у детей через годы после рождения.7 , 8
Количество веса, которое женщины должны набрать во время беременности, зависит от ИМТ до беременности и от количества вынашиваемых детей. Женщинам с более высоким ИМТ рекомендуется набирать меньше; тем, у кого более низкий ИМТ, следует прибавить в весе во время беременности.Новые рекомендации МОМ по прибавке в весе во время беременности основаны на пороговых значениях Всемирной организации здравоохранения для классификации ИМТ, которые кратко изложены в таблице 1.
Рекомендации по увеличению веса
Набор веса в пределах рекомендованного диапазона для ИМТ перед беременностью снижает риск послеродового удержания веса, кесарева сечения и гипертонии, вызванной беременностью.1 Хотя некоторые исследования показывают, что чрезмерный GWG увеличивает риск гестационного диабета, IOM исключили гестационный диабет (и преэклампсию) из рассмотрения из-за отсутствия достаточных доказательств того, что GWG была причиной этих состояний.
В таблице 2 приведены сводные рекомендации по увеличению веса при одноплодной и многоплодной беременности.
Увеличение веса с ожирением
Согласно отчету комитета, хотя рекордно высокая доля американских женщин детородного возраста имеет значения ИМТ в классе ожирения 2 (ИМТ от 35 до 39,9 кг / м2) и классе 3 (ИМТ 40 кг / м2 или выше) имеющихся данных недостаточно для разработки более конкретных рекомендаций по GWG среди этих женщин. В то время как руководство 2009 г. рекомендует конкретный, относительно узкий диапазон рекомендуемой прибавки (от 11 до 20 фунтов) для женщин, страдающих ожирением (ИМТ 30 кг / м2 или выше), чего не хватало в версии 1990 г., недавние данные свидетельствуют о том, что прибавка даже меньше, чем у женщин, страдающих ожирением. новые рекомендуемые количества приводят к здоровым результатам для матери и ребенка.
Одна группа женщин (ИМТ перед беременностью 30 кг / м2 или выше), набравшая менее 15 фунтов, имела значительно более низкий риск преэклампсии, кесарева сечения и детей с большим для гестационного возраста, а также риск возникновения младенцев гестационного возраста был минимальным.9 Другое недавнее исследование 232 субъектов, страдающих ожирением (ИМТ от 30 до 69 кг / м2) на момент наступления беременности, показало, что женщины, набравшие менее 15 фунтов, участвовали в консультациях по питанию под наблюдением врача. программы во время беременности реже приводили к развитию гестационного диабета или преэклампсии, кесарева сечения или индуцированию родов.Во время исследования, которое было опубликовано в этом году в журнале The Journal of the National Medical Association , не сообщалось о побочных эффектах, и дети родились здоровыми и с нормальным весом.
Рекомендуемые темпы набора веса
Согласно IOM, в первом триместре одноплодной беременности нет повышенных затрат на энергию. Прибавка в весе в течение первого триместра относительно минимальна — от 1 фунта до почти 41⁄2 фунта.1 Некоторые женщины могут не набирать вес, потому что сильная тошнота, рвота или усталость мешают им придерживаться своего обычного рациона, в то время как другие могут прибавить несколько килограммов к своему телу из-за повышенного голода, задержки жидкости или снижения физической активности.
Согласно статье Журнала Американской диетической ассоциации за 2006 год Журнал Американской диетической ассоциации №
, беременным двойней требуется дополнительно 500 ккал в день, начиная с первого триместра. Исследование, опубликованное в 1997 г. в Американском журнале акушерства и гинекологии № , показало, что увеличение веса до 20 недель беременности положительно связано с массой тела при рождении у близнецов, родившихся на 28 неделе или позже; эффект был более выражен у женщин с недостаточным весом и значительно менее выражен у женщин с избыточным весом.
Женщинам, которые пытались похудеть до зачатия, следует прекратить попытки похудеть после подтверждения беременности. Важно понимать, что женщины, которые в анамнезе страдали расстройствами пищевого поведения, могут опасаться увеличения веса во время беременности, и предлагать консультации квалифицированных медицинских специалистов, таких как терапевты и врачи, специализирующиеся на расстройствах пищевого поведения.
Как только начинается второй триместр, ребенок начинает серьезно расти, и постоянный набор веса является обязательным условием для правильного развития и нормального веса при рождении.Дети, рожденные слишком маленькими, что может быть следствием недостаточной прибавки в весе во время беременности, более склонны к определенным хроническим состояниям, включая болезни сердца и диабет, во взрослом возрасте10
Вообще говоря, согласно МОМ, женщинам необходимо увеличить потребление калорий на 340 ккал / день во втором триместре и 450 ккал / день во время третьего триместра при одноплодной беременности. Как и в случае с общим набором веса, скорость набора веса женщины во втором и третьем триместрах основана на ее ИМТ перед беременностью.
В Таблице 3 представлена сводка рекомендуемых показателей прибавки в весе при одноплодной беременности. В отчете МОМ не содержится информации о показателях прибавки в весе при беременности двойней.
Что делать, если женщина не набирает нормальный вес? Если они похудели всего на несколько фунтов в любом случае, это, вероятно, не сильно повлияет на их здоровье или благополучие их ребенка. В рекомендациях IOM указан диапазон значений для каждой категории ИМТ, предполагая, что хорошие результаты достигаются при всех различных наборах веса.
Роль специалистов по питанию
По данным Центров по контролю и профилактике заболеваний (CDC), примерно 62 миллиона американских женщин находятся в детородном возрасте (в возрасте от 15 до 44 лет), и большинство из них имеют избыточный вес и, вероятно, употребляют пищу. диеты с дефицитом одного или нескольких питательных веществ. Независимо от того, специализируются ли они на женском здоровье или нет, доктора медицинских наук и другие квалифицированные медицинские работники должны взять на себя ведущую роль в оказании помощи женщинам в достижении целей нового доклада МОМ, чтобы гарантировать, что у них будут самые здоровые дети, и поддержать здоровье матерей.
В отчете IOM конкретно говорится, что большая часть американских женщин должна зачать ребенка с массой тела в пределах нормального диапазона ИМТ (от 18,5 до 24,9 кг / м2). Учитывая количество женщин, которым необходимо достичь здорового веса, решение этой задачи требует предконцептуального консультирования, которое дает индивидуальные советы по диете и физической активности. Согласно IOM, для того, чтобы помочь женщинам достичь здорового веса до зачатия, может потребоваться направление к диетологу.Важно отметить, что, по мнению экспертов, предварительное консультирование по вопросам похудания и контроля веса может потребовать включения дополнительных методов контрацепции, чтобы избежать беременности при достижении более здорового ИМТ перед беременностью.1
Консультирование до зачатия является краеугольным камнем для достижения оптимальных исходов беременности и улучшения здоровья матерей и их детей1. В 2006 году CDC выпустил «Рекомендации по улучшению состояния здоровья до зачатия и медицинской помощи», в котором подробно описаны цели помощи до зачатия по улучшению исходы беременности и укрепление материнского здоровья.В докладе отмечается, что качество диеты и контроль веса являются важными темами для обсуждения с женщинами до наступления беременности. РД могут адаптировать диету до зачатия и пренатальную диету в соответствии с потребностями женщины, помогая управлять хроническими заболеваниями, такими как диабет, гипертония, избыточный и недостаточный вес.
Другая цель отчета МОМ — добиться того, чтобы большее количество женщин ограничило свой GWG определенными диапазонами их ИМТ до беременности. Первый шаг в том, чтобы помочь женщинам придерживаться этих диапазонов, — дать им понять, что они существуют, а для этого необходимо, чтобы медицинские работники и женщины рассказали, какое количество фунтов необходимо для набора веса.
Согласно МОМ, всем послеродовым женщинам следует предлагать услуги, включая консультации по вопросам питания и физической активности. Цель состоит в том, чтобы помочь женщинам избавиться от послеродового удержания веса и снова зачать ребенка с более здоровым весом, а также улучшить их здоровье в долгосрочной перспективе.
— Элизабет М. Уорд, MS, RD, живет в Рединге, Массачусетс, и является автором нескольких книг, в том числе Ожидайте лучшего: ваше руководство по здоровому питанию до, во время и после беременности.
Список литературы
1. Институт медицины. Увеличение веса во время беременности: пересмотр рекомендаций . Вашингтон, округ Колумбия: National Academies Press; 2009.
2. Огден С.Л., Кэрролл М.Д., Куртин Л.Р. и др. Распространенность избыточного веса и ожирения в США. JAMA . 2006; 295 (13): 1549-1555.
3. Неггерс Ю., Гольденберг Р.Л.Некоторые мысли об индексе массы тела, потреблении микроэлементов и исходе беременности. J Nutr . 2003; 133 (5 доп. 2): 1737S-1740S.
4. Ван Дж. Х, Дэвис М., Норман Р. Дж. Масса тела и вероятность беременности во время лечения вспомогательной репродуктивной системой: ретроспективное исследование. BMJ . 2000; 321 (7272): 1320-1321.
5. Валлер К.Д., Шоу Г.М., Расмуссен С.А. и др. Ожирение перед беременностью как фактор риска структурных врожденных дефектов. Arch Pediatr Adolesc Med . 2007; 161 (8): 745-750.
6. Мок Э., Мултон С., Пигель Л. и др. Снижение полноценного грудного вскармливания, изменение практики, восприятия и изменение веса ребенка у беременных женщин с ожирением: необходимость в дополнительной поддержке. Педиатрия . 2008; 121 (5): e1319-e1324.
7. Хиллер Т.А., Педула К., Шмидт М.М. и др. Детское ожирение и метаболический импринтинг: продолжающиеся эффекты материнской гипергликемии. Уход за диабетом . 2007; 30 (9): 2287-2292.
8. Окен Э., Таверас Э.М., Клейнман К.П., Рич-Эдвардс Дж.В., Гиллман М.В. Гестационная прибавка в весе и ожирение у детей в возрасте 3 лет. Am J Obstet Gynecol . 2007; 196 (4): 322.e1-322.e8.
9. Киль Д.В., Додсон Е.А., Артал Р., Бёмер Т.К., Леет Т.Л. Прибавка в весе во время беременности и исходы беременности у полных женщин: сколько достаточно? Акушерский гинеколь .2007; 110 (4): 752-758.
10. Баркер DJP. Фетальное происхождение ишемической болезни сердца. BMJ . 1995; 311 (6998): 171-174.
Таблица 1: Критерии классификации статуса веса перед беременностью
Индекс массы тела (кг / м2)
Недостаточный вес <18.5
Нормальный от 18,5 до 24,9
Избыточный вес от 25 до 29,9
Ожирение ≥ 30
— Источник: Институт медицины
Таблица 2
Если ИМТ перед беременностью Получите эту величину Увеличьте эту сумму
(кг / м2) (одноэлементные) (близнецы)
<18.5 от 28 до 40 фунтов Спросите своего врача *
от 18,5 до 24,9 от 25 до 35 фунтов от 37 до 54 фунтов
от 25 до 29,9 от 15 до 25 фунтов от 31 до 50 фунтов
≥ 30 от 11 до 20 фунтов от 25 до 42 фунтов
Предполагая прибавку в весе на 1–4,4 фунта в течение первого триместра
* Недостаточно доказательств, чтобы сделать вывод.
— Источник: Институт медицины
Таблица 3: Рекомендуемая еженедельная скорость набора веса при одноплодной беременности, втором и третьем триместрах
Рекомендуемый диапазон увеличения веса за неделю до беременности
ИМТ (кг / м2) (фунты) (фунты)
<18.5 1 от 1 до 1,3
от 18,5 до 24,9 от 1 от 0,8 до 1
от 25 до 29,9 от 0,6 от 0,5 до 0,7
≥ 30 0,5 от 0,4 до 0,6
— Источник: Институт медицины .

 3)
3)