Низкий ттг при планировании беременности: Низкий ТТГ и планирование — BabyPlan
ТТГ при планировании беременности: какой должен быть уровень
Беременность и роды – это большая ответственность для каждой женщины. Чтобы малыш развивался здоровым, гинекологи и эндокринологи рекомендуют пройти обследование и сдать обязательные анализы, среди которых гормоны ТТГ, Т3, Т4. Отклонения от нормальных показателей могут препятствовать наступлению беременности и вынашиванию плода, поэтому знать, в каком состоянии эндокринная система важно и нужно.
Содержание статьи
- 1 Зачем нужен гормон ТТГ
- 2 Какой должен быть уровень в норме
- 2.1 При естественной беременности
- 2.2 Для ЭКО
- 3 Причины изменения показателя
- 3.1 Повышен
- 3.2 Низкий
- 4 Когда стоит переживать
- 5 Методы нормализации уровня гормона ТТГ
Зачем нужен гормон ТТГ
При планировании беременности многие женщины даже не догадываются о проблемах с репродуктивной системой. Обследование гормонального фона помогает выявить и устранить патологии и зачать здорового ребенка.
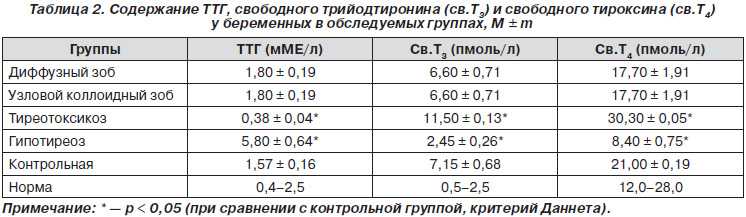
Тиреотропный гормон (ТТГ) участвует в выработке тироксина (Т4) и трийодтиронина (Т3), отвечающих за функцию щитовидной железы и работу половых желез. Все эти гормоны имеют тесную взаимосвязь: при низких титрах Т3 и Т4, уровень ТТГ растет, чтобы простимулировать их повышение в периферических тканях. И, наоборот, если Т3 и Т4 в избытке, наблюдается склонность к снижению ТТГ.
При повышенном или пониженном синтезе ТТГ (гипертиреоз и гипотиреоз) нарушается нормальное функционирование яичников, препятствующее овуляции – возникает склерополикистоз, неправильное созревание фолликула и другие патологии, провоцирующие проблемы с зачатием.
Если беременность все же наступила, чаще всего она срывается на ранних сроках.
По сути, анализ на ТТГ показывает наличие нарушений в работе щитовидной железы и дает возможность с помощью гормональной терапии улучшить функционирование половых желез, повысить репродуктивную функцию женщины.
Рекомендуем прочитать статью о гормонах при планировании беременности.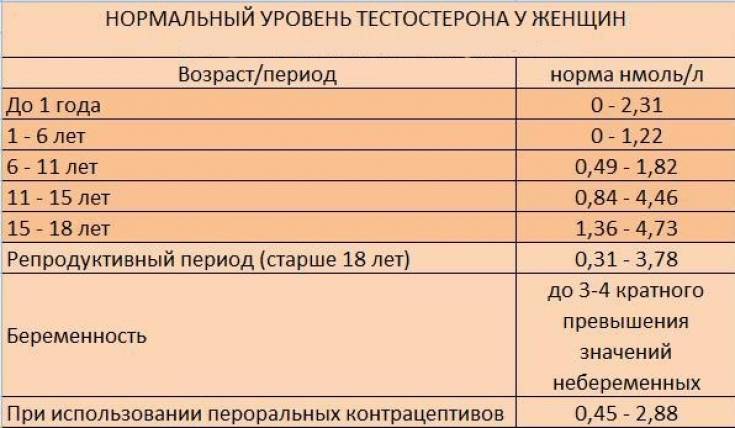 Из нее вы узнаете о необходимости проверки гормонального фона у женщины, назначаемых анализах и их результатах.
Из нее вы узнаете о необходимости проверки гормонального фона у женщины, назначаемых анализах и их результатах.
А здесь подробнее о том, с чего начать планирование беременности.
Какой должен быть уровень в норме
Чтобы зачать и родить здорового ребенка, значение ТТГ должно варьироваться в пределах 1,5 — 2,5 мЕд/л. Важно регулярно сдавать анализы, и если есть нарушения, нужно как можно быстрее скорректировать гормональный фон. Любые отклонения ТТГ при беременности могут стать причиной выкидышей или патологии развития плода.
При естественной беременности
Значения ТТГ могут изменяться от 0,4 до 4 мЕд/л, и это является нормой. На ранних сроках, когда женщина еще не знает о своем интересном положении, уровень ТТГ резко падает. В данном случае это не патология со стороны организма, а факт зародившейся жизни в полости матки.
Беременность при высоких показателях тиреотропного гормона (гипертиреозе) часто встречается в акушерской практике.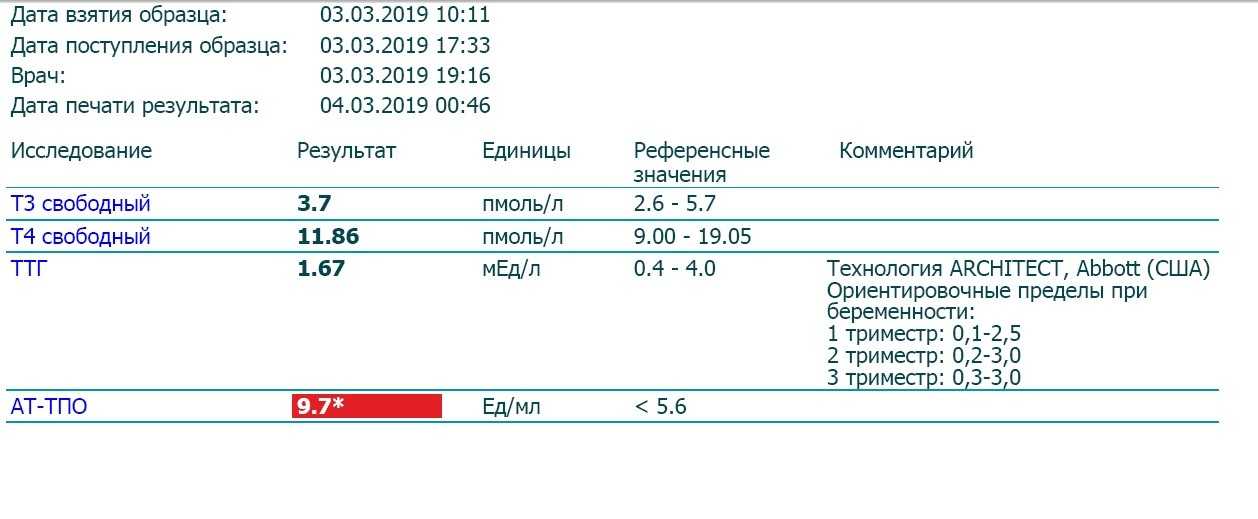 При гипотиреозе возможность забеременеть существенно снижается. В этом случае большую роль играет стадия заболевания и наличие осложнений со стороны репродуктивной системы. Если зачатие все же наступило, необходимо сразу принимать меры для корректировки гормонов щитовидной железы. Подобрать лечение поможет врач-эндокринолог.
При гипотиреозе возможность забеременеть существенно снижается. В этом случае большую роль играет стадия заболевания и наличие осложнений со стороны репродуктивной системы. Если зачатие все же наступило, необходимо сразу принимать меры для корректировки гормонов щитовидной железы. Подобрать лечение поможет врач-эндокринолог.
Для ЭКО
Показатель ТТГ до 3 мЕд/л считается нормой. При стимуляции яичников уровень тиреотропного гормона повышается, и если он перешагнет значение 4 мЕд/л, возникает риск нарушения имплантации эмбриона.
Так же при ЭКО важно, чтобы не было гипотиреоза, поскольку недостаток гормонов щитовидной железы может привести к патологиям развития плода, невынашиванию.
В любом случае до начала проведения ЭКО нужно проконсультироваться с эндокринологом и нормализовать уровень ТТГ препаратами.
Причины изменения показателя
Гормональный фон женщины – это тонкая и легко изменяющаяся структура. Если женщина внимательна к своему здоровью, регулярно проходит обследования, то резкие скачки ТТГ должны послужить поводом обращения к профильному специалисту.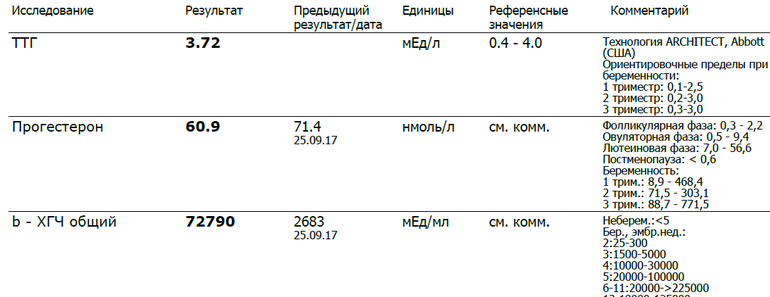
На уровень гормонов может влиять ряд факторов:
- низкокалорийная диета;
- удаленный желчный пузырь;
- вредные привычки;
- плохая работа надпочечников;
- отравление вредными и токсичными веществами;
- прием сильнодействующих лекарств;
- воспалительный процесс в щитовидной железе;
- гормональные контрацептивы;
- высокая физическая и нервная нагрузка.
Смотрите на видео о беременности и уровне ТТГ:
Повышен
Если уровень ТТГ высокий, из-за дисфункции яичников возникают проблемы с овуляцией, а значит, и с зачатием. Гипертиреоз также негативно влияет на щитовидную железу, снижая продуцирование гормонов. Если показатели ТТГ ползут выше отметки 2,5 мEд/л, причины могут скрываться в следующем:
- наличие кист и опухолей в щитовидной железе;
- новообразования в молочных железах или легких;
- удаленная щитовидная железа;
- генетическая предрасположенность;
- интоксикация организма;
- передозировка препаратов, стимулирующих повышение гормонов;
- аутоиммунный тиреоидит.

Каждый из этих факторов несет опасность для здоровья беременной женщины. При повышении ТТГ повышается риск невынашивания, поскольку клетки организма матери распознают зародыш как инородное тело. Высокие показатели гормона могут вызвать разные патологии плода.
Низкий
Если при планировании беременности уровень ТТГ меньше 1,5 мЕд/л, женщине трудно зачать. Если она уже забеременела, важно следить, чтобы уровень гормона не опускался ниже 0,4 мЕд/л. Чаще всего такое случается при тиреотоксикозе.
Тиреотоксикоз во время беременности – редкое явление, которое возникает на фоне гипертиреоза. Патология грозит осложнениями как для плода, так и для матери.
У женщины могут случиться преждевременные роды, замирание беременности или отслойка плаценты. У ребенка часто наблюдают при этом сердечную недостаточность, задержку роста, умственную отсталость.
Уровень ТТГ может понизиться из-за следующих причин:
- бесконтрольный прием гормональных средств;
- хронические заболевания;
- неправильная работа яичников;
- облучение;
- образование диффузного токсического зоба;
- отмирание клеток гипофиза;
- новообразования.

Чтобы анализ на гормоны был достоверным, нужна тщательная подготовка. За одну-две недели до сдачи ТТГ следует отказаться от курения, приема гормональных препаратов и контрацептивов, исключить прием лекарств, способных влиять на функцию щитовидной железы, уменьшить физические нагрузки. Кровь сдают утром строго натощак.
Когда стоит переживать
Если в период планирования беременности физиологических проблем с репродуктивными органами нет, а зачатие так и не наступает – это повод для обследования у эндокринолога.
Стоит обратить внимание на следующие симптомы: частые головные боли, потеря веса, повышенная нервная возбудимость, тремор, учащенное сердцебиение, отсутствие менструации, быстрая утомляемость, повышенная температура.
Пониженный уровень ТТГ плохо поддается корректировке и требует постоянного наблюдения эндокринолога. В редких случаях необходимо оперативное вмешательство, но оно возможно только во втором триместре беременности.
Методы нормализации уровня гормона ТТГ
Дисфункция щитовидной железы – серьезная патология, которая напрямую влияет на возможность зачатия и вынашивания ребенка. Следить за гормонами очень важно, особенно в период планирования беременности.
Следить за гормонами очень важно, особенно в период планирования беременности.
Если анализ на ТТГ показывает его отклонение в большую или меньшую сторону от нормы, нужно проводить корректирующее лечение.
При незначительном превышении значения в 2,5 мкМЕ/мл назначают йодсодержащие препараты, к примеру, Йодомарин. Если отклонение ТТГ от нормы большое, назначают гормональную терапию (Тироксин или Эутирокс). Правильно подобранная доза лекарств не должна вызывать побочных эффектов.
Снижение уровня ТТГ при тиреотоксикозе проводится препаратами, подавляющими функцию щитовидной железы. При обнаружении опухолей, которые продуцируют Т3 и Т4 необходимо их удаление.
Рекомендуем прочитать статью о показателях гомоцистеина при планировании беременности. Из нее вы узнаете о том, как правильно сдавать анализ на определение уровня гормона, результатах обследования, отклонениях от нормы.
А здесь подробнее о возможности зачатия при поликистозе яичников.
Гормоны щитовидной железы оказывают влияние на большинство систем и органов в теле будущей мамы. И если есть отклонения в ТТГ, возможность зачать и выносить здорового ребенка становится сомнительной. При своевременном обращении к врачу-эндокринологу правильно подобранное лечение поможет урегулировать разбушевавшиеся гормоны и повысить шанс зачатия.
И если есть отклонения в ТТГ, возможность зачать и выносить здорового ребенка становится сомнительной. При своевременном обращении к врачу-эндокринологу правильно подобранное лечение поможет урегулировать разбушевавшиеся гормоны и повысить шанс зачатия.
Заболевания щитовидной железы не влияют на фертильность женщины
EnglishУкр/Рус
Котикович Ю.С.
- Издательство «МОРИОН»
Резюме. Речь идет о субклиническом гипотиреозе и аутоиммунном тиреоидите
Субклинический гипотиреоз и аутоиммунный тиреоидит не оказывают значимого влияния на способность женщины к зачатию и вынашиванию ребенка — к такому выводу в ходе новой работы пришли ученые из Национального института детского здоровья и развития человека (National Institute of Child Health and Human Development), США, проанализировав результаты мультицентрового двойного слепого плацебо-контролируемого рандомизированного исследования, посвященного изучению влияния ацетилсалициловой кислоты на гестацию и репродуктивность. Результаты работы представлены онлайн в «Journal of Clinical Endocrinology and Metabolism».
Результаты работы представлены онлайн в «Journal of Clinical Endocrinology and Metabolism».
Несмотря на то что о пагубном влиянии гипотиреоза на состояние фертильности известно давно, точный механизм воздействия гормонов щитовидной железы на этиологию заболеваний репродуктивной сферы остается до конца не изученным. В данный анализ ученые включили данные о 1193 здоровых женщинах (возраст — 18–40 лет), активно пытающихся зачать ребенка, у которых в анамнезе были 1–2 случая самостоятельно прервавшейся беременности, и не имеющих симптомов бесплодия. Никакого медикаментозного вмешательства в ходе исследования в отношении этих участниц не осуществлялось. Основными результатами являлись изменение уровня хорионического гонадотропина, признаки прервавшейся беременности (биохимические или клинические) и рождение живого ребенка. Участницы имели регулярный менструальный цикл продолжительностью 21–42 дня, наблюдение за ними осуществляли в течение 6 циклов, в ходе которых испытуемые предпринимали попытки к зачатию ребенка, и на протяжении всей беременности — в случае ее наступления.
Проанализировав исходные данные и полученные результаты, ученые отметили, что повышенный уровень тиреотропного гормона (ТТГ) (≥2,5 мЕд/л) не приводит к повышению риска самопроизвольного прерывания беременности или снижению вероятности рождения живого ребенка. После учета возраста и массы тела женщин относительный риск (ОР) самопроизвольного аборта при повышенном уровне ТТГ составлял 1,07 по сравнению с участницами с нормальным уровнем гормона, а вероятность рождения ребенка — 0,97. Уровень ТТГ не определял и способность к зачатию. Так, ОР наступления беременности у женщин с уровнем ТТГ ≥2,5 мЕд/л составлял 1,09 по сравнению с участницами с более низким уровнем гормона. Результаты остались неизменными и после учета возраста и массы тела женщин. Более того, ученые отметили, что наличие аутоиммунной патологии щитовидной железы также не оказывает значимого влияния на вероятность наступления беременности (ОР 1,11). В целом, у женщин с антителами к тиреоидной пероксидазе риск самопроизвольного прерывания беременности или рождения живого ребенка такой же, как у их сверстниц без аутоиммунного тиреоидита (ОР 0,9 и 1,04 соответственно).
Ученые под руководством доктора Санни Л. Мамфорда (Sunni L. Mumford) отметили, что результаты, полученные в ходе данной работы, очень важны для решения определенных клинических проблем. Они полностью подтверждают рекомендации Американского конгресса акушеров и гинекологов (American Congress of Obstetricians and Gynecologists — ACOG) о том, что у здоровых женщин с низким риском развития патологий щитовидной железы тиреоидная функция не нуждается в дополнительном обследовании. Они обратили внимание, что участницами данной работы были исключительно здоровые женщины, без признаков гинекологических расстройств, имеющие беременности в прошлом.
Юлия Котикович
Якщо ви помітили помилку, виділіть текст з помилкою і натисніть Ctrl + Enter, щоб повідомити про це.
Может ли женщина с проблемами щитовидной железы забеременеть?
- Прежде всего: можно ли забеременеть при заболеваниях щитовидной железы?
- Что важно сделать и знать, прежде чем пытаться забеременеть?
- Что важно делать и знать во время беременности?
- Что важно делать и знать после родов?
Если у вас есть какие-либо медицинские вопросы или опасения, обратитесь к своему поставщику медицинских услуг. Статьи в Health Guide основаны на рецензируемых исследованиях и информации, полученной от медицинских обществ и государственных учреждений. Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.
Статьи в Health Guide основаны на рецензируемых исследованиях и информации, полученной от медицинских обществ и государственных учреждений. Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.
Вы в настоящее время лечитесь от заболевания щитовидной железы или у вас есть узлы щитовидной железы или зоб? Были ли у вас заболевания щитовидной железы в прошлом? Есть ли у вас аутоиммунное заболевание или семейная история аутоиммунных заболеваний щитовидной железы, таких как болезнь Грейвса или болезнь Хашимото? Что делать, если у вас была высокая доза облучения шеи или лечение гипертиреоза?
Если вы ответили «да» на любой из этих вопросов и начинаете думать о детях (или даже если вам просто любопытно), читайте дальше.
Щитовидная железа играет очень важную роль в вашем репродуктивном здоровье, и у вас может возникнуть много вопросов о вашей фертильности и принимаемых лекарствах. В конце концов, железа в форме бабочки вызывает проблемы у 1 из 8 человек с яичниками. В конечном счете, ваш лучший шанс на зачатие и здоровую беременность — это когда ваше состояние правильно контролируется и лечится.
В конечном счете, ваш лучший шанс на зачатие и здоровую беременность — это когда ваше состояние правильно контролируется и лечится.
Абсолютно, но гипертиреоз (сверхактивная щитовидная железа) и гипотиреоз (недостаточная активность щитовидной железы) могут отрицательно сказаться на фертильности и затруднить зачатие. Это потому, что оба состояния были связаны с нерегулярными менструальными циклами. Когда циклы нерегулярны, выбор времени для секса или осеменения в дни, когда вы, скорее всего, забеременеете, может быть затруднен.
Если вы уже знаете, что у вас есть ранее существовавшее заболевание щитовидной железы, у вас есть большое преимущество перед многими людьми, которым не поставлен диагноз: лечение заболевания щитовидной железы перед попыткой зачатия может помочь вам снизить вероятность проблем с фертильностью. В одном исследовании группы из почти 400 женщин, страдающих бесплодием, у 24% участников был обнаружен гипотиреоз, но в течение года лечения 76% смогли забеременеть.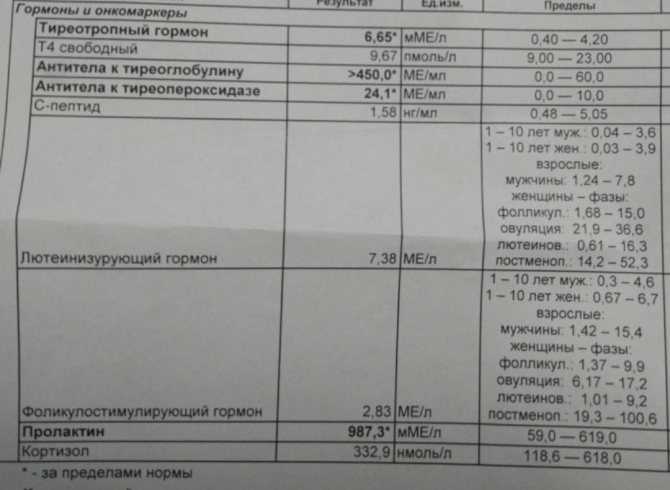
Ниже мы приводим обзор того, что нужно иметь в виду до, во время и после беременности, если у вас уже есть заболевание щитовидной железы.
Хотя, как мы упоминали выше, забеременеть определенно возможно, если у вас есть заболевание щитовидной железы, есть несколько вещей, которые нужно понять , прежде чем вы начнете пытаться зачать ребенка.
«Гормоны щитовидной железы важны для вашего общего состояния здоровья, но мы также знаем, что проблемы с щитовидной железой могут повлиять на беременность, если эти проблемы не решить в первую очередь», — объяснил доктор Натаки Дуглас, доктор медицинских наук, репродуктивный эндокринолог и заведующий кафедрой. из Современного медицинского консультативного совета по фертильности, в виртуальном формате вопросов и ответов о попытках забеременеть.
В большинстве случаев заболевания щитовидной железы диагностируются вашим лечащим врачом или эндокринологом — специалистом, который лечит проблемы с гормонами, такие как заболевания щитовидной железы.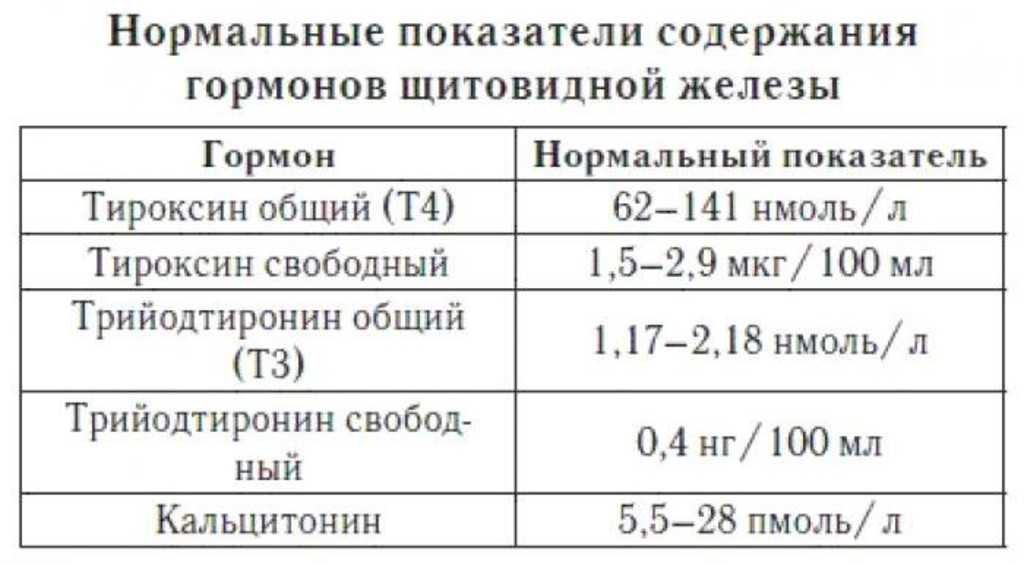 Скорее всего, вы уже находитесь под наблюдением одного из этих врачей, поэтому сообщите им, что вы планируете детей, и они могут помочь вам справиться с заболеванием щитовидной железы до зачатия , чтобы избежать проблем, связанных с фертильностью, в будущем. линия.
Скорее всего, вы уже находитесь под наблюдением одного из этих врачей, поэтому сообщите им, что вы планируете детей, и они могут помочь вам справиться с заболеванием щитовидной железы до зачатия , чтобы избежать проблем, связанных с фертильностью, в будущем. линия.
Если у вас был рак щитовидной железы и вы получали дозы радиоактивного йода (RAI) для обеспечения стабильности функции щитовидной железы и подтверждения ремиссии рака щитовидной железы, Эндокринное общество рекомендует избегать беременности от шести месяцев до одного года.
Тиреотропный гормон (ТТГ), гормон, вырабатываемый гипофизом, сообщает щитовидной железе, сколько Т4 и Т3 необходимо вырабатывать. К этому времени вы, возможно, уже привыкли сдавать регулярные анализы крови для проверки уровня щитовидной железы и знаете следующую информацию:
- Высокий уровень ТТГ обычно указывает на гипотиреоз: ваша щитовидная железа неактивна и не реагирует на сигнал от гипофиз вырабатывает гормоны щитовидной железы, поэтому уровень ТТГ очень высок, а уровень гормонов щитовидной железы низкий.
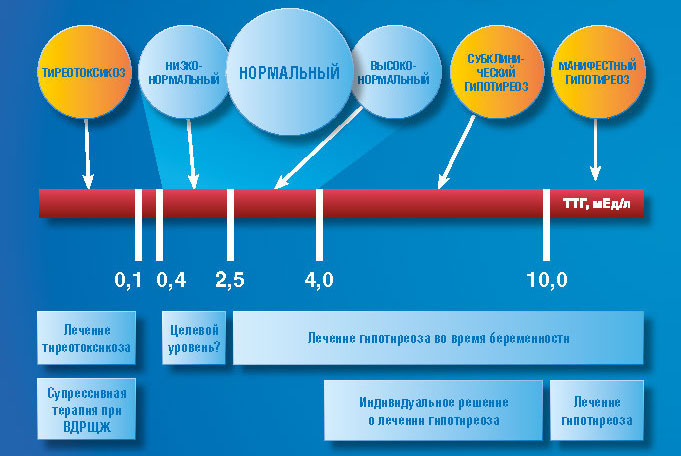
- A низкий уровень ТТГ обычно указывает на гипертиреоз: ваша щитовидная железа гиперактивна, а дополнительный гормон щитовидной железы подавляет выработку тиреостимулирующего гормона. ТТГ низкий, в то время как уровень щитовидной железы обычно высокий.
Эндокринное общество рекомендует «всем женщинам, рассматривающим возможность беременности, с известной дисфункцией щитовидной железы, следует пройти тестирование на аномальные концентрации ТТГ до беременности», а уровень ТТГ должен быть ниже 2,5 мМЕ/мл в течение первого триместра. «Нормальные» значения ТТГ могут варьироваться в зависимости от используемой лаборатории, но обычно они составляют от 0,4 до 4,5 мМЕ/л. Тем не менее, исследование небеременных женщин, принимающих препараты для щитовидной железы, показало, что более 40 % не находятся даже в нормальном диапазоне и страдают либо гипо-, либо гипертиреозом, что требует регулярной проверки уровня ТТГ даже во время приема лекарств.
Многие люди беспокоятся о влиянии лекарств на развивающийся плод, но польза от приема препаратов для щитовидной железы, которые прописывает врач, значительно перевешивает риски как для родителя, так и для плода. «Соблюдение режима лечения и мониторинга заболеваний щитовидной железы является важным компонентом для фертильности и важно для успешной беременности», — говорит доктор Надия Чаудхари, фармацевт, BCPS, фармацевт, который тесно сотрудничает с бригадами репродуктивных эндокринологов Чикагского медицинского университета. для помощи в управлении лекарствами.
«Соблюдение режима лечения и мониторинга заболеваний щитовидной железы является важным компонентом для фертильности и важно для успешной беременности», — говорит доктор Надия Чаудхари, фармацевт, BCPS, фармацевт, который тесно сотрудничает с бригадами репродуктивных эндокринологов Чикагского медицинского университета. для помощи в управлении лекарствами.
Если гипертиреоз не лечить лекарствами во время беременности, это может привести к:
- повышенному риску преждевременных родов
- повышенному риску преэклампсии
- Повышенный риск низкой массы тела при рождении
- Повышенный риск выкидыша
Повышенный риск учащенного сердцебиения у новорожденных
Если гипотиреоз не лечить лекарствами во время беременности, это может привести к:
- Повышенный риск анемии
- Повышенный риск преэклампсии
- Повышенный риск низкой массы тела при рождении
- Повышенный риск выкидыша
- Повышенный риск мертворождения
- Проблемы с ростом плода
- и развитием мозга
- Высокий уровень ХГЧ в первом триместре может привести к незначительному снижению уровня ТТГ, прежде чем вернуться к норме позже во время беременности.
- Эстроген может повышать общий уровень гормонов щитовидной железы, но щитовидная железа может по-прежнему нормально функционировать, пока уровни ТТГ и свТ4 находятся в пределах диапазона для данного конкретного триместра.
- Если у вас был гипертиреоз (сверхактивная щитовидная железа) до беременности , ваш лечащий врач может назначить антитиреоидные препараты, называемые пропилтиоурацилом, в первом триместре и заменить их на препараты, называемые метимазолом, во втором и третьем триместрах.
 Время приема этих лекарств важно для снижения риска проблем с печенью и врожденных дефектов.
Время приема этих лекарств важно для снижения риска проблем с печенью и врожденных дефектов. - Если у вас был гипотиреоз (недостаточная активность щитовидной железы) до беременности, вам может потребоваться увеличить дозировку лекарства и/или перейти на новое лекарство. Левотироксин – наиболее распространенное лекарство, используемое для лечения гипотиреоза во время беременности. Безопасно принимать это лекарство во время беременности.
- Получите одобрение страховки на новые лекарства.
- Зарегистрируйтесь в программах финансовой помощи.
- Координируйте доставку ваших лекарств.
- Получите консультацию по новому режиму лечения.
- сильная усталость
- увеличение веса
- чувствительность к холоду
- мышечные судороги
- трудности с концентрацией внимания
- анемию матери
- повышение артериального давления матери
- выкидыш или мертворождение
- низкий вес младенца при рождении
- преждевременные роды
- На первой стадии симптомы могут напоминать гипертиреоз.
 Например, вы можете нервничать, капризничать, у вас учащенное сердцебиение, внезапная потеря веса, проблемы с жарой, усталость или проблемы со сном.
Например, вы можете нервничать, капризничать, у вас учащенное сердцебиение, внезапная потеря веса, проблемы с жарой, усталость или проблемы со сном. - На второй стадии симптомы гипотиреоза возвращаются. У вас может быть отсутствие энергии, проблемы с низкой температурой, запоры, сухость кожи, боли и проблемы с ясным мышлением.
0 повышение уровня гормонов, но два из них — хорионический гонадотропин человека (ХГЧ) и эстроген — могут вызвать временное повышение уровня гормонов щитовидной железы в крови.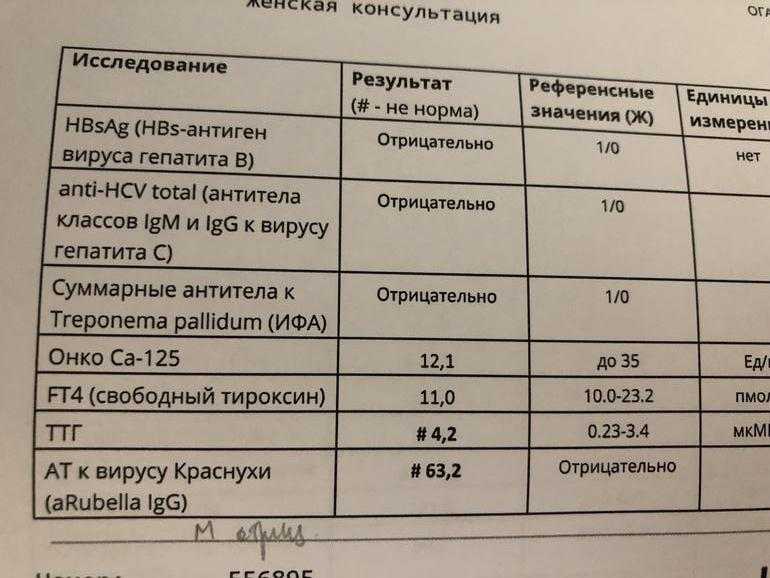
Уровни гормонов щитовидной железы естественным образом изменяются на протяжении всей беременности в связи с нормальными физиологическими изменениями. По этой причине, объясняет д-р Чаудхари, «для интерпретации лабораторных показателей функциональных тестов щитовидной железы используются определенные для триместров диапазоны». Например, в первом триместре нормальный диапазон ТТГ составляет менее 2,5 мМЕ/л, так как уровни от 2,5 до 5,0 связаны с повышенным невынашиванием беременности.
Вот как гормоны щитовидной железы могут измениться во время беременности:
Помимо уровня гормонов щитовидной железы, щитовидная железа также может увеличиваться во время беременности, но это происходит чаще в регионах с дефицитом йода, чем в США.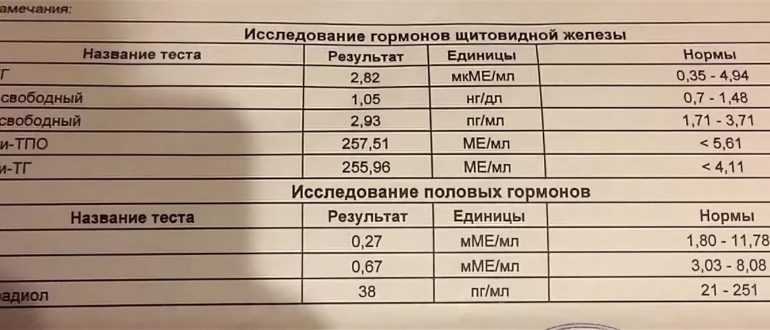
Йод является ключевым питательным веществом для гормонов щитовидной железы и здоровья щитовидной железы.* Во время беременности и лактации (независимо от того, кормите ли вы грудью/грудным вскармливанием) требования Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США увеличиваются со 150 микрограммов (мкг) для небеременных людей. до 290 мкг.
Тем не менее, добавки с йодом, которые являются распространенным компонентом витаминов для беременных, могут быть не рекомендованы, если вы принимаете левотироксин (LT4), также известный как L-тироксин, промышленную форму гормона щитовидной железы тироксина (T4). Поскольку пренатальные витамины являются неотъемлемой частью питания до зачатия и беременности, важно поговорить со своим лечащим врачом о том, подходят ли вам пренатальные витамины с йодом.
Вот что вы можете ожидать, если вы действительно беременны и у вас есть заболевание щитовидной железы.
После того, как кто-то с ранее существовавшим заболеванием щитовидной железы забеременеет, Эндокринное общество предлагает врачам рекомендации, которым следует следовать, когда речь идет о корректировке лекарств для щитовидной железы во время беременности:
Если все эти изменения кажутся вам несколько ошеломляющими, такие специалисты, как доктор Чаудхари, готовы поддержать вас, помогая сделать следующее:
Основная популяция беременных не проходит скрининг на дисфункцию щитовидной железы. Тем не менее, для тех, у кого в анамнезе есть заболевания щитовидной железы, Американский колледж акушеров и гинекологов (ACOG), Общество медицины матери и плода (SMFM) и рекомендации по клинической практике эндокринного общества рекомендуют скрининг.
Поскольку поставщики медицинских услуг могут различаться в своих методах скрининга, важно с самого начала отстаивать свои интересы в этом вопросе. Всегда делитесь историей болезни щитовидной железы на первом предродовом приеме. Эксперты говорят , что тестирование на аномалии ТТГ в сыворотке следует проводить на девятой неделе беременности или во время вашего первого визита.
После родов следите за этими аспектами своего здоровья и здоровья новорожденного.
Большинству людей с гипотиреозом, например, необходимо снизить дозу левотироксина (синтроида), которую они получали во время беременности, до дозы до беременности после родов.
Как антитиреоидные, так и заместительные препараты щитовидной железы (например, Synthroid) безопасно принимать в низких дозах во время грудного вскармливания/кормления грудью.
Это связано с тем, что антитела к рецепторам щитовидной железы, проникающие через плаценту во время беременности , могут воздействовать на плод.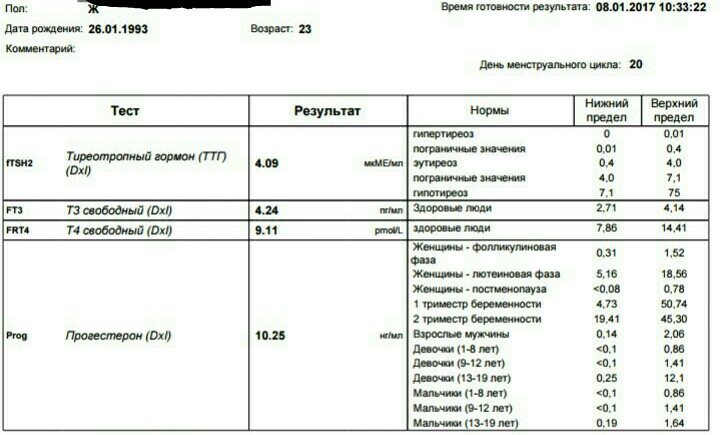 Рекомендация состоит в том, чтобы проверить уровень антител у родителей на 22 неделе беременности, если у вас есть болезнь Грейвса в настоящее время или в прошлом. После родов рекомендуется проверить ребенка на заболевания щитовидной железы (и при необходимости лечить).
Рекомендация состоит в том, чтобы проверить уровень антител у родителей на 22 неделе беременности, если у вас есть болезнь Грейвса в настоящее время или в прошлом. После родов рекомендуется проверить ребенка на заболевания щитовидной железы (и при необходимости лечить).
Некоторые осложнения щитовидной железы могут возникать после родов. Люди с проблемами щитовидной железы в анамнезе подвержены повышенному риску послеродового тиреоидита, состояния, которое возникает примерно у 5–10% людей с яичниками, когда щитовидная железа воспаляется после рождения ребенка. Сначала это может вызвать гиперактивность щитовидной железы, но в конечном итоге это может привести к недостаточной активности щитовидной железы.
Независимо от того, измеряете ли вы уровень ТТГ, всегда важно поговорить со своим лечащим врачом о том, как лучше контролировать состояние щитовидной железы, когда вы стремитесь к достижению целей в области фертильности, проходите беременность и становитесь родителями.
Эта статья была рассмотрена доктором Дженнифер Конти, доктором медицинских наук, магистром наук.
* Это заявление не оценивалось Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов. Этот продукт не предназначен для диагностики, лечения, излечения или предотвращения каких-либо заболеваний.
Доктор Дженн Конти является акушером-гинекологом и работает адъюнкт-профессором в Медицинской школе Стэнфордского университета.
Руководство для женщин по фертильности и беременности
Исследование, проведенное в 2012 году в журнале прикладных и фундаментальных медицинских исследований , показало, что от 2 до 4 процентов женщин детородного возраста имеют низкий уровень гормонов щитовидной железы. Это означает, что многие женщины страдают от проблем с фертильностью, вызванных гипотиреозом. Продолжайте читать, чтобы узнать, как низкий уровень гормонов щитовидной железы может привести к рискам до, во время и после родов.
Гипотиреоз и низкий уровень гормонов щитовидной железы могут влиять на различные аспекты менструации и овуляции.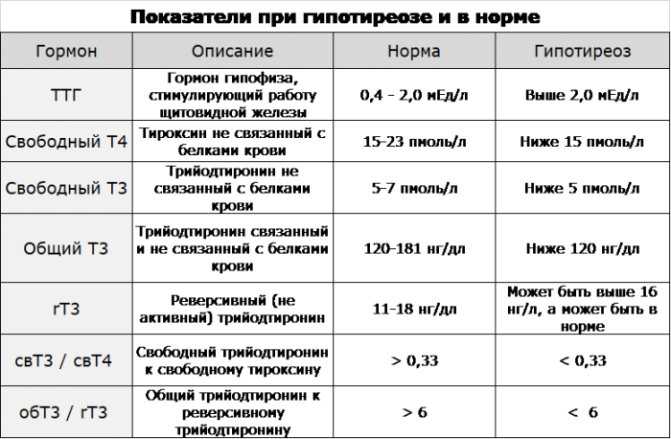 Низкий уровень тироксина, или Т4, или повышенный уровень гормона, высвобождающего щитовидную железу (ТРГ), приводит к высокому уровню пролактина. Это может привести либо к отсутствию выхода яйцеклетки во время овуляции, либо к нерегулярному выходу яйцеклетки и трудностям с зачатием.
Низкий уровень тироксина, или Т4, или повышенный уровень гормона, высвобождающего щитовидную железу (ТРГ), приводит к высокому уровню пролактина. Это может привести либо к отсутствию выхода яйцеклетки во время овуляции, либо к нерегулярному выходу яйцеклетки и трудностям с зачатием.
Гипотиреоз также может вызывать укорочение второй половины менструального цикла. Это может не дать оплодотворенной яйцеклетке достаточно времени, чтобы прикрепиться к матке. Это также может вызвать низкую базальную температуру тела, высокий уровень антител к тиреопероксидазе (ТПО) и кисты яичников, что может привести к невынашиванию беременности или невозможности забеременеть.
Перед тем, как забеременеть, вам следует проверить уровень тиреотропного гормона (ТТГ) и Т4. Это особенно верно, если у вас уже низкий уровень гормонов щитовидной железы или у вас был выкидыш. Факторы высокого риска включают семейную историю проблем с щитовидной железой или любого другого аутоиммунного заболевания. Устранение симптомов гипотиреоза на ранних стадиях планирования беременности позволяет начать лечение на ранней стадии.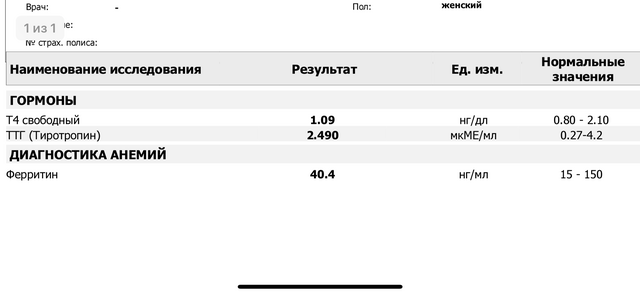 Это может привести к более успешному результату.
Это может привести к более успешному результату.
Симптомы гипотиреоза аналогичны симптомам ранней беременности. Симптомы гипотиреоза на ранних сроках беременности включают:
Лечение гипотиреоза во время беременности обычно такое же, как и до зачатия. Тем не менее, важно сообщить своему врачу, как только вы забеременеете, чтобы вы могли получить надлежащее лечение и при необходимости скорректировать его. Ваш врач будет проверять ваши лабораторные значения ТТГ каждые четыре-шесть недель, чтобы убедиться, что ваши гормоны находятся в соответствующем диапазоне. Ваши потребности в гормонах щитовидной железы возрастают во время беременности, чтобы поддерживать ребенка и себя. Также важно отметить, что ваш пренатальный витамин содержит железо и кальций, которые могут блокировать использование организмом заместительной терапии гормонами щитовидной железы. Вы можете избежать этой проблемы, принимая препараты для замены щитовидной железы и витамины для беременных с интервалом в четыре-пять часов.
Вы можете избежать этой проблемы, принимая препараты для замены щитовидной железы и витамины для беременных с интервалом в четыре-пять часов.
Ваш врач должен проявлять особую осторожность при лечении гипотиреоза во время беременности. Если его не контролировать должным образом, это может вызвать:
Симптомы неконтролируемого роста также могут повлиять на развитие мозга вашего ребенка .
После родов часто встречается послеродовой тиреоидит. Это осложнение чаще развивается у женщин с аутоиммунным заболеванием щитовидной железы. Послеродовой тиреоидит обычно начинается в первые три-шесть месяцев после родов. Это состояние длится от нескольких недель до месяцев. Некоторые симптомы трудно отличить от трудностей, связанных с становлением новым родителем.
Симптомы послеродового тиреоидита могут проявляться в две стадии:
Нет двух одинаковых женщин в том, как на них влияет послеродовой тиреоидит. Более высокий риск послеродового тиреоидита возникает у женщин с высоким уровнем антител к ТПО на ранних сроках беременности. Это происходит из-за ослабленной иммунной системы.
Гипотиреоз также может повлиять на выработку молока, но при правильной заместительной гормональной терапии эта проблема часто решается.
Вам следует поговорить со своим врачом, если вы пытаетесь забеременеть и у вас есть сопутствующие заболевания щитовидной железы или аутоиммунные заболевания или предшествующие осложнения беременности. Ваш врач может заказать соответствующие тесты и разработать план здоровой беременности.