Нефропатия почек у детей: Дисметаболическая нефропатия у детей. Что такое Дисметаболическая нефропатия у детей?
Дисметаболическая нефропатия у детей. Что такое Дисметаболическая нефропатия у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
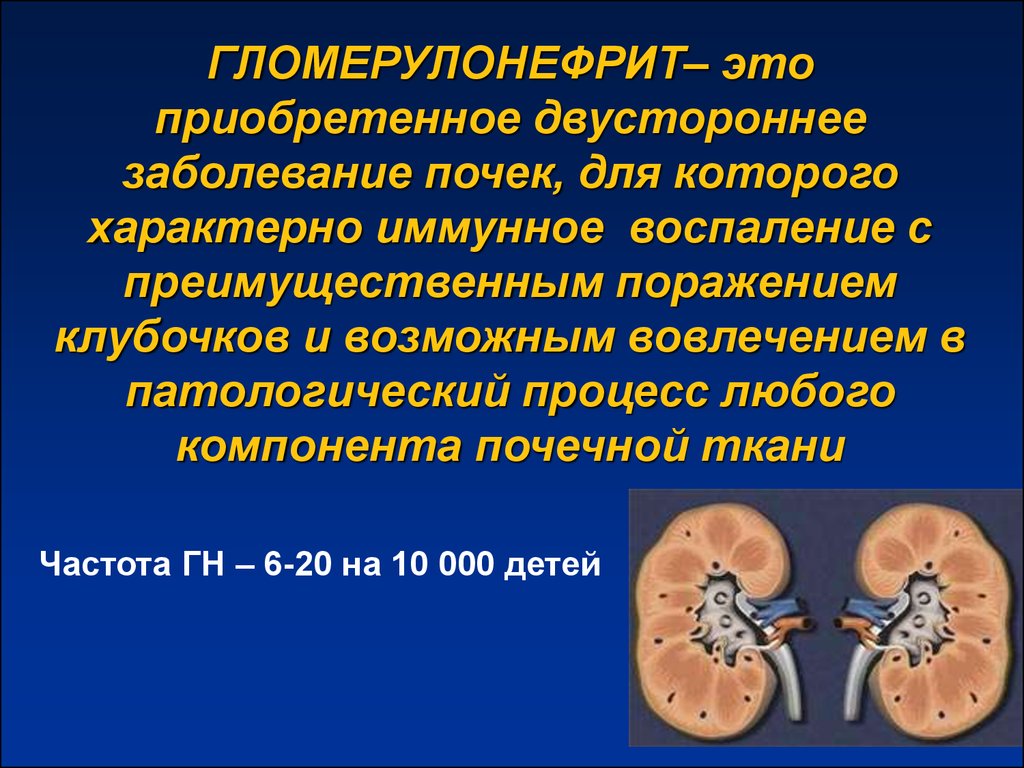
Дисметаболическая нефропатия у детей – структурные и функциональные изменения почек, развивающиеся на фоне нарушения обмена веществ, сопровождающегося кристаллурией. Дисметаболическая нефропатия у детей клинически может проявляться аллергией и зудом кожи, отеками, болями в пояснице, гипотонией, выделением мутной мочи. У детей дисметаболическая нефропатия обычно впервые диагностируется при исследовании общего анализа мочи; расширенная диагностика включает УЗИ почек, биохимический анализ мочи. Лечение дисметаболической нефропатии у детей проводится с учетом ее вида и включает диету, медикаментозную коррекцию метаболических нарушений и физико-химических свойств мочи, фитотерапию.
- Классификация дисметаболической нефропатии у детей
- Причины дисметаболической нефропатии у детей
- Симптомы дисметаболической нефропатии у детей
- Диагностика дисметаболической нефропатии у детей
- Лечение дисметаболической нефропатии у детей
- Прогноз и профилактика дисметаболической нефропатии у детей
- Цены на лечение
Общие сведения
Дисметаболическая нефропатия у детей – группа обменных нарушений, сопровождающихся повышенной экскрецией с мочой различных солей (оксалатов, уратов, фосфатов) и как следствие — повреждением почечных структур. В детской урологии дисметаболические нефропатии составляют около 27-64% всех заболеваний мочевыделительной системы у детей; в практике педиатрии признаки обменных нарушений в моче встречаются практически у каждого третьего ребенка. Дети с дисметаболическими нефропатиями относятся к группе высокого риска по развитию интерстициального нефрита, пиелонефрита, мочекаменной болезни.
Классификация дисметаболической нефропатии у детей
В зависимости от состава солей различают дисметаболические нефропатии у детей, протекающие с:
- оксалатно-кальциевой кристаллурией (85-90%)
- фосфатной кристаллурией (3–10%)
- уратной кристаллурией (5%)
- цистиновой кристаллурией (3%)
- смешанной (оксалатно/фосфатно-уратной) кристаллурией
С учетом причин возникновения выделяют первичные и вторичные дисметаболические нефропатии у детей. Первичные нефропатии – это наследственно обусловленные заболевания, имеющее прогрессирующее течение и рано приводящие к нефролитазу и хронической почечной недостаточности. К группе вторичных нефропатий у детей относятся различные дисметаболические расстройства, протекающие с кристаллурией и развивающиеся на фоне поражения других органов.
Причины дисметаболической нефропатии у детей
Дисметаболическая нефропатия у детей – полиэтиологичный синдром, возникающий при участии множества факторов.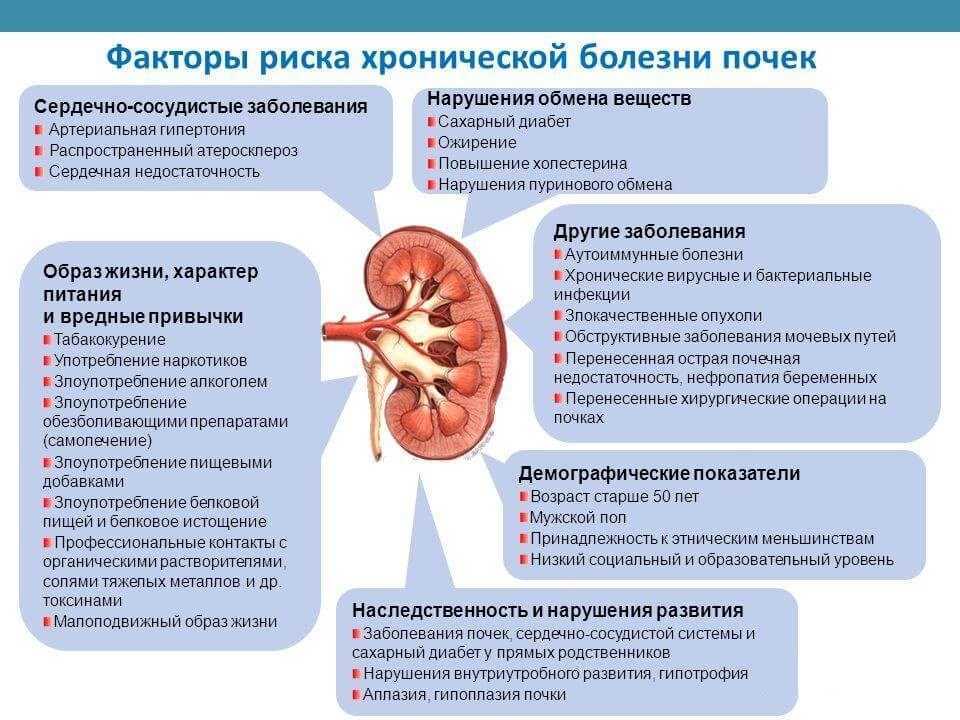 Общими причинами могут выступать отравления и интоксикации, тяжелые физические нагрузки, длительный прием лекарственных веществ, монодефицитные диеты. Отмечено частое развитие дисметаболической нефропатии у детей, рожденных от беременности, протекавшей с поздним токсикозом и гипоксией плода, а также детей с нервно-артритическим диатезом. Первичные нефропатии могут быть обусловлены метаболическими нарушениями у родственников ребенка либо накопленными мутациями, вызывающими дисбаланс регуляторных клеточных механизмов у него самого.
Общими причинами могут выступать отравления и интоксикации, тяжелые физические нагрузки, длительный прием лекарственных веществ, монодефицитные диеты. Отмечено частое развитие дисметаболической нефропатии у детей, рожденных от беременности, протекавшей с поздним токсикозом и гипоксией плода, а также детей с нервно-артритическим диатезом. Первичные нефропатии могут быть обусловлены метаболическими нарушениями у родственников ребенка либо накопленными мутациями, вызывающими дисбаланс регуляторных клеточных механизмов у него самого.
Кроме общих причин, в возникновении того или иного вида дисметаболической нефропатии у детей имеет значение воздействие частных факторов.
Оксалатная дисметаболическая нефропатия у детей (оксалурия) патогенетически связана с нарушением обмена кальция и солей щавелевой кислоты (оксалатов). Определенную роль в ее развитии играет дефицит витаминов А, В6, Е, магния, калия; передозировка витамина D в процессе лечения рахита; повышенное поступление оксалатов с пищей. Оксалатная дисметаболическая нефропатия часто встречается у детей с болезнью Крона, энтеритом, колитом, хроническим панкреатитом, дискинезией желчевыводящих путей, сахарным диабетом, пиелонефритом.
Оксалатная дисметаболическая нефропатия часто встречается у детей с болезнью Крона, энтеритом, колитом, хроническим панкреатитом, дискинезией желчевыводящих путей, сахарным диабетом, пиелонефритом.
Уратная дисметаболическая нефропатия у детей характеризуется выделением с мочой и отложением в почках уратов — натриевой соли мочевой кислоты. Первичная (наследственная) уратурия чаще всего встречается у детей с синдромом Леша-Найхана. Вторичные нефропатии сопровождают течение эритремии, гемолитической анемии у детей, миеломной болезни, пиелонефрита. Возможно развитие уратной дисметаболической нефропатии у детей, получающих лечение цитостатиками, тиазидовыми диуретиками, салицилатами, циклоспорином А и др.
Причинами фосфатурии могут выступать хроническая мочевая инфекция, первичный и вторичный гиперпаратиреоз, заболевания ЦНС. Цистинурия развивается при системном нарушении обмена цистина – цистинозе, характеризующемся внутриклеточным и внеклеточным накоплением кристаллов цистина в интерстиции и канальцах почек, селезенке, печени, лимфоузлах, клетках крови, костном мозге, нервной и мышечной ткани.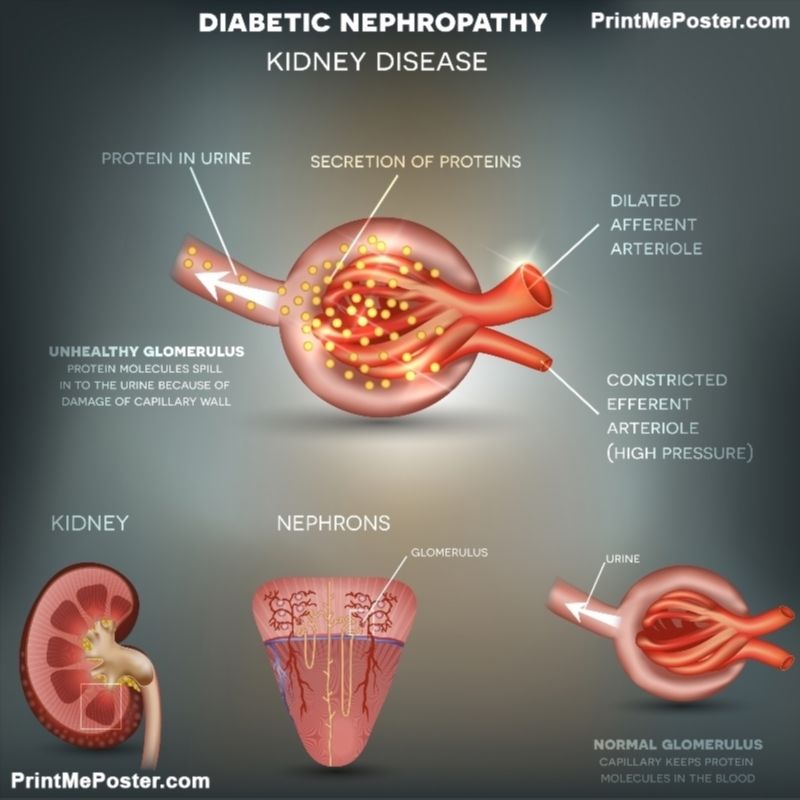 Вторичная цистиновая дисметаболическая нефропатия у детей обычно связана с пиелонефритом или тубулярным интерстициальным нефритом.
Вторичная цистиновая дисметаболическая нефропатия у детей обычно связана с пиелонефритом или тубулярным интерстициальным нефритом.
Симптомы дисметаболической нефропатии у детей
Признаки оксалатной дисметаболической нефропатии у ребенка могут манифестировать уже в период новорожденности, однако в большинстве случаев заболевание длительное время протекает латентно. В родословной детей с дисметаболической нефропатией отмечаются артропатии, подагра, спондилез, мочекаменная болезнь, желчнокаменная болезнь, сахарный диабет.
Чаще всего кристаллурия обнаруживается у детей 5-7 лет случайно, при исследовании общего анализа мочи. Внимательные родители могут заметить, что на вид моча ребенка мутная, с осадком, нередко образует на стенках горшка трудно смываемый налет.
При дисметаболической нефропатии у детей отмечается склонность к аллергическим кожным реакциям, вегето-сосудистой дистонии, гипотонии, головным болям, артралгиям, ожирению. Дети могут испытывать повышенную утомляемость, колющие боли в пояснице, частые и болезненные мочеиспускания, энурез, покраснение и зуд в области наружных половых органов, мышечную гипотонию, субфебрилитет, диспепсии, вздутие живота.
Дети могут испытывать повышенную утомляемость, колющие боли в пояснице, частые и болезненные мочеиспускания, энурез, покраснение и зуд в области наружных половых органов, мышечную гипотонию, субфебрилитет, диспепсии, вздутие живота.
Обострение и прогрессирование заболевания отмечается в пубертатном периоде в связи с гормональной перестройкой. Дисметаболическая нефропатия у детей выступает риск-фактором образования камней в почках и мочевом пузыре, развития хронического пиелонефрита и хронической почечной недостаточности.
Диагностика дисметаболической нефропатии у детей
Кроме педиатра, в диагностике дисметаболической нефропатии у детей обязательно должен участвовать детский нефролог или детский уролог.
Общий анализ мочи выявляет кристаллурию, протеинурию, гематурию, абактериальную лейкоцитурию, цилиндрурию. При биохимическом исследовании мочи определяется повышенная концентрация тех или иных солей (оксалатов, фосфатов, уратов и др. ). В комплексе лабораторной диагностики проводятся функциональные пробы мочи по Зимницкому, Аддису–Каковскому, Нечипоренко, определение рН мочи. При наслоении вторичной бактериальной инфекции необходимо бактериологическое исследование мочи на микрофлору.
). В комплексе лабораторной диагностики проводятся функциональные пробы мочи по Зимницкому, Аддису–Каковскому, Нечипоренко, определение рН мочи. При наслоении вторичной бактериальной инфекции необходимо бактериологическое исследование мочи на микрофлору.
УЗИ почек и мочевого пузыря у детей с дисметаболической нефропатией может обнаруживать кристаллические включения, указывающие на наличие песка или конкрементов. Дисметаболическую нефропатию у детей следует отличать от транзиторной кристаллурии, связанной с ОРВИ, обильным приемом некоторых продуктов.
Лечение дисметаболической нефропатии у детей
К основным принципам лечения дисметаболической нефропатии у детей относятся: соблюдение рациональной диеты, нормализация обменных процессов, устранение условий для кристаллообразования и усиление выведения солей.
При оксалатной дисметаболической нефропатии у детей из рациона исключаются мясные бульоны, шпинат, щавель, клюква, морковь, свекла, какао, шоколад; предпочтение отдается картофельно-капустной диете. Медикаментозная терапия проводится мембранотропными препаратами (витамин В6, А, диметилоксобутилфосфонилдиметил) и антиоксидантами (витамин Е).
Медикаментозная терапия проводится мембранотропными препаратами (витамин В6, А, диметилоксобутилфосфонилдиметил) и антиоксидантами (витамин Е).
Диета при уратной дисметаболической нефропатии у детей не должна содержать продукты, богатые пуриновыми основаниями (почки, печень, мясные бульоны, фасоль, горох, какао и др.). Основу рациона составляют молочные и растительные продукты. Для снижения синтеза мочевой кислоты назначается аллопуринол, никотинамид, фитосборы и др.
При фосфатной дисметаболической нефропатии у детей рекомендуется ограничение продуктов, богатых фосфором (сыров, печени, бобовых, курицы, шоколада). Необходимо подкисление мочи за счет употребления минеральных вод и лекарственных препаратов (аскорбиновой кислоты, настойки корня марены красильной).
Лечение цистиноза включает диету с исключением из питания ребенка продуктов, богатых серосодержащими аминокислотами и метионином (рыбы, творога, яиц и др. ). Важно обязательное подщелачивание мочи с помощью цитратной смеси, раствора гидрокарбоната натрия, щелочных минеральных вод. С целью предупреждения кристаллизации цистина назначается прием пеницилламина.
). Важно обязательное подщелачивание мочи с помощью цитратной смеси, раствора гидрокарбоната натрия, щелочных минеральных вод. С целью предупреждения кристаллизации цистина назначается прием пеницилламина.
При любом виде дисметаболической нефропатии у детей важна достаточная водная нагрузка, способствующая уменьшению концентрации солей в моче, соблюдение ребенком режима принудительного мочеиспускания (через каждые 1,5-2 ч). В качестве альтернативной коррекции метаболических процессов может проводиться гомеопатическое лечение под контролем детского гомеопата.
Прогноз и профилактика дисметаболической нефропатии у детей
При соблюдении диеты и лекарственной терапии прогноз дисметаболической нефропатии у детей благоприятен: происходит стойкая нормализация биохимических показателей в моче. В случае несоблюдения общего и терапевтического режима естественным исходом нефропатии является пиелонефрит и мочекаменная болезнь. При цистинозе больные, как правило, нуждаются в трансплантации почки, однако выпадение кристаллов цистина со временем развивается и в трансплантате, приводя к гибели детей в возрасте 15–19 лет.
Диспансерное наблюдение детей с дисметаболической нефропатией проводится педиатром и детским нефрологом. Профилактика дисметаболической нефропатии у детей требует соблюдения детьми питьевого режима, исключение действия предрасполагающих факторов, лечение сопутствующей патологии, обследование детей из групп риска.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении дисметаболической нефропатии у детей.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дисметаболическая нефропатия. Обменная нефропатия у детей и взрослых, лечение в СПБ
Обменной, или дисметаболической, нефропатией врачи именуют комплекс заболеваний почек, каждое из которых может быть вызвано нарушением обмена веществ. Ему подвержены как взрослые, так и малыши. Более того, именно дети и даже новорожденные попадают в группу риска с большей вероятностью, потому что во многих случаях недуг возникает на фоне неблагоприятной наследственности и проявляется в детском и подростковом возрасте.
Ему подвержены как взрослые, так и малыши. Более того, именно дети и даже новорожденные попадают в группу риска с большей вероятностью, потому что во многих случаях недуг возникает на фоне неблагоприятной наследственности и проявляется в детском и подростковом возрасте.
Оставьте заявку на прием уролога
Администратор перезвонит в течение 5 минут, ответит на ваши вопросы и проинструктирует по дальнейшим действиям.
Нажимая кнопку «отправить», вы даете согласие на обработку ваших персональных данных
В процессе развития заболевания в почках значительно увеличивается концентрация солей, которые выделяются вместе с мочой. Это приводит к поражению не только почек, но и наружных половых органов.
Первичная обменная нефропатия нередко возникает как следствие почечной недостаточности, образования камней в мочевыводящей системе, а также на фоне иных хронических процессов. Вторичную, как правило, провоцируют неправильное питание, а значит неправильные обменные процессы, потребление большого числа медикаментов или прием их с нарушением инструкций. Довольно часто нефропатию вызывает нарушение концентрации и миграции в организме таких чрезвычайно полезных веществ и соединений, как кальций, оксалаты (соли щавелевой кислоты), фосфаты, цистин и мочевая кислота.
Довольно часто нефропатию вызывает нарушение концентрации и миграции в организме таких чрезвычайно полезных веществ и соединений, как кальций, оксалаты (соли щавелевой кислоты), фосфаты, цистин и мочевая кислота.
Причины нефропатии
- малая интенсивность обменной деятельности организма;
- воспаления органов мочеполовой системы различных типов;
- патологии эндокринного характера;
- хронические заболевания и патологии желудочно-кишечного тракта;
- загрязнение окружающей природной среды;
- недостаток или избыток микроэлементов в организме;
- употребление в пищу продуктов с высоким содержанием химических добавок;
- жесткая вода и прочие негативные факторы.
Нефрологи и урологи клиники «Долголетие» проводят тщательное диагностирование заболеваний почек. Пациенты направляются на все необходимые исследования, которые также можно пройти в нашем медцентре. В том числе сдают биохимический анализ мочи, который помогает выявить превышенную концентрацию определенных солей в моче, если нужно, проходят ультразвуковую диагностику почек, органов малого таза, мочевыводящих путей.
Симптомы обменной нефропатии
- повышенная утомляемость;
- частое и обильное мочеиспускание;
- боли внизу живота;
- отеки;
- воспаление наружных половых органов;
- пониженное артериальное давление и так далее.
Иногда наблюдаются такие проявления болезни, как кожные высыпания, зуд, а также повышение массы тела вследствие избыточного отложения жировой ткани.
Подобным симптомам нужно уделить пристальное внимание, так как вследствие обменной нефропатии могут развиться пиелонефрит, цистит, мочекаменная болезнь, нефрит и ряд других опасных заболеваний.
Для выявления, правильного диагностирования и адекватного лечения заболевания необходимо своевременно обратиться к профессионалам. Урологи, андрологи, нефрологи клиники «Долголетие» проводят консультативные приемы и осмотры на высоком квалифицированном уровне, а назначая лечение, всегда учитывают индивидуальные особенности конкретного случая и общее состояние здоровья пациента. Вовремя оказанная помощь позволит Вам быстро распрощаться с недугом и предотвратить его последствия. Чтобы записаться на прием, звоните по номеру колл-центра: 671-01-70.
Вовремя оказанная помощь позволит Вам быстро распрощаться с недугом и предотвратить его последствия. Чтобы записаться на прием, звоните по номеру колл-центра: 671-01-70.
Содержание статьи:
- Причины нефропатии
- Симптомы обменной нефропатии
- Цены
- Преимущества клиники
- Врачи
- Акции
Заболевания почек у детей — NIDDK
На этой странице:
- Что такое заболевание почек?
- Насколько распространены заболевания почек у детей?
- У каких детей чаще развивается заболевание почек?
- Каковы осложнения болезни почек у детей?
- Каковы симптомы заболевания почек у детей?
- Что вызывает заболевание почек у детей?
- Как медицинские работники диагностируют заболевания почек у детей?
- Как медицинские работники лечат заболевания почек у детей?
- Как медицинские работники лечат осложнения заболевания почек у детей?
- Как медицинские работники лечат почечную недостаточность у детей?
- Можно ли предотвратить заболевание почек у детей?
- Что я могу сделать, чтобы сохранить здоровье почек моего ребенка?
- Клинические испытания заболеваний почек у детей
Что такое заболевание почек?
Заболевание почек — это состояние, при котором почки повреждаются и не могут фильтровать кровь должным образом. Это повреждение может привести к накоплению отходов и жидкости в организме. Заболевания почек также могут вызывать другие проблемы со здоровьем.
Это повреждение может привести к накоплению отходов и жидкости в организме. Заболевания почек также могут вызывать другие проблемы со здоровьем.
Острая почечная недостаточность (ОПП) — это внезапное снижение функции почек, которое обычно длится непродолжительное время. Хотя ОПП не длится долго, он может вызывать длительные последствия даже после устранения основной проблемы. Если не лечить, ОПП может быть опасным для жизни.
Хроническая болезнь почек (ХБП) развивается медленно в течение длительного периода времени — обычно от месяцев до лет. ХБП может постепенно привести к почечной недостаточности. Почечная недостаточность означает, что человеку, скорее всего, вскоре потребуется пересадка почки или диализ, чтобы дольше оставаться здоровым. Почечная недостаточность, которая лечится трансплантацией почки или диализом , называется терминальной стадией болезни почек или ТХПН.
Насколько часто заболевание почек встречается у детей?
Заболевания почек у детей встречаются редко. Исследователи не знают точно, сколько детей страдают заболеванием почек, потому что у многих детей симптомы на ранних стадиях заболевания незначительны или отсутствуют вовсе.
Исследователи не знают точно, сколько детей страдают заболеванием почек, потому что у многих детей симптомы на ранних стадиях заболевания незначительны или отсутствуют вовсе.
У каких детей чаще развивается заболевание почек?
ХБП чаще встречается у детей мужского пола, чем у девочек. 1 В Северной Америке вероятность развития ХБП у чернокожих детей в два-три раза выше, чем у белых детей. 1
Каковы осложнения заболевания почек у детей?
Осложнения заболевания почек у детей могут включать
- анемию
- сердечно-сосудистые заболевания или болезни сердца
- Дисбаланс электролитов в крови, особенно калия
- проблемы роста, особенно рост ниже среднего
- высокое кровяное давление или гипертония
- инфекция
- метаболический ацидоз
- минеральные и костные нарушения
- когнитивные проблемы
- недержание мочи
Заболевание почек может также влиять на жизнь детей другими способами, вызывая проблемы, связанные с поведением, отношениями и самооценкой. Дети с ХБП могут испытывать трудности с концентрацией внимания и обучением, а также могут развивать речевые и двигательные навыки медленнее, чем их сверстники. Родители или опекуны могут захотеть узнать больше о том, как ухаживать за ребенком с заболеванием почек.
Дети с ХБП могут испытывать трудности с концентрацией внимания и обучением, а также могут развивать речевые и двигательные навыки медленнее, чем их сверстники. Родители или опекуны могут захотеть узнать больше о том, как ухаживать за ребенком с заболеванием почек.
Дети с заболеванием почек могут иметь низкую самооценку и трудности с концентрацией внимания и обучением.
Каковы симптомы заболевания почек у детей?
У детей на ранних стадиях заболевания почек симптомы могут быть незначительными или отсутствовать вовсе. По мере ухудшения состояния почек симптомы могут включать
- отек ступней, голеней, рук или лица, называемый отеком.
- увеличение или уменьшение диуреза. Некоторым детям может потребоваться более частое мочеиспускание, и они могут мочиться в постель ночью.
- пенистая моча из-за слишком большого количества белка в моче, называемая протеинурией.
- моча розового или цвета колы, вызванная кровью в моче, называемая гематурией.

Другие симптомы могут включать
- снижение аппетита
- чувство усталости
- лихорадка
- высокое кровяное давление
- кожный зуд
- тошнота или рвота
- одышка
- проблемы с концентрацией внимания
- слабость
- потеря веса
- чахлый рост
Симптомы могут варьироваться от ребенка к ребенку, в зависимости от причины заболевания почек.
Что вызывает заболевание почек у детей?
Заболевания почек у детей могут быть вызваны
- врожденными дефектами
- наследственные болезни
- инфекция
- нефротический синдром
- системные заболевания
- травма
- закупорка мочи или рефлюкс
Врожденные дефекты
Врожденные дефекты, препятствующие нормальному развитию мочевыводящих путей , являются причиной почти 60% случаев ХБП у детей в Соединенных Штатах. 1 Врожденный порок возникает, когда часть тела ребенка не развивается нормально, когда ребенок находится в утробе или матке. Примеры врожденных дефектов, которые могут привести к заболеванию почек, включают
1 Врожденный порок возникает, когда часть тела ребенка не развивается нормально, когда ребенок находится в утробе или матке. Примеры врожденных дефектов, которые могут привести к заболеванию почек, включают
- агенезию почек или агенезию почек — когда ребенок рождается без одной или обеих почек.
- дисплазия почек — когда части одной или обеих почек не развиваются нормально, пока ребенок развивается в утробе матери.
- почечная гипоплазия — когда ребенок рождается с одной или обеими почками, которые меньше и имеют меньше нефронов , чем обычно
Наследственные болезни
Наследственное заболевание возникает, когда родитель передает ребенку генную мутацию. Распространенные наследственные болезни почек, поражающие детей, включают
- поликистозную болезнь почек, заболевание, вызывающее рост кист в почках, которые со временем повреждают почки
- Синдром Альпорта, состояние, поражающее внешнюю оболочку клеток почек
Инфекция
У ребенка может развиться заболевание почек после инфекции в другой части тела, например,
- гемолитико-уремический синдром, состояние, которое возникает, когда эритроциты разрушаются и блокируют систему фильтрации почек.
 Синдром часто вызывают бактерии Escherichia coli (кишечная палочка) .
Синдром часто вызывают бактерии Escherichia coli (кишечная палочка) . - постстрептококковый или постинфекционный гломерулонефрит, заболевание, которое возникает, когда иммунная система организма вырабатывает антитела, которые могут откладываться в почках и вызывать повреждения. Это заболевание может развиться после эпизода острого фарингита или кожной инфекции.
Нефротический синдром
Нефротический синдром может развиться, когда крошечные фильтры в почках, называемые клубочками, повреждаются и позволяют белку просачиваться из крови в мочу. Среди детей старше 12 лет заболевания, поражающие клубочки – наиболее частая причина ХБП, на которую приходится примерно 45 % случаев. 1
Общие причины нефротического синдрома у детей включают
- болезнь минимальных изменений, заболевание, при котором гломерулы повреждаются, но это повреждение можно увидеть только с помощью электронного микроскопа, который показывает мельчайшие детали на клеточном уровне
- фокально-сегментарный гломерулосклероз, заболевание, вызывающее рубцевание некоторых клубочков почек
- мембранопролиферативный гломерулонефрит, группа заболеваний, поражающих иммунную систему, вызывающих накопление антител на мембране в почках, повреждающих клубочки
Системные заболевания
Системные заболевания — это заболевания, поражающие многие системы органов или весь организм. Волчаночный нефрит является примером системного заболевания, которое часто поражает почки. Волчаночный нефрит — это заболевание почек, вызванное аутоиммунным заболеванием, называемым системной красной волчанкой или волчанкой.
Волчаночный нефрит является примером системного заболевания, которое часто поражает почки. Волчаночный нефрит — это заболевание почек, вызванное аутоиммунным заболеванием, называемым системной красной волчанкой или волчанкой.
Травма
Травмы, такие как ожоги, обезвоживание, кровотечение, травма или хирургическое вмешательство, могут вызвать очень низкое кровяное давление, что снижает приток крови к почкам. Низкий кровоток может привести к острой почечной недостаточности или повреждению.
Закупорка мочи или рефлюкс
Если закупорка возникает между почками и уретрой, моча может попасть обратно в почки и вызвать повреждение. Рефлюкс происходит, когда клапан между мочевым пузырем и мочеточником не закрывается полностью, что позволяет моче течь обратно из мочевого пузыря в почки. Если моча в мочевом пузыре заражается, инфицированная моча может попасть обратно в почки и вызвать почечную инфекцию.
Как медицинские работники диагностируют заболевания почек у детей?
Медицинские работники используют медицинский и семейный анамнез ребенка, а также медицинский осмотр для диагностики заболевания почек. Для подтверждения диагноза медицинские работники могут использовать один или несколько из следующих тестов
Для подтверждения диагноза медицинские работники могут использовать один или несколько из следующих тестов
- анализ мочи , чтобы проверить, насколько хорошо почки вашего ребенка фильтруют кровь, и найти белки в моче.
- анализы крови для проверки скорости клубочковой фильтрации и выявления основных заболеваний
- визуализирующие тесты , чтобы увидеть размер и форму почек и выявить любые отклонения
- биопсия почки , чтобы проверить повреждение почек и помочь определить причину заболевания почек
- генетические тесты для выявления специфических генных мутаций
Если лечащий врач вашего ребенка подозревает, что у вашего ребенка заболевание почек, вашего ребенка могут направить к детскому нефрологу — врачу, который специализируется на лечении заболеваний почек у детей.
Как медицинские работники лечат заболевание почек у детей?
Медицинские работники лечат заболевание почек у детей, сначала леча или контролируя любое основное заболевание, которое может вызывать повреждение почек. Они могут провести операцию по устранению закупорки мочевыводящих путей или назначить антибиотики для лечения инфекции.
Они могут провести операцию по устранению закупорки мочевыводящих путей или назначить антибиотики для лечения инфекции.
Некоторым детям с острой почечной недостаточностью может потребоваться диализ — лечение для фильтрации отходов и дополнительной жидкости из крови — на короткое время, пока их почки восстанавливаются.
Если заболевание почек у ребенка хроническое или длительное, лечение может замедлить прогрессирование заболевания, облегчить симптомы и справиться с осложнениями.
Дети с ХБП подвергаются повышенному риску инфекций. Вакцины помогают предотвратить многие заболевания, которые могут возникнуть в результате инфекций. Поговорите с врачом вашего ребенка о том, какие вакцины подходят вашему ребенку. Некоторым детям с ХБП или некоторыми видами заболеваний почек может быть показана пневмококковая полисахаридная вакцина (PPSV23), которая может предотвратить некоторые бактериальные инфекции.
Как медицинские работники лечат осложнения заболевания почек у детей?
Медицинские работники лечат осложнения заболевания почек у детей, прописывая лекарства и предлагая изменения в том, что ваш ребенок ест и пьет.
Лекарства
Медицинский работник вашего ребенка может назначить
- ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина (БРА) для снижения артериального давления и уменьшения потери белка. Некоторым детям с заболеванием почек могут потребоваться дополнительные лекарства для снижения артериального давления, и им может потребоваться прием более одного лекарства от артериального давления.
- диуретиков для уменьшения отеков и снижения артериального давления за счет удаления лишней жидкости из крови.
- средства, стимулирующие эритропоэз, и добавки железа для улучшения состояния при анемии, помогая организму вырабатывать больше эритроцитов.
- кортикостероидов или других иммунодепрессантов для снижения активности иммунной системы и уменьшения отека.
- связывающих фосфаты для улучшения развития и роста костей за счет снижения уровня фосфора в крови.
- инъекций терапии гормоном роста для ускорения роста.

- pH-регулирующие препараты, такие как бикарбонат натрия, для снижения уровня кислоты в крови.
- антибиотиков для борьбы с инфекцией.
Диетические изменения
Медицинский работник вашего ребенка может предложить диетические изменения, такие как
- мониторинг белков, натрия, калия и жидкости
- ограничение фосфора
- прием витаминно-минеральных добавок
Прежде чем вносить какие-либо изменения в диету вашего ребенка, поговорите с лечащим врачом вашего ребенка. Медицинский работник вашего ребенка может предложить вам поработать с зарегистрированным диетологом , чтобы составить план питания с правильными продуктами и питательными веществами в нужном количестве, чтобы ваш ребенок мог правильно расти и оставаться здоровым.
Лечащий врач вашего ребенка может предложить изменить рацион питания и напитков вашего ребенка, чтобы помочь ему расти и оставаться здоровым.
Как медицинские работники лечат почечную недостаточность у детей?
Если почки вашего ребенка настолько повреждены, что отказывают, вашему ребенку потребуется заместительная почечная терапия — трансплантация почки, гемодиализ или перитонеальный диализ — чтобы оставаться здоровым.
Пересадка почки
Почечная недостаточность у детей часто лечится пересадкой почки. Некоторым детям пересаживают почку до начала диализа. Это называется превентивной трансплантацией. Другие дети начинают лечение диализом, чтобы оставаться здоровыми, пока им не сделают трансплантацию.
Около трети почек, пересаженных детям, получены от живых доноров. 2 Почка от одного из родителей с большей вероятностью подойдет, чем почка от лица, не являющегося родственником ребенка. Время ожидания пересадки почки зависит от региона страны и от того, есть ли у ребенка антитела в крови в результате переливания крови или предыдущей пересадки почки, что может затруднить поиск подходящего донора.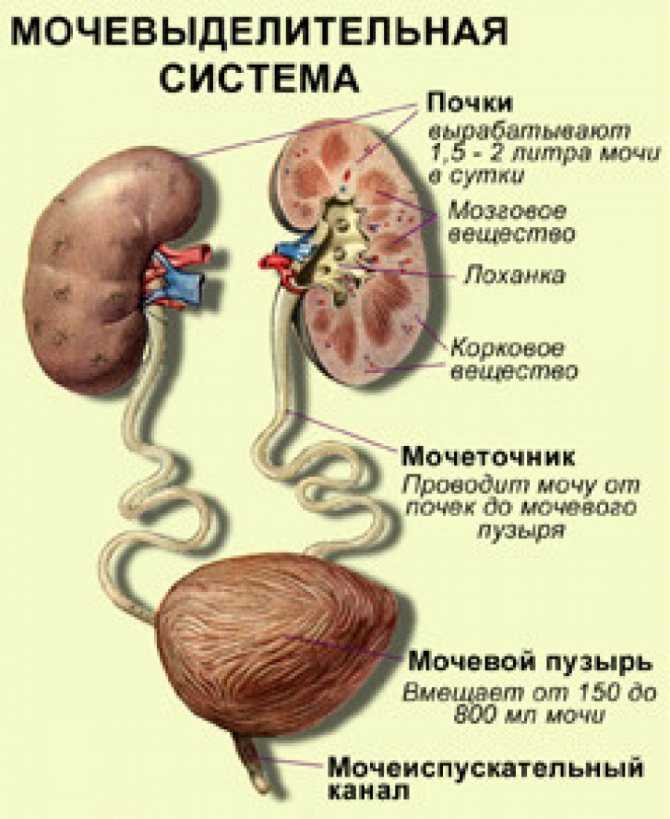
Гемодиализ
Гемодиализ обычно проводится в центре диализа три раза в неделю. В некоторых диализных центрах родителей или опекунов учат, как проводить гемодиализ ребенку в домашних условиях. Медицинские работники могут порекомендовать более частый диализ маленьким детям.
Поговорите с лечащим врачом вашего ребенка о любых побочных эффектах, возникающих у вашего ребенка после гемодиализа. Медицинский работник часто может справиться с побочными эффектами. Вы можете помочь предотвратить многие побочные эффекты, убедившись, что ваш ребенок соблюдает правильную диету и ограничивает потребление жидкости, а также принимает все лекарства в соответствии с указаниями.
Перитонеальный диализ
Перитонеальный диализ обычно проводится дома после того, как родители или опекуны и ребенок пройдут обучение. Детям рекомендуется участвовать в лечении перитонеальным диализом по мере взросления.
Случайным осложнением перитонеального диализа является перитонит, серьезная инфекция брюшины. Во время обучения лиц, осуществляющих уход, учат, как предотвратить перитонит путем тщательного мытья рук, ношения хирургической маски во время обменов диализом и точного соблюдения процедур диализа. Немедленно сообщайте о любых признаках инфекции лечащему врачу вашего ребенка. Быстрое лечение может предотвратить дополнительные проблемы.
Во время обучения лиц, осуществляющих уход, учат, как предотвратить перитонит путем тщательного мытья рук, ношения хирургической маски во время обменов диализом и точного соблюдения процедур диализа. Немедленно сообщайте о любых признаках инфекции лечащему врачу вашего ребенка. Быстрое лечение может предотвратить дополнительные проблемы.
Можно ли предотвратить заболевание почек у детей?
Исследователи не нашли способ предотвратить заболевание почек у детей. Но раннее начало лечения и лечение осложнений могут помочь отсрочить или предотвратить ухудшение заболевания почек у вашего ребенка. Работайте с педиатром вашего ребенка и командой по уходу за почками , чтобы помочь вашему ребенку оставаться здоровым и быть активным.
Что я могу сделать, чтобы сохранить здоровье почек моего ребенка?
Вы можете помочь своему ребенку с болезнью почек к
- отслеживание того, сколько жидкости потребляет ваш ребенок, и работа с лечащим врачом вашего ребенка, чтобы определить правильное количество жидкости для вашего ребенка
- соблюдая все диетические указания, данные лечащим врачом вашего ребенка
- следить за тем, чтобы ваш ребенок принимал все лекарства в соответствии с предписаниями, и немедленно сообщать медицинскому работнику вашего ребенка, если ваш ребенок испытывает трудности с приемом лекарств или испытывает побочные эффекты
- проконсультируйтесь с лечащим врачом вашего ребенка, прежде чем давать ему какие-либо лекарства, витаминные и минеральные добавки или пробиотики, которые не были назначены вашему ребенку
Клинические испытания заболеваний почек у детей
NIDDK проводит и поддерживает клинические испытания многих заболеваний и состояний, включая заболевания почек. Испытания направлены на поиск новых способов предотвращения, выявления или лечения заболеваний и улучшения качества жизни.
Испытания направлены на поиск новых способов предотвращения, выявления или лечения заболеваний и улучшения качества жизни.
Почему важны клинические испытания с участием детей?
Дети реагируют на лекарства и методы лечения иначе, чем взрослые. Чтобы получить лучшее лечение для детей, нужно проводить исследования, разработанные специально для них.
Мы уже добились больших успехов в улучшении показателей здоровья детей с помощью клинических испытаний и других типов клинических исследований. Вакцины, методы лечения детей, больных раком, и вмешательства для недоношенных детей — это лишь несколько примеров того, как это целенаправленное исследование может помочь. Тем не менее, у нас все еще есть много вопросов, на которые нужно ответить, и больше детей, ожидающих помощи.
Данные, собранные в ходе клинических испытаний и исследований с участием детей, помогают специалистам в области здравоохранения и исследователям
- найти наилучшую дозу лекарств для детей
- найти лечение заболеваний, которые затрагивают только детей
- лечат состояния, которые у детей ведут себя иначе, чем у взрослых
- понять различия в детях по мере их взросления
Как мне решить, подходит ли клиническое испытание для моего ребенка?
Мы понимаем, что у вас много вопросов, вы хотите взвесить все за и против и вам нужно узнать как можно больше. Решение записаться на исследование может изменить вашу жизнь и жизнь вашего ребенка. В зависимости от результатов исследования ваш ребенок может найти облегчение в своем состоянии, не увидеть никакой пользы или помочь улучшить здоровье будущих поколений.
Решение записаться на исследование может изменить вашу жизнь и жизнь вашего ребенка. В зависимости от результатов исследования ваш ребенок может найти облегчение в своем состоянии, не увидеть никакой пользы или помочь улучшить здоровье будущих поколений.
Поговорите со своим ребенком, а также с его педиатром и детским нефрологом и подумайте, чего можно ожидать. В чем может быть потенциальная польза или вред? Вам нужно будет путешествовать? Достаточно ли хорошо мой ребенок для участия? В то время как родители или опекуны должны дать свое разрешение или согласие на участие их детей в исследовании, дети также должны дать согласие на участие, если они способны (устно). В конце концов, нет правильного или неправильного выбора. Ваше решение заключается в том, что лучше для вашего ребенка.
Национальные институты здравоохранения (NIH) стремятся предоставить вам всю информацию, необходимую для того, чтобы чувствовать себя комфортно и принимать обоснованные решения. Безопасность детей остается наивысшим приоритетом для всех исследований NIH. Дополнительные ресурсы, которые помогут решить, подходят ли клинические испытания вашему ребенку, см. на страницах Clinical Trials and You: For Parents and Children.
Дополнительные ресурсы, которые помогут решить, подходят ли клинические испытания вашему ребенку, см. на страницах Clinical Trials and You: For Parents and Children.
Какие аспекты заболевания почек изучаются у детей?
Исследователи изучают многие аспекты заболевания почек у детей, такие как
- способов улучшить результаты после трансплантации почки
- более ранних и точных методов диагностики острой почечной недостаточности
Посмотрите видео, в котором директор NIDDK д-р Гриффин П. Роджерс объясняет важность участия в клинических испытаниях.
Какие клинические исследования заболеваний почек доступны для детей?
Вы можете просмотреть отфильтрованный список клинических исследований заболеваний почек у детей, которые финансируются из федерального бюджета, открыты и набираются на сайте www. ClinicalTrials.gov. Вы можете расширить или сузить список, включив в него клинические исследования, проведенные промышленностью, университетами и частными лицами; однако NIH не проверяет эти исследования и не может гарантировать их безопасность. Если вы найдете пробную версию, которая, по вашему мнению, может подойти вашему ребенку, поговорите с поставщиком медицинских услуг вашего ребенка о том, как зарегистрироваться.
ClinicalTrials.gov. Вы можете расширить или сузить список, включив в него клинические исследования, проведенные промышленностью, университетами и частными лицами; однако NIH не проверяет эти исследования и не может гарантировать их безопасность. Если вы найдете пробную версию, которая, по вашему мнению, может подойти вашему ребенку, поговорите с поставщиком медицинских услуг вашего ребенка о том, как зарегистрироваться.
Ссылки
Мультикистозная дисплазия почки — NIDDK
На этой странице:
- Что такое мультикистозная дисплазия почки?
- Есть ли у MCDK другие названия?
- Насколько распространен MCDK?
- У кого чаще развивается MCDK?
- Каковы осложнения MCDK?
- Каковы симптомы MCDK?
- Что вызывает MCDK?
- Как медицинские работники диагностируют MCDK?
- Как медицинские работники лечат MCDK?
- Можно ли предотвратить MCDK?
- Как еда, диета и питание влияют на MCDK?
- Клинические испытания мультикистозной диспластической почки
Что такое поликистозная дисплазия почки?
Мультикистозная диспластическая почка (MCDK) — это состояние, при котором одна или обе почки ребенка не развиваются нормально, пока ребенок растет в утробе матери. Заполненные жидкостью мешочки, называемые кистами, заменяют нормальную ткань почки и препятствуют работе пораженной почки.
Заполненные жидкостью мешочки, называемые кистами, заменяют нормальную ткань почки и препятствуют работе пораженной почки.
Когда поражена только одна почка, неповрежденная почка обычно увеличивается, чтобы компенсировать неработающую почку, и выполняет работу обеих почек. Неработающая почка обычно уменьшается и со временем исчезает. Оставшуюся, работающую почку называют солитарной или единственно функционирующей почкой. Медицинскому работнику может потребоваться оценить неповрежденную почку, чтобы убедиться, что она работает правильно.
Дети, рожденные с MCDK только в одной почке, могут нормально расти и могут иметь мало проблем со здоровьем, если таковые имеются. Дети, рожденные с MCDK в обеих почках, могут не прожить долго после рождения. У выживших детей часто развивается почечная недостаточность, и им требуется заместительная почечная терапия — диализ или трансплантация почки.
MCDK отличается от поликистозной болезни почек, которая представляет собой заболевание, вызывающее рост заполненных жидкостью кист в почках.
MCDK чаще всего возникает в одной почке, а неповрежденная почка выполняет работу обеих почек.
Есть ли у MCDK другие названия?
MCDK также может называться мультикистозной почечной дисплазией.
Насколько распространен MCDK?
Небольшое исследование показало, что каждый год от 1 из 1000 детей до 1 из 4300 детей рождаются с MCDK. 1 Однако у некоторых детей с MCDK это состояние никогда не диагностируется, поэтому исследователи не знают точно, сколько людей имеют MCDK.
У кого чаще развивается MCDK?
MCDK с большей вероятностью возникает у младенцев или плодов, у которых
- родители имеют генетические признаки заболевания
- определенные генетические синдромы, поражающие несколько частей тела
MCDK чаще встречается у мальчиков, чем у девочек. 1
Каковы осложнения МЦДК?
У некоторых детей с MCDK может развиться высокое кровяное давление, также называемое гипертонией.
У детей с MCDK в одной почке могут быть другие проблемы с мочевыводящими путями, которые влияют на их работающую почку. Эти проблемы могут увеличить риск развития у ребенка хронической болезни почек.
Каковы симптомы MCDK?
Многие дети, рожденные с MCDK только в одной почке, не имеют признаков заболевания. У некоторых детей пораженная почка при рождении может быть больше, чем обычно, и может вызывать боль.
Что вызывает MCDK?
MCDK — это врожденный дефект, который возникает, когда плод развивается в утробе матери. Исследователи точно не знают, что вызывает MCDK, но это может быть вызвано
- генными мутациями, которые могут передаваться от родителей к детям, хотя генетическая причина обычно не обнаруживается
- генетические синдромы, поражающие более одной системы организма, такие как пищеварительная система, нервная система, сердце и кровеносные сосуды, мышцы и кости или другие части мочевыводящих путей
Как медицинские работники диагностируют MCDK?
Чаще всего МЦДК диагностируют до рождения, во время пренатального УЗИ. Ультразвук использует звуковые волны, чтобы создать картину того, как ребенок развивается в утробе матери. Изображения могут показать проблемы с почками плода и другими частями мочевыводящих путей. УЗИ во время беременности является частью регулярного пренатального тестирования. После рождения ребенка медицинский работник проведет ультразвуковое исследование ребенка, чтобы подтвердить диагноз.
Ультразвук использует звуковые волны, чтобы создать картину того, как ребенок развивается в утробе матери. Изображения могут показать проблемы с почками плода и другими частями мочевыводящих путей. УЗИ во время беременности является частью регулярного пренатального тестирования. После рождения ребенка медицинский работник проведет ультразвуковое исследование ребенка, чтобы подтвердить диагноз.
MCDK чаще всего диагностируется до рождения во время пренатального УЗИ.
В некоторых случаях диагноз MCDK ставится уже после рождения ребенка. Медицинские работники могут диагностировать MCDK при проведении ультразвукового исследования ребенка, чтобы проверить наличие других медицинских проблем, таких как проблемы с мочевыводящими путями, которые могут вызывать инфекции мочевыводящих путей.
Как медицинские работники лечат MCDK?
Медицинским работникам может не потребоваться лечение MCDK, если у ребенка нет признаков заболевания и поражена только одна почка, а другая почка здорова. Тем не менее, медицинские работники предложат регулярные осмотры, которые включают
Тем не менее, медицинские работники предложат регулярные осмотры, которые включают
- анализы артериального давления
- анализы крови для проверки работы почек
- анализы мочи для поиска белка в моче и проверки на повреждение почек
- регулярные ультразвуковые исследования для наблюдения за исчезновением пораженной почки и для того, чтобы убедиться, что другая почка продолжает расти и оставаться здоровой
В редких случаях, если пораженная почка не уменьшается со временем, медицинский работник вашего ребенка может порекомендовать операцию по удалению неработающей почки, если она вызывает проблемы, такие как высокое кровяное давление или почечные инфекции.
Если поражены обе почки или повреждена здоровая почка, вашему ребенку может потребоваться заместительная почечная терапия — трансплантация почки, гемодиализ или перитонеальный диализ — для поддержания здоровья.
Если лечащий врач вашего ребенка подозревает у вашего ребенка заболевание почек, вас могут направить к детскому нефрологу — врачу, специализирующемуся на лечении заболеваний почек у детей.
Можно ли предотвратить MCDK?
Исследователи еще не нашли способ предотвратить MCDK.
Как еда, диета и питание влияют на MCDK?
Исследователи не обнаружили, что прием пищи, диета и питание играют роль в возникновении или предотвращении MCDK.
Если функция почек у вашего ребенка снижена, медицинский работник вашего ребенка может предложить изменить то, что ваш ребенок ест и пьет, чтобы замедлить прогрессирование заболевания почек в здоровой почке. Поговорите с лечащим врачом вашего ребенка, прежде чем вносить какие-либо изменения в диету вашего ребенка. Медицинский работник вашего ребенка может предложить вам поработать с зарегистрированным диетологом, чтобы составить план питания с правильными продуктами и питательными веществами в нужном количестве, чтобы ваш ребенок оставался здоровым.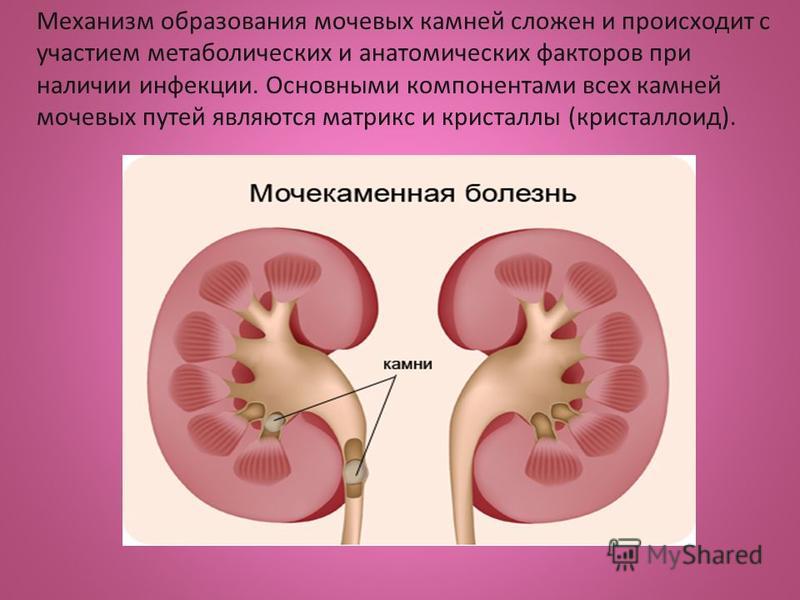
Клинические испытания мультикистозной диспластической почки
NIDDK проводит и поддерживает клинические испытания при многих заболеваниях и состояниях, включая заболевания почек. Испытания направлены на поиск новых способов предотвращения, выявления или лечения заболеваний и улучшения качества жизни.
Почему важны клинические испытания с участием детей?
Дети реагируют на лекарства и методы лечения иначе, чем взрослые. Чтобы получить лучшее лечение для детей, нужно проводить исследования, разработанные специально для них.
Мы уже добились больших успехов в улучшении показателей здоровья детей с помощью клинических испытаний и других типов клинических исследований. Вакцины, методы лечения детей, больных раком, и вмешательства для недоношенных детей — это лишь несколько примеров того, как это целенаправленное исследование может помочь. Тем не менее, у нас все еще есть много вопросов, на которые нужно ответить, и больше детей, ожидающих помощи.
Данные, собранные в ходе испытаний и исследований с участием детей, помогают медицинским работникам и исследователям
- найти лучшую дозу лекарств для детей
- найти лечение заболеваний, которые затрагивают только детей
- лечить состояния, которые ведут себя иначе у детей, чем у взрослых
- понимать различия детей по мере их взросления
Как мне решить, подходит ли клиническое испытание для моего ребенка?
Мы понимаем, что у вас много вопросов, вы хотите взвесить все за и против и вам нужно узнать как можно больше. Решение записаться на исследование может изменить вашу жизнь и жизнь вашего ребенка. В зависимости от результатов исследования ваш ребенок может найти облегчение в своем состоянии, не увидеть никакой пользы или помочь улучшить здоровье будущих поколений.
Решение записаться на исследование может изменить вашу жизнь и жизнь вашего ребенка. В зависимости от результатов исследования ваш ребенок может найти облегчение в своем состоянии, не увидеть никакой пользы или помочь улучшить здоровье будущих поколений.
Поговорите со своим ребенком и обдумайте, что от него ожидается. В чем может быть потенциальная польза или вред? Вам нужно будет путешествовать? Достаточно ли хорошо мой ребенок для участия? В то время как родители или опекуны должны дать свое разрешение или согласие на участие их детей в исследовании, дети также должны дать согласие на участие, если они способны (устно). В конце концов, нет правильного или неправильного выбора. Ваше решение заключается в том, что лучше для вашего ребенка.
Национальные институты здравоохранения (NIH) стремятся предоставить вам всю информацию, необходимую для того, чтобы чувствовать себя комфортно и принимать обоснованные решения. Безопасность детей остается наивысшим приоритетом для всех исследований NIH. Дополнительные ресурсы, которые помогут решить, подходят ли клинические испытания вашему ребенку, см. на страницах Clinical Trials and You: For Parents and Children.
Дополнительные ресурсы, которые помогут решить, подходят ли клинические испытания вашему ребенку, см. на страницах Clinical Trials and You: For Parents and Children.
Какие аспекты MCDK изучаются у детей?
Исследователи изучают многие аспекты мультикистозной дисплазии почек у детей, например, методы лечения для повышения выживаемости плодов с проблемами почек.
Посмотрите видео, в котором директор NIDDK д-р Гриффин П. Роджерс объясняет важность участия в клинических испытаниях.
Какие клинические исследования MCDK доступны для детей?
Вы можете просмотреть отфильтрованный список клинических исследований MCDK, которые финансируются из федерального бюджета, открыты и набираются на сайте www.ClinicalTrials.gov. Вы можете расширить или сузить список, включив в него клинические исследования, проведенные промышленностью, университетами и частными лицами; однако NIH не проверяет эти исследования и не может гарантировать их безопасность.
