Может ли замершая беременность повториться: Замершая беременность — что делать после нее?
Анэмбриония – беременность или нет?
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?
Анэмбриония – это отсутствие эмбриона в развивающемся плодном яйце. Такое состояние называют также синдромом пустого плодного яйца. Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.
В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
- Генетические аномалии, которые отмечаются почти в 80% патологического состояния. Обычно они связаны с грубыми и/или множественными хромосомными нарушениями. Причем при анэмбрионии такие аномалии носят качественный характер, а при гибели эмбриона и его аборте – преимущественно количественный. Возможны также нежизнеспособные комбинации родительских генов или мутации в ключевых зонах, отвечающих за ранние этапы эмбриогенеза и синтез основных структурных белков клеточных мембран.
- Некоторые острые вирусные и бактериальные заболевания, протекающие на ранних сроках беременности и приводящие к поражению эмбриональных тканей или трофобласта. Наиболее опасны в этом плане ТОРЧ-инфекции, хотя и другие возбудители могут проявлять эмбриотропность.
- Персистирующие вирусно-бактериальные инфекции органов репродуктивной системы, приводящие к развитию хронического эндометрита.
 И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности. - Радиационное воздействие на развивающийся эмбрион.
- Экзогенные интоксикации: прием препаратов с эмбриотоксическим действием, наркомания, воздействие некоторых промышленных и сельскохозяйственных ядов (токсинов).
- Эндокринные расстройства у беременной женщины. И наиболее критичным является дефицит прогестерона и нарушения его обмена, что является основной причиной патологии децидуализации эндометрия и аномальной имплантации плодного яйца.
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез
Анэмбриония является следствием прекращения размножения и дифференцировки эмбриобласта или внутренней клеточной массы – группы клеток, в норме дающих начало тканям плода. И происходит это на самых ранних этапах беременности (обычно на 2-4 неделях гестации), причем без нарушения развития плодных оболочек из трофобласта. В результате образуется так называемое пустое плодное яйцо, которое продолжает расти даже при отсутствии в нем эмбриона.
К патогенетически важным факторам развития заболевания относят:
- Унаследованные от родителей или приобретенные хромосомные аберрации и другие генетические аномалии.
 Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии. - Избыточное образование в организме женщины циркулирующих иммунных комплексов. Их отложение в стенках мелких сосудов приводит к тромбоэмболиям и другим критическим нарушениям микроциркуляции в зоне имплантирующего яйца. Наибольшее клиническое значение придается антифосфолипидным антителам.
- Чрезмерная активация Т-хелперов с повышением концентрации и агрессии секретируемых ими цитокинов. Эти вещества способны оказывать прямое и опосредованное повреждающее действие на эмбриональные ткани с нарушением их пролиферации и дифференцировки. Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.

Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
При этом достоверно выявить симптомы можно лишь после 8-ой недели гестации. На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
Основные эхографические признаки:
- отсутствие желточного мешка при диаметре плодного яйца 8-25мм;
- отсутствие эмбриона в плодном яйце диаметром более 25 мм.
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
- Анэмбриония I типа. Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.

- Анэмбриония II типа. Эмбриона нет, но плодное яйцо и матка соответствуют сроку гестации.
- Резорбция одного или нескольких эмбрионов при многоплодной беременности. При этом одновременно визуализируются нормально развивающиеся и регрессирующие плодные яйца. По этому типу нередко протекает анэмбриония после ЭКО, если женщине были подсажены несколько эмбрионов.
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.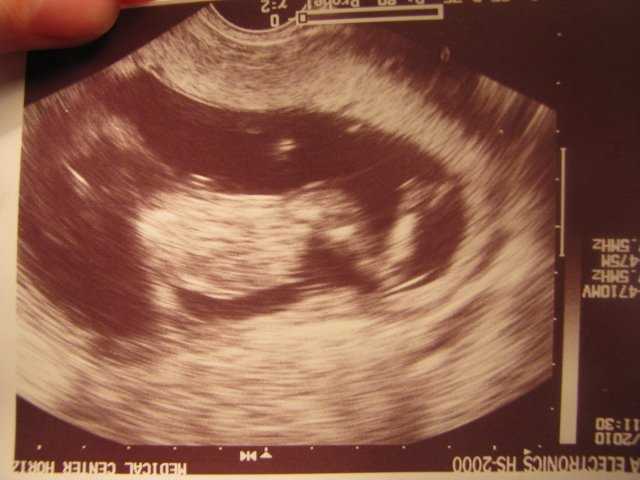
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
- медикаментозный аборт – прерывание беременности с помощью гормональных препаратов, провоцирующих отторжение эндометрия вместе с имплантированным плодным яйцом;
- вакуумная аспирация содержимого полости матки;
- выскабливание – операция, включающая механическое удаление плодного яйца и эндометрия специальным инструментом (кюреткой) после принудительного расширения канала шейки матки бужами.
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель. В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз
Может ли повториться анэмбриония? Смогу ли еще иметь детей? Эти вопросы беспокоят всех пациенток, перенесших эту патологию. К счастью, в большинстве случаев состояние не повторяется, женщине в последующем удается благополучно забеременеть и выносить ребенка. Но при этом ее относят к группе риска по возможному развитию осложнений беременности и родов. Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.
Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.
Беременность | Клиника MAMA
Все темы О женском бесплодии О мужском бесплодии Вопросы об ЭКО Вопросы о бесплодии Полезная информация
Беременность после приема постинора
Здравствуйте, наступила беременность после приема постинора, могут ли быть последствия приема лекарства на ребенка?
Ответ:
Добрый день!
Вам необходимо обратиться на прием акушер-гинеколога, пройти узи- исследование и сдать кровь на в-хгч. По воздействию постинора на ребенка нет достоверных данных
Что делать ,чтоб избежать замершей беременности
Здравствуйте, у меня 16 неделя беременности, на 10 неделе обнаружили отслойку плодного яйца, а после того как узнала, что беременна сразу начала принимать дюфастон по 1т в день, так как до этого было 2 замершие беременности, для отслойки мне назначали дюфастон по 1 т 3 раза в день, а скорутин по 1 т 3 раза в день, эссенциале форте по 1 к 3 раза в день,магне-б6 по 1 т 3 раза в день, картан 5 дней внутри вен, 10 дней пролечилась, постельный режим соблюдала, через 2 нед после узи не очень изменилось и до сих пор есть отслойка, сейчас пью дюфастон по 1 т 3 раза в день, вчера начала опять Магне-б6 по 2 т 3 раза в день, пожалуйста скажите, что делать ,чтоб избежать замершей беременности.
Ответ:
Здравствуйте, ничего конкретного посоветовать по интернету не могу, кроме того чтобы находится под наблюдением. Вероятно, есть нераспознанные причины, по которым беременность протекает с прерыванием. Нужно сделать максимум, чтобы сохранить беременность, под очным наблюдением врача.
Беременна после замершей беременности
Добрый вечер, 1.5 года назад была замершая беременность. На сроке 8-9 недель сделали чистку. Сейчас беременность 7-8 недель. Боюсь повтора. Но было лечение. Инфекции. Последний анализ показал отрицательные результаты. Может ли повториться замершая беременность? Как избежать этого? Периодически тянет низ живота. Яичники. УЗИ показало СБ+ )) Так боюсь повтора.
Ответ:
Здравствуйте.
Вам нужно как можно раньше встать на учет в женскую консультацию, желательно к специалисту, специализирующемуся на невынашивании беременности. Вам подберут адекватную поддержку (прием лекарств для сохранения беременности). Важно во время беременности регулярно контролировать и корректировать показатели свертываемости крови (гемостазиограмма, д-Димер), исключить наличие антител к фосфолипидам, волчаночного антикоагулянта — все эти обследования, а также другие, по необходимости Вам назначит доктор на очном приеме. Желаем Вам удачи!
Важно во время беременности регулярно контролировать и корректировать показатели свертываемости крови (гемостазиограмма, д-Димер), исключить наличие антител к фосфолипидам, волчаночного антикоагулянта — все эти обследования, а также другие, по необходимости Вам назначит доктор на очном приеме. Желаем Вам удачи!
Вопрос №1849
Расскажите, пожалуйста, о температуре во время беременности. Врачи уверяют, что температура до 37.5 градусов в первом триместре беременности нормальное явление. А я переживаю. С первым ребенком у меня температура не повышалась.
Ответ:
Повышение температуры тела до 37.5 градусов, может свидетельствовать о наличие какого-либо воспалительного процесса или аллергической реакции в организме женщины.
Для оценки состояния и работы органов и систем организма желательно в этот период сдать анализ мочи, клинический анализ крови и биохимический анализ крови, мазки на флору и скрытые инфекции, провериться у терапевта.
Вопрос №1838
У меня наступила долгожданная беременность после долгих 5 лет лечения: многочисленных продуваний моих маточных труб, физиолечения, приемов клостилбегита. Но как выяснилось, беременность развивалась как в трубе, так и в матке. Началось кровотечение, произошел выкидыш, да и одну трубу удалили. Но почему это произошло?
Но как выяснилось, беременность развивалась как в трубе, так и в матке. Началось кровотечение, произошел выкидыш, да и одну трубу удалили. Но почему это произошло?
Ответ:
Если одно плодное яйцо прикрепляется и растет не в полости матке, а, например, в трубе, то она называется внематочной. Обычно в благоприятных условиях плодное яйцо продвигается из трубы в полость матки, где и прикрепляется. При множественной овуляции при приеме клостилбегита образовались две оплодотворенные яйцеклетки. Одна — нормально имплантировалось в полости матки, а другая «застряла» в неполноценной трубе. Развитие беременности в маточной трубе невозможно, ее мышечная оболочка не может растянуться также, как матка. Плодное яйцо быстро прорастает оболочку, разрушает ее и беременность прерывается на 4 -7 неделе. Часто это сопровождается кровотечением и шоковым состоянием, опасным для жизни женщины. К сожалению, при длительном бесплодии маточные трубы так и остаются пораженными, несмотря на лечение консервативными методами. При большом «стаже» бесплодия и неполноценных трубах, предпочтительнее провести лечение методом ЭКО и перенести в полость матки развивающийся зародыш. Вероятность беременности вне матки значительно снижается.
При большом «стаже» бесплодия и неполноценных трубах, предпочтительнее провести лечение методом ЭКО и перенести в полость матки развивающийся зародыш. Вероятность беременности вне матки значительно снижается.
Вопросы1 — 5 из 23
Начало | Пред. | 1 2 3 4 5 |След. | Конец
Задать вопрос
Истории успеха
Очень надеюсь, что наша жизнь сложится так, что мы вернемся в «Маму» за третьим ребенком!
В ноябре 2018 года мы делали пятое ЭКО в клинике «Мама». В 2014 году после четвертой попытки ЭКО в этой же клинике у нас родился сыночек, поэтому, когда мы решили попытать счастья со вторым ребенком, то, не раздумывая, пошли в «Маму».
Признаться честно, мы не надеялись, что все получится так быстро и относительно легко — в начале октября был первый прием, потом сбор анализов и начало протокола в середине ноября, а в декабре мы уже узнали, что протокол оказался удачным.
Судьба, удача, Бог, профессионализм врачей, мне все равно, я благодарна всем и вся!
Здравствуйте! Отправляю Вам отзыв для размещения.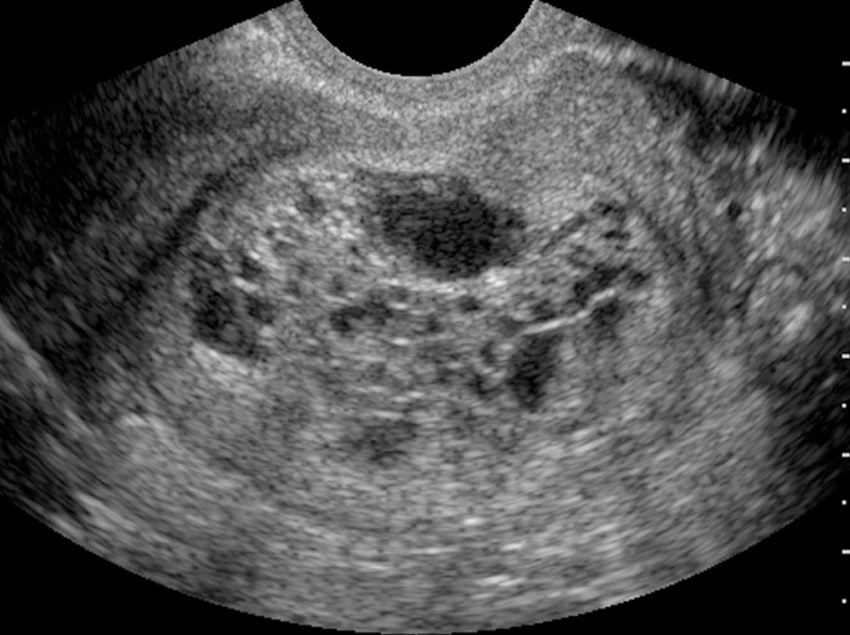 Такой же отзыв я разместила в нескольких отзовиках. Спасибо Вам!
Такой же отзыв я разместила в нескольких отзовиках. Спасибо Вам!
«Здравствуйте! Хочу поделиться с вами своей историей. Сразу хочу сказать, что это пост благодарности, те, кто здесь ищет негатив — мимо! Я не навязываю, не советую, не уговариваю!!! Я рассказываю свою историю и высказываю свое мнение.
История банальная. Женаты пять лет, детей нет. Сначала не заморачивались, потом заморочились, и началось… Обследования показали, что вроде все неплохо, но раз дети не получаются, давайте лечиться. Давайте. И понеслось…! Лекарства, таблетки, уколы, свечи, мази, грязи… Анализы. И опять лекарства, таблетки, уколы… Пипец! Голова шла кругом! Надоело, все бросили. А детей нет.
Благодаря Татьяне Сергеевне у нас растет красавица-дочка!
Здравствуйте! 3,5 года назад у нас было ЭКО в вашей клинике. Благодаря Татьяне Сергеевне у нас растет красавица-дочка. Но мы не останавливаемся на достигнутом и хотим еще детишек!
Варюшка очень активный ребенок, озорная, маленькая хулиганка.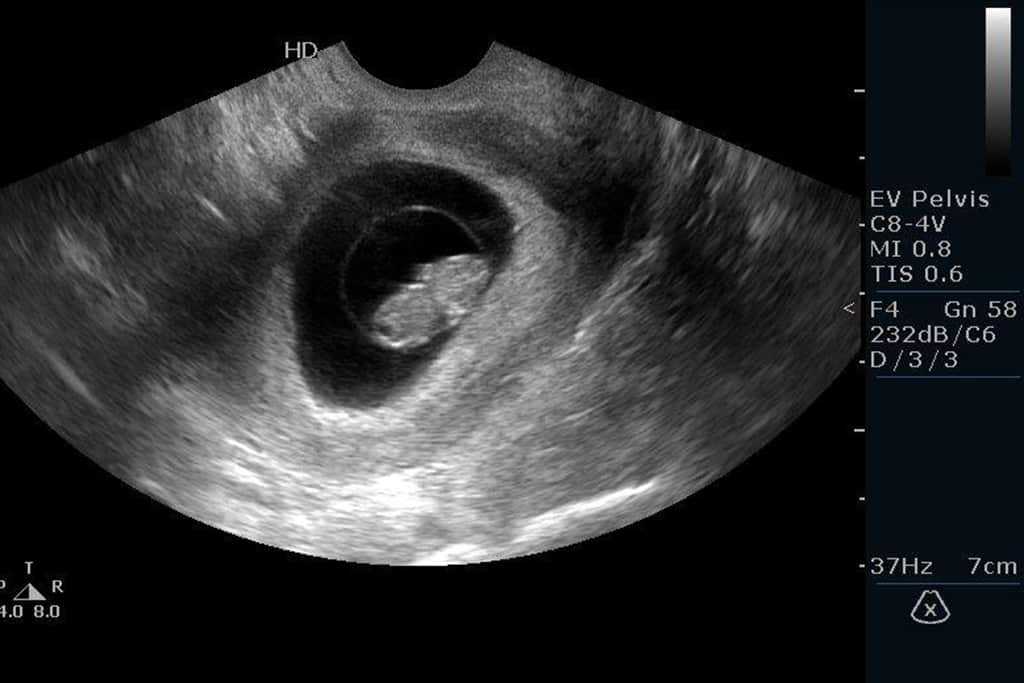 Любит всех строить и всегда быть первой. Не по годам развитая. Как сказал наш дедушка, разговариваешь с ней на равных, как со взрослой, а потом думаешь, ей же еще и 3-х нет!
Любит всех строить и всегда быть первой. Не по годам развитая. Как сказал наш дедушка, разговариваешь с ней на равных, как со взрослой, а потом думаешь, ей же еще и 3-х нет!
Ещё раз хочу сказать, что нашу благодарность сложно выразить словами!
Хочу поделиться с Вами нашей радостью, 7 марта, в 41 неделю беременности, я стала мамой! Родила сына, 3700 граммов, 53 сантиметра. Назвали Адам (ударение на первый слог). Мы бесконечно благодарны Вам, Георгию Жиулиевичу, Ларисе Сергеевне за наше счастье! Надеюсь, что все будет хорошо, и в мае обязательно мы к вам заедем.
Необструктивная азооспермия: детям быть
В 29 лет у Александра была диагностирована необструктивная азооспермия. Мужчина перенес биопсию яичек, однако сперматозоиды не были обнаружены. Его жена — Елена — уже воспитывала 2-летнюю дочку от первого брака, и супруги мечтали о совместных детях.
Замершая беременность: причины, симптомы и лечение
Замершая беременность, также известная как замершая беременность или тихий выкидыш, возникает, когда плод уже мертв, но организм не распознает потерю беременности или не удаляет ткани беременности . В результате плацента может продолжать выделять гормоны, поэтому у вас могут продолжаться признаки беременности.
В результате плацента может продолжать выделять гормоны, поэтому у вас могут продолжаться признаки беременности.
Врач обычно диагностирует это состояние во время планового осмотра, когда сердцебиение плода отсутствует. Последующее УЗИ покажет недоразвитый плод.
Признаки и частота невынашивания беременности
Невынашивание беременности часто называют немым выкидышем, потому что у людей часто не проявляются наиболее распространенные симптомы выкидыша, такие как:
- Вагинальное кровотечение
- Сильные спазмы
- Изгнание эмбриональной ткани
Однако некоторые могут заметить, что симптомы беременности, такие как болезненность молочных желез, тошнота или усталость, могут исчезнуть. У некоторых женщин также могут быть коричневатые или красные выделения из влагалища.
Приблизительно 1-5% всех беременностей заканчиваются замершей беременностью.
Причины и лечение замершей беременности
Хромосомные аномалии плода являются наиболее частой причиной замершей беременности, поскольку эти аномалии не позволяют развитию беременности.
Если выкидыш произошел на ранних сроках беременности, вы часто сможете естественным образом удалить беременную ткань. Если этого не произойдет, ваш врач, скорее всего, порекомендует процедуру D&C, во время которой шейка матки открывается и содержимое плода удаляется. Это может сократить количество инфекций, которые могут возникнуть, если ткань плода остается в вашем теле.
После замершей беременности парам рекомендуется подождать хотя бы один менструальный цикл, прежде чем пытаться снова зачать ребенка.
Если у вас было более одного выкидыша, может быть рекомендована консультация врача-репродуктолога.
Доктор Алан Копперман — сертифицированный репродуктолог-эндокринолог и специалист по бесплодию с большим опытом лечения бесплодия и применения технологий сохранения фертильности. Он является медицинским директором Progyny, ведущей компании по управлению пособиями на фертильность, а также соучредителем и служит медицинским директором RMA в Нью-Йорке, одного из крупнейших и самых престижных центров ЭКО в стране.
Доктор Копперман также является заместителем председателя и директором по бесплодию в Медицинской школе Икана на горе Синай и главным врачом Sema4, компании, предоставляющей информацию о здоровье. Доктор Копперман входит в список лучших врачей журнала New York Magazine 17 лет подряд. Его коллеги и организации, защищающие интересы пациентов, признали его за его приверженность лечению, ориентированному на пациента и основанному на данных. Он опубликовал более 100 оригинальных рукописей и глав в книгах по репродуктивной медицине и является соавтором более 300 научных рефератов по бесплодию, экстракорпоральному оплодотворению, замораживанию яйцеклеток, донорству яйцеклеток и репродуктивной генетике.
Замершая беременность — Ассоциация по вопросам выкидыша
Замершая (или бессимптомная) выкидыш – это случай, когда ребенок умер или не развился, но физически не произошел выкидыш. Во многих случаях не было никаких признаков того, что что-то не так, поэтому новости могут стать полным шоком.
Почему это происходит?
Совершенно непонятно, почему некоторые выкидыши происходят в течение нескольких дней после смерти ребенка, а другим требуется гораздо больше времени, прежде чем уровень гормонов беременности падает и начинается физический выкидыш. Иногда эта задержка может составлять несколько дней, но может занять и несколько недель.
Почему я не знал?
Хотя многие выкидыши начинаются с симптомов боли и кровотечения, при замершей беременности таких признаков часто не бывает. Гормоны беременности могут оставаться высокими в течение некоторого времени после смерти ребенка, поэтому вы можете продолжать чувствовать себя беременной, а тест на беременность вполне может показать положительный результат.
В первые несколько недель второго триместра может быть слишком рано, чтобы почувствовать толчки ребенка, поэтому без кровотечения или боли вы, вероятно, будете считать, что все хорошо.
Часто вы не можете узнать об этом, кроме как с помощью УЗИ.
Медсестры сказали мне, что ребенок, вероятно, умер около семи недель, за четыре недели до того, как я понял, что что-то не так. Четыре недели, в течение которых я ходил с широкой улыбкой на лице.
Сканирование
Замершая беременность часто диагностируется при плановом УЗИ, будь то около 12 недель или при сканировании «аномалий» в 20 недель. Однако его также можно увидеть при нестандартном сканировании, NHS или частном, независимо от того, есть ли какие-либо симптомы.
При замершей беременности на сканограмме обычно виден плодный мешок с ребенком (или плодом, или эмбрионом) внутри, но сердцебиение отсутствует, и беременность выглядит меньше, чем должна быть на данном этапе.
После множества снимков мне сказали: «Извините, сердцебиения нет, ребенок умер на 9,5 неделе», значит, это был замерший выкидыш, и мое тело думало, что я все еще беременна. Это сильно ударило меня.
В некоторых случаях при сканировании выявляется пустой плодный пузырь или его отсутствие. Эмбрион либо не развился, либо прекратил развитие на очень ранней стадии и был реабсорбирован организмом. Возможно, вы слышали, что это называется «ранняя эмбриональная гибель» или старомодный термин «поврежденная яйцеклетка».
Эмбрион либо не развился, либо прекратил развитие на очень ранней стадии и был реабсорбирован организмом. Возможно, вы слышали, что это называется «ранняя эмбриональная гибель» или старомодный термин «поврежденная яйцеклетка».
Ваши чувства
Диагноз замершей беременности может быть очень шокирующим, особенно если у вас не было никаких признаков того, что что-то не так.
Возможно, вы были полны волнения, увидев своего ребенка, и с нетерпением ждали новостей, как и Тина:
Когда мы подошли к 12-недельному сканированию, я с нетерпением ждала его. Я хотел, чтобы это было точкой отсчета, когда я мог рассказать всем.
Возможно, вам сделали раннее или дополнительное сканирование из-за кровянистых выделений, боли или кровотечения или просто из-за ощущения, что что-то не так. Диагноз, возможно, подтвердил ваши худшие опасения, но все равно мог стать настоящим шоком, возможно, особенно если прошло некоторое время с тех пор, как ребенок умер.
С другой стороны, вы могли пройти несколько сканирований, прежде чем выкидыш был подтвержден, и это может быть очень напряженным временем.
Сканирование показало, что «ребенок» был размером с 5-недельную беременность, и сердцебиение отсутствовало. Нам сказали, что нам придется подождать неделю, чтобы увидеть, есть ли какой-либо рост, и если он был, то ребенок может быть достаточно большим, чтобы у него можно было обнаружить сердцебиение. Это была одна из самых длинных недель в моей жизни.
В этот период ожидания может показаться, что вы находитесь «в подвешенном состоянии», пытаетесь ли вы быть позитивным, как в этой истории, или готовитесь к худшему. Вы можете перемещаться между ними.
Столкнувшись с необходимостью принимать решения
Одновременно с известием о том, что у вас произошла замершая беременность, вас также могут попросить принять несколько трудных решений о том, как управлять процессом выкидыша. (Мы пишем об этом здесь.)
(Мы пишем об этом здесь.)
Вы можете чувствовать себя готовым принять это решение очень быстро, или вам может понадобиться несколько дней, чтобы все обдумать, прежде чем принять решение. Вы всегда можете связаться с нами, если вы хотите обсудить ситуацию.
А как насчет работы?
Работа может быть последним, о чем вы сейчас думаете. Но если вам нужна дополнительная информация о ваших правах и поддержке для вас и вашего работодателя, в нашем центре «Выкидыш и рабочее место» есть дополнительная информация для всех.
Помочь вам пройти через
Возможно, вам также будет полезно прочитать некоторые из следующих историй:
- История Дженнифер
- История Хейли
- Маленький кунжут
- Никогда не думал, что это случится со мной
- Эми Абрахамс пишет о своем опыте (первоначально опубликовано издательством The Pool) , «Нарушая молчание о замершей беременности»
Наш анимационный фильм «Помогая людям пережить» рассказывает об опыте одной пары, пережившей замерший выкидыш:
