Может ли токсикоз вернуться во втором триместре: спокойствие, только спокойствие-советы в календаре беременности на Babyblog.ru
спокойствие, только спокойствие-советы в календаре беременности на Babyblog.ru
Второй триместр считают самым спокойным и самым «миротворческим».
Но, как и во всяком правиле, бывают и исключения. Ведь мы все не похожи друг на друга и очень индивидуальны, как психологически, так и физиологически. Поэтому такое явление, как «токсикоз», не всех покидает с приходом второго триметра. Некоторым становится легче к третьему триместру, а у некоторых только в третьем всё и начинается. А есть счастливицы, которые, кроме увеличивающегося животика, больше никак не ощущают свою беременность, ну или почти никак.
Его величество Токсикоз
Токсикозом называют, в принципе, естественную реакцию организма на возникшую беременность. Токсикоз второй триместр дарит далеко не всем. А если дарит, то опять же в разных проявлениях. Он также непостоянен, как и женщина и имеет три степени интенсивности проявления:
- первая — рвота или ощущение рвоты возникает не сильно часто, не более пяти раз за сутки, отмечается снижение веса, максимум до трёх килограмм;
- вторая — ощущение и желание рвоты возрастает примерно до десяти раз в сутки, вес за две недели может снизиться до трёх — четырёх килограмм, что может повлечь за собой снижение артериального давления;
- третья — рвота принимает длительный характер, возрастая до двадцати пяти раз за сутки, вес уходит очень быстро, достигая потерь в десять килограмм, сопутствует этому повышение температуры тела и учащённый пульс.
Не изменяя цифре «три», у токсикоза разделяют три формы: ранний токсикоз, поздний и редко встречающиеся формы.
Токсикоз, который проявляет себя во втором триместре, начиная приблизительно с двадцатой недели, причисляют к позднему токсикозу и называют гестозом. Проявляется он следующими симптомами: помимо тошноты, возможной рвоты, отмечается лёгкое недомогание и слабость всего организма. Могут присутствовать отёки, возможно понижение зрения. Со стороны сердечнососудистой системы наблюдаются перепады артериального давления, сопровождающиеся рвотой, что приводит к постепенному обезвоживанию, если приступы становятся регулярными. В анализе мочи обнаруживают белок. Если вовремя не обратиться к врачу, предполагаемый исход дела рисуется весьма и весьма не радостным.
Откуда он берётся
Достоверно так и не установлены точные причины появления токсикоза у беременных. Но предположительно можно указать несколько вероятных факторов, которыми пытаются объяснить его приход:
- Метаморфозы гормонального фона.

- Развитие плаценты. Поскольку она начинает интенсивно функционировать во втором триместре, стараясь забрать все функции по развитию будущего малыша на себя, происходит дисбаланс контроля за развитием крохи организмом женщины.
- Защитная реакция. Организм пытается защититься от ненужных веществ, попадающих в него или выделяющихся в нём при процессах метаболизма.
- Сопутствующие беременности, непролеченные до конца, хронические инфекции и заболевания. Они истощают и без того ослабленный иммунитет беременной женщины.
- Психологические изменения. Самовнушение, что у меня будет так, как и у тети Вари, неоправданные страхи, стрессы, эмоциональное напряжение и переживания могут запустить психосоматический механизм, который будет проявляться в реакции организма на ваше придуманное состояние.
- Возраст беременной. Не совсем обоснованное, но имеющее право на существование, предположение о том, что если возраст беременной старше тридцати лет, вероятность возникновения гестоза выше, нежели у более молодых мамочек.

- Генетическая составляющая. Предположительно, что если у родственниц проявлялся в шестнадцать недель токсикоз, второй триместр вашей беременности также будет сопровождаться этим явлением, то есть он может передаться вам по наследству, генетически.
- Многоплодие. Вероятность развития гестоза у беременных с многоплодной беременностью гораздо больше, чем у тех, кто носит одного малыша.
Спокойно решаем проблему токсикоза
С появлением первых признаков токсикоза, сразу обращайтесь к доктору. Чем раньше предвосхитите более сильные проявления, тем легче вам, и тем здоровее будет ваша кроха. В любом случае, не стоит волноваться. Всё решаемо. И как вы себя настроите, так и будет.
Как же не дать развиться токсикозу во втором триместре? Какие способы решения этой проблемы существуют?
- проснувшись, не спешите вскакивать, поваляйтесь, съешьте сухофрукты, попросите домашних заварить вам мятный чай с лимоном, добавив туда немного мёда — это облегчит возможные утренние недомогания;
- если подходит тошнота, пожуйте дольку любого цитруса (не натощак), станет гораздо легче или замените цитрус фруктом с кислинкой;
- старайтесь употреблять лишь те напитки, от которых вам комфортно: чаи на травах, охлаждённые натуральные напитки, воду, бульон из овощей и пр.
 ;
;
- восполняйте запас потерянной жидкости с помощью натуральных фруктов: арбузом, виноградом, дыней; неплохо имбирный чай и мороженое;
- перейдите на «паровой» рацион, обогащайте организм кисломолочными продуктами;
- питайтесь дробно, в перерывах «отвлекайте» желудок сухариками (домашнего приготовления), семечками, яблоками, бананами;
- не ложитесь с полным желудком, вызывая застой пищи;
- попробуйте народное средство: при первых проявлениях токсикоза, скушайте ложку мёда.
Брекеты во время беременности
Противопоказаний по установке брекет-систем в период беременности нет, и тем более их не нужно снимать, если в процессе ортодонтического лечения вы узнали, что беременны. В статье мы хотим рассказать, что беременные женщины могут столкнуться с рядом сложностей, о которых лучше знать заранее.
Противопоказаний по установке брекет-систем в период беременности нет, и тем более их не нужно снимать, если в процессе ортодонтического лечения вы узнали, что беременны. Но стоит помнить, что перед началом ортодонтического лечения необходимо делать рентгеновский снимок, и врачи не рекомендуют его делать в первом и третьем триместре, так как в это время формируются наиболее важные органы для малыша. Во втором триместре рентген допускается.
Также хотелось бы рассказать, что беременные женщины могут столкнуться с рядом сложностей, о которых лучше знать заранее.
Снижение иммунитета. Как правило, иммунитет по время беременности снижается, и, как следствие, снижается иммунный агент слизистой рта, что приводит к более быстрому инфицированию десен.
Изменение состава слюны. Чаще всего в период беременности слюноотделение уменьшается, а, значит, уменьшается и естественное очищение полости рта. Также снижается уровень микроэлементов в слюне, особенно уровень ионов кальция и фосфора, что ослабляет зубную эмаль.
Токсикоз. У многих беременных в этот период из-за токсикоза нарушается кислотно-щелочной баланс, начинает преобладать кислотная среда, что может способствовать разрушению зубов.
Изменение рациона питания. У многих беременных женщин возникает непреодолимая тяга к постоянным перекусам, в том числе ночью, и к потреблению сладкого в больших количествах. Это все может пагубно отразиться на состоянии зубов.
Гормональные перестройки. На фоне гормональных изменений может ухудшиться кровообращение в организме, что в свою очередь сказывается на состоянии десен – повышенная чувствительность, кровоточивость и пр. Также на фоне гормональной перестройки у женщины часто наблюдаются перепады настроения. В случае проводимого ортодонтического лечения этот фактор может быть существенным, так как порой требуется терпение и спокойствие.
Фактор времени. Беременная должна обладать достаточным количеством времени, чтобы регулярно посещать ортодонта. При планировании ортодонтического лечения необходимо учитывать, что во время беременности придется часто посещать гинеколога и других специалистов, подготовка к появлению малыша также займет много времени.
Учитывая все вышеназванные риски максимальное внимание беременным во время ношения брекет-систем необходимо уделить гигиене – чистить зубы после каждого приема пищи, использовать специальные ершики и ополаскиватели, а также чаще проводить профессиональную гигиену полости рта для тех, кто носит брекеты. Кроме того, беременным следует взять под контроль количество потребляемых углеводов, так как это повышает риск развития кариеса.
И в конце хотелось бы сказать, что в период беременности мы рекомендуем посещать стоматолога-терапевта не реже одного раза в 3 месяца, чтобы при возникновении проблем диагностировать кариес на ранней стадии. Счастливого материнства!
Вернуться к списку статей
Противопоказания при беременности на ранних сроках и на втором и третьем триместрах — Женский медицинский центр «МедОк» — Женский медицинский центр МедОК
- Питание
В третьем триместре женщина начинает испытывать различные неудобства, связанные с пищеварением, такие как тяжесть в желудке, изжогу, запоры. Поэтому необходимо пересмотреть режим и рацион питания в этот ответственный период.
Поэтому необходимо пересмотреть режим и рацион питания в этот ответственный период.
Одна из важнейших задач в этот период — следить за собственным весом. Излишние килограммы – это дополнительная нагрузка на организм, которая может привести к осложнениям течения беременности.
Однако следить за собственным весом – это не означает голодать! Диеты во время во время беременности категорически противопоказаны!
Из рациона следует исключить продукты, которые не являются полезными в питательном плане, а лишь приводят к излишнему весу. К таким продуктам относятся торты, пирожные, пирожки, булочки, конфеты, печенье.
Предпочтение следует отдавать молочным продуктам, нежирной рыбе и мясу, кашам, фруктам и овощам.
Питаться следует сбалансированно, разнообразно, небольшими порциями.
Противопоказанием при беременности также является переедание. Не следует в это время принимать участие в застольях.
- Питьевой режим
Что касается напитков, то некоторые из них являются противопоказанием в третьем триместре беременности.
В первую очередь это любые напитки, содержащие алкоголь, а также энергетики, сладкая газированная вода, особенно пепси и фанта, крепкий кофе и чай.
Предпочтение следует отдавать таким напиткам как травяные чаи, натуральные соки, морсы и компоты с небольшим содержанием сахара. Также рекомендуется пить обычную минеральную и столовую воду.
Что касается количества выпитой жидкости, то в настоящее время гинекологи не ограничивают потребление жидкости в третьем триместре. Если у женщины возникают отеки, то это связано не с употребление жидкости, а с нарушением работы почек, что может привести к тяжелому осложнению, гестозу.
При появлении отеков необходимо немедленно обратиться к врачу и принять лечебные меры.
- Медикаменты
Прием некоторых лекарственных средств по-прежнему остается противопоказанием при беременности в третьем триместре. Однако список препаратов, употребление которых возможно, все больше расширяется.
Поэтому часто врачи откладывают лечение каких-то заболеваний до третьего триместра, когда женщина может пройти лекарственную терапию, не причиняя вреда ни своему здоровью, ни здоровью будущего малыша.
Правило приема лекарств в третьем триместре остается общим для всего срока беременности: прежде, чем принимать тот или иной препарат, внимательно изучите инструкцию и проконсультируйтесь со специалистом.
- Физическая активность
Физическое состояние женщины в третьем триместре накладывает много ограничений на физическую активность.
Противопоказанием при беременности в этот период являются поднятие тяжестей, силовые упражнения, активные и потенциально травматические виды спорта.
Ребенок растет, занимает все больше места в организме женщины, и ей становится все труднее двигаться. Появляется одышка, становятся трудны ранее обычные движения: наклоны или подъем по лестнице.
Однако физическая нагрузка в третьем триместре беременности не является противопоказанием. Напротив, полезна ходьба, плавание, специальные упражнения для беременных.
Следует опираться на собственное самочувствие. Физкультура должна радовать, улучшать настроение и не вызывать сильное утомление.
- Сексуальная жизнь
Секс в третьем триместре беременности не противопоказан. Однако к сексу надо относиться осторожно, учитывая, что в это время не все способы уместны.
Кроме того на самых поздних сроках секс может стать стимуляцией начала родовой деятельности. Иногда гинекологи даже советуют прибегнуть к этому способом, чтобы запустить процесс родов.
Поэтому, если у женщины существует угроза преждевременных родов, от половой жизни в этот период беременности желательно отказаться.
Половая жизнь в третьем триместре беременности рекомендуется при желании и разумном подходе, если не существует осложнений.
Подводя итоги всему вышесказанному, следует отметить, что беременность – особый ответственный период в жизни женщины, который накладывает ряд ограничений.
Противопоказания при беременности вызваны особенностями этого периода и не мешают вести нормальный образ жизни и получать удовольствие от своего положения.
Чистая питьевая вода для беременных
Беременной женщине необходимо выпивать не менее
1,5 литров жидкости в день, причём предпочтение лучше
отдавать воде, а не сокам, чаю или, тем более, кофе. При
При
отсутствии отёков и повышенного артериального давления
врачи никак не ограничивают беременных в воде – пейте
на здоровье, сколько хотите!
Кроме того, вода помогает справляться с изжогой
и тошнотой. При изжоге я рекомендую своим пациенткам
выпивать по полстакана воды при каждом приступе, а для
облегчения утренней тошноты – начинать день со стакана
воды комнатной температуры, при этом добавлять в него
несколько капель лимонного сока и половину чайной
ложки меда.
Летом всегда держите воду при себе: по небольшой
бутылке в сумке, в машине, в кабинете, если вы работаете.
Так вам будет проще поддерживать необходимый баланс
жидкости в организме. Обезвоживание может
спровоцировать схватки и преждевременные роды.
Помните о качестве воды – и той, которую пьёт будущая
мама, и той, которую она использует для приготовления
напитков и еды. Чем больше в ней остается токсинов,
Чем больше в ней остается токсинов,
тем более уязвимым становится иммунитет женщины, тем
опаснее для неё окружающая среда и тем слабее защита
её будущего малыша.
Лучше пить, не дожидаясь,
пока пересохнет во рту
или пока вы почувствуете
сильную жажду
Соблюдайте питьевой
режим в жару
Внимательно относитесь
к степени очистки воды
Летим в отпуск во время беременности. Правила, рекомендации, советы
04.06.2019
«Вестник АТОР» с помощью врачей-гинекологов и страховщиков составил свод самых важных советов и рекомендаций, которые понадобятся беременным во время планирования, подготовки, перелета и пребывания на летнем пляжном отдыхе – от выбора страховки до правил безопасного загара и питания.
В своем обзорном материале мы использовали только советы и рекомендации профессионалов. Никто, кроме врачей и специалистов страховых компаний, не сможет выступить лучшим экспертом для беременных женщин и их родственников.
О деталях и нюансах организации летнего отпуска при беременности «Вестнику АТОР» рассказали:
Наталья Бадикова, врач акушер-гинеколог с 13-летним стажем, урогинеколог, кандидат медицинских наук.
Юлия Алчеева, исполнительный директор страховой компании ERV, крупнейшего игрока на рынке монотуристического страхования в России.
Из нашего обзора вы узнаете:
-
В каком периоде беременности можно вылетать в отпуск, а в каком лучше остаться дома -
До какой недели беременности можно лететь в отпуск за рубеж -
Какую страховку выбрать беременным -
Что нужно сделать до отпуска беременной женщине и какие документы взять -
При каких симптомах беременной лучше отложить поездку -
Самолет, машина, поезд – что безопаснее для беременных? -
Можно ли беременным проходить сканер при досмотре в аэропорту -
Авиаперелет при беременности: как себя вести и что брать с собой -
Какую страну выбрать для пляжного отпуска во время беременности -
Как загорать во время беременности -
Где безопасно купаться беременной – море или бассейн -
Как питаться беременным в отпуске -
Что делать, если узнали о беременности во время отпуска
I.
 ПЛАНИРУЕМ ОТПУСК ПРИ БЕРЕМЕННОСТИ
ПЛАНИРУЕМ ОТПУСК ПРИ БЕРЕМЕННОСТИ
КОГДА БЕРЕМЕННЫМ МОЖНО ЛЕТАТЬ В ОТПУСК, А КОГДА ЛУЧШЕ ОСТАТЬСЯ ДОМА
В любом случае, принимать решение о турпоездке во время беременности следует только после прохождения необходимых обследований и анализов – чтобы убедиться в нормальном течении беременности, исключить патологические состояния.
Чтобы исключить риски при раннем бронировании, беременным женщинам всегда стоит брать при покупке тура расширенную страховку – с включенной опцией страхования от отмены поездки. Если же о беременности узнали позже покупки тура – такую страховку стоит приобрести отдельно, как и специальную медицинскую страховку (но об этом дальше).
По мнению медиков и страховщиков, если нет медицинских противопоказаний, лучше всего отправляться на пляжный отпуск с авиаперелетом во втором триместре беременности, с некоторыми ограничениями – в первом и первой половине третьего триместра (до 31 недели)
«Срок беременности с 14 недели по 23 неделю, по врачебной практике, наиболее «спокойный» и относительно безопасный период для перелетов и любых путешествий», – говорит Наталья Бадикова, врач акушер-гинеколог.
Срок беременности с 14 недели по 23 неделю, по врачебной практике, наиболее «спокойный» и относительно безопасный период для перелетов и любых путешествий
По словам врачей, дело не только в том, что до 12 недели у беременных часто наблюдается токсикоз, который проявляется в утомляемости, тошноте, плохом самочувствии, изменении вкусовых пристрастий и т.п., что, безусловно, спокойному отдыху не способствует. Но и в том, что до 14 недели включительно в организме женщины идет интенсивная основная «закладка» всех систем и органов малыша – и ей важно не помешать. Кроме того, в России самый важный скрининг при беременности выполняется как раз в конце первого триместра – с 11 по 14 неделю. Этот скрининг включает специализированную УЗИ-диагностику, расчет индивидуального риска рождения ребенка с хромосомной патологией и еще ряд сложных исследований. Его крайне нежелательно пропускать, поэтому путешествие далеко от места медицинского наблюдения с 11 по 14 неделю беременности лучше исключить вообще.
То же правило касается и 18-21 недели – в это время беременные проходят второй скрининг (перинатальную диагностику аномалий развития плода, очень важное исследование), поэтому необходимо быть в зоне досягаемости клиники, где он проводится, и правильно спланировать дату начала и окончания тура так, чтобы успеть пройти это обследование.
ДО КАКОЙ НЕДЕЛИ БЕРЕМЕННОСТИ МОЖНО ЛЕТЕТЬ В ОТПУСК ЗА РУБЕЖ
Отметим, что третий триместр беременности в целом не рекомендован для путешествий с авиаперелетом и сменой климата. В частности, врачи считают крайне нежелательным лететь в отпуск с 28 недели беременности вплоть до родов, если:
-
есть отягощенный акушерско-гинекологический анамнез (прерывание беременности ранее, выкидыши, замершие беременности, серьезные гинекологические заболевания и т.п.) -
есть серьезные соматические сопутствующие, в том числе аутоиммунные, заболевания -
речь идет о многоплодной беременности (двойня или тройня).
Однако если беременность протекает нормально, без осложнений, то туристке можно отправиться на пляжный отдых за рубеж, но так, чтобы он закончился не позже 31 недели беременности.
Почему именно этот срок? Дело не только в…
.
.
Вернуться назад
Тонус матки — Evaclinic IVF
Быть беременной, значит научится прислушиваться к своему организму, понимать его сигналы, желания. Беременность дает женщине уникальную возможность восстановить связь с самой собой.
Любые изменения, которые могут происходить при беременности нельзя оставлять без внимания. Это относится и к тонусу матки.
Повышенный тонус матки – выражение часто произносимое врачами и самими пациентами. Матка, как и любой другой орган состоит из мышц и их сокращение есть тот самый тонус. Возникать он может как при повышенной физической активности, так и при смехе или чихании. Это абсолютно естественно и безопасно. Но если мышца сократилась и не вернулась в расслабленное состояние, то тогда следует обратиться к врачу.
Возникать он может как при повышенной физической активности, так и при смехе или чихании. Это абсолютно естественно и безопасно. Но если мышца сократилась и не вернулась в расслабленное состояние, то тогда следует обратиться к врачу.
Тонус матки на ранних стадиях опасен тем, что может спровоцировать выкидыш, со второго триместра – преждевременные роды.
Первые признаки, на которые женщина должна обратить внимание — это тянущие боли внизу живота (как при менструации). Возможно болевые симптомы могут распространиться на поясничную область.
На более поздних сроках беременности, тонус матки ощущается «каменением» живота.
Причин, способные вызвать повышенный тонус матки, несколько.
Первая и самая распространенная – это токсикоз на ранних сроках беременности.
Недостаточное количество в организме гормона прогестерона, резус-конфликт, заболевание кишечника (повышенное газообразование), воспалительные процессы малого таза.
Поэтому диагноз «тонус матки» нельзя рассматривать как самостоятельный. Это всегда будет следствием другого, более серьезного заболевания, происходящего в данный момент в организме беременной.
Кроме прямой угрозы для жизни плода, тонус матки опасен тем, что может влиять на его развитие. Напряженные мышцы могут сократить доступ кислорода, тем самым вызвав гипоксию плода.
Тонус матки нельзя рассматривать как отдельное заболевание.
И лечение в данном случае должно быть комплексное:
- физический покой,
- психологически расслабленное состояние
Стресс при беременности – это враг №1
Снять мышечный гипертонус помогают дыхательные упражнения.
Есть ряд лекарственных препаратов, применение которых не противопоказано при беременности. К ним относятся но-шпа и папаверин. Принимать самостоятельно лекарственные препараты во время беременности опасно для жизни плода. Только по назначению врача!
Только по назначению врача!
Если в течении нескольких дней тонус матки не снимается препаратами, то беременной рекомендуется пройти лечение в стационаре.
Причины возникновения недержания мочи во время беременности
Во время беременности даже у здоровых женщин могут возникать проблемы с контролем над мочеиспусканием. Изменения, которые происходят в организме в этот период становятся источником целого ряда факторов, провоцирующих недержание. Чаще контроль над мочеиспусканием может ухудшиться, начиная со второго или третьего триместра, реже – женщина может столкнуться с проявлением недержания уже в первые месяцы. Важно понимать, что сейчас существует множество возможностей пройти через этот важный период в жизни женщины с комфортом, даже если проблема недержания не обошла вас стороной.
По данным статистики с недержанием разной степени во время беременности сталкивается более половины женщин. Когда время приближается к моменту родов, проблема может усугубиться и сохраняться, в среднем, в течение полугода после рождения ребенка.
Проблемы с контролем над мочеиспусканием могут проявляться в виде эпизодического капельного подтекания. Обычно эти эпизоды связаны с внезапным напряжением – кашель, чихание, смех, подъём тяжестей, резкая смена положения тела.
Эта проблема существенно ограничивает свободу передвижения беременной женщины и её возможность вести социально активный образ жизни. Особенно остро это ощущается на поздних сроках. Будущие мамы чувствуют неловкость и переживают, что не могут надолго выйти из дома. В некоторых случаях женщины могут не успевать дойти до туалета, почувствовав позыв. Такие неприятности у беременных женщин могут случаться и по ночам.
Но будущим мамам совсем не нужно добровольно подвергать себя социальной изоляции. С помощью современных впитывающих средств можно вернуть уверенность в себе и полностью устранить дискомфорт, связанный с недержанием. Оставить деликатную проблему в секрете помогут специальные урологические прокладки. Подобрав правильный размер, зависящий от впитывающих характеристик, женщина может не беспокоиться и позволить себе длительные прогулки и выход в свет.
Если во время беременности возникла проблема контроля над мочеиспусканием, важно сообщить об этом врачу, чтобы он помог вам убедиться в отсутствии патологических причин этой проблемы. Понадобится сдать анализ мочи. При необходимости врач назначит и другие дополнительные обследования.
Если по данным обследования будут исключены проблемы со здоровьем, то недержание имеет исключительно физиологические причины, которые являются обратимыми и исчезнут спустя некоторое время после родов.
К самым распространённым причинам недержания мочи у беременных женщин относятся:
• Сильное увеличение размеров матки.
Объем и вес органа увеличивается вместе с ростом плода. Увеличенная матка постепенно смещает соседние органы и оказывает давление на них, в том числе и на мочевой пузырь. Количество вырабатываемой почками мочи увеличивается. В результате переполнение мочевого пузыря происходит быстрее. Из-за постоянного давления его объем ограничивается, и позывы на мочеиспускание становятся чаще.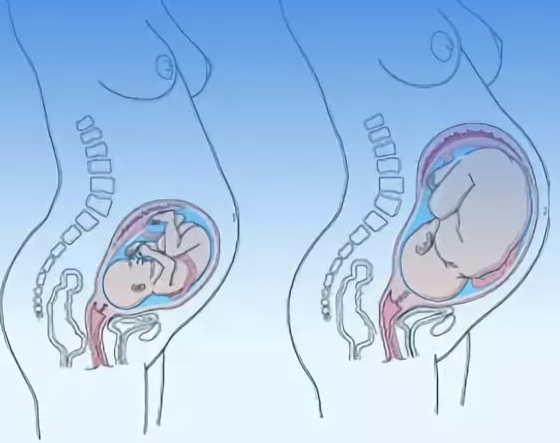 Подтекание мочи, связанное с этой причиной, чаще возникает в третьем триместре.
Подтекание мочи, связанное с этой причиной, чаще возникает в третьем триместре.
• Потеря тонуса и перерастяжение мышц тазового дна. Это происходит не только на фоне механического воздействия увеличивающейся массы плода, но и под влиянием гормона прогестерона. В результате женщине труднее контролировать удержание мочи.
• Активные движения ребенка. Когда малыш во время изменения положения в матке попадает по мочевому пузырю ручкой или ножкой, это может привести к непроизвольному подтеканию мочи у будущей мамы.
• Изначально пониженный тонус мышц тазового дна. Он чаще имеет место у женщин, которые недавно рожали, у многодетных матерей, у беременных с плохой физической подготовкой или большим избытком в весе.
• Стрессовое недержание. В периоды сильного нервного напряжения может нарушиться проведение нервных импульсов и регуляция мочеиспускания. Данный вид недержания встречается уже на первых неделях беременности.
При редких эпизодах подтекания небольших объёмов мочи использования урологической прокладки будет достаточно, чтобы женщина снова почувствовала себя свободно и уверенно.
Кроме основных перечисленных причин, можно вспомнить о факторах, влияющих на выраженность проблемы. Сюда относится вес плода и количество околоплодных вод и многоплодная беременность. Если у беременной женщины ранее было воспаление мочевыделительной системы, во время вынашивания ребенка могут случаться обострения, которые также провоцируют недержание мочи.
Ухудшение контроля над мочеиспусканием является источником дискомфорта и переживаний для женщины. Но важно помнить, если недержание вызвано только физиологическими причинами, оно не представляет опасности для матери и будущего ребенка, так как изменения в организме, связанные с беременностью, обратимы. А сохранить ощущение комфорта на весь период восстановления помогут урологические прокладки iD LIGHT. Главное для беременной женщины не фокусироваться на переживаниях по этому поводу – после родов проблема исчезнет сама собой.
Пищевое отравление во время беременности
Что такое пищевое отравление во время беременности?
Когда вы едите зараженную пищу, от которой вы заболеете, это пищевое отравление (на самом деле пища не отравлена намеренно!). Может быть сложно определить, есть ли у вас пищевое отравление, какое-то другое заболевание или это просто утреннее недомогание. Вы также можете задаться вопросом, может ли пищевое отравление повлиять на вашего ребенка.
Может быть сложно определить, есть ли у вас пищевое отравление, какое-то другое заболевание или это просто утреннее недомогание. Вы также можете задаться вопросом, может ли пищевое отравление повлиять на вашего ребенка.
Каковы признаки пищевого отравления?
Тошнота, рвота и диарея.Вы также можете заметить жар или слабость.
Есть ли тесты на пищевое отравление?
Ага, но вы можете не получить его. Пищевое отравление чаще всего диагностируется на основании вашего анамнеза и симптомов — например, если вы съели что-то плохо пахнущее, а позже заболели, ваш врач может сделать вывод, что это, вероятно, вызывало у вас болезнь. Если вы не можете вспомнить ничего, что могло вызвать у вас рвоту и диарею, пройдите тесты, чтобы определить причину.
Иногда, когда группа людей заболевает после употребления определенной пищи, следователи общественного здравоохранения могут отследить и идентифицировать источник инфекции, проанализировав подозрительную пищу. Это происходит во время крупных вспышек сальмонеллы.
Насколько распространено пищевое отравление?
О большинстве случаев пищевого отравления никогда не сообщается, поэтому трудно получить точные цифры, но мы все знаем кого-то, кто переболел пищевым отравлением, не так ли?
Как я заразился пищевым отравлением во время беременности?
Вы съели что-то, что содержало бактерии, вирус или токсин, от которых вы заболели (причины, методы лечения и меры профилактики пищевого отравления см. На стр. 2).
Как пищевое отравление повлияет на моего ребенка?
В большинстве случаев это не так. Однако некоторые случаи пищевого отравления особенно опасны для вашего ребенка. Листерия, бактерия, которая может присутствовать в сырой пище и мягких непастеризованных сырах, может вызвать выкидыш, преждевременные роды, инфекцию или смерть новорожденного. (Страшно!)
Видео по теме
Как лучше всего лечить пищевое отравление во время беременности?
«Действительно подтолкните жидкости», — говорит Шарон Фелан, доктор медицинских наук, профессор акушерства и гинекологии Университета Нью-Мексико.Самый большой риск пищевого отравления — это обезвоживание, поэтому продолжайте пить воду, сок и супы. Вы можете попробовать разбавить спортивный напиток — наполовину спортивный напиток, наполовину воды — и выпить его, чтобы пополнить свои электролиты (но не перегрузить сахар).
Что я могу сделать, чтобы предотвратить пищевое отравление во время беременности?
«Безопасность пищевых продуктов — это очень важно, — говорит Фелан. Храните сырые продукты вдали от готовых к употреблению продуктов, убедитесь, что продукты приготовлены до надлежащей температуры и охлаждены или заморожены сразу после использования (при необходимости), часто мыть руки и посуду и размораживать продукты в холодильнике или микроволновой печи, а не на плите. прилавок.
Беременные женщины особенно восприимчивы к листериям, поэтому предварительно нарезанное, предварительно расфасованное пастеризованное мясо для обеда лучше, чем мясо, нарезанное свежим на прилавке гастрономов — вам также следует нагреть мясные деликатесы перед тем, как его съесть, чтобы убить любые потенциально вредные продукты.
Вы также можете подумать о том, чтобы избегать свежих проростков до конца беременности; они могут переносить кишечную палочку, вызывающую пищевое отравление. Избегайте сырого мяса (например, карпаччо) и рыбы (например, суши), пока вы беременны (узнайте, что делают другие беременные мамы, когда у них пищевое отравление, на странице 3).
Что делают другие беременные мамы при пищевом отравлении?
«Я бы не подумал, что это пищевое отравление, если бы не все, кто был с нами (пять человек), заболели. Это было ужасно. Я оставался гидратированным, и я был болен всего около получаса, а затем смог принять немного тамса и заснуть ».
«Я получила пищевое отравление на 35 неделе беременности. Я не мог ничего удерживать, включая воду, часами. В конце концов я позвонил дежурному врачу, и мне пришлось пойти в отдел родовспоможения, чтобы получить внутривенные вливания и лекарства.”
«Вчера вечером мне пришлось пойти в L&D из-за пищевого отравления. По крайней мере, мы так думаем, потому что мои культуры еще не вернулись. Мне дали три пакета жидкости, немного фенергана и глюкозы. Мой ребенок выглядел хорошо, и у меня снизилась температура, пока я лежал в больнице, поэтому меня выписали домой. Помимо ощущения полного дерьма, процесс и опыт были на высшем уровне. Доктора и медсестры были потрясающими ».
«Это было около четырех месяцев. Это было так ужасно.Меня рвало всю ночь и на следующий день. Я пошел к врачу, все было хорошо. Поразительно, что могут вынести наши малыши. Оставайтесь гидратированными и отдыхайте ».
Есть ли другие средства для лечения пищевых отравлений?
Национальная медицинская библиотека США
Plus, еще из The Bump:
Тошнота во время беременности [
Диарея во время беременности
] (http://pregnant.thebump.com/pregnancy/pregnancy-symptoms/articles/diarrhea-during-pregnancy.aspx)
] (http://pregnant.thebump.com/pregnancy/pregnancy-problems/articles/flu-during-pregnancy.aspx)
Симптомы, лечение, опасности и многое другое
Беременность увеличивает вероятность пищевого отравления. Это может быть пугающим опытом для будущих родителей. Пищевое отравление во время беременности сопряжено с множеством рисков.
Гормональные изменения, происходящие во время беременности, могут повлиять на иммунную систему человека, делая его более восприимчивым к пищевым отравлениям.
Пищевое отравление может произойти после того, как человек съест или выпьет что-нибудь, содержащее бактерии, вирусы, паразитов или другие загрязнители.
Пищевое отравление во время беременности может привести к повреждению ребенка, ранним родам, потере беременности или мертворождению. Однако есть много способов предотвратить это или вылечить.
В этой статье объясняются симптомы пищевого отравления во время беременности, исследуются его возможные опасности и обсуждаются методы лечения и профилактики.
Общие симптомы пищевого отравления могут включать:
Время появления симптомов может варьироваться в зависимости от того, когда человек съел зараженную пищу, и от типа пищевого отравления.
Пищевое отравление может также вызывать различные симптомы. По данным CDC, следующие типы пищевых отравлений имеют следующие симптомы:
Listeria
У беременных женщин вероятность заражения Listeria в 10 раз выше, чем у населения в целом. Симптомы могут развиться от недели до месяца. Они могут включать:
Salmonella
Симптомы сальмонеллы могут начаться от 6 часов до 6 дней после контакта с зараженной пищей и могут включать:
Norovirus
Симптомы норовируса обычно начинаются через 12–48 часов после того, как человек съел зараженную пищу или выпить.Симптомы норовируса включают:
- спазмы желудка
- диарею
- рвоту
- тошноту
E. coli (Escherichia coli)
Человек может начать употреблять E. coli симптомов через 3 дня. зараженная еда или питье. Эти симптомы могут включать:
- спазмы желудка
- рвота
- диарея
Staphylococcus aureus
Симптомы стафилококка могут проявиться быстро, от 30 минут до 8 часов после того, как человек съест пораженную пищу.Они могут включать:
- тошноту
- рвоту
- спазмы желудка
- диарею
Есть некоторые другие состояния, которые могут вызывать у человека симптомы, похожие на пищевое отравление.
Пищевое отравление или желудочный недуг?
Гастроэнтерит, или желудочно-кишечная инфекция, очень заразен и может легко передаваться от человека к человеку. Это воспаление кишечника. Загрязненная еда или напитки могут вызвать гастроэнтерит, но основной причиной обычно является бактериальная или вирусная инфекция.
Пищевое отравление обычно не заразно. Люди получат его только в то же время, что и кто-то еще, если они будут есть ту же зараженную пищу.
Узнайте больше о гастроэнтерите здесь.
Пищевое отравление или утреннее недомогание?
Утреннее недомогание также проявляется симптомами, сходными с симптомами пищевого отравления. У человека, страдающего утренним недомоганием, симптомы могут появиться в течение первых 12 недель беременности, хотя они могут появиться в любое время.
Пищевое отравление может быть опасным как для будущего ребенка, так и для его родителей.Это может вызвать серьезные проблемы со здоровьем ребенка, потерю беременности, преждевременные роды, мертворождение или даже смерть человека, вынашивающего ребенка.
Развивающийся плод должен получать как можно больше питательных веществ от своих родителей. Если родитель не может удерживать пищу в своем теле достаточно долго, чтобы организм мог усвоить питательные вещества, плод может не расти должным образом.
Человек с легкими симптомами может передать инфекцию своему будущему ребенку во время беременности, даже если родители не узнают, что у него пищевое отравление.
Новорожденные также могут испытывать проблемы со здоровьем и даже могут родиться с пищевым отравлением, если у носителя ребенка есть инфекция.
Хотя беременным следует всегда посещать врача, если у них есть симптомы пищевого отравления, есть некоторые вещи, которые они могут сделать и дома, чтобы помочь.
Продукты питания
Человеку может быть трудно съесть что-нибудь, когда он страдает пищевым отравлением. Однако беременному человеку необходимо есть, чтобы поддерживать свои силы и обеспечивать достаточное количество еды для себя и будущего ребенка.Лучше всего есть мягкую, нежирную пищу, которая поможет сохранить спокойствие желудка.
Продукты, которые они могут съесть, включают:
- соленые крекеры
- тосты
- яблочное пюре
- картофельное пюре
- вареный рис
Напитки
Человек с пищевым отравлением имеет высокий риск развития обезвоживания. Поэтому очень важно следить за тем, чтобы они потребляли достаточное количество жидкости. Простые способы восполнить потерю жидкости включают питье:
Растворы или соли для пероральной регидратации также могут помочь заменить глюкозу и электролиты.Они состоят из воды с дополнительным количеством соли и глюкозы, которые помогают организму регидратировать.
Природные средства правовой защиты
Имбирь обладает свойствами, облегчающими тошноту и рвоту. Имбирный чай может помочь человеку, если он испытывает эти симптомы.
Узнайте больше о преимуществах имбирного чая здесь.
Человек должен обратиться к врачу, если он беременен и подозревает пищевое отравление. Несмотря на то, что большинство людей выздоравливают от пищевого отравления без обращения за медицинской помощью, беременный человек также должен учитывать здоровье будущего ребенка.
Беременным следует немедленно обратиться к врачу, если у них появятся какие-либо из следующих симптомов:
Хотя риск пищевого отравления во время беременности может быть пугающим, есть способы предотвратить его.
Типы продуктов, которых следует избегать
Пищевое отравление может быть вызвано целым рядом различных пищевых продуктов, но есть шаги, которые люди могут предпринять, чтобы снизить свой риск. Например:
Мясо и птица
Всегда следите за тем, чтобы они были полностью прожарены. Это снизит риск развития пищевого отравления.Термометр для мяса может помочь человеку проверить, достигло ли мясо минимальной безопасной внутренней температуры. Например, человек должен готовить говядину, свинину, стейки и отбивные при температуре не менее 145 ° F (63 ° C), давая мясу 3 минуты отдыха после приготовления.
Овощи
Немытые овощи и сырые овощи могут вызвать у человека пищевое отравление. Обязательно тщательно мойте все овощи.
Яйца
Потребление сырых или недоваренных яиц увеличивает риск заболеваний пищевого происхождения.Пастеризованные яйца несут меньший риск.
Молоко
Непастеризованное молоко может увеличить риск пищевого отравления беременной. Сюда входят сыры, приготовленные из непастеризованного молока.
Морепродукты
Беременным следует избегать сырой или недоваренной рыбы, например суши. Приготовленные морепродукты, рыбные консервы и морепродукты несут меньший риск возникновения болезней пищевого происхождения.
Другая еда, которую следует избегать беременным, включает:
- сырые проростки
- салаты из деликатесов
- паштеты
Беременным также следует избегать мясных деликатесов и хот-догов, если они не приготовлены при температуре 165ºF (74ºC) или выше.
Советы по безопасности пищевых продуктов
Центры по контролю и профилактике заболеваний (CDC) рекомендуют четыре совета по безопасности пищевых продуктов, чтобы попытаться избежать пищевого отравления:
Очистите
Перед приготовлением пищи убедитесь, что все в чистоте. Это включает мытье рук и работу с чистой посудой и разделочными досками на только что очищенных столешницах. Это снижает риск заражения.
Ополаскивание свежих фруктов и овощей под проточной водой может удалить микробы, которые могут вызвать пищевое отравление.
Отдельно
Избегайте перекрестного заражения, следя за тем, чтобы вся посуда, соприкасающаяся с сырыми продуктами, не касалась приготовленных или готовых к употреблению продуктов.
Храните сырое мясо, птицу, морепродукты и яйца отдельно от других продуктов при покупке продуктов и после возвращения домой, от хранения их в холодильнике до приготовления блюд.
Cook
Используйте термометр, чтобы определить, достаточно ли высокая внутренняя температура их пищи, чтобы убить микробы, которые могут вызвать пищевое отравление.
Охлаждение
Охладите скоропортящиеся продукты как можно скорее, убедившись, что в холодильнике поддерживается температура 40 ° F (4 ° C) или ниже. Размораживайте замороженные продукты в холодильнике, в холодной воде или в микроволновой печи. Когда пища размораживается на прилавке, бактерии могут быстро размножаться в любых частях пищи, которые достигают комнатной температуры.
По данным Центров по контролю и профилактике заболеваний (CDC), 48 миллионов человек ежегодно заболевают болезнями пищевого происхождения. 128000 из этих людей нуждаются в госпитализации, 3000 из них скончались.
Беременные более подвержены пищевым отравлениям.
Пищевое отравление обычно проходит через несколько дней, но для беременных оно может быть серьезным и даже смертельным заболеванием. Соблюдение правил безопасности пищевых продуктов может помочь беременным избежать пищевого отравления, обеспечить безопасную и здоровую беременность и избежать любых связанных с этим проблем для них и их ребенка.
Причины выкидыша | Ада
Каковы причины выкидыша?
Выкидыш — довольно частое осложнение беременности на ранних сроках, при котором развивающийся эмбрион или плод умирает в утробе матери по естественным причинам или из-за воздействия веществ, т.е.е. в некоторых лекарствах, которые нельзя использовать во время беременности. Термин выкидыш используется для описания этого процесса, когда он происходит в течение первых 20 недель беременности:
- Выкидыш, произошедший в первом триместре (1–12 недели беременности), известен как ранний выкидыш
- Выкидыш, произошедший во втором триместре (в течение 13-20 недель беременности), называется поздним выкидышем
Потеря плода, произошедшая после 20 недели беременности, известна как мертворождение или смерть плода.
Большинство выкидышей — это ранние выкидыши, и вызваны такими факторами, как:
- Химическая беременность, , когда оплодотворенная яйцеклетка не может имплантироваться в слизистую оболочку матки (матки) и беременность может быть подтверждена только путем измерения уровня гормона беременности, ХГЧ, который будет обнаруживаться в тестах на беременность в крови или моче. Эмбрион недостаточно развит, чтобы его можно было увидеть на УЗИ.
- Хромосомные (ДНК) аномалии, присутствующие у плода.
- Проблемы с плацентой, орган, отвечающий за обмен питательными веществами и газами между беременной и плодом.
Определенные долгосрочные состояния здоровья, в частности иммунологические нарушения, такие как диабет или системная красная волчанка, могут вызвать ранний или поздний выкидыш. (См. Раздел о выкидышах, вызванных длительными заболеваниями и иммунными нарушениями.)
Типичные причины поздних выкидышей обычно отличаются от причин ранних выкидышей.К основным причинам позднего выкидыша относятся:
- Побочные реакции на лекарства
- Болезни и инфекции, такие как токсоплазмоз или краснуха
- Пищевое отравление
- Факторы окружающей среды, такие как облучение
- Дисфункция матки или шейки матки
Реже выкидыш может быть вызван другими факторами, включая непереносимость гистамина, миому или психологический стресс.
Также выкидыш может быть вызван излечимыми состояниями; например, проблемы с фертильностью, затрагивающие одного или обоих родителей.(См. Раздел о диагностике и лечении причин выкидыша.)
Возраст и выкидыш
Возраст увеличивает вероятность выкидыша как в первом, так и во втором триместре. Чем старше человек, тем больше вероятность того, что его беременность приведет к выкидышу:
- У женщин до 30 лет только 1 из 10 беременностей заканчивается выкидышем
- У женщин старше 45 более половины всех беременностей заканчиваются выкидышем
Чем старше один из родителей, тем больше вероятность того, что развивающийся плод будет уязвим для других причин выкидыша, что делает возраст основной причиной выкидыша в целом.В частности, риск зачатия эмбриона с хромосомными аномалиями, который может привести к выкидышу, увеличивается с возрастом.
Риск выкидыша увеличивается примерно после 35 лет для женщин и 40 лет для мужчин. Несмотря на повышенный риск выкидыша, в этом возрасте можно иметь здоровую беременность.
Химическая беременность
При химической беременности оплодотворенная яйцеклетка не может должным образом имплантироваться в слизистую оболочку матки (матки) и / или выжить в матке. Выкидыши, вызванные химической беременностью, происходят на очень ранних сроках беременности, обычно примерно на пятой неделе беременности, прежде чем сердцебиение плода можно будет обнаружить с помощью ультразвукового сканирования.
Человек может не знать о своей химической беременности или выкидыше. Многие ранние выкидыши остаются незамеченными, потому что симптомы раннего выкидыша, такие как боль в животе и / или вагинальная кровопотеря, обычно не являются серьезными. Поэтому они могут восприниматься как нормальные менструации.
Полезно знать: Многие формы контроля рождаемости (контрацепции), такие как комбинированные таблетки или мини-таблетки, содержащие только прогестерон, работают для истончения слизистой оболочки матки. Эти лекарства обычно принимают намеренно, чтобы предотвратить беременность. Один из способов сделать это — предотвратить имплантацию оплодотворенной яйцеклетки. Если оплодотворенная яйцеклетка не имплантируется из-за эффективного использования противозачаточных средств, это не считается химической беременностью.
Хромосомные аномалии
Хромосомные аномалии — наиболее частая причина раннего выкидыша. Они обнаруживаются в 50-85 процентах тканей выкидыша, которые, как правило, обычно анализируются после выкидыша, чтобы помочь определить причину.
У большинства людей 23 пары хромосом. Хромосомы — это в основном блоки ДНК; механизм, с помощью которого родители передают свои гены потомству, определяющих такие характеристики, как цвет волос и глаз, а также возможность переноса или заражения наследственными заболеваниями, такими как серповидноклеточная анемия.
Мужская половая клетка (сперматозоид) и женская половая клетка (яйцеклетка) несут по 23 хромосомы. Нормальная оплодотворенная яйцеклетка (зигота) имеет 23 пары хромосом и приспособлена для развития в здоровый эмбрион, который, в свою очередь, превращается в плод по мере развития беременности. Эмбрион становится плодом примерно на восьмой неделе беременности, когда присутствуют все основные части тела.
Если у эмбриона больше или меньше 23 пар хромосом, это хромосомная аномалия , и зигота будет уязвима для выкидыша либо на стадии эмбриона, либо когда она перерастет в плод.
Множество потенциальных проблем, связанных с хромосомными аномалиями, могут повлиять на эмбрион или плод. Эмбриону или плоду может потребоваться непредсказуемое количество времени, чтобы развиться достаточно, чтобы стало ясно, что из-за его хромосомного состава вряд ли выживет после рождения. Именно в этот момент, обычно в первом триместре, происходит выкидыш.
Типы хромосомных аномалий, которые обычно приводят к выкидышу, включают:
Зараженная яйцеклетка
Зараженная яйцеклетка — очень распространенный тип выкидыша , который происходит на ранних сроках беременности, обычно на 5-6 неделе.Это происходит до того, как развивающийся плод будет виден на УЗИ.
Выкидыш с поражением плодного яйца вызывается высокими уровнями хромосомных аномалий у плода, которые могут помешать здоровому развитию любого родившегося ребенка. В результате оплодотворенная яйцеклетка не превращается в эмбрион. Вместо этого в матке образуется скопление клеток, которое образует пустой мешок для беременных. Зараженная яйцеклетка часто приводит к выкидышу до того, как человек узнает, что забеременел.
Трисомия
Плод будет содержать одну дополнительную хромосому, , так что всего будет присутствовать 47 хромосом вместо обычных 46 (23 пары). Шансы на выкидыш в случае трисомии высоки. Трисомии, не приводящие к выкидышу, обычно рождаются с врожденными патологиями, такими как синдром Дауна.
Нуллисомия
У эмбриона будет без пары хромосом. Эмбрионы с отсутствующими хромосомами не могут развиваться здоровым образом и приводят к выкидышу.
Моносомия
Моносомия — это плод, у которого отсутствует одна хромосома. Плод будет содержать 45 хромосом: 22 с половиной пары. Моносомия почти всегда приводит к выкидышу. Если моносомия приходит в срок, ребенок обычно имеет врожденное заболевание и / или может выжить вне матки только в течение короткого времени.
Проблемы с плацентой
Проблемы с плацентой часто оказываются причиной выкидыша или мертворождения, особенно раннего выкидыша.Плацента — это орган, который развивается в матке во время беременности. Он имеет форму блина и должен располагаться в верхней части матки, как можно дальше от шейки матки, то есть части, соединяющей матку с влагалищем. После рождения ребенка дальнейшие схватки обычно выталкивают плаценту через влагалище.
В правильном положении здоровая плацента выполняет важные функции, в том числе:
- Обеспечение развивающегося плода кислородом и питательными веществами
- Удаление продуктов жизнедеятельности из крови плода через пуповину
- Выделение гормонов, необходимых для поддержания беременности
- Передача антител для защиты плода от инфекции
Если плацента не формируется или не функционирует должным образом во время беременности, это может отрицательно повлиять на развитие плода и вызвать выкидыш.Способы, при которых плацента может вызвать выкидыш, включают:
- Передача токсинов из алкоголя, избытка кофеина, неподходящей окружающей среды, лекарств, непригодных для использования во время беременности, и запрещенных веществ от беременного человека к ткани беременной и / или плоду.
- Передача вредных клеток, связанных с инфекциями или неадекватно управляемыми долгосрочными состояниями здоровья от беременной женщины к ткани беременной и / или плоду.
- Плацентарная недостаточность, , при которой плацента не может передавать развивающемуся ребенку достаточное количество гормонов, антител, кислорода и питательных веществ.Плацентарная недостаточность особенно распространена, когда плацента не становится достаточно большой, чтобы поддерживать плод. Например, это иногда случается, когда он вынашивает близнецов, а не одного плода.
Лекарства, вызывающие выкидыш
Забеременевшие люди могут иметь текущее состояние здоровья или развить новое состояние, которое требует постоянного лечения и / или лечения с использованием определенных безрецептурных (OTC) или рецептурных лекарств. Перед применением любого лекарства беременным женщинам следует обязательно проконсультироваться с врачом, что он безопасен для использования во время беременности.
Врачи могут посоветовать внести изменения в лекарства длительного действия, которые необходимы, и / или порекомендовать соответствующие новые лекарства для использования, чтобы минимизировать риски для матери и ребенка.
Помимо необходимости в лекарствах от возможных текущих состояний и / или новых состояний, не связанных с самой беременностью, беременность может вызвать у человека определенные связанные состояния, такие как сильное утреннее недомогание или головные боли, в основном в первом триместре. Обычно их можно эффективно и безопасно лечить с помощью соответствующих безрецептурных или отпускаемых по рецепту лекарств по рекомендации врача.
Однако определенных лекарств не подходят для беременных и их использование может вызвать выкидыш или (тератогенные) аномалии и / или пороки развития. Причина, по которой определенные лекарства могут вызвать выкидыш, заключается в том, что, как и еда и напитки, потребляемые беременным, их компоненты передаются через плаценту развивающемуся плоду. Беременные женщины обычно не включаются в исследования безопасности новых соединений, и поэтому известно лишь ограниченное количество о том, являются ли лекарства полностью безопасными для использования во время беременности.
Чтобы свести к минимуму риск выкидыша, вызванного лекарствами, врачи будут:
- Выписывать только те лекарства, которые считаются безопасными для беременных женщин и развивающегося плода
- Посоветуйте людям избегать лекарств, которые могут быть связаны с осложнениями беременности или родов и выкидышем
Лекарства, которые обычно вызывают выкидыш, включают:
Ибупрофен
Обезболивающее, отпускаемое без рецепта или по рецепту, обычно используемое для лечения воспаления и боли при лихорадке, ибупрофен не рекомендуется для использования во время беременности и может вызвать врожденные дефекты, а также увеличить риск выкидыша.
Изотретиноин
Применяемый для лечения тяжелых форм акне, это лекарство может вызвать врожденные дефекты, чаще всего поражающие сердце и лицо ребенка, а также повышать риск выкидыша. Люди, которые регулярно принимают это лекарство и пытаются забеременеть, должны обсудить проблему и возможность изменения лекарства со своим врачом до того, как забеременеть.
Витамины и травяные добавки
Хотя витамины и травяные добавки могут содержать только натуральные ингредиенты и, таким образом, могут показаться более здоровой альтернативой фармацевтическим препаратам, многие из них непригодны для использования во время беременности и могут вызвать врожденные дефекты или увеличить вероятность выкидыша и других осложнений.Например, потребление слишком большого количества витамина А может вызвать врожденные дефекты; Рекомендуются добавки, содержащие максимум 5000 МЕ. Нормальные количества чеснока и пажитника (используемые в кулинарии) не представляют опасности для здоровья, но большие количества, содержащиеся в добавках, могут вызвать выкидыш или преждевременные роды.
Эрготамин и метисергид
Эти препараты, используемые для лечения мигрени, связаны с повышенным риском преждевременных родов и выкидыша.
Подробнее о Мигрень »
Натализумаб
Это лекарство, которое используется для лечения рассеянного склероза (РС), может вызвать выкидыш.Чтобы избежать этого исхода, люди, страдающие рассеянным склерозом, которые принимают натализумаб и хотят забеременеть, должны прекратить его прием и вместе с врачом разработать альтернативный план лечения на протяжении всей беременности, прежде чем пытаться зачать ребенка.
Подробнее о рассеянном склерозе »
Антитиреоидный препарат
Людям, которые принимают лекарства для регулирования активности щитовидной железы, возможно, потребуется скорректировать свои рецепты после консультации со своим врачом, чтобы обеспечить безопасность их лечения во время беременности.В первом триместре обычно назначают пропилтиоурацил. Во втором и третьем триместрах лекарство можно заменить метимазолом или карбимазолом, чтобы минимизировать риск токсичности.
Подробнее о щитовидной железе и беременности »
Центры по контролю и профилактике заболеваний рекомендуют всегда консультироваться с лицензированным поставщиком медицинских услуг, прежде чем использовать какие-либо лекарства, отпускаемые без рецепта или по рецепту, во время беременности. Проконсультируйтесь с врачом о том, какие продукты безопасны для беременности, , включая витамины для беременных и травяные добавки.Врачи могут посоветовать не использовать лекарства, которые не подходят для беременности, что снижает риск выкидыша.
Болезни и инфекции
Точные механизмы, с помощью которых болезни и инфекции вызывают выкидыш, еще полностью не изучены. Считается, что он различается в зависимости от состояния и может по-разному влиять на беременность человека. В целом, когда беременный человек заражается инфекцией, считается, что это вызывает каскад возможных событий в материнском организме.В конечном итоге это может повлиять на плод или область матки, что может вызвать выкидыш. Чувствовать нехорошо? Вы можете получить бесплатную оценку симптомов в любое время, загрузив приложение Ada.
Не все случаи заболевания или инфекции приводят к выкидышу, но при подозрении на инфекцию важно незамедлительно обратиться за медицинской помощью, поскольку эффективное лечение может значительно снизить вероятность такого исхода. Считается, что на предотвратимые инфекции приходится до 15 процентов ранних выкидышей и до 66 процентов поздних выкидышей.
ТЕСТ ПАНЕЛЬНЫЙ ФАКЕЛ
Беременным женщинам часто предлагают TORCH-панельный тест во время их первого посещения для скрининга на беременность. Тест TORCH — это одиночный тест, который выявляет группу инфекций, которые могут вызвать осложнения беременности , включая выкидыш.
Подробнее о прохождении теста панели TORCH »
Известный под аббревиатурой TORCH, в этом тесте проверяются следующие инфекции:
Токсоплазмоз
Эта инфекция вызывается паразитом Toxoplasma gondii. Инфекция часто протекает бессимптомно, но может вызывать симптомы гриппа, такие как лихорадка, усталость и мышечные боли. Обычно безвреден, но увеличивает вероятность выкидыша у беременных, особенно на ранних сроках беременности.
Токсоплазмоз обнаруживается в сыром мясе, непастеризованном молоке и неочищенной воде, , а также в почве и фекалиях кошек. Беременным женщинам следует проявлять особую осторожность во время работы в саду или при контакте с животными, в том числе мыть кошачьи туалеты, чтобы снизить риск заражения.
Другие инфекции, включая сифилис
Инфекции, передаваемые половым путем (ИППП), такие как сифилис, гонорея и хламидиоз, связаны с повышенным риском выкидыша.
В дополнение к TORCH-скринингу беременным женщинам рекомендуется проходить регулярные обследования сексуального здоровья, чтобы можно было своевременно диагностировать и лечить любые развивающиеся ИППП, чтобы свести к минимуму этот риск.
Краснуха (немецкая корь)
Краснуха может вызвать выкидыш, мертворождение или врожденные дефекты; проблемы со здоровьем, которые возникают у малыша с рождения.Особенно вероятно возникновение проблем с беременностью, включая выкидыш, если беременная заразится краснухой в первые 20 недель.
Подробнее о краснухе »
Цитомегаловирусная инфекция
Цитомегаловирусная (ЦМВ) инфекция — это заболевание, которое обычно поражает дыхательные пути и значительно увеличивает риск выкидыша. Он является членом семейства вирусов герпеса и иногда также называется вирусом герпеса человека 5 (HHV-5). Вирус может передаваться через кровь, слюну или половым путем.Он также может передаваться через цервикальную слизь и грудное молоко.
Пострадавшие люди могут выделять вирус с фекалиями и мочой в течение некоторого времени после заражения.
Подробнее о Цитомегаловирусной инфекции »
Вирус простого герпеса (HSV)
Простой герпес, обычно называемый «герпесом» или ВПГ, представляет собой вирусную инфекцию, вызываемую вирусом простого герпеса. Вирус бывает двух разновидностей: герпеса первого типа (HSV-1) и герпеса второго типа (HSV-2). Хотя иногда он может вызывать генитальный герпес, герпес первого типа (также называемый губным герпесом) обычно приводит к язвам вокруг рта, тогда как герпес второго типа обычно приводит к язвам на гениталиях.
Генитальный герпес связан с осложнениями беременности, включая выкидыш и развитие генитальных заболеваний, но редко вызывает выкидыш. Однако жизненно важно лечить герпес у беременных женщин, чтобы снизить эти риски, например, неонатальный герпес, при котором ребенок рождается с заболеванием в результате заражения инфекцией от матери в течение
года.
Подробнее о генитальном герпесе »
Другие болезни и инфекции, которые могут вызвать выкидыш
Полезно знать: Многие заболевания и инфекции, которые могут вызвать выкидыш, могут также вызывать другие осложнения во время беременности, такие как врожденные дефекты или преждевременные роды.Чувствовать нехорошо? Вы можете получить бесплатную оценку симптомов, загрузив [Ada a]] (https://app.adjust.com/e8ex7r4?redirect_macos=https%3A%2F%2Fappstore.com%2Fadapersonalhealthcompanion).
Подробнее о Осложнениях беременности »
К состояниям, связанным с развитием осложнений беременности, которые могут привести к выкидышу, относятся:
Вирус иммунодефицита человека (ВИЧ)
Считается, что риск выкидыша значительно выше среди людей, затронутых ВИЧ, чем среди населения в целом.Однако считается, что прохождение антиретровирусной терапии (АРТ) снижает вероятность этого исхода, а также других рисков, таких как передача ВИЧ нерожденному ребенку.
Лихорадка денге
Инфекция, переносимая комарами, лихорадка денге, может передаваться от матери к плоду через плаценту. Лихорадка денге, скорее всего, приведет к выкидышу, если у беременной есть тяжелая, а не легкая форма заболевания. Тяжелые инфекции гораздо чаще возникают у людей с множественными заболеваниями, ослабленной иммунной системой или у тех, кто ранее был инфицирован лихорадкой денге, чем среди населения в целом.
Подробнее о лихорадке денге »
Бактериальный вагиноз (БВ)
Это обычная инфекция влагалища, сопровождающаяся выделениями с неприятным запахом, возникающими в результате дисбаланса типов бактерий, обнаруженных во влагалище. Это может вызвать зуд и выделения из влагалища с неприятным запахом. У небеременных людей БВ обычно безвреден и легко поддается лечению антибиотиками.
У беременных BV ассоциируется со значительно повышенным риском выкидыша, особенно в первом триместре, эквивалентно одному дополнительному выкидышу на каждые шесть беременных с BV.Обращение за медицинской помощью при подозрении на БВ, чтобы его можно было вылечить антибиотиками на ранней стадии, может помочь предотвратить неблагоприятные исходы.
Подробнее о Бактериальном вагинозе »
Малярия
Малярия вызывается паразитом, известным как плазмодий, который обычно передается через укус инфицированного комара. Иногда малярия не сразу выявляется в анализе крови. Это происходит особенно у беременных женщин, где паразит может присутствовать в большом количестве в плаценте, не проявляясь в остальной части тела.
По этой причине важно, чтобы все беременные женщины, у которых есть основания подозревать, что они инфицированы, как можно скорее обратились к врачу.
Подробнее о малярии »
Парвовирус B19
Это распространенный вирус, вызывающий несерьезное заболевание, известное как пятое заболевание или синдром пощечины, чаще всего у детей. Наиболее вероятно, что это вызовет выкидыш, если он произойдет в первом триместре беременности; однако в менее пяти процентов всех случаев заражения парвовирусом B19 во время беременности приводит к выкидышу. Врач сможет провести скрининг на вирус с помощью анализа крови и при необходимости порекомендовать варианты лечения после этого.
Пищевое отравление
Употребление в пищу продуктов питания, зараженных паразитами, бактериями, вирусами или определенными химическими веществами, является обычным способом заражения во время беременности инфекциями, которые могут повысить риск выкидыша.
Иммунная система беременного человека несколько слабее, чем у здорового небеременного человека, что повышает вероятность пищевого отравления от зараженной пищи.Наиболее распространенные типы инфекций, связанных с выкидышем:
Листериоз
Эта инфекция вызывается бактериями Listeria monocytogenes. Инфекция включает симптомы гриппа, такие как лихорадка, усталость и мышечные боли. У беременных женщин листериоз может привести к выкидышу, преждевременным родам или рождению новорожденного с опасной для жизни формой инфекции.
Листерии можно найти во многих продуктах, включая мягкие сыры, ростки, дыни, сырое и разогретое мясо и непастеризованное молоко.
Сальмонелла
Эта инфекция вызывается бактериями, называемыми сальмонеллами, которые могут поражать кишечник.
Сальмонелла не является частой причиной выкидыша, но при подозрении на нее следует обратиться за медицинской помощью. Обычно сопровождается диареей, рвотой и спазмами желудка и длится 4-7 дней. Обычно он попадает в организм с зараженной пищей, особенно с мясом, яйцами, птицей и молоком.
Продукты, которых следует избегать во время беременности
Продукты, связанные с повышенным риском заражения инфекциями, которые могут вызвать выкидыш, включают:
- Непастеризованные молочные продукты
- Созревшие в плесени мягкие сыры, такие как бри и камамбер — они более подвержены размножению вредных бактерий
- Сырые или частично приготовленные непастеризованные яйца
- Сырое мясо и рыба; например суши
- Паштет из мяса
- Колбасные изделия
- Следует избегать недоваренного мяса — особенно баранины, свинины и оленины
- Мясо, которое было приготовлено и повторно разогрето, если оно не было нагрето до горячего пара
Немедленно обратитесь за медицинской помощью при первых признаках пищевого отравления во время беременности. В некоторых случаях может потребоваться назначение антибиотиков и других лекарств, и нельзя заниматься самолечением без консультации с врачом. Это может ограничить потенциальное воздействие инфекции на развивающийся эмбрион или плод, снижая вероятность выкидыша.
Факторы окружающей среды и образа жизни
Многие условия окружающей среды связаны со снижением фертильности и повышенным риском выкидыша.
Сюда входят:
- Употребление табачных изделий и / или постоянная близость к пассивному курению или парам от электронных сигарет
- Металлы, включая свинец, обнаруженные в некоторых видах рыб; и никель; в ювелирных изделиях и некоторых продуктах
- Высокий уровень загрязнения атмосферного воздуха
- Органические растворители; химикатов, которые испаряются при комнатной температуре и используются для растворения некоторых пластмасс и лаков
- Пестициды; химикатов, распыленных на растения / сельскохозяйственные культуры для уничтожения вредителей
- Ингаляционные анестетики, , такие как закись азота и ксенон, используемые в медицинских профессиях
- Ионизирующее излучение выше безопасных пределов.
Подробнее о безопасной работе с ионизирующим излучением »
Настоятельно рекомендуется, чтобы все женщины, пытающиеся зачать ребенка, или беременные, изменили свой образ жизни и распорядок дня или работы, чтобы избежать этих факторов и минимизировать риск выкидыша.
Прекращение употребления табачных изделий очень важно, поскольку это основная причина осложнений беременности.
Определенные виды работы в таких учреждениях, как радиологические отделения, фабрики или фермы, могут быть связаны с повышенным риском выкидыша.Беременным женщинам следует обсудить любые проблемы, связанные с их работой или домашним окружением, со своими врачами и работодателями, чтобы при необходимости можно было принять адекватные меры предосторожности против выкидыша.
Дисфункция матки или шейки матки
Проблемы со структурой или функцией матки или шейки матки могут увеличить вероятность выкидыша. Многие дисфункции матки или шейки матки повышают вероятность выкидыша во втором триместре по мере увеличения размеров развивающегося плода. Ослабленная шейка матки, известная как импотент, обычно вызывает выкидыш, , поскольку шейные мышцы расширяются слишком рано во время беременности.Это часто приводит к раннему изгнанию плода из матки, прежде чем он сможет выжить самостоятельно.
Полезно знать: Если медицинским работникам известно, что у беременной ослаблена шейка матки; например поскольку по этой причине у них ранее был выкидыш, вокруг шейки матки может быть наложен временный шов, чтобы она оставалась закрытой. Эта процедура обычно выполняется в течение первых 12 недель беременности, чтобы предотвратить выкидыш, и удаляется примерно на 37 неделе при подготовке к родам.
Другие проблемы, которые могут повлиять на область таза и вызвать выкидыш, включают наличие незлокачественных новообразований в матке (миома) и изменение формы матки (матка неправильной формы). Обычно это диагностируется с помощью визуализационных тестов. Если человеку известно, что у него ненормальное строение матки, ему следует обсудить возможность выкидыша со своим врачом, прежде чем пытаться забеременеть. Могут быть назначены дополнительные осмотры, чтобы выявить возможные осложнения как можно раньше во время беременности.
Аномалии матки, обычно связанные с выкидышем, включают:
Дугообразная матка
Матка имеет впадину наверху, но в остальном очень похожа на матку правильной формы. Это падение повышает вероятность выкидыша во втором триместре. Кроме того, хотя обычно это не вызывает трудностей при зачатии или преждевременных родах, дугообразная матка может вызвать трудности во время самих родов. В результате многие люди с дугообразной маткой выбирают кесарево сечение (кесарево сечение).
Двурогая матка
Эта аномалия, также называемая маткой в форме сердца, увеличивает шансы человека на выкидыш во втором триместре или преждевременные роды. Кроме того, хотя это обычно не вызывает каких-либо трудностей при зачатии или на ранних сроках беременности, наличие двурогой матки может вызвать трудности во время самих родов. Их можно преодолеть, выбрав кесарево сечение.
Перегородка матки
В перегородочной матке стенка мышцы от верха до низа матки разделяет матку на две вертикальные камеры.Мышечная стенка может проходить полностью или частично вниз по матке, создавая частичное или полное разделение. Люди с перегородкой матки часто испытывают трудности с зачатием и подвергаются большему риску выкидыша в первом триместре или преждевременных родов. Перегородка матки может привести к тому, что развивающийся плод окажется в необычном положении, что приведет к затруднениям при родах.
Утроба единорога
Матка единорога — это редкое заболевание, при котором развивается только одна сторона матки.Таким образом, маточная камера меньше, чем обычно, и имеет только один функциональный яичник и маточную трубу. Людям с маткой единорога обычно трудно зачать ребенка, а у беременных женщин это увеличивает вероятность внематочной беременности, выкидыша и преждевременных родов.
Долгосрочные нарушения здоровья и иммунные нарушения
Долгосрочные или хронические состояния здоровья, которые связаны с осложнениями беременности и могут вызвать выкидыш во втором триместре, включают:
Вероятность выкидыша увеличивается, если длительное состояние здоровья не диагностируется или плохо контролируется.Если вы считаете, что у вас может быть недиагностированное заболевание, вы можете получить бесплатную оценку симптомов в любое время, загрузив приложение Ada. Если у человека есть какие-либо текущие заболевания, ему следует спросить врача, нуждается ли его обычный план лечения или ведения — и использование определенных лекарств — в адаптации во время беременности.
Многие из долгосрочных заболеваний, связанных с выкидышем, являются иммунными нарушениями, состояниями, которые могут помешать должной защите плода и плаценты от регулярного иммунного ответа организма.Это может сделать плод и плаценту уязвимыми для атаки иммунных клеток матери.
Полезно знать: Иммунная система защищает организм от чужеродных клеток (антигенов), уничтожая их, чтобы предотвратить развитие или распространение болезни или инфекции. И развивающийся эмбрион, и плацента содержат антигены. При здоровой беременности гены, отвечающие за набор иммунных клеток, отключаются в децидуальной оболочке — слизистой оболочке матки, которая формируется во время беременности.Таким образом, развивающийся эмбрион и плацента защищены от разрушения иммунной системой обычным образом, несмотря на то, что содержат чужеродные клетки.
Иммунологические отклонения, которые могут вызвать выкидыш, могут быть вызваны воздействием на беременную женщину следующих факторов:
- Хронические заболевания, влияющие на иммунные клетки в области малого таза, такие как синдром поликистозных яичников (СПКЯ)
- Иммунный ответ на белки сперматозоидов
- Отсутствие защитных клеток внутри матки
- Количество активных иммунных клеток больше обычного
- Стресс или диетические предпочтения, влияющие на иммунную толерантность человека во время беременности
Если человек, желающий забеременеть, знает, что он страдает каким-либо заболеванием, связанным с неправильным иммунным ответом на беременность, ему следует обратиться за медицинской помощью, прежде чем пытаться зачать ребенка. Будет разработан план постоянного дородового наблюдения, чтобы предотвратить выкидыш.
Другие причины выкидыша
По сравнению с причинами, описанными выше, выкидыш довольно редко может быть вызван дополнительными факторами, включая:
- Непереносимость гистамина
- миомы; доброкачественные новообразования в утробе матери
- синдром Ашермана; спайки или рубцы на матке
- Физическая травма, например удар или падение
- Избыточный или недостаточный вес
- Потребление табачных изделий, алкоголя или запрещенных наркотиков
Диагностика причин выкидыша
Выкидыш может быть вызван одним или несколькими изменчивыми или неизменяемыми факторами.Можно выяснить причины выкидыша , выполнив вскрытие ткани беременной и / или плацентарный осмотр (анализ плаценты). Однако не всегда можно определить причину (ы) выкидыша. Это не обязательно плохие новости: многие люди, у которых неизвестны причинные факторы выкидыша, в дальнейшем имеют здоровую беременность, которая в будущем приводит к рождению живого ребенка.
Неизменяемые коэффициенты
Если выкидыш вызван неизменными факторами, такими как возраст человека или основное заболевание, которое уже эффективно лечится для обеспечения наилучших шансов на здоровую беременность, профилактические меры для снижения вероятности выкидыша могут оказаться невозможными. в будущем.
Изменяемые коэффициенты
Если выкидыш вызван изменчивыми факторами, такими как неправильная диета для беременных, прием лекарств, непригодных для использования во время беременности, или поддающееся лечению основное заболевание, врачи могут дать рекомендации по лечению и преодолению этих проблем и помочь разработать наилучшее медицинское обслуживание. планируйте следовать, прежде чем снова пытаться зачать ребенка.
Методы диагностики причин выкидыша
Опрос людей, переживших выкидыш, в США в 2015 году показал, что более 75 процентов людей очень хотят знать причину своего выкидыша.Чтобы определить возможные причины выкидыша, врачи обычно выполняют:
Вскрытие ткани беременных
Обычно это выполняется путем выполнения рентгенографии всего тела, магнитно-резонансной томографии (МРТ), обследования всего тела и тестов ДНК для выявления присутствия инфекционных агентов и патогенов.
Плацентарный осмотр
Лабораторный анализ плаценты, который может выявить наличие возбудителей выкидыша, например, инфекционных бактерий.
Тестирование фертильности
После трех последовательных выкидышей (повторного выкидыша) одному или обоим партнерам будет предложено пройти обследование на фертильность , чтобы определить, требуется ли лечение бесплодия, такое как экстракорпоральное оплодотворение (ЭКО) или лекарства от бесплодия, чтобы увеличить шансы будущей здоровой беременности.
Полезно знать: Тестирование на фертильность обычно не проводится, за исключением случаев повторного выкидыша, потому что очень часто после одного или даже двух выкидышей в будущем может быть здоровая беременность.
Часто задаваемые вопросы о причинах выкидыша
В: Что такое выкидыш по мужскому фактору?
A: Выкидыш по мужскому фактору чаще встречается при беременностях, когда партнер-мужчина старше 40 лет. Этот термин используется для описания выкидыша, вызванного истощением здоровья сперматозоидов. Для определения возможных причин может быть проведен анализ спермы. Причины выкидыша по мужскому фактору могут включать:
- Аномальная форма сперматозоидов; морфология
- Дефектная или фрагментированная ДНК; хотя зачатие возможно, дефект фрагментированной ДНК может привести к хромосомным аномалиям плода, что в конечном итоге может привести к выкидышу
В: Каковы наиболее распространенные заблуждения о причинах выкидыша?
A: Существует множество факторов, которые считаются причиной выкидыша, но не связаны с ним с научной точки зрения.Следовательно, не следует избегать этих факторов с целью предотвращения выкидыша. В их числе:
- Острая пища
- Путешествие на самолете; всегда заранее обсуждайте планы авиаперелетов с врачом, поскольку риски могут зависеть от месяца беременности
- Половое сношение
- Низкое настроение
- Упражнения и поднятие тяжестей, хотя рекомендуется проконсультироваться с врачом, чтобы убедиться, что ваш план упражнений подходит для беременности
В: Как узнать, что у меня выкидыш?
A: Наиболее частыми признаками выкидыша являются вагинальное кровотечение, спазмы и внезапное исчезновение симптомов беременности.Однако все эти симптомы могут возникать как естественные признаки здоровой беременности и не всегда являются поводом для беспокойства.
При подозрении на выкидыш немедленно обратитесь за медицинской помощью. Врачи смогут установить, есть ли осложнение беременности, например, выкидыш, или убедят вас, что беременность протекает нормально.
Подробнее о Признаках выкидыша »
Высокое артериальное давление во время беременности
Обзор темы
Подходит ли вам эта тема?
Эта тема посвящена высокому кровяному давлению, которое бывает у некоторых женщин во время беременности.Для получения информации о преэклампсии, более серьезном виде высокого кровяного давления, см. Раздел «Преэклампсия».
Что такое высокое кровяное давление?
Артериальное давление — это мера того, насколько сильно ваша кровь прижимается к стенкам артерий. Если сила слишком велика, у вас высокое кровяное давление (также называемое гипертонией).
Высокое кровяное давление увеличивает риск инсульта, сердечного приступа и других проблем. Вы и ваш врач поговорите о рисках возникновения этих проблем на основе вашего кровяного давления.
Артериальное давление во время беременности
Обычно артериальное давление женщины падает во втором триместре. Затем к концу беременности он приходит в норму.
Но у некоторых женщин во время беременности повышается артериальное давление. У них могут быть:
- Высокое кровяное давление, начавшееся до беременности. Это называется хроническим повышенным артериальным давлением. Обычно это не проходит после рождения ребенка.
- Очень высокое кровяное давление, которое начинается во втором или третьем триместре.Это называется гестационной гипертензией. Обычно она проходит после рождения ребенка.
Иногда повышенное артериальное давление во время беременности является первым признаком преэклампсии. Это состояние может быть опасным как для матери, так и для малыша.
Высокое кровяное давление во время беременности не означает, что вы заболеете преэклампсией. Но это означает, что вам нужно часто проверять артериальное давление. И вам может потребоваться лечение.
Почему повышенное артериальное давление во время беременности вызывает беспокойство?
Если у вас очень высокое кровяное давление, это может помешать вашему ребенку получать достаточно крови и кислорода.Это может ограничить рост вашего ребенка или привести к слишком быстрому отрыву плаценты от матки. (Это называется отслойкой плаценты). Это также увеличивает риск мертворождения.
Каковы симптомы?
Высокое кровяное давление обычно не вызывает симптомов. Вы, вероятно, будете чувствовать себя хорошо, даже если у вас слишком высокое кровяное давление.
Немедленно сообщите своему врачу, если у вас есть какие-либо признаки очень высокого кровяного давления или преэклампсии, например:
- Сильная головная боль.
- Расплывчатое зрение.
- Боль в верхней части живота.
- Быстрое увеличение веса — более 1 кг (2 фунта) в неделю или 3 кг (6 фунтов) в месяц.
Как диагностировать высокое кровяное давление?
Высокое кровяное давление обычно обнаруживается во время дородового визита. Это одна из причин, по которой так важно посещать все дородовые осмотры.
При каждом дородовом посещении ваш врач, медсестра или акушерка:
- проверяют ваше кровяное давление. Внезапное повышение артериального давления часто является первым признаком проблемы.
- Проверьте свою мочу на белок. Слишком много белка в моче — признак поражения почек, вызванного преэклампсией.
- Проверьте свой вес. Быстрое увеличение веса может быть признаком преэклампсии.
Если у вас высокое кровяное давление во время беременности, вам нужно будет регулярно сдавать анализы для проверки здоровья вашего ребенка. К ним могут относиться:
- Электронный мониторинг сердца плода. Это регистрирует частоту сердечных сокращений вашего ребенка.
- УЗИ плода. Этот тест проводится для проверки состояния вашего ребенка, плаценты и количества околоплодных вод.
- Допплерография. Это проверяет, насколько хорошо работает плацента.
Если ваш врач считает, что вы подвержены высокому риску преэклампсии, вам могут назначить другие анализы, в том числе:
- Анализы крови для проверки таких проблем, как повреждение почек.
- Тест на клиренс креатинина для проверки функции почек.
Как лечится?
Возможно, вам потребуется принять лекарство, если врач считает, что у вас слишком высокое кровяное давление. Лекарства, используемые для лечения высокого кровяного давления во время беременности, включают метилдопу и нифедипин.
Некоторые распространенные лекарства от артериального давления небезопасны во время беременности. Если вы принимаете лекарство от хронического высокого кровяного давления:
- Поговорите со своим врачом о безопасности вашего лекарства до того, как вы забеременеете или как только вы узнаете, что беременны.
- Убедитесь, что у вашего врача есть полный список всех лекарств, которые вы принимаете.
Если вы подвержены высокому риску преэклампсии, ваш врач может порекомендовать вам принимать низкие дозы аспирина и добавки кальция во время беременности.
Что вы можете сделать, чтобы позаботиться о себе?
Чтобы помочь контролировать артериальное давление и обеспечить здоровую беременность:
- Не курите. Это один из лучших способов помочь своему ребенку быть здоровым. Если вам нужна помощь, чтобы бросить курить, поговорите со своим врачом.
- Обязательно ходите на все дородовые осмотры, чтобы ваш врач или акушерка могли проверить ваше кровяное давление. Вы также можете проверить свое кровяное давление дома.
- Наберите здоровый вес.Ваш врач или акушерка могут помочь вам установить целевой вес для беременных.
- Если ваш врач говорит, что это нормально, регулярно выполняйте физические упражнения во время беременности. Прогулка или плавание несколько раз в неделю могут снизить кровяное давление. И это хорошо для вас и вашего ребенка.
- Постарайтесь снизить уровень стресса. Это может быть сложно, особенно если вы продолжаете работать, имеете маленьких детей или у вас напряженный график. Но постарайтесь найти время, чтобы расслабиться.
Лабораторные исследования, исследования изображений, процедуры
Neale DM, Cootauco AC, Burrow G.Заболевания щитовидной железы при беременности. Клин Перинатол . 2007 декабрь 34 (4): 543-57, v-vi. [Медлайн].
Roti E, Uberti Ed. Послеродовой тиреоидит — обновленная клиническая информация. Eur J Эндокринол . 2002 Mar.146 (3): 275-9. [Медлайн].
[Рекомендации] Стагнаро-Грин А., Абалович М., Александр Э., Азизи Ф., Местман Дж., Негр Р. и др. Рекомендации Американской тироидной ассоциации по диагностике и лечению заболеваний щитовидной железы во время беременности и в послеродовом периоде. Щитовидная железа . 2011 21 октября (10): 1081-125. [Медлайн].
MCGIVEN AR, ADAMS DD, PURVES HD. СРАВНЕНИЕ ТЕПЛОВОЙ СТАБИЛЬНОСТИ ДЛИННОГО ДЕЙСТВИЯ СТИМУЛЯТОРА ЩИТОВИДНОЙ ЖЕЛЕЗЫ И ГОРМОНА, СТИМУЛИРУЮЩЕГО Щитовидную железу человека. Дж Эндокринол . 1965, апрель, 32: 29-33. [Медлайн].
ADAMS DD, KENNEDY TH, PURVES HD, SIRET NE. Неспособность антисыворотки к ТТГ нейтрализовать стимулятор щитовидной железы длительного действия. Эндокринология . 1962 июнь 70: 801-5. [Медлайн].
АДАМС ДД. Наличие аномального тиреотоксического гормона в сыворотке некоторых тиреотоксичных пациентов. Дж. Клин Эндокринол Метаб . 1958 июл.18 (7): 699-712. [Медлайн].
Адамс ДД. Патогенез тиреотоксикоза с открытием LATS. N Z Med J . 1975 8 января. 81 (531): 15-7. [Медлайн].
Gerstein HC. Насколько распространен послеродовой тиреоидит? Методический обзор литературы. Arch Intern Med . 1990 июл.150 (7): 1397-400. [Медлайн].
Luton D, Le Gac I, Vuillard E, Castanet M, Guibourdenche J, Noel M, et al. Ведение болезни Грейвса во время беременности: ключевая роль мониторинга щитовидной железы плода. Дж. Клин Эндокринол Метаб . 2005 ноябрь 90 (11): 6093-8. [Медлайн].
Abalovich M, Gutierrez S, Alcaraz G, Maccallini G, Garcia A, Levalle O. Явный и субклинический гипотиреоз, осложняющий беременность. Щитовидная железа . 2002, 12 января (1): 63-8. [Медлайн].
Леунг А.С., Миллар Л.К., Кунингс П.П., Монторо М., Местман Дж. Х. Перинатальный исход при гипотиреозной беременности. Акушерский гинеколь . 1993 г., 81 (3): 349-53. [Медлайн].
Аллан В.С., Хаддоу Дж.Э., Паломаки Г.Е., Уильямс Дж.Р., Митчелл М.Л., Хермос Р.Дж. и др. Материнская недостаточность щитовидной железы и осложнения беременности: значение для скрининга населения. J Средний экран . 2000 г.7 (3): 127-30. [Медлайн].
Уилсон К.Л., Кейси Б.М., Макинтайр Д.Д., Халворсон Л.М., Каннингем Ф.Г. Субклинические заболевания щитовидной железы и частота гипертонии у беременных. Акушерский гинеколь . 2012, февраль, 119 (2, часть 1): 315-20. [Медлайн].
Blumenthal NJ, Byth K, Eastman CJ. Распространенность дисфункции щитовидной железы и антител к щитовидной железе в частной акушерской практике в Сиднее. Aust N Z J Obstet Gynaecol . 2016 июн. 56 (3): 307-11.[Медлайн].
Стагнаро-Грин А. Обращение к пациенту с послеродовым тиреоидитом. Дж. Клин Эндокринол Метаб . 2012 Февраль 97 (2): 334-42. [Медлайн].
Friedrich N, Schwarz S, Thonack J, John U, Wallaschofski H, Völzke H. Связь между паритетом и аутоиммунным тиреоидитом в общей женской популяции. Аутоиммунитет . 2008 г., 41 (2): 174-80. [Медлайн].
[Рекомендации] Росс Д.С., Берч Х.Б., Купер Д.С., Гринли М.С., Лаурберг П., Майя А.Л. и др.Рекомендации Американской тироидной ассоциации по диагностике и лечению гипертиреоза и других причин тиреотоксикоза, 2016 г. Щитовидная железа . 2016 12 августа [Medline].
Brent GA. Функция щитовидной железы матери: интерпретация тестов функции щитовидной железы во время беременности. Clin Obstet Gynecol . 1997 Март 40 (1): 3-15. [Медлайн].
Медичи М., Кореваар Т.И., Виссер В.Е., Виссер Т.Дж., Петерс Р.П. Функция щитовидной железы при беременности: что в норме ?. Clin Chem . 2015 май. 61 (5): 704-13. [Медлайн].
[Рекомендации] Де Гроот Л., Абалович М., Александр Е.К., Амино Н., Барбур Л., Кобин Р.Х. и др. Управление дисфункцией щитовидной железы во время беременности и в послеродовом периоде: руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб . 2012 августа 97 (8): 2543-65. [Медлайн].
Furnica RM, Lazarus JH, Gruson D, Daumerie C. Обновленная информация о новом противоречии в эндокринологии: изолированная материнская гипотироксинемия. Дж Эндокринол Инвест . 2015 Февраль 38 (2): 117-23. [Медлайн].
Габершчек С., Осольник Дж., Залетель К., Пирнат Е., Хойкер С. Выгодная роль спектральной допплеровской сонографии в оценке дисфункции щитовидной железы в послеродовой период. J Ультразвук Med . 2016 июл.35 (7): 1429-36. [Медлайн].
Джанетти Э., Руссо Л., Орланди Ф., Чиовато Л., Джусти М., Бенвенга С. и др. Исход беременности у женщин, получавших метимазол или пропилтиоурацил во время беременности. Дж Эндокринол Инвест . 2015 Сентябрь 38 (9): 977-85. [Медлайн].
Лаурберг П., Андерсен С.Л. Использование антитиреоидных препаратов при беременности и врожденных пороках: почему в некоторых исследованиях обнаруживается четкая связь, а в некоторых исследованиях нет данных. Щитовидная железа . 2015 25 ноября (11): 1185-90. [Медлайн].
Li X, Liu GY, Ma JL, Zhou L. Риск врожденных аномалий, связанных с антитиреоидным лечением во время беременности: метаанализ. Клиники (Сан-Паулу) .2015 июн. 70 (6): 453-9. [Медлайн].
Андерсен С.Л., Олсен Дж., Лаурберг П. Побочные эффекты антитиреоидных препаратов у населения и при беременности. Дж. Клин Эндокринол Метаб . 2016 Апрель 101 (4): 1606-14. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Предупреждения FDA MedWatch по безопасности для медицинских изделий для людей. Пропилтиоурацил (ПТУ). www.fda.gov. Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm164162.хм. Доступ: 3 июня 2009 г.
Negro R, Schwartz A, Gismondi R, Tinelli A, Mangieri T., Stagnaro-Green A. Универсальный скрининг по сравнению с выявлением случаев для выявления и лечения гормональной дисфункции щитовидной железы во время беременности. Дж. Клин Эндокринол Метаб . 2010 апр. 95 (4): 1699-707. [Медлайн].
Lazarus JH, Bestwick JP, Channon S, Paradice R, Maina A, Rees R и др. Антенатальный скрининг щитовидной железы и когнитивные функции у детей. N Engl J Med . 2012 9 февраля. 366 (6): 493-501. [Медлайн].
[Рекомендации] Американский колледж акушеров и гинекологов. Практический бюллетень № 148: Заболевания щитовидной железы при беременности. Акушерский гинеколь . 2015 Апрель 125 (4): 996-1005. [Медлайн].
Кумру П., Эрдогду Э., Арисой Р., Демирчи О., Озкорал А., Ардик С. и др. Влияние дисфункции щитовидной железы и аутоиммунитета на исходы беременности в популяции с низким риском. Arch Gynecol Obstet .2015 май. 291 (5): 1047-54. [Медлайн].
Озтас Э., Эркенекли К., Озлер С., Актас А, Бююккагныджи У, Уйгур Д. и др. Уровни интерлейкина-6 в первом триместре помогают прогнозировать неблагоприятные исходы беременности как у пациенток с положительным, так и с отрицательным результатом на аутоантитела. J Obstet Gynaecol Res . 2015 ноябрь 41 (11): 1700-7. [Медлайн].
Секретариат ВОЗ, Андерссон М., де Бенуа Б., Деланж Ф., Зупан Дж. Профилактика и контроль йодной недостаточности у беременных и кормящих женщин и у детей младше 2 лет: выводы и рекомендации технической консультации. Nutr общественного здравоохранения . 2007 г. 10 (12A): 1606-11. [Медлайн].
Институт медицины, пищевых продуктов и питания. Йод. Нормы потребления витамина А, витамина К, мышьяка, бора, хрома, меди, йода, железа, марганца, молибдена, никеля, кремния, ванадия и цинка . www.nap.edu: Национальная академия прессы; 2001. [Полный текст].
Caldwell KL, Pan Y, Mortensen ME, Makhmudov A, Merrill L, Moye J. Йодный статус беременных женщин в Национальном детском исследовании и в U.S. женщины (15-44 года), Национальное обследование здоровья и питания, 2005-2010 гг. Щитовидная железа . 2013 23 августа (8): 927-37. [Медлайн].
Йошихара А., Но Дж. Ю., Ватанабе Н., Мукаса К., Охе Х., Судзуки М. и др. Замена йодида калия на метимазол в качестве лечения болезни Грейвса в течение первого триместра может снизить частоту врожденных аномалий: ретроспективное исследование, проведенное в одном медицинском учреждении в Японии. Щитовидная железа . 2015 Октябрь.25 (10): 1155-61. [Медлайн].
Литий
при беременности и после родов: обзор | Международный журнал биполярных расстройств
Ang MS, Thorp JA, Parisi VM. Материнская литиевая терапия и многоводие. Obstet Gynecol. 1990. 76 (3 Pt 2): 517–9.
CAS
PubMed
PubMed Central
Google Scholar
Арнон Р.Г., Марин-Гарсия Дж., Пиден Дж. Регургитация трехстворчатого клапана и токсичность карбоната лития у новорожденного.Am J Dis Child. 1981; 135 (10): 941–3.
CAS
PubMed
PubMed Central
Google Scholar
Остин МП. Послеродовой аффективный психоз: можно ли применять литиевую профилактику? Br J Psychiatry. 1992; 161: 692–4.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Остин М.П., Хигет Н., Экспертная рабочая группа. Психиатрическая помощь в перинатальном периоде: Руководство по клинической практике Австралии.Мельбурн: Центр перинатального совершенства; 2017.
Google Scholar
Баркер DJP. Фетальное и младенческое происхождение болезней взрослых. Бр Мед Дж. 1990; 301 (6761): 1111.
CAS
Статья
Google Scholar
Бергинк В., Кушнер С.А. Литий при беременности. Am J Psychiatry. 2014. 171 (7): 712–5.
PubMed
Статья
PubMed Central
Google Scholar
Bergink V, Bouvy PF, Vervoort JS, Koorengevel KM, Steegers EA, Kushner SA.Профилактика послеродовых психозов и мании у женщин группы высокого риска. Am J Psychiatry. 2012. 169 (6): 609–15.
PubMed
Статья
PubMed Central
Google Scholar
Bergink V, Rasgon N, Wisner KL. Послеродовой психоз: безумие, мания и меланхолия в материнстве. Am J Psychiatry. 2016. 173 (12): 1179–88.
PubMed
Статья
PubMed Central
Google Scholar
Bilszta JL, Meyer D, Buist AE.Биполярное аффективное расстройство в послеродовом периоде: изучение роли сна. Биполярное расстройство. 2010. 12 (5): 568–78.
PubMed
Статья
PubMed Central
Google Scholar
Блейк Л.Д., Лукас Д.Н., Азиз К., Кастелло-Кортес А., Робинсон П.Н. Литиевая токсичность и роженица: клинический случай и обзор литературы. Int J Obstet Anesth. 2008. 17 (2): 164–9.
CAS
PubMed
Статья
Google Scholar
Broeks SC, Thisted Horsdal H, Glejsted Ingstrup K, Gasse C.Модели использования психофармакологических препаратов беременными женщинами с биполярным расстройством — общенациональное исследование на основе регистров. J влияет на Disord. 2017; 210: 158–65.
CAS
PubMed
Статья
Google Scholar
Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Андерсен М., Килер Х. Риски неблагоприятных исходов беременности и родов у женщин, получавших или не получавших стабилизаторы настроения от биполярного расстройства: популяционное когортное исследование.Br Med J. 2012; 345: e7085.
Артикул
CAS
Google Scholar
Bogen DL, Sit D, Genovese A, Wisner KL. Три случая воздействия лития и исключительно грудное вскармливание. Arch Womens Ment Health. 2012; 15 (1): 69–72.
PubMed
PubMed Central
Статья
Google Scholar
Бойл Б., Гарне Э., Лоан М., Аддор М.С., Арриола Л., Каверо-Карбонелл С. и др. Изменяющаяся эпидемиология аномалии Эбштейна и ее связь с состоянием психического здоровья матери: исследование на основе европейских регистров.Кардиол Янг. 2017; 27 (4): 677–85.
PubMed
Статья
PubMed Central
Google Scholar
Коэн Л.С., Зихель Д.А., Робертсон Л.М., Хекшер Э., Розенбаум Дж.Ф. Послеродовая профилактика для женщин с биполярным расстройством. Am J Psychiatry. 1995. 152 (11): 1641–5.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Конноли Г., Менахем С. Возможная связь между желтухой новорожденных и длительным приемом лития матерью.Med J Aust. 1990. 152 (5): 272–3.
CAS
PubMed
PubMed Central
Google Scholar
Корада М., Никвист Д., Орсениго Ф., Каприни А., Джампьетро С., Такето М.М. и др. Путь Wnt / beta-catenin модулирует ремоделирование и спецификацию сосудов за счет активации передачи сигналов Dll4 / Notch. Dev Cell. 2010. 18 (6): 938–49.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Correa-Villasenor A, Ferencz C, Neill CA, Wilson PD, Boughman JA, The Baltimore-Washington Infant Study Group.Порок развития трехстворчатого клапана Эбштейна: генетические факторы и факторы окружающей среды. Тератология. 1994. 50 (2): 137–47.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Дэвисон Дж. Почечная гемодинамика и объемный гомеостаз при беременности. Scand J Clin Lab Invest Suppl. 1984. 169: 15–27.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Deiana V, Chillotti C, Manchia M, Carta P, Bocchetta A, Ardau R, et al.Продолжение против отмены лития во время беременности: ретроспективная серия случаев. J Clin Psychopharmacol. 2014; 34 (3): 407–10.
PubMed
Статья
Google Scholar
Deligiannidis KM, Byatt N, Freeman MP. Фармакотерапия расстройств настроения во время беременности: обзор фармакокинетических изменений и клинические рекомендации по мониторингу терапевтических препаратов. J Clin Psychopharmacol. 2014; 34 (2): 244–55.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Ди Флорио А., Сорок Л., Гордон-Смит К., Херон Дж., Джонс Л., Крэддок Н. и др.Перинатальные эпизоды всего спектра расстройств настроения. JAMA Psychiatry. 2013; 70 (2): 168–75.
PubMed
Статья
Google Scholar
Ди Флорио А., Гордон-Смит К., Сорок Л, Косорок М.Р., Фрейзер С., Перри А. и др. Стратификация риска рецидивов биполярного расстройства во время беременности и в послеродовом периоде. Br J Psychiatry. 2018; 213 (3): 542–7.
PubMed
Статья
Google Scholar
Diav-Citrin O, Shechtman S, Tahover E, Finkel-Pekarsky V, Arnon J, Kennedy D, et al.Исход беременности после воздействия лития в утробе матери: проспективное сравнительное обсервационное исследование. Am J Psychiatry. 2014. 171 (7): 785–94.
PubMed
Статья
Google Scholar
Flaherty B, Krenzelok EP. Неонатальная токсичность лития в результате материнской токсичности. Vet Hum Toxicol. 1997. 39 (2): 92–3.
CAS
PubMed
Google Scholar
Форсберг Л., Адлер М., Рёмер Эк И., Юнгдаль М., Навер Л., Густафссон Л.Л. и др.Расстройства настроения матери и воздействие лития в утробе матери не были связаны с плохим когнитивным развитием в детстве. Acta Paediatr. 2018; 107 (8): 1379–88.
CAS
PubMed
Статья
Google Scholar
Frassetto F, Tourneur Martel F, Barjhoux CE, Villier C, Bot BL, Vincent F. Зоб у новорожденного, подвергшегося воздействию лития в утробе матери. Энн Фармакотер. 2002. 36 (11): 1745–8.
PubMed
Статья
Google Scholar
Фрейн Дж., Нгуен Т., Мок Т., Лийра Х.Воздействие лития во время беременности: исходы для женщин, обратившихся в специализированную женскую консультацию. J Psychosom Obstet Gynaecol. 2018; 39 (3): 211–9.
PubMed
Статья
Google Scholar
Freeman MP, Smith KW, Freeman SA, McElroy SL, Kmetz GE, Wright R, et al. Влияние репродуктивных событий на течение биполярного расстройства у женщин. J Clin Psychiatry. 2002. 63 (4): 284–7.
PubMed
Статья
Google Scholar
Фрю JR.Психофармакология биполярного расстройства I в период лактации: клинический случай использования лития и арипипразола у кормящей матери. Arch Womens Ment Health. 2015. 18 (1): 135–6.
PubMed
Статья
PubMed Central
Google Scholar
Галбалли М., Снеллен М., Уокер С., Пермезель М. Управление антипсихотическими препаратами и препаратами, стабилизирующими настроение во время беременности: рекомендации по дородовой помощи. Aust N Z J Psychiatry. 2010. 44 (2): 99–108.
PubMed
Статья
PubMed Central
Google Scholar
Галбалли М., Бергинк В., Вигод С., Буист А., Бойс П., Чандра П. и др. Грудь всегда лучше? Грудное вскармливание и литий. Ланцетная психиатрия. 2018; 5 (7): 534–6.
PubMed
Статья
PubMed Central
Google Scholar
Geddes JR, Miklowitz DJ. Лечение биполярного расстройства. Ланцет. 2013. 381 (9878): 1672–82.
CAS
PubMed
Статья
Google Scholar
Гранджин Э.М., Обри Дж. М.. Литий: обновленные человеческие знания с использованием научно-обоснованного подхода. Часть II: клиническая фармакология и терапевтический мониторинг. Препараты ЦНС. 2009. 23 (4): 331–49.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Гроф П., Роббинс В., Алда М., Бергхёфер А., Войтеховски М., Нильссон А. и др.Защитный эффект беременности у женщин с литий-зависимым биполярным расстройством. J влияет на Disord. 2000. 61 (1–2): 31–9.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Handler J. Литий и гипотензивные препараты: потенциально опасное взаимодействие. J Clin Hypertens. 2009. 11 (12): 738–42.
CAS
Статья
Google Scholar
Harlow BL, Vitonis AF, Sparen P, Cnattingius S, Joffe H, Hultman CM.Частота госпитализаций по поводу послеродовых психотических и биполярных эпизодов у женщин с предшествующей беременностью или дородовой психиатрической госпитализацией или без таковой. Arch Gen Psychiatry. 2007. 64 (1): 42–8.
PubMed
Статья
PubMed Central
Google Scholar
Horton S, Tuerk A, Cook D, Cook J, Dhurjati P. Максимальная рекомендуемая доза лития для беременных на основе модели PBPK для абсорбции лития. Adv Bioinformatics.2012; 2012: 352729.
PubMed
PubMed Central
Статья
CAS
Google Scholar
Хоссейни С.Х., Мусави С.А., Рашиди Х. Врожденная диафрагмальная грыжа после применения карбоната лития; литий — тератоген? Иран Дж. Педиатр. 2010. 20 (1): 127–30.
PubMed
PubMed Central
Google Scholar
Huybrechts KF, Hernandez-Diaz S, Patorno E, Desai RJ, Mogun H, Dejene SZ, et al.Применение нейролептиков при беременности и риск врожденных пороков развития. JAMA Psychiatry. 2016; 73 (9): 938–46.
PubMed
PubMed Central
Статья
Google Scholar
Ябленский А.В., Морган В., Зубрик С.Р., Бауэр С., Еллачич Л.А. Беременность, роды и неонатальные осложнения в популяции женщин с шизофренией и серьезными аффективными расстройствами. Am J Psychiatry. 2005. 162 (1): 79–91.
PubMed
Статья
PubMed Central
Google Scholar
Джейкобсон С.Дж., Джонс К., Джонсон К., Сеолин Л., Каур П., Сан Д. и др.Проспективное многоцентровое исследование исходов беременности после воздействия лития в 1 триместре. Ланцет. 1992. 339 (8792): 530–3.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Jope RS. Литий и GSK-3: один ингибитор, два ингибирующих действия, несколько результатов. Trends Pharmacol Sci. 2003. 24 (9): 441–3.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Каллен Б., Тандберг А.Литий и беременность. Когортное исследование маниакально-депрессивных женщин. Acta Psychiatr Scand. 1983; 68 (2): 134–9.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Козма С. Неонатальная токсичность и временные нарушения развития нервной системы после пренатального воздействия лития: другой клинический отчет и обзор литературы. Am J Med Genet A. 2005; 132A (4): 441–4.
PubMed
Статья
PubMed Central
Google Scholar
Krause S, Ebbesen F, Lange AP.Многоводие при лечении литием матери. Obstet Gynecol. 1990. 75 (3 Pt 2): 504–6.
CAS
PubMed
PubMed Central
Google Scholar
Larsen ER, Damkier P, Pedersen LH, Fenger-Gron J, Mikkelsen RL, Nielsen RE, et al. Использование психотропных препаратов во время беременности и кормления грудью. Acta Psychiatr Scand Suppl. 2015; 445: 1–28.
Артикул
CAS
Google Scholar
Lisi A, Botto LD, Robert-Gnansia E, Castilla EE, Bakker MK, Bianca S, et al.Эпиднадзор за побочными эффектами лекарств на плод (SAFE-Med): данные международного информационного центра по надзору и исследованиям врожденных дефектов. Reprod Toxicol. 2010. 29 (4): 433–42.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Лонг Вашингтон, Уиллис П.В. Материнский литий и неонатальная аномалия Эбштейна: оценка с помощью поперечной эхокардиографии. Am J Perinatol. 1984; 1 (2): 182–4.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Lupo PJ, Langlois PH, Mitchell LE.Эпидемиология аномалии Эбштейна: распространенность и закономерности в Техасе, 1999–2005 гг. Am J Med Genet A. 2011; 155A (5): 1007–14.
PubMed
Статья
Google Scholar
McCrea RL, Nazareth I, Evans SJ, Osborn DP, Pinfold V, Cowen PJ, et al. Назначение лития во время беременности: исследование базы данных первичной медико-санитарной помощи Великобритании. PLoS ONE. 2015; 10 (3): e0121024.
PubMed
PubMed Central
Статья
CAS
Google Scholar
McKnight RF, Adida M, Budge K, Stockton S, Goodwin GM, Geddes JR.Профиль токсичности лития: систематический обзор и метаанализ. Ланцет. 2012. 379 (9817): 721–8.
CAS
PubMed
Статья
Google Scholar
Merikangas KR, Jin R, He JP, Kessler RC, Lee S, Sampson NA и др. Распространенность и корреляты расстройства биполярного спектра в инициативе всемирного исследования психического здоровья. Arch Gen Psychiatry. 2011; 68 (3): 241–51.
PubMed
PubMed Central
Статья
Google Scholar
Moretti ME, Koren G, Verjee Z, Ito S.Мониторинг содержания лития в грудном молоке: индивидуальный подход для кормящих матерей. Ther Drug Monit. 2003. 25 (3): 364–6.
CAS
PubMed
Статья
Google Scholar
Morrell P, Sutherland GR, Buamah PK, Oo M, Bain HH. Литиевая токсичность у новорожденного. Arch Dis Child. 1983. 58 (7): 539–41.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Munk-Olsen T, Laursen TM, Pedersen CB, Mors O, Mortensen PB.Новые родители и психические расстройства: исследование регистров населения. ДЖАМА. 2006. 296 (21): 2582–9.
CAS
PubMed
Статья
Google Scholar
Мунк-Олсен Т., Лю Х, Викторин А., Браун Х. К., Ди Флорио А., Д’Онофрио Б.М. и др. Исходы для матери и ребенка, связанные с использованием лития во время беременности. Международное сотрудничество, объединяющее данные 6 когортных исследований с использованием метаанализа, охватывающих 727 беременностей, подвергшихся воздействию лития, и 21 397 эталонных беременностей с биполярным или большим депрессивным расстройством.Ланцетная психиатрия. 2018; 5 (8): 644–52.
PubMed
Статья
Google Scholar
Нарс П.В., Жирар Дж. Потребление карбоната лития во время беременности, приводящее к большому зобу у недоношенного ребенка. Am J Dis Child. 1977; 131 (8): 924–5.
CAS
PubMed
Google Scholar
Национальный центр сотрудничества в области психики H. 2014.
Newport DJ, Viguera AC, Beach AJ, Ritchie JC, Cohen LS, Stowe ZN.Литиевые прохождения через плаценту и акушерские исходы: значение для клинического ведения на поздних сроках беременности. Am J Psychiatry. 2005. 162 (11): 2162–70.
PubMed
Статья
Google Scholar
Нора Дж. Дж., Нора А. Х., Тэйвз У. Письмо: литий, аномалия Эбштейна и другие врожденные пороки сердца. Ланцет. 1974; 2 (7880): 594–5.
CAS
PubMed
Статья
Google Scholar
Оруч Р., Элдерби М.А., Хаттаб HA, Pryme IF, Lund A.Литий: обзор фармакологии, клинического применения и токсичности. Eur J Pharmacol. 2014; 740: 464–73.
CAS
PubMed
Статья
Google Scholar
Пакьяротти И., Леон-Кабальеро Дж., Мурру А., Вердолини Н., Фурио М.А., Панчери С. и др. Стабилизаторы настроения и нейролептики во время грудного вскармливания: основное внимание уделяется биполярному расстройству. Eur Neuropsychopharmacol. 2016; 26 (10): 1562–78.
CAS
PubMed
Статья
Google Scholar
Париенте Дж., Лейбсон Т., Карлс А., Адамс-Уэббер Т., Ито С., Корен Г.Изменения фармакокинетики, связанные с беременностью: систематический обзор. PLoS Med. 2016; 13 (11): e1002160.
PubMed
PubMed Central
Статья
CAS
Google Scholar
Park JM, Sridaromont S, Ledbetter EO, Terry WM. Аномалия трикуспидального клапана Эбштейна, связанная с пренатальным воздействием карбоната лития. Am J Dis Child. 1980. 134 (7): 703–4.
CAS
PubMed
Google Scholar
Park Y, Эрнандес-Диас С., Бейтман Б.Т., Коэн Дж.М., Десаи Р.Дж., Паторно Э. и др.Продолжение приема атипичных антипсихотических препаратов на ранних сроках беременности и риск гестационного диабета. Am J Psychiatry. 2018; 175 (6): 564–74.
PubMed
Статья
Google Scholar
Patorno E, Huybrechts KF, Bateman BT, Cohen JM, Desai RJ, Mogun H, et al. Использование лития во время беременности и риск сердечных пороков. N Engl J Med. 2017; 376 (23): 2245–54.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Петерсен I, МакКри Р.Л., Сэммон С.Дж., Осборн Д.П., Эванс С.Дж., Коуэн П.Дж. и др.Риски и преимущества психотропных препаратов при беременности: когортные исследования на основе электронных медицинских карт Великобритании. Оценка медицинских технологий. 2016; 20 (23): 1–176.
PubMed
PubMed Central
Статья
Google Scholar
Pinelli JM, Symington AJ, Cunningham KA, Paes BA. Отчет о клиническом случае и обзор перинатальных последствий использования лития матерями. Am J Obstet Gynecol. 2002. 187 (1): 245–9.
PubMed
Статья
Google Scholar
Poels EMP, Schrijver L, Kamperman AM, Hillegers MHJ, Hoogendijk WJG, Kushner SA, et al.Долгосрочные последствия для развития нервной системы внутриутробного воздействия лития и нейролептиков: систематический обзор и метаанализ. Eur Детская подростковая психиатрия. 2018; 27 (9): 1209–30.
PubMed
PubMed Central
Статья
Google Scholar
Рейс М., Каллен Б. Материнское использование нейролептиков на ранних сроках беременности и исходов родов. J Clin Psychopharm. 2008. 28 (3): 279–88.
CAS
Статья
Google Scholar
Салим М., Шарма В., Андерсон К.К.Рецидив биполярного расстройства во время беременности: систематический обзор. Arch Womens Ment Health. 2018; 21 (4): 475–9.
PubMed
Статья
PubMed Central
Google Scholar
Schlotz W, Phillips DI. Фетальное происхождение психического здоровья: доказательства и механизмы. Иммунное поведение мозга. 2009. 23 (7): 905–16.
PubMed
Статья
PubMed Central
Google Scholar
Скоу М.Что случилось потом с литиевыми младенцами — последующее наблюдение за детьми, рожденными без пороков развития. Acta Psychiatr Scand. 1976; 54 (3): 193–7.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Скоу М., Амдисен А. Литий и беременность. 3. Проглатывание лития детьми, вскармливаемыми грудью женщинами, получающими лечение литием. Бр Мед Дж. 1973; 2 (5859): 138.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Schou M, Goldfield MD, Weinstein MR, Villeneuve A.Литий и беременность. I. Отчет из журнала литиевых младенцев. Br Med J. 1973; 2 (5859): 135–6.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Шарма В., Шарма С. Ведение биполярного расстройства в период родов: что рекомендуют последние рекомендации? Эксперт Rev Neurother. 2017; 17 (4): 335–44.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Сильверман Дж. А., Винтерс Р. У., Странде К.Карбонат лития при беременности: очевидное отсутствие влияния на плод. Отчет о болезни. Am J Obstet Gynecol. 1971: 109 (6): 934–6.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Singh LK, Nizamie SH, Akhtar S, Praharaj SK. Улучшение переносимости лития при ежедневном приеме. Am J Ther. 2011; 18 (4): 288–91.
PubMed
Статья
PubMed Central
Google Scholar
Зипек А.Литий и аномалия Эбштейна. Cor Vasa. 1989. 31 (2): 149–56.
CAS
PubMed
PubMed Central
Google Scholar
Стотерс Дж. К., Уилсон Д. В., Ройстон Н. Токсичность лития у новорожденных. Br Med J. 1973; 3 (5873): 233–4.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Sykes PA, Quarrie J, Alexander FW. Карбонат лития и грудное вскармливание.Бр Мед Дж. 1976; 2 (6047): 1299.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Trimbos-instituut. Multidisciplinaire richtlijn bipolaire stoornissen. Де Тийдструм. 2015.
Тройер В.А., Перейра Г.Р., Ланнон Р.А., Белик Дж., Йодер М.К. Связь воздействия лития на мать и преждевременные роды. J Perinatol. 1993. 13 (2): 123–7.
CAS
PubMed
PubMed Central
Google Scholar
ван дер Люгт Н.М., ван де Маат Дж.С., ван Камп И.Л., Кнопперт-ван дер Кляйн ЕАМ, Ховенс ДжГФМ, Вальтер Ф.Дж.Результаты плода, новорожденного и развития беременностей, подвергшихся воздействию лития. Early Hum Dev. 2012. 88 (6): 375–8.
PubMed
Статья
CAS
PubMed Central
Google Scholar
Viguera AC, Whitfield T, Baldessarini RJ, Newport DJ, Stowe Z, Reminick A и др. Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование отмены стабилизатора настроения. Am J Psychiatry. 2007a; 164 (12): 1817–24 (викторина 923) .
PubMed
Статья
PubMed Central
Google Scholar
Viguera AC, Newport DJ, Ritchie J, Stowe Z, Whitfield T, Mogielnicki J, et al. Литий в грудном молоке и грудных младенцах: клинические последствия. Am J Psychiatry. 2007b; 164 (2): 342–5.
PubMed
Статья
PubMed Central
Google Scholar
Вайнштейн М.Р., Голдфилд М. Сердечно-сосудистые мальформации, вызванные использованием лития во время беременности.Am J Psychiatry. 1975. 132 (5): 529–31.
CAS
PubMed
Статья
PubMed Central
Google Scholar
Wesseloo R, Kamperman AM, Munk-Olsen T., Pop VJ, Kushner SA, Bergink V. Риск послеродового рецидива биполярного расстройства и послеродового психоза: систематический обзор и метаанализ. Am J Psychiatry. 2016. 173 (2): 117–27.
PubMed
Статья
PubMed Central
Google Scholar
Wesseloo R, Liu X, Clark CT, Kushner SA, Munk-Olsen T., Bergink V.Риск послеродовых эпизодов у женщин с биполярным расстройством после приема ламотриджина или лития во время беременности: популяционное когортное исследование. J влияет на Disord. 2017a; 218: 394–7.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Wesseloo R, Wierdsma AI, van Kamp IL, Munk-Olsen T., Hoogendijk WJG, Kushner SA, et al. Стратегии дозирования лития во время беременности и в послеродовой период. Br J Psychiatry. 2017b; 211 (1): 31–6.
PubMed
PubMed Central
Статья
Google Scholar
Вестин А.А., Брекке М., Молден Э., Скогволл Э., Аадал М., Спигсет О. Изменения в утилизации лития во время беременности: ретроспективное обсервационное исследование данных пациентов из двух стандартных служб терапевтического мониторинга лекарственных средств в Норвегии. BMJ Open. 2017; 7 (3): e015738.
PubMed
PubMed Central
Статья
Google Scholar
Wilbanks GD, Bressler B, Peete CH Jr, Cherny WB, London WL.Токсическое действие карбоната лития на мать и новорожденного. ДЖАМА. 1970. 213 (5): 865–7.
CAS
PubMed
Статья
Google Scholar
Wilson N, Forfar JD, Godman MJ. Трепетание предсердий у новорожденных в результате проглатывания лития матерью. Arch Dis Child. 1983; 58 (7): 538–9.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Wisner KL, Hanusa BH, Peindl KS, Perel JM.Профилактика послеродовых эпизодов у женщин с биполярным расстройством. Биол Психиатрия. 2004. 56 (8): 592–6.
PubMed
Статья
Google Scholar
Woody JN, London WL, Wilbanks GD Jr. Токсичность лития у новорожденного. Педиатрия. 1971. 47 (1): 94–6.
CAS
PubMed
Google Scholar
Йонкерс К.А., Виснер К.Л., Стоу З., Лейбенлуфт Э., Коэн Л., Миллер Л. и др.Ведение биполярного расстройства во время беременности и в послеродовой период. Am J Psychiatry. 2004. 161 (4): 608–20.
PubMed
Статья
Google Scholar
Young W. Обзор воздействия лития на мозг и кровь. Трансплантация клеток. 2009. 18 (9): 951–75.
PubMed
Статья
Google Scholar
Zalzstein E, Koren G, Einarson T., Freedom RM. Исследование случай-контроль связи между воздействием лития в первом триместре беременности и аномалией Эбштейна.Am J Cardiol. 1990. 65 (11): 817–8.
CAS
PubMed
Статья
Google Scholar
Изменения зрения во время беременности — Американская академия офтальмологии
Авторы: Альберт Чунг и Ингрид У. Скотт, доктор медицины, магистр здравоохранения
Отредактировала Шарон Фекрат, доктор медицины
Эта статья опубликована в мае 2012 г. и может содержать устаревшие материалы.
Глазные проявления беременности можно разделить на три категории: физиологические изменения, специфические для беременности заболевания глаз и модификации ранее существовавших заболеваний глаз.Хотя диапазон возможных глазных изменений, связанных с беременностью, широк, многие из этих состояний проходят в послеродовом периоде. Лечение может включать наблюдение за доброкачественными находками, направление пациента к другому специалисту и проведение медикаментозного или хирургического лечения.
Хотя это и не исчерпывающий обзор, ниже приводится несколько примеров в каждой из трех категорий.
Физиологические изменения
Изменения роговицы. Физиологические изменения, которые влияют на роговицу и, скорее всего, связаны с задержкой воды, включают снижение чувствительности роговицы и увеличение толщины и кривизны роговицы.Эти изменения происходят на более поздних сроках беременности и могут вызывать временные изменения рефракции, что делает беременность противопоказанием для рефракционной хирургии глаза.
Кроме того, сообщалось о непереносимости контактных линз, поэтому рекомендуется отложить установку и назначение новых корректирующих или контактных линз до нескольких недель после родов.
Беременность может вызвать синдром сухого глаза из-за разрушения ацинарных клеток слезной железы. Кроме того, недавно разработанные веретена Крукенберга, не сопровождавшиеся другими данными о дисперсии пигмента, наблюдались на ранних сроках беременности; они обычно уменьшаются в третьем триместре и в послеродовом периоде.
вариаций ВГД. Беременность, особенно во второй половине, связана со снижением ВГД здоровых глаз. У пациентов с глазной гипертензией это снижение может быть еще больше. 1 Возможные механизмы этих изменений включают усиление оттока воды, снижение эписклерального венозного давления, снижение жесткости склеры и генерализованный ацидоз во время беременности. 2 Изменения ВГД обычно возвращаются к уровню до беременности через два месяца после родов.
Придаточные изменения. На придатки глаза может влиять хлоазма — гормонально обусловленное усиление пигментации вокруг глаз и щек, которое часто встречается во время беременности. Кроме того, доброкачественные паучьи ангиомы обычно развиваются на лице и верхней части тела. Оба эти изменения придатков часто проходят в послеродовом периоде.
Птоз, часто односторонний, может возникать во время или после беременности, скорее всего, в результате дефектов, которые развиваются в апоневрозе леватора из-за жидкостных, гормональных и связанных со стрессом изменений во время родов.
Глазные болезни, связанные с беременностью
Преэклампсия и эклампсия. Хотя видимые сосудистые изменения сетчатки встречаются у 40–100% пациентов с преэклампсией, визуальные симптомы отмечаются у 25–50%. Эти симптомы, которые имеют тенденцию ухудшаться с увеличением тяжести заболевания, включают нечеткость или снижение зрения, фотопсию, скотомы, диплопию, дефекты поля зрения и слепоту. 3,4 Наиболее частая находка в глазах — сужение или спазм артериол сетчатки с пониженным соотношением артерии и вены сетчатки, коррелирующим с тяжестью.Если сужение сильное, могут возникнуть изменения, связанные с гипертонической ретинопатией, включая диффузный отек сетчатки, кровоизлияния, экссудаты и ватные пятна. Возможные механизмы этих изменений включают гормональные изменения, повреждение эндотелия, гипоперфузионную ишемию / отек и сопутствующие системные заболевания сосудов. 5
Другие глазные аномалии, наблюдаемые при преэклампсии и эклампсии, включают кровоизлияния в сетчатку с белыми центрами, папиллофлебит, пятна Эльшнига, отек желтого пятна, поражения пигментного эпителия сетчатки (ППЭ), окклюзию артерии и вены сетчатки, неврит зрительного нерва, атрофию зрительного нерва и ишемию. 2
Экссудативная (или серозная) отслойка сетчатки встречается менее чем у 1 процента пациентов с преэклампсией и у 10 процентов пациентов с эклампсией, хотя у женщин с преэклампсией и эклампсией с HELLP-синдромом (гемолиз / повышенные ферменты печени / низкое количество тромбоцитов ) может быть примерно семь. вероятность развития отслоения сетчатки в разы выше, чем у тех, у кого нет синдрома 4 (рис. 1, 2).
Экссудативная отслойка сетчатки, как правило, двусторонняя, диагностируется в послеродовом периоде, чаще встречается у первородящих женщин и чаще встречается у женщин, перенесших кесарево сечение; он имеет тенденцию полностью исчезать в послеродовом периоде. 4 Данные флюоресцентной ангиографии подтверждают гипотезу о том, что отслоение сетчатки при преэклампсии / эклампсии является вторичным по отношению к ишемии хориоидеи, вызванной интенсивным спазмом артериол. RPE обычно рассасывает субретинальную жидкость в послеродовом периоде, и острота зрения обычно возвращается к уровню до отслоения в течение нескольких недель.
Корковая слепота, которой страдают до 15 процентов женщин с преэклампсией и эклампсией, часто предшествует или сопровождается головной болью, гиперрефлексией и парезом. Эта потеря зрения, если в остальном осмотр нормальный, часто восстанавливается в течение периода от четырех часов до восьми дней, хотя, как сообщается, двусторонние дефекты нижней скотомы и поля зрения сохраняются в течение нескольких месяцев после родов. 3 МРТ может показать очаговый отек затылочной доли, включая двусторонний отек латеральных коленчатых ядер, представленный гиперинтенсивными поражениями на Т2-взвешенных изображениях. 6 Обратимость этих поражений, наблюдаемых в теменно-затылочной области, была подтверждена при последующем обследовании. 6
Совокупность результатов (головные боли, судороги, корковая слепота и изменение психического статуса), связанных с преэклампсией / эклампсией и другими заболеваниями, называется синдромом обратимой задней лейкоэнцефалопатии.
Поскольку большинство нарушений зрения в послеродовом периоде имеют тенденцию к обратному развитию, общий прогноз для пациентов с преэклампсией благоприятный. Однако появление офтальмологических изменений или обнаружение глазного дна у беременной пациентки может предвещать начало судорог и должно быть обследовано акушером, чтобы исключить преэклампсию.
Центральная серозная хориоретинопатия. CSCR приводит к накоплению субретинальной жидкости, что приводит к ограниченной нейросенсорной отслойке сетчатки в желтом пятне на уровне RPE.Хотя CSCR в 10 раз чаще встречается у мужчин, у женщин он тесно связан с беременностью, особенно на поздних сроках беременности. У пациентов чаще всего наблюдается односторонняя метаморфопсия и умеренно сниженная острота зрения. Считается, что повышенные уровни эндогенного кортизола приводят к повышенной проницаемости гемато-ретинального барьера, хориокапилляров и РПЭ. Белый фиброзный субретинальный экссудат обнаруживается в 90 процентах случаев CSCR, связанных с беременностью, по сравнению с 20 процентами общих случаев. 7
Хотя CSCR обычно разрешается в течение нескольких месяцев после родов и острота зрения возвращается к норме, изменения в центральном поле зрения, метаморфопсия и изменения RPE могут сохраняться. Диагноз обычно ставится клинически, но оптическая когерентная томография показала ценность как для идентификации, так и для отслеживания пациентов с CSCR.
Окклюзионные сосудистые нарушения. Ретинопатия, подобная Пуртшеру, чаще всего вызванная обструкцией артериол вследствие комплемент-индуцированной агрегации лейкоцитов, была зарегистрирована в ближайшем послеродовом периоде.Это связано с преэклампсией, панкреатитом, эмболами околоплодными водами и гиперкоагуляцией. Представление часто включает тяжелую двустороннюю потерю зрения вскоре после родов, с широко распространенными ватными пятнами с внутриретинальным кровоизлиянием или без него.
Визуальный прогноз осторожный, но изменения сетчатки и симптомы могут исчезнуть спонтанно. Об окклюзиях ветвей и центральной артерии сетчатки, а также об окклюзиях вены сетчатки (хотя они встречаются реже) во время беременности сообщалось, предположительно, вторично по отношению к эмболам околоплодными водами или состоянию гиперкоагуляции.
Существующее ранее заболевание глаз
Диабетическая ретинопатия. Хотя исследования показали, что беременность является независимым фактором риска ухудшения диабетической ретинопатии (ДР), возникновение гестационного диабета при отсутствии ранее существовавшего диабета, по-видимому, не увеличивает риск ДР.
Другие факторы риска, которые могут ускорить ухудшение DR у беременных, включают сопутствующую гипертензию или преэклампсию, большую тяжесть и продолжительность диабета до беременности, плохой гликемический контроль перед беременностью, быструю нормализацию уровня глюкозы в крови во время беременности и изменения кровотока в сетчатке. .Стандартным лечением ДР является операция по лазерной фотокоагуляции. Хотя послеродовая регрессия ДР может происходить с неопределенной частотой и временем, женщины по-прежнему подвержены повышенному риску прогрессирования в течение одного года после родов.
Ухудшение отека желтого пятна (ME) может присутствовать как часть DR и усиливается при сосуществовании гипертонии, нефропатии и протеинурии. Это часто регрессирует в послеродовом периоде, но может сохраняться, что приводит к долговременной потере зрения. Клинически значимая ME обычно лечится с помощью фокальной лазерной фотокоагуляции.
Академия рекомендует женщинам с диабетом, которые планируют забеременеть, пройти обследование на расширенное глазное дно перед беременностью. Во время беременности осмотр глаз следует проводить в первом триместре с последующим врачебным осмотром в зависимости от степени обнаруженной ретинопатии. Пациентам с отсутствием ретинопатии или умеренной непролиферативной ДР следует повторно обследоваться каждые 3–12 месяцев. Пациенты, у которых обнаруживается тяжелая форма NPDR или хуже, должны проходить повторное обследование каждые один-три месяца. Пациентам с диагнозом гестационный диабет не требуется обследование на ретинопатию. 8
Увеит. При хроническом неинфекционном увеите беременность, по-видимому, дает положительный эффект, с меньшей частотой обострений. Возможно, это связано с гормональным и иммуномодулирующим действием.
Когда случаются обострения, они чаще всего происходят в течение первого триместра; также может наблюдаться возобновление активности в течение первых шести месяцев после родов.
Токсоплазмоз. Скрытый глазной токсоплазмоз может реактивировать во время беременности с незначительным риском для плода врожденного токсоплазмоза.Спирамицин рекомендован вместо пириметамина в качестве более безопасного, но столь же эффективного лечения беременных женщин.
___________________________
1 Куреши И.А. Arch Med Res. 1997; 28 (3): 397-400.
2 Omoti AE et al. Afr J Reprod Health. 2008; 12 (3): 185-196.
3 Schultz KL et al. Curr Opin Ophthalmol. 2005; 16 (5): 308-314.
4 Vigil-De Gracia P, Ortega-Paz L. Int J Gyn-aecol Obstet. 2011; 114 (3): 223-225.
5 Dinn RB et al. Obstet Gynecol Surv. 2003; 58 (2): 137-144.
6 Cunningham FG et al. Am J Obstet Gyne-col. 1995; 172 (4 Pt 1): 1291-1298.
7 Sunness JS et al. Arch Ophthalmol. 1993; 111 (3): 360-364.
8 Рекомендации по предпочтительной практике: диабетическая ретинопатия. Американская академия офтальмологии. 2008 г. Доступно на www.aao.org/ppp.
___________________________
г.Чунг — студент-медик, а Доктор Скотт — профессор офтальмологии и здравоохранения; оба находятся в Государственном медицинском колледже Пенсильвании в Херши, штат Пенсильвания.
