Миокардиопатии у детей: Кардиомиопатия у детей. Что такое Кардиомиопатия у детей?
Кардиомиопатия у детей. Что такое Кардиомиопатия у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кардиомиопатия у детей — это полиэтиологическое невоспалительное заболевание миокарда, которое проявляется структурными изменениями сердечной мышцы и нарушениями кровообращения. Патофизиологически различают гипертрофические, рестриктивные и дилатационные варианты болезни. Основные симптомы: одышка и синкопальные состояния, боль в сердце, отеки и другие признаки сердечной недостаточности. С диагностической целью применяются инструментальные методы (ЭКГ, ЭхоКГ, рентгенография грудной клетки), общеклинические и биохимические анализы. План терапии кардиомиопатий состоит из лечебно-охранительного режима, кардиотропных медикаментов и кардиохирургической коррекции.
МКБ-10
I42 Кардиомиопатия
- Причины
- Патогенез
- Классификация
- Симптомы кардиомиопатии у детей
- Дилатационная кардиомиопатия
- Гипертрофическая кардиомиопатия
- Рестриктивная кардиомиопатия
- Осложнения
- Диагностика
- Лечение кардиомиопатии у детей
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Кардиомиопатия (КМП) как проявление некоронарогенной патологии миокарда остается одной из наиболее сложных проблем в педиатрии и детской кардиологии. Частота встречаемости первичных форм составляет от 0,65 до 1,24 случаев на 100 тыс. детей. Такая неоднозначность эпидемиологических данных вызвана трудностями прижизненной и посмертной диагностики. Среди педиатрических пациентов, погибших от синдрома внезапной сердечной смерти, типичные для кардиомиопатий изменения в сердечной мышце находят у 20-40%.
Кардиомиопатия у детей
Причины
Большое значение в этиологической структуре имеют наследственные факторы, поскольку до 60% случаев гипертрофических кардиомиопатий обусловлены генетическими мутациями с аутосомно-доминантным типом наследования. В отдельную группу выделяют первичные детские кардиомиопатии, причины которых пока не установлены. Вторичные формы патологии у детей имеют полиэтиологический характер. Они развиваются под влиянием следующих факторов:
- Инфекции. Повреждения миокарда вызываются вирусными возбудителями (Коксаки, герпесвирусы, группа респираторных вирусов). Нередко проявления болезни манифестируют во время ОРВИ или пневмонии. Провоцирующими факторами могут стать бактериальные, грибковые и протозойные инвазии.
- Метаболические нарушения. Патологии часто формируются у детей с эндокринными расстройствами: микседемой, тиреотоксикозом, сахарным диабетом и ожирением. Реже причиной кардиомиопатий выступают болезни накопления (амилоидоз, мукополисахаридоз, гликогеноз).
- Дефицитные состояния. У детей частым этиологическим фактором является неадекватное поступление питательных веществ и витаминов, которое приводит к белково-энергетической недостаточности. Дефицит микроэлементов (калия, магния, кальция) усугубляет возникшие нарушения.
- Коллагенозы. Аутоиммунные процессы при системных поражениях соединительной ткани сопровождаются структурными перестройками миокарда и формированием КМП. Это наблюдается при дерматомиозите, склеродермии, системной красной волчанке.
- Нейромышечные заболевания. Кардиомиопатии — типичное проявление миастении, мышечных дистрофий Дюшенна, Беккера. Иногда миокардиальные патологии встречаются при атаксии Фридрейха, синдроме Нунана.
- Токсины. Повреждающим влиянием на сердечную мышцу обладают соли тяжелых металлов, антрациклиновые антибиотики, ионизирующая радиация. У подростков провоцирующим фактором может выступать ранняя алкоголизация и прием наркотических соединений.
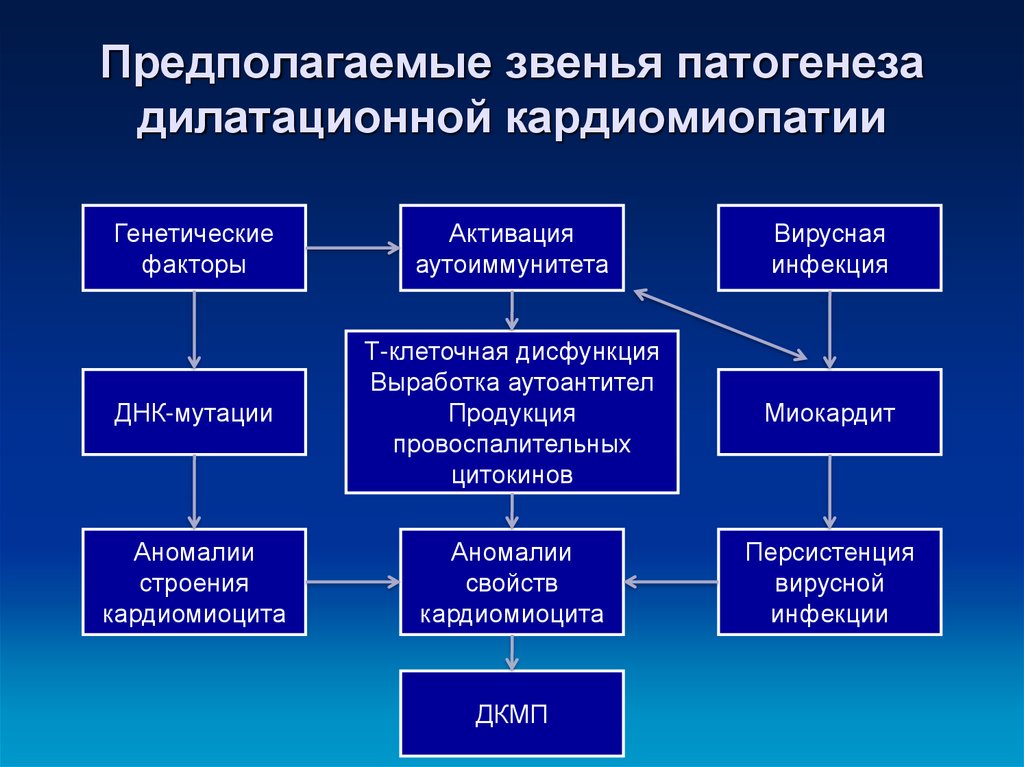
Патогенез
Кардиомиопатии являются некоронарогенными патологиями, их развитие не связано с нарушениями кровоснабжения миокарда. В формировании структурно-функциональных изменений мышечных волокон сердца играют роль нарушения иннервации тканей, расстройства образования и утилизации энергии в клетках. Снижение энергообразования сопровождается выбросом реактивных молекул, повреждением клеточных мембран и активацией свободнорадикального перекисного окисления.
В формировании структурно-функциональных изменений мышечных волокон сердца играют роль нарушения иннервации тканей, расстройства образования и утилизации энергии в клетках. Снижение энергообразования сопровождается выбросом реактивных молекул, повреждением клеточных мембран и активацией свободнорадикального перекисного окисления.
Развитие первичных форм кардиомиопатии в первую очередь связывают с расстройствами на молекулярном уровне, нарушениями экспрессии генов, которые кодируют структурные белки миокарда или регулируют его сократительную функцию. Независимо от патогенетических особенностей, при прогрессировании заболевания миокард не способен к адекватному сокращению и сердечному выбросу, в результате чего у детей формируется систолическая или диастолическая дисфункция.
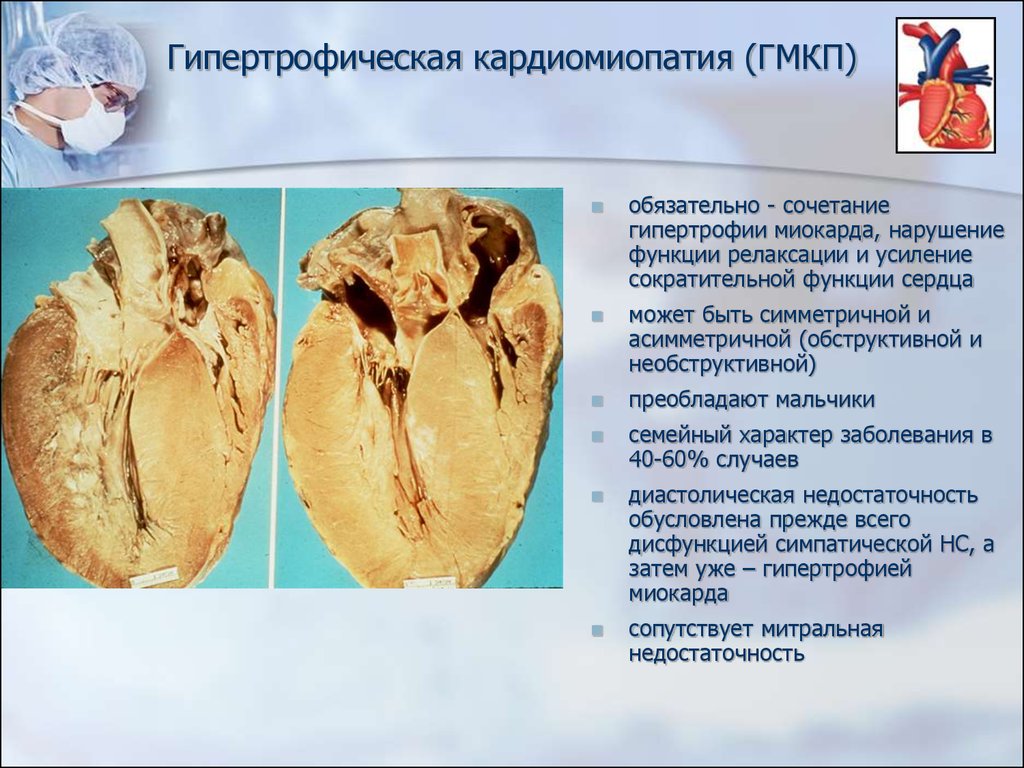
Патоморфологически для различных вариантов кардиомиопатий характерны специфические изменения. Гипертрофическая форма проявляется утолщением стенки левого желудочка, межжелудочковой перегородки, реже — правого желудочка с хаотическим расположением мускульных волокон. У страдающих дилатационной кардиомиопатией расширяются сердечные полости. При рестриктивной КМП поражаются эндокард и миокард, вследствие чего ограничивается подвижность стенок сердца.
У страдающих дилатационной кардиомиопатией расширяются сердечные полости. При рестриктивной КМП поражаются эндокард и миокард, вследствие чего ограничивается подвижность стенок сердца.
Классификация
К детской кардиологии используется деление кардиомиопатий по патофизиологическому принципу на 3 формы: гипертрофическую, рестриктивную и дилатационную, которые отличаются по клиническим критериям и инструментальным данным. По времени развития бывают врожденные и приобретенные формы болезни. В 1996 г. ВОЗ была принята расширенная классификация по этиологическому принципу, в которой выделены следующие кардиомиопатии:
- Идиопатические (неизвестного генеза) — включают вышеназванные 3 вида КМП, а также аритмогенную дисплазию правого желудочка.
- Специфические (возникающие при соматических заболеваниях) — инфекционные, метаболические, кардиомиопатии при системных болезнях соединительной ткани и нейромышечных патологиях.
- Неклассифицируемые повреждения миокарда — разнородная группа нозологических форм, которая включает фиброэластоз, идиопатический миокардит Фридлера.

Симптомы кардиомиопатии у детей
Дилатационная кардиомиопатия
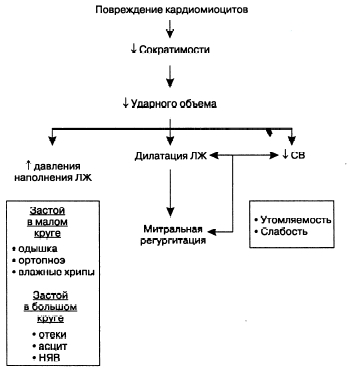
Заболевание характеризуется бессимптомным началом. Постепенно у ребенка нарастают признаки астенизации: повышенная утомляемость, беспричинная слабость, склонность к дурноте и обморокам при нагрузках или в жарких помещениях. Пациент может жаловаться на перебои в работе сердца, ощущение замирания или сильного сердцебиения. При дилатационном варианте кардиомиопатии дети отстают в физическом и психическом развитии, у школьников снижается успеваемость.
При усугублении гемодинамических нарушений возникают симптомы сердечной недостаточности (СН). У детей появляется одышка, синюшность кожи пальцев рук и ног, возможны отеки нижних конечностей, усиливающиеся к вечеру. При декомпенсированной форме наблюдается увеличение живота из-за гепатомегалии и асцита, влажные хрипы в легких, сильные боли в области сердца.
Гипертрофическая кардиомиопатия
При этой форме патологии выделяют 2 варианта течения: бессимптомное, когда диагноз случайно устанавливается в ходе инструментального обследования, и манифестное. Во втором случае ребенок испытывает регулярные болевые ощущения в сердце, приступы головокружения и слабости, нередко заканчивающиеся синкопальным состоянием. О нарушениях кровообращения свидетельствуют одышка, отеки на ногах, акроцианоз.
Во втором случае ребенок испытывает регулярные болевые ощущения в сердце, приступы головокружения и слабости, нередко заканчивающиеся синкопальным состоянием. О нарушениях кровообращения свидетельствуют одышка, отеки на ногах, акроцианоз.
Расстройства кровоснабжения органов ЖКТ сопровождаются диспепсическими симптомами, особенно у младенцев до года, что проявляется учащением стула до 10 раз в сутки. У детей любого возраста бывают поносы, боли в животе, рвота. При длительно недиагностированной болезни возможно появление запоров, которые вызваны ишемическим колитом.
Рестриктивная кардиомиопатия
Для этой формы заболевания характерна плохая переносимость физической активности, повышенная слабость и астенизация, которые проявляются с раннего возраста. Одышка беспокоит не только при активности, но и в покое. Отличительная особенность рестриктивной кардиомиопатии — отсутствие болей в сердце и обмороков, в отличие от других форм, для которых типичны синкопе.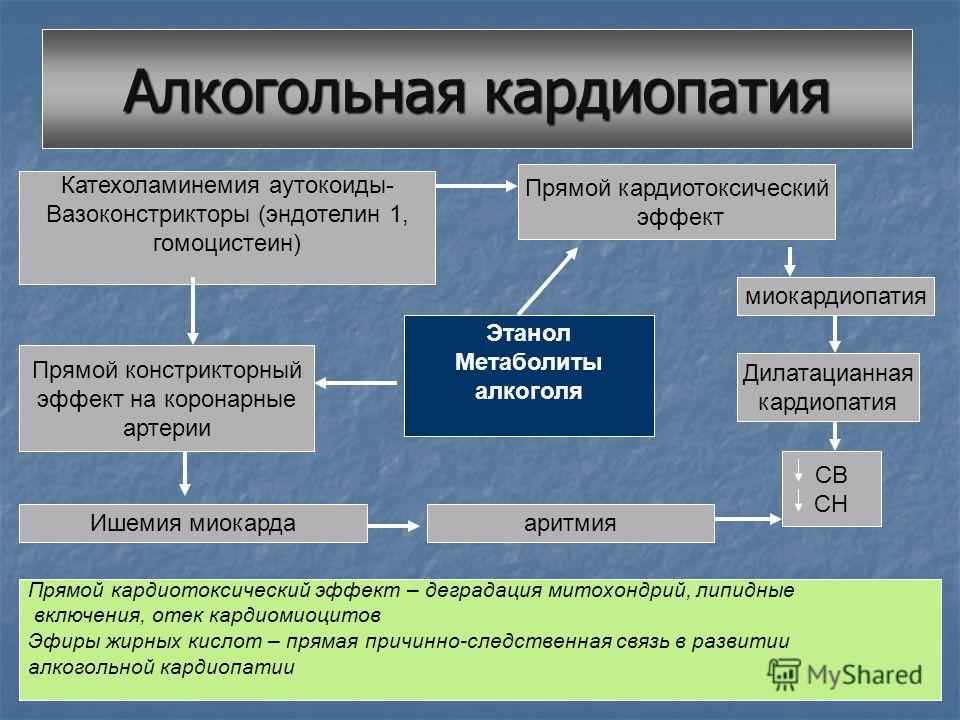 У детей рано определяются признаки право- и левожелудочковой недостаточности.
У детей рано определяются признаки право- и левожелудочковой недостаточности.
Осложнения
При любом виде кардиомиопатии у детей возникает тяжелая сердечная недостаточность, которая неуклонно прогрессирует без лечения. Гемодинамические расстройства ассоциированы с ишемией и поражением всех внутренних органов, нарушениями интеллектуального развития. Зачастую на фоне КМП формируются аритмии — пароксизмальная тахикардия, желудочковая экстрасистолия.
Кардиомиопатии относятся к жизнеугрожающим заболеваниям. Около 40% больных на протяжении 2 лет от момента подтверждения диагноза переживают декомпенсацию состояния, что требует от врачей неотложной хирургической коррекции патологии. При ранней антенатальной диагностике прерывают до 13% беременностей, если порок несовместим с жизнью. До 65% плодов с тяжелыми врожденными КМП погибают в перинатальном периоде.
Диагностика
Детский кардиолог получает ценную информацию при пальпации (изменение площади и силы верхушечного толчка), перкуссии (расширение границ сердечной тупости), аускультации (появление патологических шумов, акцентов тонов). По физикальным данным специалист не может поставить окончательный диагноз, поэтому назначается план комплексной диагностики, включающий:
По физикальным данным специалист не может поставить окончательный диагноз, поэтому назначается план комплексной диагностики, включающий:
- ЭКГ. На кардиограмме заметны признаки гипертрофии одного или обоих желудочков, проявления субэндокардиальной ишемии, патологические расширения или инверсии зубцов. Характерна полиморфность данных ЭКГ у детей, что зависит от формы кардиомиопатии, степени ее тяжести.
- УЗИ сердца. Ультразвуковая визуализация информативна для выявления утолщения стенки миокарда (при гипертрофической КМП), расширения камер сердца (при дилатационной форме), фиброза и ограничения подвижности (при рестриктивном варианте). ЭхоКГ используется для диагностики СН и степени нарушений гемодинамики.
- Рентгенография ОГК. Рентгенограмма в двух проекциях необходима для визуализации размеров и конфигурации сердца, определения застойных явлений в легких. По показания проводится вентрикулография — инвазивное рентгенологическое исследование для детального осмотра анатомии полостей сердца.

- Лабораторные анализы. В общеклиническом исследовании у детей могут быть признаки сгущения крови. В результатах биохимического анализа врач изучает протеинограмму, уровни основных электролитов, показатели печеночных проб (билирубин, АСТ и АЛТ, тимоловая проба) и количество азотсодержащих молекул.
- Миокардиальные маркеры. Для исключения острой кардиопатологии необходимо измерить уровни КФК-МВ, миоглобина и тропонина, кардиоспецифических фракций ЛДГ. При подозрении на активный воспалительный процесс рекомендована оценка острофазовых показателей.
Лечение кардиомиопатии у детей
Консервативная терапия
Для стабилизации состояния ребенка с кардиомиопатией прежде всего необходимы немедикаментозные методы. В диету добавляют продукты с высоким содержанием кальция и калия, исключают жирные блюда и концентрированные бульоны. При недостаточности кровообращения IIA и выше необходимо ограничить употребление жидкости для уменьшения отеков. Грудным детям рекомендуют лечебные смеси, чтобы устранить расстройства пищеварения.
Грудным детям рекомендуют лечебные смеси, чтобы устранить расстройства пищеварения.
Объем двигательной активности подбирают с учетом состояния. При ухудшении клинической картины следует соблюдать постельный или полупостельный режим. После исчезновения отеков и других проявлений сердечной недостаточности двигательную активность расширяют до общего или палатного режима. Для снижения физических нагрузок грудничков могут временно переводить на кормление сцеженным молоком с ложечки или зондовое питание.
Медикаментозная терапия при кардиомиопатиях направлена на поддержание нормальной гемодинамики, ликвидацию симптомов, улучшение качества жизни ребенка. Этиотропное лечение не разработано. При вторичных формах важную роль играет диагностика и терапия основного заболевания. В протоколах лечения кардиомиопатии у детей используются:
- при гипертрофической форме — бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ;
- при дилатационной КМП — блокаторы рецепторов ангиотензина II, антиаритмические препараты, антиагреганты;
- при рестриктивной кардиомиопатии — тиазидные диуретики, бета-адреноблокаторы, иногда назначаются сердечные гликозиды.
Хирургическое лечение
Кардиохирургические операции показаны при тяжелой степени сердечной недостаточности, выраженном аритмическом и тромбоэмболическом синдроме, отсутствии эффекта от назначенной медикаментозной терапии. Для устранения СН имплантируют электрокардиостимуляторы с функцией кардиовертера-дефибриллятора. Поддержание кровообращения проводят путем установки механического желудочка. Перспективным направлением является трансплантация сердца.
Прогноз и профилактика
Кардиомиопатия — тяжелая прогрессирующая болезнь, которая имеет высокий риск летального исхода в течение 5 лет от постановки диагноза. Однако современные лечебные схемы и развитие детской кардиохирургии значительно повышают шансы ребенка на продление жизни и улучшение ее качества. Меры по специфической профилактике кардиомиопатий не разработаны.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении кардиомиопатии у детей.
Источники
- Кардиомиопатии у детей — клинические, генетические и морфологические аспекты/ О.П. Сарычева, Л.В. Кулида, Е.В. Проценко, М.В. Малышева //Российский медико-биологический вестник. — 2020.
- Кардиомиопатия у детей. Клинический протокол МЗ РК. — 2015.
- Кардиомиопатии у детей/ Т.А. Руженцова// Медицинский совет. — 2014.
- Гипертрофическая кардиомиопатия у детей/ И.В. Леонтьева, В.А. Макарова // Российский вестник перинатологии и педиатрии. — 2013.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кардиомиопатия: описание болезни, причины, симптомы, стоимость лечения в Москве
Группой заболеваний с первичным поражением мышц сердца, которое не имеет воспалительный, опухолевый, ишемический характер, и которое проявляется кардиомегалией, прогрессирующей сердечной недостаточностью, аритмией, называют кардиомиопатию. В большинстве случаев, у этой патологии невыясненная этиология. При постановке окончательного диагноза должны отсутствовать другие заболевания. К таким заболеваниям относится врождённая аномалия развития, клапанный порок сердца, артериальная гипертония, перикардит и так далее.
В большинстве случаев, у этой патологии невыясненная этиология. При постановке окончательного диагноза должны отсутствовать другие заболевания. К таким заболеваниям относится врождённая аномалия развития, клапанный порок сердца, артериальная гипертония, перикардит и так далее.
Учитывая причины возникновения, существует первичная и вторичная кардиомиопатия.
Первичное заболевание развивается по таким причинам:
-
Врождённого характера. Развитие происходит, когда закладываются ткани миокарда у эмбриона. Такое происходит, если женщина, вынашивающая ребёнка, испытывает регулярное стрессовое состояние, не соблюдает правильное питание, имеет вредные привычки. -
Приобретенного характера. Их провоцируют вирусы, нарушение обменного процесса в организме, различные ядовитые вещества. -
Смешанного характера. Такие причины состоят из одного или нескольких вышеперечисленных факторов.
Часто наблюдается появление первичной кардиомиопатии у детей. Заболевание бывает как врождённым, так и приобретенным. На его появление воздействуют различные провоцирующие факторы, в результате чего нарушается развитие клетки миокарда. Вторичная форма болезни появляется из-за влияния внутреннего или внешнего фактора, а именно:
1. Когда клетки накапливают различные патологические включения.
2. Приём лекарственных препаратов, а именно отдельных противоопухолевых.
3. Прием спиртных напитков в большом количестве на протяжении длительного времени.
4. Нарушенные обменные процессы в миокарде, причиной которого стала эндокринная патология.
5. Соблюдение неправильного питания, в результате чего человек страдает ожирением, сахарным диабетом, болезнями желудочно-кишечного тракта.
6. Соблюдение частых и длительных диет, вследствие которых витамины и питательные вещества поступают в организм в недостаточном количестве.
Летальный исход, причиной которого стала вторичная форма кардиомиопатии, является распространённым явлением. Учитывая разнообразие провоцирующих факторов, каждый индивидуальный случай нуждается в качественном, профессиональном обследование и лечении.
Разновидности
Развитие кардиомиопатии могут вызывать различные причины. Ведущими специалистами страны и всего мира не всегда точно определятся провоцирующий фактор, который можно отнести к этому заболеванию, а которые нельзя. Поэтому классифицируют данную патологию по клиническому виду. При определении характера структурного изменения мышцы сердца и других проявлений болезни, возможна быстрая постановка диагноза, и начала правильного лечения. В результате чего происходит временное компенсирование сердечной недостаточности и понижается вероятность негативных последствий для здоровья пациента.
Учитывая механизм развития заболевания, кардиомиопатия бывает следующих видов:
Дилатационной. Такой вид кардиомиопатии относится к самому распространенному. Он развивается, если происходит поражение миокарда, и затрагиваются стенки предсердий и желудочков. Первые этапы заболевания затрагивают только одну сердечную камеру. Более опасно, когда под воздействием дилатационной кардиомиопатии попадают желудочки. Во время такой патологии расширяется полость сердечной камеры и происходит аномальное расширение ее стенок. В результате чего, она не способна сдержать внутреннее давление, возрастающее, когда поступает кровь. Это провоцирует целый ряд неблагоприятных последствий на функционирование сердца.
Такой вид кардиомиопатии относится к самому распространенному. Он развивается, если происходит поражение миокарда, и затрагиваются стенки предсердий и желудочков. Первые этапы заболевания затрагивают только одну сердечную камеру. Более опасно, когда под воздействием дилатационной кардиомиопатии попадают желудочки. Во время такой патологии расширяется полость сердечной камеры и происходит аномальное расширение ее стенок. В результате чего, она не способна сдержать внутреннее давление, возрастающее, когда поступает кровь. Это провоцирует целый ряд неблагоприятных последствий на функционирование сердца.
Сердечная камера расширяется при наличии следующих факторов:
-
Если уменьшено количество миофибрилл. Это основная сократительная часть кардиомиоцитов. При уменьшении их количества стенка становятся менее упругой, а когда камеру наполняет кровь, происходит чрезмерное ее растягивание. -
Если уменьшено количество кардиомиоцитов. Уменьшается мышечная ткань во время развития кардиосклероза, причиной которого является воспалительное заболевание или ишемия. У соединительной ткани высокая прочность, однако, она не сокращается и не поддерживает тонус мышц. Первый этап заболевания характеризуется чрезмерным растяжением стенок органа.
Уменьшается мышечная ткань во время развития кардиосклероза, причиной которого является воспалительное заболевание или ишемия. У соединительной ткани высокая прочность, однако, она не сокращается и не поддерживает тонус мышц. Первый этап заболевания характеризуется чрезмерным растяжением стенок органа.
-
Нарушается нервная регуляция. Под действием нейромышечного заболевания не поступают возбуждающие импульсы. Когда они поступают в кровь, повышаться внутрикамерное давление, в результате чего происходит реакция сердца в виде сигнала к мышечным сокращениям, отсутствует поступления сигнала, и не происходит сокращение кардиомиоцитов. -
Возникновение электролитного дисбаланса. Чтобы миокард сокращался, кровь и мышечная клетка должны содержать ионы натрия, калия, хлора в нормальном количестве. Электролитный дисбаланс характеризуется изменением содержания таких веществ, в результате чего отсутствует нормальное сокращение кардиомиоцитов, а сердечная камера расширяется.
Гипертрофической. Такой вид кардиомиопатии характеризуется увеличением толщины стенки камеры сердца и уменьшением ее объёма. В большинстве случаев происходит утолщение стенок желудочков. Если присутствуют некоторые наследственные нарушения, будет утолщаться межжелудочковая перегородка. Вследствие этого сильно нарушается ее функционирование. Гипертрофическая форма заболевания может быть симметричной и асимметричной. Реже можно встретить симметричное утолщение стенки желудочка. Если утолщается сердечная стенка, появляются следующие проблемы:
1. Хаотично расположены мышечные волокна в миокарде.
2. Стенки коронарной артерии утолщаются.
3. Происходит развитие фиброзного процесса в толще стенок.
Если болезнь имеет наследственный характер, она проявит себя на первых годах жизни. Согласно статистике, мужчины болеют ею чаще. При наличии некоторых условий происходят интенсивное развитие гипертрофии миокарда. А именно: нарушено функционирование щитовидки, наличие гипертонической болезни, генная мутация, соблюдение неправильного образа жизни, при повышенном уровне инсулина. Гипертрофическая кардиомиопатия вызывает такие нарушения сердечного функционирования:
А именно: нарушено функционирование щитовидки, наличие гипертонической болезни, генная мутация, соблюдение неправильного образа жизни, при повышенном уровне инсулина. Гипертрофическая кардиомиопатия вызывает такие нарушения сердечного функционирования:
-
Левый желудочек уменьшаются в объёме. В результате чего, из предсердия не поступает достаточное количество крови. Происходит повышение давления и расширение левого предсердия. -
Застаивается кровь в малом круге кровообращения. Левый желудочек, уменьшаясь в объёме, провоцирует застой крови, вызывает развитие некоторых признаков. -
Возникновение ишемии. Кроме атеросклеротического поражения сосудов, увеличивается количество кардиомиоцитов. Сердечная мышца нуждается в большем количестве кислорода. У сосудов, ширина которых не увеличилась, отсутствует возможность обеспечения нормальным питанием. Так происходит развитие ишемии. При чрезмерных физических нагрузках и резком повышении потребности кислорода, повышается риск развития инфаркта.
При чрезмерных физических нагрузках и резком повышении потребности кислорода, повышается риск развития инфаркта.
-
Из-за неправильно организованной мышечной ткани левого желудочка, отсутствует нормальная передача электрических импульсов. В результате этого происходит неравномерное сокращение камеры, и более интенсивное нарушение насосной функции.
Рестриктивной. При такой форме кардиомиопатии поражается миокард, сердечные стенки становятся менее эластичными. Происходит расслабление мышц, отсутствует возможная амплитуда у расширения диастолы камеры, как результат – не вмещается необходимое количество крови. Рестриктивная кардиомиопатия появляется из-за фиброза сердечных мышц или их инфильтрации сторонним веществом. Такое заболевание характеризуется следующими нарушениями функции сердца:
1. Волокна соединительной ткани служат причиной утолщения и уплотнения тканей миокарда.
2. Один или несколько желудочков уменьшаются в объёме.
Один или несколько желудочков уменьшаются в объёме.
3. Повышенное давление в предсердиях провоцирует их расширение.
Специфической. Такая форма характеризуется вторичным поражением миокарда, когда не определили основную причину. По механизму развития такая форма заболевания совпадает с теми, которые перечислялись выше. Отличием является то, что пораженная сердечная мышца относится к последствию, а не первоначальному заболеванию.
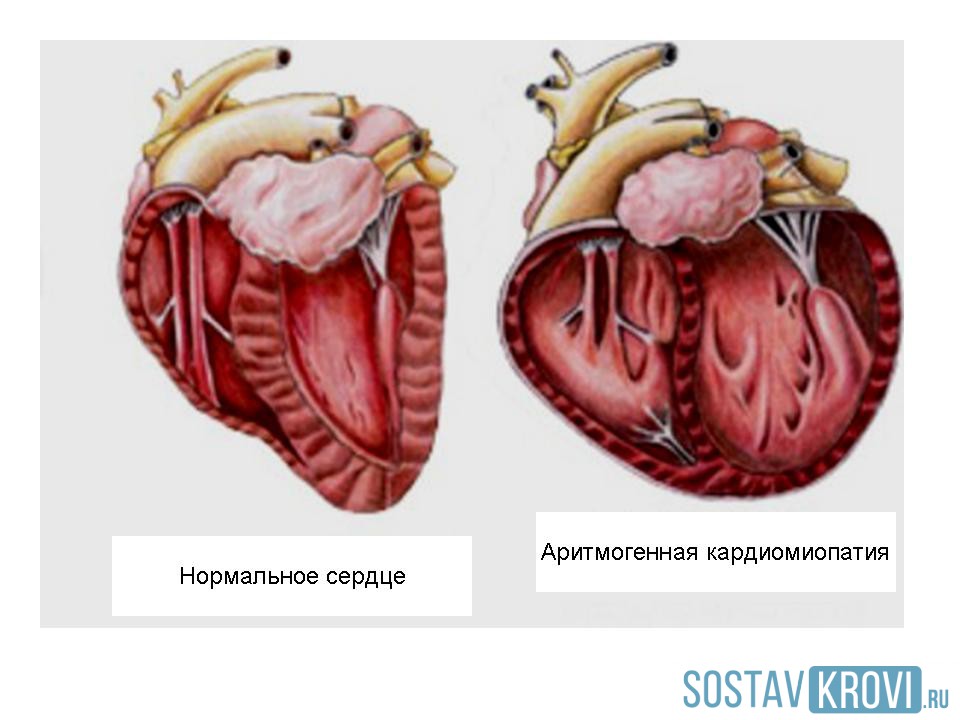
Аритмогенной правожелудочковой. При такой форме кардиомиопатии фиброзная жировая ткань прогрессирующе замещается кардиомиоцитами. Кроме этого, присутствуют различные нарушения в желудочковом ритме, их фибрилляция. Такое заболевание является редким и малоизученным, к возможным этиологическим факторам относят наследственный фактор, наличие вирусных и химических агентов. На развитие аритмогенной кардиомиопатии приходится подростковый и юношеский период. В качестве проявления служит учащенное сердцебиение, пароксизмальная тахикардия, головокружение, предобморочное состояние. При наличии кардиомиопатии такой формы могут развиваться жизнеугрожающие виды аритмии. Это желудочковая экстрасистолия или тахикардия, эпизоды фибрилляция желудочков, предсердная тахиаритмия, мерцание или трепетание предсердий.
При наличии кардиомиопатии такой формы могут развиваться жизнеугрожающие виды аритмии. Это желудочковая экстрасистолия или тахикардия, эпизоды фибрилляция желудочков, предсердная тахиаритмия, мерцание или трепетание предсердий.
Диагностирование
Постановка точного диагноза относится к сложному процессу. Это связано с тем, что симптомы и признаки кардиомиопатии аналогичны признакам любого другого заболевания сердца. В большинстве случаев тяжело отличаются признаки первичной формы от вторичной. Поэтому, чтобы поставить окончательный диагноз, специалист берет во внимание не только данные, полученные при общем осмотре больного, но и направляет его на прохождение инструментального обследования. После того, как будет получена вся возможная информация, врач определит вид заболевания, и назначит соответствующие лечебные мероприятия.
Чтобы обнаружить и классифицировать заболевание, необходимо прохождение физикального обследования, электрокардиографии, эхокардиографии, рентгенографии. Во время физикального обследования врач ощупывает часть тела для диагностических целей, постукивает пальцами по стенке грудной клетки, выслушивает шумы и сердечный тон. Визуально осматривает кожные покровы, формы грудной клетки, измеряет пульс, частоту дыхания и артериальное давление.
Во время физикального обследования врач ощупывает часть тела для диагностических целей, постукивает пальцами по стенке грудной клетки, выслушивает шумы и сердечный тон. Визуально осматривает кожные покровы, формы грудной клетки, измеряет пульс, частоту дыхания и артериальное давление.
При электрокардиографии регистрируется, как проходит электрический импульс, с дальнейшим отображением его на графике. Когда врач будет расшифровывать такой график, он получит информацию о структурном и функциональном изменении, которое произошло в сердце. Эхокардиография подразумевает ультразвуковое исследование сердца. Такое обследование более информативно во время диагностирования кардиомиопатии. При помощи эхокардиографии видна сердечная камера и сердечная стенка. Также, при помощи ультразвуковой волны измеряется толщина стенки, диаметр полости, скорость потока крови. Полученные результаты ультразвукового исследования могут являться основополагающими для постановки окончательного диагноза.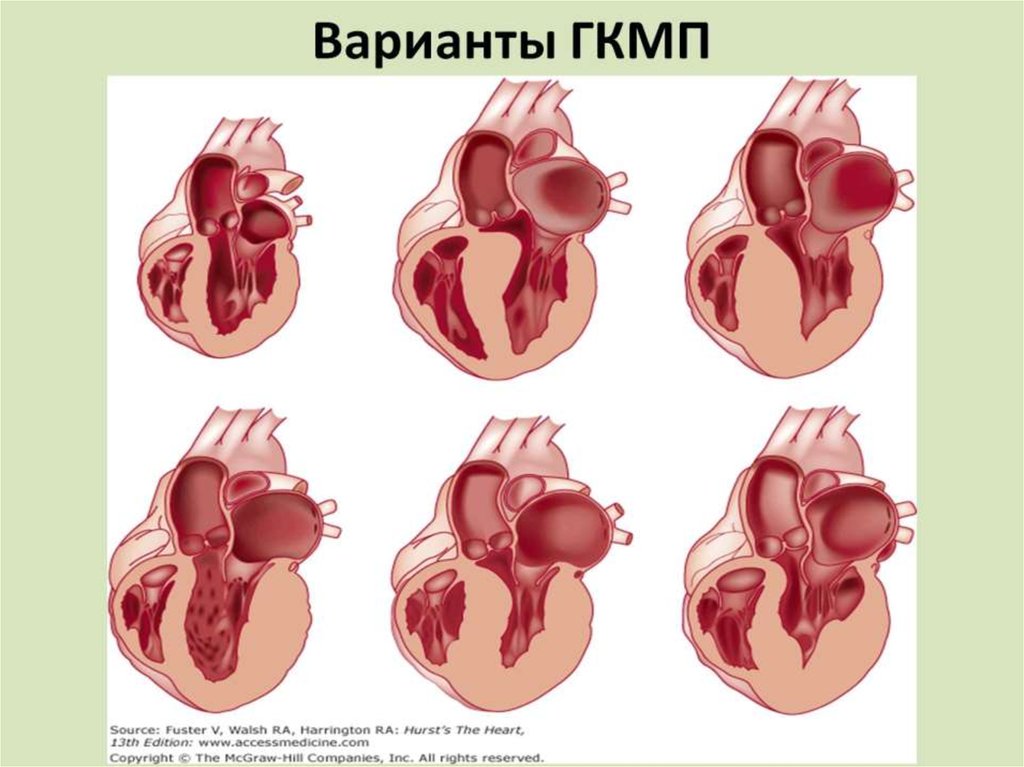
Диагностическая процедура, которая подразумевает пропускание пучка рентгеновского луча через тело человека, называется рентгенографией. По результатам рентгенографии можно узнать плотность ткани, форму и размер сердца. Такое обследование необходимо проводить один раз в шесть месяцев, так как во время процедуры пациент получает дозированное ионизирующее облучение. Женщине, которая вынашивает ребёнка, запрещается проводить рентгенографию. Встречаются ситуации, когда необходимо сделать исключение с соблюдением всех мер предосторожности. Такой метод не способен определить форму кардиомиопатии.
Лечебные мероприятия
В зависимости от того, первичная или вторичная форма заболевания, врач выбирает схему лечебных мероприятий. Кроме этого, имеют значение механизмы, которые способны спровоцировать сердечную недостаточность. Лечение вторичной кардиомиопатии заключается в устранении первичной болезни. При первичной форме компенсируют сердечную недостаточность и восстанавливают функцию сердца. Это означает, что лечебные мероприятия должны начинаться после точной постановки диагноза. Пациент, который обращается с аналогичными симптомами кардиомиопатии, нуждается в госпитализации. Если отсутствует ярко выраженные симптомы заболевания, врач может разрешить амбулаторное лечение.
Это означает, что лечебные мероприятия должны начинаться после точной постановки диагноза. Пациент, который обращается с аналогичными симптомами кардиомиопатии, нуждается в госпитализации. Если отсутствует ярко выраженные симптомы заболевания, врач может разрешить амбулаторное лечение.
Методы лечения кардиомиопатии могут быть медикаментозными, хирургическими, профилактическими. Использование медикаментозного или консервативного лечения относится к более важному для устранения кардиомиопатии. При помощи медикаментозных средств врачи медицинского центра восстанавливают нормальную функцию сердца, и компенсируют сердечную недостаточность. Параллельно с этим проводят разгрузку сердца. Если у пациента больное сердце, для него проблема перекачать обычный объем крови. Для этого необходим прием ингибиторов ангиотензинпревращающего фермента, бета-адреноблокаторов и блокаторов кальциевых каналов.
Если появится необходимость, врачом изменяется дозировка и добавляются медикаментозные препараты, которые относятся к другой фармацевтической группе. Сюда относят прием диуретиков, или мочегонного препарата, который способен уменьшить отечность или снять первые симптомы отечности лёгких. Прием назначенных врачом агрегатных средств необходим в борьбе с тромбообразованием и понижением риска возникновения тромбоэмболии. Прием сердечных гликозидов способен усилить сокращения сердца. Важно помнить, что использование вышеперечисленных препаратов должно быть согласовано с квалифицированным и опытным специалистом. В противном случае человека ждут тяжелые осложнения или летальный исход.
Сюда относят прием диуретиков, или мочегонного препарата, который способен уменьшить отечность или снять первые симптомы отечности лёгких. Прием назначенных врачом агрегатных средств необходим в борьбе с тромбообразованием и понижением риска возникновения тромбоэмболии. Прием сердечных гликозидов способен усилить сокращения сердца. Важно помнить, что использование вышеперечисленных препаратов должно быть согласовано с квалифицированным и опытным специалистом. В противном случае человека ждут тяжелые осложнения или летальный исход.
В крайне редких случаях для лечения кардиомиопатии используют хирургическое лечение. В большинстве случаев оно показано при вторичной форме болезни, чтобы ликвидировать причину, вызвавшую патологию. К примеру, при врождённом пороке сердца необходимо оперативное вмешательство, в ходе которого заменяются сердечные клапана. Необходимость такого вида лечения должна обсуждаться со специалистом медицинского центра.
Существуют случаи, при которых отсутствует полноценное лечение кардиомиопатии.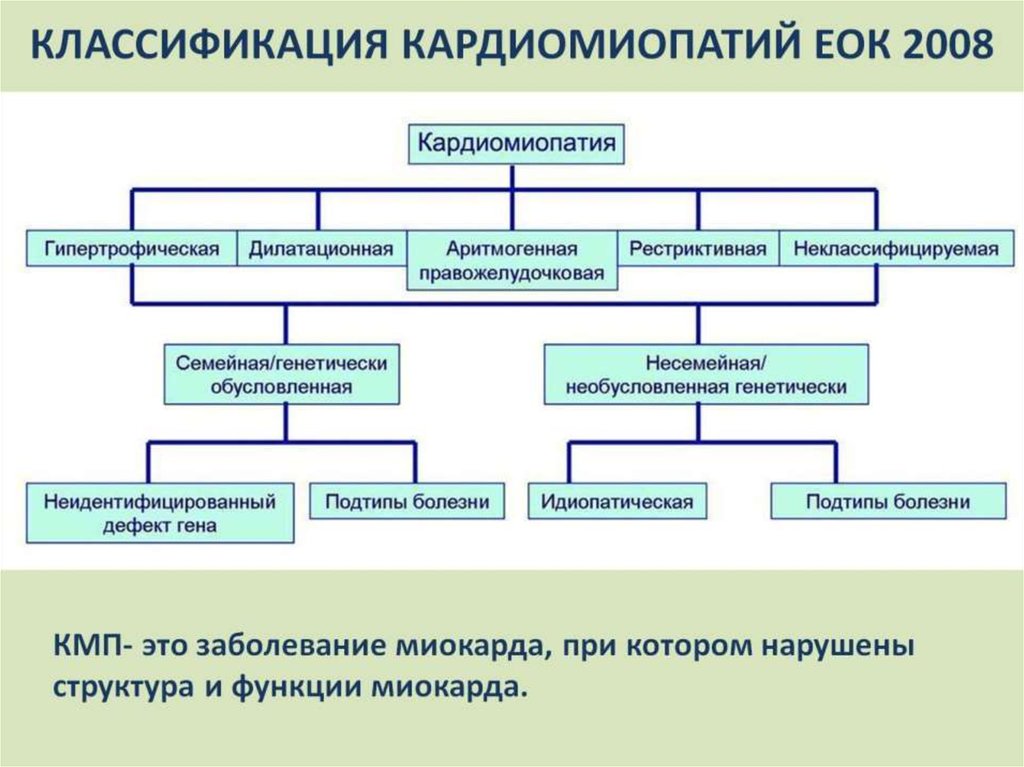 В такой ситуации пациент должен научиться мириться с патологией, и включить ее в свою жизнь. Первоначальным этапом является внесение изменений в образ жизни, избавление от различных причин, из-за которых может появиться осложнение. К профилактическим правилам относят:
В такой ситуации пациент должен научиться мириться с патологией, и включить ее в свою жизнь. Первоначальным этапом является внесение изменений в образ жизни, избавление от различных причин, из-за которых может появиться осложнение. К профилактическим правилам относят:
-
Совершать умеренные физические нагрузки. Полноценная двигательная активность помогает крови нормально циркулировать, облегчает сердечную функцию. Неправильным решением является полностью отказаться от занятия спортом, а также резкое включение тяжёлых физических нагрузок, в результате чего миокард нуждается в большом количестве кислорода и повышается риск возникновения ишемической болезни. -
Необходимо придерживаться диетического питания. Специальный диетический рацион аналогичен рациону любого другого сердечного заболевания. Диета подразумевает ограничение употребления животного жира, так как он развивает атеросклероз, и приема спиртных напитков. Когда человек начнет придерживаться здорового питания (употребление кисломолочных продуктов, овощей, фруктов), произойдет улучшение самочувствия, облегчится состояние. В некоторых случаях пациенту рекомендовано проконсультироваться с диетологом, который составит индивидуальное меню, чтобы обеспечить оптимальное количество поступающих витаминов и минералов в организм.
Когда человек начнет придерживаться здорового питания (употребление кисломолочных продуктов, овощей, фруктов), произойдет улучшение самочувствия, облегчится состояние. В некоторых случаях пациенту рекомендовано проконсультироваться с диетологом, который составит индивидуальное меню, чтобы обеспечить оптимальное количество поступающих витаминов и минералов в организм.
-
Пациенту необходимо бросить курить. При курении повышается риск развития атеросклероза, под негативное воздействие попадает нервная система, которая регулирует функционирование сердца. При различных формах кардиомиопатии курение становится причиной ишемической болезни сердца или приступов аритмии. -
Регулярно проходить кардиологическое обследование. В большинстве случаев, происходит длительное развитие кардиомиопатии. Поэтому следует контролировать состояние организма, и с систематической периодичностью обращаться в медицинский центр для определённых диагностических процедур. Благодаря этому, своевременно вносятся изменения в лечебную тактику, и предотвращаются осложнения заболевания.
Благодаря этому, своевременно вносятся изменения в лечебную тактику, и предотвращаются осложнения заболевания.
Исходя из вышесказанного, следует, что отсутствует единый стандарт по лечению пациентов с кардиомиопатией и различными ее формами. Отдельный случай подразумевает индивидуальное назначение лечебных мероприятий, основывающихся на признаках и симптомах пациента.
Кардиомиопатия и ваш ребенок | Johns Hopkins Medicine
Что такое
кардиомиопатия?
Кардиомиопатия — заболевание сердечной мышцы. Это затрудняет работу сердца
кровь. Существуют разные виды заболевания. Каждый из них заставляет сердечную мышцу
увеличиваются, утолщаются или становятся жесткими. Кардиомиопатия препятствует сокращению сердечной мышцы
достаточно крови для удовлетворения потребностей организма.
Существует 4 типа кардиомиопатии, которые могут поражать как взрослых, так и
дети:
- Дилатационная кардиомиопатия (ДКМП)
- Гипертрофическая кардиомиопатия (ГКМП)
- Рестриктивная кардиомиопатия (РКМ)
- Аритмическая правожелудочковая кардиомиопатия (АКПЖ)
Как работает
кардиомиопатия отличается от других заболеваний сердца?
Кардиомиопатия отличается от многих других болезней сердца по нескольким параметрам:
Часто бывает у детей.

Ситуация ухудшается. Иногда быстро ухудшается.
Может быть связано с заболеваниями других органов, кроме сердца.
Это главная причина необходимости пересадки сердца.
Причины
кардиомиопатия?
Кардиомиопатия может иметь ряд причин. К ним относятся:
- Гены
- Вирусные инфекции
- Высокое кровяное давление
- Нарушения сердечного ритма
- Врожденные пороки сердца
- Некоторые лекарства
Часто точная причина так и не найдена. Это называется идиопатическим.
Кардиомиопатия может привести к нарушениям сердечного ритма (аритмиям) или сердечной недостаточности.
Вирусные инфекции сердца являются частой причиной кардиомиопатии. В некоторых случаях это
в результате другого заболевания или его лечения. Например, это может быть вызвано сердцем.
проблема, с которой родился ребенок (врожденная). Или это может быть вызвано проблемами с питанием,
очень быстрые сердечные ритмы или некоторые виды химиотерапии. Кардиомиопатия иногда может
быть связаны с изменением гена. Но точная причина часто неизвестна.
Что такое
дилатационная кардиомиопатия (ДКМП)?
ДКМ
является наиболее распространенной формой кардиомиопатии. Сердечная мышца увеличивается и
растянутый (растянутый). Это приводит к слабости сердца. Он не может хорошо качать. Проблемы
которые могут возникнуть при ДКМП, включают:
Инфекции приводят к воспалению сердечной мышцы (миокардит). Инфекции
часто от вирусов. Это наиболее частая причина ДКМП.
ДКМ
также может быть вызвано контактом с токсинами или очень сильными лекарствами, такими как некоторые
виды хим. Гены тоже могут играть роль. Примерно у 1 из 5 человек с ДКМП есть родитель.
Гены тоже могут играть роль. Примерно у 1 из 5 человек с ДКМП есть родитель.
или родной брат с болезнью. Во многих случаях причиной этого типа заболевания является
не найдено.
Когда
сердечная мышца слаба и не может перекачивать достаточное количество крови для удовлетворения потребностей организма,
тело может попытаться уменьшить приток крови к некоторым частям тела. Это поддерживает приток крови к
жизненно важные органы, такие как мозг и почки. Области, которые могут получить меньше крови, включают
кожи и мышц.
Эти
являются наиболее распространенными симптомами ДКМП:
Ваш
лечащий врач ребенка может порекомендовать лекарства:
Помогите сердцу биться лучше
Уменьшить нагрузку на сердце
Уменьшение потребности сердца в кислороде
Предотвращение образования тромбов
Уменьшение воспаления сердца
Проблемы с контролем сердцебиения
В
В некоторых случаях DCM, вызванный вирусом, со временем проходит. В остальных случаях условие
В остальных случаях условие
ухудшается. Вашему ребенку может потребоваться пересадка сердца. Поговорите с медицинским работником вашего ребенка
поставщика для получения дополнительной информации о деле вашего ребенка.
Что такое
гипертрофическая кардиомиопатия (ГКМП)?
В
ГКМП, сердечная мышца становится толще, чем обычно. Это блокирует приток крови к
остальное тело.
утолщенная мышца может также повлиять на митральный клапан. Этот клапан отделяет левое предсердие
и левый желудочек. Клапан может стать негерметичным. Это позволяет крови течь в обратном направлении от
левый желудочек в левое предсердие, а не вперед к остальной части тела.
ХКМ
часто передается по наследству. Около 1/2 детей с этим заболеванием имеют родителей или братьев и сестер с
некоторое утолщение мышцы левого желудочка или стенки желудочка. Эти родственники могут
или может не иметь симптомов.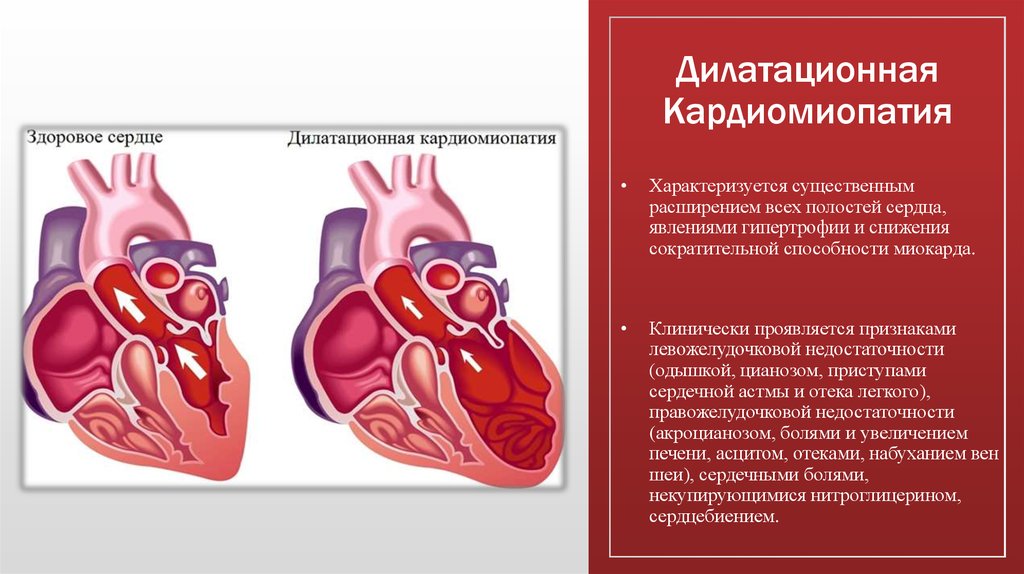
У детей с ГКМП симптомы могут ухудшаться при физической нагрузке. Но симптомы могут
часто трудно предсказать.
Наиболее распространенные симптомы ГКМП:
Ваш
лечащий врач ребенка может порекомендовать лекарство:
Уменьшить нагрузку на сердце
Уменьшение потребности сердца в кислороде
Контроль нерегулярного сердцебиения
Хирургия может включать:
Разговор
поставщику медицинских услуг вашего ребенка для получения дополнительной информации о случае вашего ребенка.
Что такое
рестриктивная кардиомиопатия (РКМ)?
РКМ
является необычным типом кардиомиопатии в США. Это происходит, когда сердечная мышца
желудочки становятся слишком жесткими. Тогда желудочки не расслабляются, чтобы наполниться кровью между
Тогда желудочки не расслабляются, чтобы наполниться кровью между
сердцебиение. Это состояние редко встречается у детей.
РКМ
часто вызывается состоянием, которое влияет на остальную часть тела. Но в некоторых случаях
причина неизвестна (идиопатическая). RCM, похоже, не передается по наследству. Но некоторые из
заболевания, которые приводят к этому состоянию, могут быть генетическими.
Заболевания, которые могут быть связаны с ОКМ, включают:
Склеродермия, хроническое дегенеративное заболевание, поражающее суставы, кожу и
внутренние органыАмилоидоз, редкое заболевание, вызывающее накопление белка и крахмала
называется амилоидом в тканях и органахСаркоидоз, редкое воспаление лимфатических узлов и других тканей по всему телу.
кузовМукополисахаридоз, состояние, при котором углеводы связываются с водой.
образовывать густое желеобразное вещество (мукополисахариды), накапливающиеся в организме
органыРак
Лучевая терапия для лечения рака также связана с РКМ.
Эти
являются наиболее распространенными симптомами ОКМ:
Ваш
лечащий врач ребенка может порекомендовать лекарства по телефону:
Уменьшить нагрузку на сердце
Уменьшить потребность в кислороде
сердцеПредотвращение образования тромбов
Контроль нерегулярного сердцебиения
Хирургия может включать:
Разговор
поставщику медицинских услуг вашего ребенка для получения дополнительной информации о случае вашего ребенка.
Что такое
аритмическая кардиомиопатия правого желудочка (АКПЖ)?
АРВК
является редким типом наследственной кардиомиопатии. Это происходит, если мышечная ткань в правой
желудочек имеет рубцовую ткань. Рубцовая ткань нарушает электрическую систему сердца. Этот
вызывает аритмии. ARVC обычно поражает подростков и молодых людей. Симптомы включают
учащенное сердцебиение и обмороки после физической нагрузки. Это может вызвать внезапную сердечную
арест у юных спортсменов.
Лечение часто включает:
Ограничение активности
Лекарства, замедляющие работу сердца
оценить и лечить симптомы сердечной недостаточностиИмплантируемый
дефибрилляторыТрансплантация сердца в тяжелом
дел
О кардиомиопатии у детей | Детское здоровье ColumbiaDoctors
Записаться на прием
Наша команда готова помочь вам записаться на прием к нужным вам специалистам.
Факты, которые нужно знать
- Кардиомиопатия поражает примерно одного из каждых 100 000 детей в США в возрасте до 18 лет.
- Начало кардиомиопатии чаще встречается у младенцев в возрасте до 12 месяцев по сравнению с детьми старшего возраста.
- Наиболее распространенной формой кардиомиопатии у детей является дилатационная кардиомиопатия.
Что такое кардиомиопатия у детей?
Термин кардиомиопатия используется для описания редкой группы заболеваний, поражающих сердечную мышцу. Сердечная мышца может стать толстой, увеличенной, тонкой или жесткой, и болезнь может поразить верхние камеры (предсердия), нижние камеры (желудочки) или и то, и другое. Кардиомиопатия нарушает способность сердца правильно перекачивать кровь или поддерживать нормальный ритм.
У детей кардиомиопатия может иметь неизвестную причину (идиопатическая кардиомиопатия), и иногда ее диагностируют пренатально. Заболевание может быть генетическим, что означает, что генная мутация передается из поколения в поколение. Это также может быть результатом инфекции (миокардит) или редко быть вызвано более генерализованным заболеванием (например, метаболическим синдромом, мышечной дистрофией или заболеванием коллагеновых сосудов). Наконец, токсические агенты, такие как химиотерапевтические препараты, могут быть еще одной идентифицируемой причиной кардиомиопатии у детей и подростков.
Это также может быть результатом инфекции (миокардит) или редко быть вызвано более генерализованным заболеванием (например, метаболическим синдромом, мышечной дистрофией или заболеванием коллагеновых сосудов). Наконец, токсические агенты, такие как химиотерапевтические препараты, могут быть еще одной идентифицируемой причиной кардиомиопатии у детей и подростков.
Существует четыре типа кардиомиопатии. Каждый вид требует разного лечения.
- Дилатационная кардиомиопатия: Наиболее распространенный тип кардиомиопатии, который возникает, когда желудочки — основные насосные камеры сердца — увеличиваются и растягиваются (расширяются). На ранних стадиях у детей симптомы могут отсутствовать, но по мере прогрессирования заболевания развиваются симптомы сердечной недостаточности.
- Гипертрофическая кардиомиопатия: Утолщение мышцы между двумя желудочками и/или стенками одного или обоих желудочков. Гипертрофическая кардиомиопатия может проявляться опасным для жизни нарушением сердечного ритма или проявляться сердечной недостаточностью или болью в груди.
- Некомпрессионная кардиомиопатия: Форма кардиомиопатии с различными симптомами, при которой сердечная мышца очень аномально сформирована. Сердце может стать растянутым, как при дилатационной кардиомиопатии, или ригидным, как при гипертрофической кардиомиопатии. Дети могут протекать бессимптомно или могут быть диагностированы в очень молодом возрасте.
- Рестриктивная кардиомиопатия: Редкий тип кардиомиопатии, при котором сердечная мышца становится жесткой, что затрудняет правильное наполнение камер кровью. Детям с этим типом кардиомиопатии может потребоваться обследование для пересадки сердца вскоре после постановки диагноза.
Каковы симптомы кардиомиопатии?
Иногда у детей при рождении проявляются симптомы кардиомиопатии. У других детей симптомы отсутствуют, пока они не станут старше. Симптомы кардиомиопатии у новорожденных включают:
- Учащенное или затрудненное дыхание
- Учащенное сердцебиение
- Проблемы с кормлением
- Повышенная потливость
- Плохая прибавка в весе
- Раздражительность или отсутствие реакции
- Необычный цвет кожи
Симптомы у детей старшего возраста включают:
- Аномальное сердцебиение
- Одышка при физической нагрузке или снижение толерантности к физической нагрузке
- Проблемы с желудком: периодическая рвота, тошнота, снижение аппетита, неспособность принимать пищу
- Боль в груди
- Головокружение или обморок
- Необычная усталость
- Сердцебиение
- Вздутие живота или вздутие живота
- Необычный цвет кожи
Как диагностируется кардиомиопатия?
Для диагностики кардиомиопатии у вашего ребенка мы, скорее всего, проведем ряд исследований.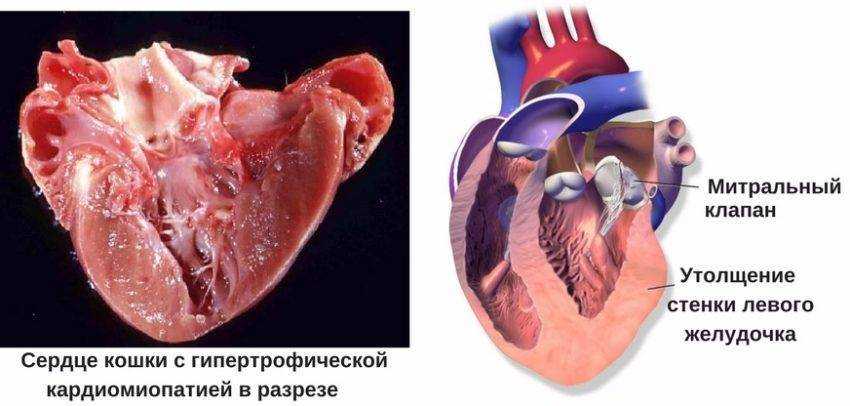 К ним могут относиться:
К ним могут относиться:
- Рентген грудной клетки: может показать увеличение сердца.
- Электрокардиограмма (ЭКГ или ЭКГ): записывает электрическую активность сердца для выявления нарушений ритма.
- Эхокардиография (эхо): оценивает структуру и функцию сердца с помощью ультразвуковых волн.
- Магнитно-резонансная томография (МРТ): — неинвазивный инструмент визуализации, который показывает подробные изображения сердца, точно измеряет размеры камер и может выявить рубцевание сердечной мышцы.
- Катетеризация сердца: минимально инвазивная процедура, при которой длинная тонкая трубка, называемая катетером, вводится в сердце через кровеносные сосуды через крошечный разрез в паху или на шее. Катетер используется для осмотра сердца, измерения давления в сердечных камерах и легочных сосудах и, возможно, для получения биопсии (образца) сердечной ткани. В определенных ситуациях требуется биопсия, после чего крошечный кусочек сердечной мышцы можно исследовать в лаборатории, что может помочь в диагностике нескольких конкретных типов кардиомиопатии.

- Радионуклидное тестирование: использует крошечные количества низкодозированных радиоактивных материалов, называемых трассерами, которые вводятся в вену и загораются под специальными камерами по мере продвижения к сердцу. Камеры могут создавать изображения сердца на основе высвобождаемой энергии и могут отслеживать аномальный приток крови к сердечной мышце и более конкретные признаки того, как сердце работает в условиях стресса.
- Генетическое тестирование: ищет генные мутации, связанные с кардиомиопатией.
Как лечится кардиомиопатия в Колумбийском университете?
Эксперты Программы детской кардиомиопатии, сердечной недостаточности и трансплантологии подбирают лечение в зависимости от типа кардиомиопатии и болезни сердца, от которых страдает пациент, и тяжести каждого случая. Когда кардиомиопатия имеет генетическую причину, мы оказываем помощь всем членам семьи в нашей Детской интегрированной клинике кардиогенетики.