Лимфоцитоз у детей относительный: 5 причин, что это значит и как лечить?
Что такое лимфоцитоз и почему он возникает. Диагностика и лечение
- Какую функцию выполняют лимфоциты
- Типы лимфоцитоза
- Физиологический лимфоцитоз
- Лимфоцитоз при вирусных заболеваниях
- Лимфоцитоз при бактериальных инфекциях
- Гематологические заболевания
- Болезни эндокринной системы
- Ревматологические, аллергические и паразитарные заболевания
- Диагностика лимфоцитоза
- Лечение лимфоцитоза
Изображение от Freepik
Лимфоцитоз – разновидность лейкоцитоза. Это состояние, при котором уровень лимфоцитов в крови взрослого человека превышает 4000 единиц, а у детей до 5 лет – 6000 единиц в одном мкл. В процентном соотношении это составляет от 40 % и более для взрослых и от 55% для детей младшего возраста. В норме в крови здорового взрослого человека содержится 20-40 % лимфоцитов.
Лимфоцитоз может возникать по физиологическим и патологическим причинам. Как правило, в большинстве случаев он является одним из симптомов заболевания. Причиной лимфоцитоза могут быть не только болезни крови, но и вирусы, инфекции, определенные физиологические реакции.
Как правило, в большинстве случаев он является одним из симптомов заболевания. Причиной лимфоцитоза могут быть не только болезни крови, но и вирусы, инфекции, определенные физиологические реакции.
Для диагностики лимфоцитоза используется венозная или капиллярная кровь. При лабораторном исследовании определяются основные показатели крови, в том числе и уровень лимфоцитов.
Какую функцию выполняют лимфоциты
Эти клетки крови обеспечивают защиту организма от патогенов. Лимфоциты вырабатывают иммуноглобулины – антитела, которые связываются с вирусной инфекцией и тем самым препятствуют ее попаданию в клетки органов и тканей. Лимфоциты также являются частью механизма по уничтожению клеток, которые уже заражены вирусом.
Аналогичным способом лимфоциты могут бороться с некоторыми видами бактериальных и паразитарных инфекций. Таким образом, повышение лимфоцитов в крови – это ответ иммунной системы при проникновении в организм инфекции.
Типы лимфоцитоза
Заболевание подразделяется на относительный и абсолютный типы. Относительный характеризуется повышением количества лимфоцитов на фоне нормального или сниженного содержания лейкоцитов в крови.
При абсолютном лимфоцитозе уровень лимфоцитов превышен, как и содержание лейкоцитов.
По степени превышения различают умеренный и высокий лимфоцитоз. Если процентное содержание лимфоцитов ниже 60%, речь идет об умеренном лимфоцитозе. При высоком содержание лимфоцитов выше 60 %, что может являться признаком злокачественного гематологического заболевания, болезней лимфатической системы.
Физиологический лимфоцитоз
Иногда повышение лимфоцитов не связано с заболеванием и является естественной реакцией организма. Основными причинами такого явления становятся:
- ранний детский возраст;
- психоэмоциональные нагрузки;
- голодание, отказ от продуктов животного происхождения;
- прием некоторых лекарств.

У детей до 4-5 лет повышенный уровень лимфоцитов является физиологической нормой. Уже с первой недели жизни у новорожденного показатель лимфоцитов достигает 55-60 %. Это связано с возрастными особенностями иммунной системы. К 4-5 годам уровень лимфоцитов снижается до 40 %. Если же у маленького ребенка данный показатель превышает 60%, это является патологией.
Что касается лимфоцитоза при стрессе, голодании, приеме лекарств, то изменение лейкоцитарной формулы носит краткосрочный характер. Показатели приходят в норму, как только причинный фактор перестает действовать на организм.
Лимфоцитоз при вирусных заболеваниях
Болезни, вызванные вирусами, являются частой причиной лимфоцитоза. У взрослых людей он возникает при гриппе, ОРЗ. У детей – при ветрянке, кори, краснухе. Как правило, у пациентов диагностируется умеренный лимфоцитоз, который возникает по мере нарастания симптомов заболевания. После выздоровления показатели крови приходят в норму.
Исключением является инфекционный мононуклеоз, вызванный вирусом Эпштейн-Барр. Возбудитель относится к семейству герпевирусов. Он размножается в B-лимфоцитах и стимулирует их рост. Этому заболеванию подвержены взрослые и дети, но в детском возрасте риск заболеть намного выше. У людей среднего и зрелого возраста патология протекает без выраженных признаков, так как уже сформирован специфический иммунитет.
На фоне инфекционного мононуклеоза наблюдается стойкий умеренный лимфоцитоз. Кроме этого, в крови обнаруживаются атипичные мононуклеары – характерные для заболевания крупные клетки.
Лимфоцитоз при бактериальных инфекциях
Некоторые болезни, вызванные патогенными бактериями, также приводят к лимфоцитозу. Как правило, речь идет о заболеваниях, которые имеют хроническое течение. У взрослых лимфоцитоз диагностируется на фоне туберкулеза, сифилиса, бруцеллеза, различных форм тифозных заболеваний. У детей подобное состояние наблюдается при коклюше.
Изменения показателей лейкоцитов зависят от характера патологии. При хронической форме может наблюдаться небольшое или умеренное превышение показателей, которое сохраняется на протяжении нескольких месяцев или даже лет. Если болезнь обострилась, по мере нарастания симптомов происходит увеличение числа лимфоцитов.
Гематологические заболевания
Высокий лимфоцитоз отмечается при болезнях системы кроветворения и лимфатической ткани. Злокачественные заболевания вызывают пролиферацию – бесконтрольное деление клеток и разрастание тканей. При миелопролиферативных и лимфопролиферативных заболеваниях происходит соответствующее изменение клеток в костном мозге.
Самые распространенные болезни кроветворения, которые вызывают лимфоцитоз, – это лимфосаркомы, лимфогранулематоз, хронический лейкоз. Показатели лимфоцитов при таких патологиях способны достигать 70-90%. Рост происходит постепенно, достигая максимума через несколько лет после начала заболевания. Для лечения лимфоцитоза необходимо воздействовать на основную причину, которая привела к увеличению числа лимфоцитов. Курсы химиотерапии, пересадка костного мозга помогают привести показатели лимфоцитов в норму.
Для лечения лимфоцитоза необходимо воздействовать на основную причину, которая привела к увеличению числа лимфоцитов. Курсы химиотерапии, пересадка костного мозга помогают привести показатели лимфоцитов в норму.
Помимо злокачественных болезней системы кроветворения, лимфоцитоз возникает на фоне анемии, вызванной дефицитом витамина B12 и фолиевой кислоты. У пациентов, которые перенесли переливание крови, рост числа лимфоцитов может проявиться как один из признаков посттрансфузионного синдрома.
Болезни эндокринной системы
Заболевания, которые сопровождаются нарушением гормональной секреции, также вызывают лимфоцитоз. С чем связана такая реакция, пока точно не установлено. Умеренное повышение лимфоцитов наблюдается при акромегалии – патологии, которая сопровождается повышением выработки гормона роста гипофизом.
Тиреотоксикоз – избыточность секреции гормонов щитовидной железы – также может привести к лимфоцитозу. Это же наблюдается у пациентов с недостаточностью коры надпочечников. У детей с врожденным нарушением функции половых желез отмечается увеличение количества лимфоцитов.
У детей с врожденным нарушением функции половых желез отмечается увеличение количества лимфоцитов.
Во всех перечисленных случаях состояние поддается коррекции при назначении гормональной терапии.
Ревматологические, аллергические и паразитарные заболевания
У пациентов с системной красной волчанкой, ревматоидным артритом, ревматической лихорадкой наблюдается изменение лейкоцитарной формулы крови в сторону увеличения количества лимфоцитов.
Аллергики, пациенты с бронхиальной астмой также испытывают подобное состояние.
При заражении шистосомозом – паразитарной инфекцией, которая вызвана гельминтами рода Schistosoma, уровень лимфоцитов повышается на фоне поражения внутренних органов. К наиболее редким причинам лимфоцитоза относят тропические инфекции: малярию и болезнь Шагаса. Переносчиками таких инфекций являются насекомые, заражение происходит при укусе. В нашей стране риск заражения такими болезнями имеют путешественники, которые посещают страны Латинской Америки, Африки, государства западной части Тихого океана.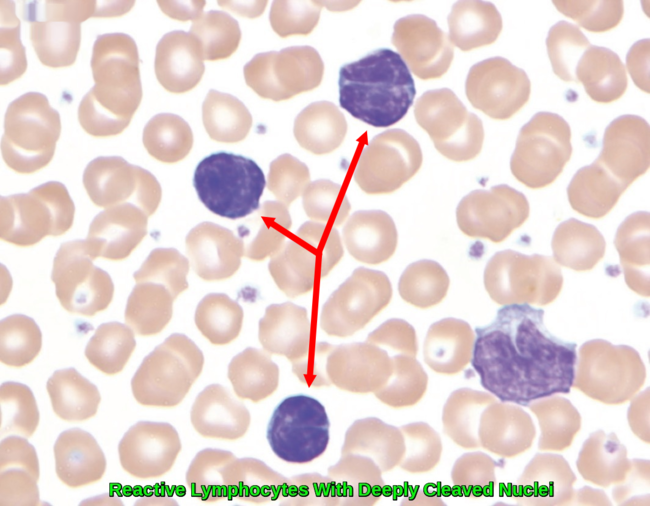
Диагностика лимфоцитоза
Выявить превышение нормы лимфоцитов помогает клинический анализ крови. Взрослый пациент может обратиться в медицинскую лабораторию для проведения обследования, записаться на прием к врачу общей практики или терапевту. Детям показано посещение педиатра.
Поскольку лимфоцитоз является не отдельным заболеванием, а симптомом нарушений, врач собирает анамнез, предлагает пройти комплексную диагностику. Она включает:
- Анализ крови. Он определяет лейкоцитарную формулу, чтобы выявить соотношение всех видов лейкоцитов, определить показатели СОЭ, СРБ. Биоматериал исследуется на наличие атипичных мононуклеаров. При подозрении на онкологические заболевания системы кроветворения выполняют диагностику на выявление опухолевых антигенов.
- Специальные исследования для выявления возбудителя. Для нормализации показателей крови при инфекционном заболевании нужно знать точную причину лимфоцитоза. Для этого врач собирает анамнез и с учетом существующей симптоматики назначает обследования.
 Метод ПРЦ используют для выявления антител к вирусам. При подозрении на туберкулез и коклюш проводят микробиологическое исследование мокроты. Выявить бруцеллез помогает серологическая диагностика.
Метод ПРЦ используют для выявления антител к вирусам. При подозрении на туберкулез и коклюш проводят микробиологическое исследование мокроты. Выявить бруцеллез помогает серологическая диагностика. - Аппаратная и инструментальная диагностика. Пациентам с лимфоцитозом назначают аппаратные и инструментальные исследования. При подозрении на туберкулез необходим рентген легких, который покажет очаги поражения и поможет оценить его масштабы. При мононуклеозе и гемобластозах назначают УЗИ брюшной полости. У пациентов с таким заболеванием обнаруживают патологическое увеличение селезенки, в некоторых случаях печени.
- Гистология. При лейкозе, лимфомах и других опасных патологиях пациентам требуется гистологическое обследование костного мозга. Оно покажет наличие измененных клеток крови, поможет оценить тип патологии. Для получения биоматериала проводят пункцию.
Лечение лимфоцитоза
Если увеличение количества лимфоцитов вызвано физиологическими причинами, лечения не требуется. Патологическое изменение лейкоцитарной формулы крови, которое сопровождается длительным лимфоцитозом, требует внимания со стороны врача.
Патологическое изменение лейкоцитарной формулы крови, которое сопровождается длительным лимфоцитозом, требует внимания со стороны врача.
Специальных препаратов и методик для нормализации содержания лимфоцитов не существует. Задача врача – выявить причину патологии и устранить ее. Для лечения могут применяться консервативные и хирургические методы. Например, при ветрянке, краснухе, ОРВИ и гриппе назначают симптоматическую терапию: жаропонижающие и противовоспалительные препараты. Пациенту показано обильное питье, полоскание горла. Противовирусные препараты эффективны в первые дни при появлении симптомов гриппа.
Бактериальные инфекции лечат антибиотиками. Лимфоцитоз при туберкулезе можно устранить, если пройти курс лечения выбранными врачом препаратами.
Длительная и сложная терапия требуется при высоком лимфоцитозе у пациентов с лейкозом и другими болезнями системы кроветворения. В первую очередь назначается химиотерапия, которая проводится курсами. Если она не привела к улучшению, рекомендуется пересадка костного мозга.
Если она не привела к улучшению, рекомендуется пересадка костного мозга.
Лимфоцитоз — причины, диагностика и лечение
Лимфоцитоз – это увеличение содержания лимфоцитов выше 4000 (или 40%) в 1 мкл крови. Причиной выступают острые вирусные заболевания, некоторые хронические бактериальные инфекции, злокачественные гематологические болезни и т.д. Клинические проявления определяются нозологией, на фоне которой развился лимфоцитоз. Уровень лимфоцитов исследуется в венозной или капиллярной крови при подсчете лейкоцитарной формулы общего анализа крови. Для коррекции лимфоцитоза проводится борьба с причиной, т.е. лечение основного заболевания.
Классификация
Нет четких числовых критериев разделения лимфоцитоза по степени выраженности. Условно выделяется умеренный (до 60%) и высокий лимфоцитоз (больше 60%). Основной причиной высокого лимфоцитоза считаются злокачественные болезни кроветворной и лимфатической ткани. Лимфоцитоз, как и другие виды лейкоцитоза, подразделяется на:
- Абсолютный.
 Под абсолютным лимфоцитозом подразумевается увеличение количества лимфоцитов наряду с общим числом лейкоцитов (у взрослых более 4000, у детей до 5 лет более 6000).
Под абсолютным лимфоцитозом подразумевается увеличение количества лимфоцитов наряду с общим числом лейкоцитов (у взрослых более 4000, у детей до 5 лет более 6000). - Относительный. Относительный лимфоцитоз встречается намного чаще и означает процентное возрастание лимфоцитов (больше 40%) на фоне нормального или даже пониженного общего числа лейкоцитов.
Причины лимфоцитоза
Физиологические состояния
Наиболее яркий пример — физиологический лимфоцитоз у детей в возрасте до 4-5 лет. Причина данного явления связана с возрастными изменениями в иммунной системе ребенка. С 7 дня жизни у детей начинается активный рост количества лимфоцитов (до 55-60%) и падение нейтрофилов (первый перекрест лейкоцитарной формулы). Затем к 4 годам лимфоциты возвращаются к показателям, как у взрослых (до 40%), а нейтрофилы, напротив, увеличиваются (второй перекрест). Патологическим лимфоцитозом у детей следует считать цифры больше 60%.
Отдельно выделяют кратковременные лимфоцитозы, не связанные ни с каким заболеванием. Среди таких причин лимфоцитоза:
- Стресс.
- Алиментарные факторы: голодание, следование вегетарианской диете.
- Использование лекарственных препаратов: фенитоина, пара-аминосалициловой кислоты, наркотических анальгетиков.
Вирусные инфекции
Лимфоциты являются основным «орудием» иммунной системы против вирусов. Они вырабатывают специальные антитела (иммуноглобулины), которые, связываясь с вирусом, препятствуют его проникновению в клетки. В дальнейшем вирусные частицы подвергаются фагоцитозу. Другой механизм противовирусного иммунитета – уничтожение клеток, зараженных вирусной ДНК или РНК, путем запуска запрограммированной клеточной гибели (апоптоза). Сходным образом лимфоциты борются с некоторыми бактериями, внутриклеточными паразитами (токсоплазмами).
- Острые вирусные инфекции.
 Наиболее частой причиной лимфоцитоза у детей признаны такие инфекционные заболевания как корь, краснуха, ветряная оспа; у взрослых – грипп, ОРВИ. Обычно лимфоцитоз умеренный, он возникает резко, достигает максимума параллельно разгару заболевания, затем по мере разрешения симптомов быстро возвращается к нормальным значениям.
Наиболее частой причиной лимфоцитоза у детей признаны такие инфекционные заболевания как корь, краснуха, ветряная оспа; у взрослых – грипп, ОРВИ. Обычно лимфоцитоз умеренный, он возникает резко, достигает максимума параллельно разгару заболевания, затем по мере разрешения симптомов быстро возвращается к нормальным значениям. - Инфекционный мононуклеоз. Специфической вирусной инфекцией у детей является инфекционный мононуклеоз, вызываемый вирусом Эпштейн-Барра. При инфекционном мононуклеозе лимфоцитоз более стойкий, может сохраняться несколько недель или месяцев. Иногда вирус персистирует годами и может стать причиной синдрома хронической усталости.
Помимо количественных изменений, вирусные инфекции считаются причиной появления атипичных мононуклеаров (вироцитов) – лимфоцитов, имеющих разную форму, измененную структуру ядра, базофильную цитоплазму. В незначительных количествах (менее 10%) они присутствуют при любых вирусных инфекциях. Более высокая концентрация таких клеток (более 10%) свидетельствует об инфекционном мононуклеозе.
Более высокая концентрация таких клеток (более 10%) свидетельствует об инфекционном мононуклеозе.
Бактериальные инфекции
У взрослых одна из частых причин лимфоцитоза – бактериальные инфекции с хроническим течением, сопровождающиеся образованием специфических эпителиоидных гранулем (туберкулез, бруцеллез, сифилис). Реже причиной лимфоцитоза у взрослых выступают тифозные заболевания (брюшной, сыпной тиф, паратифы). Единственной острой бактериальной инфекцией, вызывающей лимфоцитоз у детей, считается коклюш.
В основном наблюдается незначительный лимфоцитоз, причем практически всегда относительный, на фоне общей лейкопении. В виду хронического течения болезней лимфоцитоз может сохраняться неопределенно долго (месяцы, годы), увеличиваясь в периоды обострения. При туберкулезе лимфоцитоз свидетельствует о доброкачественном течении и считается предиктором благоприятного исхода.
Лимфоцитоз: норма и патология
Злокачественные болезни крови
Наиболее опасной причиной лифмоцитоза у взрослых и детей признаны миелопролиферативные и лимфопролиферативные заболевания.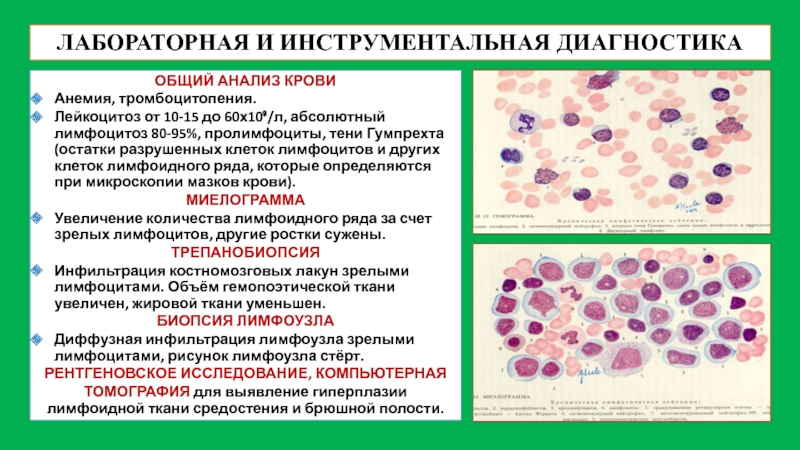 В таких случаях лимфоцитоз обусловлен пролиферацией опухолевых клонов лимфатической ткани или злокачественной трансформацией кроветворных клеток в костном мозге. У взрослых в основном наблюдаются хронический лейкоз, неходжкинские лимфомы (лимфосаркомы). У детей чаще встречается лимфогранулематоз (лимфома Ходжкина). Лимфоцитоз достигает очень высоких цифр (до 70-90%).
В таких случаях лимфоцитоз обусловлен пролиферацией опухолевых клонов лимфатической ткани или злокачественной трансформацией кроветворных клеток в костном мозге. У взрослых в основном наблюдаются хронический лейкоз, неходжкинские лимфомы (лимфосаркомы). У детей чаще встречается лимфогранулематоз (лимфома Ходжкина). Лимфоцитоз достигает очень высоких цифр (до 70-90%).
Нарастание лимфоцитоза происходит постепенно: максимальное значение достигается через несколько лет, уменьшается медленно, только под действием курсов химиотерапии. Быстрый возврат к нормальным показателям возможен только при пересадке костного мозга. Помимо лимфоцитоза, отмечаются такие признаки, как одновременное увеличение эозинофилов и базофилов (базофильно-эозинофильная ассоциация), присутствие большого количества бластов, промежуточных форм (пролимфоцитов).
Эндокринные расстройства
В некоторых случаях причиной лимфоцитоза становятся заболевания эндокринных органов. Точный механизм данного явления до сих пор окончательно не установлен. Умеренная степень лимфоцитоза часто развивается одновременно с увеличением концентрации эозинофилов. У взрослых такая картина наблюдается при акромегалии, тиреотоксикозе, недостаточности коры надпочечников. У детей частой причиной становятся врожденные дисфункции половых желез. Лимфоцитоз быстро регрессирует после назначения заместительной гормональной терапии.
Точный механизм данного явления до сих пор окончательно не установлен. Умеренная степень лимфоцитоза часто развивается одновременно с увеличением концентрации эозинофилов. У взрослых такая картина наблюдается при акромегалии, тиреотоксикозе, недостаточности коры надпочечников. У детей частой причиной становятся врожденные дисфункции половых желез. Лимфоцитоз быстро регрессирует после назначения заместительной гормональной терапии.
Другие причины
- Ревматологические патологии: ревматоидный артрит, острая ревматическая лихорадка, системная красная волчанка.
- Болезни крови: апластическая анемия, В12-фолиево-дефицитная анемия, посттрансфузионный синдром.
- Паразитарные инвазии: малярия, болезнь Шагаса, шистосомоз.
- Аллергические реакции: бронхиальная астма.
Диагностика
Уровень лимфоцитов измеряется при клиническом анализе крови. В виду того, что лимфоцитоз имеет достаточно широкий этиологический спектр, при его обнаружении следует обратиться к специалисту широкого профиля (терапевту или педиатру), чтобы тот на основании жалоб пациента, анамнестических данных, физикального осмотра, назначил дополнительное обследование, которое может включать:
- Анализы крови.
 Проводится подсчет лейкоцитарной формулы для определения процентного соотношения всех форм лейкоцитов. Методом микроскопии изучается мазок крови для выявления атипичных мононуклеаров, теней Боткина-Гумпрехта (остатков разрушенных лимфоцитов). Определяются воспалительные маркеры – повышенные СОЭ, СРБ. Для обнаружения опухолевых антигенов выполняется иммунофенотипирование, иммуногистохимичекое исследование.
Проводится подсчет лейкоцитарной формулы для определения процентного соотношения всех форм лейкоцитов. Методом микроскопии изучается мазок крови для выявления атипичных мононуклеаров, теней Боткина-Гумпрехта (остатков разрушенных лимфоцитов). Определяются воспалительные маркеры – повышенные СОЭ, СРБ. Для обнаружения опухолевых антигенов выполняется иммунофенотипирование, иммуногистохимичекое исследование. - Идентификация возбудителя. С целью выявления инфекционного агента выполняются тесты на наличие антител к патогенам, их ДНК (методом ИФА, ПЦР). Проводятся бактериологические исследования – посев, микроскопия мокроты (туберкулез, коклюш), серологическая диагностика – реакция Райта, Хеддельсона (бруцеллез), реакция микропреципитации (сифилис).
- Инструментальные исследования. При туберкулезе на рентгенограмме легких отмечается увеличение прикорневых, медиастинальных лимфатических узлов, инфильтрация верхних долей легких, иногда выпот в плевральную полость.
 При мононуклеозе и гемобластозах на УЗИ брюшной полости обнаруживается выраженная спленомегалия, реже гепатомегалия.
При мононуклеозе и гемобластозах на УЗИ брюшной полости обнаруживается выраженная спленомегалия, реже гепатомегалия. - Гистологические исследования. При хроническом лимфолейкозе в пунктате костного мозга находят большое количество лимфобластов. При лимфомах в биоптате лимфоузла, полученном путем тонкоигольной аспирации, выявляется диффузная пролиферация лимфоидных клеток с бластной морфологией. Специфический признак лимфогранулематоза – гигантские клетки Березовского-Штернберга.
Подсчет лейкоцитарной формулы
Коррекция
Прямых способов нормализации концентрации лимфоцитов не существует. Для борьбы с лимфоцитозом необходимо лечить основную патологию, послужившую причиной повышения лимфоцитов. Незначительный кратковременный лимфоцитоз, возникший на фоне стресса, приема лекарственных препаратов или в период выздоровления от простудного заболевания, не требует терапии. В случае долговременного лимфоцитоза, как абсолютного, так и относительного, необходимо обратиться к врачу.
Для многих вирусных инфекций (ветряной оспы, краснухи, ОРВИ) на сегодняшний день не разработано этиотропной терапии. Для их лечения применяются патогенетические и симптоматические методы – обильное горячее питье, жаропонижающие, противовоспалительные лекарства. При катаральном синдроме назначаются полоскание и орошение горла антисептическими растворами, спреями. В первые дни гриппа эффективно использование противовирусных препаратов (осельтамивир, римантадин).
Имеются данные о снижении количества осложнений инфекционного мононуклеоза у взрослых путем назначения ацикловира, валцикловира. При бактериальных инфекциях прописывают антибиотики, при туберкулезе – комбинацию противотуберкулезных средств. Если причиной лимфоцитоза стало лимфопролиферативное заболевание, то требуется проведение длительных повторных курсов химиотерапии. При неэффективности консервативного лечения хронического миелолейкоза у взрослых прибегают к аллогенной трансплантации костного мозга.
Прогноз
В ряде случаев уровень лимфоцитов может быть ориентиром для прогнозирования развития заболевания. Например, лимфоцитоз при туберкулезе, как у детей, так и у взрослых, свидетельствует о благоприятном течении болезни и о скором выздоровлении. И наоборот, если причиной чрезмерного увеличения лимфоцитов выступают злокачественные гематологические заболевания, это косвенно может говорить о высокой вероятности летального исхода. Однако в первую очередь необходимо ориентироваться на основную патологию и ее тяжесть. Поэтому любая степень лимфоцитоза требует тщательного обследования для установления причины и своевременной терапии.
Относительный лимфоцитоз — причины, симптомы, лечение
Что такое лимфоциты?
Лимфоциты представляют собой подвид лейкоцитов. Они находятся преимущественно в лимфатических тканях организма и поэтому называются лимфоцитами. Они бывают двух типов:
- В-лимфоциты (25% находятся в костном мозге)
- Т-лимфоциты (75% находятся в тимусе)
Лимфоциты играют важную роль в обеспечении иммунитета нашего организма против инфекции и токсины, которые могут сделать нас больными. Эти клетки крови способны выявлять и уничтожать инфекционные микроорганизмы.
Эти клетки крови способны выявлять и уничтожать инфекционные микроорганизмы.
Нормальный диапазон Для лейкоцитов: 5000-10000/мм3 крови
Нормальный диапазон Для лимфоцитов: 1000-4000/мм3 крови (20-40% общего количества циркулирующих лейкоцитов)
Лимфоцитоз – патологическое состояние в что наблюдается увеличение количества лимфоцитов в крови. Это может произойти у людей обоих полов и всех возрастных групп. Повышенные лимфоциты наблюдаются в нормальных условиях у детей и во время беременности. Лимфоциты аномально повышаются в ответ на инфекцию или воспаление, присутствующие в любом месте тела.
На основании данных дифференциального анализа крови лимфоцитоз можно разделить на следующие два типа:
- Абсолютный лимфоцитоз
- Относительный лимфоцитоз.
Что такое относительный лимфоцитоз?
Об относительном лимфоцитозе говорят, когда процентное содержание лимфоцитов в крови превышает 40%, но абсолютное количество лимфоцитов остается нормальным, т. е. не превышает 4000/мкл крови.
е. не превышает 4000/мкл крови.
Причины относительного лимфоцитоза
Относительный лимфоцитоз обычно наблюдается у детей в возрасте до 2 лет. Другими причинами относительного лимфоцитоза являются:
- Острые фазы серьезных вирусных инфекций
- Инфекция относительного лимфоцитоза также может быть обнаружена при брюшном тифе
- Заболевания соединительной ткани
- 90 010 Синдром Марфана
- Несовершенный остеогенез (болезнь хрупких костей )
- Системная красная волчанка
- Ревматоидный артрит
- Склеродермия
- Синдром Шегрена
- Псориатический артрит
- Цинга
Тиреотоксикоз — наличие избытка гормонов щитовидной железы в крови
Добавить Болезнь Исона — эндокринное заболевание, при котором надпочечники не вырабатывают стероидные гормоны
Спленомегалия из-за селезеночная секвестрация гранулоцитов (селезенка увеличивается из-за быстрого разрушения гранулоцитов, которые являются разновидностью лейкоцитов.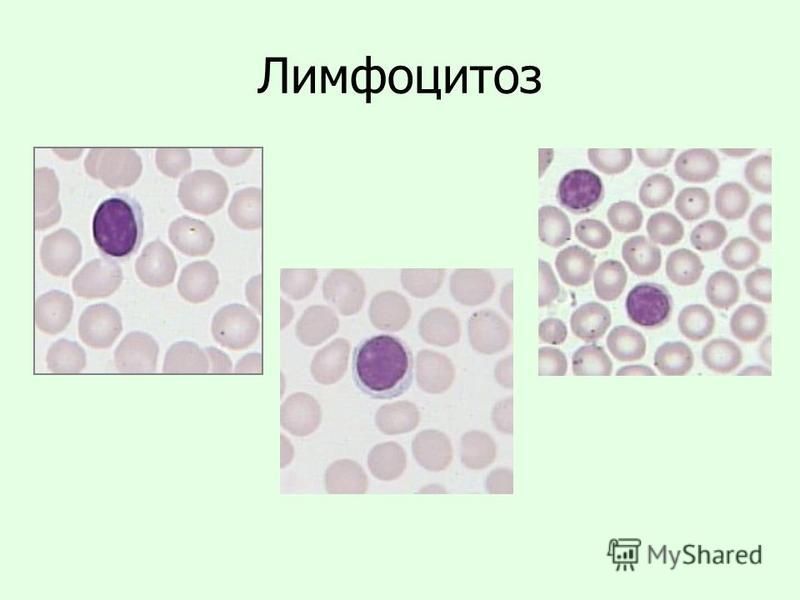 Сама селезенка повреждается и плохо функционирует).
Сама селезенка повреждается и плохо функционирует).
Признаки и симптомы относительного лимфоцитоза
Относительный лимфоцитоз обычно является случайной находкой, что означает, что он может быть обнаружен случайно при обычном общем анализе крови. Некоторые пациенты остаются бессимптомными в течение длительного периода времени, пока не заметят увеличение лимфатических узлов или инфекцию. Признаки и симптомы могут варьироваться от нулевых до тяжелых в зависимости от условий, ответственных за относительный лимфоцитоз.
Хотя некоторые пациенты могут вообще не испытывать никаких симптомов, кроме усталости, которую часто игнорируют; у других могут быть признаки и симптомы, соответствующие основному заболеванию. У вас могут возникнуть следующие признаки и симптомы, если у вас есть относительный лимфоцитоз:
- Необъяснимая потеря веса
- Признаки инфекции, такие как лихорадка выше 40 градусов по Цельсию, недомогание или боль в теле.
- Слабость или усталость
- Night Sweats
- Увеличенные лимфатические узлы (могут ощущаться как комки под кожей)
- БОЛЬНАЯ БОЛЬНА жар, повышенное потоотделение, нарушения менструального цикла у женщин, учащенное сердцебиение, нервозность и раздражительность.

- Симптомы, соответствующие болезни Аддисона, включая повышенную раздражительность, потемнение кожи, низкое кровяное давление и низкий уровень сахара в крови, выпадение волос на теле, тошноту, рвоту и диарею.
- Легкие кровотечения или синяки могут присутствовать из-за плохо функционирующей селезенки.
Вам необходимо обратиться к врачу для обследования и лечения, если вы наблюдаете наличие или ухудшение любого из вышеупомянутых признаков и симптомов.
Лечение относительного лимфоцитоза
Если при обычном анализе крови обнаружен относительный лимфоцитоз, вам необходимо немедленно обратиться к врачу, чтобы диагностировать основное заболевание, вызывающее относительный лимфоцитоз, и соответствующим образом спланировать лечение. Пациентам, у которых при рутинных анализах крови обнаружен относительный лимфоцитоз, может быть рекомендовано пройти некоторый набор тестов для выявления точной причины. У некоторых пациентов лимфоцитоз прекращается после устранения основного заболевания.
Взрослым, у которых ранее были диагностированы определенные состояния, такие как заболевания соединительной ткани или эндокринные заболевания, вызывающие относительный лимфоцитоз, может быть рекомендовано повторное обследование и лечение. Поскольку относительный лимфоцитоз является нормальным явлением у детей в возрасте до 2 лет, они не требуют какого-либо специального лечения, если не диагностирована какая-либо другая причина.
Лечение относительного лимфоцитоза будет варьироваться от случая к случаю в зависимости от основной причины. Он направлен в первую очередь на облегчение признаков и симптомов:
- Острые вирусные инфекции лечат соответствующими противовирусными средствами, если инфекционная причина выявлена, а также проводится симптоматическое лечение.
- Острые бактериальные инфекции, такие как брюшной тиф, лечат с помощью антибиотиков и противовоспалительных препаратов.
- Лечение заболеваний соединительной ткани и аутоиммунных заболеваний зависит от типа заболевания.
 Кортикостероиды назначают при большинстве состояний.
Кортикостероиды назначают при большинстве состояний. - Подходящая медикаментозная терапия для лечения тиреотоксикоза. Частичное или полное удаление щитовидной железы может быть рекомендовано, если одна или обе доли щитовидной железы гиперактивны.
- Кортикостероидная терапия рекомендуется для лечения болезни Аддисона.
- Частичное или полное удаление селезенки может быть рекомендовано, если увеличение селезенки достаточно велико, чтобы вызвать дискомфорт.
- Хирургия не играет роли в лечении относительного лимфоцитоза. Однако в случае увеличенных лимфатических узлов для выявления причины может потребоваться небольшая хирургическая процедура по эксцизионной биопсии пораженного лимфатического узла.
Важно сообщить своему врачу о любых предыдущих заболеваниях, семейном анамнезе любого серьезного заболевания, прошлых медицинских отчетах, истории приема лекарств или операций, поскольку эта информация может изменить подход к лечению.
Не существует конкретных профилактических мер или вакцин, которые можно было бы принять, чтобы избежать возникновения относительного лимфоцитоза. Тем не менее, вы можете поговорить со своим врачом о наилучшей диете и физических упражнениях для вашего конкретного состояния. Соответствующая диета может помочь вам избежать дальнейших эпизодов лимфоцитоза или его осложнений, если у вас есть какие-либо хронические заболевания из списка причин, упомянутых выше.
Тем не менее, вы можете поговорить со своим врачом о наилучшей диете и физических упражнениях для вашего конкретного состояния. Соответствующая диета может помочь вам избежать дальнейших эпизодов лимфоцитоза или его осложнений, если у вас есть какие-либо хронические заболевания из списка причин, упомянутых выше.
Подход к ребенку с лимфоцитозом или лимфоцитопенией
Обзор литературы актуален по состоянию на: март 2023 г. | Последнее обновление этой темы: 31 мая 2022 г.
ВВЕДЕНИЕ. Лимфоциты представляют собой подмножество лейкоцитов (лейкоцитов), которые составляют неотъемлемую часть иммунной системы. Они способствуют гуморальному и клеточному иммунитету организма против чужеродных белков и патогенов. Увеличение циркулирующих лимфоцитов (лимфоцитоз) можно наблюдать после инфекций, таких как инфекционный мононуклеоз и коклюш, или при лимфопролиферативных заболеваниях, таких как острый и хронический лимфолейкоз. Подобный набор заболеваний может вызывать снижение числа лимфоцитов (лимфоцитопению), хотя следует также учитывать иммунодефицитные состояния, особенно у младенцев и детей младшего возраста.
Здесь будут рассмотрены различные причины лимфоцитоза и лимфоцитопении у детей. Информация об остром лимфобластном лейкозе (ОЛЛ), нейтрофилии, нейтропении и лимфоцитозе/лимфоцитопении у взрослых представлена отдельно.
● ALL – (См. «Обзор клинической картины и диагностика острого лимфобластного лейкоза/лимфомы у детей».)
● Нейтрофилия – (См. «Подход к пациенту с нейтрофилией».)
● Нейтропения – (См. «Обзор нейтропении у детей и подростков»). S — абсолютный лимфоцит кол-во (ALC) равно произведению общего количества лейкоцитов (WBC) и процентного содержания лимфоцитов в дифференциале WBC:
ALC = WBC (клеток/мкл) x процент лимфоцитов ÷ 100
Лимфоцитоз — У отдельных лиц старше 12 лет лимфоцитоз определяется как ALC >4000 клеток/мкл (также выражается как >4000/мм 3 или >4,0 x 10 9 /л). Уровни лимфоцитов в крови выше у новорожденных и детей младшего возраста, у которых нормальный абсолютный уровень лимфоцитов в крови может достигать 8000/мкл. Хотя эти определения применимы в целом, увеличение некоторых субпопуляций лимфоцитов может быть весьма значительным, даже если нормальное значение общего АЛК не превышено.
Хотя эти определения применимы в целом, увеличение некоторых субпопуляций лимфоцитов может быть весьма значительным, даже если нормальное значение общего АЛК не превышено.
Однако хроническая клональная пролиферация лимфоцитов у детей исчезающе редка. Лимфоцитоз обычно обусловлен инфекционными причинами (таблица 1) или хроническими воспалительными состояниями с относительной нейтропенией. Когда рассматривается возможность злокачественного новообразования у взрослых, возраст и ALC являются лучшими предикторами аномального иммунофенотипа по данным проточной цитометрии. Пороговые значения ALC >4,0 x 10 9 /л для пациентов старше 67 лет и 6,7 x 10 9 клеток/л для пациентов в возрасте от 50 до 67 лет. Приблизительно 1,3 процента лиц старше 50 лет будут иметь ALC> 4,0 x 10 9 , а 59 процентов из них будут иметь аномальный иммунофенотип [1,2]. Причины клонального лимфоцитоза подробно обсуждаются отдельно.
Лимфоцитопения — Лимфоцитопения по-разному определяется у детей старшего возраста как ALC <1500 клеток/мкл. Младенцы обычно имеют более высокое число лимфоцитов, а лимфоцитопения обычно определяется как ALC <4500 клеток/мкл у детей в возрасте до восьми месяцев [3]. (См. «Лимфоцитопения» ниже.)
Младенцы обычно имеют более высокое число лимфоцитов, а лимфоцитопения обычно определяется как ALC <4500 клеток/мкл у детей в возрасте до восьми месяцев [3]. (См. «Лимфоцитопения» ниже.)
Субпопуляции лимфоцитов — лимфоциты циркулирующей крови включают популяции Т-клеток, В-клеток и естественных киллеров (NK). Их нормальные относительные пропорции в крови составляют:
● Т-клетки (например, CD3 + клетки) – от 60 до 80 процентов
● В-клетки (например, CD20 + клетки) – от 10 до 20 процентов
● NK-клетки (например, CD56 + клеток) – от 5 до 10 процентов
Нормальные относительные пропорции подтипов Т-клеток в крови:
● Хелперные/индукторные Т-клетки (т.е. CD4 + Т-клетки) – от 60 до 70 процентов
● Супрессорные/цитотоксические Т-клетки (т.е. CD8 + Т-клетки) – от 30 до 40 процентов
Клональные по сравнению с реактивными лимфоцитоз — Лимфоцитоз может быть либо реактивной поликлональной пролиферацией, либо клональной экспансией.
● Реактивный лимфоцитоз — Этот термин относится к поликлональному лимфоцитозу у пациента без гематологического заболевания в анамнезе, у которого есть заболевание, которое может быть связано с лимфоцитозом, и у которого количество лимфоцитов нормализуется или ожидается, что нормализуется менее чем через два месяца после разрешения этого состояния. Примерами являются вирусная инфекция и коклюш.
● Клональный лимфоцитоз – Этот термин относится к лимфоцитозу и установленному диагнозу острого или хронического лимфопролиферативного заболевания. Примерами являются моноклональный В-клеточный лимфоцитоз (MBL), хронический лимфоцитарный лейкоз (CLL) и лимфопролиферативные заболевания крупных гранулярных лимфоцитов.
В то время как злокачественные разрастания лимфоцитов являются клональными, в настоящее время распознаются незлокачественные клональные разрастания Т-клеток и В-клеток. Эти расстройства могут оставаться стабильными или могут прогрессировать до злокачественного новообразования. (См. «Клинические особенности и диагностика хронического лимфоцитарного лейкоза/мелкоклеточной лимфоцитарной лимфомы», раздел «Моноклональный В-клеточный лимфоцитоз» и «Клинические проявления, патологические особенности и диагностика Т-клеточного крупнозернистого лимфоцитарного лейкоза», раздел «Т-клеточная клонопатия». неизвестного значения».)
(См. «Клинические особенности и диагностика хронического лимфоцитарного лейкоза/мелкоклеточной лимфоцитарной лимфомы», раздел «Моноклональный В-клеточный лимфоцитоз» и «Клинические проявления, патологические особенности и диагностика Т-клеточного крупнозернистого лимфоцитарного лейкоза», раздел «Т-клеточная клонопатия». неизвестного значения».)
Клональность при злокачественных лимфопролиферативных заболеваниях обычно определяется наличием одной или нескольких определяющих аномалий:
● Аномальный кариотип, характерный для рассматриваемого заболевания, такой как хромосомная транслокация t(12;21), наблюдаемая во многих случаях детский ОЛЛ (см. «Классификация, цитогенетика и молекулярная генетика острого лимфобластного лейкоза/лимфомы»).
● Клональная реаранжировка генов иммуноглобулинов, наблюдаемая при различных В-клеточных лимфомах/лейкозах (см. «Общие аспекты цитогенетического анализа при гематологических злокачественных новообразованиях»).
● Наличие одной легкой цепи (например, либо каппа, либо лямбда, но не обеих) в циркулирующих лимфоидных клетках, наблюдаемое при В-клеточном ХЛЛ (см. «Клинические особенности и диагностика хронического лимфоцитарного лейкоза/мелкоклеточной лимфоцитарной лимфомы» , раздел «Иммунофенотип»).
«Клинические особенности и диагностика хронического лимфоцитарного лейкоза/мелкоклеточной лимфоцитарной лимфомы» , раздел «Иммунофенотип»).
● Клональная реаранжировка Т-клеточного рецептора, наблюдаемая при различных Т-клеточных лейкозах, таких как Т-клеточный лейкоз LGL (см. ‘).
●Злокачественные NK-клетки, по определению, не проявляют клональных реаранжировок генов иммуноглобулинов или Т-клеточного рецептора. Однако, как и при агрессивном лейкозе NK-клеток, они могут показать вирус Эпштейна-Барра (EBV), клонально интегрированный в клеточную ДНК [4] и/или могут показать клональные хромосомные аномалии.
ОБСЛЕДОВАНИЕ РЕБЕНКА С ЛИМФОЦИТОЗОМ — Полный анамнез и физикальное обследование, а также общий анализ крови (CBC) и исследование мазка периферической крови необходимы для начальной оценки ребенка с лимфоцитозом. В частности, следует определить, есть ли в анамнезе недавняя инфекция, которая могла бы объяснить лимфоцитоз.
Дифференциальный диагноз будет зависеть от возраста пациента и симптомов.
●У детей довольно часто встречаются «атипичные» или «вирусные» лимфоциты. Наличие выраженной лимфаденопатии или спленомегалии свидетельствует о ВЭБ-инфекции даже при отсутствии системных симптомов. Серология ВЭБ показана в большинстве случаев лимфоцитоза у детей и молодых людей.
● Наличие анемии, тромбоцитопении или нейтропении в сочетании с лимфоцитозом свидетельствует о злокачественном процессе и требует немедленного направления к гематологу. Если лимфоцитоз умеренной степени и присутствует при повторных измерениях с течением времени, следует провести проточную цитометрию с анализом субпопуляции лимфоцитов. Необходимо получить консультацию гематолога.
Морфология лимфоцитов крови — реактивный лимфоцитоз может быть спутан со злокачественным лимфоцитозом (т. е. различными лейкемическими состояниями) неопытным наблюдателем, рассматривающим мазок крови, окрашенный по Райту-Гимзе. Определенные фенотипические характеристики могут указывать на реактивную или злокачественную причину лимфоцитоза, что может быть подтверждено дополнительным тестированием.
Реактивный лимфоцитоз — В целом реактивный лимфоцитоз обусловлен наличием в периферической крови одного из двух типов лимфоцитов:
● Абсолютное увеличение зрелых малых лимфоцитов нормального вида, наблюдаемое при коклюше и инфекционном лимфоцитозе (рис. 1).
● Абсолютное увеличение более крупных лимфоцитов с обильной базофильной цитоплазмой и большим ядром неправильной формы, содержащим редкое ядрышко. Инфекционный мононуклеоз на второй-третьей неделе болезни приводит к заметному увеличению этих более крупных форм лимфоцитов, так называемых «атипичных», «трансформированных» или «вариантов лимфы» (рис. 2). Аналогичные результаты можно увидеть и при других вирусных заболеваниях, перечисленных в таблице (таблица 1).
Злокачественный лимфоцитоз — ряд различных типов лимфоидных клеток может появляться в периферической крови при различных злокачественных лимфопролиферативных заболеваниях. Ранние фазы В-, Т- или NK-клеточных лимфопролиферативных злокачественных новообразований могут имитировать доброкачественный поликлональный или реактивный лимфоцитоз. Костный мозг, иммунофенотипирование, исследования генной перестройки и/или цитогенетические исследования необходимы для дифференциации хронического лимфоцитарного лейкоза или, иногда, Т-клеточного лейкоза от доброкачественного лимфоцитоза.
Костный мозг, иммунофенотипирование, исследования генной перестройки и/или цитогенетические исследования необходимы для дифференциации хронического лимфоцитарного лейкоза или, иногда, Т-клеточного лейкоза от доброкачественного лимфоцитоза.
В частности, у младенцев и очень маленьких детей нормальные периферические лимфоциты могут казаться незрелыми и могут быть ошибочно приняты за лимфобласты лицами, не привыкшими рассматривать мазки крови у детей. Точно так же костный мозг маленьких детей может содержать гематогоны (т. е. нормально созревающие предшественники В-клеток), которые выглядят незрелыми и могут быть трудно морфологически отличимы от бластов лимфоцитарного лейкоза. Их можно идентифицировать с помощью проточной цитометрии. Гематогоны составляют до 6,4% периферических лимфоцитов у 60% детей в возрасте до одного месяца [5] и могут составлять от 0,01 до 1,3% лейкоцитов у взрослых по данным чувствительной проточной цитометрии [6,7].
Обычно к тому времени, когда у ребенка появляются признаки значительного злокачественного лимфоцитоза, в анализе крови появляются другие признаки (например, анемия, нейтропения, тромбоцитопения), которые предполагают диагноз лейкемии. Жалобы на боли в костях, особенно в спине или бедрах, которые очень редко встречаются у детей, а также на лимфаденопатию или гепатоспленомегалию, являются другими тревожными находками на фоне лимфоцитоза. Злокачественные поражения лимфоцитов обсуждаются отдельно. (См. «Обзор клинической картины и диагностики острого лимфобластного лейкоза/лимфомы у детей» и «Клинические проявления, патологические особенности и диагностика В-клеточного острого лимфобластного лейкоза/лимфомы» и «Стадирование и прогноз хронического лимфолейкоза».)
Жалобы на боли в костях, особенно в спине или бедрах, которые очень редко встречаются у детей, а также на лимфаденопатию или гепатоспленомегалию, являются другими тревожными находками на фоне лимфоцитоза. Злокачественные поражения лимфоцитов обсуждаются отдельно. (См. «Обзор клинической картины и диагностики острого лимфобластного лейкоза/лимфомы у детей» и «Клинические проявления, патологические особенности и диагностика В-клеточного острого лимфобластного лейкоза/лимфомы» и «Стадирование и прогноз хронического лимфолейкоза».)
Некоторые лимфоидные злокачественные новообразования могут иметь различное количество лимфоидных клеток в периферической крови как часть патологического процесса. Хотя они могут быть достаточно отличительными, чтобы предположить основной диагноз, это очень редкое проявление у детей с лимфоидными злокачественными новообразованиями, отличными от лейкемии.
Лимфобласты при остром лимфобластном лейкозе (ОЛЛ) могут иметь различную морфологию, при которой бласты практически не имеют цитоплазмы (рис. 3), имеют обильную голубоватую цитоплазму (рис. 4) или темно-синюю цитоплазму лимфобластов типа Беркитта (рис. 5). (См. «Клинические проявления, патологические особенности и диагностика В-клеточного острого лимфобластного лейкоза/лимфомы», раздел «Морфология» и «Оценка мазка периферической крови», раздел «Тревожные данные».)
3), имеют обильную голубоватую цитоплазму (рис. 4) или темно-синюю цитоплазму лимфобластов типа Беркитта (рис. 5). (См. «Клинические проявления, патологические особенности и диагностика В-клеточного острого лимфобластного лейкоза/лимфомы», раздел «Морфология» и «Оценка мазка периферической крови», раздел «Тревожные данные».)
ПРИЧИНЫ РЕАКТИВНОГО ЛИМФОЦИТОЗА — Обычная причина реактивного лимфоцитоза — одна из множества вирусных инфекций, наиболее часто наблюдаемая у детей и молодых людей (таблица 1).
Инфекционный мононуклеоз — вирус Эпштейна-Барр (ВЭБ) является основной причиной инфекционного мононуклеоза, который связан с выраженным реактивным «атипичным» лимфоцитозом (рисунок 2). Пик этих атипичных лимфоцитов приходится на вторую и третью неделю болезни и сохраняется до двух месяцев [8,9].]. Пероральное выделение вируса продолжается в среднем 174 дня, а виремия — до 90 дней у студентов колледжей [10]. (См. «Инфекционный мононуклеоз», раздел «Передача».)
Хотя ВЭБ инфицирует В-лимфоциты, реактивный лимфоцитоз в крови обусловлен абсолютным увеличением Т-лимфоцитов, преимущественно подтипа CD8 + [10]. (См. «Инфекционный мононуклеоз».)
(См. «Инфекционный мононуклеоз».)
Синдром мононуклеоза — Клиническая картина, напоминающая инфекционный мононуклеоз (синдром мононуклеоза), может быть вызвана рядом инфекционных агентов, отличных от ВЭБ. Двумя наиболее важными формами, которые следует включать в дифференциальную диагностику синдрома мононуклеоза, являются инфекции цитомегаловирусом (ЦМВ) и вирусом иммунодефицита человека (ВИЧ-1).
● Цитомегаловирус (ЦМВ) в существенном меньшинстве случаев вызывает синдром инфекционного мононуклеоза [11]. (См. «Эпидемиология, клинические проявления и лечение цитомегаловирусной инфекции у иммунокомпетентных взрослых».)
● Во время первичной инфекции ВИЧ-1 у пациентов может проявляться синдром мононуклеоза. Это проявление первичной ВИЧ-инфекции иногда связано с сопутствующей ЦМВ-инфекцией [12-14]. При первичном ВИЧ лимфоцитоз периферической крови имеет иммунофенотипический паттерн CD3+/CD8+ (т.е. супрессорные/цитотоксические Т-клетки) [15]. (См. «Острая и ранняя ВИЧ-инфекция: патогенез и эпидемиология» и «Естественное течение и клинические особенности ВИЧ-инфекции у взрослых и подростков». )
)
● Другие инфекции могут быть связаны с эпизодической этиологией синдрома мононуклеоза, включая вирус герпеса человека типа 6 [16], аденовирус типа 12 [17] и токсоплазмоз [18].
Другие вирусные заболевания – Инфекция Т-лимфотропным вирусом человека типа I (HTLV-I) привела к самокупирующемуся лимфоцитозу незрелых Т-клеток до 20 000/мкл, переходящему в лимфоцитоз зрелых Т-клеток с соотношением CD4/CD8 4,5:1 [19]. Пациенты с эпидемическим паротитом, ветряной оспой, гриппом, гепатитом, краснухой или корью обычно имеют реактивный лимфоцитоз как признак заболевания [20].
Инфекционный лимфоцитоз — ряд вирусов, включая вирус Коксаки B2, полиовирус и другие энтеровирусы, связаны с доброкачественным состоянием, называемым инфекционным лимфоцитозом у детей [21–23]. У пораженных пациентов общее количество лейкоцитов колеблется от 20 000 до 100 000/мкл с 60–90% малых зрелых Т-лимфоцитов [21–23]. Заболевание часто сопровождается легкой эозинофилией и проходит в течение 4–10 недель. Диагноз обычно ставится случайно при проведении анализа крови. У большинства пациентов симптомы отсутствуют, хотя могут возникать лихорадка, респираторные признаки и симптомы, диарея или боль в животе, редко менингоэнцефалит или кореподобная сыпь [21,22].
Диагноз обычно ставится случайно при проведении анализа крови. У большинства пациентов симптомы отсутствуют, хотя могут возникать лихорадка, респираторные признаки и симптомы, диарея или боль в животе, редко менингоэнцефалит или кореподобная сыпь [21,22].
Коклюш — Острые бактериальные инфекции редко вызывают лимфоцитоз, за исключением коклюша (коклюша), из-за инфекции Bordetella pertussis. В одном исследовании с участием 11 детей абсолютное количество лимфоцитов колебалось от 6500 до 54 800/мкл, в среднем 20 300/мкл [24]. В мазках лейкоцитарной пленки выявлено значительное увеличение малых лимфоцитов с извитыми и расщепленными ядрами; средний процент циркулирующих лейкоцитов составлял 21 процент В-клеток и 53 процента Т-клеток (т. е. нормальный процент по иммунофенотипу) [24]. Это увеличение числа лимфоцитов, по-видимому, является результатом блокады нормальной экстравазации лимфоцитов из крови в лимфатические узлы. а не увеличение продукции лимфоцитов.
Напротив, при идентичном клиническом заболевании, вызванном B. parapertussis, лимфоцитоз не наблюдается. В одном исследовании 114 пациентов, у 38 из которых была инфекция B. parapertussis, а у остальных — B. pertussis, среднее количество лейкоцитов и лимфоцитов было значительно ниже при первой инфекции (7600 против 12 500/мкл и 3500 против 7800/мкл соответственно). [25]. И B. pertussis, и B. parapertussis экспрессируют коклюшный токсин; B. pertussis также, по-видимому, продуцирует токсин фактора, стимулирующего лимфоцитоз [25].
parapertussis, лимфоцитоз не наблюдается. В одном исследовании 114 пациентов, у 38 из которых была инфекция B. parapertussis, а у остальных — B. pertussis, среднее количество лейкоцитов и лимфоцитов было значительно ниже при первой инфекции (7600 против 12 500/мкл и 3500 против 7800/мкл соответственно). [25]. И B. pertussis, и B. parapertussis экспрессируют коклюшный токсин; B. pertussis также, по-видимому, продуцирует токсин фактора, стимулирующего лимфоцитоз [25].
Хотя наличие лимфоцитоза не очень специфично для диагностики коклюша, отсутствие лимфоцитоза делает коклюш маловероятным [26]. (См. «Коклюшная инфекция у подростков и взрослых: клинические проявления и диагностика» и «Коклюшная инфекция у младенцев и детей: клиника и диагностика».) солитарной лимфаденопатией и системными признаками и симптомами хронического воспаления. В мазке крови можно увидеть большие атипичные лимфоциты, обычно с легкой эозинофилией и моноцитозом, анемией или тромбоцитопенией [27]. Другие системные хронические инфекции, такие как риккетсиоз, туберкулез, бруцеллез и сифилис, часто имеют аналогичную картину крови. (См. «Микробиология, эпидемиология, клинические проявления и диагностика болезни кошачьих царапин».)
(См. «Микробиология, эпидемиология, клинические проявления и диагностика болезни кошачьих царапин».)
Токсоплазмоз — Токсоплазмоз обычно вызывает бессимптомную инфекцию или лимфаденопатию у иммунокомпетентных пациентов, но может вызывать диссеминированные проявления у пациентов с ослабленным иммунитетом. Лимфаденопатия включает множественные участки лимфатических узлов и в одной трети случаев сопровождается гепатоспленомегалией. Как отмечалось выше, гематологическая картина может давать синдром мононуклеоза (т. е. имитирующий синдром инфекционного мононуклеоза) с лимфоцитозом и большими реактивными атипичными лимфоцитами; эозинофилия встречается в 10–20% случаев [18,28].
Бабезиоз — Бабезиоз – это переносимое клещами заболевание, вызываемое Babesia microti в Соединенных Штатах; это эндемично для Мартас-Винъярд, Нантакет и Лонг-Айленд. Это также вызвано Babesia divergens в Европе. (См. «Бабезиоз: микробиология, эпидемиология и патогенез».)
Как и в случае паразитов Plasmodium, бабезиоз поражает эритроциты, вызывая гемолитическую анемию; клинические проявления очень напоминают малярию. Микроорганизмы видны в мазке крови (рис. 6 и 7), в котором также выявляется до 15% атипичных лимфоцитов [29].-31]. Однако общий анализ лейкоцитов не повышен. (См. «Бабезиоз: клинические проявления и диагностика», раздел «Клинические проявления».)
Микроорганизмы видны в мазке крови (рис. 6 и 7), в котором также выявляется до 15% атипичных лимфоцитов [29].-31]. Однако общий анализ лейкоцитов не повышен. (См. «Бабезиоз: клинические проявления и диагностика», раздел «Клинические проявления».)
Неинфекционные причины — Реакции гиперчувствительности и стресс являются наиболее распространенными причинами неинфекционного реактивного лимфоцитоза.
Реакции гиперчувствительности — Реакции гиперчувствительности либо вызваны лекарствами, либо связаны с острой сывороточной болезнью. Синдромы гиперчувствительности, вызванные лекарственными препаратами, обычно возникают через две-шесть недель после начала приема препарата и включают лихорадку, лейкоцитоз с эозинофилией и атипичный лимфоцитоз. Эти реакции могут прогрессировать до полиорганной недостаточности. Эти реакции могут быть связаны с определенными типами HLA, чаще связаны с определенными классами препаратов, такими как противосудорожные препараты, и могут иметь смертность до 10% [32,33]. (См. «Лекарственная гиперчувствительность: Классификация и клинические признаки».)
(См. «Лекарственная гиперчувствительность: Классификация и клинические признаки».)
Стресс-индуцированный лимфоцитоз — преходящий атипичный лимфоцитоз с абсолютным числом лимфоцитов в диапазоне от 4000 до 13 000/мкл, часто сопровождаемый нейтрофилией, наблюдался в группе из 73 взрослых в возрасте от 43 до 93 лет с неотложными состояниями сердца, травмой или эпилептическим статусом [2]. 34]. Их смертность составляла 50 процентов, а изменение картины крови приписывалось либо стрессу, либо введению адреналина. В исследовании более 45 000 взрослых стационарных пациентов лимфоцитоз сам по себе, независимо от травмы, предсказывал трехкратное увеличение риска смерти в течение 30 дней после госпитализации [35]. Механизм, по-видимому, заключается в перераспределении лимфоцитов, индуцированном адреналином [36].
Наличие лимфоцитоза после травмы, по-видимому, является признаком раннего распознавания пациентов с высоким риском [37]. Другое исследование отделения неотложной помощи с участием 10 взрослых с серповидноклеточной анемией и 15 других с травмой или серьезными острыми заболеваниями и абсолютным лимфоцитозом продемонстрировало увеличение числа CD20+ В-клеток, а также Т-клеток CD3, CD4, CD8 и CD56.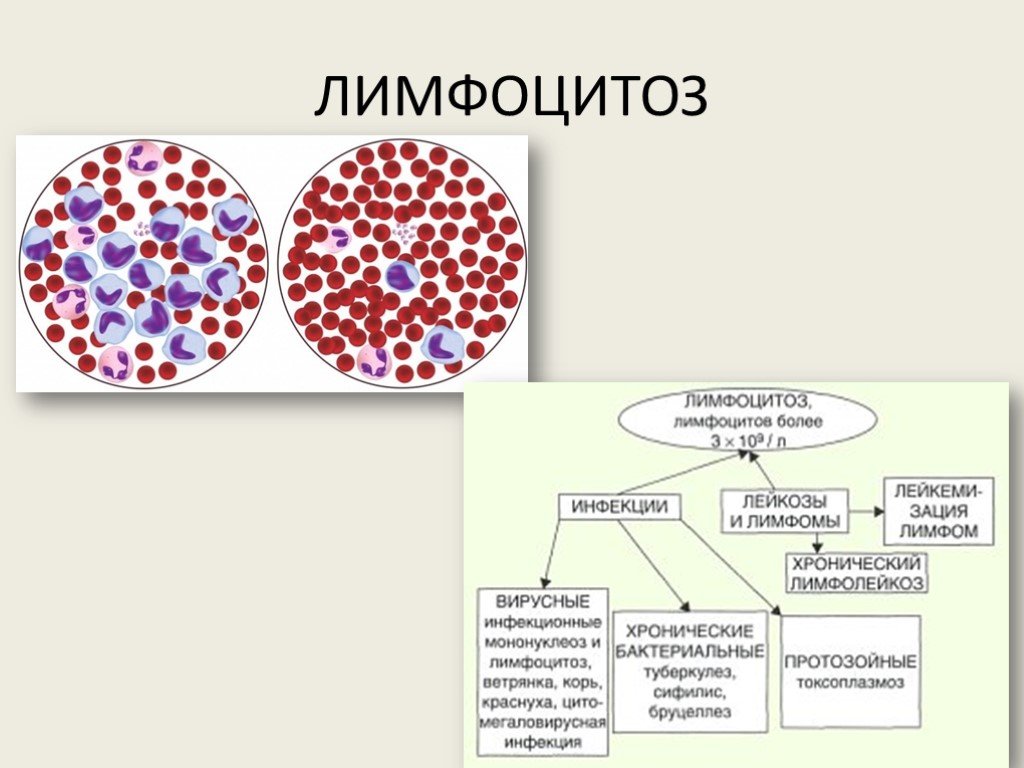 фенотипы [38]. Эти результаты имитировали эффекты парентерального введения адреналина: pan-B и pan-T лимфоцитоз с заметным увеличением клеток CD56 (в 4-5 раз) и клеток CD8 (в 3-4 раза), а также умеренным увеличением клеток CD20 и CD4. (в два раза) [38,39].
фенотипы [38]. Эти результаты имитировали эффекты парентерального введения адреналина: pan-B и pan-T лимфоцитоз с заметным увеличением клеток CD56 (в 4-5 раз) и клеток CD8 (в 3-4 раза), а также умеренным увеличением клеток CD20 и CD4. (в два раза) [38,39].
Лимфоцитоз после спленэктомии — после спленэктомии у большинства пациентов наблюдается увеличение циркулирующих крупных гранулярных лимфоцитов [40,41]. В одной серии из 23 пациентов, у большинства из которых была лимфома Ходжкина, спленэктомия была связана с лимфоцитозом у 20; абсолютное количество лимфоцитов варьировало от 4000 до 8700/мкл [40]. Лимфоцитоз сохранялся почти без изменений в течение медианы наблюдения 50 месяцев. Некоторые пациенты имеют типичную морфологию крупных гранулярных лимфоцитов с первичной экспансией NK-клеток [41]. In vitro естественные киллеры и антителозависимая клеточная цитотоксическая активность остаются нормальными [42].
ЛИМФОПРОЛИФЕРАТИВНЫЕ ЗАБОЛЕВАНИЯ — Ряд лимфопролиферативных заболеваний связаны с периферическим лимфоцитозом. На ранних стадиях их бывает трудно отличить от случаев реактивного лимфоцитоза. Чтобы различить эти две возможности, могут потребоваться серийные анализы крови. Однако наличие бластных форм (т.е. лимфобластов) и/или количество лимфоцитов >20 000/мкл требует немедленного направления к гематологу. Некоторые из них обсуждаются в этом разделе.
На ранних стадиях их бывает трудно отличить от случаев реактивного лимфоцитоза. Чтобы различить эти две возможности, могут потребоваться серийные анализы крови. Однако наличие бластных форм (т.е. лимфобластов) и/или количество лимфоцитов >20 000/мкл требует немедленного направления к гематологу. Некоторые из них обсуждаются в этом разделе.
Наследственный поликлональный В-клеточный лимфоцитоз — у пациентов из одной семьи в младенчестве отмечалось количество лейкоцитов в диапазоне 30 000 с 85 процентами лимфоцитов и спленомегалией из-за поликлональных В-клеток [43,44]. Лимфоцитоз сохранялся на протяжении всего детства и к четвертому десятилетию жизни стал неотличим от хронического лимфоцитарного лейкоза (ХЛЛ). (См. «Подход к взрослым с лимфоцитозом или лимфоцитопенией».)
Лимфопролиферативное заболевание крупных гранулярных лимфоцитов — Лимфопролиферативное заболевание крупных гранулярных лимфоцитов представляет собой относительно редкий атипичный лимфоцитоз, характеризующийся наличием в крови > 2000/мкл крупных лимфоцитов. со слегка эксцентричным ядром и обильной бледно-голубой цитоплазмой, содержащей много азурофильных гранул (рис. 8) [45]. Фенотипически эти клетки можно разделить на экспансии CD3+/CD8+/CD4-T-клеток или CD3-/CD56+ NK-клеток, которые обычно являются клональными [46,47]. Эти пациенты редко могут поступать в детстве, но обычно проявляются на четвертом или пятом десятилетии жизни с аутоиммунными проявлениями и нейтропенией. Хотя у них может быть абсолютный лимфоцитоз, у них также могут быть нормальные общие лимфоциты с повышенным процентом цитотоксических лимфоцитов [48-50]. (См. «Лечение крупнозернистого лимфоцитарного лейкоза» и «Естественный киллерный (NK) лейкоз крупнозернистых лимфоцитов».)
со слегка эксцентричным ядром и обильной бледно-голубой цитоплазмой, содержащей много азурофильных гранул (рис. 8) [45]. Фенотипически эти клетки можно разделить на экспансии CD3+/CD8+/CD4-T-клеток или CD3-/CD56+ NK-клеток, которые обычно являются клональными [46,47]. Эти пациенты редко могут поступать в детстве, но обычно проявляются на четвертом или пятом десятилетии жизни с аутоиммунными проявлениями и нейтропенией. Хотя у них может быть абсолютный лимфоцитоз, у них также могут быть нормальные общие лимфоциты с повышенным процентом цитотоксических лимфоцитов [48-50]. (См. «Лечение крупнозернистого лимфоцитарного лейкоза» и «Естественный киллерный (NK) лейкоз крупнозернистых лимфоцитов».)
ЛИМФОЦИТОПЕНИЯ — Причины лимфоцитопении (т.е. абсолютное количество лимфоцитов <1500/мкл у детей старшего возраста или взрослых, <4500/мкл у младенцев) разнообразны и включают, среди прочего, инфекции, ятрогенные причины, системные заболевания и врожденные иммунодефицитные состояния. Частичный перечень этих причин представлен в таблице (табл. 2).
2).
Лимфоцитопения у госпитализированных пациентов чаще всего обратима. Это было показано в исследовании 1042 взрослых с абсолютным числом лимфоцитов <600/мкл, которые были выявлены в течение 102 дней в одной клинической больнице. Для 69У 8 пациентов, у которых были предыдущие и последующие анализы крови, лимфоцитопения постоянно присутствовала только у 6% [51]. Наиболее частыми причинами лимфоцитопении в этом отчете были:
●Бактериальный или грибковый сепсис – 24%
●Послеоперационное состояние – 22%
●Злокачественные новообразования – 17%
●Применение глюкокортикоидов – 15% 9 0004
● Цитотоксическая химиотерапия и/или лучевая терапия – 9 процентов
●Травма или кровотечение – 8 процентов
Основным методом лечения изолированной персистирующей лимфоцитопении является наблюдение. Если никакие другие клеточные линии не задействованы; нет симптомов; и отсутствие в анамнезе инфекций, язв во рту или ревматологических проблем, мы бы проследили клинически с помощью серийных анализов крови. Следует провести оценку на ВИЧ и инфекции, указанные в таблице (таблица 2). Тем не менее, в большинстве случаев, вероятно, будут некоторые симптомы, которые будут определять оценку. При отсутствии каких-либо признаков, которыми можно было бы руководствоваться при диагностической оценке, следующим шагом будет оценка иммунодефицита. (См. «Первичные гуморальные иммунодефициты: обзор» и «Комбинированные иммунодефициты».)
Следует провести оценку на ВИЧ и инфекции, указанные в таблице (таблица 2). Тем не менее, в большинстве случаев, вероятно, будут некоторые симптомы, которые будут определять оценку. При отсутствии каких-либо признаков, которыми можно было бы руководствоваться при диагностической оценке, следующим шагом будет оценка иммунодефицита. (См. «Первичные гуморальные иммунодефициты: обзор» и «Комбинированные иммунодефициты».)
Уменьшение субпопуляций лимфоцитов — В дополнение к снижению общего числа циркулирующих лимфоцитов может возникнуть дефицит одной или нескольких субпопуляций лимфоцитов (например, В-клеток, Т-клеток, NK-клеток), что может быть характерно для ряда специфических расстройств, таких как первичные или вторичные иммунодефицитные состояния. Пациенты с иммунодефицитом могут иметь ряд заболеваний, таких как:
● Рецидивирующие инфекции
● Аутоиммунные заболевания
● Воспалительные заболевания (например, воспалительное заболевание кишечника, воспалительный артрит)
● Злокачественные новообразования (например, лимфома)
● Аллергические заболевания (например, атопический дерматит, пищевая аллергия, аллергический риносинусит, астма)
Подход к пациентам с подозрением на первичный иммунодефицит описан отдельно. (См. «Лабораторная оценка иммунной системы», раздел «Первоначальный подход к пациенту» и «Лабораторная оценка иммунной системы», раздел «Дефекты клеточного иммунитета».)
(См. «Лабораторная оценка иммунной системы», раздел «Первоначальный подход к пациенту» и «Лабораторная оценка иммунной системы», раздел «Дефекты клеточного иммунитета».)
РЕЗЮМЕ
● Абсолютное количество лимфоцитов (АЛК) – ALC рассчитывается следующим образом:
ALC = лейкоциты x процент лимфоцитов ÷ 100
● Лимфоцитоз
• Дети старше 12 лет – Для детей старше 12 лет, лимфоцитоз определяется как ALC >4000 клеток/мкл (>4,0 x 10 9 /л).
• Дети младшего возраста – Уровни циркулирующих лимфоцитов выше у новорожденных и детей младшего возраста (например, нормальный ALC до 8000/мкл).
● Причины лимфоцитоза – Лимфоцитоз может быть реактивным процессом или клональным заболеванием (например, лимфопролиферативным злокачественным новообразованием).
• Реактивный – Наиболее частой причиной реактивного лимфоцитоза у детей является инфекция, включая вирусные, бактериальные и другие агенты (таблица 1). Реже лимфоцитоз связан с реакцией гиперчувствительности, аутоиммунными/ревматологическими заболеваниями, стрессом, заболеваниями щитовидной железы и другими причинами. (См. «Причины реактивного лимфоцитоза» выше.)
Реже лимфоцитоз связан с реакцией гиперчувствительности, аутоиммунными/ревматологическими заболеваниями, стрессом, заболеваниями щитовидной железы и другими причинами. (См. «Причины реактивного лимфоцитоза» выше.)
• Злокачественный – Злокачественный лимфоцитоз у детей может быть вызван острым лимфобластным лейкозом/лимфобластной лимфомой, крупнозернистым лимфоцитозом и другими. (См. «Обзор клинической картины и диагностики острого лимфобластного лейкоза/лимфомы у детей» и «Клинические проявления, патологические особенности и диагностика Т-клеточного лейкоза крупных гранулярных лимфоцитов».) Клиническое исследование . В анамнезе и физикальном обследовании следует оценить недавние инфекции и отметить лимфаденопатию и гепатоспленомегалию. (См. «Обследование ребенка с лимфоцитозом» выше.)
• Общий анализ крови (ОАК) с дифференциальным подсчетом – Оценка аномалий эритроцитов, других миелоидных клеток и тромбоцитов и расчет АЛК.
• Мазок крови – В мазке крови следует отметить наличие атипичных лимфоцитов (крупные лимфоциты с обильной базофильной цитоплазмой и крупным ядром неправильной формы) (фото 2), лимфобластов (фото 3), больших зернистых лимфоцитов (фото 8 ) и другие находки лимфоцитов или других клонов. (См. раздел «Морфология лимфоцитов крови» выше.)
● Дальнейшее обследование – Дополнительное обследование должно проводиться индивидуально на основе клинических и лабораторных данных.
• Тревожные признаки – Направление к детскому гематологу на аспирацию костного мозга или другое специализированное исследование следует рассмотреть при наличии признаков, свидетельствующих о гематологическом злокачественном новообразовании. Примеры включают ALC > 20 000/мкл, прогрессивный рост ALC, лимфобласты или аномалии в других линиях крови.
• Другие — Для детей, которые клинически стабильны и не имеют ни одного из вышеперечисленных признаков, мы отслеживаем ALC с помощью серийных CBC.
