Лейкоцитоз у новорожденных причины: симптомы, причины, диагностика, лечение и профилактика
Повышены лейкоциты у новорожденного — что делать и необходимо ли лечение
Родителям не стоит пугаться, если у новорожденного в крови повышены лейкоциты. Данное явление скорей всего не будет признаком чего-то из ряда вон выходящего. Во многих случаях, оказывается, что поводов для беспокойства вовсе нет. Но разобраться в этом все таки следует, дабы не упустить что-то более серьезное, что указывает на развитие какого-либо заболевания.
Кровь, как и любая ткань, состоит из клеток, часть и которых называются эритроцитами, другая часть — лейкоцитами. Их количество не стоит на месте, оно постоянно меняется, особенно у новорожденных. На колебание количества кровяных клеток влияет множество факторов — характер ребенка, его образ жизни, иммунитет, и т.д. Когда белые кровяные тельца увеличиваются, то это называется лейкоцитозом.
Однако это вовсе не означает, что с ребенком случилось что-то страшное, а лейкоцитоз — это вовсе не диагноз. Некоторые иммунные изменения в организме вызвали данную реакцию в организме, поэтому причины лейкоцитоза могут быть серьезными, а могут и нет.
1 Почему уровень лейкоцитов повышается
2 Что говорит лейкограмма
3 Диагностика в первые дни жизни
Норма лейкоцитов в крови у новорожденного
Повышены лейкоциты в крови новорожденного могут быть в первые дни его жизни. Дело в том, что он окунается в новый для него мир, где на него набрасываются тысячи бактерий. Организму ребенка еще трудно приспособиться работать в таком режиме и он начинает защищать себя всеми возможными способами.
У взрослых здоровых людей уровень лейкоцитов не такой, как у новорожденного. У маленького, только что родившегося ребенка в одном литре крови число белых клеток может составлять около 24 млрд лейкоцитов. Чуть позднее, через 6 месяцев и более, норма лейкоцитов в крови у новорожденного понижается до 5-9 миллиардов. Это является нормой во взрослом возрасте. Если эти значения превышены, то это называется лейкоцитозом.
У недоношенных детей также часто наблюдается повышенный уровень белых кровяных клеток. Но обычно через некоторое время все приходит в норму.
Но обычно через некоторое время все приходит в норму.
Почему уровень лейкоцитов повышается
Уровень лейкоцитов у новорожденного ребенка не стоит на месте, он постоянно изменяется. Даже разница в несколько часов может показать совершенно различную концентрацию. Но если превышение лейкоцитов значительно, то здесь стоит насторожиться и выяснить причины. Во время сделанная терапия поможет избавить ребенка от многих проблем в дальнейшем, в его здоровье.
Рассмотрим возможные причины повышения лейкоцитов в крови у новорожденного:
- Физиологические факторы. У новорожденного ребенка повышение лейкоцитов может быть чисто физиологическим явлением. Это часто происходит, когда ребенок искупался в слишком горячей ванне или температурный режим кардинально поменялся. Он мог перегреться на солнце или наоборот замерзнуть. Качество питания также играет не последнюю роль. Некоторая пища способствует росту лейкоцитов в крови. Особенно это происходит на фоне потребления большого количества белка.

- Адаптация и развитие иммунитета. Новорожденный имеет незрелую иммунную систему, которая только формируется. Когда ребенку, находящимся на грудном вскармливании, дается прикорм, то это сразу же отражается на его уровне лейкоцитов. Просто организм, которого лишили материнской поддержки, пытается адаптироваться.
- Стрессы. Такое явление как повышение лейкоцитов может быть характерно для слишком нежных или наоборот, слишком активных детей.
- Аллергические реакции. Если у ребенка наблюдается аллергия, то анализ крови может показать повышенный уровень лейкоцитов.
- Инфекционные заболевания. Все вирусные заболевания, начиная с безобидного ОРВИ, и заканчивая ветрянкой, краснухой, герпесом, и другими характеризуются повышением белых клеток крови.
- Воспалительные процессы. Наличие у ребенка скрытых и явных воспалений можно узнать с помощью анализа крови. Там будет повышенное содержание лейкоцитов.
- Механические повреждения кожи, ожоги.
 Иммунная система начинает реагировать на различного рода повреждения повышением белых кровяных клеток.
Иммунная система начинает реагировать на различного рода повреждения повышением белых кровяных клеток.
- Онкология. При лейкемии и лейкозе происходит мутация белых кровяных клеток, они начинают увеличиваться с огромной силой. В этом случае анализ крови выявит слишком высокий уровень лейкоцитов. Цитологический анализ может показать наличие ракового процесса.
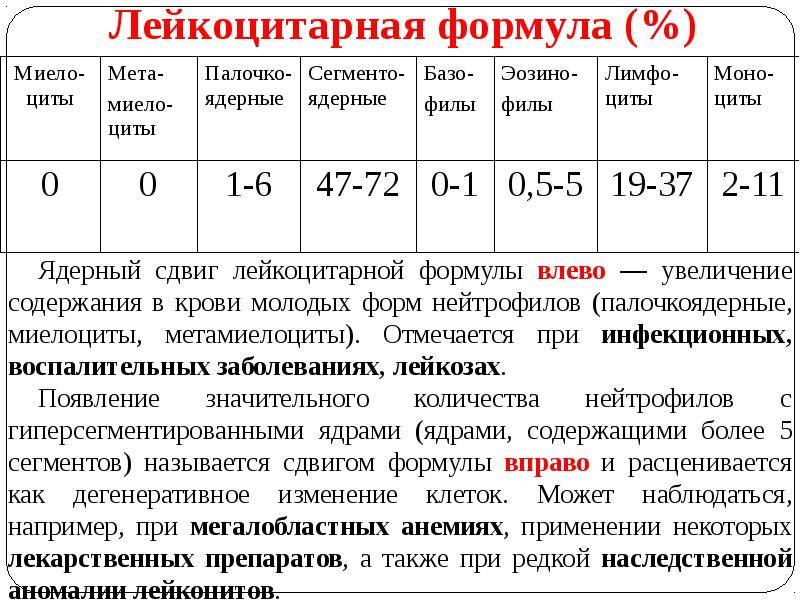
Что говорит лейкограмма
Селезенка, миндалины костный мозг провоцирует выработки белых кровяных клеток — лейкоцитов, которые имеют огромное значение для слаженной работы всего организма. Лейкоциты называют белыми клетками, но по сути они являются бесцветными. Благодаря им умирают старые и отслужившие свое клетки, патогенные микробы и развиваются защитные силы организма.
Лейкоциты разделяются на моноциты, нейтрофилов, базофилы, эозинофилы и другие клетки, каждая из которых выполняет свои функции.
Существует определенная лейкоцитарная формула, которая может меняться. Судя по общему анализу содержания лейкоцитов можно сказать, какие процессы развиваются в организме. Количество разных видов лейкоцитов меняется, какие-то из них увеличиваются, некоторые уменьшаются. Лейкограмма позволяет выяснить это и понять, в чем причина такого поведения.
Количество разных видов лейкоцитов меняется, какие-то из них увеличиваются, некоторые уменьшаются. Лейкограмма позволяет выяснить это и понять, в чем причина такого поведения.
У детей различного возраста бывает разное содержание лейкоцитов. При некоторых заболеваниях изменяется процентное содержание лейкоцитов. Аллергические процессы вызывают увеличение эозинофилов. Если у ребенка какие-либо воспаление в организме, то об этом можно догадаться по повышенному содержанию нейтрофилов.
Повышенное содержание лейкоцитов наблюдается утром, сразу после пробуждения. Поэтому анализ советуют делать в это время. До анализа нельзя употреблять какую-либо пищу. Иногда измеряются в моче у новорожденного лейкоциты, но там их содержится не такое больше количество. От содержания лейкоцитов в моче также зависит состояние ребенка.
Проявление лейкоцитоза у ребенка
Обычно на вид трудно определить, повышен ли у ребенка уровень лейкоцитов в крови или нет. У новорожденных определить это можно с помощью анализа крови. Поэтому необходимо периодически посещать лабораторию, чтобы узнать, что происходит в организме малыша. Особенно стоит насторожиться, если у ребенка наблюдаются следующие симптомы:
Поэтому необходимо периодически посещать лабораторию, чтобы узнать, что происходит в организме малыша. Особенно стоит насторожиться, если у ребенка наблюдаются следующие симптомы:
- высокая температура тела,
- слабость,
- болезненный усталый вид,
- часто образуются кровоподтеки,
- плохой аппетит,
- обмороки,
- тяжелое дыхание,
- боль в животе, руках, ногах,
- плохое зрение.
Диагностика в первые дни жизни
Забор крови новорожденного происходит в первый день жизни. Это необходимо для того, чтобы выявить, насколько хорошо ребенок имеет шанс адаптироваться к окружающей среде и имеются какие-либо патологии, существует ли внутриутробная инфекция.
На 3-4 день анализ крови повторяется, чтобы удостовериться в раннее выявленных анализах. После этого у врачей существует специальный план забора крови, с помощью которого они контролируют состояние малыша, отклонения в его здоровье. Это довольно важно, так как раннее выявление патологии, позволяет избавиться от нее быстро и безболезненно.
Другие дополнительные исследования, выявляющие патологии — эхокардиография, МРТ, УЗИ внутренних органов. Но к таким обследования пробегают только в тех случаях, если существуют большие сомнения в состоянии здоровья новорожденного, чтобы получить общий клинический анализ.
Повышенный уровень лейкоцитов — лечение
Если повышение уровня лейкоцитов крови связано с физиологическими факторами, то медицинского вмешательства в организм не требуется. Такое состояние новорожденного считается нормой.
В других случая приступать к лечению можно только после выявления диагноза. Врач делает выводы на основе ранее сделанного анализа крови. Пи этом он составляет симптомы, выясняет, какой период они существуют. Для полной картины он может назначить другие методы лечения. При этом доктору помогает его опыт и интуиция.
Методы лечения будут зависеть то того, чем была спровоцирована болезнь и направлены на подавление патологического состояния. В результате этого уровень лейкоцитов должен прийти в норму. В зависимости от типа заболевания назначаются определенные лекарственные препараты.
В зависимости от типа заболевания назначаются определенные лекарственные препараты.
Если на повышение лейкоцитов было повлияли бактериальные инфекции, то ребенок должен принимать антибактериальные лекарства. В этом случае важно, не допустить сепсиса.
Если повышению лейкоцитов способствовал воспалительный процесс, то даются антивоспалительные препараты и стероидные препараты. А вирусные инфекции могут лечиться антибиотиками, чтобы не допустить ее дальнейшего распространения.
При возникновении лейкоза ребенку показана процедура лейкофереза, когда очищается кровь от излишнего содержания белых кровяных клеток. К данной процедуре ребенка подвергают довольно редко. Ни в коем случае нельзя заниматься самостоятельное подавлением количества лейкоцитов, это довольно опасно для жизни ребенка.
Родители должны соблюдать все рекомендации врача при лечении. Во время него необходимо обеспечить для ребенка оптимальные условия. Обязательно стоит проветривать комнату ребенка, делать там уборку, и т. д.
д.
Соблюдение гигиены ребенка во время болезни довольно важно. Постельное белье должно регулярно мыться. Мать, кормящая ребенка грудью, должна соблюдать здоровую диету, питаться правильно, не злоупотреблять вредными для здоровья продуктами и привычками. Если температура ребенка повышена, то необходимо давать больше воды чтобы малыш не испытывал жажду.
Во многих случаях удается победить лейкоцитоз у детей. И только при онкологических заболевания, что происходит не так часто, побороть его бывает трудно. При повышенно содержание лейкоцит, которые вызваны патологическими факторами обязательно необходимо прийти терапию. Без этого здоровью ребенка угрожают тяжелые последствия. Но впадать в панику при повышении уровня лейкоцитов родителям также не следует. Ведь для новорожденногребенка — это совершенно нормально. Прояснить всю ситуацию поможет только доктор.
норма, причины лейкоцитоза и лейкоцитопении
Лейкоциты – это белые клетки крови, крупные по размеру, но менее многочисленные, чем эритроциты. Существует несколько видов лейкоцитов (зернистые и незернистые, базофилы, нейтрофилы, эозинофилы), но все они выполняют одну функцию – защитную.
Существует несколько видов лейкоцитов (зернистые и незернистые, базофилы, нейтрофилы, эозинофилы), но все они выполняют одну функцию – защитную.
Содержание статьи:
- 1 Основные функции лейкоцитов
- 2 Назначение анализа крови и мочи у новорожденных
- 2.1 Расшифровка анализа крови: норма
- 2.2 Повышенные лейкоциты
- 2.3 Пониженные лейкоциты
- 3 Лечение лейкоцитоза и лейкопении
Основные функции лейкоцитов
Лейкоциты: значение и функции
Лейкоциты призваны защищать организм от чужеродных вредоносных клеток и микроорганизмов. Они поглощают чужеродные клетки и не дают инфекции развиться.
Хотя лейкоциты принято называть белыми тельцами, на самом деле они бесцветные. Обычно эти клетки округлые, но могут быть и неправильной формы. Их размер в норме колеблется от 6 до 20 мкм.
Лейкоциты можно сравнить с самостоятельными одноклеточными организмами. Они могут способно передвигать по кровеносной системе, быстро попадая в место заражения. Пока ребенок находится в утробе матери, у них одна кровеносная система на двоих.
Пока ребенок находится в утробе матери, у них одна кровеносная система на двоих.
После рождения и некоторое время новорожденности норма лейкоцитов у новорожденных значительно превышает норму этих же клеток у взрослых.
Зернистые лейкоциты, имеющие зернистые включения в цитоплазме, могут быть трех видов:
- Нейтрофилы. Это самая многочисленная разновидность лейкоцитов. Они защищают организм, поглощают чужеродные клетки, переваривают их, затем самоуничтожаясь. Эти клетки имеют несколько стадий созревания. В крови должны обнаруживаться не все стадии нейтрофилов. Если это происходит, можно говорить о сбое в лейкоцитарной формуле.
- Эозинофилы. Эти клетки чаще служат маркерами аллергической реакции, опухоли или инфекции. Под микроскопом они напоминают двухядерных амеб. Они могут свободно передвигаться не только по крови, но и проникать через сосуды в ткани. Эозинофилы разрушают клетки вокруг чужеродного организма или вещества, что служит сигналом для других клеток.
 Эти клетки активизируют иммунитет организма в случае необходимости.
Эти клетки активизируют иммунитет организма в случае необходимости. - Базофилы. По сравнению с другими видами лейкоцитов базофилы самые малочисленные, но самые крупные. Эти клетки очень важны для распознавания аллергической реакции. При попадании аллергена в кровь клетка разрушается, высвобождая активные вещества. Если нейтрофилы – клетки-уничтожители, то базофилы можно сравнить с разведчиками.
Назначение анализа крови и мочи у новорожденных
Показания к анализу на количество лейкоцитов в крови и моче
Период новорожденности длится до 1 месяца жизни. Сразу же после рождения у малыша берут из пупочной ранки каплю крови для анализа. Это делается еще в родовом зале.
Анализ крови берут обязательно у каждого новорожденного малыша. Это необходимо для оценки состояния ребенка, для определения у него наличия генетических и других заболеваний. Проверяют не только количество лейкоцитов, но и все остальные клетки крови.
Если врачи что-то обнаружат, они сообщат об этом матери. Результаты анализов могут отличаться от нормы, но это не будет патологией, поскольку у новорожденного ребенка иные нормы и они меняются практически каждую неделю.
Результаты анализов могут отличаться от нормы, но это не будет патологией, поскольку у новорожденного ребенка иные нормы и они меняются практически каждую неделю.
Для общего анализа крови в случае, если нужна проверка, берут кровь из безымянного пальца. Но при развернутом анализе, когда требуется больший объем материала, кровь берут из венки на голове. При этом маму просят удалиться, чтобы она не переживала за ребенка. Это несложная и неопасная процедура, но часто необходимая, чтобы выявить заболевания и вовремя приступить к лечению.
При обнаружении каких-либо заболеваний назначается лечение, а затем кровь сдается повторно для проверки эффективности лечения.
В тяжелых случаях врачи могут направить новорожденного в отделение патологии новорожденных, где ребенок находится вместе с мамой.
Больше информации об лейкоцитах можно узнать из видео.
Анализ мочи не является обязательным у новорожденного. Однако в некоторых случаях его сдать необходимо. У ребенка до месяца не так просто собрать мочу. Он еще не сидит и даже не держит голову, поэтому о горшках речи не идет. Выжимать памперсы и пеленки ни в коем случае нельзя, даже если пеленка чистая. После таких фильтров моча непригодна для анализа. В моче из памперса обнаружится гель, который используют для изготовления подгузников, что приведет к ошибочному анализу и может послужить причиной для госпитализации, тогда как никакого заболевания у ребенка может и не быть.
Однако в некоторых случаях его сдать необходимо. У ребенка до месяца не так просто собрать мочу. Он еще не сидит и даже не держит голову, поэтому о горшках речи не идет. Выжимать памперсы и пеленки ни в коем случае нельзя, даже если пеленка чистая. После таких фильтров моча непригодна для анализа. В моче из памперса обнаружится гель, который используют для изготовления подгузников, что приведет к ошибочному анализу и может послужить причиной для госпитализации, тогда как никакого заболевания у ребенка может и не быть.
Лейкоциты присутствуют в моче только в очень малых количествах. Если анализ показал, что они есть, значит есть воспаление, которое обнаружилось бы и в крови. При обнаружении лейкоцитов в моче стоит обратить внимание на достоверность анализа и проверить его еще раз.
Расшифровка анализа крови: норма
Анализ крови у новорожденного ребенка отличается от анализа взрослого. Результаты, как правило, превышают норму взрослого человека и даже ребенка более старшего возраста (например, годовалого). Это связано с особенностями внутриутробного развития и с разницей в объеме крови.
Это связано с особенностями внутриутробного развития и с разницей в объеме крови.
Со временем все показатели меняются, уменьшаются и приходят в норму. Расшифровать результаты анализов может только врач-неонатолог или участковый педиатр.
Говорить о патологиях и заболеваниях можно только с учетом всех сданных анализов:
- Эритроциты. Количество эритроцитов также повышено. Во время пребывания внутри матери и в момент самих родов (а они могут длиться до 12 часов) ребенок испытывает гипоксию, недостаток кислорода, что заставляет костный мозг активно вырабатывать эритроциты. Они имеют различную форму и размер. Это приводит к повышенному гематокриту (процент эритроцитов от общего объема крови), до 65%.
- Гемоглобин. Все дети рождаются с повышенным уровнем гемоглобина. Он может превышать 200 г/л. Во время пребывания в утробе матери крайне важен фетальный гемоглобин. Он устойчив к щелочам и несколько медленнее передает кислород тканям. Еще до рождения фетальный гемоглобин сменяется взрослым, и к моменту рождения взрослый уже превалирует.
 9 ед/л еще не считается патологическим.
9 ед/л еще не считается патологическим. - Билирубин. Новорожденные дети иногда страдают желтушкой, когда билирубин не расщепляется и не выводится в необходимом объеме. Если его содержание в крови из пупочной ранки составляет не более 60 мкмолль/л, то о желтухе можно не говорить. В течение недели этот показатель может повыситься до 200 мкмолль/л, а затем снова убавиться и прийти в норму. Это связано с адаптацией организма ребенка к новым условиям.
Повышенные лейкоциты
Причины повышения лейкоцитов и симптоматика
Повышение уровня лейкоцитов в крови – всегда тревожный признак. Обычно он указывает на воспалительный процесс или инфекцию. В первые дни жизни уровень лейкоцитов может в несколько раз превышать допустимую отметку для взрослого человека.
Нормой считается показатель до 30000 на кубический мм. К двухнедельному возрасту этот показатель должен снизиться до 10-12 тысяч. Если понижение не происходит, следует искать очаг воспаления.
Причины лейкоцитоза у новорожденных могут быть различными. От причин зависит тяжесть состояния ребенка и его лечение:
От причин зависит тяжесть состояния ребенка и его лечение:
- Сепсис новорожденных (или недоношенных). Сепсис, как известно, представляет собой воспалительный процесс, вызванный инфекцией. Это происходит в том случае, когда через пупочную ранку, через ЖКТ или иным путем инфекция попадает в организм новорожденного ребенка. Обычно это стафилококковая инфекция. Он встречается очень редко, поскольку в современных клиниках предусмотрены все условия, чтобы не допустить попадания инфекции, однако такой сепсис очень опасен и может привести к смерти ребенка. Основные симптомы: вялость, отказ от еды, пониженная температура, брадикардия, рвота, диарея, судороги.
- Омфалит (заболевание пупочной ранки). В течение недели пупочный остаток отпадает сам, а ранка затягивается. Если у ребенка ослаблен иммунитет, он недоношенный, этот процесс может длиться дольше. Пупочная ранка воспаляется, что вызывает повышение уровня лейкоцитов в крови. Заметить омфалит нетрудно: ранка будет гноиться и мокнуть, кожа вокруг пупочка становится красной и воспаленной.
 Температура при этом остается в норме.
Температура при этом остается в норме. - Внутриутробная инфекция. К сожалению, во время беременности женщина не всегда может защититься от вирусов и бактерий. От матери плоду могут передаваться различные инфекции, вызывающие отклонения в развитии, в наиболее тяжелых случаях – внутриутробную смерть. Новорожденный может заразиться и во время прохождения по родовым путям, есть у матери есть половые и иные инфекции. Лечение и симптомы будут зависеть от тяжести инфекции и срока заражения плода.
- Физиологический лейкоцитоз. Уровень лейкоцитов может повыситься на второй день жизни ребенка или через неделю после рождения. Такой лейкоцитоз называют распределительным. Он не считается патологией, а обусловлен физиологическими процессами в организме.
Пониженные лейкоциты
Причины понижения лейкоцитов и симптомы
Лейкопения у новорожденных встречается довольно редко, поскольку обычно все показатели крови выше нормы.
Если лейкоцитов недостаточно, это говорит о том, что их выработка костным мозгом по тем или иным причинам замедлена.
Ребенка следует тщательно обследовать и выявить причины такого состояния:
- ВИЧ-инфекция. ВИЧ-инфекция может передаваться от матери ребенку. Если во время беременности мать пила специальные препараты для предотвращения заражения плода, уровень лейкоцитов у ребенка после появления на свет будет снижен. Ребенок может заразиться от матери, если произошло преждевременное излитие внутриутробных вод, если стадия заболевания у матери поздняя, роды происходили естественным путем, а также при преждевременных родах и грудном вскармливании.
- Токсоплазмоз. Во время беременности все женщины сдают анализ крови на токсоплазму. Это паразитическое заболевание часто передается через собак и кошек. Оно передается от матери плоду. Внутриутробно заражение происходит, если мать была заражена во время беременности и никаких антител к этому заболеванию в ее крови нет. Поэтому врачи рекомендуют ограничить все контакты с животными во время беременности. Симптомы у матери могут не наблюдаться, часто она даже не подозревает о заражении, но плод при этом серьезно страдает патологией глаз, слуховыми и нервными расстройствами.

- Цитомегалия. Цитомегаловирус также передается от матери ребенку. Он ослабляет иммунную систему. У матери во время заражения и после него симптомы могут не проявляться. Во время беременности цитомегалия приводит к выкидышам и преждевременным родам, к внутриутробной смерти и различным дефектам развития. Во многом осложнения зависят от срока, на котором произошло заражение, своевременного лечения и наблюдения.
- Листериоз. Это болезнь, вызываемая бактериями под названием листерии. В последнее время процент заболеваемости среди новорожденных и недоношенных детей повысился. Бактерия передается внутриутробно. Мать может не подозревать о заражении. Заразиться можно через некипяченое молоко и зараженные сырые яйца. Через пупочную вену листерии попадают в кровь ребенка и вызывают воспалительные процессы.
Прием матерью во время беременности препаратов, которые подавляют выработку лейкоцитов.
Лечение лейкоцитоза и лейкопении
Способы нормализации уровня лейкоцитов
Прежде всего, врач определяет причину патологического состояния. Чаще всего воспалительный процесс лечат антибиотиками.
Чаще всего воспалительный процесс лечат антибиотиками.
Лечение проводится до тех пор, пока анализы крови не придут в норму и ребенок не начнет прибавлять в весе:
- Сепсис новорожденных лечат исключительно антибиотиками. Курс должен быть интенсивным. Ребенка наблюдают в стационаре до полного выздоровления. Новорожденный пребывает в специальном кувезе, где для него созданы оптимальные условия. Мама должна находиться рядом, чтобы кормить ребенка грудным молоком. Грудное вскармливание помогает укрепить организм и справиться с инфекцией. Внутривенно вводят препараты, укрепляющие и активизирующие иммунитет. В тяжелых случаях проводится переливание крови и плазмы. У ребенка регулярно берут кровь на анализ, чтобы контролировать рост лейкоцитов. При эффективном лечении их количество должно снижаться.
- Лейкоцитоз, вызванный омфалитом, также лечат антибиотиками, витаминотерапией и применяют местное лечение. Пупочную ранку обрабатывают антисептиками. Если рана гноится, устанавливают дренаж для выведения гноя, а также используют антибактериальные мази.
 В случае неэффективности медикаментозного лечения ранку иссекают, удаляют все омертвевшие ткани, чтобы остановить воспалительный процесс.
В случае неэффективности медикаментозного лечения ранку иссекают, удаляют все омертвевшие ткани, чтобы остановить воспалительный процесс. - Лейкопения новорожденных встречается редко, но обычно она вызвана серьезными внутриутробными инфекциями. Некоторые из них можно вылечить, но осложнения будут необратимыми.
- ВИЧ-инфекция не лечится, но дети, рожденные об ВИЧ-инфицированных матерей, обязательно проходят курс лечения Ретровиром для подавления вируса. Сам по себе ВИЧ протекает бессимптомно, но инфицированные дети часто болеют пневмонией, что также потребует лечения и контроля.
- Листериоз, как и любая инфекция, лечится антибиотиками. Некоторые формы листериоза вызывают ангину, другие – конъюнктивит или сопровождаются поражением печени. Необходима комплексная терапия. У детей с врожденным листериозом часто отмечается сыпь на коже, небе и миндалинах, а также нарушение дыхания и заболевания печени.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Экстремальный гиперлейкоцитоз у крайне недоношенного ребенка
Лусио Ортега
ТТУХСК
Салина Рамзанали
Перла Мора
Самер-Заид Кайлани
Олубукунола Адесанья
ДОИ:
https://doi.org/10.36013/jrdod.v3i.94
Ключевые слова:
лейкоцитоз, преждевременные роды, хориоамнионит, фунисит, лейкемоидная реакция.
Abstract
У крайне недоношенного младенца мужского пола на сроке гестации 25,1 недели развился выраженный гиперлейкоцитоз на 3-й день жизни (DOL) с пиковым числом лейкоцитов (WBC) 146,5 × 10 9 /л на DOL 5. пациент был госпитализирован в отделение интенсивной терапии в связи с недоношенностью, дыхательной недостаточностью и подозрением на сепсис. Лабораторные анализы выполнялись для исключения сепсиса с лейкемоподобной реакцией, синдрома Дауна по кариотипу, лейкемии или других миелопролиферативных заболеваний. После тщательного исследования и исключения наиболее частых причин лейкоцитоза у недоношенных новорожденных мы пришли к выводу, что гиперлейкоцитоз у этого глубоко недоношенного ребенка, вероятно, был вызван материнским хориоамнионитом и фетальным фуниситом, о чем сообщалось при патологии плаценты.
Мы представляем этот редкий случай гиперлейкоцитоза у крайне недоношенного ребенка, чтобы подчеркнуть важность тщательного исследования, включая источники инфекции в анамнезе матери и отчет о патологии плаценты, для определения причины гиперлейкоцитоза у недоношенных новорожденных.
Рекомендации
1. Маркданте, Карен Дж. и Роберт Клигман. Нельсон Основы педиатрии. Восьмое издание. Филадельфия, Пенсильвания: Elsevier, 2019. с. 565 600.
2. Парвез, Юсуф и Аджи Джордж Мэтью. «Гиперлейкоцитоз у новорожденных: диагноз, вызывающий озабоченность». Индийский журнал гематологии и переливания крови 30.1 (2014): 131-132.
3. Янсен Э., Эммен Дж., Монс Т. и др. Экстремальный гиперлейкоцитоз преждевременных отчетов о случаях заболевания 2013; 2013: bcr2012008385.
4. Джайн, Рича, Дипак Бансал и Р. К. Марваха. «Гиперлейкоцитоз: неотложная помощь». Индийский журнал педиатрии 80.2 (2013): 144-148.
5. Мораг И. и соавт. «Лейкоцитоз у новорожденных с очень низкой массой тела при рождении: связанные клинические факторы и неонатальные исходы». Журнал перинатологии 28.10 (2008): 680-684.
Журнал перинатологии 28.10 (2008): 680-684.
6. Зипурский, Элвин. «Транзиторный лейкоз — доброкачественная форма лейкоза у новорожденных с трисомией 21». Британский журнал гематологии 120.6 (2003): 930-938.
7. Иоганн Хитцлер, доктор медицины, FRCP(C), FAAP Мойра Гарраус, доктор медицины: Преходящее миелопролиферативное расстройство синдрома Дауна. В: Джули Р. Парк, доктор медицины, изд. UpToDate, 2022 г. Доступно по адресу: https://www.uptodate.com/contents/transient-myeloproliferative-disorder-of-down-syndrome
.
8. Шривастава, Джоти Приядаршини и др. «Врожденный острый миелоидный лейкоз: отчет о редком диагностическом загадке с обзором литературы». Южноазиатский журнал рака 5.04 (2016): 212-213.
9. Авабрата, К. Шридхара и др. Гиперлейкоцитоз у новорожденного: диагностическая дилемма. Индийский журнал медицинской и детской онкологии, 2010 г., том. 31, № 03, с. 86-88.
10. Barak M, Cohen A, Herschkowitz S. Изменения общего количества лейкоцитов и нейтрофилов, связанные с антенатальным введением бетаметазона недоношенным детям. Акта Педиатр. 1992 г., октябрь; 81 (10): 760-3. doi: 10.1111/j.1651-2227.1992.tb12098.x. PMID: 1421878.
Акта Педиатр. 1992 г., октябрь; 81 (10): 760-3. doi: 10.1111/j.1651-2227.1992.tb12098.x. PMID: 1421878.
11. Райс Л., Юнг М. Нейтрофильный лейкоцитоз, нейтропения, моноцитоз и моноцитопения. В: Хоффман Р., Бенц Э.Дж., Зильберштейн Л.Е. и др., ред. Гематология: основные принципы и практика. 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 48.
12. Ким, Чонг Джай и др. Острый хориоамнионит и фунисит: определение, патологические особенности и клиническое значение. Американский журнал акушерства и гинекологии, том. 213,4 Приложение (2015): S29-52. doi:10.1016/j.ajog.2015.08.040.
Опубликовано
07.07.2022
Как цитировать
Ортега Л., Рамзанали С., Мора П., Кайлани С.-З. и Адесанья О. (2022). Экстремальный гиперлейкоцитоз у крайне недоношенного ребенка. Журнал редких заболеваний и орфанных препаратов , 3 , 6–10. https://doi.org/10.36013/jrdod.v3i.94
Раздел
Статьи
Copyright (c) 2022 Journal of Rare Diseases and Orphan Drugs
Эта работа под лицензией Creative Commons Attribution 4. 0 International License.
0 International License.
Авторы, которые публикуются в этом журнале, соглашаются со следующими условиями:
Авторы сохраняют за собой авторские права и предоставляют журналу право на первую публикацию произведения, одновременно лицензированного по лицензии Creative Commons Attribution License, которая позволяет другим распространять произведение с указанием авторства авторство работы и первоначальная публикация в этом журнале.
Авторам разрешается и рекомендуется размещать ссылки на свои работы в Интернете (например, в институциональных репозиториях или на их веб-сайтах) до и во время процесса подачи, поскольку это может привести к продуктивному обмену мнениями, а также к более раннему и более широкому цитированию опубликованных работа.
Новорожденный с высоким содержанием лейкоцитов – Лаборатория
История болезни
Пациент — однодневный мальчик, родившийся в возрасте 39 недель от 44-летней женщины. При физикальном осмотре у ребенка был слегка уплощенный затылок с утолщенной кожей затылка, скошенными вниз глазными щелями с эпихантальными складками и слегка низко посаженными ушами. На снимках у него был дефект межжелудочковой перегородки. Был выполнен общий анализ крови, который показал количество лейкоцитов 34,2 К/мкл с разницей, которая включала 37 бластов.
На снимках у него был дефект межжелудочковой перегородки. Был выполнен общий анализ крови, который показал количество лейкоцитов 34,2 К/мкл с разницей, которая включала 37 бластов.
Мазок периферической крови
Цитогенетика
Диагноз
В периферической крови повышен уровень лейкоцитов, много ядерных эритроцитов, а также популяция бластов. Цитогенетический анализ подтвердил подозрение на трисомию 21. Проточная цитометрия показала, что популяция бластов экспрессирует миелоидные, а также эритроидные и мегакариоцитарные специфические антигены. У пациента была обнаружена мутация GATA1. Примерно через месяц после рождения количество лейкоцитов пациентки нормализовалось до 7,2 К/мкл, при этом было подсчитано только 4 циркулирующих бласта.
Обсуждение
У пациента с трисомией 21 эта картина согласуется с диагнозом транзиторного аномального миелопоэза, связанного с синдромом Дауна (ТАМ). ТАМ встречается у 10% новорожденных с синдромом Дауна. У пациентов обычно наблюдаются цитопения, лейкоцитоз, увеличение количества бластов и гепатоспленомегалия. Реже у пациентов может наблюдаться респираторный дистресс, кровотечение, кожная сыпь или желтуха. Бласты морфологически и иммунофенотипически сходны с таковыми при остром миелоидном лейкозе. Они часто имеют базофильную цитоплазму, грубые базофильные гранулы и цитоплазматические пузыри, что предполагает мегакариоцитарное происхождение. Иммунофенотип обычно включает экспрессию миелоидных маркеров, таких как CD117, CD13 и CD33, а также эритроидных и мегакариоцитарных маркеров, таких как CD41, CD42b и CD61. 1
ТАМ встречается у 10% новорожденных с синдромом Дауна. У пациентов обычно наблюдаются цитопения, лейкоцитоз, увеличение количества бластов и гепатоспленомегалия. Реже у пациентов может наблюдаться респираторный дистресс, кровотечение, кожная сыпь или желтуха. Бласты морфологически и иммунофенотипически сходны с таковыми при остром миелоидном лейкозе. Они часто имеют базофильную цитоплазму, грубые базофильные гранулы и цитоплазматические пузыри, что предполагает мегакариоцитарное происхождение. Иммунофенотип обычно включает экспрессию миелоидных маркеров, таких как CD117, CD13 и CD33, а также эритроидных и мегакариоцитарных маркеров, таких как CD41, CD42b и CD61. 1
В дополнение к трисомии 21 мутации в GATA1 почти всегда наблюдаются в бластных клетках пациентов с ТАМ. GATA1 является гемопоэтическим фактором транскрипции. Бхатнагар и др. (см. диаграмму ниже) описывают трехступенчатую модель, объясняющую эволюцию ТАМ. Начальным событием является аномальный гемопоэз в печени плода, вызванный трисомией 21. Это вызывает увеличение мегакариоцитарно-эритроидных клеток-предшественников в компартменте гемопоэтических стволовых клеток. Вторым шагом является приобретение укороченной N-концевой мутации GATA1 до рождения. GATA1 является регулятором нормальной дифференцировки мегакариоцитов и эритроцитов. Укороченная мутация вызывает заметную экспансию мегакариобластных предшественников.
Это вызывает увеличение мегакариоцитарно-эритроидных клеток-предшественников в компартменте гемопоэтических стволовых клеток. Вторым шагом является приобретение укороченной N-концевой мутации GATA1 до рождения. GATA1 является регулятором нормальной дифференцировки мегакариоцитов и эритроцитов. Укороченная мутация вызывает заметную экспансию мегакариобластных предшественников.
ТАМ характеризуется высокой частотой спонтанной ремиссии и обычно спонтанно разрешается у 90% пациентов в течение от нескольких недель до 6 месяцев. Это совпадает с исчезновением клона GATA1. Однако примерно у 10% этих пациентов миелоидный лейкоз с синдромом Дауна (МЛ-ДС) развивается в течение 5 лет после первого проявления. У этих пациентов возникают дополнительные мутации в генах компонентов слипчивости и эпигенетических регуляторах, что приводит к клональной экспансии и нетранзиторному лейкозу. 2 Дети, у которых развивается ML-DS, обычно хорошо реагируют на химиотерапию и имеют лучший прогноз, чем дети без синдрома Дауна, у которых развивается ОМЛ.