Латентная туберкулезная инфекция у детей: Туберкулез у детей | КГБУЗ «Городская поликлиника №8»
Туберкулез у детей: симптомы, причины, когда обратиться к врачу, лечение
1. В чем разница между туберкулезной инфекцией и туберкулезной болезнью?
2. Признаки и симптомы.
3. Когда обратиться к врачу.
4. Лечение.
5. Ключевые моменты для запоминания.
6. Распространенные вопросы от родителей.
Туберкулез — это заболевание, вызываемое бактериями Mycobacterium tuberculosis. В 70% случаев туберкулез поражает легкие, но он также может поражать и другие части тела, такие как лимфатические узлы, мозг, почки или позвоночник. У детей более распространен туберкулез, который поражает несколько частей тела, также у детей туберкулез обычно более серьезный.
Туберкулез очень распространен в некоторых государствах. Туберкулез распространяется по воздуху, но его нелегко подхватить. Наиболее подвержены риску заболевания туберкулезом люди с ослабленной иммунной системой.
Туберкулез можно удачно лечить, пройдя курс антибиотиков.
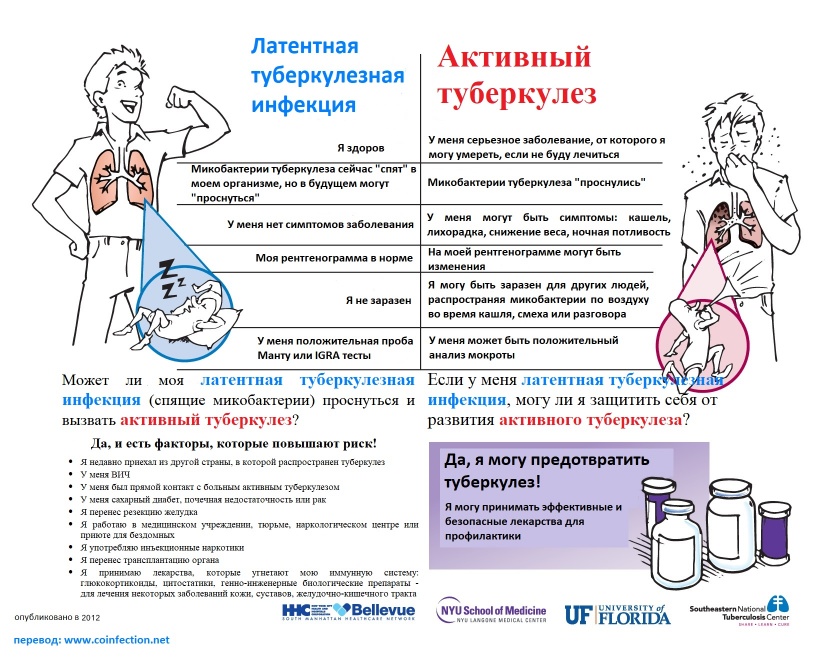
У людей может быть туберкулезная инфекция, но они не обязательно заболевают туберкулезом.
1. Туберкулезная инфекция
У людей с туберкулезной инфекцией в организме есть туберкулезные бактерии, но их иммунная система достаточно сильна, чтобы сдерживать бактерии и препятствовать их распространению. Это означает, что бактерии могут оставаться неактивными в течение многих лет.
Люди с туберкулезной инфекцией не имеют симптомов туберкулеза и не чувствуют себя больными. Они не заразны.
Существует риск, что бактерии туберкулеза станут активными на более поздней стадии и станут причиной заболевания туберкулезом, особенно у людей с плохой иммунной системой.
2. Туберкулезная болезнь
При заболевании туберкулезом организм уже недостаточно силен, чтобы держать бактерии под контролем.
Бактерии распространяются и вызывают симптомы туберкулеза.
У детей с туберкулезной инфекцией больше шансов заболеть реальным туберкулезом, поскольку их иммунная система не так развита, как иммунная система взрослого.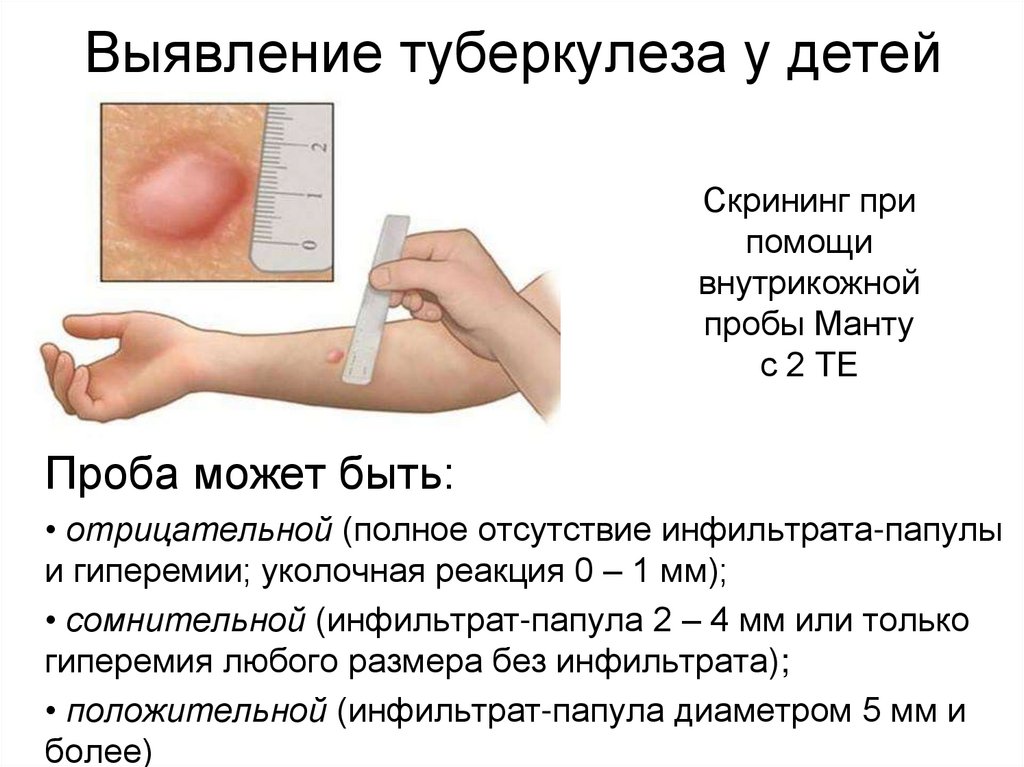
Люди с туберкулезом в легких или в горле способны заражать других, кашляя и выделяя бактерии в воздух; однако дети с туберкулезом обычно не заразны.
Признаки и симптомы
Если у вашего ребенка туберкулез, у него может быть жар, усталость, потливость в ночное время и потеря веса. Если у него туберкулез легких, у вашего ребенка будет кашель и боль в груди.
Симптомы туберкулеза в других частях тела зависят от зоны поражения. Симптомы могут быть самыми разными. У некоторых детей с туберкулезом нет никаких симптомов.
3. Когда обратиться к врачу?
Если ваш ребенок контактировал с кем-то, кто болен туберкулезом, или вы подозреваете у него туберкулез, обратитесь к своему терапевту. Врач назначит некоторые анализы, чтобы определить, не заразился ли ваш ребенок туберкулезом:
- Тест Манту (туберкулиновая кожная проба): Манту проводится, чтобы определить, не подвергался ли ребенок воздействию бактерий ТБ. Небольшое количество жидкости впрыскивается в кожу через царапину.
 Врач через два-три дня посмотрит на кожную пробу, чтобы увидеть, была ли реакция (отек на коже).
Врач через два-три дня посмотрит на кожную пробу, чтобы увидеть, была ли реакция (отек на коже). -
Квантифероновый тест: этот анализ крови измеряет, как иммунитет реагирует на бактерии, вызывающие туберкулез.
Как кожные тесты, так и анализы крови могут показать, что ребенок заражен туберкулезом. Однако они не определяют, есть ли у ребенка активный туберкулез. Затем необходимо провести дополнительное тестирование, чтобы выяснить, активен ли туберкулез, для этого потребуется тщательное обследование у врача, рентгенография и анализ мокроты.
4. Лечение туберкулеза и туберкулезной инфекции
Как туберкулезную инфекцию, так и туберкулезную болезнь лечат антибиотиками. Антибиотики, используемые для лечения туберкулеза, включают изониазид, рифампицин, пиразинамид и этембутол.
Туберкулезная инфекция. Если у вашего ребенка туберкулезная инфекция, он должен принимать антибиотики не менее шести месяцев, чтобы убить бактерии и предотвратить заболевание туберкулезом. Обычно нужен только один тип антибиотика.
Обычно нужен только один тип антибиотика.
Заболевание туберкулезом: лечение часто проводится с использованием четырех различных типов антибиотиков, которые необходимо принимать вместе в течение двух месяцев, а затем используется 2 антибиотика (обычно изониазид и рифампицин) на протяжении следующих четырех месяцев. Заболевание туберкулезом вне легких может потребовать более длительных курсов антибиотиков .
Побочные эффекты при лечении
Иногда антибиотики, используемые для лечения туберкулеза, могут вызывать побочные эффекты. Побочные эффекты реже встречаются у детей, чем у взрослых. Они могут быть такими:
- Ваш ребенок может чувствовать себя плохо и потерять аппетит.
-
Антибиотики могут поражать печень, но это очень редко встречается у детей. -
Рифампицин может перекрасить жидкости организма (например, мочу, слезы, слюну) в оранжевый цвет, но это безвредно для организма и исчезнет, когда курс рифампицина закончится.
-
Этамбутол может вызвать проблемы со зрением, и детям, принимающим этот антибиотик, могут потребоваться регулярные проверки зрения. Хотя этот побочный эффект встречается очень редко, если вы беспокоитесь о зрении вашего ребенка, вы должны немедленно сообщить об этом своему врачу или медсестре. -
Туберкулезные антибиотики могут влиять на любые другие лекарства, которые принимает ваш ребенок. Это следует обсудить с врачом или фармацевтом.
Когда принимать антибиотики
- Изониазид и рифампицин работают лучше всего натощак. Эти таблетки следует принимать за 30–45 минут до еды, желательно перед завтраком.
- Пиразинамид и этамбутол лучше всего действуют при приеме пищи или после еды.
5. Ключевые моменты для запоминания
- Туберкулезная инфекция означает, что у вашего ребенка есть бактерии туберкулеза в организме, но они неактивны и у вашего ребенка не будет симптомов.

-
При заболевании туберкулезом организм больше не держит бактерии туберкулеза под контролем, и вашему ребенку становится плохо. -
Преимущественно туберкулез поражает легкие, но также может влиять на лимфатические узлы, мозг, позвоночник и т. д. -
Туберкулез можно успешно лечить. Ребенок с туберкулезом, возможно, должен принимать антибиотики в течение шести месяцев или дольше.
6. Распространенные вопросы от родителей
1. Если у моего ребенка нет симптомов, но у него туберкулезная инфекция, как я узнаю, что он инфицирован? Нужно ли ему лечение, если у него нет симптомов?
Существуют простые тесты (включая рентген грудной клетки и кожный тест), которые покажут, инфицирован ли ваш ребенок. Вы можете обсудить это с вашим лечащим врачом. Даже без симптомов важно, чтобы ваш ребенок прошел курс лечения.
2. Будет ли туберкулез повреждать легкие моего ребенка?
Туберкулез может поражать многие различные системы организма. Степень повреждения будет зависеть от тяжести заболевания в любой конкретной системе, включая легкие.
Степень повреждения будет зависеть от тяжести заболевания в любой конкретной системе, включая легкие.
Точный диагноз и метод лечения может назначить только лечащий врач. Запишитесь на консультацию в одну из наших поликлиник — консультация бесплатна — мы успешно лечим туберкулез у детей!
Диагностика латентной туберкулезной инфекции в учреждениях различного профиля и формирование группы риска по заболеванию туберкулезом | Старшинова
1. Bothamley G. The Tuberculosis Network European Trials Group (TBNET): new directions in the management of tuberculosis. Breathe (Sheff). 2017;13(3):e65–e71. https://doi.org/10.1183/20734735.005517
2. Dhega K, Gumbo T, Gandhi NR, Murray M, Theron G, Udwadia Z, et al. Global control of tuberculosis: from extensively drug-resistant to untreatable tuberculosis. Lancet Respir Med. 2014;2(4):321–38. https://doi.org/10.1016/S2213-2600(14)70031-1
3. Нечаева ОБ. Эпидемическая ситуация по туберкулезу в России. Туберкулез и болезни легких. 2018;96(8):15–24. https://doi.org/10.21292/2075-1230-2018-96-8-15-24
Туберкулез и болезни легких. 2018;96(8):15–24. https://doi.org/10.21292/2075-1230-2018-96-8-15-24
4. Zellweger J-P. Current options for the management of multidrug-resistant tuberculosis (review). Медицинский альянс. 2017;1:22–8.
5. Зинченко ЮС, Басанцова НЮ, Старшинова АЯ, Умутбаева ГБ, Чурилов ЛП. Туберкулез сегодня: основные направления исследований по профилактике, диагностикеи лечению. Российские биомедицинские исследования. 2018;3(4):24–34.
6. Старшинова АА, Павлова МВ, Довгалюк ИФ, Овчинникова ЮЭ, Ялфимов АН. Влияние факторов риска на развитие и течение туберкулезной инфекции у детей из семейного контакта в современной социально-эпидемической ситуации. Туберкулез и болезни легких. 2010;87(6):34–9.
7. Аксенова ВА, Барышникова ЛА, Клевно НИ, Сокольская ЕА, Долженко ЕН, Шустер А и др. Новые возможности скрининга и диагностики различных проявлений туберкулезной инфекции у детей и подростков в России. Вопросы современной педиатрии. 2011;10(4):16–22.
8. Васильева EА, Вербов НВ, Тотолян АА. Иммунологические методы в дифференциальной диагностике активного туберкулеза легких и латентной туберкулезной инфекции. Медицинский альянс. 2015;1:92–3.
Иммунологические методы в дифференциальной диагностике активного туберкулеза легких и латентной туберкулезной инфекции. Медицинский альянс. 2015;1:92–3.
9. Слогоцкая ЛВ. Кожные иммунологические пробы при туберкулезе — история и современность. Туберкулез и болезни легких. 2013;(5):39–46.
10. Моисеева НН, Одинец ВС. Анализ результатов применения аллергена туберкулезного рекомбинантного «Диаскинтеста» для массовой диагностики. Медицинский альянс. 2015;1:132–3.
11. Slogotskaya LV, Litvinov V, Ovsyankina E, Seltsovsky P, Kudlay DA. Results of QuantiFeron-TB Gold in tube and skin testing with recombinant proteins CFP-10-ESAT-6 in children and adolescents with TB or latent TB. Paediatric Respiratory Reviews. 2013;14(2):S65.
12. Slogotskaya LV, Bogorodskaya Е, Ivanova D, Makarova M, Guntupova L, et al. Sensitivity and specificity of new skin test with recombinant protein CFP10-ESAT6 in patients with tuberculosis and individuals with non-tuberculosis diseases. European Respiratory Journal. 2013;42(S57):1995.
2013;42(S57):1995.
13. Slogotskaya LV, Bogorodskaya E, Sentchichina O, Ivanova D, Nikitina G, et al. Effectiveness of tuberculosis detection using a skin test with allergen recombinant (CFP-10-ESAT-6) in children. European Respiratory Journal. 2015;46(S59):РА4524.
14. Shovkun L, Aksenova V, Kudlay D, Sarichev A. The role of immunological tests in the diagnosis of tuberculosis infection in children with juvenile idiopathic arthritis (JIA). European Respiratory Journal. 2018;52(S62):A2733.
15. Аксенова ВА, Барышникова ЛА, Долженко ЕН, Кудлай ДА. Актуальные вопросы массового обследования детского населения на туберкулез в современных условиях. Доктор.Ру. 2012;8(76):27–9.
16. Слогоцкая ЛИ, Литвинов ВИ, Сельцовский ПП, Шустер АМ, Мартьянов ВА, Кудлай ДА и др. Применение кожной пробы с аллергеном туберкулезным рекомбинантным (Диаскинтест ® ) для диагностики туберкулезной инфекции у больных с ВИЧ-инфекцией. Пульмонология. 2011;1:60–4. https://doi.org/10.18093/0869-0189-2011-0-1-60-64
17. Старшинова АА, Истомина ЕВ, Зинченко ЮС, Филатов МВ, Ланда СБ, Бурдаков ВС и др. Диагностическое значение специфических иммунных комплексов в определении активности туберкулезной инфекции. Медицинская иммунология. 2019;21(2):269–78. https://doi.org/10.15789/1563-0625-2019-2-269-278
Старшинова АА, Истомина ЕВ, Зинченко ЮС, Филатов МВ, Ланда СБ, Бурдаков ВС и др. Диагностическое значение специфических иммунных комплексов в определении активности туберкулезной инфекции. Медицинская иммунология. 2019;21(2):269–78. https://doi.org/10.15789/1563-0625-2019-2-269-278
18. Яблонский ПК. Фтизиатрия. Национальные клинические рекомендации. М.: ГЭОТАР-Медиа; 2016.
19. Филатов МВ, Ланда СБ. Способы определения характеристики изотипического состава иммунных комплексов и их применение при терапии и диагностике. Патент Российской Федерации № 2634861; 2018.
20. Ланда СБ, Филатов МВ, Арутюнян АВ, Варфоломеева ЕВ. Исследование образования мегамолекулярных комплексов в плазме крови методом лазерной корреляционной спектроскопии. Клиническая лабораторная диагностика. 2008;4:37–41.
21. Кораблев ПВ, Ланда СБ, Семенова ЕВ, Филатов МВ. Динамическое светорассеяние — простой и чувствительный метод, позволяющий определять появление иммунных комплексов в биологических жидкостях. БИОпрепараты. Профилактика, диагностика, лечение. 2015;(2):53–8.
БИОпрепараты. Профилактика, диагностика, лечение. 2015;(2):53–8.
22. Мамаев АН, Кудлай ДА. Визуализация данных в презентациях, отчетах и исследованиях. М.: Практическая медицина; 2011.
Туберкулезная инфекция у детей и подростков: обследование и лечение
. 1 декабря 2021 г.; 148(6):e2021054663.
doi: 10.1542/пед.2021-054663.
Рассвет Нолт
1
, Джеффри Р. Старке
2
Принадлежности
- 1 Кафедра педиатрии, отделение инфекционных заболеваний, Орегонский университет здравоохранения и науки, Портленд, штат Орегон.
- 2 Кафедра педиатрии, Отделение инфекционных заболеваний, Медицинский колледж Бейлора, Хьюстон, Техас.

PMID:
34851422
DOI:
10.1542/пед.2021-054663
Доун Нолт и др.
Педиатрия.
.
. 1 декабря 2021 г.; 148(6):e2021054663.
doi: 10.1542/пед.2021-054663.
Авторы
Рассвет Нолт
1
, Джеффри Р. Старке
2
Принадлежности
- 1 Кафедра педиатрии, отделение инфекционных заболеваний, Орегонский университет здравоохранения и науки, Портленд, штат Орегон.

- 2 Кафедра педиатрии, Отделение инфекционных заболеваний, Медицинский колледж Бейлора, Хьюстон, Техас.
PMID:
34851422
DOI:
10.1542/пед.2021-054663
Абстрактный
Туберкулез (ТБ) остается серьезной проблемой среди детей в США и во всем мире. Не существует эталонного диагностического стандарта для латентной туберкулезной инфекции (также называемой туберкулезной инфекцией [ЧМТ]). Туберкулиновая кожная проба (ТКП) имеет много ограничений, в том числе трудности в проведении и интерпретации, необходимость повторного визита пациента и ложноположительные результаты, вызванные перекрестной реакцией с вакциной Mycobacterium bovis-bacille Calmette-Guerin и многими нетуберкулезными вакцинами. микобактерии. Анализы высвобождения гамма-интерферона (IGRA) представляют собой анализы крови, в которых используются антигены, специфичные для M.tuberculosis; в результате IGRA дает меньше ложноположительных результатов, чем TST. Как IGRA, так и ТКП имеют пониженную чувствительность у детей с ослабленным иммунитетом, включая детей с тяжелой формой туберкулеза. Оба метода имеют высокую положительную прогностическую ценность при применении к детям с факторами риска ЧМТ, особенно к недавнему контакту с больным туберкулезом. Преимущества использования IGRA и ограниченный опыт размещения и интерпретации TST способствуют более широкому использованию IGRA у детей в Соединенных Штатах. В настоящее время существует несколько эффективных и безопасных схем лечения ЧМТ у детей. Для улучшения приверженности к терапии предпочтительны 3 схемы на основе рифамицина из-за их короткой продолжительности. Ежедневный изониазид можно использовать при непереносимости или лекарственном взаимодействии с рифамицинами.
микобактерии. Анализы высвобождения гамма-интерферона (IGRA) представляют собой анализы крови, в которых используются антигены, специфичные для M.tuberculosis; в результате IGRA дает меньше ложноположительных результатов, чем TST. Как IGRA, так и ТКП имеют пониженную чувствительность у детей с ослабленным иммунитетом, включая детей с тяжелой формой туберкулеза. Оба метода имеют высокую положительную прогностическую ценность при применении к детям с факторами риска ЧМТ, особенно к недавнему контакту с больным туберкулезом. Преимущества использования IGRA и ограниченный опыт размещения и интерпретации TST способствуют более широкому использованию IGRA у детей в Соединенных Штатах. В настоящее время существует несколько эффективных и безопасных схем лечения ЧМТ у детей. Для улучшения приверженности к терапии предпочтительны 3 схемы на основе рифамицина из-за их короткой продолжительности. Ежедневный изониазид можно использовать при непереносимости или лекарственном взаимодействии с рифамицинами. Специалист по фтизиатрии должен привлекаться, когда возникают вопросы, касающиеся интерпретации результатов тестирования, выбора подходящей схемы лечения или управления побочными эффектами.
Специалист по фтизиатрии должен привлекаться, когда возникают вопросы, касающиеся интерпретации результатов тестирования, выбора подходящей схемы лечения или управления побочными эффектами.
© 2021 Американская академия педиатрии.
Заявление о конфликте интересов
ПОТЕНЦИАЛЬНЫЙ КОНФЛИКТ ИНТЕРЕСОВ: Авторы указали, что у них нет потенциальных конфликтов интересов, о которых следует сообщать.
Похожие статьи
Анализы высвобождения интерферона-γ для диагностики туберкулезной инфекции и заболевания у детей.
Старке-младший; Комитет по инфекционным заболеваниям.
Старке Дж. Р. и соавт.
Педиатрия. 2014 декабрь; 134 (6): e1763-73. doi: 10.1542/пед.2014-2983.
Педиатрия.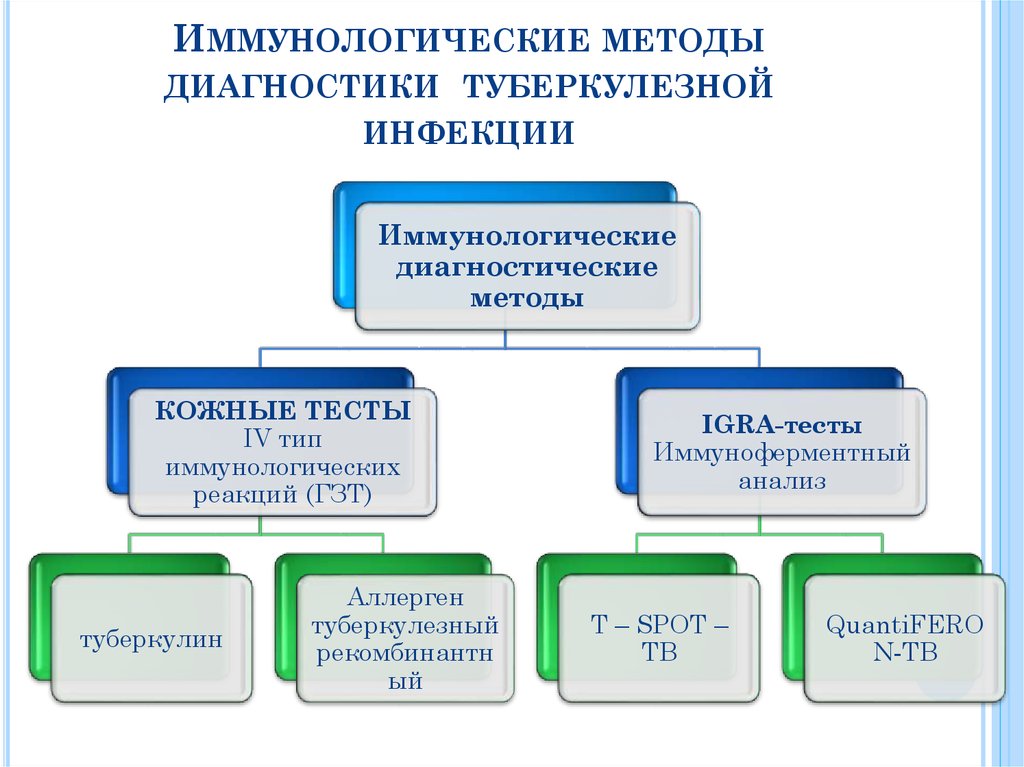 2014.
2014.PMID: 25422024
Обзор.
Анализы высвобождения гамма-интерферона: принципы и практика.
Лалвани А., Парик М.
Лалвани А. и др.
Enferm Infecc Microbiol Clin. 2010 апр; 28 (4): 245-52. doi: 10.1016/j.eimc.2009.05.012. Электронная книга 2009 г.24 сентября.
Enferm Infecc Microbiol Clin. 2010.PMID: 19783328
Обзор.
Сравнение внутрипробирочной пробы с золотом КвантиФЕРОН-ТБ с туберкулиновой кожной пробой у детей, не имевших контакта с больным активным туберкулезом.
Метин Тимур О., Танир Г., Оз Ф.Н., Байхан Г.И., Айдын Теке Т., Туйгун Н.
Метин Тимур О. и др.
Туберк Торакс. 2014;62(2):116-21. doi: 10.5578/tt.3552.
Туберк Торакс. 2014.PMID: 25038380
Распространенность латентной туберкулезной инфекции у лиц с инфекцией вирусом иммунодефицита человека и без нее с использованием двух анализов высвобождения гамма-интерферона и туберкулиновой кожной пробы в стране с низкой распространенностью вируса иммунодефицита человека и промежуточным бременем туберкулеза.

Lin WC, Lin HH, Lee SS, Sy CL, Wu KS, Chen JK, Tsai HC, Chen YS.
Лин В.К. и др.
J Microbiol Immunol Infect. 2016 окт;49(5):729-736. doi: 10.1016/j.jmii.2014.08.010. Epub 2014 1 ноября.
J Microbiol Immunol Infect. 2016.PMID: 25442858
Согласованность положительного туберкулинового кожного теста и анализа высвобождения гамма-интерферона у лиц, вакцинированных бациллой Кальметта-Герена.
Махан К.С., Джонсон Д.Ф., Керли С., ван дер Кайп Ф.
Махан С.С. и др.
Int J Tuberc Lung Dis. 2011 Feb;15(2):174-8, т.е.
Int J Tuberc Lung Dis. 2011.PMID: 21219677
Посмотреть все похожие статьи
Цитируется
Обзор педиатрического туберкулеза после COVID-19.

Рангчайкул П., Ан П., Нгуен М., Чжун В., Венкетараман В.
Рангчайкул П. и др.
Клин Практ. 2022 11 сентября; 12 (5): 738-754. doi: 10.3390/clinpract12050077.
Клин Практ. 2022.PMID: 36136871
Бесплатная статья ЧВК.Обзор.
Лечение латентного туберкулеза у ребенка с мукополисахаридозом I типа, получающего заместительную ферментную терапию: клинический случай.
Василевская Л., Аузенбаха М., Гринфельде И., Скангале А.
Василевская Л. и др.
Фронт Педиатр. 2022 16 авг;10:973193. doi: 10.3389/fped.2022.973193. Электронная коллекция 2022.
Фронт Педиатр. 2022.PMID: 36052356
Бесплатная статья ЧВК.Тревожные признаки и симптомы для ранней диагностики туберкулеза легких: анализ пациентов, находящихся в педиатрической больнице третичного уровня.

Фарина Э., Д’Аморе С., Ланселла Л., Боккуцци Э., Чиофи Дельи Атти М.Л., Реале А., Росси П., Виллани А., Рапони М., Рауччи У.
Фарина Э. и др.
Ital J Pediatr. 2022 13 июня;48(1):90. doi: 10.1186/s13052-022-01288-5.
Ital J Pediatr. 2022.PMID: 35698090
Бесплатная статья ЧВК.Укрепление противотуберкулезных служб для детей и подростков в условиях низкой эндемичности.
Старке Дж.Р., Эркенс С., Ритц Н., Китай И.
Старке Дж. Р. и соавт.
Возбудители. 2022 26 января; 11 (2): 158. doi: 10.3390/pathogens11020158.
Возбудители. 2022.PMID: 35215101
Бесплатная статья ЧВК.Телемедицина снижает число пропущенных приемов у педиатрических пациентов с туберкулезной инфекцией.
Чжао А.
 , Бутала Н., Люк К.М., Фейнн Р., Мюррей Т.С.
, Бутала Н., Люк К.М., Фейнн Р., Мюррей Т.С.
Чжао А. и др.
Trop Med Infect Dis. 2022 14 февраля; 7 (2): 26. doi: 10.3390/tropicalmed7020026.
Trop Med Infect Dis. 2022.PMID: 35202221
Бесплатная статья ЧВК.
термины MeSH
вещества
Пришло время оптимизировать лечение латентной туберкулезной инфекции у детей
Anne Christine Nordholm, Troels Lillebaek
European Respiratory Journal 2021 57: 2004438; Doi: 10.1183/13993003.04438-2020
- Статья
- Рисунки и данные
- Информация и метрики
Аннотация
. стран, от заинтересованных сторон до клиницистов, и принять решительные меры для снижения бремени ЛТБИ у детей https://bit. ly/3h8lUhz
ly/3h8lUhz
Туберкулез у детей в глобальной повестке дня
Туберкулез (ТБ) среди детей долгое время оставался в тени взрослого ТБ, но в настоящее время все чаще признается важной частью глобального бремени ТБ. По данным Всемирной организации здравоохранения (ВОЗ) ежегодно 1,2 миллиона детей в возрасте до 15 лет заболевают туберкулезом и более 200 000 из них умирают [1]. Чаще всего эти дети заражаются при бытовом контакте со взрослыми, хотя в эндемичных по туберкулезу странах нередки случаи внебольничной передачи инфекции [2–4]. Дети более склонны к переходу от латентной туберкулезной инфекции (ЛТБИ) к активной форме заболевания и чаще страдают тяжелыми проявлениями заболевания по сравнению со взрослыми [5]. Это, скорее всего, связано с их более незрелой реакцией иммунной системы на 9Инфекция 0205 Mycobacterium tuberculosis [6–8]. Бремя ЛТБИ у детей требует повышенного внимания, поскольку эти дети представляют собой резервуар потенциальных будущих случаев ТБ, которые можно предотвратить, если диагностировать и лечить ЛТБИ. Лечение ЛТБИ у детей является центральной частью глобальной борьбы с ТБ, что также было подчеркнуто на первом в истории совещании высокого уровня Организации Объединенных Наций по ТБ в 2018 г. [9] и о чем свидетельствует расширение ВОЗ «Стратегии ликвидации ТБ» самое последнее (2020 г.) руководство по расширению масштабов профилактики ТБ путем увеличения лечения случаев ЛТБИ [10].
Лечение ЛТБИ у детей является центральной частью глобальной борьбы с ТБ, что также было подчеркнуто на первом в истории совещании высокого уровня Организации Объединенных Наций по ТБ в 2018 г. [9] и о чем свидетельствует расширение ВОЗ «Стратегии ликвидации ТБ» самое последнее (2020 г.) руководство по расширению масштабов профилактики ТБ путем увеличения лечения случаев ЛТБИ [10].
ЛТБИ: устаревшая бинарная парадигма?
Около четверти населения мира имеет ЛТБИ [11]. Это можно определить как состояние стойкого иммунного ответа на стимуляцию антигенами М.tuberculosis без признаков заболевания [12]. ЛТБИ можно диагностировать с помощью положительного теста на высвобождение интерферона-γ (IGRA) и туберкулиновой кожной пробы (TST). Однако эти тесты имеют некоторые важные недостатки: они не показывают, есть ли у человека с положительным результатом теста текущая или перенесенная инфекция, и они не могут предсказать, у кого разовьется туберкулез [13]. Традиционно ЛТИ считали «спящим» состоянием. Однако в последние годы исследования поставили под сомнение концепцию покоя и предложили более динамичную модель инфекции с континуумом заболеваний, характеризующимся непрерывным взаимодействием между M.tuberculosis и хозяин [14, 15]. Несмотря на то, что M. tuberculosis был обнаружен почти 140 лет назад, взаимодействие между патогеном и его человеком-хозяином до конца не изучено, и многое еще предстоит узнать. Сам термин LTBI проблематичен. Он не полностью охватывает весь спектр болезней от излеченной или скрытой инфекции до активного заболевания. Несмотря на недостатки, ЛТБИ остается наиболее широко используемым термином для описания инфекции M. tuberculosis у хозяина без признаков заболевания.
Однако в последние годы исследования поставили под сомнение концепцию покоя и предложили более динамичную модель инфекции с континуумом заболеваний, характеризующимся непрерывным взаимодействием между M.tuberculosis и хозяин [14, 15]. Несмотря на то, что M. tuberculosis был обнаружен почти 140 лет назад, взаимодействие между патогеном и его человеком-хозяином до конца не изучено, и многое еще предстоит узнать. Сам термин LTBI проблематичен. Он не полностью охватывает весь спектр болезней от излеченной или скрытой инфекции до активного заболевания. Несмотря на недостатки, ЛТБИ остается наиболее широко используемым термином для описания инфекции M. tuberculosis у хозяина без признаков заболевания.
Эффективность профилактического лечения туберкулеза у детей
Примерно у 5–10% лиц с ЛТБ в более позднем возрасте развивается активная форма туберкулеза. Этот риск можно существенно снизить с помощью профилактического лечения ТБ (ТЛТ). Снижение риска составляет до 90% по сравнению с отсутствием ТРТ, а самый высокий защитный эффект наблюдается у лиц с положительными результатами ТКП или IGRA [16, 17]. Несмотря на рекомендации ВОЗ по TPT, многие страны с высоким бременем ТБ еще не внедрили систематическую TPT, часто из-за того, что основное внимание уделялось ведению активной формы туберкулеза, а также из-за опасений по поводу индукции лекарственной устойчивости [9]., 18]. В странах Африки к югу от Сахары эпидемия ТБ подпитывается тяжелым бременем ВИЧ [19, 20]. Из всех детей, живущих с ВИЧ во всем мире, 90% живут в странах Африки к югу от Сахары [21]. Как люди, живущие с ВИЧ, так и дети в целом подвержены повышенному риску заболеваемости и смертности от туберкулеза. ВИЧ изменяет патогенез ТБ и увеличивает риск перехода от ЛТИ к активной форме ТБ [19], что делает детей, живущих с ВИЧ, особенно уязвимыми. Кроме того, страны Африки к югу от Сахары — это регион, страдающий от бедности и растущего бремени неинфекционных заболеваний, таких как ХОБЛ и диабет, что еще больше увеличивает риск ТБ и затрудняет борьбу с ТБ [22, 23].
Несмотря на рекомендации ВОЗ по TPT, многие страны с высоким бременем ТБ еще не внедрили систематическую TPT, часто из-за того, что основное внимание уделялось ведению активной формы туберкулеза, а также из-за опасений по поводу индукции лекарственной устойчивости [9]., 18]. В странах Африки к югу от Сахары эпидемия ТБ подпитывается тяжелым бременем ВИЧ [19, 20]. Из всех детей, живущих с ВИЧ во всем мире, 90% живут в странах Африки к югу от Сахары [21]. Как люди, живущие с ВИЧ, так и дети в целом подвержены повышенному риску заболеваемости и смертности от туберкулеза. ВИЧ изменяет патогенез ТБ и увеличивает риск перехода от ЛТИ к активной форме ТБ [19], что делает детей, живущих с ВИЧ, особенно уязвимыми. Кроме того, страны Африки к югу от Сахары — это регион, страдающий от бедности и растущего бремени неинфекционных заболеваний, таких как ХОБЛ и диабет, что еще больше увеличивает риск ТБ и затрудняет борьбу с ТБ [22, 23].
В текущем выпуске European Respiratory Journal, Mandalakas et al. [24]. отчет об эффективности рутинной ТЛТ у детей в Кейптауне, Южная Африка, где заболеваемость туберкулезом составляет 741/100 000 населения в год [24], а распространенность ВИЧ составляет около 20% [25]. В этих условиях профилактическая терапия изониазидом (ИПТ) обычно предлагается детям в возрасте до 5 лет и детям, живущим с ВИЧ, после известного контакта с ТБ или положительной ТКП. Мандалаки и др. . [24] обследовали почти 1000 детей, как с ВИЧ-инфекцией, так и без нее, из которых 70% контактировали со взрослыми, больными ТБ. Почти у половины когорты детей была положительная ТКП или IGRA, что авторы называют Mtb-sir (специфический иммунный ответ M.tuberculosis ). Авторы проблематизируют термин LTBI и хотят ввести «менее спекулятивный» Mtb-sir. Предложенный новый термин является более точным, но не решает старой проблемы: отсутствия диагностического инструмента, который может отличить излеченную инфекцию от латентной инфекции и в идеале предсказать, какие латентные инфекции могут впоследствии перейти в активную форму туберкулеза.
[24]. отчет об эффективности рутинной ТЛТ у детей в Кейптауне, Южная Африка, где заболеваемость туберкулезом составляет 741/100 000 населения в год [24], а распространенность ВИЧ составляет около 20% [25]. В этих условиях профилактическая терапия изониазидом (ИПТ) обычно предлагается детям в возрасте до 5 лет и детям, живущим с ВИЧ, после известного контакта с ТБ или положительной ТКП. Мандалаки и др. . [24] обследовали почти 1000 детей, как с ВИЧ-инфекцией, так и без нее, из которых 70% контактировали со взрослыми, больными ТБ. Почти у половины когорты детей была положительная ТКП или IGRA, что авторы называют Mtb-sir (специфический иммунный ответ M.tuberculosis ). Авторы проблематизируют термин LTBI и хотят ввести «менее спекулятивный» Mtb-sir. Предложенный новый термин является более точным, но не решает старой проблемы: отсутствия диагностического инструмента, который может отличить излеченную инфекцию от латентной инфекции и в идеале предсказать, какие латентные инфекции могут впоследствии перейти в активную форму туберкулеза.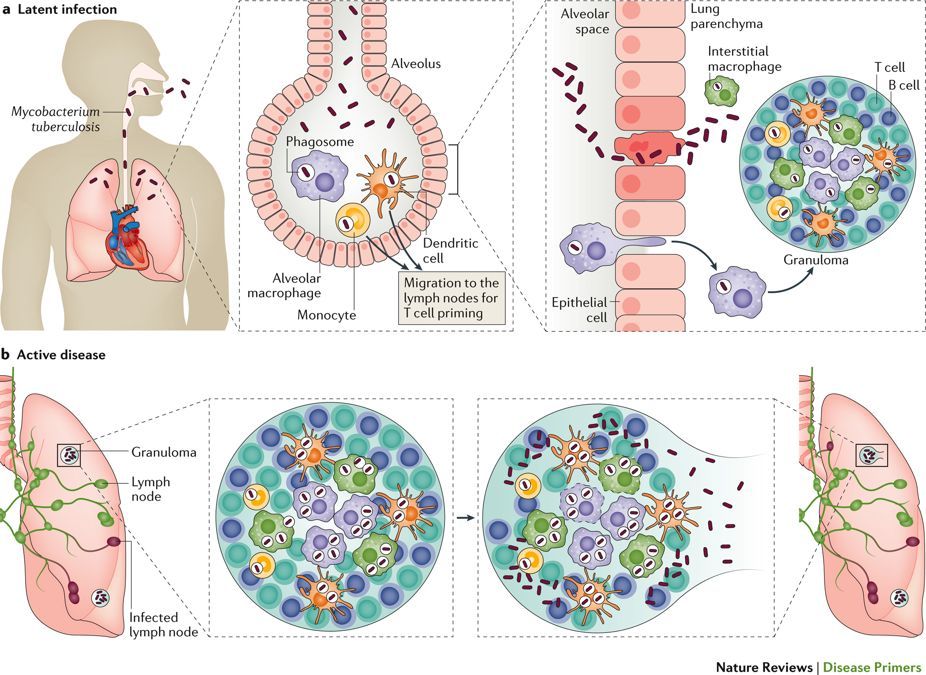 Тем не менее, Mtb-sir является более точным термином для описания результатов тестов IGRA и TST, которые фокусируются на ответе иммунной системы, а не на возможном присутствии M.tuberculosis у человека-хозяина.
Тем не менее, Mtb-sir является более точным термином для описания результатов тестов IGRA и TST, которые фокусируются на ответе иммунной системы, а не на возможном присутствии M.tuberculosis у человека-хозяина.
В исследовании Мандалакаса и др. . [24], туберкулез был диагностирован у 10% детей. Это подчеркивает важность активного выявления случаев детского ТБ. Большинство случаев ТБ наблюдалось у детей младше 5 лет, что подтверждает, что самые маленькие дети непропорционально подвержены самому высокому риску ТБ. Важно отметить, что дети с Mtb-sir в 5 раз чаще имели распространенный ТБ, чем дети без Mtb-sir, а защитный эффект ПЛИ был одинаковым независимо от зарегистрированного контакта с ТБ. Это открытие подчеркивает, что ТКП и IGRA имеют важное значение для оценки риска ТБ, в том числе в условиях высокой заболеваемости ТБ, хотя тесты IGRA могут быть оспорены неубедительными результатами, особенно у самых маленьких детей [26]. Данные также показывают, что, если ТКП или IGRA-тесты не проводятся систематически, а ПЛИ предлагается только детям с известным контактом с ТБ, у многих детей может затем незаметно перейти от ЛТБИ к клиническому заболеванию ТБ, что представляет собой упущенные возможности для профилактики ТБ. Вопрос заключается в том, возможно ли систематически тестировать детей младшего возраста в условиях высокой заболеваемости туберкулезом на ЛТБИ (или Mtb-sir) и проводить трансплантацию детям с положительным результатом ТКП или IGRA. Однако необходимы дополнительные исследования для определения возрастных групп с наивысшим выходом и наиболее оптимального управления таким вмешательством. Мандалаки и др. . [24] обнаружили, что ИПТ снижает риск заболеваемости ТБ среди детей Mtb-sir на 82%, что соответствует другим исследованиям. Это подтверждает важность тестирования на LTBI и предложения TPT детям, имеющим на это право. Примечательно, что данные исследования демонстрируют наибольший защитный эффект ПТИ у детей в возрасте до 5 лет (число, необходимое для лечения (NNT) 19) и у детей, живущих с ВИЧ (NNT 15), две уже четко определенные группы риска по ТБ. которые требуют осведомленности при определении приоритетов лечения ТБ/ЛТИ в национальных программах по борьбе с ТБ в соответствии с рекомендациями ВОЗ [12, 27].
Вопрос заключается в том, возможно ли систематически тестировать детей младшего возраста в условиях высокой заболеваемости туберкулезом на ЛТБИ (или Mtb-sir) и проводить трансплантацию детям с положительным результатом ТКП или IGRA. Однако необходимы дополнительные исследования для определения возрастных групп с наивысшим выходом и наиболее оптимального управления таким вмешательством. Мандалаки и др. . [24] обнаружили, что ИПТ снижает риск заболеваемости ТБ среди детей Mtb-sir на 82%, что соответствует другим исследованиям. Это подтверждает важность тестирования на LTBI и предложения TPT детям, имеющим на это право. Примечательно, что данные исследования демонстрируют наибольший защитный эффект ПТИ у детей в возрасте до 5 лет (число, необходимое для лечения (NNT) 19) и у детей, живущих с ВИЧ (NNT 15), две уже четко определенные группы риска по ТБ. которые требуют осведомленности при определении приоритетов лечения ТБ/ЛТИ в национальных программах по борьбе с ТБ в соответствии с рекомендациями ВОЗ [12, 27].
Ликвидация туберкулеза, мы на верном пути?
LTBI требует глобальной осведомленности. Мы должны ускорить прогресс в деле ликвидации ТБ и сделать тестирование и лечение ЛТБИ краеугольным камнем, который должен стоять в одном ряду с бесплатным доступом к здравоохранению, улучшенным выявлением случаев заболевания и улучшением условий жизни во всем мире. Поскольку четверть населения мира живет с ЛТБИ, существует значительный резерв потенциально предотвратимых будущих случаев ТБ. Этим вопросом должна заниматься каждая страна мира, внедряющая национальные руководства по ведению детей с ЛТБИ. Кроме того, выбор лечения должен быть тщательно продуман. Изониазид в настоящее время является наиболее часто используемой схемой лечения в странах с высокой заболеваемостью туберкулезом; тем не менее, появляется все больше доказательств того, что более короткие комбинированные режимы рифампицин-изониазид являются лучшим выбором из-за большей приверженности и меньшего количества побочных эффектов [28, 29]. ].
].
Эпидемия туберкулеза требует от нас переосмысления стратегий борьбы с болезнью. Мир, свободный от туберкулеза, обязывает нас объединить усилия в странах с низким и высоким уровнем дохода, от заинтересованных сторон до врачей, и предпринять решительные действия для снижения бремени ЛТБИ у детей. Пришло время освободить детей от тени взрослых и расширить борьбу с туберкулезом, эффективно расширив масштабы лечения ЛТБИ во всем мире в самом ближайшем будущем.
Общий PDF-файл
Дополнительный материал
Этот одностраничный документ в формате PDF можно свободно распространять в Интернете.
Общий PDF ERJ-04438-2020.Shareable
Footnotes
- Received December 7, 2020.
- Accepted December 11, 2020.
https://www.ersjournals.com/user-licence
References
- ↵
- World Health Organization
.
 Доклад о глобальной борьбе с туберкулезом за 2020 г. . Женева, ВОЗ, 2020 г.
Доклад о глобальной борьбе с туберкулезом за 2020 г. . Женева, ВОЗ, 2020 г. - ↵
- Nordholm AC,
- Holm LL,
- Svensson E, et al.
Передача туберкулеза датским детям: общенациональное исследование на основе регистров. Pediatr Infect Dis J 2019; 38: 340–343. doi:10.1097/INF.0000000000002139
- Egere U,
- Togun T,
- Sillah A, et al.
Выявление детей, больных туберкулезом, среди бытовых контактов в Гамбии. Int J Tuberc Lung Dis 2017; 21: 46–52. doi:10.5588/ijtld.16.0289
- ↵
- Martinez L,
- Shen Y,
- Mupere E, et al.
Передача Mycobacterium tuberculosis в домашнем хозяйстве и в обществе: систематический обзор и метаанализ. Am J Epidemiol 2017; 185: 1327–1339.
 doi:10.1093/aje/kwx025
doi:10.1093/aje/kwx025 - ↵
- Marais BJ,
- Gie RP,
- Schaaf HS, et al.
Естественная история внутригрудного туберкулеза у детей: критический обзор литературы эпохи до химиотерапии. Int J Tuberc Lung Dis 2004; 8: 392–402.
- ↵
- Jones C,
- Whittaker E,
- Bamford A, et al.
Иммунология и патогенез детского туберкулеза. Pediatr Respir Rev 2011; 12: 3–8. doi:10.1016/j.prrv.2010.09.006
- Басу Рой Р.,
- Уиттакер Э.,
- Кампманн Б.
. Современные представления об иммунном ответе на туберкулез у детей. Curr Opin Infect Dis 2012; 25: 250–257. doi:10.1097/QCO.0b013e3283529af9
- ↵
- Vanden Driessche K,
- Persson A,
- Marais BJ, et al.

Иммунная уязвимость младенцев к туберкулезу. Клин Дев Иммунол 2013; 2013: 781320. doi:10.1155/2013/781320
- ↵
- Reid MJA,
- Arinaminpathy N,
- Bloom A, et al.
Создание мира без туберкулеза: Комиссия Lancet по туберкулезу. Ланцет 2019; 393: 1331–1384. doi:10.1016/S0140-6736(19)30024-8
- ↵
- Всемирная организация здравоохранения
. Сводные рекомендации ВОЗ по туберкулезу. Модуль 1: Профилактика – профилактическое лечение туберкулеза . Женева,
Всемирная организация здравоохранения, 2020 г.; п. 41. - ↵
- Коэн А.,
- Матиасен В.Д.,
- Шён Т. и др.
Глобальная распространенность латентного туберкулеза: систематический обзор и метаанализ.
 Eur Respir J 2019; 54: 15. doi:10.1183/13993003.00655-2019
Eur Respir J 2019; 54: 15. doi:10.1183/13993003.00655-2019 - ↵
- Всемирная организация здравоохранения
. Латентная туберкулезная инфекция: обновленные и сводные рекомендации по программному ведению . Женева,
Всемирная организация здравоохранения, 2018 г. - ↵
- Mack U,
- Migliori GB,
- Sester M, et al.
ЛТБИ: латентная туберкулезная инфекция или стойкий иммунный ответ на M.tuberculosis? Консенсусное заявление TBNET. Eur Respir J 2009; 33: 956–973. doi:10.1183/0
- 36.00120908
- ↵
- Рувальд М,
- Дил Р
. Выход из платоновской пещеры тестирования на латентный туберкулез: путь разработчиков прогностических тестов на риск заболевания туберкулезом. Евр Респир J 2018; 52: 1801616.
 doi:10.1183/13993003.01616-2018
doi:10.1183/13993003.01616-2018 - ↵
- Drain PK,
- Bajema KL,
- Dowdy D, et al.
Начальный и субклинический туберкулез: клинический обзор ранних стадий и прогрессирования инфекции. Clin Microbiol, ред. , 2018 г.; 31: e00021–18. doi:10.1128/cmr.00021-18
- ↵
- Ayieko J,
- Abuogi L,
- Simchowitz B, et al.
Эффективность профилактической терапии изониазидом в профилактике туберкулеза у детей: метаанализ. BMC Infect Dis 2014; 14: 91. doi:10.1186/1471-2334-14-91
- ↵
- Martinez L,
- Cords O,
- Horsburgh CR, et al.
Риск туберкулеза у детей после близкого контакта: систематический обзор и метаанализ с участием отдельных лиц. Ланцет 2020; 395: 973–984. doi:10.
 1016/S0140-6736(20)30166-5
1016/S0140-6736(20)30166-5 - ↵
- Faust L,
- Ruhwald M,
- Schumacher S, et al.
Каким образом страны с высоким бременем болезни внедряют политику и инструменты для борьбы с латентной туберкулезной инфекцией? Обзор существующих практик и барьеров. Научные отчеты о лечении 2020; 3: е158. doi:10.1002/hsr2.158
- ↵
- Venturini E,
- Turkova A,
- Chiappini E, et al.
Коинфекция туберкулеза и ВИЧ у детей. BMC Infect Dis 2014; 14: 1471–2334. doi:10.1097/QAD.0b013e328348fafd
- ↵
- Nunn P,
- Williams B,
- Floyd K, et al.
Борьба с туберкулезом в эпоху ВИЧ. Nat Rev Immunol 2005; 5: 819–826. doi:10.1038/nri1704
- ↵
- Всемирная организация здравоохранения
.
 Ежегодный отчет Регионального бюро Всемирной организации здравоохранения по Африканскому кластеру инфекционных заболеваний за 2016 г. . Brazzaville, Региональное бюро ВОЗ для Африки, 2017 г.
Ежегодный отчет Регионального бюро Всемирной организации здравоохранения по Африканскому кластеру инфекционных заболеваний за 2016 г. . Brazzaville, Региональное бюро ВОЗ для Африки, 2017 г. - ↵
- Creswell J,
- Raviglione M,
- Ottmani S, et al.
Туберкулез и неинфекционные заболевания: забытые связи и упущенные возможности. Eur Respir J 2011; 37: 1269–1282. дои: 10.1183/0
- 36.00084310
- ↵
- Young F,
- Critchley JA,
- Johnstone LK, et al.
Обзор сопутствующих заболеваний между инфекционными и хроническими заболеваниями в странах Африки к югу от Сахары: туберкулез и сахарный диабет, ВИЧ и метаболический синдром, а также влияние глобализации. Глобальное здравоохранение 2009 г.; 5: 9 doi:10.1186/1744-8603-5-9
- ↵
- Mandalakas AM,
- Hesseling AC,
- Kay A, et al.

Профилактика туберкулеза у детей: проспективное исследование на уровне местных сообществ в Южной Африке. Eur Respir J 2021; 57: 2003028.
- ↵
- ЮНЭЙДС
. Южная Африка. ЮНЭЙДС. 2018. www.unaids.org/en/regionscountries/countries/southafrica. Дата последнего обращения: 13 ноября 2020 г.
- ↵
- MacHingaidze S,
- Wiysonge CS,
- Gonzalez-Angulo Y, et al.
Полезность анализа высвобождения гамма-интерферона для диагностики латентной туберкулезной инфекции и заболевания у детей: систематический обзор и метаанализ. Pediatr Infect Dis J 2011; 30: 694–700. doi:10.1097/INF.0b013e318214b915
- ↵
- Всемирная организация здравоохранения
. Руководство для национальных противотуберкулезных программ по лечению туберкулеза у детей.

