Ктг на 35 неделе беременности: КТГ плода при беременности в СПб
Результаты КТГ, 35 недель — 20 ответов
У нас очень странно в ЖК устроено, на сколько я знаю в других ЖК каждый прием врача после 34 недели сопровождается КТГ…мне же пришлось выпрашивать талон у своего гинеколога, потому что мой врач(который будет принимать роды ) говорил позвонить с результатами!
Перед КТГ съела шоколадную конфету, боялась что мася будет спать!Я знала, что ктг делается либо на боку либо на спине!Меня уложили на спину, я стала переживать, потому что именно на спине мой дитенок утихает, а я очень боялась плохих показателей, не хочу ложиться в РД раньше чем отойдут воды!
Прикрепили датчики, нашли моё любимое второе сердечко, которое бьется как паравозик…сначала мне было страшно, мне казалось что стук сердца очень тревожен, а потом я привыкла к этому звуку и он стал моим родным и любимым!
Сначала она не хотела подавать признаки своей жизнедеятельности, потом очень очень вяло несколько раз пошевелилась, но совсем слегка, ну я все равно нажимала на помпу. ..Когда закончился сеанс я спросила у врача все ли нормально…она сказала что да, что баллов я набрала 11, что это и нужно сказать врачу! Я спросила про свое старение плаценты, она сказала, что все пока хорошо!
..Когда закончился сеанс я спросила у врача все ли нормально…она сказала что да, что баллов я набрала 11, что это и нужно сказать врачу! Я спросила про свое старение плаценты, она сказала, что все пока хорошо!
Ну хорошо, что все хорошо!!!!!
И вот что нашла в интернете!
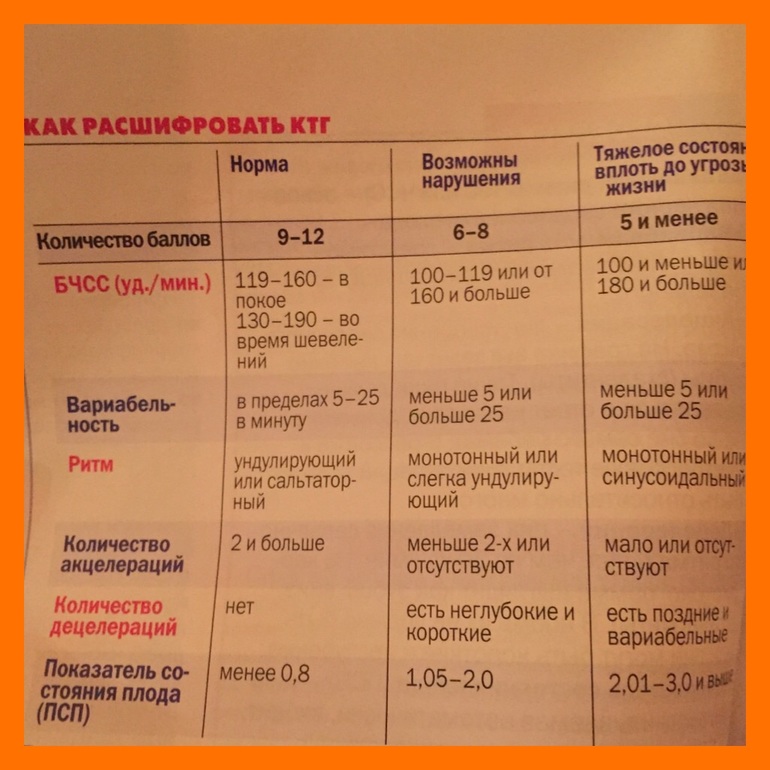
КТГ плода — расшифровка: как ставятся баллы и что они обозначают, оценка и нормы Общий ликбез: что такое КТГ, зачем нужно, и когда делают
КТГ — кардиотогография — совершенно безопасный метод отслеживания состояния будущего малыша. Без всякого дискомфорта для ребенка, можно получить необходимую информацию о его сердечном ритме и сокращениях матки мамы.
КТГ обычно назначают после 26 недели беременности, так как до этого сложно однозначно расшифровать полученные данные. В обязательном порядке Вас направят на КТГ дважды в третьем триместре беременности. Если же врача что-нибудь насторожит — назначит повторное (или дополнительное) исследование КТГ.
Как происходит процедура КТГ
Процедура занимает достаточно продолжительное время — 40-60 минут. Маму укладывают на кушетку (иногда предлагают удобное кресло), на животе крепят датчик, который отправляет информацию о биении сердца и сокращениях матки в электронный блок. Все данные графически отображаются на кривой, которую затем изучает врач.
Маму укладывают на кушетку (иногда предлагают удобное кресло), на животе крепят датчик, который отправляет информацию о биении сердца и сокращениях матки в электронный блок. Все данные графически отображаются на кривой, которую затем изучает врач.
Как оценивают результаты: баллы КТГ
После исследования врач изучает ленту с показаниями (кривыми) и пишет заключение.
При КТГ оценивают:
Базальный ритм (БЧСС или ЧСС) — средняя частота сокращений сердца. Норма: 110-160 ударов в минуту в спокойном состоянии плода (130-190 при шевелении).
Вариабельность ритма — средняя высота отклонений от ЧСС. Норма: высота отклонений — 5-25 уд/мин.
Акцелерации (акселерации) — ускорение ЧСС (на графике выглядят как высокие зубчики). Норма: 2 и более акселерации за 10 минут.
Децелерации (деселерации) — замедление ЧСС (на графике выглядят как существенные впадины). Норма: отсутствуют или неглубокие и очень короткие.
Токограмма — маточная активность. Норма: маточных сокращение не более 15% от БЧСС, длительность — от 30 сек.
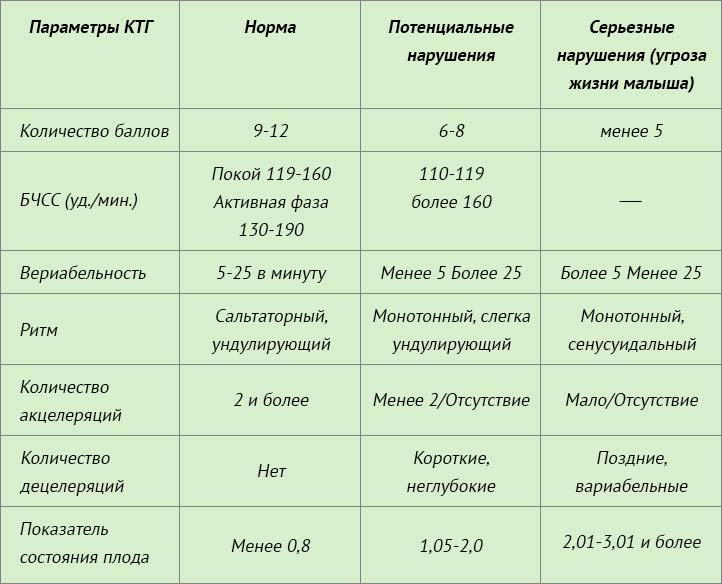
Для расшифровки КТГ используют 10-бальную систему, где каждый из шести критериев (базальный ритм, вариабельность (амплитуда), вариабельность (количество), акцелерации, децелерации, шевеление плода) оценивается от 0 до 2 баллов.
Оценка состояние плода по баллам:
от 9 до 12 баллов — состояние плода нормальное, рекомендуется дальнейшее наблюдение;
от 6 до 8 баллов — кислородное голодание (гипоксия) без экстренный угроз, необходим повтор процедуры КТГ;
5 баллов и менее — выраженное кислородного голодание, необходимо экстренное родоразрешение.
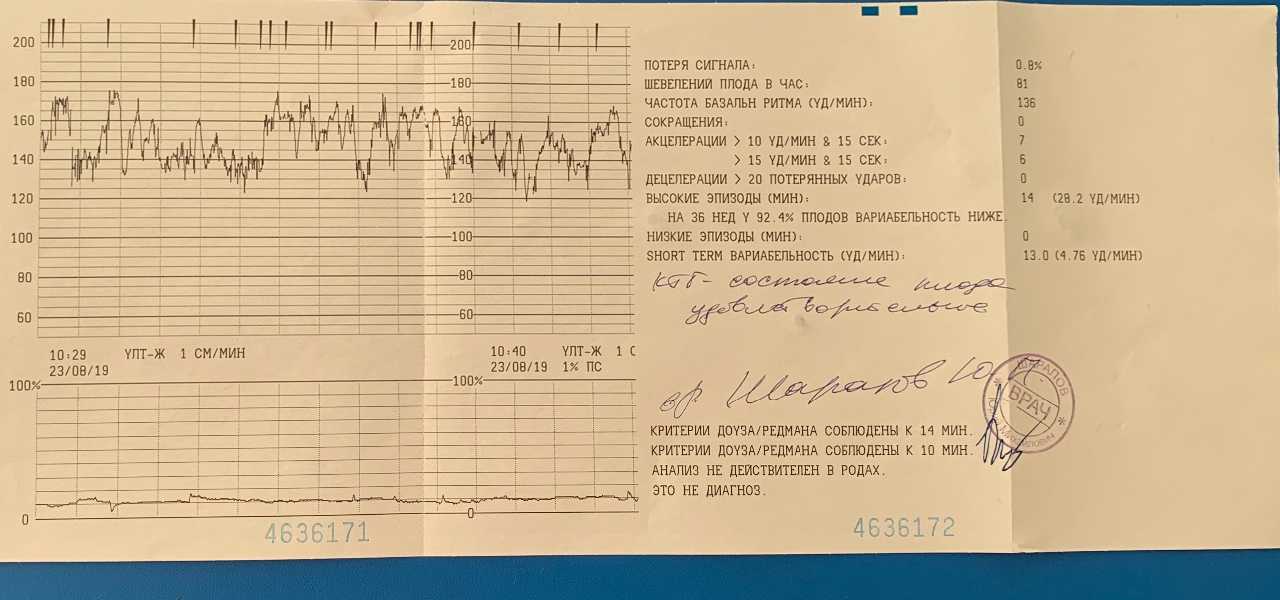
Кардиотокография в Новокуйбышевске — новости клиники «Мать и дитя»
Кардиотокография – важная составляющая часть комплексной оценки состояния плода наряду с УЗИ и доплометрией. С помощью данной процедуры врачи регистрируют маточные сокращения и сердцебиение еще не появившегося на свет малыша. КТГ позволяет выявить какие-либо проблемы и своевременно начать их решать.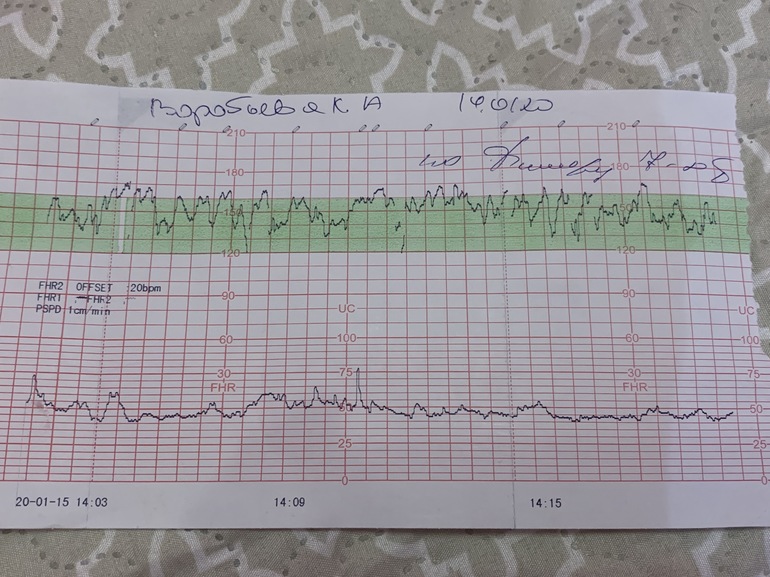
С какого срока показано проведение КТГ
Со скольки недель делают КТГ .
По приказу Министерства здравоохранения, первое КТГ можно делать с 28 недели беременности. Если есть подозрения на критическую ситуацию с плодом, можно проводить исследование и раньше. Но в этих случаях аппарат только зафиксирует само сердцебиение плода.
Оценить же, как малыш реагирует на сокращения матки, как меняется характер сердцебиения в зависимости от самих движений плода и некоторых других факторов, еще нельзя,в основном, делают первое КТГ на 30-32 неделе.
Сколько раз делают КТГ во время беременности
Это обследование не является основным в плане определения тактики родоразрешения и ведения беременности, а только вспомогательным. Назначают КТГ при беременности, если она протекает нормально, и нет никаких отклонений на УЗИ.
По приказу Минздрава, ответ на вопрос, когда делать КТГ при беременности, звучит примерно так: «Если беременность протекает нормально, то КТГ делается 1 раз в десять дней, начиная с 28 недели». Для случаев осложненной беременности существуют такие рекомендации:
Для случаев осложненной беременности существуют такие рекомендации:
при переношенной беременности – однократно каждые 4-5 дней после того, как подошел предполагаемый срок родов
если есть несовместимость по резус-фактору или группе крови – 2 раза в месяц
при многоводии – 1 раз в неделю
при пороках сердца – каждую неделю
фетоплацентарная недостаточность — не реже 1 раза в неделю
при тиреотоксикозе, независимо от того, есть зоб или нет – 1 раз в неделю
при крупном плоде, узком тазе, многоплодии, перенесенной краснухе, гипертонической болезни, инфекциях мочеполовой системы беременной – по необходимости, но не реже 1 раза в 10 дней
при предлежании плаценты без кровотечения, у будущих мам старше 35 лет – критерии такие же.
Когда делать КТГ при беременности, в основном, оставлено на усмотрение врача акушера-гинеколога, который наблюдает вашу беременность. Он, чаще всего, руководствуется такими критериями:
если неосложненная беременность, КТГ – дважды в месяц с 32 недели
если есть осложнения или отягощенный фон у беременных, то КТГ проводят с 28 недели, с интервалом в 5-7 дней, а также тогда, когда произошли какие-либо изменения в состоянии женщины
если беременность осложненная, предыдущие результаты КТГ неудовлетворительны, рекомендовано беременную госпитализировать, а дальше об интервале, через который делать КТГ, решать индивидуально, исходя из акушерской ситуации.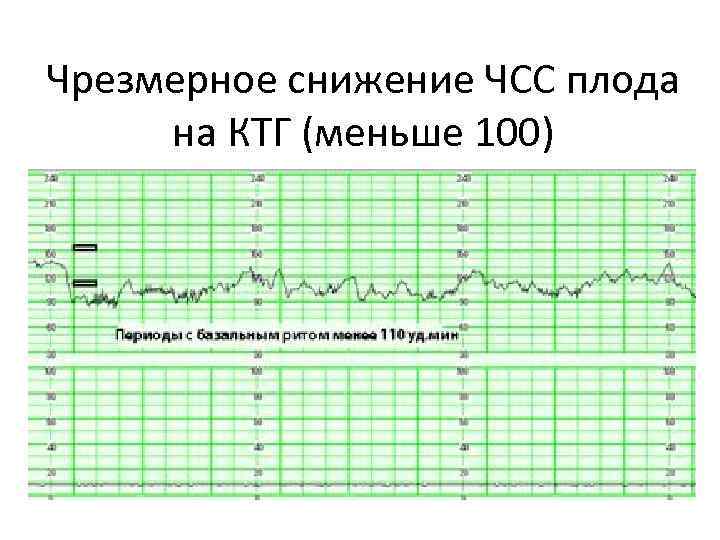
Можно ли делать КТГ перед самими родами
В г. Новокуйбышевск (ул. Репина 11), с понедельника по пятницу с 13.00 до 15.00 открыта запись для проведения КТГ. Приглашаем всех беременных женщин для обследования на наличие гипоксии у вашего малыша, запись и справки по телефону 8 800 250 24 24
S1-Рекомендации по использованию КТГ во время беременности и родов
1. Agrawal S K, Doucette F, Gratton R. et al. Интранатальные компьютеризированные параметры сердечного ритма плода и метаболический ацидоз при рождении. Акушерство Гинекол. 2003; 102: 731–738. [PubMed] [Google Scholar]
2. Alfirevic Z Neilson J P Биофизический профиль для оценки плода при беременности с высоким риском Cochrane Database Syst Rev 20081CD000038 [бесплатная статья PMC] [PubMed] [Google Scholar]
3. Alfirevic Z Devane D Gyte G M Непрерывная кардиотокография (КТГ) как форма электронного мониторинга плода (ЭФМ) для оценки состояния плода во время родов Cochrane Database Syst Rev 20063CD006066 [PubMed] [Google Scholar]
4. Практический бюллетень ACOG № 106: Интранатальный мониторинг сердечного ритма плода. номенклатура, интерпретация и общие принципы управления. Акушерство Гинекол. 2009; 114:192–202. [PubMed] [Google Scholar]
Практический бюллетень ACOG № 106: Интранатальный мониторинг сердечного ритма плода. номенклатура, интерпретация и общие принципы управления. Акушерство Гинекол. 2009; 114:192–202. [PubMed] [Google Scholar]
5. Практический бюллетень ACOG № 116: Ведение интранатальной записи сердечного ритма плода. Акушерство Гинекол. 2010;116:1232–1240. [PubMed] [Google Scholar]
6. Ashkenazi S, Metzker A, Merlob P. et al. Изменения скальпа после мониторинга плода. Арч Дис Чайлд. 1985; 60: 267–269.. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Бекли С., Стенхаус Э., Грин К. Разработка и оценка компьютерной обучающей программы для интранатального мониторинга плода. БЖОГ. 2000;107:1138–1144. [PubMed] [Google Scholar]
8. Berger R, Bender S, Sefkow S. et al. Пери/внутрижелудочковое кровоизлияние: краниальное ультразвуковое исследование 5286 новорожденных. Eur J Obstet Gynecol Reprod Biol. 1997; 75: 191–203. [PubMed] [Google Scholar]
9. Bernardes J, Costa Pereira A, Ayres de Campos D.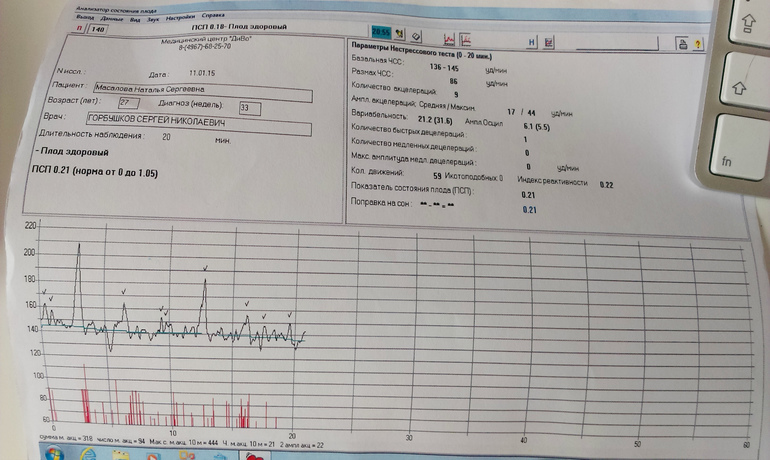 et al. Оценка межнаблюдательного согласования кардиотокограмм. Int J Gynaecol Obstet. 1997;57:33–37. [PubMed] [Google Scholar]
et al. Оценка межнаблюдательного согласования кардиотокограмм. Int J Gynaecol Obstet. 1997;57:33–37. [PubMed] [Google Scholar]
10. Bloom S L, Spong C Y, Thom E. et al. Пульсоксиметрия плода и кесарево сечение. New Engl J Med. 2006; 355:195–202. [PubMed] [Google Scholar]
11. Brown VA, Sawers R S, Parsons R J. et al. Значение антенатальной кардиотокографии при ведении беременности с высоким риском: рандомизированное контролируемое исследование. Br J Obstet Gynaecol. 1982; 89: 716–722. [PubMed] [Google Scholar]
12. Butterwegge M, Gonser M, Roemer V M. Stellungnahme zu einem Gutachten der BQS über geburtshilfliche Qualitätsindikatoren. З Гебурц Неонатол. 2005;209: 69–75. [PubMed] [Google Scholar]
13. Carbonne B, Langer B, Goffinet F. et al. Клиническое значение пульсоксиметрии плода. II. Сравнительные прогностические значения оксиметрии и pH кожи головы. Многоцентровое исследование. J Gynecol Obstet Biol Reprod (Париж) 1999;28:137–144. [PubMed] [Google Scholar]
14. Cibilis L A. Об интранатальном мониторинге плода. Am J Obstet Gynecol. 1996; 174: 1382–1389. [PubMed] [Google Scholar]
Cibilis L A. Об интранатальном мониторинге плода. Am J Obstet Gynecol. 1996; 174: 1382–1389. [PubMed] [Google Scholar]
15. Chow O Larbig A Kabartas B et al. Подводные камни внешнего мониторинга ЧСС во втором периоде родов J Mat Fet Neonat Med 201023(Suppl.)236 [Google Scholar]
16. Dawes GS, Moulden M, Redman C WG. Краткосрочные колебания частоты сердечных сокращений плода, замедления и кривые скорости пуповины перед родами. Акушерство Гинекол. 1992; 80: 673–678. [PubMed] [Google Scholar]
17. Daumer M, Scholz M, Boulesteix A L. et al. Исследование нормального сердечного ритма плода: план анализа. Труды о природе. 2007 г.: 10.1038/npre.980.1. [CrossRef] [Google Scholar]
18. Devoe L D, Ross M, Wilde C. et al. Многоцентровое клиническое исследование использования электронной системы мониторинга плода STAN 21 в США. Am J Obstet Gynecol. 2006;195: 729–734. [PubMed] [Google Scholar]
19. DKG Leitfaden: Aufbewahrungsverpflichtungen und -fristen von Dokumenten im Krankenhaus.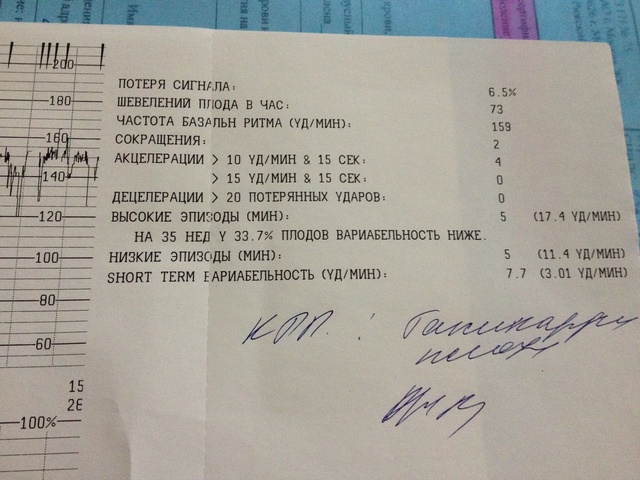 НКГ Миттейлунг. 2006: 394. [Google Scholar]
НКГ Миттейлунг. 2006: 394. [Google Scholar]
20. Дрогтроп А. П., Убелс Р., Нейхуис Дж. Г. Связь между движениями тела плода, движениями глаз и частотой сердечных сокращений при беременности между 25 и 30 неделями беременности. Ранний Хам Дев. 1990; 23: 67–73. [PubMed] [Google Scholar]
21. Dudenhausen JW, Luhr C, Dimer JS. Газы крови пупочной артерии у здоровых доношенных новорожденных. Int J Gynaecol Obstet. 1997;57:251–258. [PubMed] [Google Scholar]
22. East C E Colditz P B Пульсоксиметрия плода для оценки плода в родах Cochrane Database Syst Rev 20072CD004075 [PubMed] [Google Scholar]
23. Elliott C, Warrick P A, Graham E. et al . Поэтапная классификация записей сердечного ритма плода: связь с неонатальным метаболическим ацидозом и неврологической заболеваемостью. Am J Obstet Gynecol. 2010;202:2580–2.58E10. [Google Scholar]
24. Fedorkow DM, Stewart TJ, Parboosingh J. Изменения частоты сердечных сокращений плода, связанные с общей анестезией. Ам Дж. Перинат. 1989;6:287–288. [PubMed] [Google Scholar]
Ам Дж. Перинат. 1989;6:287–288. [PubMed] [Google Scholar]
25. Ferrazzi E, Rigano S, Bozzo M. et al. Кровоток в пупочной вене у плода с задержкой роста. УЗИ Акушерство Гинекол. 2000; 16: 432–438. [PubMed] [Google Scholar]
. Флинн А.М., Келли Дж., Мэнсфилд Х. и соавт. Рандомизированное контролируемое исследование нестрессовой дородовой кардиотокографии. Br J Obstet Gynaecol. 1982;89:427–433. [PubMed] [Google Scholar]
28. Gaffney G, Flavell V, Johnson A. et al. Детский церебральный паралич и неонатальная энцефалопатия. Arch Dis Child Fetal Neonat Ed. 1994; 70: F195–F200. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Gaffney G, Sellers S, Flavell V. et al. Исследование случай-контроль интранатальной помощи, церебрального паралича и перинатальной смерти. Бр Мед Дж. 1994; 308:743–750. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Garcia J, Corry M, MacDonald D. et al. Взгляд матерей на непрерывный электронный мониторинг сердца плода и периодическую аускультацию в рандомизированном контролируемом исследовании.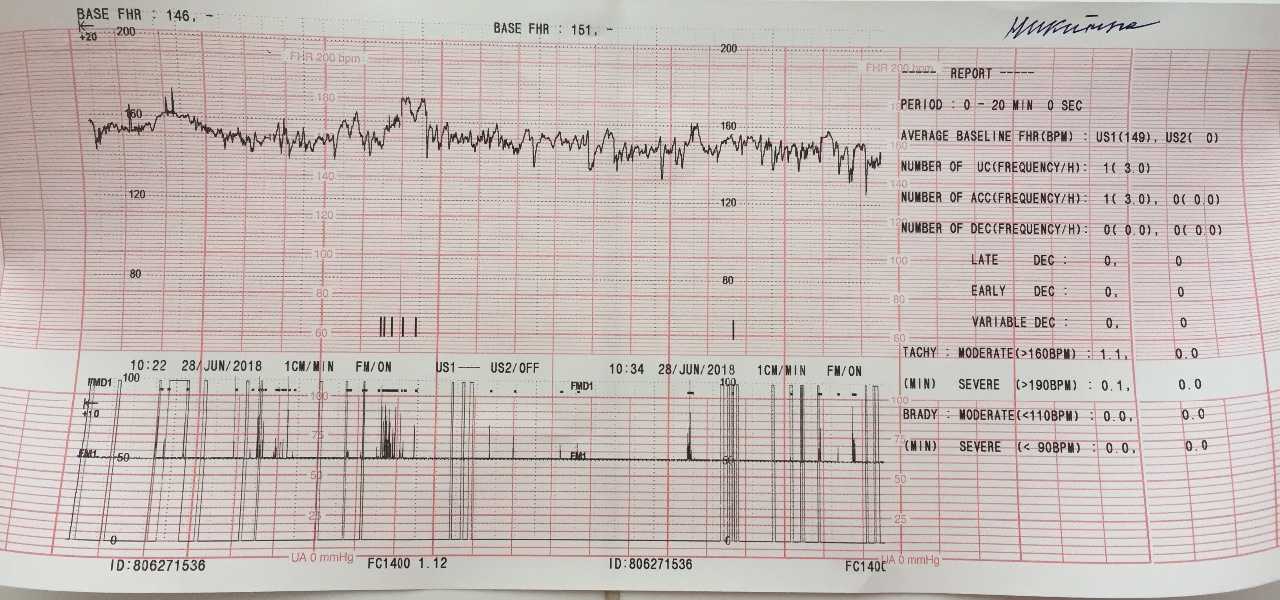 Рождение. 1985;12:79–86. [PubMed] [Google Scholar]
Рождение. 1985;12:79–86. [PubMed] [Google Scholar]
31. Garite T J, Dildy G A, McNamara H. et al. Многоцентровое контролируемое исследование пульсоксиметрии плода при интранатальном лечении неудовлетворительных паттернов сердечного ритма плода. Am J Obstet Gynecol. 2000; 183:1049–1058. [PubMed] [Google Scholar]
32. Garnier Y, Coumans A, Berger R. et al. Эндотоксемия серьезно влияет на кровообращение при нормоксии и асфиксии у неполовозрелых эмбрионов овец. J Soc Gynecol Invest. 2001; 8: 134–142. [PubMed] [Академия Google]
33. Gnirs J, Schelling M, Kolben M. et al. Referenzkurven für das fetale Bewegungsprofil. Гебуртш Фрауэнгейлк. 1998; 58: 355–362. [Google Scholar]
34. Gonser M, König M, Marzusch K. Schema zur CTG-Interpretation nach den FIGO-Richtlinien. Гинеколь Пракс. 1995; 19: 649–659. [Google Scholar]
35. Graatsma EM, Jacod BC, van Egmond L AJ. и другие. Электрокардиотокография плода: возможность долгосрочной регистрации сердечного ритма плода. БЖОГ. 2009; 116: 334–337. [PubMed] [Академия Google]
БЖОГ. 2009; 116: 334–337. [PubMed] [Академия Google]
36. Grant A, OʼBrien N, Joy M T. et al. Детский церебральный паралич у детей, родившихся во время Дублинского рандомизированного исследования интранатального мониторинга. Ланцет. 1989; 8674: 1233–1236. [PubMed] [Google Scholar]
37. Grivel R M Alfirevic Z Gyte G M et al. Антенатальная кардиотокография для оценки состояния плода Cochrane Database Syst Rev 20101CD007863 [PubMed] [Google Scholar]
38. Hansen P K, Smith S F, Nim J. et al. Отношение матери к наблюдению за плодом. Eur J Obstet Gynecol Reprod Biol. 1985;20:43–51. [PubMed] [Google Scholar]
39. Haverkamp A D, Thompson H E, McFee J G. et al. Оценка непрерывного мониторинга сердечного ритма плода при беременности высокого риска. Am J Obstet Gynecol. 1976; 125: 310–317. [PubMed] [Google Scholar]
40. Haverkamp A D, Orleans M, Langendoerfer S. et al. Контролируемое исследование дифференциальных эффектов интранатального мониторинга плода. Am J Obstet Gynecol.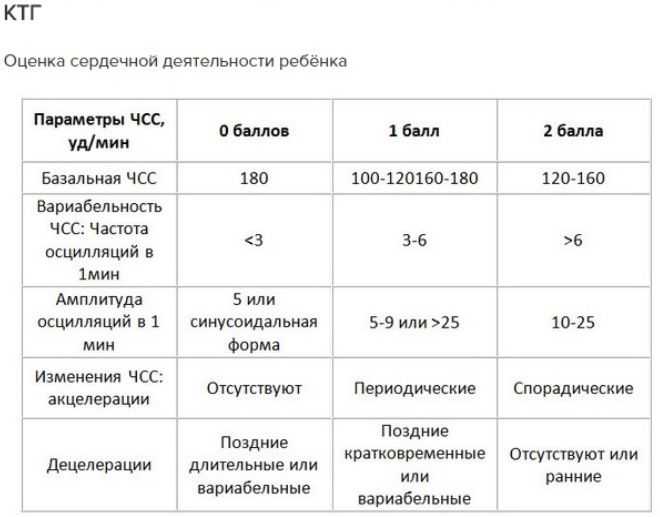 1979; 134: 399–412. [PubMed] [Google Scholar]
1979; 134: 399–412. [PubMed] [Google Scholar]
41. Хербст А., Ингемарссон И. Прерывистый и непрерывный электронный мониторинг плода в родах: рандомизированное исследование. Br J Obstet Gynaecol. 1994;101:663–668. [PubMed] [Google Scholar]
42. Ход М., Кернер Р. Телемедицина для антенатального наблюдения за беременностями высокого риска с амбулаторным и домашним мониторингом сердца плода — обновление. J Перинат Мед. 2003; 31: 195–200. [PubMed] [Google Scholar]
43. Impey L, Reynolds M, MacQuillan K. et al. Кардиотокография при поступлении: рандомизированное контролируемое исследование. Ланцет. 2003; 361: 465–470. [PubMed] [Google Scholar]
44. Jensen A, Martius G. Stuttgart: Thieme; 1991. Überwachung und Leitung der Entbindung; стр. 386–442. [Академия Google]
45. Дженсен А., Роман С., Рудольф А. М. Влияние снижения распределения маточного кровотока и доставки кислорода. Дж Дев Физиол. 1991; 15: 309–323. [PubMed] [Google Scholar]
46. Кейт Р. Д., Бекли С., Гарибальди Дж. М. и соавт. Многоцентровое сравнительное исследование 17 специалистов и интеллектуальной компьютерной системы ведения родов с использованием кардиотокограммы. Br J Obstet Gynaecol. 1995; 102: 688–700. [PubMed] [Google Scholar]
Д., Бекли С., Гарибальди Дж. М. и соавт. Многоцентровое сравнительное исследование 17 специалистов и интеллектуальной компьютерной системы ведения родов с использованием кардиотокограммы. Br J Obstet Gynaecol. 1995; 102: 688–700. [PubMed] [Google Scholar]
47. Kelso A M, Parsons R J, Lawrence G F. et al. Оценка непрерывного мониторинга сердечного ритма плода в родах. Am J Obstet Gynecol. 1978;131:526–532. [PubMed] [Google Scholar]
48. Кидд Л., Патель Н., Смит Р. Нестрессовая антенатальная кардиотокография – проспективное рандомизированное клиническое исследование. Br J Obstet Gynaecol. 1985; 92: 1156–1159. [PubMed] [Google Scholar]
49. Killien MG, Shy K. Рандомизированное исследование электронного мониторинга плода при преждевременных родах: взгляды матери. Рождение. 1989; 16:7–12. [PubMed] [Google Scholar]
50. Kühnert M, Schmidt S. Интранатальное управление неутешительными моделями сердечного ритма плода: рандомизированное контролируемое исследование пульсоксиметрии плода.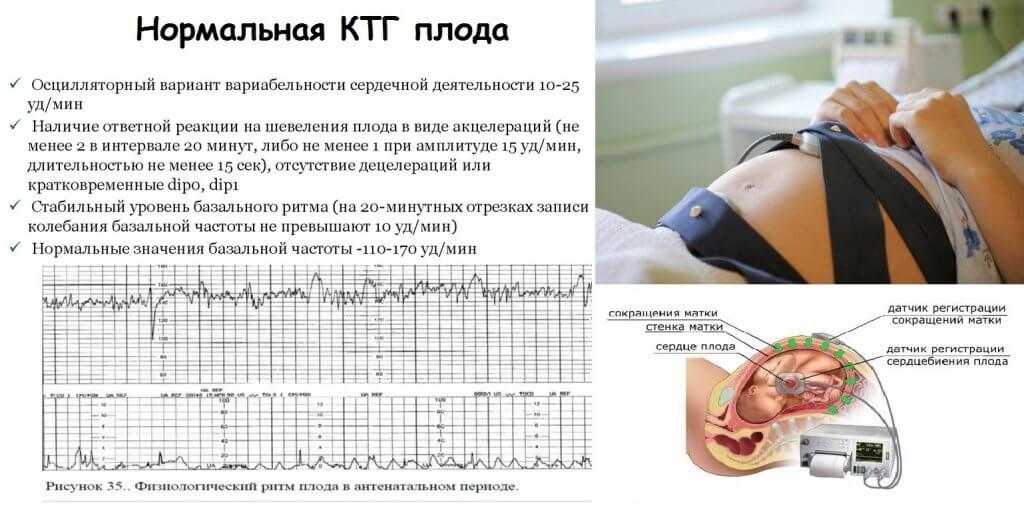 Am J Obstet Gynecol. 2004;191:1989–1995. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2004;191:1989–1995. [PubMed] [Google Scholar]
51. Kühnert M, Hellmeyer L, Stein W. et al. Суточный КТГ-мониторинг: сравнение нормальных беременностей на сроке 25-30 недель и сроке беременности 36-42 недели. Arch Gynecol Obstet. 2007; 275:451–460. [PubMed] [Google Scholar]
52. Langendoerfer S, Haverkamp AD, Murphy J. et al. Педиатрическое наблюдение за результатами рандомизированного контролируемого исследования интранатальных методов наблюдения за плодом. J Пед. 1980; 97: 103–107. [PubMed] [Академия Google]
53. Leveno KJ, Cunningham FG, Nelson S. et al. Проспективное сравнение селективного и универсального электронного мониторинга плода при 34 995 беременностях. N Engl J Med. 1986; 315: 615–619. [PubMed] [Google Scholar]
54. Листон Р., Савчук Д., Янг Д. Наблюдение за здоровьем плода: консенсусное руководство до и во время родов. J Obstet Gynecol Канада. 2007;29 04:3–56. [PubMed] [Google Scholar]
55. Лотгеринг Ф.К., Валленбург Х. К., Схоутен Х.Дж. Межнаблюдательские и внутринаблюдательные вариации в оценке дородовых кардиотокограмм. Am J Obstet Gynecol. 1982;144:701–705. [PubMed] [Google Scholar]
К., Схоутен Х.Дж. Межнаблюдательские и внутринаблюдательные вариации в оценке дородовых кардиотокограмм. Am J Obstet Gynecol. 1982;144:701–705. [PubMed] [Google Scholar]
56. Lumley J, Lester A, Anderson I. et al. Рандомизированное исследование еженедельной кардиотокографии у акушерских пациенток высокого риска. Br J Obstet Gynaecol. 1983; 90: 1018–1026. [PubMed] [Google Scholar]
57. Лути Д.А., Шай К.К., ван Белль Г. Рандомизированное исследование электронного мониторинга сердца плода при преждевременных родах. Акушерство Гинекол. 1987; 69: 687–695. [PubMed] [Google Scholar]
58. Макдональд Д., Грант А., Шеридан-Перрейра М. Дублинское рандомизированное контролируемое исследование интранатального мониторинга сердечного ритма плода. Am J Obstet Gynecol. 1985;152:524–539. [PubMed] [Google Scholar]
59. Маеда К. Новости FIGO: отчет исследовательской группы FIGO по оценке новых технологий. Оценка и стандартизация мониторинга плода. Int J Gynaecol Obstet. 1997; 59: 169–173. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
60. Mahomed K, Nyoni R, Mulambo T. et al. Рандомизированное контролируемое исследование интранатального мониторинга сердечного ритма плода. Бр Мед Дж. 1994; 308:497–500. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Macones G A, Hankins G D, Spong C Y. et al. Отчет семинара Национального института детского здоровья и развития человека 2008 г. об электронном мониторинге плода: обновление определений, интерпретации и руководящих принципов исследований. Акушерство Гинекол. 2008; 112: 661–666. [PubMed] [Академия Google]
62. Mardirosoff C, Dumont L, Boulvain M. et al. Брадикардия плода из-за интратекального введения опиоидов для обезболивания родов: систематический обзор. БЖОГ. 2002; 109: 274–281. [PubMed] [Google Scholar]
63. Миллер Д.А., Рабелло Ю.А., Пол Р.Х. Модифицированный биофизический профиль: дородовое тестирование в 1990-х годах. Am J Obstet Gynecol. 1996; 174: 812–817. [PubMed] [Google Scholar]
64. Morgenstern J, Abels T.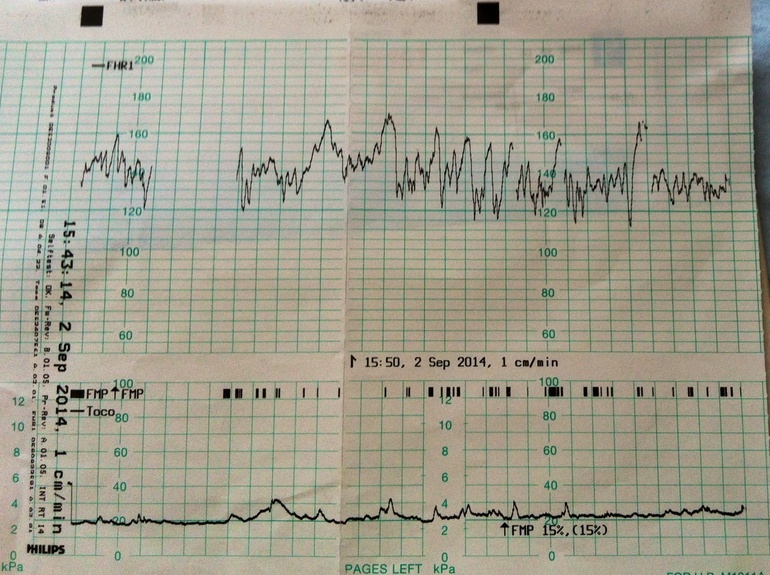 , Somville T. et al. Точность мониторинга сердечного ритма плода. Гинеколог. 1994; 27: 123–129.. [PubMed] [Google Scholar]
, Somville T. et al. Точность мониторинга сердечного ритма плода. Гинеколог. 1994; 27: 123–129.. [PubMed] [Google Scholar]
65. Мюррей М.Л., Хиггинс П. Компьютер против лекции: стратегии обучения мониторингу плода. Дж. Перинатол. 1996; 16:15–19. [PubMed] [Google Scholar]
66. Национальный совет по здравоохранению и медицинским исследованиям . Канберра: Биотекст; 1999. Как рассматривать доказательства: систематическая идентификация и обзор научной литературы. [Google Scholar]
67. Neilson J P Электрокардиограмма плода (ЭКГ) для мониторинга плода во время родов Cochrane Database Syst Rev 20124CD000116 [PubMed] [Google Scholar]
68. Нейлсон Д. Р. мл., Фриман Р. К., Манган С. Неоднозначность сигнала, приводящая к неожиданному результату при внешнем мониторинге сердечного ритма плода. Am J Obstet Gynecol. 2008; 199: 717–724. [PubMed] [Google Scholar]
69. Neldam S, Osler M, Hansen P K. et al. Мониторинг родов с кардиотокографией и стетоскопическим исследованием при нормальных родах и родах с риском. Угескр Лаегер. 1985; 147: 2901–2907. [PubMed] [Google Scholar]
Угескр Лаегер. 1985; 147: 2901–2907. [PubMed] [Google Scholar]
70. Нелдам С., Ослер М., Хансен П.К. и соавт. Интранатальный мониторинг сердечного ритма плода в комбинированной популяции низкого и высокого риска: контролируемое клиническое исследование. Eur J Obstet Gynecol Reprod Biol. 1986;23:1–11. [PubMed] [Google Scholar]
71. Nelson KB, Dambrosia JM, Ting TY. et al. Неопределенная ценность электронного мониторинга плода в прогнозировании детского церебрального паралича. N Engl J Med. 1996; 334: 613–618. [PubMed] [Google Scholar]
72. NICHD (Национальный институт детского здоровья и развития человека). Электронный мониторинг сердечного ритма плода: руководство по интерпретации исследований. Семинар по планированию исследований. Am J Obstet Gynecol. 1997; 177:1385–1390. [PubMed] [Академия Google]
73. Nijhuis JG, van de Pas M. Поведенческие состояния и их онтогенез: исследования человека. Семин Перинатол. 1992; 16: 206–210. [PubMed] [Google Scholar]
74. Noren H, Blad S, Carlsson A. et al. STAN в клинической практике – результат 2 лет регулярного использования в городе Гётеборг. Am J Obstet Gynecol. 2006; 195:7–15. [PubMed] [Google Scholar]
Noren H, Blad S, Carlsson A. et al. STAN в клинической практике – результат 2 лет регулярного использования в городе Гётеборг. Am J Obstet Gynecol. 2006; 195:7–15. [PubMed] [Google Scholar]
75. OLG Oldenburg 15.5.90 5 U 114/89; ОЛГ Карлсруэ 28.11.97 U 28/79; ОЛГ Гамбург 30.03.79 1 У 115/77; BGH NJW 1992, 1560 = VersR 1992: 745
76. Парер Дж. Т., Кинг Т. Л. Мониторинг сердечного ритма плода: следующий шаг? Am J Obstet Gynecol. 2010; 202: 520–521. [PubMed] [Google Scholar]
77. Pattison N McCowan L Кардиотокография для дородовой оценки плода (Cochrane Review) Cochrane Database Syst Rev 20101CD001068 [PubMed] [Google Scholar]
78. Petrie R H, Yeh S Y, Murata Y. et др. Влияние лекарственных препаратов на вариабельность сердечного ритма плода. Am J Obstet Gynecol. 1987; 130: 294–299. [PubMed] [Академия Google]
79. Renou P, Chang A, Anderson I. Контролируемое исследование интенсивной терапии плода. Am J Obstet Gynecol. 1976; 126: 470–476. [PubMed] [Google Scholar]
80. Roemer V M. Количественный CTG-Bewertung sub partu mit einem neuen CTG-Score: Wie gut sind die Korrelationen mit den Parametern des fetalen Säure-Basen-Haushaltes im Nabelschnurblut? Z Geburtshilfe Неонатол. 2003; 207: 121–126. [PubMed] [Google Scholar]
Roemer V M. Количественный CTG-Bewertung sub partu mit einem neuen CTG-Score: Wie gut sind die Korrelationen mit den Parametern des fetalen Säure-Basen-Haushaltes im Nabelschnurblut? Z Geburtshilfe Неонатол. 2003; 207: 121–126. [PubMed] [Google Scholar]
81. Рут Г. Лунд: Студенческая литература; 1988. Перинатальный кислотно-щелочной баланс. [Академия Google]
82. Rooth G, Huch A, Huch R. Новости FIGO: Руководство по использованию мониторинга плода. Int J Gynaecol Obstet. 1987; 25: 159–167. [Google Scholar]
83. Розен К. Г. Анализ формы волны электрокардиограммы плода в родах. Curr Opin Obstet Gynecol. 2005; 17: 147–150. [PubMed] [Google Scholar]
84. Королевский колледж акушеров и гинекологов . Интранатальный уход. Лондон/Великобритания, сентябрь 2007 г.
85. Rüttgers H. Kardiotokography. Стандарты перинатальной медицины. Перинат Мед. 1989;1:9–14. [Google Scholar]
86. Samueloff A, Langer O, Berkus M. et al. Является ли вариабельность сердечного ритма плода хорошим предиктором исхода плода? Acta Obstet Gynecol Scand.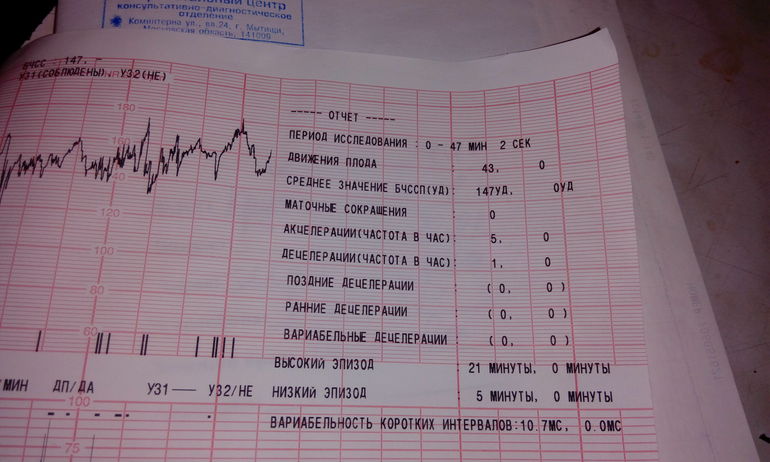 1994; 73:39–44. [PubMed] [Google Scholar]
1994; 73:39–44. [PubMed] [Google Scholar]
87. Saling E. Stuttgart: Thieme; 1966. Das Kind im Bereich der Geburtshilfe. [Google Scholar]
88. Schiermeier S, Westhof G, Daumer M. et al. Die Kurzzeitvariation der fetalen Herzfrequenz und der FIGO-CTG-Score. Erste Erfahrungen в der Kombination dieser Überwachungsparameter. Гебуртш Фрауэнгейлк. 2006; 66: 752–755. [Академия Google]
89. Шиндлер Т. Ахен: Verlag Mainz; 2002. Алгоритм скользящего окна с задержкой для онлайн-анализа кардиотокограммы: сравнение компьютеризированного анализа КТГ. 1-е изд. [Google Scholar]
90. Schneider K TM. Die Überwachung der Geburt aus forensischer Sicht. Гинеколог. 1994; 27: 212–221. [PubMed] [Google Scholar]
91. Schneider K TM, Bung P, Weber S. et al. Ортостатический маточно-сосудистый синдром – проспективное лонгитюдное исследование. Am J Obstet Gynecol. 1993; 169: 183–189.. [PubMed] [Google Scholar]
92. Shy K K, Luthy D A, Bennett F C. et al. Влияние электронного мониторинга сердечного ритма плода по сравнению с периодической аускультацией на неврологическое развитие недоношенных детей. N Engl J Med. 1990; 322: 588–593. [PubMed] [Google Scholar]
N Engl J Med. 1990; 322: 588–593. [PubMed] [Google Scholar]
93. Spencer J A, Badawi N, Burton P. et al. Интранатальная КТГ до неонатальной энцефалопатии в срок: исследование случай-контроль. Br J Obstet Gynaecol. 1997; 104: 25–28. [PubMed] [Академия Google]
94. Стайш К.Дж., Вестлейк Дж.Р., Башор Р.А. Слепой тест на введение окситоцина и перинатальный исход. Am J Obstet Gynecol. 1980; 138: 399–403. [PubMed] [Google Scholar]
95. Street P, Dawes GS, Moulden M. et al. Краткосрочные изменения в аномальных антенатальных записях сердечного ритма плода. Am J Obstet Gynecol. 1991; 165: 515–523. [PubMed] [Google Scholar]
96. Tan K H Smyth R Виброакустическая стимуляция плода для облегчения тестов на состояние плода (Кокрановский обзор) Cochrane Database Syst Rev 201312CD002963 [PubMed] [Google Scholar]
97. Thacker SB, Berkelman RL. Оценка диагностической точности и эффективности выбранных методов дородового наблюдения за плодом. Акушерство Gynecol Surv. 1986; 41: 121–141. [PubMed] [Google Scholar]
1986; 41: 121–141. [PubMed] [Google Scholar]
98. Thacker S B Stroup D Chang M Непрерывный электронный мониторинг сердечного ритма для оценки состояния плода во время родов (Кокрановский обзор) Cochrane Database Syst Rev 20135CD006066 [Google Scholar]
99. Trimbos J B, Keirse M J Вариабельность наблюдателей в оценке дородовых кардиотокограмм. Br J Obstet Gynaecol. 1978;85:900–906. [PubMed] [Google Scholar]
100. Van Geijn H P, Jongsma H W, Doesburg WH et al. Влияние введения диазепама во время беременности или родов на вариабельность сердечного ритма новорожденного. Eur J Obstet Gynecol Reprod Biol. 1980; 10: 187–201. [PubMed] [Google Scholar]
101. Van Woerden E E, van Geijn H P. Amsterdam: Excerpta Medica; 1994. Факторы, влияющие на частоту сердечных сокращений плода; стр. 211–220. [Google Scholar]
102. Vintzileos A M, Antsaklis A, Varvarigos I. et al. Рандомизированное исследование интранатального электронного мониторинга сердечного ритма плода по сравнению с прерывистой аускультацией. Акушерство Гинекол. 1993;81:899–907. [PubMed] [Google Scholar]
Акушерство Гинекол. 1993;81:899–907. [PubMed] [Google Scholar]
103. Vintzileos A M, Nochimson D J, Antsaklis A. et al. Сравнение интранатального электронного мониторинга сердечного ритма плода с периодической аускультацией при выявлении ацидемии плода при рождении. Am J Obstet Gynecol. 1995; 173:1021–1024. [PubMed] [Google Scholar]
104. Vintzileos A M, Nochimson D J, Guzman E R. et al. Интранатальный электронный мониторинг сердечного ритма плода по сравнению с прерывистой аускультацией: метаанализ. Акушерство Гинекол. 1995;85:149–155. [PubMed] [Google Scholar]
105. Visser GH, Dawes GS, Redman CW. Численный анализ нормального антенатального сердечного ритма плода человека. Br J Obstet Gynaecol. 1981; 88: 792–802. [PubMed] [Google Scholar]
106. Voigt M, Schneider KT, Jahrig K. Analyze des Geburtengutes des Jahrgangs 1992 der Bundesrepublik Deutschland. Часть 1: Neue Perzentilwerte für die Körpermaße von Neugeborenen. Гебуртш Фрауэнгейлк. 1996; 56: 550–558.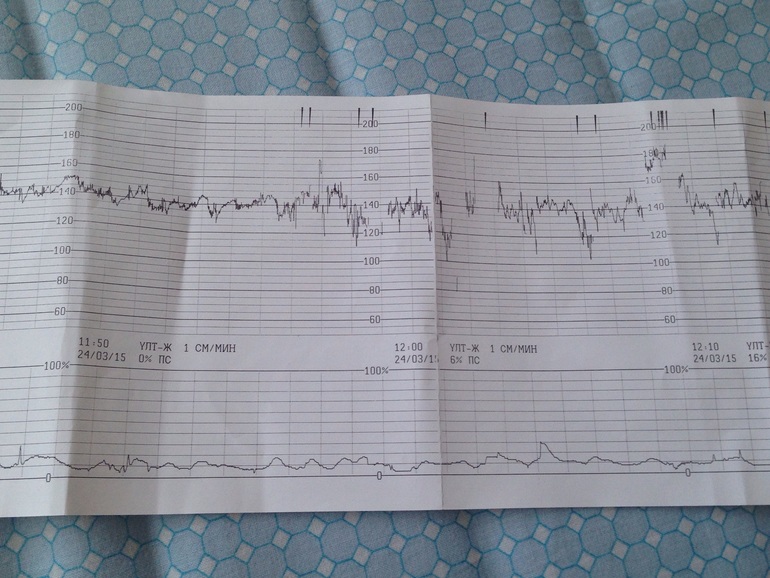 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
107. Westergaard H B, Langhoff-Roos J, Lingman G. et al. Критическая оценка беременности с высоким риском: использование метаанализа в доказательном акушерстве. УЗИ Акушерство Гинекол. 2001; 17: 466–476. [PubMed] [Академия Google]
108. Westerhuis M E, Moons K G, van Beek E. et al. Рандомизированное клиническое исследование кардиотокографии плюс забор крови плода по сравнению с кардиотокографией плюс ST-анализ электрокардиограммы плода (STAN®) для интранатального мониторинга. BMC Беременность Роды. 2007;26:13. [Бесплатная статья PMC] [PubMed] [Google Scholar]
109. Wood C, Renou P, Oats J. et al. Контролируемое исследование мониторинга частоты сердечных сокращений плода в акушерской популяции низкого риска. Am J Obstet Gynecol. 1981; 141: 527–534. [PubMed] [Академия Google]
110. Общество акушеров-гинекологов Канады. Клиническое практическое руководство по наблюдению за здоровьем плода: согласованное руководство до и во время родов № 197 (заменяет № 90 и № 112), Оттава/Канада: SOGC; Сентябрь 2007 г.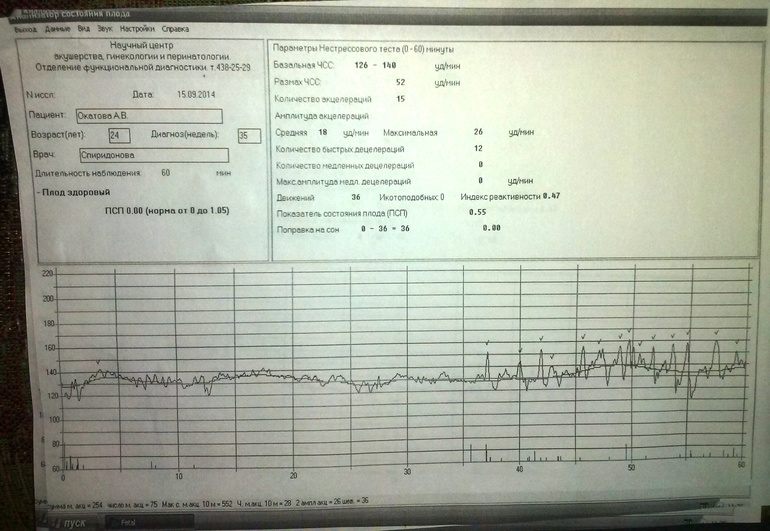
111. Young D C, Gray J H, Luther E R. et al. Забор крови из кожи головы плода: его ценность в действующем акушерском отделении. Am J Obstet Gynecol. 1980; 136: 276–281. [PubMed] [Google Scholar]
112. Zalar R W Jr., Quilligan E J. Влияние взятия проб кожи головы на частоту кесарева сечения при дистрессе плода. Am J Obstet Gynecol. 1979;135:239–246. [PubMed] [Google Scholar]
Нестрессовый тест — клиника Майо
Обзор
Нестрессовый тест — это распространенный тест, используемый до рождения для проверки здоровья ребенка. Во время нестрессового теста наблюдают за частотой сердечных сокращений ребенка, чтобы увидеть, как он реагирует на движения ребенка. Термин «нестрессовый» означает, что во время теста не делается ничего, что могло бы вызвать стресс у ребенка.
Нестрессовый тест наиболее надежен при сроке беременности 32 недели или позже, но при необходимости его можно провести и раньше. Некоторые результаты нестрессовых тестов могут показать, что вы и ваш ребенок нуждаетесь в дополнительных осмотрах, тестах или особом уходе.
Нестрессовый тест проводится без хирургического вмешательства и не причинит физического вреда ни вам, ни вашему ребенку.
Продукты и услуги
- Книга: Руководство клиники Майо по здоровой беременности
- Книга: Акушерство
Зачем это делается
Нестрессовый тест используется для проверки состояния здоровья ребенка до рождения. Он может сказать вашему лечащему врачу, получает ли ваш ребенок достаточно кислорода. Тест проверяет частоту сердечных сокращений вашего ребенка и то, как он реагирует на движение. Тест может показать необходимость дальнейшего ухода или тестирования. Или это может показать, что ребенка нужно родить.
Обычно во время активности сердце ребенка бьется быстрее. Однако проблемы со здоровьем, такие как гипоксия плода — когда ребенок не получает достаточно кислорода — могут помешать сердцу биться быстрее во время движения.
Ваш поставщик медицинских услуг может порекомендовать нестрессовый тест, если вы:
- Вы беременны более чем одним ребенком и имеете определенные проблемы со здоровьем.
- Проблемы со здоровьем во время беременности, такие как диабет, болезни сердца или высокое кровяное давление.
- На 41-й неделе беременности или позже. Это называется поздней или переношенной беременностью.
- Были осложнения во время предыдущей беременности.
- Родите ребенка, который не двигается и не растет обычным образом.
- Сенсибилизированы Rh . Сенсибилизация Rh может быть серьезной проблемой для здоровья. Это происходит, когда ваша кровь и кровь вашего ребенка несовместимы.
- Маловодие околоплодных вод — состояние, называемое маловодием.
Ваш лечащий врач может порекомендовать проводить нестрессовые тесты один или два раза в неделю, а иногда и ежедневно, в зависимости от вашего здоровья и здоровья вашего ребенка.
Дополнительная информация
- Гестационный диабет
- Синдром удлиненного интервала QT
- Преэклампсия
Записаться на прием
Риски
Нестрессовый тест проводится для вашего ребенка без хирургического вмешательства и без физического риска.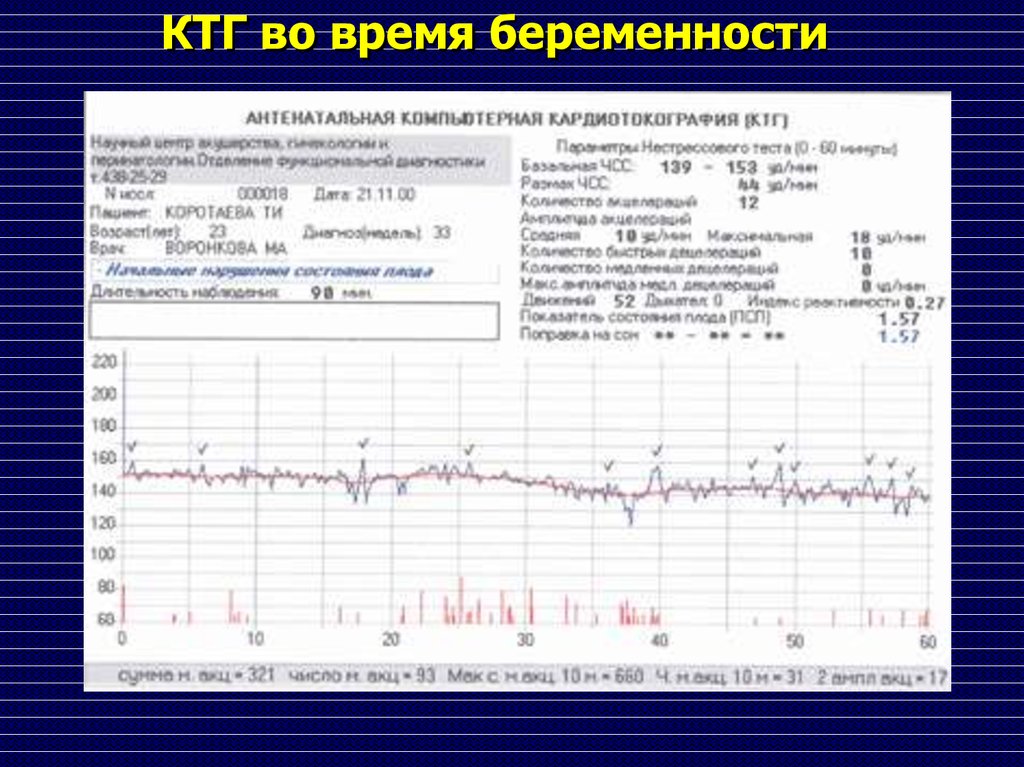 Тест называется «нестрессовым», потому что во время обследования ребенок не подвергается стрессу.
Тест называется «нестрессовым», потому что во время обследования ребенок не подвергается стрессу.
Хотя нестрессовый тест может облегчить состояние здоровья вашего ребенка, он также может вызвать беспокойство. Нестрессовый тест может указать на наличие проблемы, хотя ее нет, что может привести к дальнейшему тестированию. Кроме того, хорошие результаты не всегда означают отсутствие проблем в будущем.
Имейте в виду, что хотя нестрессовый тест часто проводится из-за определенных рисков для вас или вашего ребенка, он не всегда может быть полезен. Это потому, что не было доказано, что тест предотвращает потерю беременности.
Как вы готовитесь
Обычно перед нестрессовым тестом ничего особенного делать не нужно.
Чего ожидать
Нестрессовый тест обычно проводится в кабинете вашего лечащего врача.
Перед процедурой
Перед началом нестрессового теста измеряют артериальное давление.
Во время процедуры
Во время нестрессового теста вы будете лежать на кресле с откидной спинкой. Во время теста вам регулярно будут измерять артериальное давление.
Во время теста вам регулярно будут измерять артериальное давление.
Ваш поставщик медицинских услуг или член вашей медицинской бригады поместит датчик вокруг области вашего живота, который измеряет частоту сердечных сокращений вашего ребенка.
Нестрессовый тест часто длится 20 минут. Однако, если ваш ребенок неактивен или спит, вам может потребоваться продолжить тест еще на 20 минут или дольше. Это даст ребенку время проснуться. Это также помогает убедиться, что результаты вашего теста верны. Ваш лечащий врач может попытаться возбудить ребенка, положив вам на живот шумное устройство.
После процедуры
После проведения нестрессового теста ваш лечащий врач обсудит с вами его результаты.
Результаты
Результаты нестрессового теста:
- Реактивный. Если результаты нестрессового теста называются реактивными, значит, они считаются обнадеживающими. До 32-й недели беременности результаты являются реактивными, если сердцебиение вашего ребенка учащается на определенную величину по крайней мере дважды в течение 10 секунд или более во время теста.
 На 32-й неделе беременности или позже результаты являются реактивными, если сердцебиение вашего ребенка учащается на определенную величину по крайней мере дважды в течение 15 секунд или более во время теста.
На 32-й неделе беременности или позже результаты являются реактивными, если сердцебиение вашего ребенка учащается на определенную величину по крайней мере дважды в течение 15 секунд или более во время теста. - Нереактивный. Если сердцебиение вашего ребенка не учащается должным образом, результаты называются нереактивными. Нереактивные результаты могут быть связаны с тем, что ваш ребенок спал или не двигался во время теста.
Реактивный нестрессовый тест обычно рассматривается вашим лечащим врачом как хороший знак. Это верно даже в том случае, если ваш ребенок сначала спал или не шевелился, и вам нужно было больше времени для тестирования. Однако, если результаты теста не реагируют в течение 40 минут или более, ваш лечащий врач, скорее всего, проведет еще один тест, чтобы проверить здоровье вашего ребенка. Например:
- Биофизический профиль. Биофизический профиль сочетает в себе нестрессовый тест с ультразвуковым исследованием плода, которое отслеживает дыхание вашего ребенка, движения тела, мышечный тонус и уровень амниотической жидкости.

