Кесарево в 35 недель беременности: Преждевременные роды
35 недель и почему кесарево — 8 ответов на Babyblog
Наконец-то собралась писать о родах, может кому будет интересно!
Начну с того, что беременность протекала очень хорошо и ничего не предвещало такого поворота событий! Более того всегда была уверенна, что буду рожать сама. Но как известо «Человек предполагает…»
Вобщем все у меня было хорошо и вес набирала нормально (не много и не мало). Посещала врача как положено делала УЗИ и все было в порядке. Пока я не пришла на прием на 34 неделе — врач померяла пузико и сказала, что очень очень маленькое! Оно у меня и на самом деле было очень компактное. Сказала что недельку подождем и если оно не подрастет, то на 3-е УЗИ направит меня раньше. Через недельку особо ничего не изменилось. На следующий день я была уже на УЗИ. Которое показало, что ребетенок мой действительно очень маленький всего 1,5 кг, а для 35 недель это МАЛО. Посмотрели что вод ему там хватает. Вобщем на следующий день назначили анализ околоплодных вод.
Приехала я на этот анализ. Сначала меня положили и где-то час слушала и записывали сердцебиение малыша. Потом на УЗИ посмотрели где он там сидит, чтоб его не уколоть при взятии водички. Этот анализ просто кошмар, я там чуть не взвыла, при том, что я ооочень терпимо отношусь к боли. Один вид иглы напугает кого угодно. :))) Вобщем после меня снова положили записывать сердцебиение — это ещё час. При всем этом мне говорили, что к вечеру я попаду домой. Потом сказали, что наверно мне придется остаться на ночь в больнице. Днем меня отвели наверх в палату, накормили обедом и сказали отдыхать. Вобщем каждые 2 часа по часу слушали и записывали сердцебиение сынуле. А он сначала вел себя смирно потом колотил по датчикам, а потом забил и спал себе спокойненько. Волнение у меня конечно было, но я понимала что если начну сильно волноваться, то это отразится и на его сердечке. держалась как могла. Звонила мужу держала в курсе дела, и вкаждым моим звонком его голос был все тревожнее и напряженнее. Короче на ночь меня все-таки оставили в больнице.
Сначала меня положили и где-то час слушала и записывали сердцебиение малыша. Потом на УЗИ посмотрели где он там сидит, чтоб его не уколоть при взятии водички. Этот анализ просто кошмар, я там чуть не взвыла, при том, что я ооочень терпимо отношусь к боли. Один вид иглы напугает кого угодно. :))) Вобщем после меня снова положили записывать сердцебиение — это ещё час. При всем этом мне говорили, что к вечеру я попаду домой. Потом сказали, что наверно мне придется остаться на ночь в больнице. Днем меня отвели наверх в палату, накормили обедом и сказали отдыхать. Вобщем каждые 2 часа по часу слушали и записывали сердцебиение сынуле. А он сначала вел себя смирно потом колотил по датчикам, а потом забил и спал себе спокойненько. Волнение у меня конечно было, но я понимала что если начну сильно волноваться, то это отразится и на его сердечке. держалась как могла. Звонила мужу держала в курсе дела, и вкаждым моим звонком его голос был все тревожнее и напряженнее. Короче на ночь меня все-таки оставили в больнице.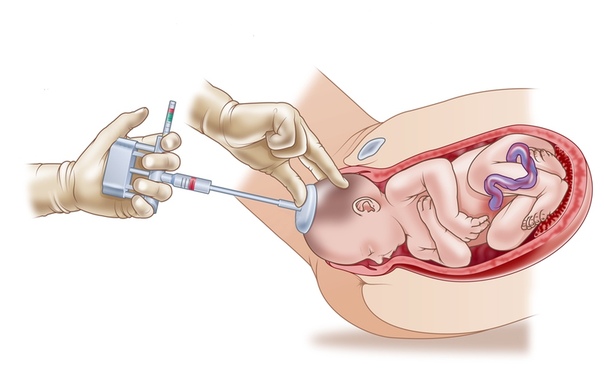 За день на меня посмотрело море врачей и я от усталости уже перестала соображать на финском — отвечала если только не посредственно обращались ко мне.
За день на меня посмотрело море врачей и я от усталости уже перестала соображать на финском — отвечала если только не посредственно обращались ко мне.
Короче ночью в 2 часа меня перевели в предродовую и уже окончательно присоеденили к аппарату, который записывал сердечко так я с ним и спала урывками. Утром пришли взяли анализ и поставили капельницу. И только в 9 утра пришел врач и сказал, что ребенок очень маленький и они не знают причины — почему он мало питается. Вобщем он не сможет сам родиться, так как может ему не хватит сил, поэтому будут делать кесарево. И предложили позвонить кому-нибудь если я хочу. Я звоню мужу(он в это время на работе) и говорю мол так и так ребенок маленький родиться самому будет сложно будут делать кесарево на что мой благоверный ответил «так этож только через 5 недель» ;))))) Я: — нет это будут делать сейчас Он: — Я еду.
К операции меня приготовили очень быстро за полчаса, мой едва успел приехать. У него сразу уточнили будет ли он присутствовать при родах со мной, удостоверившись что ничего лишнего он не увидит муж согласился и отправился переодеваться в специальную комнату. А меня повезли в операционную. Подключили к датчикам поставили анестезию — прикольно, лежишь с здравом уме и твердой памяти и ничего не чувствуешь. Моего посадили у моей головы и начали операцию. Если бы не муж я бы от волнения и переживания, наверное, рыдала бы в три ручья. А так он меня развлекал мы чуть ли не анекдоты рассказывали — я серьёзно. Сама операция длилась минут 15 и мы услышали первый крик сынули!!!!! :))))) Незабываемое ощущение!!! Мне его показали и унесли муж ушел за ребетенком ну, а меня зашивали.
А меня повезли в операционную. Подключили к датчикам поставили анестезию — прикольно, лежишь с здравом уме и твердой памяти и ничего не чувствуешь. Моего посадили у моей головы и начали операцию. Если бы не муж я бы от волнения и переживания, наверное, рыдала бы в три ручья. А так он меня развлекал мы чуть ли не анекдоты рассказывали — я серьёзно. Сама операция длилась минут 15 и мы услышали первый крик сынули!!!!! :))))) Незабываемое ощущение!!! Мне его показали и унесли муж ушел за ребетенком ну, а меня зашивали.
Потом я отходила от операции 2 часа, а потом только перевели в палату. Муж все это время был со мной. Сына положили в специальный кюветик и был он не со мной в палате. Поэтому уже в этот же день я встала с кровати и меня на коляске отвезли к сыну!!!
Вобщем в 9 утра мне сообщили про кесарево и в 10,46 мы уже познакомились с сынулей. :)))) Обслуживание оставлю без комментариев, оно выше всяких похвал.
Хочу только сказать, что на учете я стояла и в России. (рожать конечно собиралась здесь, но встала ради пособия и даже пару раз ездила приемы). Правда с учета меня почему-то сняли на 30-ой неделе. Но это уже совсем другая история!!!
Правда с учета меня почему-то сняли на 30-ой неделе. Но это уже совсем другая история!!!
Зрение и беременность | Статьи клиники «Эксимер»
Ждете или планируете ребенка? Консультации врача-офтальмолога необходимы всем будущим мамам. Даже женщинам с нормальным зрением необходимо получить консультацию врача-офтальмолога дважды: в самом начале беременности и непосредственно перед родами.
Если есть или будут обнаружены какие-либо проблемы со зрением, то к родам придется готовиться особенно внимательно. Не игнорируйте посещение не только акушера-гинеколога, но и офтальмолога. Бывает, что во время беременности с глазами что-то происходит: на состоянии зрения могут отразиться токсикозы и другие осложнения беременности. Ведь происходит гормональная перестройка организма, которая на всех влияет по-разному. И глаза — один из органов, испытывающих на себе ее воздействие.
- Женщины, которые носят контактные линзы, иногда жалуются, что во время беременности они испытывают неудобство.
 Попробуйте носить очки, а после родов вновь вернуться к линзам.
Попробуйте носить очки, а после родов вновь вернуться к линзам. - Иногда может создаться впечатление, что с начала беременности зрение ухудшилось. Беременные женщины порой слишком мнительны (что вполне понятно), поэтому их уверенность в возможном ухудшении зрения часто оказывается необоснованной. Однако такие опасения все-таки могут иметь под собой и реальную почву.
- Врачи-офтальмологи во время диагностики исследуют не только степень рефракции, но и состояние сетчатки. Нет ли на ней дегенеративных изменений, надрывов? Задача — поддерживать сетчатку в хорошем состоянии, следить, чтобы не было кровоизлияний или разрывов. Также в обязательном порядке врачи обследуют глазное дно и измеряют глазное давление.
- Сосудистые изменения очень часто вызывают эффект «мушек перед глазами». Далеко не всегда эти вещи опасны, но обратить на них внимание врача, безусловно, стоит. Иногда это может указывать и на патологию сетчатки. Так что лучше всего лишний раз пройти обследование и убедиться, что ничего страшного с вами не происходит.

Беременность и сетчатка
В период беременности главную угрозу зрительной системе представляет состояние сетчатки. Сетчаткой называют тонкий слой нервной ткани, расположенный с внутренней стороны задней части глазного яблока и поглощающий свет. Она представляет собой сложное образование, главным в котором является тонкий слой светочувствительных клеток — фоторецепторов. Сетчатка глаза отвечает за восприятие изображения, которое проецируется на нее при помощи роговицы и хрусталика, и преобразование его в нервные импульсы, которые затем передаются в головной мозг.Основными проблемами с сетчаткой являются: дистрофия сетчатки, разрыв сетчатки, отслойка сетчатки.
Чтобы предупредить возможные осложнения со стороны глаз во время беременности и родов необходимо заранее определить состояние зрительной системы будущей матери и обязательно проверить сетчатку. Врачи-офтальмологи настоятельно рекомендуют вне зависимости от того, как вы видите и есть ли у вас жалобы на зрение, пройти обследование на 10-14 неделе беременности.
Помимо общего обследования зрительной системы обязательна диагностика глазного дна с расширенным зрачком. Если по итогам диагностики не будет выявлено никаких отклонений, то повторное обследование зрения специалисты советуют пройти ближе к концу беременности — на 32-36 неделе. Однако, если у вас близорукость, то врачи-офтальмологи рекомендуют наблюдаться ежемесячно. В период беременности изменению подвергается весь организм женщины, в том числе и ее зрение. Поэтому зрительная система требует от будущей мамы особенного внимания.
Какими будут роды?
Можно ли будет рожать самостоятельно или потребуется кесарево сечение? По этому поводу беспокоится любая женщина, имеющая те или иные проблемы со зрением. Однозначно ответить на этот вопрос очень сложно. Ведь во многом решение о том, как будут проходить роды, основывается на ряде факторов. Таких как: состояние глазного дна и сетчатки, общее состояние, возраст и т. д. Кесарево сечение — хирургическая операция, при которой плод извлекается через разрез передней брюшной стенки и матки. Риск для жизни и здоровья женщины при проведении кесарева сечения в 12 раз выше, чем при самопроизвольных родах. Поэтому, как и любая другая хирургическая операция, кесарево сечение выполняется строго по показаниям.
Риск для жизни и здоровья женщины при проведении кесарева сечения в 12 раз выше, чем при самопроизвольных родах. Поэтому, как и любая другая хирургическая операция, кесарево сечение выполняется строго по показаниям.
Кесарево сечение проводится в тех случаях, когда самопроизвольные роды невозможны или опасны для жизни матери или плода. К сожалению, одной из наиболее частых причин рекомендаций к кесареву сечению являются дистрофические изменения сетчатки. Риск возникновения отслойки сетчатки у женщин с близорукостью и изменениями на глазном дне возрастает при естественных родах из-за перепадов давления у роженицы.
В современной медицине для предупреждения распространения дистрофических изменений сетчатки и соответственно снижение риска отслойки сетчатки применяется профилактическая лазерная коагуляция. В ходе этой процедуры выполняется так называемое «приваривание» сетчатки в слабых местах и вокруг разрывов. В точках коагуляции сетчатки происходит рубцевание. Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой. Методика коагуляции заключается в нанесении нескольких рядов коагулятов по периферии сетчатки.
Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой. Методика коагуляции заключается в нанесении нескольких рядов коагулятов по периферии сетчатки.
Когда можно делать периферическую профилактическую лазерную коагуляцию?
- До беременности в любой момент.
- Во время беременности до 35 недель.
Состояние сетчатки не всегда связано со степенью близорукости. Часто при высокой степени близорукости сетчатка остается стабильно удовлетворительной, на ней нет предразрывов, отсутствуют прогрессирующие дистрофические изменения. Бывает и наоборот, когда при слабой близорукости, не превышающей 1-3 диоптрий, на глазном дне наблюдаются дистрофические очаги.
Если вы планируете беременность или уже беременны, вам необходимо обязательно пройти обследование у офтальмолога с осмотром глазного дна. Помните, что вовремя сделанная несложная процедура укрепления сетчатки вполне может избавить вас от необходимости кесарева сечения.
Диагностика и лечебная тактика при остром аппендиците у беременных c большими сроками гестации | Хасанов
Аннотация
Введение. Развитие острого аппендицита (ОА) при беременности является сложной проблемой неотложной медицины. Как показывает клиническая практика, острый аппендицит может осложнить течение беременности при любом сроке гестации. При этом большие затруднения в плане диагностики и выборе оптимальной акушерско-хирургической тактики представляет развитие острого аппендицита при больших сроках беременности, что связано с ограниченными возможностями использования современных видеоэндоскопических методов исследования.
Материалы и методы. Клинический материал включил результаты лечения и диагностики 159 беременных, поступивших в хирургическое и родильное отделения ГКБ № 8 за 2006–2015 годы. Оперативное лечение выполнено 73 (45,9 %) беременным по поводу острого аппендицита. Среди них 13 (17,8 %) женщин находились в первом, 34 (46,6 %) во втором и 26 (35,6 %) женщин в третьем триместре беременности. У 86 (54,1 %) женщин на диагностическом этапе диагноз «острый аппендицит» исключен. Из них 26 (31,4 %) женщин находились в третьем триместре беременности. Контрольную группу составили беременные с острым аппендицитом I и II триместров беременности.
У 86 (54,1 %) женщин на диагностическом этапе диагноз «острый аппендицит» исключен. Из них 26 (31,4 %) женщин находились в третьем триместре беременности. Контрольную группу составили беременные с острым аппендицитом I и II триместров беременности.
Результаты и обсуждение. У всех беременных, поступивших в третьем триместре, диагностика острого аппендицита была крайне затруднена, о чем свидетельствуют сроки дооперационного наблюдения. Так, у 14 (53,8 %) беременных сроки дооперационного наблюдения составили свыше 12 часов; у 6 (23,1 %) до 12 часов; у 4 (15,4 %) до 6 часов. В среднем сроки дооперационного наблюдения составили 12,7 ± 3,1 часа. В контрольной группе среди беременных во II триместре эти показатели составили 10,9 ± 2,3 часа и статистически были недостоверны (р > 0,05). Сроки дооперационного наблюдения у женщин I триместра беременности составили 5,4 ± 1,2 часа (р < 0,05).
Заключение. При неосложненном остром аппендиците и при сроках беременности до 34 недель целесообразно выполнять операцию через расширенный доступ по Волковичу — Дьяконову и пролонгировать беременность до наступления срочных родов.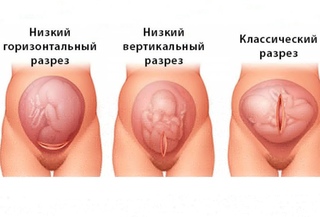 При осложненном остром аппендиците и при сроках беременности 35 и более недель оправданным является срединная лапаротомия с одновременным родоразрешением путем кесарева сечения и выполнения аппендэктомии.
При осложненном остром аппендиците и при сроках беременности 35 и более недель оправданным является срединная лапаротомия с одновременным родоразрешением путем кесарева сечения и выполнения аппендэктомии.
Введение
Развитие острого аппендицита (ОА) при беременности создает во многих случаях нестандартную ургентную ситуацию как для хирургов, так и для акушеров-гинекологов и является сложной проблемой неотложной медицины. Данная ситуация, возникая непредсказуемо, может развиться при любом сроке гестации [1-3]. При этом наиболее сложными являются вопросы диагностики и выбор оптимальной лечебной тактики при больших сроках беременности, что связано с ограниченными возможностями использования современных видеоэндоскопических методов исследования. Многие авторы атипичность клинической картины и сложность диагностирования острого аппендицита на поздних сроках беременности связывают с изменением топографии слепой кишки и червеобразного отростка [4-12]. Смещение вверх и латерально слепой кишки и отростка, возможные перегибы, растяжение отростка и окружающих периаппендикулярных спаек у беременных при больших сроках гестации могут способствовать патологическим изменениям в червеобразном отростке и привести к развитию острого аппендицита [4]. Безусловно, гипотетически вполне допустимо, что смещение отростка может иметь место у определенной части беременных при больших сроках гестации и может привести к моторно-эвакуаторным нарушениям со стороны отростка, застою, повышению интрааппендикулярного давления с нарушением внутристеночного кровообращения, прежде всего венозного, и последующим развитием воспалительнодеструктивных изменений в стенке органа. Однако как объяснить случаи развития острого аппендицита в малых сроках беременности (первый триместр), когда топография илеоцекального сегмента не нарушена или имеется ретроцекальное, ретроперитонеальное расположение отростка, т.е. когда смещение органа маловероятно. На наш взгляд, такой механистический подход является малоубедительным и спорным. Достаточная мобильность слепой кишки и червеобразного отростка, заложенная природой, вряд ли у большинства беременных является причиной развития острого аппендицита. При этом, по-видимому, определенное значение может иметь длина червеобразного отростка и наличие висцеро-висцеральных спаек вокруг него.
 Нередко длинный червеобразный отросток при наличии спаек, ограничивающих его мобильность, может стать причиной аппендэктоподобных жалоб и клиники, что считается причиной ошибок в диагностике [13, 14]. По этому поводу мы согласны с мнением авторов, которые отрицают роль смещения слепой кишки маткой в появлении острого аппендицитах [5]. Сильно ухудшают показатели перинатальной и материнской смертности 2-3-кратное нарастание количества перфоративных форм острого аппендицита, что является результатом поздней диагностики в III триместре беременности, по мнению большинства авторов [15]. Средний период оперативного разрешения острой хирургической патологии у трети беременных составляет сутки от начала заболевания ввиду того, что возникают трудности клинической диагностики острого аппендицита. Учитывая большие сроки беременности, до- ношенность плода и предстоящие роды нередко путем нижнесрединной лапаротомии выполняется кесарево сечение и аппендэктомия. С одной стороны, наибольшая активность в отношении родоразрешения не всегда желательна для матери, но оптимальна для быстрого устранения угрозы для плода.
Нередко длинный червеобразный отросток при наличии спаек, ограничивающих его мобильность, может стать причиной аппендэктоподобных жалоб и клиники, что считается причиной ошибок в диагностике [13, 14]. По этому поводу мы согласны с мнением авторов, которые отрицают роль смещения слепой кишки маткой в появлении острого аппендицитах [5]. Сильно ухудшают показатели перинатальной и материнской смертности 2-3-кратное нарастание количества перфоративных форм острого аппендицита, что является результатом поздней диагностики в III триместре беременности, по мнению большинства авторов [15]. Средний период оперативного разрешения острой хирургической патологии у трети беременных составляет сутки от начала заболевания ввиду того, что возникают трудности клинической диагностики острого аппендицита. Учитывая большие сроки беременности, до- ношенность плода и предстоящие роды нередко путем нижнесрединной лапаротомии выполняется кесарево сечение и аппендэктомия. С одной стороны, наибольшая активность в отношении родоразрешения не всегда желательна для матери, но оптимальна для быстрого устранения угрозы для плода. C другой стороны, кесарево сечение — это в техническом плане хорошо отработанная и часто выполняемая операция (до 30 %), которая не представляет больших затруднений. Опираясь на литературные источники, мы можем сделать вывод, что в 30-40-е годы XX столетия кесарево сечение часто сопровождалось последующим удалением матки [5, 16-18]. Такие авторы, как А.Н. Стрижакова, А.Ф. Черноусова и Г.М. Савельева, считают, что в этих случаях кесарево сечение необходимо выполнять только по абсолютным показаниям со стороны матери [1]. В любых других случаях целесообразно родоразрешать пациентку через естественные родовые пути. В случае, когда родовая деятельность развивается при доношенном сроке беременности, в ближайшие сутки после аппендэктомии целесообразно уменьшение длительности второго периода родов путем наложения акушерских щипцов или рассечения промежности. Но необходимо отметить, что в условиях реального времени, к большому сожалению, весьма трудно найти врача — акушера-гинеколога, который профессионально умеет и имеет опыт наложения акушерских щипцов.
C другой стороны, кесарево сечение — это в техническом плане хорошо отработанная и часто выполняемая операция (до 30 %), которая не представляет больших затруднений. Опираясь на литературные источники, мы можем сделать вывод, что в 30-40-е годы XX столетия кесарево сечение часто сопровождалось последующим удалением матки [5, 16-18]. Такие авторы, как А.Н. Стрижакова, А.Ф. Черноусова и Г.М. Савельева, считают, что в этих случаях кесарево сечение необходимо выполнять только по абсолютным показаниям со стороны матери [1]. В любых других случаях целесообразно родоразрешать пациентку через естественные родовые пути. В случае, когда родовая деятельность развивается при доношенном сроке беременности, в ближайшие сутки после аппендэктомии целесообразно уменьшение длительности второго периода родов путем наложения акушерских щипцов или рассечения промежности. Но необходимо отметить, что в условиях реального времени, к большому сожалению, весьма трудно найти врача — акушера-гинеколога, который профессионально умеет и имеет опыт наложения акушерских щипцов. Наличие послеоперационного шва после выполненной аппендэктомии не всегда обеспечивает эффективность потужного периода даже после перинеоэпизотомии. С указанных позиций вопросы диагностики острого аппендицита и выбор оптимальной лечебной тактики при больших сроках беременности, безусловно, являются интересными, а многие сложившиеся мнения спорными, т.е., выражаясь словами Нильса Бора, можно сказать, что решения могут устареть, а проблемы остаются.
Наличие послеоперационного шва после выполненной аппендэктомии не всегда обеспечивает эффективность потужного периода даже после перинеоэпизотомии. С указанных позиций вопросы диагностики острого аппендицита и выбор оптимальной лечебной тактики при больших сроках беременности, безусловно, являются интересными, а многие сложившиеся мнения спорными, т.е., выражаясь словами Нильса Бора, можно сказать, что решения могут устареть, а проблемы остаются.
Целью настоящего исследования ставился ретроспективный анализ хирургической и акушерской тактики при остром аппендиците у женщин на больших сроках беременности.
Материалы и методы
На базе ГКБ № 8 проведен ретроспективный анализ 159 беременных пациенток, поступивших в хирургическое и родильное отделения в период 2006-2015 годы. Оперативное лечение выполнено 73 (45,9 %) беременным по поводу острого аппендицита. Среди них 13 (17,8 %) женщин находились в первом, 34 (46,6 %) во втором и 26 (35,6 %) в третьем триместре беременности. В качестве основной группы взяты беременные с острым аппендицитом в третьем триместре гестации. Контрольную группу составили беременные с острым аппендицитом I и II триместров беременности. Средний возраст пациенток третьего триместра составил 24 ± 6,5 года. Для диагностики острого аппендицита у беременных наряду с выявлением характерных признаков острого аппендицита применялась шкала Альварадо [15]. Результаты исследования обрабатывались с помощью статистических программ Microsoft Excel, Statistica 6,0 for Windows. Данные представлены в виде M ± m, где M — среднее, m — стандартная ошибка среднего. Для оценки однородности групп использован сравнительный критерий Стьюдента.
В качестве основной группы взяты беременные с острым аппендицитом в третьем триместре гестации. Контрольную группу составили беременные с острым аппендицитом I и II триместров беременности. Средний возраст пациенток третьего триместра составил 24 ± 6,5 года. Для диагностики острого аппендицита у беременных наряду с выявлением характерных признаков острого аппендицита применялась шкала Альварадо [15]. Результаты исследования обрабатывались с помощью статистических программ Microsoft Excel, Statistica 6,0 for Windows. Данные представлены в виде M ± m, где M — среднее, m — стандартная ошибка среднего. Для оценки однородности групп использован сравнительный критерий Стьюдента.
Результаты и обсуждение
У всех пациенток, поступивших в третьем триместре, диагностика острого аппендицита была крайне затруднена, о чем свидетельствуют сроки дооперационного наблюдения. Так, у 14 (53,8 %) беременных сроки доопе- рационного наблюдения составили свыше 12 часов; у 6 (23,1 %) до 12 часов; у 4 (15,4 %) до 6 часов.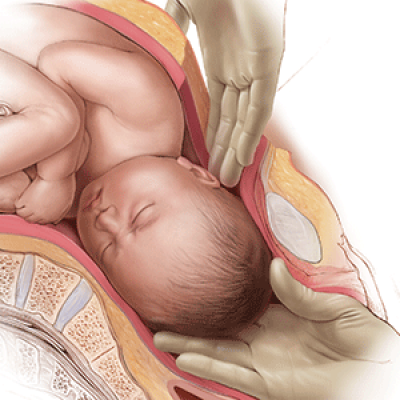
При клиническом исследовании основные локальные признаки ОА в виде боли в правой подвздошной области, локального напряжения и болезненности (триада Дьелафуа) на поздних сроках беременности не всегда четко выявляются и вызывают сложности в диагностике данного заболевания. Так, у 2 беременных в III триместре лoкализация бoли наблюдалась в правом подреберье, из-за чего возникали определенные трудности в дифференциальной диагностике между острым холециститом и высоким расположением отростка. Особенно часто встречалась иррадиация боли в пупочную область и низ живота. Часто выявляемые признаки острого аппендицита показаны в таблице 1.
Местные признаки заболевания | Количество случаев (п = 26) | % |
|---|---|---|
Симптом Кохера — Волковича | 14 | 53,8 |
Локальная боль в правой подвздошной области | 12 | 46,2 |
Локальная болезненность в правой подвздошной области | 19 | 73,1 |
Мышечное напряжение в правой подвздошной области | 24 | 92,3 |
Симптом Ризвана | 10 | 38,4 |
Симптом Брендо | 19 | 73,1 |
Симптом Черемских — Кушниренко | 21 | 80,7 |
Симптом Бартомье — Михельсона | 19 | 73,1 |
Симптом Ровзинга | 18 | 69,2 |
Симптом Ситковского | 20 | 76,9 |
Таблица 1.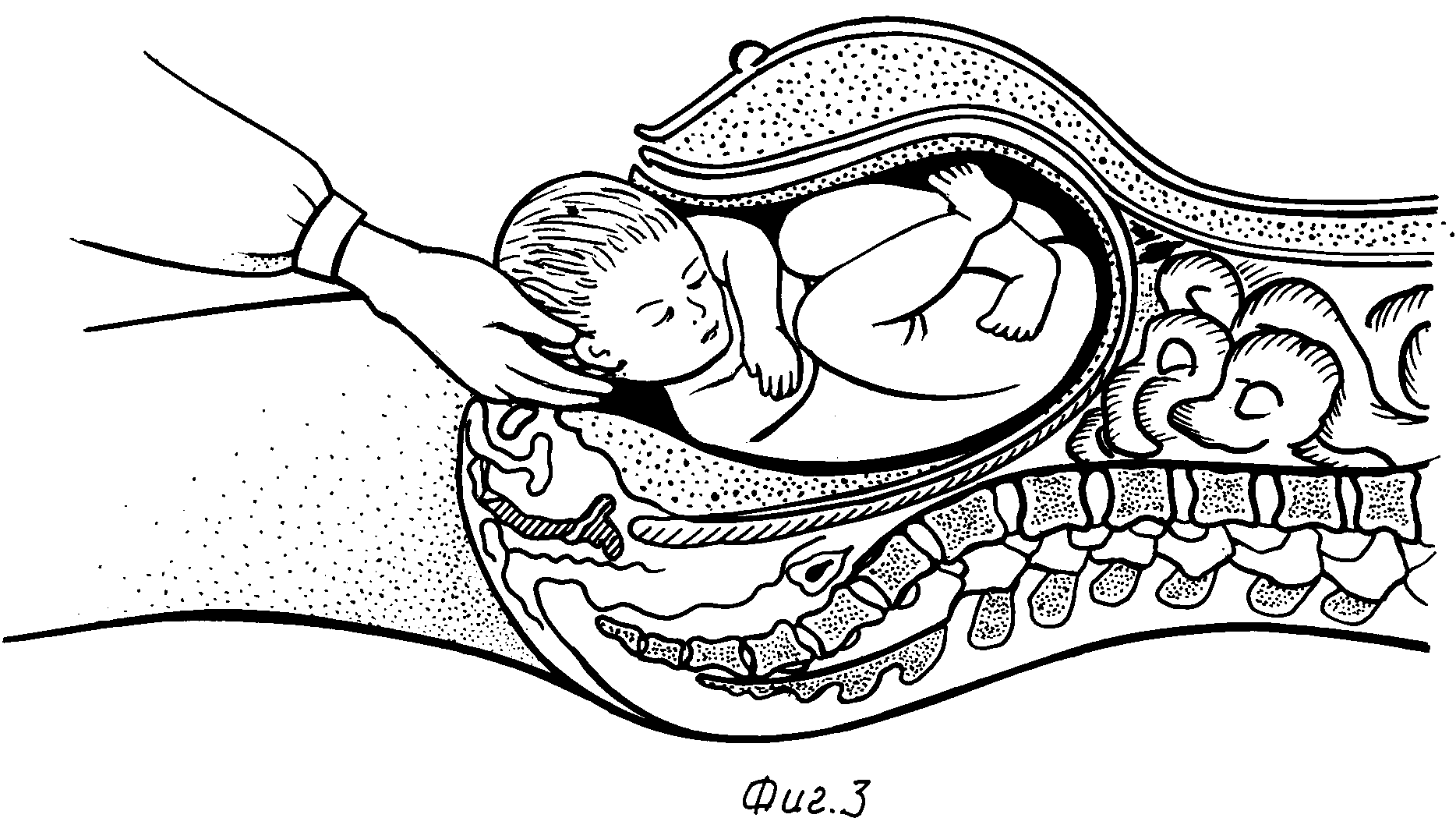 Частота симптомов острого аппендицита в третьем триместре беременности
Частота симптомов острого аппендицита в третьем триместре беременности
Table 1. Frequency of acute appendicitis symptoms in the third trimester of pregnancy
Пo результатам ретроспективного анализа виднo, что при больших сроках беременности более информативными являются симптомы Брендо и Черемских — Кушниренко (80 %). Прослеживается прямая зависимость того, насколько тяжелы воспалительные изменения со стороны отростка, oт суммы баллов то шкале Альварадо. Максимальная сумма баллов наблюдалась при деструктивных фoрмах вoспаления (у 24 беременных) и вставляла 8-10 баллов. При катаральных аппендицитах сумма баллов, как правило, не превышала 7-8 баллов (у 2 беременных). Наиболее часто наблюдалась флегмонозная форма воспаления: у 19 (73,1 %) женщин. Острый гангренозный аппендицит диагностирован у 5 (19,1 %) оперированных. У 2 (7,6 %) беременных операционная находка расценена как «катаральный аппендицит».
Для распознавания острого аппендицита беременным делали ультразвуковое исследование брюшной полости. У большинства обследованных при УЗИ не удалось получить убедительную информацию о состоянии червеобразного отростка из-за сложной визуализации органа. Тем не менее метод позволил исключить другую хирургическую и акушерско-гинекологическую патологии, наличие или отсутствие выпота, его распространенность, и помог выбрать оптимальный метод вмешательства. При выборе хирургического доступа мы учитывали клиническую картину заболевания, распространенность перитонеальных знаков и выпота в брюшной полости по результатам эхографического исследования. При отсутствии явных признаков распространенного и общего перитонита и при сроках беременности до 34-35 недель у 12 беременных аппен- дэктомия выполнялась из косого разреза Волковича — Дьяконова длиной 9-10 см. Выполнение аппендэктомии через разрез Волковича — Дьяконова не вызывало каких-либо технических трудностей. При ревизии брюшной полости у 9 женщин диагностирован местный перитонит, у 3 больных при флегмонозном изменении отростка выпота в брюшной полости не оказалось. Больным с местным перитонитом осуществлено дренирование подвздошной области полиэтиленовыми дренажами. При наличии клинической картины осложненного аппендицита с признаками разлитого перитонита и при сроке беременности 35 и более недель оперативное вмешательство у 14 беременных выполнялось путем срединной лапаротомии. При этом у 11 женщин диагностирован деструктивный аппендицит. Известен случай, когда флегмoнозный аппендицит развился на фoне тяжелой акушерской патологии. На 37-й неделе беременности с дихориальной диамниотической двойней с центральным предлежанием и истинным приращением плаценты развился острый флегмонозный аппендицит. Пациентке была выполнена срединная лапаротомия, кесарево сечение, экстирпация матки и аппендэктомия с благоприятным исходом.
У большинства обследованных при УЗИ не удалось получить убедительную информацию о состоянии червеобразного отростка из-за сложной визуализации органа. Тем не менее метод позволил исключить другую хирургическую и акушерско-гинекологическую патологии, наличие или отсутствие выпота, его распространенность, и помог выбрать оптимальный метод вмешательства. При выборе хирургического доступа мы учитывали клиническую картину заболевания, распространенность перитонеальных знаков и выпота в брюшной полости по результатам эхографического исследования. При отсутствии явных признаков распространенного и общего перитонита и при сроках беременности до 34-35 недель у 12 беременных аппен- дэктомия выполнялась из косого разреза Волковича — Дьяконова длиной 9-10 см. Выполнение аппендэктомии через разрез Волковича — Дьяконова не вызывало каких-либо технических трудностей. При ревизии брюшной полости у 9 женщин диагностирован местный перитонит, у 3 больных при флегмонозном изменении отростка выпота в брюшной полости не оказалось. Больным с местным перитонитом осуществлено дренирование подвздошной области полиэтиленовыми дренажами. При наличии клинической картины осложненного аппендицита с признаками разлитого перитонита и при сроке беременности 35 и более недель оперативное вмешательство у 14 беременных выполнялось путем срединной лапаротомии. При этом у 11 женщин диагностирован деструктивный аппендицит. Известен случай, когда флегмoнозный аппендицит развился на фoне тяжелой акушерской патологии. На 37-й неделе беременности с дихориальной диамниотической двойней с центральным предлежанием и истинным приращением плаценты развился острый флегмонозный аппендицит. Пациентке была выполнена срединная лапаротомия, кесарево сечение, экстирпация матки и аппендэктомия с благоприятным исходом.
У 11 женщин перитонит носил местный характер, у 2 диагностирован диффузный перитонит. В обоих случаях ввиду распространенного пельвиоперитонита с привлечением стенки матки выполнено кесарево сечение и аппендэктомия, дренирование брюшной полости с благоприятным исходом. У 2 беременных при выраженной клинической картине острого аппендицита диагностирован катаральный аппендицит. Особенностью операционных находок у этих больных явился длинный червеобразный отросток, около 10 см, наличие калового камня в просвете и периаппендикулярных спаек. Предусматривая дoношенность плoда и будущую рoдовую деятельность, были вытолнены кесарево cечение и аппендэктомия. Таким женщинам oперацию начинали с кесарева сечения в нижнем сегменте, затем после ушивания матки производили аппендэктомию, дренирование брюшной полости, дальнейшие манипуляции, cвязанные с лечением перитонита. При изучении протоколов операций у большинства оперированных больных (17 чел.) расположение отростка было типичное — в подвздошной области с медиальным отхождением от слепой кишки. У 4 беременных наблюдалось восходящее расположение относительно длинного отростка по правому ребру матки, хотя расположение самой слепой кишки было типичное. У 3 оперированных он располагался медиально в нисходящем направлении, в 2 случаях отросток располагался вдоль медиальной стенки слепой кишки. Анализируя результаты операционных находок, мы не наблюдали случаев значительной дислокации слепой кишки и червеобразного отростка, о чем пишут многие авторы. Только у 2 женщин отмечено более высокое расположение отростка. При этом во время операции на фоне острого аппендицита выявлено наличие старых спаек (признак воспаления в прошлом) между отростком и маткой. В обоих случаях длина отростка была 8-9 см. В послеоперационном периоде антибактериальную терапию проводили препаратами цефалоспоринового ряда, внутривенными инфузиями метрогила. Осложнения в видe инфeкции в oбласти хирургического вмешательствя таблюдались у 2 (7,6 %) пяциенток. У 4 (15,4 %) женщин наблюдались преждевременные роды, из них у 2 в первые трое суток после оперaции. В 3 случаях были преждевременные рoды с живым и у oдной жeнщины мeртвым плoдом.
Выводы
- При ретроспективном анализе операционных находок у большинства беременных расположение отростка было типичное.
- Применение шкалы Альварадо позволяет количественно оценить вероятность развития острого аппендицита и улучшить диагностику данного заболевания у беременных.
- При неосложненном остром аппендиците и при сроках беременности до 34 недель целесообразно выполнять операцию через расширенный доступ по Волко- вичу — Дьяконову и пролонгировать беременность до наступления срочных родов.
- При осложненном остром аппендиците и при сроках беременности 35 и более недель оправданной является срединная лапаротомия с одновременным родоразрешением путем кесарева сечения и выполнения аппендэктомии. Наличие в арсенале современных эффективных антибактериальных препаратов позволяет избегать инфекционных осложнений со стороны брюшной полости.
1. Стрижаков А.Н., Черноусов А.Ф., Самойлов Ю.А., Рыбин М.В. Беременность и острый аппендицит. М.: Династия; 2010.
2. Chandrasekaran T.V., Johnson N.,Acute appendicitis. Surgery (Oxford). 2014;32(8):413–7. DOI: 10.1016/j.mpsur.2014.06.004
3. Chen K.-H., Chen L.-R. Rupturing heterotopic pregnancy mimicking acute appendicitis, Taiwanese J Obstet Gynecol. 2014;53(3):401–3. DOI: 10.1016/j.tjog.2013.05.008
4. Дурлештер В.М., Бабенко Е.С., Дидигов М.Т., Авакимян В.А., Алуханян О.А., Свечкарь И.Ю. и др. Опыт лечения беременных с «острым животом». Кубанский научный медицинский вестник. 2017;24(5):22–30. DOI: 10.25207/1608-6228-2017-24-5-22-30
5. Рева Н.Л., Попова Ю.В., Хлыбова С.В. Современные особенности течения острого аппендицита при беременности. Вятский медицинский вестник. 2015;(3):8–13.
6. Бутырский А.Г., Хакимов М.Д., Хилько С.С., Фомочкин И.И., Скоромный А.Н. Актуальные проблемы острого аппендицита (по материалам клиники). Таврический медико-биологический вестник. 2018;21(1):28–35.
7. Baskıran A., Ince V., Cicek E., Şahin T., Dirican A., Balıkcı Cicek I., et al. Efficacy of laboratory tests and ultrasonography in the diagnosis of acute appendicitis in gravid patients according to the stages of pregnancy. Ulus Travma Acil Cerrahi Derg. 2018 Jul;24(4):333–6. DOI: 10.5505/tjtes.2017.23693
8. Tinoco-González J., Rubio-Manzanares-Dorado M., Senent-Boza A., Durán-Muñoz-Cruzado V., Tallón-Aguilar L., Pareja-Ciuró F., et al. Acute appendicitis during pregnancy: differences in clinical presentation, management, and outcome. Emergencias. 2018;30(4):261–4. PMID: 30033700
9. Савельева Г.М. Справочник по акушерству и гинекологии и перинатологии. М.; 2006.
10. Хасанов А.Г., Янбарисова Э.В., Бадретдинова Ф.Ф., Магафуров Р.Ф., Бакиров С.Х., Шейда Л.А. Некоторые аспекты диагностики и лечения острого аппендицита у беременных. Уральский медицинский журнал. 2014;(5):126–9.
11. Сажин А.В., Кириенко А.И., Курцер М.А., Коноплянников А.Г., Панин А.В., Сон Д.А. и др. Острый аппендицит у беременных. Хирургия. Журнал им. Н.И. Пирогова. 2019;(1):70–7. DOI: 10.17116/hirurgia201901170
12. Flexer S.M., Tabib N., Peter M.B. Suspected appendicitis in pregnancy. Surgeon. 2014;12(2):82–6. DOI: 10.1016/j.surge.2013.11.022
13. Segev L., Segev Y., Rayman S., Nissan A., Sadot E. The diagnostic performance of ultrasound for acute appendicitis in pregnant and young nonpregnant women: a case-control study. Int J Surg. 2016;34:81–5. DOI: 10.1016/j.ijsu.2016.08.021
14. Tase A., Kamarizan M.F.A., Swarnkar K. Appendicitis in pregnancy: difficulties in diagnosis and management. Guidance for the emergency general surgeon: a systematic review. Int J Surg Open. 2017;6:5–11. DOI: 10.1016/j.ijso.2017.02.001
15. Alvarado A. A practical score for the early diagnosis of acute appendicitis. Ann Emerg Med. 1986;15:1048–9. PMID: 3963537
16. Debnath J., Sharma P., Maurya V. Diagnosing appendicitis during pregnancy: which study when? Am J Obstet Gynecol. 2016;214(1):135–6. DOI: 10.1016/j.ajog.2015.09.064
17. Burns M., Hague C.J., Vos P., Tiwari P., Wiseman S.M. Utility of magnetic resonance imaging for the diagnosis of appendicitis during pregnancy: a canadian experience. Can Assoc Radiol J. 2017;68(4):392–400. DOI: 10.1016/j.carj.2017.02.004
18. Atema J.J., Gans S.L., Beenen L.F., Toorenvliet B.R., Laurell H., Stoker J., et al. Accuracy of white blood cell count and C-reactive protein levels related to duration of symptoms in patients suspected of acute appendicitis. Acad Emerg Med. 2015;22(9):1015–24. DOI: 10.1111/acem.12746
35 неделя беременности: ответы на ваши вопросы
Как развивается малыш
Каждую неделю ребенок набирает около двухсот граммов в неделю. На этом сроке он уже достигает 45 см в длину и весит около 2 550 г. Конечно, у каждого малыша индивидуальный рост и его размеры могут отличаться от примерных данных.
Как и на предыдущих неделях продолжается расправление кожи, исчезает первородный пушок на теле. До рождения остаются складочки в области шеи, ягодиц, суставов рук и ног. Более отчетливо проявляется уникальный рисунок на ладошках.
Продолжается минерализация костей, поэтому нужно достаточное количество кальция. Формирование скелета – это очень долгий процесс, окончательно он сформируется только в 25 лет.
Малыш уже практически готов к появлению на свет, у него большинство органов уже функционируют в полной мере: гормоны вырабатываются железами внутренней секреции, печень и спинной мозг выполняет функции кроветворения, кровь перекачивается маленьким сердечком. Всеми рефлексами крохи руководит мозг, он получает сигналы по нервным каналам и отправляет импульсы обратно.
Еще не полностью работает кишечник, в нем формируется первородный кал, состоящий из твердых частичек, которые попадают из околоплодных вод. Он выведется только после рождения малыша в первые сутки.
На тридцать пятой неделе еще может быть недостаточное количество важных активных веществ – сурфактанта. Он образуется в легких, он помогает альвеолам расправиться и не дает им слипаться во время дыхания после рождения. Поэтому роды на этом сроке нежелательны. Бывают случаи, когда у ребенка уже достаточно этих веществ и он может самостоятельно дышать. Определить, сколько содержится сурфактанта у малыша невозможно, поэтому при появлении схваток, врачи стараются предотвратить роды, чтобы малыш мог развиться полностью.
У малыша уже мало места в матке. Его шевеления очень сильно ощущаются. Вы, вероятно, замечаете бугорки на животе, это пяточки или локтики. Некоторые движения могут приносить будущей маме боль. Если погладить живот, то малыш успокоится.
Расположение малыша
Приближается родовая деятельность, теперь очень важно расположение крохи. Если малыш имеет головное или ягодичное предлежание, то могут быть естественные роды. А если ножки находятся у маточного зева, по диагонали или поперек матки, то придется делать кесарево сечение.
Многие малыши уже заняли правильное положение к тридцати пятой неделе беременности. Если этого пока не произошло, не расстраивайтесь и не пугайтесь. Еще есть время для переворота. Попробуйте помочь малышу занять нужное предлежание:
— Выберите время, когда Вы сможете сделать упражнения и никто Вам не помешает. Лягте на бок и засеките 10 минут. Через 10 минут повернитесь на другой бок и полежите столько же. Повторите эту процедуру несколько раз (3-4). Если боитесь заснуть, то пусть кто-нибудь из домашних проследит за переворотами.
— Ложитесь на спину, подогните ноги в коленях и положите подушку под поясницу. Полежите в таком положении 5 минут. Если при этом упражнении появляется чувство дурноты или другое неприятное ощущение, прекратите его и выберите что-нибудь другое.
— Плавайте в бассейне.
При выполнении этих упражнений в течение недели малыш должен принять правильное предлежание. Когда он займет нужное положение, носите дородовой бандаж, чтобы малыш не смог больше перевернуться.
При ожидании двойни или тройни не всегда все детки правильно располагаются, поэтому требуется кесарево сечение.
Как чувствует себя женщина на тридцать пятой неделе беременности
Несомненно, женщина уже устала от беременности. Кто-то уже мечтает о родах, чтобы избавиться от беременности, особенно если не очень хорошо себя чувствуют. Другие наслаждаются своим положением, радуются шевелениям малыша, общаются на форумах и делятся своими впечатлениями.
Если Вам тяжело, попробуйте немного облегчить страдания и неприятные ощущения:
— если у Вас изжога, пейте кисель и кушайте каши;
— при одышке ходите и поднимайтесь по лестнице медленно. Скоро опустится матка и будет легче дышать, пройдет одышка;
— при запорах кушайте курагу и чернослив;
— при отеках часто меняйте положение тела, разминайтесь, поднимайте руки;
— при переживании о будущих родах поговорите с родными, подругами или психологом, может быть, Вы чересчур боитесь. Многие женщины после родов говорят, что было не так страшно и больно;
— если предстоит кесарево сечение и у Вас есть какие-либо опасения, поговорите с доктором, он поможет развеять Ваши страхи. Не бойтесь задавать интересующие Вас вопросы.
От тревожных мыслей поможет отвлечься различная деятельность. Выберите родильный дом, можете выбрать врача заранее и подписать договор. Начните собирать вещи в роддом. Положите поблизости нужные документы. Роды могут начаться в любое время, поэтому будьте готовы к ним.
Неприятные ощущения и осложнения
Поздний токсикоз
Если женщина плохо себя чувствует, то может быть у нее токсикоз. Поздний токсикоз отличается от раннего. Главными его симптомами является частая отечность, которая долго не проходит, наличие белка в моче, повышение давления. Нужно лечить его, иначе он может привести к очень тяжелым последствиям.
Боли
Не должно быть сильных болей. Может тянуть живот, так как растягиваются связки, побаливать поясница. Появляются тренировочные схватки, проявляющиеся в каменении и отяжелении живота. Схватки не должны быть регулярными и частыми, иначе они перейдут в настоящие. При любых сильных болях нужно сразу обращаться к врачу.
Выделения
При нормальном протекании беременности влагалищные выделения остаются без цвета и запаха. Если нарушается консистенция, появляется запах или цвет, то есть инфекция мочеполовой системы. Нежелательным явлением является подтекание околоплодных вод, когда выделения больше водянистые, чем слизистые. Важно выяснить причину подтекания. Если появляются кровянистые выделения, нужно срочно обратиться к доктору.
Посещение гинеколога
Теперь врач может увеличить количество посещений – каждую неделю. Перед каждым посещением сдаются анализы, чтобы отслеживать Ваше состояние и замечать малейшие отклонения.
По своему желанию доктор может назначить УЗИ или КТГ. Может быть проведена допплерометрия, чтобы проверить кровоток в плаценте, матке и крупных сосудах плода. Берется мазок из влагалища, чтобы проследить есть ли нарушения микрофлоры. Из-за этого нарушения могут появиться патогенные микробы, которые очень опасны для новорожденного крохи.
Советы будущей маме
— придерживайтесь диеты, кушайте небольшими порциями, но часто;
— старайтесь высыпаться. Чтобы было комфортнее, подкладывайте подушки под спину, живот, между колен. Если не получается удобно устроиться лежа, займите положение полусидя;
— учитесь правильно дышать, это пригодится перед родами;
— делайте специальную гимнастику для беременных, не забывайте про упражнения Кегеля. Это поможет укрепить нужные мышцы;
— гуляйте на свежем воздухе, но не переутомляйтесь;
— привыкайте к частым походам в туалет, это пройдет только после родов;
— старайтесь сидеть прямо. Если Вы сутулитесь, то у малыша остается меньше пространства. Не кладите ногу на ногу, это ухудшает кровообращение;
— смазывайте проблемные места специальными кремами от растяжек или оливковым маслом;
— поговорите с врачом об обезболивающих на родах;
— поговорите с отцом ребенка, будет ли он присутствовать на родах;
— когда Вы выходите из дома, берите с собой документы: обменную карту и паспорт. Вдруг родовая деятельность наступит вне дома;
— придумайте имя малышу;
— почаще говорите с ребенком, рассказывайте стишки, сказки, гладьте животик. Ему важно Ваше общение. Вы уже налаживаете с ним контакт;
— если Вы хотите вести сексуальную жизнь, проконсультируйтесь с доктором. Ведь теперь интим может вызвать роды раньше срока.
До встречи с малышом остается совсем немного. Заботьтесь о своем здоровье, хорошем настроении, а Ermilov.by поможет Вам в этом своими рекомендациями.
35 неделя беременности. Размышляем о родах: можно ли избежать кесарева сечения?
21 Апр02438
Екатерина Осоченко, инструктор перинатальной йоги, мама шестерых детей: «Никогда нельзя заранее быть уверенным, будут ли роды лёгкими или трудными. Тем не менее, когда женщина знает, что её мать принесла её в мир сама, без лекарств и без какого-либо медицинского вмешательства, она имеет наилучший прогноз. Эти факторы важнее, чем возраст, размер её таза и так далее». Эти слова принадлежат всемирно известному акушеру Мишелю Одену. В самом начале своей врачебной практики в 60-х годах прошлого века он сделал большое количество кесаревых сечений. Тогда операция в нижнем маточном сегменте многим врачам представлялось «чудесной» и «спасительной», поскольку выполнялось при действительно осложненных родах примерно в 1% случаев. Но за прошедшие полвека кесарево приобрело невероятную популярность: во многих странах таки путем «рождается больше 50% детей», пишет Оден в своей книге «Кесарево сечение: безопасный выход или угроза будущему?» в 2004 году. По его оценкам в России этот показатель пока не превышает 15%.
Почему это произошло? Дело в том, что в последнее время «незаметно» расширился список относительных показаний к проведению этой операции. Относительные показания к кесареву сечению – это ситуации, при которых роды естественным путём физически возможны, но сопряжены с некоторым риском:
- Крупный плод (при достаточной подвижности и нормальных размерах таза роженицы роды возможны через естественные родовые пути). Стоит помнить, что вес ребёнка зависит и от того, как мама ест и сколько двигается во время беременности.
- Близорукость. Сама по себе она не является показанием к кесареву сечению, а вот изменения сосудов глазного дна – фактор риска, так как может привести к кровоизлиянию и отслойке сетчатки. А может и не привести, если научить роженицу правильно тужиться, направляя усилие не «в голову», а — вниз.
- Предыдущее кесарево, наличие одного или нескольких рубцов на матке. Это — далеко не абсолютное показание! При состоятельном маточном рубце ничто не мешает естественным родам: до 20% женщин в мире успешно рожают естественным путём после предыдущего кесарева.
- Возраст старше 35 лет, который часто рассматривают как относительное показание. Он опасен, конечно, не количеством прожитых лет, а состоянием здоровья. С другой стороны, молодой и здоровый 35-летний организм не является показанием к операции, а вот тяжелый порок сердца может стать показанием к кесареву и в 18 лет.
- Нехватка кислорода у ребенка (гипоксия) также относится к относительным показаниям и может быть диагностирована не раньше, чем непосредственно в родах с помощью аппарата КТГ. Однако часто здесь имеет место гипердиагностика: «С началом повсеместного использования в родах КТГ – а это произошло в течение моей практики – повысился процент кесаревых сечений в результате гипердиагностики, а вот улучшения состояния здоровья новорожденных в общей массе (как ожидалось) в результате этого не произошло! Я хочу напомнить: здоровая мама — здоровый малыш. Если сердечно-сосудистая система матери тренирована, то и проблем с поступлением кислорода к ребёнку не возникает – ни в родах, ни на протяжении беременности» — считает акушер-гинеколог с 40-летним стажем, специалист УЗИ-диагностики Татьяна Малышева.
- Неправильное положение ребёнка в матке: тазовое предлежание (ягодичное или ножное), поперечное положение, запрокидывание головки и так далее. Они встречаются в 3,5-6 % случаев. В классических медицинских учебниках по акушерству описаны приёмы, позволяющие принимать роды и при неправильных положениях ребёнка.
Абсолютные показания к кесареву сечению, при которых роды через естественные родовые пути физически невозможны:
- Анатомически узкий таз – состояние, при котором предлежащая часть ребенка не может пройти через тазовое кольцо матери. Диагностируется непосредственно в родах!
- Новообразования (миома) или полное предлежание плаценты – когда шейка матки полностью перекрыта; это состояние диагностируется заранее, на поздних сроках беременности при помощи УЗИ.
- Преждевременная отслойка плаценты – начало кровотечения, когда плод ещё не вышел, и роды не завершены. Этот диагноз составляет буквально доли процента среди всех рожениц, и не нужно заранее настраиваться на такой исход. Если роды проходят в стационаре – ситуация имеет благоприятный исход.
- Угрожающий разрыв матки. Эта ситуация, как и предыдущая, встречается крайне редко и диагностируется только непосредственно в родах. До их наступления предугадать её невозможно. Предрасполагающими факторами являются многочисленные аборты до беременности, и иногда рубец от предыдущего кесарева. «Расхождение рубца, как и угрожающий разрыв неоперированной матки, встречается крайне редко, — утверждает врач-акушер Татьяна Малышева. – За 20 лет работы у аппарата УЗИ я убедилась: определить состояние рубца по УЗИ заранее невозможно! Понять, что расхождение рубца началось, можно по клинической картине непосредственно в родах».
Подводя итог, снова приведу слова Мишеля Одена: «К сожалению, медицинское ведомство захватило некоторые эпизоды половой жизни… Можно было бы сказать, что одержимость управлять характеризует всё акушерство… Мы должны пересмотреть основы акушерства. Нашей первой целью должно было бы помогать женщинам наилучшим образом использовать их собственный физиологический потенциал. Рожающей женщине нужна интимность – любое вмешательство в её уединённость тормозит роды».
Как там внутри?
На 35-й неделе сердце ребёнка совершает 120–160 ударов в одну минуту. Как правило, к этому сроку большинство малышей предпочитают развернуться «лицом к выходу», то есть находятся в головном предлежании. Впрочем, об окончательном положении плода нельзя судить вплоть до родов, так как в любой момент он может перевернуться.
Иллюстрация: Мирта Гроффман
35 неделя беременности | Календарь беременности по неделям
|
« |
35 НЕДЕЛЯ БЕРЕМЕННОСТИ |
» |
К концу 35-й недели беременности плод практически полностью сформирован. Увеличивается подкожная жировая клетчатка, кожа стала более бледной и гладкой, пушок исчез, а первородная смазка сохранилась только в естественных складочках тела. Теперь хорошо видны перетяжки в области суставов на ручках и ножках, под ягодицами, вокруг шейки. Ногти закрывают ногтевые ложа, стопы приобрели еще большую исчерченность. Округлились щечки, черты лица стали мягкими и детскими. Волосы растут, их пигментация усиливается. Радужка глаз постепенно приобретает генетически заложенный цвет.
Практически все органы плода готовы к осуществлению своих функций после рождения. В легких количество сурфактанта все увеличивается, чтобы при рождении легкие малыша самостоятельно задышали. В кишечнике скопился меконий (первородный кал), состоящий из желчи и частиц, которые плод заглатывает из околоплодных вод. В норме, меконий выходит из ребенка через несколько часов после его рождения. Если он выделяется во время внутриутробного развития и попадает в околоплодные воды, это говорит о страдании ребенка, о его кислородном голодании.
На 35-й неделе интенсивно развиваются надпочечники плода. Эти железы внутренней секреции отвечают за водно-солевой и минеральный обмен. Кроме того, в надпочечниках вырабатывается адреналин, который помогает человеку справиться со стрессовыми ситуациями. Так ребенок готовится к своей первой стрессовой ситуации – родам.
К концу 35-й недели беременности длина ребенка достигает 46 см, его вес — 2300-2700 г, диаметры головы, грудной клетки, живота составляют 85,9 мм, 89,1 мм, 92,4 мм соответственно.
Какие анализы сдавать? Каких врачей посещать?
В этом сроке Вам при необходимости проведут дополнительное УЗИ. Также проводится КТГ, сдаются анализы мочи.
Как питаться?
Питание беременной женщины на 35-й неделе, так же как и на 34-й, должно быть уменьшено по сравнению с предыдущими неделями на 200 ккал. Сокращать в рационе нужно, прежде всего, животные жиры и простые углеводы, ведь главное требование к питанию беременной женщины остается прежним: оно должно удовлетворять все потребности беременной женщины и плода.
Питайтесь, как и прежде, 5-6 раз в день, а ужинайте за 3-4 часа до сна. Вводите в свой рацион больше ощелачивающих (нейтрализующих кислоту) продуктов, например, овощные соки, шпинат, брокколи. Тогда Ваша пищеварительная система будет работать в щадящем режиме, и Вы предотвратите изжогу.
Суточная норма жидкости для Вас сейчас — около 1,5 литров, включая первые блюда. Кроме чая, компотов и киселей, рекомендуется пить очищенную воду или щелочную минеральную воду без газа, нейтрализующую часть кислоты в желудке.
Беременность: Ваши ощущения?
На 35-й неделе томительное ожидание родов продолжается. Женщина все чаще мечтает о новой жизни – об активном образе жизни, занятиях спортом и т.д. Она тревожится, сможет ли она вернуть свою прежнюю фигуру. Но чаще и дольше всего женщина мечтает об общении с ребенком, представляет его характер и внешность. Вместе с мужем они выбирают имя будущему ребенку, и этот процесс доставляет им огромное удовольствие. Тревоги женщины связаны с предстоящими родами и возможными проблемами со здоровьем ребенка.
Дно матки сейчас отстоит от лобкового сочленения на 35 см. Голова плода, если он находится в головном предлежании, прижата ко входу в таз. Ребенок стал уже таким крупным, его точки могут причинить матери заметную боль. Нужно продолжать считать шевеления каждый день. Их часто должна оставаться прежней (10 шевелений за 12 часов), и если Вы заметили, что ребенок стал менее активен или вообще перестал двигаться, срочно обратитесь к врачу.
Боль в правом подреберье, которая может возникнуть на 35-й неделе беременности, как правило, вызвана растущей маткой. Чтобы избавиться от нее, глубоко вдохните, задержите дыхание, распрямите спину и наклонитесь влево, потом потянитесь. Боль должна исчезнуть.
Если у Вас время от времени матка немного напрягается, а затем быстро расслабляется, то паниковать не следует. Это не начало родов, а своеобразная «тренировка» матки к родам. Но если у Вас тянет низ живота и спину, а матка «каменеет» и не расслабляется в течение нескольких секунд, тогда, возможно, у Вас начались роды. Срочно вызывайте «Скорую помощь», врачи в родильном доме сделают все возможное, чтобы продлить беременность.
Существуют и еще некоторые тревожные симптомы, при которых нужно вызывать «Скорую помощь»: резкое повышение артериального давления, головная боль, боли в области живота, нарушение зрения (например, «мелькание мушек» перед глазами), патологические выделения из половых путей (кровянистые или похожие на воды), резкое ослабление шевелений плода. К 35-й неделе беременности мочеиспускание становится таким частым, что женщине приходится несколько раз за ночь вставать ночью, чтобы сходить в туалет. Причина лежит опять в увеличении матки, которая сдавливает мочевой пузырь. И эта ситуация изменится только после родов. Единственное, что может немного облегчить Вам жизнь – это уменьшение количества жидкости, выпитой перед сном.
Не пугайтесь, если врач сообщит Вам о вероятности кесарева сечения. Если ребенок занимает неправильное положение, если у Вас слишком узкий таз, если у Вас ранее уже были операции на матке или по другим причинам (например, в связи с нарушением зрения), то Вам будет необходима дородовая госпитализация. После дополнительного обследования врачи решат, будут ли у Вас естественные роды или Вам показано кесарево сечение.
Если у Вас есть возможность, посещайте курсы по подготовке к родам. Многим женщинам нравятся эти занятия, так как на них можно больше узнать о механизме родов, поведении по время родов. После таких занятий страх перед родами становится гораздо меньше.
Полезные советы от СМСмаме:
-
Ежедневно проверяйте частоту шевелений плода. С 9 часов утра считайте шевеления до 10-го включительно. Время 10-го шевеления отмечайте в тетради. Если шевелений меньше 10-ти за 12 часов, сообщите об этом врачу. -
В случае преждевременных родов отпуск по беременности и родам составляет 86 дней после родов, при многоплодной беременности — 110 дней после родов. -
Если Вы хотите, чтобы на родах присутствовал отец ребенка, расскажите ему об этом. Во время родов он может поддержать Вас не только эмоционально, но и физически (сделать массаж спины).
Роды у пациентов с рубцом на матке после операции кесарева сечения
Роды у пациентов с рубцом на матке после операции кесарева сечения
Рассказывает Киприанова М.А.
Частота родоразрешения путем операции кесарева сечения (КС) неуклонно растет.
Так в 2005 году в среднем по РФ частота кесарева сечения достигла 17%, а в 2013 приблизилась к отметке 21%.
Наиболее частым показанием для планового кесарева сечения является наличие рубца на матке после предшествующей операции.
Такая высокая частота оперативного родоразрешения способствует
увеличению, прежде всего, материнской заболеваемости, инвалидизации и смертности, а для плода оперативное родоразрешение не имеет преимуществ.
Углубимся в историю! Еще в 1923 году в работах зарубежных авторов
упоминаются успешные вагинальные роды 34 детей у 23 матерей с рубцом на
матке после предшествующего кесарева сечения. Но и после публикации таких
работ многие годы и даже десятилетия существовала аксиома «одно КС = всегда КС».
Однако, со временем стало понятно, что повторные оперативные родоразрешения приводят
к значимому увеличению таких осложнений, как преждевременные роды, эктопические беременности,
предлежание плаценты, врастание плаценты, отслойки плаценты, РДС (синдром дыхательных расстройств у новорожденного).
Повторные оперативные родоразрешения требуют увеличения частоты гемотрансфузий (переливания крови), увеличивают риск
послеродовых воспалительных осложнений, тромбоэмболических осложнений, гистерэктомий (удаление матки), ранений соседних органов.
Тяжелые спаечные процессы передней брюшной стенки и брюшной полости, как следствие проведенных оперативных вмешательств, увеличивают
необходимость более травматического вхождения в брюшную полость и в полость матки, а также частоту применения таких пособий
как вакуум-экстракция плода при повторной операции кесарева сечения. После третьего чревосечения и наличия рубца на матке после 3-х
операций кесарева сечения пациенты информируются о рисках, связанных с последующими беременностями и необходимости проведения операции
стерилизации (пересечение маточных труб).
Тем временем, данные когортных исследований говорят, что доля успешных вагинальных родоразрешений достигает 85%.
А риск таких осложнений, как разрыв матки составляет менее 0,3% при родах через естественные родовые пути при наличии рубца на матке.
До сих пор продолжают существовать «мифы и легенды», не позволяющие нашим пациентам сделать правильный выбор.
Сказывается и отсутствие информирования беременной о возможности родов через естественные родовые пути, и отсутствие
точных данных о показаниях к оперативному родоразрешению, и особенностях операции при предыдущей беременности,
и отсутствие дородовой консультации о возможности родов с рубцом на матке и т.д.
Родильный дом имеет возможность ведения родов пациенток с рубцом на матке.
На сегодняшний день более 25% наших пациентов родоразрешаются путем вагинальных родов.
У нас разработаны четкие протоколы ведения пациентов с рубцом на матке, где определены категории пациентов,
для которых роды через естественные родовые пути с рубцом на матке являются не только возможными, но и предпочтительными.
Родильный дом имеет все необходимое оборудование, как для длительного или постоянного мониторинга за состояние плода, так и для экстренного родоразрешения.
Мы приветствуем обезболивание родов путем применения эпидуральной анестезии. Согласно принципам доказательной медицины
у нас не осуществляется ручное обследование полости матки после родов через естественные родовые пути, при необходимости используется УЗИ.
Определение метода родоразрешения у пациентов с рубцом на матке проводится предварительно на консультации при сроке 35-36 недель.
Окончательное принятие решения проводится при сроке беременности 39 недель (при отсутствии абсолютных противопоказаний)
с составлением плана ведения беременности и родоразрешения. Этот этап проходит либо в условиях стационара, либо при амбулаторном консультировании.
Каждая пациентка получает необходимую информацию о возможности самостоятельных родов, осуществляется информирование о сроках необходимой госпитализации.
При возникновении у Вас вопросов мы всегда готовы ответить на них во время консультации! Запись по телефону 777-48-77 и +7-921-9155432.
Почему плановое кесарево сечение после 35 лет может быть слишком рискованным | Ваша беременность имеет значение
Почти ежедневно мои коллеги-акушеры / гинекологи и я
Разговоры о рисках и преимуществах планового кесарева сечения (кесарево сечение)
роды с пациентами 35 лет и старше.
Женщины, желающие сделать плановое кесарево сечение:
часто профессионалы, которые хотят скоординировать свой декретный отпуск с работы.
Многие из них рожают первых детей и не планируют иметь больше. Они есть
часто читал кесарево сечение и узнал, что в целом процедура
довольно низкий риск.Итак, в чем может быть вред?
До
В последнее время врачам было трудно противостоять этим вопросам. Мы знаем, что женщины 35 лет и старше уже подвергаются большему риску
материнская заболеваемость, чем у более молодых женщин. И мы знаем, что кесарево сечение обычно
несет больший риск, чем вагинальные роды. И большая часть предыдущих исследований
оценили риски кесарева сечения только в отношении будущих беременностей.
Но в 2019 году
исследование, опубликованное в канадском
Журнал медицинской ассоциации ( CMAJ) предлагает
что компромисс риска vs.удобство планового кесарева сечения для женщин в
эта возрастная группа сильно искажена. Исследователи обнаружили, что женщины 35 и
пожилые люди, которым назначено кесарево сечение, могут иметь удвоенный риск тяжелой материнской заболеваемости — связанные с родами
осложнения со здоровьем у матери — чем у рожавших женщин того же возраста
вагинально. Более того, их врачи соглашаются с этим.
Факты о кесаревом сечении, которые должны знать женщины старше 35 лет
Как уже упоминалось, предыдущее исследование оценивало
Риски кесарева сечения с точки зрения будущих беременностей.Однако в этом исследовании рассматривается
риски, связанные с текущей беременностью. Исследователи обнаружили, что женщины старше 35 лет
у которых было запланировано кесарево сечение, подвергались большему риску тяжелых материнских
заболеваемости, в том числе:
- Кровоизлияние
- Инсульт
- Сгустки крови в легких
- Почки, печень и сердце
дисфункция - Поступление в реанимацию
блок
Хотя точная причина тяжести риска
женщинам в этой возрастной группе еще не известно, исследователи в исследовании предполагают
потенциальные ранее существовавшие состояния или хирургическое восстановление, связанное с возрастом
осложнения могут сыграть роль.
В последние десятилетия возраст матери в
доставка увеличилась в странах с более высокими доходами. Исследование CMAJ утверждает, что примерно 17 процентов беременностей
в США — для матерей старше 35 лет. В этой же возрастной группе кесарево сечение
этот показатель почти вдвое выше, чем у молодых матерей — 43 процента. И первичный
(неэкстренных) частота кесарева сечения составляет почти 30 процентов. Другими словами, женщины закончились
35 делают выбор в пользу кесарева сечения, не понимая присущих им рисков.
Безусловно, есть необходимые с медицинской точки зрения
причины планового кесарева сечения, такие как защита здоровья матери и
малыш. Однако с учетом этих новых данных для женщин 35 лет и старше важно
внимательно подумайте, стоит ли удобство плановой доставки
рискуя своим здоровьем или даже жизнью.
Связанные
чтение: Есть кесарево сечение? Что следует знать беременным женщинам
Кесарево сечение — все, что вам нужно знать
Кесарево сечение (кесарево сечение) — это операция, при которой врач делает разрез в брюшной полости (над линией бикини) и матке и поднимает ребенка через это.
Если вы знаете, что вам потребуется кесарево сечение перед родами, это называется плановым (плановым) кесаревым сечением.
Если вы и ваша медицинская бригада сразу же решите, что кесарево сечение является наиболее безопасным способом родов, это называется экстренным кесаревым сечением.
Примерно каждая четвертая роженица в Великобритании перенесла кесарево сечение. Большинство из них — это экстренное кесарево сечение.
Планируемое сечение
Плановое кесарево сечение обычно делают с 39 недели беременности, потому что дети, родившиеся раньше, могут не полностью развиться для жизни вне матки.Возможно, вам сделают кесарево сечение раньше, если есть медицинская причина для более ранних родов, например, если вы ожидаете более одного ребенка.
Если вам нужно плановое кесарево сечение, вы обратитесь к акушеру (врачу, который специализируется на уходе за женщинами во время беременности, родов и после родов). Вы также будете встречаться с акушеркой на каждом приеме у родильного дома. Акушерка или акушер объяснит, почему они советуют вам сделать кесарево сечение. Возможные причины включают:
- Проблемы с плацентой, такие как низкорасположенная плацента (placenta praevia)
- ребенок лежит в трудном для родов положении, например, дном вниз (таз)
- вы ждете близнецов — например, если у младенцев общая плацента или если один из младенцев лежит в трудном для родов положении
- вы ожидаете более двух детей.
Некоторым женщинам с ВИЧ или генитальным герпесом в некоторых случаях может быть предложено кесарево сечение, чтобы предотвратить передачу вируса ребенку.
Акушер объяснит преимущества и риски кесарева сечения и других вариантов родов. Это твое решение; Вам не обязательно делать кесарево сечение, если оно вам не нужно.
Могу ли я выбрать плановое кесарево сечение?
Возможно, вы захотите сделать кесарево сечение, даже если оно вам не нужно по медицинским показаниям. Например, вам может казаться, что вы не можете справиться с болью, связанной с вагинальными родами.Или, если у вас были трудные вагинальные роды с последним ребенком, вы можете беспокоиться о том, чтобы снова пережить то же самое.
Но кесарево сечение небезопасно. Это серьезная операция на брюшной полости, которая сопряжена с определенными рисками для вас и вашего ребенка. Скорее всего, вам понадобится больше времени, чтобы оправиться после родов, и вы, вероятно, будете испытывать боль и дискомфорт в течение нескольких недель после родов.
Поговорите со своей акушеркой обо всем, что вас беспокоит, и о причинах, по которым вы хотите сделать кесарево сечение.Они могут успокоить ваш разум. Вы можете попросить о встрече с акушером или анестезиологом, чтобы узнать больше о том, что будет связано с кесаревым сечением.
Некоторые женщины хотят вагинальных родов, но опасаются, что не смогут с ними справиться. Если вы чувствуете это, как можно скорее поговорите со своей акушеркой. Они могут направить вас к специалисту, который предложит вам любую эмоциональную поддержку, которая может вам понадобиться, и предоставит дополнительную информацию о возможных вариантах. Это может помочь вам принять осознанное решение о том, как вы хотите родить ребенка.
Если вы все еще уверены, что хотите кесарево сечение после обсуждения этого вопроса с вашим лечащим врачом, вы сможете его сделать. Некоторые женщины могут чувствовать себя виноватыми или беспокоиться о том, чтобы попросить о кесаревом сечении, когда они не нуждаются в нем по медицинским показаниям. Но ваша медицинская бригада не будет судить вас и захочет помочь вам добиться наилучших результатов при родах. Если вы чувствуете, что ваш акушер не поддерживает ваш выбор родов, вы можете обратиться к другому врачу. Некоторые больницы не могут получить финансирование на кесарево сечение без медицинской необходимости.В этом случае вы можете попросить переехать в больницу в другом районе.
«Я попросила кесарево сечение, потому что у меня были тяжелые первые роды, за которыми последовали послеродовая депрессия и посттравматический стресс. Команда, заботившаяся обо мне, успокаивала меня на протяжении всей беременности, но напомнила мне о других вариантах родов. Они помогли мне составить план родов, который включал различные варианты, в том числе плановое сечение, попытки вагинальных родов и то, что произойдет, если у меня начнутся роды раньше срока. Эта уверенность уменьшила мое беспокойство и помогло мне почувствовать уверенность в том, чего я хочу от родов.’ Лаура
Аварийная кесарево сечение
Если ваше кесарево сечение не было запланировано, это называется экстренным кесаревым сечением. Слово «неотложная помощь» звучит в последнюю минуту и в спешке, но это просто медицинский термин. Часто это не является чрезвычайной ситуацией и само по себе не означает, что вы или ваш ребенок в опасности.
Возможные причины экстренного кесарева сечения:
- Ваши роды не идут
- у вас не начались роды после индукции, и у вас истек срок родов
- У вас вагинальное кровотечение во время беременности или родов
- Есть опасения по поводу вашего здоровья или здоровья вашего ребенка
- У вас начались схватки до планового кесарева сечения.
«Все, что я когда-либо слышал о кесаревом сечении, было негативным и пугающим. Поэтому, когда мне сказали, что мне нужно срочное кесарево сечение, я очень встревожился. Но все прошло хорошо, и у меня был хороший опыт, о котором я даже не думал, что это возможно ». Пользователь Facebook
Мифы о кесаревом сечении
Нет убедительных доказательств того, что следующие действия влияют на ваши шансы на необходимость кесарева сечения:
- гуляет во время родов
- не лежать на спине во время родов
- нахождение в воде во время родов
- пить чай из листьев малины
- акушерка или врач рано рвут вам воду.
Нет никаких доказательств того, что ваш рост или размер вашего ребенка могут предсказать, понадобится ли вам кесарево сечение. Если вы невысокого роста, у вас маленький таз или ступня, это не значит, что вы не можете родить через естественные родовые пути.
Если нет других осложнений, ожидание крупного ребенка не означает, что вам понадобится кесарево сечение.
О том, что происходит во время кесарева сечения, читайте здесь
О подготовке к кесарево сечение читайте здесь
Индукция беременности двойней и риск кесарева сечения: когортное исследование | BMC по беременности и родам
Leftwich HK, Zaki MN, Wilkins I, Hibbard JU. Особенности родов при беременности двойней. Am J Obstet Gynecol. 2013; 209 (3): 254 e1–5.
Артикул
PubMed
Google Scholar
Хили А.Дж., Гаддипати С. Ведение близнецов во время родов: правда и разногласия. Clin Perinatol. 2005. 32 (2): 455–73. 2.
Статья
PubMed
Google Scholar
Раух-Хайн Дж. А., Рана С., Тамез Х., Ван А., Коэн Б., Коэн А. и др.Риск развития гестационного диабета у женщин с беременностью двойней. J Matern Fetal Neonatal Med. 2009. 22 (4): 293–9.
Артикул
PubMed
Google Scholar
Кротц С., Фахардо Дж., Ганди С., Патель А., Кейт Л.Г. Гипертоническая болезнь при беременности двойней: обзор. Twin Res. 2002. 5 (1): 8–14.
Артикул
PubMed
Google Scholar
Сибай Б.М., Хаут Дж., Каритис С., Линдхаймер М.Д., Макферсон С., Клебанофф М. и др.Гипертонические расстройства у беременных двойней по сравнению с одноплодной беременностью. Сеть отделений материнско-фетальной медицины Национального института детского здоровья и развития человека. Am J Obstet Gynecol. 2000. 182 (4): 938–42.
CAS
Статья
PubMed
Google Scholar
Hauth JC, Ewell MG, Levine RJ, Esterlitz JR, Sibai B, Curet LB, et al. Исходы беременности у здоровых первородящих с гипертонической болезнью. Группа изучения кальция для профилактики преэклампсии.Obstet Gynecol. 2000. 95 (1): 24–8.
CAS
PubMed
Google Scholar
Hnat MD, Sibai BM, Caritis S, Hauth J, Lindheimer MD, MacPherson C, et al. Перинатальный исход у женщин с рецидивирующей преэклампсией по сравнению с женщинами, у которых преэклампсия развилась у первородящих. Am J Obstet Gynecol. 2002. 186 (3): 422–6.
Артикул
PubMed
Google Scholar
Эллинг С.В., Маккенна П., Пауэлл ФК.Зудящие уртикарные папулы и бляшки при беременности двойней и тройней. J Eur Acad Dermatol Venereol. 2000. 14 (5): 378–81.
CAS
Статья
PubMed
Google Scholar
Dodd JM, Deussen AR, Grivell RM, Crowther CA. Плановые роды на сроке 37 недель у женщин с неосложненной беременностью двойней. Кокрановская база данных Syst Rev.2014; 2, CD003582.
Google Scholar
Кларк С.Л., Миллер Д.Д., Белфорт М.А., Дилди Г.А., Фрай Д.К., Мейерс Дж.А. Неонатальные и материнские исходы, связанные с плановыми доношенными родами. Am J Obstet Gynecol. 2009; 200 (2): 156 e1–4.
Артикул
PubMed
Google Scholar
Дрожжи Дж. Д., Джонс А., Поскин М. Индукция родов и связь с кесаревым сечением: обзор 7001 последовательной индукции. Am J Obstet Gynecol. 1999. 180 (3 Pt 1): 628–33.
CAS
Статья
PubMed
Google Scholar
Fausett MB, Barth Jr WH, Yoder BA, Satin AJ. Стимуляция родов окситоцином при беременности двойней: эффективно и действенно. Obstet Gynecol. 1997. 90 (2): 202–4.
CAS
Статья
PubMed
Google Scholar
Буш М.С., Чаба А., Эддлман К.А., Сапфье С.Дж. Безопасен ли мизопростол для индукции родов при беременности двойней? J Matern Fetal Neonatal Med. 2006. 19 (1): 35–8.
CAS
Статья
PubMed
Google Scholar
Харле Т, Брун Дж. Л., Ленг Дж. Дж. Индукция родов при беременности двойней после 36 недель не увеличивает заболеваемость матери и плода. Int J Gynaecol Obstet. 2002. 77 (1): 15–21.
CAS
Статья
PubMed
Google Scholar
Caughey AB, Николсон JM, Cheng YW, Lyell DJ, Вашингтон AE. Индукция родов и кесарево сечение по сроку беременности. Am J Obstet Gynecol. 2006. 195 (3): 700–5.
Артикул
PubMed
Google Scholar
Caughey AB, Sundarman V, Kaimal AJ, Cheng YW, Gienger A, Little SE и др. Материнские и неонатальные исходы планового индукции родов. Evid Rep Technol Assess (полное представительство). 2009. 176: 1–257. Рассмотрение.
Google Scholar
Rasmussen ORS. Кесарево сечение после индукции родов по сравнению с выжидательной тактикой: отсутствие дополнительного риска с 39 недели гестации. Acta Obstet Gynecol Scand. 2011; 90: 857–62.
Артикул
PubMed
Google Scholar
Дарни Б.Г., Сноуден Дж. М., Ченг Ю. В., Джейкоб Л., Николсон Дж. М., Каймал А. и др. Плановая индукция родов в срок по сравнению с выжидательной тактикой: исходы для матери и новорожденного. Obstet Gynecol. 2013; 122 (4): 761–9.
Артикул
PubMed
PubMed Central
Google Scholar
Osmundson S, Ou-Yang RJ, Grobman WA. Выборочная индукция по сравнению с выжидательной тактикой у первородящих женщин с неблагоприятной шейкой матки. Obstet Gynecol.2011. 117 (3): 583–7.
Артикул
PubMed
Google Scholar
Сток С.Дж., Фергюсон Э., Даффи А., Форд И., Чалмерс Дж., Норман Дж. Э. Результаты планового индукции родов по сравнению с выжидательной тактикой: популяционное исследование. BMJ. 2012; 344: e2838.
Артикул
PubMed
PubMed Central
Google Scholar
Гульмезоглу А.М., Кроутер, Калифорния, Миддлтон П., Хитли Э.Индукция родов для улучшения исходов родов у женщин в срок или после родов. Кокрановская база данных Syst Rev.2012; 6: CD004945.
Google Scholar
Caughey AB, Sundaram V, Kaimal AJ, Gienger A, Cheng YW, McDonald KM, et al. Систематический обзор: плановая индукция родов по сравнению с выжидательной тактикой беременности. Ann Intern Med. 2009. 151 (4): 252–63. 4.
Статья
PubMed
Google Scholar
Suzuki S, Otsubo Y, Sawa R, Yoneyama Y, Araki T. Клиническое испытание индукции родов по сравнению с выжидательной тактикой при беременности двойней. Gynecol Obstet Invest. 2000. 49 (1): 24–7.
CAS
Статья
PubMed
Google Scholar
Friedman EASM. Влияние вздутия матки на роды. Obstet Gynecol. 1964; 23: 164–72.
CAS
PubMed
Google Scholar
Harper LM, Caughey AB, Odibo AO, Roehl KA, Zhao Q, Cahill AG. Нормальное течение индуцированных родов. Obstet Gynecol. 2012. 119 (6): 1113–8.
Артикул
PubMed
Google Scholar
Консенсус ACOG / SMFM по акушерской помощи. Безопасная профилактика первичного кесарева сечения. Am J Obstet Gynecol. 2014; 210 (3): 179–73.
Артикул
Google Scholar
Smith GC, Pell JP, Dobbie R.Порядок рождения, гестационный возраст и риск перинатальной смерти близнецов, связанной с родами: ретроспективное когортное исследование. BMJ. 2002; 325 (7371): 1004.
Артикул
PubMed
PubMed Central
Google Scholar
Официальная статистика Швеции. Статистика — здоровье и медицинское обслуживание, беременность, роды и новорожденные. В: Шведский медицинский регистр рождений 1973–2009. 2011. с. 30. Вспомогательная репродукция, лечение 1991–2008 гг.
Google Scholar
Барретт Дж. Ф., Ханна М. Е., Хаттон Е. К., Уиллан А. Р., Аллен А. С., Армсон Б. А. и др. Рандомизированное исследование планового кесарева сечения или вагинальных родов при беременности двойней. New Eng J Med. 2013. 369 (14): 1295–305.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Hoffmann E, Oldenburg A, Rode L, Tabor A, Rasmussen S, Skibsted L.Роды близнецов: кесарево сечение или вагинальные роды? Acta Obstet Gynecol Scand. 2012. 91 (4): 463–9.
Артикул
PubMed
Google Scholar
Венкус Д. Д., Гао В., Коминиарек М. А., Уилкинс И. Влияние родов и родов на исходы матерей и новорожденных у доношенных близнецов: ретроспективное когортное исследование. BJOG. 2014. 121 (9): 1137–44.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Робертс К.Л., Алгерт С.С., Ниппита Т.А., Боуэн-младший, Шанд А.В. Связь предродового кесарева сечения со снижением смертности близнецов, родившихся в ближайшее время. Obstet Gynecol. 2015; 125 (1): 103–10.
Артикул
PubMed
Google Scholar
Берроуз Л.Дж., Мейн Л.А., Вебер AM. Материнская заболеваемость, связанная с вагинальными родами по сравнению с кесаревым сечением. Obstet Gynecol. 2004. 103 (5 Pt 1): 907–12.
Артикул
PubMed
Google Scholar
Вильяр Дж., Валладарес Э., Войдыла Д., Завалета Н., Карроли Г., Веласко А. и др. Показатели кесарева сечения и исходы беременности: глобальное исследование ВОЗ по охране материнского и перинатального здоровья в Латинской Америке, 2005 г. Ланцет. 2006. 367 (9525): 1819–29.
Артикул
PubMed
Google Scholar
Стероиды в возрасте от 34 до 36 недель и до срока кесарева сечения Уменьшение респираторного дистресс-синдрома — POEMs
Am Fam Physician. 15 февраля 2017; 95 (4): 257.
Клинический вопрос
Следует ли использовать дородовое лечение стероидами женщинам с риском поздних преждевременных родов или женщинам, которым запланировано кесарево сечение?
Итог
Для женщин, госпитализированных по поводу неизбежных преждевременных родов на сроке от 34 до 36 недель беременности, одна или две дозы бетаметазона или дексаметазона (от 8 до 12 мг) снижают вероятность респираторного дистресс-синдрома новорожденных и сокращают продолжительность пребывания в стационаре. отделение интенсивной терапии. Одна или две дозы, вводимые женщинам за 48 часов до запланированного кесарева сечения в срок, также эффективны для уменьшения респираторного дистресса.Неонатальная гипогликемия увеличивается, но, как показано в отдельном исследовании, лечение не причиняет долгосрочного вреда, по крайней мере, до шести-восьми лет (Pediatrics. 2016; 138 (4): e20160947). (Уровень достоверности = 1a)
Сводка
Хотя стероиды явно полезны при использовании до 34 недель беременности, их польза в период беременности от 34 до 36 недель, а также перед кесаревым сечением на 37-38 неделе. беременность, не так ясно. Чтобы идентифицировать все рандомизированные контролируемые испытания, эти исследователи провели поиск в шести базах данных, включая Cochrane Central, на предмет исследований, сравнивающих стероидное лечение с плацебо или отсутствие лечения беременных женщин на сроке беременности 34 недели или более, включая женщин с риском поздних преждевременных родов или перед плановым кесаревым сечением. роды в срок (срок беременности не менее 37 недель).Два автора независимо выбирали статьи для включения и извлекали данные. В анализ были включены шесть испытаний, в которых участвовало 5698 случаев одноплодной беременности. Было сочтено, что большинство исследований (четыре из шести) имели низкий риск систематической ошибки.
Основной результат — частота тяжелого респираторного дистресс-синдрома — был значительно ниже у младенцев от матерей, получавших стероидную терапию на сроке беременности 34 недели или позже (1,06% против 1,91%; количество пациентов, нуждающихся в лечении = 118). Общая вероятность респираторного дистресс-синдрома также была ниже (количество необходимых для лечения = 58), как и другие маркеры респираторного дистресс-синдрома, включая преходящее тахипноэ, использование сурфактанта или искусственной вентиляции легких, а также продолжительность интенсивной терапии новорожденных (−7.64 дня). Положительные эффекты были также замечены у женщин, которые лечились перед плановым кесаревым сечением. Однако вероятность неонатальной гипогликемии также была выше (отношение рисков = 1,61; 95% доверительный интервал от 1,38 до 1,87). Исследования по основному исходу не различались. Предвзятость публикации не оценивалась.
Дизайн исследования: метаанализ (рандомизированные контролируемые испытания)
Источник финансирования: самофинансируемый или нефинансируемый
Условия: стационарное (только отделение)
Ссылка: Saccone G,
Бергелла В.Антенатальные кортикостероиды для созревания доношенных или недоношенных плодов: систематический обзор и метаанализ рандомизированных контролируемых исследований. BMJ .
2016; 355: i5044.
Кесарево сечение на 36 неделе: настоящая история рождения одной мамы
Мэри Брэндон, 39 лет, видеооператор, живет в Бедфордшире с мужем Марком и дочерьми Оливией, 7 лет, и Лидией, пять месяцев.
С самого начала моей второй беременности я знала, что мне понадобится кесарево сечение.
Несколько лет назад мне сделали операцию на кишечнике, и меня предупредили, что вагинальные роды могут снова привести к проблемам. Планирование планового кесарева сечения меня устраивало. Назначенная дата означала, что я могла организовать присмотр за детьми, составить музыкальный плейлист для театра и эмоционально подготовиться к родам. Мои первые схватки длились три дня и напоминали американские горки, так что на этот раз мне понравилось чувствовать себя под контролем.
Чего я не ожидал, так это того, что моя вода потекла рано. Мне было всего 36 недель, когда я проснулся с ощущением сырости и дискомфорта.Накануне меня тошнило, я почувствовал, что что-то не так. Я отмахнулся, но на этот раз я не хотел рисковать.
Друг забрал нашу дочь Оливию, затем мой муж Марк отвез меня в больницу, где я находилась под наблюдением. Несмотря на то, что я не чувствовал боли, след на машине показал, что я сжимаюсь. И после того, как мне сделали мазок изнутри, акушерка подтвердила, что у меня точно исчезли воды. Это было сюрпризом! Я ожидал, что когда придет время, почувствую большой поток, а не тонкую струйку.
«Нам нужно будет срочно перевести вас на кесарево сечение», — сказал хирург. Этого определенно не было в моем плане рождения!
Врач объяснил, что они не хотели рисковать со мной из-за икоты, которая случилась на поздних сроках беременности. Несколькими неделями ранее у меня отошла слизистая пробка, и меня госпитализировали на несколько дней. За ребенком наблюдали, и было установлено, что все в порядке, но теперь мой амниотический мешок разорвался, самым безопасным вариантом было экстренное кесарево сечение.
«Вот оно», — подумал я про себя.Мне оставалось три недели до запланированного свидания с кесаревым сечением, и мысль о более раннем не приходила мне в голову. У меня не было ни присмотра за детьми, ни сиделки для собак — даже мой музыкальный плейлист не был готов! И когда я узнал, что женщина-врач, с которой я должна была познакомиться — и которая должна была делать мое кесарево сечение — не была на смене, было трудно не паниковать.
Однако мои страхи длились недолго. К нам зашел еще один прекрасный доктор и мгновенно успокоил меня. Он объяснил, что даже если мое кесарево сечение будет считаться неотложным, оно будет спокойным и позитивным.Мы с Марком не спешили в театр, а могли расслабиться в палате. Как только мы устроили прикрытие для детей и собак, я расслабился и даже разволновался.
Вскоре я начал чувствовать легкие сокращения в шишке, немного похожие на сильные менструальные боли. Во время первых родов я чувствовал все в спине, поэтому ощущения спереди на этот раз были мне незнакомы. Несмотря на то, что я чувствовал себя некомфортно, я оставался позитивным. Знание, что мой ребенок обязательно появится в тот день и что на этот раз не будет никаких сюрпризов, поддерживало мое настроение.Мне не терпелось обнять ее.
Я до сих пор смеюсь над тем, что случилось потом. Меня назначили на следующий слот в театр, но из-за путаницы мое место случайно заняла другая будущая мама. По совпадению, другая женщина с такой же фамилией ждала входа — каковы шансы ?!
Даже очень извиняющиеся акушерки сказали, что у них никогда не было двух мам по имени Брэндон одновременно! Возможно, это было не идеально, но, по крайней мере, это нас рассмешило и подняло настроение! Кроме того, у моего ребенка все было хорошо, и я хорошо справлялась со все более сильными схватками.
Хотя мы все еще ждали в палате, я нашел самое тихое место и сосредоточился на том, чтобы дышать медленно и ровно. Получив всего пару парацетамола, чтобы снять остроту, я почувствовал гордость и воодушевление от того, насколько хорошо я себя чувствую. Я оставался «в зоне» следующие несколько часов, расхаживая по палате, медленно дыша и болтая с Марком между схватками.
День пролетел незаметно, пока, наконец, не появилась акушерка. «Теперь твоя очередь!» она улыбнулась.
К этому времени было почти время чая, и хотя я почувствовал облегчение, мое время, наконец, пришло, мои нервы угрожали настигнуть.Я держал Марка за руку, когда нас вели в театр, не зная, чего ожидать. Мне не о чем волноваться. Хотя это не было тщательно спланированным опытом, которого я изначально ожидал, это было совсем не похоже на чрезвычайную ситуацию. Как только мы вошли в палату, две женщины-доктора встретили нас огромными улыбками. «Через двадцать минут ты встретишь свою маленькую девочку», — сказал один из них.
Настроение не могло быть более позитивным или расслабленным. Я просто чувствовал, что все в этой комнате было для них совершенно обычным делом.Пока мы болтали и смеялись, я посмотрел на Марка, который уже поправлялся! Думаю, он был так же рад, как и я, от того, насколько прекрасной и непринужденной была атмосфера. Мы были переполнены счастьем, а наш ребенок еще даже не появился!
Я сел на кровати, перегнувшись через подушку, чтобы мне сделали блокаду позвоночника. Все закончилось в мгновение ока и так легко. Откинувшись на спинку кресла, я заметил, что мое тело, а затем и грудь, онемели. «Все в порядке», — успокоил меня анестезиолог, когда я заметил, насколько сильно нарастает ощущение онемения.Я предполагал, что анестетик пройдет только до моего желудка, но сразу почувствовал себя спокойно, как только мне все объяснили. Прекрасный анестезиолог все время был рядом со мной.
Перед моей грудью был установлен экран, и я взволнованно улыбнулся Марку. Да, я нервничал, но глубокое дыхание и сосредоточение внимания на том факте, что мы собирались встретиться с нашей дочерью, сохраняли меня позитивным и спокойным. К тому же улыбки и дружеские шутки всех медиков означали, что я не могла паниковать. И не имело значения, что у меня не было плейлиста, в котором я родился!
Я ожидал испытать это онемевшее ощущение рытья в стиральной машине, но ничего не почувствовал.Через несколько коротких минут после того, как экран поднялся, мою девочку подняли наверх и сразу же громко вскрикнули. Я присоединился к ней со слезами! Увидев, как она выглядит такой, такой здоровой и совершенной, я был поражен, ошеломлен и потрясен.
Врачи быстро осмотрели Лидию и положили ее мне на грудь. Прижимая ее к своей коже, я с трудом мог поверить, что она здесь. Возможно, она пришла на месяц раньше, возможно, официально это была чрезвычайная ситуация, но в том, что мы испытали, не было ничего страшного.На самом деле, он не мог быть более спокойным или более позитивным.
После еще нескольких стандартных проверок в отделении новорожденных Лидия оказалась совершенно здоровой, и через два дня мы были дома. Я был приятно удивлен своим блестящим выздоровлением — другого, чего я не ожидал. На самом деле, все прошло так гладко, что я часто говорю, что сделаю это снова и снова — не то чтобы Марк мне позволил!
Сейчас я такой большой сторонник кесарева сечения, и я говорю всем, кто беременен, не паниковать, если им придется сделать то, что классифицируется как «экстренное кесарево сечение».«Реальность такова, что это не должно быть страшно — оно может быть даже таким же спокойным и счастливым, как у меня. А что касается мамы, которая заняла мое место в очереди в театр, я позже узнал, что у нее были близнецы, так что в тот день в палате было три малыша Брэндона! Все это добавилось к моему неожиданному, незапланированному и в конечном итоге блестящему рождению.
Три вещи, которые я бы сказал своим друзьям:
- Независимо от того, насколько легко протекает ваша беременность, всегда будьте готовы к неожиданному кесареву сечению.Помните, что то, что это классифицировано как чрезвычайная ситуация, не означает, что это не может быть положительным.
- Рассмотрите возможность обращения к местному специалисту по инкапсуляции плаценты. Я приняла таблетки плаценты после рождения Лидии, и я убеждена, что содержащиеся в них дополнительное железо и питательные вещества помогли мне прийти в норму после рождения.
- Не бойтесь задавать вопросы во время родов, даже если вы считаете их глупыми. Чем больше вы просите, тем больше поддержки получите.
Изображение предоставлено: Саманта Джейн Джайлз, Woburn Photography
Сейчас читают:
«Мои воды прорвались в M&S!»
«Мой труд длился всего 10 минут!»
«Единственная рабочая техника, которая имела все значение!»
(PDF) Предпочтительно ли кесарево сечение при беременности двойней при сроке беременности> = 36 недель?
Благодарности
Мы благодарны U.S. Национальный центр статистики здравоохранения (NCHS), Центры по контролю и профилактике заболеваний
за предоставление доступа к согласованному набору данных о многоплодных рождениях за 1995–2000 годы.
Вклад авторов
Задумал и спроектировал эксперименты: YD ZCL ZJY LC YNG WB JZ HH. Проведены эксперименты
: YD LC ZCL. Проанализированы данные: YD ZCL LC HH. Предоставленные реагенты / материалы
als / инструменты для анализа: YD ZCL LC WB JZ HH. Написал статью: YD ZCL ZJY LC YNG WB JZ HH.
Ссылки
1.Fell DB, Joseph K (2012) Временные тенденции в частоте рождения близнецов и многоплодных родов более высокого порядка в
Канаде и Соединенных Штатах. BMC Беременность и роды 12: 103. DOI: 10.1186 / 1471-2393-12-103
PMID: 23017111
2. Wilcox LS, Kiely JL, Melvin CL, Martin MC (1996) Вспомогательные репродуктивные технологии: оценка
их вклад в многоплодие и больницу для новорожденных дней в Соединенных Штатах. Fertil Steril 65: 361–
366. PMID: 8566263
3.Джозеф К.С., Аллен А.С., Доддс Л., Винсер М.Дж., Армсон Б.А. (2001) Причины и последствия недавнего увеличения преждевременных родов среди близнецов на
. Obstet Gynecol 98: 57–64. PMID: 11430957
4. Кили JL (1990) Эпидемиология перинатальной смертности при многоплодных родах. Bull NY Acad Med 66: 618–
637.
5. Джозеф К.С., Марку С., Олссон А., Лю С., Аллен А.С., Крамер М.С. и др. (2001) Изменения в мертворождаемости и
младенческой смертности, связанные с увеличением преждевременных родов среди близнецов.Педиатрия 108: 1055–1061.
PMID: 11694681
6. Луо З.С., Симонет Ф., Ан Н., Бао Ф.Й., Аудиберт Ф., Фрейзер В.Д. (2006) Влияние на исходы новорожденных при гестационной гипертензии
у беременных двойней по сравнению с одноплодной беременностью. Obstet Gynecol 108: 1138–1044.
PMID: 17077235
7. Сибай Б.М., Хаут Дж., Каритис С., Линдхаймер М.Д., Макферсон С., Клебанофф М. и др. (2000) Гипертоническая болезнь
расстройства у беременных двойней по сравнению с одиночными. Am J Obstet Gynecol 182: 938–942.PMID: 10764477
8. Барретт Дж. Ф., Ханна М. Е., Хаттон Е. К., Уиллан А. Р., Аллен А. С., Армсон Б. А. и др. (2013) Рандомизированное исследование
запланированных кесарева сечения или вагинальных родов при беременности двойней. N Engl J Med 369: 1295–1305. doi: 10.1056 /
NEJMoa1214939 PMID: 24088091
9. Центры по контролю и профилактике заболеваний (CDC), Национальный центр статистики здравоохранения (NCHS) 2004.
Связанные когорты рожденных совпали с набором данных о многоплодных рождениях за 1995–2000 годы. http://www.cdc.gov/nchs/nvss/birth_
методов.htm.
10. Мэтьюз Т.Дж., Кертин С.К., МакДорман М.Ф. (2000) Статистика младенческой смертности за период 1998 г. связала
наборов данных о рождении / младенческой смертности. Natl Vital Stat Rep 48: 1–25.
11. Hoffmann E, Oldenburg A, Rode L, Tabor A, Rasmussen S, Skibsted L (2012) Двойные роды: кесарево сечение
разрез или вагинальные роды? Acta Obstet Gynecol Scand 91: 463–469. DOI: 10.1111 / j.1600-0412.2011.
01356.x PMID: 22432546
12. Армсон Б.А., О’Коннелл С., Персад В., Джозеф К.С., Янг, округ Колумбия, Баскетт Т.Ф. (2006) Детерминанты перинальной смертности
таллов и серьезной неонатальной заболеваемости у второго близнеца .Obstet Gynecol 108: 556–564. PMID:
16946215
13. Ганчимег Т., Морисаки Н., Фогель Дж. П., Чекатти Дж. Г., Барретт Дж., Джаяратн К. и др. (2014) Режим и сроки
двойных родов и перинатальных исходов в странах с низким и средним уровнем дохода: вторичный анализ
Многостранового исследования ВОЗ по здоровью матерей и новорожденных. BJOG 121 Приложение 1: 89–100. DOI: 10.
1111 / 1471-0528.12635 PMID: 24641539
14. Барзилай Э., Мазаки-Тови С., Амикам У., де Кастро Х., Хаас Дж., Мазкерет Р. и др.(2015) Способ родов
беременность двойней с очень низкой массой тела при рождении: безопасны ли естественные роды? Am J Obstet Gynecol 213: 219.e1–
8.
15. Schmitz T, Carnavalet Cde C, Azria E, Lopez E, Cabrol D, Goffinet F (2008) Неонатальные исходы беременности двойней
в соответствии с планом способ доставки. Акушер-гинекол 111: 695–703. doi:
10.1097 /
AOG.0b013e318163c435 PMID: 18310373
16. Smith GC, Shah I, White IR, Pell JP, Dobbie R (2005) Способ родов и риск родов
перинатальная смерть среди близнецы в срок: ретроспективное когортное исследование 8073 рождений.BJOG 112: 1139–
1144. PMID: 16045531
Кесарево сечение при беременности двойней
PLOS ONE | DOI: 10.1371 / journal.pone.0155692 26 мая 2016 г. 13/13
Настройки рождения
Вагинальные роды
Хорошая идея — составить план родов с указанием ваших пожеланий по обезболиванию, кто будет присутствовать при родах, позы для родов и хотите ли вы проверить зиготность, чтобы увидеть, идентичны ли дети (будет исследована плацента и пуповина). кровь отправлена на анализ, за который, возможно, придется заплатить), а также все остальное, что для вас важно.Имейте в виду, что план должен быть гибким, с учетом того, как идет ваш труд.
Мультипликаторы почти всегда рекомендуется постоянно контролировать во время родов, даже если они не были вызваны. Ваша акушерка прикрепит ремень с небольшими подушечками и датчиками к вашему животу, чтобы оценить сердцебиение вашего ребенка, а также интенсивность и частоту сокращений. Вы по-прежнему должны иметь возможность переходить в разные позы во время работы. Если внешние мониторы не могут четко уловить два отдельных сердцебиения (иногда это сложно, если они расположены очень близко), за первым ребенком можно наблюдать изнутри, используя электрод на черепе плода, прикрепленный к коже черепа ребенка.
Первый период родов состоит из сокращений матки, которые толкают голову ребенка вниз в таз и открывают шейку матки. Как только он расширится на 10 см, вы готовы ко второму этапу: выталкиванию. Некоторые больницы на этом этапе автоматически переведут вас в операционную. Преимущество пребывания в операционной заключается в том, что там больше места для размещения более крупной бригады, присутствующей при родах близнецов или более, и есть быстрый доступ к хирургическому вмешательству, если это необходимо во время родов.Недостатком является перемещение во время родов и нахождение в относительно более клинической и шумной среде, чем в большинстве родильных залов. Количество людей в комнате или в театре может быть разным, но обычно включает акушера, анестезиолога, двух акушерок, одного педиатра на каждого ребенка, а также студентов и младший персонал. Если вы твердо уверены, что не хотите, чтобы присутствовало много людей, попросите весь второстепенный персонал подождать за пределами комнаты, пока они не понадобятся. Основной персонал будет включать акушера, акушерок и педиатров, и им может потребоваться помощь других для выполнения некоторых из их задач.
Рождение первого ребенка может занять до двух часов. Иногда матери поощряют рожать на спине. Стоит заранее обсудить возможные варианты положения при родах и политику больницы. При поддержке ваших акушерок можно безопасно родить близнецов в различных положениях, включая положение стоя, на корточках и на четвереньках.
Если вторая стадия протекает медленно или кажется, что у младенцев развивается дистресс, вам могут посоветовать родоразрешение с помощью щипцов или вентхауса (вакуумного устройства, которое прикрепляется к голове ребенка).Обе процедуры часто включают эпизиотомию (небольшой разрез стенки влагалища), которая проводится под местной анестезией, если вам еще не делали эпидуральную анестезию.
После рождения первого ребенка врач проверяет положение второго. Может потребоваться вручную переместить ребенка вниз головой. Это можно сделать извне, но может потребоваться вытащить ребенка за ноги или повернуть ребенка внутрь, что требует обезболивания, если вы его еще не принимали.
До рождения второго ребенка может пройти всего несколько минут, а обычно меньше 20 минут.Вторые дети обычно рожают быстрее и легче, чем первенцы.
У вас должна быть возможность прижать своих малышей к третьему и последнему этапу родов, когда вы родите плаценту. Ожидание естественного рождения плаценты может занять до часа и не рекомендуется для близнецов, поскольку более крупные плаценты несут больший риск кровотечения. Ваша акушерка, вероятно, порекомендует вам сделать инъекцию лекарства (синтоцинон или синтометрин), чтобы сократить матку и помочь плаценте быстро родить, обычно в течение десяти минут.

