Каких врачей проходят при постановке на учет по беременности: Ведение беременности
ГАУЗ «ГКБ № 2» г. Оренбурга
«Поздравляю Вас, вы скоро станете мамой!»
С этих слов у женщины начинается новая жизнь, с этого самого момента (а лучше раньше на 2 или 3 месяца) вы должны забыть об алкоголе, сигаретах, «вредной» пище. Беременность — это особое состояние в жизни женщины. Это процесс развития плода из оплодотворенной яйцеклетки в женском организме , который заканчивается рождением ребенка. Этот процесс является физиологическим. Это не болезнь и тем не менее Вы должны как можно раньше (до 12 недель) встать на учет по беременности в женскую консультацию и посетить ее не менее 10-12 раз. В течение всей беременности Вы будете находиться под наблюдением акушера-гинеколога и Вам необходимо пройти определенный объем обследований.
Общий анализ крови во время беременности сдается трижды. Первый раз при постановке на учет, затем в сроке 20 недель и в 30 недель. Это необходимо для того, что бы следить за изменениями показателей крови в различные периоды беременности.
Клинический анализ крови — один из важнейших диагностических методов, который отражает реакцию кроветворных органов на действие различных физиологических и патологических факторов. Кровь — это непрозрачная жидкая ткань организма человека красного цвета, которая состоит из плазмы, красных кровянистых телец (эритроцитов), белых кровяных телец (лейкоцитов) и тромбоцитов. Эритроциты и входящий в их состав гемоглобин осуществляют транспорт кислорода в органы и ткани организма человека, а во время беременности — и к будущему малышу. У беременных картина крови имеет некоторые особенности. В организме женщины происходит увеличение объёма плазмы на 35-50%. Повышение количества эритроцитов несколько отстаёт от прироста жидкой части крови и составляет всего 12-25%, вследствие чего возникает физиологическая анемия. Чаще это происходит к 20 неделе и может усугубляться к родам. Изменение этих показателей, как в сторону увеличения, так и в сторону уменьшения, дает повод для дальнейшего углубленного обследования будущей мамы для, выяснения причин выявленных изменений, а также для возможной коррекции.
Общий анализ мочи исследуется при каждом посещении. Почему? Анализ мочи — зеркало здоровья беременной женщины.
Моча — жидкость, образующаяся в почках в результате процессов фильтрации и очищения крови. Очищенная кровь через почечные канальцы обратно поступает в кровяное русло, а продукты обмена выводятся с мочой. Вместе с мочой удаляются конечные продукты обмена веществ, избыток воды, различные соли, некоторые гормоны, ферменты и витамины. В связи с этим анализ мочи даёт представление о функции не только почек, но и других органов, позволяет проводить динамическое наблюдение за состоянием организма беременной, на ранних стадиях диагностировать признаки заболеваний.
Во время беременности обязательно проводится исследование крови на ВИЧ-инфекцию, сифилис, гепатиты В и С. Эти инфекции вызываются микроорганизмами, которые после проникновения в организм присутствуют в крови и вызывают образование антител.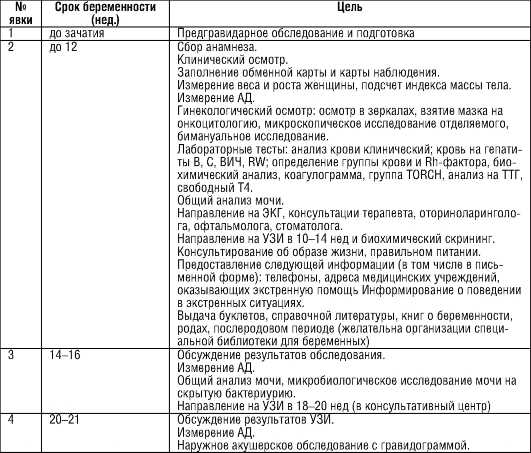 Заболевание протекает, как правило, скрыто и диагноз порой ставится только по наличию антител в крови. Во время беременности эти инфекции особенно опасны, поскольку микробы, которые их вызывают могут проникать через плаценту из организма мамы к малышу. Исследование крови на ВИЧ и сифилис проводится при взятии на учет, в 30 недель и за 2-3 недели до предполагаемого срока родов. Кровь на гепатиты В и С берется 2 раза: при взятии на учет и в 30 недель.
Заболевание протекает, как правило, скрыто и диагноз порой ставится только по наличию антител в крови. Во время беременности эти инфекции особенно опасны, поскольку микробы, которые их вызывают могут проникать через плаценту из организма мамы к малышу. Исследование крови на ВИЧ и сифилис проводится при взятии на учет, в 30 недель и за 2-3 недели до предполагаемого срока родов. Кровь на гепатиты В и С берется 2 раза: при взятии на учет и в 30 недель.
Почему эти анализы надо сдавать так часто? Когда инфекция попадает в организм, ее признаки проявляются в крови не сразу, а в течении минимум 3-х месяцев. Еще одним важным анализом, который сдается во время беременности, является биохимический анализ крови.
Первый раз этот анализ сдается при постановке на учет, затем в 30 недель беременности. Может возникнуть необходимость проведения этого исследования в другие сроки. Это исследование крови является очень важным, так как во время беременности ваш организм работает за «двоих». При помощи данного анализа можно оценить функции различных органов: почек, поджелудочной железы, печени, желчного пузыря и свертывающей системы крови.
При помощи данного анализа можно оценить функции различных органов: почек, поджелудочной железы, печени, желчного пузыря и свертывающей системы крови.
При взятии беременной на учёт так же производят определение группы крови и резус принадлежности. Почему это так важно? Определение группы крови необходимо на случай возникновения каких-то экстренных ситуаций.
Большое значение имеет определение резус–фактора. Резус–фактор может быть положительным и отрицательным. При отрицательном резус-факторе у женщины в крови отсутствуют антигены-маркеры крови. Ребенок может наследовать резус положительную кровь отца. Эритроциты (клетки крови) ребенка с антигенами могут проникать через плаценту в кровь матери. Они являются ‘’чужеродными” для материнского организма и на них в крови матери вырабатываются антитела. Антитела через плаценту могут поступать к малышу и вызывать гибель эритроцитов плода с антигенами. В результате развивается гемолитическая болезнь плода, иногда приводящая к печальным результатам. Появление и нарастание титра антител в крови беременной женщины может говорить о пусковом моменте данной патологии, поэтому так важно следить за уровнем антител, причем, чем больше срок беременности, тем чаще.
В результате развивается гемолитическая болезнь плода, иногда приводящая к печальным результатам. Появление и нарастание титра антител в крови беременной женщины может говорить о пусковом моменте данной патологии, поэтому так важно следить за уровнем антител, причем, чем больше срок беременности, тем чаще.
Мазок на флору — один из самых распространенных анализов в гинекологии. Он используется для диагностики различных воспалительных заболеваний женских половых органов и позволяет предположить наличие заболеваний, передающихся половым путем. Забор материала для анализа мазка не требует предварительной подготовки пациентки и может проводиться в любое время. Анализ берется во время гинекологического осмотра, при взятии на учет в 30 недель и за 2 недели до родов. Контроль чистоты влагалищного мазка предполагает своевременную коррекцию воспалительных и инфекционных изменений и подготовку родовых путей к родам.
УЗИ во время беременности.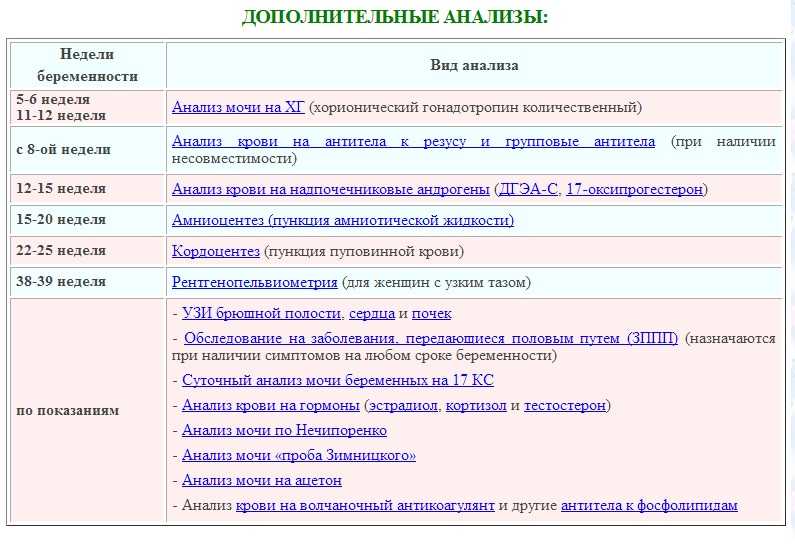 Это не просто метод, с помощью которого можно увидеть изображение ребенка и определить пол, это исследование, позволяющее определить некоторые генетические заболевания и пороки развития плода. При проведении УЗИ возможно присутствие супруга. УЗИ за время беременности производят трижды.
Это не просто метод, с помощью которого можно увидеть изображение ребенка и определить пол, это исследование, позволяющее определить некоторые генетические заболевания и пороки развития плода. При проведении УЗИ возможно присутствие супруга. УЗИ за время беременности производят трижды.
Первое в сроке 11-13 недель, позволяет определить маркеры синдрома Дауна, грубые пороки развития плода, аномалии плодного яйца.
Второе УЗИ проводится в сроке 20-24 недели. Это исследование также выявляет генетические и врожденные аномалии развития плода, позволяет оценить структуру плаценты.
Третье УЗИ осуществляется на сроке 30-34 недели. При этом исследовании проводится оценка соответствия плода сроку беременности, состояние плаценты, околоплодных вод.
С 34 недели беременности производится запись КТГ (кардиотокография). Это метод оценки работы сердечно-сосудистой системы плода, который позволяет оценить достаточное поступление кислорода к органам и системам вашего ребенка. Проводится графическая запись сердцебиения плода на специально предназначенных для этих целей приборах — кардиотокографах.
Проводится графическая запись сердцебиения плода на специально предназначенных для этих целей приборах — кардиотокографах.
Беременная в обязательном порядке должна быть проконсультирована лор врачом, окулистом, стоматологом и терапевтом женской консультации.
С первого дня беременности будущую маму вместе с врачом акушером-гинекологом наблюдает и врач-терапевт, который поможет выявить наличие заболевании и предупредить развитие осложнений. Посетить терапевта во время беременности нужно, как минимум, два раза. В первом триместре выявляются существовавшие ранее заболевания, оценивается возможность донашивания беременности, разрабатывается план ведения. В третьем триместре консультация терапевта помогает сделать правильный выбор способа родоразрешения при наличии заболеваний.
Помимо терапевта будущей маме также необходима консультация врача-отоларинголога и стоматолога. Осмотр ЛОР-органов и полости рта у беременных женщин проводится с целью выявления очагов инфекции, ведь хронические и острые инфекционные заболевания отрицательно влияют на самочувствие, как самой женщины, так и ее будущего малыша. Наличие инфекции в организме женщины может привести к инфицированию ребенка.
Осмотр ЛОР-органов и полости рта у беременных женщин проводится с целью выявления очагов инфекции, ведь хронические и острые инфекционные заболевания отрицательно влияют на самочувствие, как самой женщины, так и ее будущего малыша. Наличие инфекции в организме женщины может привести к инфицированию ребенка.
Консультация офтальмолога. В плановом порядке офтальмолог осматривает пациентку в 1 триместре беременности, при необходимости один раз в триместр. Он оценивает остроту зрения и состояние глазного дна (состояние сетчатки, тонуса вен и артерий сетчатки). Некоторые изменения на глазном дне могут говорить о нарушении тонуса сосудов в организме, а иногда предполагают исключение потужного периода в родах для сохранения зрения у матери.
Данные всех обследований заносятся в обменную карту беременной, и выдается ей на руки в 23 недели. В данный документ вносятся результаты новых обследований по мере их проведения.
С обменной картой женщина должна поступить в родильный дом.
Беременность — не болезнь, тем не менее, общения с врачами будущей маме не избежать. Главное – не пугаться такого количества обследований, ведь наблюдение у специалистов гарантирует будущей маме рождение здорового ребенка. Беременность длится 9 месяцев, и ваш врач может уйти в отпуск, в это время вы будете посещать женскую консультацию по графику. Прием будет осуществляться другим врачом или акушеркой, имеющей высшую квалификационную категорию.
Пусть Ваша беременность протекает гладко, а роды будут мягкими!
Ведение беременности и сопровождение врача-гинеколога в Москве и Подольске – цены на программы в платной клинике «Новый лекарь»
Ведение беременности – это специальная медицинская программа, которая состоит из комплекса лечебных и профилактических мероприятий. Врач-гинеколог наблюдает за женщиной и плодом с самого начала беременности, обеспечивая ее нормальное течение, а затем безопасные и комфортные роды.
В Москве и Подольске платное ведение беременности предлагает медицинский центр «Новый лекарь». Программа проходит под контролем опытных акушеров-гинекологов, которые постоянно находятся на связи и всегда готовы ответить на вопросы, возникающие у будущей матери.
В клинике установлено современное диагностическое и лечебное оборудование. Все приемы и обследования пациентов проходят по индивидуальному графику, без очередей и доступны по стоимости.
В каких случаях требуется сопровождение беременности?
- Если женщина имеет серьезные проблемы со здоровьем.
- Тем, кто планирует первого ребенка.
- Если оплодотворение производилось с помощью ЭКО и т. д.
Постоянный контроль состояния здоровья и течения беременности профессионалами позволяет своевременно фиксировать малейшие изменения состояния здоровья женщины и плода, оперативно принимать нужные меры, не доводя до развития тяжелых осложнений.
Подготовка к приему
Чтобы встать на учет по беременности, от женщины требуется всего два документа – медицинский полис и паспорт (либо любой другой документ, удостоверяющий личность). В ряде случаев клиника может попросить представить дополнительные документы, к примеру, СНИЛС. Поэтому перед поездкой лучше заранее позвонить в регистратуру и выяснить, какие документы необходимы в данном медицинском учреждении для постановки на учет и ведения беременности.
В ряде случаев клиника может попросить представить дополнительные документы, к примеру, СНИЛС. Поэтому перед поездкой лучше заранее позвонить в регистратуру и выяснить, какие документы необходимы в данном медицинском учреждении для постановки на учет и ведения беременности.
На первом визите врач заводит специальную медицинскую карту, в которой будет зафиксировано все течение беременности. Кроме этого, беременной женщине выдают на руки обменную карту, в которой также отражают ход беременности, заносят результаты обследований и анализов. Помимо бумажной работы врач на первом приеме проводит опрос и осмотр женщины, выписывает направления на обследования и анализы.
Как осуществляется программа сопровождения беременности?
Врач расписывает женщине индивидуальный график ведения беременности на все три триместра. В этом графике описан порядок сдачи нужных анализов, обследований, указана частота посещения врача, ведущего беременность, а также узких специалистов.
I триместр
В это время проводятся различные клинико-лабораторные исследования:
- общий анализ крови, биохимическое исследование, анализ на гормоны щитовидной железы, общий анализ мочи, гинекологические анализы и обследования и т.
 д.
д. - УЗИ органов малого таза.
Благодаря этим сведениям составляется индивидуальный план сопровождения беременности, который может корректироваться по итогам регулярных обследований. На сроке в 12–13 недель проводится скрининг для выявления врожденных аномалий развития плода.
II триместр
- Контроль состояния шейки матки.
- Проведения скринингового УЗИ на сроке 18–20 недель с целью выявления пороков развития.
- Консультации смежных специалистов и оценка возможности здорового вынашивания.
III триместр
- На 30–34 неделе проводится УЗИ и доплерометрия – оценка размеров и расположения плода, состояния плаценты, пуповины и т. д.
- Кардиотокография (КТГ) и т. д.
На приеме врач проводит взвешивание, измеряет пульс, показатели артериального давления. С 15 недели измеряет окружность живота, определяет тонус матки.
Общий график ведения беременности выглядит так:
- до 28 недели включительно – прохождение осмотра у врача один раз в месяц;
- 28–36 неделя – прохождение осмотра два раза в месяц;
- с 36 недели – еженедельный осмотр у гинеколога.

При постановке на учет женщине выдают обменную карту, где указаны ее личные данные, результаты проведенных обследований, анализов, данные о течении беременности и так далее. Перед родами обменную карту передают в родильный дом.
В третьем триместре женщине выдается родовой сертификат, который дает ей возможность самостоятельно выбрать роддом. Если беременность протекает нормально, то роды наступают на 37–41 неделе.
Узнать, сколько стоит платное ведение беременности в Москве и Подольске, и записаться на прием в центр медицины «Новый лекарь» вы можете прямо сейчас, заполнив онлайн-форму на сайте или позвонив по указанным номерам телефонов.
Выбор подходящего поставщика медицинских услуг для беременных и родов: Медицинская энциклопедия MedlinePlus
Когда вы ждете ребенка, вам приходится принимать множество решений. Одним из первых является решение, какого поставщика медицинских услуг вы хотите получить для ухода за беременными и рождения вашего ребенка. Вы можете выбрать:
Вы можете выбрать:
- Акушер
- Семейный врач
- Сертифицированная медсестра-акушерка
Каждый из этих поставщиков описан ниже. Каждый из них имеет разную подготовку, навыки и взгляды на беременность и роды. Ваш выбор будет зависеть от вашего здоровья и желаемого опыта родов. Доступные вам варианты могут отличаться в зависимости от ваших местных ресурсов.
Вот некоторые моменты, которые вам необходимо учитывать при выборе поставщика медицинских услуг:
- Факторы риска, которые могут возникнуть у вас в связи с проблемами во время беременности и родов
- Где вы хотели бы рожать ребенка
- Ваши убеждения и пожелания о естественных родах
Акушер (акушер) – это врач, имеющий специальную подготовку в области женского здоровья и беременности.
Врачи-акушеры специализируются как на уходе за женщинами во время беременности и родов, так и на родах.
Некоторые акушеры прошли повышение квалификации по уходу за беременными с высоким риском. Их называют специалистами в области медицины матери и плода или перинатологами. Женщинам может быть рекомендовано обратиться к акушеру, если они:
Их называют специалистами в области медицины матери и плода или перинатологами. Женщинам может быть рекомендовано обратиться к акушеру, если они:
- Имели осложненную беременность в более раннем периоде
- Ожидают двойню, тройню или более
- Имеют ранее существовавшее заболевание
- Необходимость кесарева сечения (кесарева сечения)
Семейный врач (FP) — это врач, изучавший семейную практику. Этот врач может лечить многие болезни и состояния, а также лечит мужчин и женщин всех возрастов.
Некоторые семейные врачи также обслуживают беременных женщин.
- Многие будут заботиться о вас во время беременности и во время родов.
- Другие предоставляют только дородовой уход, а во время родов вас будет сопровождать акушер или акушер.
Семейные врачи также могут быть обучены уходу за новорожденным после родов.
Сертифицированные медсестры-акушерки (CNM) проходят обучение сестринскому и акушерскому делу. Большинство CNM:
Большинство CNM:
- Иметь степень бакалавра в области сестринского дела
- Иметь степень магистра акушерства
- Иметь сертификат Американского колледжа медсестер-акушерок
Медсестры-акушерки ухаживают за женщинами во время беременности, родов и родов.
Женщины, которые хотят иметь как можно более естественные роды, могут выбрать CNM. Акушерки рассматривают беременность и роды как нормальные процессы и помогают женщинам безопасно рожать без лечения или минимизировать его использование. Они обучены оказывать первичную помощь во время родов и родоразрешения. Лечение может включать:
- Обезболивающие
- Вакуум или щипцы
- Кесарево сечение
Большинство медсестер-акушерок работают с акушерами. Если во время беременности развиваются осложнения или заболевания, женщину направят к акушеру для консультации или лечения.
Дородовая помощь — поставщик медицинских услуг; Уход за беременными — поставщик медицинских услуг
Веб-сайт Американского колледжа акушеров и гинекологов. Совместное изложение практических отношений между акушерами-гинекологами и сертифицированными медсестрами-акушерками/дипломированными акушерками. www.acog.org/clinical-information/policy-and-position-statements/statements-of-policy/2018/joint-statement-of-practice-relations-between-ob-gyns-and-cnms. Обновлено в апреле 2018 г. По состоянию на 25 января 2021 г.
Совместное изложение практических отношений между акушерами-гинекологами и сертифицированными медсестрами-акушерками/дипломированными акушерками. www.acog.org/clinical-information/policy-and-position-statements/statements-of-policy/2018/joint-statement-of-practice-relations-between-ob-gyns-and-cnms. Обновлено в апреле 2018 г. По состоянию на 25 января 2021 г.
Gregory KD, Ramos DE, Jauniaux ERM. Предварительное зачатие и дородовой уход. В: Landon MB, Galan HL, Jauniaux ERM и др., ред. Акушерство Габбе: нормальная и проблемная беременность . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 5.
Williams DE, Pridjian G. Акушерство. В: Ракель Р.Э., Ракель Д.П., ред. Учебник семейной медицины . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2016: глава 20.
Обновлено: Джон Д. Джейкобсон, доктор медицинских наук, профессор акушерства и гинекологии, Медицинский факультет Университета Лома Линда, Центр фертильности Лома Линда, Лома Линда, Калифорния. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Просмотрите энциклопедию
Дородовой уход: ваш первый визит к врачу
Авторы: Редакторы WebMD
В этой статье
- Почему дородовой уход важен?
- Что происходит во время моего первого визита к врачу для дородового ухода?
- Какие общие пренатальные тесты мне будут делать?
Как только вы подозреваете, что беременны, запишитесь на прием к лечащему врачу, например, к акушеру-гинекологу. Даже если вы подтвердили свои подозрения с помощью домашнего теста на беременность, все же целесообразно записаться на прием к врачу. Это обеспечит хорошее начало для вас и вашего ребенка.
Почему дородовой уход важен?
Регулярные визиты к врачу на протяжении всей беременности важны для обеспечения здоровья вас и вашего ребенка. В дополнение к медицинскому обслуживанию дородовой уход включает обучение по вопросам беременности и родов, а также консультирование и поддержку.
Частые визиты к врачу позволят вам следить за развитием вашего ребенка. Посещения также дают вам возможность задать вопросы. Кроме того, большинство поставщиков медицинских услуг приветствуют вашего партнера при каждом посещении, а также заинтересованных членов семьи.
Что происходит во время моего первого визита к врачу для дородового наблюдения?
Первый визит предназначен для подтверждения беременности и определения общего состояния здоровья. Кроме того, визит даст вашему лечащему врачу информацию о любых факторах риска, которые могут повлиять на вашу беременность. Как правило, это будет дольше, чем последующие визиты. Цель дородового посещения:
- Определение даты родов
- Выяснение истории болезни
- Изучение истории болезни членов семьи
- Определите, есть ли у вас какие-либо факторы риска беременности, исходя из вашего возраста, состояния здоровья и/или личного и семейного анамнеза
Вас спросят о предыдущих беременностях и операциях, состояниях здоровья и подверженности любым инфекционным заболеваниям. Кроме того, сообщите своему поставщику медицинских услуг о любых лекарствах (рецептурных или безрецептурных), которые вы принимали или принимаете в настоящее время.
Кроме того, сообщите своему поставщику медицинских услуг о любых лекарствах (рецептурных или безрецептурных), которые вы принимали или принимаете в настоящее время.
Не стесняйтесь задавать своему поставщику услуг любые вопросы, которые у вас могут возникнуть. Скорее всего, это те вопросы, которые чаще всего слышит ваш провайдер!
Вот несколько вопросов, которые вы можете задать. Распечатайте или запишите их, добавьте к ним и возьмите с собой на встречу.
- Какой у меня срок родов?
- Нужны ли мне витамины для беременных?
- Являются ли мои симптомы нормальными?
- Нормально ли отсутствие определенных симптомов?
- Можно ли что-нибудь принять от утренней тошноты?
- Каковы конкретные рекомендации относительно увеличения веса, физических упражнений и питания?
- Каких действий, продуктов питания, веществ (например, лекарств, кофеина и альтернативных подсластителей, таких как Equal) следует избегать?
- Могу ли я заниматься сексом во время беременности?
- При каких симптомах я должен вам позвонить?
- Что такое беременность высокого риска? Я отношусь к группе высокого риска?
Какие общие пренатальные тесты мне будут делать?
Во время первого визита ваш лечащий врач проведет несколько анализов, в том числе:
- Медицинский осмотр : Вас взвешивают и проверяют кровяное давление, сердце, легкие и грудь.

- Гинекологический осмотр: Во время гинекологического осмотра берется мазок Папаниколау для выявления рака шейки матки и берутся культуры для выявления заболеваний, передающихся половым путем (таких как гонорея и хламидиоз). Кроме того, будет проведено бимануальное внутреннее исследование (двумя пальцами во влагалище и одной рукой на животе) для определения размеров матки и таза. Это обследование также может выявить некоторые аномалии шейки матки, матки или яичников.
Ваш лечащий врач может прослушать сердцебиение ребенка с помощью специального прибора, называемого доплером, который использует ультразвуковые волны (высокочастотные звуковые волны). Доплер обычно не может определить сердцебиение ребенка до десяти-двенадцати недель беременности. Медицинский работник может провести УЗИ (устройство, использующее эти звуковые волны для просмотра изображений ребенка на экране) во время этого визита, чтобы подтвердить дату родов и проверить сердцебиение ребенка.
Ваш врач также закажет несколько лабораторных анализов, в том числе:
- Общий анализ крови (CBC): Этот тест позволяет выявить проблемы с кровью, такие как анемия (обычно из-за низкого уровня железа).
- Тест на ВИЧ : Этот тест рекомендуется для пренатального скрининга. Если тест окажется положительным, есть лекарства, которые можно использовать для значительного снижения передачи инфекции ребенку.
- RPR: Этот тест позволяет выявить сифилис (заболевание, передающееся половым путем), которым может заразиться ваш нерожденный ребенок. Если его не лечить, он может вызвать у ребенка опасное состояние, называемое врожденным сифилисом, которое приводит к деформации костей и зубов, повреждению нервов или мозгу. Кроме того, ребенок может родиться мертвым.
- Краснуха : Этот тест проверяет иммунитет (защиту) от краснухи. Большинство американцев получили прививки от краснухи в детстве и имеют иммунитет.
 В противном случае вам следует избегать людей с этим заболеванием (что редко встречается в США), так как это может иметь серьезные последствия для вашего развивающегося ребенка. Вы не можете быть вакцинированы во время беременности, но вы должны сделать это до выписки из больницы после родов.
В противном случае вам следует избегать людей с этим заболеванием (что редко встречается в США), так как это может иметь серьезные последствия для вашего развивающегося ребенка. Вы не можете быть вакцинированы во время беременности, но вы должны сделать это до выписки из больницы после родов. - Ветряная оспа: Этот тест проверяет иммунитет (защиту) от ветряной оспы. Обычно это делается только в том случае, если у вас нет истории болезни, поскольку первоначальное воздействие во время беременности может быть вредным для развивающегося ребенка.
- HBsAg: Этот тест позволяет выявить гепатит В (инфекцию печени), который передается через зараженные иглы, кровь, слюну, сперму или вагинальные выделения. Инфицированные матери могут передать это заболевание своему ребенку во время родов. Вы можете иметь эту болезнь и не знать об этом.
- Анализ мочи : Во время этого теста вы будете мочиться в чашку, и моча будет проверена на заболевания почек или инфекции мочевого пузыря, а также на высокий уровень сахара, который может указывать на диабет.
 Эти инфекции очень распространены у беременных женщин и легко поддаются лечению. Если не лечить инфекции мочевого пузыря, они могут быстро перейти в инфекции почек, которые могут вызвать проблемы у ребенка или преждевременные роды.
Эти инфекции очень распространены у беременных женщин и легко поддаются лечению. Если не лечить инфекции мочевого пузыря, они могут быстро перейти в инфекции почек, которые могут вызвать проблемы у ребенка или преждевременные роды. Типовой и скрининговый анализ крови: Этот тест определяет вашу группу крови и резус-фактор (белок на поверхности клеток крови, вызывающий реакцию иммунной системы). У всех либо отрицательный резус (ваша кровь не содержит резус-фактора), либо положительный резус (ваша кровь содержит резус-фактор; 85% из нас). Иметь любой из них нормально, но если кровь матери резус-отрицательная, а кровь вашего партнера резус-положительная, группа крови вашего ребенка может не совпадать с вашей (она может быть резус-положительной). Это может быть проблемой во время родов или даже во время выкидыша, потому что ваш организм может вырабатывать антитела для защиты от этого «чужеродного» вещества. Это явление называется резус-несовместимостью.
Если кровь вашего партнера имеет Rh+ (а ваша Rh-), вам сделают инъекцию Rh-иммуноглобулина (называемого Rhogam) в течение 28-й недели беременности, чтобы предотвратить выработку антител, которые могут нанести вред Ваш ребенок.
 Вы также получите эту инъекцию во время инвазивных процедур и в случае значительного кровотечения во время беременности. Кроме того, инъекцию Rhogam делают после родов, если у вашего ребенка Rh+ кровь.
Вы также получите эту инъекцию во время инвазивных процедур и в случае значительного кровотечения во время беременности. Кроме того, инъекцию Rhogam делают после родов, если у вашего ребенка Rh+ кровь.- Генетические тесты: В зависимости от вашего этнического происхождения и истории болезни вы также можете пройти тестирование на серповидноклеточную анемию, болезнь Тея-Сакса и талассемию. Чернокожие, евреи, французские канадцы и люди средиземноморского происхождения наиболее подвержены риску этих заболеваний. Все эти заболевания могут передаваться ребенку из-за дефектных генов, которые могут быть у родителей (даже если у них нет этого заболевания). Ваш врач может предложить вам пройти тест на муковисцидоз, наследственное заболевание, которое может повлиять на дыхание пищеварение у вашего ребенка, если вы и ваш партнер являетесь носителями. Вам также предложат генетическое тестирование на синдром Дауна, трисомии 13 и 18 и дефекты позвоночника, которое можно сделать в первом или втором триместре беременности.

