Каких врачей проходят беременные при постановке на учет: Ведение беременности
Гинеколог в Брянске, запись на прием
Полезная информация
Какие анализы нужно регулярно сдавать у гинеколога?
Женские воспалительные болезни в гинекологии
Планирование семьи
Какие анализы сдавать при беременности?
Менопауза у женщины, симптомы, диагностика и терапия
Вагинальный кандидоз или молочница, симптомы и лечение
Истинная и псевдоэрозия шейки матки
Бактериоскопия, или общий мазок на вагинальную флору
Игнатьева Наталья Николаевна
Врач акушер-гинеколог высшей категории
Мишакина Татьяна Владимировна
Врач акушер-гинеколог высшей категории
Коростелева Татьяна Николаевна
Врач акушер-гинеколог высшей категории
Науменко Надежда Анатольевна
Врач акушер-гинеколог высшей категории
Ланкина Ольга Моисеевна
Врач акушер-гинеколог первой категории
Гинекологические заболевания – одна из главных наших специализаций. Женские болезни являются реальной угрозой для будущего нашей страны. Такие опаснейшие заболевания как эрозия шейки матки и воспалительные процессы в яичниках способны существенно снизить уровень рождаемости и привести в итоге к острому демографическому кризису. Именно поэтому так важно вовремя диагностировать эти недуги, в противном случае даже самое качественное лечение не сможет гарантировать положительного результата. Вот почему акушерство и гинекология входят в число прерогативных направлений в деятельности нашей клиники.
Такие опаснейшие заболевания как эрозия шейки матки и воспалительные процессы в яичниках способны существенно снизить уровень рождаемости и привести в итоге к острому демографическому кризису. Именно поэтому так важно вовремя диагностировать эти недуги, в противном случае даже самое качественное лечение не сможет гарантировать положительного результата. Вот почему акушерство и гинекология входят в число прерогативных направлений в деятельности нашей клиники.
Какими вопросами женского здоровья занимается гинеколог
На прием к гинекологу необходимо приходить каждой женщине два раза в год. Такая частота посещения позволяет поддерживать здоровье на необходимом уровне и контролировать малейшие отклонения. К сожалению, далеко не каждая женщина следует этому правилу.
Гинеколог в Брянске занимается лечением различных заболеваний, связанных с женской репродуктивной системой. Поэтому к нему на консультацию идут со следующими симптомами:
- возникновение обильных выделений, несвойственных обычному состоянию
- различные сбои в менструальном цикле
- болезненные ощущения при половом акте, мочеиспускании
- когда планируется беременность
- когда есть задержка месячных
- для подбора индивидуального метода контрацепции
- при частой смене половых партнеров
- для профилактики и лечения гинекологических патологий.

Какие заболевания лечат гинекологи Брянска
Врач общей практики принимает пациентов, проводит осмотр в гинекологическом кресле и назначает лечение. К диагностическим методам относится забор и исследование биоматериала из влагалища, ультразвуковое исследование органов малого таза.
К основным патологиям, которыми занимается хороший гинеколог, относятся:
- воспалительные процессы и инфекционные болезни органов мочеполовой системы
- доброкачественные разрастания в органах малого таза
- дисбактериоз влагалища
- эндометриоз
- сбои менструального цикла
- когда существуют проблемы с зачатием ребенка
- заболевания, передающиеся половым путем.
Кроме того, в клинике, на приеме у гинеколога врач назначает сдачу необходимых анализов крови, исследует концентрацию гормонов, анализирует микрофлору на скрытые инфекционные возбудители.
При необходимости, специалист общей практики может направить пациенту к другим узкоспециализированным врачам, например, к гинекологу-эндокринологу или онкологу.
Если вы обнаружили у себя один из симптомов, которые могут говорить о проблемах с женской репродуктивной системой, не тяните, а запишитесь на консультацию врачу-гинекологу в Брянске. Не стоит пропускать осмотр в клинике, так как многие заболевания не проявляют себя на ранних стадиях.
Женская консультация в Брянске
Многие гинекологические заболевания зачастую протекают с резкими обострениями, при которых квалифицированная медицинская помощь может потребоваться безотлагательно. Поэтому персонал женской консультации МедЭкспресс ведет прием ежедневно и без перерывов на обед, так что вы всегда можете рассчитывать на профессиональную поддержку опытных и внимательных врачей. Наши специалисты прекрасно разбираются в вопросах здоровья представительниц слабого пола и помогут справиться с любимыми женскими недугами, начиная с нарушений менструального цикла и заканчивая патологиями шейки матки.
Специалисты клиники помогут вам:
- Нормализовать гормональный фон
- Разобраться с проблемами в эндокринной системе
- Избавиться от всевозможных болезней инфекционного характера
- Справиться с негативными последствиями кесарева сечения
- Победить миому матки, кисту яичника и другие доброкачественные новообразования
Главное – чтобы вы не забывали, что своевременно пройденный гинекологический осмотр позволит специалисту диагностировать и начать лечение заболевания еще на самой ранней стадии. Чем раньше врач примет необходимые меры, тем легче и быстрей наступит полное выздоровление. Запущенные – хронические формы болезней гораздо хуже поддаются лечению и требуют более мощных препаратов, а порой и хирургического вмешательства.
Чем раньше врач примет необходимые меры, тем легче и быстрей наступит полное выздоровление. Запущенные – хронические формы болезней гораздо хуже поддаются лечению и требуют более мощных препаратов, а порой и хирургического вмешательства.
Когда вопрос касается женского здоровья, ни о каком самолечении не может быть и речи. Ни в коем случае не пользуйтесь доморощенными рекомендациями с различных сомнительных сайтов и народными средствами. Пытаться лечиться дома можно только после консультации со специалистом. Если вы почувствовали дискомфорт, не откладывайте и сразу обращайтесь в нашу клинику!
Заболевания которые мы лечим
- Аднексит
- Вагинит
- Вульвит
- Кистома яичника
- Миома матки
- Нарушение менструального цикла
- Поликистоз яичников
- Цервицит
- Эндометрит
- Эрозия шейки матки
Ведение беременности: постановка на учет, обследования на разных сроках | Материнство
Тамара, мама двух дочек, на вопросы из серии «когда за сыном», отвечала честно:
– Да я бы рада. Но как вспомню, что придётся чуть ли не жить в женской консультации, анализы сдавать, для этого рано вставать… – и она махала рукой: мол, на такое больше не способна.
Но как вспомню, что придётся чуть ли не жить в женской консультации, анализы сдавать, для этого рано вставать… – и она махала рукой: мол, на такое больше не способна.
И понять её можно. Список обследований и анализов, которые предстоит пройти за время беременности, способен огорошить, особенно тех, кто собирается стать мамой впервые. И возникает множество вопросов: зачем столько всего, обязательно ли выполнять «программу» от и до или можно ли от чего-то отказаться…
Конечно, каждая будущая мама вправе сама ответить на эти вопросы. Но для начала всё же советуем не рубить сплеча (я здорова, и мне ничего из этого не нужно!), а ознакомиться с информацией о том, какие обследования врачи советуют проходить беременным и почему.
На учёт становись! Первый триместр (1 – 12 неделя)
Собираясь в первый раз идти в женскую консультацию, чтобы встать на учёт, имейте в виду, что сделать это набегу, между делом, не получится. И дело не в очередях, а в том, что постановка будущей мамы на учёт – дело серьёзное и не быстрое. Акушер-гинеколог подробнейшим образом опросит вас и занесёт всю полученную информацию в медицинскую карту особого образца, которая ведётся во время всей беременности.
Акушер-гинеколог подробнейшим образом опросит вас и занесёт всю полученную информацию в медицинскую карту особого образца, которая ведётся во время всей беременности.
Вопросы, которые среди прочих задаст врач:
- Не было ли в семье случаев психических, онкологических и других серьёзных заболеваний, нарушений эндокринной системы, пороков развития органов.
- Нет ли у вас аллергии.
- Не болели ли вы инфекционными (генитальный герпес, трихомониаз, хламидиоз и т.д.) и/или гинекологическими (миома матки, дисфункция или новообразования яичников и т.д.) заболеваниями. Были ли гинекологические операции, по какому поводу.
- Каковы особенности менструального цикла (когда установился, нет ли нарушений и т.д.)
- Сколько было беременностей, и чем они закончились.
- Какими средствами контрацепции пользовались.
Такое количество вопросов не должно удивлять или раздражать вас: все они направлены на то, чтобы ничего не упустить и помочь вам благополучно выносить и родить ребёнка. Поэтому лучше заранее подготовиться, вспомнить или уточнить информацию. Ещё лучше – принести выписки из историй болезни, результаты анализов и прочих исследований, если этой информации нет в медицинской карте той поликлиники, где вы собираетесь вставать на учёт. Не смущайтесь, это не будет выглядеть ненужной въедливостью и занудством. Наоборот, врач поймёт, что имеет дело с будущей мамой, которая серьёзно относится к своему положению. А это всегда вызывает уважение и симпатию (во всяком случае, у хороших специалистов; а к плохим вы и сами не хотите попасть, не правда ли?)
Поэтому лучше заранее подготовиться, вспомнить или уточнить информацию. Ещё лучше – принести выписки из историй болезни, результаты анализов и прочих исследований, если этой информации нет в медицинской карте той поликлиники, где вы собираетесь вставать на учёт. Не смущайтесь, это не будет выглядеть ненужной въедливостью и занудством. Наоборот, врач поймёт, что имеет дело с будущей мамой, которая серьёзно относится к своему положению. А это всегда вызывает уважение и симпатию (во всяком случае, у хороших специалистов; а к плохим вы и сами не хотите попасть, не правда ли?)
Помимо подробнейшего опроса, акушер-гинеколог обязательно проведёт обследование, на которое тоже потребуется много времени. Ведь осмотреть нужно будет и кожу (чтобы не упустить проявления анемии, герпеса, проблем с почками и т.д.), и щитовидную и молочные железы, ноги (чтобы исключить варикоз). Обязателен и гинекологический осмотр, он поможет убедиться в отсутствии нарушений в строении органов беременной. Кроме того, во время него доктор возьмёт мазок из влагалища (он покажет отсутствие или наличие бактериальной инфекции).
В конце визита вы получите целую стопку направлений на исследования, которые будет необходимо пройти в ближайшее время.
Что нужно сдать после постановки на учёт:
- Анализ крови на сифилис (RW), ВИЧ, антитела к гепатиту В и С (из вены).
- Анализ крови на группу крови и резус-фактор (из вены).
- Анализ крови клинический (из пальца). Он покажет, нет ли у будущей мамы анемии, воспалительных изменений в крови.
- Анализ крови биохимический (из вены). Поможет выяснить, достаточно ли в крови беременной белка, глюкозы и других веществ, которые необходимы для правильного развития эмбриона (плода).
- Исследование факторов свертываемости крови по-другому называется коагулограммой (из вены). Его результаты покажут, нет ли у будущей мамы болезней крови, нарушающих свёртываемость. Знать это врачам необходимо, поскольку низкая свёртываемость чревата осложнениями или даже прерыванием беременности (в результате кровотечения или преждевременной отслойки плаценты), а высокая – медленным движением по сосудам, что может повредить ребёнку.

- Анализ мочи общий. Даст информацию о плотности и составе мочи, что позволит исключить проблемы с почками или сахарный диабет.
Будущим мамам, беременность которых протекает без осложнений, общие анализы крови и мочи следует сдавать 1 раз в месяц. Мазок на флору обычно берётся при первом посещении, на 28 – 30, 36 неделях, либо по мере необходимости.
За полтора – два месяца до предварительной даты родов анализы придётся сдавать чаще: общие анализы крови и мочи – 1 раз в две недели.
Кроме того, если вы ещё не делали УЗИ, то доктор назначит и его. В ходе исследования посмотрят, как развивается эмбрион, соответствуют ли его размеры сроку беременности, не повышен ли тонус матки, нет ли в ней или в придатках новообразований. Эта информация тоже чрезвычайно важна и помогает избежать многих неприятностей.
Также в первом триместре (ближе к его концу) проводят исследование, включающее в себя анализ крови (из вены), выявляющий отклонения в развитии ребёнка, и УЗИ, во время которого специалисты определяют степени возможность наличия у малыша некоторых генетических аномалий.
Если всё в порядке, то свою «программу минимум» для первого триместра вы выполнили и можете жить спокойно (разумеется, не забывая своевременно посещать врача).
В случае каких-то осложнений может потребоваться «программа максимум»:
- Если в крови мамы есть антитела к вирусу гепатита (не важно, В или С), то ей назначат подробный биохимический анализ крови, включающий исследование ферментов печени, и ультразвуковое исследование этого органа.
- В случае выявления анемии, беременную направят на биохимический анализ крови, при помощи которого определят уровень сывороточного железа (от него зависит тяжесть анемии).
- Разница резус-факторов будущих мамы (-) и папы (+) – повод сдать анализ крови на резус-антитела (из вены). Их обнаружение – тревожный сигнал. Ведь это означает, что малыш унаследовал положительный резус-фактор своего отца, а это грозит резус-конфликтом и гемолитической болезнью. В таком случае за здоровьем мамы и малыша требуется особый контроль.

- Дополнительные обследования на инфекции назначают беременным, если они болели герпесом, хламидиозом, токсоплазмозом и т.д., или в случае наличия в анамнезе хронических воспалений придатков, внематочной или неразвивающейся беременности, выкидыша, плацентарной недостаточности, многоводия. Обязательно обследуют и тех будущих мам, предыдущие дети которых рождались с признаками инфекций (пневмонией, конъюнктивитом и т.д.) или поражениями центральной нервной системы.
- Наличие у будущих родителей или их близких родственников пороков развития или болезней сердца, почек и других органов – веская причина для дальнейшего обследования и консультации генетиков.
- Если у беременной есть признаки раннего токсикоза или угрозы выкидыша, тоже обязательно будет проведено тщательное обследование.
- Привычное невынашивание беременности или неразвивающиеся беременности, а также пороки развития предыдущих детей женщины – основание для направления пациентки к генетикам.
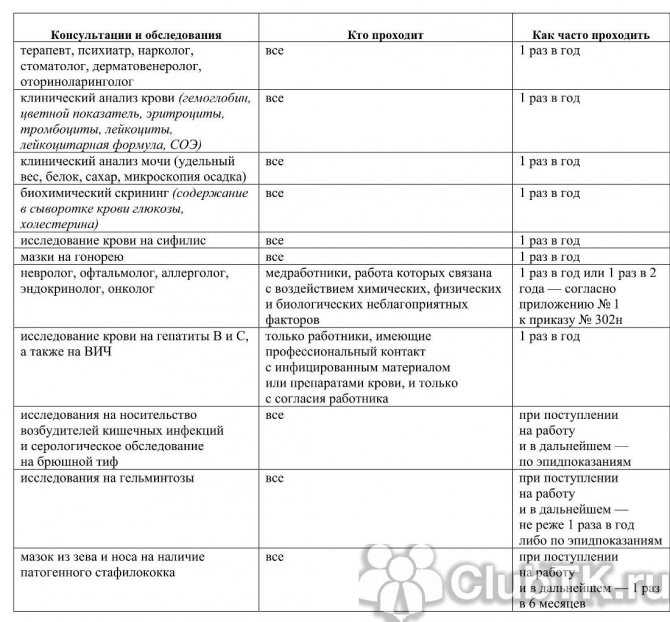
Визиты к акушеру-гинекологу:
До 20-й недели – 1 раз в месяц.
С 20-й до 33-34-й недели – 2 раза в месяц.
С 33-34 недели до родов – 1 раз в десять дней.
С 37-й недели – 1 раз в неделю.
Каких ещё специалистов должна посещать будущая мама:
Терапевт:
На сроке до 12 недель.
После 20 недели беременности.
Зачем:
Это делается для того, чтобы удостовериться в отсутствии заболеваний, которые могут помещать благополучному течению беременности.
Окулист:
На сроке до 12 недель.
После 20 недели беременности.
Зачем:
Врач проверит состояние зрение беременной, даст рекомендации по способу родоразрешения. Если проблем нет, то визит будет разовым. В противном случае может понадобиться постоянное наблюдение специалистов.
Стоматолог:
На сроке до 12 недель.
Зачем:
Посещение стоматолога поможет избежать развития болезнетворных микроорганизмов в несанированной полости рта.
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
«Программа минимум»:
- Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама.
- На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ. Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения.
- На 18-й неделе снова назначают анализ крови на сахар.
- Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода.

«Программа максимум»:
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
Дело движется к финалу. Третий триместр (26 – 40 неделя)
«Программа минимум»:
- На каждом приёме врач продолжает проводить измерения окружности живота, высоты дна матки и веса будущей мамы.
- На 26-й неделе проводится очередное УЗИ. Однако если беременная чувствует себя хорошо, а результаты предыдущих УЗИ были в пределах нормы, врач может принять решение не проводить это исследование.
- С 28-29 недель проводят допплерометрические исследования. Хотя внешне всё происходящее похоже на обычное УЗИ, этот метод исследования показывает кровоток ребёнка, а это помогает понять, достаточно ли он получает кислорода и питательных веществ.
- 33 неделя – время первой кардиотокограммы (КТГ). Она даёт врачам информацию о самочувствии малыша. Ближе к родам исследование повторяют. В этот же период могут назначить ещё одно УЗИ, поскольку именно на поздних сроках ста
- В 30, а потом и в 36-38 недель назначают повторные анализы крови на ВИЧ, сифилис.
 Результаты анализов вносят в обменную карту, которую беременная должна взять с собой в роддом.
Результаты анализов вносят в обменную карту, которую беременная должна взять с собой в роддом. - На 38 – 40 неделях вам снова сделают УЗИ. Оно покажет положение малыша, пуповины, а также состояние и степень зрелости плаценты.
«Программа максимум»:
- В случае, если по результатам КТГ ребёнок чувствует себя недостаточно хорошо и есть необходимость выяснить причины этого, ещё раз назначают УЗ-допплерометрию.
На финишной прямой
Во время родов врачи наблюдают за состоянием роженицы: цветом кожных покровов и слизистых, частотой пульса, дыхания и давлением. Кроме того, проводят кардиомониторинг – при помощи датчиков, закреплённых на животе роженицы, следят за сердцебиением малыша во время схваток.
Дело сделано, извольте обследоваться!
Через сутки после появления на свет малыша проводятся общие анализы крови и мочи.
На первые или вторые сутки вам могут назначить гемостазиограмму. Делается это для своевременной диагностики и предотвращения осложнений, вызванных слишком быстрым или медленным движением крови по сосудам, в следующих случаях:
- После любого оперативного вмешательства (к ним относятся кесарево сечение или ручное отделение последа).
- Если у мамы варикозное расширение вен.
3 – 5 сутки – время для УЗИ. При помощи него установят, как сокращается матка, нет ли в ней кусочков плаценты и/или скоплений сгустков крови, а также признаков воспаления.
Вот и всё. Может показаться, что список этот, действительно, слишком длинный. Но если раскидать все пункты на девять месяцев, то окажется, что всё не так уж и страшно. А здоровье – ваше собственное и малыша – серьёзное основание для того, чтобы проходить все необходимые обследования и нужные анализы.
В этом на собственном опыте убедилась Анна. Две её дочки были долгожданными (старшая родилась, когда Анне уже исполнилось 33, а младшая – в 35) – их рождению предшествовали годы и годы бесплодия. Всю первую беременность будущая мама тщательнейшим образом соблюдала указания врачей. Тем более что коагулограмма показала проблемы со свёртываемостью крови, пришлось наблюдаться в специализированном центре, специалисты которого знали, как помочь ей. В итоге, в срок родилась крепенькая и здоровая девочка.
Всю первую беременность будущая мама тщательнейшим образом соблюдала указания врачей. Тем более что коагулограмма показала проблемы со свёртываемостью крови, пришлось наблюдаться в специализированном центре, специалисты которого знали, как помочь ей. В итоге, в срок родилась крепенькая и здоровая девочка.
Вторая беременность стала не меньшей неожиданностью. Старшая дочка требовала много внимания, помочь Анне было некому (муж постоянно был в командировках, бабушки жили далеко, а на няню Анна и сама не соглашалась). В итоге, к специалистам по проблемам со свёртываемостью крови женщина обратилась лишь на тридцать четвёртой неделе, правда, сама себя она успокаивала тем, что анализы, сданные в женской консультации, показали лишь незначительные превышения нормальных параметров. В итоге, не успели прийти результаты исследований, взятых в специализированном медицинском центре, как у Анны началось кровотечение. Из-за преждевременной отслойки плаценты, ей было проведено экстренное кесарево сечение. Младшая дочка появилась на свет на тридцать пятой неделе. Потом та же врач, что наблюдала её первую беременность, мягко пожурила:
Младшая дочка появилась на свет на тридцать пятой неделе. Потом та же врач, что наблюдала её первую беременность, мягко пожурила:
— Вот видишь, понадеялась на «авось», приехала к нам слишком поздно, и мы не успели предотвратить отслойку.
Анна только сокрушённо кивала. Она и сама понимала, что была не права. К счастью, ошибка не стала фатальной. Её младшую дочку спасли. И, хотя им с мужем пришлось пережить несколько страшных дней, вскоре девочка пошла на поправку. Сейчас, четыре года спустя, здоровье малышки в полном порядке. Но всем своим знакомым будущим мамам Анна, если у неё спрашивают совета, рекомендует внимательно слушать врачей, строго следовать их указаниям и рекомендациям и не надеяться на тот самый «авось», который когда-то так подвёл их с дочкой.
Внимание! Все сроки и виды исследований в статье указаны примерно и могут варьироваться. Данные, приведённые выше, помогут вам в общих чертах представлять, что, зачем и когда будут назначать специалисты за время беременности. Более подробную, полную и актуальную информацию вы получите от своего врача.
Более подробную, полную и актуальную информацию вы получите от своего врача.
Фото — фотобанк Лори
Перинатолог (специалист по охране здоровья матери и плода) | Специалист по дородовому уходу
Что такое специалист по материнско-фетальной медицине (перинатолог)
Перинатолог, или широко известный как специалист по материнско-фетальной медицине, — это акушер, который специализируется на дородовом уходе за женщинами с высоким риском развития осложнений беременность.
По данным Общества медицины матери и плода (SMFM), «специалист по медицине матери и плода (MFM) — это врач-акушер-гинеколог, прошедший дополнительные два-три года обучения и подготовки. Специалисты MFM являются экспертами по беременности с высоким риском. Для беременных женщин с хроническими проблемами со здоровьем специалисты MFM работают над тем, чтобы женщина оставалась максимально здоровой, пока ее тело меняется, а ребенок растет. Специалисты MFM также заботятся о женщинах, которые сталкиваются с неожиданными проблемами, возникающими во время беременности, такими как ранние роды, кровотечение или высокое кровяное давление. К нам обращаются беременные женщины, поступившие в больницу по любой причине, будь то после несчастного случая или при появлении почечной инфекции. В других случаях с нестандартностью сталкивается ребенок. Если мы обнаружим врожденные дефекты или проблемы с ростом, мы можем начать лечение до рождения, обеспечив наблюдение, переливание крови и хирургическое вмешательство, чтобы поддержать детей до тех пор, пока они не будут готовы появиться на свет».
К нам обращаются беременные женщины, поступившие в больницу по любой причине, будь то после несчастного случая или при появлении почечной инфекции. В других случаях с нестандартностью сталкивается ребенок. Если мы обнаружим врожденные дефекты или проблемы с ростом, мы можем начать лечение до рождения, обеспечив наблюдение, переливание крови и хирургическое вмешательство, чтобы поддержать детей до тех пор, пока они не будут готовы появиться на свет».
Чем занимается врач-гинеколог?
Специалист по охране материнства и плода предлагает специализированную акушерскую помощь беременным женщинам, относящимся к группе высокого риска, начиная с зачатия (иногда до зачатия) и заканчивая послеродовым периодом.
Обычно акушер-гинеколог при необходимости направляет мать к специалисту по охране материнства и плода. Врачи по охране материнства и плода сотрудничают с несколькими лицами, осуществляющими уход, для консультирования, совместного ведения или непосредственного ухода в сложных ситуациях как до, во время, так и после беременности.
Команда специалистов по охране материнства и плода
Врачи по охране материнства и плода проходят специальную подготовку по уходу за мамой и ребенком во время осложненной беременности. Они сертифицированы Американским советом по акушерству и гинекологии, и они закончили четыре года обучения в медицинской школе и четыре года резидентуры по акушерству и гинекологии, прежде чем получить трехлетнюю стипендию в области медицины матери и плода.
Все зарегистрированные перинатальные медсестры имеют предыдущий опыт родовспоможения и/или ухода за дородовыми пациентками с нормальным и высоким риском. Они сосредоточены на непрерывном дородовом скрининге и оценке, проходят обучение и проводят углубленное обучение пациентов, особенно в области ведения гестационного диабета, а также другое специальное обучение, связанное с диагностикой пациентов.
Наши зарегистрированные специалисты по ультразвуковой диагностике также входят в команду специалистов по лечению матери и плода. Они обладают опытом в области абдоминального и акушерского ультразвукового сканирования и получают клиническую поддержку со стороны штатных специалистов по охране материнства и плода.
Они обладают опытом в области абдоминального и акушерского ультразвукового сканирования и получают клиническую поддержку со стороны штатных специалистов по охране материнства и плода.
Генетическое консультирование предоставляется сертифицированными генетическими консультантами и медицинскими генетиками, имеющими степень магистра или докторантуру. Роль генетического консультанта заключается в предоставлении информации и поддержки парам/семьям, у которых были выявлены проблемы во время их текущей беременности или у которых в семейном анамнезе были врожденные дефекты или генетические нарушения. Генетические консультанты также могут обсудить все пренатальные скрининговые и диагностические тесты.
Вспомогательный персонал больницы из таких областей, как Лаборатория цитогенетики и других узких специальностей, также оказывает поддержку, когда это необходимо.
Состояния, на которых специализируется специалист по охране материнства и плода
Специалисты по охране материнства и плода специализируются на ведении беременности с высоким риском и лечении осложнений беременности. Некоторые из состояний и рисков:
Некоторые из состояний и рисков:
- Предшествующие состояния здоровья, которые могут привести к осложнениям, такие как:
- Diabetes
- Высокое кровяное давление
Условия сердца - Ожирение
- Расстройства пищевого поведения
- Предварительный труд
- Усовершенствованный патрон.
- Мертворождение
- Низкий вес при рождении
Лечение, которое предлагает специалист по охране материнства и плода, отличающееся от стандартного акушерства и гинекологии
Общая акушерская гинекология родовспоможения. Кроме того, перинатологи специализируются на медицинских и хирургических осложнениях беременности, которые могут повлиять на мать, а также на диагностике и лечении сложных состояний плода, таких как генетические аномалии. Перинатологи являются экспертами по уходу за женщинами с беременностью высокого риска.
Перинатологи являются экспертами по уходу за женщинами с беременностью высокого риска.
Когда следует обратиться к специалисту по охране материнства и плода
Если вы беременны или планируете забеременеть и знаете, что подвергаетесь высокому риску осложнений, или вам больше 35 лет, вы можете обратиться к врачу-гинекологу. специалист медицины. Поговорите со своим акушером-гинекологом о том, что вас беспокоит, и спросите, не порекомендует ли он или она добавить специалиста в вашу медицинскую бригаду.
SMFM — отличный ресурс, который поможет определить, когда обратиться к специалисту по охране материнства и плода.
Чтобы получить направление к специалисту Beaumont по охране материнства и плода, позвоните по телефону 800-633-7377.
Информация для новых пациентов | Врачи Вирджинии для женщин
Ресурсы для пациентов
Информация о новом пациенте
Вы переходите в VPFW из другой практики? Первый шаг – назначить встречу, чтобы заявить о себе как о пациенте в нашей системе. После того, как вы назначили встречу, мы можем запросить ваши медицинские записи из вашей предыдущей практики.
После того, как вы назначили встречу, мы можем запросить ваши медицинские записи из вашей предыдущей практики.
Добро пожаловать в VPFW!
Мы надеемся на долгосрочное сотрудничество с вами!
Вы сэкономите время при первом посещении, если заранее заполните форму электронной регистрации (она будет отправлена вам по электронной почте или в текстовом сообщении после того, как вы назначите встречу) или распечатаете и заполните копию в формате PDF, чтобы взять ее с собой на прием. ваше назначение. Узнайте больше ниже. В противном случае, пожалуйста, планируйте прибыть за 30 минут до запланированной встречи, чтобы завершить регистрацию.
Имейте в виду, что за неявку взимается штраф в размере 25 долларов США, если вы не уведомите нас о том, что не сможете прийти на прием.
Как заполнить регистрационную форму нового пациента
После записи на прием новые пациенты получат электронное письмо и/или текстовое сообщение со ссылкой для заполнения формы электронной регистрации. Оно будет отправлено вам не позднее, чем за 10 дней до назначенной даты. Пожалуйста, заполните электронную регистрацию до встречи. Если вы не можете подписать форму в электронном виде, вы можете распечатать форму нового пациента в формате PDF (Papeleo Para Paciente Nuevo), заполнить ее и взять с собой на прием. Кроме того, вы можете отправить нам форму по электронной почте по адресу [email protected] или по факсу (804) 89.7-9074.
Оно будет отправлено вам не позднее, чем за 10 дней до назначенной даты. Пожалуйста, заполните электронную регистрацию до встречи. Если вы не можете подписать форму в электронном виде, вы можете распечатать форму нового пациента в формате PDF (Papeleo Para Paciente Nuevo), заполнить ее и взять с собой на прием. Кроме того, вы можете отправить нам форму по электронной почте по адресу [email protected] или по факсу (804) 89.7-9074.
Позвоните по номеру 804-897-2100, если вам нужно, чтобы мы отправили вам печатную версию формы для возврата.
Для виртуальных телемедицинских посещений вам необходимо заполнить электронную регистрационную форму онлайн или отправить нам по электронной почте или факсу подписанную версию в формате PDF до записи на прием.
Новые медицинские записи пациентов
Если вас направил в VPFW другой врач или вы являетесь нашим новым пациентом, попросите вашего врача отправить копию вашей медицинской документации по адресу [email protected], по почте 10710 Midlothian Turnpike, Suite 200 Richmond, Virginia 23235 или по факсу 804-897-9074.
Новые пациенты моложе 18 лет
Если пациенту меньше 18 лет, родитель или другое финансово ответственное лицо ДОЛЖНЫ подписать все формы до записи пациента на прием. Родитель или финансово ответственное лицо могут подписать форму электронной регистрации в электронном виде, или пациент может принести подписанные формы с собой на прием и предъявить их при регистрации.
По закону несовершеннолетние могут приходить в VPFW без согласия или подписи родителей для получения следующих услуг: беременность, контроль над рождаемостью, тестирование и лечение ИППП.
Форма разрешения на маммографию для новых пациентов, проходящих маммографию
Если вы впервые проходите маммографию в VPFW и ваши предыдущие маммограммы не проводились в медицинском учреждении HCA или Bon Secours Mercy Health, пожалуйста, получите компакт-диски с вашими изображениями до записи на прием. В большинстве медицинских учреждений пациенты должны заполнить Форму выпуска пленки для маммографии (Formulario de Permiso para Liberar las Imagines de Mamografia).
