Какие гормоны влияют на зачатие: Гормоны при планировании беременности – комплекс «Хочу стать мамой»
Главные женские гормоны для здоровья и красоты
Опубликовано: 27.11.2017 Обновлено: 09.03.2021 Просмотров: 189221
Гормональный дисбаланс может возникать по самым разным причинам: из-за стресса, нарушений иммунитета, хронических заболеваний и вирусных инфекций, длительного приема гормональных препаратов и даже недосыпания.
В каких случаях необходимо обязательно сдать кровь на лабораторные исследования? В первую очередь — при нерегулярном менструальном цикле, обильных менструациях или болевых ощущениях во время цикла, а также проблемах с зачатием. Ухудшение состояния кожи — прыщи, угри, снижение либидо — не менее весомые поводы обратиться в СИТИЛАБ для сдачи анализов.
ФСГ (фолликулостимулирующий гормон)
Вырабатывается в гипофизе, способствует образованию и созреванию яйцеклеток, влияет на формирование фолликула. Достижение максимального уровня ФСГ приводит к овуляции. Тест на уровень ФСГ — один из главных для выявления патологий репродуктивной системы у женщин.
32-20-003 — Фолликулостимулирующий гормон
ЛГ (лютеинизирующий гормон)
Вырабатывается в гипофизе, стимулирует выработку прогестерона, обеспечивает овуляцию и образование желтого тела. Высокий уровень ЛГ свидетельствует о преждевременной менопаузе, гипофункции яичников.
32-20-002 — Лютеинизирующий гормон
Прогестерон
Уникальный гормон женщин. Синтез прогестерона осуществляется в яичниках, коре надпочечников; желтым телом, плацентой во время беременности. Его главная задача — регуляция менструального цикла. Он подготавливает эндометрий к прикреплению яйцеклетки, сохранению беременности.
32-20-005 — Прогестерон
Эстрадиол
Один из главных женских гормонов — гормон красоты. Под его влиянием формируются вторичные половые признаки, округлые формы фигуры, мягкий, бархатистый тембр голоса, нежная кожа также его заслуга.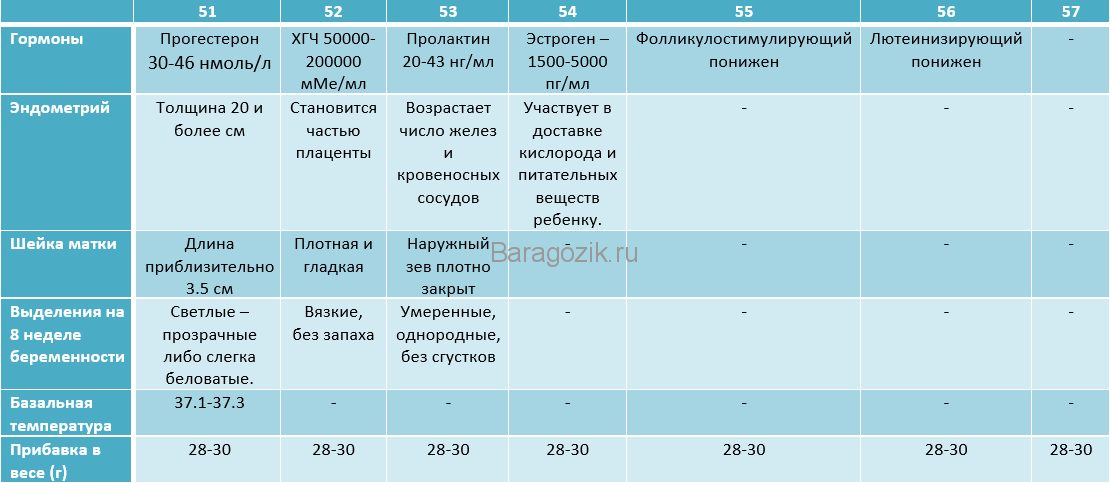 Участвует в регуляции менструального цикла, контролирует обменные процессы в костной ткани, поддерживает хорошее настроение и либидо.
Участвует в регуляции менструального цикла, контролирует обменные процессы в костной ткани, поддерживает хорошее настроение и либидо.
32-20-004 — Эстрадиол (Е2)
Тестостерон
Тестостерон играет важную роль для репродуктивного здоровья женщины, участвует в формировании фолликула яичника. Повышение уровня тестостерона может привести к нарушению менструального цикла, появлению волос на лице, акне, себорейному дерматиту.
32-20-008 — Тестостерон
32-20-010 — Тестостерон свободный
Ингибин В
Маркер функции клеток Сертоли и экзокринной тестикулярной функции у мужчин (состояния сперматогенеза). У женщин ингибин В является основным показателем EFORT-теста (Exogenous FSH Ovarian Reserve Test) — тест на функциональный резерв яичников. Определяет выработку жизнестойких яйцеклеток. Является маркером опухоли яичников в период мено- и постменопаузы.
32-20-006 — Ингибин В
Антимюллеров гормон
Маркер овариального резерва яичников, овариального старения, дисфункции и овариального ответа. Уровень этого гормона коррелирует с количеством антральных фолликулов, от количества которых зависят шансы на успех зачатия. Чаще всего гормон повышен при синдроме поликистозных яичников, бесплодии, опухолях яичника.
32-20-007 — Антимюллеров гормон (AMH/MIS)
Пролактин
Гормон, вырабатываемый лактотрофами — клетками передней доли гипофиза. Пролактин играет исключительно важную роль во многих процессах, происходящих в организме, в частности — в обеспечении нормальной работы репродуктивной системы. Повышение уровня пролактина является одной из частых причин бесплодия и наиболее частой при гормональных формах бесплодия у женщин.
32-20-001 — Пролактин
Тиреотропный гормон
Оказывает стимулирующее влияние на все этапы биосинтеза гормонов щитовидной железы, которые влияют на повышение утилизации углеводов, увеличение поглощения глюкозы мышцами, стимуляцию белкового синтеза, повышение расщепления жиров и окисление жирных кислот. Помогает поддерживать вес в норме и сохранять стройность. Нарушение функции щитовидной железы приводит к развитию симптомов, вызывающих нарушение обмена веществ, а также репродуктивной функции.
Помогает поддерживать вес в норме и сохранять стройность. Нарушение функции щитовидной железы приводит к развитию симптомов, вызывающих нарушение обмена веществ, а также репродуктивной функции.
31-20-001 — ТТГ (тиреотропный гормон)
6 женских гормонов, важных при планировании беременности | Центр репродукции «Линия Жизни»
От гормонов напрямую зависит работа всех внутренних органов, настроение, внешний вид женщины! Они на первом плане в функционировании репродуктивной системы (гормональные нарушения — один из самых распространенных факторов женского бесплодия). Поэтому следить за своим гормональным балансом должно быть таким же обычным и привычным делом, как за состоянием зубов. Особенно важно контролировать его на этапе планирования беременности. Рассказываем о шести самых важных для фертильности гормонах.
Прогестерон
Прогестерон готовит женский организм к беременности и помогает в вынашивании малыша. При недостатке гормона беременность, как бы вы ни старались, может и не наступить. Кроме того, при дефиците прогестероне увеличивается угроза выкидыша в первом триместре беременности. Откуда он берется? После процесса овуляции, когда яйцеклетка созревает и выходит из своей оболочки (фолликула), эта оболочка превращается в так называемое «желтое тело». Желтое тело вырабатывает прогестерон. Дефицит или, наоборот, избыток прогестерона в женском организме могут проявляться нарушениями менструального цикла, вздутием живота, болезненностью молочных желез, вагинальными кровотечениями, резкими перепадами настроения. Во время беременности повышение прогестерона — норма.
Эстрогены
Эстрогены — целая группа гормонов половых желез. Они отвечают за протекание менструального цикла, защищают сосуды от холестериновых бляшек, регулируют деятельность сальных желез и водно-солевой обмен, поддерживают прочность костей. В свете нашей темы особенно важно то, что эстроген стимулирует развитие эндометрия перед овуляцией. Благодаря этой функции эстрогенов стенка матки будет готова принять оплодотворенную яйцеклетку после того, как произойдет зачатие. Но при дефиците эстрогена слоя эндометрия может оказаться недостаточно для успешной имплантации яйцеклетки. В таком случае беременность не наступит. О дисбалансе могут свидетельствовать выпадение волос, раздражительность, тошнота, увеличение веса, угревая сыпь.
Благодаря этой функции эстрогенов стенка матки будет готова принять оплодотворенную яйцеклетку после того, как произойдет зачатие. Но при дефиците эстрогена слоя эндометрия может оказаться недостаточно для успешной имплантации яйцеклетки. В таком случае беременность не наступит. О дисбалансе могут свидетельствовать выпадение волос, раздражительность, тошнота, увеличение веса, угревая сыпь.
Антимюллеров гормон (АМГ)
Антимюллеров гормон очень важен для женщины, планирующей беременность. В первую очередь потому, что он является одним из ключевых показателей овариального резерва. То есть, того, сколько в женском организме пригодных к оплодотворению яйцеклеток. Именно поэтому уровень АМГ проверяют перед вступлением в программу ЭКО. Это помогает подобрать протокол и необходимую дозу стимулирующих препаратов. В период менопаузы уровень антимюллерова гормона уменьшается практически до нуля. Повышение АМГ выше нормального уровня бывает при раке яичников, это повод для серьезного обследования.
Пролактин
Гормон пролактин вырабатывается гипофизом. Он отвечает на рост и развитие груди, благодаря пролактину во время беременности не происходило зачатия. Повышение пролактина может быть следствием эмоционального перенапряжения, опухолью гипофиза, эндокринным заболеванием, воздействием радиоактивного облучения и даже просто недостатком витамина В6. Ожирение, прием некоторых лекарственных препаратов могут также стать причиной повышения пролактина. Повышение уровня гормона после наступления беременности — норма.
Фолликулостимулирующий гормон (ФСГ)
Из названия ясно, что этот гормон стимулирует рост фолликулов, в которых растет и созревает яйцеклетка. Другая функция ФСГ — участие в выработке эстрогенов. Уровень ФСГ может повышаться при воспалении половых желез, при маточных кровотечениях. А к снижению ФСГ способны привести ожирение и синдром поликистозных яичников.
Лютеинизирующий гормон
Вырабатываемый в гипофизе лютеинизирующий гормон помогает «дозреть» фолликулу и напрямую участвует в секреции прогестерона, синтезе эстрогенов, формировании желтого тела. Повышение уровня лютеинизирующего гормона проявляется при стрессе, истощении яичников, опухолях головного мозга. В обратную сторону на ЛГ влияют ожирение, аменорея (отсутствие месячных), курение. Повышение лютеинизирующего гормона во время овуляции является нормой.
Повышение уровня лютеинизирующего гормона проявляется при стрессе, истощении яичников, опухолях головного мозга. В обратную сторону на ЛГ влияют ожирение, аменорея (отсутствие месячных), курение. Повышение лютеинизирующего гормона во время овуляции является нормой.
Тиреотропный гормон (ТТГ)
Этот гормон вырабатывается щитовидной железой и регулирует все остальные ее гормоны. Без «гормонов щитовидки» организм теряет способность вырабатывать необходимую для жизнедеятельности энергию. Повышение функции щитовидной железы, также, как и снижение ее функциональной активности ассоциируется с неблагоприятными исходами, как для матери, так и для плода. Поэтому нельзя планировать беременность с невыясненным тиреоидным статусом.
Важно! День взятия крови для определения уровня того или иного гормона должен определять врач. Он исходит при этом из результатов осмотра пациентки, ее клинических данных. Естественно, трактовкой результатов тоже должен заниматься профессионал. Он проанализирует не просто количество определенного гормона в организме, а общий гормональный баланс, изменение взаимного количества гормонов на протяжении цикла.
Женские гормоны. Гормоны влияющие на беременность и их нормы
С момента зачатия малыша организм мобилизуется. Ведь теперь ему нужно работать на благо не одного человека, а как минимум двоих. Все гормональные изменения, происходящие в организме будущей мамы, являются маркером развития плода и течения беременности в целом. Поэтому очень важно понимать, что же написано в направлениях врача и зачем постоянно сдавать анализы.
ХГЧ. С этой аббревиатурой женщины знакомятся в самом начале беременности. Хорионический гонадотропин человека образуется в организме только во время вынашивания младенца. Именно его «находит» в моче самый простой тест на беременность. Однако, надежнее провести анализ крови на ХГЧ, по нему можно не только подтвердить свои догадки о новом положении, но и определить срок беременности. В дальнейшем уровень этого гормона будет «рассказывать» о развитии плода. Правильно интерпретировать цифры может только врач. Не пугайтесь, если обнаружите, что уровень выше или ниже той цифры, о которой вы прочли в статье или услышали от рожавших подруг.
В дальнейшем уровень этого гормона будет «рассказывать» о развитии плода. Правильно интерпретировать цифры может только врач. Не пугайтесь, если обнаружите, что уровень выше или ниже той цифры, о которой вы прочли в статье или услышали от рожавших подруг.
Эстрадиол. Если уровень ХГЧ никак самой женщиной не ощущается, то скачки эстрадиола могут стать проблемой. Именно этот гормон, образующийся в яичниках, может стать причиной недомогания, бессонницы, головных болей, выпадения волос и пигментации. Впрочем, он же «заставит» вас «вить гнездо» в третьем триместре и расцветать на глазах окружающих.
Прогестерон. Его часто называют главным «гормоном беременности». Начать контролировать его уровень стоит еще на стадии планирования беременности, так как он чрезвычайно важен для нормального зачатия и дальнейшего внутриутробного развития малыша. Дефицит гормона опасен, так как может привести к застывшей беременности или выкидышу.
Тироксин. Это не специфический гормон, свойственный только периоду вынашивания ребенка. Тироксин вырабатывается в щитовидной железе в течение всей жизни, однако во время беременности он является крайне важным для правильного формирования нервной системы и мозга плода. Поэтому очень важно, чтобы с этим гормоном в организме будущей мамы все было в порядке. После зачатия уровень гормона начнет повышаться, именно это повлияет на то, что вы можете стать плаксивой и раздражительной.
Пролактин или «гормон материнства» вырабатывается в гипофизе и отвечает за лактацию. Во время беременности и подготовки к кормлению его уровень увеличится в 10 раз.
Релаксин. Этот гормон начнет вырабатываться в конце срока. Его главная задача — помочь шейке матки расслабится во время родов. Также он важен для образования новых кровеносных сосудов, а значит, поможет уменьшить риск развития болезней сердца у женщины, ставшей мамой.
Окситоцин. Это также спутник последних дней беременности. Окситоцин вызывает схватки и способствует тому, что из молочных желез начинает выделяться молоко. Еще он влияет на психику — снижает тревожность и «запускает» материнский инстинкт, проявляясь в нежности и привязанности к младенцу.
Помните о важности уровня гормонов, вовремя сдавайте анализы и придерживайтесь рекомендаций наблюдающего беременность врача. А главное — будьте спокойны и заботливы по отношению к себе и своему малышу.
Какие гормоны влияют на зачатие
На что нужно обратить внимание?
Какие гормоны влияют на зачатие? Это не праздный вопрос. Нередко случаются такие истории, когда пары безумно хотят зачать ребенка, но не могут. А ведь действительно, кроме простого желания и моральной готовности стать родителями, важна и физическая составляющая. И здесь гормоны играют наиважнейшую роль.
Репродуктивная функция женщины работает благодаря системе гипоталамус-гипофиз-яичники, а координируют ее биологически активные вещества, а именно гормоны. Для того, чтобы узнать, все ли хорошо с ними, в достаточном ли они количестве содержатся в организме, необходимо обратиться к врачам эндокринологу и гинекологу. До похода к врачам стоит обратить внимание на 3 вещи: регулярный менструальный цикл, проблемы с весом и состояние кожи.
Менструальный цикл, как самый главный показатель здорового женского организма должен быть регулярным, без частых сбоев. Дефицит веса, как и его избыточность, снижают функцию яичников. Из-за этого выделяется большое количество мужских половых гормонов и на коже появляется угревая сыпь, кожа становится жирной и может увеличиться волосяной покров. Стоит также обратить внимание на грудь: при менструации она может набухать, быть чувствительной, но не болеть, а также из нее не должно быть выделений. Так проявляется себя недостаток гормона материнства (прогестерона).
Какие гормоны непосредственно влияют на зачатие?
Узнать, какие гормоны влияют на зачатие, помогут анализы. Их вам может прописать доктор. Анализы сдают в виде крови и мочи.
ФСГ (фолликулостимулирующий гормон), эстрадиол, прогестерон и тестостерон вырабатываются в яичниках. Первый влияет на развитие и рост яйцеклетки, эстрадиол — формирует нормальную функцию половых органов, и готовит матку к беременности.
Прогестерон, также известный как гормон материнства, вырабатывается в процессе всей беременности и влияет на ее развитие. Он следит на тем, чтобы уже оплодотворенная яйцеклетка «держалась» на стенке матки в течение всей беременности, а, значит, предупреждает выкидыш. Четвертый — тестостерон — является мужским гормоном и его переизбыток в женском организме мешают работе «женских», а, следовательно, мешает зачатию и вынашиванию плода.
Гипофиз вырабатывает такие гормоны как ЛГ (лютеотропин) и пролактин. ЛГ обеспечивает секрецию эстрогенов и овуляцию. Пролактин отвечает за лактацию и образование овуляции.
Для скорого зачатия необходима нормальная работа щитовидной железы, и за это отвечают такие гормоны как Т3 свободный, Т4 (тироксин общий), ТТГ (тиреотропный гормон) и антитела к ТТГ. Все они работают сообща и отвечают за теплопродукцию и потребление кислорода тканями организма.
Гормоны — вещества довольно капризные и могут показывать разные результаты при анализах, сделанных в разное время. Поэтому сдавать их необходимо только с назначения врача, так как только он сможет вам рассказать какие гормоны влияют на зачатие и при каких условиях нужно сдавать анализы на них (дни менструального цикла, время суток, натощак или нет).
Эндокринное бесплодие. Причины и симптомы.
Эндокринное бесплодие – это достаточно широкий термин. Сюда входит целая группа гормональных нарушений регуляции менструального цикла.
Проблема может находиться на разных уровнях: гипоталамус-гипофиз-яичники, ТТГ-щитовидка, АКТГ-надпочечники и некоторые другие. Но какой бы фактор не лежал в основе эндокринного бесплодия, в механизме развития патологии важнейшую роль всегда играет нарушенная работа яичников. А проявляется это либо полным отсутствием овуляции (ановуляция), либо нерегулярной овуляцией.
Но какой бы фактор не лежал в основе эндокринного бесплодия, в механизме развития патологии важнейшую роль всегда играет нарушенная работа яичников. А проявляется это либо полным отсутствием овуляции (ановуляция), либо нерегулярной овуляцией.
Причины эндокринного бесплодия у женщин
Такое явление, как ановуляция обычно связано с работой нервной системы, иммунных механизмов, эндокринных или репродуктивных органов. Ановуляция, вызывающая бесплодие, возникает чаще всего при наличии таких факторов:
— Гипоталамо-гипофизарная дисфункция. Она обычно сочетается с гиперпролактинемией. Выработка пролактина растет. Из-за этого гипофиз замедляет циклическое производство ФСГ и ЛГ. Деятельность яичников угнетается. Менструации у женщины становятся редкими (олиго-, опсоменорея). В итоге формируется стойкая ановуляция и далее можно говорить об эндокринном бесплодии.
— Гиперандрогения надпочечникового или яичникового характера. В организме женщины имеется определенное количество мужских гормонов. Они играют важную роль в половом созревании и регулируют работу яичников. Но их уровень должен быть очень небольшим. Но бывают случаи, когда надпочечники или яичники продуцируют слишком много этих гормонов. Из-за этого возникает дисфункция яичников и возможны проблемы с зачатием.
— Проблемы в работе щитовидной железы. У пациенток с токсическим зобом или гипотиреозом нередко наблюдается отсутствие овуляции. Если наступает беременность, она может закончиться выкидышем. Нередко отмечаются нарушения в развитии плода.
— Лишний вес. Как известно, жировая ткань обладает эндокринными свойствами. Она способна влиять на необменные процессы, регулируя деятельность репродуктивных органов. У женщин с ожирением неизбежно нарушается гормональный фон, наблюдаются сбои в менструальном цикле, что грозит эндокринным бесплодием.
— Дефицит жировой ткани. Недостаточный вес также опасен, как и лишние килограммы. Резкое похудение и нехватка жиров в рационе оказывают крайне негативное воздействие на работу яичников.
Резкое похудение и нехватка жиров в рационе оказывают крайне негативное воздействие на работу яичников.
— Дисбаланс женских гормонов. Если в организме снижен уровень прогестерона и эстрогенов, нарушается секреторная трансформация эндометрия. Создаются препятствия для закрепления плодного яйца в матке. Результатом такой патологии становится невозможность выносить беременности или же бесплодие.
— Тяжелые заболевания других органов. Так, овуляторная функция нарушается при заболеваниях печени, например, при гепатите. Другими причинами являются аутоиммунные и злокачественные процессы в организме.
— Синдром резистентных яичников. Это состояние, при котором разрушается механизм связи между гипофизом и яичниками. Их рецепторы теряют чувствительность к гонадотропинам. Поэтому стимулирования овуляции не происходит. У женщины начинается аменорея, развивается эндокринное бесплодие. Половые признаки при этом развиты хорошо, и уровень гонадотропных гормонов достаточен. Рецепторные нарушения в яичниках могут возникнуть как осложнение гриппа, краснухи. Также причинами могут стать хроническое недоедание, нехватка некоторых витаминов, нервный стресс, неблагополучное течение беременности.
— Синдром истощения яичников – преждевременное прекращение функции яичников у женщин младше 40 лет, ранее имевших нормальную менструальную и репродуктивную функцию. Синдром истощения яичников проявляется вторичной аменореей, бесплодием, вегетососудистыми нарушениями.
Симптомы эндокринного бесплодия
Эндокринное бесплодие можно предположить при таких признаках:
– нарушение цикла и ненаступление беременности при регулярной половой жизни.
— молочные железы бывают напряженными, в них ощущается тяжесть. Из-за повышения пролактина часто возникает галакторея (выделения из сосков).
— предменструальный синдром, когда накануне месячных значительно ухудшается самочувствие.
— появление акне, гипертрихоз (избыточный рост волос) и гирсутизм, алопеция (выпадение волос).
— набор лишних килограмм или, наоборот, похудение.
— учащенное сердцебиение, перепады артериального давления, ощущение кома в горле.
Способы диагностики
Для выявления эндокринного бесплодия проводят следующие диагностические мероприятия.
1. Лабораторные исследования (изучение гормонального фона)
2. Инструментальные исследования (УЗИ, МРТ)
3. Гормональные тесты.
Лечение эндокринного бесплодия
Лечение эндокринного бесплодия проводит врач-эндокринолог, чаще всего совместно с акушером-гинекологом.
эндокринолог, профессор, д.м.н Поздняк Александр Олегович.
14 ноября 2019
Журнал «Здоровье семьи»
Когда в семье стоит вопрос о рождении ребенка, но женщина наблюдается с диагнозом первичное или вторичное бесплодие, в первую очередь, необходимо исключить эндокринную патологию. Возможно несколько групп эндокринных заболеваний, дающих синдром бесплодия. В первую очередь, это патология щитовидной железы. Мы хорошо знаем, что наш регион относится к зоне йодного дефицита, и все мы в той или иной степени испытываем его последствия. Если для большинства здоровых людей это может быть не так существенно, то для женщины, которая готовится стать матерью, данный фактор принципиально важен. Йодный дефицит непосредственно отражается на развитии и формировании ребенка. Мозг плода, центральная нервная система и щитовидная железа начинают формироваться примерно с 15 недели беременности. Если в этот период женщина, даже если у нее нет патологии щитовидной железы, не принимает препараты йода, то это чревато самыми страшными последствиями – нарушениями формирования центральной нервной системы и щитовидной железы плода. Встречаются, хотя и редко, случаи, когда ребенок рождается с врожденным гипотиреозом (резким снижением функции щитовидной железы) или даже с явлениями кретинизма. Все беременные и кормящие женщины, вне всякого сомнения, должны получать необходимую суточную дозу йода– 200 микрограмм в сутки. По современным представлениям скоро эта доза будет увеличена до 250 микрограмм в сутки. Часто патология щитовидной железы является фактором, нарушающим репродуктивную функцию. В первую очередь, это такое серьезное заболевание щитовидной железы как гипотиреоз – дефицит гормонов щитовидной железы. В настоящее время двумя основными причинами гипотиреоза являются аутоиммунное поражение щитовидной железы (аутоиммунный тиреоидин), а также послеоперационные случаи гипотиреоза (когда во время операции удаляется большая часть щитовидной железы). К чему ведет нехватка гормонов щитовидной железы? Известно, что гормоны щитовидной железы являются ускорителями, катализаторами всех обменных процессов в организме человека. При их дефиците все обменные процессы протекают очень вяло. Это отражается на изменении внешнего вида человека: появляются апатичность, вялость, слабость, сухость кожи, нарушения памяти, безразличие к жизни, отечный синдром. Но, кроме того, очень часто при гипотиреозе одновременно отмечается синдром бесплодия. Дело в том, что когда развивается гипотиреоз у женщины, одновременно с этим в гипофизе повышается секреция очень важного гормона — пролактина. В высоких концентрациях этот гормон нарушает менструальный цикл и овуляцию. Нам известны тяжелые случаи гипотиреоза, когда у женщины полностью исчезают менструации (аменорея), и тогда уже речь о рождении ребенка вообще не идет. Поэтому любая пациентка с нарушением менструального цикла, овуляции, выявленным бесплодием должна обязательно обследоваться эндокринологом, в первую очередь, на предмет исключения гипофункции щитовидной железы. На сегодняшний день сделать это очень просто. У нас есть имунноферментные лаборатории, где определяются гормоны щитовидной железы. Для исключения гипотиреоза необходимо исследование двух гормонов: свободный тироксин (Т4) и тиреотропный гормон (ТТГ). Самое сложное состоит в том, что есть понятие «скрытый гипотиреоз», который невидим невооруженным глазом.
Все беременные и кормящие женщины, вне всякого сомнения, должны получать необходимую суточную дозу йода– 200 микрограмм в сутки. По современным представлениям скоро эта доза будет увеличена до 250 микрограмм в сутки. Часто патология щитовидной железы является фактором, нарушающим репродуктивную функцию. В первую очередь, это такое серьезное заболевание щитовидной железы как гипотиреоз – дефицит гормонов щитовидной железы. В настоящее время двумя основными причинами гипотиреоза являются аутоиммунное поражение щитовидной железы (аутоиммунный тиреоидин), а также послеоперационные случаи гипотиреоза (когда во время операции удаляется большая часть щитовидной железы). К чему ведет нехватка гормонов щитовидной железы? Известно, что гормоны щитовидной железы являются ускорителями, катализаторами всех обменных процессов в организме человека. При их дефиците все обменные процессы протекают очень вяло. Это отражается на изменении внешнего вида человека: появляются апатичность, вялость, слабость, сухость кожи, нарушения памяти, безразличие к жизни, отечный синдром. Но, кроме того, очень часто при гипотиреозе одновременно отмечается синдром бесплодия. Дело в том, что когда развивается гипотиреоз у женщины, одновременно с этим в гипофизе повышается секреция очень важного гормона — пролактина. В высоких концентрациях этот гормон нарушает менструальный цикл и овуляцию. Нам известны тяжелые случаи гипотиреоза, когда у женщины полностью исчезают менструации (аменорея), и тогда уже речь о рождении ребенка вообще не идет. Поэтому любая пациентка с нарушением менструального цикла, овуляции, выявленным бесплодием должна обязательно обследоваться эндокринологом, в первую очередь, на предмет исключения гипофункции щитовидной железы. На сегодняшний день сделать это очень просто. У нас есть имунноферментные лаборатории, где определяются гормоны щитовидной железы. Для исключения гипотиреоза необходимо исследование двух гормонов: свободный тироксин (Т4) и тиреотропный гормон (ТТГ). Самое сложное состоит в том, что есть понятие «скрытый гипотиреоз», который невидим невооруженным глазом. Щитовидная железа справляется с работой, но гипофиз женщины работает уже с напряжением. При этом часто отмечаются нарушения менструального цикла и бесплодие даже при хорошем самочувствии пациентки. Все эти скрытые формы выявляются только при гормональном обследовании (отмечается повышение уровня ТТГ при нормальном уровне тироксина). Если женщина готовит себя к беременности, то даже при нормальном самочувствии она должна самостоятельно применять препараты йода в необходимой суточной дозе для адекватной работы щитовидной железы. Большой ошибкой является то, что пациентка с гипотиреозом, проходящая курс заместительной терапии гормонами щитовидной железы, при установлении беременности бросает принимать тиреоидные препараты, считая это вредным и опасным для ребенка. Это грубейшая ошибка! Если женщина с гипотиреозом при беременности не принимает тиреоидные гормоны, ее ребенок имеет очень высокий риск развития патологии щитовидной железы. Поэтому при беременности доза препаратов щитовидной железы не только не уменьшается, а увеличивается, исходя из потребностей будущего ребенка. Кроме патологии щитовидной железы одной из главных причин бесплодия и нарушения менструального цикла является патология гипофиза. На сегодняшний день синдром повышенной секреции пролактина я бы назвал, наверное, социальной проблемой нашего времени, потому что у большого количества женщин мы выявляем синдром гиперпролактинемии. Происходит это по различным причинам:
Щитовидная железа справляется с работой, но гипофиз женщины работает уже с напряжением. При этом часто отмечаются нарушения менструального цикла и бесплодие даже при хорошем самочувствии пациентки. Все эти скрытые формы выявляются только при гормональном обследовании (отмечается повышение уровня ТТГ при нормальном уровне тироксина). Если женщина готовит себя к беременности, то даже при нормальном самочувствии она должна самостоятельно применять препараты йода в необходимой суточной дозе для адекватной работы щитовидной железы. Большой ошибкой является то, что пациентка с гипотиреозом, проходящая курс заместительной терапии гормонами щитовидной железы, при установлении беременности бросает принимать тиреоидные препараты, считая это вредным и опасным для ребенка. Это грубейшая ошибка! Если женщина с гипотиреозом при беременности не принимает тиреоидные гормоны, ее ребенок имеет очень высокий риск развития патологии щитовидной железы. Поэтому при беременности доза препаратов щитовидной железы не только не уменьшается, а увеличивается, исходя из потребностей будущего ребенка. Кроме патологии щитовидной железы одной из главных причин бесплодия и нарушения менструального цикла является патология гипофиза. На сегодняшний день синдром повышенной секреции пролактина я бы назвал, наверное, социальной проблемой нашего времени, потому что у большого количества женщин мы выявляем синдром гиперпролактинемии. Происходит это по различным причинам:
- пролактин четко повышается при стрессовых ситуациях (пролактин – гормон стресса)
- при значительных физических нагрузках
- при приеме огромного количества известных лекарственных препаратов (антидепрессанты, транквилизаторы, препараты церукал и мотилиум, которые применяются в гастроэнтерологии, некоторые препараты, применяемые при лечении язвенной болезни)
- бесконтрольное использование гормональных контрацептивных препаратов (женские половые гормоны – эстрогены повышают уровень пролактина).
Кроме воздействия внешних факторов, уровень пролактина часто повышается при хронических заболеваниях печени и почек. Самая серьезная и достаточно частая проблема – это формирование опухоли гипофиза у женщин. С помощью магниторезонансной томографии головного мозга (МРТ) мы ежедневно выявляем подобных пациенток. Любые, даже небольшие опухоли гипофиза хорошо визуализируются при этом исследовании. Оказывается, что у очень большого процента женщин с нарушением менструального цикла и бесплодием выявляются аденомы гипофиза. Это самая частая и нередко поздно выявляемая опухоль гипофиза у женщин, поскольку ее очень трудно заподозрить. В дебюте заболевания субъективных жалоб практически не отмечается: нет головных болей, нарушения зрения, так как опухоль пока еще мала. Единственная жалоба, с которой женщина приходит к гинекологу – нарушенный менструальный цикл и бесплодие. Иногда гинеколог без исследования уровня пролактина в крови принимает решение о назначении женщине гормональных контрацептивов для коррекции менструального цикла. Это очень серьезная ошибка. Если пролактин в крови повышен, а женщина начинает принимать гормональные препараты, уровень пролактина становится еще выше. На ранней стадии заболевания опухоль еще мала, и можно обойтись одним медикаментозным лечением. Но если мы потеряем 5-6 лет, и опухоль увеличится в объеме, тогда, конечно же, к сожалению, пациентку приходится отправлять на оперативное вмешательство (операция на головном мозге) с возможными серьезными последствиями. Поэтому так важна ранняя диагностика аденомы гипофиза.
Самая серьезная и достаточно частая проблема – это формирование опухоли гипофиза у женщин. С помощью магниторезонансной томографии головного мозга (МРТ) мы ежедневно выявляем подобных пациенток. Любые, даже небольшие опухоли гипофиза хорошо визуализируются при этом исследовании. Оказывается, что у очень большого процента женщин с нарушением менструального цикла и бесплодием выявляются аденомы гипофиза. Это самая частая и нередко поздно выявляемая опухоль гипофиза у женщин, поскольку ее очень трудно заподозрить. В дебюте заболевания субъективных жалоб практически не отмечается: нет головных болей, нарушения зрения, так как опухоль пока еще мала. Единственная жалоба, с которой женщина приходит к гинекологу – нарушенный менструальный цикл и бесплодие. Иногда гинеколог без исследования уровня пролактина в крови принимает решение о назначении женщине гормональных контрацептивов для коррекции менструального цикла. Это очень серьезная ошибка. Если пролактин в крови повышен, а женщина начинает принимать гормональные препараты, уровень пролактина становится еще выше. На ранней стадии заболевания опухоль еще мала, и можно обойтись одним медикаментозным лечением. Но если мы потеряем 5-6 лет, и опухоль увеличится в объеме, тогда, конечно же, к сожалению, пациентку приходится отправлять на оперативное вмешательство (операция на головном мозге) с возможными серьезными последствиями. Поэтому так важна ранняя диагностика аденомы гипофиза.
Парадоксальное бесплодие
Есть категория пациенток, у которых отмечается регулярный менструальный цикл и овуляция, но беременность почему-то не наступает – это женщины с так называемым парадоксальным бесплодием. Дело в том, что у этих пациенток уровень пролактина повышается не постоянно, а в отдельные моменты времени:
- ночью (в этом случае мы просим пациентку сдать пролактин в 1.00-2.00 часа ночи).
- в середине менструального цикла, при этом овуляция происходит, но сдвигается на более позднее время – синдром укороченной лютеиновой фазы.
 Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
Правила взятия крови на пролактин:
- необходимо состояние полного покоя, чтобы у женщины накануне и в день анализа не было стрессовой ситуации
- перед анализом необходимо успокоиться, посидеть 15-20 минут
- за день до исследования исключаются сауны, бани, любые тепловые процедуры
- за день до исследования исключается половой контакт, поскольку он приводит к ложному повышению уровня пролактина
Известна еще одна патология, с которой часто приходится иметь дело и эндокринологам и гинекологам – синдром поликистозных яичников. Это очень серьезная эндокринная патология, которая имеет хроническое течение и, как правило, не достигается полное излечение, а только временное улучшение состояния пациентки. На сегодняшний день доказано, что во многом развитие синдрома поликистозных яичников происходит за счет повышения секреции гормона инсулина в поджелудочной железе. Любое повышение уровня инсулина влечет за собой повышенный аппетит, избыточный вес, ожирение, а в последующем – метаболический синдром, плавно переходящий в более старшем возрасте в сахарный диабет 2-го типа. Развитие поликистоза яичников начинается с подросткового периода (14-16 лет). Сначала девочка просто имеет избыточный вес, затем у нее исчезает овуляция, нарушается менструальный цикл, появляется избыточное оволосение, в более старшем возрасте формируется первичное бесплодие, при этом ожирение все больше прогрессирует. Поэтому когда мы говорим о поликистозе яичников, то на сегодня во всех алгоритмах лечения на первом месте стоит коррекция массы тела, а потом уже применение специфической терапии данного заболевания. Для коррекции веса необходимо правильное питание, дозированные физические нагрузки, специальное обучение в школах для больных с избыточным весом (такие школы в Казани уже существуют). Пациентка с поликистозом яичников должна наблюдаться как у гинеколога, так и у эндокринолога одновременно.
Пациентка с поликистозом яичников должна наблюдаться как у гинеколога, так и у эндокринолога одновременно.
Патология надпочечников.
Эту патологию необходимо исключать у пациенток, имеющих выраженное вторичное оволосение на теле и нарушения менструального цикла. Для женщины нормальным является умеренное вторичное оволосение в области голени и предплечья. Но если имеется диссеминированное, распространенное вторичное оволосение на конечностях, животе, в области грудных желез – это уже является патологией, при этом необходимо исключить так называемый адреногенитальный синдром. Он бывает врожденным и скрытым. Скрытый адреногенитальный синдром проявляет себя после полового развития, в возрасте старше 15-16 лет, когда девушка вполне сформирована. Происходит избыток секреции мужских половых гормонов (причем не в яичниках, а в надпочечниках), и у женщины появляется повышенное вторичное оволосение и дисфункция яичников. Субъективно состояние пациентки существенно не меняется. Однако адреногенитальный синдром представляет серьезную помеху нормальному зачатию и вынашиванию ребенка. Если женщина все же беременеет, у нее имеется большой риск выкидыша. Поэтому принципиально важно диагностировать эту патологию (отмечается повышенный уровень 17-гидроксипрогестерона и адренокортикотропного гормона при иммуноферментном исследовании). При выявлении адреногенитального синдрома женщина и до беременности и во время нее принимает малые дозы гормональных глюкокортикоидных препаратов. Здесь названы только наиболее частые эндокринные причины бесплодия. В жизни их намного больше. Все перечисленные эндокринные заболевания вносят большой вклад в общую структуру бесплодия у женщин. И поэтому, конечно, при любом случае бесплодия необходима консультация врача– эндокринолога.
На сегодня возможна диагностика практически любой эндокринной патологии. Быструю и комплексную диагностику эндокринной патологии, консультацию врача и качественное лечение пациенты могут получить, придя в медицинский центр «Здоровье семьи». Если синдром повышенной секреции пролактина дает 30% эндокринного бесплодия, то поликистоз яичников еще 20-30%, а гипотиреоз – 15-20%.
Если синдром повышенной секреции пролактина дает 30% эндокринного бесплодия, то поликистоз яичников еще 20-30%, а гипотиреоз – 15-20%.
Поделиться в соц.сетях
Бесплодие. Что влияет на возможность зачатия?
Бесплодие сегодня в равной степени касается как женщин, так и мужчин. По данным статистики каждая десятая пара не может иметь детей. Причины этому могут быть самые разные, но все чаще врачи стали говорить о, так называемом, эндокринном бесплодии.
Раньше нашими частыми пациентами были люди экстремальных профессий, те, кто работает с радиоактивными веществами, «выпивающие» и люди, зараженные инфекционными заболеваниями, влияющих на репродукцию. Наши клиенты сегодня – это молодые, 25-35 лет, ведущие нормальный социальный и здоровый образ жизни мужчины. На лицо резкое омоложение мужского бесплодия.
Чтобы понять, о чем же пойдет речь, для начала попытаемся разобраться, что же кроется под этим таинственным словосочетанием: эндокринная система. Все очень просто, это система регуляции деятельности внутренних органов посредством желез внутренней секреции, которые вырабатывают гормоны. Говоря простыми словами, в ответ на любой внешний раздражитель или наше желание, организм вырабатывает определенные химические вещества, которые дают ту или иную реакцию. Например, вас напугали – вы побледнели. Это сработала эндокринная система. Какое же отношение это имеет к проблеме бесплодия? Оказывается, самое непосредственное. Какие же факторы могут привести к эндокринному бесплодию?
Лишний вес
Минимальный размер талии мужчины в США – 105 см. В России пока сохраняется норма — 96 см, но мы активно догоняем американцев. Как известно, мужчины набирают вес «с живота», а жир в животе особенный. Он вырабатывает гормон лептин – антагонист тестотерона. И если уровень тестотерона у мужчины генетически высокий (40-50 ед.), то ничего страшного. Но если средняя норма, например, 15 единиц, то снижаясь вдвое, уровень оказывается критическим. Это никак не влияет на половую функцию (она возможна и с 3-4 ед. тестотерона), но для зачатия требуется минимум 12 ед. вот и получается, что внешне никаких проблем нет, а детей такой мужчина иметь не может.
Это никак не влияет на половую функцию (она возможна и с 3-4 ед. тестотерона), но для зачатия требуется минимум 12 ед. вот и получается, что внешне никаких проблем нет, а детей такой мужчина иметь не может.
Курение
Еще совсем недавно во время приема первым делом мы спрашивали мужчину о его половой жизни. Сегодня первый вопрос: курите ли вы? Как это ни странно, курение является мощным противозачаточным средством. Резкий выброс гормона пролактина, который обездвиживает сперматозоиды, по показателям сравним с опухолью головного мозга. Если бросить курить, пролактин стабилизируется еще в течение года. То есть опять же, эрекция никак от этого не страдает, а ребенка зачать не получится. Конечно, курение не на всех действует так фатально, но число обращающихся к нам мужчин постоянно растет. Это ли не повод задуматься?
Стресс
Природой заложено так, что в любой стрессовой ситуации эндокринная система мужчины немедленно выделяет тестостерон, гормоны надпочечников и т.д. Ответом на этот выброс должны быть какие-то физические действия, человек должен бежать, кричать, стрелять… В условиях современной жизни, ответная реакция на стресс, чаще всего, никак не проявляется внешне. Следовательно, этот гормональный выброс направляет свой основной удар по сердечно сосудистой системе, что может привести к инфаркту милокарда, на пример. Но организм умно устроен. Он просто перестает вырабатывать тестостерон и прочие гормоны надпочечников, подавляя тем самым все эмоции и репродуктивную функцию в том числе. Именно поэтому, чаще всего к нам сегодня приходят руководители и представители силовых структур — люди постоянно находящиеся в стрессовой ситуации.
Нарушение углеводного обмена
Инсулинрезистентность – это состояние, когда человек еще не болен сахарным диабетом, но усваивает сахар всего например на 10% процентов. Мужчина с таким заболеванием питается даже избыточно, но при этом организм его голодает, не получая достаточного количества углеводов. Уровень инсулина в крови периодически повышается, и это постепенно приводит к сахарному диабету в молодом возрасте. Из-за нехватки углеводов, организм мужчины ослаблен, зачать ребенка ему просто не хватает сил, хотя внешне, все опять же выглядит вполне нормально. В отличие от сахарного диабета, инсулинрезистентность лечится, поэтому стоит обратить на это внимание.
Уровень инсулина в крови периодически повышается, и это постепенно приводит к сахарному диабету в молодом возрасте. Из-за нехватки углеводов, организм мужчины ослаблен, зачать ребенка ему просто не хватает сил, хотя внешне, все опять же выглядит вполне нормально. В отличие от сахарного диабета, инсулинрезистентность лечится, поэтому стоит обратить на это внимание.
Экология
Еще один «враг» тестотерона –– секссвязывающий глобулин (ССГ). У мужчин его показатель должен соответствовать возрасту, то есть в 78 лет показатель ССГ тоже должен быть в районе 80 единиц. Но сегодня к нам все чаще приходят молодые мужчины с уровнем ССГ — 120 единиц. А виной всему токсическое повреждение печени, причиной которому может быть плохая экология, нитраты, присутствующие в пище, качество потребляемого алкоголя. И если раньше мы часто советовали пациентам выпить бокал вина перед интимной близостью, то сегодня наблюдаем снижение уровня спермограммы в два раза, даже после приема бокала шампанского. Сегодня вообще следует очень внимательно относиться к тому, что мы едим и, тем более пьем.
Таким образом, прежде чем подходить к проблеме зачатия, мы стараемся стабилизировать и по возможности привести к нормальному функционированию три системы: дезинтоксикоционную , мужские половые гормоны и углеводный обмен. Но и в этом деле есть свои сложности. Например, для снижения веса и повышение половой активности имеется большой ассортимент гормональных препаратов, но если речь идет о зачатии ребенка, мы не можем их использовать. Они скорее всего не помогут. Поэтому мы советуем пациентам температурные и физические тренировки: приседания, отжимания, баню, контрастный душ, кроме того, конечно, вывод токсинов , 1,5 литра воды в сутки и деревенское молоко. Конечно, гораздо проще уколоть укол или принять таблетку, но, увы, так мы ничего не добьемся. Чтобы получить результат, придется поменяться самому, свой образ жизни и мыслей. Конечно, это не всегда просто, но, согласитесь, дело того стоит.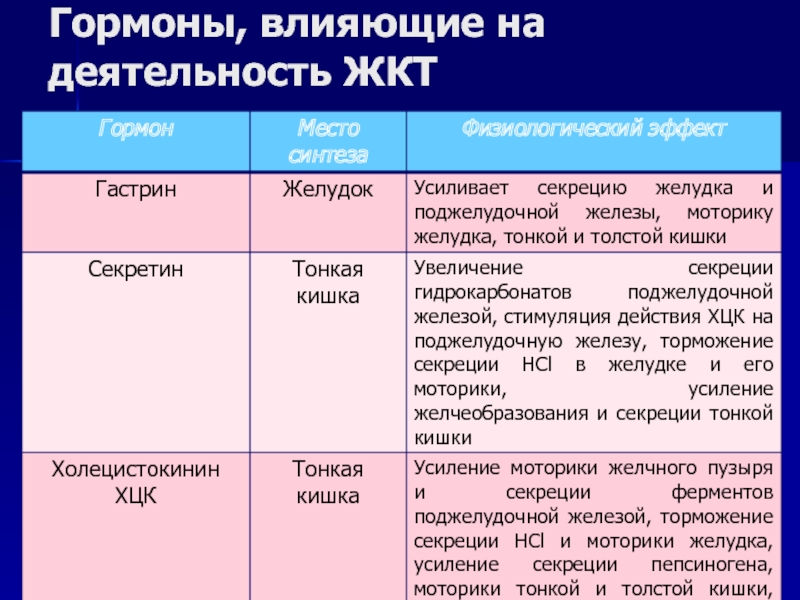
гормонов и бесплодие | Денвер
Гормоны и бесплодие: краткий обзор
- Высокий уровень фолликулостимулирующего гормона (ФСГ) в крови женщины может снизить шансы забеременеть.
- Аномальный уровень эстрадиола, важной формы эстрогена, снижает шансы на успех экстракорпорального оплодотворения (ЭКО).
- Недостаточный уровень лютеинизирующего гормона (ЛГ), который стимулирует яичники к высвобождению яйцеклетки и началу выработки прогестерона, также может быть причиной проблем с фертильностью.
- Нормальный уровень прогестерона, который подготавливает матку к прибытию оплодотворенной яйцеклетки, должен присутствовать, чтобы женщина могла забеременеть.
Фолликулостимулирующий гормон (ФСГ)
Фолликулостимулирующий гормон (ФСГ) помогает контролировать менструальный цикл и производство яиц. Уровни ФСГ проверяются на 2 или 3 день менструального цикла, чтобы определить функцию яичников женщины и оценить качество яйцеклеток.
В целом, женщины с повышенным уровнем ФСГ, обнаруженным в крови на 2 или 3 день менструального цикла, имеют меньшие шансы на живорождение по сравнению с другими женщинами того же возраста, даже при индукции овуляции и ЭКО.
В настоящее время для измерения уровня ФСГ в крови используется несколько лабораторных методов, и измерение этих уровней может значительно варьироваться в зависимости от лаборатории и используемого метода. Поэтому сложно сравнивать уровни в крови, которые измеряются в разных лабораториях или разными методами.
Важно, чтобы нормальные и ненормальные значения тестов основывались на частоте наступления беременности, достигнутой женщинами, обследованными в конкретном центре с использованием одних и тех же лабораторных методов.
Эстрадиол
В сочетании с тестом на ФСГ функция яичников женщины и качество яйцеклеток могут быть оценены путем тестирования эстрадиола, важной формы эстрогена.Этот тест также проводится на 2 или 3 день менструального цикла.
Результаты этих тестов не являются абсолютными индикаторами бесплодия, но аномально повышенные уровни коррелируют со сниженным ответом на лекарства для индукции овуляции и, таким образом, снижают успешность ЭКО.
Лютеинизирующий гормон
Лютеинизирующий гормон (ЛГ) стимулирует яичники к высвобождению яйцеклетки и началу выработки прогестерона — гормона, который подготавливает среду матки к оплодотворению яйцеклетки.ЛГ можно обнаружить в моче женщины непосредственно перед овуляцией. Тесты, отпускаемые без рецепта, которые помогают предсказать овуляцию, измеряют это повышение уровня ЛГ в образце мочи. Тест на ЛГ в моче обычно используется для определения времени полового акта и повышения шансов на беременность.
Прогестерон
Яичники вырабатывают гормон прогестерон сразу после овуляции. Примерно в середине цикла — через 12–16 дней после первого дня менструального цикла — прогестерон подготавливает матку к прибытию оплодотворенной яйцеклетки.
Уровень прогестерона обычно достигает пика через неделю после овуляции, и его можно измерить с помощью анализов крови, чтобы определить количество прогестерона, присутствующего в кровотоке. После установления исходного уровня прогестерона в крови врач выполнит тест на прогестерон в средней лютеиновой сыворотке примерно на 21 день менструального цикла или, если тесты на прогестерон ЛГ в моче покажут положительный всплеск, соответствующий овуляции, через семь дней после положительного результата этого теста. .
Анализ слюны
Слюна также может быть проверена на уровень прогестерона.Хотя слюна содержит гораздо меньше прогестерона в крови, уровень гормона все же можно измерить. Этот тест может быть выполнен врачом или с помощью домашнего тестового набора, но все результаты следует обсудить с врачом. Достоверность этого теста все еще обсуждается в медицинском сообществе, и покупатели домашних тестовых наборов должны остерегаться того, что показатели успешности домашних тестов не всегда верны.
9 часто задаваемых вопросов о гормональном дисбалансе и попытках забеременеть, которые необходимо прочитать
Знаете ли вы, что гормоны, проникающие в ваше тело, влияют или даже контролируют многие из наиболее важных процессов в организме, включая способность забеременеть? Поскольку вы не можете видеть или сознательно регулировать уровни этих важнейших соединений, это может сильно расстраивать, когда вы обнаруживаете, что пытаетесь забеременеть, если подозреваете, что здесь может иметь место гормональный сбой.
«Каким бы стрессовым и неприятным это ни было, важно помнить, что каждая восьмая пара репродуктивного возраста будет испытывать трудности с зачатием. И во многих из этих случаев гормональный дисбаланс является, по крайней мере, частью проблемы », — замечает сертифицированный репродуктивный эндокринолог Рачана Гард, доктор медицины, из офисов SGF в Вудбридже и Аннандейле, штат Вирджиния.
Независимо от того, отправляетесь ли вы в путь к зачатию или уже какое-то время пытаетесь, лучше узнать, как ваши гормоны влияют на фертильность и что вы можете сделать, чтобы минимизировать или устранить проблемы, — это мудрый шаг.
1). Какие гормоны влияют на фертильность?
«Хотя некоторые гормоны, кажется, называются чаще, чем другие, когда речь идет о беременности, правда в том, что многие вступают в игру. Фактически, количество различных гормонов, влияющих на фертильность, является одним из факторов, которые могут сделать лечение бесплодия, связанного с гормонами, особенно сложным. Однако хорошие новости заключаются в том, что я говорю своим пациентам, что во многих случаях мы можем внести правильные корректировки для правильного баланса гормонов, что в конечном итоге приведет к более легкому зачатию », — добавляет доктор.Garde.
Вот некоторые из гормонов, которые наиболее существенно повлияют на вашу способность забеременеть:
- Гормоны щитовидной железы — Есть много гормонов, вырабатываемых щитовидной железой, в первую очередь трийодтиронин (T3) и тироксин (T4) гормоны.
 Эти гормоны в первую очередь влияют на скорость метаболизма и пищеварение, но они также неразрывно связаны с воспроизводством. Если вы страдаете дисфункцией щитовидной железы, у вас могут возникнуть трудности, в том числе гиперпролактинемия.
Эти гормоны в первую очередь влияют на скорость метаболизма и пищеварение, но они также неразрывно связаны с воспроизводством. Если вы страдаете дисфункцией щитовидной железы, у вас могут возникнуть трудности, в том числе гиперпролактинемия. - Пролактин — Гормон пролактин имеет решающее значение для выработки грудного молока, но он также играет важную роль в первую очередь для наступления беременности. Если у вас ненормальный уровень пролактина, вы, вероятно, испытаете нерегулярность цикла, что, в свою очередь, может вызвать проблемы с овуляцией и, в конечном итоге, с зачатием.
- Антимюллеров гормон (AMH) — Этот гормон вырабатывается фолликулами яичников или мешком, в котором находится незрелая яйцеклетка.Его основная функция — поддерживать незрелые яйца. Измерение этого гормона — один из лучших показателей того, сколько яйцеклеток у вас осталось в яичниках.
- Фолликулостимулирующий гормон (ФСГ) — Этот гормон напрямую связан с фертильностью, так как его основная функция заключается в регулировании менструального цикла и стимулировании производства яйцеклеток в яичниках. Женщины с потерей функции яичников часто имеют более высокий уровень ФСГ, поскольку их организм пытается компенсировать эту дисфункцию.
- Лютеинизирующий гормон (ЛГ) — Этот гормон сигнализирует организму о высвобождении зрелой яйцеклетки. Наборы для прогнозирования овуляции зависят от измерения этого гормона, так как его уровень обычно повышается непосредственно перед овуляцией.
- Прогестерон — Этот гормон необходим для поддержания беременности. Прогестерон способствует утолщению слизистой оболочки матки, что, в свою очередь, помогает поддерживать эмбрион. У женщин с низким уровнем прогестерона часто случаются повторные выкидыши.
2).Каковы общие признаки гормонального дисбаланса?
К наиболее частым признакам гормонального дисбаланса у женщин относятся:
- Нарушение менструального цикла
- Мажущие выделения или нерегулярные кровотечения
- Новые или ухудшающиеся угри
- Волосы на лице
- Волосы на теле по мужскому типу
- Выпадение волос по мужскому типу
- Необъяснимая прибавка в весе
- Экстремальные перепады настроения
«Я всегда предупреждаю своих пациентов, что каждая женщина индивидуальна. Хотя некоторые люди с гормональным дисбалансом не проявляют никаких внешних признаков, у большинства есть один или несколько симптомов. Важно никогда не использовать наличие или отсутствие одного или нескольких этих признаков для самодиагностики. Сообщите нам о своих проблемах, и давайте поговорим об этом », — добавляет доктор Гарде.
Хотя некоторые люди с гормональным дисбалансом не проявляют никаких внешних признаков, у большинства есть один или несколько симптомов. Важно никогда не использовать наличие или отсутствие одного или нескольких этих признаков для самодиагностики. Сообщите нам о своих проблемах, и давайте поговорим об этом », — добавляет доктор Гарде.
3). Что вызывает гормональный дисбаланс?
Двумя наиболее частыми причинами гормонального дисбаланса, связанного с фертильностью, являются дисфункция щитовидной железы и синдром поликистозных яичников (СПКЯ). Любое из этих состояний может затруднить зачатие и сохранение беременности без медицинского вмешательства.
4). Как гормональный дисбаланс может повлиять на мою фертильность?
С таким количеством различных гормонов, влияющих на вашу способность зачать и поддерживать беременность, становится легче понять, что гормональный дисбаланс может вызвать такой же ряд проблем с фертильностью.
Две наиболее распространенные проблемы фертильности, связанные с гормональным дисбалансом:
- Овуляторная дисфункция — Ряд гормональных нарушений, включая нарушения гормонов щитовидной железы и синдром поликистозных яичников (СПКЯ), могут снизить регулярность овуляции или предотвратить ее в целом.Когда овуляция прервана, беременность маловероятна, так как оплодотворять яйцеклетку нет.
- Короткие лютеиновые фазы — Лютеиновая фаза — это период времени, следующий сразу за овуляцией. Продолжительность этой фазы контролируется прогестероном, гормоном, который поддерживает толщину и прочность слизистой оболочки матки. Средняя лютеиновая фаза составляет от 13 до 14 дней. «Если у вас лютеиновая фаза короче 10 дней, оплодотворенный эмбрион не сможет имплантироваться, что предотвратит беременность, и мы рекомендуем вам пройти простую оценку фертильности», — говорит д-р.Garde.
5). Какая информация понадобится врачу, чтобы помочь устранить гормональный дисбаланс и повысить вероятность беременности?
«Лучшее, что вы можете сделать, если считаете, что у вас может быть гормональный дисбаланс, — это начать отслеживать свои циклы и запланировать простую оценку фертильности со специалистом. Для отслеживания вы можете сделать это либо с помощью традиционного календаря, либо с помощью специального приложения, такого как Glow. Информация о продолжительности ваших циклов поможет вашему врачу начать подтверждать или исключать наличие нарушения гормона, поскольку нарушение цикла является наиболее частым признаком гормонального дисбаланса (хотя и не единственным) », — говорит д-р.Garde.
Для отслеживания вы можете сделать это либо с помощью традиционного календаря, либо с помощью специального приложения, такого как Glow. Информация о продолжительности ваших циклов поможет вашему врачу начать подтверждать или исключать наличие нарушения гормона, поскольку нарушение цикла является наиболее частым признаком гормонального дисбаланса (хотя и не единственным) », — говорит д-р.Garde.
Garde добавляет: «Вы также можете использовать наборы для прогнозирования овуляции (OPK), чтобы определить, когда в вашем цикле происходит овуляция. Однако для некоторых женщин с гормональным дисбалансом — например, с СПКЯ — эти тесты не дают полезной информации, так что будьте осторожны ».
Некоторые женщины выбирают график своей базальной температуры тела, которая обычно повышается в соответствии с овуляцией. «Хотя вы можете использовать этот метод, мы обычно не рекомендуем его. Это утомительно, но, несмотря на все усилия, часто не дает много полезной информации », — говорит д-р.Garde.
6). Влияет ли возраст на уровень гормонов?
«Да, безусловно. С возрастом уровни многих гормонов, связанных с фертильностью, существенно меняются. В частности, уровень ФСГ обычно повышается по мере того, как с возрастом у женщин начинает снижаться функция яичников. Уровни АМГ также существенно меняются, снижаясь с возрастом, поскольку количество яйцеклеток, остающихся в яичниках, уменьшается. Поскольку на потенциал фертильности больше всего влияет возраст женщины, мы настоятельно рекомендуем вмешиваться на раннем этапе, чтобы увеличить ваши шансы на беременность », — объясняет доктор.Garde.
7). Может быть, изменения в моем менструальном цикле — это только начало менопаузы?
«Без помощи врача трудно определить, являются ли нарушения цикла, приближающиеся к концу вашего детородного возраста, началом менопаузы. Женщины в пременопаузе (известной как перименопауза) часто начинают испытывать изменения цикла, при которых их циклы меняются по длине или, в некоторых случаях, полностью прекращаются. Лучший способ определить, наступила ли менопауза, — это обратиться за помощью к специалисту по фертильности.Мы можем использовать анализ крови, чтобы определить ваш статус яичников и определить, возможно ли зачатие », — добавляет д-р Гарде.
Лучший способ определить, наступила ли менопауза, — это обратиться за помощью к специалисту по фертильности.Мы можем использовать анализ крови, чтобы определить ваш статус яичников и определить, возможно ли зачатие », — добавляет д-р Гарде.
8). Следует ли мне обращаться за медицинской помощью при гормональном дисбалансе, даже если я не пытаюсь забеременеть?
«Определенно да. Гормоны влияют не только на репродуктивную систему. Даже если вы в настоящее время не хотите стать отцом, важно обратиться к врачу, если вы подозреваете гормональный дисбаланс », — говорит доктор Гарде.
9).Как лечить гормональный дисбаланс, если я пытаюсь забеременеть?
Доктор Гарде объясняет: «Существуют различные способы лечения гормонального дисбаланса и повышения вероятности зачатия и сохранения беременности. Лечение гормонального дисбаланса индивидуально, поскольку каждый гормональный дисбаланс индивидуален ». Обычно используется лекарство:
- Восстановить функцию щитовидной железы
- Нормализация уровня пролактина
- Вызвать овуляцию
- Запуск выхода созревшего яйца
«Поскольку на уровень гормонов также влияет вес, мы также можем назначить план лечения для снижения веса, который поможет естественным образом нормализовать вашу фертильность.- добавляет доктор Гарде.
«Мне часто приходится напоминать своим пациентам, хотя некоторые лечебные травы обещают улучшить гормональный дисбаланс, эти утверждения не имеют научного обоснования. Фитопрепараты и аналогичные «натуральные» добавки не регулируются FDA; и поэтому их воздействие на организм человека невозможно предсказать — и даже может быть вредным. Таким образом, наша команда не поощряет использование этих средств », — советует д-р Гарде.
Shady Grove Fertility обеспечивает поддержку, необходимую для зачатия
«Гормоны разнообразны, невидимы и интерактивны.Таким образом, получить четкое представление о гормональном дисбалансе и его потенциальном влиянии на фертильность может быть непросто, если не сказать разочаровывающе. Напоминаем нашим пациентам, что вам не нужно исчерпывать свои физические и эмоциональные силы. Мы можем дать ответы, которые помогут вам по-настоящему контролировать свою фертильность. Мы хотим быть рядом с вами и помочь добавить вашего новорожденного в наш длинный список младенцев, которых мы помогли создать в мире », — добавляет доктор Гарде.
Напоминаем нашим пациентам, что вам не нужно исчерпывать свои физические и эмоциональные силы. Мы можем дать ответы, которые помогут вам по-настоящему контролировать свою фертильность. Мы хотим быть рядом с вами и помочь добавить вашего новорожденного в наш длинный список младенцев, которых мы помогли создать в мире », — добавляет доктор Гарде.
Медицинский вклад предоставлен: Rachana Garde, M.D., Вудбридж и Аннандейл, штат Вирджиния, Шэди-Гроув Фертилити, адреса
РАСПИСАНИЕ НАЗНАЧЕНИЯ
Раннее вмешательство дает наилучшие шансы на успех, поэтому позвольте нам помочь вам начать работу. Чтобы узнать больше о нашей простой оценке фертильности или записаться на прием, позвоните в наш Центр новых пациентов, и один из наших представителей по связям с новыми пациентами с радостью вам поможет. Позвоните по телефону 1-877-971-7755 или щелкните, чтобы заполнить эту простую форму.
В Shady Grove Fertility мы здесь, чтобы оказать вам заботливую поддержку, которую вы заслуживаете, когда вы создаете или расширяете свою семью.Являясь ведущим центром передового опыта по лечению бесплодия и ЭКО, мы предлагаем пациентам индивидуальный уход, инновационные финансовые возможности, более 30 принятых планов страхования и один из самых высоких показателей среди национальных центров по уровню беременности. Мы предлагаем пациентам удобство 19 полных услуг и 6 дополнительных центров в Мэриленде, Пенсильвании, Вирджинии и Вашингтоне, округ Колумбия. Более 1700 врачей выбирают Shady Grove Fertility для направления своих пациентов, и более 96 процентов наших пациентов говорят, что они порекомендовали бы 35+ врачей Shady Grove Fertility другу.Ежедневно рождаются 10 малышей Shady Grove Fertility, поэтому ваша мечта о создании или расширении семьи вполне достижима.
Гормональный дисбаланс и бесплодие | Университетский центр ЭКО Лома Линда
Краткий обзор гормонального дисбаланса и бесплодия
- Гормональный дисбаланс возникает, когда в организме человека слишком много, слишком мало или несинхронизировано производство гормона или гормонов, которые важны для регулирования процессов в организме.

- Правильный баланс гормонов важен для эффективных репродуктивных циклов, таких как процесс овуляции у женщин и общей системы зачатия.
- Гормональный дисбаланс — основная причина бесплодия у женщин.
- Заболевания, такие как синдром поликистозных яичников (СПКЯ) и ановуляция, могут быть результатом гормонального дисбаланса у женщин.
- Мужчины также могут испытывать гормональные нарушения, влияющие на их фертильность, например, низкий уровень тестостерона.
Что такое гормональный дисбаланс?
Человеческое тело использует 50 гормонов для регулирования различных систем и функций организма, таких как рост, метаболизм и регулирование температуры.Есть также ряд гормонов, которые помогают регулировать развитие и высвобождение женских репродуктивных клеток или яйцеклеток.
Гормональный дисбаланс — это неправильное количество одного или нескольких гормонов в кровотоке. Время высвобождения гормона (ов), взаимодействие с другими гормонами и способность реагировать через клеточные рецепторы также важны для гормонального баланса. Неправильный баланс гормонов, связанных с репродуктивным здоровьем одного или обоих партнеров, может затруднить зачатие и беременность.Гормональный дисбаланс — основная причина бесплодия у женщин, но часто поддается лечению с помощью изменения образа жизни и приема лекарств.
Гормональный дисбаланс также может вызывать бесплодие у мужчин, но он является менее распространенным фактором бесплодия у мужчин, чем у женщин.
Как гормоны влияют на фертильность?
Гормоны играют ключевую роль в женском воспроизводстве, особенно те гормоны, которые контролируют менструальный цикл. Чтобы наступила беременность, гормоны в организме должны сигнализировать и регулировать рост яйцеклетки в яичнике, выпуск новообразованной яйцеклетки в маточную трубу и утолщение слизистой оболочки матки для имплантации.Если только что выпущенная яйцеклетка оплодотворяется спермой (развитие сперматозоидов также регулируется гормонами в организме мужчины), полученный эмбрион затем отправится в матку для имплантации.
Отсутствие или нерегулярное количество одного или нескольких гормонов может задержать или предотвратить любой из вышеперечисленных процессов, что затрудняет достижение беременности.
Общие причины гормонального дисбаланса, влияющие на овуляцию
Некоторые из наиболее часто диагностируемых состояний и гормонального дисбаланса — это ановуляция, синдром поликистозных яичников (СПКЯ) и гиперпролактинемия.
Эти состояния часто приводят к нечастой овуляции или ее отсутствию, что затрудняет способность человека или пары забеременеть.
Симптомы гормонального дисбаланса
Часто гормональный дисбаланс не диагностируется до тех пор, пока человек не страдает бесплодием. Женщины могут испытывать один или несколько из следующих симптомов:
- Отсутствие или нерегулярные месячные.
- Кровянистые выделения между периодами.
- Обильные или болезненные месячные.
- Повышенный рост волос на лице, шее, груди и спине.
- Необъяснимое увеличение веса.
- Запор и диарея.
Мужчины менее подвержены гормональному дисбалансу, способствующему бесплодию, чем женщины, но они все же могут испытывать такие симптомы, как:
- Эректильная дисфункция.
- Низкое количество сперматозоидов.
- Снижение роста волос на теле.
- Болезненность груди и чрезмерное развитие тканей груди.
- Истончение волос или облысение по мужскому типу.
Важно обсудить любой из вышеперечисленных симптомов с репродуктивным эндокринологом при подозрении на бесплодие.
Обследование на гормональный дисбаланс
Гормональный дисбаланс у мужчин и женщин можно определить с помощью простого анализа крови или мочи. Тестирование на гормоны фертильности проверяет наличие множества гормонов, имеющих важное значение для репродукции, чтобы определить, истощены ли один или несколько гормонов или есть их избыток.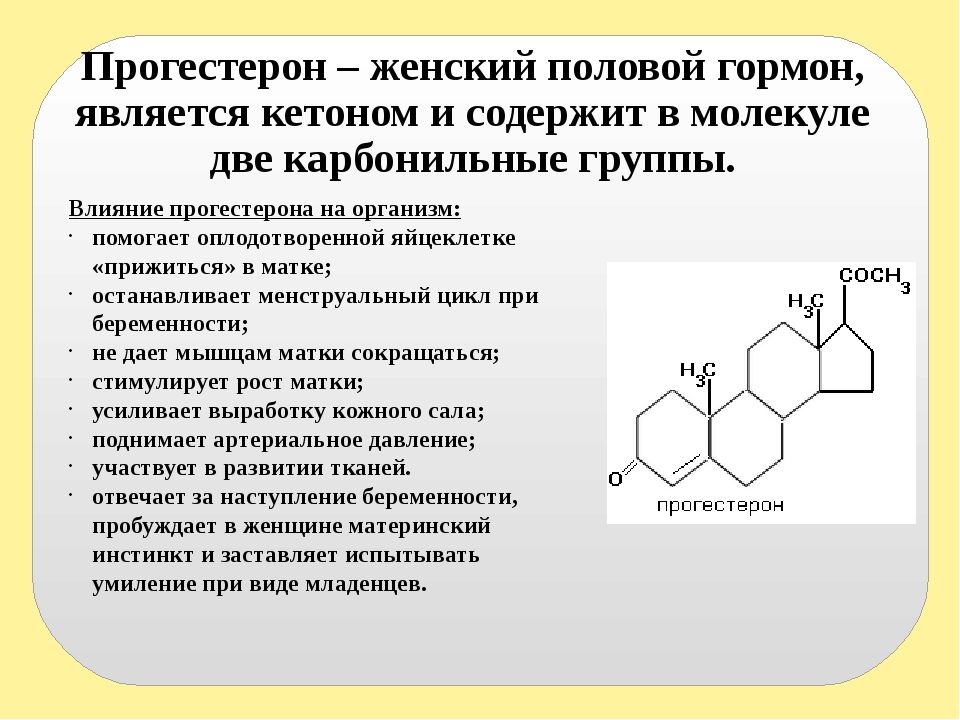 Это может помочь специалистам по фертильности определить потенциальные причины бесплодия и соответствующие варианты лечения.
Это может помочь специалистам по фертильности определить потенциальные причины бесплодия и соответствующие варианты лечения.
Лечение гормонального дисбаланса
Гормональный дисбаланс обычно поддается лечению, и его следует лечить независимо от того, хочет ли пациентка забеременеть. Лечение гормонального дисбаланса может включать в себя лекарства для восстановления нормальной функции щитовидной железы, нормализации уровня гормонов, индукции овуляции или запуска полностью созревшей яйцеклетки.
Изменения образа жизни, такие как потеря веса или изменение диеты, также могут нормализовать уровень гормонов и повысить шансы на беременность.
Свяжитесь с Центром репродуктивной медицины LLU сегодня, чтобы назначить консультацию по репродуктивной системе.
Что ваш уровень гормонов может рассказать вам о фертильности — Advanced Fertility Center of Texas
Гормональный дисбаланс может серьезно повлиять на вашу фертильность. Изучите признаки, чтобы знать, когда обращаться к специалисту по фертильности для тестирования.
Гормоны играют решающую роль в фертильности как мужчин, так и женщин. Они определяют, сможете ли вы зачать ребенка, а также сможет ли партнерша сохранить беременность.Когда один из гормонов, связанных с фертильностью, не сбалансирован как у мужчины, так и у женщины-партнера, у вас могут возникнуть серьезные проблемы с беременностью.
Реальность такова, что гормональный дисбаланс может не только снизить ваши шансы забеременеть и родить живым естественным путем, но также может снизить ваши шансы на успешную беременность с помощью экстракорпорального оплодотворения (ЭКО). Понимание состояния ваших гормонов может помочь вам лучше понять свою фертильность, а в некоторых случаях помочь вам диагностировать другие проблемы, связанные с гормональным балансом.
Гормоны, существенно влияющие на фертильность
Если вы беспокоитесь о своей фертильности, возможно, играет роль много гормонов. Хотя они, безусловно, не единственные потенциальные виновники, четыре перечисленных ниже гормона наиболее тесно связаны с фертильностью. Понимание того, как их дисбаланс может в целом влиять на фертильность, может помочь вам лучше понять, как говорить со специалистом о тестировании и лечении.
Эстрадиол и эстроген. Эстрадиол — одна из важнейших форм эстрогена. Уровень эстрадиола в организме женщины может дать представление о ее функции яичников и качестве ее яйцеклеток. Если уровень эстрадиола слишком высок, вы можете столкнуться с проблемами фертильности, а также с эндометриозом и синдромом поликистозных яичников (СПКЯ), оба из которых связаны с бесплодием.
Повышенные уровни эстрадиола также коррелируют с более низким успехом ЭКО, потому что они связаны со сниженным ответом на лекарства для индукции овуляции.Недостаток эстрадиола может привести к отсутствию или нарушению менструального цикла, а также к общему бесплодию. В целом, низкий уровень эстрогена связан с менопаузой — общие симптомы включают перепады настроения, отсутствие или нерегулярные периоды, головные боли, приливы и многое другое. Определение уровня эстрадиола проводится на второй или третий день менструального цикла с помощью анализа крови.
Прогестерон. Прогестерон играет ключевую роль в выживании оплодотворенной яйцеклетки в матке, и для того, чтобы женщина могла забеременеть, должен присутствовать нормальный уровень.Яичники вырабатывают прогестерон сразу после овуляции, поэтому цервикальная слизь за это время меняет консистенцию. Наличие прогестерона чрезвычайно важно для зачатия и сохранения беременности.
Основные проблемы с прогестероном связаны с его слишком низким уровнем. Признаки низкого уровня прогестерона включают отсутствие изменений базальной температуры тела, нерегулярный цикл и изменения уровня ЛГ. Уровень прогестерона достигнет пика через неделю после овуляции и, таким образом, измеряется путем сравнения нескольких анализов крови, взятых в разные моменты вашего цикла — уровень достигает пика через неделю после овуляции.
Фолликулостимулирующий гормон (ФСГ). ФСГ имеет решающее значение для контроля яйценоскости и более широкого менструального цикла. И мужчины, и женщины могут серьезно пострадать от дисбаланса уровней ФСГ. Женщины, у которых повышен уровень ФСГ в крови на второй или третий день менструального цикла, имеют меньшие шансы на успешное живорождение по сравнению с женщинами с нормальным уровнем гормона, даже если они проходят ЭКО или индукцию овуляции. .
Если уровень ФСГ слишком низкий, у женщины может наблюдаться неполное развитие в период полового созревания или недостаточность функции яичников.Для мужчин как высокий, так и низкий уровень ФСГ может указывать на нарушение работы яичек. В частности, низкие уровни могут привести к задержке полового созревания и ограниченному производству спермы. Уровни ФСГ определяются с помощью анализов крови. У женщин эти тесты проводятся на второй или третий день менструального цикла, чтобы оценить качество яйцеклеток женщины и функцию яичников.
Лютеинизирующий гормон (ЛГ). ЛГ — гормон, отвечающий за стимуляцию овуляции. Он стимулирует яичники к выпуску яйцеклетки и выработке прогестерона, необходимого для начала процесса зачатия.Низкий уровень ЛГ может вызвать проблемы с фертильностью. Некоторые симптомы низкого уровня ЛГ включают нерегулярные менструации, необъяснимую потерю веса, снижение аппетита и утомляемость. Низкий уровень ЛГ вызывает бесплодие как у мужчин, так и у женщин, поскольку этот гормон необходим для нормального функционирования яичников и яичек.
Уровень
ЛГ можно определить по моче. ЛГ можно легко измерить с помощью безрецептурных тестов, которые помогают предсказать овуляцию и проверить уровень ЛГ в моче.
Если вы считаете, что у вас может быть гормональный дисбаланс, или если вы просто хотите сдать анализ на гормоны, чтобы оценить функцию яичников и качество яйцеклеток, назначьте встречу с AFCT сегодня.Наши опытные специалисты по фертильности могут помочь оценить ваш уровень гормонов и обсудить варианты лечения, которые подходят вам.
Бесплодие у женщин | Сеть гормонального здоровья
Что такое бесплодие?
Бесплодие — это неспособность сексуально активной пары, не использующей никаких противозачаточных средств, забеременеть после одного года попыток.
Чтобы беременность наступила, должно произойти несколько вещей:
- Яйцеклетка должна развиться в яичнике женщины.
- Яичник должен выпускать яйцеклетку каждый месяц (овуляция). Затем яйцо должно быть подобрано одной из маточных труб.
- Сперма мужчины должна пройти через матку в маточную трубу, чтобы встретиться с яйцеклеткой и оплодотворить ее.
- Оплодотворенная яйцеклетка должна пройти через маточную трубу и прикрепиться (имплантировать) к слизистой оболочке матки.
Если ни одно из этих событий не произойдет или прервется, наступит бесплодие. Примерно от 35% до 40% случаев бесплодия происходит из-за женского бесплодия, но мужское бесплодие является фактором в 40%.Поэтому, прежде чем вам предстоит много обследований и лечения, вашему партнеру следует сделать анализ спермы, чтобы убедиться, что его сперма в норме. Даже если это ненормально, доступно множество методов лечения.
Что вызывает женское бесплодие?
Около 25% женщин с бесплодием имеют нечастую овуляцию или ее отсутствие. У этих женщин обычно нерегулярные периоды или их совсем нет. Овуляция может быть нарушена из-за изменений в способе высвобождения определенных гормонов из гипоталамуса (часть вашего мозга, выделяющая гонадотропин-высвобождающий гормон [GnRH]) и гипофиза (железы у основания вашего мозга, выделяющей лютеинизирующий гормон [ LH]).ЛГ и фолликулостимулирующий гормон (ФСГ) сигнализируют о том, что яйцеклетка должна развиться и выйти из яичника.
Проблемы, мешающие нормальному высвобождению ЛГ и ФСГ, включают:
Другие гормональные нарушения, мешающие овуляции или влияющие на фертильность:
На способность женщины забеременеть также может повлиять ее возраст, поскольку количество и качество ее яйцеклеток постепенно снижаются, начиная примерно с 35 лет. К другим факторам относятся:
К другим факторам относятся:
- проблемы с репродуктивным трактом, такие как закупорка или повреждение маточных труб, рубцевание слизистой оболочки матки, полипы или миомы в матке и эндометриоз
- заболеваний, передающихся половым путем, таких как хламидиоз и гонорея, которые могут вызывать закупорку маточных труб
- чрезмерное употребление кофеина, курение или алкоголь, или рекреационные наркотики, такие как кокаин и марихуана
- определенных лекарств, таких как антидепрессанты, транквилизаторы, блокаторы кальциевых каналов, наркотики и противораковые препараты
- хронические заболевания, такие как болезнь почек, болезнь печени, серповидноклеточная анемия, ВИЧ / СПИД и гепатит B или C
Как диагностируется бесплодие?
Ваш врач начнет с истории болезни вашего менструального цикла, перенесенных болезней, заболеваний, передающихся половым путем, операций и любых лекарств, которые вы принимаете.
Следующим шагом обычно является обследование органов малого таза, чтобы убедиться, что ваши репродуктивные пути (влагалище, матка и яичники) в норме, и анализы крови для измерения уровня гормонов. У вашего партнера также будет анализ спермы и история болезни. В зависимости от результатов этих анализов ваш врач может провести дополнительные тесты, в том числе один, чтобы убедиться, что ваши маточные трубы не заблокированы.
Как лечится бесплодие?
Лечение бесплодия зависит от причины и вашего возраста.Он делится на две основные категории: одна помогает фертильности с помощью лекарств или хирургии, а другая использует вспомогательные репродуктивные технологии.
Препараты от бесплодия
Кломифен в таблетках и инъекции гормонов ФСГ и ЛГ являются основным средством лечения женщин с нарушениями овуляции. Женщины, у которых нет четкой причины бесплодия, также могут использовать эти препараты. Такие таблетки, как кломифен или ингибиторы ароматазы (летрозол, используются не по назначению), повышают уровень ЛГ, чтобы вызвать овуляцию. Инъекции GnRH, LH или FSH способствуют созреванию яйцеклеток и вызывают овуляцию.Иногда врачи применяют медикаментозное лечение с помощью внутриматочной инсеминации (ВМИ), когда сперма попадает в матку через катетер (тонкую гибкую трубку), введенный через влагалище. ВМИ проводится во время овуляции.
Инъекции GnRH, LH или FSH способствуют созреванию яйцеклеток и вызывают овуляцию.Иногда врачи применяют медикаментозное лечение с помощью внутриматочной инсеминации (ВМИ), когда сперма попадает в матку через катетер (тонкую гибкую трубку), введенный через влагалище. ВМИ проводится во время овуляции.
Хирургический
Хирургия может помочь женщинам с миомой, полипами матки, рубцами или эндометриозом. Некоторым женщинам с заблокированными фаллопиевыми трубами также может быть предложено хирургическое вмешательство, но это зависит от вашего возраста и типа закупорки. Любая операция по разблокированию маточной трубы может увеличить риск внематочной (трубной) беременности.
Вспомогательные репродуктивные технологии
Вспомогательная репродуктивная технология использует такие методы, как смешивание сперматозоидов с яйцеклеткой вне тела (экстракорпоральное оплодотворение или ЭКО) или введение одного сперматозоида в яйцеклетку (интрациктоплазматическая инъекция сперматозоидов [ИКСИ]) с последующим переносом полученного эмбриона обратно в матку. Некоторые женщины, у которых в яичниках осталось очень мало яйцеклеток, выбирают ЭКО с использованием донорской яйцеклетки.
Вопросы, которые следует задать врачу
- Если мой партнер бесплоден, какие методы лечения ему доступны?
- Какие анализы мне нужны, чтобы определить причину бесплодия?
- Какое лечение мне подходит лучше всего? Насколько успешны эти методы лечения?
- Сколько стоит лечение? Покрывает ли страховка лечение бесплодия?
- Стоит ли мне обратиться к специалисту, например, к эндокринологу-репродуктологу?
Женское бесплодие | Клиника репродуктивной медицины South FL
Условия репродукции
Некоторые из наиболее частых причин женского бесплодия — это репродуктивные заболевания.Заболевания, поражающие яичники, матку, фаллопиевы трубы и другие связанные с ними органы, могут влиять на овуляцию, оплодотворение или имплантацию разными способами. В то время как некоторым женщинам диагностируют репродуктивное заболевание в подростковом возрасте или в начале двадцатых годов, другие не подозревают о проблеме до тех пор, пока не попытаются забеременеть. Во время оценки женского бесплодия определенные симптомы или семейный анамнез укажут на тестирование на репродуктивное состояние. Лечение зависит от конкретного состояния и его степени тяжести.Двумя наиболее распространенными репродуктивными заболеваниями являются эндометриоз и синдром поликистозных яичников.
В то время как некоторым женщинам диагностируют репродуктивное заболевание в подростковом возрасте или в начале двадцатых годов, другие не подозревают о проблеме до тех пор, пока не попытаются забеременеть. Во время оценки женского бесплодия определенные симптомы или семейный анамнез укажут на тестирование на репродуктивное состояние. Лечение зависит от конкретного состояния и его степени тяжести.Двумя наиболее распространенными репродуктивными заболеваниями являются эндометриоз и синдром поликистозных яичников.
Эндометриоз
Эндометриоз — это заболевание, которое возникает, когда сегменты слизистой оболочки матки или эндометрия разрастаются на структурах за пределами матки. Эндометриоз может привести к женскому бесплодию и часто вызывает сильные менструальные спазмы и другие боли в области таза, усталость и ненормальное менструальное кровотечение.
Поскольку ткань эндометрия за пределами матки реагирует на гормональные изменения так же, как и слизистая оболочка внутри матки, накапливая и разрушаясь с каждым менструальным циклом, ткань из поражений эндометрия попадает в полость таза и не имеет возможности выйти из тела.Это вызывает воспаление, рубцы и кисты, которые могут привести к боли и женскому бесплодию.
Диагностика включает лапароскопическое физическое обследование, во время которого камера, прикрепленная к тонкой трубке, вводится через небольшой разрез в брюшной полости. Это позволяет врачу просматривать внутренние структуры брюшной полости и тазовой области и определять степень роста эндометрия.
В зависимости от серьезности проблемы, эндометриоз можно лечить хирургическим путем, с помощью лекарств или и тем, и другим.
Синдром поликистозных яичников
Синдром поликистозных яичников (СПКЯ), еще одна ведущая причина женского бесплодия, представляет собой эндокринное заболевание, препятствующее овуляции. Из-за избыточного производства андрогенов (мужских гормонов) женщины с СПКЯ часто не овулируют нормально. Вместо одного фолликула яичника, развивающегося и высвобождающего зрелую яйцеклетку в каждом цикле, образуются множественные кисты яичников, но не выделяют яйцеклетки. Общие симптомы синдрома поликистозных яичников включают нерегулярные менструации и признаки гиперандрогении, такие как избыток волос на теле, прыщи и истончение волос на голове.Ожирение и инсулинорезистентность также тесно связаны с СПКЯ.
Вместо одного фолликула яичника, развивающегося и высвобождающего зрелую яйцеклетку в каждом цикле, образуются множественные кисты яичников, но не выделяют яйцеклетки. Общие симптомы синдрома поликистозных яичников включают нерегулярные менструации и признаки гиперандрогении, такие как избыток волос на теле, прыщи и истончение волос на голове.Ожирение и инсулинорезистентность также тесно связаны с СПКЯ.
Хотя синдром поликистозных яичников нельзя вылечить, его последствия можно свести к минимуму с помощью длительного лечения. Для преодоления женского бесплодия из-за СПКЯ обычно назначают цитрат кломифена для восстановления нормальной овуляции. Когда ожирение является фактором, изменение диеты и потеря веса часто вызывают спонтанное возобновление нормальной менструации и овуляции.
Если диетические изменения и цитрат кломифена неэффективны, пациент и врач обсудят альтернативные варианты лечения.Из-за высокого риска синдрома гиперстимуляции яичников (СГЯ) у женщин с синдромом поликистозных яичников экстракорпоральное оплодотворение (ЭКО) не рекомендуется.
Нарушения овуляции
Нерегулярная овуляция или ее отсутствие может быть результатом преждевременной недостаточности яичников, такого состояния, как синдром поликистозных яичников, или другого типа гормонального дисбаланса. В зависимости от серьезности и источника проблемы нарушения овуляции могут быть одними из самых простых или самых сложных для лечения типов женского бесплодия.Гормональный дисбаланс, обнаруженный однажды, обычно можно исправить с помощью лекарств. Также можно вводить препараты для лечения бесплодия, чтобы стимулировать яичники и вызвать выделение одной или нескольких яйцеклеток. Однако, если резерв яичников (яйцеклетки) низкий, стимуляция яичников вряд ли поможет. В таких случаях может быть показано оплодотворение in vitro донорскими яйцеклетками.
Физические барьеры
Другой частой причиной женского бесплодия является закупорка или барьер в фаллопиевых трубах или матке, который предотвращает контакт яйцеклетки со спермой или имплантацию в слизистую оболочку матки. Такая закупорка может быть результатом врожденной аномалии, послеоперационных спаек или любого состояния, при котором образуется рубцовая ткань. Минимально инвазивная операция по удалению барьера — один из возможных вариантов лечения этого типа женского бесплодия. Экстракорпоральное оплодотворение (ЭКО), которое было разработано с целью помочь женщинам с закупоркой маточных труб забеременеть, также очень эффективно. Даже если физическая аномалия матки не позволяет пациентке вынашивать беременность, ЭКО с гестационным носителем позволит пациентке иметь собственного биологического ребенка.
Такая закупорка может быть результатом врожденной аномалии, послеоперационных спаек или любого состояния, при котором образуется рубцовая ткань. Минимально инвазивная операция по удалению барьера — один из возможных вариантов лечения этого типа женского бесплодия. Экстракорпоральное оплодотворение (ЭКО), которое было разработано с целью помочь женщинам с закупоркой маточных труб забеременеть, также очень эффективно. Даже если физическая аномалия матки не позволяет пациентке вынашивать беременность, ЭКО с гестационным носителем позволит пациентке иметь собственного биологического ребенка.
Гормональный дисбаланс
Гормоны можно рассматривать как систему химической связи, используемую организмом для регулирования роста, воспроизводства и других процессов. Когда вырабатывается слишком много или слишком мало того или иного гормона, будь то в результате такого состояния, как синдром поликистозных яичников или нарушение функции железы, эти процессы не осуществляются правильно и возникают проблемы. Гормональный дисбаланс может вызвать женское бесплодие, нарушая овуляцию, предотвращая утолщение слизистой оболочки матки или иным образом препятствуя установлению беременности.К счастью, однажды выявленный гормональный дисбаланс обычно можно исправить с помощью лекарств, изменения образа жизни или диеты или сочетания того и другого.
Возрастное бесплодие
Женщины старше 35 лет часто страдают от возрастного бесплодия, поскольку их запас яйцеклеток снижается, а гормональные изменения затрудняют зачатие и беременность. В отличие от некоторых видов женского бесплодия, возрастные проблемы прогрессируют. Чем дольше пациент ждет перед обращением за лечением, тем меньше вероятность того, что вспомогательные репродуктивные технологии окажутся полезными.
В некоторых случаях экстракорпоральное оплодотворение (ЭКО) может быть эффективным для лечения возрастного женского бесплодия. Однако, если резерв яичников слишком низок для сбора достаточного количества яйцеклеток, вместо этого может быть показано ЭКО с донорством яйцеклеток.
Тестирование фертильности для женщин
Прежде чем приступить к лечению проблем с фертильностью, необходимо определить источник проблемы. У женщин серия скрининговых тестов и медицинских осмотров может помочь определить, что препятствует наступлению беременности.Эти процедуры тестирования на фертильность проводятся в нашей клинике в Форт-Лодердейле, штат Флорида, чтобы помочь нам порекомендовать наиболее эффективный метод борьбы с бесплодием.
Пробный тест кломифена цитрата
Проба с провокацией цитрата кломифена (CCCT) — это метод тестирования фертильности, который используется для оценки овариального резерва женщины или количества яйцеклеток. Он начинается с анализа крови на третий день менструального цикла (первый день — когда начинается менструация) для измерения количества фолликулостимулирующего гормона (ФСГ), вырабатываемого организмом.Затем, с пятого по девятый день, пациентка принимает ежедневную дозу цитрата кломифена, лекарства для стимуляции яичников, обычно продаваемого как Clomid®. На десятый день сдается еще один анализ крови. Если любой из тестов показывает повышенный уровень ФСГ, это указывает на низкий резерв яичников.
Гормональное обследование
Женская репродуктивная система зависит от выработки и высвобождения нескольких различных гормонов, каждый из которых точно в нужное время в каждом цикле, чтобы функционировать должным образом. Если какой-либо из этих гормонов выходит из равновесия из-за основного заболевания или проблемы с железами, вся система может быть нарушена.
Во время тестирования фертильности обычно проводятся анализы крови для проверки уровней эстрогена, прогестерона, ФСГ и ЛГ в организме. Поскольку эти гормоны колеблются в течение менструального цикла, может потребоваться взять несколько образцов крови в течение нескольких дней, чтобы провести тщательную оценку эндокринной функции пациента.
УЗИ
Безопасное, эффективное и полностью неинвазивное ультразвуковое исследование использует звуковые волны для создания изображения внутренних структур тела.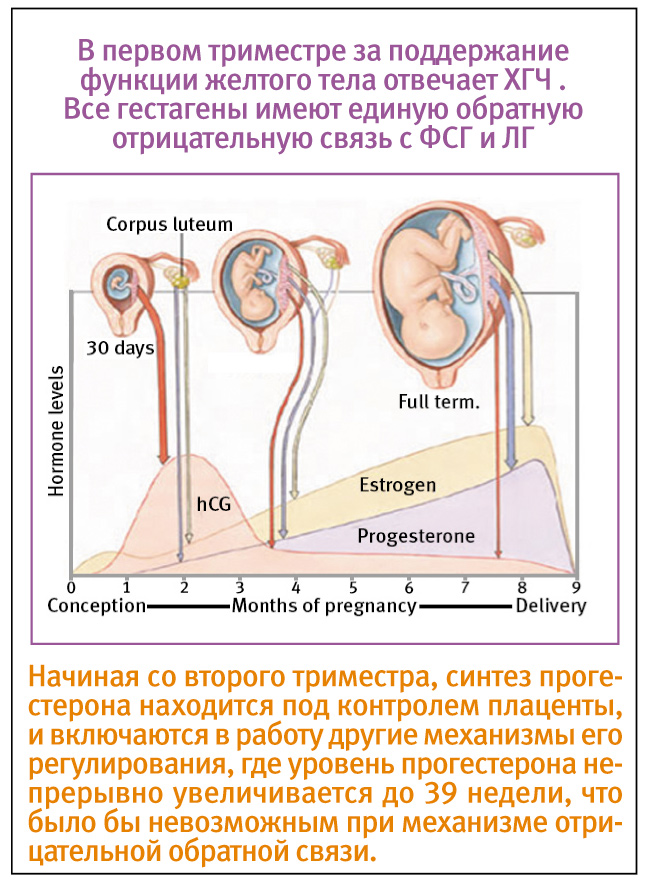 Во время УЗИ брюшной полости на брюшную полость наносится специальный гель, и ультразвуковой зонд перемещается по этой области во время оценки изображений на ультразвуковом экране. Трансвагинальное УЗИ аналогично, но предполагает использование другого зонда, который вводится во влагалище. Трансвагинальное УЗИ часто дает более четкую картину структур таза, чем УЗИ брюшной полости.
Во время УЗИ брюшной полости на брюшную полость наносится специальный гель, и ультразвуковой зонд перемещается по этой области во время оценки изображений на ультразвуковом экране. Трансвагинальное УЗИ аналогично, но предполагает использование другого зонда, который вводится во влагалище. Трансвагинальное УЗИ часто дает более четкую картину структур таза, чем УЗИ брюшной полости.
В качестве инструмента проверки фертильности ультразвук может использоваться для выявления таких проблем, как синдром поликистозных яичников, миома матки, кисты яичников, спайки или другие рубцовые ткани, плохое развитие фолликулов и аномалии матки или маточных труб.
Гистеросальпингограмма
IVF FLORIDA Reproductive Associates улучшила предоставление услуг и повысила удобство, добавив радиологические услуги в список услуг, предоставляемых на месте. Мы выполняем гистеросальпингограмму (HSG) в нашем офисе в Маргейте, а также в Северо-Западном медицинском центре и Мемориале Вест. Добавление пакета HSG означает универсальность покупки для женщин, проходящих процедуру HSG в Маргейте. Просто зарегистрируйтесь, пройдите тест на беременность и пройдите процедуру HSG в одном удобном месте, без необходимости ехать в больницу.Наша услуга HSG быстрее, намного дешевле, удобнее и потенциально менее травматична, чем исследование в больнице. Как правило, наши врачи могут выполнить процедуру за 15 минут или меньше, что значительно сокращает общее время, которое ваш пациент проводит в ожидании процедуры.
О процедуре
Гистеросальпингограмма, предназначенная для выявления закупорки маточных труб, представляет собой метод проверки фертильности, при котором в матку вводят специальный краситель через шейное отверстие.Затем следят за развитием красителя с помощью рентгеновского излучения. Если закупорки нет, краситель заполнит матку, пройдет через маточные трубы и выйдет в брюшную полость. Если есть закупорка, краситель остановится, указывая как на его присутствие, так и на его местонахождение.
Гистеросальпингограмма также может использоваться для оценки размера и формы матки и выявления таких состояний, как двурогая матка или матка с перегородкой, которые могут вызвать повторный выкидыш.
Диагностическая лапароскопия или гистероскопия
Иногда единственный способ досконально оценить состояние внутренних органов — это визуально их осмотреть.Минимально инвазивные хирургические методы позволяют врачам диагностировать и лечить такие состояния, как эндометриоз, миома матки и спаечные процессы, через мелкие разрезы, заживление которых занимает значительно меньше времени, чем при традиционных хирургических разрезах. Эти процедуры тестирования фертильности обычно выполняются, когда пациент находится под общей анестезией.
Лапароскопия включает введение небольшой камеры на конце тонкой трубки в брюшную полость, позволяющую обнажить матку, маточные трубы и яичники снаружи.После того, как делается разрез под пупком, используется углекислый газ, чтобы мягко надуть брюшную полость, обеспечивая более четкое представление внутренних структур. После завершения обследования газ выпускается, и разрез закрывается.
Гистероскопия позволяет врачам осматривать матку изнутри, чтобы проверить наличие миомы матки, полипов и других состояний. Слегка расширив отверстие шейки матки и вставив камеру через шейку матки, врачи могут выполнить эту процедуру без каких-либо разрезов.
Свяжитесь с нашей практикой в Форт-Лодердейле во Флориде
Чтобы узнать больше или записаться на консультацию по тестированию на фертильность, свяжитесь с нашей практикой в Форт-Лодердейле, штат Флорида.
Общие сведения о гормонах фертильности — Viera Fertility
Создание семьи — замечательное дело. Это одно из самых чудесных событий в жизни пары. Чтобы зачать ребенка, многое должно произойти и быть в порядке. Один из наиболее важных аспектов достижения беременности — это уровень гормонов в организме женщины. Гормоны определяют, созреет ли яйцеклетка и отправится ли она в матку, и найдет ли эмбрион безопасное место для вынашивания беременности в матке в течение следующих девяти месяцев. Гормоны напрямую связаны с фертильностью, беременностью и проблемами, с которыми сталкиваются многие наши пациенты.
Гормоны определяют, созреет ли яйцеклетка и отправится ли она в матку, и найдет ли эмбрион безопасное место для вынашивания беременности в матке в течение следующих девяти месяцев. Гормоны напрямую связаны с фертильностью, беременностью и проблемами, с которыми сталкиваются многие наши пациенты.
Что такое гормоны?
Гормоны — это химические вещества, которые выделяются в кровоток нашей эндокринной системой. Эндокринная система состоит из желез, и каждая железа отвечает за различные гомеостатические функции в организме.Когда мы пережили период полового созревания, наш гипофиз сигнализировал о росте костей и тканей и говорил телу, что пора созреть. Вилочковая железа, щитовидная железа, поджелудочная железа, яичники, яички, а также гипофиз, шишковидная железа и надпочечники ответственны за выработку соответствующих гормонов, позволяющих нашему телу функционировать. Некоторые из этих желез могут работать неправильно и вызывать серьезные проблемы. От диабета до гипертиреоза и даже бесплодия — гормоны могут вызвать у организма серьезные и эмоционально истощающие проблемы.
Гормоны фертильности
Есть много гормонов, которые работают вместе, чтобы создать идеальную среду для роста эмбриона. В Viera Fertility Center мы проводим наших пациентов через столько тестов, сколько необходимо, чтобы определить, связаны ли проблемы с фертильностью с функцией гормонов. Сложная карта гормонов вырабатывается каждый месяц, чтобы подготовить женский организм к беременности, и существует множество факторов, которые могут сдерживать и изменять эти гормоны на их пути.
Фолликулостимулирующий гормон и лютеинизирующий гормон
Первые выделяемые гормоны называются фолликулостимулирующим гормоном и лютеинизирующим гормоном, или ФСГ и ЛГ соответственно.Эти гонадотропины секретируются гипофизом и стимулируют яичники. Всплеск ЛГ наводняет яичники и стимулирует созревание яйцеклетки. Этот всплеск вызывает реакцию, которая высвобождает прогестерон и эстрадиол, чтобы начать подготовку матки к возможной имплантации — но об этом чуть позже. Как только овуляция начинается с выброса ЛГ, ФСГ начинает работать и стимулирует яичники к созреванию яйцеклетки. Когда яйцеклетка созреет, ФСГ будет отключен, и выработка ЛГ будет увеличиваться, и созревшая яйцеклетка продвинется вниз по фаллопиевой трубе, чтобы встретить жизнеспособную сперму.
Как только овуляция начинается с выброса ЛГ, ФСГ начинает работать и стимулирует яичники к созреванию яйцеклетки. Когда яйцеклетка созреет, ФСГ будет отключен, и выработка ЛГ будет увеличиваться, и созревшая яйцеклетка продвинется вниз по фаллопиевой трубе, чтобы встретить жизнеспособную сперму.
Высокая или низкая масса тела, чрезмерный стресс и резкие, быстрые колебания веса могут регулярно тайно нарушать выработку этих гормонов. Обычно это нерегулярные менструации, и его можно проверить с помощью простого анализа крови.
Прогестерон, ХГЧ и hPL
Прогестерон — еще один очень важный гормон, который может определять фертильность женщины. Как только ЛГ начинает процесс овуляции, начинается выработка прогестерона. Прогестерон в первую очередь отвечает за подготовку матки к беременности.Это достигается за счет утолщения слизистой оболочки эндометрия, чтобы оплодотворенный ооцит стал безопасным местом для имплантации и в конечном итоге превратился в плод. Если жизнеспособный сперматозоид встречается со зрелой яйцеклеткой и имплантируется в подготовленную слизистую оболочку матки, вырабатывается ХГЧ, и у вас на руках беременность. ХГЧ присутствует только во время беременности и обеспечивает свежий эмбрион питанием, необходимым для его дальнейшего развития. На 11 неделе беременности уровень этого гормона снижается, и его действие берет верх, обеспечивая питание, необходимое для развития плода.Прогестерон продолжает играть жизненно важную роль, предотвращая сокращения, которые могут привести к отторжению эмбриона. Слишком много или недостаточно прогестерона может вызвать множество проблем у женщины, желающей забеременеть. Для имплантации уровни должны быть оптимальными.
Гормоны чрезвычайно важны для фертильности. Если у вас проблемы с фертильностью, в первую очередь мы проверяем уровень гормонов. Это позволяет нам помочь, но мы можем, если это стимулирует ваши фолликулы с помощью ЛГ или ФСГ или повышает уровень прогестерона для создания оптимальной среды.
