Как лечить гипоксию плода при беременности: Гипоксия плода — признаки, причины, диагностика и профилактика
Гипоксия плода. Что такое Гипоксия плода?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипоксия плода – внутриутробный синдром, характеризующийся комплексом изменений со стороны плода, обусловленных недостаточным поступлением кислорода к его тканям и органам. Гипоксия плода характеризуется нарушениями со стороны жизненно-важных органов, в первую очередь, ЦНС. Диагностика гипоксии плода включает проведение кардиотокографии, допплерометрии маточно-плацентарного кровообращения, акушерского УЗИ, амниоскопии. Лечение гипоксии плода направлено на нормализацию маточно-плацентарного кровотока, улучшение реологии крови; иногда данное состояние требует досрочного родоразрешения женщины.
- Причины гипоксии плода
- Классификация гипоксии плода
- Проявления гипоксии плода
- Диагностика гипоксии плода
- Лечение гипоксии плода
- Осложнения гипоксии плода
- Профилактика гипоксии плода
- Цены на лечение
Общие сведения
Гипоксия плода регистрируется в 10,5% случаев от общего числа беременностей и родов. Гипоксия плода может развиваться в различные сроки внутриутробного развития, характеризоваться различной степенью кислородной недостаточности и последствиями для организма ребенка. Гипоксия плода, развившаяся в ранние сроки гестации, вызывает пороки и замедление развития эмбриона. На поздних сроках беременности гипоксия сопровождается задержкой роста плода, поражением ЦНС, снижением адаптационных возможностей новорожденного.
Гипоксия плода
Причины гипоксии плода
Гипоксия плода может являться следствием широкого круга неблагоприятных процессов, происходящих в организме ребенка, матери или в плаценте. Вероятность развития гипоксии у плода повышается при заболеваниях материнского организма – анемии, сердечно-сосудистой патологии (пороках сердца, гипертонии), заболеваниях почек, дыхательной системы (хроническом бронхите, бронхиальной астме и др.), сахарном диабете, токсикозах беременности, многоплодной беременности, ИППП. Негативно на снабжении плода кислородом отражается алкоголизм, никотиновая, наркотическая и другие виды зависимости матери.
Вероятность развития гипоксии у плода повышается при заболеваниях материнского организма – анемии, сердечно-сосудистой патологии (пороках сердца, гипертонии), заболеваниях почек, дыхательной системы (хроническом бронхите, бронхиальной астме и др.), сахарном диабете, токсикозах беременности, многоплодной беременности, ИППП. Негативно на снабжении плода кислородом отражается алкоголизм, никотиновая, наркотическая и другие виды зависимости матери.
Опасность гипоксии плода возрастает при нарушениях плодово-плацентарного кровообращения, обусловленных угрозой выкидыша, перенашиванием беременности, патологией пуповины, фетоплацентарной недостаточностью, аномалиями родовой деятельности и других осложнениях беременности и родового процесса. К факторам риска в развитии интранатальной гипоксии относят гемолитическую болезнь плода, врожденные аномалии развития, внутриутробное инфицирование (герпетическая инфекция, токсоплазмоз, хламидиоз, микоплазмоз и др.), многократное и тугое обвитие пуповины вокруг шейки ребенка, длительная по времени компрессия головки в процессе родов.
В ответ на гипоксию у плода, прежде всего, страдает нервная система, поскольку нервная ткань наиболее чувствительная к дефициту кислорода. Начиная с 6-11 недели развития эмбриона, недостаток кислорода вызывает задержку созревания головного мозга, нарушения в строении и функционировании сосудов, замедление созревания гематоэнцефалического барьера. Также гипоксию испытывают ткани почек, сердца, кишечника плода.
Незначительная гипоксия плода может не вызывать клинически значимых повреждений ЦНС. При тяжелой гипоксии плода развиваются ишемия и некрозы в различных органах. После рождения у ребенка, развивавшегося в условиях гипоксии, может наблюдаться широкий диапазон нарушений – от неврологических расстройств до задержки психического развития и тяжелых соматических отклонений.
Классификация гипоксии плода
По времени течения и скорости возникновения выделяют острую и хронически развивающуюся гипоксию плода.
Возникновение острой гипоксии плода обычно связано с аномалиями и осложнениями родового акта – стремительными или затяжными родами, прижатием или выпадением пуповины, длительным сдавлением головки в родовых путях. Иногда острая гипоксия плода может развиться в ходе беременности: например, в случае разрыва матки или преждевременной отслойки плаценты. При острой гипоксии стремительно нарастают нарушения функций жизненно важных органов плода. Острая гипоксия характеризуется учащением сердцебиения плода (более 160 уд. в мин.) или его урежением (менее 120 уд. в мин.), аритмией, глухостью тонов; усилением или ослаблением двигательной активности и т. д. Нередко на фоне острой гипоксии развивается асфиксия плода.
Иногда острая гипоксия плода может развиться в ходе беременности: например, в случае разрыва матки или преждевременной отслойки плаценты. При острой гипоксии стремительно нарастают нарушения функций жизненно важных органов плода. Острая гипоксия характеризуется учащением сердцебиения плода (более 160 уд. в мин.) или его урежением (менее 120 уд. в мин.), аритмией, глухостью тонов; усилением или ослаблением двигательной активности и т. д. Нередко на фоне острой гипоксии развивается асфиксия плода.
К хронической гипоксии приводит длительный умеренный дефицит кислорода, в условиях которого развивается плод. При хроническом дефиците кислорода возникает внутриутробная гипотрофия; в случае истощения компенсаторных возможностей плода развиваются те же нарушения, что и при остром варианте течения. Гипоксия плода может развиваться в ходе беременности или родов; отдельно рассматривается гипоксия, возникшая у ребенка после рождения вследствие болезни гиалиновых мембран, внутриутробной пневмонии и т. д.
д.
С учетом компенсаторно-адаптационных возможностей плода гипоксия может приобретать компенсированные, субкомпенсированные и декомпенсированные формы. Поскольку при неблагоприятных условиях плод испытывает не только гипоксию, но и целый комплекс сложных нарушений обмена, в мировой практике данное состояние определяется как «дистресс-синдром», который подразделяется на дородовый, развившийся в родах и респираторный.
Проявления гипоксии плода
Выраженность изменений, развивающихся у плода под воздействием гипоксии, определяется интенсивностью и длительностью испытываемой кислородной недостаточности. Начальные проявления гипоксии вызывают у плода учащение сердцебиения, затем — его замедление и приглушенность тонов сердца. В околоплодных водах может появиться меконий. При гипоксии легкой степени увеличивается двигательная активность плода, при тяжелой – движения урежаются и замедляются.
При выраженной гипоксии у плода развиваются нарушения кровообращения: отмечается кратковременный тахикардия и подъем АД, сменяющиеся брадикардией и спадом АД. Реологические нарушения проявляются сгущением крови и выходом плазмы из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В результате повышенной ломкости и проницаемости сосудистых стенок возникают кровоизлияния. Снижение тонуса сосудов и замедление кровообращение приводит к ишемизации органов. При гипоксии в организме плода развивается ацидоз, изменяется баланс электролитов, нарушается тканевое дыхание. Изменения в жизненно важных органах плода может вызывать его внутриутробную гибель, асфиксию, внутричерепные родовые травмы.
Реологические нарушения проявляются сгущением крови и выходом плазмы из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В результате повышенной ломкости и проницаемости сосудистых стенок возникают кровоизлияния. Снижение тонуса сосудов и замедление кровообращение приводит к ишемизации органов. При гипоксии в организме плода развивается ацидоз, изменяется баланс электролитов, нарушается тканевое дыхание. Изменения в жизненно важных органах плода может вызывать его внутриутробную гибель, асфиксию, внутричерепные родовые травмы.
Диагностика гипоксии плода
Подозрение на то, что плод испытывает гипоксию, могут возникнуть при изменении его двигательной активности – беспокойном поведении, усилении и учащении шевелений. Длительная или прогрессирующая гипоксия приводит к ослаблению шевелений плода. Если женщина замечает такие изменения, ей следует немедленно обратиться к гинекологу, осуществляющему ведение беременности. При прослушивании сердцебиения плода акушерским стетоскопом врач оценивает частоту, звучность и ритм сердечных тонов, наличие шумов. Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
В ходе кардиотокографии удается отследить ЧСС плода и его двигательную активность. По изменению сердцебиения в зависимости от покоя и активности плода судят о его состоянии. Кардиотокография, наряду с фонокардиографией, широко применяется в родах. При допплерографии маточно-плацентарного кровотокаизучается скорость и характер кровотока в сосудах пуповины и плаценты, нарушение которого приводит к гипоксии плода. Кордоцентез под контролем УЗИ проводится для забора пуповинной крови и исследования кислотно-щелочного равновесия. Эхоскопическим признаком гипоксии плода может служить выявляемая задержка его роста. Кроме того, в процессе акушерского УЗИ оценивается состав, объем и цвет околоплодных вод. Выраженное многоводие или маловодие могут сигнализировать о неблагополучии.
Проведение амниоскопии и амниоцентеза через канал шейки матки позволяет визуально оценить прозрачность, цвет, количество околоплодной жидкости, наличие в ней включений (хлопьев, мекония), провести биохимические пробы (измерение рН, исследование содержания гормонов, ферментов, концентрации CO2).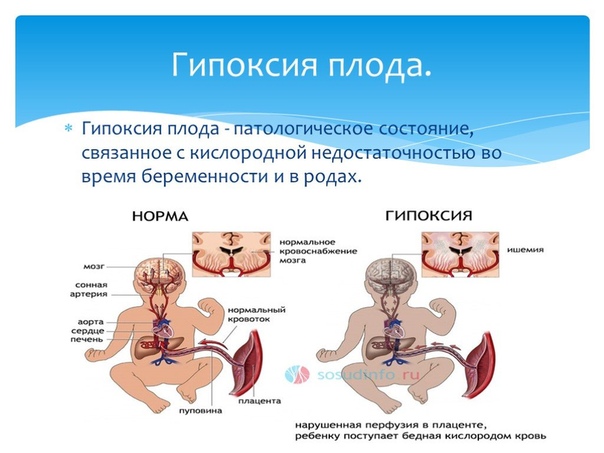 Амниоскопия противопоказана при предлежании плаценты, кольпите, цервиците, угрозе прерывания беременности. Непосредственная оценка амниотической жидкости осуществляется после ее излития в I периоде родов. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.
Амниоскопия противопоказана при предлежании плаценты, кольпите, цервиците, угрозе прерывания беременности. Непосредственная оценка амниотической жидкости осуществляется после ее излития в I периоде родов. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.
Лечение гипоксии плода
В случае выявления гипоксии плода беременная госпитализируется в акушерско-гинекологический стационар. Наличие гипоксии плода требует коррекции имеющейся акушерской и экстрагенитальной патологии матери и нормализации фетоплацентарного кровообращения. Беременной показан строгий покой, оксигенотерапия. Проводится терапия, направленная на снижение тонуса матки (папаверин, дротаверин, эуфиллин, гексопреналин, тербуталин), уменьшение внутрисосудистой свертываемости (дипиридамол, декстран , гемодериват крови телят, пентоксифиллин).
Хроническая гипоксия плода требует введения препаратов, улучшающих клеточную проницаемость для кислорода и метаболизм (эссенциальных фосфолипидов, витаминов Е, С, В6, глутаминовой кислоты, глюкозы), антигипоксантов, нейропротекторов. При улучшении состояния беременной и уменьшении явлений гипоксии плода беременной может быть рекомендована дыхательная гимнастика, аквагимнастика, УФО, индуктотермия. При неэффективности комплексных мер и сохранении признаков гипоксии плода на сроке свыше 28 недель показано родоразрешение в экстренном порядке (экстренное кесарево сечение).
При улучшении состояния беременной и уменьшении явлений гипоксии плода беременной может быть рекомендована дыхательная гимнастика, аквагимнастика, УФО, индуктотермия. При неэффективности комплексных мер и сохранении признаков гипоксии плода на сроке свыше 28 недель показано родоразрешение в экстренном порядке (экстренное кесарево сечение).
Роды при хронической гипоксии плода ведутся с использованием кардиомниторинга, позволяющего своевременно применять дополнительные меры. При острой гипоксии, развившейся в родах, ребенку требуется реанимационная помощь. Своевременная коррекция гипоксии плода, рациональное ведение беременности и родов позволяют избежать развития грубых нарушений у ребенка. В дальнейшем все дети, развивавшиеся в условиях гипоксии, наблюдаются у невролога; нередко им требуется помощь психолога и логопеда.
Осложнения гипоксии плода
Тяжелая степень гипоксии плода сопровождается тяжелейшими полиорганными дисфункциями у новорожденного. При гипоксическом поражении ЦНС может развиваться перинатальная энцефалопатия, отек мозга, арефлексия, судороги. Со стороны дыхательной системы отмечаются постгипоксическая пневмопатия, легочная гипертензия; сердечно-сосудистые нарушения включают пороки сердца и сосудов, ишемический некроз эндокарда и др.
При гипоксическом поражении ЦНС может развиваться перинатальная энцефалопатия, отек мозга, арефлексия, судороги. Со стороны дыхательной системы отмечаются постгипоксическая пневмопатия, легочная гипертензия; сердечно-сосудистые нарушения включают пороки сердца и сосудов, ишемический некроз эндокарда и др.
Влияние гипоксии плода на почки может проявляться почечной недостаточностью, олигурией; на ЖКТ – срыгиваниями, рвотой, энтероколитом. Нередко вследствие тяжелой перинатальной гипоксии у новорожденного развиваются ДВС-синдром, вторичный иммунодефицит. Асфиксия новорожденных в 75-80% случаев развивается на фоне предшествующей гипоксии плода.
Профилактика гипоксии плода
Предупреждение развития гипоксии плода требует от женщины ответственной подготовки к беременности: лечения экстрагенитальной патологии и заболеваний органов репродуктивной системы, отказ от нездоровых привычек, рациональное питание. Ведение беременности должно осуществляться с учетом факторов риска и своевременным контролем за состоянием плода и женщины. Недопущение развития острой гипоксии плода заключается в правильном выборе способа родоразрешения, профилактике родовых травм.
Недопущение развития острой гипоксии плода заключается в правильном выборе способа родоразрешения, профилактике родовых травм.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипоксия плода
Это внутриутробный синдром, сопровождающийся комплексом изменений со стороны плода, которые обусловлены недостаточным поступлением к его органам и тканям кислорода. Патология характеризуется развитием нарушений в жизненно важных органах, особенно ЦНС.
Причины гипоксии плода
Патология встречается у 10,5 % беременных, может развиваться на разных сроках вынашивания ребенка.
Основными причинами гипоксии плода считаются:
- гестационная артериальная гипертензия;
- преждевременная отслойка плаценты;
- анемия у будущей матери;
- инфекционные заболевания;
- многоплодная беременность.
Вероятность развития гипоксии плода повышают хронические заболевания у матери (пороки сердца, заболевания почек, бронхит, бронхиальная астма, сахарный диабет). А также употребление алкоголя и никотина, нарушения плодово-плацентарного кровообращения, обусловленные патологией пуповины, перенашиванием беременности, угрозой выкидыша, аномалиями родовой деятельности и т. д.
Классификация гипоксии плода
Различают такие степени кислородного голодания:
Первая.
- тип а — нарушение кровообращения в маточно-плацентарных сосудах;
- тип б — патологии кровотока в плодово-плацентарном участке.
Вторая. Нарушения кровообращения в обеих вышеуказанных системах, при этом они находятся в состоянии компенсации.
Третья. Нарушение кровотока в любой из данных систем с угрозой жизни ребенка.
По времени течения и скорости развития патологического процесса гипоксия плода делится на острую и хроническую. В первом случае нарушения со стороны жизненно важных органов стремительно нарастают. Хроническое кислородное голодание начинает причинять ущерб после исчерпания компенсаторных ресурсов.
Проявления гипоксии плода
Начальные проявления кислородного голодания заключаются в учащении сердцебиения эмбриона, затем происходит его замедление и наблюдается приглушенность тонов сердца. При легкой степени гипоксии двигательная активность плода увеличивается, при тяжелой — уменьшается.
При значительном кислородном голодании нарушается кровообращение, сгущается кровь, плазма выходит из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В организме эмбриона меняется баланс электролитов, развивается ацидоз, происходит нарушение тканевого дыхания.
Диагностика гипоксии плода
При изменении характера шевелений ребенка беременную обследуют:
- прослушивают сердцебиение плода;
- проводят кардиотокографию, фонокардиографию плода;
- выполняют УЗИ, доплерографию;
- проводят амниоскопию и амниоцентез;
- направляют на лабораторные анализы.

Лечение при гипоксии плода
В случае обнаружения кислородного голодания вынашиваемого ребенка беременную помещают в акушерско-гинекологический стационар. При гипоксии плода проводят коррекцию имеющейся акушерской и экстрагенитальной патологии у женщины, принимают меры по нормализации фетоплацентарного кровообращения.
Беременной рекомендован строгий постельный режим, оксигенотерапия, лечение для нормализации тонуса матки и снижения внутрисосудистой свертываемости.
Единственный метод лечения с доказанной эффективностью — это контролируемая гипотермия.
Осложнения гипоксии плода включают в себя:
- отек мозга, перинатальную энцефалопатию, судороги, арефлексию;
- постгипоксическую пневмопатию, легочную гипертензию;
- ишемический некроз эндокарда, пороки сердца и сосудов;
- почечную недостаточность, олигурию;
- срыгивания, рвоту, энтероколит;
- ДВС-синдром;
- вторичный иммунодефицит;
- асфиксию новорожденных (75–80 %).

Профилактика гипоксии плода
Ответственная подготовка к беременности позволяет предупредить кислородное голодание у будущего ребенка. Она предусматривает:
- лечение экстрагенитальной патологии;
- терапию болезней репродуктивной системы;
- отказ от вредных привычек;
- рациональное питание.
Предупредить проблему позволяет правильный выбор способа родоразрешения, профилактика родовых травм.
При гипоксии плода необходимо получить консультацию невролога, принимающего в медико-генетическом центре «Геномед».
Гипоксия плода: что это такое и чем она вызвана?
Если вы родитель и заметили у своего ребенка задержку развития или тревожные симптомы, возможно, вы захотите узнать о гипоксии плода.
Когда плод или новорожденный лишен кислорода, это может привести к тяжелым и необратимым родовым травмам и даже к смерти.
\Без кислорода гибель клеток и повреждение головного мозга могут произойти всего за 4 минуты.
Большинство врачей осведомлены о признаках и симптомах гипоксии плода и будут своевременно лечить их, наблюдая за матерью и ее ребенком.
К сожалению, бывают случаи, когда врачебная халатность и халатность приводят к тому, что ребенок остается без лечения.
Если вы подозреваете, что неадекватное медицинское обслуживание привело к родовой травме, вам всегда следует обращаться к юристу по вопросам врачебной халатности.
Ниже мы поговорим о признаках гипоксии плода, ее причинах, способах лечения и о том, как получить бесплатную консультацию опытного юриста по врачебным ошибкам.
Что такое гипоксия плода?
Гипоксия плода, также известная как внутриутробная гипоксия, возникает, когда плоду не хватает кислорода.
Недостаточное количество кислорода, возникающее до рождения, во время родов или сразу после рождения, может вызвать серьезные родовые травмы и повлиять на развитие мозга плода.
Существуют различные причины кислородного голодания.
Если у матери есть определенные заболевания, такие как гестационный диабет и преэклампсия, ее плод подвергается более высокому риску гипоксии.
Обладая этими знаниями, медицинские работники должны следить за матерью и ребенком на предмет признаков дистресса плода.
Во время родов медицинские работники должны следить за низким уровнем кислорода у плода, поскольку профилактика лучше, чем лечение.
Если врачи знают, что плод может получать меньше кислорода, чем достаточно, и не лечат плод или ребенка незамедлительно, они могут нести ответственность за ущерб в соответствии с законами о врачебной халатности.
Признаки гипоксии плода
Изучение признаков гипоксии плода дает медицинским работникам шанс спасти жизни еще не рожденных детей и предотвратить рост детей с задержкой развития и пожизненными травмами.
Мониторинг сердца плода — это один из способов, с помощью которого медицинские работники могут наблюдать за плодом и убедиться, что он получает достаточное количество кислорода.
Ниже приведены наиболее распространенные признаки гипоксии и когда они наиболее вероятны.
До и после доставки
- Снижение частоты сердечных сокращений плода
- Неустойчивая частота сердечных сокращений плода
- Отсутствие движений плода
После рождения
- Ацидоз (слишком много кислоты в крови)
- Синюшный оттенок кожи
- Затрудненное дыхание
- Низкий пульс
- Меконий (кал в амниотической жидкости)
- Отсутствие плача или слабый плач
- Неонатальные судороги
- Плохие рефлексы
- Мы ак мышечный тонус
Что вызывает гипоксию плода?
Не существует единого фактора риска гипоксии плода.
Хотя иногда в этом могут быть виноваты медицинские работники, бывают случаи, когда гипоксия может возникнуть неожиданно.
Однако знание наиболее частых причин гипоксии плода может помочь врачам уделить больше внимания детям, относящимся к группе повышенного риска.
Факторы, которые могут привести к неадекватному уровню кислорода до или во время родов, включают:
- Отслойка плаценты
- Нарушение функции плаценты у переношенных детей
- Разрыв матки
- Сдавление пуповины
- Узлы пуповины
- Выпадение пуповина
- Низкое артериальное давление у матери
- Низкий уровень кислорода у матери , часто вторичный по отношению к уменьшению дыхания после анестезии
- Гиперстимуляция матки, вторичная по отношению к питоцину
- Курение матери
- Многоплодие
- Таз матери слишком мал для родов
Как лечить гипоксию плода?
Одним из наиболее распространенных методов лечения гипоксии плода является терапевтическая гипотермия, также известная как терапия охлаждением мозга.
Во время этого вида терапии у новорожденного снижается температура мозга и тела, что может снизить риск необратимого повреждения головного мозга.
Другие формы лечения после рождения могут включать лекарства от артериального давления, искусственное дыхание, диализ, сердечные насосы, дыхательные ванны и лекарства, ингибиторы судорог.
Тип лечения новорожденного зависит от того, что вызывает низкий уровень кислорода, его гестационного возраста и тяжести кислородного голодания.
В некоторых случаях может потребоваться кесарево сечение, так как роды могут помочь обеспечить выживание плода или повреждение головного мозга, если плацента является причиной низкого уровня кислорода.
В других случаях может помочь лечение преэклампсии и артериального давления у матери с помощью сульфата магния и низких доз аспирина.
Если ваш медицинский работник знал о состоянии здоровья матери и не оказал вам или вашему плоду надлежащую медицинскую помощь, у вас может быть дело о врачебной халатности
Как плод реагирует на внутриутробную гипоксию?
Когда плод лишен кислорода и не принимается должных мер, это может привести к следующему:
- Травмы головного мозга
- Когнитивные проблемы
- Задержка развития
- Детский церебральный паралич
- Повреждение нервов
- Пороки сердца
- Кровотечения
- Смерть
9 0043 Кома
Чем тяжелее гипоксия плода, тем выше риск страданий ребенка пожизненная инвалидность или травма.
Стать новым родителем достаточно сложно и дорого, не воспитывая ребенка с ограниченными возможностями и нуждающегося в медицинской помощи.
Поскольку лечения повреждения головного мозга не существует, стоимость лечения может быть больше, чем может себе позволить большинство семей.
Чтобы справиться с проблемами младенцев и детей с когнитивными проблемами или повреждениями головного мозга, многие семьи могут даже обратиться за помощью к психотерапевту.
Со всеми этими расходами разумно поговорить с адвокатом по делам о врачебной халатности, чтобы он мог расследовать ваше заявление о злоупотреблении служебным положением.
Если у вас есть доказательства того, что медицинские работники могли предотвратить родовую травму вашего ребенка, вылечив гипоксию плода, наши юристы могут помочь вам построить дело.
Эксперты Grover Lewis Johnson будут сражаться за вас
Становление родителем должно стать одним из самых счастливых дней в вашей жизни. Когда происходят травматические роды или роды, ваша память будет испорчена.
Когда происходят травматические роды или роды, ваша память будет испорчена.
Гровер Льюис Джонсон понимает ваши опасения и готов помочь вам и вашей семье получить компенсацию, которую вы заслуживаете.
Родовые травмы могут сказаться на семье на всю жизнь.
Когда вы выиграете дело, это поможет вам и вашей семье оплатить расходы, связанные с родовыми травмами, операциями, терапией и лекарствами.
Свяжитесь с нами, чтобы получить бесплатную консультацию и узнать больше о врачебной халатности, халатности и родовых травмах.
Признаки дистресса плода во время беременности
Главная / Без категорий / Признаки дистресса плода
Отказ от ответственности: Мы не можем предоставлять лечение или медицинские консультации. Если вам требуется неотложная медицинская помощь, позвоните по номеру службы экстренной помощи в вашей стране по номеру 911 или своему врачу.
Что такое дистресс плода?
Дистресс плода, также называемый «необнадеживающим состоянием плода», — это термин, который медицинские работники используют для описания того, что плод не получает достаточного количества кислорода во время беременности или родов (1). Дистресс плода является признаком того, что ребенок может плохо себя чувствовать в утробе матери. Когда ребенок находится в бедственном положении, ему может потребоваться немедленное вмешательство, такое как кесарево сечение или определенные методы внутриутробной реанимации. Если дистресс плода остается неконтролируемым, это может привести к более серьезным травмам, таким как Гипоксически-ишемическая энцефалопатия (ГИЭ) .
Дистресс плода является признаком того, что ребенок может плохо себя чувствовать в утробе матери. Когда ребенок находится в бедственном положении, ему может потребоваться немедленное вмешательство, такое как кесарево сечение или определенные методы внутриутробной реанимации. Если дистресс плода остается неконтролируемым, это может привести к более серьезным травмам, таким как Гипоксически-ишемическая энцефалопатия (ГИЭ) .
Терминология
Согласно заключению Комитета Американской коллегии акушеров и гинекологов (ACOG) в 2005 г., термин дистресс плода считался слишком запутанным, поскольку он был очень похож на «асфиксию при рождении» (2). Однако многие врачи до сих пор используют эту фразу. Асфиксия при рождении означает, что ребенок не получает достаточного количества кислорода во время родов из-за таких проблем, как сдавление пуповины, отслойка плаценты или другое осложнение при родах. При дистрессе плода ребенку не хватает достаточного количества кислорода, судя по частоте сердечных сокращений плода, хотя причина этого может быть неизвестна. Вместо этого термин «необнадеживающее состояние плода» чаще используется для описания интерпретации клиницистом или врачом данных, связанных с состоянием плода.
Вместо этого термин «необнадеживающее состояние плода» чаще используется для описания интерпретации клиницистом или врачом данных, связанных с состоянием плода.
Причины дистресса плода
Некоторые распространенные причины дистресса плода включают (1):
- Анемия
- Ограничение внутриутробного развития плода (ЗВУР)
- Переношенная беременность (беременность в сроке 42 недели и более)
- Амниотическая жидкость, окрашенная меконием
- Маловодие (маловодие)
- Гипертония, вызванная беременностью
Признаки дистресса плода
Дистресс плода диагностируется на основании мониторинга частоты сердечных сокращений плода. На протяжении всей беременности следует контролировать частоту сердечных сокращений плода и измерять ее на каждом предродовом приеме. Врачи могут использовать внутренние или внешние инструменты для измерения частоты сердечных сокращений плода (1). Чаще всего его измеряют с помощью электронного фетального монитора. Частота сердечных сокращений плода должна быть от 110 до 160 ударов в минуту в течение третьего триместра беременности и родов.
Частота сердечных сокращений плода должна быть от 110 до 160 ударов в минуту в течение третьего триместра беременности и родов.
Аномалии частоты сердечных сокращений, являющиеся признаками дистресса плода:
- Тахикардия (аномально высокая частота сердечных сокращений)
- Брадикардия (аномально низкая частота сердечных сокращений)
- Различные замедления (резкое снижение частоты сердечных сокращений)
- Поздние замедления (позднее возвращение к исходной частоте сердечных сокращений после сокращения)
Все эти обстоятельства должны находиться под пристальным наблюдением вашего врача (1).
Пожизненные осложнения могут быть результатом медицинской халатности. Наша команда юристов имеет более чем 20-летний опыт судебной защиты детей с родовыми травмами, возникшими в результате дистресса плода. У вас может быть дело.
Свяжитесь с юристом
Другие проблемы во время беременности, которые могут увеличить риск дистресса плода
Мониторинг сердечного ритма плода — это способ, которым врачи диагностируют дистресс плода. Однако другие распространенные проблемы во время беременности также могут означать, что у плода проблемы. К ним относятся:
Однако другие распространенные проблемы во время беременности также могут означать, что у плода проблемы. К ним относятся:
- Снижение активности плода : Движения плода являются важным признаком того, что ребенок здоров (3,4). Движения ребенка обычно устанавливаются примерно на 28 неделе беременности; в это время есть и движение, и неподвижность, так как младенцы спят и отдыхают в утробе матери. Во время предродовых осмотров медицинские работники должны спросить будущую мать, прекратились ли движения ее ребенка, замедлились ли они или уменьшились, поскольку изменения в движениях плода могут быть признаком дистресса плода. Если движения плода уменьшились, врач должен выполнить пренатальные тесты , такие как нестрессовые тесты (НСТ), биофизические профили (БФП) и/или УЗИ для наблюдения за ребенком в утробе матери.
- Спазмы : По мере роста ребенка и расширения матки у матерей часто возникают судороги. Врачи должны рекомендовать матерям сообщать о судорогах, как только они возникают, особенно если судороги сильные и если к тому же присутствует боль в спине.
 Интенсивные спазмы могут быть признаком серьезного осложнения, такого как отслойка плаценты, которое может вызвать дистресс плода (5).
Интенсивные спазмы могут быть признаком серьезного осложнения, такого как отслойка плаценты, которое может вызвать дистресс плода (5). - Вагинальное кровотечение : Некоторые состояния, такие как предлежание плаценты, предлежание сосудов и отслойка плаценты, могут вызывать кровотечение во время беременности (6). В зависимости от серьезности этих проблем, все они могут вызвать дистресс плода. В связи с этим медицинские работники должны обращать внимание на сообщения матерей о вагинальном кровотечении, поскольку это может быть признаком более серьезного состояния, которое может привести к дистрессу плода.
- Увеличение веса матери : Матери и их врачи должны обращать внимание на то, насколько сильно увеличивается вес во время беременности. Эксперты утверждают, что прибавка в весе от 25 до 40 фунтов во время беременности является нормальным явлением (7). Прибавка веса за пределами этого диапазона может привести к дистрессу плода.
- Аномальные результаты биофизического профиля (BPP): BPP измеряется с помощью ультразвука.
 Ультразвуковой техник собирает четыре измерения: дыхание плода, объем амниотической жидкости, движения плода и тонус плода (8). Каждому измерению присваивается оценка 0 или 2, а суммарная оценка менее 4 свидетельствует о нарушении функции плода.
Ультразвуковой техник собирает четыре измерения: дыхание плода, объем амниотической жидкости, движения плода и тонус плода (8). Каждому измерению присваивается оценка 0 или 2, а суммарная оценка менее 4 свидетельствует о нарушении функции плода. - Аномальные уровни амниотической жидкости: Амниотическая жидкость является одним из основных показателей здоровья плода (9). Объем амниотической жидкости (ОЖЖ) может быть слишком низким (маловодие) или слишком большим (многоводие). Эти аномалии могут быть признаками врожденных аномалий, маточно-плацентарной недостаточности, хромосомных аномалий плода, компрессии пуповины и др.
Что делать в случае дистресса плода
Медицинский персонал должен внимательно следить за всеми беременностями, особенно беременностями высокого риска, и постоянно оценивать состояние здоровья матери и ребенка. Когда врачи распознают или предупреждены о признаках дистресса плода, они могут наблюдать за ребенком и решать, как действовать наиболее безопасным способом. Обычно врач делает это с помощью мониторинга частоты сердечных сокращений плода (ЧСС). ЧСС позволяет врачу отслеживать признаки гипоксии, реакцию плода на гипоксию и схватки матери (1). Как только у ребенка появляются признаки дистресса плода при мониторинге, основная цель состоит в том, чтобы как можно скорее вернуть ребенка в состояние, богатое кислородом, чтобы избежать риска травмы. Иногда лучший способ облегчить дистресс плода — это родить, тем самым удалив ребенка из среды, лишенной кислорода. Кесарево сечение может быть самым безопасным способом для этого.
Обычно врач делает это с помощью мониторинга частоты сердечных сокращений плода (ЧСС). ЧСС позволяет врачу отслеживать признаки гипоксии, реакцию плода на гипоксию и схватки матери (1). Как только у ребенка появляются признаки дистресса плода при мониторинге, основная цель состоит в том, чтобы как можно скорее вернуть ребенка в состояние, богатое кислородом, чтобы избежать риска травмы. Иногда лучший способ облегчить дистресс плода — это родить, тем самым удалив ребенка из среды, лишенной кислорода. Кесарево сечение может быть самым безопасным способом для этого.
Дистресс плода и ГИЭ
Дистресс плода возникает, когда ребенок плохо себя чувствует в утробе матери. Часто дистресс плода возникает, когда ребенок лишается доступа кислорода, что приводит к кислородному голоданию. Медицинские работники должны немедленно устранять признаки дистресса плода, чтобы предотвратить возникновение гипоксически-ишемической энцефалопатии (ГИЭ). Если дистресс плода не лечить и возникает ГИЭ, это может привести к долговременному необратимому повреждению головного мозга у ребенка. Кроме того, ГИЭ связана с повышенным риском других долгосрочных проблем со здоровьем, включая:
Кроме того, ГИЭ связана с повышенным риском других долгосрочных проблем со здоровьем, включая:
- Церебральный паралич
- Эпилепсия и судорожные припадки
- Интеллектуальные нарушения и нарушения развития (I/DD)
- Поведенческие и эмоциональные расстройства
- Нарушения слуха и зрения
Дополнительная литература
- Информация о беременности с высоким риском
- Предотвращение ГИЭ
- Блог справочного центра HIE
О справочном центре HIE и юридических центрах ABC
Справочный центр HIE находится в ведении ABC Law Centers, фирмы, специализирующейся на злоупотреблениях в сфере здравоохранения, которая занимается исключительно делами, связанными с HIE и другими родовыми травмами. Наши юристы имеют более чем 100-летний опыт работы с этим типом права и защищают интересы детей с ГИЭ и связанными с ними нарушениями с момента основания фирмы в 1997 году. счета, потеря заработной платы (если одному или обоим родителям приходится пропускать работу, чтобы заботиться о своем ребенке), вспомогательные технологии и другие предметы первой необходимости.
счета, потеря заработной платы (если одному или обоим родителям приходится пропускать работу, чтобы заботиться о своем ребенке), вспомогательные технологии и другие предметы первой необходимости.
Если вы подозреваете, что ГИЭ вашего ребенка могла быть вызвана медицинской халатностью, свяжитесь с нами сегодня, чтобы узнать больше о расследовании дела. Мы предоставляем бесплатные юридические консультации, в ходе которых мы проинформируем вас о ваших юридических возможностях и ответим на любые ваши вопросы. Более того, вы ничего не платите в течение всего судебного процесса , если мы не добьемся положительного решения.
Вы также можете обращаться к нам с вопросами, не связанными с злоупотреблением служебным положением. Мы не можем предоставлять индивидуальные медицинские консультации, но будем рады найти для вас информационные ресурсы.
Источники
- Дистресс плода: диагностика, состояния и лечение. (2016, 19 мая). Получено 13 мая 2019 г.
 с https://americanpregnancy.org/labor-and-birth/fetal-distress/
с https://americanpregnancy.org/labor-and-birth/fetal-distress/ - What are the Signs of Fetal Distress (2014 г.) с https://www.abclawcenters.com/frequently-asked-questions/what-are-some-signs-that-my-baby-is-in-distress/
- Неуместное использование терминов дистресс плода и асфиксия при рождении. Мнение комитета ACOG № 326. Американский колледж акушеров и гинекологов. Акушер-гинеколог 2005;106:1469-70.
- Чего ожидать. (2018, 23 сентября). Стресс плода во время беременности и родов. Получено 12 мая 2019 г. с https://www.whattoexpect.com/pregnancy/pregnancy-health/complications/fetal-distress.aspx
- Хофмейр, Г. Дж., и Новикова, Н. (2012). Ведение сообщений об уменьшении движений плода для улучшения исходов беременности. Кокрановская база данных систематических обзоров, 4, CD009148.
- Спазмы во время беременности: причины, лечение и профилактика. (2017, 22 февраля). Проверено 12 мая 2019 г., с https://americanpregnancy.org/your-pregnancy/cramping-during-pregnancy/
- Ananth, CV, & Kinzler, WL (2019, апрель).

.
.
