Грудное вскармливание и панкреатит: Применение и безопасность Панкреатин при беременности и во время кормления грудью: почему беременным нельзя панкреатин при беременности и грудном вскармливании
Панкреатин при грудном вскармливании —
Содержание
симптомы, причины, лечение, профилактика, осложнения
Причины
Острый панкреатит у кормящей мамы классифицируется, согласно характера поражения тканей, на два вида: деструктивный и отёчный. При отёчном панкреатите возникает воспаление поджелудочной железы, которое сопровождается её выраженным отёком. При деструктивном панкреатите начинается гибель тканей поджелудочной железы. Она может быть мелкоочаговой, крупноочаговой, а также тотальной и субтотальной. Протекает острый панкреатит в несколько стадий, каждая из которых длится определённое количество времени. Так, ферментативная стадия патологии может длиться от трёх до пяти суток, реактивная – от шести до 14 суток, стадия секвестрации начинается с третьей недели заболевания и продолжается до полугода, после чего наступает стадия исхода.
Также панкреатит может отличаться, в зависимости от характера поражения структур поджелудочной железы. При непосредственном поражении тканей железы патологию называют паренхиматозной, при поражении тканей вокруг протоков органа – протоковой, при сильном увеличении воспалённого участка железы – псевдотуморозной.
К основным причинам развития острого панкреатита у кормящих мам относятся:
- наличие вредных привычек;
- камни в желчном пузыре;
- различные патологии желчевыводящих протоков, а также печени, в связи с которыми происходит нарушение оттока желчи;
- неправильное питание: нарушение режима, употребление жареной и жирной пищи;
- бесконтрольный приём каких-либо медикаментов;
- травмы поджелудочной, полученные механическим путём, либо после оперативного вмешательства.
Симптомы
Клинические признаки острого панкреатита у кормящих мам всегда ярко выражены. К ним можно отнести:
- сильные боли вверху живота, которые носят жгучий и распирающий характер и иногда бывают невыносимыми. Часто боли отдают в поясницу и заставляют маму, кормящую грудью, принимать то положение, в котором ей становится легче;
- сильная рвота, порой, непрекращающаяся, но не приносящая облегчения;
- понос с фрагментами непереваренной еды;
- общая слабость организма;
- дрожь в руках и ногах;
- высокая температура, достигающая 38 градусов.

Диагностика острого панкреатита у кормящей
Врач устанавливает диагноз острый панкреатит, основываясь на клинические проявления заболевания у кормящей мамы, а также на анализ информации об её образе жизни, наличии аналогичной патологии у родственников. Кроме того, доктор осматривает и пальпирует пациентку. Затем назначаются анализы крови, с помощью которых определяется наличие фермента, вырабатываемого поджелудочной железой, в крови у кормящей мамы. Также могут проводиться инструментальные виды обследований, в частности, ультразвуковое исследование органов брюшной полости, магнитно-резонансная томография, лапароскопия. Последний метод даёт наиболее полную картину патологии. После проведения диагностики назначается адекватная схема лечения мамы, кормящей грудью.
Осложнения
Острый панкреатит у кормящих мам может вызвать достаточно тяжёлые осложнения. Заболевание склонно к рецидивам и вполне может перерасти в хроническую форму. Кроме того, острый панкреатит вызывать полиорганную недостаточность, тяжёлое состояние организма, которое вызывает интоксикация. Во время него органы перестают нормально выполнять свою работу.
Во время него органы перестают нормально выполнять свою работу.
Также из-за острого панкреатита развиваются патологические свищи и гнойники. Заболевание может вызвать перитонит – воспаление полости брюшины. Из-за разрушенной ткани поджелудочной железы может возникнуть кровотечение.
Таким образом, острый панкреатит, это тяжёлое и сложное заболевание, которое кормящая мама не должна оставлять без внимания. При появлении клинических признаков патологии необходимо срочно обратиться за медицинской помощью.
Лечение
Что можете сделать вы
Если мама в период лактации обнаружила у себя клинические признаки острого панкреатита, её задача – срочно обратиться за медицинской помощью. Ни в коем случае нельзя медлить с обращением к врачу, так как заболевание достаточно серьёзно и может закончиться отрицательными последствиями. Самолечением заниматься также нельзя: бесконтрольный приём препаратов нанесёт вред ребёнку, которого мама кормит грудью.
Что делает врач
Доктор, после проведения всех диагностических процедур, назначает адекватную схему лечения кормящей маме, основываясь на полученные после диагностики данные. Также во внимание берётся то, что пациентка на данный момент кормит ребёнка грудью. Именно поэтому медикаменты для лечения острого панкреатита выбираются индивидуально.
Также во внимание берётся то, что пациентка на данный момент кормит ребёнка грудью. Именно поэтому медикаменты для лечения острого панкреатита выбираются индивидуально.
В первую очередь терапия острого панкреатита означает полный покой для кормящей мамы. Лечиться заболевание чаще всего в условиях стационара. В первые сутки после приступа пациентке назначают голодание. Также, чтобы уменьшить боль в области эпигастрии, на живот ей могут положить пузырь со льдом.
Медикаментозное лечение острого панкреатита включает в себя целый спектр различных препаратов. Кормящей маме назначают:
- кровезамещающие растворы, выводящие токсины из кровотока, которые вводятся внутривенно;
- спазмолитики, уменьшающие болевые ощущения;
- антиоксиданты, а также витамины, которые снижают степень повреждения структур поджелудочной железы;
- препараты, которые снижают выработку ферментов органом.
При необходимости врач может посоветовать кормящей маме прекратить лактацию.
Профилактика
В качестве профилактики острого панкреатита у кормящей мамы применяется целый ряд различных мероприятий. В их числе:
- исключение из рациона вредной жирной и жареной пищи, соблюдение правил сбалансированного питания;
- своевременное лечение патологий печени и желчевыводящих путей;
- полноценный сон и отдых;
- лечение хронических заболеваний;
- отсутствие вредных привычек.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всё
Также смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании острый панкреатит у кормящих мам. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг острый панкреатит у кормящих мам, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание.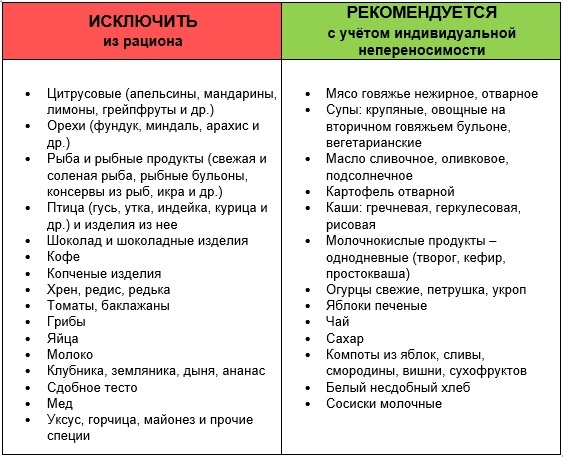 И какие анализы помогут выявить болезнь и поставить верный диагноз.
И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как острый панкреатит у кормящих мам. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга острый панкреатит у кормящих мам, и почему так важно избежать последствий. Всё о том, как предупредить острый панкреатит у кормящих мам и не допустить осложнений. Будьте здоровы!
Панкреатин при грудном вскармливании, можно ли его пить при кормлении грудью
Первый год жизни ребенка – это самый трудный период для любой женщины. Особенно выматывает мам кормление грудью. Это время, когда приходится спать от случая к случаю и постоянно находиться в нервном напряжении. Весь организм женщины пребывает в стрессовом состоянии. Это же касается и отдельных органов, особенно часто происходит расстройство пищеварения. Как правило, это связано с недостатком ферментов. Поэтому часто принимают Панкреатин при грудном вскармливании.
Поэтому часто принимают Панкреатин при грудном вскармливании.
Причины нарушения пищеварения
Данная проблема возникает еще на стадии беременности. В этот период происходит активный рост матки, которая при этом оказывает давление на пищеварительные органы. Это может приводить к сдавливанию поджелудочной железы, функция которой заключается в выработке ферментов для процесса пищеварения. В итоге поджелудочная железа начинает работать с перебоями.
Давление на пищевод может привести к затруднению продвижения пищи по пищеварительному тракту, что также способствует ухудшению взаимодействия ферментов с пищевой массой. Иногда при грудном кормлении встречается хронический панкреатит, о котором женщины даже не подозревают.
Можно также отметить режим питания, который в период беременности и вскармливания значительно изменяется по сравнению с обычным периодом. В период кормления грудью врач может рекомендовать какие-то продукты, несвойственные обычному рациону. На что организм сразу же отреагирует. Также в это время могут происходить различные эндокринные изменения.
На что организм сразу же отреагирует. Также в это время могут происходить различные эндокринные изменения.
Боль в животе у кормящей мамы — это проблема не только самой женщины, но и ее ребенка
Нарушение пищеварения при недостатке ферментов или панкреатите может выражаться следующими симптомами:
- нарушение стула;
- метеоризм;
- вздутие живота;
- непереносимость некоторых продуктов;
- боли в животе;
- пониженный аппетит;
- рвота и тошнота.
Последние три симптома указывают на обострение хронического панкреатита. При возникновении подобной симптоматики необходимо срочно обратиться к врачу. Кормящей маме сложно подобрать лекарство, которое бы отличалось высокой эффективностью и не навредило новорожденному. Одним из препаратов, который может помочь при подобном заболевании, является Панкреатин.
Состав и действие препарата
Главной задачей Панкреатина является расщепление жирной пищи и белков. Сам по себе панкреатин – это сок поджелудочной железы. Без него невозможно расщепление жиров, в отличие от углеводов, которые могут усваиваться сами. При производстве препарата применяют ферменты, выделенные из поджелудочной железы свиней или коров. Панкреатин способствует ускорению процесса пищеварения, а также благодаря ему, лучше усваивается ряд микроэлементов.
Без него невозможно расщепление жиров, в отличие от углеводов, которые могут усваиваться сами. При производстве препарата применяют ферменты, выделенные из поджелудочной железы свиней или коров. Панкреатин способствует ускорению процесса пищеварения, а также благодаря ему, лучше усваивается ряд микроэлементов.
Любые назначения данного препарата должны проводиться лечащим врачом, он же должен контролировать прохождение курса лечения
Изготавливается в виде таблеток или капсул, которые покрыты защитной оболочкой. Ее предназначение – защитить таблетку от растворения до попадания в двенадцатиперстную кишку. В ней защитная оболочка разрушается под воздействием соляной кислоты.
Действовать лекарство начинает через полчаса.
Как показывает практика, при проведении курса лечения Панкреатин эффективно борется со следующими болезнями:
- хронический панкреатит;
- воспаление печени, желудка или желчного пузыря.
Также возможен разовый прием препарата в следующих случаях:
- при проведении рентгена брюшной полости;
- при малоподвижном образе жизни;
- при употреблении жирной пищи;
- при затруднении жевания.

При приеме Панкреатина могут возникать аллергические реакции. Также следует помнить, что длительный прием препарата может привести к прекращению выработки ферментов собственным организмом. Все это говорит о том, что нельзя заниматься самолечением.
Прием препарата при грудном вскармливании
Здесь следует отметить, что клинических испытаний для кормящих грудью женщин не проводились. Наносит ли вред новорожденным данный препарат посредством приема его матерью при грудном вскармливании? Этот вопрос пока слабо изучен. Следует иметь в виду, что детям до года панкреатин противопоказан.
Специалисты допускают прием препарата, однако расходятся в способах. Одни утверждают, что во время прохождения курса лечения необходимо отказаться от кормления малыша грудью. По мнению других, принимая Панкреатин, можно продолжать кормление, но необходимо следовать рекомендациям:
- таблетку принимать после кормления;
- внимательно следить за состоянием ребенка. В случае появления каких-либо симптомов сразу прекратить прием препарата.

Пить Панкреатин необходимо во время еды, а после этого в течение получаса не принимать лежачего положения
В любом случае при приеме препарата необходимо придерживаться диеты:
- употреблять только теплую пищу;
- предпочтительно готовить на пару;
- есть чаще, но меньшие порции;
- пить много жидкости;
- не употреблять твердую пищу.
Не стоит сразу же принимать различные препараты, если при кормлении грудью возникают проблемы с пищеварением. Изначально стоит попробовать справиться с проблемой другими способами, а таблетки принимать в случае крайней необходимости.
Панкреатит (воспаление поджелудочной железы) у грудничка
Опубликовано: 15 октября 2014 в 10:28
Опасность панкреатита у грудных детей заключается в том, что малыш не может рассказать о боли и описать свою проблем в отличие от подростка. Именно поэтому столь важно замечать малейшие изменения в детском поведении, знать причины возникновения этого недуга, а также обращать внимание на соответствующие симптомы.
Симптомы панкреатита у грудничка
В первую очередь стоит обратить внимание на то, что ребенок не набирает вес, согласно нормам для своего возраста или же, то еще более тревожно – теряет его. Свидетельствует о развитии панкреатита и сильная боль в области желудка, которую можно заметить по изменениям в поведении ребенка: малыш беспокоен, практически не спит, плачет и при этом поджимает к животу согнутые в коленях ноги.
Важным симптомом, который должен привлечь к себе внимание становится и отказ ребенка от грудного вскармливания, а также любой другой пищи.
Причины панкреатита у грудных детей
Согласно статистическим данным, панкреатит у подростков развивается в результате неправильного питания, а также обильного употребления снеков и прочей жирной пищи. Однако при развитии данного заболевания у грудничков все гораздо сложнее, ведь основными причинами этого недуга чаще всего становятся врожденные заболевания пищеварительной системы, а также поджелудочной железы. Как правило, подобные пороки можно выявляются еще в несколько первых месяцев жизни ребенка, и впоследствии, должно проходить под постоянным контролем и наблюдением опытного врача. Что немаловажно, дети с такими осложнениями нуждаются в соблюдении строжайшей диеты, а потому и для кормящей матери столь важно придерживаться соответствующего рациона.
Как правило, подобные пороки можно выявляются еще в несколько первых месяцев жизни ребенка, и впоследствии, должно проходить под постоянным контролем и наблюдением опытного врача. Что немаловажно, дети с такими осложнениями нуждаются в соблюдении строжайшей диеты, а потому и для кормящей матери столь важно придерживаться соответствующего рациона.
Стоит отметить, что достаточно распространенной причиной появления панкреатита у грудничков является и лактазная недостаточность, из-за которой у малыша возникает непереносимость грудного молока. В качестве лечения назначаются соответствующие ферменты с высоким содержанием лактазы, благотворно воздействующие на работу пищеварительной системы.
Также панкреатит у грудных детей развивается еще и на фоне травм живота и спины, возникающие на фоне падений и ударов.
Воспаление поджелудочной железы – опасный недуг, который нуждается в постоянном контроле и наблюдении. Данный порок, как правило, развивается на фоне врожденных патологий, а также возможных травм и ударов, а потому столь важно при возникновении малейших симптомов, свидетельствующих об изменении состояния и поведения грудничка, требуется срочная врачебная консультация.
Панкреатит при грудном вскармливании
В период лактации, женщина должна правильно питаться. Это в первую очередь необходимо для обеспечения ребенка всеми витаминами и полезными веществами. Для поддержания здорового развития ребенка и стимулирования его полноценного развития, пища должна быть разнообразной и полноценной. Особенно это надо соблюдать, если у мамы наблюдается панкреатит при грудном вскармливании. Не все препараты можно принимать кормящей женщине, зато увеличить время ремиссии можно при соблюдении лечебной диеты. В первую очередь она подойдет для малыша, исключив метеоризм и вздутие животика. Хорошо принимать много жидкости, воды, отвара шиповника, мяты. Это поможет исключить симптомы панкреатита у грудничка.
В случае, если наступило сильное обострение, то врач назначит прием сильнодействующих препаратов, антибиотиков и болеутоляющих медикаментов. На это время ребенка надо перевести на искусственное вскармливание, а на период лечения молоко требуется сцеживать, чтобы лактация не прекратилась. Как только наступит облегчение можно продолжать кормить грудным молоком, но только через сутки после приема препаратов.
Как только наступит облегчение можно продолжать кормить грудным молоком, но только через сутки после приема препаратов.
Панкреатит
Панкреатит — воспаление поджелудочной железы, сопровождающееся нарушением переваривания пищи и болевым синдромом, приводящее к постепенной замене нормальной ткани железы, рубцовой.
Поджелудочная железа выполняет две основные функции:
- Выработка ферментов, которые необходимы для переваривания пищи.
- Выработка инсулина, из-за нехватки которого может развиться сахарный диабет.
Панкреатит может осложняться панкреонекрозом (отек и омертвение части поджелудочной железы). Данное осложнение может привести к перитониту, угрожает жизни и требует лечения в хирургичском отделении. Только прохождение курса лечения и соблюдение всех рекомендаций врача избавит пациента от острого приступа панкреатита и сократит число рецидивов при хронической форме заболевания.
При частых обострениях или длительном течении панкреатита может формироваться внешнесекреторная недостаточность поджелудочной железы (недостаточная выработка пищеварительных ферментов). Это приводит к нарушению переваривания пищи и проявляется неустойчивым плохо переваренным стулом, урчанием, вздутием живота, похуданием, гиповитаминозом.
Это приводит к нарушению переваривания пищи и проявляется неустойчивым плохо переваренным стулом, урчанием, вздутием живота, похуданием, гиповитаминозом.
Возникновению заболевания способствуют ряд факторов:
- злоупотребление алкоголем
- нарушение диеты (обильная жирная или острая пища)
- заболевания желчного пузыря (желчекаменная болезнь, холецистит)
- заболевания желудка, двенадцатиперстной кишки
- прием некоторых лекарств
- нарушение обмена веществ
- курение
- некоторые профессиональные вредности
Лечение панкреатита
Лечение панкреатита — сложная задача, требующая комплексного подхода, консервативного или хирургического.
При панкреатите происходит нарушение оттока пищеварительного сока поджелудочной железы и ее самопереваривание, поэтому для стихания обострения нужно обеспечить поджелудочной железе функциональный покой. С этой целью назначается щадящая диета и антисекреторая терапия. Кроме того лечение направлено на устранение сопутствующих заболеваний (желчекаменной и язвенной болезни, запоров и др. )
)
При панкреонекрозе требуется хирургическое лечение. Пациенту проводят перитонеальный лаваж (промывание брюшной полости), при необходимости удаляют поврежденную ткань поджелудочной железы.
При недостаточной функции поджелудочной железы назначается заместительная терапия ферментными препаратами, иногда пожизненная.
Диета при панкреатите: какие продукты придется исключить и пример меню
Допускается:
подсушенный вчерашний хлеб, сухарики,
овощные, вермишелевые супы,
паровые мясные блюда и птица — котлетки, фрикадельки, рулеты, паштеты, пюре мясные,
отварное рыбное филе (нежирное), запеченная рыба,
омлеты,
молоко, творог, сыр нежирный и неострый, кефир,
растительное и сливочное (в каши) масла,
овощные пюре и рагу, отварные овощи,
макароны, лапша, из круп — овсянка, манка, гречка, рис,
несладкие запеченные фрукты (груши, яблоки, персики, сливы),
компот, кисель, желе,
отвары шиповника, травяные чаи, напиток из отрубей.

Конечно, рацион ограничен, но по согласованию с врачом постепенно вы будете расширять свое меню.
Примерное меню при панкреатите
Стоит помнить, что меню это можно применять уже дома, при стихании обострения, на острой стадии панкреатита назначают голодание и постепенное введение пищи. При составлении рациона помните: должно быть не менее пяти приемов пищи, которые примерно равны по калорийности и нагрузке на пищеварение.
Меню при панкреатите на 5 дней
День первый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из кабачка — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: фруктовое желе — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День второй
Завтрак: гречневая каша — 200 г, 2 сухарика белого хлеба, 200 мл чая с молоком.
Второй завтрак: говяжья котлета паровая — 100 г, морковное суфле — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл компота из сухофруктов.
Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши.
Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г.
Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
День третий
Завтрак: кабачково-тыквенное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: творог нежирный — 100 г, половинка печеной груши, белый подсушенный хлеб — 1 кусочек, 200 мл компота.
Обед: суп с брокколи — 200 мл, вареное мясо, смолотое в пюре — 100 г, картофельное пюре — 100 г, хлеб белый — 1 кусочек, ромашковый чай — 200 мл.
Полдник: овощное рагу — 200 г, сыр — 50 г, минеральная вода без газа — 200 мл.
Ужин: гречневая каша — 200 г, кефир — 200 г, полбанана, кусочек белого хлеба.
День четвертый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: рисовая каша — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из моркови — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: омлет — 100 г, печеное сладкое яблоко, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт. , чай некрепкий с молоком, кусочек темного хлеба.
, чай некрепкий с молоком, кусочек темного хлеба.
День пятый
Завтрак: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: суп с макаронами — 200 мл, паровая рыбная котлета — 100 г, пюре из тыквы с морковью — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, печенье «Мария» — 2 шт.
Полдник: печеные фрукты — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
что можно есть и что нельзя
Кормление грудью накладывает на женщину определённые ограничения в питании, т.к. его ингредиенты вместе с молоком попадают к ребёнку и могут вызвать проблемы с пищеварительной системой: вздутие, расстройство стула, колики, диатез. В этот период все сознательные мамочки задаются вопросом, не повредит ли малышу тот или другой продукт. Возникает такой вопрос и по поводу употребления свеклы. С одной стороны это кладезь витаминов и минералов, с другой — овощи и фрукты красного цвета способны вызывать аллергию. Так можно ли кормящей маме свеклу?
В этот период все сознательные мамочки задаются вопросом, не повредит ли малышу тот или другой продукт. Возникает такой вопрос и по поводу употребления свеклы. С одной стороны это кладезь витаминов и минералов, с другой — овощи и фрукты красного цвета способны вызывать аллергию. Так можно ли кормящей маме свеклу?
Что стоит ограничивать?
Во время грудного вскармливания лучше всего ограничить или избегать некоторых добавок и химикатов. Такие продукты и ингредиенты, которые лучше ограничивать или избегать во время грудного вскармливания, включают:
1.Кофеин
Большинство кормящих матерей могут потреблять кофеин в умеренных количествах (не более 200-300 миллиграммов в день или примерно 2 или 3 чашки кофе). Хотя нет никаких доказательств того, что кофеин снижает количество молока, вам следует понаблюдать за ребенком, чтобы определить, как он переносит ваше потребление кофе. Если у вашего ребенка широко раскрытые глаза, он активен, насторожен или суетлив, возможно, он чрезмерно стимулируется кофеином. Младенцы, матери которых полностью избегали кофеина во время беременности, по-видимому, больше реагируют на кофеин в рационе мамы. Но учтите, что чувствительность вашего ребенка к кофеину может измениться – если она пострадала сейчас, попробуйте ограничить или прекратить потребление кофеина, а затем повторите попытку через несколько месяцев.
Младенцы, матери которых полностью избегали кофеина во время беременности, по-видимому, больше реагируют на кофеин в рационе мамы. Но учтите, что чувствительность вашего ребенка к кофеину может измениться – если она пострадала сейчас, попробуйте ограничить или прекратить потребление кофеина, а затем повторите попытку через несколько месяцев.
Помимо кофе (как обычного, так и без кофеина), кофеин также присутствует в не травяных чаях (например, зеленый, маттэ, йерба мате, чай, черный и улун), лекарствах (например, некоторых лекарствах от головной боли и мигрени), шоколаде, газированных напитках, некоторых растительных продуктах и добавках (которые содержат гуарану) и некоторые энергетические напитки.
2. Рыба с ртутью
Метилртуть содержится в продуктах, которые съедает определенная рыба, и остается в организме рыбы после того, как ее выловили. Когда кормящая женщина ест эту рыбу, некоторое количество метилртути попадает в ее грудное молоко и может нанести вред развивающейся нервной системе ребенка.
Рыба – важный источник ряда высококачественных питательных веществ, от белка до жирных кислот, поэтому не избегайте всей рыбы, но избегайте той, в которой определено большое количество метилртути, такой как акула, белый тунец, рыба-меч и королевская макрель. Вместо этого старайтесь еженедельно съедать 100г этой рыбы с низким содержанием ртути: дикого лосося, консервированного светлого тунца, креветок, тилапии и сардин. Если вы не едите рыбу или омега-3 содержащие продукты (например, жареные водоросли, нори, нежирная говядина и пастеризованные молочные продукты), то мы рекомендуем принимать послеродовые добавки с омега-3.
3.Искусственные подсластители
Исследования относительно воздействия искусственных подсластителей отсутствуют, поэтому кормящим женщинам рекомендуется с осторожностью использовать искусственные подсластители, включая сахарин, сукралозу, стевию, аспартам и ацесульфам-K. Вместо этого ешьте цельные продукты, а когда вы хотите немного сладости, выбирайте мед и 100% чистый кленовый сироп и, да, простой старый тростниковый сахар в умеренных количествах.
4. Алкоголь
Что касается употребления алкоголя во время кормления грудью, лучше проявить осторожность. Американская академия педиатрии утверждает, что употребление алкогольных напитков следует свести к минимуму и ограничить их периодическим приемом, а кормление грудью следует проводить через 2 часа или дольше после приема алкоголя, чтобы минимизировать его концентрацию в грудном молоке.
Если вы любите алкоголь, знайте, что он проникает в грудное молоко с той же скоростью, что и в кровь. Если вы больше не чувствуете воздействия алкоголя, обычно можно снова кормить ребенка грудью. Общее практическое правило – подождать 1-2 часа после каждого выпитого напитка, прежде чем возобновить грудное вскармливание. Сцеживание не рекомендуется, если, конечно, вы не находитесь в состоянии алкогольного опьянения и вам необходимо облегчить себе состояние или сцеживать молоко вместо пропущенного кормления, чтобы поддерживать питание. В этом случае молоко, сцеженное во время этого сеанса, следует выбросить.
Хотя текущие исследования показывают, что употребление 1-2 порционных напитков не вредит ребенку, ежедневное или постоянное употребление алкоголя во время грудного вскармливания было связано с меньшим потреблением молока ребенком, снижением рефлекса выброса молока и возможной задержкой развития двигательных навыков в течение одного года.
5.Шоколад
Кофеин в шоколаде может не только вызвать проблемы со сном вашего малыша, но похоже, что на многих младенцев он оказывает слабительное действие. Ешьте его в умеренных количествах и внимательно следите за тем, не нарушает ли он режим сна вашего малыша или вызывает жидкий стул.
6.Петрушка, мята и шалфей
Хотя эти травы – отличный способ придать вкус еде, они также могут негативно повлиять на количество молока. Употребляйте их в умеренных количествах или вообще откажитесь от них, если вы заметили, что у вашего малыша наблюдается замедление роста.
7.Чеснок
Ваше грудное молоко приобретет вкус еды, которую вы съели, и исследования показывают, что младенцам обычно нравится этот широкий спектр вкусов. Однако чеснок – это аромат, который не нравится многим детям. Если ваш ребенок отказывается от груди, а вы недавно ели чеснок, возможно, его отталкивает вкус.
Однако чеснок – это аромат, который не нравится многим детям. Если ваш ребенок отказывается от груди, а вы недавно ели чеснок, возможно, его отталкивает вкус.
8.«Газовая» еда
Продукты, которые обычно вызывают газообразование, такие как фасоль, брюссельская капуста, капуста, брокколи и цветная капуста, могут вызвать проблемы у вашего малыша. Отрыжки, газы и вздутие живота могут возникнуть у части младенцев после того, как вы съедите данные продукты. Это может привести к тому, что ребенок, у которого уже есть колики, будет страдать от них еще сильнее.
9. Чайный гриб
Обратите внимание, что чайный гриб также содержит алкоголь (и кофеин). Из-за отсутствия исследований безопасности, преимуществ и потенциальных рисков, связанных с чайным грибом, лучше избегать его во время грудного вскармливания.
Сбалансированная диета при синдроме раздраженного кишечника
Больной с синдромом раздраженного кишечника всегда более чувствителен к раздражителям, чем здоровые люди. Поэтому следует избегать всего, что слишком сильно нагружает кишечник.
Поэтому следует избегать всего, что слишком сильно нагружает кишечник.
Прежде всего, важен отказ от углеводов с короткой цепью. FODMAPs исключает глютенсодержащую белую муку, сахар, молочный сахар (лактозу) и фруктозу.
Для пациентов это конкретно означает:
- Лучше заменить пшеничный или ржаной хлеб на мюсли из полбы, риса, гречки, овса или пшена.
- Нельзя никаких «обычных» молочных продуктов, таких как молоко, йогурт, творог, сливки. Лучше употреблять продукты без лактозы. Можно есть, например, полутвердые и твердые сыры.
- Отказ от фруктов, богатых фруктозой: яблоки, груши, вишни, манго, сливы. Можно ананасы, бананы, киви, ягоды, дыню.
- Отказ от богатых фруктозой подсластителей, таких как сироп агавы, мед, кукурузный сироп, глюкозно-фруктозный сироп, сироп инвертного сахара. Можно: рисовый сироп, кленовый сироп, виноградный сахар (глюкоза).
- Запрет на подсластители с окончанием -it или -ol, такие, как мальтит или ксилит. Можно: аспартам.

- Отказ от жирных, панированных и жареных блюд. Можно: тушеные с небольшим количеством растительного масла (оливковое масло, рапсовое масло) продукты.
- Отказ от острой пищи. Также может раздражать пищеварительную систему слишком горячая или слишком холодная еда.
Отказ от жирных и жареных блюд
При синдроме раздраженной толстой кишки должны быть строго ограничены алкоголь, кофе и сигареты. В идеале их нужно полностью избегать, так как они усиливают все симптомы синдрома раздраженного кишечника, будь то запор, диарея или метеоризм.
Сахар, содержащийся в сладостях, способствует росту микробов в кишечнике, поэтому его также следует избегать.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком. Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Что и как есть с брекетами сразу после их установки
Самым тяжелым считается период адаптации к брекетам. Сразу после установки ощущения могут быть не из приятных: незнакомый привкус во рту, боль в зубах по всему зубному ряду, дискомфорт во время еды и пр. Адаптационный период длится неделю или две, в течение которых ограничения по питанию максимально жесткие. Пациент должен отказаться от всех твердых продуктов.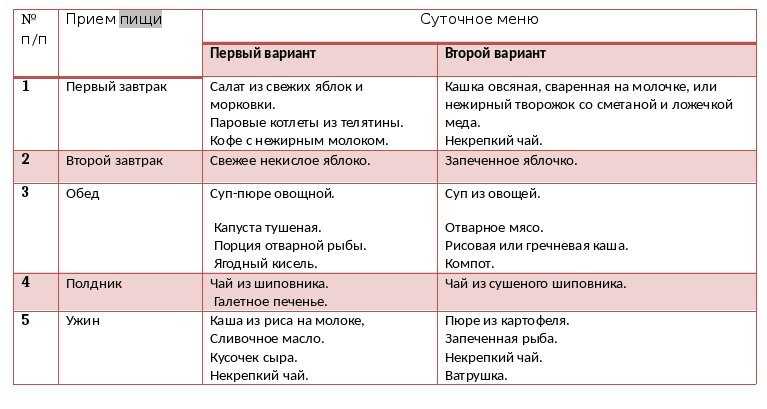 Собственно, их употребление становится практически невозможным. Оно будет приводить к болям и еще больше дискомфорту, особенно в случаях, когда брекеты установлены на обеих челюстях.
Собственно, их употребление становится практически невозможным. Оно будет приводить к болям и еще больше дискомфорту, особенно в случаях, когда брекеты установлены на обеих челюстях.
В первые дни после установки ортодонтической конструкции следует питаться мягкой или жидкой пищей: бульонами, супами-пюре, молочными коктейлями, йогуртами, смузи, жидкими кашами, творожной массой и пр. Также врачи советуют есть детские продукты, в которых содержатся витамины и микроэлементы.
Стоит отметить, что адаптационным считается не только период после установки брекетов, но и период после подтягивания лигатур. В течение нескольких дней после этой процедуры нужно снова перейти на мягкую и жидкую пищу, включая в рацион твердые продукты на основе своих субъективных ощущений. Если какая-то еда вызывает дискомфорт, травмирует десны и пр., лучше от нее отказаться.
Можно ли вареную свеклу кормящей маме?
- Свекла очень полезный продукт, который способен обогащать организм человека витаминами и минералами круглый год.
 В ее составе есть витамины В, РР, С, аминокислоты, железо, кальций, магний и йод, которые просто жизненно необходимы и маме, и ее малышу. Самым главным достоинством этого овоща является то, что даже после термической обработки он не утрачивает своих полезных свойств. Более того, именно вареную свеклу рекомендуют включать в свой рацион кормящим женщинам.
В ее составе есть витамины В, РР, С, аминокислоты, железо, кальций, магний и йод, которые просто жизненно необходимы и маме, и ее малышу. Самым главным достоинством этого овоща является то, что даже после термической обработки он не утрачивает своих полезных свойств. Более того, именно вареную свеклу рекомендуют включать в свой рацион кормящим женщинам.
- Считается что вовремя термической обработки погибают все болезнетворные бактерии, которые могут попасть в грудное молоко и через него навредить ребенку. Поэтому если вы планируете вводит в свой рацион свеклу, тогда обязательно варите ее или готовьте на пару. Такой способ готовки поможет вам приготовить не только безопасное, а максимально полезное блюдо, которое насытит грудное молоко исключительно нужными веществами.
Польза свеклы
Свекла — уникальный овощ по несоответствию полезных качеств и цены. Недорогой продукт по насыщенности целебными компонентами обойдёт многих дорогостоящих «собратьев». Он справедливо занял передовые позиции в рационе человека, начав свою историю много веков назад с побережья Средиземного моря и распространившись по всему миру. Польза свеклы сокрыта в её химическом составе: большом количестве белков, витаминов группы В, РР, С, Е, каротина, фолиевой кислоты. В ней много железа, есть магний, кальций, йод, калий, фосфор. Вместе с клетчаткой и органическими кислотами они благотворно влияют на пищеварительную и сосудистую системы, сердце, в том числе снижают давление. Овощ улучшает функции печени, уничтожает болезнетворные бактерии в толстой кишке, выводит радионуклиды и токсины из организма и считается. Последние исследования доказывают, что препятствует размножению раковых клеток. Флавоноиды стимулируют образование эритроцитов, повышают прочность капилляров.
Польза свеклы сокрыта в её химическом составе: большом количестве белков, витаминов группы В, РР, С, Е, каротина, фолиевой кислоты. В ней много железа, есть магний, кальций, йод, калий, фосфор. Вместе с клетчаткой и органическими кислотами они благотворно влияют на пищеварительную и сосудистую системы, сердце, в том числе снижают давление. Овощ улучшает функции печени, уничтожает болезнетворные бактерии в толстой кишке, выводит радионуклиды и токсины из организма и считается. Последние исследования доказывают, что препятствует размножению раковых клеток. Флавоноиды стимулируют образование эритроцитов, повышают прочность капилляров.
Какие напитки оптимальны?
Большое количество жидкости помогает при синдроме раздраженного кишечника и в целом важно для здорового образа жизни. Специалисты рекомендуют пить не менее 1,5–2 литров жидкости в день, лучше всего подходят негазированная вода, несладкие травяные чаи. Газированную воду больным с синдромом раздраженного кишечника пить нельзя.
Негазированная вода
Что делать
Придерживайтесь разнообразной, богатой питательными веществами диеты, включающей свежие фрукты и овощи, цельнозерновые продукты, нежирный белок, обезжиренные молочные продукты, бобы, орехи и семена. Сведите к минимуму известные риски, избегая опасных продуктов и соблюдая правила безопасности пищевых продуктов.
Если вы подозреваете, что ваш ребенок, находящийся на грудном вскармливании, реагирует на что-то в вашем рационе, ведите дневник питания, чтобы отмечать, что и когда вы едите, пьете. Также укажите, что, как и когда ест ваш ребенок, а также его положение во время кормления и какие-либо симптомы. Подробный журнал питания поможет вам определить закономерности, и это поможет вашему врачу дать вам более точные рекомендации.
Будьте здоровы!
Автор: врач-педиатр, иммунолог Алена Парецкая
Фрукты и овощи важны для сбалансированного питания, но кишечнику с сырой пищей сложнее работать. Поэтому тем, кто страдает метеоризмом, следует меньше есть сырых овощей и салата и отдавать предпочтение вареным овощам. Норма – две порций свежих фруктов в день.
Норма – две порций свежих фруктов в день.
Опасения, заставляющие кормящих мам воздерживаться от употребления свеклы, основываются на её слабительном эффекте, содержании большого количества клетчатки, красном цвете. Но аргументов в пользу овоща гораздо больше, поэтому остаётся лишь один вопрос, с какого месяца жизни ребёнка можно его есть при грудном вскармливании. Врачи советуют начинать не раньше, чем с 2-3 месяцев. Вводить его нужно постепенно, небольшими порциями, наблюдая за реакцией ребёнка. Если никаких негативных реакций нет, то увеличить порцию.
Для эффективного безопасного похудения нужны расчеты калорий. Но делать это должен специалист. Особенно важна помощь диетолога кормящим женщинам, ведь они теряют часть калорий на выработку молока.
Примерный суточный калораж можно рассчитать по формуле. Нужно вес умножить на 30 при средней активности или на 44 при высокой активности. К полученному результату добавить 400-600 калорий. Людям с низкой физической активностью рекомендуется вес умножать на 20. Но к кормящим мамам это не относится — у них часть потребляемых питательных веществ идет в молоко.
Но к кормящим мамам это не относится — у них часть потребляемых питательных веществ идет в молоко.
Для облегчения состояния после консультации с врачом можно пить отвары лекарственных трав.
«Елань» — это готовый сбор алтайских трав, продающийся в аптеках. Обладает противовоспалительным действием. Готовить отвар нужно согласно рекомендациям на упаковке.
Петрушка обладает выраженным противовоспалительным и антиоксидантным действием, стимулирует секрецию желудка. При хроническом панкреатите настой свежей измельченной петрушки принимают 2-3 раза день за полчаса до еды.
В состав сбора входит ряд полезных при воспалениях растений: ромашка аптечная, полынь горькая, хвощ полевой и другие травы. Отвары на основе сбора готовят по рекомендациям на упаковке.
На место свеклы в питании используют морковь, тыкву, болгарский перец, цветную капусту. Важно, чтобы у малыша не было аллергии на составляющие меню.
Синдром раздраженного кишечника почти всегда имеет эмоциональные или стрессовые причины, поэтому важно расслабиться и заняться спортом. Легкие упражнения помогают нормализовать пищеварение.
Легкие упражнения помогают нормализовать пищеварение.
Легкие упражнения для улучшения пищеварения
Пациентам с раздраженным кишечником также очень важно есть небольшими порциями, чтобы не перегружать кишечник. Идеально – пять небольших порций в течение дня и минимум еды на ночь. Пищеварение вечером работает медленнее, поэтому в это время нельзя много есть.
Даже если повседневная жизнь полна стрессов, все же важно уделять себе время во время еды. Пищу следует тщательно пережевывать: хорошо пережеванная пища уже «переварена наполовину». Прием пищи должен быть неотъемлемой частью повседневного распорядка, никогда нельзя есть наспех.
главные симптомы воспаления поджелудочной железы
Панкреатитом называют воспаление поджелудочной железы. Этот орган отвечает за секрецию пищеварительных ферментов и выработку инсулина — гормона, из-за дефицита которого развивается сахарный диабет. Какие симптомы и последствия панкреатита нельзя игнорировать? Об этом подробно читайте в нашей статье.
Источник: freepik
Панкреатит бывает двух видов — хронический и острый. Последний проявляется внезапно и длится на протяжении нескольких дней. Его относят к легким формам, с которыми организм может справиться самостоятельно. Однако в некоторых случаях возникает угроза для жизни, поэтому при неприятных ощущениях в области желудка следует незамедлительно обращаться к врачу.
Почему возникает панкреатит
Воспаление происходит по причине активации пищеварительных ферментов еще в поджелудочной железе. Они раздражают клетки железы и тем самым провоцируют развитие панкреатита. Повторные случаи наносят вред поджелудочной, что со временем приводит к хроническому панкреатиту. А он в свою очередь усугубляет пищеварение, вызывая диабет. Также на развитие данного недуга влияют следующие факторы:
- алкоголизм,
- длительное употребление некоторых лекарств,
- курение,
- абдоминальная хирургия,
- семейный анамнез панкреатита,
- инфекционные заболевания,
- кистозный фиброз,
- повышенный уровень кальция в крови,
- высокий уровень триглицеридов в крови.

Источник: freepik
Симптомы панкреатита
Признаки острого панкреатита выражены довольно ярко — это тошнота и рвота. Затем появляются вздутие живота и жидкий стул. Чаще всего они возникают после приема жирной пищи или злоупотребления алкоголя. Проходит недуг обычно в течение недели.
А вот хронический панкреатит незаметен очень долго. Если симптомы проявляются, то следует как можно скорее обращаться к врачу. Одним из ключевых признаков является сильная острая боль в животе с иррадиацией в спину. Также возможны лихорадка, рвота, тошнота, общая слабость, снижение аппетита и кашицеобразный стул с непереваренными частицами пищи.
Очень важно не игнорировать признаки панкреатита, поскольку болезнь способна вызвать серьезные осложнения. Недуг может стать причиной внутреннего кровотечения и инфекции, сделать поджелудочную железу уязвимой для бактерий, привести к сахарному диабету и самое страшное — раку!
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Грудное вскармливание для успешных
В документальном фильме 2014 года Грудное молоко местный медработник по имени Патрис Гриффит-Мюррей говорит, что, по ее мнению, кормящие женщины, цитирующие исследования о пользе для здоровья, лгут: «Грудное вскармливание — это одна из тех вещей, которые вы должны делать на смехотворной конкуренции. Я думаю. Вы должны быть почти злым в этом отношении … Есть определенный толчок или толчок, который сопровождает грудное вскармливание, что, знаете ли, вероятность того, что ваш ребенок не станет толстым, когда станет старше, не сделает этого. «Я смотрела Breastmilk , когда была беременна своим 16-месячным сыном, который с удовольствием пьет коровье молоко.
«Я смотрела Breastmilk , когда была беременна своим 16-месячным сыном, который с удовольствием пьет коровье молоко.
Через несколько недель после его рождения специалист сказал мне, что мое грудное молоко может заставить работать поджелудочную железу новорожденного моего сына. Большинство людей, страдающих заболеванием, которое ему только что поставили, имеют так называемую «недостаточность поджелудочной железы» и принимают пищеварительные ферменты каждый раз, когда едят. Грудное молоко, по словам этого специалиста, настолько жирно, что некоторые дети с таким же заболеванием получают достаточное количество поджелудочной железы без ферментов.В течение следующего года я кормила грудью.
В том же году я вернулся к работе. Я накачивал, обычно за своим столом, чтобы сэкономить время. Разные коллеги видели разные части моего тела, которых мы оба хотели бы не видеть. Ночью чистил детали помпы и бутылки. Утром я собрал все это дряблое дело — насос, его детали, бутылки — в рюкзак, набитый пакетами на молнии. Когда я сцеживал молоко или кормил грудью, у меня был дисфорический рефлекс выброса молока, или D-MER — состояние, которое для меня было похоже на падение в темную дыру.
Я накачивал, обычно за своим столом, чтобы сэкономить время. Разные коллеги видели разные части моего тела, которых мы оба хотели бы не видеть. Ночью чистил детали помпы и бутылки. Утром я собрал все это дряблое дело — насос, его детали, бутылки — в рюкзак, набитый пакетами на молнии. Когда я сцеживал молоко или кормил грудью, у меня был дисфорический рефлекс выброса молока, или D-MER — состояние, которое для меня было похоже на падение в темную дыру.
«Если ты так ненавидишь это, — мягко спросил друг, — почему ты это делаешь?» С немалой пронзительностью я повторил то, что сказал мне доктор: я заставляю работать поджелудочную железу моего сына. Для меня все было иначе. Вы хотите поговорить о социальном принуждении к грудному вскармливанию? Я держал один из основных органов моего сына в бизнесе за счет моего тела и разума в течение года.
thecut.com/_components/clay-paragraph/instances/cj5ya8mu400043b5sf53hjwwl@published» data-word-count=»96″> Специалист, который изначально подчеркивал важность грудного вскармливания, была женщина; по разным причинам мы перешли на мужчину.Каждый раз, когда мы его видели, он хмурился, спрашивал, работаю ли я вне дома, и порекомендовал мне добавить еще один сеанс сцеживания в свой день. Вне слышимости я жаловался на то, как сильно я обижался на него, как мало он, казалось, понимал о сцеживании в 5 утра перед работой, и, тем не менее, насколько все эти откачки, казалось, действительно работали. Затем я продолжала кормить грудью и сцеживать молоко, как и всегда.
Другому другу я с легкостью заявила, что бросила бы курить задолго до этого, если бы только мой ребенок был здоров.«Вероятно, ты все еще будешь это делать», — сказала она, и теперь, когда у меня было время подумать об этом, я знаю, что она права. В интеллектуальном плане я скептически отношусь к преимуществам грудного вскармливания, и, как бы я ни ненавидел грудное вскармливание и сцеживание, я знаю, что мне повезло. Для меня грудное вскармливание было выбором, на который я была способна. У моего ребенка не было проблем с грудью, мое тело производило более чем достаточно молока, и мой работодатель приспособился к сцеживанию.
В интеллектуальном плане я скептически отношусь к преимуществам грудного вскармливания, и, как бы я ни ненавидел грудное вскармливание и сцеживание, я знаю, что мне повезло. Для меня грудное вскармливание было выбором, на который я была способна. У моего ребенка не было проблем с грудью, мое тело производило более чем достаточно молока, и мой работодатель приспособился к сцеживанию.
Если грудное вскармливание было областью, в которой я могла бы достичь — там, где мои ожидания соответствовали моей реальности, — тогда рождение не было.Против моих планов и желаний сделали эпидуральную анестезию. У меня есть искушение описать более полную картину того, почему это произошло, но вместо того, чтобы подробно описывать историю болезни, которая интересна только мне, я скажу вам, что мой муж упал в обморок, когда увидел проблеск иглы — он наклонился назад, как будто сокращение согнуло меня пополам. В конце концов, это была моя любимая часть рожениц, хотя и неохотно: мы двое, тела слились друг с другом. На этот раз самые ранние этапы отцовства связаны с отсутствием кого-то, кроме меня.
В конце концов, это была моя любимая часть рожениц, хотя и неохотно: мы двое, тела слились друг с другом. На этот раз самые ранние этапы отцовства связаны с отсутствием кого-то, кроме меня.
Существует множество веских причин, по которым женщины предпочитают обходиться без лекарств во время родов или кормить грудью. Столько же причин для эпидуральной анестезии или использования формулы. Как бы часто любой из нас ни ссылался на эту науку — или, когда это удобно, на противоположную науку — на самом деле происходит следующее: определенная часть общества предлагает мамам и будущим мамам попробовать что-то серьезно. Мне очень нравится, когда другие мамы признают, что теория Гриффит-Мюррей верна: это не наука, не польза для здоровья, не какое-то глубоко укоренившееся желание быть хорошей матерью.Совершать что-то столь же безумное, как роды без лекарств или кормление грудью в течение года, — это амбиции, поистине помешательство и безумное стремление к успеху.
Как и многое из того, что называется амбициями, привилегия часто является решающим фактором. Это правда, что организм редко соглашается с планами, особенно когда речь идет о деторождении, но решения о рождении в сфере образования и здравоохранения — это привилегии, которые у вас с большей вероятностью будут, если у вас есть деньги. Принадлежности для грудного вскармливания и кормления грудью недешевы, и женщины с более высокооплачиваемой работой с большей вероятностью будут приспособлены к сцеживанию, чем те, у кого нет.
Помимо денежной привилегии, наличие органа, который сотрудничает в любом качестве, является привилегией. Приседания не помогут вам в родах, а прием добавок не сократит разрыв между выработкой достаточного количества молока и его недостатком, но если и когда что-то получится, возникает соблазн поздравить себя с чрезмерными усилиями. Что сложно: я думаю, что большинство женщин ценят похвалы за «достижения», будь то рождение ребенка без лекарств, грудное вскармливание в течение года или просто наличие работы и ребенка.Но похвала кого-то за год кормления грудью предполагает, по крайней мере частично, что тот, кто этого не делает, заслуживает меньшей похвалы.
Что сложно: я думаю, что большинство женщин ценят похвалы за «достижения», будь то рождение ребенка без лекарств, грудное вскармливание в течение года или просто наличие работы и ребенка.Но похвала кого-то за год кормления грудью предполагает, по крайней мере частично, что тот, кто этого не делает, заслуживает меньшей похвалы.
Подобно сильным старшеклассникам, которые знали, что они могут позволить себе дорогой колледж, мамы с привилегиями часто стремятся достичь родительских стандартов золотых звезд. Некоторые мамы так поступают, потому что им движет и потому что они могут. Я более счастлив признать это — то, что я пытаюсь сделать для своего сына, по крайней мере частично, связано с желанием почувствовать себя успешным, — чем притворяться, будто я в плену науки или общества.Это очень плохо, потому что мое тело подводило меня раньше, и оно обязательно будет подводить снова. Но когда-то я очень старалась без детей, а теперь я старательная мама.
Но когда-то я очень старалась без детей, а теперь я старательная мама.
Я родила сына, а потом мое здоровье рухнуло
Практически всем известно, что рождение ребенка может быть болезненным, потенциально травмирующим и драматическим опытом. Чего я не знала до рождения сына в прошлом году, так это того, сколько еще других вещей могут пойти не так. Я знала о страшных вещах, которые могут случиться во время беременности и родов, но не думала о том, что может случиться потом.У меня были камни в желчном пузыре после родов, и это одно из наиболее распространенных (из-за дополнительного прогестерона, который сопровождает беременность) послеродовых «осложнений». После адских родов, которые в конечном итоге закончились кесаревым сечением и рождением здорового ребенка, я ожидал, что мое тело медленно заживет и восстановится. Вместо этого я испытал еще больше боли, страха и, в конце концов, повторил операцию. Я понятия не имел, что такое может случиться, и был совершенно не готов.
Согласно Web MD, желчные камни — это части твердого материала, которые образуются в желчном пузыре.Иногда образуются камни без каких-либо симптомов, но иногда они вызывают сильную боль в животе, могут перемещаться в желчные протоки, окружающие желчный пузырь, и раздражать другие органы. В моем случае это было мучительно больно даже по сравнению с родами. Мой официальный диагноз был «желчнокаменный панкреатит», и он был достаточно плохим, что единственным жизнеспособным вариантом лечения было хирургическое удаление желчного пузыря. Единственная проблема была в том, что тогда я этого не знал.
Предоставлено Кэтрин DM Clover
Примерно через две недели после родов с кесаревым сечением я ехал в больницу на контрольную встречу с врачом, когда заметил странную стесненность в верхней части живота.Это не было повторным визитом, которого я особенно ждал с самого начала, потому что мой разрез был инфицирован, был повторно открыт и очищен, и теперь мои врачи хотели проверить, как идет процесс. Я был клубком нервов. Я предположил, что прямое ощущение (как будто кто-то сжимает мои ребра) было связано с паникой, и к тому времени, когда я был в офисе акушера-гинеколога, я совсем забыл об этом. Это было болезненно, но это казалось такой мелочью по сравнению со всем остальным, и, в любом случае, у меня был новорожденный, о котором нужно было заботиться.Я мог справиться с этим. Поскольку я забыл о странных болях, я не упомянул об этом.
Я был клубком нервов. Я предположил, что прямое ощущение (как будто кто-то сжимает мои ребра) было связано с паникой, и к тому времени, когда я был в офисе акушера-гинеколога, я совсем забыл об этом. Это было болезненно, но это казалось такой мелочью по сравнению со всем остальным, и, в любом случае, у меня был новорожденный, о котором нужно было заботиться.Я мог справиться с этим. Поскольку я забыл о странных болях, я не упомянул об этом.
Я был в ужасе от того, чтобы бросить его, и начал говорить, что я никуда без него не могу. Парамедики были явно рассержены, и тогда они предъявили ультиматум: «Послушайте, вы можете взять его или девушку (он жестом указал на мою жену), но там место только для двоих».
Через неделю после этого мы с женой сидели обедать, когда это случилось снова. Однако на этот раз давление охватило всю мою спину, и оно было настолько сильным, что я почувствовал, что не могу дышать.Я пробовал поменять позу, но от этого стало только хуже. Через несколько минут я рыдал и умолял о помощи. Моя жена сделала единственное, что имело смысл, и набрала 911.
Через несколько минут я рыдал и умолял о помощи. Моя жена сделала единственное, что имело смысл, и набрала 911.
Наш район известен медленным реагированием на чрезвычайные ситуации, но скорая помощь приехала через 15 минут. Как только вошли медработники, я почувствовал себя беззащитным и напуганным. Я был в пижаме в грязной спальне со своей новенькой малышкой и понятия не имел, что должно было произойти. Боли утихли, но остались.Один из них посмотрел на моего сына, лежащего на кровати. Он сказал:
У вас есть кто-нибудь, кто позаботится о ребенке? Мы не можем взять его с собой.
Предоставлено Катериной Д.М. Клевер
Они просто оставили меня там, испуганного, покрытого молоком, с головокружением и болью, в грязной больничной палате. Это было унизительно и бесчеловечно.
В то время моему сыну было меньше трех недель, и мы никогда не расставались. Вдобавок я кормила исключительно грудью, и хотя я сцеживала и замораживала немного молока, это было немного, и он буквально никогда не принимал бутылочку . Я боялся бросить его и начал говорить, что без него никуда не уйду. Парамедики были явно рассержены, и тогда они предъявили ультиматум: «Послушайте, вы можете взять его или девушку (он жестом указал на мою жену), но там место только для двоих».
Я боялся бросить его и начал говорить, что без него никуда не уйду. Парамедики были явно рассержены, и тогда они предъявили ультиматум: «Послушайте, вы можете взять его или девушку (он жестом указал на мою жену), но там место только для двоих».
После долгих слез и разговоров о риске доставки новорожденного в отделение неотложной помощи, полное очень больных людей, я согласилась позвонить своей свекрови, чтобы она приехала и позаботилась о нашем сыне. Потом я забрался в машину скорой помощи, и они поехали в ближайшую скорую помощь.Поскольку больница, в которой родился мой сын, находилась довольно далеко, фельдшеры отвезли нас с женой в местную городскую больницу. Мы ждали часами в коридоре, потом часами в зале ожидания, а затем, наконец, они отвели нас в маленькую комнату с занавеской вместо двери. Сила боли исчезла после того, как мы приехали, но мне все еще было крайне неудобно.
В конце концов я получил два УЗИ, которые подтвердили, что причиной проблемы были камни в желчном пузыре. Мне не разрешали есть или пить что-либо на случай, если они решат прооперировать меня тут же, но они также не подключили меня к капельнице, так что я становился все более и более обезвоженным.Через пару часов из моей груди стала протекать жидкость, пропитавшая больничный халат, что ускорило процесс обезвоживания. Они не предложили мне чистое платье или молокоотсос. Они просто оставили меня там, испуганного, покрытого молоком, с головокружением и болью, в грязной больничной палате. Это было унизительно и бесчеловечно, и я почувствовал себя еще более напуганным, злым и беспомощным.
Мне не разрешали есть или пить что-либо на случай, если они решат прооперировать меня тут же, но они также не подключили меня к капельнице, так что я становился все более и более обезвоженным.Через пару часов из моей груди стала протекать жидкость, пропитавшая больничный халат, что ускорило процесс обезвоживания. Они не предложили мне чистое платье или молокоотсос. Они просто оставили меня там, испуганного, покрытого молоком, с головокружением и болью, в грязной больничной палате. Это было унизительно и бесчеловечно, и я почувствовал себя еще более напуганным, злым и беспомощным.
Предоставлено Катериной Д.М. Кловер
В конце концов пришел врач и сказал мне, что мне понадобится операция, но не той ночью, она мне просто нужна была «в конце концов».«Я спросил, могу ли я пойти домой к моему сыну, и он сказал, что они хотят, чтобы некоторые хирурги сначала поговорили со мной о моих возможностях. Мы ждали часами. Хирурги так и не приехали. В конце концов я потребовал выписки.
После операции я был готов к дезориентации, но никто не сказал мне, что у меня будет мучительная боль. Я кричал в агонии, требуя увидеть мою жену.
Мы с женой всю следующую неделю лихорадочно искали врача, который мог бы поспешить осмотреть меня, чтобы определить, насколько срочно мое состояние, но никто не мог меня принять.У меня больше не было приступов желчного пузыря, поэтому я подумал, что, может быть, смогу справиться с этим состоянием с помощью диеты, пока не смогу записаться на прием. Однако я пообещал, что если у меня случится еще один приступ, я пойду в скорую, только на этот раз я хотел бы пойти куда-нибудь еще.
За неделю до дня моей первой поездки я проснулся в 3 часа ночи, согнувшись пополам от боли. Это было хуже, чем схватки, и на этот раз не прошло. В то утро моя жена должна была пойти на работу, но я знал, что у меня нет возможности позаботиться о младенце.Итак, мы отправились в то место, где я чувствовал себя в безопасности, — в больницу, где родился мой сын. Это было 45 минут езды, но оно того стоило. И на этот раз мы взяли с собой сына.
Это было 45 минут езды, но оно того стоило. И на этот раз мы взяли с собой сына.
Предоставлено Катериной DM Clover
Мы случайно приехали в самый загруженный день на чьей-либо памяти, и после того, как они проверили мою кровь и определили, что я действительно не собираюсь умереть, мне пришлось ждать. Персонал больницы невероятно сочувствовал мне и нуждам моей семьи, и это имело огромное значение.Я кормил сына, читал роман и делал вид, что игнорирую боль и страх, которые я испытывал. Следующим меня допустили под посылкой, что я там ненадолго. Из-за переполненности больниц и более срочных хирургических вмешательств я пролежал в больнице целых два дня. Моему сыну пришлось уехать к бабушке и дедушке, и у них не было другого выбора, кроме как дать ему смесь. Реальность разбила мне сердце. Я была так увлечена его грудным вскармливанием, но была так благодарна, что в такой чрезвычайной ситуации, как эта, у нас была возможность полагаться на смесь.
Я отчаянно хотела просто закончить все это испытание и вернуться домой к своему ребенку, но меня также пугала предстоящая операция. Мысль о том, чтобы полностью «уйти», была ужасающей, но я изо всех сил старался сохранять спокойствие. Они сделали четыре небольших лапароскопических разреза и полностью удалили мне желчный пузырь. После операции я был готов к дезориентации, но мне никто не сказал, что у меня будет мучительная боль. Я кричал в агонии, требуя увидеть мою жену. От боли все было расплывчато.Мое тело стало раскаленным добела. Я был так зол и, признаюсь, был не очень вежлив с медсестрой. Она сказала мне, что мне нужно будет доказать, что я могу съесть немного пудинга, прежде чем я смогу увидеть свою жену. Я съела пудинг.
Мысль о том, чтобы полностью «уйти», была ужасающей, но я изо всех сил старался сохранять спокойствие. Они сделали четыре небольших лапароскопических разреза и полностью удалили мне желчный пузырь. После операции я был готов к дезориентации, но мне никто не сказал, что у меня будет мучительная боль. Я кричал в агонии, требуя увидеть мою жену. От боли все было расплывчато.Мое тело стало раскаленным добела. Я был так зол и, признаюсь, был не очень вежлив с медсестрой. Она сказала мне, что мне нужно будет доказать, что я могу съесть немного пудинга, прежде чем я смогу увидеть свою жену. Я съела пудинг.
Предоставлено Катериной Д.М. Клевер
Я бы никому не пожелал своего опыта, но впоследствии я узнал, что камни в желчном пузыре после родов — довольно распространенное явление. После такого беспорядка я, наконец, очутился дома через четыре недели после родов, исцеляясь после двух операций вместо одной.Справиться с серьезным медицинским кризисом с новорожденным ребенком, о котором нужно заботиться, было непохоже на все, что я когда-либо мог себе представить. С помощью моих друзей, семьи, замечательного партнера и отличных поставщиков медицинских услуг мне удалось получить необходимую мне помощь. Я сразу же смогла возобновить грудное вскармливание сына, и теперь я счастлива и здорова. Я понимаю, насколько действительно важно мое здоровье не только для меня, но и для моего ребенка, и я так рад, что получил помощь, которую оказал.
С помощью моих друзей, семьи, замечательного партнера и отличных поставщиков медицинских услуг мне удалось получить необходимую мне помощь. Я сразу же смогла возобновить грудное вскармливание сына, и теперь я счастлива и здорова. Я понимаю, насколько действительно важно мое здоровье не только для меня, но и для моего ребенка, и я так рад, что получил помощь, которую оказал.
Рецидивирующий панкреатит, вызванный гиперпаратиреозом во время беременности
Arch Gynecol Obstet.2011; 284 (3): 531–534.
, 1 , 2 и 1
Роберт Крысяк
1 Кафедра внутренней медицины и клинической фармакологии, Силезский медицинский университет, Медыков 18, 40-752 Катовице, Польша
Мариуш Вильк
2 Кафедра гистопатологии Силезского медицинского университета, Катовице, Польша
Богуслав Окопиен
1 Кафедра внутренней медицины и клинической фармакологии Силезского медицинского университета, Медыков 18, 40-752 Катовице, Польша
1 Кафедра внутренней медицины и клинической фармакологии, Силезский медицинский университет, Медыков 18, 40-752 Катовице, Польша
2 Кафедра гистопатологии, Силезский медицинский университет, Катовице, Польша
Автор, отвечающий за переписку.
Поступило 5 мая 2010 г .; Принято 25 августа 2010 г.
Эта статья распространяется на условиях Некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.
Эта статья цитируется в других статьях в PMC.
Abstract
Введение
Поскольку первичный гиперпаратиреоз поражает в основном женщин среднего и пожилого возраста, он встречается нечасто во время беременности и грудного вскармливания.На сегодняшний день описано менее 200 беременных пациенток с первичным гиперпаратиреозом, диагностированным во время беременности. Как и при других заболеваниях паращитовидной железы, выявление первичного гиперпаратиреоза во время беременности и кормления грудью может быть затруднено, поскольку клинические симптомы не специфичны, а лабораторные данные могут быть замаскированы некоторыми типичными вызванными беременностью изменениями гомеостаза кальция и фосфатов. Если не лечить, болезнь может иметь серьезные клинические последствия для матери и плода.Большинство авторов считают хирургическое вмешательство во втором триместре беременности методом выбора в этой группе пациенток.
Если не лечить, болезнь может иметь серьезные клинические последствия для матери и плода.Большинство авторов считают хирургическое вмешательство во втором триместре беременности методом выбора в этой группе пациенток.
История болезни
В нашей статье мы обсуждаем случай 35-летней женщины с рецидивирующим острым панкреатитом и повторяющимися абортами в анамнезе. Когда пациентка отказалась от операции, было начато консервативное лечение кальцитонином, которое продолжалось на протяжении оставшейся части беременности, что привело к рождению ребенка, единственной проблемой со здоровьем которого была временная гипокальциемия.
Заключение
Описанный случай показывает, что консервативное лечение, если оно начато соответственно рано и проводится на основе состояния пациента, может эффективно снизить повышенную перинатальную и материнскую заболеваемость и смертность у беременных, отказывающихся от операции.
Ключевые слова: Первичный гиперпаратиреоз, гомеостаз кальция, Беременность и послеродовой период, Клиническое течение, Диагностика и ведение
Введение
В общей популяции первичный гиперпаратиреоз считается распространенным заболеванием. Наибольшая частота его наблюдается у женщин в постменопаузе, у которых распространенность достигает 2–3% [1]. Наиболее частой причиной первичного гиперпаратиреоза среди населения в целом является единичная аденома паращитовидных желез (85%), за которой следует гиперплазия паращитовидных желез (15–20%) и, хотя и очень редко (менее 1%), карцинома [2, 3] . Интересно, что менее 200 пациенток с первичным гиперпаратиреозом были описаны во время беременности и в послеродовой период [4–6]. Такую относительную нехватку данных можно объяснить по крайней мере тремя различными причинами.Во-первых, средний возраст начального проявления этого расстройства выше, чем у женщин детородного возраста [1–3]. Во-вторых, около 80% небеременных лиц с гиперпаратиреозом характеризуются бессимптомным течением этого заболевания [5]. И, наконец, некоторые симптомы первичного гиперпаратиреоза могут быть неверно истолкованы как простое следствие беременности или других нарушений, связанных с беременностью, в то время как физиологические изменения во время беременности могут маскировать некоторые аномалии, типичные для первичного гиперпаратиреоза [4, 7].
Наибольшая частота его наблюдается у женщин в постменопаузе, у которых распространенность достигает 2–3% [1]. Наиболее частой причиной первичного гиперпаратиреоза среди населения в целом является единичная аденома паращитовидных желез (85%), за которой следует гиперплазия паращитовидных желез (15–20%) и, хотя и очень редко (менее 1%), карцинома [2, 3] . Интересно, что менее 200 пациенток с первичным гиперпаратиреозом были описаны во время беременности и в послеродовой период [4–6]. Такую относительную нехватку данных можно объяснить по крайней мере тремя различными причинами.Во-первых, средний возраст начального проявления этого расстройства выше, чем у женщин детородного возраста [1–3]. Во-вторых, около 80% небеременных лиц с гиперпаратиреозом характеризуются бессимптомным течением этого заболевания [5]. И, наконец, некоторые симптомы первичного гиперпаратиреоза могут быть неверно истолкованы как простое следствие беременности или других нарушений, связанных с беременностью, в то время как физиологические изменения во время беременности могут маскировать некоторые аномалии, типичные для первичного гиперпаратиреоза [4, 7]. Стоит отметить, что по сравнению с остальными пациентками беременные с первичным гиперпаратиреозом часто имеют клинически явное течение этого заболевания [5, 6]. Правильный диагноз первичного гиперпаратиреоза во время беременности имеет решающее значение, поскольку, если это заболевание остается нераспознанным и не лечится, оно может представлять значительный риск для матери и плода, что связано с повышением перинатальной и материнской заболеваемости и смертности [6, 8 ].
Стоит отметить, что по сравнению с остальными пациентками беременные с первичным гиперпаратиреозом часто имеют клинически явное течение этого заболевания [5, 6]. Правильный диагноз первичного гиперпаратиреоза во время беременности имеет решающее значение, поскольку, если это заболевание остается нераспознанным и не лечится, оно может представлять значительный риск для матери и плода, что связано с повышением перинатальной и материнской заболеваемости и смертности [6, 8 ].
В этой статье показан случай с молодой женщиной, перенесшей три самопроизвольных аборта, у которой впервые был диагностирован первичный гиперпаратиреоз во время четвертой беременности.В статье мы представляем диагностические и лечебные дилеммы, связанные с обнаружением и лечением этого заболевания во время беременности. Мы подробно описываем стратегии лечения этой пациентки и их влияние на исход беременности и кормления грудью.
Клиническая картина
Женщина 35 лет поступила в гастроэнтерологическое отделение на восьмой неделе четвертой беременности из-за сильных болей в животе, тошноты, рвоты и анорексии. Все ее предыдущие беременности закончились самопроизвольными выкидышами на десятой, восьмой и шестой неделе беременности соответственно.Во время последней, состоявшейся за год до госпитализации, аборту предшествовал лабораторно подтвержденный острый панкреатит. Во время второй беременности она испытала аналогичные симптомы сильной околопупочной боли и рвоты. Эти симптомы, которые возникли за неделю до прерывания беременности и лечились без расширенного диагноза, ретроспективно предполагали наличие панкреатита. При поступлении в гастроэнтерологическое отделение у пациента появились симптомы обезвоживания.Она была астеничкой, у нее были сухие кожа и сухость во рту. Щитовидная железа не пальпируется, галактореи нет. Живот вздут, кишечные шумы отсутствуют. Печень немного увеличена (на 2 см ниже реберного края). Размер матки соответствовал сроку беременности. Артериальное давление снизилось (90/65 мм рт. Ст.), Пульс 104 уд / мин, температура повысилась (до 38,2 ° C). В анамнезе не было гестационного сахарного диабета, употребления алкоголя, пероральных противозачаточных таблеток, камней в желчном пузыре или приема лекарств.
Все ее предыдущие беременности закончились самопроизвольными выкидышами на десятой, восьмой и шестой неделе беременности соответственно.Во время последней, состоявшейся за год до госпитализации, аборту предшествовал лабораторно подтвержденный острый панкреатит. Во время второй беременности она испытала аналогичные симптомы сильной околопупочной боли и рвоты. Эти симптомы, которые возникли за неделю до прерывания беременности и лечились без расширенного диагноза, ретроспективно предполагали наличие панкреатита. При поступлении в гастроэнтерологическое отделение у пациента появились симптомы обезвоживания.Она была астеничкой, у нее были сухие кожа и сухость во рту. Щитовидная железа не пальпируется, галактореи нет. Живот вздут, кишечные шумы отсутствуют. Печень немного увеличена (на 2 см ниже реберного края). Размер матки соответствовал сроку беременности. Артериальное давление снизилось (90/65 мм рт. Ст.), Пульс 104 уд / мин, температура повысилась (до 38,2 ° C). В анамнезе не было гестационного сахарного диабета, употребления алкоголя, пероральных противозачаточных таблеток, камней в желчном пузыре или приема лекарств. Первоначальные лабораторные исследования выявили усиление амиласемии (825 Ед / л; нормальные значения -3 ), повышение уровня СРБ (122 мг / л; нормальные значения
Первоначальные лабораторные исследования выявили усиление амиласемии (825 Ед / л; нормальные значения -3 ), повышение уровня СРБ (122 мг / л; нормальные значения
Обсуждение
Беременность и лактация характеризуются важными изменениями гомеостаза кальция, которые являются следствием вызванных беременностью изменений синтеза, метаболизма и экскреции кальция и кальцитропных гормонов [4, 9].По этим причинам клинические проявления паращитовидных желез во время беременности часто отличаются от тех, которые наблюдаются у небеременных женщин. Поскольку симптомы, которые испытывают пациенты с заболеваниями паращитовидной железы, неспецифичны, их диагностика во время беременности и кормления грудью иногда может быть очень сложной [4, 9]. К сожалению, это было в случае с нашей пациенткой, у которой три предыдущие беременности из-за наличия нераспознанной патологии паращитовидных желез закончились внутриутробной гибелью плода, которой в двух беременностях предшествовала задокументированная задержка внутриутробного развития. Эти результаты ясно показывают, что первичный гиперпаратиреоз, если его не диагностировать и, следовательно, не лечить, связан с заметно повышенным риском пре- и перинатальной смертности.
Эти результаты ясно показывают, что первичный гиперпаратиреоз, если его не диагностировать и, следовательно, не лечить, связан с заметно повышенным риском пре- и перинатальной смертности.
Данные, полученные в результате анализа описанных к настоящему времени случаев, показывают, что в отличие от населения в целом, 4 из каждых 5 беременных с гиперпаратироидом испытывают клинические проявления этого заболевания. Наиболее частым из них, наблюдаемым и у нашего пациента, было наличие почечнокаменной болезни [5].Возникновение и рост камней в почках может быть связано с наложением как повышенной нагрузки кальция, вторичной по отношению к усиленному синтезу и высвобождению ПТГ, так и вызванного беременностью увеличения экскреции кальция с мочой (типичный симптом физиологической беременности). Большой размер конкрементов у нашей пациентки может быть объяснен тем, что она перенесла несколько беременностей в течение относительно короткого периода времени.
Однако наиболее характерной проблемой со здоровьем, с которой столкнулся пациент, был рецидивирующий острый панкреатит. Интересно, что частота этого осложнения при первичном гиперпаратиреозе, связанном с беременностью, выше (7–13%), чем при гиперпаратиреозе, имеющем место у небеременных лиц (1–2%) [5, 10, 11]. Тот факт, что панкреатит присутствовал при трех из четырех беременностей, осложненных гиперпаратиреозом, хотя никогда не наблюдался до и между беременностями, подтверждает эти статистические данные о том, что беременность делает пациентов с гиперпаратиреозом особенно склонными к развитию этого осложнения.Предполагается, что панкреатит чаще встречается у первородящих, чем у женщин, перенесших многоплодную беременность, и возникает в основном в первом и третьем триместре беременности [6, 12]. Наши наблюдения лишь частично подтверждают эти данные. Хотя все случаи панкреатита у нашей пациентки произошли в первом триместре, они наблюдались в нескольких последующих беременностях. Хотя беременность сама по себе может быть связана с первичным гиперпаратиреозом беременности, такая ситуация, вероятно, не имела места у описанной пациентки.
Интересно, что частота этого осложнения при первичном гиперпаратиреозе, связанном с беременностью, выше (7–13%), чем при гиперпаратиреозе, имеющем место у небеременных лиц (1–2%) [5, 10, 11]. Тот факт, что панкреатит присутствовал при трех из четырех беременностей, осложненных гиперпаратиреозом, хотя никогда не наблюдался до и между беременностями, подтверждает эти статистические данные о том, что беременность делает пациентов с гиперпаратиреозом особенно склонными к развитию этого осложнения.Предполагается, что панкреатит чаще встречается у первородящих, чем у женщин, перенесших многоплодную беременность, и возникает в основном в первом и третьем триместре беременности [6, 12]. Наши наблюдения лишь частично подтверждают эти данные. Хотя все случаи панкреатита у нашей пациентки произошли в первом триместре, они наблюдались в нескольких последующих беременностях. Хотя беременность сама по себе может быть связана с первичным гиперпаратиреозом беременности, такая ситуация, вероятно, не имела места у описанной пациентки. Мы так думаем, потому что это осложнение не развилось во время последней беременности, наступившей после удаления аденомы.
Мы так думаем, потому что это осложнение не развилось во время последней беременности, наступившей после удаления аденомы.
Хотя лечение выбора при первичном гиперпаратиреозе — это хирургическое вмешательство, предпочтительно выполняемое во втором триместре беременности, пациентка отказалась от этого варианта лечения из-за опасений возможных осложнений для плода [12, 13]. Паратиреоидэктомия при беременности связана с несколько повышенным риском самопроизвольного аборта [12, 13].Принимая во внимание выбор пациента, мы приняли решение о введении кальцитонина. Этот препарат считается наиболее безопасным консервативным вариантом лечения пациенток с гиперкальциемией во время беременности [5]. Безопасность кальцитонина во время беременности, вероятно, является следствием его незначительного прохождения через плаценту [14, 15]. Выбор этого средства также был подтвержден предполагаемыми, но не полностью подтвержденными полезными эффектами кальцитонина при лечении панкреатита, наблюдаемыми у небеременных субъектов [16]. Хотя в настоящее время неизвестны параметры, которые могут предсказать исход первичного гиперпаратиреоза, чтобы ограничить риск серьезных осложнений, большинство профессионалов рекомендуют поддерживать общий уровень кальция в плазме на уровне ниже 3.0 ммоль / л [17]. Превышение этого уровня мы считали показанием для введения кальцитонина. Интересно, что хотя лечение кальцитонином может быть связано с развитием тахифилаксии [18], у нашего пациента в третьем триместре наблюдалась только тенденция к тахифилаксии, которая исчезла после перорального введения фосфатов. Этот факт можно объяснить назначением этого средства только в том случае, если уровень кальция в плазме превышает установленный порог. Более того, у пациента не было тошноты, рвоты, диареи, приливов, реакций в месте инъекции и каких-либо других побочных эффектов, связанных с лечением кальцитонином [18].Хотя некоторые исследования на животных предполагали низкий вес при рождении у потомков самок, которых во время беременности лечили высокими дозами кальцитонина [16], этого не произошло с нашей пациенткой, масса новорожденного ребенка которой была в пределах нормы.
Хотя в настоящее время неизвестны параметры, которые могут предсказать исход первичного гиперпаратиреоза, чтобы ограничить риск серьезных осложнений, большинство профессионалов рекомендуют поддерживать общий уровень кальция в плазме на уровне ниже 3.0 ммоль / л [17]. Превышение этого уровня мы считали показанием для введения кальцитонина. Интересно, что хотя лечение кальцитонином может быть связано с развитием тахифилаксии [18], у нашего пациента в третьем триместре наблюдалась только тенденция к тахифилаксии, которая исчезла после перорального введения фосфатов. Этот факт можно объяснить назначением этого средства только в том случае, если уровень кальция в плазме превышает установленный порог. Более того, у пациента не было тошноты, рвоты, диареи, приливов, реакций в месте инъекции и каких-либо других побочных эффектов, связанных с лечением кальцитонином [18].Хотя некоторые исследования на животных предполагали низкий вес при рождении у потомков самок, которых во время беременности лечили высокими дозами кальцитонина [16], этого не произошло с нашей пациенткой, масса новорожденного ребенка которой была в пределах нормы. Интересно, что недавно Horjus et al. [17] показали преимущества комбинированного приема кальцитонина и цинакальцета при беременности и в послеродовом периоде. Поскольку этот вариант лечения был для нас недоступен, мы не можем подтвердить полезность этого кальцимиметика у беременных с гиперпаратиреозом.
Интересно, что недавно Horjus et al. [17] показали преимущества комбинированного приема кальцитонина и цинакальцета при беременности и в послеродовом периоде. Поскольку этот вариант лечения был для нас недоступен, мы не можем подтвердить полезность этого кальцимиметика у беременных с гиперпаратиреозом.
Единственным симптомом, который испытывал новорожденный после родов, была преходящая гипокальциемия, которая исчезла вскоре после начала внутривенного введения кальция. Наличие преходящей легкой гипокальциемии, вероятно, является результатом повышения уровня кальция в плазме плода, ингибирования синтеза и высвобождения паратироидного ПТГ во время беременности [14, 15, 19]. Интересно, что неонатальная гипокальциемия отсутствовала при последующей беременности пациентки, имевшей место после паратиреоидэктомии, что подтверждает рекомендации о том, что хирургическое вмешательство следует рассматривать в качестве лечения выбора у молодых беременных с гиперпаратиреозом или желающих беременность [12, 13]. Эффективность хирургического вмешательства в профилактике осложнений у плода и новорожденного четко указывает на то, что гиперпаратиреоз при успешном лечении не может рассматриваться как противопоказание для последующих беременностей.
Эффективность хирургического вмешательства в профилактике осложнений у плода и новорожденного четко указывает на то, что гиперпаратиреоз при успешном лечении не может рассматриваться как противопоказание для последующих беременностей.
Подводя итог, описанный случай с нашей пациенткой свидетельствует о том, что беременным с рецидивирующими самопроизвольными абортами следует диагностировать наличие первичного гиперпаратиреоза. Это также показывает, что у пациентов, отказывающихся от операции, кальцитонин, вводимый при необходимости вместе с фосфатами, следует рассматривать как вариант лечения этого расстройства из-за его эффективности и общепризнанной безопасности.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Открытый доступ
Эта статья распространяется на условиях Некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.
Ссылки
2. Роджерс С.Е., Лью Д.И., Солорзано С.К. Первичный гиперпаратиреоз. Curr Opin Oncol. 2008. 20: 52–58.DOI: 10.1097 / CCO.0b013e3282f2838f. [PubMed] [CrossRef] [Google Scholar] 3. Сильверберг SJ, Билезикян JP. Диагностика и лечение бессимптомного первичного гиперпаратиреоза. Nat Clin Pract Endocrinol Metab. 2006; 2: 494–503. DOI: 10.1038 / ncpendmet0265. [PubMed] [CrossRef] [Google Scholar] 4. Ковач С.С., Эль-Хадж Фулейхан Г. Расстройства кальция и костей во время беременности и кормления грудью. Endocrinol Metab Clin North Am. 2006; 35: 21–51. DOI: 10.1016 / j.ecl.2005.09.004. [PubMed] [CrossRef] [Google Scholar] 5.Шнац П.Ф., Карри С.Л. Первичный гиперпаратиреоз у беременных: лечение, основанное на доказательствах. Obstet Gynecol Surv. 2002. 57: 365–376. DOI: 10.1097 / 00006254-200206000-00022. [PubMed] [CrossRef] [Google Scholar] 6. Mestman JH. Заболевания паращитовидных желез при беременности. Семин Перинатол. 1998. 6: 485–496. DOI: 10.1016 / S0146-0005 (98) 80028-1. [PubMed] [CrossRef] [Google Scholar] 7. Мюррей Дж. А., Ньюман В. А., 3-е место, Дакус СП. Гиперпаратиреоз при беременности: диагностическая дилемма? Obstet Gynecol Surv. 1997. 52: 202–205. DOI: 10.1097 / 00006254-199703000-00024. [PubMed] [CrossRef] [Google Scholar] 8. Kort KC, Schiller HJ, Numann PJ. Гиперпаратиреоз и беременность. Am J Surg. 1999. 177: 66–68. DOI: 10.1016 / S0002-9610 (98) 00302-X. [PubMed] [CrossRef] [Google Scholar] 9. Кольмайер Л., Маркус Р. Расстройства кальция при беременности. Endocrinol Metab Clin North Am. 1995; 24: 15–39. [PubMed] [Google Scholar] 10. Инабнет ВБ, Болдуин Д., Даниэль Р.О., Старен Э.Д. Гиперпаратиреоз и панкреатит при беременности. Хирургия. 1996. 119: 710–713. DOI: 10.1016 / S0039-6060 (96) 80198-Х. [PubMed] [CrossRef] [Google Scholar] 11. Дахан М., Чанг Р.Дж. Панкреатит вторичный по отношению к гиперпаратиреозу во время беременности. Obstet Gynecol. 2001. 98 (5 Pt 2): 923–925. DOI: 10.1016 / S0029-7844 (01) 01434-X. [PubMed] [CrossRef] [Google Scholar] 12.
[PubMed] [CrossRef] [Google Scholar] 7. Мюррей Дж. А., Ньюман В. А., 3-е место, Дакус СП. Гиперпаратиреоз при беременности: диагностическая дилемма? Obstet Gynecol Surv. 1997. 52: 202–205. DOI: 10.1097 / 00006254-199703000-00024. [PubMed] [CrossRef] [Google Scholar] 8. Kort KC, Schiller HJ, Numann PJ. Гиперпаратиреоз и беременность. Am J Surg. 1999. 177: 66–68. DOI: 10.1016 / S0002-9610 (98) 00302-X. [PubMed] [CrossRef] [Google Scholar] 9. Кольмайер Л., Маркус Р. Расстройства кальция при беременности. Endocrinol Metab Clin North Am. 1995; 24: 15–39. [PubMed] [Google Scholar] 10. Инабнет ВБ, Болдуин Д., Даниэль Р.О., Старен Э.Д. Гиперпаратиреоз и панкреатит при беременности. Хирургия. 1996. 119: 710–713. DOI: 10.1016 / S0039-6060 (96) 80198-Х. [PubMed] [CrossRef] [Google Scholar] 11. Дахан М., Чанг Р.Дж. Панкреатит вторичный по отношению к гиперпаратиреозу во время беременности. Obstet Gynecol. 2001. 98 (5 Pt 2): 923–925. DOI: 10.1016 / S0029-7844 (01) 01434-X. [PubMed] [CrossRef] [Google Scholar] 12. Шнац П.Ф., Такстон С. Паратиреоидэктомия в третьем триместре беременности. Obstet Gynecol Surv. 2005. 60: 672–682. DOI: 10.1097 / 01.ogx.0000180889.23678.fb. [PubMed] [CrossRef] [Google Scholar] 13. Pothiwala P, Levine SN. Хирургия паращитовидных желез при беременности: обзор литературы и определение местоположения путем аспирации уровней паратироидного гормона.J Perinatol. 2009; 29: 779–784. DOI: 10.1038 / JP.2009.84. [PubMed] [CrossRef] [Google Scholar] 14. Митчелл Д.М., Юппнер Х. Регулирование гомеостаза кальция и метаболизма костей у плода и новорожденного. Curr Opin Endocrinol Diabetes Obes. 2010; 17: 25–30. [PubMed] [Google Scholar] 15. Ковач CS, Кроненберг HM. Кальций и метаболизм костей у матери и плода во время беременности, послеродового периода и в период лактации. Endocr Rev.1997; 18: 832–872. DOI: 10.1210 / er.18.6.832. [PubMed] [CrossRef] [Google Scholar] 16. Wolfe HJ. Кальцитонин: перспективы в современных концепциях.J Endocrinol Invest. 1982; 5: 423–432. [PubMed] [Google Scholar] 17.
Шнац П.Ф., Такстон С. Паратиреоидэктомия в третьем триместре беременности. Obstet Gynecol Surv. 2005. 60: 672–682. DOI: 10.1097 / 01.ogx.0000180889.23678.fb. [PubMed] [CrossRef] [Google Scholar] 13. Pothiwala P, Levine SN. Хирургия паращитовидных желез при беременности: обзор литературы и определение местоположения путем аспирации уровней паратироидного гормона.J Perinatol. 2009; 29: 779–784. DOI: 10.1038 / JP.2009.84. [PubMed] [CrossRef] [Google Scholar] 14. Митчелл Д.М., Юппнер Х. Регулирование гомеостаза кальция и метаболизма костей у плода и новорожденного. Curr Opin Endocrinol Diabetes Obes. 2010; 17: 25–30. [PubMed] [Google Scholar] 15. Ковач CS, Кроненберг HM. Кальций и метаболизм костей у матери и плода во время беременности, послеродового периода и в период лактации. Endocr Rev.1997; 18: 832–872. DOI: 10.1210 / er.18.6.832. [PubMed] [CrossRef] [Google Scholar] 16. Wolfe HJ. Кальцитонин: перспективы в современных концепциях.J Endocrinol Invest. 1982; 5: 423–432. [PubMed] [Google Scholar] 17. Horjus C, Groot I, Telting D, van Setten P, van Sorge A, Kovacs CS и др. Цинакальцет при гиперпаратиреозе при беременности и в послеродовом периоде. J Pediatr Endocrinol Metab. 2009; 22: 741–749. DOI: 10.1515 / JPEM.2009.22.8.741. [PubMed] [CrossRef] [Google Scholar] 18. Нуссбаум SR. Патофизиология и лечение тяжелой гиперкальциемии. Endocrinol Metab Clin North Am. 1993; 22: 343–362. [PubMed] [Google Scholar] 19. Стеффенсруд С. Паращитовидные железы: забытые железы.Neonatal Netw. 2000; 19: 9–16. [PubMed] [Google Scholar]
Horjus C, Groot I, Telting D, van Setten P, van Sorge A, Kovacs CS и др. Цинакальцет при гиперпаратиреозе при беременности и в послеродовом периоде. J Pediatr Endocrinol Metab. 2009; 22: 741–749. DOI: 10.1515 / JPEM.2009.22.8.741. [PubMed] [CrossRef] [Google Scholar] 18. Нуссбаум SR. Патофизиология и лечение тяжелой гиперкальциемии. Endocrinol Metab Clin North Am. 1993; 22: 343–362. [PubMed] [Google Scholar] 19. Стеффенсруд С. Паращитовидные железы: забытые железы.Neonatal Netw. 2000; 19: 9–16. [PubMed] [Google Scholar]
Панкрелипаза — база данных о лекарствах и лактации (LactMed)
Последняя редакция: 20 июля 2020 г.
Приблизительное время прочтения: 1 минута
CASRN: 53608-75-6
Уровни лекарств и эффекты
Сводка по применению в период лактации
Панкрелипаза применялась у матерей грудных детей с явной аллергией на белки грудного молока, полученные из рациона матери. Этот метод, похоже, помогает улучшить симптомы аллергии на яйца и коровье молоко, такие как кровь в стуле и колики. [1-3] Ферменты поджелудочной железы не всасываются в значительной степени из желудочно-кишечного тракта матери, поэтому не должны достигать младенца. По мнению экспертов, использование панкрелипазы во время грудного вскармливания приемлемо. [4,5]
[1-3] Ферменты поджелудочной железы не всасываются в значительной степени из желудочно-кишечного тракта матери, поэтому не должны достигать младенца. По мнению экспертов, использование панкрелипазы во время грудного вскармливания приемлемо. [4,5]
Уровни лекарств
Материнские уровни. Соответствующая опубликованная информация на дату пересмотра не найдена.
Младенческие уровни. Соответствующая опубликованная информация на дату пересмотра не найдена.
Воздействие на младенцев на грудном вскармливании
Соответствующая опубликованная информация не была найдена на дату пересмотра.
Влияние на лактацию и грудное молоко
На дату пересмотра соответствующей опубликованной информации не обнаружено.
Ссылки
- 1.
- Des Roches A, Abbott M, Begin P, et al. Пероральные добавки с ферментами поджелудочной железы могут снизить выведение яичного альбумина с грудным молоком. J Исследование Allergol Clin Immunol. 2014; 24: 62–3.
 [PubMed: 24765885]
[PubMed: 24765885] - 2.
Репуччи А. Рассасывание крови в стуле у младенцев, вскармливаемых грудью, при приеме матерью ферментов поджелудочной железы.J Pediatr Gastroenterol Nutr. 1999; 29: 500. Абстрактный.
- 3.
- Schach B, Haight M. Колики и пищевая аллергия у грудного ребенка: может ли ребенок, вскармливаемый исключительно грудью, страдать пищевой аллергией? J Hum Lact. 2002; 18: 50–2. [PubMed: 11845737]
- 4.
- Миддлтон П.Г., Гэйд Э.Дж., Агилера С. и др. Заявление рабочей группы ERS / TSANZ по ведению репродуктивной системы и беременности у женщин с заболеваниями дыхательных путей. Eur Respir J. 2020; 55: 18. [PubMed: 31699837]
- 5.
- Клинический протокол ABM №24. Аллергический проктоколит у детей, вскармливаемых исключительно грудью. Breastfeed Med. 2011; 6: 435–40. [PubMed: 22050274]
Идентификация вещества
Название вещества
Панкрелипаза
Регистрационный номер CAS
53608-75-6
Класс препарата
Кормление грудью
Лактация
Гастроинтестинальные препараты
Заявление об отказе от ответственности: Информация, представленная в этой базе данных, не предназначена для замены профессионального суждения. Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию в вашей конкретной ситуации. Правительство США не гарантирует и не принимает на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию в вашей конкретной ситуации. Правительство США не гарантирует и не принимает на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Когда не следует кормить ребенка грудью?
Существует очень мало условий, при которых мать не может кормить грудью. Во время простых инфекций и заболеваний, таких как простуда, грипп, желудочно-кишечные инфекции и т. Д., Младенцев можно кормить грудью, если соблюдаются соответствующие меры предосторожности и гигиены.
На самом деле, во время таких инфекций разумнее продолжать грудное вскармливание, поскольку грудное молоко содержит антитела против инфекции, и это защитит ребенка от заражения той же инфекцией.
Есть несколько условий, при которых грудное вскармливание не рекомендуется. К ним относятся: —
Если мать инфицирована ВИЧ или больна СПИДом. Вирус ВИЧ может передаваться ребенку через молоко матери, поэтому грудное вскармливание запрещено, если мать инфицирована ВИЧ или больна СПИДом.
 Для таких матерей можно связаться с банками грудного молока, если они хотят обеспечивать своих детей грудным молоком, а не детской смесью.
Для таких матерей можно связаться с банками грудного молока, если они хотят обеспечивать своих детей грудным молоком, а не детской смесью.Многие лекарства, принимаемые матерью, могут передаваться ребенку через грудное молоко. Хотя некоторые из них безвредны, некоторые лекарства могут нанести вред новорожденному при попадании в организм с грудным молоком. Если мать принимает антиретровирусные препараты (полезные против ВИЧ и СПИДа), кормление грудью не рекомендуется.
Раковые матери, принимающие противораковые химиотерапевтические препараты, также не могут кормить грудью своих младенцев.Химиотерапевтические препараты против рака препятствуют делению и быстрому росту клеток. Это может серьезно повредить росту ребенка, если передается с грудным молоком. Рак как таковой не является противопоказанием для кормления грудью.
Матерям, которые проходят лучевую терапию, особенно грудную клетку, также не разрешается кормить грудью, пока их режим лечения не будет завершен.

Матерям с нелеченными и активными туберкулезными инфекциями не рекомендуется кормить грудью.Они могут кормить грудью после того, как их инфекция будет вылечена или взята под контроль, чтобы она не передалась младенцу.
Матери, инфицированные Т-клеточным лимфотропным вирусом типа I или типа II, не должны кормить своих детей грудью.
Матерям, принимающим запрещенные наркотики, такие как кокаин, PCP, героин, марихуана и т. Д., Не разрешается кормить грудью своих младенцев. Это потому, что эти агенты могут повлиять на ребенка и вызвать серьезные побочные эффекты.Время от времени разрешается выпивать стакан алкоголя при условии, что мать воздерживается от кормления ребенка в течение как минимум двух часов после питья. Кормящим матерям следует избегать курения и алкоголя в целом.
Младенцы с заболеванием, называемым галактоземией, при котором они не могут переваривать или переносить грудное молоко, не могут кормить грудью. Это потому, что их тела не могут расщеплять сахарную галактозу.
 Младенцы с классической галактоземией должны получать специальную диету, не содержащую лактозы и галактозы.
Младенцы с классической галактоземией должны получать специальную диету, не содержащую лактозы и галактозы.
Дополнительная литература
Безопасен ли панкреатин при грудном вскармливании
Я кормящая мать и хочу знать, безопасно ли использовать панкреатин? Панкреатин безопасен для кормящей матери и ребенка? Попадает ли панкреатин в грудное молоко? Имеет ли панкреатин какие-либо долгосрочные или краткосрочные побочные эффекты у младенцев? Может ли панкреатин влиять на выработку молока или может ли панкреатин уменьшать выработку молока у кормящих матерей?
- Оценка безопасности DrLact для панкреатина составляет 1 из 8, что, согласно нашему анализу, считается безопасным.
- Оценка безопасности 1 указывает на то, что использование панкреатина в основном безопасно для детей, находящихся на грудном вскармливании, во время лактации.
- Наше исследование различных научных исследований также показывает, что панкреатин не вызывает серьезных побочных эффектов у кормящих матерей.
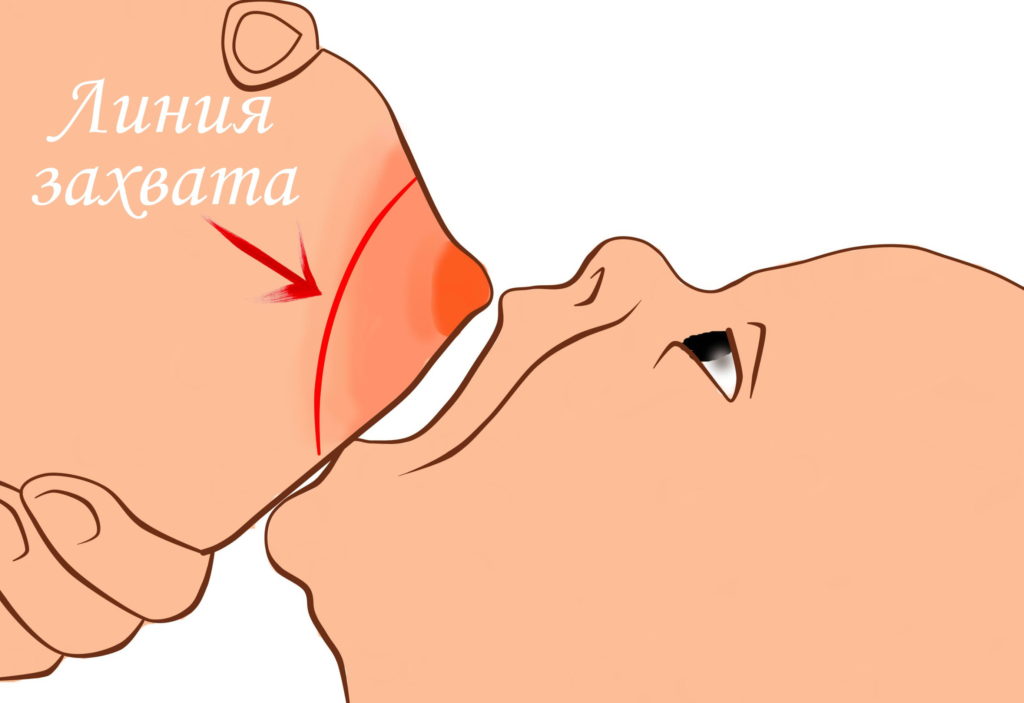
- Большинство научных исследований и исследовательских работ, декларирующих безопасное использование панкреатина при грудном вскармливании, основаны на нормальной дозировке и могут не соответствовать более высокой дозировке.
- Оценка рассчитана с использованием версии 1 DrLact Safety.2 этот показатель варьируется от 0 до 8 и измеряет общую безопасность препарата в период лактации. Баллы в основном рассчитываются с использованием общедоступных тематических исследований, исследовательских работ, других научных журналов и общедоступных данных.
Протеолитический и липолитический фермент, полученный из поджелудочной железы млекопитающих, обладающий протеазной, липазной и амилазной активностью. Показан для лечения муковисцидоза и хронического панкреатита. По последним данным, опубликованных данных о выделении с грудным молоком обнаружено не было.Его высокий молекулярный вес и плохая кишечная абсорбция делают маловероятным его попадание в молоко. Низкая пероральная биодоступность препятствует проникновению в детскую плазму из проглоченного молока. Это лекарство, используемое у детей и младенцев.
Это лекарство, используемое у детей и младенцев.
Заявление об ограничении ответственности : Информация, представленная в этой базе данных, не предназначена для замены профессионального суждения. Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию в вашей конкретной ситуации. Мы не гарантируем и не берем на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Липазы в грудном молоке | HealthGuidance.org
Липаза — это не что иное, как фермент, обнаруженный в нашем организме. У некоторых кормящих матерей в грудном молоке содержится большое количество липаз. Таким образом, липазы облегчают выполнение нескольких функций организма. Одна из задач — расщепление жира в грудном молоке. Распад жира позволяет ребенку легко переваривать грудное молоко. Однако чрезмерное производство липаз в грудном молоке может иметь неприятные последствия, поскольку оно может очень быстро испортить молоко.
Также не удивляйтесь, если ваш ребенок начнет отказываться от грудного молока, потому что липазы могут влиять на вкус молока.Чрезмерная горечь может привести к дополнительной работе, прежде чем ребенок сможет кормить грудью. Давайте выясним причины разрушения липаз молока, прежде чем мы перейдем к раствору.
Воспаление поджелудочной железы может привести к чрезмерному производству липаз в нашем организме. В некоторых случаях уровень липазы в три раза превышает нормальный диапазон. Определенные состояния желудка также могут привести к избыточной выработке липазы. Помимо этого, инфекция желчного пузыря также упоминается как одна из причин повышения уровня липазы в нашем организме.Некоторые исследования также предполагают, что почечная недостаточность может вызвать чрезмерное повышение уровня липазы.
Здесь очень полезно ошпарить молоко. Молоко перед замораживанием следует ошпарить и не кипятить. Это необходимо, так как большинство младенцев не приемлют изменение вкуса, вызванное избыточным содержанием липаз в грудном молоке. Таким образом, ошпаривание не приведет к значительному изменению вкуса молока, но, безусловно, сделает его пригодным для питья.
Таким образом, ошпаривание не приведет к значительному изменению вкуса молока, но, безусловно, сделает его пригодным для питья.
Убедитесь, что вы выбрали микроволновую печь, а не плиту, чтобы обжечь грудное молоко.Дело в том, что использование микроволн поможет вам сохранить больше питательных веществ по сравнению с использованием плиты или подобного оборудования. Лучше всего ошпарить молоко до 180 F (82 C) или до тех пор, пока вы не увидите маленькие пузырьки по краю сковороды. Как только это будет сделано, вам нужно быстро охладить молоко и поставить его на хранение.
Помните, ошпаривание молока снижает его питательную ценность; но они по-прежнему являются хорошим выбором среди других источников молока. Кроме того, если ваш малыш не полностью полагается на термически обработанное молоко, ошпаривание молока не должно вас сильно беспокоить.Если это не помогло, прекратите замораживать молоко. Помните, что молоко можно безопасно хранить в холодильнике около недели. При этом ниже приведены несколько советов, которые следует учитывать при хранении молока.
Во-первых, убедитесь, что вы замораживаете молоко в стеклянных бутылках и храните их в морозильной камере, в которой нет автоматического цикла размораживания. Считается, что эта функция может вызвать больше проблем, чем решить вашу проблему. В заключение, избыточный уровень липазы в грудном молоке не является серьезной проблемой, но увеличивает вашу текущую рабочую нагрузку.Кроме того, средство простое, но оно потребует от вас некоторых усилий с вашей стороны.
.
Хронічний панкреатит лікування в м Вінниця, Бар, клініка
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
это синдром, включающий воспаление, фиброз и потерю ацинарных и островковых клеток, который может проявляться абдоминальной болью панкреатического типа, стеатореей, нарушениями функции поджелудочной железы (внешнесекреторной и эндокринной недостаточностью) и видимыми повреждениями поджелудочной железы при визуализирующих исследованиях. Хотя ранее считалось, что острый панкреатит и хронический панкреатит являются разными заболеваниями, данные свидетельствуют о том, что острый, рецидивирующий и хронический панкреатит относятся к связанным с частично совпадающим состояниям. У многих пациентов болезнь может переходить из хронического в острый, рецидивирующий в хронический, без четких точек перехода.
У многих пациентов болезнь может переходить из хронического в острый, рецидивирующий в хронический, без четких точек перехода.
Хронический панкреатит следует подозревать у пациентов с хронической абдоминальной болью (болем в животе) и/или рецидивирующим острым панкреатитом в анамнезе, симптомами экзокринной недостаточности поджелудочной железы (диарея, стеаторея или потеря веса) или панкреатогенным диабетом. Иногда пациенты с хроническим панкреатитом имеют бессимптомное течение и диагноз подозревается случайно при визуализации.
Рецидивирующий острый панкреатит является одним из наиболее сильных факторов риска прогрессирования хронического панкреатита. После приступа острого панкреатита примерно у 10% развивается хронический панкреатит. Пациенты с более тяжелым острым панкреатитом (с некрозом поджелудочной железы), пациенты с приступами и употребляющие алкоголь или курящие наиболее склонны к прогрессированию хронического панкреатита. У значительно большего числа пациентов развиваются, по крайней мере, некоторые признаки хронического панкреатита: примерно у каждого третьего пациента развивается диабет, а у каждого четвертого – внешнесекреторная недостаточность поджелудочной железы после приступа острого панкреатита.
ЧЕРЕЗ ЧТО МОЖЕТ РАЗВИТИСЬ ПАНКРЕАТИТ?
Алкоголь связан примерно с половиной всех случаев хронического панкреатита. Именно у мужчин чаще встречается хронический панкреатит, связанный с алкоголем и/или табаком. Одного только эпизодического запоя недостаточно, чтобы привести к хроническому панкреатиту. Пациенты могут сначала иметь эпизоды острого панкреатита, но даже при первичном обращении у некоторых могут находиться визуальные доказательства хронического панкреатита (например, кальцификация поджелудочной железы). Многие пациенты имеют раннюю фазу рецидивирующего острого панкреатита, при котором начинается развитие хронических симптомов (боли), стеатореи или диабета. Возможные кофакторы включают в себя: диету, тип алкоголя или способ употребления его в пищу, а также сопутствующее курение. Из них сильнейшим кофактором является курение. Продолжение употребления алкоголя (и курения) после первичного клинического проявления увеличивает риск рецидива панкреатита и прогрессирование экзокринной и эндокринной недостаточности поджелудочной железы. Курение может наблюдаться у 90% пациентов, у которых развивается хронический панкреатит, связанный с употреблением алкоголя.
Курение может наблюдаться у 90% пациентов, у которых развивается хронический панкреатит, связанный с употреблением алкоголя.
Курение – примерно 25% от атрибутивного риска хронического панкреатита. Курение связано с повышенным риском кальцификации поджелудочной железы, повышенным риском экзокринной и эндокринной недостаточности и повышенным риском вторичных злокачественных новообразований поджелудочной железы. Воздержание от табака снижает прогрессирование хронического панкреатита и риск вторичного злокачественного новообразования поджелудочной железы. Безопасного уровня употребления табака у людей с хроническим панкреатитом не существует. Неизвестно, связаны ли бездымные табачные изделия или другие формы никотина (например, «вейпинг») с повышенным риском хронического панкреатита.
Гипертриглицеридемия. Этим пациентам часто требуется уровень триглицеридов натощак или после приема пищи >1000 мг/дл, чтобы вызвать эпизод панкреатита, но последующие эпизоды могут быть спровоцированы более низким повышением уровня триглицеридов (>500 мг/дл).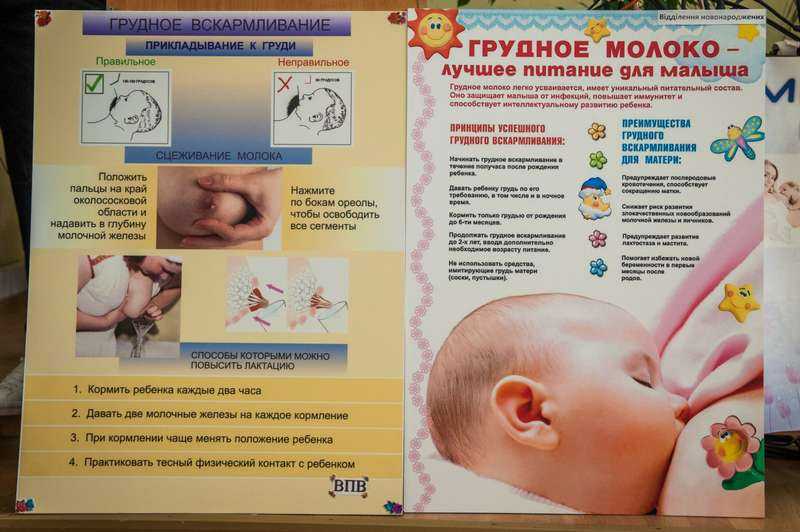 Следует отметить, что в популяционных исследованиях даже умеренное повышение уровня триглицеридов в сыворотке крови натощак является фактором риска панкреатита. Пациенты с гипертриглицеридемическим панкреатитом часто прогрессируют в хронический панкреатит.
Следует отметить, что в популяционных исследованиях даже умеренное повышение уровня триглицеридов в сыворотке крови натощак является фактором риска панкреатита. Пациенты с гипертриглицеридемическим панкреатитом часто прогрессируют в хронический панкреатит.
Повреждения поджелудочной железы в результате тяжелого ишемического события (обычно связанного с хирургическим вмешательством и искусственным кровообращением) и годы после внутрибрюшного облучения (обычно при раке яичка или лимфоме Ходжкина) являются очень редкими причинами хронического панкреатита.
Генетические – можно разделить на аутосомно-доминантные и аутосомно-рецессивные гены/модификаторы, но генетический вклад часто сложен и нелегко классифицируется. Наследственный панкреатит, вызванный мутациями в катионном гене трипсиногена (PRSS1), имеет аутосомно-доминантный тип наследования. Мутация увеличения функции в PRSS1 приводит к появлению аномального трипсина, активирующего другие пищеварительные ферменты в поджелудочной железе, вызывая постоянное повреждение. Наблюдается сильная, но неполная пенетрантность. В этих семьях часто возникает хронический панкреатит с ранним началом, а у больных часто развивается внешнесекреторная недостаточность и диабет. Существует повышенный риск злокачественного новообразования поджелудочной железы, особено у тех, кто к тому же курит. У пациентов с хроническим панкреатитом были обнаружены другие мутации в регуляторе трансмембранной проводимости муковисцидоза, ингибиторы сериновой протеазы каза-1, химотрипсин С, карбоксипептидазы А-1, карбоксиэтиллипазе, Клаудина и других. Эти гены служат в качестве генов-модификаторов, повышая склонность к хроническому панкреатиту и/или ускоряя прогрессирование заболевания. Часто они встречаются в различных сочетаниях в составе сложного мультигенного фона.
Наблюдается сильная, но неполная пенетрантность. В этих семьях часто возникает хронический панкреатит с ранним началом, а у больных часто развивается внешнесекреторная недостаточность и диабет. Существует повышенный риск злокачественного новообразования поджелудочной железы, особено у тех, кто к тому же курит. У пациентов с хроническим панкреатитом были обнаружены другие мутации в регуляторе трансмембранной проводимости муковисцидоза, ингибиторы сериновой протеазы каза-1, химотрипсин С, карбоксипептидазы А-1, карбоксиэтиллипазе, Клаудина и других. Эти гены служат в качестве генов-модификаторов, повышая склонность к хроническому панкреатиту и/или ускоряя прогрессирование заболевания. Часто они встречаются в различных сочетаниях в составе сложного мультигенного фона.
Обструктивные факторы – хроническая обструкция главного протока поджелудочной железы опухолями, рубцами, протоковыми камнями, кистами стенки двенадцатиперстной кишки могут вызвать хронический панкреатит в паренхиме перед обструкцией. Обструкция протоков поджелудочной железы также может являться важным фактором других форм хронического панкреатита (например, закупорка мелких или крупных протоков осажденными белками при хроническом панкреатите, ассоциированная с алкоголем). У детей аномальная анатомия протока поджелудочной железы может являться причиной хронического панкреатита. Ни разделение поджелудочной железы, ни дисфункция сфинктера Одди не должны рассматриваться как основная причина хронического панкреатита у взрослых. Следует отметить, что пациенты с распределением поджелудочной железы, у которых действительно развивается хронический панкреатит, обычно должны лежать в основе генетической мутации, являющейся этиологией хронического панкреатита.
Обструкция протоков поджелудочной железы также может являться важным фактором других форм хронического панкреатита (например, закупорка мелких или крупных протоков осажденными белками при хроническом панкреатите, ассоциированная с алкоголем). У детей аномальная анатомия протока поджелудочной железы может являться причиной хронического панкреатита. Ни разделение поджелудочной железы, ни дисфункция сфинктера Одди не должны рассматриваться как основная причина хронического панкреатита у взрослых. Следует отметить, что пациенты с распределением поджелудочной железы, у которых действительно развивается хронический панкреатит, обычно должны лежать в основе генетической мутации, являющейся этиологией хронического панкреатита.
Другое – некоторые признаки хронического панкреатита могут наблюдаться при сахарном диабете и хронической почечной недостаточности. Древний диабет вызывает тип повреждения поджелудочной железы, называемый диабетической панкреатопатией. Лекарство и гиперкальциемия являются потенциальными причинами острого панкреатита. Гиперкальциемия – редкая причина хронического панкреатита.
Гиперкальциемия – редкая причина хронического панкреатита.
Идиопатический – Если тщательная оценка не позволяет выявить факторы риска развития хронического панкреатита, расстройство называется «идиопатическим».
КЛИНИЧЕСКАЯ КАРТИНА ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Боль в животе является наиболее распространенным клиническим симптомом хронического панкреатита. Боль чаще всего локализуется в эпигастральном участке и часто иррадиирует в спину. Боль может усиливаться в лежачем положении и у пациентов может наблюдаться обострение после еды. Боль чаще встречается у людей с хроническим панкреатитом из-за употребления алкоголя или табака, а также у людей с идиопатическим панкреатитом, возникающих в молодом возрасте. Тошнота, рвота и анорексия обычно также связаны с болью. Характер боли в животе у разных пациентов различается.
В то время как некоторые пациенты могут испытывать постоянную боль различной степени тяжести с периодическими обострениями, у других сохраняется интенсивная и сильная боль. У многих пациентов могут наблюдаться эпизоды боли и отсутствия боли в течение длительных периодов между обострениями. Характер боли может с течением времени изменяться, чаще всего переходя от эпизодической к более постоянной боли. У редких пациентов боль может снизиться после многих лет болезни. Однако изменение характера боли или внезапное усиление боли также должно побуждать к поиску осложнения хронического панкреатита, такого как псевдокиста, дуоденальная или желчная непроходимость или вторичная карцинома поджелудочной железы. Боль – самая частая причина госпитализации, эндоскопического или хирургического вмешательства и основной признак ухудшения качества жизни.
У многих пациентов могут наблюдаться эпизоды боли и отсутствия боли в течение длительных периодов между обострениями. Характер боли может с течением времени изменяться, чаще всего переходя от эпизодической к более постоянной боли. У редких пациентов боль может снизиться после многих лет болезни. Однако изменение характера боли или внезапное усиление боли также должно побуждать к поиску осложнения хронического панкреатита, такого как псевдокиста, дуоденальная или желчная непроходимость или вторичная карцинома поджелудочной железы. Боль – самая частая причина госпитализации, эндоскопического или хирургического вмешательства и основной признак ухудшения качества жизни.
Стеаторея – пациенты могут сообщать о масляном или плавающем стуле вследствие нарушения переваривания жиров, но могут иметь частый или водянистый стул. Стеаторея, как правило, является следствием длительного хронического панкреатита (обычно > 5-10 лет), но также может наблюдаться при поражениях, закупоривающих протоки поджелудочной железы и препятствующих проникновению ферментов в двенадцатиперстную кишку, а также после тяжелых эпизодов острого панкреатита, разрушающих количества ацинарных клеток Может случиться потеря веса, особенно если боль также ограничивает пероральный прием. Снижение веса, особенно саркопения, связано с повышенным риском смертности у пациентов с хроническим панкреатитом.
Снижение веса, особенно саркопения, связано с повышенным риском смертности у пациентов с хроническим панкреатитом.
Бессимптомный – у таких пациентов диагноз хронического панкреатита может быть поставлен случайно путем визуализации (например, компьютерной томографии, демонстрирующей диффузные кальцификации поджелудочной железы или УЗИ).
ДИАГНОСТИКА ПАНКРЕАТИТА
Лабораторные исследования:
Низкие сывороточные уровни амилазы или липазы часто наблюдаются у пациентов с прогрессирующим хроническим панкреатитом, но не любой диагностической ценностью. У пациентов с эпизодом острого панкреатита уровни амилазы или липазы в сыворотке крови превышают верхний предел нормы более чем в три раза. Однако у пациентов, у которых развиваются повторяющиеся приступы и развивающиеся в сторону хронического панкреатита, пиковые уровни повышения амилазы и липазы имеют тенденцию уменьшаться с каждым дополнительным обострением боли. У пациентов с хроническим панкреатитом даже сильные болезненные обострения часто связаны с минимальным повышением уровня амилазы или липазы или даже без него. Это изменение, вероятно, является следствием прогрессирующего разрушения ацинарных клеток (источники этих ферментов) с течением времени.
Это изменение, вероятно, является следствием прогрессирующего разрушения ацинарных клеток (источники этих ферментов) с течением времени.
Повышение уровня билирубина и щелочной фосфатазы в сыворотке может указывать на сдавление интрапанкреатической части желчного протока отеком поджелудочной железы или фиброзом. Желтуха или значительный холестаз также могут возникать в результате сопутствующего рака поджелудочной железы.
Часто возникает дефицит жирорастворимых витаминов, особенно витамина D, что увеличивает риск метаболических заболеваний костей. Дефицит водорастворимых витаминов и микроэлементов встречается реже, но может возникать при ограниченном или недостаточном пероральном приеме.
У пациентов с хроническим панкреатитом, вызванным гипертриглицеридемией, уровни триглицеридов в сыворотке крови повышены. Хотя уровни триглицеридов свыше 1000 мкг/мл обычно необходимы для возникновения первого эпизода острого панкреатита у этих пациентов, рецидивы могут возникать при уровнях до 500 мкг/мл.
У пациентов с аутоиммунным панкреатитом 1 типа (AIP) может наблюдаться повышение сывороточных уровней иммуноглобулина G4 (IgG4), и это повышение является частью диагностических критериев. Кроме того, иногда могут быть повышены другие аутоиммунные маркеры (ревматоидный фактор, антинуклеарные антитела и титр антител против гладких мышц).
Панкреатическая эластаза является наиболее широко используемым методом диагностики. Измерение эластазы кала производится на произвольной выборке стула, который должен быть жестким или полутвердым. Анализ практически не измеряет эластазу-1, а вместо этого измеряет химотрипсиноподобную эластазу. Уровни <100 мкг/г стула достаточно точны для экзокринной недостаточности поджелудочной железы, в то время как равны> 100, но <200 мкг/г стула неопределенны.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ПАНКРЕАТИТА
УЗИ брюшной полости. Особенности визуализации хронического панкреатита на УЗИ включают повышение эхогенности. Ультрасонография имеет ограниченную диагностическую ценность при диагностике хронического панкреатита, поскольку поджелудочная железа может быть не видна из-за особенностей тела или наличия газов в кишечнике. Однако изменения эхотекстуры поджелудочной железы, подобные хроническому панкреатиту, могут наблюдаться у пожилых людей и у лиц с длительным сахарным диабетом 1 или 2 типа.
Однако изменения эхотекстуры поджелудочной железы, подобные хроническому панкреатиту, могут наблюдаться у пожилых людей и у лиц с длительным сахарным диабетом 1 или 2 типа.
Эндоскопическое УЗИ – эндоскопическое УЗИ (ЭУЗИ) позволяет провести детальное исследование паренхимы и протока поджелудочной железы. Однако признаки EUS при хроническом панкреатите неспецифичны. Подобные изменения в поджелудочной железе также можно увидеть у пациентов, у которых не наблюдается хронического панкреатита, включая пожилых людей, хронических алкоголиков, лиц, употребляющих алкоголь в обществе, курильщиков, диабетиков и людей с хронической почечной недостаточностью. Существует также значительная вариативность интерпретации результатов EUS у разных операторов.
Компьютерная томография (КТ) стала наиболее часто используемым методом диагностики хронического панкреатита. Он широко доступен и позволяет получать изображения всей поджелудочной железы и протоки поджелудочной железы. Признаки хронического панкреатита на КТ включают атрофию поджелудочной железы, расширение протоков и множественные паренхиматозные и внутрипротоковые кальцификации.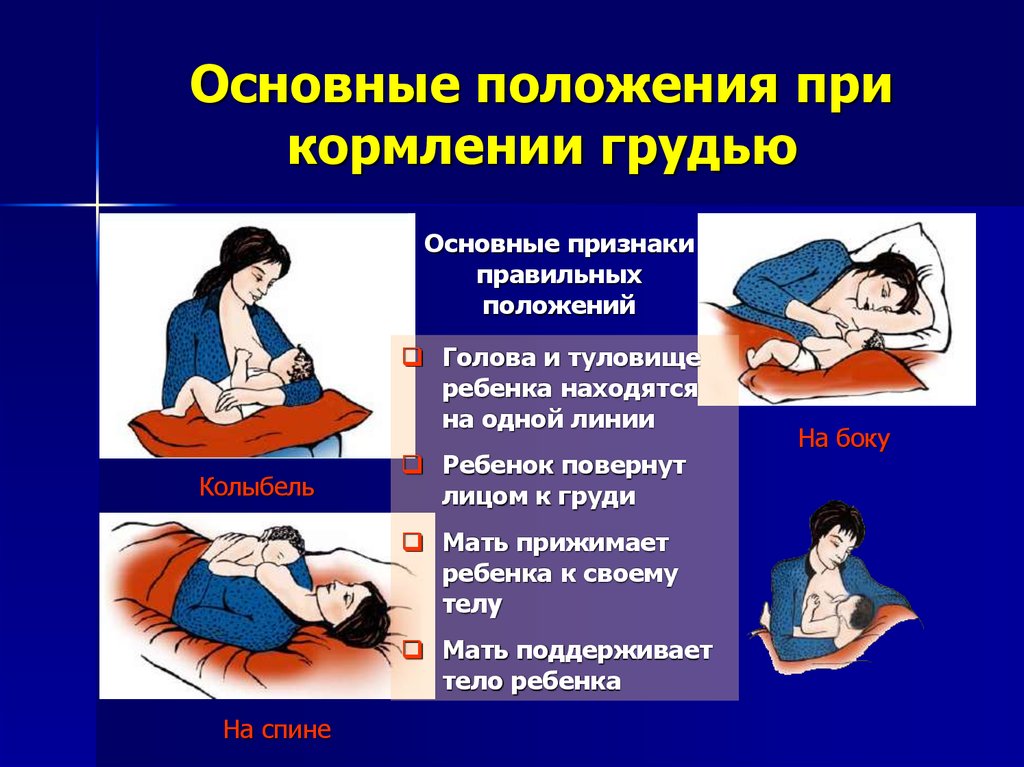
Магнитно-резонансная томография (МРТ) – дает более подробные изображения протока поджелудочной железы. Падение сигнала на T1-взвешенных последовательностях является полезным маркером хронического панкреатита и сулит более раннюю диагностику, чем это возможно при КТ. Находки протока при раннем заболевании могут варьироваться от нормального внешнего вида главного протока поджелудочной железы (MPD) до легкой нерегулярности MPD и боковых ветвей. При более запущенном панкреатите наблюдается прогрессирующая атрофия желез, неровность контура протока поджелудочной железы с очагами сужения и расширения, а также эктазия боковых ветвей.
Секретин можно вводить во время MRCP как для улучшения визуализации протока поджелудочной железы, так и для оценки секреции жидкости протоком поджелудочной железы в ответ на секретин. MRCP, особенно с инфузией секретина, заменил диагностическую эндоскопическую ретроградную холангиопанкреатографию (ERCP) у этих пациентов, так как она настолько точна и гораздо безопаснее. Однако, как и ERCP, MRCP будет неточным у пациентов с минимальными патологиями протоков поджелудочной железы (ранний хронический панкреатит).
Однако, как и ERCP, MRCP будет неточным у пациентов с минимальными патологиями протоков поджелудочной железы (ранний хронический панкреатит).
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Цели лечения включают обезболивание, коррекцию недостаточности поджелудочной железы и лечение осложнений.
Обезболивание, например, должно производиться поэтапно.
Лечение начинается с рекомендаций отказаться от алкоголя и табака, питаться небольшими порциями с низким содержанием жира.
Следует использовать добавки ферментов поджелудочной железы у пациентов с болью, сохраняющейся после вышеуказанных вмешательств (степень 2C).
Лечение с уменьшением продукции соляной кислоты (блокатором Н2-рецепторов или ингибитором протонной помпы) следует проводить вместе с добавками ферментов поджелудочной железы, чтобы уменьшить инактивацию желудочной кислоты.
Анальгетики с опиатами и/или нестероидными противовоспалительными средствами могут быть рассмотрены, если терапия ферментами поджелудочной железы не справляется с болью. Адъювантная терапия прегабалином может быть рассмотрена у пациентов, у которых боль недостаточно купируется опиатами и/или нестероидными противовоспалительными средствами.
Адъювантная терапия прегабалином может быть рассмотрена у пациентов, у которых боль недостаточно купируется опиатами и/или нестероидными противовоспалительными средствами.
Другие специализированные подходы для пациентов, продолжающих испытывать боль, включают эндоскопическую терапию, экстракорпоральную ударно-волновую литотрипсию, блокаду чревного нерва и хирургическое вмешательство.
Хирургическое лечение обычно рассматривалось для пациентов, не прошедших медикаментозное лечение. Были описаны три хирургических подхода: операции декомпрессии/дренажа, резекции поджелудочной железы и процедуры денервации. Выбор процедуры зависит от размера протоков поджелудочной железы и пораженных участков поджелудочной железы.
Все индивидуально от причины возникновения хронического панкреатита, его течения, обследования и рекомендаций. Направлять и интерпретировать обследование и назначать соответствующее лечение должен только врач.
Наиболее частые осложнения хронического панкреатита включают метаболические последствия экзокринной недостаточности (особенно остеопении и остеопороза), панкреатогенный диабет (тип 3c) и опиоидную зависимость из-за снятия боли. Другие менее частые осложнения включают образование псевдокистов, непроходимость желчных протоков или двенадцатиперстной кишки, асцит поджелудочной железы или плевральный выпот поджелудочной железы, тромбоз селезеночной вены, артериальные псевдоаневризма, избыточный бактериорезок.
Другие менее частые осложнения включают образование псевдокистов, непроходимость желчных протоков или двенадцатиперстной кишки, асцит поджелудочной железы или плевральный выпот поджелудочной железы, тромбоз селезеночной вены, артериальные псевдоаневризма, избыточный бактериорезок.
Чтобы избежать негативных последствий для своего здоровья, необходимо учитывать обращение к врачу-гастроэнтерологу.
При появлении первых жалоб или при наследственном анамнезе посетите врача-гвстроэнтеролога в МЦ МЕД ОК в удобные для себя дату и время. На месте также Вы сможете без очередей и траты времени пройти дополнительные лабораторные (сдать необходимые анализы) и инструментальные (ультразвуковую диагностику (УЗИ) органов брюшной полости). Позаботьтесь о своей поджелудочной железе вовремя вместе с частным медицинским лечебно-диагностическим центром в городе МЕД ОК.
Что такое панкреатит и сколько стоит его вылечить
Даниил Давыдов
медицинский журналист
Профиль автора
За последние 30 лет люди стали болеть панкреатитом в два раза чаще — причем число новых случаев постепенно растет.
Болеют обычно молодые трудоспособные люди, преимущественно мужчины 35—50 лет. При этом знать, что такое панкреатит и откуда он берется, важно всем, ведь риск заболеть есть почти у каждого вне зависимости от пола — особенно если этот человек регулярно пьет даже небольшое количество алкоголя.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое панкреатит
Панкреатит — воспаление поджелудочной железы. Лечением этой болезни занимаются гастроэнтерологи — врачи, специализирующиеся на заболеваниях пищеварительной системы. Но в ситуациях, когда панкреатит тяжелый, может потребоваться помощь хирурга, чтобы спасти человеку жизнь.
Что такое панкреатит — клиника Майо
Зачем нужна поджелудочная железа — клиника Джона Хопкинса
Чтобы понять, что такое панкреатит, нужно сказать пару слов о том, зачем нужна поджелудочная железа. Задача этого органа — помогать нам усваивать пищу и получать из нее энергию.
Задача этого органа — помогать нам усваивать пищу и получать из нее энергию.
Поджелудочная железа делает это двумя способами:
- Производит пищеварительные ферменты — белки, которые помогают расщеплять пищу в тонкой кишке.
- Вырабатывает гормоны инсулин и глюкагон, которые управляют обменом глюкозы. Инсулин помогает клеткам поглощать растворенную в крови глюкозу, получать из нее энергию и откладывать невостребованную глюкозу про запас в печени. А глюкагон помогает извлечь отложенную в печени глюкозу, если человек срочно в ней нуждается, например голодает.
Зачем нужен инсулин — медицинский справочник Medscape
Зачем нужен глюкагон — клиника Майо
Поджелудочная железа находится в верхней левой части живота рядом с желудком
Воспаление поджелудочной железы может быть острым или хроническим. От формы панкреатита зависят методы его лечения и прогноз, то есть результат, на который может рассчитывать пациент.
Каким бывает панкреатит — медицинский справочник MedlinePlus
Острый панкреатит. Болезнь развивается внезапно. Прогноз зависит от степени тяжести. При правильном своевременном лечении в больнице легкий панкреатит проходит в течение 5—10 дней. При тяжелом панкреатите нарушается кровоснабжение железы, и ее ткань начинает отмирать. Из-за этого развивается заражение крови, или сепсис, так что в результате могут пострадать другие органы. В этом случае лечение может занять несколько месяцев.
Болезнь развивается внезапно. Прогноз зависит от степени тяжести. При правильном своевременном лечении в больнице легкий панкреатит проходит в течение 5—10 дней. При тяжелом панкреатите нарушается кровоснабжение железы, и ее ткань начинает отмирать. Из-за этого развивается заражение крови, или сепсис, так что в результате могут пострадать другие органы. В этом случае лечение может занять несколько месяцев.
Хронический панкреатит. Болезнь развивается постепенно. В результате воспаления живые клетки поджелудочной железы замещаются рубцовой тканью, так что орган повреждается необратимо. Вылечить хронический панкреатит раз и навсегда нельзя, можно только замедлить его развитие при помощи лекарств.
Острый панкреатит
Причины. В США в 40—70% случаев острого панкреатита виноваты камни в желчном пузыре. В нашей стране на камни приходится около 35% всех случаев болезни. При этом панкреатит развивается далеко не у всех людей с камнями в желчном пузыре — это происходит только у 3—7% таких пациентов.
Причины острого панкреатита — международный справочник для врачей Uptodate
Желчный пузырь — мышечный мешок, в котором накапливается вырабатываемая печенью желчь. Когда мы едим, желчный пузырь сокращается и вытесняет желчь в проток желчного пузыря — тонкую трубку, которая соединяется с главным протоком поджелудочной железы. По общему протоку желчь из желчного пузыря и пищеварительные ферменты из поджелудочной железы поступают в 12-перстную кишку, где участвуют в переваривании жиров.
Желчный проток соединяется с протоком поджелудочной железы и впадает в 12-перстную кишку
Если в желчном пузыре образуются камни, они выходят в проток, общий для желчного пузыря и поджелудочной железы. Некоторым людям везет, и камни уходят в кишечник, не повреждая проток. В этой ситуации боль проходит так же резко, как и началась, и в дальнейшем человек чувствует себя хорошо. Но у некоторых людей из-за движения желчных камней развивается панкреатит.
Хотя никто пока не знает наверняка, как именно желчные камни вызывают воспаление поджелудочной железы, у ученых есть две версии. Согласно первому предположению, когда камень проходит через проток, то вытесняет желчь в проток поджелудочной железы — это называется рефлюкс желчи. Желчь попадает в поджелудочную железу и повреждает ее клетки.
Согласно первому предположению, когда камень проходит через проток, то вытесняет желчь в проток поджелудочной железы — это называется рефлюкс желчи. Желчь попадает в поджелудочную железу и повреждает ее клетки.
/istoriya-bolezni-cholecystitis/
«Казалось, из меня выходит Чужой»: как я потратила 75 000 Р из-за камней в желчном пузыре
Согласно второй версии, желчные камни царапают стенки протока, вызывая отек, из-за которого он временно закрывается, либо совсем перекрывают его. Из-за этого ферменты поджелудочной железы перестают поступать в кишечник. В норме эти вещества «включаются», только когда поступают в 12-перстную кишку. Но если ферменты задерживаются в протоке, то могут досрочно активироваться и начать переваривать те же самые клетки, которые их создают.
Камни, которые выходят из желчного пузыря, перекрывают не только желчный, но и главный проток поджелудочной железы. В этой ситуации пищеварительные ферменты могут активироваться досрочно и повредить клетки поджелудочной железы
Вторая частая причина острого панкреатита — многолетнее злоупотребление алкоголем. В США употребление спиртного провоцирует 25—35% случаев острого панкреатита, а в нашей стране на него приходится до 55% всех случаев. При этом острый панкреатит случается менее чем у 10% людей с алкогольной зависимостью.
В США употребление спиртного провоцирует 25—35% случаев острого панкреатита, а в нашей стране на него приходится до 55% всех случаев. При этом острый панкреатит случается менее чем у 10% людей с алкогольной зависимостью.
Спиртные напитки увеличивают синтез пищеварительных ферментов, избыток которых может повредить поджелудочную железу. Правда, ученым и врачам до сих пор непонятно, почему острый панкреатит возникает только после многих лет злоупотребления алкоголем, а не у людей, которые обычно пьют умеренно, но однажды сильно превысили свою норму.
Почему алкоголь провоцирует острый панкреатит — Uptodate
Возможно, поджелудочная железа имеет достаточный запас прочности, чтобы противостоять разовому отравлению, но со временем ее возможности исчерпываются: она просто «сдается» и разрешает собственным ферментам себя переваривать.
Оставшиеся случаи острого панкреатита приходятся на травмы, операции и повреждения, связанные с химиотерапевтическими препаратами, с болезнями вроде вирусного гепатита, сосудистой недостаточности и иногда — с тяжелой аллергией, и с врожденными генетическими нарушениями, из-за которых пищеварительные ферменты активируются не в кишечнике, а еще до того, как выходят из поджелудочной железы.
Симптомы. Главный симптом — неожиданно появившаяся сильная тупая боль в верхней части живота. Эта боль быстро усиливается и примерно в половине случаев распространяется вдоль спины и ниже левой лопатки. Безрецептурные обезболивающие обычно не помогают, а если человек поест или выпьет воды, боль усиливается.
Симптомы острого панкреатита — Национальная служба здравоохранения Англии, NHS
Некоторым людям с острым панкреатитом становится легче, если они наклоняются или подтягивают ноги к груди, то есть скручиваются в клубок. А вот если человек лежит на спине, боль часто усиливается.
Если острый панкреатит спровоцировали желчные камни, то боль, как правило, возникает сразу после обильного обеда. А в случае алкогольного острого панкреатита боль возникает через 6—12 часов после того, как человек употребил большое количество спиртных напитков. Такое бывает, например, после новогоднего застолья.
У людей с острым панкреатитом часто бывает температура до 38 °С и выше, их тошнит и нередко рвет, возникает понос. У некоторых людей развивается желтуха, то есть белки глаз и кожа принимают желтоватый оттенок.
У некоторых людей развивается желтуха, то есть белки глаз и кожа принимают желтоватый оттенок.
Желтый оттенок кожи связан с билирубином — ядовитым веществом желто-оранжевого цвета, которое образуется при разрушении гемоглобина. Билирубин в норме обеззараживает печень, а затем «складирует» его в желчном пузыре, где он смешивается с желчью.
Что такое билирубин — MedlinePlus
Когда проток, по которому желчь поступает в кишечник, сужается, или если его перекрывает камень, билирубин накапливается в крови и окрашивает кожу и склеры.
Если у вас или у человека рядом возникли симптомы, похожие на панкреатит, немедленно вызовите скорую помощь. Сильная боль в животе — грозный симптом, который может говорить о многих опасных для жизни заболеваниях. Уточнять диагноз и назначать лечение должен врач в условиях больницы.
Диагностика. Согласно российским клиническим рекомендациям, осматривая пациента в больнице, врач будет ориентироваться на симптомы болезни: учтет, принимал ли человек алкоголь и ел ли жирную острую пищу накануне, отметит острую боль в верхней части живота и рвоту.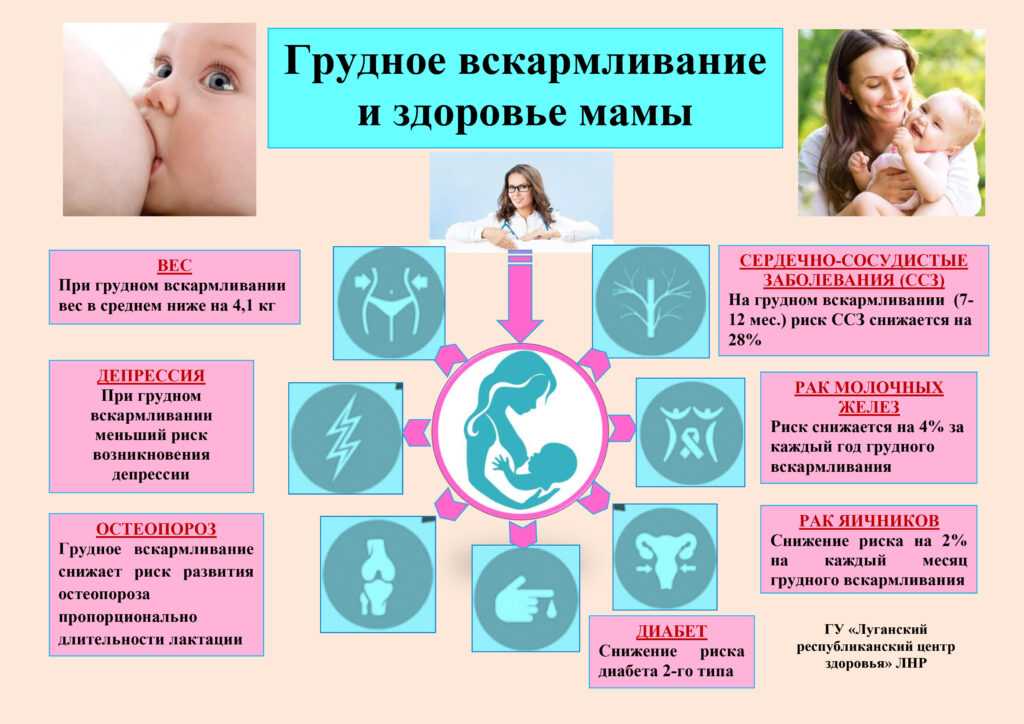
Острый панкреатит — российские клинические рекомендацииPDF, 680 КБ
Чтобы уточнить диагноз, врач назначит:
- Срочный биохимический анализ крови на ферменты амилазу и липазу. При остром панкреатите их уровень превышает верхнюю границу нормы в три раза и больше.
- Ультразвуковое исследование брюшной полости. Если УЗИ покажет, что железа увеличена, а в брюшной полости есть лишняя жидкость, диагноз «острый панкреатит» будет считаться подтвержденным.
Методы лечения. Всем пациентам с острым панкреатитом назначают поддерживающее лечение: дают сильные обезболивающие, помогают восполнить потерю жидкости, которая теряется во время рвоты и из-за поноса, — ее вводят внутривенно при помощи капельниц, и помещают под наблюдение на одни-двое суток.
Как лечат острый панкреатит — Medscape
Лечение острого панкреатита — Uptodate
Дальнейшее лечение будет зависеть от того, как себя чувствует пациент.
Вне зависимости от причины, которая вызвала болезнь, выделяют три степени тяжести острого панкреатита:
- Легкий острый панкреатит.
 Воспаление ограничивается поджелудочной железой, другие органы почти не страдают.
Воспаление ограничивается поджелудочной железой, другие органы почти не страдают. - Умеренно тяжелый острый панкреатит. Воспаление поджелудочной железы сопровождается осложнениями, но другие органы либо совсем не повреждены, либо пострадали в минимальной степени.
- Тяжелый острый панкреатит. Вокруг воспаленной поджелудочной железы скапливается жидкость, некоторые участки железы отмирают, возникают серьезные проблемы с работой других внутренних органов.
Легким панкреатит считается, если пациенту становится лучше в течение первых суток болезни. Например, это может случиться с человеком, желчные камни которого успешно вышли из протока в кишечник, но повредили стенки протока, из-за чего возник отек, который временно перекрыл выход панкреатическим ферментам.
/list/gastroenterologia/
15 важных вопросов гастроэнтерологу Алексею Головенко
Таким пациентам нельзя есть в течение суток. Все это время им продолжают восполнять потерю жидкости через капельницу, а если у человека есть гастрит или язва, дают препараты, которые замедляют образование соляной кислоты в желудке.
В дальнейшем пациентам с легким острым панкреатитом достаточно поддерживающего лечения. Оно включает в том числе питание при помощи жидких смесей, которые нужно пить через трубочку или очень маленькими глотками. Примерно за неделю такого лечения поджелудочная железа восстанавливается сама у 60—70% пациентов.
При умеренно тяжелом и тяжелом остром панкреатите в течение суток состояние пациента ухудшается. Если это происходит, пациента переводят в реанимацию. Чтобы понять, насколько пострадала поджелудочная железа, таким людям назначают компьютерную томографию, или КТ. Если у пациента есть противопоказания к КТ, назначают магнитно-резонансную томографию — МРТ — поджелудочной железы.
КТ и МРТ лучше, чем УЗИ, помогают выявить участки некроза. Но начинать с них обследование смысла нет, ведь повреждения поджелудочной железы развиваются постепенно, и в первые сутки их просто не видно.
Дальнейшее лечение зависит от причины, из-за которой ухудшилось состояние пациента. Например, если к воспалению железы присоединилась инфекция, пациенту назначают антибиотики. А если проблема связана с тем, что желчный камень перекрыл проток, нужна срочная эндоскопическая хирургическая операция, чтобы извлечь камень и освободить желчный проток. Такая процедура называется эндоскопической ретроградной холангиопанкреатографией, или ЭРХПГ.
А если проблема связана с тем, что желчный камень перекрыл проток, нужна срочная эндоскопическая хирургическая операция, чтобы извлечь камень и освободить желчный проток. Такая процедура называется эндоскопической ретроградной холангиопанкреатографией, или ЭРХПГ.
/guide/antibiotics/
Антибиотики: в чем различия и как принимать
Большинство людей с острым панкреатитом вызывают государственную скорую помощь, услуги которой бесплатны. Вызвать скорую можно:
- с городского или с мобильного телефона по номеру 103;
- с мобильного телефона по номеру 112 — вызов пройдет даже с заблокированной SIM-картой.
Станция скорой и неотложной медицинской помощи им. А. С. Пучкова в Москве
Памятка для граждан о гарантиях бесплатного оказания медицинской помощиPDF, 2,53 МБ
Правила и сроки госпитализацииPDF, 157 КБ
Острая боль в животе — показание для экстренной госпитализации, поэтому скорая помощь отвезет пациента в государственный стационар.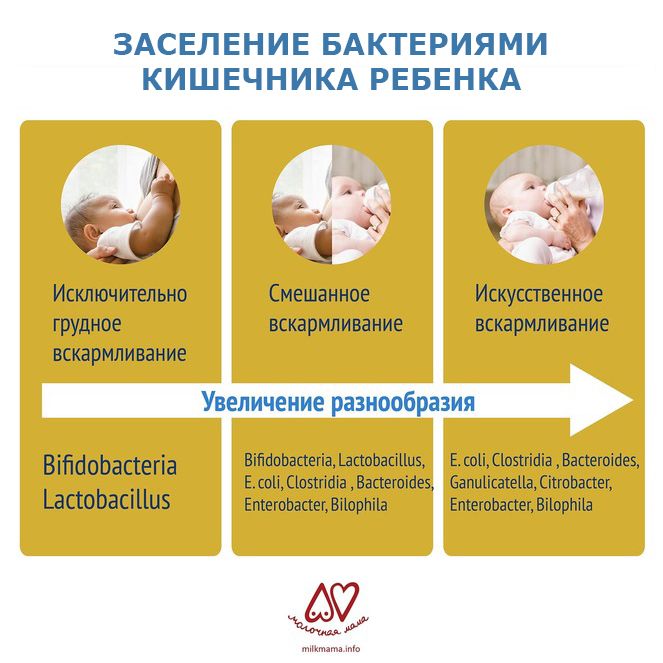 Медицинскую помощь там оказывают бесплатно.
Медицинскую помощь там оказывают бесплатно.
При этом человек с сильной болью в животе может вызвать платную скорую помощь — в Москве цена вызова начинается от 5000 Р. Платная скорая может госпитализировать пациента и в государственный стационар, и в частную клинику, например в ту, услуги которой входят в программу страхования по полису ДМС.
Но в госпитализации по ДМС есть нюансы: например, иногда запись в клинику возможна только после согласования со страховой компанией.
/dms/
Что такое ДМС
В этой ситуации, чтобы лечь в больницу, надо сначала позвонить в страховую компанию и объяснить ситуацию, после чего представитель компании определит, какие услуги вам нужны и куда за ними обращаться.
Затем страховая компания отправит в клинику гарантийное письмо — обязательство о том, что она оплатит услуги, перечисленные в нем. Это занимает в среднем 10—15 минут. Есть и другие нюансы — они описаны в статье «Как грамотно пользоваться корпоративным ДМС».
Госпитализироваться в частную клинику по платной скорой можно и без полиса ДМС. В этой ситуации с выбором стационара в платной клинике могут помочь сотрудники скорой помощи. Но лучше еще до приезда скорой представлять, куда именно вы планируете госпитализироваться.
Важно, чтобы в выбранной частной больнице было отделение реанимации и гастроэнтеролог. Эта информация должна быть на сайте в разделе «Прайс-лист», но надежнее позвонить в клинику и уточнить, принимает ли она на лечение пациентов с острой болью в животе. Цены суточного пребывания в отделении интенсивной терапии и лечения в разных клиниках заметно разнятся — это тоже нужно заранее уточнить в клинике.
Если вы планируете госпитализироваться в частную клинику, нужно учесть, что стоимость диагностики тоже включат в лечение. Средняя цена УЗИ брюшной полости в Москве — 2200 Р, но в частной клинике эта услуга может обойтись дороже.
/dogovor-meduslugi/
Как читать договор с медицинской клиникой
Сколько стоит сдать биохимический анализ крови на амилазу и липазу со взятием биоматериала
| Исследование | KDL | Helix |
|---|---|---|
| Анализ крови на панкреатическую амилазу | 625 Р | 605 Р |
| Анализ крови на липазу | 665 Р | 650 Р |
Анализ крови на панкреатическую амилазу
KDL
625 Р
Helix
605 Р
Анализ крови на липазу
KDL
665 Р
Helix
650 Р
Цены на анализы в частной клинике тоже могут отличаться от средних по рынку.
Как жить после выздоровления. После легкого острого панкреатита многие люди восстанавливаются самостоятельно. Но пациенты с умеренно тяжелым и тяжелым острым панкреатитом, особенно те, кто перенес операцию и провел много времени в реанимации, часто нуждаются в реабилитации.
У людей, которые долго лежали в отделении интенсивной терапии, часто развивается ПИТ-синдром, или синдром последствий интенсивной терапии. Такие люди сталкиваются с бессонницей, страдают от болей, им трудно глотать, говорить, ходить и самостоятельно себя обслуживать.
Что такое ПИТ-синдром — Общество медицины неотложных состояний
Чтобы вернуться к нормальной жизни, выздоравливающим в реанимации пациентам нужна консультация и помощь мультидисциплинарной реабилитационной бригады. В нее входят врач-реабилитолог, специалист по восстановлению бытовых навыков — эргофизиолог, клинический психолог и медицинская сестра.
Междисциплинарная команда в медицинской реабилитации. Принципы работыPDF, 2,26 МБ
Проконсультироваться со специалистами мультидисциплинарной реабилитационной бригады и получить лечение можно в государственном или частном реабилитационном центре. Обратиться туда нужно сразу после выписки: чем раньше начнется реабилитация, тем выше шанс восстановиться. О том, как получить реабилитацию, мы подробно писали в статье «Как выбрать реабилитационный центр».
Обратиться туда нужно сразу после выписки: чем раньше начнется реабилитация, тем выше шанс восстановиться. О том, как получить реабилитацию, мы подробно писали в статье «Как выбрать реабилитационный центр».
Профилактика острого панкреатита. Единственный способ избежать заболевания, связанного с желчными камнями, — своевременно вылечить желчнокаменную болезнь.
Заподозрить это заболевание можно, если через некоторое время после еды возникает острая, мучительная боль, которая проходит так же резко, как и началась. Если подобное возникало хотя бы раз, важно как можно скорее обследоваться у гастроэнтеролога и получить необходимую помощь.
Некоторым людям может потребоваться плановая операция на желчном пузыре. Сделать ее можно в частной клинике за деньги или бесплатно по полису ОМС. О том, как получить помощь, мы подробно рассказывали в статье «Как сделать в Москве операцию по полису ОМС».
Избежать острого панкреатита, связанного с алкоголем, можно, если совсем отказаться от спиртных напитков или максимально сократить их употребление.
/no-more-alcohol/
6 причин, почему россияне стали тратить меньше денег на алкоголь
Во сколько обойдется лечение неосложненного острого панкреатита
| Процедура | Цена |
|---|---|
| Госпитализация в частную клинику на 10 дней | От 100 000 Р |
| Вызов платной скорой помощи | От 5000 Р |
| УЗИ брюшной полости | От 2000 Р |
| Анализы крови на амилазу и липазу | От 1300 Р |
| Всего | От 108 300 Р |
Госпитализация в частную клинику на 10 дней
От 100 000 Р
Вызов платной скорой помощи
От 5000 Р
УЗИ брюшной полости
От 2000 Р
Анализы крови на амилазу и липазу
От 1300 Р
Всего
От 108 300 Р
Хронический панкреатит
Причины. В США примерно половина случаев хронического панкреатита связана с регулярным употреблением алкоголя. Согласно российской статистике, распространенность хронического панкреатита составляет 27,4—50 случаев на 100 000 человек. В нашей стране 60—70% всех случаев хронического панкреатита возникает у людей, которые в течение 10—15 лет ежедневно употребляли по маленькой порции спиртного. То есть заболевание может возникнуть у людей, которые регулярно употребляют алкоголь в небольших дозах, пьют умеренно.
Согласно российской статистике, распространенность хронического панкреатита составляет 27,4—50 случаев на 100 000 человек. В нашей стране 60—70% всех случаев хронического панкреатита возникает у людей, которые в течение 10—15 лет ежедневно употребляли по маленькой порции спиртного. То есть заболевание может возникнуть у людей, которые регулярно употребляют алкоголь в небольших дозах, пьют умеренно.
Причины хронического панкреатита — Uptodate
Еще один фактор, который увеличивает риск развития хронического панкреатита у людей, употребляющих алкоголь, — курение. Как именно алкоголь и табак вредят поджелудочной железе, пока до конца непонятно. Ученые и врачи предполагают, что этиловый спирт и никотин могут как повреждать клетки поджелудочной железы напрямую, так и, например, активировать гены, «включающие» звездчатые клетки поджелудочной железы.
/sigareta/
Как я бросил курить за 2 месяца
В норме эти клетки отвечают за образование рубцов на поврежденном органе. Но если они активируются без повода, то вызывают фиброз — образование ненужных рубцов, которые занимают место здоровых клеток.
Но если они активируются без повода, то вызывают фиброз — образование ненужных рубцов, которые занимают место здоровых клеток.
Что такое звездчатые клетки поджелудочной железы — журнал «Вызовы в физиологии»
Кроме того, риск развития хронического панкреатита увеличивается у людей с высоким уровнем триглицеридов в крови, сахарным диабетом и хронической почечной недостаточностью. Другие причины — например, воздействие медикаментов и ядов, врожденные генетические нарушения, аутоиммунные заболевания и травмы панкреатических протоков, которые приводят к их сужению, — встречаются реже.
Симптомы. Главный симптом хронического панкреатита — повторяющиеся жгучие или стреляющие боли в середине или в левой части живота, которые могут отдавать в спину и облегчаются при наклоне вперед. Во время приступа многих людей тошнит и рвет. То есть первый приступ хронического панкреатита иногда напоминает начало острого панкреатита.
Симптомы хронического панкреатита — NHS
Иногда боль возникает через некоторое время после еды, но так происходит не всегда — она может появляться без повода. Боль приходит и уходит, при этом эпизоды могут длиться от нескольких часов до десяти дней. Зачастую от приступа к приступу боли часто становятся все сильнее и сильнее. Со временем неприятные ощущения перестают проходить полностью, так что легкая или умеренная боль сохраняется все время между приступами.
Боль приходит и уходит, при этом эпизоды могут длиться от нескольких часов до десяти дней. Зачастую от приступа к приступу боли часто становятся все сильнее и сильнее. Со временем неприятные ощущения перестают проходить полностью, так что легкая или умеренная боль сохраняется все время между приступами.
Если не менять образ жизни и не лечить хронический панкреатит, через несколько лет после появления первых симптомов человек утрачивает способность усваивать жирную, а иногда и мясную пищу. Так происходит потому, что поврежденная поджелудочная железа уже не может вырабатывать достаточно пищеварительных ферментов для расщепления жиров и некоторых белков.
/posle-bolezni/
Исключить алкоголь и помнить о смерти: 6 уроков, которые можно извлечь из тяжелой болезни
Такие люди сильно худеют и утрачивают аппетит. Если болезнь развивается из-за сужения общего протока, в крови людей начинает накапливаться билирубин, так что в итоге у них желтеют белки глаз и кожа. Такие люди чувствуют сильную слабость, им постоянно хочется пить, их часто тошнит и рвет, а фекалии становятся такими жирными, что их трудно смыть со стенок унитаза.
Такие люди чувствуют сильную слабость, им постоянно хочется пить, их часто тошнит и рвет, а фекалии становятся такими жирными, что их трудно смыть со стенок унитаза.
Хронический панкреатит — изнуряющая болезнь, буквально высасывающая радость жизни. Если у вас несколько раз в месяц сильно болит живот, особенно если приступы сопровождаются рвотой, важно как можно скорее обратиться к гастроэнтерологу.
Диагностика. Согласно российским клиническим рекомендациям, врач должен оценить внешний вид пациента, учесть жалобы на приступы боли в животе и осмотреть его. Как правило, пациенты с хроническим панкреатитом жалуются на боль, если врач надавливает пальцами на верхнюю часть живота. Средняя цена приема гастроэнтеролога в Москве — 2816 Р.
Хронический панкреатит — российские клинические рекомендации, PDF
Чтобы уточнить диагноз, врач назначит анализы кала и ультразвуковое исследование брюшной полости.
Анализы кала — это общий анализ кала, или копрограмма, и биохимическое исследование на панкреатическую эластазу 1.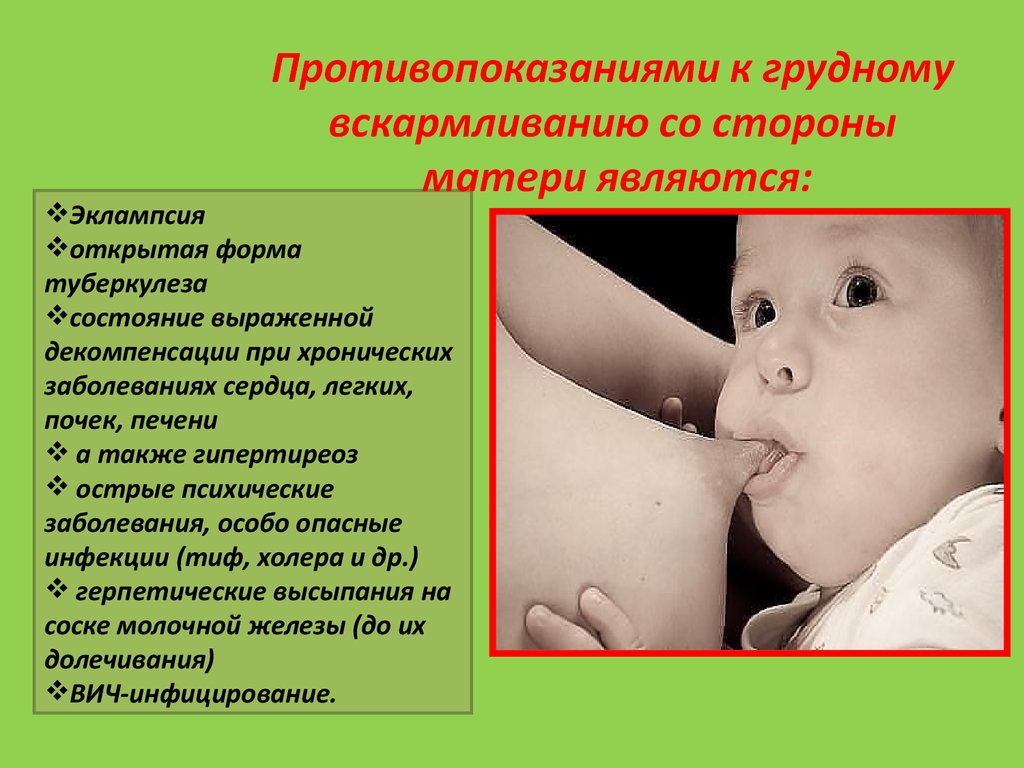
Копрограмма — исследование физических и химических свойств кала. Гастроэнтерологу важно понимать, есть ли в кале жир и мышечные волокна. Нормально работающая поджелудочная железа выделяет ферменты, расщепляющие жир и мышцы. В норме в кале их нет, а если они все-таки появляются, врач вправе заподозрить проблемы с пищеварительной системой.
Разобраться, в чем именно проблема, поможет биохимический анализ кала на эластазу 1. Это панкреатический фермент, необходимый для переваривания белковой пищи, который обычно выделяется вместе с калом. Если концентрация эластазы в кале низкая, велика вероятность, что поджелудочная железа не справляется со своими обязанностями.
Как правило, копрограмму можно сдать бесплатно по полису ОМС. Биохимический анализ кала назначают реже, поэтому в государственной лаборатории может не быть нужных реактивов. В этой ситуации вам могут дать направление в другую поликлинику, но иногда проще сдать анализ в частной лаборатории за деньги.
/analiz/
Вы имеете право на бесплатные анализы по ОМС
Сколько стоит сдать анализ кала
| Исследование | KDL | Helix |
|---|---|---|
| Копрограмма | 635 Р | 600 Р |
| Копрологическая эластаза | 2470 Р | 2410 Р |
Копрограмма
KDL
635 Р
Helix
600 Р
Копрологическая эластаза
KDL
2470 Р
Helix
2410 Р
Ультразвуковое исследование брюшной полости. Это самый первый метод, к которому прибегают врачи, чтобы разобраться, с чем связаны боли в животе.
Это самый первый метод, к которому прибегают врачи, чтобы разобраться, с чем связаны боли в животе.
При этом УЗИ-исследование не в состоянии выявить болезнь на ранних стадиях. Так что если врач заподозрит, что у пациента начал развиваться хронический панкреатит, он может направить его на эндоскопическую ультрасонографию, или ЭСПБЗ, или КТ брюшной полости с внутривенным контрастированием на основе йода.
Если пациенту нельзя делать контраст с йодом, исследование можно заменить на магнитно-резонансную холангиопанкреатографию, или МРХПГ. В качестве контрастного вещества при МРХПГ используют гадолиний — йода такой контраст не содержит и аллергии почти никогда не вызывает. Эти методики позволяют поставить более точный диагноз.
О том, можно ли сделать УЗИ, КТ или ЭСПБЗ по полису ОМС в вашем регионе, должно быть написано в территориальной программе госгарантий.
В большинстве регионов по ОМС доступно как минимум УЗИ брюшной полости. Если есть направление от врача, провести вам исследование обязаны за 14 дней с момента обращения.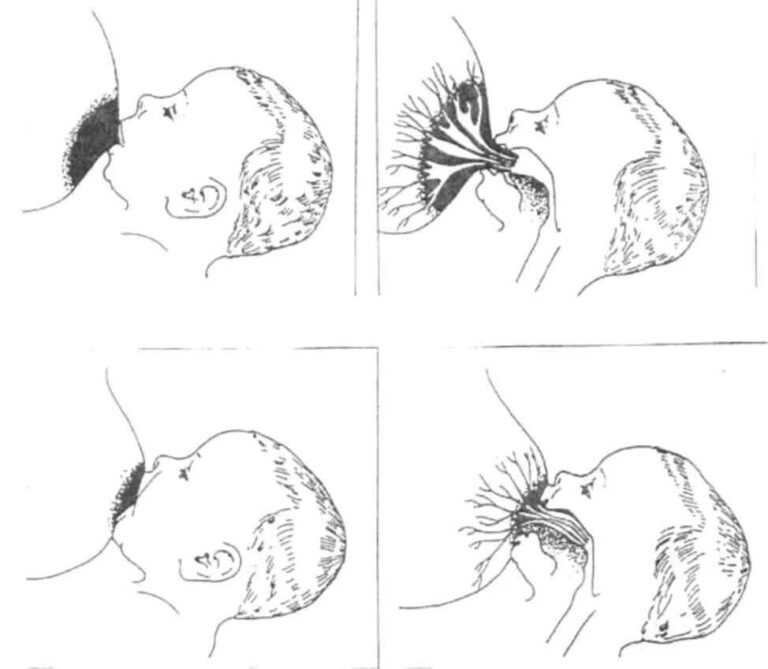
Что делать? 14.02.19
Заставляют платить в поликлинике
Сделать исследование без очереди можно в частной клинике за деньги. Средняя цена на УЗИ брюшной полости в Москве — 2200 Р, средняя цена обзорной КТ брюшной полости — 6322 Р, цена на МРХПГ начинается от 5600 Р, а цена на ЭСПБЗ — от 6000 Р.
Методы лечения. После того как врач уточнит причину, по которой возник хронический панкреатит, он должен помочь пациенту устранить факторы риска этого заболевания, назначить обезболивающие препараты, подобрать полноценную диету с высоким содержанием белка и минимумом жирных продуктов, а при необходимости — подобрать заместительную ферментную терапию.
Как лечат хронический панкреатит — Medscape
Хронический панкреатит: лечение — Uptodate
Если боль не проходит или у человека развиваются осложнения — например, на поджелудочной железе появляются гноящиеся кисты, — пациенту может потребоваться хирургическое вмешательство.
Устранение факторов риска хронического панкреатита. Людям с хроническим панкреатитом независимо от его причины рекомендуется полностью отказаться от алкоголя и бросить курить.
Благодаря этому у многих людей реже случаются приступы боли, а сама она становится не такой сильной. Кроме того, на бросивших пить и курить людей лучше действуют обезболивающие препараты, а у некоторых замедляется развитие болезни, то есть замедляются темпы разрушения поджелудочной железы.
Как правило, людям, которые пытаются бросить пить, требуется помощь специализирующегося на алкогольной зависимости психиатра-нарколога. Средняя цена одного приема у нарколога в Москве — 3848 Р.
/list/narcology/
18 важных вопросов наркологу Дмитрию Фролову
О том, как преодолеть зависимость от никотина, мы писали в статье «Сколько стоит бросить курить».
Обезболивание. Обезболивающие препараты в каждом конкретном случае должен подбирать врач. Некоторым людям помогают нестероидные противовоспалительные средства, или НПВС, например таблетки ибупрофена или анальгетики, то есть обезболивающие, например таблетки парацетамола. Принимать парацетамол можно не более трех месяцев и строго под контролем лечащего врача.
Некоторым людям помогают нестероидные противовоспалительные средства, или НПВС, например таблетки ибупрофена или анальгетики, то есть обезболивающие, например таблетки парацетамола. Принимать парацетамол можно не более трех месяцев и строго под контролем лечащего врача.
Если НПВС и анальгетики не помогают, врач может назначить опиоидный анальгетик. Некоторым людям могут быть полезны антидепрессанты. Эти препараты не только облегчают симптомы депрессии, которая часто развивается у людей, страдающих от тяжелых заболеваний, но и уменьшают чувствительность нервов, проходящих в животе, то есть работают как дополнительное обезболивающее.
Сообщество 23.11.21
Что такое депрессия?
Заместительная ферментная терапия. Если у пациента с хроническим панкреатитом активность поджелудочной железы снизилась больше чем на 90%, этот орган перестает вырабатывать достаточно пищеварительных ферментов, чтобы нормально усваивать еду.
В этой ситуации амилазу, липазу и протеазу приходится принимать отдельно в виде кишечнорастворимых капсул. Растворяющиеся в желудке таблетки не подходят, потому что соляная кислота деактивирует ферменты. В нашей стране пациентам назначают кишечнорастворимые капсулы панкреатина, которые нужно принимать во время и после еды. Дозировку препарата должен подбирать врач.
Растворяющиеся в желудке таблетки не подходят, потому что соляная кислота деактивирует ферменты. В нашей стране пациентам назначают кишечнорастворимые капсулы панкреатина, которые нужно принимать во время и после еды. Дозировку препарата должен подбирать врач.
Во сколько обойдется лечение неосложненного хронического панкреатита
| Процедура | Цена |
|---|---|
| Одна консультация у нарколога | От 4000 Р |
| Бросить курить | От 3000 Р |
| Прием гастроэнтеролога | От 3000 Р |
| Анализы кала | От 3000 Р |
| УЗИ брюшной полости | От 2000 Р |
| Обезболивающие препараты | От 200 Р |
| Всего | От 15 200 Р |
Одна консультация у нарколога
От 4000 Р
Бросить курить
От 3000 Р
Прием гастроэнтеролога
От 3000 Р
Анализы кала
От 3000 Р
УЗИ брюшной полости
От 2000 Р
Обезболивающие препараты
От 200 Р
Всего
От 15 200 Р
Какие ошибки чаще всего допускают российские врачи при лечении хронического панкреатита?
Екатерина Ратегова
терапевт и гастроэнтеролог клиники Docmed
И в нашей стране, и за рубежом клинические рекомендации по лечению хронического панкреатита почти не различаются. Если диагноз поставлен верно, то назначения американского и русского гастроэнтеролога будут похожими.
Если диагноз поставлен верно, то назначения американского и русского гастроэнтеролога будут похожими.
Из частых ошибок я встречала назначение строгой ограничительной диеты, приводящей пациента к невротизации и дальнейшему похудению, назначение неадекватной ферментной терапии, когда дозы недостаточны для коррекции ферментной недостаточности поджелудочной железы, а также неадекватное обезболивание.
Иногда сталкиваюсь с тем, что диагноз поставлен без достаточного обследования и поэтому неточен. При этом пациент убежден в том, что у него есть болезнь, соблюдает жесткую диету и принимает символические дозы ферментов, которые ему не нужны.
Хронический панкреатит встречается не так уж часто: в России регистрируют не более 50 случаев на 100 тысяч населения. Поэтому иногда случается, что человека годами лечат от этой болезни, хотя на самом деле он страдает от язвенной болезни, гастрита или других желудочно-кишечных заболеваний.
Лечение заболеваний поджелудочной железы — Услуги
Панкреатит (воспаление поджелудочной железы)
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы.
При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы.
Панкреатитом, по данным специалистов, чаще всего болеют женщины, а также пожилые люди и склонные к полноте. Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.
Причины панкреатита
- Поражения сосудов поджелудочной железы
- Инфекционные заболевания
- Травма
- Воспалительные процессы в брюшной полости
- образование камней или песка в протоке железы
- лекарственная аллергия
- острый холецистит
- воздействие алкоголя
- заболевания желчного пузыря
- воспаление сосочка, через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки
- значительные пищевые нагрузки (жирные и острые блюда)
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, а поджелудочная железа включается в процесс самопереваривания. Это может привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости.
Симптомы панкреатита
Как правило, при возникновении панкреатита человека мучают боли в животе – постоянные, тупые или режущие.
С развитием заболевания боли нарастают, иногда приводят к шоку. Локализация — высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах наблюдается примесь желчи.
Кроме того, общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют, далее приобретают землисто-серый цвет, черты лица заостряются.
Острый панкреатит: опасно для жизни!
В некоторых случаях при остром панкреатите необходима операция. Панкреатит — очень серьёзная патология, летальность при которой достигает 30%. При остром панкреатите возникает резкая, нередко опоясывающая боль в верхней половине живота, многократная рвота, падение артериального давления. Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Выздоровление обычно происходит самопроизвольно. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
Симптомы хронического панкреатита
- Скудный стул маслянистого вида со зловонным запахом
- Потеря в весе и признаки витаминной недостаточности
- Нередко возникает диабет, поскольку происходит разрушение клеток, производящих инсулин
Все другие симптомы схожи с симптомами острого панкреатита.
Лечение панкреатита
Больному, которому поставлен диагноз «острый панкреатит», стоит знать: лечение, начатое в первые часы обострения, может остановить воспаление на начальных этапах.
В первые 3-4 дня назначаются строгий постельный режим, голод, щелочное питье (раствор соды, минеральная вода боржоми), лед на живот. При упорной рвоте иногда показано откачивание содержимого желудка через зонд с последующим введением щелочных питьевых растворов. В лечении острого панкреатита чрезвычайно важно интенсивное наблюдение, голод, введение назогастрального зонда для постоянной откачки желудочного содержимого, питание только парентеральное (глюкоза, электролиты, аминокислоты и тому подобное), введение спазмолитических препаратов и наркотических обезболивающих, назначение антибиотиков широкого спектра действия (цефалоспорины, ампициллин), соматостатин.
Дальнейшая терапия включает в себя средства, регулирующие желудочную секрецию, ферментные и антимикробные препараты.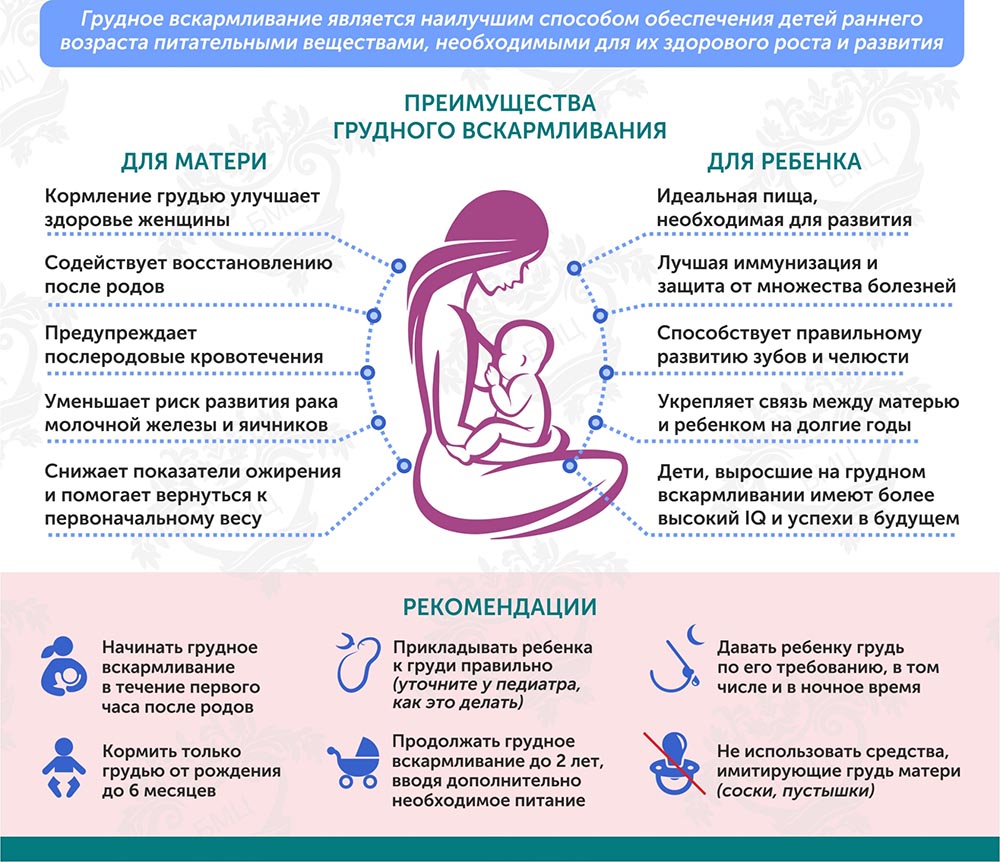 Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Обратите внимание! Полного выздоровления при хроническом панкреатите не наступает. Задачей терапии является предупреждение дальнейшего разрушения железы. В комплекс лечебных мероприятий входят: исключение алкоголя и кофеина; употребление нежирной легкой пищи; прием панкреатических ферментов, витаминных препаратов и лечение диабета, если он имеется.
Рекомендации по питанию при панкреатите
- Ограничить прием сливочного масла
- Употреблять в пищу каши, сваренные только на воде
- Исключить из рациона наваристые супы и бульоны, жирные сорта мяса, грибы, консервы, соленья, маринады, белокочанную капусту, бобовые, лук, чес-нок, редис, торты, пироги, блины, конфеты, газированные напитки, кофе
- Полезен обезжиренный творог и творожные изделия
Панкреатит может привести к очень тяжелым осложнениям и последствиям!
|
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза)
ЦЕНА: 1500
|
|
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения)
ЦЕНА: 1500
|
Вернуться назад
общие советы и консультация врача
Тех. поддержка
поддержка
Главная > vMedCentre.ru > Заболевания и методы лечения > Заболевания и методы лечения > Дистанционные консультации
Грудное вскармливание: общие советы и консультация врача
Кормление грудью – важнейшая функция организма матери, способная обеспечить новорожденного ребенка всем необходимым для его развития. Грудное молоко является самой идеальной смесью для малыша, подходящей для его желудочно-кишечного тракта, его защитные свойства способствуют развитию иммунитета ребенка, блокируют инфекционных агентов, а баланс питательных веществ и гормонов способствует гармоничному росту тканей организма. Несмотря на то, что кормление грудью самый простой и удобный способ питания, без знания правил вскармливания, сложно обеспечить полноценное питание ребенка, а также комфорт и здоровье матери.
Первое правило кормления грудью — это раннее прикладывание малыша к материнской груди. Ранее, в 50-60х годах ребенка приносили маме через два дня, так как считалось, что молозиво (густая жидкость, выделяющаяся из молочных желез в первые дни после родов), бесполезна. В настоящее же время, проведены исследования, в результате которых получены данные, о том, что дети, питающиеся молозивом первые дни жизни, более устойчивы к инфекциям, особенно учитывая отсутствие самостоятельного полноценного иммунитета новорожденного.
В настоящее же время, проведены исследования, в результате которых получены данные, о том, что дети, питающиеся молозивом первые дни жизни, более устойчивы к инфекциям, особенно учитывая отсутствие самостоятельного полноценного иммунитета новорожденного.
Сейчас, во всех роддомах, при отсутствии противопоказаний, мама и ребенок находятся в палате совместно, лишь тогда, мать может обеспечить кормление ребенка по его требованию. При режиме кормления «по режиму» становление лактации происходит гораздо медленнее, не говоря уже и о возможных рисках лактостаза, кроме того это и стресс для малыша, ведь питание от организма матери во время беременности он получал постоянно из плаценты. Чем больше ребенок сосет грудь – тем быстрее произойдет налаживание связи между матерью и малышом, и организм начнет вырабатывать столько молока сколько требуется новорожденному.
Таким образом, первый главный принцип грудного вскармливания – кормление по требованию.
Второй залог успешного кормления – правильность прикладывания. Для мамы это важно, с целью профилактики болезненных ощущений и, как следствие, трещин сосков, когда нет трещин – грудь хорошо опорожняется, нет ни застоев, ни нехватки молока. Для малыша это необходимо для хорошего набора веса и гармоничного развития – он наедается, максимально опорожняя грудь.
Для мамы это важно, с целью профилактики болезненных ощущений и, как следствие, трещин сосков, когда нет трещин – грудь хорошо опорожняется, нет ни застоев, ни нехватки молока. Для малыша это необходимо для хорошего набора веса и гармоничного развития – он наедается, максимально опорожняя грудь.
Как же это обеспечить? Мама должна выбрать удобное ДЛЯ СЕБЯ положение, чтобы тело было расслаблено, так как именно в спокойном положении матери, происходит выработка гормона «окситоцин», способствующего «выбросу» молока; ребенок развернут к маме и плотно прижат, голова ребенка на одной линии с телом (контроль ушко-бедро). Одной рукой мама фиксирует линию между лопаток и крестцом. Голова малыша свободна, рука мамы держит голову не выше уровня ушек, подбородок ребенка, таким образом, прижимается к груди ниже ареолы – это и есть правильная точка опоры. У ребенка в такой позиции есть только один выбор: запрокинуть голову как можно дальше, тем самым широко открыв ротик.
Теперь задача мамы подать малышу грудь: второй рукой берем грудь как бутерброд: большой палец на границе ареолы, четыре остальных ниже ее, сосок при этом находится на уровне носика малыша, вкатываем грудь в ротик малыша — большой палец расслабляется, четыре делают небольшое нажатие.
У большинства мам не получается сделать это с первого и даже со второго раза правильно, и это абсолютно нормально.
Что касается гигиены молочных желез, достаточно каждый день принимать душ, как и в любое другое время женщины. Не стоит мыть с мылом грудь перед каждым кормлением, любое мыло содержит щелочь, которая сушит кожу и благоприятствует появлению трещин.
Отдельная тема — это питание кормящей мамы, главное, что надо учесть, что диета мамы не уникальна и никак не связана с ее субъективными ощущениями по поводу жирности, цвета и плотности молока. Самое главное в питании матери — это разнообразие и качество. Есть нужно не за двоих, а для двоих, это золотое правило, как периода беременности, так и периода кормления, благодаря которому, у малыша не появится метаболического синдрома, ни у мамы не будет лишнего веса.
Сейчас каждая современная мама, понимает, что кормление грудью самый естественный способ питания младенца, но учитывая, что кормить грудью не самое легкое дело, появились консультанты по вопросам кормления. Консультирование необходимо всем начинающим мамам, которые хотят с самого рождения обеспечить ребенка всем необходимым, при этом сохранив свое здоровье. Важно преодолеть страх болезненных ощущений, нехватки или, наоборот, избытка молока, трещин и других неприятностях. Кормить ребенка может каждая женщина, необходима лишь правильная подготовка к этому процессу. Молока не хватает в большинстве случаев, по причине неправильно прикладывания малыша, вскармливание – это большая наука, помощь в которой и правильные советы, подходящие каждой конкретной женщине, согласно ее индивидуальности, может лишь квалифицированный врач, который имеет необходимые знания об организме мамы.
Консультирование необходимо всем начинающим мамам, которые хотят с самого рождения обеспечить ребенка всем необходимым, при этом сохранив свое здоровье. Важно преодолеть страх болезненных ощущений, нехватки или, наоборот, избытка молока, трещин и других неприятностях. Кормить ребенка может каждая женщина, необходима лишь правильная подготовка к этому процессу. Молока не хватает в большинстве случаев, по причине неправильно прикладывания малыша, вскармливание – это большая наука, помощь в которой и правильные советы, подходящие каждой конкретной женщине, согласно ее индивидуальности, может лишь квалифицированный врач, который имеет необходимые знания об организме мамы.
Дистанционная консультация по вопросам грудного вскармливания
Как известно, у любой мамы нет времени для посещения клиники с целью обучения кормления, это необходимо делать в домашних условиях, в которых женщина и кормит ребенка. В таких случаях приходят на помощь видео-консультации с врачом. Это наиболее удобный способ для мамы, она находится в комфортных для себя условиях, врач же может проконтролировать правильность прикладывания ребенка непосредственно взглядом. Следует заранее подготовить все интересующие вас вопросы и проблемы, и совместно с врачом решить их. Специалист может дать все необходимые советы по уходу, режиму кормления, комфортному прикладыванию к груди, питанию мамы и гигиене молочных желез.
Следует заранее подготовить все интересующие вас вопросы и проблемы, и совместно с врачом решить их. Специалист может дать все необходимые советы по уходу, режиму кормления, комфортному прикладыванию к груди, питанию мамы и гигиене молочных желез.
Оставить заявку на видео-консультацию. Стоимость — 1500 руб, время консультации до 60 мин.
Возврат к списку
Грудное вскармливание в профилактике послеродового острого панкреатита
Сохранить цитату в файл
Формат:
Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
адрес:
(изменить)
Который день?
Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день?
ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета:
SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум:
1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
Полнотекстовые ссылки
Спрингер
Полнотекстовые ссылки
Обзор
. 2022 авг;67(8):4140-4145.
2022 авг;67(8):4140-4145.
doi: 10.1007/s10620-021-07281-y.
Epub 2021 3 ноября.
Альберто Марингини
1
, Марко Марингини
2
, Габриэлла Дарданони
3
, Маргарита Росси
4
, Розалия Патти
4
, Мишель Амата
4
, Сабрина Арноне
5
, Антонио Майорана
6
Принадлежности
- 1 Medicina Interna, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия. [email protected].
- 2 Medicina Interna, Университет Палермо/ISMETT, Via del Vespro 129,
, Палермо, Италия.
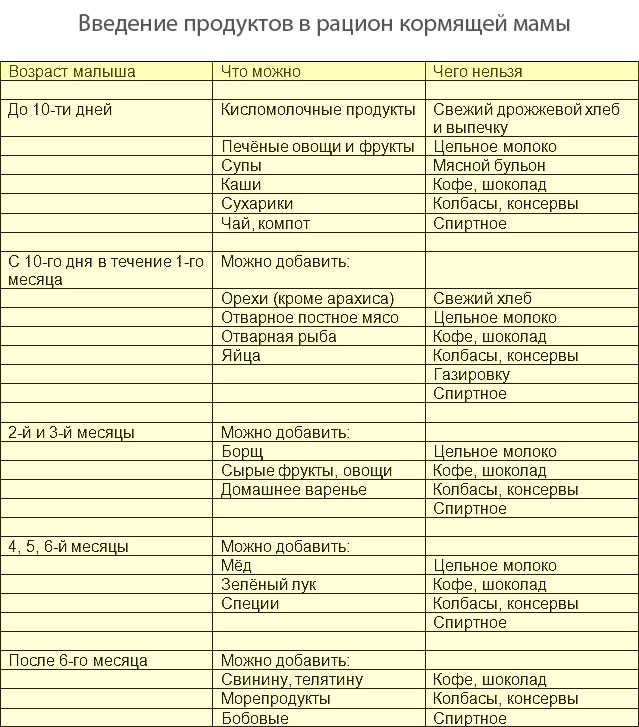
- 3 Dipartimento per le Attività Sanitarie e Osservatorio Epidemiologico, Regione Sicilia. Via Vaccaro 5, , Палермо, Италия.
- 4 Medicina Interna, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
- 5 Flussi Informativi e Monitoraggio Strategico, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
- 6 Ostetricia e Ginecologia, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
PMID:
34731359
DOI:
10.
 1007/с10620-021-07281-у
1007/с10620-021-07281-у
Обзор
Alberto Maringhini et al.
Dig Dis Sci.
2022 авг.
. 2022 авг;67(8):4140-4145.
doi: 10.1007/s10620-021-07281-y.
Epub 2021 3 ноября.
Авторы
Альберто Марингини
1
, Марко Марингини
2
, Габриэлла Дарданони
3
, Маргарита Росси
4
, Розалия Патти
4
, Мишель Амата
4
, Сабрина Арноне
5
, Антонио Майорана
6
Принадлежности
- 1 Medicina Interna, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
 [email protected].
[email protected]. - 2 Medicina Interna, Университет Палермо/ISMETT, Via del Vespro 129,
, Палермо, Италия.
- 3 Dipartimento per le Attività Sanitarie e Osservatorio Epidemiologico, Regione Sicilia. Via Vaccaro 5, , Палермо, Италия.
- 4 Medicina Interna, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
- 5 Flussi Informativi e Monitoraggio Strategico, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
- 6 Ostetricia e Ginecologia, ARNAS Ospedale Civico Piazza Nicola, Leotta 4,
, Палермо, Италия.
PMID:
34731359
DOI:
10.
 1007/с10620-021-07281-у
1007/с10620-021-07281-у
Абстрактный
Фон:
Острый панкреатит (ОП), вызванный камнями в желчном пузыре, имеет повышенную частоту заболеваемости у молодых женщин в течение 2 лет после родов. Женщины среднего возраста с более длительным периодом грудного вскармливания реже госпитализируются по поводу заболеваний желчного пузыря.
Цель:
Изучить, могут ли грудное вскармливание или другие переменные быть связаны с ОП.
Методы:
Мы провели популяционное исследование случай-контроль среди всех сицилийских женщин детородного возраста и выявили всех женщин, родивших (2013–2016 гг.) и перенесших ОП в течение 2 лет после родов. Мы просмотрели их медицинские записи и для каждого случая подобрали четырех женщин того же возраста (± 5 лет) без ОП. Одномерная и многомерная логистическая регрессия использовалась для оценки отношения шансов (ОШ) с их доверительными интервалами (ДИ) для оценки связи между АР и клиническими детерминантами.
Одномерная и многомерная логистическая регрессия использовалась для оценки отношения шансов (ОШ) с их доверительными интервалами (ДИ) для оценки связи между АР и клиническими детерминантами.
Полученные результаты:
У 74 женщин с ОП и 298 женщин контрольной группы при однофакторном анализе > 6 месяцев в анамнезе оральных контрацептивов (p < 0,01; ОШ 3,30; 95% ДИ 1,33–8,16), предшествующее заболевание желчевыводящих путей (р < 0,001; ОШ 5,90; 95% ДИ 1,98). -17,57) и курение (р = 0,035; ОШ 2,04; 95% ДИ 1,04-4,0) были предикторами ОП; аменорея ≥ 3 месяцев (p < 0,001; ОШ 0,34; 95% ДИ 0,19–0,59) и грудное вскармливание ≥ 3 месяцев (p < 0,001; ОШ 0,07; 95% ДИ 0,03–0,14) были защитными. При многофакторном анализе предшествующее заболевание желчевыводящих путей (р = 0,011; ОШ 5,49).; 95% ДИ 1,48–20,38) и грудное вскармливание ≥ 3 месяцев (p < 0,001; ОШ 0,06; 95% ДИ 0,03–0,14) были связаны с ОП.
Выводы:
Женщины, кормящие грудью не менее 3 мес и не имеющие в анамнезе нарушений желчевыводящих путей, имеют сниженный риск развития ОП в течение 2 лет после родов.
Ключевые слова:
Острый панкреатит; грудное вскармливание; Желчные камни; Беременность.
© 2021. Автор(ы) по эксклюзивной лицензии Springer Science+Business Media, LLC, входящей в состав Springer Nature.
Похожие статьи
Контрацепция и грудное вскармливание через 4 месяца после родов среди женщин, собирающихся кормить грудью.
Гулдинг А.Н., Вук К., Штубе А.М.
Гулдинг А.Н. и соавт.
Грудное вскармливание Мед. 2018 янв/февраль;13(1):75-80. doi: 10.1089/bfm.2017.0064. Epub 2017 1 ноября.
Грудное вскармливание Мед. 2018.PMID: 2
78
Острый панкреатит в послеродовом периоде: популяционное исследование случай-контроль.
Марингини А.
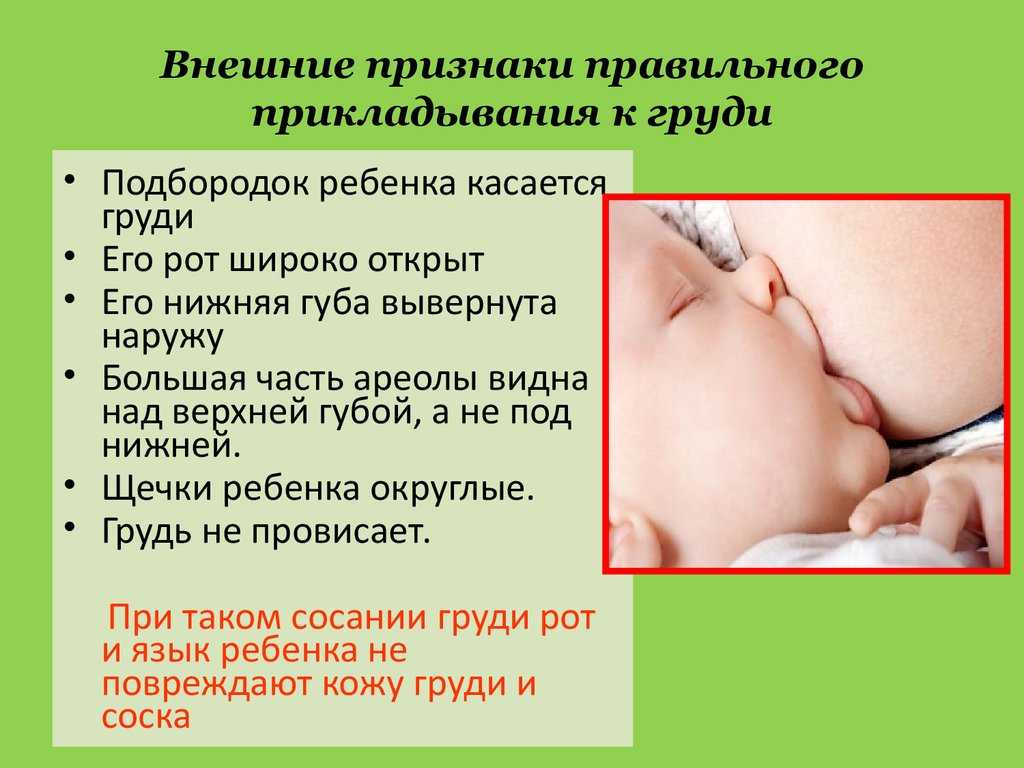 , Ланкиш М.Р., Цинсмайстер А.Р., Мелтон Л.Дж. 3-й, ДиМагно Е.П.
, Ланкиш М.Р., Цинсмайстер А.Р., Мелтон Л.Дж. 3-й, ДиМагно Е.П.
Марингини А. и др.
Мэйо Клин Proc. 2000 г., апрель; 75(4):361-4. дои: 10.4065/75.4.361.
Мэйо Клин Proc. 2000.PMID: 10761490
Новое заявление IPPF о грудном вскармливании, фертильности и послеродовой контрацепции.
Международная федерация планирования семьи IPPF. Международная медицинская консультативная группа IMAP.
Международная федерация планирования семьи IPPF. Международная медицинская консультативная группа IMAP.
МФПП Мед Булл. 1990 апр; 24(2):2-4.
МФПП Мед Булл. 1990.PMID: 12316285
Влияние лактации на овуляцию и фертильность.
Чао С.
Чао С.
Клин Перинатол. 1987 март; 14 (1): 39-50.
Клин Перинатол. 1987.PMID: 3549114
Обзор.

Грудное вскармливание и планирование семьи: обзор взаимосвязи между грудным вскармливанием и планированием семьи.
Коричневый RE.
Браун РЭ.
Am J Clin Nutr. 1982 г., январь; 35 (1): 162–71. doi: 10.1093/ajcn/35.1.162.
Am J Clin Nutr. 1982.PMID: 7039292
Обзор.
Посмотреть все похожие статьи
Цитируется
Повторные госпитализации после острого билиарного панкреатита: анализ общенациональной базы данных повторных госпитализаций.
Ласви Х., Аттар Б., Квей Р., Ишая М., Оджемолон П., Натур Б., Дарвиш М., Шака Х.
Ласви Х. и др.
Гастроэнтерология Res. 2022 авг; 15(4):188-199. дои: 10.14740/gr1548. Epub 2022 23 августа.
Гастроэнтерология Res. 2022.
PMID: 36128187
Бесплатная статья ЧВК.
использованная литература
Maringhini A, Dardanoni G, Fantaci G, Patti R и Maringini M. Острый панкреатит во время и после беременности: заболеваемость, факторы риска и прогноз. Копать науки 2020; https://doi.org/10.1007/s10620-020-06608-5.
Марингини А., Ланкиш М.Р., Цинсмайстер А.Р., Мелтон Л.Дж., ДиМагно Э.П. Острый панкреатит в послеродовом периоде: популяционное исследование случай-контроль. Mayo Clin Proc 2000; 75: 361–368.
—
DOI
Лю Б.
 , Берал В., Балквилл А. от имени миллионов женщин, участвовавших в исследовании. Вынашивание ребенка, грудное вскармливание, другие репродуктивные факторы и последующий риск госпитализации по поводу заболеваний желчного пузыря. Стажер J Epidemiol 2009; 38: 312–318.
, Берал В., Балквилл А. от имени миллионов женщин, участвовавших в исследовании. Вынашивание ребенка, грудное вскармливание, другие репродуктивные факторы и последующий риск госпитализации по поводу заболеваний желчного пузыря. Стажер J Epidemiol 2009; 38: 312–318.—
DOI
Бэнкс П.А., Боллен Т.Л., Дервенис С. и др. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Гут 2013; 62: 102–111.
—
DOI
Сама С., Лабате АММ, Тарони Ф.
 , Барбара Л. Эпидемиология и естественное течение болезни желчного пузыря. Семин Ливер Дис 1990; 10: 149–158.
, Барбара Л. Эпидемиология и естественное течение болезни желчного пузыря. Семин Ливер Дис 1990; 10: 149–158.—
DOI
Типы публикаций
термины MeSH
Полнотекстовые ссылки
Спрингер
Укажите
Формат:
ААД
АПА
МДА
НЛМ
Отправить по телефону
Причины, следствия и способы лечения
Грудное вскармливание предлагает множество преимуществ как для мамы, так и для ребенка. Но также верно и то, что эта замечательная сближающая деятельность и здоровый способ кормления вашего ребенка могут столкнуться с некоторыми проблемами.
Если вы изо всех сил пытаетесь найти правильный захват или приспосабливаетесь к распространенным икотам, таким как мастит, знайте, что вы не одиноки. Но еще одна проблема, с которой сталкиваются многие мамы, заключается в том, что запах или вкус их грудного молока кажется «неправильным».
Если ваше молоко пахнет мылом, причиной часто является молоко с высокой активностью липазы. Что вызывает изменение вкусового профиля вашего грудного молока? Опасно ли это для вашего ребенка, и что вы можете сделать, чтобы решить эту проблему?
Липаза — это важный фермент, который помогает вашему ребенку расщеплять грудное молоко, чтобы он мог переваривать и усваивать содержащиеся в нем необходимые питательные вещества.
Все вырабатывают липазу. Этот фермент обычно вырабатывается в поджелудочной железе, но также был обнаружен в пищеварительном тракте новорожденных. У людей всех возрастов липаза работает в кишечнике, помогая расщеплять жиры.
Липаза естественным образом содержится в грудном молоке, и считается, что избыток этого фермента может вызвать изменение вкуса грудного молока. Когда сцеженное молоко хранится при низких температурах, предполагается, что высокий уровень липазы заставляет жиры в вашем молоке расщепляться быстрее, что влияет на вкус и запах.
Когда сцеженное молоко хранится при низких температурах, предполагается, что высокий уровень липазы заставляет жиры в вашем молоке расщепляться быстрее, что влияет на вкус и запах.
Недавние исследования показали, что не всегда кислый запах молока является результатом активности липазы. На самом деле, в некоторых случаях молоко с кислым запахом имело более низкий уровень липазы.
Итак, прежде чем предположить, что у вас молоко с высоким содержанием липазы, убедитесь, что детали вашего молокоотсоса и контейнеры для хранения чистые и сухие, уменьшите потребление прогорклых жиров, таких как рыбий жир, и убедитесь, что ваше молоко охлаждается вскоре после этого. накачка.
Если вы подозреваете, что повышенный уровень липазы является причиной странного вкуса, вы можете провести простой домашний тест.
После сцеживания молока храните его, следуя рекомендациям, в морозильной камере или холодильнике. Оставьте на день или два, а затем проверьте запах. Если молоко изначально пахло хорошо, когда вы впервые сцеживались, а теперь пахнет мылом, есть большая вероятность, что вы производите грудное молоко с более высоким содержанием липазы.
Быстрый ответ: нет. Нет никаких доказательств того, что молоко с высоким содержанием липазы вредно для вашего ребенка или что оно создаст проблемы в будущем.
Ваш ребенок без проблем переваривает это молоко. Помните, это то же самое молоко, которое пьет ваш ребенок, если он сосет грудь прямо из груди. Молоко кажется другим благодаря процессу сцеживания и хранения.
Единственная проблема, с которой приходится сталкиваться, заключается в том, что не всем детям понравится пить хранимое молоко с новым вкусом или запахом. Некоторые дети могут вообще не пострадать. Если ваш ребенок отказывается от хранимого сцеженного грудного молока, вам следует найти решение, позволяющее устранить неприятный привкус.
Истинная причина кислого запаха и вкуса не обязательно количество липазы в молоке, а уровень активности липазы. В то время как некоторые мамы могут хранить молоко в холодильнике или морозильной камере какое-то время без изменения запаха, другие замечают изменение уже через 24 часа. Предполагается, что это происходит потому, что расщепление жира происходит с большей скоростью, из-за чего молоко начинает пахнуть раньше.
Предполагается, что это происходит потому, что расщепление жира происходит с большей скоростью, из-за чего молоко начинает пахнуть раньше.
Также давайте проясним, что наличие молока с высокой активностью липазы не является признаком того, что с вами что-то не так. Вы не неудачник, и это не означает, что что-то физически не так.
Проблема «мое молоко кажется мыльным» очень распространена. Так что не позволяйте этой икоте в вашем путешествии по грудному вскармливанию стать еще одним ненужным пунктом, который вы используете для измерения своей ценности как матери!
Но тем не менее, если вы кормящая мама, которая планирует вернуться к работе или просто хочет время от времени сделать столь необходимый перерыв, а ваш ребенок отказывается пить молоко с высоким содержанием липазы, то вы понадобится решение проблемы.
Если вы планируете использовать хранимое молоко, существует несколько способов устранения проблем со вкусом и запахом, вызванных высокой активностью липазы.
Следите за временем
Вкус молока с высоким содержанием липазы может измениться в течение 24 часов или нескольких дней. Один из вариантов — проверить путем проб и ошибок, сколько времени потребуется, прежде чем вкус изменится. Зная это, вы все равно можете сцеживать и хранить молоко.
Если, например, вы понимаете, что вашему молоку требуется четыре дня, чтобы изменить свой вкус, то это означает, что с того момента, как вы его сцедили, у вас есть четыре дня, чтобы использовать это молоко до того, как вкус изменится, и ваш ребенок выиграет. т принять это.
Если вы работаете мамой и сцеживаете молоко в офисе, чтобы сделать дополнительный запас молока на следующий день, этот подход может сработать для вас, поскольку вы сможете довольно быстро использовать лишнее молоко. Но если вы сцеживаете лишнее молоко и не планируете использовать его в течение дня или двух, этот подход не решит корень проблемы.
Регулировка молокоотсоса
Согласно тексту Грудное вскармливание: руководство для медицинских работников , некоторые матери заметили, что запах хранящегося у них молока улучшился, когда они уменьшили давление и скорость молокоотсоса. Исследователи также отметили тот же результат в литературе о крупном рогатом скоте.
Исследователи также отметили тот же результат в литературе о крупном рогатом скоте.
Смешайте его со свежесцеженным молоком или другими продуктами
Сочетание охлажденного молока с мыльным запахом со свежесцеженным молоком иногда может снова подсластить вкус.
Смешивание консервированного молока с твердой пищей возможно только в том случае, если ваш ребенок уже достаточно взрослый, чтобы начать есть твердую пищу. Но иногда маскировка вкуса молока с высоким содержанием липазы может заставить вашего ребенка съесть его и избавить вас от душевной боли, связанной с необходимостью выбрасывать это с трудом заработанное жидкое золото. Детские хлопья, овсянка и смузи — отличные варианты для этого трюка.
Обварить молоко
Вы можете почувствовать себя подавленным при мысли о том, что вам придется добавить еще один шаг к процессу сцеживания. Но если альтернативой является ребенок, который отказывается от вашего сцеженного молока, ошпаривание молока может быть лучшим вариантом для более длительного хранения молока.
Свежесцеженное молоко необходимо ошпарить перед хранением. Чтобы ошпарить молоко, цель состоит в том, чтобы нагреть его до образования пузырьков, но не допустить его кипения. Если вы будете нагревать молоко слишком долго и оно закипит, вы можете разрушить питательные вещества. Посмотрите, не начнут ли пузырьки образовываться по краям кастрюли или бутылки, и снимите молоко с огня.
Затем вам нужно будет быстро охладить его в ледяной бане, чтобы безопасно снизить температуру перед хранением. Обязательно храните его в соответствии с рекомендуемыми рекомендациями по правильной температуре — независимо от того, помещаете ли вы его в холодильник или морозильник.
Большинство экспертов сходятся во мнении, что лучше всего кипятить грудное молоко в кастрюле, но можно использовать и подогреватель для бутылочек. Просто убедитесь, что подогреватель не нагревает молоко выше 180 градусов по Фаренгейту.
Молоко с неприятным запахом может показаться сокрушительным ударом, особенно если ваш путь грудного вскармливания не был самым легким. Но правда в том, что вы не одиноки, и с этой ситуацией можно справиться.
Но правда в том, что вы не одиноки, и с этой ситуацией можно справиться.
Выбираете ли вы регулировку молокоотсоса, маскировку вкуса или обваривание молока, знайте, что существует решение, которое гарантирует, что ваш малыш получит все возможные питательные вещества из хранящегося грудного молока.
Лечение рассеянного склероза у кормящих матерей
На этой странице
РезюмеВведениеЗаключениеСсылкиАвторское правоСтатьи по теме
Рассеянный склероз (РС) представляет собой аутоиммунное неврологическое заболевание, характеризующееся воспалением головного и спинного мозга. Ремиттирующий рассеянный склероз характеризуется острыми приступами с последующей ремиссией. Лечение направлено на купирование этих приступов; Терапия может длиться от месяцев до лет. Поскольку рассеянный склероз непропорционально поражает женщин и обычно начинается в детородном возрасте, клиницисты лечат беременных или кормящих пациентов с рассеянным склерозом. Целью этого обзора является проведение углубленного анализа безопасности препаратов, используемых кормящими женщинами с РС. Эта статья состоит из нескольких препаратов, используемых при лечении рассеянного склероза, и текущих исследований относительно их безопасности при грудном вскармливании, включая иммуномодуляторы, иммунодепрессанты, моноклональные антитела, кортикостероиды и препараты, используемые для симптоматического лечения. Как правило, некоторые лекарства представляют собой большие полярные молекулы, которые часто не попадают в молоко в клинически значимых количествах. По этой причине бета-интерферон, вероятно, безопасен для ребенка, если его давать кормящей матери. Однако другие препараты с особенно опасными побочными эффектами могут быть не рекомендованы. Несмотря на то, что варианты лечения доступны и существуют некоторые данные клинических исследований, по-прежнему существует потребность в исследованиях и постоянном пересмотре лекарств, используемых кормящими матерями.
Целью этого обзора является проведение углубленного анализа безопасности препаратов, используемых кормящими женщинами с РС. Эта статья состоит из нескольких препаратов, используемых при лечении рассеянного склероза, и текущих исследований относительно их безопасности при грудном вскармливании, включая иммуномодуляторы, иммунодепрессанты, моноклональные антитела, кортикостероиды и препараты, используемые для симптоматического лечения. Как правило, некоторые лекарства представляют собой большие полярные молекулы, которые часто не попадают в молоко в клинически значимых количествах. По этой причине бета-интерферон, вероятно, безопасен для ребенка, если его давать кормящей матери. Однако другие препараты с особенно опасными побочными эффектами могут быть не рекомендованы. Несмотря на то, что варианты лечения доступны и существуют некоторые данные клинических исследований, по-прежнему существует потребность в исследованиях и постоянном пересмотре лекарств, используемых кормящими матерями.
1.
 Введение
Введение
Рассеянный склероз (РС) — распространенное неврологическое заболевание у молодых людей, поражающее около 400 000 человек в США и более 2 миллионов человек во всем мире [1]. РС — аутоиммунное заболевание, характеризующееся как диффузным, так и локальным воспалением, демиелинизацией нейронов и неспецифическим поражением головного и спинного мозга [2]. Течение заболевания вариабельно, и пациенты обычно испытывают период четко выраженных приступов, за которыми следуют периоды полного или частичного выздоровления. Этот тип РС классифицируется как рецидивирующе-ремиттирующий РС (RRMS) и составляет почти 85% всех случаев [3, 4]. Во время приступов у больных может отмечаться поражение любого ряда систем (двигательной, сенсорной, зрительной, сфинктерной и др.) [5]. Лечение рассеянного склероза направлено на прекращение приступов, когда они возникают. Лечение обычно длится годами. Неспецифические иммунодепрессанты являются основой терапии [6]. Будущее исследований рассеянного склероза будет направлено на восстановление и устранение повреждений миелиновой оболочки; однако понимание этиологии заболевания все еще ограничено [7].
Как и большинство аутоиммунных заболеваний, рассеянный склероз непропорционально поражает женщин с трехкратным увеличением риска по сравнению с мужчинами. Обычный возраст начала заболевания приходится на третье и четвертое десятилетия жизни, что совпадает с детородным возрастом женщины [2, 8]. Благодаря достижениям в области медицины за последние два десятилетия клиницисты стали больше поддерживать молодых людей с РС, которые решили создать семью. Благодаря разработке лекарств, модифицирующих заболевание (DMD), медицинские работники имеют возможность уменьшить накопление повреждений ЦНС и, как следствие, инвалидность за счет увеличения времени между рецидивами. Женщины с РС стали более уверенными в своей способности безопасно и успешно забеременеть и родить здорового ребенка. Терапевтическое лечение РС у беременных в последние годы достаточно освещено [9]., 10]. Однако углубленное исследование безопасности МДД у кормящих женщин и их детей ограничено. Учитывая, что примерно 72% женщин в США выбирают грудное вскармливание, а у 30% женщин с РС может возникнуть рецидив в течение первых 3 месяцев после родов, безопасность лекарств, используемых для лечения РС во время грудного вскармливания, имеет первостепенное значение для матерей и их детей.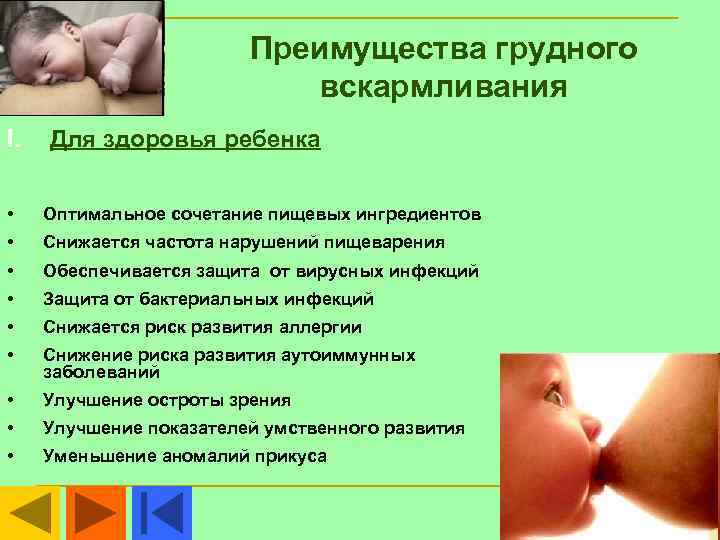 [10, 11].
[10, 11].
2. Попадание лекарств в грудное молоко
Хотя точная природа проникновения МДД в грудное молоко до сих пор в значительной степени неизвестна, в некоторых случаях у нас есть разумная система для оценки проникновения лекарств [11, 12]. Для новых агентов часто не хватает обширных исследований, но относительный риск большинства лекарств для младенца можно в некоторой степени оценить. Хотя преимущества грудного вскармливания младенца огромны, риск случайного воздействия определенного препарата может перевешивать преимущества грудного вскармливания. Эта оценка риска является предметом настоящего обзора. Наконец, полное прекращение грудного вскармливания следует рекомендовать только при приеме препаратов с чрезвычайно опасными побочными эффектами [13].
Попадание лекарственного средства в грудное молоко зависит от многих факторов. К ним относятся молекулярная масса, связывание с белками, pKa, растворимость в липидах, объем распределения и наличие любых активных транспортных механизмов [14]. Молекулярная масса препарата является, пожалуй, наиболее важным фактором, определяющим его попадание в грудное молоко [15]. В целом большие полярные молекулы часто не попадают в молоко в клинически значимых количествах. Связывание лекарственного средства с белками также важно, потому что лекарственные средства, сильно связывающиеся с белками, обычно не могут проникать в молоко [16]. Лекарства с большим объемом распределения (1) часто концентрируются в тканях организма вне плазмы и продуцируют ограниченные уровни в плазме; поэтому их часто считают более безопасными для кормящих матерей. После перорального приема препарата с молоком следует переваривание в кишечнике и метаболизм первого прохождения через печень. Лекарства с высоким эффектом первого прохождения часто секвестрируются в печени и не могут продуцировать высокие уровни в плазме. С возрастом у детей метаболизм лекарств и эффект первого прохождения усиливаются [17]. При необходимости следует учитывать местное воздействие на желудочно-кишечный тракт ребенка.
Молекулярная масса препарата является, пожалуй, наиболее важным фактором, определяющим его попадание в грудное молоко [15]. В целом большие полярные молекулы часто не попадают в молоко в клинически значимых количествах. Связывание лекарственного средства с белками также важно, потому что лекарственные средства, сильно связывающиеся с белками, обычно не могут проникать в молоко [16]. Лекарства с большим объемом распределения (1) часто концентрируются в тканях организма вне плазмы и продуцируют ограниченные уровни в плазме; поэтому их часто считают более безопасными для кормящих матерей. После перорального приема препарата с молоком следует переваривание в кишечнике и метаболизм первого прохождения через печень. Лекарства с высоким эффектом первого прохождения часто секвестрируются в печени и не могут продуцировать высокие уровни в плазме. С возрастом у детей метаболизм лекарств и эффект первого прохождения усиливаются [17]. При необходимости следует учитывать местное воздействие на желудочно-кишечный тракт ребенка. Другими факторами риска, которые следует учитывать, являются возраст (<4 месяцев), недоношенность или осложнения во время родов, желудочно-кишечные аномалии и наличие метаболических проблем у младенца. Младшие дети, как правило, подвержены более высокому риску, чем дети старшего возраста (>9 лет).месяцев) младенцев.
Другими факторами риска, которые следует учитывать, являются возраст (<4 месяцев), недоношенность или осложнения во время родов, желудочно-кишечные аномалии и наличие метаболических проблем у младенца. Младшие дети, как правило, подвержены более высокому риску, чем дети старшего возраста (>9 лет).месяцев) младенцев.
Относительная доза для младенцев (RID) — еще один часто используемый инструмент для оценки клинического риска для младенца. RID рассчитывается с использованием дозы для матери, концентрации препарата в молоке и объема грудного молока, выпитого младенцем. У детей грудного возраста, которые находятся на исключительно грудном вскармливании, RID представляет собой оценку количества ежедневно принимаемых матерью лекарств, которые младенец получает с молоком. Например, если мать принимает 100 мг препарата с RID 1%, младенец будет подвергаться воздействию примерно 1 мг. Большинство экспертов в области медицины грудного вскармливания считают RID 10% разумным порогом между безопасным и небезопасным, предполагая, что рассматриваемый препарат не обладает связанной с ним чрезвычайной токсичностью [18].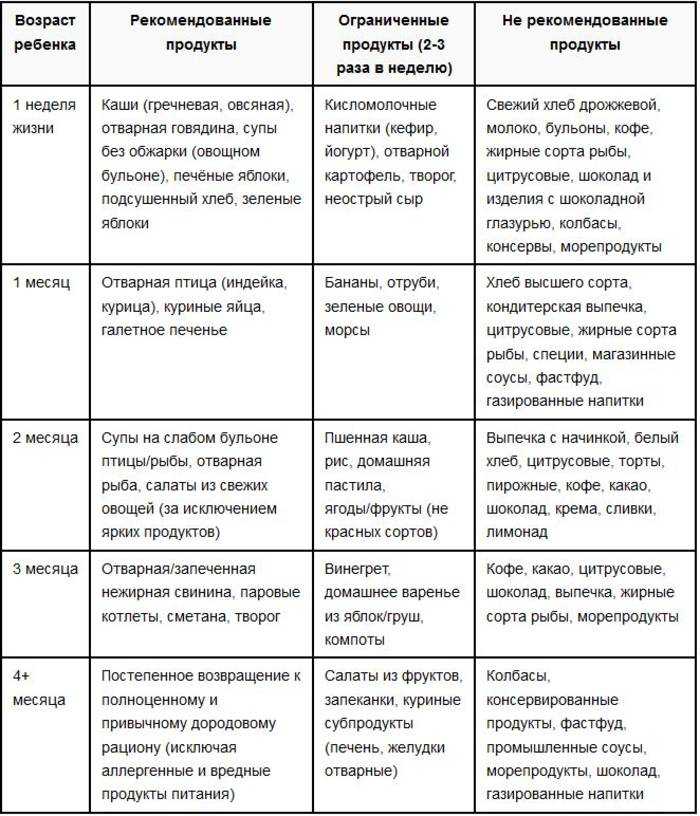 Тем не менее, каждый случай должен быть тщательно рассмотрен, прежде чем давать клинические рекомендации.
Тем не менее, каждый случай должен быть тщательно рассмотрен, прежде чем давать клинические рекомендации.
3. Рассеянный склероз и грудное вскармливание
Исследование, проведенное в 2002 году, показало, что матери с рассеянным склерозом, желающие кормить своих новорожденных грудью, могут безопасно это делать; однако авторы не рекомендовали использовать иммуномодулирующие препараты во время кормления грудью и предложили отложить грудное вскармливание на три месяца после последней дозы любого модифицирующего заболевание агента [19]. В нескольких исследованиях были предприняты попытки оценить, с противоречивыми результатами, влияет ли само грудное вскармливание на заболевание или на частоту рецидивов у пациентов с РС. Недавний метаанализ пришел к выводу, что вероятность рецидива у женщин, кормящих грудью, в два раза ниже, чем у женщин, которые не кормят грудью. Хотя в этом исследовании упоминаются ограничения неоднородности и адекватные воспоминания о грудном вскармливании, в нем также упоминается, что женщины с тяжелым заболеванием могут реже кормить грудью из-за ограничений заболевания [20]. Необходимы дальнейшие исследования, чтобы адекватно определить наличие какой-либо связи между грудным вскармливанием и рецидивом рассеянного склероза.
Необходимы дальнейшие исследования, чтобы адекватно определить наличие какой-либо связи между грудным вскармливанием и рецидивом рассеянного склероза.
Во многих исследованиях не учитывались различия между исключительно грудным вскармливанием и грудным вскармливанием с добавлением смеси. Хорошо известно, что исключительно грудное вскармливание приводит к другим гормональным изменениям у женщин по сравнению с теми, кто только частично кормит грудью и использует пищевые добавки. В одном исследовании сообщалось о благотворном влиянии исключительно грудного вскармливания на рассеянный склероз. Это исследование также предполагает, что лактационная аменорея может способствовать снижению частоты рецидивов [21].
Другое исследование показывает, что у пациенток, не получающих иммуномодулирующую терапию, более вероятно обострение рассеянного склероза в течение трех месяцев после родов. Это исследование пришло к выводу, что грудное вскармливание не оказало существенного влияния на риск рецидива у пациентки и что частота рецидивов вернулась к уровню до беременности через три месяца после родов, несмотря ни на что [22]. Многоцентровое исследование после 423 беременностей женщин с РС в течение шести лет показало, что послеродовые рецидивы чаще обнаруживаются у женщин с более высокой активностью заболевания до беременности. В исследовании рекомендовалось раннее возобновление приема препаратов, модифицирующих заболевание, у пациентов с тяжелым заболеванием [23].
Многоцентровое исследование после 423 беременностей женщин с РС в течение шести лет показало, что послеродовые рецидивы чаще обнаруживаются у женщин с более высокой активностью заболевания до беременности. В исследовании рекомендовалось раннее возобновление приема препаратов, модифицирующих заболевание, у пациентов с тяжелым заболеванием [23].
Принимая во внимание имеющиеся данные, беременность и грудное вскармливание являются возможными и безопасными вариантами для женщин с РС. Однако для женщин, у которых активно проявляются тяжелые симптомы заболевания, лечение, вероятно, следует возобновить. В то время как безопасность препаратов, модифицирующих заболевание, при беременности в некоторой степени понятна, их безопасность у младенцев после грудного вскармливания не установлена.
4. Лекарства, применяемые при рассеянном склерозе: описание, побочные эффекты и безопасность при грудном вскармливании
4.1. Иммуномодуляторы
4.1.1. Бета-интерферон
Бета-интерферон, включая интерфероны бета-1а и бета-1b, является терапией первой линии при РС. Доступны различные лекарственные формы. Хотя механизм действия интерферонов еще предстоит полностью понять, их противовоспалительные свойства хорошо задокументированы. Несколько исследований показали значительное модулирующее воздействие на иммунную систему. Известно, что бета-интерферон изменяет взаимодействие рецепторов клеточной поверхности, возможно, способствуя иммуносупрессивному действию на рецидивирующе-ремиттирующий РС [24]. Тем не менее, точный механизм лечения рассеянного склероза до сих пор неизвестен. Интерферон бета-1b также используется для лечения вторичного прогрессирующего рассеянного склероза. Лечение бета-интерфероном вызывает побочные эффекты в виде гриппоподобных симптомов, реакций в месте инъекции, головной боли, утомляемости и повышения уровня АЛТ [25].
Доступны различные лекарственные формы. Хотя механизм действия интерферонов еще предстоит полностью понять, их противовоспалительные свойства хорошо задокументированы. Несколько исследований показали значительное модулирующее воздействие на иммунную систему. Известно, что бета-интерферон изменяет взаимодействие рецепторов клеточной поверхности, возможно, способствуя иммуносупрессивному действию на рецидивирующе-ремиттирующий РС [24]. Тем не менее, точный механизм лечения рассеянного склероза до сих пор неизвестен. Интерферон бета-1b также используется для лечения вторичного прогрессирующего рассеянного склероза. Лечение бета-интерфероном вызывает побочные эффекты в виде гриппоподобных симптомов, реакций в месте инъекции, головной боли, утомляемости и повышения уровня АЛТ [25].
Терапевтические эффекты интерферона бета 1а отмечаются в течение 12 часов после введения начальной дозы. Этот эффект длится 4 дня. Его период полувыведения составляет примерно 19 часов, а время достижения максимальной концентрации в сыворотке составляет 5 часов. Период полувыведения интерферона бета 1b колеблется от 8 минут до 4,3 часа. Для достижения пиковых концентраций в сыворотке требуется 1–8 часов. Интерферон бета 1а изучен не так хорошо, как интерферон бета 1b [26].
Период полувыведения интерферона бета 1b колеблется от 8 минут до 4,3 часа. Для достижения пиковых концентраций в сыворотке требуется 1–8 часов. Интерферон бета 1а изучен не так хорошо, как интерферон бета 1b [26].
Небольшие количества выделяются с грудным молоком. В недавнем исследовании переноса интерферона бета 1а у шести матерей, получавших 30 мкг г в неделю, средние концентрации молока составляли 46,7, 97,4, 66,4, 77,5, 103,1, 108,3, 124 и 87,9 пг/мл через 0, 1, 4, 8, 12, 24, 48 и 72 часа соответственно. , после дозирования. Расчетная относительная доза для младенцев будет составлять 0,006% от материнской дозы. Интерфероны имеют большую молекулярную массу, связываются с Т-клетками, распределяются вне компартмента плазмы и относительно нетоксичны. Нежелательных явлений у младенцев, находящихся на грудном вскармливании, не зарегистрировано. Бета-интерферон в настоящее время классифицируется как вероятно совместимый с ограниченными данными для кормящих матерей [27, 28].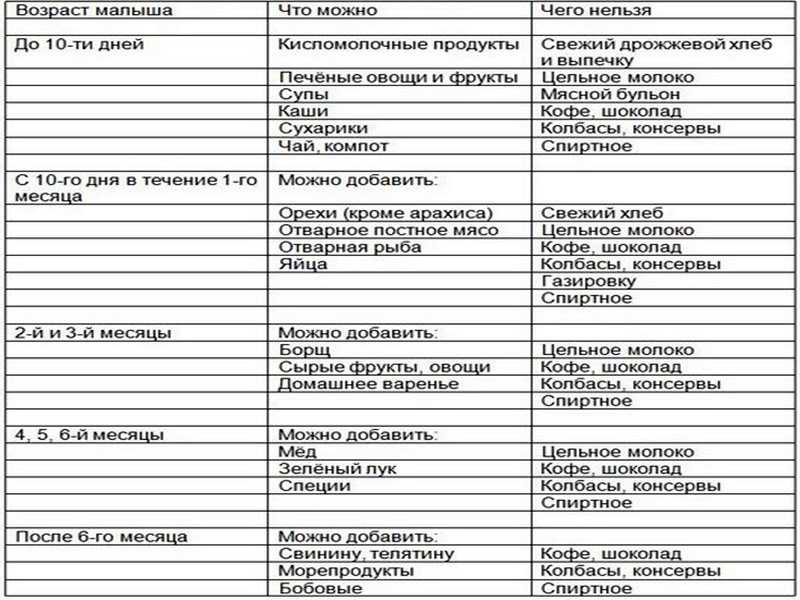
4.1.2. Финголимод
Финголимод быстро метаболизируется до финголимодфосфата, который ингибирует рецепторы сфингозин-1-фосфата. Это может уменьшить перенос лимфоцитов в центральную нервную систему. Финголимод представляет собой иммуномодулятор и пролекарство, которое связывается с поверхностью лимфоцитов и перенаправляет их из крови и участков трансплантата в лимфатические узлы, тем самым снижая иммунный ответ у пациентов с рассеянным склерозом. Сообщается, что он помогает в восстановлении глиальных клеток и клеток-предшественников головного мозга после травмы. Он замедляет прогрессирование инвалидности и снижает частоту и тяжесть симптомов у пациентов с РС. Побочные эффекты терапии включают головную боль, кашель, отек желтого пятна, слабость, головокружение, гипотензию, брадикардию, диарею, гриппоподобные симптомы, повышение уровня печеночных ферментов (АЛТ и АСТ) и боль в спине. После введения первой дозы финголимода требуется почасовой мониторинг для выявления брадикардии и гипотензии [29]. ].
].
Финголимод имеет объем 1200 л, а также хорошо связывается с белками в плазменном компартменте. Пероральная биодоступность высока и составляет 93%. Период полувыведения составляет от 6 до 9 дней, а максимальная концентрация достигается через 12–16 часов после приема [30]. Неизвестно, попадает ли финголимод в грудное молоко человека, но известно, что он выделяется с молоком крыс. Из-за большого объема распределения и высокой степени связывания с белками уровни в грудном молоке, вероятно, будут низкими. Хотя его присутствие в грудном молоке в значительных количествах маловероятно, из-за значительного риска сердечно-сосудистых побочных эффектов он классифицируется как опасный в настоящее время.
4.1.3. Терифлуномид
Терифлуномид является ингибитором синтеза пиримидина и может оказывать свое действие против рассеянного склероза, уменьшая количество активированных лимфоцитов в центральной нервной системе. Побочные эффекты терапии включают головную боль, гипофосфатемию, нейтропению, лимфоцитопению, повышение уровня печеночных ферментов (АЛТ) и гриппозную инфекцию [31].
Терифлуномид имеет объем распределения 11 л/кг и связывается с белками на 99%. Его период полураспада составляет 18-19 лет.дней с максимальной концентрацией в сыворотке через 1-4 дня. Исследования на людях относительно способности этого препарата проникать в грудное молоко не проводились. Исследования на животных идентифицировали терифлуномид в молоке крыс после однократного приема, но исследования на грызунах вовсе не указывают на его передачу человеку.
Учитывая токсичность этого препарата для взрослых, его вероятное присутствие в молоке и длительный период полувыведения, терифлуномид следует использовать с большой осторожностью у кормящих матерей. Он классифицируется как опасный без данных.
4.2. Иммунодепрессанты
4.2.1. Глатирамера ацетат
Глатирамера ацетат представляет собой синтетический полимер аминокислот L-тирозина, L-глутамата, L-аланина и L-лизина. Глатирамера ацетат по составу подобен миелиновой оболочке нервов. Считается, что он оказывает свое действие путем связывания с основной молекулой класса II гистосовместимости. Побочные эффекты у пациентов, получающих терапию, включают боль в груди, потливость, кожную сыпь, остаточную массу в месте инъекции, одышку и гриппоподобные симптомы.
Побочные эффекты у пациентов, получающих терапию, включают боль в груди, потливость, кожную сыпь, остаточную массу в месте инъекции, одышку и гриппоподобные симптомы.
Считается, что небольшие количества препарата попадают в лимфатическую систему . Его молекулярная масса колеблется от 4700 до 13000 дальтон. Данных о его попадании в грудное молоко нет, но из-за его большой молекулярной массы попадание маловероятно [32]. Неизвестно, что он проникает через гематоэнцефалический барьер, и маловероятно, что он попадает в грудное молоко. После перорального приема он деполимеризуется в отдельные аминокислоты, поэтому пероральная биодоступность у младенцев, находящихся на грудном вскармливании, будет нулевой [33]. В настоящее время он классифицируется как вероятно совместимый без данных.
4.2.2. Митоксантрон
Митоксантрон встраивается в ДНК и ингибирует ДНК-топоизомеразу II, что приводит к снижению синтеза и репликации ДНК. Он также изменяет синтез РНК. Побочные эффекты терапии митоксантроном включают отек, аритмию, алопецию, аменорею, сепсис и желудочно-кишечные расстройства, головную боль, лихорадку, утомляемость, кардиотоксичность, мукозит, анорексию, изменения функции печени и почек, лейкопению, нейтропению, тромбоцитопению, зуд, флебит и повышенная частота инфекций [34].
Митоксантрон плохо всасывается при пероральном приеме с большим объемом распределения 14 л/кг. Митоксантрон распределяется в периферических тканях и связывается с белками. Средний альфа-период полувыведения митоксантрона составляет от шести до двенадцати минут, средний бета-период полувыведения составляет от 1,1 до 3,1 часа, а средний гамма-период (конечный или элиминационный) составляет от 23 до 215 часов (медиана = 75 часов). Распределение в тканях обширное: объем распределения в стационарном состоянии превышает 1000 л/м 2 . В исследовании пациента, получившего 3 курса лечения митоксантроном (6 мг/м 2 ) с 1 по 5 день уровень митоксантрона в молоке составлял 120 нг/мл сразу после лечения и падал до стабильного уровня 18 нг/мл в течение следующих 28 дней [35]. Если предположить, что мать кормит грудью, эти уровни должны обеспечить около 18 μ г/л молока, выпитого после первых нескольких дней после воздействия препарата. Кроме того, он также будет изолирован на длительное время у младенца. По оценкам, RID составляет 2–12% материнской дозы. Из-за его значительного профиля побочных эффектов он в настоящее время классифицируется как опасный с ограниченными данными и, вероятно, не должен использоваться кормящими матерями [36].
По оценкам, RID составляет 2–12% материнской дозы. Из-за его значительного профиля побочных эффектов он в настоящее время классифицируется как опасный с ограниченными данными и, вероятно, не должен использоваться кормящими матерями [36].
4.2.3. Диметилфумарат
Диметилфумарат оказывает свое действие, изменяя клеточный ответ на окислительный стресс. Точный механизм действия неизвестен, хотя считается, что он обладает противовоспалительными свойствами [37]. Побочные реакции, связанные с диметилфумаратом, включают покраснение, боль в животе, инфекцию, диарею, боль в животе, изменения ферментов печени, тошноту, протеинурию, сыпь, лимфопению и контактный дерматит [38].
Диметилфумарат имеет объем распределения от 53 до 73 л/кг и является активным метаболитом с низкой молекулярной массой (129Д). Он очень быстро метаболизируется с периодом полувыведения около 1 часа. Время, необходимое для достижения максимальной концентрации в сыворотке, составляет 2 часа [39]. Его большой объем распределения и быстрый метаболизм, вероятно, предотвратят значительный перенос в грудное молоко. Однако он классифицируется как потенциально опасный без каких-либо данных из-за его значительного профиля побочных эффектов. Активный компонент препарата (монометилфумарат) имеет низкую молекулярную массу всего 129 дальтон и низкое связывание с белками (27–45%). Этот продукт, вероятно, значительно поступит в молоко. До тех пор, пока не станет известно больше о его попадании в молоко, рекомендуется соблюдать осторожность при его применении у кормящих матерей.
Однако он классифицируется как потенциально опасный без каких-либо данных из-за его значительного профиля побочных эффектов. Активный компонент препарата (монометилфумарат) имеет низкую молекулярную массу всего 129 дальтон и низкое связывание с белками (27–45%). Этот продукт, вероятно, значительно поступит в молоко. До тех пор, пока не станет известно больше о его попадании в молоко, рекомендуется соблюдать осторожность при его применении у кормящих матерей.
4.2.4. Кладрибин
Кладрибин, пролекарство, которое фосфорилируется внутри клеток, представляет собой иммунодепрессант, вызывающий непоправимое повреждение ДНК в клетках и индуцирующий апоптоз лимфоцитов. Побочные эффекты терапии включают лихорадку, утомляемость, головную боль, сыпь, подавление аппетита, нейтропению, анемию, тромбоцитопению, аномальные звуки дыхания и инфекции. Сообщалось также о местных реакциях в месте инъекции [40].
Кладрибин имеет объем распределения <9л/кг указывает на экстенсивную секвестрацию в тканях организма и на 20% связывается с белком с относительно низкой молекулярной массой 285 D. Его период полувыведения составляет около 5 часов, а по некоторым оценкам достигает 19 часов. Неизвестно, проникает ли кладрибин в грудное молоко, но он значительно проникает в спинномозговую жидкость (25% от уровня в плазме), что позволяет предположить, что он также может легко попасть в грудное молоко. Он считается опасным для кормящих матерей, и рекомендуется воздержаться от грудного вскармливания на 48 часов после приема кладрибина и дольше в случае нарушения функции почек у матери.
Его период полувыведения составляет около 5 часов, а по некоторым оценкам достигает 19 часов. Неизвестно, проникает ли кладрибин в грудное молоко, но он значительно проникает в спинномозговую жидкость (25% от уровня в плазме), что позволяет предположить, что он также может легко попасть в грудное молоко. Он считается опасным для кормящих матерей, и рекомендуется воздержаться от грудного вскармливания на 48 часов после приема кладрибина и дольше в случае нарушения функции почек у матери.
4.2.5. Азатиоприн
Азатиоприн является производным меркаптопурина. Он оказывает свое действие через свои метаболиты, которые останавливают репликацию ДНК и синтез пуринов. Побочные эффекты терапии азатиоприном включают недомогание, тошноту, рвоту, лейкопению и повышенную восприимчивость к инфекциям [41, 42]. Азатиоприн на 30% связывается с белками плазмы. Период его полувыведения составляет примерно 2 часа.
У двух матерей, получавших 75 мг азатиоприна, концентрация 6-MP в молоке варьировала от 3,5 до 4,5 μ г/л до 18 μ г/л [43]. Авторы заключают, что эти уровни были бы слишком низкими, чтобы оказывать клиническое воздействие на младенцев, находящихся на грудном вскармливании. В другом исследовании двух младенцев, находившихся на грудном вскармливании от матерей, получавших азатиоприн в дозе 75–100 мг/день, у обоих детей были нормальные показатели крови, отсутствие инфекций и скорость роста выше среднего [44].
Авторы заключают, что эти уровни были бы слишком низкими, чтобы оказывать клиническое воздействие на младенцев, находящихся на грудном вскармливании. В другом исследовании двух младенцев, находившихся на грудном вскармливании от матерей, получавших азатиоприн в дозе 75–100 мг/день, у обоих детей были нормальные показатели крови, отсутствие инфекций и скорость роста выше среднего [44].
Четыре матери, получавшие 1,2–2,1 мг/кг/день азатиоприна на протяжении всей беременности и после родов, были исследованы, и ни 6-TGN, ни 6-MMPN не были обнаружены у подвергшихся воздействию младенцев [45]. Было выполнено четыре отчета о случаях с матерями, принимавшими от 50 до 100 мг/день азатиоприна, и не сообщалось о побочных эффектах ни у одного из младенцев [46].
Десять женщин в равновесном состоянии, принимавших азатиоприн в дозе от 75 до 150 мг/день, предоставили образцы молока на 3–4-й, 7–10-й и 28-й дни после родов; 6-МП и 6-ТГН в крови младенцев не определялись [47]. В другом исследовании трех матерей, принимавших азатиоприн во время грудного вскармливания (в дозах 100–175 мг), было зарегистрировано нормальное количество клеток крови у всех трех младенцев [48]. В группе из 8 кормящих женщин, получавших азатиоприн (75–200 мг/сут), уровни в молоке колебались от 2 до 50 μ г/л. Авторы оценивают дозу для младенцев <0,008 мг/кг/день [49].].
В группе из 8 кормящих женщин, получавших азатиоприн (75–200 мг/сут), уровни в молоке колебались от 2 до 50 μ г/л. Авторы оценивают дозу для младенцев <0,008 мг/кг/день [49].].
У 31-летней матери с болезнью Крона, получавшей лечение азатиоприном в дозе 100 мг/сут, уровни 6-MP и 6-TGN в периферической крови у младенца не определялись на 8-й день или через 3 месяца терапии [50] . В недавнем исследовании долгосрочного наблюдения (в среднем 3,3 года) воздействия азатиоприна на плод и грудное вскармливание (младенцы) не было выявлено различий в частоте инфекционных заболеваний в группах, получавших азатиоприн, по сравнению с контрольной группой, не получавшей лечения [51].
Таким образом, азатиоприн проникает в грудное молоко при RID 0,07–0,3% и классифицируется как вероятно совместимый с ограниченными данными. Хотя о побочных эффектах не сообщалось, у детей, находящихся на грудном вскармливании от матерей, принимающих азатиоприн, следует наблюдать на наличие признаков лейкопении, панкреатита и иммуносупрессии.
4.2.6. Циклофосфамид
Циклофосфамид является алкилирующим агентом, который предотвращает деление клеток, сшивая нити ДНК и уменьшая синтез ДНК. Циклофосфамид является мощным иммунодепрессантом. Хорошо всасывается при приеме внутрь и имеет объем распределения от 30 до 50 л/кг. Период полувыведения составляет 3–12 часов, а время достижения пиковой концентрации в сыворотке — через 1–3 часа после приема дозы. Побочные эффекты терапии циклофосфамидом значительны и включают алопецию, аменорею, угнетение гонад, боль в животе, геморрагический цистит, анемию и дозозависимую лейкопению [52].
Известно, что циклофосфамид проникает в грудное молоко. В одном случае матери, которая получала циклофосфамид в дозе 800 мг в неделю, у младенца была выраженная нейтропения после 6 недель воздействия через грудное молоко [53]. У другой матери, которая получала 10 мг/кг внутривенно ежедневно в течение семи дней, всего 3,5 г, также сообщалось о выраженной лейкопении у ее грудного ребенка. До сих пор ни в одном отчете не содержались фактические количественные оценки содержания циклофосфамида в молоке [53, 54]. Несмотря на это, циклофосфамид классифицируется как опасный, без данных, и его следует избегать кормящим матерям. Матери должны воздерживаться от грудного вскармливания в течение как минимум 72 часов после приема последней дозы.
До сих пор ни в одном отчете не содержались фактические количественные оценки содержания циклофосфамида в молоке [53, 54]. Несмотря на это, циклофосфамид классифицируется как опасный, без данных, и его следует избегать кормящим матерям. Матери должны воздерживаться от грудного вскармливания в течение как минимум 72 часов после приема последней дозы.
4.2.7. Метотрексат
Метотрексат используется не по назначению для лечения рассеянного склероза. Ингибирует дигидрофолатредуктазу и препятствует синтезу ДНК. Побочные эффекты, связанные с терапией метотрексатом, включают боль в груди, головную боль, головокружение, алопецию, фотосенсибилизацию кожи, церебральный тромбоз, азотемию, тромбоцитопению, апластическую анемию и повышение активности печеночных ферментов [55].
Для получения значительного терапевтического эффекта может потребоваться до 3–6 недель. Метотрексат имеет объем распределения от 0,18 до 0,8 л/кг. Он на 50% связан с белком. Период полувыведения составляет 3-10 часов для более низких доз и 8-15 часов для более высоких доз. У детей период полувыведения составляет 1–6 часов. Время достижения максимальной концентрации в сыворотке колеблется от 1 до 2 часов после введения [56].
У детей период полувыведения составляет 1–6 часов. Время достижения максимальной концентрации в сыворотке колеблется от 1 до 2 часов после введения [56].
Метотрексат в небольших количествах выделяется с грудным молоком [57]. В 1972 году был опубликован отчет о случае женщины, получавшей пероральную дозу 22,5 мг/сут метотрексата. Через два часа после введения дозы концентрация метотрексата в грудном молоке составила 2,6 мкг/л г/л молока. Кумулятивная экскреция метотрексата в первые 12 ч после перорального приема составила всего 0,32 мкг/ г в молоке [58]. В 2014 году было опубликовано второе сообщение о женщине, которая принимала 25 мг метотрексата в неделю для лечения ревматоидного артрита. Эта женщина возобновила лечение через 151 день после родов, поскольку ее заболевание ухудшилось. Концентрация материнской сыворотки составила 0,92 μ M через 1 час после введения дозы; образцы грудного молока, взятые через 2, 12 и 24 часа после ее дозы, были 0,05 μ M (обнаруживаемый, но ниже уровня количественного определения). Авторы оценили среднюю дозу для младенцев в 3,4 μ г/кг/день (22,7 μ г/л). Этот младенец продолжал кормить грудью в возрасте 5 месяцев, когда матери снова начали давать метотрексат, и еще в течение 9 месяцев. О побочных эффектах у младенцев не сообщалось [59].
Авторы оценили среднюю дозу для младенцев в 3,4 μ г/кг/день (22,7 μ г/л). Этот младенец продолжал кормить грудью в возрасте 5 месяцев, когда матери снова начали давать метотрексат, и еще в течение 9 месяцев. О побочных эффектах у младенцев не сообщалось [59].
Метотрексат проникает в грудное молоко с RID от 0,1 до 0,9%. Он классифицируется как потенциально опасный с ограниченными данными. Если мать кормит грудью более 24 часов после приема последней дозы метотрексата, следует наблюдать за ребенком на предмет рвоты, диареи и наличия крови в рвотных массах, кале или моче [60]. В крайних случаях, когда младенца невозможно оторвать от груди, его можно докармливать фолиевой кислотой или L-метилфолатом.
4.3. Моноклональные антитела
4.3.1. Натализумаб
Натализумаб представляет собой моноклональное антитело IgG4k, которое связывается с α 4-субъединица молекул интегрина α 4 β 1 и α 4 β 7. Интегрины отвечают за адгезию и последующую миграцию клеток из кровотока в очаг воспаления в тканях. Натализумаб предотвращает трансмиграцию лейкоцитов в воспаленные ткани путем связывания с субъединицей альфа-4 на поверхности лейкоцитов. Считается, что при рассеянном склерозе он блокирует миграцию Т-лимфоцитов в ЦНС, что приводит к снижению частоты рецидивов. Натализумаб в первую очередь показан пациентам со среднетяжелыми и тяжелыми рецидивирующими формами рассеянного склероза. Побочные эффекты терапии натализумабом включают головную боль, утомляемость, депрессию, сыпь, желудочно-кишечные расстройства, инфекции мочевыводящих путей, гриппоподобные симптомы и прогрессирующую многоочаговую лейкоэнцефалопатию [61].
Натализумаб предотвращает трансмиграцию лейкоцитов в воспаленные ткани путем связывания с субъединицей альфа-4 на поверхности лейкоцитов. Считается, что при рассеянном склерозе он блокирует миграцию Т-лимфоцитов в ЦНС, что приводит к снижению частоты рецидивов. Натализумаб в первую очередь показан пациентам со среднетяжелыми и тяжелыми рецидивирующими формами рассеянного склероза. Побочные эффекты терапии натализумабом включают головную боль, утомляемость, депрессию, сыпь, желудочно-кишечные расстройства, инфекции мочевыводящих путей, гриппоподобные симптомы и прогрессирующую многоочаговую лейкоэнцефалопатию [61].
Объем распределения натализумаба составляет 3,8–7,6 л/кг, период полувыведения – 7–15 дней. Из-за длительного времени, необходимого для достижения равновесного состояния (28 недель), фактическая концентрация в грудном молоке в равновесном состоянии в настоящее время все еще не определена. В одном из недавних исследований продемонстрировано повышение уровня натализумаба в грудном молоке у одной пациентки с расчетным RID 2–5%. Однако в этом исследовании дети наблюдались только в течение 50 дней, а натализумабу требуется до 28 недель для достижения равновесного состояния [62]. Поэтому авторы предполагают, что необходимы дальнейшие исследования для оценки уровней в равновесном состоянии и рисков для младенцев, находящихся на грудном вскармливании. Хотя у младенцев не сообщалось о каких-либо побочных эффектах, он классифицируется как вероятно совместимый, но с ограниченными данными.
Однако в этом исследовании дети наблюдались только в течение 50 дней, а натализумабу требуется до 28 недель для достижения равновесного состояния [62]. Поэтому авторы предполагают, что необходимы дальнейшие исследования для оценки уровней в равновесном состоянии и рисков для младенцев, находящихся на грудном вскармливании. Хотя у младенцев не сообщалось о каких-либо побочных эффектах, он классифицируется как вероятно совместимый, но с ограниченными данными.
4.3.2. Алемтузумаб
Алемтузумаб представляет собой гуманизированное моноклональное антитело, полученное из рекомбинантной ДНК, которое истощает Т- и В-лимфоциты путем нацеливания на гликопротеины CD52 на Т- и В-клетках, лимфоцитах, моноцитах, макрофагах и естественных клетках-киллерах. Он показан пациентам с рецидивирующим рассеянным склерозом, у которых неадекватная реакция на другие продукты. Побочные эффекты терапии алемтузумабом значительны и включают аутоиммунные заболевания, лихорадку, головную боль, бессонницу, парестезии, кожную сыпь, дисфункцию щитовидной железы и инфекции мочевыводящих путей. Наиболее значительным побочным эффектом является лимфопения. Часто сообщают о реакциях и инфекциях, связанных с инфузией [63, 64].
Наиболее значительным побочным эффектом является лимфопения. Часто сообщают о реакциях и инфекциях, связанных с инфузией [63, 64].
Объем распределения различен для разных лекарственных форм алемтузумаба. Внутривенный алемтузумаб имеет 0,18 л, а пероральная форма — 4,1 л. Период полувыведения внутривенной формы составляет 11 часов, а пероральной формы — примерно 2 недели. Поскольку это моноклональное антитело и большая молекулярная масса (150 кДа), маловероятно, что алемтузумаб попадет в грудное молоко в клинически значимых количествах. Несмотря на то, что материнский IgG, как известно, переходит в грудное молоко в очень малых количествах, из-за его значительного профиля побочных эффектов алемтузумаб классифицируется как потенциально опасный.
4.3.3. Ритуксимаб
Ритуксимаб представляет собой химерное (человеческое/мышиное) моноклональное антитело, нацеленное на рецепторы CD20 на В-лимфоцитах. Побочные реакции, наблюдаемые при терапии ритуксимабом, включают артериальную гипертензию, лихорадку, утомляемость, головную боль, бессонницу, сыпь, цитопению и повышение уровня печеночной АЛТ. Сообщалось также о нейропатии и мышечных спазмах. Реакции, связанные с инфузией, также могут наблюдаться при терапии ритуксимабом [65].
Сообщалось также о нейропатии и мышечных спазмах. Реакции, связанные с инфузией, также могут наблюдаться при терапии ритуксимабом [65].
Ритуксимаб имеет объем распределения от 3,1 до 4,1 л/кг. Период полувыведения составляет от 18 до 32 дней. Он остается в плазме в течение 3–6 мес после приема последней дозы. Хотя маловероятно, что он попадет в грудное молоко из-за его большой молекулярной массы, длительный период полувыведения и значительный профиль побочных эффектов привели к тому, что он был отнесен к категории потенциально опасных без каких-либо данных.
4.3.4. Даклизумаб
Даклизумаб представляет собой гуманизированное моноклональное антитело, нацеленное на IL-2 и CD25. Он имеет относительно длительный период полувыведения, от 21 до 25 дней у здоровых людей, и обладает высокой биодоступностью после подкожной инъекции. Гиперчувствительность является известным побочным эффектом, и пациенты, получающие даклизумаб, часто испытывают кожные побочные эффекты. Другие побочные эффекты включают артериальную гипертензию, одышку и отеки [66].
При низком объеме распределения 2,5 л/кг даклизумаб, вероятно, остается в компартменте плазмы в течение значительного периода времени [67]. Он имеет молекулярную массу 144 кДа и имеет несколько ограниченный потенциал проникновения в грудное молоко [68]. Поскольку неизвестно, проникает ли даклизумаб в грудное молоко, следует избегать применения этого препарата до проведения дальнейших исследований.
4.4. Кортикостероид
4.4.1. Метилпреднизолон
Метилпреднизолон является типичным кортикостероидом. Кортикостероиды проявляют свои эффекты, регулируя экспрессию генов и изменяя метаболизм углеводов, белков и липидов. Считается, что терапевтические эффекты метилпреднизолона при РС обусловлены его противовоспалительными свойствами [69, 70]. Хотя редко, кортикостероиды могут вызывать серьезные побочные эффекты, включая сердечно-сосудистые (аритмия, брадикардия и кардиомегалия), неврологические (делирий, депрессия и галлюцинации), дерматологические (акне, алопеция), эндокринные (подавление надпочечников, сахарный диабет) и желудочно-кишечные (абдоминальные расстройства). вздутие живота, панкреатит и язвенная болезнь) эффекты при длительном применении.
вздутие живота, панкреатит и язвенная болезнь) эффекты при длительном применении.
Пероральный метилпреднизолон достигает максимального эффекта через 1-2 часа после приема, в то время как внутримышечное введение может занять до 4-8 дней [71, 72]. Объем распределения метилпреднизолона составляет от 0,7 до 1,5 л/кг. Период полувыведения метилпреднизолона составляет около 3 часов и снижается у лиц с ожирением [73].
В недавнем отчете о случае 36-летней женщины, которая получала метилпреднизолон 1000 мг внутривенно ежедневно × 3 дня для лечения рецидивирующего рассеянного склероза, авторы обнаружили, что младенец принимал только от 0,164 до 0,207 мг/кг/день метилпреднизолона. . Уровни в молоке были низкими и исчезали через 8–12 часов. Пероральный метилпреднизолон выделяется в грудное молоко с RID всего от 0,4 до 3%. На основании этих данных представляется разумным продолжать грудное вскармливание при одновременном приеме коротких курсов высоких доз метилпреднизолона. Если мать хочет еще больше ограничить воздействие на младенца, она должна прервать грудное вскармливание на 8-12 часов после внутривенного введения высоких доз [74]. Использование метилпреднизолона кормящими женщинами, вероятно, совместимо, хотя и с ограниченными данными.
Использование метилпреднизолона кормящими женщинами, вероятно, совместимо, хотя и с ограниченными данными.
4.5. Симптоматическое лечение
4.5.1. Дальфампридин
Дальфампридин — блокатор калиевых каналов, одобренный для улучшения походки у пациентов с инвалидностью, вызванной рассеянным склерозом. Сообщалось о дозозависимых судорогах [13]. Хотя это блокатор калиевых каналов широкого спектра действия, он, по-видимому, не увеличивает интервал QTc. Другие побочные реакции на терапию включают инфекции мочевыводящих путей, анафилаксию, бессонницу, головокружение, головную боль, тошноту и рвоту.
Дальфампридин имеет ограниченный объем распределения 2,6 л/кг. Он не связан с белками, его всасывание быстрое и полное. Его период полувыведения составляет 5-6 часов, но он удлиняется у пациентов с почечной недостаточностью. Препарату требуется 3-4 часа для достижения максимальной концентрации в плазме. Поскольку далфампридин имеет малую молекулярную массу всего 94 дальтона, это, вероятно, очень опасный продукт для кормящих матерей [75]. Кинетика этого продукта идеальна для поступления в молоко в больших количествах. Рекомендуется осторожность. Хорошо известно, что этот продукт очень токсичен для некоторых видов животных (птиц). Следует избегать применения этого препарата у кормящих матерей в ожидании дальнейших исследований [76].
Кинетика этого продукта идеальна для поступления в молоко в больших количествах. Рекомендуется осторожность. Хорошо известно, что этот продукт очень токсичен для некоторых видов животных (птиц). Следует избегать применения этого препарата у кормящих матерей в ожидании дальнейших исследований [76].
4.5.2. Баклофен
Баклофен угнетает рефлексы спинного мозга и уменьшает спастичность. Хотя его точный механизм действия неизвестен, он, по-видимому, действует как агонист пресинаптических рецепторов ГАМК-В на уровне спинного мозга. Он одобрен для лечения спастичности у пациентов с рассеянным склерозом. Побочные эффекты терапии включают сонливость, возбуждение, сухость во рту, задержку мочи, тремор, спутанность сознания, головную боль, гипотонию, ригидность и расширение зрачков. Сообщалось о мышечной ригидности, преувеличенной спастичности, полиорганной недостаточности и смерти.
Баклофен можно вводить интратекально или внутривенно. Интратекальное начало действия быстрое, от 30 минут до 1 часа, в то время как внутривенное введение требует 6-8 часов. Максимальный эффект достигается через 4 часа при интратекальном введении, через 24–48 часов при внутривенном введении и через 2 часа при пероральном введении. Баклофен на 30% связан с белками, имеет молекулярную массу всего 214 дальтон и период полураспада 2–4 часа [58].
Максимальный эффект достигается через 4 часа при интратекальном введении, через 24–48 часов при внутривенном введении и через 2 часа при пероральном введении. Баклофен на 30% связан с белками, имеет молекулярную массу всего 214 дальтон и период полураспада 2–4 часа [58].
Известно, что небольшое количество баклофена секретируется в молоко. У одной матери, получившей пероральную дозу 20 мг, общее потребление младенцем (с молоком) за 26-часовой период составило 22 мк г, около 0,1% материнской дозы. Уровни молока варьировались от 0,6 мкм моль/л до 0,052 мкм моль/л через 26 часов. Период полувыведения из материнской плазмы и молока составил 3,9 часа и 5,6 часа соответственно. Маловероятно, что баклофен, введенный интратекально, попадет в молоко в клинически значимых количествах [77]. RID оценивается в 6,9% материнской дозы. Никаких побочных эффектов не наблюдалось у ребенка кормящей матери, и это классифицируется как вероятно совместимое с ограниченными данными.
5. Заключение
Женщины, проходящие лечение от рассеянного склероза, часто сталкиваются с необходимостью принятия решения о том, какие препараты безопасны при грудном вскармливании. Таблица 1 суммирует список лекарств, используемых у пациентов с рассеянным склерозом, их описания, RID и соответствующие клинические соображения. Медицинские работники должны поощрять женщин с РС к грудному вскармливанию так же, как они поощряли бы здоровых матерей после проверки состояния здоровья каждого отдельного пациента и принимаемых лекарств. Поскольку в первые несколько месяцев после родов у женщины может возникнуть рецидив, решение о продолжении грудного вскармливания или прекращении грудного вскармливания должно приниматься врачом, а также пациенткой после взвешивания рисков и преимуществ. При соответствующем терапевтическом подходе грудное вскармливание не обязательно прекращать во всех случаях. Каждый клиницист должен помочь пациенту принять правильное решение, используя достоверную информацию, представленную здесь и в других источниках.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Ссылки
MS Prevalence, «Национальное общество рассеянного склероза», 2015 г., http://www.nationalmssociety.org/What-is-MS/MS-FAQ-s#question-How-many-people-have -РС.
Посмотреть по адресу:
Google Scholar
А. Компстон и А. Коулз, «Рассеянный склероз», The Lancet , vol. 372, нет. 9648, стр. 1502–1517, 2008.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ф. Д. Люблин и С. К. Рейнгольд, «Определение клинического течения рассеянного склероза: результаты международного исследования», Neurology , vol. 46, нет. 4, стр. 907–911, 1996.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Рассеянный склероз в цифрах: факты, статистика и вы, Healthline, июнь 2015 г.
 , http://www.healthline.com/health/multiple-sclerosis/facts-statistics-infographic.
, http://www.healthline.com/health/multiple-sclerosis/facts-statistics-infographic.J.H. Noseworthy, C. Lucchinetti, M. Rodriguez и B.G. Weinshenker, «Рассеянный склероз», The New England Journal of Medicine , vol. 343, нет. 13, стр. 938–952, 2000.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Олек, «Лечение прогрессирующего рассеянного склероза у взрослых», июнь 2015 г., http://www.uptodate.com/contents/treatment-of-progressive-multiple-sclerosis-in-adults.
Посмотреть по адресу:
Google Scholar
М. Олек, «Лечение острых обострений рассеянного склероза у взрослых», http://www.uptodate.com/contents/treatment-of-acute-exacerbations-of-multiple-sclerosis-in-adults.
Посмотреть по адресу:
Google Scholar
N.
 M. Niedziela, M. Adamczyk-Sowa, and K. Pierzchała, «Epidemiology and Clinical Record of Multiple sclerosis in selectedcountries: a systemic review», International Journal of Neuroscience , том. 124, нет. 2014. Т. 5. С. 322–330.
M. Niedziela, M. Adamczyk-Sowa, and K. Pierzchała, «Epidemiology and Clinical Record of Multiple sclerosis in selectedcountries: a systemic review», International Journal of Neuroscience , том. 124, нет. 2014. Т. 5. С. 322–330.Посмотреть по адресу:
Сайт издателя | Google Scholar
М. П. Амато и Э. Портаччо, «Фертильность, беременность и роды у пациентов с рассеянным склерозом: влияние лекарств, модифицирующих заболевание», CNS Drugs , vol. 29, нет. 3, стр. 207–220, 2015.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Боув, С. Алван, Дж. М. Фридман и др., «Лечение рассеянного склероза во время беременности и в репродуктивном возрасте», стр. 9.0429 Акушерство и гинекология , том. 124, нет. 6, стр. 1157–1168, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
T.
 Hale, Medications and Mothers’ Milk , Hale, Plano, Tex, USA, 2014.
Hale, Medications and Mothers’ Milk , Hale, Plano, Tex, USA, 2014.H. Rowe, T. Baker, and T.W. и грудное вскармливание», Pediatric Clinics of North America , vol. 60, нет. 1, стр. 275–294, 2013 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
Т. Хейл и К. Илет, Лекарственная терапия и грудное вскармливание , Парфенон Паблишинг Груп, Амарилло, Техас, США, 2002. Hale, Amarillo, Tex, USA, 2007.
PM Gerk, RJ Kuhn, NS Desai и PJ McNamara, «Активный транспорт нитрофурантоина в грудное молоко», Pharmacotherapy , vol. 21, нет. 6, стр. 669–675, 2001.
Просмотр:
Сайт издателя | Google Scholar
Безундер Дж. Б., Рид М. Д. и Блумер Дж. Л. Принципы биораспределения лекарств у новорожденных. Критическая оценка фармакокинетического-фармакодинамического интерфейса (Часть II)», Clinical Pharmacokinetics , vol.
 14, нет. 5, стр. 261–286, 1988.
14, нет. 5, стр. 261–286, 1988.Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Алкорн и П. Дж. Макнамара, «Фармакокинетика у новорожденных», Advanced Drug Delivery Reviews , том. 55, нет. 5, стр. 667–686, 2003.
Посмотреть по адресу:
Сайт издателя | Google Scholar
P. Bennet, Drugs and Human Lactation , Elsevier, Amsterdam, The Netherlands, 1996.
E. Gulick, «Влияние метода вскармливания младенцев на послеродовой рецидив матерей с РС», Международный журнал MS Care , vol. 4, pp. 4–14, 2002.
Посмотреть по адресу:
Google Scholar
J. Pakpoor, G. Disanto, M.V. рецидивы склероза: метаанализ», Журнал неврологии , том. 259, нет. 10, стр. 2246–2248, 2012.

Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Лангер-Гулд и Б. Э. Бибер, «Влияние беременности и грудного вскармливания на течение рассеянного склероза», Clinical Immunology , vol. 149, нет. 2, стр. 244–250, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
J. Haas и O. R. Hommes, «Сравнительное исследование доз IVIG при послеродовом ремиттирующем рассеянном склерозе», Рассеянный склероз , vol. 13, нет. 7, стр. 900–908, 2007.
Посмотреть по адресу:
Сайт издателя | Google Scholar
E. Portaccio, A. Ghezzi, B. Hakiki et al., «Послеродовые рецидивы увеличивают риск прогрессирования инвалидности при рассеянном склерозе: роль лекарств, модифицирующих заболевание», Journal of Neurology, Neurosurgery & Psychiatry , том.
 85, нет. 8, стр. 845–850, 2014.
85, нет. 8, стр. 845–850, 2014.Посмотреть по адресу:
Сайт издателя | Академия Google
Дж. Чианг, С. А. Глофф, С. Н. Йошизава и Г. Дж. Уильямс, «Фармакокинетика рекомбинантного бета-сера человеческого интерферона у здоровых добровольцев и его влияние на сывороточный неоптерин», Pharmaceutical Research , vol. 10, нет. 4, стр. 567–572, 1993.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Chofflon, «Рекомбинантный бета-интерферон человека при рецидивирующе-ремиттирующем рассеянном склерозе: обзор основных клинических испытаний», Европейский журнал неврологии , том. 7, нет. 4, стр. 369–380, 2000.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Бетасерон (интерферон β -1b) [информация по назначению], Bayer Healthcare, Phamaceuticals, Whippany, NJ, USA, 2014.

T.W. интерферона β -1a в грудное молоко человека», Breastfeeding Medicine , vol. 7, нет. 2, стр. 123–125, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Дж. Уиллс, «Клиническая фармакокинетика интерферонов», Clinical Pharmacokinetics , vol. 19, нет. 5, стр. 390–399, 1990.
Посмотреть по адресу:
Сайт издателя | Google Scholar
L. Kappos, J. Antel, G. Comi et al., «Оральный финголимод (FTY720) при рецидивирующем рассеянном склерозе», The New England Journal of Medicine , vol. 355, нет. 11, стр. 1124–1140, 2006.
Посмотреть по адресу:
Сайт издателя | Google Scholar
ГИЛЕНЯ (ФИНГОЛИМОД) [ Информация о назначении ] , Novartis, East Hanover, NJ, USA, 2015.

Genzyme, Aubagio (TERIFIRIFIRIEN)
. , Mass, USA, 2014.
O. Neuhaus, B.C. Kiseier, and H.-P. Hartung, «Фармакокинетика и фармакодинамика бета-интерферона, глатирамера ацетата и митоксантрона при рассеянном склерозе», Журнал неврологических наук , том. 259, нет. 1–2, стр. 27–37, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Копаксон (Glatiramer Acetate) [ Информация о назначении ] , Teva Pharmaceuticals, North Wales, PA, USA, 2014.
Novantrone (ASA, 2014.
(PA, USA, 2014.
. , Сероно, Рокленд, Массачусетс, США, 2010 г.
Y. Azuno, K. Kaku, N. Fujita, M. Okubo, T. Kaneko и N. Matsumoto, «Митоксантрон и этопозид в грудном молоке», American Journal of Hematology , vol. 48, нет. 2, pp. 131–132, 1995.

Просмотр по адресу:
Google Scholar
Д. С. Альбертс, Ю. М. Пэн, С. Ли, Т. П. Дэвис и Д. Л. Вудворд, «Расположение митоксантрона у больных раком», . Исследование рака , том. 45, нет. 4, стр. 1879–1884, 1985.
Посмотреть по адресу:
Google Scholar
Р. Голд, Л. Каппос, Д. Л. Арнольд и др., «Плацебо-контролируемое исследование фазы 3 перорального приема BG-12 при рецидивирующем рассеянном склерозе», The New England Journal of Medicine , vol. 367, нет. 12, стр. 1098–1107, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Bruze and E. Zimerson, «Диметилфумарат», Dermatitis , vol. 22, нет. 1, стр. 3–7, 2011 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
Tecfidera (Dimethyl Fumarate) [ Prescribing Information ] , Biogen Idec, Cambridge, Mass, USA, 2015.

Leustatin (Cladribine) [ Prescribing Information ] , Centocor Ortho Biotech Products, Raritan, NJ, USA, 2012.
Имуран (азатиоприн) [ Информация о назначении ] , Prometheus Laboratories, Сан-Диего, Калифорния, США, 94. 2012.0005
Азасан (азатиоприн) [ Информация о назначении ] , Salix Pharmaceuticals, Wilmington, NC, USA, 2005.
C. C. Coulam, T. P. P. Moyer, N. Jiang, N. Jiang, N. Jiang, N. S. S. S. S. S. Jiang, N. S. Jiang, N. S. Jiang, N. S. Jiang. — питание после трансплантации почки», Transplantation Proceedings , vol. 14, нет. 3, pp. 605–609, 1982.
Просмотр по адресу:
Google Scholar
Д. М. Грекас, С. С. Василиу и А. Н. Лазаридес, «Иммуносупрессивная терапия и грудное вскармливание после трансплантации почки», Нефрон , том.
 37, нет. 1, с. 68, 1984.
37, нет. 1, с. 68, 1984.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Дж. Гардинер, Р. Б. Гирри, Р. Л. Робертс, М. Чжан, М. Л. Барклай и Э. Дж. Бегг, «Воздействие тиопуриновых препаратов через грудное молоко низкое, исходя из концентрации метаболитов в парах мать-ребенок», British Journal. клинической фармакологии , вып. 62, нет. 4, стр. 453–456, 2006 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
M. E. Moretti, Z. Verjee, S. Ito и G. Koren, «Грудное вскармливание во время использования азатиоприна матерью», Annals of Pharmacotherapy , vol. 40, нет. 12, стр. 2269–2272, 2006.
Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Сау, С. Кларк, Дж. Басс, А.
 Кайзер, А. Маринаки и К. Нельсон-Пирси, «Азатиоприн и грудное вскармливание — безопасно ли это?» BJOG , том. 114, нет. 4, стр. 498–501, 2007.
Кайзер, А. Маринаки и К. Нельсон-Пирси, «Азатиоприн и грудное вскармливание — безопасно ли это?» BJOG , том. 114, нет. 4, стр. 498–501, 2007.Посмотреть по адресу:
Сайт издателя | Google Scholar
Н. Бернард, К. Гарайт, Ф. Чол, Т. Виал и Дж. Дескотес, «Проспективное клиническое и биологическое наблюдение трех детей, находящихся на грудном вскармливании, от матерей, получавших азатиоприн», Fundamental & Clinical Фармакология , вып. 21, pp. 62–63, 2007.
Просмотр по адресу:
Google Scholar
Л. А. Кристенсен, Дж. Ф. Далеруп, М. Дж. Нильсен, Дж. Ф. Фаллингборг и К. Шмигелоу, «Лечение азатиоприном9 во время лактации».0429 Пищевая фармакология и терапия , vol. 28, нет. 10, стр. 1209–1213, 2008.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Z.
 Zelinkova, I.P. De Boer, M.J. Van Dijke, E.J. Kuipers, and C.J. Van Der Woude, «Лечение азатиоприном во время лактации», Alimentary Pharmacology and Therapeutics , vol. 30, нет. 1, стр. 90–91, 2009 г.
Zelinkova, I.P. De Boer, M.J. Van Dijke, E.J. Kuipers, and C.J. Van Der Woude, «Лечение азатиоприном во время лактации», Alimentary Pharmacology and Therapeutics , vol. 30, нет. 1, стр. 90–91, 2009 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
S. Angelberger, W. Reinisch, A. Messerschmidt et al., «Долговременное наблюдение за детьми, подвергшимися воздействию азатиоприна внутриутробно и через грудное вскармливание», Journal of Crohn’s and Colitis , vol. 5, нет. 2, стр. 95–100, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
инъекции и таблетки циклофосфамида [ Информация о назначении ] , Roxane, Columbus, Ohio, USA, 2013.
D. Amato и J. S. Niblett, «Neuretropenia in oclophish in oclophish in oclophisp in oclophisp in oblophospe in oblophospe in oblophosse in oblophospe in oblophospe in oblophospe.
 Medical Journal of Australia , vol. 1, нет. 11, стр. 383–384, 1977.
Medical Journal of Australia , vol. 1, нет. 11, стр. 383–384, 1977.Просмотр по адресу:
Google Scholar
Дж. И. Дуродола, «Введение циклофосфамида на поздних сроках беременности и в начале лактации: отчет о клиническом случае», Журнал Национальной медицинской ассоциации , том. 71, нет. 2, pp. 165–166, 1979.
Посмотреть по адресу:
Google Scholar
Roxane Laboratories, Methotrexate Tablet. Prescribeing Information , Roxane Laboratories, Колумбус, Огайо, США, 2012 г.
Метотрексат для инъекций [ Информация о назначении ] , Hospira, Лейк-Форест, Иллинойс, США, 2011 г. , Педиатрия , т. 1, с. 108, нет. 3, стр. 776–789, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Габлофен (баклофен) [ Информация о назначении ] , Mallinckrodt, Hazelwood, Mo, USA, 2015.

J.C. Thorne, T. Nadarajah, M. Moretti, and S. Ito, «Использование метотрексата у кормящей грудью пациентки с ревматоидным артритом», The Journal ревматологии , вып. 41, нет. 11, с. 2332, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Г. Джонс, Л. Д. Резерфорд, П. К. Лейтон и К. Л. Фогель, «Секреция метотрексата в грудное молоко», Американский журнал акушерства и гинекологии , том. 112, нет. 7, pp. 978–980, 1972.
View At:
Google Scholar
Tysabri (Natalizumab) [ Предоставление информации ] , ELAN PharameTicals, SAN FAR.
Т. Е. Бейкер, С. Д. Купер, Л. Кесслер и Т. В. Хейл, «Перенос натализумаба в грудное молоко у матери с рассеянным склерозом», Journal of Human Lactation , vol. 31, нет. 2015. Т.
 2. С. 233–236.
2. С. 233–236.Посмотреть по адресу:
Сайт издателя | Google Scholar
Genzyme Corporation, Lemtrada (Alemtuzumab) [ Prescribing Information ] , Genzyme Corporation, Cambridge, Mass, USA, 2014.
Campath (Alemtuzumab) [ Prescribing Information ] , Genzyme Corporation, Cambridge, Mass, USA, 2014.
Ритуксан (ритуксимаб) [ Информация о назначении ] , Genentech, San Francisco, Calif, USA, 2014.
Zenapax (Daclizumab) [ Prescribing Information ] , Roche Laboratories, Nutley, NJ, USA, 2005.
А. А. Отман, Дж. К. Тран, М. Т. Тан и С. Датта, «Популяционная фармакокинетика высокоэффективного процесса даклизумаба у здоровых добровольцев: комплексный анализ внутривенного и подкожного, однократного и многократного введения», Клиническая фармакокинетика , том.
 53, нет. 10, стр. 907–918, 2014.
53, нет. 10, стр. 907–918, 2014.Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Р. Молд и К. Р. Суини, «Фармакокинетика и фармакодинамика моноклональных антител — механистическое моделирование в применении к разработке лекарств», Current Opinion in Drug Discovery & Development , vol. 10, нет. 1, pp. 84–96, 2007.
Просмотр по адресу:
Google Scholar
О. Р. Хоммес, Ф. Баркхоф, П. Дж. Х. Йонген и С. Т. Ф. М. Фрекин, «Лечение метилпреднизолоном при рассеянном склерозе, фармакокинетика: эффект лечения. будущее», Рассеянный склероз , vol. 1, нет. 6, pp. 327–328, 1996.
Просмотр по адресу:
Google Scholar
Миллер Д.М., Вайншток-Гутман Б., Бету Ф. и др., «Метаанализ метилпреднизолона в восстановлении после множественных обострения склероза», Multiple Sclerosis , vol.
 6, нет. 4, стр. 267–273, 2000.
6, нет. 4, стр. 267–273, 2000.Посмотреть по адресу:
Сайт издателя | Google Scholar
П. О. Андерсон, «Использование кортикостероидов кормящими матерями», стр. 9.0429 Клиническая аптека , том. 6, нет. 6, article 445, 1987.
Просмотр по адресу:
Google Scholar
T.B. Vree, C.P.W.G.M. Verwey-van Wissen, A.J. Lagerwerf et al., 20 -гидроксиметаболиты и глюкуронидный конъюгат метилпреднизолона методом препаративной высокоэффективной жидкостной хроматографии из мочи пациентов, получающих высокодозную пульс-терапию», Journal of Chromatography B: Biomedical Sciences and Applications , том. 726, нет. 1-2, стр. 157–168, 1999.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Depo-Medrol (метилпреднизолон) [ Информация о назначении ] , Pfizer, New York, NY, USA, 2014.

S. D. D. Cooers, K. Felkins, T………. w.те. Hale, «Перенос метилпреднизолона в грудное молоко у матери с рассеянным склерозом», Journal of Human Lactation , vol. 31, нет. 2, стр. 237–239., 2015.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Acorda Therapeutics Inc, Ampyra Extended Release Oral Talkets, Dalfampridine расширенный выпуск пероральные таблетки , Acorda Therapeutics Inc, Hawthorne, NY, USA, 2010.
Ampyra (dalfamprid)
(dalfamprid)
(dalfamprid) ] , Acorda Therapeutics, Ardsley, NY, USA, 2014.
G. Eriksson and C.-G. Сван, «Концентрация баклофена в сыворотке и грудном молоке кормящей женщины», Скандинавский журнал клинических и лабораторных исследований , том. 41, нет. 2, стр. 185–187, 1981.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Авторское право
Авторское право © 2016 Saneea Almas et al. Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
причин, следствий и советов по их устранению
Причина высокого уровня липазы неизвестна, но это не оказывает отрицательного влияния на молоко.
Подтверждено исследованиями
MomJunction считает, что предоставляет вам достоверную информацию, подкрепленную исследованиями. В соответствии с нашими строгими требованиями редакционной политики мы основываем наши статьи о здоровье на ссылках (цитатах), взятых с авторитетных сайтов, международных журналов и научных исследований. Однако, если вы обнаружите какие-либо несоответствия, не стесняйтесь писать нам.
Изображение: Shutterstock
Липаза представляет собой естественный фермент грудного молока, который помогает гидролизовать молочный жир в легко усваиваемые жирные кислоты. Причина высокого уровня липазы в грудном молоке только у некоторых матерей неизвестна. Считается, что сцеженное и сохраненное грудное молоко имеет более высокий уровень липазы.
Причина высокого уровня липазы в грудном молоке только у некоторых матерей неизвестна. Считается, что сцеженное и сохраненное грудное молоко имеет более высокий уровень липазы.
Высокий уровень липазы в грудном молоке может сделать его запах и вкус неприятным и мыльным . Эти изменения могут быть причиной того, что некоторые дети отказываются от грудного вскармливания или кормления из бутылочки сцеженным грудным молоком. Родители также могут опасаться этих изменений и беспокоиться о том, безопасно ли сцеженное молоко для младенцев. Прочтите, чтобы узнать больше о причинах высокого содержания липазы в молоке, влиянии активности липазы на грудное молоко и способах борьбы с этим.
Причины высокого содержания липазы в грудном молоке
Нет очевидных причин, по которым в грудном молоке может повышаться содержание липазы. Просто у некоторых матерей в грудном молоке избыток липазы, а у других нет. Липаза — это фермент грудного молока, который способствует перевариванию и усвоению питательных веществ, особенно жиров.
Считается, что хранящееся сцеженное грудное молоко имеет высокий уровень липазы, которая ускоряет расщепление молока, изменяя его вкус и запах (1). Даже в этом случае некоторые матери не сообщают об изменении запаха или вкуса молока. В любом случае правильно хранящееся грудное молоко безопасно, а его неприятный запах и привкус не указывают на то, что оно непригодно для ребенка .
Влияет ли молоко с высоким содержанием липазы на здоровье ребенка?
Нет клинических данных, подтверждающих краткосрочное или долгосрочное воздействие грудного молока с высоким содержанием липазы на здоровье младенцев. Известных побочных эффектов также нет. Изменения вкуса и аромата хранящегося молока происходят из-за липолиза, обладающего антимикробным действием и предотвращающего рост микробов в размороженном охлажденном грудном молоке (2).
Это может означать, что эти изменения благоприятны для вашего ребенка. Фактически, исследование показало, что липаза в грудном молоке может компенсировать функции липазы поджелудочной железы в младенчестве, способствуя здоровому росту, особенно у недоношенных детей (3). Если вы по-прежнему не находите запах или вкус грудного молока соответствующими, проверьте детали молокоотсоса, контейнеры для хранения и проконсультируйтесь с педиатром. Вы также можете избегать сильно пахнущих продуктов, таких как чеснок и рыба.
Если вы по-прежнему не находите запах или вкус грудного молока соответствующими, проверьте детали молокоотсоса, контейнеры для хранения и проконсультируйтесь с педиатром. Вы также можете избегать сильно пахнущих продуктов, таких как чеснок и рыба.
Можно ли проверить липазу в грудном молоке в домашних условиях?
Хотя активность липазы в грудном молоке является нормальной активностью, если вы хотите определить ее, вы можете сделать это дома, выполнив следующие действия.
- Сцедите немного грудного молока , храните его в подходящем контейнере и заморозьте или охладите. Вы можете попробовать небольшое количество молока , чтобы определить его вкус и запах перед хранением.
- Оставьте контейнер в морозильной камере или холодильнике на один-два дня .
- По истечении указанного времени проверьте запах и вкус. Если молоко имеет неприятный запах и вкус или мыльное, , весьма вероятно, что в вашем грудном молоке высокое содержание липазы.

Если в вашем молоке высокое содержание липазы и ваш ребенок отказывается есть, вы можете попробовать некоторые меры.
Советы по маскировке запаха и вкуса грудного молока
Вот несколько шагов, которые помогут устранить запах и вкус молока из-за высокой активности липазы.
- Обратите внимание на время , когда молоко скисает и начинает пахнуть. Следование этой временной шкале поможет определить приблизительное время, когда ваше хранящееся молоко меняет вкус из-за активности липазы. В большинстве случаев изменение вкуса молока происходит после 24 часов хранения . Поэтому сцеживайте и храните молоко соответствующим образом, чтобы избежать потерь молока.
- Попробуйте ошпарить . По мнению специалистов по грудному вскармливанию, ошпаривание свежего сцеженного молока перед хранением может деактивировать липазу . Кипячение молока включает в себя его нагревание до тех пор, пока оно не начнет пузыриться по краям, а не кипеть (4).
 Кипячение молока не рекомендуется, так как оно может разрушить основные питательные вещества. Эксперты предлагают нагревать грудное молоко в кастрюле до температуры ниже 180°F (82,2°C) .
Кипячение молока не рекомендуется, так как оно может разрушить основные питательные вещества. Эксперты предлагают нагревать грудное молоко в кастрюле до температуры ниже 180°F (82,2°C) . - Смешайте хранимое молоко со свежесцеженным молоком или твердыми веществами. Вы можете смешать хранящееся молоко со свежесцеженным молоком, чтобы скрыть его вкус, прежде чем подавать его ребенку. Тем не менее, убедитесь, что оба имеют одинаковую температуру. Детям старшего возраста, которые потребляют грудное молоко вместе с твердой пищей, можно добавлять твердые вещества в грудное молоко. Овсянка и детские каши — это безопасные продукты, которые можно добавлять в грудное молоко.
Помимо этих мер, изменение скорости и давления молокоотсоса также может помочь предотвратить изменение вкуса и запаха грудного молока . Вы также можете обеспечить стерильность молокоотсоса и его частей, чтобы предотвратить бактериальное заражение, которое также может изменить вкус и аромат грудного молока.
1. Могу ли я стать донором молока с высоким содержанием липазы?
Да, вы можете сдавать грудное молоко с высоким содержанием липазы, так как оно одинаково питательно и безопасно для младенцев (5). Поэтому, если ваш ребенок отказывается пить молоко из-за запаха или странного вкуса, вы можете сдать его без подогрева, так как это может снизить антимикробную функцию высокой активности липазы (6) (7).
2. Сколько времени требуется липазе для расщепления молока?
Активность липазы может варьироваться от человека к человеку, и для расщепления молочных жиров может потребоваться от 12 часов до нескольких дней (5).
Грудное молоко является важным источником питания для младенцев. Его вкус и запах являются факторами, влияющими на аппетит ребенка. Ребенок может перестать кормить сохраненным грудным молоком из-за определенных изменений. Тем не менее, мыльный вкус и запах молока при правильном хранении — самый безопасный вариант, при условии, что причиной является высокая активность липазы, а не что-то еще. Если вас беспокоит возможная причина мыльного привкуса молока, вам следует обратиться к медицинскому работнику, который, возможно, сможет дать более точные рекомендации.
Если вас беспокоит возможная причина мыльного привкуса молока, вам следует обратиться к медицинскому работнику, который, возможно, сможет дать более точные рекомендации.
Ключевые указатели
- Липаза — это фермент грудного молока, который метаболизирует жиры в легко усваиваемые жирные кислоты. У некоторых матерей вырабатывается молоко с избытком липазы. Также считается, что сцеженное и сохраненное грудное молоко имеет более высокий уровень липазы.
- Высокое содержание липазы в грудном молоке может придать молоку неприятный вкус и запах, а также сделать его мыльным, поэтому некоторые дети могут отказываться от корма.
- Ни одно исследование не показало, что молоко с высоким содержанием липазы оказывает неблагоприятное воздействие на здоровье ребенка. Вместо этого исследование показало, что высокое содержание липазы в грудном молоке может способствовать здоровому росту, особенно у недоношенных детей, возможно, компенсируя функции липазы поджелудочной железы.

- Родители могут воспользоваться некоторыми советами, чтобы замаскировать неприятный привкус и запах грудного молока с высоким содержанием липазы и поощрить ребенка к кормлению.
Ссылки:
Статьи MomJunction написаны на основе анализа исследовательских работ авторов-экспертов и учреждений. Наши ссылки состоят из ресурсов, установленных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.
1. Проблемы с молоком; Международная лига Ла Лече
2. Неверное представление о высоком уровне липазы в грудном молоке; Rocky Mountain Children’s Health Foundation
3. Lijun Sha et al.; Уровень стимулируемой солями желчных кислот липазы в молоке китайских женщин и ее связь с ИМТ матери; NCBI
4. Хранение молока; La Leche League GB
5. Проблемы с молоком; La Leche League International
6. О донорстве грудного молока; Mothers Milk Bank, Austin
О донорстве грудного молока; Mothers Milk Bank, Austin
7. Неверные представления о высоком уровне липазы в грудном молоке; Банк материнского молока, Колорадо
Следующие две вкладки изменяют содержимое ниже.
- Рецензент
- Автор
Свати Патвал — клинический диетолог, сертифицированный педагог по диабету (CDE) и мама малыша с более чем восьмилетним опытом работы в различных областях питания. Она начала свою карьеру в качестве координатора проекта КСО по здоровому питанию и активному образу жизни для школьников. Затем она работала преподавателем диетологии и тренером по клиническому питанию в различных… подробнее
Аруши Агарвал — сертифицированный консультант по грудному вскармливанию (IBCLC), которая начинала как мама. Она работает в больнице Сурья в Джайпуре. Ее борьба на пути грудного вскармливания привела ее к ее миссии страстного информирования о трудностях грудного вскармливания и необходимости помощи. Она стремится сделать путешествие каждой матери по грудному вскармливанию незабываемым и приятным.
Она стремится сделать путешествие каждой матери по грудному вскармливанию незабываемым и приятным.
Краска для волос при грудном вскармливании: безопасность,..
Краска для волос при грудном вскармливании: безопасность,..
Льняное семя и грудное вскармливание: безопасность,..
Льняное семя и грудное вскармливание: безопасность,..
Как определить, вредно ли грудное молоко?..
4 Молоко Плохо?..
2 распространенных плода, которых следует избегать при…
2 распространенных фрукта, которых следует избегать при…
Ветряная оспа и грудное вскармливание:
Фасоль и грудное вскармливание: безопасность,..
Фасоль и грудное вскармливание: безопасность,..
Безопасно ли использовать пероксид бензоила..
Суши при грудном вскармливании: безопасность, риски.

Суши при грудном вскармливании: Безопасность, риски.
5 Причины мигрени во время ..
5 Причины мигрина во время ..0005
Безопасный тоил пероксид
9
Гипертриглицеридемический панкреатит и беременность: история болезни
Тип документа: История болезни
Авторы
1
a) Доцент, Исследовательский центр женского здоровья, Мешхедский университет медицинских наук, Мешхед, Иран b) Кафедра акушерства и гинекологии, Медицинский факультет, Мешхедский университет медицинских наук, Мешхед, Иран
2
Резидент кафедры акушерства и гинекологии, кафедра акушерства и гинекологии, медицинский факультет Мешхедского университета медицинских наук, Мешхед, Иран
10. 22038/jmrh.2015.4808
22038/jmrh.2015.4808
Abstract
14
14
19
0119 Повышенный уровень триглицеридов у женщин с наследственными формами гипертриглицеридемии может быть связан с риском панкреатических приступов во время беременности.
История болезни: В этом исследовании мы представляем клиническое течение 42-летней беременной женщины с двумя естественными родами и одним кесаревым сечением (тяжесть: 4, паритет: 3, живые: 2, смерть: 1). ) попал в нашу больницу. Срок беременности 33-34 недели по последней менструации и результатам УЗИ. Хотя гипертриглицеридемия и панкреатит контролировались лечением панкреатита, у пациентки произошла внутриутробная гибель плода. Кроме того, для снижения уровня триглицеридов (ТГ) в сыворотке вводили рыбий жир, гемфиброзил и антум. Наконец, пациент был выписан с хорошим общим состоянием и уровнем ТГ ≤200 мг/дл через четыре недели после начала заболевания.
Заключение : Гиперлипидемический панкреатит связан с материнской и внутриутробной смертностью и заболеваемостью. Поэтому лечение следует начинать сразу же после установления диагноза этого заболевания во время беременности. Осложнения, вызванные повышенным уровнем ТГ, можно было бы предотвратить с помощью соответствующих и своевременных вмешательств.
Поэтому лечение следует начинать сразу же после установления диагноза этого заболевания во время беременности. Осложнения, вызванные повышенным уровнем ТГ, можно было бы предотвратить с помощью соответствующих и своевременных вмешательств.
Ключевые слова
Введение
Гиперлипидемия включает аномально повышенный уровень любых липидов и является наиболее распространенной формой дислипидемии. Гиперлипидемия обычно выявляется у лиц со сниженной активностью липопротеинлипазы и делится на два подтипа: первичную и вторичную (1). Генетическая предрасположенность является основным фактором, способствующим первичной гиперлипидемии, тогда как вторичная гиперлипидемия в основном вызывается изменениями липидного профиля плазмы и метаболизма липопротеинов; таким примером являются связанные с диабетом изменения в обмене веществ. Гиперлипидемия также может быть идиопатического происхождения (2).
Острый панкреатит (ОП) представляет собой опасное для жизни осложнение, связанное с гипертриглицеридемией (гипер-ТГ) (3). Гипер-ТГ является третьей по частоте причиной ОП после камней в желчном пузыре и употребления алкоголя. Заболеваемость ОП у взрослых колеблется от 4,8 до 38 на 100 000 случаев (4).
Гипер-ТГ является третьей по частоте причиной ОП после камней в желчном пузыре и употребления алкоголя. Заболеваемость ОП у взрослых колеблется от 4,8 до 38 на 100 000 случаев (4).
Согласно литературным данным, беременность связана с повышением уровня триглицеридов (ТГ) и общего холестерина в плазме. Кроме того, беременность может привести к повышению уровня ТГ у женщин с наследственными формами повышенного уровня ТГ, что связано с повышенным риском панкреатических приступов. Заболеваемость и смертность матери и плода являются наиболее значительными осложнениями, вызванными гипер-ТГ (5). С другой стороны, диабет, употребление алкоголя и повышенная прибавка в весе являются одними из основных факторов риска тяжелого гипертиреоза в третьем триместре беременности (6).
В данном исследовании мы представили случай панкреатита и гиперлипидемии у 42-летней беременной женщины, обратившейся в наш медицинский центр.
История болезни
42-летняя беременная женщина с двумя вагинальными родами в анамнезе и одним кесаревым сечением (тяжесть: 4, паритет: 3, живые: 2, смерть: 1) была госпитализирована в больницу имама Резы. 9 декабря 2013 г. Срок гестации оценивался в 33-34 недели на основании последней менструации и результатов УЗИ, а частота сердечных сокращений плода (ЧСС плода) рассчитывалась как 148 уд/мин.
9 декабря 2013 г. Срок гестации оценивался в 33-34 недели на основании последней менструации и результатов УЗИ, а частота сердечных сокращений плода (ЧСС плода) рассчитывалась как 148 уд/мин.
У пациента гипертензия и гиперлипидемия; сообщалось, что с октября 2013 г. (примерно за два месяца до поступления) ее артериальное давление составляло 120–140/80–90 мм рт. ст., тогда как при поступлении оно было 120/80 мм рт. Кроме того, гиперлипидемия контролировалась в течение последних двух лет, и до госпитализации пациента лечили гемфиброзилом в капсулах по 300 мг (три раза в день) от гиперлипидемии. Первоначальные лабораторные результаты, полученные до госпитализации, представлены в таблице 1.
После госпитализации по поводу гипер-ТГ пациент регулярно осматривался эндокринологом, который прекратил лечение гемфиброзилом и вместо него прописал рыбий жир (500 мг 3 раза в день) для лечения неконтролируемой гипер-ТГ.
На второй день госпитализации больной был направлен к кардиологу в связи с повышенной потливостью и тахикардией (ЧСС 105 уд/мин). Эхокардиографические результаты были нормальными, за исключением кальцификации аортального клапана, а 11 декабря суточный уровень белка в моче составил 130 мг. Лабораторные результаты пациента после госпитализации представлены в таблице 2.
Эхокардиографические результаты были нормальными, за исключением кальцификации аортального клапана, а 11 декабря суточный уровень белка в моче составил 130 мг. Лабораторные результаты пациента после госпитализации представлены в таблице 2.
Пациентка прошла акушерское УЗИ 12 декабря и нестрессовый тест 14 декабря, результаты были нормальными и реактивными соответственно. На шестой день поступления (15 декабря, 7 часов утра) у больной появились жалобы на боли в эпигастрии; поэтому ей прописали антацидные препараты.
Врач-эндокринолог повторно осмотрел больную 15 декабря (9:00). Кроме того, кардиолог оценил пациента на наличие тахикардии, и частота сердечных сокращений составила 100 ударов в минуту. После этого пациент получил гидратацию, и повторили эхокардиографию и электрокардиографию, показав нормальные результаты. Вечером того же дня регистрировалась тахикардия с ЧСС 118-122 уд/мин.
Тахикардия и боли в эпигастрии постепенно усиливались 15 декабря (12 часов дня), ухудшилось общее состояние больного. Мониторинг ЧСС проводился непрерывно с момента возникновения этого состояния, и была обнаружена только легкая тахикардия.
Мониторинг ЧСС проводился непрерывно с момента возникновения этого состояния, и была обнаружена только легкая тахикардия.
Кроме того, уровни липазы и амилазы в плазме были зарегистрированы на уровне 795 и 1575 мг/дл соответственно. На УЗИ органов брюшной полости, выполненном 15 декабря (16:00), выявлено выступание головки поджелудочной железы, припухлость расценена как симптом ОП.
Пациенту вводили цефтриаксон (1 г/внутривенно/дважды в день) и клиндамицин (900 мг/внутривенно/три раза в день) в 20:00. Кроме того, были проведены тест газов артериальной крови (ABG) и катетеризация Фолея, чтобы контролировать вход и выход пациента. На этом этапе частота сердечных сокращений равнялась 135 уд/мин, частота дыхания – 30, проба ГК свидетельствовала о метаболическом ацидозе и респираторном алкалозе.
16 декабря внезапно появились децелерации и брадикардия. Однако из-за тяжелого сепсиса у матери кесарево сечение не могло быть выполнено и внутриутробная гибель плода наступила через 24 часа от начала панкреатита.
Больная переведена в отделение реанимации и интенсивной терапии (ОРИТ), в связи со снижением уровня гематокрита проведено УЗИ органов брюшной полости и малого таза с целью выявления возможного внутреннего кровотечения; однако результаты обоих обследований были нормальными. Кроме того, больному был проведен плазмаферез.
На третий день после проявления панкреатита (17 декабря, 13:30) роды начались естественным путем, у пациентки были естественные роды, в результате которых родился мертвый плод мужского пола с массой тела при рождении 3400 г. В период госпитализации в связи со снижением гематокрита было перелито три единицы эритроцитарной массы (одна единица 19 декабря)., две единицы 20 декабря).
Продолжался процесс лечения для контроля и лечения гипер-ТГ и панкреатита. Кроме того, 19 декабря была проведена компьютерная томография (КТ), которая свидетельствовала о двустороннем плевральном выпоте, коллапсе долей легкого, увеличении головки поджелудочной железы с неоднородным усилением, перипанкреатических жировых тяжах и асците.
Признаков панкреонекроза или абсцедирования по результатам КТ не выявлено; однако вокруг увеличенной головки поджелудочной железы был обнаружен асцит. В связи со сниженным уровнем гемоглобина (от 12 до 7) проводилась пункция асцита, указывающая на негеморрагический асцит или экссудативный асцит. Следовательно, для снижения уровня ТГ в сыворотке были назначены рыбий жир, гемфиброзил и антум. Наконец, пациент был выписан с хорошим общим состоянием и уровнем ТГ ≤200 мг/дл примерно через четыре недели после начала заболевания.
Обсуждение
Блокируя клиренс липопротеинов, богатых триглицеридами, из плазмы, тяжелые гипер-ТГ могут вызывать нарушения липидного обмена. В этом состоянии уровни ТГ увеличиваются из-за избыточной продукции липопротеинов очень низкой плотности (ЛПОНП) в печени или дефицита гетерозиготной липопротеинлипазы (14).
Среди основных факторов риска высокого уровня ТГ — ожирение, диабет, терапия эстрогенами, заболевания щитовидной железы, употребление алкоголя и прием некоторых лекарств (7). Гипер-ТГ может быть опасным для жизни состоянием у пациентов с генетической предрасположенностью. Например, при семейной гипертриглицеридемии, которая является аутосомно-доминантным заболеванием, уровни ТГ в сыворотке имеют тенденцию к повышению. Это состояние встречается у 1:500 человек (8).
Гипер-ТГ может быть опасным для жизни состоянием у пациентов с генетической предрасположенностью. Например, при семейной гипертриглицеридемии, которая является аутосомно-доминантным заболеванием, уровни ТГ в сыворотке имеют тенденцию к повышению. Это состояние встречается у 1:500 человек (8).
Повышение уровня липопротеинов, богатых триглицеридами, в плазме может сопровождаться тяжелыми клиническими проявлениями, такими как ОП, при котором уровни ТГ становятся выше 1000 мг/дл (9). ОП определяется как острое воспаление поджелудочной железы с вариабельным поражением других окружающих тканей или отдаленных органов. Это заболевание приводит к тяжелым осложнениям, включая некроз, абсцесс и образование псевдокисты (10).
Основными клиническими проявлениями панкреатита являются быстрое начало умеренной или сильной боли в верхней части живота, недостаточное купирование боли при изменении положения тела и лентовидная боль, иррадиирующая в спину (11). Пациент, представленный в этом исследовании, испытывал аналогичные боли.
Из-за снижения клиренса ЛПОНП во время беременности нарушения липидного обмена могут быть связаны с резким повышением уровня ТГ, что предрасполагает беременных женщин к панкреатиту. При нормальной беременности уровень липидов в плазме обычно возвращается к норме после родов (4). У нашего пациента лабораторные результаты, включая высокий уровень холестерина, липопротеинов низкой плотности, липопротеинов высокой плотности и уровни ТГ, привели нас к диагнозу гипер-ТГ.
В целом панкреатит имеет низкую заболеваемость при беременности, а распространенность ОП при беременности составляет 3 случая на 10 000; однако в некоторых случаях ОП может вызывать материнскую и внутриутробную смертность и заболеваемость. Уровень материнской смертности, связанной с ОП, оценивается в 20% при осложненных беременностях, тогда как уровень смертности плода относительно низок. Таким образом, раннее и своевременное лечение имеет первостепенное значение для достижения успешных результатов у пациентов с ОП (2). Что касается описанного случая, ЧСС не определялась через 24 часа после начала панкреатита, и пациентка перенесла вагинальные роды, что привело к мертворождению.
Что касается описанного случая, ЧСС не определялась через 24 часа после начала панкреатита, и пациентка перенесла вагинальные роды, что привело к мертворождению.
Использование гиполипидемических препаратов, ограничение жиров и внутривенное введение гепарина и инсулина вместе с инфузией глюкозы считаются основными вариантами лечения панкреатита, вызванного гипертриглицеридемией (4).
Кроме того, уровень ТГ в сыворотке >1000 мг/дл считается основным фактором риска развития этого заболевания. Во избежание панкреатита уровень ТГ необходимо снизить до
Фибрат является наиболее эффективным препаратом для снижения уровня ТГ (12) и обычно назначается пациентам с диагнозом гипер-ТГ. Кроме того, было обнаружено, что фибраты полезны при длительном лечении гиперлипидемии. Тем не менее, медицинские эксперты предложили прекратить использование фибратов и статинов во время беременности и кормления грудью, поскольку они могут оказывать тератогенное действие (13).
В случаях высокого риска перед беременностью необходимо консультирование по вопросам питания, физические упражнения и контроль массы тела, и эти пациенты должны находиться под пристальным наблюдением в течение этого периода; Примечательно также, что мониторинг ТГ обязателен при всех беременностях. Большинство препаратов, используемых для лечения гипертиреоза, противопоказаны во время беременности, так как они не были тщательно исследованы.
Большинство препаратов, используемых для лечения гипертиреоза, противопоказаны во время беременности, так как они не были тщательно исследованы.
В данном случае мы прописали гемфиброзил для снижения уровня холестерина и ТГ в сыворотке крови. С другой стороны, прием омега-3 жирных кислот кажется более целесообразным вмешательством, а также единственным безопасным методом лечения во время беременности с умеренным эффектом снижения ТГ. Следует отметить, что эти кислоты редко эффективны, если используются только в качестве средств, снижающих уровень триглицеридов.
Комбинированная терапия необходима при рефрактерной гипер-ТГ (14, 15). Пациент, представленный в этом исследовании, лечился комбинированными омега-3 жирными кислотами (3-4 г/день), гемфиброзилом и антумом. Другими назначенными препаратами были имипенем, метронидазол, гепарин, октреотид и пантопразол.
При экстремально высоких уровнях ТГ можно использовать лечебный плазмаферез для предотвращения осложнений, вызванных гипертриглицеридемией во время беременности. Кроме того, плазмаферез может быть эффективным методом лечения панкреатита, вызванного гипертриглицеридемией беременных. Новые методы в этом отношении включают лечение инсулином и гепарином, использование триглицеридов со средней длиной цепи, плазмаферез и генную терапию дефицита липопротеинлипазы (4). В данном случае больному был проведен плазмаферез.
Кроме того, плазмаферез может быть эффективным методом лечения панкреатита, вызванного гипертриглицеридемией беременных. Новые методы в этом отношении включают лечение инсулином и гепарином, использование триглицеридов со средней длиной цепи, плазмаферез и генную терапию дефицита липопротеинлипазы (4). В данном случае больному был проведен плазмаферез.
Поскольку беременность может привести к нарушению регуляции контролируемых уровней липидов у женщин с семейной гипер-ТГ и привести к ОП, все беременные женщины с неакушерскими болями в животе должны быть обследованы на панкреатит, вызванный гипертриглицеридемией. Тщательная оценка этих состояний и правильное лечение возможного ОП обеспечивают хороший прогноз для пациента.
Заключение
Согласно результатам этого исследования, тяжелая гипер-ТГ может привести к панкреатиту. Хотя гипертиреоз, вызванный беременностью, является редким состоянием, у некоторых пациентов он может проявляться как опасное для жизни расстройство. В связи с этим были предложены общие и специфические методы лечения для снижения уровня ТГ во время беременности. Контролируемая диета, фармакологическая терапия и избежание факторов риска необходимы для предотвращения дальнейших приступов поджелудочной железы. Осложнения, связанные с поджелудочной железой, можно контролировать и контролировать с помощью соответствующих и ранних вмешательств.
В связи с этим были предложены общие и специфические методы лечения для снижения уровня ТГ во время беременности. Контролируемая диета, фармакологическая терапия и избежание факторов риска необходимы для предотвращения дальнейших приступов поджелудочной железы. Осложнения, связанные с поджелудочной железой, можно контролировать и контролировать с помощью соответствующих и ранних вмешательств.
Благодарность
Настоящим мы выражаем благодарность всем участникам за помощь в этом исследовательском проекте.
- Rip J, Nierman MC, Sierts JA, Petersen W, Van den Oever K, Van Raalte D, et al. Генная терапия дефицита липопротеинлипазы: работа над клиническим применением. Хам Джин Тер 2005; 16 (11): 1276–86.
- McKay CJ, Evans S, Sinclair M, Carter CR, Imrie CW. Высокая ранняя смертность от острого панкреатита в Шотландии, 1984–1995 гг.
 Бр Дж. Сург, 1999 г .; 86 (10): 1302–1305.
Бр Дж. Сург, 1999 г .; 86 (10): 1302–1305. - Гюрсой А., Кулаксизоглу М., Шахин М., Эртугрул Д.Т., Озер Ф., Тутунджу Н.Б. и др. Тяжелый панкреатит, вызванный гипертриглицеридемией, во время беременности. J Natl Med Assoc 2006; 98(4): 655–7.
- Кота СК, Кота СК, Джаммула С, Кришна СВС, Моди КД. Рецидивирующий острый панкреатит, вызванный гипертриглицеридемией: обзор случаев. Indian J Endocrinol Metab 2012; 16(1):141–3.
- Loo CC, Tan JYL. Снижение уровня триглицеридов в плазме при панкреатите, вызванном гиперглицеридемией во время беременности: клинический случай. Am J Obstet Gynecol 2002; 187(1):241-2.
- МакГлэддери С.
 Х., Фролих Дж.Дж. Липопротеинлипазы и полиморфизмы апоЕ: связь с гипертриглицеридемией во время беременности. Дж. Липид Рез. 2001; 42(11):1905-12.
Х., Фролих Дж.Дж. Липопротеинлипазы и полиморфизмы апоЕ: связь с гипертриглицеридемией во время беременности. Дж. Липид Рез. 2001; 42(11):1905-12. - Гегеле Р.А. Моногенные дислипидемии: окно в детерминанты метаболизма липопротеинов плазмы. Am J Hum Genet 2001; 69 (6): 1161–77.
- Okura Y, Hayashi K, Shingu T, Kajiyama G, Nakashima Y, Saku K. Диагностическая оценка острого панкреатита у двух пациентов с гипертриглицеридемией. World J Gastroenterol 2004; 10(24):3691-5.
- Атирос В.Г., Джулеме О.И., Николаидис Н.Л., Василиадис Т.В., Булукос В.И., Контопулос А.Г. и другие. Длительное наблюдение за больными острым панкреатитом, индуцированным гипергликемией.
 Дж. Клин Гастроэнтерол 2002; 34(4):472-5
Дж. Клин Гастроэнтерол 2002; 34(4):472-5 - Ядав Д., Питчумони С.С. Проблемы гиперлипидемического панкреатита. Дж. Клин Гастроэнтерол 2003; 36(1):54–62.
- Билдиричи И., Эсинлер И., Дерен О., Дурукан Т., Кабай Б., Ондероглу Л. Гиперлипидемический панкреатит во время беременности. Acta Obstet Gynecol Scand 2002; 81(5):468-470.
- Бартер П.Дж., Рожь К.А. Кардиопротекторные свойства фибратов: какой фибрат, какие пациенты, какой механизм? Тираж 2006 г.; 113)(12):1553–1555.
- Йе Дж. Х., Чен Дж. Х., Чиу Х.К. Плазмаферез при гиперлипидемическом панкреатите.
 Дж. Клин Афер, 2003 г.; 18(4):181-5.
Дж. Клин Афер, 2003 г.; 18(4):181-5. - Юань Г, Аль-Шали КЗ, Хегеле РА. Гипертриглицеридемия: этиология, последствия и лечение. ЦМАЖ 2007; 176(8):1113-20.
- Хупер Л., Томпсон Р.Л., Харрисон Р.А., Саммербелл К.Д., Несс А.Р., Мур Х.Дж. и др. Риски и преимущества омега-3 жиров для смертности, сердечно-сосудистых заболеваний и рака: систематический обзор. БМЖ 2006; 332 (7544): 752–60.
Статистика
Лотфализаде, М., и Бруманд Резазаде, М. (2015). Гипертриглицеридемический панкреатит и беременность: история болезни. Журнал акушерства и репродуктивного здоровья , 3(4), 483-487. doi: 10.22038/jmrh.2015.4808
Марзие Лотфализаде; Махназ Бруманд Резазаде. «Гипертриглицеридемический панкреатит и беременность: клинический случай». Журнал акушерства и репродуктивного здоровья , 3, 4, 2015, 483-487. doi: 10.22038/jmrh.2015.4808
«Гипертриглицеридемический панкреатит и беременность: клинический случай». Журнал акушерства и репродуктивного здоровья , 3, 4, 2015, 483-487. doi: 10.22038/jmrh.2015.4808
Лотфализаде, М., Броуманд Резазаде, М. (2015). «Гипертриглицеридемический панкреатит и беременность: клинический случай», Journal of Midwifery and Reproductive Health , 3(4), стр. 483-487. doi: 10.22038/jmrh.2015.4808
Lotfalizadeh, M., Broumand Rezazadeh, M. Гипертриглицеридемический панкреатит и беременность: клинический случай. Журнал акушерства и репродуктивного здоровья , 2015; 3(4): 483-487. doi: 10.22038/jmrh.2015.4808
Хронический панкреатит | UF Health, University of Florida Health
Определение
Панкреатит — это опухоль поджелудочной железы. Хронический панкреатит присутствует, когда эта проблема не лечится или не улучшается, со временем ухудшается и приводит к необратимому повреждению.
Альтернативные названия
Хронический панкреатит — хронический; Панкреатит — хронический — выделения; Панкреатическая недостаточность — хроническая; Острый панкреатит — хронический
Причины
Поджелудочная железа – орган, расположенный за желудком. Он производит химические вещества (называемые ферментами), необходимые для переваривания пищи. Он также производит гормоны инсулин и глюкагон.
Он производит химические вещества (называемые ферментами), необходимые для переваривания пищи. Он также производит гормоны инсулин и глюкагон.
Когда происходит рубцевание поджелудочной железы, орган больше не может производить необходимое количество этих ферментов. В результате ваше тело может быть не в состоянии переваривать жир и ключевые элементы пищи.
Повреждение частей поджелудочной железы, вырабатывающих инсулин, может привести к сахарному диабету.
Заболевание чаще всего вызвано многолетним злоупотреблением алкоголем. Повторяющиеся эпизоды острого панкреатита могут привести к хроническому панкреатиту. Генетика может быть фактором в некоторых случаях. Иногда причина неизвестна или вызвана камнями в желчном пузыре.
Другие состояния, связанные с хроническим панкреатитом:
- Проблемы, когда иммунная система атакует организм называемые триглицеридами, в крови
- Гиперфункция паращитовидной железы
- Применение некоторых лекарственных средств (особенно сульфонамидов, тиазидов и азатиоприна)
- Панкреатит, передающийся по наследству (наследственный)
Хронический панкреатит чаще встречается у мужчин, чем у женщин. Это часто встречается у людей в возрасте от 30 до 40 лет.
Это часто встречается у людей в возрасте от 30 до 40 лет.
Симптомы
Симптомы включают:
БОЛЬ В ЖИВОТЕ
- Сильнее всего в верхней части живота
- Может длиться от часов до дней; со временем может присутствовать всегда
- Может ухудшиться от еды
- Может ухудшиться от употребления алкоголя
- Может также ощущаться в спине, как будто оно пронзает живот
- Диарея, тошнота и рвота
- Анализ кала на жир
- Повышение уровня амилазы в сыворотке
- Повышение уровня липазы в сыворотке
- Трипсиноген в сыворотке
- Сывороточный IgG4 (для диагностики аутоиммунного панкреатита)
- Анализ генов, чаще всего проводимый при отсутствии других распространенных причин или при наличии семейного анамнеза
- КТ брюшной полости
- УЗИ брюшной полости
- Эндоскопическое ультразвуковое исследование (ЭУЗИ)
- Магнитно-резонансная холангиопанкреатография (МРХПГ)
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Обезболивающих.
- Жидкости, вводимые через вену (IV).
- Прекращение приема пищи или жидкости через рот для ограничения активности поджелудочной железы, а затем постепенное начало пероральной диеты.
- Иногда можно проводить введение трубки через нос или рот для удаления содержимого желудка (назогастральная аспирация). Трубка может оставаться внутри от 1 до 2 дней, а иногда и от 1 до 2 недель.
- Обильное питье
- Ограничение жиров
- Частые приемы пищи небольшими порциями (это помогает уменьшить симптомы пищеварения)
- Получение достаточного количества витаминов и кальция с пищей или в качестве дополнительных добавок
- Ограничение употребления кофеина
- Обезболивающие или хирургическая блокада нерва для облегчения боли
- Прием инсулина для контроля уровня сахара (глюкозы) в крови
- Асцит
- Закупорка (обструкция) тонкого кишечника или желчных протоков
- Сгусток крови в вене селезенки
- Скопления жидкости в поджелудочной железе (псевдокисты поджелудочной железы), которые могут инфицироваться
- Диабет или плохое всасывание жира , питательные вещества и витамины (чаще всего жирорастворимые витамины, A, D, E или K)
- Железодефицитная анемия
- Дефицит витамина B12
- У вас появились симптомы панкреатита
- У вас панкреатит, и ваши симптомы ухудшаются или не улучшаются при лечении предотвратить хронический панкреатит.
 Ограничьте количество выпитого алкоголя, чтобы снизить риск развития этого состояния.
Ограничьте количество выпитого алкоголя, чтобы снизить риск развития этого состояния.Изображения
Ссылки
Forsmark CE. Хронический панкреатит. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология/диагностика/лечение . 10-е изд. Филадельфия, Пенсильвания: Эльзевир Сондерс; 2016: глава 59.
Fosmark CE. Панкреатит. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 135.
Паничча А, Эдил БХ. Лечение хронического панкреатита. В: Кэмерон Дж. Л., Кэмерон А. М., ред. Текущая хирургическая терапия . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2017: 532-538.
Дата проверки:
15/10/2019
Автор проверки:
Майкл М. Филлипс, доктор медицинских наук, клинический профессор медицины, Медицинская школа Университета Джорджа Вашингтона, Вашингтон, округ Колумбия.

9
Анализы для диагностики панкреатита включают:
Тесты, которые могут выявить причину панкреатита, включают:
Визуализирующие тесты, которые может показать отек, рубцевание или другие изменения поджелудочной железы можно увидеть на:
ЭРХПГ — это процедура, при которой исследуются желчные протоки и протоки поджелудочной железы. Делается через эндоскоп.
Делается через эндоскоп.
Лечение
Людям с сильной болью или людям, которые теряют вес, может потребоваться пребывание в больнице для:
Правильная диета важна для людей с хроническим панкреатитом, чтобы поддерживать здоровый вес и получать правильные питательные вещества. Диетолог может помочь вам составить диету, включающую:
Медицинский работник может назначить ферменты поджелудочной железы. Вы должны принимать эти лекарства с каждым приемом пищи и даже с закусками. Ферменты помогут вам лучше переваривать пищу, набирать вес и уменьшать диарею.
Вы должны принимать эти лекарства с каждым приемом пищи и даже с закусками. Ферменты помогут вам лучше переваривать пищу, набирать вес и уменьшать диарею.
Избегайте курения и употребления алкогольных напитков, даже если у вас легкий панкреатит.
Другие виды лечения могут включать:
При обнаружении блокады может быть проведена операция. В тяжелых случаях может быть удалена часть или вся поджелудочная железа.
Прогноз (Прогноз)
Это серьезное заболевание, которое может привести к инвалидности и смерти. Вы можете снизить риск, избегая употребления алкоголя.
Возможные осложнения
Осложнения могут включать:
Когда обращаться к врачу
Позвоните своему врачу, если:
