Гормоны при планировании беременности: Какие гормоны нужно сдавать при планировании беременности?
Анализы при планировании беременности | Какие анализы сдать перед беременностью
Евгения
Переславль-Залесский
Список анализов, которые необходимо сдать будущим родителям перед беременностью, определяет врач. Если у пары нет проблем со здоровьем, можно обойтись минимальным количеством исследований. Однако если партнеры столкнулись с трудностями во время зачатия ребенка или пережили несколько выкидышей, им нужно подготовиться к более тщательному обследованию. Сдать анализы при планировании беременности нужно и женщине, и мужчине.
Обязательные анализы перед беременностью для обоих партнеров
Подготовка к беременности позволяет решить массу проблем, которые могут появиться при попытках зачать ребенка, во время вынашивания и родов. Однако во всем мире (в том числе и в России) в среднем только 6 беременностей из 10 оказываются запланированными. И только 4 из 100 происходят после так называемой «прегравидарной подготовки», включающей анализы при планировании беременности, корректировку образа жизни и питания. Конечно, в таких семьях процент успешных беременностей и здоровых детей выше. Поэтому если пара планирует рождение ребенка, ей нужно задуматься об этом и сдать анализы перед беременностью:
Конечно, в таких семьях процент успешных беременностей и здоровых детей выше. Поэтому если пара планирует рождение ребенка, ей нужно задуматься об этом и сдать анализы перед беременностью:
- Общий анализ мочи является показателем работы почек и состояния мочевых путей.
- Для исследования нужна средняя порция утренней мочи. Соберите ее в стерильный контейнер сразу после пробуждения и интимного душа, который необходим, чтобы избежать попадания лейкоцитов в мочу из половых путей.
- Накануне анализа исключите из рациона красящие продукты (свекла, морковь, апельсины), острые и сладкие блюда, а также не злоупотребляйте кислой и мясной пищей.
- Общий (клинический) анализ крови информирует о содержании в крови гемоглобина, лейкоцитов, тромбоцитов, скорости оседания эритроцитов. Благодаря этому исследованию можно судить о состоянии организма, наличии воспалительных процессов и многих болезней.
- Кровь берут натощак из вены или пальца.

- Перед сдачей анализа откажитесь от пищи на 8 — 12 часов. Пить можно только воду.
Анализ крови перед беременностью особенно важен для женщины, ведь именно ей предстоит вынашивать ребенка в течение 9 месяцев. Если врач посчитает нужным, он назначит биохимию крови. - Кровь берут натощак из вены или пальца.
- Анализ группы крови и резус-фактора дает возможность оценить вероятность иммунного конфликта между матерью и плодом. В группе риска в первую очередь находятся женщины с отрицательным резус-фактором (при условии, что у потенциального отца положительный резус-фактор, и его унаследует ребенок).
- Если в прошлом у резус-отрицательной женщины были беременности, ей делали переливание крови, нужно сдать анализ на антитела: они могут осложнить вынашивание ребенка.
- Анализы на инфекции перед беременностью.
- Мазок на флору информирует о наличии воспалительных процессов и заболеваниях, передающихся половым путем (уреаплазма, микоплазма, хламидии, трихоманада).
 Для анализа используется секрет влагалища или мочеточника. За 2 недели перед проведением исследования нужно отказаться от приема антибиотиков, противовирусных и противогрибковых лекарств, а также вагинальных мазей, таблеток. Также за 2 — 3 дня до мазка надо исключить половые контакты и спринцевания.
Для анализа используется секрет влагалища или мочеточника. За 2 недели перед проведением исследования нужно отказаться от приема антибиотиков, противовирусных и противогрибковых лекарств, а также вагинальных мазей, таблеток. Также за 2 — 3 дня до мазка надо исключить половые контакты и спринцевания. - Анализ на TORCH-инфекции позволяет обнаружить токсоплазмоз, краснуху, цитомегаловирус, генитальный герпес. Эти болезни протекают практически бессимптомно, не представляет угрозы для взрослого человека, но очень опасны для эмбриона. TORCH-инфекции могут привести к серьезным порокам развития плода и выкидышу. Исследование проводят 2 способами. С помощью ПЦР-диагностики выявляют инфекцию, а с помощью иммунноферментного анализа определяют ее вид и стадию болезни.
- Анализ на ВИЧ и вирусные гепатиты. Сдача анализов перед беременностью и их своевременная диагностика может минимизировать риск заражения ребенка и осложнений во время его вынашивания.
- Мазок на флору информирует о наличии воспалительных процессов и заболеваниях, передающихся половым путем (уреаплазма, микоплазма, хламидии, трихоманада).
Основные анализы перед беременностью нужно пройти за 3 — 6 месяцев до предполагаемого зачатия. Если обнаружены инфекции, их надо пролечить. Если вы не болели краснухой, корью или ветряной оспой, желательно сделать прививку и только через 3 месяца после нее приступать к планированию беременности.
Если обнаружены инфекции, их надо пролечить. Если вы не болели краснухой, корью или ветряной оспой, желательно сделать прививку и только через 3 месяца после нее приступать к планированию беременности.
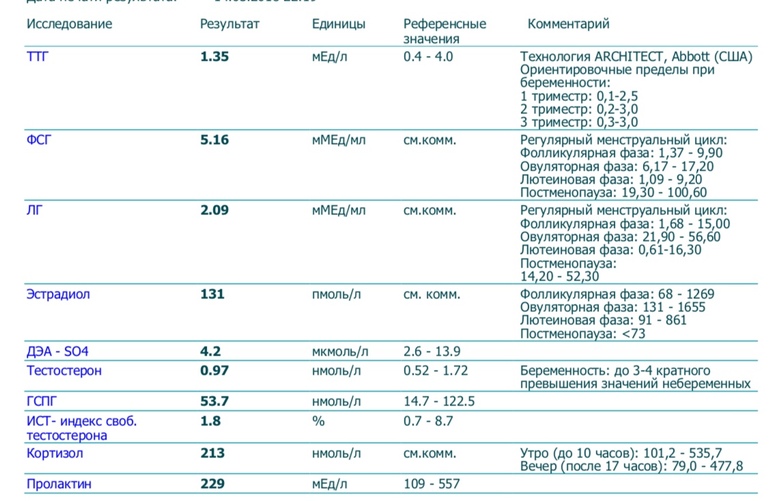
Анализы на гормоны перед беременностью
Обычно показанием для анализов на гормоны становятся: нерегулярный менструальный цикл, бесплодие, выкидыши. Если женщина столкнулась с одной из этих проблем, надо обратиться к гинекологу-эндокринологу и сдать комплекс анализов перед беременностью.
- Гормоны гипофиза необходимо проверить при исчезновении месячных или больших перерывах между ними. Это очень важно.
- Фолликулостимулирующий гормон стимулирует работу яичников и влияет на созревание яйцеклетки.
- Лютеинизирующий гормон запускает процесс овуляции и образования желтого тела.
Кровь для исследования нужна на 5 день менструального цикла. - Антимюллеров гормон необходимо сдать при подозрении на снижение овариального резерва (запаса яйцеклеток).
 Проведение анализа рекомендуется на 2 — 3 день цикла.
Проведение анализа рекомендуется на 2 — 3 день цикла. - Тестостерон — мужской гормон. Он нужен женскому организму, но его избыток может привести к исчезновению овуляции, а в случае наступления беременности — к выкидышу. О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла.
- Эстрадиол регулирует менструальный цикл, управляет овуляцией и подготовкой матки к имплантации плодного яйца. Этот гормон можно сдавать в любой день цикла.
- Пролактин влияет на развитие фолликула. Отклонение от нормальных показателей может нарушить созревание яйцеклетки. Анализ делают на 5 — 6 или 18 — 22 день цикла.
- Прогестерон отвечает за подготовку матки к прикреплению оплодотворенной яйцеклетки. Дефицит прогестерона может быть причиной безуспешных попыток зачать ребенка.
 Оптимальное время для анализа — 19 — 23 день цикла.
Оптимальное время для анализа — 19 — 23 день цикла.
Анализы на гормоны сдают утром натощак, не позднее 10 часов утра. Накануне избегайте стрессов и физических нагрузок, откажитесь от секса и горячей ванны. Все это может повлиять на уровень гормонов. Если принимаете антибиотики, гормональные препараты, БАДы, сделайте перерыв на 1- 2 недели и только после этого сдавайте кровь.
Если результаты исследований говорят о дисбалансе, надо приступать к лечению. В качестве терапии, нормализующей гормональный фон, врачи рекомендуют противозачаточные таблетки. После курса лечения сдайте анализы повторно.
Какие надо сдать анализы перед планированием беременности мужчине?
Список основных анализов перед беременностью для мужчины может быть расширен.
- Если пара страдает бесплодием, назначается спермограмма. Существует 2 анализа. Обычная спермограмма определяет количество сперматозоидов и их подвижность, а более подробная (спермограмма Крюгера) — их строение и способность к оплодотворению.
 Спермограмма требует специальной подготовки. За 2-3 дня до сдачи анализа необходимо отказаться от сексуальных контактов, посещения бани или сауны, употребления алкоголя и табака.
Спермограмма требует специальной подготовки. За 2-3 дня до сдачи анализа необходимо отказаться от сексуальных контактов, посещения бани или сауны, употребления алкоголя и табака. - Если мужчина имеет урологические проблемы, или они были в прошлом, врач может назначить анализ секрета простаты.
- Также могут понадобиться анализы на гормоны.
Генетическое обследование: анализы перед планированием беременности
Генетическое тестирование не входит в список обязательных анализов перед беременностью. Обычно к нему обращаются в случае бесплодия, причины которого выявить не удалось, неудачных попыток ЭКО, спонтанного прерывания нескольких беременностей или рождения больного ребенка. Генетические анализы не требуют специальной подготовки. Лекарства или физические перегрузки никак не скажутся на ДНК, которая необходима для исследования. Кровь из вены можно сдать в любое время вне зависимости от приема пищи. Какие анализы нужны перед беременностью, подскажет генетик.
- HLA-типирование позволяет определить совместимость мужчины и женщины. Совпадение генов HLA-системы, отвечающих за распознавание аномальных клеток, может блокировать развитие беременности. Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.
- Анализ хромосомного набора (кариотипа) дает возможность спрогнозировать риск возникновения у ребенка аномалий. Сдать анализы перед беременностью нужно обоим партнерам. В список показаний для генетического тестирования входят: бесплодие, выкидыши, наличие у одного или обоих партнеров генетических заболеваний, планирование беременности после рождения ребенка с хромосомными аномалиями. Также этот тест рекомендуется зрелым парам. Чем старше мать и отец — тем выше вероятность сбоя в хромосомном наборе половых клеток.
- Анализ мутаций в генах фолатного цикла обычно рекомендуют женщинам, родившим ребенка с врожденными пороками развития, пережившим несколько выкидышей или имевшим осложнения беременности (преждевременная отслойка плаценты, преэклампсия).
 Возникшие проблемы могут объясняться мутацией, которая приводит к нарушению обмена фолиевой кислоты и синтеза аминокислот. В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.
Возникшие проблемы могут объясняться мутацией, которая приводит к нарушению обмена фолиевой кислоты и синтеза аминокислот. В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается. - Анализ мутаций в генах CFTR, PAH, SMN1, GJB2 необходим семьям, в которых есть больные фенилкетонурией, муковисцидозом, спинальной амиотрофией, нейросенсорной несиндромальной тухоугостью, синдромом кератита-ихтиоза-тугоухости. Генетический анализ перед беременностью дает возможность оценить вероятность рождения больного ребенка.
Подготовка к беременности требует немало времени и затрат, но это того стоит. 3 — 6 месяцев, которые пара потратит на анализы перед планированием беременности, позволят избежать многих осложнений. Ведь профилактика, как известно, всегда эффективнее, чем лечение и реабилитация.
Темы:
здоровье
беременность
планирование
зачатие
подготовка к беременности
Хочу стать мамой: комплексное обследование при планировании беременности. Сдать анализы перед беременностью
- ИНВИТРО
- Профили
- Гинекология, репродукция
- Хочу стать мамой: комплексное обследование при планировании беременности
- COVID-19
- Программа обследования для офисных сотрудников
- Обследование домашнего персонала
- Оценка риска развития заболеваний сердечно-сосудистой системы
- Диагностика антифосфолипидного синдрома (АФС)
- Оценка функции печени
- Диагностика состояния почек и мочеполовой системы
- Диагностика состояния желудочно-кишечного тракта
- Диагностика заболеваний соединительной ткани
- Диагностика сахарного диабета
- Диагностика анемий
- Онкология
- Диагностика и контроль терапии остеопороза
- Биохимия крови
- Диагностика состояния щитовидной железы
- Госпитальные профили
- Здоров ты – здорова страна
- Гинекология, репродукция
- Здоровый ребёнок: для детей от 0 до 14 лет
- Инфекции, передаваемые половым путём (ИППП)
- Проблемы веса
- VIP-обследования
- Болезни органов дыхания
- Аллергия
- Определение запасов микроэлементов в организме
- Красота
- Витамины
- Диеты
- Лабораторные исследования перед диетой
- Спортивные профили
- Гормональные исследования для мужчин
- Дифференциальная диагностика депрессий
- Оценка свертывающей системы крови
- COVID-19
- Биохимические исследования
- Глюкоза и метаболиты углеводного обмена
- Белки и аминокислоты
- Желчные пигменты и кислоты
- Липиды
- Ферменты
- Маркеры функции почек
- Неорганические вещества/электролиты:
- Витамины
- Белки, участвующие в обмене железа
- Кардиоспецифичные белки
- Маркёры воспаления
- Маркёры метаболизма костной ткани и остеопороза
- Определение лекарственных препаратов и психоактивных веществ
- Биогенные амины
- Специфические белки
- Гормональные исследования
- Лабораторная оценка гипофизарно-надпочечниковой системы
- Лабораторная оценка соматотропной функции гипофиза
- Лабораторная оценка функции щитовидной железы
- Оценка функции паращитовидных желез
- Гипофизарные гонадотропные гормоны и пролактин
- Эстрогены и прогестины
- Оценка андрогенной функции
- Нестероидные регуляторные факторы половых желёз
- Мониторинг беременности, биохимические маркёры состояния плода
- Лабораторная оценка эндокринной функции поджелудочной железы и диагностика диабета
- Биогенные амины
- Лабораторная оценка состояния ренин-ангиотензин-альдостероновой системы
- Факторы, участвующие в регуляции аппетита и жирового обмена
- Лабораторная оценка состояния инкреторной функции желудочно-кишечного тракта
- Лабораторная оценка гормональной регуляции эритропоэза
- Лабораторная оценка функции эпифиза
- Анализы для ЗОЖ
- Гематологические исследования
- Клинический анализ крови
- Иммуногематологические исследования
- Коагулологические исследования (коагулограмма)
- Иммунологические исследования
- Комплексные иммунологические исследования
- Лимфоциты, субпопуляции
- Оценка фагоцитоза
- Иммуноглобулины
- Компоненты комплемента
- Регуляторы и медиаторы иммунитета
- Интерфероновый статус, оценка чувствительности к иммунотерапевтическим препаратам:
- Аллергологические исследования
- IgE — аллерген-специфические (аллерготесты), смеси, панели, общий IgE.

- IgG, аллерген-специфические
- Технология ImmunoCAP
- Технология АлкорБио
- IgE — аллерген-специфические (аллерготесты), смеси, панели, общий IgE.
- Маркеры аутоиммунных заболеваний
- Системные заболевания соединительной ткани
- Ревматоидный артрит, поражения суставов
- Антифосфолипидный синдром
- Васкулиты и поражения почек
- Аутоиммунные поражения желудочно-кишечного тракта. Целиакия
- Аутоиммунные поражения печени
- Неврологические аутоиммунные заболевания
- Аутоиммунные эндокринопатии
- Аутоиммунные заболевания кожи
- Заболевания легких и сердца
- Иммунная тромбоцитопения
- Онкомаркёры
- Микроэлементы
- Алюминий
- Барий
- Бериллий
- Бор
- Ванадий
- Висмут
- Вольфрам
- Галлий
- Германий
- Железо
- Золото
- Йод
- Кадмий
- Калий
- Кальций
- Кобальт
- Кремний
- Лантан
- Литий
- Магний
- Марганец
- Медь
- Молибден
- Мышьяк
- Натрий
- Никель
- Олово
- Платина
- Ртуть
- Рубидий
- Свинец
- Селен
- Серебро
- Стронций
- Сурьма
- Таллий
- Фосфор
- Хром
- Цинк
- Цирконий
- Исследование структуры почечного камня
- Исследования мочи
- Клинический анализ мочи
- Биохимический анализ мочи
- Исследования кала
- Клинический анализ кала
- Биохимический анализ кала
- Исследование спермы
- Светооптическое исследование сперматозоидов
- Электронно-микроскопическое исследование спермы
- Антиспермальные антитела
- Диагностика инфекционных заболеваний
- Вирусные инфекции
- Бактериальные инфекции
- Грибковые инфекции
- Паразитарные инфекции
- Стрептококковая инфекция
- Цитологические исследования
- Гистологические исследования
- Онкогенетические исследования
- Цитогенетические исследования
- Генетические предрасположенности
- Образ жизни и генетические факторы
- Репродуктивное здоровье
- Иммуногенетика
- Резус-фактор
- Система свертывания крови
- Болезни сердца и сосудов
- Болезни желудочно-кишечного тракта
- Болезни центральной нервной системы
- Онкологические заболевания
- Нарушения обмена веществ
- Описание результатов генетических исследований врачом-генетиком
- Фармакогенетика
- Система детоксикации ксенобиотиков и канцерогенов
- Определение пола плода
- Резус-фактор плода
- Наследственные заболевания
- Наследственные болезни обмена веществ
- Обследование новорождённых для выявления наследственных болезней обмена веществ
- Дополнительные исследования (после проведения скрининга и консультации специалиста)
- Определение биологического родства: отцовства и материнства
- Определение биологического родства в семье: отцовства и материнства
- Исследование качества воды и почвы
- Исследование качества воды
- Исследование качества почвы
- Диагностика патологии печени без биопсии: ФиброМакс, ФиброТест, СтеатоСкрин
- Расчётные тесты, выполняемые по результатам СтеатоСкрина без взятия крови
- Дисбиотические состояния кишечника и влагалища (ИНБИОФЛОР, Фемофлор, микробиоценоз урогенитального тракта)
- Общая оценка естественной микрофлоры организма
- Исследование микробиоценоза урогенитального тракта (ИНБИОФЛОР)
- Фемофлор: профили исследований дисбиотических состояний урогенитального тракта у женщин
- Специфическая оценка естественной микрофлоры организма
- Бланк результатов исследования на английском языке
- Кровь
- Моча
- Кал
- Спермограмма
- Гастропанель
- Эндоскопия
- Функциональная диагностика
- УЗИ
- Исследования, которые мы не делаем
- Новые тесты
- Получение результатов
- Дозаказ исследований
- Услуга врача консультанта
- Профессиональная позиция
Cтоимость анализов указана без учета взятия биоматериала
Состав
Доступен выезд на дом
HBsAg, качественный тест (HBs-антиген, поверхностный антиген вируса гепатита B, «австралийский» антиген)
• HBsAg применяется в качестве основного и наиболее раннего маркера инфицирования вирусом гепатита В.
• Применяется в качестве скринингового обследования при подготовке к беременности.
• Входит в перечень обязательных исследований при подготовке к госпитализации, оперативному вмешательству.
• Тест используют также для принятия решения о необходимости вакцинации против гепатита В.
Anti-HCV-total (антитела к антигенам вируса гепатита C)
• Исследование используется в качестве первичного скринингового теста для выявления инфицирования вирусом гепатита С.
• Применяется в качестве скринингового обследования при подготовке к беременности.
• Входит в перечень обязательных исследований при подготовке к госпитализации, оперативному вмешательству.
Общий белок (в крови) (Protein total)
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Группа крови (Blood group, АВ0)
Одно из основных лабораторных исследований, для определения совместимости крови при переливании, при предоперационной подготовке, подготовке к родам, беременности.
Тестостерон (Testosterone)
Для диагностики нарушений полового развития у мальчиков, оценке причин бесплодия у мужчин и женщин, для диагностики возможных причин эректильной дисфункции у мужчин, снижении либидо у обоих полов. Также используется в комплексной диагностике опухолей яичек.
Эстрадиол (E2, Estradiol)
Для исследования функции яичников при нарушениях менструального цикла, при женском и мужском бесплодии, для контроля гормональной терапии. Используется в комплексной диагностике нарушений обмена стероидов.
Фолликулостимулирующий гормон (ФСГ, Follicle Stimulating Hormone, FSH)
При диагностике нарушений менструального цикла, невынашивании беременности, а также в комплексной диагностике женского и мужского бесплодия. Используется в диагностике раннего или позднего полового развития.
Используется в диагностике раннего или позднего полового развития.
Anti-Chlamydia tr.-IgA (Антитела класса IgA к Chlamydia trachomatis)
Секреторные IgA-антитела к Chlamydia trachomatis обнаруживаются в крови в острый период развития хламидиоза или при обострении хронической инфекции.
Антитела класса IgG к вирусу простого герпеса 1-го и 2-го типов (Anti-HSV-1, 2 IgG)
Антитела, свидетельствующие о предшествующем или текущем инфицировании вирусом простого герпеса 1 или 2-го типа.
АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза, SGPT, Alanine aminotransferase)
Определение уровня АЛТ в сыворотке крови применяют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Билирубин общий (Bilirubin total)
Определение уровня билирубина в сыворотке крови используют для выявления поражений печени различного происхождения, закупорки желчных путей, гемолитической анемии, желтухи новорожденных.
Глюкоза (в крови) (Glucose)
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Креатинин (в крови) (Creatinine)
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Резус-принадлежность (Резусфактор, Rhfactor, Rh)
Одно из основных лабораторных исследований, применяется для определения совместимости крови при переливании, при предоперационной подготовке, подготовке к родам, во время беременности.
Дегидроэпиандростерон-сульфат (Dehydroepiandrosterone Sulfate)
Определение Дегидроэпиандростерон-сульфата (ДГЭАс; ДЭА-С, ДЭА-SО4; DHEA-S) используется для оценки функции надпочечников, в диагностике опухолей коры надпочечников, рака надпочечников. Для выяснения причин бесплодия, аменореи и гирсутизма. Для диагностики и выяснения причин маскулинизации у девочек, а также преждевременного полового созревания у мальчиков.
Для выяснения причин бесплодия, аменореи и гирсутизма. Для диагностики и выяснения причин маскулинизации у девочек, а также преждевременного полового созревания у мальчиков.
Лютеинизирующий гормон (ЛГ, Luteinizing Hormone, LH)
Для исследования функционального состояния репродуктивной системы; для диагностики женского и мужского бесплодия. При нарушениях менструального цикла и фертильности, поликистозе яичников, при контроле гормонотерапии, обследовании перед ЭКО.
Anti-Chlamydia tr.-IgG (Антитела класса IgG к Chlamydia trachomatis)
Антитела класса IgG к видоспецифичному антигену Chlamydia trachomatis являются маркером перенесенного или текущего урогенитального хламидиоза.
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
Anti-Rubella-IgG – индикатор наличия иммунитета к вирусу краснухи.
Anti-CMV-IgG (Антитела класса IgG к цитомегаловирусу, ЦМВ, CMV)
Маркер инфицированности организма цитомегаловирусом и наличия специфических антител к CMV.
Anti-Toxo-IgG (Антитела класса IgG к Тoxoplasma gondii)
Антитела класса IgG вырабатываются на антиген токсоплазмы при острой, подострой, хронической и латентной формах токсоплазмоза по истечении 3-4 недель с момента инфицирования. Токсоплазмоз входит в группу TORCH-инфекций, считающихся потенциально опасными для развития плода в ходе беременности инфицированной матери. Поэтому данное исследование желательно пройти женщинам за 2-3 месяца до планируемой беременности.
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Определение уровня АСТ в сыворотке крови используют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Пролактин (Prolactin) (+ дополнительный тест на макропролактин при результате пролактина выше 700 мЕд/л)
Пролактин – гормон гипофиза, участвующий в регуляции функции молочных желез и лактации. Тест используется в диагностике гипоталамо-гипофизарных расстройств и нарушений репродуктивной функции.
Тест используется в диагностике гипоталамо-гипофизарных расстройств и нарушений репродуктивной функции.
Антитела классов IgM и IgG к антигенам бледной трепонемы, суммарно (антитела IgG, IgM к антигенам Treponema pallidum) (AntiTreponema pallidum IgG, IgM, Syphilis TP EIA, Total)
Специфический диагностический трепонемный тест, выявляющий антитела к антигенам Treponema pallidum (бледная трепонема), возбудителя сифилиса.
Анализ крови. Общий анализ крови (без лейкоцитарной формулы и СОЭ) (Complete Blood Count, CBC)
При первичной диагностике большинства патологических состояний, в том числе связанных с воспалительным процессом. СОЭ и лейкоцитарная формула не входят в состав исследования.
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Для контроля терапии заболеваний щитовидной железы. Для скрининга беременных в 1-м триместре на скрытый гипотиреоз.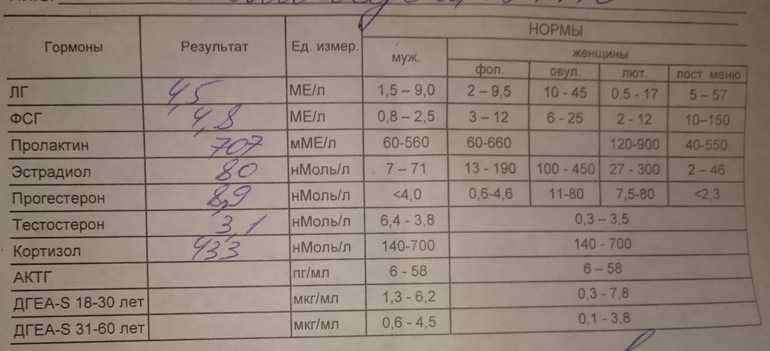
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
• Исследование используется для скринингового обследования на ВИЧ-инфекцию.
• Позволяет выявить ВИЧ-инфекцию на ранней стадии, в том числе и до появления первых симптомов заболевания.
• Применяется в качестве скринингового теста при подготовке к беременности.
• Входит в перечень обязательных исследований при подготовке к плановой госпитализации, оперативному вмешательству.
Описание
Доступен выезд на дом
В профиль входит комплекс гормональных тестов, позволяющих выявить эндокринные дисфункции репродуктивной системы, базовый комплекс инфекционных маркёров для выявления потенциально опасных для плода инфекций и определения наличия иммунитета к TORCH-инфекциям, скрининговые биохимические и общеклинические тесты.
Если пациент сдает не анонимно — при себе обязательно иметь паспорт.
Подготовка
Доступен выезд на дом
Строго натощак после ночного периода голодания от 8 до 14 часов.
Накануне исследования необходимо исключить повышенные психо-эмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя, за час до исследования — курение.
Если другие сроки не указаны лечащим врачом, взятие пробы проводят в фолликулярную фазу цикла. С учетом валидированных для этой фазы референсных значений, взятие пробы допустимо проводить на 2-7 днях цикла, предпочтительно на 2-4 день менструального цикла.
Дополнительные особенности подготовки:
Пролактин — За 1 день исключить половые контакты и тепловые воздействия (сауну).
ТТГ — Недавние воздействия на щитовидную железу, включая оперативное вмешательство, радиотерапию, лекарственную терапию (в том числе, прием тиреоидных гормонов, йодсодержащих препаратов), могут повлиять на результат исследования тиреотропного гормона. Условия и время проведения исследования в таких ситуациях определяет лечащий врач.
{{{this.PREVIEW_TEXT}}}
Вам помог ответ на вопрос?
{{/each}}
Выбирая, где сдать профиль анализов «Хочу стать мамой: комплексное обследование при планировании беременности» по доступной цене в Москве и других городах России, не забывайте, что стоимость, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться.
Планирование беременности
Такой подход позволит получить общую клиническую картину и при необходимости даст возможность установить истинную причину бесплодия и систематических выкидышей, а также подобрать наиболее эффективную терапию и минимизировать риски осложнений и патологий. Причем обследование должны проходить как будущие мамы, так и папы, даже если они очень молоды и никогда не чувствовали недомогание.
Общие анализы
Особенностью женского организма является способность быстро адаптироваться к любым физиологическим изменениям и поэтому очень многие заболевания часто нельзя диагностировать по первичным признакам и симптомам.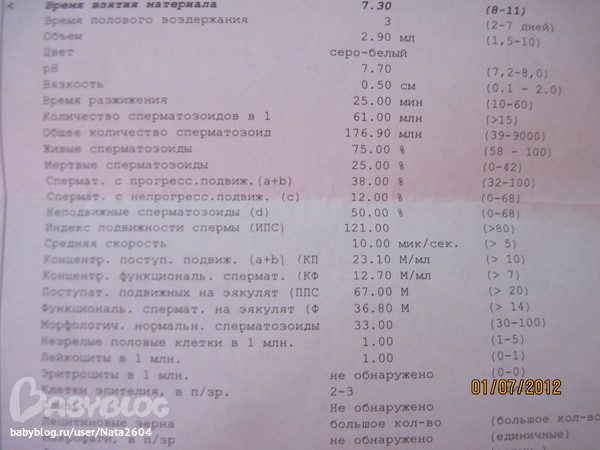 Лабораторные исследования помогут составить анамнез и установить истинные причины дисфункции различных органов, влияющих на деторождение.
Лабораторные исследования помогут составить анамнез и установить истинные причины дисфункции различных органов, влияющих на деторождение.
Мазок из влагалища на флору
Бактериоскопия влагалищного мазка – рутинный гинекологический метод исследования, позволяющий оценить состояние слизистой стенок влагалища и шейки матки и выявить патогенную микрофлору. Скрининг с высокой степенью достоверности подтверждает воспалительные процессы во влагалище и гормональные нарушения, также показывает наличие грамположительных и грамотрицательных бактерий, дрожжевых грибов и других патогенных микроорганизмов и уровень апатичных клеток.
Общий и биохимический анализ крови
Инвазивный метод лабораторных исследований, позволяющий получить информацию о состоянии здоровья потенциальных родителей, расширенный скрининг основных параметров крови и первичные данные о метаболизме и недостатке жизненно важных микроэлементов.
Результаты анализов включают данные об уровне:
-
глюкозы и мочевины; -
общих липидов и небелкового азота; -
холестерина, фосфолипидов и триглицеридов; -
билирубина и белка.
Также исследование поможет определить СОЭ, гемоглобин и количество лейкоцитов, тромбоцитов и эритроцитов. Пациентки могут сдавать на общий и биохимический анализ венозную или капиллярную кровь. Забор биоматериала осуществляется с использованием современных материалов и исключает риски перекрестного инфицирования.
Общий анализ мочи
Лабораторное исследование, широко востребованное в клинической гинекологической практике. Параметры, полученные при анализе, позволяют с высокой достоверностью судить специалистам о состоянии мочевыводящей системы и полноценности работы почек. Исследование направлено на изучение физико-химических, органолептических и биохимических параметров, а также цвета утренней мочи. Обязательно предполагает микроскопический и микробиологический скрининг мочевого осадка.
Соскоб с шейки матки на ПЦР-исследование
Современный инвазивный метод полимеразной цепной реакции, основанный на молекулярной биологии и выявляющий множественные заболевания даже на ранней стадии. Универсальность технологии дает возможность распознавать огромное количество самых разных инфекций: от уреплазмоза и хламидиоза до туберкулеза и герпеса.
Универсальность технологии дает возможность распознавать огромное количество самых разных инфекций: от уреплазмоза и хламидиоза до туберкулеза и герпеса.
Для проведения исследования достаточно минималистического количества биологического материала. Это позволяет сделать процедуру соскоба максимально безболезненной и комфортной для пациентки.
Цитология соскоба
Биоматериал для исследования берется с внешней стороны шейки матки, стенок влагалища и с цервикального канала. Цитология предполагает микроскопическое исследование соскоба и позволяет установить изменения в тканях эпителия, которые в дальнейшем могут спровоцировать развитие новообразований. Дополнительная подготовка пациентки не требуется.
Гормоны щитовидной железы
Как эндокринный орган, щитовидная железа, вырабатывает многочисленные тиреоидные гормоны. Ее недостаточная или повышенная активность вызывает многочисленные нарушения, которые провоцируют изменения в обмене веществ, негативно отражаются на детородной функции и нервной системе. При этом клинические признаки гормонального дисбаланса не имеют ярко выраженных симптомов. Как правило, это:
При этом клинические признаки гормонального дисбаланса не имеют ярко выраженных симптомов. Как правило, это:
-
недостаточный или избыточный вес; -
нарушение сна и повышенная нервозность; -
агрессия, резко сменяющаяся апатией и депрессией; -
нестабильный менструальный цикл, бесплодие, частые выкидыши.
Но данные симптомы характеры и для других заболеваний. Исследование крови на гормоны щитовидной железы позволит точно подтвердить или опровергнуть первичный диагноз и подобрать медикаментозный курс наиболее эффективной терапии.
Для анализа выполняется забор венозной крови. Если пациентка употребляет гормональные препараты, исследование не будет достоверным.
УЗИ молочной и щитовидной железы, органов малого таза
К сожалению, в современном мире у женщин детородного возраста все чаще проявляются фиброзные процессы, нарушения кровопитания органов, гормональный дисбаланс и онкологические заболевания. Ультразвуковая диагностика, являясь безинвазивным и высокоинформативным способом, позволит:
Ультразвуковая диагностика, являясь безинвазивным и высокоинформативным способом, позволит:
-
своевременно выявить различные патологии; -
отслеживать эффективность медикаментозной терапии; -
подтвердить или опровергнуть предварительно поставленный диагноз.
УЗИ органов малого таза – диагностика, дающая достоверную и объективную информацию о непроходимости труб, аднексите, фибромах, кистах и других новообразованиях. Учитывая, что гинекологические проблемы сопряжены с гормональным фоном и могут иметь смешанную симптоматику, будущим мамам целесообразно проходить комплексное обследование, включающее также ультразвуковую диагностику щитовидной и молочной железы. Это позволит получить объективную клиническую картину, выявить новообразования размером от 2 мм и назначить лечащему врачу наиболее эффективную медикаментозную или гормональную терапию.
УЗИ щитовидной и молочных желез, а также органов малого таза абсолютно безболезненно и невредно.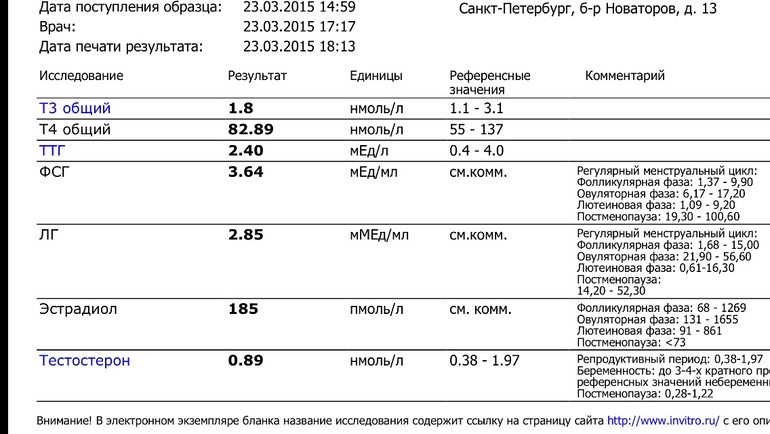 Поэтому, даже если оно проводится на очень малом сроке беременности, можно не переживать, что оно станет причиной каких-либо отклонений у плода.
Поэтому, даже если оно проводится на очень малом сроке беременности, можно не переживать, что оно станет причиной каких-либо отклонений у плода.
Анализы на инфекции
Для анатомически правильного и здорового развития плода важно задолго до наступления беременности выявить у потенциальной мамы антитела к различным инфекциям. Это обусловлено тем, что взрослый организм может иметь устойчивый иммунитет к патогенным возбудителям, а вот развивающийся плод очень чувствителен и из-за скрытого инфицирования материнского организма может произойти выкидыш или проявиться различные патологии у ребенка. Крайне важно выявить факт потенциального носительства еще до наступления беременности и пройти полноценное лечение.
Антитела к токсоплазмозу, вирусу герпеса, краснухи, цитомегаловируса, папилломавируса человека
TORCH-инфекции, к которым относится герпес, цитомегаловирус и другие перитонально передающиеся заболевания, диагностируются исключительно лабораторным способом. Для проведения анализа используется венозная кровь.
Для проведения анализа используется венозная кровь.
Скрининг белковых соединений плазмы дает максимально объективную информацию о наличии в организме будущей матери ТОРЧ-инфекций. Поэтому данное исследование является обязательным и входит в курс анализов общей подготовки к беременности.
Антитела к гепатиту В и С, ВИЧ, сифилису, гоноккокам, микоплазме, гарднереллезу
Возбудители данных инфекций имеют значительный инкубационный период или могут переходить в бессимптомные хронические состояния. Антитела к данным вирусным инфекциям также выявляют клинически в исследовательской лаборатории СЗЦДМ на основе анализа венозной крови.
Положительный иммунный ответ трактуется как фактическое носительство определенного вируса. Но в некоторых случаях выявляется факт комплексного инфицирования, например HCV+HIV.
Антитела к кишечной палочке и стафилококку
Попадая в кровь или детородные органы, штаммы Escherichia и Staphylococcus провоцируют внутриутробную инфекцию плода, дисбактериоз и прочие заболевания. Своевременно выявив антитела к кишечной палочке и стафилококку можно пройти эффективную терапию и обезопасить себя и своего будущего ребенка от проблем со здоровьем.
Своевременно выявив антитела к кишечной палочке и стафилококку можно пройти эффективную терапию и обезопасить себя и своего будущего ребенка от проблем со здоровьем.
Иммуноферментное исследование сыворотки крови является наиболее часто применяемым методом для выявления антител к кишечной палочке и стафилококку. Но анализ также может проводиться и путем бакпасева в мазке, моче и кале. Исследование не проводиться, если пациентка принимает антибактериальные препараты, так как вероятен ложный ответ.
Анализ на свертываемость крови
Учитывая, что беременность и роды потенциально сопряжены с возможными кровопотерями, будущим мамам обязательно необходимо сделать тест на свертываемость крови – коагулограмму. Это позволит ей лично и лечащему врачу обладать полноценной информацией, а, значит, объективно оценить риски, своевременно пройти оптимизирующий курс лечения и при необходимости предупредить или минимизировать открытые и внутренние кровотечения.
Какие анализы нужно сдать мужчине
В общем случае перечень лабораторных исследований и функциональных обследований, которые рекомендуется пройти потенциальным отцам при планировании беременности, также направлен на оценку общефизического состояния, выявление патогенных и болезнетворных инфекций и воспалительных процессов. Но если существует проблема зачатия, специалисты рекомендуют пройти обследование на бесплодие и сперматогенез.
В Северо-западном центре доказательной медицины в рамках подготовительного курса перед беременности мужчинам предлагается возможность пройти все необходимые исследования и ультразвуковую диагностику. В АО «СЗЦДМ» вы сможете сделать:
-
тесты на гормоны; -
спермограмму и MAR-тест; -
общие анализы мочи и крови; -
исследование секрета предстательной железы; -
биохимический скрининг крови и на резус-фактор; -
УЗИ органов малого таза, мошонки и предстательной железы.
Ну и, конечно же, для полной минимизации рисков будущим отцам рекомендуем рассмотреть вопрос о сдаче анализов на антитела к ТОРЧ-инфекциям (токсоплазмоз, вирус герпеса, краснухи, цитомегаловирус, папилломавирус), венерическим заболеваниям, HCV и HIV. Это позволит полностью исключить вероятность внутриутробного инфицирования плода, минимизирует риски выкидышей и развития патологий. Обращаем внимание, что все исследования лучше пройти за четыре, а то и шесть и более месяцев до планируемого зачатия, ведь возможно потребуется медикаментозная терапия.
Стоимость услуг в АО «СЗДЦМ»
В нашем центре внедрена система управления в соответствии с ISO 9001 и ISO 15189, используются качественные материалы и наиболее эффективные методологии лабораторной и функциональной диагностики. Это позволяет нам поддерживать высокое качество обслуживания, гарантировать достоверность обследований и формировать конкурентные рыночные цены.
Где сдать анализы
У нас обширная сеть филиалов и терминалов, поэтому обращение в Северо-западный центр доказательной медицины позволит оперативно и комплексно пройти все необходимые обследования и получить абсолютно достоверный результат лабораторных исследований и функциональной диагностики в кратчайшие сроки.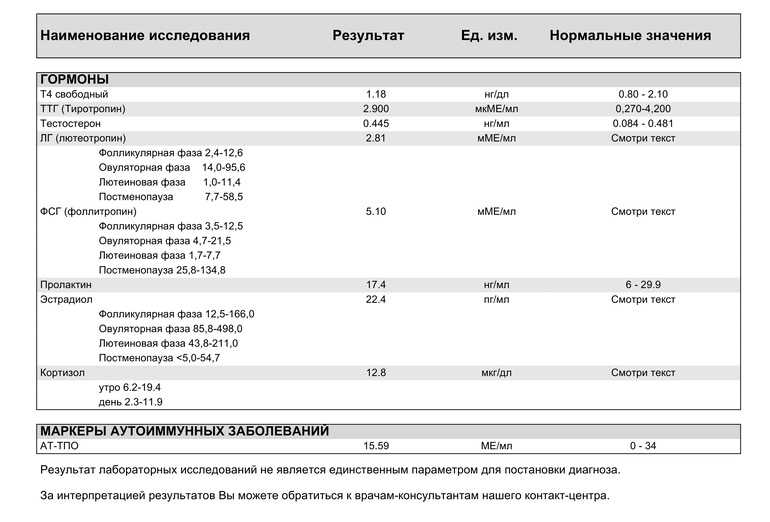 При этом у нас вы можете вызвать медработника на дом для сбора биологического материала или получить только одну из вышеперечисленных услуг.
При этом у нас вы можете вызвать медработника на дом для сбора биологического материала или получить только одну из вышеперечисленных услуг.
Обращайтесь, в АО «СЗЦДМ» используются передовые технологии, установлено современное высокотехнологичное оборудование и работает опытный персонал. Конфиденциальность и компетентность гарантируются.
Как ваше тело меняется во время беременности: гормоны, грудь и многое другое
Обзор
Беременность приносит с собой множество изменений в организме. Они могут варьироваться от обычных и ожидаемых изменений, таких как отек и задержка жидкости, до менее привычных, таких как изменения зрения. Читайте дальше, чтобы узнать о них больше.
Гормональные изменения во время беременности
Гормональные и физиологические изменения, происходящие во время беременности, уникальны.
Беременные женщины испытывают внезапное и резкое повышение уровня эстрогена и прогестерона. Они также испытывают изменения в количестве и функции ряда других гормонов. Эти изменения влияют не только на настроение. Они также могут:
Они также испытывают изменения в количестве и функции ряда других гормонов. Эти изменения влияют не только на настроение. Они также могут:
- создают «сияние» беременности
- значительно помогают развитию плода
- изменяют физическое воздействие упражнений и физической активности на организм
Изменяют эстроген и прогестерон гормоны. Женщина вырабатывает больше эстрогена во время одной беременности, чем за всю свою жизнь, когда она не беременна. Повышение уровня эстрогена во время беременности позволяет матке и плаценте:
- улучшают васкуляризацию (образование кровеносных сосудов)
- переносят питательные вещества
- поддерживают развитие ребенка
Кроме того, считается, что эстроген играет важную роль в развитии и созревании плода.
Уровень эстрогена неуклонно повышается во время беременности и достигает пика в третьем триместре. Быстрое повышение уровня эстрогена в первом триместре может вызвать некоторую тошноту, связанную с беременностью.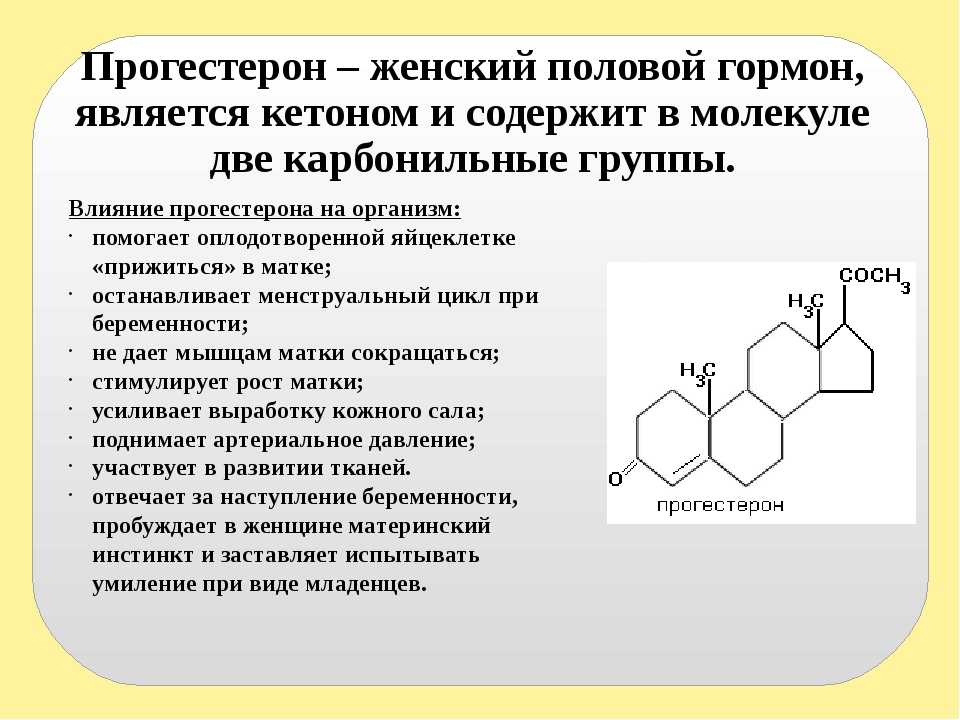 Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Уровень прогестерона также чрезвычайно высок во время беременности. Изменения прогестерона вызывают слабость или ослабление связок и суставов по всему телу. Кроме того, высокие уровни прогестерона вызывают увеличение внутренних структур, таких как мочеточники. Мочеточники соединяют почки с мочевым пузырем матери. Прогестерон также важен для преобразования матки размером с небольшую грушу — в небеременном состоянии — в матку, в которой может разместиться доношенный ребенок.
Гормоны беременности и травмы при физических нагрузках
Хотя эти гормоны абсолютно необходимы для успешной беременности, они также могут затруднить выполнение физических упражнений. Поскольку связки более ослаблены, беременные женщины могут подвергаться большему риску растяжений связок и деформаций лодыжки или колена. Тем не менее, ни одно исследование не задокументировало повышенный уровень травматизма во время беременности.
У беременной женщины меняется вся осанка. Ее грудь больше. Ее живот превращается из плоского или вогнутого в очень выпуклый, увеличивая кривизну ее спины. Комбинированный эффект смещает центр тяжести вперед и может привести к изменению ее чувства равновесия.
Увеличение массы тела, задержка жидкости и физическая активность
Увеличение массы тела у беременных увеличивает нагрузку на организм при любой физической активности. Этот дополнительный вес и гравитация замедляют циркуляцию крови и телесных жидкостей, особенно в нижних конечностях. В результате беременные женщины задерживают жидкости и испытывают отек лица и конечностей. Этот вес воды добавляет еще одно ограничение на физические упражнения. Узнайте о естественных методах лечения опухших рук.
Многие женщины начинают замечать небольшие отеки во втором триместре. Это часто продолжается в третьем триместре. Это увеличение задержки жидкости является причиной значительной прибавки в весе у женщин во время беременности. Советы по уменьшению отека включают в себя:
Советы по уменьшению отека включают в себя:
- отдых
- избегать длительного стояния
- избегать кофеина и натрия
- увеличивать потребление калия
Увеличение веса обычно является основной причиной того, что организм не может переносить физические нагрузки до беременности. Это относится даже к опытным, элитным или профессиональным спортсменам. Растяжение круглых связок, увеличенный размер матки и нестабильность таза из-за слабости связок могут привести к усилению дискомфорта во время упражнений.
Совет: Ради интереса сфотографируйте себя сбоку в профиль на ранних сроках беременности, в лучшей позе. Сделайте еще одно фото незадолго до родов и сравните эти боковые профили. Изменения впечатляют, не так ли?
Сенсорные изменения
Беременность может резко изменить то, как женщина воспринимает мир через зрение, вкус и обоняние.
Изменения зрения
Некоторые женщины испытывают изменения зрения во время беременности, характеризующиеся повышенной близорукостью.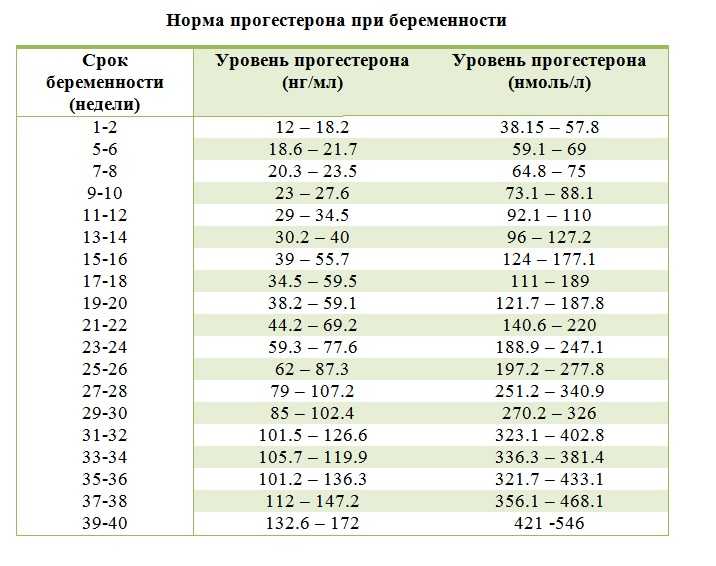 Исследователи не знают точных биологических механизмов, лежащих в основе изменений зрения. Большинство женщин возвращаются к зрению до беременности после родов.
Исследователи не знают точных биологических механизмов, лежащих в основе изменений зрения. Большинство женщин возвращаются к зрению до беременности после родов.
Общие изменения во время беременности включают размытость и дискомфорт при ношении контактных линз. У беременных женщин часто наблюдается повышение внутриглазного давления. Женщины с преэклампсией или гестационным диабетом могут подвергаться повышенному риску редких проблем со зрением, таких как отслойка сетчатки или потеря зрения.
Изменения вкуса и запаха
У большинства женщин вкусовые ощущения во время беременности меняются. Обычно они предпочитают более соленую и сладкую пищу, чем небеременные женщины. У них также более высокий порог для сильных кислых, соленых и сладких вкусов. Дисгевзия, снижение вкусовой чувствительности, чаще всего наблюдается в первом триместре беременности.
Определенные вкусовые предпочтения могут меняться в зависимости от триместра. Хотя многие женщины испытывают притупление вкусовых ощущений в течение короткого периода времени после родов, они, как правило, полностью восстанавливают вкусовые ощущения после беременности. Некоторые женщины также испытывают металлический привкус во рту во время беременности. Это может усугубить тошноту и может указывать на дисбаланс питательных веществ. Узнайте больше о нарушении вкуса.
Некоторые женщины также испытывают металлический привкус во рту во время беременности. Это может усугубить тошноту и может указывать на дисбаланс питательных веществ. Узнайте больше о нарушении вкуса.
Иногда беременные женщины также сообщают об изменениях обоняния. Многие описывают повышенное внимание и чувствительность к различным запахам. Существует мало последовательных и надежных данных, свидетельствующих о том, что беременные женщины на самом деле замечают и идентифицируют определенные запахи и интенсивность запахов больше, чем их небеременные коллеги. Тем не менее, подавляющее большинство беременных женщин сообщают о заметном повышении собственной чувствительности к запахам.
Изменения груди и шейки матки
Гормональные изменения, которые начинаются в первом триместре, приводят ко многим физиологическим изменениям во всем организме. Эти изменения помогают подготовить организм матери к беременности, родам и грудному вскармливанию.
Изменения молочной железы
Грудь беременных женщин часто претерпевает ряд значительных изменений во время беременности, поскольку их тело готовится снабжать молоком новорожденного ребенка. Гормоны беременности, влияющие на пигментацию кожи, часто вызывают потемнение ареолы. По мере роста груди беременные женщины могут испытывать болезненность или чувствительность и замечать, что вены стали темнее, а соски выступают больше, чем до беременности. У некоторых женщин могут появиться растяжки на груди, особенно если они быстро растут. Многие женщины также заметят увеличение размера соска и ареолы.
Гормоны беременности, влияющие на пигментацию кожи, часто вызывают потемнение ареолы. По мере роста груди беременные женщины могут испытывать болезненность или чувствительность и замечать, что вены стали темнее, а соски выступают больше, чем до беременности. У некоторых женщин могут появиться растяжки на груди, особенно если они быстро растут. Многие женщины также заметят увеличение размера соска и ареолы.
Часто появляются небольшие бугорки на ареолах. У большинства женщин начинает вырабатываться и даже «вытекать» небольшое количество густого желтоватого вещества во втором триместре. Это вещество также известно как молозиво. Помимо выработки молозива для первого кормления ребенка, молочные протоки в груди расширяются, готовясь к выработке и хранению молока. Некоторые женщины могут заметить небольшие уплотнения в тканях молочной железы, которые могут быть вызваны закупоркой молочных протоков. Если уплотнения не исчезают после нескольких дней массажа груди и согревания ее водой или мочалкой, врач должен осмотреть уплотнение во время следующего пренатального визита.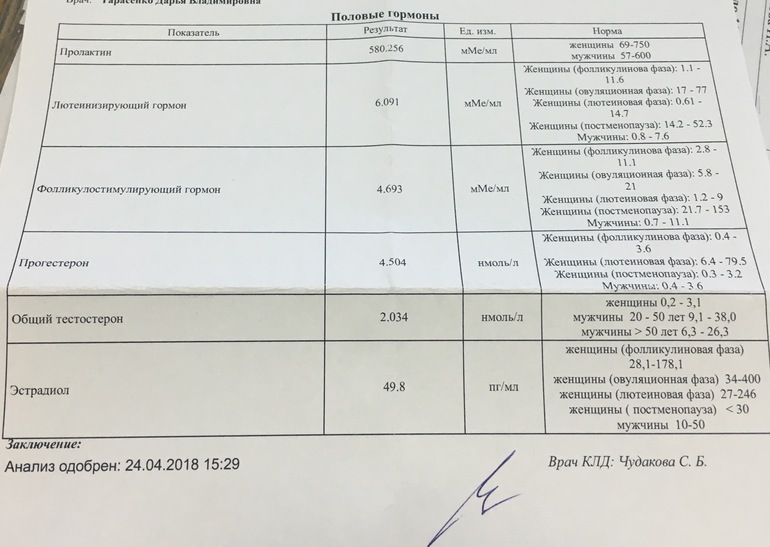
Изменения шейки матки
Шейка матки или вход в матку претерпевает физические изменения во время беременности и родов. У многих женщин ткань шейки матки утолщается, становится твердой и железистой. За несколько недель до родов шейка матки может размягчиться и немного расшириться из-за давления растущего ребенка.
На ранних сроках беременности в шейке матки образуется толстая слизистая пробка, закрывающая матку. Пробка часто выходит на поздних сроках беременности или во время родов. Это еще называют кровавым шоу. Слизистая с прожилками небольшого количества крови является обычным явлением, когда матка готовится к родам. Перед родами шейка матки значительно расширяется, размягчается и истончается, позволяя ребенку пройти через родовые пути. Узнайте больше об этапах родов и о том, как они влияют на шейку матки.
Изменения волос, кожи и ногтей
Во время беременности у многих женщин наблюдается изменение внешнего вида кожи. Хотя большинство из них носят временный характер, некоторые, например растяжки, могут привести к необратимым изменениям.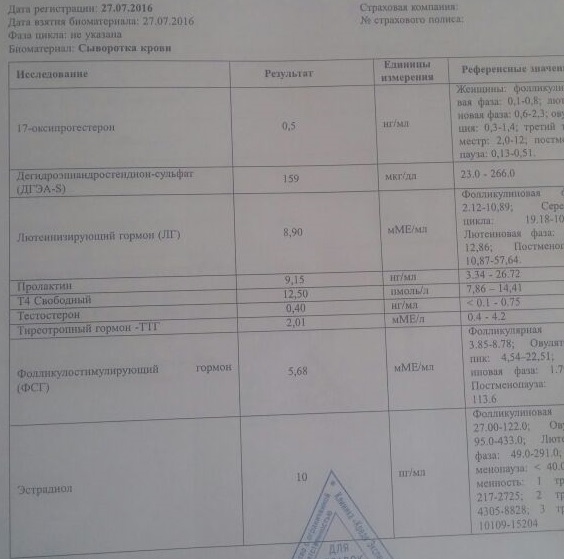 Кроме того, женщины, которые испытывают некоторые из этих изменений кожи во время беременности, с большей вероятностью испытают их снова при будущих беременностях или даже при приеме гормональных контрацептивов.
Кроме того, женщины, которые испытывают некоторые из этих изменений кожи во время беременности, с большей вероятностью испытают их снова при будущих беременностях или даже при приеме гормональных контрацептивов.
Изменения волос и ногтей
Во время беременности у многих женщин наблюдается изменение роста волос и ногтей. Гормональные изменения иногда могут вызывать чрезмерное выпадение волос. Это особенно верно для женщин с семейной историей женской алопеции.
Но у многих женщин наблюдается рост и утолщение волос во время беременности, и они могут даже заметить рост волос в нежелательных местах. Возможен рост волос на лице, руках, ногах или спине. Большинство изменений в росте волос возвращаются к норме после рождения ребенка. Однако обычно выпадение волос или усиленное выпадение волос происходит в течение года после родов, поскольку волосяные фолликулы и уровень гормонов регулируются сами по себе без влияния гормонов беременности.
У многих женщин во время беременности также наблюдается более быстрый рост ногтей.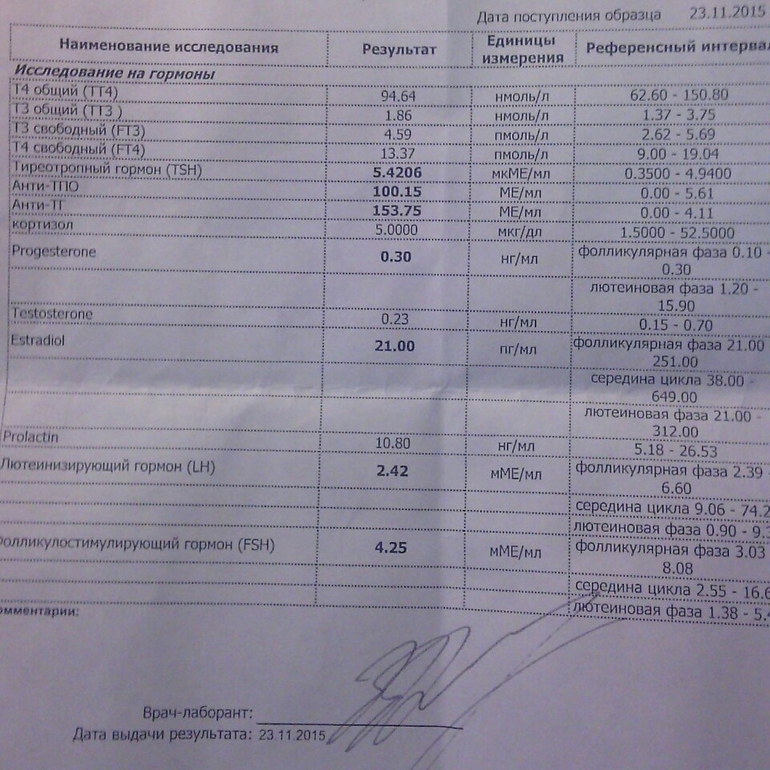 Правильное питание и прием витаминов для беременных увеличивает выработку гормонов роста во время беременности. Хотя некоторые могут счесть это изменение желательным, многие могут заметить повышенную ломкость ногтей, ломкость, борозды или кератоз. Здоровые диетические изменения для увеличения прочности ногтей могут помочь предотвратить ломкость без использования химических продуктов для ногтей.
Правильное питание и прием витаминов для беременных увеличивает выработку гормонов роста во время беременности. Хотя некоторые могут счесть это изменение желательным, многие могут заметить повышенную ломкость ногтей, ломкость, борозды или кератоз. Здоровые диетические изменения для увеличения прочности ногтей могут помочь предотвратить ломкость без использования химических продуктов для ногтей.
«Маска» при беременности и гиперпигментации
Подавляющее большинство беременных женщин во время беременности испытывают ту или иную гиперпигментацию. Он заключается в потемнении тона кожи на таких частях тела, как ареолы, гениталии, рубцы и белая линия живота (темная линия). Гиперпигментация может возникнуть у женщин с любым оттенком кожи, хотя чаще встречается у женщин с более темным цветом лица.
Кроме того, до 70 процентов беременных отмечают потемнение кожи лица. Это состояние известно как меланодермия или «маска» беременности. Состояние может ухудшиться под воздействием солнца и радиации, поэтому во время беременности следует ежедневно использовать солнцезащитный крем широкого спектра действия UVA/UVB. В большинстве случаев меланодермия проходит после беременности.
В большинстве случаев меланодермия проходит после беременности.
Растяжки
Растяжки (striae gravidarum), пожалуй, наиболее известные изменения кожи во время беременности. Они вызваны сочетанием физического растяжения кожи и воздействия гормональных изменений на эластичность кожи. К третьему триместру беременности у 90 процентов женщин появляются растяжки, часто на груди и животе. Хотя розовато-фиолетовые растяжки могут никогда полностью не исчезнуть, они часто становятся цветом окружающей кожи и уменьшаются в размерах после родов. Растяжки могут чесаться, поэтому наносите кремы, чтобы смягчить их и уменьшить желание чесать и, возможно, повредить кожу.
Изменения родинок и веснушек
Гиперпигментация, вызванная гормональными изменениями во время беременности, может вызвать изменение цвета родинок и веснушек. Некоторое потемнение родинок, веснушек и родимых пятен может быть безвредным. Но всегда полезно обратиться к дерматологу или врачу по поводу изменений в размере, цвете или форме.
Гормоны беременности также могут вызывать появление темных пятен на коже, что часто невозможно предотвратить. Хотя большинство изменений пигментации кожи исчезают после беременности, некоторые изменения цвета родинок или веснушек могут остаться навсегда. Если вы заметили какие-либо изменения, рекомендуется проверить кожу на наличие потенциального рака кожи или кожных заболеваний, характерных для беременности.
Сыпь и фурункулы, характерные для беременных
Небольшой процент женщин могут иметь кожные заболевания, характерные для беременности, такие как PUPPP (зудящие уртикарные папулы и бляшки беременных) и фолликулит. Большинство состояний включают пустулы и красные шишки на животе, ногах, руках или спине. Хотя большинство высыпаний безвредны и быстро проходят после родов, некоторые кожные заболевания могут быть связаны с преждевременными родами или проблемами для ребенка. К ним относятся внутрипеченочный холестаз и пемфигоид беременных.
Изменения системы кровообращения
Во время беременности часто встречаются:
- пыхтение воздуха при подъеме по лестнице
- головокружение после быстрого вставания
- изменение артериального давления
- пользоваться вентиляторами во время занятий в помещении
- заниматься в бассейне
- носить светлую свободную одежду
- создают «сияние» беременности
- значительно помогают развитию плода
- изменяют физическое воздействие упражнений и физической активности на организм
- улучшают васкуляризацию (образование кровеносных сосудов)
- переносят питательные вещества
- поддерживают развитие ребенка
- отдых
- избегать длительного стояния
- избегать кофеина и натрия
- увеличивать потребление калия
- пыхтение воздуха при подъеме по лестнице
- головокружение после быстрого вставания
- изменение артериального давления
- пользоваться вентиляторами во время занятий в помещении
- заниматься в бассейне
- носить светлую свободную одежду
- создают «сияние» беременности
- значительно помогают развитию плода
- изменяют физическое воздействие упражнений и физической активности на организм
- улучшают васкуляризацию (образование кровеносных сосудов)
- переносят питательные вещества
- поддерживают развитие ребенка
- отдых
- избегать длительного стояния
- избегать кофеина и натрия
- увеличивать потребление калия
- пыхтение воздуха при подъеме по лестнице
- головокружение после быстрого вставания
- изменение артериального давления
- пользоваться вентиляторами во время занятий в помещении
- заниматься в бассейне
- носить светлую свободную одежду
3 из-за быстрого расширения сосудов и повышенная нагрузка на сердце и легкие, беременные женщины производят больше крови и должны проявлять большую осторожность при физических нагрузках, чем небеременные женщины.

Сердцебиение и объем крови во время беременности
Во втором триместре беременности сердце матери в состоянии покоя работает на 30–50 % интенсивнее. Большая часть этого увеличения связана с более эффективно работающим сердцем, которое выбрасывает больше крови при каждом ударе. Частота сердечных сокращений может увеличиться до 15-20 процентов во время беременности. Частота пульса в третьем триместре приближается к 90–100 ударам в минуту. Объем крови прогрессивно увеличивается во время беременности до последнего месяца. Объем плазмы увеличивается на 40–50 процентов, а масса эритроцитов — на 20–30 процентов, что создает потребность в повышенном потреблении железа и фолиевой кислоты.
Артериальное давление и физическая нагрузка
Существует два типа изменений кровообращения, которые могут влиять на физическую активность во время беременности. Гормоны беременности могут внезапно повлиять на тонус сосудов. Внезапная потеря тонуса может привести к ощущению головокружения и, возможно, даже к кратковременной потере сознания. Это связано с тем, что потеря давления посылает меньше крови в мозг и центральную нервную систему.
Это связано с тем, что потеря давления посылает меньше крови в мозг и центральную нервную систему.
Кроме того, интенсивные физические упражнения могут привести к уменьшению притока крови к матке при отведении крови к мышцам. Однако не было показано, что это оказывает долгосрочное влияние на ребенка. Кроме того, есть данные, свидетельствующие о том, что у людей, которые занимаются физическими упражнениями, улучшается кровоснабжение плаценты в состоянии покоя. Это может быть полезно для роста плаценты и плода и увеличения веса.
Головокружение и обмороки
Другая форма головокружения может возникнуть в результате лежания на спине. Это головокружение чаще встречается после 24 недель. Однако это может произойти раньше во время многоплодной беременности или при состояниях, которые увеличивают количество амниотической жидкости.
В положении лежа на спине сдавливается крупный кровеносный сосуд, ведущий от нижней части тела к сердцу, также известный как полая вена.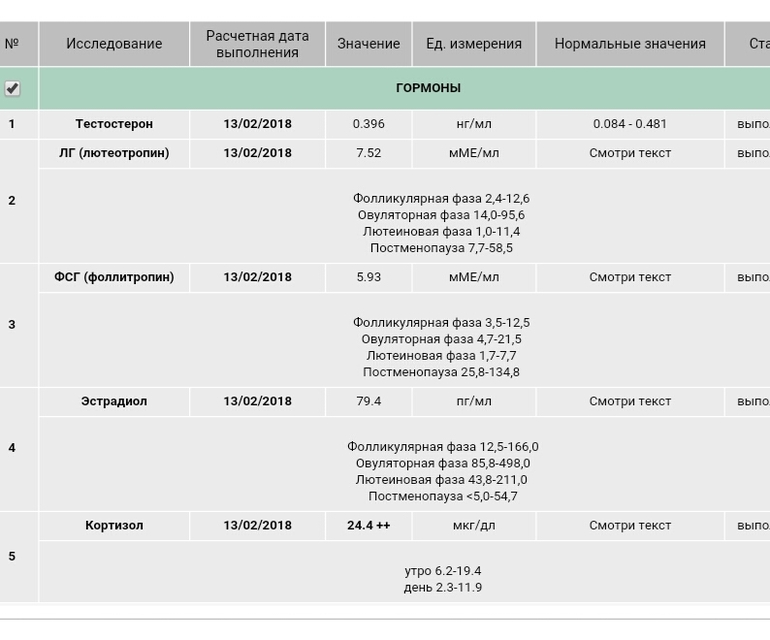 Это уменьшает приток крови к сердцу и от него, что приводит к внезапному и резкому снижению артериального давления. Это может вызвать головокружение или потерю сознания.
Это уменьшает приток крови к сердцу и от него, что приводит к внезапному и резкому снижению артериального давления. Это может вызвать головокружение или потерю сознания.
После первого триместра не рекомендуется выполнять упражнения лежа на спине из-за воздействия сдавления кровеносных сосудов. Лежание на левом боку может облегчить головокружение и является здоровым положением для сна.
Женщины, испытывающие любое из этих состояний, особенно во время физических упражнений, должны проконсультироваться со своим врачом.
Дыхательные и метаболические изменения
Беременные женщины испытывают увеличение количества кислорода, которое они транспортируют в своей крови. Это связано с повышенным спросом на кровь и расширением кровеносных сосудов. Эти силы роста увеличивают скорость метаболизма во время беременности, что требует от женщин увеличения потребления энергии и осторожности в периоды физических нагрузок.
Дыхание и уровень кислорода в крови
Во время беременности количество воздуха, входящего и выходящего из легких, увеличивается на 30–50 процентов из-за двух факторов. При каждом вдохе объем воздуха увеличивается, а частота дыхания немного увеличивается. По мере увеличения матки пространство для движения диафрагмы может быть ограничено. Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
При каждом вдохе объем воздуха увеличивается, а частота дыхания немного увеличивается. По мере увеличения матки пространство для движения диафрагмы может быть ограничено. Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
В целом у беременных женщин более высокий уровень кислорода в крови. Исследования показали, что беременные женщины потребляют больше кислорода в состоянии покоя. Похоже, что это не влияет на количество кислорода, доступного для физических упражнений или другой физической работы во время беременности.
Скорость метаболизма
Базальная скорость метаболизма, или скорость метаболизма в покое (RMR), количество энергии, которое организм расходует в состоянии покоя, значительно увеличивается во время беременности. Это измеряется количеством кислорода, используемого в периоды полного отдыха.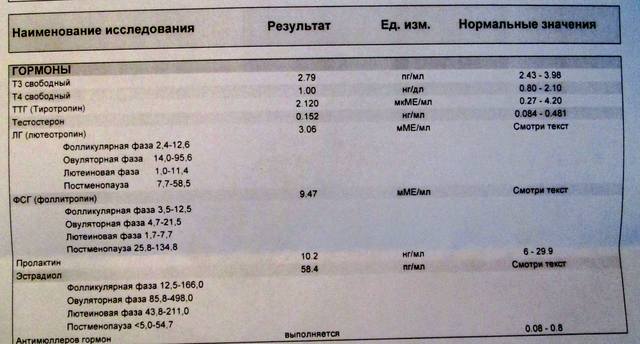 Это помогает оценить количество потребляемой энергии, необходимой для поддержания или набора веса. Изменения скорости метаболизма объясняют необходимость увеличения потребления калорий во время беременности. Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Это помогает оценить количество потребляемой энергии, необходимой для поддержания или набора веса. Изменения скорости метаболизма объясняют необходимость увеличения потребления калорий во время беременности. Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Скорость метаболизма существенно увеличивается уже к 15 неделе беременности и достигает пика в третьем триместре во время наибольшей фазы роста. Этот повышенный уровень метаболизма может подвергнуть беременных женщин более высокому риску гипогликемии или низкого уровня сахара в крови. Хотя скорость метаболизма может немного снижаться по мере того, как беременность достигает срока, она остается повышенной по сравнению с уровнями до беременности в течение нескольких недель после родов. У женщин, вырабатывающих молоко, он будет оставаться повышенным на протяжении всего периода грудного вскармливания.
Изменения температуры тела
Повышение базальной температуры тела – один из первых признаков беременности. Немного более высокая внутренняя температура будет поддерживаться на протяжении всей беременности. Женщины также имеют большую потребность в воде во время беременности. Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Немного более высокая внутренняя температура будет поддерживаться на протяжении всей беременности. Женщины также имеют большую потребность в воде во время беременности. Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Гипертермия – перегрев во время беременности
Тепловой стресс во время физической нагрузки вызывает беспокойство по двум причинам. Во-первых, повышение внутренней температуры тела матери, как и при гипертермии, может нанести вред развитию ребенка. Во-вторых, потеря воды у матери, как и при обезвоживании, может уменьшить количество крови, доступной плоду. Это может привести к повышенному риску преждевременных схваток.
У небеременных женщин умеренные аэробные упражнения вызывают значительное повышение температуры тела. Беременные женщины, независимо от того, занимаются они спортом или нет, испытывают общее увеличение скорости основного обмена и температуры тела. Беременные женщины очень эффективно регулируют внутреннюю температуру. Увеличенный приток крови к коже и расширенная поверхность кожи выделяют повышенное тепло тела.
Беременные женщины очень эффективно регулируют внутреннюю температуру. Увеличенный приток крови к коже и расширенная поверхность кожи выделяют повышенное тепло тела.
Было показано, что у беременных женщин не так сильно повышается температура тела во время физических упражнений, как у небеременных. Однако беременным женщинам следует избегать занятий в непроницаемой для дыхания одежде и в очень жарких или влажных условиях, поскольку воздействие гипертермии может быть тяжелым. Следующее может помочь снизить риск перегрева во время тренировки:
обезвоживание
Большинство женщин, занимающихся спортом в течение 20–30 минут или занимающихся в жаркую и влажную погоду, потеют . У беременных женщин потеря телесных жидкостей с потом может уменьшить приток крови к матке, мышцам и некоторым органам. Развивающийся плод нуждается в постоянном снабжении кислородом и питательными веществами, переносимыми кровью, поэтому травма может быть результатом недостатка жидкости.
В большинстве случаев потребление кислорода маткой остается постоянным во время физической нагрузки, и плод находится в безопасности. Однако физические упражнения могут быть опасны для женщин с гипертонией, вызванной беременностью. Это связано с тем, что это состояние ограничивает объем крови в матке, поскольку сосуды сужаются и доставляют меньше крови в эту область.
Если вам разрешено заниматься спортом во время беременности, обязательно следуйте советам здравого смысла. Избегайте чрезмерной жары и влажности и регидратируйтесь, даже если вы не испытываете жажду.
Как ваше тело меняется во время беременности: гормоны, грудь и многое другое
Обзор
Беременность приносит в организм различные изменения. Они могут варьироваться от обычных и ожидаемых изменений, таких как отек и задержка жидкости, до менее привычных, таких как изменения зрения. Читайте дальше, чтобы узнать о них больше.
Гормональные изменения во время беременности
Гормональные и физиологические изменения, происходящие во время беременности, уникальны.
Беременные женщины испытывают внезапное и резкое повышение уровня эстрогена и прогестерона. Они также испытывают изменения в количестве и функции ряда других гормонов. Эти изменения влияют не только на настроение. Они также могут:
Изменяют эстроген и прогестерон гормоны. Женщина вырабатывает больше эстрогена во время одной беременности, чем за всю свою жизнь, когда она не беременна. Повышение уровня эстрогена во время беременности позволяет матке и плаценте:
Кроме того, считается, что эстроген играет важную роль в развитии и созревании плода.
Уровень эстрогена неуклонно повышается во время беременности и достигает пика в третьем триместре. Быстрое повышение уровня эстрогена в первом триместре может вызвать некоторую тошноту, связанную с беременностью. Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Быстрое повышение уровня эстрогена в первом триместре может вызвать некоторую тошноту, связанную с беременностью. Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Уровень прогестерона также чрезвычайно высок во время беременности. Изменения прогестерона вызывают слабость или ослабление связок и суставов по всему телу. Кроме того, высокие уровни прогестерона вызывают увеличение внутренних структур, таких как мочеточники. Мочеточники соединяют почки с мочевым пузырем матери. Прогестерон также важен для преобразования матки размером с небольшую грушу — в небеременном состоянии — в матку, в которой может разместиться доношенный ребенок.
Гормоны беременности и травмы при физических нагрузках
Хотя эти гормоны абсолютно необходимы для успешной беременности, они также могут затруднить выполнение физических упражнений. Поскольку связки более ослаблены, беременные женщины могут подвергаться большему риску растяжений связок и деформаций лодыжки или колена. Тем не менее, ни одно исследование не задокументировало повышенный уровень травматизма во время беременности.
Тем не менее, ни одно исследование не задокументировало повышенный уровень травматизма во время беременности.
У беременной женщины меняется вся осанка. Ее грудь больше. Ее живот превращается из плоского или вогнутого в очень выпуклый, увеличивая кривизну ее спины. Комбинированный эффект смещает центр тяжести вперед и может привести к изменению ее чувства равновесия.
Увеличение массы тела, задержка жидкости и физическая активность
Увеличение массы тела у беременных увеличивает нагрузку на организм при любой физической активности. Этот дополнительный вес и гравитация замедляют циркуляцию крови и телесных жидкостей, особенно в нижних конечностях. В результате беременные женщины задерживают жидкости и испытывают отек лица и конечностей. Этот вес воды добавляет еще одно ограничение на физические упражнения. Узнайте о естественных методах лечения опухших рук.
Многие женщины начинают замечать небольшие отеки во втором триместре. Это часто продолжается в третьем триместре. Это увеличение задержки жидкости является причиной значительной прибавки в весе у женщин во время беременности. Советы по уменьшению отека включают в себя:
Это увеличение задержки жидкости является причиной значительной прибавки в весе у женщин во время беременности. Советы по уменьшению отека включают в себя:
Увеличение веса обычно является основной причиной того, что организм не может переносить физические нагрузки до беременности. Это относится даже к опытным, элитным или профессиональным спортсменам. Растяжение круглых связок, увеличенный размер матки и нестабильность таза из-за слабости связок могут привести к усилению дискомфорта во время упражнений.
Совет: Ради интереса сфотографируйте себя сбоку в профиль на ранних сроках беременности, в лучшей позе. Сделайте еще одно фото незадолго до родов и сравните эти боковые профили. Изменения впечатляют, не так ли?
Сенсорные изменения
Беременность может резко изменить то, как женщина воспринимает мир через зрение, вкус и обоняние.
Изменения зрения
Некоторые женщины испытывают изменения зрения во время беременности, характеризующиеся повышенной близорукостью. Исследователи не знают точных биологических механизмов, лежащих в основе изменений зрения. Большинство женщин возвращаются к зрению до беременности после родов.
Общие изменения во время беременности включают размытость и дискомфорт при ношении контактных линз. У беременных женщин часто наблюдается повышение внутриглазного давления. Женщины с преэклампсией или гестационным диабетом могут подвергаться повышенному риску редких проблем со зрением, таких как отслойка сетчатки или потеря зрения.
Изменения вкуса и запаха
У большинства женщин вкусовые ощущения во время беременности меняются. Обычно они предпочитают более соленую и сладкую пищу, чем небеременные женщины. У них также более высокий порог для сильных кислых, соленых и сладких вкусов. Дисгевзия, снижение вкусовой чувствительности, чаще всего наблюдается в первом триместре беременности.
Определенные вкусовые предпочтения могут меняться в зависимости от триместра. Хотя многие женщины испытывают притупление вкусовых ощущений в течение короткого периода времени после родов, они, как правило, полностью восстанавливают вкусовые ощущения после беременности. Некоторые женщины также испытывают металлический привкус во рту во время беременности. Это может усугубить тошноту и может указывать на дисбаланс питательных веществ. Узнайте больше о нарушении вкуса.
Иногда беременные женщины также сообщают об изменениях обоняния. Многие описывают повышенное внимание и чувствительность к различным запахам. Существует мало последовательных и надежных данных, свидетельствующих о том, что беременные женщины на самом деле замечают и идентифицируют определенные запахи и интенсивность запахов больше, чем их небеременные коллеги. Тем не менее, подавляющее большинство беременных женщин сообщают о заметном повышении собственной чувствительности к запахам.
Изменения груди и шейки матки
Гормональные изменения, которые начинаются в первом триместре, приводят ко многим физиологическим изменениям во всем организме. Эти изменения помогают подготовить организм матери к беременности, родам и грудному вскармливанию.
Эти изменения помогают подготовить организм матери к беременности, родам и грудному вскармливанию.
Изменения молочной железы
Грудь беременных женщин часто претерпевает ряд значительных изменений во время беременности, поскольку их тело готовится снабжать молоком новорожденного ребенка. Гормоны беременности, влияющие на пигментацию кожи, часто вызывают потемнение ареолы. По мере роста груди беременные женщины могут испытывать болезненность или чувствительность и замечать, что вены стали темнее, а соски выступают больше, чем до беременности. У некоторых женщин могут появиться растяжки на груди, особенно если они быстро растут. Многие женщины также заметят увеличение размера соска и ареолы.
Часто появляются небольшие бугорки на ареолах. У большинства женщин начинает вырабатываться и даже «вытекать» небольшое количество густого желтоватого вещества во втором триместре. Это вещество также известно как молозиво. Помимо выработки молозива для первого кормления ребенка, молочные протоки в груди расширяются, готовясь к выработке и хранению молока. Некоторые женщины могут заметить небольшие уплотнения в тканях молочной железы, которые могут быть вызваны закупоркой молочных протоков. Если уплотнения не исчезают после нескольких дней массажа груди и согревания ее водой или мочалкой, врач должен осмотреть уплотнение во время следующего пренатального визита.
Некоторые женщины могут заметить небольшие уплотнения в тканях молочной железы, которые могут быть вызваны закупоркой молочных протоков. Если уплотнения не исчезают после нескольких дней массажа груди и согревания ее водой или мочалкой, врач должен осмотреть уплотнение во время следующего пренатального визита.
Изменения шейки матки
Шейка матки или вход в матку претерпевает физические изменения во время беременности и родов. У многих женщин ткань шейки матки утолщается, становится твердой и железистой. За несколько недель до родов шейка матки может размягчиться и немного расшириться из-за давления растущего ребенка.
На ранних сроках беременности в шейке матки образуется толстая слизистая пробка, закрывающая матку. Пробка часто выходит на поздних сроках беременности или во время родов. Это еще называют кровавым шоу. Слизистая с прожилками небольшого количества крови является обычным явлением, когда матка готовится к родам. Перед родами шейка матки значительно расширяется, размягчается и истончается, позволяя ребенку пройти через родовые пути. Узнайте больше об этапах родов и о том, как они влияют на шейку матки.
Узнайте больше об этапах родов и о том, как они влияют на шейку матки.
Изменения волос, кожи и ногтей
Во время беременности у многих женщин наблюдается изменение внешнего вида кожи. Хотя большинство из них носят временный характер, некоторые, например растяжки, могут привести к необратимым изменениям. Кроме того, женщины, которые испытывают некоторые из этих изменений кожи во время беременности, с большей вероятностью испытают их снова при будущих беременностях или даже при приеме гормональных контрацептивов.
Изменения волос и ногтей
Во время беременности у многих женщин наблюдается изменение роста волос и ногтей. Гормональные изменения иногда могут вызывать чрезмерное выпадение волос. Это особенно верно для женщин с семейной историей женской алопеции.
Но у многих женщин наблюдается рост и утолщение волос во время беременности, и они могут даже заметить рост волос в нежелательных местах. Возможен рост волос на лице, руках, ногах или спине. Большинство изменений в росте волос возвращаются к норме после рождения ребенка. Однако обычно выпадение волос или усиленное выпадение волос происходит в течение года после родов, поскольку волосяные фолликулы и уровень гормонов регулируются сами по себе без влияния гормонов беременности.
Большинство изменений в росте волос возвращаются к норме после рождения ребенка. Однако обычно выпадение волос или усиленное выпадение волос происходит в течение года после родов, поскольку волосяные фолликулы и уровень гормонов регулируются сами по себе без влияния гормонов беременности.
У многих женщин во время беременности также наблюдается более быстрый рост ногтей. Правильное питание и прием витаминов для беременных увеличивает выработку гормонов роста во время беременности. Хотя некоторые могут счесть это изменение желательным, многие могут заметить повышенную ломкость ногтей, ломкость, борозды или кератоз. Здоровые диетические изменения для увеличения прочности ногтей могут помочь предотвратить ломкость без использования химических продуктов для ногтей.
«Маска» при беременности и гиперпигментации
Подавляющее большинство беременных женщин во время беременности испытывают ту или иную гиперпигментацию. Он заключается в потемнении тона кожи на таких частях тела, как ареолы, гениталии, рубцы и белая линия живота (темная линия). Гиперпигментация может возникнуть у женщин с любым оттенком кожи, хотя чаще встречается у женщин с более темным цветом лица.
Гиперпигментация может возникнуть у женщин с любым оттенком кожи, хотя чаще встречается у женщин с более темным цветом лица.
Кроме того, до 70 процентов беременных отмечают потемнение кожи лица. Это состояние известно как меланодермия или «маска» беременности. Состояние может ухудшиться под воздействием солнца и радиации, поэтому во время беременности следует ежедневно использовать солнцезащитный крем широкого спектра действия UVA/UVB. В большинстве случаев меланодермия проходит после беременности.
Растяжки
Растяжки (striae gravidarum), пожалуй, наиболее известные изменения кожи во время беременности. Они вызваны сочетанием физического растяжения кожи и воздействия гормональных изменений на эластичность кожи. К третьему триместру беременности у 90 процентов женщин появляются растяжки, часто на груди и животе. Хотя розовато-фиолетовые растяжки могут никогда полностью не исчезнуть, они часто становятся цветом окружающей кожи и уменьшаются в размерах после родов. Растяжки могут чесаться, поэтому наносите кремы, чтобы смягчить их и уменьшить желание чесать и, возможно, повредить кожу.
Растяжки могут чесаться, поэтому наносите кремы, чтобы смягчить их и уменьшить желание чесать и, возможно, повредить кожу.
Изменения родинок и веснушек
Гиперпигментация, вызванная гормональными изменениями во время беременности, может вызвать изменение цвета родинок и веснушек. Некоторое потемнение родинок, веснушек и родимых пятен может быть безвредным. Но всегда полезно обратиться к дерматологу или врачу по поводу изменений в размере, цвете или форме.
Гормоны беременности также могут вызывать появление темных пятен на коже, что часто невозможно предотвратить. Хотя большинство изменений пигментации кожи исчезают после беременности, некоторые изменения цвета родинок или веснушек могут остаться навсегда. Если вы заметили какие-либо изменения, рекомендуется проверить кожу на наличие потенциального рака кожи или кожных заболеваний, характерных для беременности.
Сыпь и фурункулы, характерные для беременных
Небольшой процент женщин могут иметь кожные заболевания, характерные для беременности, такие как PUPPP (зудящие уртикарные папулы и бляшки беременных) и фолликулит.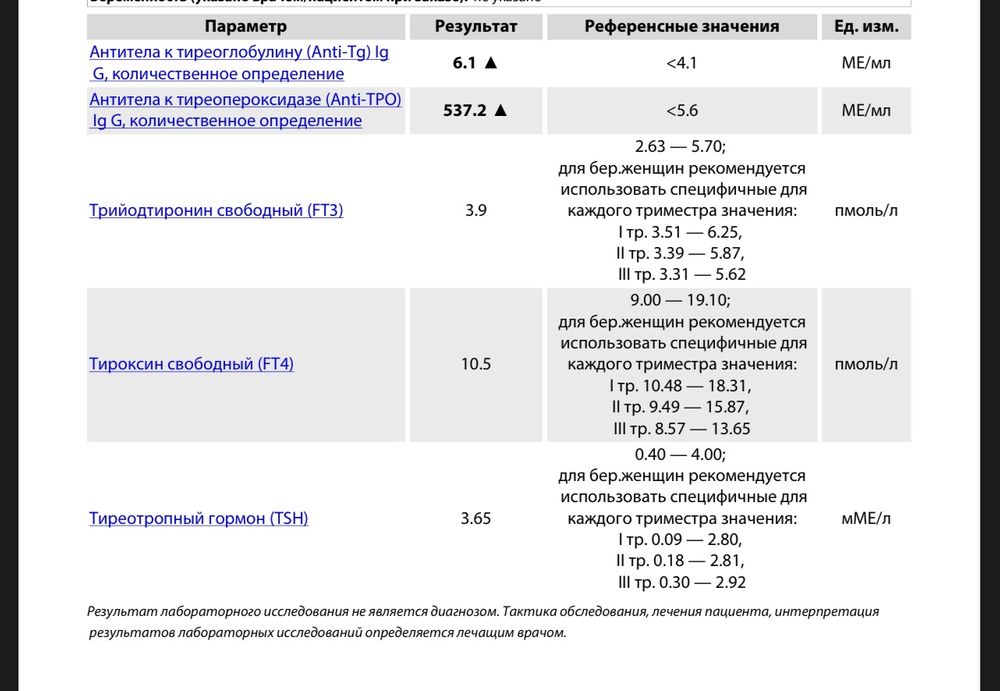 Большинство состояний включают пустулы и красные шишки на животе, ногах, руках или спине. Хотя большинство высыпаний безвредны и быстро проходят после родов, некоторые кожные заболевания могут быть связаны с преждевременными родами или проблемами для ребенка. К ним относятся внутрипеченочный холестаз и пемфигоид беременных.
Большинство состояний включают пустулы и красные шишки на животе, ногах, руках или спине. Хотя большинство высыпаний безвредны и быстро проходят после родов, некоторые кожные заболевания могут быть связаны с преждевременными родами или проблемами для ребенка. К ним относятся внутрипеченочный холестаз и пемфигоид беременных.
Изменения системы кровообращения
Во время беременности часто встречаются:
3 из-за быстрого расширения сосудов и повышенная нагрузка на сердце и легкие, беременные женщины производят больше крови и должны проявлять большую осторожность при физических нагрузках, чем небеременные женщины.
Сердцебиение и объем крови во время беременности
Во втором триместре беременности сердце матери в состоянии покоя работает на 30–50 % интенсивнее. Большая часть этого увеличения связана с более эффективно работающим сердцем, которое выбрасывает больше крови при каждом ударе.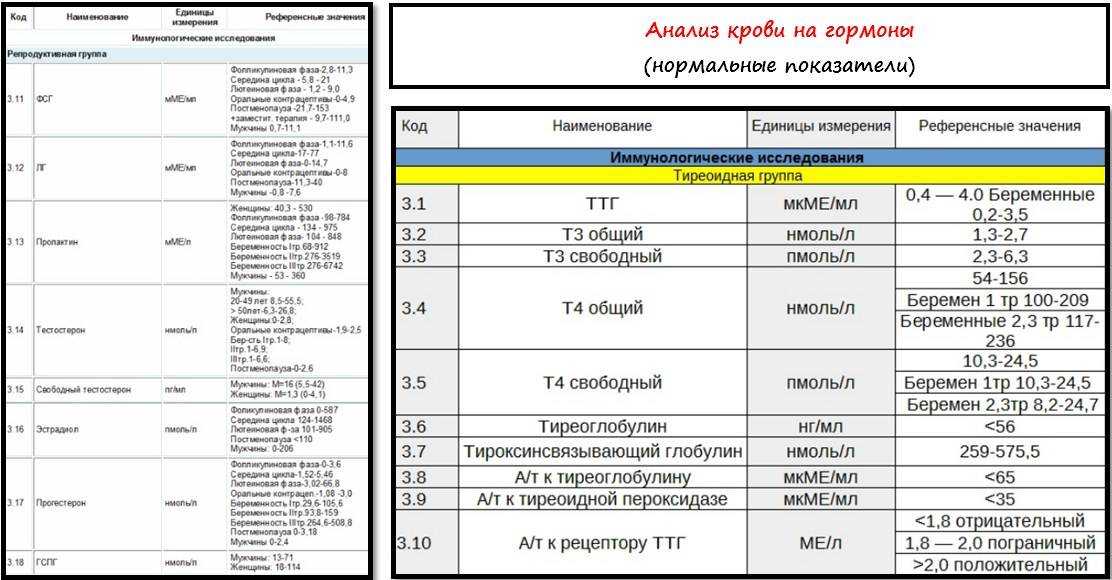 Частота сердечных сокращений может увеличиться до 15-20 процентов во время беременности. Частота пульса в третьем триместре приближается к 90–100 ударам в минуту. Объем крови прогрессивно увеличивается во время беременности до последнего месяца. Объем плазмы увеличивается на 40–50 процентов, а масса эритроцитов — на 20–30 процентов, что создает потребность в повышенном потреблении железа и фолиевой кислоты.
Частота сердечных сокращений может увеличиться до 15-20 процентов во время беременности. Частота пульса в третьем триместре приближается к 90–100 ударам в минуту. Объем крови прогрессивно увеличивается во время беременности до последнего месяца. Объем плазмы увеличивается на 40–50 процентов, а масса эритроцитов — на 20–30 процентов, что создает потребность в повышенном потреблении железа и фолиевой кислоты.
Артериальное давление и физическая нагрузка
Существует два типа изменений кровообращения, которые могут влиять на физическую активность во время беременности. Гормоны беременности могут внезапно повлиять на тонус сосудов. Внезапная потеря тонуса может привести к ощущению головокружения и, возможно, даже к кратковременной потере сознания. Это связано с тем, что потеря давления посылает меньше крови в мозг и центральную нервную систему.
Кроме того, интенсивные физические упражнения могут привести к уменьшению притока крови к матке при отведении крови к мышцам.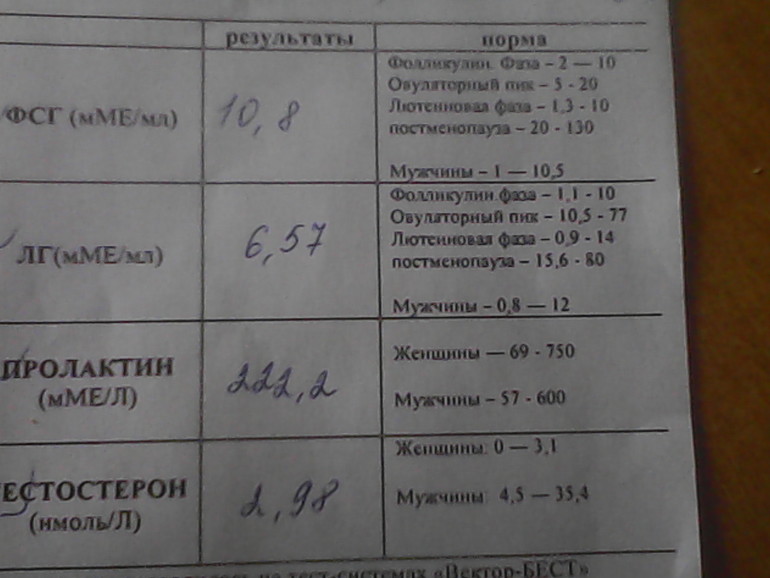 Однако не было показано, что это оказывает долгосрочное влияние на ребенка. Кроме того, есть данные, свидетельствующие о том, что у людей, которые занимаются физическими упражнениями, улучшается кровоснабжение плаценты в состоянии покоя. Это может быть полезно для роста плаценты и плода и увеличения веса.
Однако не было показано, что это оказывает долгосрочное влияние на ребенка. Кроме того, есть данные, свидетельствующие о том, что у людей, которые занимаются физическими упражнениями, улучшается кровоснабжение плаценты в состоянии покоя. Это может быть полезно для роста плаценты и плода и увеличения веса.
Головокружение и обмороки
Другая форма головокружения может возникнуть в результате лежания на спине. Это головокружение чаще встречается после 24 недель. Однако это может произойти раньше во время многоплодной беременности или при состояниях, которые увеличивают количество амниотической жидкости.
В положении лежа на спине сдавливается крупный кровеносный сосуд, ведущий от нижней части тела к сердцу, также известный как полая вена. Это уменьшает приток крови к сердцу и от него, что приводит к внезапному и резкому снижению артериального давления. Это может вызвать головокружение или потерю сознания.
После первого триместра не рекомендуется выполнять упражнения лежа на спине из-за воздействия сдавления кровеносных сосудов. Лежание на левом боку может облегчить головокружение и является здоровым положением для сна.
Лежание на левом боку может облегчить головокружение и является здоровым положением для сна.
Женщины, испытывающие любое из этих состояний, особенно во время физических упражнений, должны проконсультироваться со своим врачом.
Дыхательные и метаболические изменения
Беременные женщины испытывают увеличение количества кислорода, которое они транспортируют в своей крови. Это связано с повышенным спросом на кровь и расширением кровеносных сосудов. Эти силы роста увеличивают скорость метаболизма во время беременности, что требует от женщин увеличения потребления энергии и осторожности в периоды физических нагрузок.
Дыхание и уровень кислорода в крови
Во время беременности количество воздуха, входящего и выходящего из легких, увеличивается на 30–50 процентов из-за двух факторов. При каждом вдохе объем воздуха увеличивается, а частота дыхания немного увеличивается. По мере увеличения матки пространство для движения диафрагмы может быть ограничено. Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
В целом у беременных женщин более высокий уровень кислорода в крови. Исследования показали, что беременные женщины потребляют больше кислорода в состоянии покоя. Похоже, что это не влияет на количество кислорода, доступного для физических упражнений или другой физической работы во время беременности.
Скорость метаболизма
Базальная скорость метаболизма, или скорость метаболизма в покое (RMR), количество энергии, которое организм расходует в состоянии покоя, значительно увеличивается во время беременности. Это измеряется количеством кислорода, используемого в периоды полного отдыха. Это помогает оценить количество потребляемой энергии, необходимой для поддержания или набора веса. Изменения скорости метаболизма объясняют необходимость увеличения потребления калорий во время беременности. Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Скорость метаболизма существенно увеличивается уже к 15 неделе беременности и достигает пика в третьем триместре во время наибольшей фазы роста. Этот повышенный уровень метаболизма может подвергнуть беременных женщин более высокому риску гипогликемии или низкого уровня сахара в крови. Хотя скорость метаболизма может немного снижаться по мере того, как беременность достигает срока, она остается повышенной по сравнению с уровнями до беременности в течение нескольких недель после родов. У женщин, вырабатывающих молоко, он будет оставаться повышенным на протяжении всего периода грудного вскармливания.
Изменения температуры тела
Повышение базальной температуры тела – один из первых признаков беременности. Немного более высокая внутренняя температура будет поддерживаться на протяжении всей беременности. Женщины также имеют большую потребность в воде во время беременности.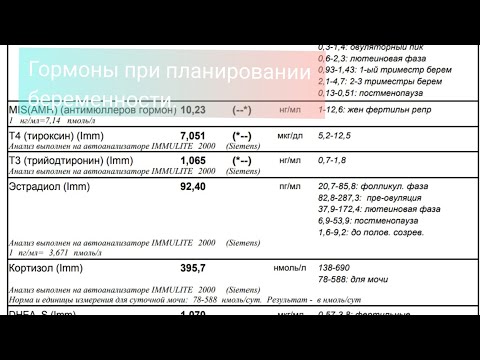 Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Гипертермия – перегрев во время беременности
Тепловой стресс во время физической нагрузки вызывает беспокойство по двум причинам. Во-первых, повышение внутренней температуры тела матери, как и при гипертермии, может нанести вред развитию ребенка. Во-вторых, потеря воды у матери, как и при обезвоживании, может уменьшить количество крови, доступной плоду. Это может привести к повышенному риску преждевременных схваток.
У небеременных женщин умеренные аэробные упражнения вызывают значительное повышение температуры тела. Беременные женщины, независимо от того, занимаются они спортом или нет, испытывают общее увеличение скорости основного обмена и температуры тела. Беременные женщины очень эффективно регулируют внутреннюю температуру. Увеличенный приток крови к коже и расширенная поверхность кожи выделяют повышенное тепло тела.
Было показано, что у беременных женщин не так сильно повышается температура тела во время физических упражнений, как у небеременных. Однако беременным женщинам следует избегать занятий в непроницаемой для дыхания одежде и в очень жарких или влажных условиях, поскольку воздействие гипертермии может быть тяжелым. Следующее может помочь снизить риск перегрева во время тренировки:
обезвоживание
Большинство женщин, занимающихся спортом в течение 20–30 минут или занимающихся в жаркую и влажную погоду, потеют . У беременных женщин потеря телесных жидкостей с потом может уменьшить приток крови к матке, мышцам и некоторым органам. Развивающийся плод нуждается в постоянном снабжении кислородом и питательными веществами, переносимыми кровью, поэтому травма может быть результатом недостатка жидкости.
В большинстве случаев потребление кислорода маткой остается постоянным во время физической нагрузки, и плод находится в безопасности.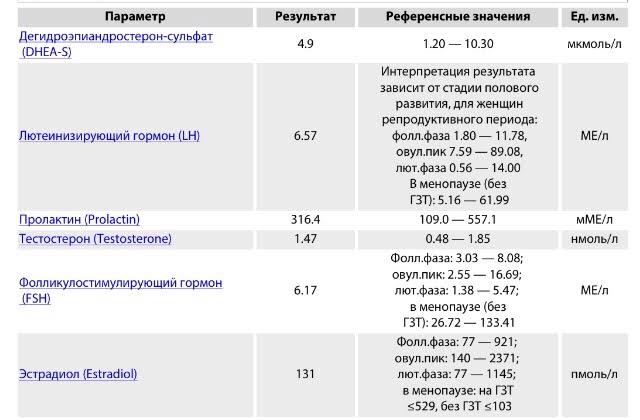 Однако физические упражнения могут быть опасны для женщин с гипертонией, вызванной беременностью. Это связано с тем, что это состояние ограничивает объем крови в матке, поскольку сосуды сужаются и доставляют меньше крови в эту область.
Однако физические упражнения могут быть опасны для женщин с гипертонией, вызванной беременностью. Это связано с тем, что это состояние ограничивает объем крови в матке, поскольку сосуды сужаются и доставляют меньше крови в эту область.
Если вам разрешено заниматься спортом во время беременности, обязательно следуйте советам здравого смысла. Избегайте чрезмерной жары и влажности и регидратируйтесь, даже если вы не испытываете жажду.
Как ваше тело меняется во время беременности: гормоны, грудь и многое другое
Обзор
Беременность приносит в организм различные изменения. Они могут варьироваться от обычных и ожидаемых изменений, таких как отек и задержка жидкости, до менее привычных, таких как изменения зрения. Читайте дальше, чтобы узнать о них больше.
Гормональные изменения во время беременности
Гормональные и физиологические изменения, происходящие во время беременности, уникальны.
Беременные женщины испытывают внезапное и резкое повышение уровня эстрогена и прогестерона.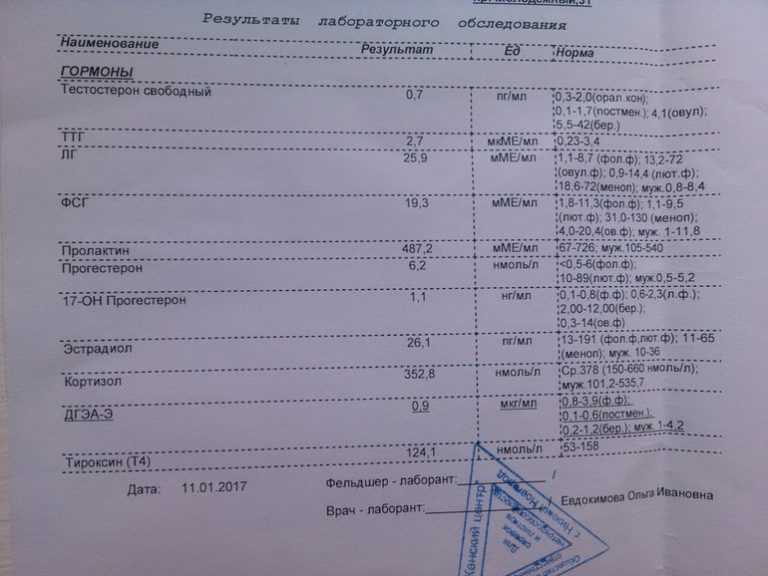 Они также испытывают изменения в количестве и функции ряда других гормонов. Эти изменения влияют не только на настроение. Они также могут:
Они также испытывают изменения в количестве и функции ряда других гормонов. Эти изменения влияют не только на настроение. Они также могут:
Изменяют эстроген и прогестерон гормоны. Женщина вырабатывает больше эстрогена во время одной беременности, чем за всю свою жизнь, когда она не беременна. Повышение уровня эстрогена во время беременности позволяет матке и плаценте:
Кроме того, считается, что эстроген играет важную роль в развитии и созревании плода.
Уровень эстрогена неуклонно повышается во время беременности и достигает пика в третьем триместре. Быстрое повышение уровня эстрогена в первом триместре может вызвать некоторую тошноту, связанную с беременностью.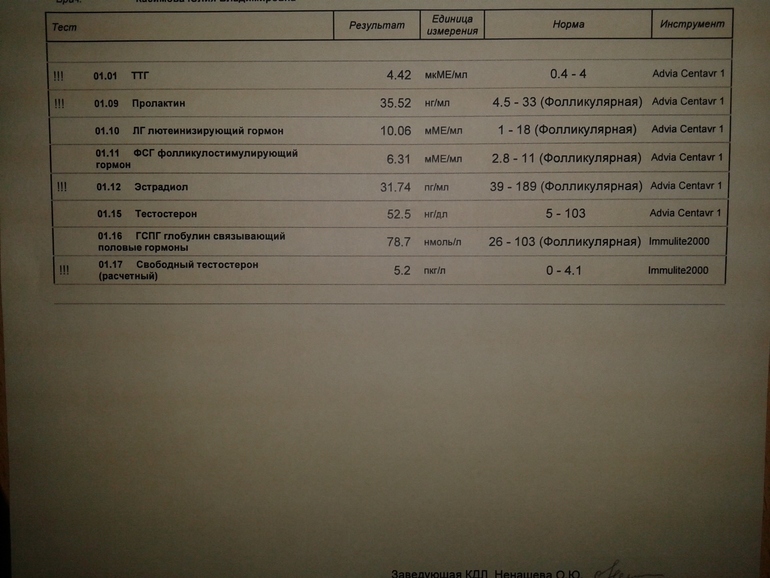 Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Во втором триместре он играет важную роль в развитии молочных протоков, которые увеличивают грудь.
Уровень прогестерона также чрезвычайно высок во время беременности. Изменения прогестерона вызывают слабость или ослабление связок и суставов по всему телу. Кроме того, высокие уровни прогестерона вызывают увеличение внутренних структур, таких как мочеточники. Мочеточники соединяют почки с мочевым пузырем матери. Прогестерон также важен для преобразования матки размером с небольшую грушу — в небеременном состоянии — в матку, в которой может разместиться доношенный ребенок.
Гормоны беременности и травмы при физических нагрузках
Хотя эти гормоны абсолютно необходимы для успешной беременности, они также могут затруднить выполнение физических упражнений. Поскольку связки более ослаблены, беременные женщины могут подвергаться большему риску растяжений связок и деформаций лодыжки или колена. Тем не менее, ни одно исследование не задокументировало повышенный уровень травматизма во время беременности.
У беременной женщины меняется вся осанка. Ее грудь больше. Ее живот превращается из плоского или вогнутого в очень выпуклый, увеличивая кривизну ее спины. Комбинированный эффект смещает центр тяжести вперед и может привести к изменению ее чувства равновесия.
Увеличение массы тела, задержка жидкости и физическая активность
Увеличение массы тела у беременных увеличивает нагрузку на организм при любой физической активности. Этот дополнительный вес и гравитация замедляют циркуляцию крови и телесных жидкостей, особенно в нижних конечностях. В результате беременные женщины задерживают жидкости и испытывают отек лица и конечностей. Этот вес воды добавляет еще одно ограничение на физические упражнения. Узнайте о естественных методах лечения опухших рук.
Многие женщины начинают замечать небольшие отеки во втором триместре. Это часто продолжается в третьем триместре. Это увеличение задержки жидкости является причиной значительной прибавки в весе у женщин во время беременности. Советы по уменьшению отека включают в себя:
Советы по уменьшению отека включают в себя:
Увеличение веса обычно является основной причиной того, что организм не может переносить физические нагрузки до беременности. Это относится даже к опытным, элитным или профессиональным спортсменам. Растяжение круглых связок, увеличенный размер матки и нестабильность таза из-за слабости связок могут привести к усилению дискомфорта во время упражнений.
Совет: Ради интереса сфотографируйте себя сбоку в профиль на ранних сроках беременности, в лучшей позе. Сделайте еще одно фото незадолго до родов и сравните эти боковые профили. Изменения впечатляют, не так ли?
Сенсорные изменения
Беременность может резко изменить то, как женщина воспринимает мир через зрение, вкус и обоняние.
Изменения зрения
Некоторые женщины испытывают изменения зрения во время беременности, характеризующиеся повышенной близорукостью. Исследователи не знают точных биологических механизмов, лежащих в основе изменений зрения. Большинство женщин возвращаются к зрению до беременности после родов.
Исследователи не знают точных биологических механизмов, лежащих в основе изменений зрения. Большинство женщин возвращаются к зрению до беременности после родов.
Общие изменения во время беременности включают размытость и дискомфорт при ношении контактных линз. У беременных женщин часто наблюдается повышение внутриглазного давления. Женщины с преэклампсией или гестационным диабетом могут подвергаться повышенному риску редких проблем со зрением, таких как отслойка сетчатки или потеря зрения.
Изменения вкуса и запаха
У большинства женщин вкусовые ощущения во время беременности меняются. Обычно они предпочитают более соленую и сладкую пищу, чем небеременные женщины. У них также более высокий порог для сильных кислых, соленых и сладких вкусов. Дисгевзия, снижение вкусовой чувствительности, чаще всего наблюдается в первом триместре беременности.
Определенные вкусовые предпочтения могут меняться в зависимости от триместра. Хотя многие женщины испытывают притупление вкусовых ощущений в течение короткого периода времени после родов, они, как правило, полностью восстанавливают вкусовые ощущения после беременности. Некоторые женщины также испытывают металлический привкус во рту во время беременности. Это может усугубить тошноту и может указывать на дисбаланс питательных веществ. Узнайте больше о нарушении вкуса.
Некоторые женщины также испытывают металлический привкус во рту во время беременности. Это может усугубить тошноту и может указывать на дисбаланс питательных веществ. Узнайте больше о нарушении вкуса.
Иногда беременные женщины также сообщают об изменениях обоняния. Многие описывают повышенное внимание и чувствительность к различным запахам. Существует мало последовательных и надежных данных, свидетельствующих о том, что беременные женщины на самом деле замечают и идентифицируют определенные запахи и интенсивность запахов больше, чем их небеременные коллеги. Тем не менее, подавляющее большинство беременных женщин сообщают о заметном повышении собственной чувствительности к запахам.
Изменения груди и шейки матки
Гормональные изменения, которые начинаются в первом триместре, приводят ко многим физиологическим изменениям во всем организме. Эти изменения помогают подготовить организм матери к беременности, родам и грудному вскармливанию.
Изменения молочной железы
Грудь беременных женщин часто претерпевает ряд значительных изменений во время беременности, поскольку их тело готовится снабжать молоком новорожденного ребенка. Гормоны беременности, влияющие на пигментацию кожи, часто вызывают потемнение ареолы. По мере роста груди беременные женщины могут испытывать болезненность или чувствительность и замечать, что вены стали темнее, а соски выступают больше, чем до беременности. У некоторых женщин могут появиться растяжки на груди, особенно если они быстро растут. Многие женщины также заметят увеличение размера соска и ареолы.
Гормоны беременности, влияющие на пигментацию кожи, часто вызывают потемнение ареолы. По мере роста груди беременные женщины могут испытывать болезненность или чувствительность и замечать, что вены стали темнее, а соски выступают больше, чем до беременности. У некоторых женщин могут появиться растяжки на груди, особенно если они быстро растут. Многие женщины также заметят увеличение размера соска и ареолы.
Часто появляются небольшие бугорки на ареолах. У большинства женщин начинает вырабатываться и даже «вытекать» небольшое количество густого желтоватого вещества во втором триместре. Это вещество также известно как молозиво. Помимо выработки молозива для первого кормления ребенка, молочные протоки в груди расширяются, готовясь к выработке и хранению молока. Некоторые женщины могут заметить небольшие уплотнения в тканях молочной железы, которые могут быть вызваны закупоркой молочных протоков. Если уплотнения не исчезают после нескольких дней массажа груди и согревания ее водой или мочалкой, врач должен осмотреть уплотнение во время следующего пренатального визита.
Изменения шейки матки
Шейка матки или вход в матку претерпевает физические изменения во время беременности и родов. У многих женщин ткань шейки матки утолщается, становится твердой и железистой. За несколько недель до родов шейка матки может размягчиться и немного расшириться из-за давления растущего ребенка.
На ранних сроках беременности в шейке матки образуется толстая слизистая пробка, закрывающая матку. Пробка часто выходит на поздних сроках беременности или во время родов. Это еще называют кровавым шоу. Слизистая с прожилками небольшого количества крови является обычным явлением, когда матка готовится к родам. Перед родами шейка матки значительно расширяется, размягчается и истончается, позволяя ребенку пройти через родовые пути. Узнайте больше об этапах родов и о том, как они влияют на шейку матки.
Изменения волос, кожи и ногтей
Во время беременности у многих женщин наблюдается изменение внешнего вида кожи. Хотя большинство из них носят временный характер, некоторые, например растяжки, могут привести к необратимым изменениям. Кроме того, женщины, которые испытывают некоторые из этих изменений кожи во время беременности, с большей вероятностью испытают их снова при будущих беременностях или даже при приеме гормональных контрацептивов.
Кроме того, женщины, которые испытывают некоторые из этих изменений кожи во время беременности, с большей вероятностью испытают их снова при будущих беременностях или даже при приеме гормональных контрацептивов.
Изменения волос и ногтей
Во время беременности у многих женщин наблюдается изменение роста волос и ногтей. Гормональные изменения иногда могут вызывать чрезмерное выпадение волос. Это особенно верно для женщин с семейной историей женской алопеции.
Но у многих женщин наблюдается рост и утолщение волос во время беременности, и они могут даже заметить рост волос в нежелательных местах. Возможен рост волос на лице, руках, ногах или спине. Большинство изменений в росте волос возвращаются к норме после рождения ребенка. Однако обычно выпадение волос или усиленное выпадение волос происходит в течение года после родов, поскольку волосяные фолликулы и уровень гормонов регулируются сами по себе без влияния гормонов беременности.
У многих женщин во время беременности также наблюдается более быстрый рост ногтей. Правильное питание и прием витаминов для беременных увеличивает выработку гормонов роста во время беременности. Хотя некоторые могут счесть это изменение желательным, многие могут заметить повышенную ломкость ногтей, ломкость, борозды или кератоз. Здоровые диетические изменения для увеличения прочности ногтей могут помочь предотвратить ломкость без использования химических продуктов для ногтей.
Правильное питание и прием витаминов для беременных увеличивает выработку гормонов роста во время беременности. Хотя некоторые могут счесть это изменение желательным, многие могут заметить повышенную ломкость ногтей, ломкость, борозды или кератоз. Здоровые диетические изменения для увеличения прочности ногтей могут помочь предотвратить ломкость без использования химических продуктов для ногтей.
«Маска» при беременности и гиперпигментации
Подавляющее большинство беременных женщин во время беременности испытывают ту или иную гиперпигментацию. Он заключается в потемнении тона кожи на таких частях тела, как ареолы, гениталии, рубцы и белая линия живота (темная линия). Гиперпигментация может возникнуть у женщин с любым оттенком кожи, хотя чаще встречается у женщин с более темным цветом лица.
Кроме того, до 70 процентов беременных отмечают потемнение кожи лица. Это состояние известно как меланодермия или «маска» беременности. Состояние может ухудшиться под воздействием солнца и радиации, поэтому во время беременности следует ежедневно использовать солнцезащитный крем широкого спектра действия UVA/UVB. В большинстве случаев меланодермия проходит после беременности.
В большинстве случаев меланодермия проходит после беременности.
Растяжки
Растяжки (striae gravidarum), пожалуй, наиболее известные изменения кожи во время беременности. Они вызваны сочетанием физического растяжения кожи и воздействия гормональных изменений на эластичность кожи. К третьему триместру беременности у 90 процентов женщин появляются растяжки, часто на груди и животе. Хотя розовато-фиолетовые растяжки могут никогда полностью не исчезнуть, они часто становятся цветом окружающей кожи и уменьшаются в размерах после родов. Растяжки могут чесаться, поэтому наносите кремы, чтобы смягчить их и уменьшить желание чесать и, возможно, повредить кожу.
Изменения родинок и веснушек
Гиперпигментация, вызванная гормональными изменениями во время беременности, может вызвать изменение цвета родинок и веснушек. Некоторое потемнение родинок, веснушек и родимых пятен может быть безвредным. Но всегда полезно обратиться к дерматологу или врачу по поводу изменений в размере, цвете или форме.
Гормоны беременности также могут вызывать появление темных пятен на коже, что часто невозможно предотвратить. Хотя большинство изменений пигментации кожи исчезают после беременности, некоторые изменения цвета родинок или веснушек могут остаться навсегда. Если вы заметили какие-либо изменения, рекомендуется проверить кожу на наличие потенциального рака кожи или кожных заболеваний, характерных для беременности.
Сыпь и фурункулы, характерные для беременных
Небольшой процент женщин могут иметь кожные заболевания, характерные для беременности, такие как PUPPP (зудящие уртикарные папулы и бляшки беременных) и фолликулит. Большинство состояний включают пустулы и красные шишки на животе, ногах, руках или спине. Хотя большинство высыпаний безвредны и быстро проходят после родов, некоторые кожные заболевания могут быть связаны с преждевременными родами или проблемами для ребенка. К ним относятся внутрипеченочный холестаз и пемфигоид беременных.
Изменения системы кровообращения
Во время беременности часто встречаются:
3 из-за быстрого расширения сосудов и повышенная нагрузка на сердце и легкие, беременные женщины производят больше крови и должны проявлять большую осторожность при физических нагрузках, чем небеременные женщины.

Сердцебиение и объем крови во время беременности
Во втором триместре беременности сердце матери в состоянии покоя работает на 30–50 % интенсивнее. Большая часть этого увеличения связана с более эффективно работающим сердцем, которое выбрасывает больше крови при каждом ударе. Частота сердечных сокращений может увеличиться до 15-20 процентов во время беременности. Частота пульса в третьем триместре приближается к 90–100 ударам в минуту. Объем крови прогрессивно увеличивается во время беременности до последнего месяца. Объем плазмы увеличивается на 40–50 процентов, а масса эритроцитов — на 20–30 процентов, что создает потребность в повышенном потреблении железа и фолиевой кислоты.
Артериальное давление и физическая нагрузка
Существует два типа изменений кровообращения, которые могут влиять на физическую активность во время беременности. Гормоны беременности могут внезапно повлиять на тонус сосудов. Внезапная потеря тонуса может привести к ощущению головокружения и, возможно, даже к кратковременной потере сознания.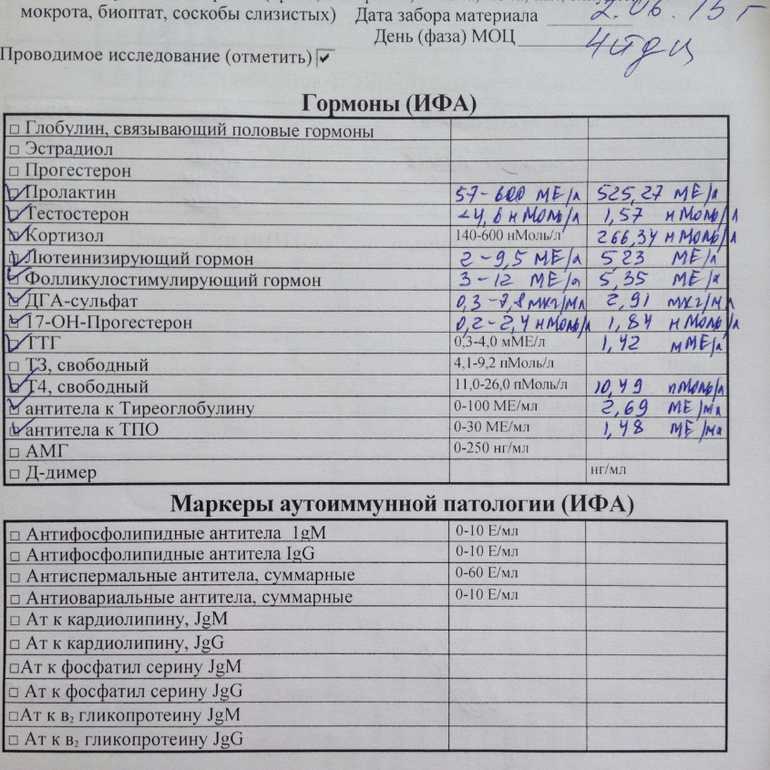 Это связано с тем, что потеря давления посылает меньше крови в мозг и центральную нервную систему.
Это связано с тем, что потеря давления посылает меньше крови в мозг и центральную нервную систему.
Кроме того, интенсивные физические упражнения могут привести к уменьшению притока крови к матке при отведении крови к мышцам. Однако не было показано, что это оказывает долгосрочное влияние на ребенка. Кроме того, есть данные, свидетельствующие о том, что у людей, которые занимаются физическими упражнениями, улучшается кровоснабжение плаценты в состоянии покоя. Это может быть полезно для роста плаценты и плода и увеличения веса.
Головокружение и обмороки
Другая форма головокружения может возникнуть в результате лежания на спине. Это головокружение чаще встречается после 24 недель. Однако это может произойти раньше во время многоплодной беременности или при состояниях, которые увеличивают количество амниотической жидкости.
В положении лежа на спине сдавливается крупный кровеносный сосуд, ведущий от нижней части тела к сердцу, также известный как полая вена. Это уменьшает приток крови к сердцу и от него, что приводит к внезапному и резкому снижению артериального давления. Это может вызвать головокружение или потерю сознания.
Это уменьшает приток крови к сердцу и от него, что приводит к внезапному и резкому снижению артериального давления. Это может вызвать головокружение или потерю сознания.
После первого триместра не рекомендуется выполнять упражнения лежа на спине из-за воздействия сдавления кровеносных сосудов. Лежание на левом боку может облегчить головокружение и является здоровым положением для сна.
Женщины, испытывающие любое из этих состояний, особенно во время физических упражнений, должны проконсультироваться со своим врачом.
Дыхательные и метаболические изменения
Беременные женщины испытывают увеличение количества кислорода, которое они транспортируют в своей крови. Это связано с повышенным спросом на кровь и расширением кровеносных сосудов. Эти силы роста увеличивают скорость метаболизма во время беременности, что требует от женщин увеличения потребления энергии и осторожности в периоды физических нагрузок.
Дыхание и уровень кислорода в крови
Во время беременности количество воздуха, входящего и выходящего из легких, увеличивается на 30–50 процентов из-за двух факторов.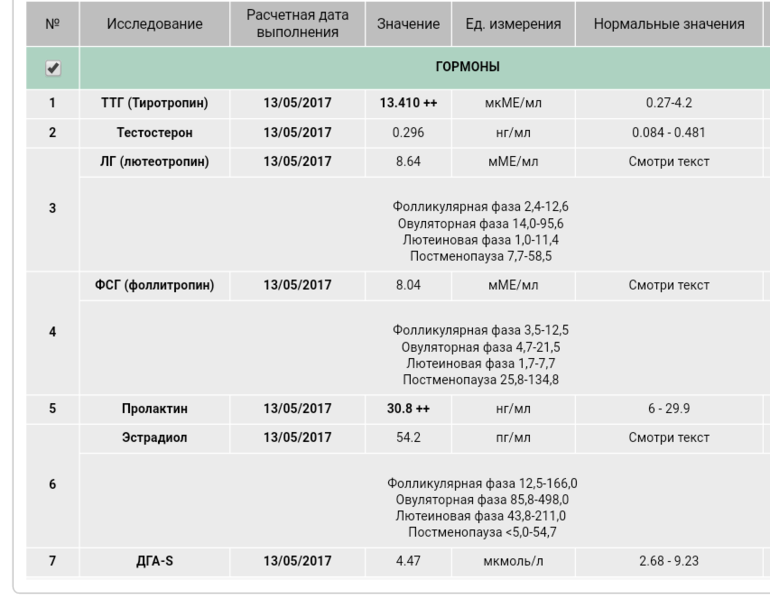 При каждом вдохе объем воздуха увеличивается, а частота дыхания немного увеличивается. По мере увеличения матки пространство для движения диафрагмы может быть ограничено. Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
При каждом вдохе объем воздуха увеличивается, а частота дыхания немного увеличивается. По мере увеличения матки пространство для движения диафрагмы может быть ограничено. Поэтому некоторые женщины сообщают об ощущении повышенной трудности при глубоких вдохах. Даже без физических упражнений эти изменения могут вызвать одышку или чувство «жажды воздуха». Программы упражнений могут усилить эти симптомы.
В целом у беременных женщин более высокий уровень кислорода в крови. Исследования показали, что беременные женщины потребляют больше кислорода в состоянии покоя. Похоже, что это не влияет на количество кислорода, доступного для физических упражнений или другой физической работы во время беременности.
Скорость метаболизма
Базальная скорость метаболизма, или скорость метаболизма в покое (RMR), количество энергии, которое организм расходует в состоянии покоя, значительно увеличивается во время беременности. Это измеряется количеством кислорода, используемого в периоды полного отдыха.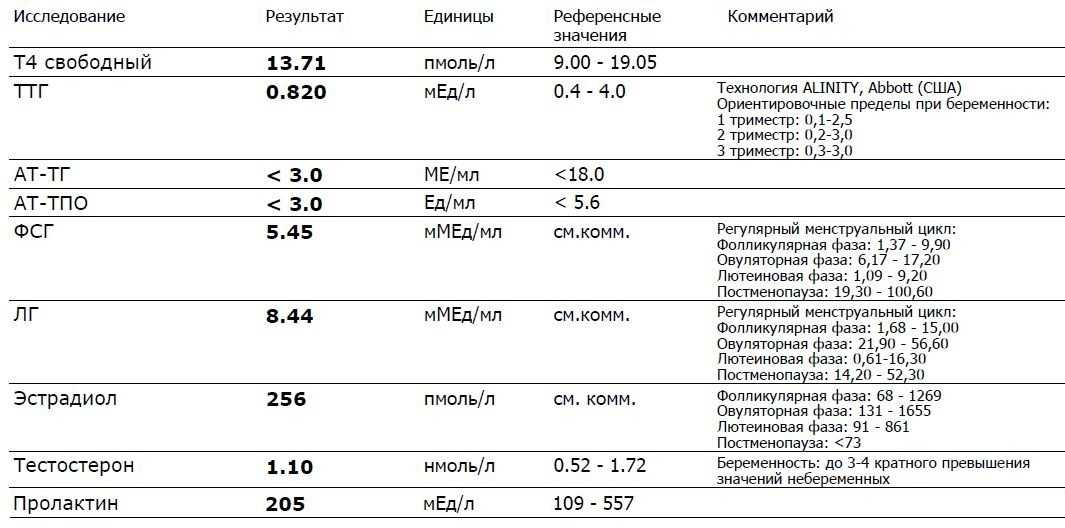 Это помогает оценить количество потребляемой энергии, необходимой для поддержания или набора веса. Изменения скорости метаболизма объясняют необходимость увеличения потребления калорий во время беременности. Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Это помогает оценить количество потребляемой энергии, необходимой для поддержания или набора веса. Изменения скорости метаболизма объясняют необходимость увеличения потребления калорий во время беременности. Организм беременной женщины медленно увеличивает потребность в энергии, чтобы способствовать изменениям и росту, происходящим как у матери, так и у ребенка.
Скорость метаболизма существенно увеличивается уже к 15 неделе беременности и достигает пика в третьем триместре во время наибольшей фазы роста. Этот повышенный уровень метаболизма может подвергнуть беременных женщин более высокому риску гипогликемии или низкого уровня сахара в крови. Хотя скорость метаболизма может немного снижаться по мере того, как беременность достигает срока, она остается повышенной по сравнению с уровнями до беременности в течение нескольких недель после родов. У женщин, вырабатывающих молоко, он будет оставаться повышенным на протяжении всего периода грудного вскармливания.
Изменения температуры тела
Повышение базальной температуры тела – один из первых признаков беременности. Немного более высокая внутренняя температура будет поддерживаться на протяжении всей беременности. Женщины также имеют большую потребность в воде во время беременности. Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Немного более высокая внутренняя температура будет поддерживаться на протяжении всей беременности. Женщины также имеют большую потребность в воде во время беременности. Они могут подвергаться более высокому риску гипертермии и обезвоживания, если не будут соблюдать осторожность, чтобы безопасно тренироваться и не допускать обезвоживания.
Гипертермия – перегрев во время беременности
Тепловой стресс во время физической нагрузки вызывает беспокойство по двум причинам. Во-первых, повышение внутренней температуры тела матери, как и при гипертермии, может нанести вред развитию ребенка. Во-вторых, потеря воды у матери, как и при обезвоживании, может уменьшить количество крови, доступной плоду. Это может привести к повышенному риску преждевременных схваток.
У небеременных женщин умеренные аэробные упражнения вызывают значительное повышение температуры тела. Беременные женщины, независимо от того, занимаются они спортом или нет, испытывают общее увеличение скорости основного обмена и температуры тела. Беременные женщины очень эффективно регулируют внутреннюю температуру. Увеличенный приток крови к коже и расширенная поверхность кожи выделяют повышенное тепло тела.
Беременные женщины очень эффективно регулируют внутреннюю температуру. Увеличенный приток крови к коже и расширенная поверхность кожи выделяют повышенное тепло тела.
Было показано, что у беременных женщин не так сильно повышается температура тела во время физических упражнений, как у небеременных. Однако беременным женщинам следует избегать занятий в непроницаемой для дыхания одежде и в очень жарких или влажных условиях, поскольку воздействие гипертермии может быть тяжелым. Следующее может помочь снизить риск перегрева во время тренировки:
обезвоживание
Большинство женщин, занимающихся спортом в течение 20–30 минут или занимающихся в жаркую и влажную погоду, потеют . У беременных женщин потеря телесных жидкостей с потом может уменьшить приток крови к матке, мышцам и некоторым органам. Развивающийся плод нуждается в постоянном снабжении кислородом и питательными веществами, переносимыми кровью, поэтому травма может быть результатом недостатка жидкости.
