Четвертая неделя от зачатия беременности что происходит: что происходит с малышом и мамой, фото живота, УЗИ плода
Многоплодная беременность
Автор: Михеева Наталья Григорьевна, журнал «Малышок»
Многоплодной называется беременность, при которой в матке одновременно развиваются два или более плода. Многоплодная беременность встречается в 0,4 — 1,6 % случаев всех беременностей. В последнее время очевидна тенденция к увеличению частоты наступления таких беременностей в связи с активным применением технологий вспомогательной репродукции, включая экстракорпоральное оплодотворение (ЭКО).
Типы многоплодной беременности
Дети, родившиеся при многоплодной беременности, называются БЛИЗНЕЦАМИ. Различают два основных типа близнецов: МОНОЗИГОТНЫЕ (однояйцевые, гомологичные, идентичные, похожие) и ДИЗИГОТНЫЕ (разнояйцевые, гетерологичные, разные). В странах Африки отмечена наиболее высокая частота рождения близнецов, в Европе и США — средняя, в азиатских странах – низкая.
Более часто встречаются дизиготные (разнояйцевые) двойни (в 66-75 % всех двоен). Частота рождения дизиготныхблизнецов варьирует от 4 до 50 на 1000 родов. Дизиготные близнецы возникают при оплодотворении двух отдельных яйцеклеток. Созревание двух и более яйцеклеток может происходить как в одном яичнике, так и в двух. Предрасположенность к развитию дизиготных близнецов может наследоваться по материнской линии. Дизиготные близнецы могут быть как однополыми, так и разнополыми, они похожи друг на друга как обычные братья и сестры. При разнояйцевой двойне всегда формируются две плаценты, которые могут располагаться очень близко, даже соприкасаться, но их всегда можно разделить. Два плодовместилища (т.е.плодных пузыря или два «домика»), разделены между собой перегородкой, состоящей из двух хориальных и двух амниотических оболочек. Такие двойни называются дизиготнымидихориальнымидиамниотическими.
Дизиготные близнецы возникают при оплодотворении двух отдельных яйцеклеток. Созревание двух и более яйцеклеток может происходить как в одном яичнике, так и в двух. Предрасположенность к развитию дизиготных близнецов может наследоваться по материнской линии. Дизиготные близнецы могут быть как однополыми, так и разнополыми, они похожи друг на друга как обычные братья и сестры. При разнояйцевой двойне всегда формируются две плаценты, которые могут располагаться очень близко, даже соприкасаться, но их всегда можно разделить. Два плодовместилища (т.е.плодных пузыря или два «домика»), разделены между собой перегородкой, состоящей из двух хориальных и двух амниотических оболочек. Такие двойни называются дизиготнымидихориальнымидиамниотическими.
Монозиготная (однояйцевая) двойня формируется вследствие разделения одного плодного яйца на различных стадиях его развития. Частота рождения монозиготных двоен — 3-5 на 1000 родов. Разделение оплодотворенной яйцеклетки на две равные части может происходить в результате задержки имплантации (погружения зародыша в слизистую матки) и дефицита кислорода, а также из-за нарушения кислотности и ионного состава среды, воздействия токсических и других факторов. Возникновение монозиготной двойни связывают также и с оплодотворением яйцеклетки, имевшей два или более ядра. Если разделение плодного яйца наступает в первые 3 дня после оплодотворения, то монозиготные двойни имеют две плаценты и две амниотические полости, и называются монозиготными диамниотическимидихориальными (рис.А). Если деление плодного яйца происходит между 4 — 8 днем после оплодотворения, то сформируются два эмбриона, каждый в отдельном амниотическом мешке. Два амниотических мешка будут окружены общей хориальной оболочкой с одной плацентой на двоих. Такие двойни называются монозиготными диамниотическимимонохориальными (рис.Б). Если разделение происходит на 9 — 10-й день после оплодотворения, то формируются два эмбриона с общим амниотическим мешком и плацентой. Такие двойни называются монозиготными моноамниотическимимонохориальными (рис.В) При разделении яйцеклетки в более поздние сроки на 13 — 15-й день после зачатия разделение будет неполным, что приведет к появлению сросшихся (неразделившихся, сиамских) близнецов.
Возникновение монозиготной двойни связывают также и с оплодотворением яйцеклетки, имевшей два или более ядра. Если разделение плодного яйца наступает в первые 3 дня после оплодотворения, то монозиготные двойни имеют две плаценты и две амниотические полости, и называются монозиготными диамниотическимидихориальными (рис.А). Если деление плодного яйца происходит между 4 — 8 днем после оплодотворения, то сформируются два эмбриона, каждый в отдельном амниотическом мешке. Два амниотических мешка будут окружены общей хориальной оболочкой с одной плацентой на двоих. Такие двойни называются монозиготными диамниотическимимонохориальными (рис.Б). Если разделение происходит на 9 — 10-й день после оплодотворения, то формируются два эмбриона с общим амниотическим мешком и плацентой. Такие двойни называются монозиготными моноамниотическимимонохориальными (рис.В) При разделении яйцеклетки в более поздние сроки на 13 — 15-й день после зачатия разделение будет неполным, что приведет к появлению сросшихся (неразделившихся, сиамских) близнецов. Такой тип встречается довольно редко, приблизительно 1 наблюдение на 1500 многоплодных беременностей или 1: 50.000 – 100.000 новорожденных. Монозиготные близнецы всегда одного пола, имеют одну и ту же группу крови, одинаковый цвет глаз, волос, кожный рельеф пальцев, и очень похожи друг на друга.
Такой тип встречается довольно редко, приблизительно 1 наблюдение на 1500 многоплодных беременностей или 1: 50.000 – 100.000 новорожденных. Монозиготные близнецы всегда одного пола, имеют одну и ту же группу крови, одинаковый цвет глаз, волос, кожный рельеф пальцев, и очень похожи друг на друга.
Роды двойней встречаются один раз на 87 родов, тройней — один раз на 872 (6400) двоен, четверней — один раз на 873 (51200) троен и т.д. (согласно формуле Галлина). Происхождение тройни, четверни и большего количества близнецов бывает различным. Так, тройни могут образовываться из трех отдельных яйцеклеток, из двух или одной яйцеклетки. Они могут быть однояйцевые и разнояйцевые. Четверни могут быть также однояйцевыми и разнояйцевыми.
Особенности течения многоплодной беременности
При многоплодной беременности к организму женщины предъявляются повышенные требования. Все органы и системы функционируют с большим напряжением. В связи со смещением диафрагмы увеличенной маткой, затрудняется деятельность сердца, возникают одышка, быстрая утомляемость. Увеличение матки, особенно к концу беременности, ведет к сдавлению внутренних органов, что проявляется нарушением функции кишечника, учащенным мочеиспусканием, изжогой. Почти в 4 -5 раз чаще отмечается развитие гестоза, который отличается более ранним началом, затяжным и более тяжелым клиническим течением, нередко сочетается с острым пиелонефритом беременных. В связи с повышенной потребностью и расходом железа у беременных часто развивается железодефицитная анемия. Значительно чаще, чем при одноплодной беременности, наблюдаются такие осложнения, как кровотечения во время беременности и в родах, аномалии родовой деятельности, низкое расположение плаценты. Нередко при многоплодной беременности возникают неправильные положения плодов. Одним из наиболее частых осложнений при многоплодной беременности является преждевременное ее прерывание. Преждевременные роды наблюдаются в 25-50 % случаев таких беременностей.
Увеличение матки, особенно к концу беременности, ведет к сдавлению внутренних органов, что проявляется нарушением функции кишечника, учащенным мочеиспусканием, изжогой. Почти в 4 -5 раз чаще отмечается развитие гестоза, который отличается более ранним началом, затяжным и более тяжелым клиническим течением, нередко сочетается с острым пиелонефритом беременных. В связи с повышенной потребностью и расходом железа у беременных часто развивается железодефицитная анемия. Значительно чаще, чем при одноплодной беременности, наблюдаются такие осложнения, как кровотечения во время беременности и в родах, аномалии родовой деятельности, низкое расположение плаценты. Нередко при многоплодной беременности возникают неправильные положения плодов. Одним из наиболее частых осложнений при многоплодной беременности является преждевременное ее прерывание. Преждевременные роды наблюдаются в 25-50 % случаев таких беременностей.
Развитие близнецов, родившихся в срок, в большинстве случаев бывает нормальным. Однако масса их тела обычно меньше (на 10 % и более), чем при одноплодной беременности. При двойнях масса детей при рождении менее 2500 г наблюдается в 40—60 %. Низкая масса близнецов чаще всего обусловлена недостаточностью маточно-плацентарной системы, которая не способна в достаточной мере обеспечить нескольких плодов питательными веществами, микроэлементами и кислородом. Следствием этого является задержка развития плодов, которая при многоплодной беременности является распространенным явлением. Масса близнецов, соответственно, уменьшается пропорционально их количеству (тройня, четверня и т.д.).
Однако масса их тела обычно меньше (на 10 % и более), чем при одноплодной беременности. При двойнях масса детей при рождении менее 2500 г наблюдается в 40—60 %. Низкая масса близнецов чаще всего обусловлена недостаточностью маточно-плацентарной системы, которая не способна в достаточной мере обеспечить нескольких плодов питательными веществами, микроэлементами и кислородом. Следствием этого является задержка развития плодов, которая при многоплодной беременности является распространенным явлением. Масса близнецов, соответственно, уменьшается пропорционально их количеству (тройня, четверня и т.д.).
При монохориальной двойне в плаценте нередко образуются анастомозы между сосудистыми системам плодов, что может привести к тяжелому осложнению – синдрому фето-фетальной трансфузии. При этом происходит перераспределение крови от одного плода к другому, так называемое «обкрадывание». Выраженность фето-фетальной трансфузии (легкая, средняя, тяжелая) зависит от степени перераспределения крови через анастомозы, которые варьируют в размерах, числе и направлении.
Диагностика при многоплодной беременности
Наиболее достоверным методом диагностики многоплодной беременности является ультразвуковой исследование, которое позволяет не только осуществить раннюю диагностику многоплодной беременности, но и определить положение и предлежание плодов, локализацию, структуру и количество плацент, количество амниотических полостей, объем околоплодных вод, врожденные пороки развития и антенатальную гибель плодов, состояние плодов с функциональной точки зрения, характер маточно-плацентарного и плодово-плацентарного кровотока.
При многоплодной беременности ввиду более высокой вероятности осложнений, ультразвуковой мониторинг проводится чаще, чем при одноплодной беременности. При дизиготной двойне примерно раз в 3-4 недели, при монозиготной – раз в 2 недели.
Кроме этого, осмотры и контроль клинических анализов проводится с особой тщательностью, а с 28 недель беременности регулярно проводится запись КТГ.
Ведение родов
Показаниями к кесареву сечению, связанными с многоплодием, считаются тройня (четверня), поперечное положение обоих или одного из плодов, тазовое предлежание обоих плодов или первого из них, и не связанными с многоплодием – гипоксия плодов, аномалии родовой деятельности, выпадение пуповины, экстрагенитальная патология матери, тяжелые гестозы, предлежание и отслойка плаценты и др.
ЭКО
В отделении вспомогательных репродуктивных технологий Роддома №2
выполняется ЭКО за счет средств Республиканского бюджета парам,
получившим положительное решение Минской городской или региональных комиссий по предоставлению одной бесплатной попытки ЭКО.
Проблема с лекарственный обеспечением отсутствуют. Очереди в листе ожидания нет.Родовспоможение
Индивидуальный уход за пациентами
Ультразвуковая диагностика
Любопытные факты
Сколько на земле близнецов?По разным оценкам, сегодня в мире насчитывается от 70 до 80 миллионов пар близнецов.
Число рождающихся близнецов по отношению к общему количеству новорожденных в разных странах и на разных континентах различно, но в целом тенденция такова, что оно продолжает расти.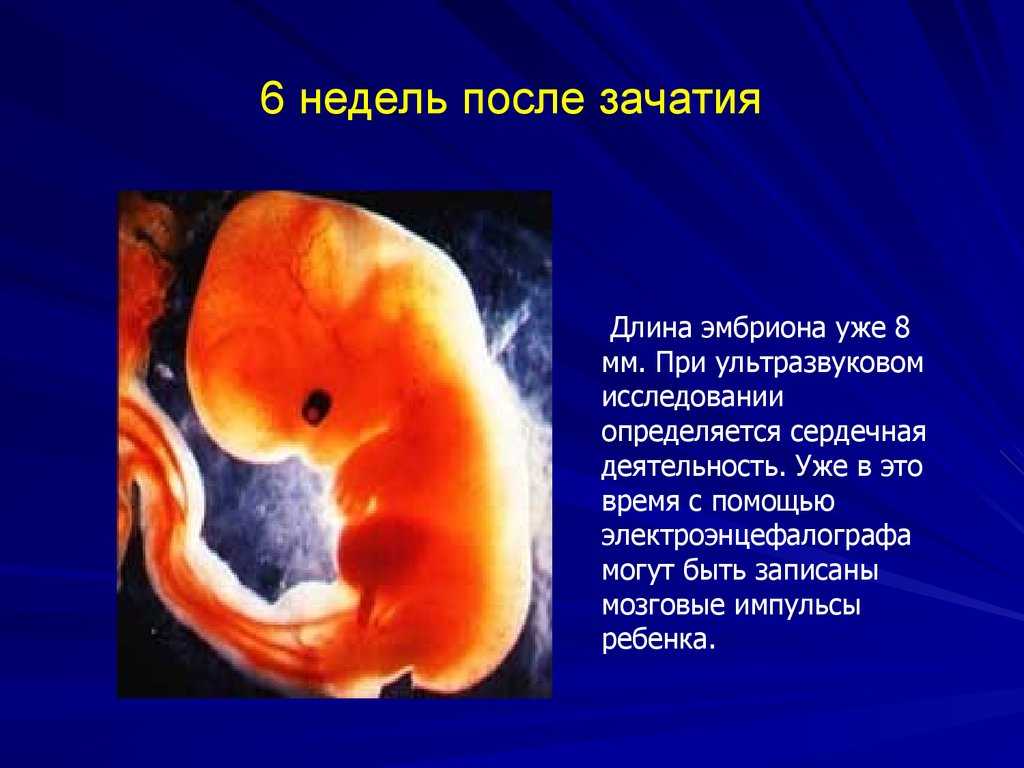 По сравнению с 60-ми годами, процент рождения близнецов вырос с 1,18 до 2,78, то есть, почти в 2,5 раза.
По сравнению с 60-ми годами, процент рождения близнецов вырос с 1,18 до 2,78, то есть, почти в 2,5 раза.
Наибольшее количество детей
Наибольшое число детей, рожденных одной матерью, по официальным данным, равно 69. Согласно сообщениям, сделанным в 1782 г., в период между 1725 и 1765 гг. жена русского крестьянина Федора Васильева рожала 27 раз, произведя при этом на свет 16 раз двойни, 7 раз тройни и 4 раза по 4 близнеца. Из них только 2 ребенка умерли в младенческом возрасте.
Изнаших современниц наиболее плодовитой матерью считается Леонтина Альбина (или Альвина) из Сан-Антонио, Чили, которая в 1943-81 гг. родила 55 детей. В результате первых 5 беременностей у нее рождались тройни, причем исключительно мужского пола.
Рожавшая наибольшее число раз
Рекордное число раз — 38 — рожала, как утверждают, Элизабет Гринхиллиз Эбботс-Лэнгли, гр. Хартфордшир, Великобритания. Она имела 39 детей — 32 дочери и 7 сыновей.
Наибольшее число многоплодных родов в одной семье
У Маддалены Гранаты из Италии (р. 1839) 15 раз рождались тройни.
1839) 15 раз рождались тройни.
Есть сведения также о рождении 29 мая 1971 г. в Филадельфии, штат Пенсильвания, США, и в мае 1977 г. в Багархате, Бангладеш, 11 близнецов. В обоих случаях ни один ребенок не выжил.
Наиболее плодовитые беременности
Доктор ДженнароМонтанино, Рим, Италия, утверждал, что в июле 1971 г. удалил из матки 35-летней женщины, имевшей 4-месячную беременность, эмбрионы 10 девочек и 5 мальчиков. Этот уникальный случай 15-плодия был следствием приема таблеток от бесплодия.
9 детей — самое большое количество при одной беременности — произвела на свет 13 июня 1971 г. ДжералдинБродрик в Сиднее, Австралия. Родились 5 мальчиков и 4 девочки: 2 мальчика были мертворожденными, а из остальных ни один не прожил более 6 дней.
О случаях рождения 10 близнецов (2 мальчиков и 8 девочек) известно по сообщениям из Испании ( 1924 г.), Китая ( 1936 г.) и Бразилии (апрель 1946г.).
Самый многодетный отец
Самым многодетным отцом в истории России считается крестьянин села Введенского Яков Кириллов, который в 1755 году в связи с этим был представлен ко двору (ему было тогда от роду 60 лет). Первая жена крестьянина родила 57 детей: 4 раза по четыре, 7 раз по три, 9 раз по два и 2 раза по одному. Вторая жена родила 15 детей. Таким образом, от двух жен Яков Кириллов имел 72 ребенка.
Первая жена крестьянина родила 57 детей: 4 раза по четыре, 7 раз по три, 9 раз по два и 2 раза по одному. Вторая жена родила 15 детей. Таким образом, от двух жен Яков Кириллов имел 72 ребенка.
Самые продолжительные интервалы между родами при многоплодной беременности
ПеггиЛинн из Хантингтона, шт. Пенсильван, США, родила девочку Ханну 11 ноября 1995, а второго из близнецов, Эрика — только через 84 дня (2 февраля 1996г.).
Сиамские близнецы
Соединенных близнецов стали называть «сиамскими» после того, как в районе Меклонга в Сиаме (Таиланд) 11 мая 1811 г. родились сращенными в области грудины Чанг и Энг Бункеры. Они сочетались браками с Сарой и Аделаидой Йетс из шт. Северная Каролина, США, и имели соответственно 10 и 12 детей. Умерли они в 1874 г., причем с разницей в 3 часа.
Наука, изучающая близнецов — гемеллология.
«Тайный язык»
Часто близнецы разговаривают между собой на не понятном для окружающих языке. Это явление называется криптофазией.
Близнецы — левши
18-22% из близнецов левши (у неблизнецов этот процент равен 10).
Прерывание беременности — Медицинский центр в Челябинске
Практика искусственного прерывания нежелательной беременности проводилась еще в древние времена. Практически все подобные процедуры до XIX – XX вв могли привести к массе осложнений, вплоть до гибели женщины.
Благодаря техническому прогрессу риск занесения инфекции, развития болевого или геморрагического шока был сведен к минимуму уже к середине прошлого столетия, но оставался серьезный риск развития у женщины бесплодия.
Почти три десятилетия назад была предложена методика медикаментозного аборта, который хоть полностью и не лишен возможных отрицательных последствий, но в отличие от остальных способов прерывания беременности переносится значительно легче.
Проводить медикаментозное прерывание беременности желательно до 6 – 7 недели с момента последней менструации. В более поздние сроки фармацевтические средства в состоянии обеспечить полноценное абортирование эмбриона, но с большой долей вероятности могут привести к развитию ряда серьезных осложнений у женщин.
Как происходит медикаментозное прерывание беременности
Процедура прерывания беременности с помощью фармацевтических препаратов возможна до 42 дня с момента окончания последней менструации. Желательно проводить эту процедуру в сроках до 3 – 4 недели, когда плодное яйцо не прикреплено плотно к стенке матки, а гормональная перестройка в организме женщины еще слабо выражена.
Прием фармакологических веществ проводится в два этапа. На первом этапе принимается синтетическое стероидное средство, которое вызывает гибель плода. Препарат блокирует действие прогестерона, что приводит к прекращению роста эндометрия, мышечная ткань матки становится более чувствительна к окситоцину и простагландинам. Эти факторы способствуют развитию сокращений миометрия, приводящих к отторжению плодного яйца и прерыванию беременности.
На втором этапе через 1,5 – 2 суток женщине вводятся синтетические аналоги простагландинов с целью стимуляции сократительной деятельности матки, направленной на изгнание плодного яйца из ее полости. Возможно применение как пероральных форм препарата, так и вагинальных.
Возможно применение как пероральных форм препарата, так и вагинальных.
Оба этапа приема медикаментов должны проходить в присутствии врача. Для исключения развития нежелательных последствий, женщина должна находиться под наблюдением медицинского персонала еще на протяжении двух часов. Через 1,5 – 2 суток после введения простагландинов необходимо проведение контрольного УЗИ для подтверждения нормального течения аборта. Если произошло так, что определенные части плодного яйца задержались в полости матки, то производится лечебное выскабливание или вакуум-аспирация для предотвращения септических осложнений.
Преимущества медикаментозного аборта
Проведение с задействованием фармацевтических препаратов искусственного прерывания беременности обладает рядом положительных сторон:
- Низкий шанс развития бесплодия. При условии отсутствия осложнений, на эндометрии не формируется рубец, способный препятствовать последующим беременностям. Выскабливание или вакуум-экстракция могут нарушить нормальное строение внутренней оболочки матки, приведя к невозможности зачатия или нормального вынашивания плода.
- Отсутствие оперативного вмешательства. При медикаментозном аборте риск развития инфекционных осложнений или кровотечений сведен к минимуму. Также не требуется введение пациентки в наркоз.
- Быстрое восстановление нормального цикла. Уже через месяц организм женщины возвращается к нормальному менструальному циклу, что предотвращает риск развития дисгормональных осложнений.
Противопоказания
Несмотря на то, что медикаментозный аборт не связан с непосредственным проведением операции, он все равно остается достаточно грубым вмешательством в организм. Существует ряд противопоказаний к его проведению:
- Воспалительные заболевания. Наличие острого воспалительного процесса в организме вообще, хронически протекающих инфекций в половой или пищеварительной системе является строгим противопоказанием, поскольку может привести к развитию септических осложнений.
- Новообразования женской половой системы. Могут препятствовать нормальному течению аборта и приводить к развитию осложнений.

- Внематочная локализация плодного яйца. При трубной, яичниковой, шеечной, брюшинной беременности медикаментозные средства не окажут никакого положительного эффекта.
Подготовка к медикаментозному аборту
Данная процедура не требует столь серьезной подготовки в отличие от выскабливания или вакуум-аспирации. Тем не менее, ряд обследований пройти необходимо:
- мазок на флору из влагалища;
- УЗИ органов малого таза;
- уровень половых гормонов в крови;
- общий анализ крови;
- анализ на наличие антител к ВИЧ, гепатитам В и С, сифилису.
Наиболее значимыми являются мазок на флору и ультразвуковое исследование. Они позволяют выявить наличие инфекционно-воспалительных процессов, а также определить месторасположение плодного яйца.
За 2 – 3 суток до проведения процедуры необходимо:
- исключить употребление алкоголя;
- по возможности прекратить прием сильнодействующих препаратов;
- исключить половые контакты за 5 – 7 дней;
- избегать сторонних психоэмоциональных и физических нагрузок.

Какие-либо дополнительные действия и обследования могут быть назначены лечащим врачом в индивидуальном порядке.
Рекомендации для восстановительного периода
Несмотря на всю свою простоту и малое количество осложнений, после проведения медикаментозного аборта следует на протяжении некоторого времени придерживаться охранного режима жизнедеятельности.
Исключите любые физические нагрузки на 3 – 4 недели, в том числе походы в тренажерный зал, выезд на природу, уборку дома и т.д. Также в первую неделю желательно находиться дома, избегая выходов на работу, встреч со знакомыми или родственниками.
В первую неделю после перенесенной процедуры следует особо тщательно поддерживать личную гигиену и следить за самочувствием. Малейшие признаки развития осложнений (настойчивое головокружение, кровотечения, боли внизу живота, повышение температуры тела) должны послужить поводом для обращения к врачу.
Половой жизнью можно продолжать жить после прохождения первых менструаций.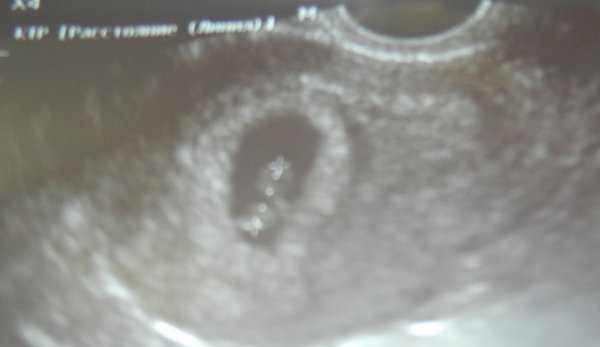 Предварительно желательно сделать повторное УЗИ и посетить гинеколога.
Предварительно желательно сделать повторное УЗИ и посетить гинеколога.
Несмотря на малотравматичность медикаментозного аборта, есть риск того, что Вам может потребоваться госпитализация для проведения инструментального удаления остатков плодного яйца при продолжающемся обильном кровотечении или при обнаружении остатков в полости матки во время УЗИ.
Стоимость
Проведение медикаментозного аборта в медицинском центре «КЕММА» предоставляет максимально выгодные цены с учетом проведения всех необходимых исследований и оказания медикаментозной терапии. При этом женщина получает полный комплекс мероприятий, направленных как на само проведение процедуры, так и на реабилитацию после нее.
В целом, медикаментозное прерывание беременности является более безопасной процедурой в сравнении с иными методами. Тем не менее, эта процедура также может вызвать осложнения, особенно при несоблюдении всех правил подготовки или реабилитации.
Следует понимать, что укоренившееся представление о медикаментозном аборте, как об однократном приеме таблетки – не более чем въевшийся рекламный миф. Эта процедура требует внимательности и ответственности не только со стороны медицинского персонала, но и со стороны самой женщины.
Эта процедура требует внимательности и ответственности не только со стороны медицинского персонала, но и со стороны самой женщины.
В медицинском центре «КЕММА» медикаментозное прерывание беременности проводят специалисты, обладающие глубокими познаниями в своей отрасли. Они не только обладают богатым клиническим опытом, но и постоянно осваивают передовые методики.
Записаться на прием можно через форму обратной связи или через call-центр +7 (351) 214-55-05
4–8 недель – Раннее развитие ребенка – моя экспертная акушерка
Добро пожаловать во вторую часть нашего понедельного руководства по беременности. Здесь мы исследуем, что происходит в первые дни первого триместра беременности в течение 4-8 недель:
Неделя 4
Хотя еще нет внешних, физических признаков того, что вы беременны, внутри вас происходит много изменений. тело за это время. Ваши гормоны меняются по мере того, как ваше тело начинает питать и поддерживать вашего ребенка, создавая оптимальные условия в течение следующих девяти месяцев. Эти гормональные изменения могут вызвать усиление эмоций, усталость и недомогание.
Эти гормональные изменения могут вызвать усиление эмоций, усталость и недомогание.
Вероятно, вы не заподозрите, что беременны, пока не пропустите свой обычный период в 4-6 недель. На этом этапе можно сделать тест на беременность, так как он довольно чувствителен и обычно может определить ваши гормоны беременности.
Ваш ребенок сейчас находится на эмбриональной стадии развития и вынашивается в богатой кровью слизистой оболочке матки. В первом триместре беременности ваш ребенок претерпит удивительные изменения и развития. Из первоначального шара клеток разовьются три отдельных слоя клеток, чтобы сформировать вашего ребенка:
- Внутренний слой (энтодерма)
Из него развиваются пищеварительная система, легкие и мочевой пузырь вашего ребенка.
- Средний слой (мезодерма)
Сначала он развивается, чтобы сформировать сердце, кровь и систему кровообращения, чтобы поддерживать развитие систем органов вашего ребенка. Эта система также питает вашего ребенка необходимыми питательными веществами и уносит отходы через плаценту, которая еще не развилась.
Эта система также питает вашего ребенка необходимыми питательными веществами и уносит отходы через плаценту, которая еще не развилась.
- Внешний слой (эктодерма)
Эта часть формирует нервную систему вашего ребенка, мозг, зубы, кожу и ногти, а также развивается в плаценту.
Неделя 5
Ваш ребенок все еще вынашивается в маленьком желточном мешочке, пока ваша плацента находится в процессе формирования. Развиваются мелкие кровеносные сосуды, которые соединят вас и вашего ребенка и образуют пуповину.
Неделя 6
Ваш ребенок похож на головастика, с большой головой и изогнутым телом. Формируются зачатки ручек и ножек вашего ребенка, и на некоторых видах ультразвукового сканирования можно увидеть заметное биение сердца вашего ребенка.
Неделя 7
Ваш ребенок еще крошечный, его рост всего 10 мм, однако его нервная система и мозг быстро растут, а глаза и уши развиваются.
Неделя 8
Сейчас у ребенка развиваются пальцы рук и ног. Если вы еще не связались со своим врачом общей практики или акушеркой, теперь вы можете захотеть подтвердить свою беременность и записаться в систему охраны материнства.
Как справиться с симптомами, связанными с беременностью на ранних сроках:
Тошнота и тошнота
Это может варьироваться от легкой тошноты в разное время дня и ночи до довольно изнурительного из-за постоянного плохого самочувствия. Перемежающаяся тошнота — это вполне нормально, поэтому прислушивайтесь к своему телу, отдыхайте и расслабляйтесь, когда это возможно.
Регулярно есть и пить; старайтесь часто есть небольшими порциями, а не большими порциями. Может помочь употребление простых продуктов, таких как тосты, печенье и макароны. Чай с мятой или продукты с имбирем могут облегчить тошноту при беременности и «утреннее недомогание». Наш предыдущий блог может помочь с другой едой и напитками, которые следует есть и избегать во время беременности.
Если вы не можете принимать пищу и жидкости в течение нескольких дней, вы можете заболеть из-за обезвоживания, поэтому проконсультируйтесь с врачом общей практики или акушеркой. В экстремальных условиях это известно как гиперемезис беременных, что может означать пребывание в больнице или прием лекарств для облегчения болезни. У большинства женщин болезнь начинает стихать к 14 неделе беременности.
Повышенная потребность в мочеиспускании
Ваши почки начинают вырабатывать больше мочи из-за увеличения притока крови к области таза. Это обычно достигает пика в течение первого триместра, а затем стабилизируется после 12 недель беременности. Хотя матка еще маленькая (размером с большой апельсин), она расположена очень близко к мочевому пузырю и может давить на него с самого начала беременности.
Обостренное чувство вкуса и обоняния
Вы можете обнаружить, что активно избегаете определенных продуктов и запахов, включая чай, кофе, табак или определенные виды мяса.
Нежная грудь
Ваша грудь претерпевает множество изменений под действием гормонов беременности, поскольку они начинают готовиться к выработке молока для кормления вашего ребенка. Они могут стать очень чувствительными к малейшему прикосновению, поэтому носите хорошо сидящий бюстгальтер, чтобы обеспечить поддержку.
Вздутие живота
Из-за гормональных изменений ваш живот может немного вздуться. Повышение уровня гормона прогестерона может расслабить мышцы живота и пищеварительную систему, вызывая чувство вздутия живота. Мягкий массаж живота может помочь ослабить это опухшее чувство.
Мазь
Если вы видите какие-либо кровянистые выделения (красные или коричневые выделения из влагалища), это может вызвать большое беспокойство. Это может быть признаком выкидыша, если он продолжается или сопровождается спазмами живота. Тем не менее, это также может быть симптомом нормальной беременности, поскольку ваш ребенок внедряется в слизистую оболочку матки. Свяжитесь с акушеркой или врачом общей практики, если кровотечение становится сильным.
Свяжитесь с акушеркой или врачом общей практики, если кровотечение становится сильным.
Если ваш тест на беременность положительный в первые недели, маловероятно, что он будет ошибочным, так как он обнаружит наличие определенных гормонов, характерных для беременности. Отрицательный тест на беременность на ранней стадии может быть не таким точным, поскольку уровень гормонов может быть недостаточно высоким для обнаружения. Повторите тест через неделю или около того.
Что дальше
Вернитесь, чтобы увидеть следующий выпуск еженедельной серии; 8-12 недель беременности.
Если вы пропустили, что происходит в период от 0 до 4 недель, взгляните на наш предыдущий блог о переходе от последней менструации к беременности.
4 неделя беременности: симптомы, признаки и размер вашего ребенка
Авторы и права: John Looy/UnSplash
Чего ожидать на 4 неделе беременности. Признаки, симптомы и рекомендации на первом месяце беременности.

К 4-й неделе беременности вы достигли стадии имплантации, и эмбрион начинает развиваться. В этот момент симптомы беременности могут стать более выраженными. Многие женщины также смогут подтвердить свою беременность с помощью раннего домашнего теста на беременность.
Что-то пропустили на 3 неделе беременности? Вернитесь к нашей странице беременности по неделям, чтобы получить дополнительную информацию о различных стадиях вашей беременности.
Признаки беременности на 4-й неделе
Прошел месяц, и ваш ребенок, хотя еще не совсем зародыш, отправился в свой новый дом на следующие 9 месяцев. На этом этапе вы можете начать замечать еще несколько ранних признаков и симптомов беременности. Они могут включать следующее:
Тошнота и утренняя тошнота
Ближе к концу первого месяца беременности вы можете начать страдать от утренней тошноты. Многие женщины испытывают наибольшую тошноту и рвоту примерно на 9 неделе беременности, но утренняя тошнота может начаться рано. Это очень распространено в течение первого триместра, однако симптомы должны начать исчезать во втором триместре.
Это очень распространено в течение первого триместра, однако симптомы должны начать исчезать во втором триместре.
Усталость
Чувство усталости во время беременности – это само собой разумеющееся! Ваше тело переживает огромные изменения, как физические, так и гормональные. В 4 недели эмбрион начинает развиваться, и ваше тело готовится вырастить еще одного человека, вероятно, вы можете чувствовать себя немного измотанным.
Вздутие живота
Как мы уже упоминали, уровень гормонов во время беременности сильно изменится. Одним из побочных эффектов повышения уровня прогестерона является вздутие живота. Как и в случае обычного и менструального вздутия живота, существует ряд решений, позволяющих уменьшить его последствия. Например, пейте чай с мятой и избегайте газированных напитков.
Легкие спазмы
Вы также можете страдать от легкой боли в животе через 4 недели. Часто это может быть результатом вздутия живота.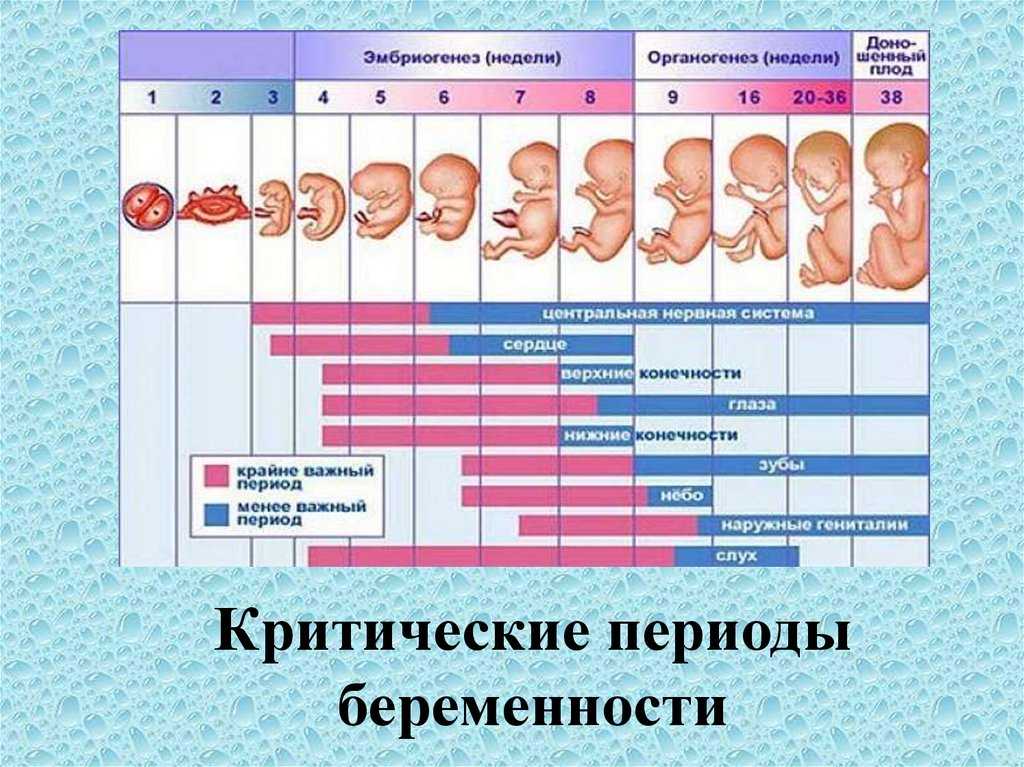 Некоторые женщины также могут испытывать спазмы во время процесса имплантации, когда ребенок прикрепляется к стенке матки. Однако, если судороги постоянные и сильные, вам следует проконсультироваться с врачом.
Некоторые женщины также могут испытывать спазмы во время процесса имплантации, когда ребенок прикрепляется к стенке матки. Однако, если судороги постоянные и сильные, вам следует проконсультироваться с врачом.
4-я неделя беременности и кровянистые выделения
У некоторых женщин примерно на 4-й неделе беременности появляются небольшие кровянистые выделения или кровянистые выделения. Это также известно как имплантационное кровотечение и обычно происходит примерно через шесть-двенадцать дней после успешного зачатия. Его часто ошибочно принимают за менструацию, но на самом деле это может быть ранним признаком того, что вы беременны.
Вероятность кровотечения во время секса во время беременности также выше. Это связано с гормональными изменениями, увеличивающими приток крови к шейке матки (что также может увеличить ваше половое влечение), что означает, что вы с большей вероятностью будете раздражать эту область.
Имплантационное кровотечение или мажущие выделения обычно легкие и не требуют лечения. Однако, если у вас сильное кровотечение на ранних сроках беременности, вам следует проконсультироваться с врачом. Это может быть признаком выкидыша или внематочной беременности.
Однако, если у вас сильное кровотечение на ранних сроках беременности, вам следует проконсультироваться с врачом. Это может быть признаком выкидыша или внематочной беременности.
Ваш ребенок в 4 недели: размер и развитие
К этому моменту ваш ребенок уже завершил путь от маточной трубы до матки, где он будет развиваться и расти в течение следующих восьми месяцев. Здесь у некоторых женщин могут возникнуть спазмы или имплантационное кровотечение, вы можете почувствовать, как ваш ребенок осваивается в своем новом доме.
После успешной имплантации в слизистую оболочку матки бластоциста — шар клеток, из которого сформируется ваш ребенок, — начнет делиться надвое. Одна половина станет эмбрионом, а другая половина станет плацентой.
В возрасте одного месяца плацента еще не полностью сформирована, поэтому эмбрион прикрепляется к крошечному желточному мешку, который обеспечивает необходимые питательные вещества для здорового развития. После полного формирования плацента будет поддерживать жизнь вашего ребенка в утробе матери в течение следующих восьми месяцев.
