Гормон ттг низкий при беременности: Гестационный гипотиреоз — цены на лечение, симптомы и диагностика заболевания в клинике «Мать и дитя» в Москве
Гипертиреоз при беременности. Что такое Гипертиреоз при беременности?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипертиреоз при беременности — это повышение содержания тиреоидных гормонов, возникшее до зачатия или связанное с гестацией. Проявляется слабостью, утомляемостью, потливостью, тошнотой, рвотой, усилением аппетита, учащением дефекации, раздражительностью, бессонницей, тремором рук, ощущением сердцебиения, у части пациенток — увеличением щитовидной железы, экзофтальмом, инфильтративной дерматопатией нижних конечностей. Диагностируется на основании данных анализов о содержании Т3, Т4, ТТГ. Для лечения применяют тиреостатики, β-блокаторы, при резистентном течении выполняют двухстороннюю субтотальную резекцию щитовидной железы.
МКБ-10
E05 Тиреотоксикоз [гипертиреоз]
- Причины
- Патогенез
- Классификация
- Симптомы гипертиреоза при беременности
- Осложнения
- Диагностика
- Лечение гипертиреоза при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
По данным исследований в сфере эндокринологии, распространенность гипертиреоза достигает 1%, более чем в половине случаев расстройство протекает субклинически. Частота тиреотоксикоза при гестации составляет 0,05-0,4%. В 85-90% расстройство возникает до начала беременности и обусловлено базедовой болезнью. Однако у некоторых женщин гипертиреоз является гестационным, формируется либо в первом триместре в результате компенсаторной гормональной перестройки организма, либо после родов из-за развития аутоиммунных процессов. Актуальность своевременного выявления патологии связана с высоким риском осложнений при тяжелом течении тиреотоксикоза.
Гипертиреоз при беременности
Причины
Существует несколько групп патологических состояний, которые проявляются усиленным синтезом и выделением гормонов щитовидной железы у беременных. Лишь у 8-10% пациенток гипертиреоз связан с физиологическими процессами, происходящими при гестации и после родов. В остальных случаях уровень тироксина и трийодтиронина повышается вследствие заболеваний, возникших до беременности. Основными этиологическими факторами являются:
- Гиперстимуляция рецепторов тиреотропина. Щитовидная железа производит избыточное количество гормонов при тиреотропиномах — аденомах гипофиза, секретирующих ТТГ, стимулирующем воздействии аутоиммунных комплексов при базедовой болезни, повышении чувствительности тиреотропных рецепторов вследствие мутаций при токсическом многоузловом зобе или солитарном узле. На 8-14 неделях беременности синтез гормонов потенцирует хорионический гонадотропин, сходный по строению с тиреотропином.
- Деструкция щитовидной железы.
 При подостром гранулематозном тиреоидите, тиреоидите Хашимото, послеродовом аутоиммунном тиреоидите, возникающем у части женщин в первые месяцы после родов, тиреоидная ткань разрушается, а содержащиеся в ней гормоны попадают в кровь. На начальных стадиях воспаления развивается гипертиреоз, который в последующем может смениться гипотиреозом. Аналогичные процессы возможны при назначении α-интерферона, амиодарона, в некоторых случаях — препаратов лития.
При подостром гранулематозном тиреоидите, тиреоидите Хашимото, послеродовом аутоиммунном тиреоидите, возникающем у части женщин в первые месяцы после родов, тиреоидная ткань разрушается, а содержащиеся в ней гормоны попадают в кровь. На начальных стадиях воспаления развивается гипертиреоз, который в последующем может смениться гипотиреозом. Аналогичные процессы возможны при назначении α-интерферона, амиодарона, в некоторых случаях — препаратов лития. - Высокий уровень йода в крови. Иногда гипертиреоз наблюдается на фоне усиления активности функционально автономных участков щитовидной железы, использующих избыток йода для производства гормонов. Обычно состояние является транзиторным и нормализуется после выведения микроэлемента из организма. Его причинами могут стать прием йодистых препаратов (кордарона, отхаркивающих средств), лучевые исследования с йодсодержащим контрастом, реже — употребление богатым йодом продуктов.
Крайне редко гипертиреоз во время беременности провоцируется легочными метастазами фолликулярного рака щитовидной железы и яичниковыми тератомами, содержащими в достаточном количестве тиреоидную ткань. Возникновение транзиторного медикаментозного тиреотоксикоза возможно после случайного или намеренного приема тиреоидных гормонов в повышенной дозировке.
Возникновение транзиторного медикаментозного тиреотоксикоза возможно после случайного или намеренного приема тиреоидных гормонов в повышенной дозировке.
Патогенез
Ключевым моментом в развитии гипертиреоза является усиление секретирующей функции ТТГ-чувствительных или функционально автономных клеток щитовидной железы либо выход гормонов из разрушенной тиреоидной ткани. Возникновению или усилению этих процессов способствуют изменения, происходящие при гестации. В начале беременности активность железы физиологически повышается, что связано с важностью тиреоидных гормонов для нормального функционирования желтого тела, сохраняющего беременность на ранних сроках. Эстрогены, уровень которых постепенно нарастает, потенцируют выработку в печени тироксинсвязывающего глобулина (ТСГ).
Компенсаторное усиление синтеза тиреотропина способствует поддержанию нормального уровня биологически активных свободных фракций тиреоидных гормонов при увеличении их общего содержания. Поскольку щитовидная железа плода начинает секретировать гормоны только с 12-й недели беременности, в 1-м триместре потребности ребенка в трийодтиронине и тироксине удовлетворяются за счет их временной гиперпродукции в организме беременной под действием ХГЧ. Иммунная перестройка после родов может сопровождаться образованием антител к тиреоидной ткани и развитием транзиторного воспаления с признаками гипертиреоза, который впоследствии часто сменяется снижением функции щитовидной железы.
Поскольку щитовидная железа плода начинает секретировать гормоны только с 12-й недели беременности, в 1-м триместре потребности ребенка в трийодтиронине и тироксине удовлетворяются за счет их временной гиперпродукции в организме беременной под действием ХГЧ. Иммунная перестройка после родов может сопровождаться образованием антител к тиреоидной ткани и развитием транзиторного воспаления с признаками гипертиреоза, который впоследствии часто сменяется снижением функции щитовидной железы.
Классификация
Гипертиреоз при беременности систематизируется с учетом тех же критериев, что и вне гестационного периода, — этиологического фактора и выраженности клинических проявлений. По причинам различают первичный тиреотоксикоз, обусловленный гиперпродукцией тиреоидных гормонов щитовидной железой, вторичный, возникший на фоне гипофизарных нарушений, и третичный, спровоцированный гипоталамической дисфункцией. Отдельно выделяют варианты расстройства, которые вызваны секреторной активностью тиреоидной ткани вне щитовидной железы, связаны с ее деструкцией или передозировкой гормональных препаратов. В зависимости от выраженности выделяют следующие варианты гипертиреоза:
В зависимости от выраженности выделяют следующие варианты гипертиреоза:
- Субклинический. Протекает бессимптомно. При несколько сниженном уровне тиреотропина отмечается нормальное содержание тироксина. Риск акушерских и экстрагенитальных осложнений минимальный.
- Манифестный. Наблюдается характерная клиническая картина. Выявляется значительное снижение концентрации тиреотропного гормона и повышение уровня тироксина. Возрастает вероятность осложнений беременности.
- Осложненный. Тиреоидные гормоны токсически воздействуют на организм. Развивается мерцательная аритмия, дистрофия паренхиматозных органов, надпочечниковая, сердечная недостаточность, другие опасные для жизни расстройства.
Симптомы гипертиреоза при беременности
Клиническая симптоматика тиреотоксикоза обычно не зависит вызвавших его причин. При латентном течении гипертиреоза могут определяться симптомы, свидетельствующие об ускорении обмена веществ, — недостаточная прибавка в весе, теплая кожа, усиленное потоотделение, быстрая утомляемость, мышечная слабость. При манифестном течении беременные жалуются на непереносимость тепла, тошноту, рвоту, усиление аппетита, учащение позывов к дефекации, бессонницу, дрожание пальцев рук, ощущение сердцебиения в прекардиальной области, шее, голове, брюшной полости. У некоторых пациенток наблюдается субфебрилитет.
При манифестном течении беременные жалуются на непереносимость тепла, тошноту, рвоту, усиление аппетита, учащение позывов к дефекации, бессонницу, дрожание пальцев рук, ощущение сердцебиения в прекардиальной области, шее, голове, брюшной полости. У некоторых пациенток наблюдается субфебрилитет.
Женщина выглядит суетливой, обидчивой, раздражительной, плаксивой. При диффузной гиперплазии тиреоидной ткани становится заметным утолщение нижней части шеи. Иногда в области щитовидной железы определяются узловатые образования. Характерными признаками гипертиреоза при болезни Грейвса являются инфильтративная офтальмопатия и дерматопатия. У 60% беременных с токсическим зобом возникают боли в глазницах, слезотечение, покраснение конъюнктивы, склер, светобоязнь, пучеглазие (экзофтальм), двоение при рассматривании предметов. Тиреоидная дерматопатия проявляется зудом, покраснением передней поверхности голеней, образованием узлов, обширных невоспалительных инфильтратов. Реже поражается кожа пальцев ног.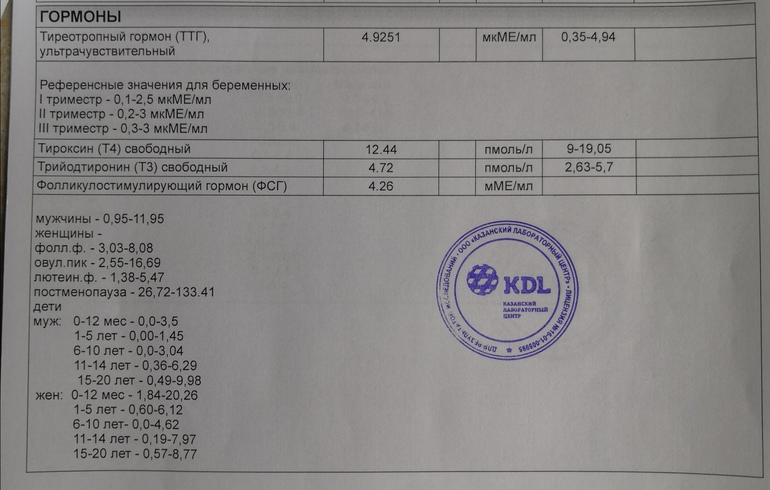
Осложнения
При транзиторном гипертиреозе, возникающем в I триместре, чаще выявляется ранний токсикоз с неукротимой рвотой беременных. По наблюдениям специалистов в сфере акушерства, осложненное течение гестации обычно обнаруживается у пациенток, которые страдают токсическим зобом. Значительное повышение концентрации тиреоидных гормонов влияет на процессы имплантации и нарушает эмбриогенез, что приводит к спонтанному выкидышу. При тиреотоксикозе возрастает риск преждевременных родов, мертворождения, гестозов с выраженным гипертензивным синдромом, отслойки плаценты, коагулопатических кровотечений. Течение заболевания может осложниться тиреотоксическим кризом, сердечной недостаточностью.
На фоне характерных для гипертиреоза нарушений сердечно-сосудистой деятельности чаще формируется фетоплацентарная недостаточность, приводящая к задержке развития плода. Токсическое воздействие тиреоидных гормонов повышает вероятность анатомических аномалий развития, в том числе несовместимых с жизнью. У 2-3% беременных с гипертиреозом трансплацентарный переход аутоантител к тиреотропным рецепторам способствует возникновению внутриутробного и неонатального тиреотоксикоза с гипотрофией плода, повышенной нервно-мышечной возбудимостью, нарушениями психомоторного развития новорожденного.
У 2-3% беременных с гипертиреозом трансплацентарный переход аутоантител к тиреотропным рецепторам способствует возникновению внутриутробного и неонатального тиреотоксикоза с гипотрофией плода, повышенной нервно-мышечной возбудимостью, нарушениями психомоторного развития новорожденного.
Диагностика
При наличии анамнестических сведений о заболеваниях щитовидной железы с повышением ее секреторной активности постановка диагноза не представляет затруднений. При подозрении на развитие или манифестацию тиреотоксикоза в период гестации назначают анализы для выявления гормонального дисбаланса. Лабораторными маркерами гипертиреоза при беременности являются:
- Содержание тиреоидных гормонов. У пациенток с субклиническим течением показатель может оставаться нормальным. При манифестации заболевания концентрация трийодтиронина (Т3) и тироксина (Т4), особенно свободных форм, повышается.
- Уровень тиреотропина. Содержание ТТГ снижается как при субклиническом, так и при манифестном первичном гипертиреозе.
 Такое нарушение связано с супрессивным действием тиреоидных гормонов, которые циркулируют в крови беременной.
Такое нарушение связано с супрессивным действием тиреоидных гормонов, которые циркулируют в крови беременной. - Определение АТ рТТГ. Специфические иммуноглобулины вступают во взаимодействие с рецепторами тиреоидной ткани, стимулируя ее секреторную функцию. Выявление антител служит маркером аутоиммунного поражения щитовидной железы.
Для уточнения причин тиреотоксикоза дополнительно оценивают уровень тироксинсвязывающего глобулина, выполняют тест погашенных тиреоидных гормонов, проводят УЗИ и допплерографию щитовидной железы. Радиационные методы исследований при беременности не рекомендованы из-за возможного повреждающего воздействия на плод. Важной задачей обследования является дифференциальная диагностика между транзиторным гестационным гипертиреозом и повышением уровня тиреоидных гормонов вследствие повреждения тканей щитовидной железы или других причин. Кроме акушера-гинеколога и эндокринолога пациентку по показаниям консультируют нейрохирург, онколог, иммунолог, токсиколог, кардиолог, офтальмолог, дерматолог.
Лечение гипертиреоза при беременности
Женщинам с транзиторным субклиническим тиреотоксикозом рекомендуется динамический мониторинг с регулярным лабораторным контролем. Назначение активных методов лечения оправдано при манифестном и осложненном течении заболевания. При терапевтически резистентном гипертиреозе осуществляют искусственное прерывание беременности по медицинским показаниям на сроке до 12 недель. Выбор препаратов для лечения тиреотоксикоза определяется причинами, вызвавшими расстройство. Основной сложностью терапии является невозможность применения средств, содержащих радиоактивный йод, в период беременности. При диффузном токсическом зобе, который чаще всего выявляется при повышенном содержании Т3 и Т4 у беременных, назначают:
- Антитиреоидные препараты. За счет блокировки тиреоидной пероксидазы тиреостатики предотвращают органификацию йодидов и конденсацию йодтирозинов, угнетают периферическую конверсию тироксина в трийодтиронин. Позволяют быстро улучшить состояние у 20-50% пациенток.

- β-блокаторы. Показаны для устранения эффектов адренергической стимуляции, возникшей на фоне гипертиреоза. Эффективно уменьшают тремор рук, тахикардию, нарушения ритма, эмоциональные расстройства, непереносимость тепла, послабление стула, проксимальную миопатию.
- Препараты йода. При беременности применяются редко из-за возможных токсических эффектов (конъюнктивита, сыпи, воспаления слюнных желез). Дают возможность быстро ингибировать выделение тиреоидных гормонов и органификацию йода. Рекомендуются при тиреотоксических кризах и для предоперационной подготовки.
Обычно медикаментозная терапия проводится в 1 триместре, когда течение базедовой болезни усугубляется физиологическими изменениями при беременности. Пациенткам с тяжелым гипертиреозом, непереносимостью тиреостатиков, неэффективностью консервативного лечения, сдавливанием зобом соседних органов, подозрением на рак щитовидной железы требуется операция. Вмешательство производится во 2 триместре, когда риск самопроизвольного аборта минимален. Объем резекции определяется тяжестью расстройства. Как правило, выполняется двухсторонняя субтотальная струмэктомия.
Объем резекции определяется тяжестью расстройства. Как правило, выполняется двухсторонняя субтотальная струмэктомия.
Предпочтительным методом родоразрешения являются естественные роды на фоне эутиреоза с адекватной аналгезией, мониторингом состояния плода и гемодинамических показателей. Обычно родовой процесс протекает быстро, его длительность у первородящих не превышает 10 часов. Кесарево сечение осуществляется при наличии акушерских показаний (неправильного положения плода, узкого таза, обвития пуповиной, предлежания плаценты и др.). При обострении гипертиреоза в послеродовом периоде рекомендуется подавление лактации и назначение тиреостатических препаратов.
Прогноз и профилактика
Своевременная диагностика гипертиреоза и подбор адекватной схемы лечения позволяет большинству пациенток нормально выносить беременность. С 24-28 недели выраженность расстройства снижается, возможно наступление спонтанной ремиссии заболевания щитовидной железы. Беременность у женщин с патологиями, сопровождающимися тиреотоксикозом, должна планироваться с учетом рекомендаций эндокринолога. Оптимальным временем зачатия является период стойкой ремиссии с эутиреозом через 3 и более месяца после окончания медикаментозного лечения. С профилактической целью показана ранняя постановка на учет в женской консультации.
Беременность у женщин с патологиями, сопровождающимися тиреотоксикозом, должна планироваться с учетом рекомендаций эндокринолога. Оптимальным временем зачатия является период стойкой ремиссии с эутиреозом через 3 и более месяца после окончания медикаментозного лечения. С профилактической целью показана ранняя постановка на учет в женской консультации.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении гипертиреоза при беременности.
Источники
- Ведение беременных с нарушениями тиреоидной функции во время беременности и после родов// Клиническое практическое руководство общества эндокринологов США. – 2012.
- Заболевания щитовидной железы и беременность. Часть I. аутоиммунный тиреоидит, гипотиреоз, тиреотоксикоз при беременности: современные принципы диагностики и лечения/ Никонова Л.В., Давыдчик Э.В., Тишковский С.В., Гадомская В.И.// Журнал Гродненского государственного медицинского университета. – 2016.
- Тиреотоксикоз и беременность/ Петунина Н.
 А., Хасанова Э.Р., Трухина Л.В.// Доктор.ру — 2008 — №6 (43).
А., Хасанова Э.Р., Трухина Л.В.// Доктор.ру — 2008 — №6 (43). - Заболевания щитовидной железы и беременность/ Мельниченко Г.А., Мурашко Л.Е., Клименко Н.И., Малясова С.В.// Русский медицинский журнал. – 1999 — №3.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Изменения в функции щитовидной железы при беременности | Мамоведия
Материал под научной редакцией профессора, доктора наук, педиатра высшей категории Няньковской Елены Сергеевны.
Эндокринная система регулирует все процессы в нашем организме, от ее функционирования и слаженного взаимодействия эндокринных желез на всех уровнях зависят процессы роста и развития, возможность забеременеть и выносить здорового малыша. Именно поэтому важно отслеживать уровень гормонов в процессе беременности для того, чтобы вовремя выявить возможные отклонения и успеть их откорректировать.
Именно поэтому важно отслеживать уровень гормонов в процессе беременности для того, чтобы вовремя выявить возможные отклонения и успеть их откорректировать.
Среди гормонов, которые играют определяющую роль во время беременности, следует выделить гормоны щитовидной железы (ТТГ, Т3, Т4 – тиреотропный гормон, трийодтиронин и тироксин), а также ХГЧ (хорионический гонадотропин человека) и прогестерон.
Щитовидная железа является очень важным органом эндокринной системы, поскольку гормоны, которые она производит, регулируют скорость всех обменных процессов в организме, и необходимы для формирования и развития всех органов и систем организма не только матери, но и плода. Во время беременности размеры и соответственно активность щитовидной железы увеличиваются в среднем на 50%. Гормоны щитовидной железы, Т3 (трийодтиронин) и Т4 (тироксин) нужны для поддержки самой беременности, а также для надлежащего формирования органов и их развития у плода.
Собственная щитовидная железа формируется и начинает функционировать у плода с 15-16 недели внутриутробного развития, но все равно она не способна полностью обеспечивать его потребность. Кроме того, микроэлемент йод, входящий в состав гормонов щитовидной железы, к плоду тоже поступает от матери.
Кроме того, микроэлемент йод, входящий в состав гормонов щитовидной железы, к плоду тоже поступает от матери.
На сегодня в стандартные протоколы для ведения беременных не входит рутинное обследование щитовидной железы, однако если у Вас или у близких родственников есть проблемы с ней, то лучше конечно пройти обследование до наступления беременности. Следует сделать УЗИ железы, а также анализ на гормоны щитовидной железы (ТТГ – тиреотропный гормон, Т3, Т4) (или в быту «анализ на щитовидку»). Трактовать результаты следует в комплексе с данными УЗИ и осмотром пациента. После этого эндокринолог при необходимости может назначить соответствующее лечение или порекомендовать просто наблюдение.
Если же возникает необходимость обследовать щитовидную железу позже, следует помнить, что уровень гормонов во время беременности значительно изменяется буквально по дням, поэтому оценивать лабораторные показатели следует по другим критериям.
Гормоны щитовидной железы беременной женщины важны для формирования систем плода в течение всей беременности. Известно, что надлежащий уровень гормонов чрезвычайно важен в первую очередь для соответствующего развития нервной системы, а также костей.
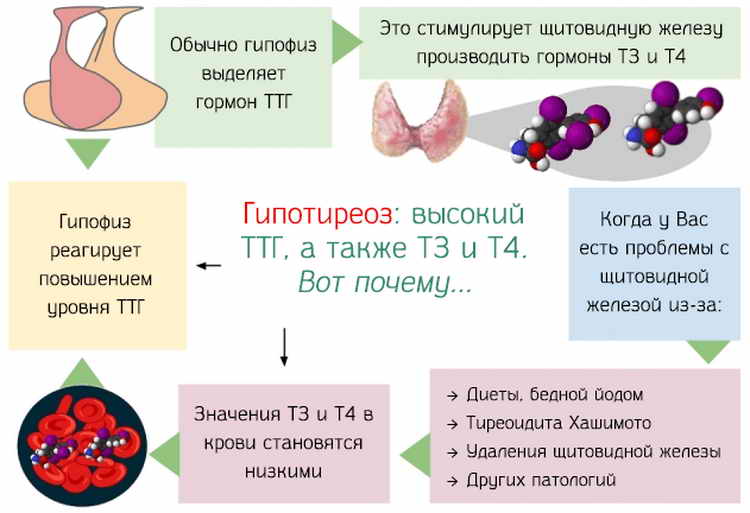
Гипотиреоз (пониженная функция щитовидной железы) может вызвать врожденный гипотиреоз у новорожденного. Если его вовремя не диагностировать и не назначить соответствующую заместительную терапию, последствия могут быть необратимыми.
Анализы при гипотиреозе – это определение уровня ТТГ, Т3, Т4. В зависимости от причины гипотиреоза, анализ на ТТГ может показать повышенный уровень при низком уровне гормонов Т3 и Т4.
В норме в первом триместре беременности уровень ТТГ снижается, а Т4 может быть на верхней границе нормы, в дальнейшем ТТГ незначительно растет, а Т4 может снизиться, по сравнению с началом беременности.
ХГЧ (хорионический гонадотропин человека) является основным гормоном беременности, именно на его выявлении основываются экспресс-тесты на беременность.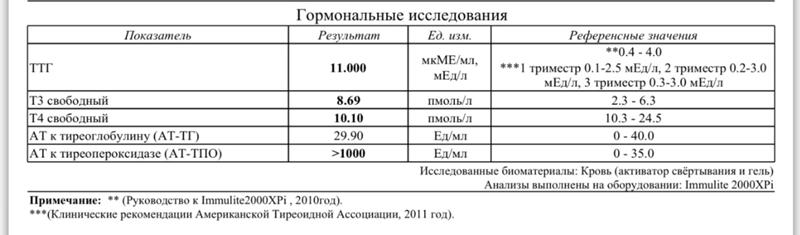
Он является очень чувствительным маркером развития беременности, меняется ХГЧ по дням/неделям, именно по его уровню и динамике прироста можно определить особенности развития беременности — замерла, прервана, внематочная, многоплодная или нормальная. Есть специальные таблицы интервалов для уровня нормы ХГЧ по дням беременности, однако трактовать результаты должен врач, с учетом данных УЗИ, осмотра беременной и сбора анамнеза.
Низкий ХГЧ и нормальная беременность – да, это возможно, чаще всего причина в неправильно определенном сроке беременности. Однако более подробную информацию может предоставить только специалист после детального обследования.
Прогестерон вырабатывается в организме не только во время беременности, однако именно он является важным для ее поддержки. Например, на 6-9 неделе беременности происходит снижение уровня этого гормона – и именно на этот период приходится наибольшая частота ранних выкидышей. Уровень прогестерона возрастает от 80 нМ/л в начале до 771 нМ/л в конце беременности. Конечно же уровень прогестерона колеблется от 0,3 до 56,7 нМ/л в разные фазы менструального цикла.
Уровень прогестерона возрастает от 80 нМ/л в начале до 771 нМ/л в конце беременности. Конечно же уровень прогестерона колеблется от 0,3 до 56,7 нМ/л в разные фазы менструального цикла.
Низкий прогестерон при беременности практически всегда опасен. Это может свидетельствовать о повышении тонуса матки и угрозе прерывания беременности. Или может указывать на внематочную беременность. Следует обязательно посетить врача.
Высокий уровень прогестерона является безопасным для плода, и часто свидетельствует о многоплодной беременности. Однако может указывать на патологию почек или надпочечников у беременной.
Анализ на прогестерон при беременности назначается врачом для оценки развития беременности. Чаще всего все же это обследование проводят в процессе подготовки к зачатию для определения овуляции и эффективности терапии.
Основной вывод из приведенной информации – желательно планировать беременность и провести оценку эндокринной системы до зачатия, а также во время беременности находиться под постоянным наблюдением специалиста и проводить оценку гормонального статуса с целью своевременного выявления и лечения возможных эндокринных изменений.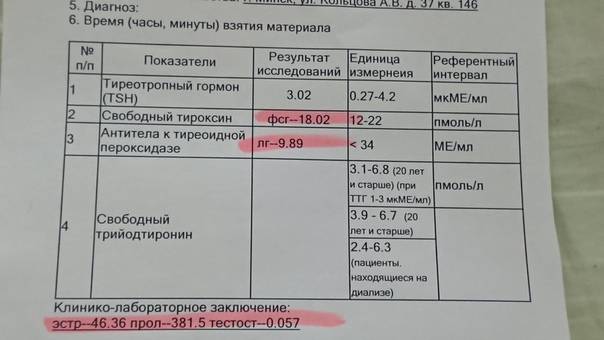
Литература:
- Наказ МОЗ України від 29 грудня 2003 року № 620 «Про організацію надання акушерсько-гінекологічної та неонатологічної допомоги в Україні».
- Наказ МОЗ України від 03.11.2008 року № 624 «Про внесення змін до наказу МОЗ України від 15 грудня 2003 року № 582 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги», наказу МОЗ від 31.12.2004 року № 676 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги».
- Наказ МОЗ України № 620 від 29.12.2003 року «Про організацію надання стаціонарної акушерсько-гінекологічної та неонатологічної допомоги в Україні».
- Наказ МОЗ України № 641/84 від 31.12.2003 року «Про удосконалення медико-генетичної допомоги в Україні».
Гипотиреоз и беременность | Медицина Джона Хопкинса
Факты о гипотиреозе и беременности
Гипотиреоз — это состояние, характеризующееся недостаточной активностью щитовидной железы, которое может наблюдаться во время беременности. Многие симптомы гипотиреоза похожи на симптомы беременности. Например, усталость, увеличение веса и аномальные менструации являются общими для обоих. Низкий уровень гормонов щитовидной железы может даже помешать забеременеть или стать причиной выкидыша.
Многие симптомы гипотиреоза похожи на симптомы беременности. Например, усталость, увеличение веса и аномальные менструации являются общими для обоих. Низкий уровень гормонов щитовидной железы может даже помешать забеременеть или стать причиной выкидыша.
Каковы симптомы гипотиреоза?
Гипотиреоз является распространенным заболеванием. Это может остаться незамеченным, если симптомы легкие. Гипотиреоз означает, что щитовидная железа недостаточно активна и вырабатывает недостаточное количество гормонов щитовидной железы. Симптомы гипотиреоза могут быть легкими и могут начинаться медленно. Ниже приведены наиболее распространенные симптомы гипотиреоза:
Чувство усталости
Не выдерживает низких температур
Хриплый голос
Отек лица
Прибавка в весе
Запор
Изменения кожи и волос, включая сухость кожи и выпадение бровей
Синдром запястного канала (покалывание или боль в руках)
Низкий пульс
Мышечные судороги
Проблемы с концентрацией внимания
Нерегулярные менструации
Симптомы гипотиреоза могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь со своим лечащим врачом для постановки диагноза.
Всегда консультируйтесь со своим лечащим врачом для постановки диагноза.
Как гипотиреоз влияет на плод?
В течение первых нескольких месяцев беременности плод получает от матери гормоны щитовидной железы. Гормоны щитовидной железы важны для нормального развития мозга и роста плода. Гипотиреоз у матери может иметь долгосрочные последствия для плода.
Как проверяется функция щитовидной железы?
Вам сделают анализ крови, определяющий уровень гормона щитовидной железы (тироксина или Т4) и сывороточного ТТГ (тиреотропного гормона) для проверки на гипотиреоз. Гипотиреоз часто подозревают, когда уровень ТТГ выше нормы, а уровень Т4 ниже нормы.
Кто должен проходить скрининг функции щитовидной железы?
Рутинный скрининг гипотиреоза во время беременности не рекомендуется. Беременная женщина с симптомами гипотиреоза, гипотиреозом в анамнезе или с другими заболеваниями эндокринной системы должна пройти обследование.
Как лечить гипотиреоз во время беременности?
Заместительные гормоны щитовидной железы используются для лечения матери. Дозировка заместительной терапии гормонами щитовидной железы зависит от индивидуального уровня гормонов щитовидной железы. Уровень гормонов щитовидной железы может меняться во время беременности. Также может измениться дозировка заместительной терапии щитовидной железы. Уровень гормонов щитовидной железы необходимо проверять каждые 4 недели в течение первой половины беременности. Лечение безопасно и необходимо как для матери, так и для плода. Рутинный скрининг всех новорожденных включает определение уровня гормонов щитовидной железы.
Дозировка заместительной терапии гормонами щитовидной железы зависит от индивидуального уровня гормонов щитовидной железы. Уровень гормонов щитовидной железы может меняться во время беременности. Также может измениться дозировка заместительной терапии щитовидной железы. Уровень гормонов щитовидной железы необходимо проверять каждые 4 недели в течение первой половины беременности. Лечение безопасно и необходимо как для матери, так и для плода. Рутинный скрининг всех новорожденных включает определение уровня гормонов щитовидной железы.
Семинар
Вебинар: Болезнь щитовидной железы, часто неожиданный диагноз
Присоединяйтесь к эндокринологу Полу Ладенсону, доктору медицины, который описывает признаки и симптомы различных заболеваний щитовидной железы и обсуждает взаимосвязь между другими заболеваниями и щитовидной железой. Запись вебинара представлена в рамках серии вебинаров A Woman’s Journey Conversations That Matter.
Смотреть сейчас
Невылеченная низкая функция щитовидной железы во время беременности может вызвать проблемы
Лечение беременных женщин с недостаточной функцией щитовидной железы, достаточно тяжелой, чтобы вызвать симптомы, действительно помогает им избежать побочных эффектов, таких как высокое кровяное давление, согласно новому исследованию, в котором приняли участие тысячи женщин. Исследователи обнаружили, что женщины, не получающие лечения, имеют больше побочных эффектов.
Исследователи также обнаружили, что порог, при котором следует лечить женщин от этого гипотиреоза, однако, может быть выше, чем считают некоторые эксперты в настоящее время, говорят исследователи.
Исследователи из Юго-западного медицинского центра Техасского университета оценили исходы беременности у более чем 26 000 женщин и опубликовали свои результаты в Интернете 8 июля 2015 года в Американском журнале акушерства и гинекологии.
Женщины были беременны в период с 2000 по 2003 год. Всего у 47 был подтвержден гипотиреоз с симптомами, так называемый явный гипотиреоз, и они прошли лечение. Еще у 182 женщин был аномальный результат, указывающий на гипотиреоз при первом анализе крови, но у них не было типичного последующего теста для его подтверждения, и они не получали лечения. Нелеченные женщины, у которых уровень тиреотропного гормона (ТТГ) выше 4,5 при начальном тесте, имели более высокие показатели высокого кровяного давления, связанного с беременностью, чем женщины с нормальными результатами теста на щитовидную железу, что еще раз подтверждает ценность лечения низкой функции щитовидной железы во время беременности. говорят исследователи.
Всего у 47 был подтвержден гипотиреоз с симптомами, так называемый явный гипотиреоз, и они прошли лечение. Еще у 182 женщин был аномальный результат, указывающий на гипотиреоз при первом анализе крови, но у них не было типичного последующего теста для его подтверждения, и они не получали лечения. Нелеченные женщины, у которых уровень тиреотропного гормона (ТТГ) выше 4,5 при начальном тесте, имели более высокие показатели высокого кровяного давления, связанного с беременностью, чем женщины с нормальными результатами теста на щитовидную железу, что еще раз подтверждает ценность лечения низкой функции щитовидной железы во время беременности. говорят исследователи.
Эксперты согласны с тем, что невылеченный гипотиреоз с симптомами связан с повышенным риском проблем как для матери, так и для ребенка. Помимо высокого артериального давления, к ним относятся преждевременные роды, выкидыши и даже внутриутробная гибель. Однако многие организации, в том числе Американский колледж акушеров и гинекологов (ACOG) и Эндокринное общество, не рекомендуют скрининг всех беременных женщин.
В самом последнем руководстве ACOG, обновленном в 2015 году, говорится, что универсальный скрининг не рекомендуется во время беременности, «поскольку выявление и лечение субклинического гипотиреоза у матери не приводит к улучшению нейрокогнитивной функции у потомства». вспомогательные тесты функции щитовидной железы у беременных женщин с личным анамнезом заболевания щитовидной железы или его симптомами, среди которых усталость, выпадение волос, непереносимость холода и сухость кожи.
Однако, основываясь на результатах исследования, исследователи, похоже, рекомендуют всеобщий скрининг беременных женщин на предмет функции щитовидной железы, говорит Спирос Мезитис, доктор медицинских наук, консультант по эндокринологии и клинический исследователь больницы Ленокс Хилл в Нью-Йорке. Город. Он просмотрел результаты, но не участвовал в исследовании.
«Их главный вывод заключается в том, что в зависимости от начального значения ТТГ (тиреотропного гормона) они могут сказать, какими будут пренатальные исходы», — говорит он.
Исследователи говорят, что повышенный риск проблем с высоким кровяным давлением наблюдался только у женщин с исходным уровнем ТТГ выше 4,5 мЕд/л. По словам доктора Мезитиса, другие устанавливают порог для лечения ниже, на уровне 3,0. Чем выше результаты ТТГ, тем тяжелее гипотиреоз, объясняет он.
В ходе исследования «женщины с неподтвержденным [гипотиреозом с симптомами] по сравнению с женщинами с нормальной функцией щитовидной железы имели более высокое кровяное давление во время беременности», — обнаружили авторы, но только у женщин с исходным уровнем ТТГ выше 4,5.
Американская ассоциация щитовидной железы рекомендует разные референсные диапазоны ТТГ в зависимости от триместра. В первом триместре она составляет от 0,1 до 2,5 мМЕ/л; 2 триместр от 0,2 до 3,0; а в 3-м триместре от 0,3 до 3,0.
Одного этого исследования недостаточно, чтобы изменить рекомендации, не рекомендующие всеобщий скрининг, говорит Мезитис.
«Вам нужно несколько подобных исследований», — говорит он. Анализ крови на функцию щитовидной железы, по его словам, относительно недорог, около 70 долларов или выше.
Анализ крови на функцию щитовидной железы, по его словам, относительно недорог, около 70 долларов или выше.
«Если есть проблемы со щитовидной железой, и в этих случаях они в основном протекают бессимптомно, когда вы обнаруживаете их с помощью теста на щитовидную железу и принимаете одну таблетку в день, вы предотвратите эти [плохие] результаты», — говорит он. . В соответствии с рекомендациями ACOG беременные женщины с гипотиреозом, у которых отмечаются симптомы, должны получать заместительную терапию гормонами щитовидной железы, начиная с левотироксина.
Женщинам следует пройти обследование функции щитовидной железы «как только они узнают, что беременны», — говорит доктор Мезитис. Это простой анализ крови, который может помочь определить, является ли щитовидная железа гипоактивной или гиперактивной. По его словам, в идеале беременную женщину, у которой обнаружен симптоматический гипотиреоз, направят к эндокринологу и назначат заместительную терапию гормонами щитовидной железы.