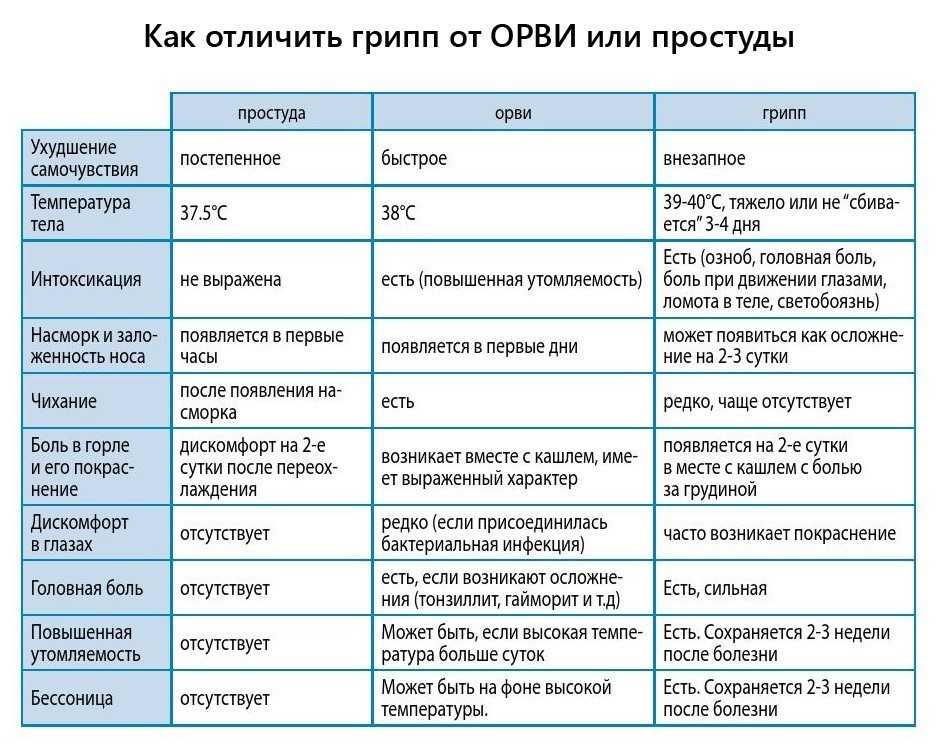
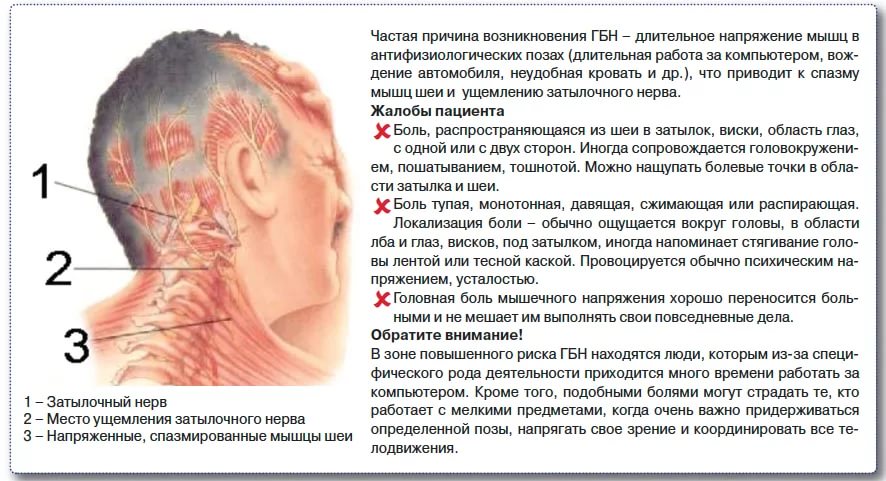
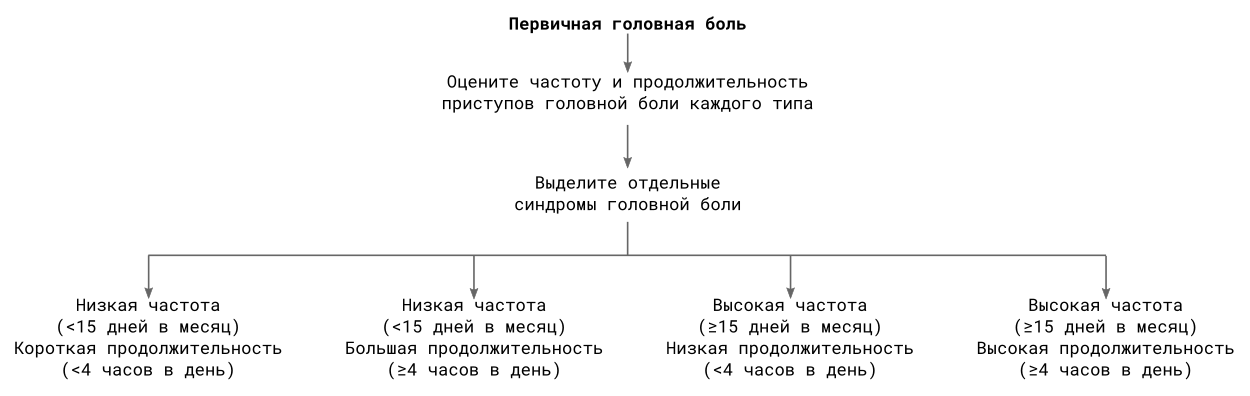
Головная боль на 40 неделе беременности: Головные боли при беременности — Клиника «9 месяцев»
40 неделя беременности, болит голова: что делать?
40 неделя беременности, болит голова: что делать?
Наверное, каждый человек, хотя бы один однажды, сталкивался с таким чувством, как сильная головная боль. Но особенно много хлопот она приносит в период беременности, ведь именно в это время строго запрещено использовать какие-либо медикаментозные средства, ведь есть риск нанести серьезный вред здоровью будущего ребеночка.
Для того, чтобы не пришлось искать методы лечения сильной головной боли у беременной женщины, надо постараться не допустить ее.
Прекрасной профилактикой будут регулярный прогулки на свежем воздухе и полноценный сон, так как очень часто у женщины просто нет времени полноценно выспаться.
Если наступила 40 неделя беременности, болит голова очень сильно, тогда стоит обратиться за квалифицированной помощью к опытному врачу, который следит за тем, как происходит протекание беременности, так как только он сможет назначить правильное, и полностью безопасное лечение.
Спровоцировать развитие сильное головной боли может очень высокое или слишком низкое давление, что очень часто происходит во время беременности.
Пониженное давление проявляется, как правило, во время первого триместра, а вот повышенное, характерно для последних недель беременности, что также может служить одним из симптомов развития позднего токсикоза. Важно помнить, что беременным от головной боли, строго запрещено, принимать какие-либо лекарственных и медикаментозных средств.
Ведь практически все таблетки от головной боли беременным не смогут помочь, если сильная головная боль была спровоцирована сильным нервным перенапряжением. Это явление очень частое, ведь именно в этот период беременности женщина слишком много нервничает, именно поэтому надо стараться по максимуму избегать попадания в стрессовые ситуации.
Спровоцировать головную боль может и то, что женщина на этом сроке вынуждена подолгу работать в неудобной позе – поэтому рекомендуется как можно чаще делать небольшие перерывы, желательно в это время прогуляться на свежем воздухе.
Не поможет и лекарство беременным от головной боли и в том случае, если она была спровоцирована такими заболеваниями, как гайморит, менингит, глаукома или гематома головного мозга. Так как в этом случае понадобится пройти полное обследование у опытного врача, и только по его назначение принимать препараты. Но в то же время не стоит забывать и о том, что надо внимательно читать аннотацию того или иного лекарственного средства, даже его назначил врач (некоторые препараты могут быть опасны при беременности).
С особой осторожностью и вниманием необходимо подходить к процессу лечения головной боли при беременности, так как большая часть медикаментозных средств, позволяющих справиться с этим недугом строго противопоказаны во время беременности. Любой опытный врач скажет, что некоторые лекарственные средства способны негативно сказываться не только на здоровье еще не рожденного малыша, но и самой беременной женщины.
На сегодняшний день лечение головной боли у беременных можно проводить не только с помощью современных медикаментозных препаратов, но и других доступных, а главное полностью безопасных методик.
В некоторых случаях решить эту проблему можно с помощью сна, ведь как известно, именно полноценный сон является одним из самых действенных лекарств, способных полностью избавить даже от самой сильной головной боли, которая приносит массу дискомфорта. Итак, если начнет болеть голова, надо будет просто прилечь и постараться немного поспать – например, один или два часика.
Если сильно болит голова у беременной, решить эту проблему поможет и свежий воздух. В том случае, если беременная женщина вынуждена на протяжении довольно длительного периода времени находиться в замкнутом и очень душном помещении, не стоит удивляться, что у нее очень часто появляются сильные головные боли.
Именно поэтому все врачи в один голос говорят о том, что надо как можно чаще прогуливаться по свежему воздуху – головная боль может сразу пройти, как только женщина покинет душное помещение.
Также головные боли во время беременности могут появиться из-за сильного чувства голода. В том случае, если появилась головная боль, но в то же время, чувствует и голод, надо будет просто перекусить и все. При низком давлении рекомендуется пить черный чай, обязательно, с добавлением сахара.
При низком давлении рекомендуется пить черный чай, обязательно, с добавлением сахара.
Как известно некоторые эфирные масла способны оказывать успокаивающее действие. Именно поэтому они могут помочь быстро, и конечно, безопасно для здоровья будущего малыша, избавиться от даже самой сильной головной боли. К тому же таким образом можно будет не только устранить головную боль, но и насладиться приятными ароматы, следовательно, улучшить настроение, что положительно скажется на общем самочувствии.
Масла можно добавлять в ароматические лампы или пару капелек капнуть в медальон и носить его на шее. Однако, такое средство подойдет только в том случае, если женщина не страдает от позднего токсикоза.
При головной боли могут помочь следующие ароматические масла – грейпфрута, кардамона и римской ромашки. В том случае, если было принято решение применять такую методику, необходимо учитывать тот факт, что некоторые масла могут быть противопоказаны к применению во время беременности.
Все врачи в один голос утверждают, что снять сильную головную боль, во время беременности, можно с помощью специальных отваров, приготовленных из лечебных трав – например, мяты, шиповника или ромашки. Однако, пить такие чаи можно только после разрешения врача.
Чтобы снять сильную головную боль и в то же время расслабиться, можно сделать массаж шеи, плеч или ступней. Такой массаж можно будет сделать даже самостоятельно, но лучше всего, чтобы кто-то в этом помог, так как тогда получится действительно расслабиться и насладиться такой приятной процедурой.
- < Реномелан таблетки – как, и для чего используются? Безопасность и эффективность таблеток.
- 29 неделя беременности: нормы развития плода. Вес на 29-й неделе >
Нурофен при беременности. Можно ли беременным? Прием по триместрам
В данной статье рассказываем о возможности приема продуктов Нурофен® при беременности. Отвечаем на вопросы о правилах приема по срокам беременности.
Можно ли Нурофен® во время беременности
Жаропонижающие и обезболивающие средства при беременности должны быть не только эффективными, но и в первую очередь безопасными для мамы и малыша. Лучше стараться избегать применения дополнительных лекарственных препаратов во время беременности, а в случае необходимости учитывать информацию из специального раздела инструкции.
Лучше стараться избегать применения дополнительных лекарственных препаратов во время беременности, а в случае необходимости учитывать информацию из специального раздела инструкции.
Препараты группы Нурофен®: Нурофен®, Нурофен® Форте, Нурофен® Экспресс, Нурофен® Экспресс Форте, Нурофен® Экспресс Леди, Нурофен® Интенсив, могут применяться только до 20 недель беременности кратковременно после консультации с лечащим врачом. После 20 недель беременности прием любых нестероидных противовоспалительных перепаратов (НПВП) противопоказан в связи с возможным развитием маловодия и/или патологии почек у новорожденных.9 Как любые обезболивающие при беременности, Нурофен® важно использовать кратковременно, разово, только по необходимости и следует избегать курсового приема 1-8.
Детский Нурофен® при беременности
Нурофен® для детей обычно не используется у взрослых, в том числе у беременных женщин. Детская форма выпускается в виде суспензии с клубничным или апельсиновым вкусом и дозируется исходя из массы тела1. Таким образом, для получения нужной разовой дозы необходим большой объем суспензии.
Таким образом, для получения нужной разовой дозы необходим большой объем суспензии.
Поэтому для удобства лучше рассматривать препараты для взрослых, которые выпускаются в таблетках, капсулах и в форме геля для наружного применения.
Нурофен® и Нурофен® Экспресс содержат 200 мг действующего вещества ибупрофена. Их принимают по 1 таблетке или капсуле до 3-4 раз в сутки, при необходимости можно принять 2 таблетки или капсулы, но не больше 3-х раз в сутки 4,8.
Нурофен® Форте или Нурофен® Экспресс Форте содержат в 2 раза больше ибупрофена, уже 400 мг. При боли или лихорадке их принимают по 1 таблетке3,5.
1 триместр
Беременность на ранних сроках – один из самых важных периодов, именно в это время происходит закладка всех систем и органов малыша. Поэтому врачи рекомендуют стараться избегать приема любых лекарств во время I триместра беременности, выбирать и проводить местное лечение, если это возможно, и принимать минимальные дозы наиболее безопасного препарата. Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместрах беременности12.
Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместрах беременности12.
Использование линейки препаратов Нурофен® в I триместре возможно по рекомендации врача5-11.
2 триместр
До 20 недель беременности9 использование препаратов линейки Нурофен® для устранения различного вида боли возможно только под присмотром лечащего врача и лишь в тех ситуациях, когда польза для здоровья будущей мамы превышает возможные риски для правильного развития плода.
3 триместр
Любые препараты Нурофен® противопоказано применять после 20 недель беременности, в том числе Нурофен® Экспресс гель11 в III триместре.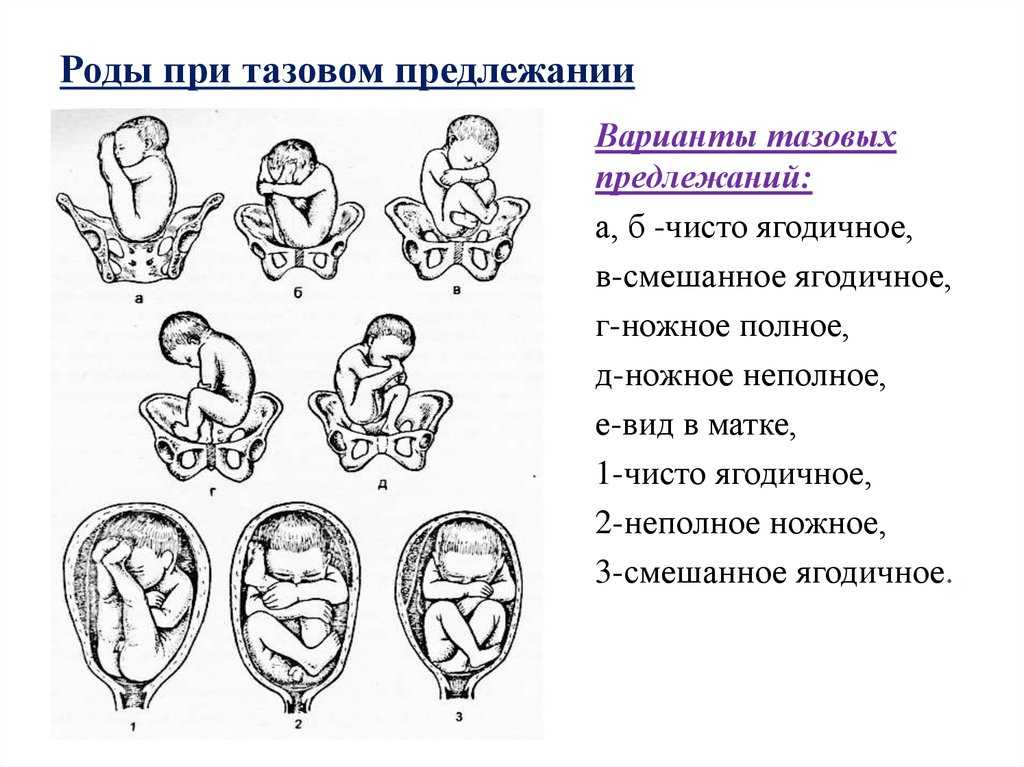 Это отражено в инструкции по медицинскому применению6.
Это отражено в инструкции по медицинскому применению6.
Подробнее ознакомиться с инструкциями препаратов Нурофен® можно в разделе «Инструкции»
ИСТОЧНИКИ
- 1
Инструкция по медицинскому применению лекарственного препарата Нурофен® для детей, суспензия для приема внутрь [апельсиновая, клубничная], РУ П N014745/01
- 2
Инструкция по медицинскому применению лекарственного препарата Нурофен® 12+, таблетки, покрытые оболочкой, РУ ЛП-001910.
- 3
Инструкция по медицинскому применению лекарственного препарата Нурофен® Форте, таблетки, покрытые оболочкой, РУ П N016033/01
- 4
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, капсулы, РУ П N014560/01
- 5
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Форте, капсулы, РУ ЛСР-005587/10
- 6
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Леди, таблетки,покрытые оболочкой,
РУ ЛП-001984 - 7
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, гель для наружного применения,
РУ П N015794/01 - 8
Инструкция по медицинскому применению лекарственного препарата Нурофен®, таблетки, покрытые оболочкой, РУ П N013012/01, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).

- 9
Планируемые изменения в инструкции по медицинскому применению в соответствии с письмом Минздрава России №20-3/2565 от 23.11.2020
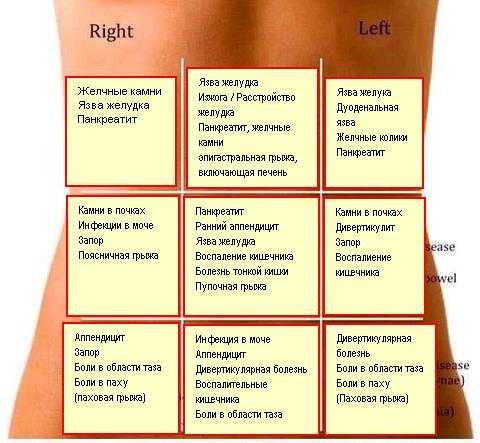
Симптомом каких заболеваний может быть головная боль?
Рассказывает Вострецова Юлия Владимировна, врач анестезиолог-реаниматолог, специалист по лечению боли отделения лечения пациентов с хроническими болевыми синдромами ГКБ №52.
Вторичная головная боль является симптомом какого-либо основного заболевания.
При вторичных головных болях главной задачей является лечение основного заболевания, так как при его успешности это положительно влияет и на симптом головной боли – она или купируется полностью или как минимум сильно уменьшается.
Головная боль, связанная с новообразованиями головного мозга
Вопреки распространённому мнению головная боль не является частым симптомом опухоли головного мозга. Всего лишь 30% пациентов с диагностированной опухолью предъявляют жалобы на головную боль на первичном приеме, и только у 1-2% пациентов головная боль является единственным симптомом опухоли.
Такая боль часто сопровождается другими неврологическими симптомами, усилением при нагрузке или перемене положения тела, является причиной ночных пробуждений. Впрочем, такие симптомы могут быть и при первичных головных болях, таких как кластерная головная боль и мигрень, о которых мы говорили в предыдущей статье.
Рвота за неделю до начала головной боли может быть признаком объемного образования задней черепной ямки, так же, как и боль, возникающая при кашле, поднятии тяжестей, наклоне. Появление отделяемого из сосков или аменорея уже само по себе должно насторожить врача и больного, а в совокупности с головной болью должно навести на мысль о таких заболеваниях , как синдром поликистозных яичников или пролактин-секретирующая аденома гипофиза. У пациентов с уже подтвержденным онкологическим диагнозом вновь возникшая головная боль требует исключения метастазов в головной мозг или канцероматозного менингита.
Головная боль, связанная с сосудистой патологией
Субарахноидальное кровотечение – «самая страшная боль какую можно себе представить», громоподобная головная боль. Сопровождается ригидностью шейных мышц при нормальной температуре тела. Примерно 25% всех случаев громоподобной головной боли ассоциирована с субарахноидальным кровотечением. Тем не менее, у 50% пациентов с кровоизлияниями головная боль может иметь более мягкий характер. Основными чертами головной боли, связанной с субарахноидальным кровоизлиянием, являются локализация в затылочной области, пронзающий характер, сверхбыстрое нарастание интенсивности боли, а также менингеальные знаки.
Сопровождается ригидностью шейных мышц при нормальной температуре тела. Примерно 25% всех случаев громоподобной головной боли ассоциирована с субарахноидальным кровотечением. Тем не менее, у 50% пациентов с кровоизлияниями головная боль может иметь более мягкий характер. Основными чертами головной боли, связанной с субарахноидальным кровоизлиянием, являются локализация в затылочной области, пронзающий характер, сверхбыстрое нарастание интенсивности боли, а также менингеальные знаки.
Изолированная головная боль может быть симптомом разрыва аневризмы, артерио-венозной мальформации или внутримозгового кровоизлияния. Аневризма задней соединительной артерии может проявляться двоением в глазах, отсутствием или снижением реакции значка на свет, потерей фокусировки, расходящимся косоглазием, передней соединительной артерии — слабостью обеих нижних конечностей, средней мозговой артерии – слабостью в конечностях с одной стороны. Резкое повышение внутричерепного давления в задней черепной ямке может привести к ограничению подвижности глазного яблока, косоглазию, двоению в глазах, нистагму, головокружению и потере равновесия. При наличии вышеуказанных симптомов и подозрении на субарахноидальное кровоизлияние выполняется КТ без контраста и люмбальная пункция, при необходимости МР- или КТ-ангиография.
При наличии вышеуказанных симптомов и подозрении на субарахноидальное кровоизлияние выполняется КТ без контраста и люмбальная пункция, при необходимости МР- или КТ-ангиография.
Артериальная диссекция
Головная боль возникает в большинстве случаев диссекций (расслоений) сонной артерии – она односторонняя и интенсивная, часто сопровождается болью в лице и шее с той же стороны, возникновением синдрома Горнера (опущение века, сужение зрачка, экзофтальм).
Инсульт
При ишемическом инсульте головная боль возникает лишь в 27% случаев. Диагноз ставится на основании клинической симптоматики, варьирующейся в зависимости от локализации очага инсульта. Нужно иметь в виду что мигрень с аурой повышает риск возникновения инсульта.
Тромбоз венозного синуса
Это достаточно редкая патология, при которой головная боль присутствует в 90% случаев. Другими симптомами являются изменение сознания и отек диска зрительного нерва. К факторам риска относится женский пол, беременность и послеродовый период, а также прием эстроген-содержащих гормональных контрацептивов.
Синдром обратимой церебральной вазоконстрикции
Характеризуется повторяющимися приступами головной боли очень высокой интенсивности с внезапным началом и быстрым достижением пика (громоподобная головная боль). На ангиографии визуализируется вазоконстрикция (сужение) артерий головного мозга, которая разрешается в течение последующих 3 месяцев. Причина данной патологии до конца не изучена, однако известно, что триггерами могут являться некоторые вещества, такие как марихуана, такролимус, циклофосфамид, а также некоторые препараты из группы антидепрессантов. Частота возникновения также выше в послеродовом периоде. Головная боль обычно двусторонняя с приступами длительностью от 1 до 3 часов повторяющимися на протяжении нескольких недель. Примерно у 40% пациентов возникают тошнота, рвота, отмечается неврологический дефицит. Данное состояние является преходящим и требует симптоматического лечения.
Артериальная гипертензия
Чаще развивается при повышении систолического давления до 180 мм рт. ст. или диастолического до 120 мм рт.ст. Такая головная боль обычно усиливается при повышении давления и уменьшается при его снижении. Боль обычно двусторонняя или диффузная, может быть пульсирующей и усиливаться при физической активности.
ст. или диастолического до 120 мм рт.ст. Такая головная боль обычно усиливается при повышении давления и уменьшается при его снижении. Боль обычно двусторонняя или диффузная, может быть пульсирующей и усиливаться при физической активности.
Головная боль при заболеваниях сердца
Известно, что ишемия миокарда может также сопровождаться головной болью. Характерной чертой такой боли является ее снижение на фоне разрешения ишемии (при введении нитроглицерина и пр.).
Головная боль при системных заболеваниях
Гигантоклеточный артериит
Головная боль, впервые возникшая у пациента после 50 лет и сопровождающаяся ослаблением пульсации височной артерии, должна навести на мысль о гигантоклеточном артериите.
Это системное сосудистое заболевание с преимущественным поражением экстракраниальных артерий среднего и крупного калибра. Болезнь начинается остро или подостро с общей слабости, субфебрильной температуры, потливости по ночам, бессонницы, тошноты, потери аппетита, похудания, боли в мышцах и суставах. Головная боль является наиболее характерным симптомом височного артериита. Она локализуется чаще в височной области иногда в лобной и теменной областях головы, реже в затылочной области (в случае вовлечения затылочной артерии).
Головная боль является наиболее характерным симптомом височного артериита. Она локализуется чаще в височной области иногда в лобной и теменной областях головы, реже в затылочной области (в случае вовлечения затылочной артерии).
Распространение процесса на артерии лица сопровождается появлением острых спонтанных лицевых болей либо своеобразным синдромом «перемежающейся хромоты» то есть боли в жевательных мышцах и языке при еде и разговоре. Этот симптом является патогномоничным для височного артериита. У многих больных возникают нарушения зрения, которые могут привести к полной слепоте. Причиной слепоты служит либо ишемическое повреждение зрительного нерва при поражении глазничных и заднересничных артерий, либо закупорка центральной артерии сетчатки. Лабораторно выявляются повышение СРБ и СОЭ. Точно подтвердить данный диагноз может только после биопсии височной мышцы.
Синдром Толоса-Ханта
Синдром характеризуется интенсивной односторонней головной болью, сопровождающейся нарушением движения глазного яблока, приступы возникают раз в несколько месяцев или даже лет. Чаще всего страдают люди старше 40 лет. Патогенез связан с неспецифическим воспалением в кавернозном синусе верхней глазной щели или полости орбиты. Нарушение или полное отсутствие движения глазного яблока возникает в результате гранулематозного воспаления черепных нервов. Основными клиническими проявлениями являются острая односторонняя боль в области глаза, появления двоения в глазах.
Чаще всего страдают люди старше 40 лет. Патогенез связан с неспецифическим воспалением в кавернозном синусе верхней глазной щели или полости орбиты. Нарушение или полное отсутствие движения глазного яблока возникает в результате гранулематозного воспаления черепных нервов. Основными клиническими проявлениями являются острая односторонняя боль в области глаза, появления двоения в глазах.
Головная боль, связанная с инфекцией
Подробно останавливаться на этом пункте не имеет смысла так как очень многие инфекционные заболевания могут сопровождаться головной болью. При головной боли очень высокой интенсивности сопровождающейся ригидностью затылочных мышц и другими менингеальными симптомами важно вовремя выполнить необходимые обследования и начать лечение.
Посттравматическая головная боль
Головная боль возникает в 70-90% случаев травмы головы. Посттравматической она может считаться если возникла в течение 7 дней после травмы или 7 дней после восстановления сознания и отмены обезболивающих препаратов. Фенотип боли может быть разным, часто мигренозный или по типу головной боли напряжения, также, такая головная боль может сопровождаться тошнотой, головокружением, когнитивными нарушениями, тревожностью и бессонницей.
Фенотип боли может быть разным, часто мигренозный или по типу головной боли напряжения, также, такая головная боль может сопровождаться тошнотой, головокружением, когнитивными нарушениями, тревожностью и бессонницей.
Боль после краниотомии
Такая боль также возникает в течение 7 дней после оперативного вмешательства и обычно регрессирует в течение последующих 3 месяцев. В некоторых случаях головная боль может приобретать характер хронической. В качестве факторов риска хронизации рассматриваются наличие у больного первичных головных болей в анамнезе, а также оперативные вмешательства в субокципитальной области.
Головная боль, связанная с заболеваниями глаз, носа, уха, синусов и других краниофациальных структур
Острая закрытоугольная глаукома
Закрытоугольная глаукома – это одна из форм патологии, при которой жидкость внутри глаз накапливается из-за отсутствия доступа к дренажной системе (радужная оболочка закрывает угол передней камеры). Результатом является рост внутриглазного давления, который может провести к острому болевому приступу. Приступ закрытоугольной глаукомы может быть сходен с мигренозным, так как представляет собой одностороннюю боль в области глаза, сопровождающуюся тошнотой/рвотой, фотофобией, зрительными нарушениями в виде нечеткости зрительных образов и радужных ореолов вокруг светового пятна. При осмотре во время приступа отмечается покраснение конъюнктивы и умеренно расширенный зрачок. Межу приступами внешний вид глазного яблока и внутриглазное давление обычно в норме. Триггерами приступов часто являются: резкая смена освещения, длительное чтение, а также некоторые препараты, такие как трициклические антидепрессанты, топирамат, ацетазоламид и пр. Диагноз поможет установить офтальмолог.
Приступ закрытоугольной глаукомы может быть сходен с мигренозным, так как представляет собой одностороннюю боль в области глаза, сопровождающуюся тошнотой/рвотой, фотофобией, зрительными нарушениями в виде нечеткости зрительных образов и радужных ореолов вокруг светового пятна. При осмотре во время приступа отмечается покраснение конъюнктивы и умеренно расширенный зрачок. Межу приступами внешний вид глазного яблока и внутриглазное давление обычно в норме. Триггерами приступов часто являются: резкая смена освещения, длительное чтение, а также некоторые препараты, такие как трициклические антидепрессанты, топирамат, ацетазоламид и пр. Диагноз поможет установить офтальмолог.
Трохлеит
Трохлеитом называют воспаление косой мышцы глаза. Боль чаще всего возникает во внутреннем углу либо над глазным яблоком и может распространяться на всю половину головы. Боль усиливается при движении глазом, параорбитальная область болезненна при пальпации. Слезотечение и отделения из носа обычно при этом отсутствуют. У некоторых пациентов может возникать диплопия. Причина трохлеита часто неизвестна (идиопатический трохлеит), но чаще всего он возникает у пациентов с ревматологическими заболеваниями, такими как системная красная волчанка, ревматоидный артрит, энтеропатическая артропатия и псориаз.
У некоторых пациентов может возникать диплопия. Причина трохлеита часто неизвестна (идиопатический трохлеит), но чаще всего он возникает у пациентов с ревматологическими заболеваниями, такими как системная красная волчанка, ревматоидный артрит, энтеропатическая артропатия и псориаз.
Риносинусит
Симптомы риносинусита знакомы многим. Риносинусит может быть как самостоятельной причиной головной боли, так и усиливать первичную головную боль. Диагноз ставится на основании рентгендиаоностики ЛОР-врачом. Обычно этой боли предшествует инфекционное заболевание с рирнореей и заложенностью носа.
Головная боль, связанная с патологией височно-челюстного сустава
Причинами дисфункции сустава может стать травма, асимметрия сустава, смещение диска гипермобильность сустава, остеоартрит. Головная боль, связанная с этой патологией, обычно соответствует стороне пораженного сустава, но, может быть и двусторонней если в патологический процесс вовлечены мышцы. Боль возникает в проекции сустава и периартикулярной области и имеет характер тянущей, ноющей пульсирующей или острой, может иррадиировать в ухо, височную или теменную область. Боль может возникать и в покое, но, часто провоцируется жеванием или просто движением в височно-челюстном суставе.
Боль может возникать и в покое, но, часто провоцируется жеванием или просто движением в височно-челюстном суставе.
Обратитесь за помощью к специалистам!
Головную боль нельзя оставлять без внимания! Разобраться с вероятными причинами ее появления призван специалист клиники лечения боли. После детального неврологического осмотра может быть назначено дообследование с целью уточнения основного заболевания, симптомом которого является боль в голове. Наша клиника лечения боли использует множество лечебных методик — какая из них может помочь конкретному пациенту, решит врач на очной консультации.
Беременность в жару: меры безопасности
15 августа 2021
читать 3-5 минут
Как жара влияет на организм будущей мамы
На любом сроке беременности жаркая погода негативно влияет на организм будущей мамы. «Жара для будущей мамы может принести больше проблем, чем радости», — комментирует Яна Никитенко, врач акушер-гинеколог Клинико-диагностического центра МЕДСИ на Солянке.
Первый триместр. «На сроке до 12 недель беременности жара усиливает симптомы токсикоза — в духоте сильнее проявляется тошнота и головная боль», — говорит Яна Никитенко.
Второй триместр. «На сроке с 12 до 28 недель в жаркой погоде усиливается нагрузка на сердечно-сосудистую систему из-за увеличившегося объема циркулирующей крови (сердце мамы прокачивает в полтора раза больше крови, чем до беременности). Поэтому нередки эпизоды снижения давления-головокружения и обмороки, особенно в душном помещении», — предупреждает Яна Никитенко.
Третий триместр. «В этот период прибавляется дискомфорт от увеличившейся массы тела и подросшего живота, — напоминает Яна Никитенко. — Зачастую под конец беременности в жару появляются отеки ног и кистей рук».
Перегреваться будущей маме не стоит в принципе. «Перегрев во время беременности опасен в любом сроке — в первом и втором триместре возможно развитие гипоксии, в третьем триместре сильная жара может спровоцировать преждевременные роды», — говорит Яна Никитенко.
«При излишнем перегревании или при длительном нахождении на солнце может развиться тепловой или солнечный удар. Это опасно для организма матери. Первыми признаками могут быть головная боль, тошнота. Далее может появиться рвота, сухость во рту, учащённое дыхание, неприятные ощущения в области сердца. В серьезных случаях возникает потеря сознания и даже остановка дыхания и сердца», — говорит Наталья Леденцова, акушер-гинеколог GMS Clinic, врач УЗИ.
Поэтому в жаркие дни будущим мамам следует придерживаться определенных правил, чтобы обезопасить себя от неприятных последствий.
Правила безопасности для беременных
Пейте больше воды. Этот совет в жару актуален для всех, но для будущих мам — особенно. Обезвоживание мешает терморегуляции и усиливает отеки. Пейте не менее 2 л воды в сутки. «Воду необходимо пить до того, как вы начнете испытывать жажду», — напоминает Яна Никитенко.
«Недостаток жидкости может вызвать схватки. При серьезном обезвоживании может произойти отслойка плаценты или преждевременные роды», — добавляет Наталья Леденцова.
Уделите особое внимание борьбе с отеками. «Для предупреждения отеков не засиживайтесь на одном месте, а если ноги все же отекли — необходимо принять горизонтальное положение с приподнятыми на валик или подушку ногами», — советует Яна Никитенко.
Укрывайтесь от солнца. «Старайтесь не находиться под открытым солнцем. Гуляйте в тени в период до 11 утра и после 17.00», — говорит Яна Никитенко.
Носите свободную одежду из натуральных материалов. «По возможности пользуйтесь термальной водой, все это поможет снизить температуру тела», — добавляет Яна Никитенко.
«Беременным в жару следует ограничить пребывание на улице, снизить физическую нагрузку до минимума, — советует Наталья Леденцова.— При нахождении дома нужно проветрить помещение или включить кондиционер. Можно принимать прохладный душ несколько раз в день».
Что делать, если вы перегрелись?
Застраховаться от перегрева на 100% невозможно. Если это уже случилось с вами, постарайтесь как можно быстрее охладиться (но делайте это плавно). «Выпейте прохладной воды, примите душ с температурой 28-30˚С. Если это невозможно, поможет холодный компресс или обтирание кубиками льда», — говорит Яна Никитенко.
Если ощущение «дурноты» и недомогания остается после всех принятых мер, стоит обратиться к врачу. Перегрев может угрожать здоровью плода и будущей мамы.
Акушер-гинеколог
Врач ультразвуковой диагностики
Гинеколог
ИсточникЖиви
Статьи по теме
Все самое важное об ЭКО
Каждый год благодаря процедуре ЭКО рождается несколько десятков тысяч детей. Это настоящее спасение для людей с проблемами репродуктивной системы. Однако вокруг этой темы ходит много мифов, а сама процедура кажется очень сложной. На вопросы об ЭКО отвечает эксперт — репродуктолог Шамугия Нато Ливтеровна. Текст представлен не полностью. Всю статью вы можете прочитать на Аптеки столички клуб «Я — мама»
Это настоящее спасение для людей с проблемами репродуктивной системы. Однако вокруг этой темы ходит много мифов, а сама процедура кажется очень сложной. На вопросы об ЭКО отвечает эксперт — репродуктолог Шамугия Нато Ливтеровна. Текст представлен не полностью. Всю статью вы можете прочитать на Аптеки столички клуб «Я — мама»
Читать статью
Почему возникают боли в груди и грудной клетке
Большинство хоть однажды сталкивались с таким явлением, как боль в груди или в грудной клетке. Рамблер узнал у Луммера Кирилла Борисовича, почему такое происходит и в каком случае боли могут являться признаком серьезного заболевания. Всю статью вы можете прочитать на Рамблер Доктор.
Читать статью
Как будущей маме убедиться, что малыш развивается хорошо? Путеводитель
Как будущей маме убедиться, что малыш растет и развивается хорошо, и ничто не омрачит наступающий праздник рождения?
Читать статью
Диагностические программы и исследования в Центре пренатальной диагностики и генетики GMS Clinic
Диагностические программы и исследования, проводимые Центром пренатальной диагностики и генетики GMS Clinic на Садовнической «Центр женского и семейного здоровья».
Читать статью
Комплексное ультразвуковое сопровождение беременности
Пренатальная (дородовая) диагностика — это комплекс мероприятий, направленных на выявление ряда возможных проблем, связанных с беременностью
.
Читать статью
Скрининг или НИПТ?
Что предпочесть при выборе метода ранней диагностики аномалий развития беременности — УЗИ и биохимический анализ крови в рамках пренатального скрининга или неинвазивный пренатальный тест?
Читать статью
Другие статьи этого автора
Эффект бабочки. Записки об урогинекологии
Эстетическая гинекология в GMS Clinic.
Читать
статью
Головная боль во время беременности: причины, симптомы и методы лечения
Головная боль во время беременности является обычным явлением и обычно не вызывает беспокойства. Домашние средства часто могут помочь успокоить боль.
Домашние средства часто могут помочь успокоить боль.
Беременность вызывает несколько существенных изменений в организме, многие из которых могут вызывать отдельные симптомы. Изменения в гормонах и объеме крови, а также плохая осанка из-за увеличения массы тела — все это общие факторы.
Некоторые из этих изменений могут также привести к головным болям, от которых доступен ряд домашних средств. Тем не менее, любой, кто испытывает тревожные или серьезные симптомы, должен обратиться за медицинской помощью. Врач обычно может определить конкретную причину.
В этой статье мы обсудим причины, симптомы и лечение головной боли во время беременности.
Во время беременности в женском организме происходят быстрые и резкие изменения, которые могут привести к различным симптомам. Головные боли являются частым симптомом во время беременности.
Исследования показывают, что 39% женщин испытывают головные боли во время или сразу после беременности.
Точная причина головной боли во время беременности может варьироваться в зависимости от триместра.
В следующих разделах обсуждаются некоторые вероятные причины головных болей во время беременности, некоторые из которых чаще встречаются в определенных триместрах.
Первый триместр
В течение первого триместра беременности в организме женщины происходят радикальные изменения за короткий промежуток времени. Организм испытывает большой приток гормонов, наряду с увеличением количества крови. Также может наблюдаться быстрый набор веса.
Вместе эти изменения могут повышать вероятность некоторых типов головной боли, например головной боли напряжения. Некоторые другие симптомы беременности также могут влиять на эти головные боли или усиливать их.
Общие проблемы, которые могут вызвать или усугубить головную боль, включают:
- тошноту и рвоту
- высокий уровень стресса
- плохое питание
- низкий уровень сахара в крови
- обезвоживание
- отсутствие зрения 902
- изменения в70 , которые могут вызвать мигрень
- малоподвижный образ жизни
Кроме того, беременная женщина может употреблять некоторые триггерные продукты, которые вызывают раздражение или такие симптомы, как головные боли. Эти триггерные продукты могут различаться у разных людей, но некоторые распространенные виновники включают молочные продукты и шоколад.
Эти триггерные продукты могут различаться у разных людей, но некоторые распространенные виновники включают молочные продукты и шоколад.
Второй и третий триместры
Во втором и третьем триместрах женщина может меньше испытывать головные боли из-за гормональных изменений, так как организм обычно приспосабливается к этим изменениям на этой стадии беременности.
Однако некоторые женщины продолжают испытывать головные боли напряжения из-за гормональных изменений на протяжении всей беременности.
На более поздних сроках беременности такие симптомы, как головные боли, чаще всего связаны с:
- избыточным весом
- высокое кровяное давление
- мышечное напряжение
- плохая осанка
- недостаточный сон
- неправильное питание
гипертония во время беременности
Гипертония, или высокое кровяное давление, является обычным явлением для многих беременных женщин. У некоторых может возникнуть состояние, называемое преэклампсией, которое возникает, когда у женщины, у которой обычно нормальный уровень артериального давления, внезапно повышается артериальное давление после 20 недель беременности.
По оценкам Центров по контролю и профилактике заболеваний (CDC), у 1 из 25 беременных женщин в США развивается преэклампсия. Преэклампсия увеличивает риск многих неотложных состояний, включая судороги и инсульт. Состояние может также уменьшить приток кислорода к плоду.
Распространенным симптомом преэклампсии является непрекращающаяся головная боль. Некоторые другие симптомы включают:
- изменения зрения, такие как нечеткость зрения или пятна при зрении
- тошнота или рвота
- внезапное увеличение веса
- боль в верхней части желудка или живота
- затрудненное дыхание
- отек лица или рук
Эти симптомы возникают не во всех случаях преэклампсии, что является одной из причин, по которой важно регулярно наблюдаться у врача на протяжении всей беременности.
Головные боли во время беременности могут проявляться по-разному. Например, они могут вызывать различные типы и уровни боли.
С медицинской точки зрения головные боли бывают первичными и вторичными. Первичные головные боли не являются симптомом состояния здоровья, тогда как вторичные головные боли возникают, когда причиной является основное заболевание. Вторичные головные боли обычно приводят к ряду других симптомов.
Первичные головные боли не являются симптомом состояния здоровья, тогда как вторичные головные боли возникают, когда причиной является основное заболевание. Вторичные головные боли обычно приводят к ряду других симптомов.
В следующих разделах обсуждаются несколько типов головной боли, часто встречающихся во время беременности.
Головные боли напряжения
Головные боли напряжения являются наиболее распространенным типом головной боли во время беременности. Фактически, в обзоре 2017 года в Journal of Headache and Pain отмечается, что 26% всех головных болей, возникающих во время беременности, являются головными болями напряжения.
Головные боли напряжения вызывают легкие или умеренные боли в голове. Многие люди описывают боль как чувство, как будто их голова обмотана тугой повязкой.
Мигрень
Мигрень может также возникать во время беременности. По оценкам, мигренозные головные боли без ауры возникают у до 10% беременных.
Головная боль при мигрени часто начинается как тупая боль, которая перерастает в пронзающую, пульсирующую боль, которая может иррадиировать или не иррадиировать. Человек также может быть очень чувствительным к свету, шуму и некоторым запахам. Эпизоды мигрени могут также вызывать другие симптомы, такие как головокружение или тошнота.
Человек также может быть очень чувствительным к свету, шуму и некоторым запахам. Эпизоды мигрени могут также вызывать другие симптомы, такие как головокружение или тошнота.
Кластерные головные боли
Кластерные головные боли встречаются реже, чем другие типы, примерно в 0,3% всех беременностей.
Кластерные головные боли вызывают сильную «колющую» боль, обычно с одной стороны головы и вокруг глаза. Человек может также заметить некоторые другие симптомы, такие как заложенность носа, слезотечение или отек в этой области.
Во многих случаях домашние средства могут помочь облегчить первичную головную боль во время беременности. Некоторые домашние средства, которые могут быть эффективными, включают:
- прикладывание холодного или теплого компресса к области на 10 минут за один раз
- принятие теплой ванны для снятия мышечного напряжения
- растяжка
- выполнение легких упражнений, таких как йога, плавание или тай-чи
- сидя или стоя с лучшей осанкой
- частые перерывы от экранов
- пить много воды в течение дня
- много отдыхать
- делать легкий массаж головы
- отдыхать в темном месте
Ведение дневника питания для отслеживания того, что они едят каждый день, также может помочь женщине выявить и устранить любая головная боль провоцирует.
Если возможно, беременным женщинам следует стремиться справиться с любыми неприятными симптомами с помощью домашних средств или, при необходимости, поговорить со своим врачом о медицинских возможностях.
Чего следует избегать
Во время беременности важно избегать безрецептурных нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен (Адвил) или аспирин.
В обзоре Annals of Epidemiology отмечается, что женщины, принимающие НПВП во время беременности, чаще рожают детей с врожденными аномалиями.
Некоторые женщины принимают ацетаминофен (тайленол) во время беременности, хотя есть опасения, что это может повлиять и на ребенка.
Недавнее исследование в журнале JAMA Psychiatry обнаружил, что дети, рожденные женщинами, которые принимали ацетаминофен во время беременности, чаще страдают аутизмом или синдромом дефицита внимания и гиперактивности.
Однако необходимо провести дополнительные исследования этой связи, прежде чем эксперты в области здравоохранения смогут сделать какие-либо общие заявления. Многие люди по-прежнему считают ацетаминофен самым безопасным лекарством для женщин во время беременности.
Многие люди по-прежнему считают ацетаминофен самым безопасным лекарством для женщин во время беременности.
Хотя головные боли во время беременности являются обычным явлением, иногда необходимо обратиться к врачу.
Всем, кто испытывает сильные или непрекращающиеся головные боли, не поддающиеся лечению домашними средствами, следует записаться на прием к врачу.
Точно так же любой, кто испытывает другие тревожные симптомы, такие как головокружение или изменение зрения, должен обратиться за диагностикой и лечением. Врач может порекомендовать лечение, безопасное как для женщины, так и для плода.
Головные боли во время беременности могут причинять дискомфорт, но обычно они не вызывают беспокойства.
Беременность вызывает ряд существенных изменений в организме, которые могут привести к таким симптомам, как головные боли. Однако важно найти методы лечения, безопасные для плода.
Вторичные головные боли, возникающие из-за основной проблемы, могут быть опасны. Любой, кто не уверен в своих симптомах или испытывает тревожные или тяжелые симптомы, должен обратиться к врачу для диагностики и лечения.
Любой, кто не уверен в своих симптомах или испытывает тревожные или тяжелые симптомы, должен обратиться к врачу для диагностики и лечения.
Что их вызывает и что делать
Если вы беременны и у вас болит голова, вы не одиноки. Медицинский обзор сообщает, что 39процентов беременных и родильниц страдают головными болями.
Хотя во время беременности головная боль может отличаться от обычной, большинство головных болей во время беременности не опасны.
Головная боль в первом триместре беременности может возникать по другим причинам, чем головная боль во втором или третьем триместре. В некоторых случаях головная боль может быть признаком других проблем со здоровьем во время беременности.
Сообщите своему врачу о любой головной боли во время, до и после беременности. Ведите дневник, чтобы записывать, как часто у вас болит голова и насколько она серьезна. Кроме того, запишите любые другие симптомы, которые у вас есть.
Большинство головных болей во время беременности являются первичными головными болями. Это означает, что головная боль возникает сама по себе. Это не признак или симптом другого расстройства или осложнения во время беременности. Первичные головные боли включают:
Это означает, что головная боль возникает сама по себе. Это не признак или симптом другого расстройства или осложнения во время беременности. Первичные головные боли включают:
- головные боли напряжения
- приступы мигрени
- кластерные головные боли
Около 26 процентов головных болей во время беременности являются головными болями напряжения. Сообщите своему врачу, если у вас есть хронические головные боли или мигрень во время беременности или если у вас есть мигрень в анамнезе.
У некоторых женщин с мигренью в анамнезе приступы мигрени возникают реже во время беременности. Мигрень также связана с осложнениями, которые возникают на более поздних сроках беременности или после рождения ребенка.
Вторичные головные боли вызваны осложнениями беременности, такими как высокое кровяное давление.
Головная боль может различаться у разных людей. У вас могут быть:
- тупая боль
- пульсирующая или пульсирующая боль
- сильная боль с одной или обеих сторон
- резкая боль за одним или оба глаза
МИГРЕЙНА МОЖЕТ также включать в себя:
- NAUSEA
- Рвота
- Смотрение линий или вспышки света
- Слепые пятна
Первые триместер
 первый триместр вашей беременности. Это может произойти из-за того, что в это время ваше тело претерпевает несколько изменений. Эти изменения могут вызвать головную боль:
первый триместр вашей беременности. Это может произойти из-за того, что в это время ваше тело претерпевает несколько изменений. Эти изменения могут вызвать головную боль:- гормональные изменения
- Более высокий объем крови
- Изменения веса
Обычные причины боли в головной боли во время первого триместра беременности также включают в себя:
- Дегидратация
- Тошнота и vomiting
- Стресс
- не хватает сопа
- 778
Некоторые продукты также могут вызывать головную боль. Ваши триггерные продукты могут измениться во время беременности. Общие продукты, которые могут вызвать головную боль у некоторых людей, включают:
- молочные продукты
- шоколад
- сыр
- дрожжи
- помидоры
второй и третий триместр
Головные боли во втором и третьем триместре могут иметь разные причины. К ним относятся:
К ним относятся:
- лишний вес
- осанка
- слишком мало сна
- диета
- мышечное напряжение и напряжение
- высокое кровяное давление
- диабет
высокое кровяное давление
0019
Головные боли во втором или третьем триместре беременности могут быть признаком высокого кровяного давления. От 6 до 8 процентов беременных женщин в возрасте от 20 до 44 лет в Соединенных Штатах имеют высокое кровяное давление.
Центры по контролю и профилактике заболеваний (CDC) предупреждают, что это излечимое заболевание может вызвать серьезные осложнения как для матери, так и для ребенка. Чаще всего это происходит после 20-й недели беременности.
Если вы беременны, высокое кровяное давление может повысить риск:
- Инсульт
- Преэклампсия
- Eclampsia
- Низкий поток кислорода к ребенку
- Преждев. от гипертонии во время беременности
Ваш врач может прописать лекарства для лечения высокого кровяного давления.
 Вам также необходимо сократить потребление соли и добавить больше клетчатки в свой ежедневный рацион. Регулярные физические упражнения также очень важны для балансировки артериального давления.
Вам также необходимо сократить потребление соли и добавить больше клетчатки в свой ежедневный рацион. Регулярные физические упражнения также очень важны для балансировки артериального давления.Other causes of headache during pregnancy include common infections and more serious illnesses:
- sinus infection
- low blood pressure
- blood clots
- bleeding
- sickle cell anemia
- brain tumor
- aneurysm
- stroke
- сердечные заболевания
- менингит или энцефалит
Поговорите со своим врачом, прежде чем принимать обычные лекарства от головной боли во время беременности. Не принимайте аспирин и ибупрофен (Адвил, Мотрин и др.).
CDC предупреждает, что эти обезболивающие препараты могут нанести вред вашему растущему ребенку, особенно если принимать их в течение первого триместра. Многие женщины могут принимать ацетаминофен (тайленол) во время беременности. Тем не менее, некоторые исследования предполагают, что прием ацетаминофена также может оказывать влияние.
Ваш врач может порекомендовать альтернативные лекарства для лечения головной боли во время беременности и естественные средства от головной боли, такие как:
- обильное питье
- отдых
- пакет со льдом
- грелка
- массаж
- упражнения и растяжка
- эфирные масла, такие как мята перечная, розмарин и ромашка
Когда обращаться к врачу
Обратитесь к врачу, если у вас есть головная боль во время беременности. Немедленно обратитесь за медицинской помощью, если у вас есть:
- лихорадка
- тошнота и рвота
- затуманенное зрение
- сильная боль
- головная боль, которая длится более нескольких часов
- частая головная боль
- обмороки
- судороги
Ваш врач может порекомендовать анализы и сканирование, чтобы выяснить причину ваших головных болей. К ним относятся:
- проверка артериального давления
- анализ крови
- анализ крови на сахар
- проверка зрения
- УЗИ головы и шеи
- сканирование сердца или головы
- проверка здоровья глаз 2 пункция позвоночника
- 90 пункция
- 90
Головная боль во время беременности является обычным явлением.
 В первом триместре беременности у вас могут быть головные боли напряжения. Это может произойти из-за множества изменений, через которые вы проходите за короткий период.
В первом триместре беременности у вас могут быть головные боли напряжения. Это может произойти из-за множества изменений, через которые вы проходите за короткий период.Головная боль может возникать во второй и третий период беременности по другим причинам. Некоторые причины головных болей в середине и конце беременности могут быть серьезными.
Высокое кровяное давление является серьезной причиной головной боли во время беременности. У вас может быть высокое кровяное давление на любом сроке беременности. У вас может вообще не быть никаких симптомов. Проверяйте артериальное давление не реже одного раза в день с помощью домашнего монитора.
Сообщите своему врачу, если у вас возникнут головные боли на любом сроке беременности. Немедленно сообщите своему врачу, если у вас есть личная или семейная история мигрени, высокого кровяного давления, судорог или диабета.
Принимайте все лекарства и лечение строго по назначению врача. Внимательно следуйте всем советам по диете и упражнениям.
 Обратитесь к врачу за всеми последующими и регулярными осмотрами. Большинство причин головных болей во время беременности поддаются лечению или предотвращению при правильном уходе.
Обратитесь к врачу за всеми последующими и регулярными осмотрами. Большинство причин головных болей во время беременности поддаются лечению или предотвращению при правильном уходе.Для получения дополнительных рекомендаций по беременности и еженедельных советов, адаптированных к дате родов, подпишитесь на нашу рассылку «Я ожидаю».
Предродовая подготовка и роды – роды
Согласно медицинским учебникам, роды состоят из трех стадий.
Первая стадия родов включает в себя полное раскрытие или раскрытие шейки матки, мышцы между маткой и влагалищем. в
во втором периоде родов (роды) ребенок выталкивается из матки через шейку матки и влагалище и рождается. в
третий этап, плацента доставлена.Но эти три стадии обычно не отражают личный опыт женщин в родах; предродовая и долгая первая стадия обычно занимает гораздо больше времени, чем интенсивный опыт второй стадии, в то время как третья стадия часто размыта, когда вы больше всего сосредотачиваетесь на своем новорожденном ребенке, а не на том, что происходит с вашим собственным телом.

Перед родами
В последние недели беременности, прежде чем ваш ребенок будет готов родиться, гормоны заставят ваше тело начать подготовку к родам.
У каждой женщины разный опыт родов и до родов, но вот некоторые признаки того, что роды могут начаться в ближайшие несколько дней или недель. Они могут происходить в любом порядке в течение нескольких недель, дней или даже часов, и вы можете не заметить их.
Помолвка (также называемая «облегчением»)
Перед началом родов «ваш ребенок осядет глубоко в вашем тазу. Это может избавить вас от изжоги и снять часть давления с легких, облегчив дыхание».
Однако ребенок будет давить на ваш мочевой пузырь, поэтому вы, вероятно, почувствуете, что вам нужно мочиться еще чаще; а повышенное давление на близлежащие нервы и кровеносные сосуды часто вызывает судороги ног и отек стоп и лодыжек. Держите ноги максимально приподнятыми и отдыхайте на левом боку, чтобы уменьшить отек стопы.
Медицинский персонал оценивает степень «зацепления» головы ребенка по расположению макушки головы ребенка по отношению к двум костным выступам в середине таза, «уровню» или плоскости внутри таза, который называется «нулевая станция».
 Когда голова ребенка находится выше этого уровня на два сантиметра, это называется «нулевая станция минус два», а один сантиметр ниже этого уровня (например) называется «нулевая станция плюс один».
Когда голова ребенка находится выше этого уровня на два сантиметра, это называется «нулевая станция минус два», а один сантиметр ниже этого уровня (например) называется «нулевая станция плюс один».Что происходит, когда ребенок находится в тазовом предлежании? Узнать больше
здесь.Гнездование / всплеск энергии
Ближе к концу беременности у некоторых женщин возникает сильное желание навести порядок в доме, постирать детскую одежду и все привести в порядок. Все это признаки того, что она «гнездится», и это естественное желание подготовить дом к появлению ребенка. Мужчины также могут чувствовать это побуждение. Не забывайте быть добрее к своему телу, так как вам понадобится вся эта дополнительная энергия для родов, поэтому не изнуряйте себя мытьем полов непосредственно перед рождением ребенка.
Потеря веса
Некоторые женщины могут обнаружить, что теряют до 500 г в день или около того до начала родов, поскольку гормональные изменения уменьшают задержку жидкости.

Боль в пояснице
Многие женщины жалуются на ритмичную, тупую боль в спине, которая делает их раздражительными и беспокойными.
Симптомы ПМС
Ощущения, подобные тем, которые вы можете испытывать незадолго до менструации, часто возникают непосредственно перед родами, такие как раздражительность, головные боли, усталость. Некоторые женщины также испытывают диарею или более частые испражнения.
Кровавое шоу
Во время беременности шейка матки закупоривается пробкой из липкой слизи, которая может отделиться, когда шейка матки начнет размягчаться и расширяться. Это может произойти за неделю или больше до начала родов, а может и не произойти до начала родов. Слизистая пробка обычно имеет оттенок розовой или коричневой крови и называется «шоу»
«Тренировочные» схватки (также называемые Брэкстон-Хикс)
За несколько недель до родов матка начнет подготовку к предстоящему марафону, начав серию слабых безболезненных сокращений, которые вы можете даже не почувствовать.
 Они часто длятся около 30 секунд и приходят и уходят через неравные промежутки времени. В это время вы также можете почувствовать «сжатие» в животе.
Они часто длятся около 30 секунд и приходят и уходят через неравные промежутки времени. В это время вы также можете почувствовать «сжатие» в животе.По мере того, как вы приближаетесь к тому времени, когда ваш ребенок родится (и, к сожалению, кажется необычным, что большинство женщин не рожают ребенка в назначенный срок), тренировочные схватки могут происходить чаще и ощущаться сильнее, пока вы не подумаете – подождите, это это реальная вещь?
Это часто называют «ложными родами» — и многие беременные женщины приходили в больницу посреди ночи, думая, что они рожают, только для того, чтобы их отправили домой, обратно в игру ожидания.
Если вы не уверены, рожаете ли вы, распечатайте наш
Отметьте время на листе схваток, возьмите карандаш и часы с секундной стрелкой и начните отсчитывать схватки — как далеко они друг от друга и как долго они длятся?Тренировочные схватки обычно не становятся регулярными, и когда они встают и двигаются, они часто исчезают. «Настоящие» схватки будут становиться все сильнее и приобретут регулярный характер.

Если вы не уверены, позвоните своему поставщику медицинских услуг для консультации. Это может быть ложная тревога, или у вас могут быть ранние роды.
Для получения дополнительной информации см. Роды.
Фрэн Моллой – журналист и мама 4 детей
Последняя публикация* Ноябрь 2021 г.
*Обратите внимание, что дата публикации может не совпадать с датой создания контента, и с тех пор приведенная выше информация могла измениться.
Преэклампсия — уход за собой Информация | Гора Синай
Токсемия — уход за собой; ПИХ — забота о себе; Гипертония, вызванная беременностью — уход за собой
Чего ожидать
Решения о лечении принимаются в зависимости от гестационного возраста беременности и тяжести преэклампсии.
Если срок беременности превышает 37 недель и у вас диагностирована преэклампсия, ваш лечащий врач, скорее всего, порекомендует вам преждевременные роды. Это может включать прием лекарств для начала (стимулирования) родов или родоразрешение путем кесарева сечения (кесарева сечения).

Если вы беременны менее 37 недель, цель состоит в том, чтобы продлить вашу беременность до тех пор, пока это безопасно. Это позволяет вашему ребенку дольше развиваться внутри вас.
- Как быстро вы должны родить, зависит от того, насколько высокое у вас кровяное давление, какие-либо признаки проблем с печенью или почками, а также от состояния ребенка.
- Если у вас тяжелая преэклампсия, вам может потребоваться остаться в больнице для тщательного наблюдения. Если преэклампсия остается тяжелой, может потребоваться родоразрешение.
- Если у вас легкая преэклампсия, вы можете оставаться дома на постельном режиме. Вам нужно будет проходить частые осмотры и анализы. Тяжесть преэклампсии может быстро измениться, поэтому вам потребуется очень тщательное последующее наблюдение.
Полный постельный режим больше не рекомендуется. Ваш провайдер порекомендует вам уровень активности.
Самопомощь на дому
Когда вы находитесь дома, ваш врач сообщит вам, какие изменения вам, возможно, потребуется внести в свой рацион.

Возможно, вам придется принимать лекарства для снижения артериального давления. Принимайте эти лекарства так, как говорит вам ваш лечащий врач.
Не принимайте дополнительные витамины, кальций, аспирин или другие лекарства, предварительно не посоветовавшись с врачом.
Часто женщины с преэклампсией не чувствуют себя плохо или не имеют никаких симптомов. Тем не менее, и вы, и ваш ребенок можете быть в опасности. Чтобы защитить себя и своего ребенка, важно посещать все дородовые визиты. Если вы заметили какие-либо симптомы преэклампсии (перечислены ниже), немедленно сообщите об этом своему врачу.
Опасность преэклампсии
В случае развития преэклампсии существуют риски как для вас, так и для вашего ребенка:
- У матери может быть повреждение почек, судороги, инсульт или кровотечение в печени.

- Существует более высокий риск отделения плаценты от матки (отслойка) и мертворождения.
- Ребенок может не расти должным образом (задержка роста).
Наблюдение за вами и вашим ребенком
Пока вы дома, ваш врач может попросить вас:
- Измерить кровяное давление
- Проверить мочу на белок
- Контролировать, сколько жидкости вы пьете
- Проверить свой вес
- Монитор как часто ваш ребенок двигается и пинается
Ваш врач научит вас, как это делать.
Вам нужно будет часто посещать своего врача, чтобы убедиться, что вы и ваш ребенок чувствуете себя хорошо. Вероятно, у вас будет:
- Посещения врача один раз в неделю или чаще
- УЗИ для контроля размера и движений вашего ребенка и количества жидкости вокруг вашего ребенка
- Нестрессовый тест для проверки состояния вашего ребенка
- Анализы крови или мочи
Признаки и симптомы преэклампсии чаще всего проходят в течение 6 недель после родов.
 Тем не менее, высокое кровяное давление иногда ухудшается в первые несколько дней после родов. Вы по-прежнему подвержены риску преэклампсии в течение 6 недель после родов. Эта послеродовая преэклампсия сопряжена с более высоким риском смерти. В это время важно продолжать следить за собой. Если вы заметили какие-либо симптомы преэклампсии до или после родов, немедленно обратитесь к своему врачу.
Тем не менее, высокое кровяное давление иногда ухудшается в первые несколько дней после родов. Вы по-прежнему подвержены риску преэклампсии в течение 6 недель после родов. Эта послеродовая преэклампсия сопряжена с более высоким риском смерти. В это время важно продолжать следить за собой. Если вы заметили какие-либо симптомы преэклампсии до или после родов, немедленно обратитесь к своему врачу.Когда следует звонить врачу
Немедленно позвоните своему поставщику медицинских услуг, если вы:
- У вас отек рук, лица или глаз (отек)
- Внезапное увеличение веса в течение 1 или 2 дней или увеличение веса более чем на 2 фунта (1 килограмм) в неделю
- Головная боль, которая не проходит или усиливается
- Не очень частое мочеиспускание
- Тошнота и рвота
- Изменения зрения, например, вы не можете видеть в течение короткого времени, видите мигающие огни или точки, чувствительны светиться или иметь нечеткое зрение
- Чувство головокружения или обморок
- Боль в животе под ребрами, чаще справа
- Боль в правом плече
- Проблемы с дыханием
- Легко появляются синяки
- Обратите внимание, что ребенок стал меньше двигаться
Американский колледж акушеров и гинекологов.
 Гестационная гипертензия и преэклампсия: Бюллетень практики ACOG, номер 222. Obstet Gynecol . 2020;135(6):e237-e260. PMID: 32443079, pubmed.ncbi.nlm.nih.gov/32443079/.
Гестационная гипертензия и преэклампсия: Бюллетень практики ACOG, номер 222. Obstet Gynecol . 2020;135(6):e237-e260. PMID: 32443079, pubmed.ncbi.nlm.nih.gov/32443079/.Американский колледж акушеров и гинекологов. Гипертония при беременности. Доклад Целевой группы Американского колледжа акушеров и гинекологов по гипертонии у беременных. Акушерство Гинекол . 2013;122(5):1122-1131. PMID: 24150027, pubmed.ncbi.nlm.nih.gov/24150027/.
Харпер Л.М., Тита А., Каруманчи С.А. Гипертония, связанная с беременностью. В: Резник Р., Локвуд С.Дж., Мур Т.Р., Грин М.Ф., Копел Дж.А., Сильвер Р.М., ред. Медицина матери и плода Кризи и Резника: принципы и практика . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2019:глава 48.
Джеябалан А. Гипертонические расстройства беременности. В: Мартин Р.Дж., Фанарофф А.А., Уолш М.К., ред. Неонатальная и перинатальная медицина Фанарова и Мартина . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 17.

Сибай БМ. Преэклампсия и гипертонические расстройства. В: Landon MB, Galan HL, Jauniaux ERM и др., ред. Акушерство Габбе: нормальная и проблемная беременность . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 38.
Последнее рассмотрение: 05.10.2020
Отзыв: Джон Д. Джейкобсон, доктор медицинских наук, профессор акушерства и гинекологии, Медицинский факультет Университета Лома Линда, Центр фертильности Лома Линда, Лома Линда, Калифорния. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
39 недель беременности. Что ожидать на этой неделе
Вы так близки к встрече со своим малышом!
Приближается срок родов, а это значит, что вы все ближе к встрече со своим малышом.
Возможно, до родов еще несколько недель, так что наслаждайтесь этим последним кусочком беременности, когда у вас есть ребенок внутри, и вы можете чувствовать эти чудесные толчки.

Но как здорово, что ребенок уже почти здесь?
Соберитесь и сделайте последние приготовления, так как роды могут начаться в любой день.
Если вы задаетесь вопросом о некоторых вещах на 39 неделе беременности, прочтите полезную информацию и советы.
39 недель беременности в месяцах
Хотите знать, сколько у вас месяцев, если вы почти в срок? На 39 неделе беременности вы находитесь на девятом месяце беременности.
Беспокоитесь о коронавирусе (Covid-19) или у вас есть вопросы?
Нажмите, чтобы прочитать все, что вам нужно знать о коронавирусе и беременности.Что делать на 39 неделе беременности?
К настоящему времени вы, вероятно, уже готовы и упаковали большинство вещей. Если вы все еще работаете или вокруг вас бегает очень занятый малыш, возможно, вы еще этого не сделали.
Возможно, вы предпочли родить ребенка дома, но взять с собой сумку для мамы и ребенка — отличная идея.
После рождения ребенка акушерка поможет вам принять душ и найти детскую одежду.
Готовая упакованная сумка также пригодится, если вам нужно перевестись в больницу.
Убедитесь, что у вас все готово:
- Вы собрали чемоданы
- Поставить автокресло в машину
- Организовано, куда собираются дети
- Оставил контактные телефоны на холодильнике.
Ходьба и плавание — фантастические упражнения с низкой нагрузкой и хороший способ поддерживать активность на 39 неделе беременности.
После стольких месяцев вы, вероятно, чувствуете себя более уставшим в эти дни.
Отдых — важная часть дня. Вы можете начать роды в любой момент, и кто знает, как долго это продлится.
Также очень важно следить за потреблением жидкости, так как обезвоживание может приостановить роды или даже полностью остановить их.
Расслабься. Сделайте массаж. Сделай ногти. Или выйти и поужинать с друзьями.
Что нужно взять с собой на 39 неделе беременности?
Если вы уже упаковали родильный мешок, проверьте, есть ли у вас следующие предметы:
- Удобный бюстгальтер для беременных
- Прокладки для груди
- Гигиенические прокладки или послеродовое белье
- Гамамелис для нанесения на замороженные подушечки; облегчает любую болезненность в промежности
- Одежда для работы и во что можно переодеться после родов
- Туалетные принадлежности
- Ваша специальная подушка
- Закуски и напитки
- Камера или видеомагнитофон
- Телефон и зарядное устройство.
Детская сумка может включать следующие предметы:
- Подгузники – одноразовые или тканевые
- Все-в-одном или «комбинезоны» — есть несколько разных размеров, так как вес и размер при рождении всегда предполагаются до тех пор, пока ребенок не родится
- Шляпа и пинетки
- Майки
- Пеленальные или муслиновые пеленки.
Симптомы беременности на 39 неделе
В течение большей части последних нескольких недель беременности вы можете не замечать слишком много изменений, происходящих в вашем теле.
На 39-й неделе вы все еще чувствуете тяжесть, вам все еще нужно мочиться каждые пять минут, и у вас все еще есть маленький человечек, который пинает вашу почку – изнутри!
И если ребенок занимается, вы можете больше ходить вразвалочку, чем ходить.
Есть большая вероятность, что у вас тоже много «тренировочных» сокращений, заставляющих вас несколько раз в день задаваться вопросом «а не оно ли это?».

У большинства женщин роды начинаются в любое время между 39-й и 42-й неделями.
У первородящих роды могут длиться от 12 до 14 часов. У матерей, которые рожали раньше, обычно последующие роды идут быстрее — около 7 часов.
39 недель беременности симптомы, которые нельзя игнорировать
Есть некоторые изменения, которые не являются нормальными во время беременности, и их нельзя игнорировать.
Вам может потребоваться медицинская помощь, если вы заметите следующие изменения:
- Головные боли с нарушениями зрения
- Постоянная боль в животе или где-либо еще
- Действительно опухшие ноги, руки и лицо
- Боль в грудине в середине грудины
- Ваш ребенок не двигается или мало двигается
- У вас вагинальная кровопотеря
- У вас отошли воды, и жидкость не прозрачная. Желто-зеленый цвет указывает на возможное присутствие мекония в амниотической жидкости.
Немедленно свяжитесь со своим поставщиком медицинских услуг или врачом, если у вас есть что-либо из вышеперечисленного на 39 неделе беременности.

Какие признаки родов в 39 недель?
Вопрос на миллион долларов в 39 недель: «Есть ли у меня роды?»
Вот несколько признаков приближающихся родов:
- Спазмы внизу таза, напоминающие месячные, или боли в спине
- Отходит слизистая пробка или «шоу»
- Вы гнездитесь как сумасшедший; ты просто чувствуешь, что скоро родится ребенок
- Изменения в вашем стуле
- Голова хорошо занята (мамы первый раз). Это также называется «молниеносной промежностью»; голова ребенка может давить на нервы в нижней части таза
- У некоторых женщин на 39-й неделе может возникнуть тошнота
Более подробную информацию можно найти в 39 недель беременности – симптомы и признаки родов
Безопасны ли роды на 39 неделе беременности?
39 недель считается полным сроком. Полный срок означает, что развитие вашего ребенка достигло точки, когда он готов к внешнему миру.
Это не только безопасно, но и идеально подходит для рождения вашего ребенка на 39 неделе беременности, если ваш ребенок готов к рождению!
Выделения на 39 неделе беременности
Выделения из влагалища обсуждались во многих наших статьях.
Выделения, характерные для 39-недельной беременности, могут быть:
- Выпадение слизистой пробки. Как правило, это довольно толстый и сопливый вид. Он может иметь розовый оттенок, обычно из-за изменения шейки матки и разрыва кровеносных сосудов
- Водоотвод. Амниотическая жидкость прозрачная; если она окрашена в розовый цвет, это может означать, что шейка матки меняется. Если он зеленый или желтый, то ребенок покакал (меконий). Сообщите своему врачу, так как иногда это признак того, что ваш ребенок расстроен.
Сильная кровопотеря ненормальна и требует медицинской помощи. Обязательно немедленно свяжитесь со своим врачом или поставщиком медицинских услуг.
Получаете ли вы еженедельные электронные письма от BellyBelly о беременности?
Мы думаем, что они лучшие в Интернете!
Нажмите, чтобы получать БЕСПЛАТНЫЕ еженедельные обновления, которыми так БУДЕТ восхищаться наши поклонники.
Является ли головная боль признаком родов на 39 неделе беременности?
У многих женщин перед беременностью возникают головные боли или мигрени. Если ваши головные боли до беременности связаны с гормонами, это может означать, что они также являются нормальным явлением во время беременности.
Если у вас обычно нет головных болей и у вас есть некоторые нарушения зрения и/или опухшие руки, ноги и лицо, немедленно обратитесь к своему лечащему врачу.
Эти симптомы могут указывать на преэклампсию, и вашему ребенку, возможно, придется родиться раньше, чем позже.
В 39 недель ваш ребенок полностью доношен, поэтому индукция, а не кесарево сечение, обычно является первым вариантом.
Обычно головная боль во время беременности не является признаком родов. Обязательно свяжитесь с вашим лечащим врачом, если вы обеспокоены.
Дополнительную информацию можно найти в Головные боли при беременности – 5 причин головной боли во время беременности .

Могут ли быть роды без схваток и отхождения вод?
Не у всех женщин отходят воды перед родами.
У большинства женщин, у которых есть схватки, отхождение вод происходит в течение следующих 24–48 часов – во время ранних родов или во время активных родов.
У некоторых женщин могут не отходить воды, пока ребенок не пройдет по родовым путям или во время родов.
Есть несколько женщин, которые рожают ребенка в «колпаке». Это означает, что воды вообще не отходят, и ребенок рождается в мешке с водами.
Удивительно, особенно те, кто родился в воде.
Схватки необходимы для раскрытия шейки матки. Роды начинаются, когда матка начинает сокращаться, чтобы изменить шейку матки и начать процесс родов.
Почему у меня такой твердый живот в 39 недель?
Если ваш живот напрягается, а затем расслабляется, возможно, это схватки Брэкстона-Хикса.
Эти «тренировочные» схватки могут становиться более интенсивными, что приводит к настоящим родам.

Схватки Брэкстона-Хикса являются нормальными, и, хотя они могут быть довольно интенсивными, а не болезненными, они относительно непродолжительны.
Настоящие схватки также заставляют ваш живот напрягаться, а затем расслабляться, но они постоянно становятся более интенсивными, длятся дольше и не прекращаются до тех пор, пока ребенок не родится.
Если ваш живот твердый и остается твердым, и если вы чувствуете боль, это ненормально.
Вам необходимо немедленно обратиться к поставщику медицинских услуг. Также важно следить за движениями вашего ребенка в это время.
Дополнительную информацию можно найти в Схватки Брэкстона-Хикса – что это такое? .
Могут ли приседания вызывать роды?
Если ваш ребенок готов к родам в 39 недель, приседания для беременных могут помочь с положением и давлением, чтобы эти воды отошли.
Помните, что именно созревание легких ребенка дает вашему телу понять, что пора начинать роды.
 Если легкие ребенка не готовы, вероятность начала родов меньше. Подробнее читайте в Что вызывает начало родов? .
Если легкие ребенка не готовы, вероятность начала родов меньше. Подробнее читайте в Что вызывает начало родов? . Нужна ли индукция родов на 39 неделе беременности?
Нет. Если у вас нет осложнений со здоровьем, всегда лучше подождать, пока ваш ребенок выберет день рождения — время, которое лучше всего подходит для развития вашего ребенка.
Вы можете ознакомиться с некоторыми естественными методами стимуляции, чтобы смягчить шейку матки и помочь при родах, если это необходимо.
На сроке 39 недель у вас доношенная беременность, и вы не публикуете даты на этом этапе.
Пока нет нужды пытаться торопить ребенка.
39 недель беременности, положение ребенка
В идеале на этом сроке беременности ребенок должен находиться головкой вниз и в переднем положении. Это означает, что тело ребенка расположено спиной к вам вперед, голова прижата к груди и подбородок к груди.
Не расстраивайтесь, если это не так, так как многие дети переворачиваются во время родов или во время родов.
/10.jpg)
Положение ребенка может определять характер ваших родов, и вам может понадобиться план или стратегия того, как вы справитесь с этим.
Выписка 8 признаков того, что положение вашего ребенка влияет на роды для получения дополнительной информации.
Несколько советов, которые могут помочь вашему организму во время беременности:
- Оптимальное положение плода с помощью Spinning Babies
- Акупунктура
- Хиропрактика
- Расслабься – позволь окситоцину течь.
Поговорите со своей акушеркой, врачом или поставщиком медицинских услуг для получения дополнительных советов.
Дополнительную информацию можно найти в Оптимальное положение плода – как облегчить роды .
39недели беременности вес ребенка в кг
Ваш ребенок на 39 неделе беременности откладывает бурый жир, который помогает регулировать температуру тела после рождения.

Ребенок в возрасте 39 недель может весить 3–3,5 кг (7–8 фунтов) и иметь длину 35–36,5 см (19–21 дюйм).
В 39 недель легкие вашего ребенка созрели и готовы к жизни.
На 39-й неделе, как доношенный ребенок, ваш малыш полностью развит. Тем не менее, мозг ребенка продолжает расти, как и в последующие годы, иногда с поразительной скоростью.
ХОТИТЕ ЧУВСТВОВАТЬ БОЛЕЕ УВЕРЕННОЕ И БЕЗОПАСНОЕ РОЖДЕНИЕ?
Смотрите «Правда о естественных родах» — серию важных видеороликов BellyBelly для рожениц и их партнеров. МАКСИМАЛЬНО ПОВЫШАЙТЕ свои шансы на рождение того ребенка, которого вы хотите… Сведите к минимуму свои шансы на разочаровывающие или травмирующие роды. Почувствуйте себя БОЛЕЕ УВЕРЕННЫМ, приближаясь к родам.
УЗНАТЬ БОЛЬШЕ!сильная головная боль в третьем триместре – журнал O&G
Q&A пытается дать сбалансированные ответы на эти странные, но часто встречающиеся вопросы в акушерстве и гинекологии для более широкой читательской аудитории журнала O&G, включая дипломатов, стажеров, студентов-медиков и других медицинских работников .

Q
38-летняя повторнобеременная женщина поступила в родильное отделение с сильной головной болью на 30-й неделе беременности. У нее диабет 2 типа и мигрень в анамнезе. Что вы не должны пропустить при ее осмотре и как бы вы справились с сильной головной болью в третьем триместре беременности?
a Головная боль очень распространена во время беременности. Целых десять процентов случаев синдрома первичной головной боли первоначально проявляются или впервые диагностируются во время беременности. 1 Среди беременных женщин с впервые возникшей или атипичной головной болью: у одной трети — мигрень, у одной трети — головная боль, связанная с преэклампсией/эклампсией, а у оставшейся трети — различные другие причины головной боли, такие как внутричерепное кровоизлияние, церебральный венозный тромбоз и так далее. 2,3 Частота субарахноидального кровоизлияния (САК) составляет 1–5 на 10000 беременностей. Материнская смертность составляет 30–40%; однако сообщалось о таких высоких показателях, как 80 процентов.
 4 Церебральный венозный тромбоз встречается редко, но чаще возникает в связи с беременностью. 5
4 Церебральный венозный тромбоз встречается редко, но чаще возникает в связи с беременностью. 5 Несмотря на то, что головная боль часто встречается у беременных, она может быть первым проявлением опасного для жизни состояния. Следовательно, очень тщательная и своевременная оценка для постановки правильного диагноза имеет первостепенное значение в лечении этих пациентов.
Целью оценки сильной головной боли в третьем триместре является исключение необычных, но потенциально опасных причин при постановке диагноза. Следует помнить о так называемых красных флажках 6 : 9.0003
- внезапная сильная головная боль;
- значительных изменений в характере хронической головной боли;
- впервые возникшие мигренозные головные боли;
- неврологических признаков и симптомов;
- изменения уровня сознания, личности или познания пациента;
- головная боль, вызванная или усугубляющаяся маневрами Вальсальвы;
- связан с лихорадкой;
- менингеальных знаков;
- недавняя травма головы/шеи в анамнезе;
- гипертензия или эндокринное заболевание; и
- иммуносупрессия.

При оценке головной боли, как и любой другой боли, необходимо полностью оценить качество, локализацию, тяжесть, время, течение, а также усиливающие или облегчающие факторы. Спросите о любых сопутствующих неврологических симптомах, таких как онемение, покалывание, потеря или изменение ощущений или движений. Узнайте о системных нарушениях, таких как лихорадка, тошнота, рвота, кожная сыпь; и исключить чрезмерное использование/отмену лекарств, любое лекарство, назначаемое для уже существующей головной боли. Клиническое обследование должно начинаться с артериального давления, полного неврологического обследования и краткого общего медицинского осмотра, с особым вниманием к: глотке и носовым пазухам; ригидность шеи; жар; ухо, нос и горло; обследование глаз, включая глазное дно. При сборе анамнеза и осмотре следует оценить уровень сознания и когнитивных способностей. Оценка всегда должна включать клиническую оценку состояния плода при исследовании причины у матери.
При наличии в анамнезе подозрений на мигренозные головные боли, нормальном неврологическом обследовании и разрешении с помощью простых мер пациент может наблюдаться клинически.
 4 Характер и объем исследования зависят от клинических возможностей, выявленных при подробном сборе анамнеза и клиническом обследовании. Следует взять кровь для общего анализа крови, функционального анализа почек и печени и скрининга коагуляции; и моча на соотношение белка и креатинина, если клиническая оценка указывает на преэклампсию/эклампсию. Визуализирующее исследование головного мозга необходимо при подозрении на внутричерепную патологию. На этом этапе необходима одновременная консультация с нейротерапевтом и перевод в больницу третичного уровня либо для проведения диагностической визуализации, либо для наблюдения за состоянием плода. Неконтрастная компьютерная томография (КТ) головы обычно является первым диагностическим исследованием. Однако магнитно-резонансная томография (МРТ) безопасна во время беременности. В целом, МРТ предпочтительнее КТ для оценки нетравматической или негеморрагической краниоспинальной патологии, такой как отек, сосудистое заболевание, объемные образования или локальная инфекция.
4 Характер и объем исследования зависят от клинических возможностей, выявленных при подробном сборе анамнеза и клиническом обследовании. Следует взять кровь для общего анализа крови, функционального анализа почек и печени и скрининга коагуляции; и моча на соотношение белка и креатинина, если клиническая оценка указывает на преэклампсию/эклампсию. Визуализирующее исследование головного мозга необходимо при подозрении на внутричерепную патологию. На этом этапе необходима одновременная консультация с нейротерапевтом и перевод в больницу третичного уровня либо для проведения диагностической визуализации, либо для наблюдения за состоянием плода. Неконтрастная компьютерная томография (КТ) головы обычно является первым диагностическим исследованием. Однако магнитно-резонансная томография (МРТ) безопасна во время беременности. В целом, МРТ предпочтительнее КТ для оценки нетравматической или негеморрагической краниоспинальной патологии, такой как отек, сосудистое заболевание, объемные образования или локальная инфекция. МР-венограмма является стандартом для выявления венозного тромбоза. В обзоре беременных пациенток, получавших нейровизуализацию, наиболее распространенными визуализирующими исследованиями были МРТ головного мозга без контраста (87%) и МРТ-ангиография головы без контраста (73%). Большинство больных (96 процентов) родили в третьем триместре без значительных осложнений. 7 Радиационное воздействие на плод при КТ головы, церебральной ангиографии и рентгенографии грудной клетки составляет примерно 50, 10 и 1 мрад соответственно, и эти уровни считаются безопасными.
МР-венограмма является стандартом для выявления венозного тромбоза. В обзоре беременных пациенток, получавших нейровизуализацию, наиболее распространенными визуализирующими исследованиями были МРТ головного мозга без контраста (87%) и МРТ-ангиография головы без контраста (73%). Большинство больных (96 процентов) родили в третьем триместре без значительных осложнений. 7 Радиационное воздействие на плод при КТ головы, церебральной ангиографии и рентгенографии грудной клетки составляет примерно 50, 10 и 1 мрад соответственно, и эти уровни считаются безопасными.Таблица 1. Причины головной боли, значимые при беременности, по международной классификации головной боли (МКГБ-II).
Первичная головная боль Мигрень, головная боль напряжения Вторичная головная боль После травмы головы и шеи Сосудистое расстройство (надвигающаяся эклампсия, САК, острый ишемический инсульт) Несосудистые внутричерепные заболевания (идиопатическая внутричерепная гипертензия, опухоли) Головная боль при отмене наркотиков (злоупотребление психоактивными веществами: алкоголем, кофеином, кокаином, табаком) Нарушение гомеостаза (гипогликемия, гипоксия) Заболевания черепных структур (зубная боль, боль в челюсти, синусит) Психиатрические (тревога, депрессия, бессонница) Невралгии (тройничного нерва, паралич Белла) При подозрении на повышенное внутричерепное давление или инфекцию после нейровизуализации следует выполнить люмбальную пункцию.
 Это может быть необходимо, если небольшое субарахноидальное кровоизлияние (САК) пропускается при КТ/МРТ головного мозга. Могут потребоваться дополнительные исследования: эхокардиография, допплерография сонных артерий, мазок периферической крови, скрининг на ВИЧ, определение антинуклеарных антител и лабораторная оценка наследственной или приобретенной тромбофилии.
Это может быть необходимо, если небольшое субарахноидальное кровоизлияние (САК) пропускается при КТ/МРТ головного мозга. Могут потребоваться дополнительные исследования: эхокардиография, допплерография сонных артерий, мазок периферической крови, скрининг на ВИЧ, определение антинуклеарных антител и лабораторная оценка наследственной или приобретенной тромбофилии.Мигрень чаще односторонняя, пульсирующего или пульсирующего характера, может сопровождаться тошнотой, рвотой, светобоязнью или фонофобией во время приступов. У большинства женщин (60–70 процентов) с мигренью в анамнезе наблюдается улучшение в течение беременности, примерно пять процентов описывают ухудшение состояния, а у остальных изменений не наблюдается. Также появляется все больше доказательств, подтверждающих связь мигрени, гипертензии, вызванной беременностью, и преэклампсии. Когда первичная головная боль, такая как мигрень, представляет собой сильную головную боль, фармакологическое лечение обычно включает использование простых средств, таких как ацетаминофен, наркотики в тяжелых случаях или краткосрочные адъювантные глюкокортикоиды в рефрактерных случаях.
 Как правило, в третьем триместре следует избегать приема нестероидных противовоспалительных препаратов. Хотя использования триптана обычно избегают, его можно назначать в тяжелых случаях, когда другие методы лечения не реагируют. Опыт воздействия триптана на человека во время беременности в целом обнадеживает. 8
Как правило, в третьем триместре следует избегать приема нестероидных противовоспалительных препаратов. Хотя использования триптана обычно избегают, его можно назначать в тяжелых случаях, когда другие методы лечения не реагируют. Опыт воздействия триптана на человека во время беременности в целом обнадеживает. 8 Причина головной боли при тяжелой преэклампсии/эклампсии неизвестна, но может быть связана с повышением церебрального перфузионного давления (например, при гипертонической энцефалопатии) 9 , ишемией головного мозга из-за вазоконстрикции, синдромом задней обратимой энцефалопатии ( PRES), отек головного мозга или микрокровоизлияния. Сообщается, что уровень материнской смертности у женщин с эклампсией за последние несколько десятилетий составляет 0–14%, и он выше в бедных странах. Наиболее частой причиной смерти женщин с эклампсией является ишемия или кровоизлияние в головной мозг. 6 Целями лечения тяжелой преэклампсии/эклампсии или HELLP-синдрома являются стабилизация состояния матери, предотвращение повторных судорог, лечение тяжелой гипертензии для уменьшения или предотвращения отека мозга и кровоизлияния, а также инициирование срочных родов.
 Плазмаферез является методом выбора при лечении тромботической тромбоцитопенической пурпуры-гемолитического уремического синдрома (ТТП-ГУС), возникающего во время беременности.
Плазмаферез является методом выбора при лечении тромботической тромбоцитопенической пурпуры-гемолитического уремического синдрома (ТТП-ГУС), возникающего во время беременности.Инсульт у беременных или женщин в послеродовом периоде встречается редко, однако риск повышен по сравнению с небеременными женщинами того же возраста, особенно на поздних сроках беременности и в раннем послеродовом периоде. Последние данные свидетельствуют о том, что частота инсультов, возникающих во время беременности и после родов, увеличивается, в основном из-за внутричерепного кровоизлияния и тромбоза церебральных венозных синусов. 6 Основной причиной внутричерепного кровоизлияния/САК во время беременности является разрыв церебральной аневризмы (чаще всего происходит в третьем триместре) или артериовенозные мальформации. 4,10 Классическим проявлением САК является внезапное начало сильной головной боли, приводящей к потере трудоспособности, ригидности шеи и коллапса. Ведение осуществляется междисциплинарным уходом нейрохирургов, а показания к нейрохирургии такие же, как и для небеременных пациентов.

Частота ишемического инсульта, связанного с беременностью, составляет 3–4 случая на 100 000 в год. 4 Женщины с гипертонией, сахарным диабетом, употреблением табака, гиперлипидемией, серповидно-клеточной анемией или синдромом антифосфолипидных антител относятся к группе риска. Лечение осуществляется междисциплинарной бригадой с использованием аспирина и антикоагулянтной терапии гепарином. Эффективность и безопасность тромболитической терапии острого ишемического инсульта у беременных неизвестны.
Частота тромбоза церебральных венозных синусов составляет 0,7–24/100 000 родов 6 и составляет от 3 до 57% инсультов, связанных с беременностью, о которых сообщалось в небольших ретроспективных исследованиях. Клинические проявления включают диффузную, часто сильную головную боль, рвоту, фокальные или генерализованные судороги, спутанность сознания, нечеткость зрения, очаговые неврологические расстройства и нарушение сознания. Основой лечения является антикоагулянтная терапия гепарином.

Женщинам, перенесшим инсульт в период между 28 и 32 неделями беременности, можно вводить антенатальные глюкокортикоиды для ускорения созревания легких плода. Для стабилизации состояния матери и оценки состояния плода следует применять мультидисциплинарный подход в консультации с неврологами, нейрохирургами, анестезиологами, неонатологами и перинатологами. Пока состояние матери и плода не ухудшается, можно планировать продолжение беременности с запланированными контролируемыми родами между 34 и 39 годами.недель беременности для оптимизации исхода плода.
Ключевые моменты
Несмотря на то, что головная боль является частым симптомом при беременности, в случае сильной головной боли в третьем триместре всегда необходимо исключить потенциально катастрофические медицинские состояния, связанные с материнской и перинатальной смертностью и заболеваемостью. Поставщики акушерских услуг должны быть бдительны в отношении тревожных признаков, чтобы обеспечить своевременную диагностику и безопасное ведение таких пациентов.

Ссылки
- Melhado EM, Maciel JA Jr, Guerreiro CA. Головная боль во время беременности: оценка 1101 женщины. Can J Neurol Sci 2007; 34:187.
- Contag SA, Bushnell C. Современное лечение мигренозных расстройств во время беременности. Curr Opin Obstet Gynecol 2010; 22:437.
- Маркус Д.А. Лечение головной боли во время беременности и лактации. Эксперт преподобный Нейротер 2008; 8:385.
- Дэвид К. Джеймс, Филип Дж. Стир, Карл П. Вайнер и Бернард Гоник Беременность с высоким риском, стр. 1061-1097, Elsevier 3-е издание.
- Jeng JS, Tang SC, Yip PK. Частота и этиология инсульта во время беременности и послеродового периода у тайваньских женщин. Цереброваск Дис 2004; 18:290.
- Джонатан А. Эдлоу, Луи Р. Каплан, Карен О’Брайен, Кэрри Д. Тибблс. Диагностика острых неврологических неотложных состояний у беременных и родильниц, Lancet Neurol 2013; 12: 175–85.
- Семер Л.Г., МакЭлрат Т.Ф., Кляйн А.М. Нейровизуализация при беременности: обзор клинических показаний и акушерских исходов.

