Гнилостная диспепсия симптомы и лечение у грудничка: причины, симптомы, диагностика и лечение
симптомы и лечение через питание
Содержимое
- 1 Бродильная диспепсия: симптомы, лечение, рекомендации по питанию
- 1.1 Что означает термин «бродильная диспепсия»?
- 1.2 Симптомы бродильной диспепсии и их проявление
- 1.3 Как правильно диагностировать бродильную диспепсию
- 1.3.1 Симптомы бродильной диспепсии
- 1.3.2 Диагностические методы
- 1.4 Что можно и нужно есть при бродильной диспепсии
- 1.4.1 Овощи и фрукты
- 1.4.2 Каши
- 1.4.3 Твердые сыры
- 1.4.4 Рыба и морепродукты
- 1.4.5 Ферментированные продукты
- 1.5 Что следует и нужно избегать при бродильной диспепсии
- 1.6 Дополнительные меры при бродильной диспепсии
- 1.7 Роль правильного питания при бродильной диспепсии
- 1.8 Бродильная диспепсия у детей: особенности проявления и лечение через питание
- 1.9 Питание как способ избавления от бродильной диспепсии у детей
- 1.10 Хроническая бродильная диспепсия: лечение через питание
- 1.
 11 Рецепты блюд для людей с бродильной диспепсией
11 Рецепты блюд для людей с бродильной диспепсией- 1.11.1 Куриный суп с овощами
- 1.11.2 Греческий салат
- 1.11.3 Паровые овощи с кус-кусом
- 1.12 Видео по теме:
- 1.13 Вопрос-ответ:
- 1.13.0.1 Что такое бродильная диспепсия?
- 1.13.0.2 Какие причины могут быть у бродильной диспепсии?
- 1.13.0.3 Как правильно питаться при бродильной диспепсии?
- 1.13.0.4 Можно ли пить молоко при бродильной диспепсии?
- 1.13.0.5 Какие пробиотики можно принимать при бродильной диспепсии?
- 1.13.0.6 Какую еще терапию можно применять для лечения бродильной диспепсии?
Бродильная диспепсия — это нарушение процесса переваривания пищи в кишечнике, которое сопровождается неприятными симптомами, такими как газообразование и вздутие живота. В статье описаны причины развития бродильной диспепсии, ее характерные симптомы, а также подробно рассказано о методах лечения и правильном питании для уменьшения симптомов болезни.
Бродильная диспепсия – это расстройство пищеварительной системы, которое связано с нарушением процесса переваривания пищи и обмена газов в кишечнике. Оно проявляется вздутием живота, ухудшением аппетита, изжогой, регулярными запорами или поносами.
Основная причина бродильной диспепсии – это неправильное питание. Острый, жареный, жирный и сладкий пищевые продукты способны нарушить нормальную работу желудка и кишечника. Также нарушение микрофлоры кишечника может привести к бродильной диспепсии.
В данной статье мы расскажем о симптомах бродильной диспепсии, ее причинах и лечении через правильное питание. Вы узнаете, какие продукты помогут ее справится и какие необходимо исключить из рациона.
Что означает термин «бродильная диспепсия»?
Бродильная диспепсия — это патологическое состояние желудочно-кишечного тракта, которое характеризуется нарушением переваривания пищи и обмена веществ. Оно возникает вследствие нарушения процесса брожения в кишечнике за счет чрезмерной активности микрофлоры.
Проявления бродильной диспепсии могут быть различными: от диспептических расстройств, таких как изжога, тошнота, рвота, до болей в животе и снижения массы тела. Данное заболевание может приводить к развитию серьезных осложнений, что подчеркивает необходимость своевременного обращения к врачу и лечения на ранней стадии продуктами питания.
Для успешного лечения бродильной диспепсии необходимо регулировать свой рацион питания. Выполнение рекомендаций по питанию поможет улучшить состояние желудочно-кишечного тракта и уменьшить проявление симптомов заболевания.
- Строго контролируйте калорийность приема пищи. Введенное количество пищи не должно превышать суточной нормы калорий в 2000 – 2500 кКал. Поскольку при бродильной диспепсии рекомендуется съедать меньше пищи сразу, рекомендуется часто, но маленькими порциями питаться 5 – 6 раз в день.
- Ислючать из рациона продукты, вызывающие вздутие и брожение в кишечнике. Стоит отказаться от бобы, гороха, капусты, а также от продуктов, богатых простыми углеводами и жиром.

- Включать в свой рацион продукты, которые ускоряют транзит пищи через желудок и кишечник. Речь идет о таких продуктах, как тертые каши, паровое мясо и рыба, овощные пюре, зеленые овощи.
- Ограничить употребление спиртных напитков, крепкого чая и кофе. Они вызывают воспаление желудка и усугубляют проявление бродильной диспепсии.
Симптомы бродильной диспепсии и их проявление
Бродильная диспепсия характеризуется наличием ряда симптомов, среди которых:
- Тяжесть в животе — расширение желудка, которое часто сопровождается ощущением переполнения, дисфункцией пищеварительной системы и нарушением обмена газов в организме.
- Метеоризм — сильный опухоль живота, болезненное газы выходящие в свободное пространство.
- Отрыжка, изжога — может возникать в результате излишнего питания, воздействия различных внешних факторов и т. д.
- Желудочные боли или спазмы желудка — различной интенсивности и характера.

- Дизурия (мочевой переход) — ноющие боли при мочеиспускании приятные ощущения.
Все эти симптомы могут негативно повлиять на качество жизни человека и ешё больше ухудшиться при неправильном питании и отсутствии регулярных физических упражнений.
Как правильно диагностировать бродильную диспепсию
Симптомы бродильной диспепсии
Бродильная диспепсия – это нарушение работы кишечника, которое проявляется вздутием живота, изжогой, тошнотой, излишней газообразованием и тяжестью в желудке. Для правильного диагноза необходимо собрать полную медицинскую и анамнезную информацию о пациенте, провести визуальный осмотр живота и сдать анализы.
Диагностические методы
Основными методами диагностики бродильной диспепсии являются:
- ФГДС – эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки.
- Копрологические исследования – анализ кала на наличие бактерий и ферментов, которые могут вызвать бродильную диспепсию.

- Исследование pH – измерение кислотности желудочного содержимого позволяет выявить наличие изжоги, а также оценить уровень кислотности.
- Компьютерная томография – позволяет оценить состояние органов брюшной полости и правильно диагностировать бродильную диспепсию.
После того, как все необходимые анализы проведены, врач может подтвердить наличие бродильной диспепсии и назначить соответствующее лечение через питание и медикаментозное лечение.
Что можно и нужно есть при бродильной диспепсии
Овощи и фрукты
Овощи и фрукты являются отличным источником пищевых волокон, которые помогают улучшить перистальтику желудочно-кишечного тракта и предотвращают запоры. Рекомендуется употреблять овощи в свежем виде или запеченные без масла, а также выбирать фрукты, богатые пектином, такие как яблоки, груши, киви, апельсины и гуава.
Каши
Каши, такие как гречневая или овсяная, содержат комплексные углеводы, которые обеспечивают длительный чувство сытости и предотвращают подъемы уровня сахара в крови. Это особенно важно для людей, страдающих бродильной диспепсией, поскольку гипергликемия может ухудшить симптомы.
Это особенно важно для людей, страдающих бродильной диспепсией, поскольку гипергликемия может ухудшить симптомы.
Твердые сыры
Твердые сыры являются хорошим источником белков, что способствует укреплению мышечной ткани кишечника и помогает улучшить перистальтику. Но следует убедиться, что сыр не содержит добавок, таких как искусственные ароматизаторы или консерванты, которые могут ухудшить состояние.
Рыба и морепродукты
Рыба и морепродукты содержат незаменимые жирные кислоты, такие как Омега-3, которые обладают противовоспалительными свойствами и могут помочь с лечением воспалительных заболеваний кишечника. Но при бродильной диспепсии рыбу рекомендуется употреблять только вареную или запеченную, чтобы избежать повышенной нагрузки на желудок и кишечник.
Ферментированные продукты
Ферментированные продукты, такие как йогурт, кефир и квашеная капуста, содержат полезные бактерии, которые помогают восстановить микробиом кишечника. Они также могут улучшить пищеварение и уменьшить вздутие.
Что нужно избегатьЧто заменить на
| Молочные продукты с высоким содержанием жира | Нежирные молочные продукты, такие как обезжиренный йогурт или нежирный творог |
| Фастфуд и жирная еда | Пища, приготовленная дома, без добавления жира |
| Алкоголь и газированные напитки | Вода, нежирное молоко, свежевыжатые соки |
Что следует и нужно избегать при бродильной диспепсии
Следует:
- Следовать диете, которая включает в себя легкоусвояемые продукты.
- Пить достаточное количество воды, чтобы избежать обезвоживания.
- Употреблять пищу в небольших порциях, но часто.
- Соблюдать гигиену при приготовлении и употреблении пищи.
- Обратиться к врачу-гастроэнтерологу для уточнения диагноза и назначения соответствующего лечения.
Нужно избегать:
- Слишком острых, жирных, жареных, копченых продуктов.
- Газированных напитков и алкоголя.

- Мучных продуктов, которые могут ухудшать работу желудка и кишечника.
- Избыточного потребления сахара и соли.
- Неупотребление пищи в течение длительного времени.
Лучше заменить:
ПродуктЗаменить на
| Жирное мясо | Птицу без кожи и жирные сорта рыбы |
| Кофе и чай с добавлением сахара | Зеленый чай и безалкогольные напитки |
| Молочную продукцию с высоким содержанием жира | Обезжиренную молочную продукцию |
Дополнительные меры при бродильной диспепсии
Кроме правильного питания, существуют ряд дополнительных мер, которые помогут наладить работу желудочно-кишечного тракта и избавиться от симптомов бродильной диспепсии.
- Отказ от курения. Курение может увеличивать количество воздуха, попадающего в желудок, что приводит к его растяжению и ухудшению перистальтики. Поэтому стоит избегать курения или бросить его.

- Упражнения для живота. Регулярные упражнения, направленные на укрепление мышц живота, помогут улучшить переваривание пищи и снизить риск бродильной диспепсии.
- Избегать стресса. Стресс может ухудшить работу желудочно-кишечного тракта и вызвать симптомы бродильной диспепсии. Рекомендуется избегать стрессовых ситуаций или заниматься релаксационными упражнениями.
- Употреблять воду и жидкости в ограниченных количествах. Употребление большого количества жидкости может ухудшить работу желудка и способствовать появлению симптомов бродильной диспепсии. Рекомендуется употреблять жидкости в ограниченных количествах, следить за режимом питья и предпочитать чистую воду.
Таким образом, добавляя в свою жизнь эти простые привычки и дополнительные меры, можно эффективно бороться с бродильной диспепсией и снизить риск ее появления в будущем.
Роль правильного питания при бродильной диспепсии
Бродильная диспепсия представляет собой расстройство желудка, в котором пища переваривается неправильно. Симптомы, такие как вздутие живота, изжога, отрыжка, могут существенно ухудшить качество жизни. Правильное питание играет важную роль в улучшении состояния больных с бродильной диспепсией.
Симптомы, такие как вздутие живота, изжога, отрыжка, могут существенно ухудшить качество жизни. Правильное питание играет важную роль в улучшении состояния больных с бродильной диспепсией.
Избегайте перекусов между приемами пищи и употребления тяжелой и жирной пищи. Также рекомендуется сократить употребление кофеина и алкоголя, которые могут усугублять симптомы заболевания. Человеку с бродильной диспепсией рекомендуется заниматься физическими упражнениями, чтобы поддерживать здоровье и снижать уровень стресса.
- Употребляйте легкоусваиваемые продукты, богатые белками и витаминами;
- Контролируйте количество потребляемых жиров и углеводов;
- Не злоупотребляйте кофеином и алкоголем;
- Избегайте перекусов между приемами пищи и употребления тяжелой и жирной пищи;
- Занимайтесь физическими упражнениями, чтобы поддерживать здоровье и снижать уровень стресса.
Следуя этим рекомендациям, вы можете существенно улучшить свое здоровье при бродильной диспепсии. Не забывайте, что правильное питание является основой здоровья и может помочь вам выйти из этого состояния на пути к здоровому и счастливому образу жизни.
Не забывайте, что правильное питание является основой здоровья и может помочь вам выйти из этого состояния на пути к здоровому и счастливому образу жизни.
Бродильная диспепсия у детей: особенности проявления и лечение через питание
Бродильная диспепсия у детей является распространенным заболеванием, которое связано с процессом разложения пищевых веществ в кишечнике. Одним из основных симптомов у детей является нарушение стула: они могут страдать от частых запоров, а в некоторых случаях — от диареи.
Лечение бродильной диспепсии у детей осуществляется через питание. Важно исключить из рациона продукты, которые способствуют процессам брожения в кишечнике: молочные продукты, жирные и острые блюда, сладости. Вместо этого нужно увеличить потребление фруктов и овощей, а также белковых продуктов. Также показан прием пробиотиков и препаратов, которые улучшают работу кишечника.
- Увеличение потребления воды — поможет предотвратить застойный процесс в кишечнике и смягчить запоры.

- Регулярность питания — один из главных факторов успешного лечения бродильной диспепсии.
- Отказ от сладкого и мучного — снизит нагрузку на желудок и кишечник.
Следуя рекомендациям врача и правильно организовывая рацион, можно добиться полного излечения бродильной диспепсии у детей и обеспечить нормальное функционирование организма.
Питание как способ избавления от бродильной диспепсии у детей
Бродильная диспепсия — расстройство желудка, при котором продукты пищеварения неполностью усваиваются и начинают бродить в кишечнике. У детей это состояние часто проявляется в виде болей в животе, повышенной газообразования, рвоты и диареи.
Правильное питание является одним из ключевых элементов в лечении бродильной диспепсии у детей. Для уменьшения симптомов расстройства следует избегать продуктов, которые могут вызвать брожение в кишечнике. К таким продуктам относятся: молочные продукты, сахар, хлеб и другие дрожжевые изделия, богатые клетчаткой овощи и фрукты, газированные напитки и товары с искусственными добавками.
Вместо того, чтобы исключать опасные продукты, детям нужно предоставлять питание, богатое пищевыми волокнами и пробиотиками. Обратите внимание на овощи на пару или вареные на гриле, белое мясо, яйца, рис и кукурузные хлопья, а также на богатые пробиотиками продукты, такие как йогурт, квашеная капуста, кефир и т.д.
Избегайте излишнего использования соли и жиров, так как они могут ухудшить состояние детей с бродильной диспепсией. Также старайтесь давать пищу в небольших порциях и регулярно — это поможет избежать перегрузки желудка и брожения в кишечнике, которые усугубят симптомы расстройства.
Хроническая бродильная диспепсия: лечение через питание
Хроническая бродильная диспепсия – это нехарактерное расщепление пищи и снижение качества пищеварения, которое может быть вызвано различными факторами, такими как стресс, неправильное питание, дисбактериоз кишечника и другие проблемы со здоровьем.
Лечение хронической бродильной диспепсии может проходить через изменение привычек в питании. Важно включить в свой рацион больше пищи, богатой волокнами, такой как фрукты, овощи, злаки. Ограничить жирную, острую, соленую и сладкую пищу, а также умеренно потреблять белки и углеводы.
Важно включить в свой рацион больше пищи, богатой волокнами, такой как фрукты, овощи, злаки. Ограничить жирную, острую, соленую и сладкую пищу, а также умеренно потреблять белки и углеводы.
Стоит отметить, что при хронической бродильной диспепсии рекомендуется употреблять пищу мелкими порциями и не спешить во время еды. Также стоит исключить из рациона все продукты, которые вызывают газообразование и брожение в кишечнике, такие как фасоль, свежие огурцы, газированные напитки и т.д.
- Овощи: брюссельская капуста, цветная и белокочанная капуста, шпинат, салат, брокколи, морковь, тыква, баклажаны, томаты.
- Фрукты: яблоки, груши, клубника, малина, черника, крыжовник, смородина, арбуз.
- Злаки: рис, пшеница, ячмень, гречка, кукуруза.
- Белки: рыба, курица, индейка, морепродукты, яйца, бобовые культуры.
- Углеводы: овсянка, каша гречневая, хлеб из цельнозерновой муки, картофель, батат.
Соблюдая рекомендации по питанию и употребляя продукты, которые улучшают качество пищеварения, можно справиться с хронической бродильной диспепсией и снизить интенсивность ее симптомов.
Рецепты блюд для людей с бродильной диспепсией
Куриный суп с овощами
Супы готовятся на питьевой воде, без добавления мясных бульонов. В кастрюлю налейте питьевую воду, отправьте на плиту. Когда вода закипит, добавьте нарезанный куриный филе. После проваривания мяса, добавьте нарезанные овощи (морковь, картофель, лук, брокколи и др.). Помимо овощей можно добавить зелень. Для лечебной диеты используется четырех дневный броженный кефир или йогурт.
Греческий салат
Салат готовится из свежих овощей: огурцы, помидоры, лук (зеленый), перец. Для заправки используется сок лимона, оливковое масло, соль и черный или красный перец. Для варианта диетического рецепта, рекомендуется использовать свежие овощи, а также добавить фасоль и кунжутные семечки.
Паровые овощи с кус-кусом
Для этого блюда необходимо накрыть в кастрюле пол-литра кипятку и насыпать кус-кус. Закрыть крышкой и оставить на 10 минут. Очистить и порезать овощи на кусочки (морковь, паприка, баклажан, цветную капусту). Нарастить кипяток, выложить на блюдо и украсить зеленью. Пищу можно усилить соусом, который будет содержать йогурт, лимонный сок, специи и травы.
Нарастить кипяток, выложить на блюдо и украсить зеленью. Пищу можно усилить соусом, который будет содержать йогурт, лимонный сок, специи и травы.
- Совет: Помните, что бродильная диспепсия — это не приговор! Соблюдайте специальную диету и вы полностью вернетесь к нормальной жизни.
- Совет: Приготовление блюд на пару, позволяет уменьшить вредные вещества и увеличивает количество полезных элементов в продуктах.
- Совет: Следите за режимом питания, отказывайтесь от плохих привычек, чтобы пища полностью усваивалась и пищеварительная система была здоровой.
Видео по теме:
Вопрос-ответ:
Что такое бродильная диспепсия?
Бродильная диспепсия — это нарушение работоспособности желудочно-кишечного тракта, при котором происходит нарушение функций желудка и кишечника, в результате чего повышается количество газов, которые начинают бродить в кишечнике. Основным симптомом бродильной диспепсии являются метеоризм и вздутие живота, ощущение тяжести, рвота, диарея или запоры.
Основным симптомом бродильной диспепсии являются метеоризм и вздутие живота, ощущение тяжести, рвота, диарея или запоры.
Какие причины могут быть у бродильной диспепсии?
Причины бродильной диспепсии могут быть различными: нарушение рациона питания, слишком частое или нерегулярное питание, стрессовые состояния, употребление алкоголя и некоторых лекарств, а также заболевания, такие как язвенная болезнь, гастрит, колит и другие.
Как правильно питаться при бродильной диспепсии?
При бродильной диспепсии стоит отказаться от жирной, острой, копченой и жареной пищи, а также от продуктов, вызывающих газообразование (бобы, цветная капуста, горох, капуста). Рекомендуется употреблять бананы, слизистые каши, нежирное мясо и рыбу, паровые овощи, соки из нежирных фруктов. Также важно есть медленно и не переедать, употреблять больше жидкости и отказаться от алкоголя и газированных напитков.
Можно ли пить молоко при бродильной диспепсии?
Молоко можно пить при бродильной диспепсии, однако необходимо выбирать нежирное молоко и пить его в небольших количествах.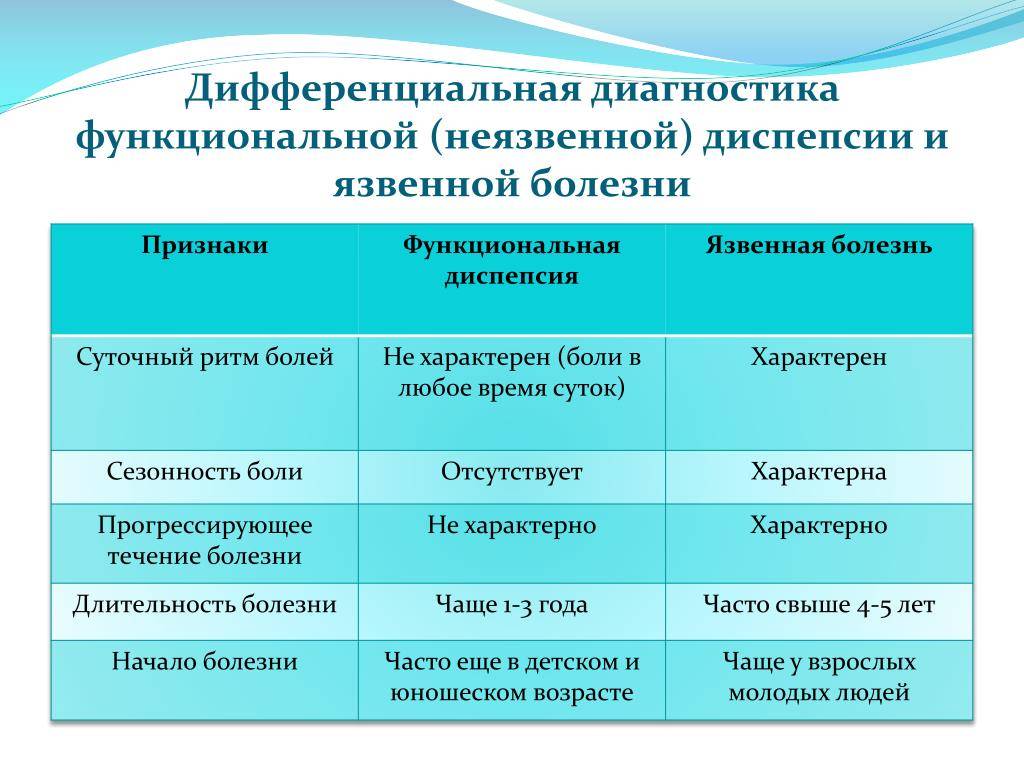 Также рекомендуется пить кефир или йогурт, так как эти продукты содержат пробиотики, которые способствуют улучшению работы кишечника.
Также рекомендуется пить кефир или йогурт, так как эти продукты содержат пробиотики, которые способствуют улучшению работы кишечника.
Какие пробиотики можно принимать при бродильной диспепсии?
При бродильной диспепсии рекомендуется принимать пробиотики, которые содержат лактобактерии и бифидобактерии, например, Бифидумбактерин, Линекс, Бифидофилус и др. При выборе препарата следует обратить внимание на качество и срок годности, а также проконсультироваться с врачом.
Какую еще терапию можно применять для лечения бродильной диспепсии?
Для лечения бродильной диспепсии широко используются препараты, которые улучшают работу желудка и кишечника, например, Мезим, Панкреатин, Фестал и др. Также можно принимать симптоматические препараты, которые устраняют проявления бродильной диспепсии, например, Эспумизан, Смекта, Фосфалюгель и др. В некоторых случаях может потребоваться госпитализация в стационаре, где будет проводиться комплексная терапия и наблюдение врачей.
Функциональная диспепсия у детей, бродильная и токсическая.
 Особенности у грудничков и детей раннего возраста. Симптомы и лечение, рекомендации
Особенности у грудничков и детей раннего возраста. Симптомы и лечение, рекомендации
Когда у малыша возникает тошнота, тяжесть в животе, вздутие, боль или дискомфорт в области кишечника, врач может диагностировать у него диспепсию. Так называют комплекс симптомов со стороны пищеварительного тракта, характерный как для болезней желудка или кишечника, так и для других патологий. Кроме того, диспепсия может развиваться и без заболеваний, например, при переедании. Рассмотрим, почему возникает функциональная диспепсия у детей, чем характеризуется бродильная и токсическая форма, какие есть особенности у грудничков и детей раннего возраста, методы лечения и рекомендации родителям.
Классификация
Специалисты делят все виды диспепсии на две большие группы.
- К первой относят симптомы, причиной которых стали болезни пищеварительной системы, например, гастрит, панкреатит или гепатит. Такая диспепсия называется органической, она выражена сильнее, требует пристального внимания врача и довольно длительного лечения.

- Вторая группа диспепсий называется функциональной, так как при ней нарушается функция желудочно-кишечного тракта. Она более распространена в детском возрасте, провоцируется неправильным питанием, нехваткой ферментов или другими причинами, из-за которых на время нарушается усвоение пищи в кишечнике. Проявления такого недомогания бывают как периодическими, так и постоянными.
Причины возникновения
Если неприятные симптомы со стороны пищеварительного тракта появились вследствие погрешностей в питании, такую диспепсию называют алиментарной, или простой. В зависимости от того, какие продукты ухудшили состояние ребенка, диспептическое расстройство бывает бродильным, гнилостным и жировым:
- к бродильному приводит избыток углеводистых продуктов;
- к гнилостному – чрезмерное употребление белков;
- к жировому – большое количество жиров в съеденной пище.
Проблемы могут возникать при нерегулярных приемах пищи, пропусках завтрака или обеда, питании всухомятку или употреблении в пишу большого количества фастфуда.
В случае когда к нарушению переваривания пищи привела нехватка ферментов, говорят о ферментативной диспепсии. С оглядкой на то, каких именно ферментных соединений не хватает, она бывает гастрогенной, панкреатогенной, гепатогенной и энтерогенной.
Если не лечить простую форму, диспепсия может стать токсической, когда нарушения начинают затрагивать не только пищеварительный тракт, но и другие органы. При ней активно развиваются патогенные микробы, выделяя ядовитые вещества, влияющие на печень, нервную систему, сердце и сосуды.
Отдельно выделяют нарушения, спровоцированные кишечной инфекцией, паразитарной инвазией, аллергической реакцией, интоксикацией (например, при гриппе или пневмонии) или отравлением. Кроме того, к диспепсическим явлениям может привести стресс и прием некоторых лекарств. У подростков причиной проблем с пищеварением бывают также гормональные изменения.
Диспепсия у новорожденных и детей первого года жизни зачастую обусловлена физиологической незрелостью пищеварительного тракта и неправильным питанием. К появлению расстройства пищеварения у грудничка может привести:
К появлению расстройства пищеварения у грудничка может привести:
- переход на вскармливание смесью;
- нарушения в питании кормящей мамочки;
- излишне раннее знакомство с прикормом;
- одновременное введение в прикорм нескольких новых продуктов;
- использование некачественной смеси;
- перекармливание;
- однообразный или бедный нутриентами рацион;
- введение в рацион неподходящих по возрасту продуктов.
В организме грудного младенца вырабатывается мало желудочного сока и еще незрелая кишечная микрофлора, поэтому склонность к диспепсии в возрасте до года достаточно высокая. Риск возрастает, если малыш родился раньше срока или имеет врожденные патологии.
Симптомы
Диспептические явления представлены множеством симптомов, но в зависимости от преобладания определенной симптоматики врачи делят функциональную диспепсию на виды.
- Язвенноподобная. При данной форме ребенок жалуется на боли разной интенсивности в верхней части живота. Они могут беспокоить изредка или постоянно, часто проявляются при голоде, после приема лекарств и переедания.
- Рефлюксоподобная. Основными симптомами такой формы выступают изжога, отрыжка, тошнота и срыгивание. У малыша могут появляться вздутие, кислый привкус во рту, приступы рвоты.
- Дискинетическая. Такое недомогание проявляется выраженным дискомфортом в области желудка, возникающим после приема пищи. Ребенка беспокоит тошнота, тяжесть, быстрое насыщение, метеоризм, непереносимость каких-либо продуктов.
- Неспецифическую. При этой форме жалобы бывают разными, поэтому врач не может определить один из указанных выше вариантов. Помимо симптомов со стороны пищеварительной системы также возможны головные боли, проблемы со сном, перепады настроения, спастические запоры.

Если у ребенка диагностировали алиментарную диспепсию, то нарушения стула могут подсказать, какие именно продукты привели к ее появлению. Так при бродильной форме каловые массы приобретают водянистый вид и кислый запах, могут быть пенистыми и зеленоватыми.
Если у крохи гнилостная диспепсия, то стул темный, рыхлый, с резким неприятным запахом, а жировая проявляется более светлой окраской кала и жирным блеском.
У грудных малышей при диспепсии отмечают сниженный аппетит и частые срыгивания. Кроха ведет себя беспокойно, плачет, отказывается от груди или бутылочки, начинает терять в весе. При переходе в токсическую форму у младенца повышается температура, начинается рвота, учащается стул, что грозит обезвоживанием и серьезными последствиями.
Диагностика
При появлении рвоты, тяжести в животе, отрыжки, поноса и других диспептических симптомов врач в первую очередь должен исключить заболевания желудочно-кишечного тракта, в числе которых язвенная болезнь, панкреатит, холецистит и энтерит. Для этого малышу назначают общие и специфические анализы, например, исследование ферментов. Кроме того, ребенка могут направить на УЗИ, эндоскопию, рН-метрию, рентгенографию и прочие обследования. При необходимости также проводят консультации невролога, психолога и других узких специалистов.
Для этого малышу назначают общие и специфические анализы, например, исследование ферментов. Кроме того, ребенка могут направить на УЗИ, эндоскопию, рН-метрию, рентгенографию и прочие обследования. При необходимости также проводят консультации невролога, психолога и других узких специалистов.
Лечение
В первую очередь следует обратить внимание на характер и режим питания ребенка. При диспепсии рекомендуется сделать небольшую паузу, во время которой ребенку дают отвары, специальные растворы для регидратации, чаи и другую жидкость. Далее начинают давать пищу в небольшом объеме (к возрастным нормам возвращаются в течение 5-6 дней с начала заболевания).
Если диспептическое расстройство возникло у грудничка, то прикормы на период острых проявлений и в течение 2 недель после улучшения отменяются, после чего в меню возвращают лишь тот прикорм, который младенец переносил нормально до заболевания.
При появлении лихорадки, признаков обезвоживания и других настораживающих симптомов важно показать кроху врачу, чтобы не допустить развития токсической диспепсии.
Ребенку старше 3 лет в острый период прописывают диету №1, а после исчезновения симптомов некоторое время держат стол №5. Такие диеты исключают продукты, способные провоцировать брожение, усиленное выделение пищеварительного сока и механическое раздражение желудочно-кишечного тракта. Среди народных средств востребован настой семян укропа, а также настой ромашки.
Что касается лекарств, то согласно клиническим рекомендациям, медицинским справочникам и монографиям специалистов при диспепсических симптомах применяют определенные виды препаратов.
- Прокинетики. Так называют препараты, под действием которых моторная функция желудочно-кишечного тракта приходит в норму. Их выписывают при дискинетическом или неспецифическом варианте. К ним относятся «Мотилиум», «Домперидон», «Церукал».
- Антациды. Эти средства способны нейтрализовать соляную кислоту, если она вырабатывается в избытке. Они востребованы при язвенноподобной и неспецифической диспепсии.
 Такими лекарствами являются «Ренни», «Алмагель», «Фосфалюгель» и другие.
Такими лекарствами являются «Ренни», «Алмагель», «Фосфалюгель» и другие.
- Антисекреторные средства. Их действие направлено на выработку соляной кислоты, что актуально при повышенной кислотности (если язвенноподобный вариант диспепсии). Примером такого лекарства является «Омез».
- Ферменты. Препараты этой группы нормализуют пищеварение и поддерживают органы желудочно-кишечного тракта. В детском возрасте наиболее часто используют «Креон», «Мезим», «Панзинорм» и «Микразим».
Кроме того, детям с диспептическим расстройством нередко выписывают средства, которые устраняют метеоризм («Эспумизан», «Боботик», «Инфакол») и сорбенты для более быстрого выведения токсинов из организма («Смекта», «Полифепан», «Энтеросгель»). При выраженных болях также используют спазмолитики («Но-шпа», «Папаверин»), а для нормализации состава кишечной флоры применяются пробиотики («Линукс», «Бифиформ», «Лактобактерин»).
Лечение СРК у детей | Диспепсия
В GI Care for Kids многие дети проходят обследование из-за синдрома раздраженного кишечника (СРК) и диспепсии. Симптомы обоих этих расстройств у детей включают боль в животе, аномальный характер стула и тошноту.
Что такое СРК?
Хотя некоторые врачи используют термин «синдром раздраженного кишечника» для любого ребенка с болью в животе, были опубликованы конкретные критерии СРК. Это включает в себя симптомы и, при необходимости, дополнительные тесты.
«Римские критерии» могут помочь в постановке диагноза СРК. Эти диагностические критерии указывают, что для диагностики синдрома раздраженного кишечника у пациента будет абдоминальный дискомфорт или боль по крайней мере с двумя из следующих характеристик:
- Абдоминальный дискомфорт или боль, уменьшающиеся при дефекации
- Начало связано с изменением частоты стула (более или менее частое посещение туалета при наличии боли)
- Начало связано с изменением формы или внешнего вида стула (например, диарея, запор или наличие слизи в стуле)
Насколько распространен СРК?
Синдром раздраженного кишечника является распространенным заболеванием, поражающим 10-15% всего населения США, включая детей и подростков.
Что вызывает СРК?
Во многих случаях синдром раздраженного кишечника вызывается кишечной инфекцией, которая делает нервы в кишечнике чувствительными даже после исчезновения инфекции. Когда эти нервы очень чувствительны, это может вызывать боль при нормальном пищеварении (обычное движение пищи по желудочно-кишечному тракту) и может включать спазмы и вздутие живота. Это считается функциональным расстройством, означающим, что нормальная способность организма функционировать не совсем правильно.
У некоторых людей определенные продукты питания вызывают симптомы. Стресс также может усиливать симптомы синдрома раздраженного кишечника.
СРК иногда называют спастической толстой кишкой, нервным желудком или раздраженной толстой кишкой.
Какое обследование необходимо для выявления СРК?
У многих детей может быть важно исключить другие состояния, которые могут иметь сходные симптомы. Это включает глютеновую болезнь, воспалительное заболевание кишечника ( ВЗК ) , инфекции и гастрит. Часто эти состояния можно оценить с помощью анализов крови и кала.
Часто эти состояния можно оценить с помощью анализов крови и кала.
Эндоскопия выполняется почти всегда при подозрении на СРК, но обычно в ней нет необходимости. Это связано с тем, что СРК не приводит к аномальным результатам эндоскопии. Это отличается от ВЗК, которое почти всегда включает аномальные результаты эндоскопии.
Какие методы лечения помогают при СРК?
Существует множество способов лечения синдрома раздраженного кишечника. Наши врачи могут порекомендовать лекарства, диетотерапию (например, диету с низким содержанием FODMAPS), работу с нашими психологами по боли или даже нейростимулятор (IB-Stim). Психологическая терапия боли может научить пациентов расслаблять живот, отвлекать внимание и лучше справляться с раздражающими симптомами СРК.
Что такое диспепсия?
Диспепсия, или неязвенная диспепсия, относится к функциональному расстройству, которое часто вызывает боль и/или тошноту в верхней части живота.
Что вызывает диспепсию?
Диспепсия иногда вызывается инфекцией, которая делает желудочные нервы более чувствительными. Симптомы могут усугубляться стрессом, а иногда и употреблением определенных продуктов.
Симптомы могут усугубляться стрессом, а иногда и употреблением определенных продуктов.
Какие анализы необходимы при диспепсии?
Если результаты анализов крови и стула в норме, многим пациентам с диспепсией потребуется эндоскопия верхних отделов кишечника, чтобы исключить другие причины, такие как язвы, гастроэзофагеальный рефлюкс (ГЭРБ), аллергические заболевания, гастрит и глютеновая болезнь.
Какие методы лечения помогают при диспепсии?
Эти симптомы могут исчезнуть после изменения диеты, терапии блокаторами кислоты, модуляторами боли, препаратами против тошноты или психотерапевтической помощью.
Когда следует обращаться за неотложной медицинской помощью
Тревожные симптомы включают лихорадку, ректальное кровотечение, значительную потерю веса или отклонения в анализах крови, мочи или кала. Пожалуйста, немедленно обратитесь за медицинской помощью в этих случаях. СРК и диспепсия обычно не являются причиной этих признаков и симптомов.
Чего ожидать при посещении отделения GI Care for Kids Office
Иногда желудочно-кишечные расстройства, такие как СРК и диспепсия, связаны со стрессорами, такими как новая школа, конфликт с друзьями или семьей, развод (или стресс родителей) или недавняя болезнь или смерть в семье ребенка. Для вас будет важно тщательно рассмотреть все факторы стресса в жизни вашего ребенка и обсудить их со своим педиатром и нашей командой.
Пожалуйста, помогите нам, принеся с собой копии всех предыдущих лабораторных анализов и записей роста на прием к специалисту.
Вместе мы решим, нужно ли дальнейшее обследование и какое лечение может быть полезным для вашего ребенка.
Перед визитом к гастроэнтерологу с подозрением на СРК или диспепсию рекомендуется внести несколько простых изменений в свой рацион. Вы можете попробовать безлактозную диету в течение нескольких дней, чтобы увидеть, не вызывает ли молоко (в частности, сахар в молоке, лактоза) проблему. Вы можете сделать это, отказавшись от коровьего молока в виде молока, сыра, сливок и мороженого на несколько дней. Иногда это так же просто, как уменьшить потребление ребенком нездоровой пищи, кукурузного сиропа с высоким содержанием фруктозы (подсластитель, содержащийся во многих продуктах, который может вызвать спазмы и вздутие живота), кофеина, газированных напитков или чрезмерно острой или жареной пищи.
Вы можете сделать это, отказавшись от коровьего молока в виде молока, сыра, сливок и мороженого на несколько дней. Иногда это так же просто, как уменьшить потребление ребенком нездоровой пищи, кукурузного сиропа с высоким содержанием фруктозы (подсластитель, содержащийся во многих продуктах, который может вызвать спазмы и вздутие живота), кофеина, газированных напитков или чрезмерно острой или жареной пищи.
Как и при любом другом заболевании, пожалуйста, обсудите свои симптомы и опасения со своими лечащими врачами и сообщите им, если в симптомах вашего ребенка появятся какие-либо серьезные изменения.
Дополнительная информация о СРК у детей
Полезную информацию о синдроме раздраженного кишечника также можно найти здесь:
- Амитриптилин, нортриптилин и диспирамин: что вам нужно знать (раздаточный материал GI Care for Kids)
- Руководство по диете FODMAP на ibsdiets.org
- GI Kids, информационно-образовательное подразделение Североамериканского общества детской гастроэнтерологии, гепатологии и питания (NASPGHAN)
- Международный фонд желудочно-кишечных расстройств
- Nutrition4kids.


 11 Рецепты блюд для людей с бродильной диспепсией
11 Рецепты блюд для людей с бродильной диспепсией