Гестоз беременность: Гестоз – что это, симптомы, причины, диагностика и лечения в «СМ-Клиника»
Гестоз беременных: тактика поведения | Центр (клиника) ЭКО профессора Феськова А.М.
Содержание
- Симптомы гестоза
- Тактика ведения беременности с гестозом
О токсикозе слышали, наверное, все. Это состояние часто на слуху, и не вызывает вопросов. А вот что же такое гестоз – попробуем разобраться!
Гестоз – осложнение, возникающее при беременности, которое иногда называют поздним токсикозом. Эти два состояния – гестоз и токсикоз – схожи тем, что организм женщины не справляется с вынашиванием плода, и это проявляется в проблемах с работой различных органов. Но токсикоз проходит, чаще всего, самостоятельно, когда организм адаптируется к своему положению. А вот гестоз в тяжелой форме может привести и к летальному исходу, а выявленный в легкой форме (даже!) требует не только контроля, но и активного лечения.
Механизм возникновения гестоза до сих пор точно не известен, хотя выделяют женщин определенной группы риска с более высокой вероятностью возникновения этого осложнения. К ним относятся те, у кого беременность первая или многоплодная, возраст старше 30 лет, есть хронические заболевания, связанные с почками или системой кровоснабжения, вынашивание происходит в неблагоприятной психологической обстановке и т.д. Даже если ни один из этих факторов не подходит к конкретной беременности, от гестоза женщина все равно не застрахована.
К ним относятся те, у кого беременность первая или многоплодная, возраст старше 30 лет, есть хронические заболевания, связанные с почками или системой кровоснабжения, вынашивание происходит в неблагоприятной психологической обстановке и т.д. Даже если ни один из этих факторов не подходит к конкретной беременности, от гестоза женщина все равно не застрахована.
Симптомы гестоза
Самый первый признак гестоза – появление отеков из-за задержки жидкости в организме. Скрытые отеки выявляются при регулярном взвешивании, если прибавилось 2 и более кг за неделю – это вызывает подозрения, даже если внешне ноги, руки и лицо выглядят как обычно.
Если жидкость сквозь стенку кровеносных сосудов проникает в ткани и там накапливается, то кровь становится гуще. Чтобы транспортировать ее с достаточной скоростью, организм повышает давление. Постоянное значение более 140/90 мм рт.ст. – еще один повод насторожиться.
Третий симптом – повышение уровня белка в моче (протеинурия). В норме белок вообще должен отсутствовать в моче, а при беременности допустимы его выделения в концентрации до 0,033 мг/л в суточном объеме.
Если уровень постоянно превышен и в динамике виден его рост, то это уже говорит о проблеме с работой почек и требует немедленного принятия терапевтических мер.
Совсем не обязательно, чтобы гестоз сочетал в себе все три основных симптома. Иногда достаточно одного или двух, чтобы диагностировать это состояние.
Тактика ведения беременности с гестозом
Основные угрозы, исходящие от гестоза – нехватка кислорода у ребенка из-за плохого кровоснабжения. Это чревато всеми возможными последствиями вплоть до отслойки плаценты и гибели плода. Рвота у беременной (как еще один симптом гестоза) может привести к обезвоживанию, а нарушения в работе кровеносной системы – к отказу любых органов, особенно если до беременности они уже функционировали недостаточно хорошо.
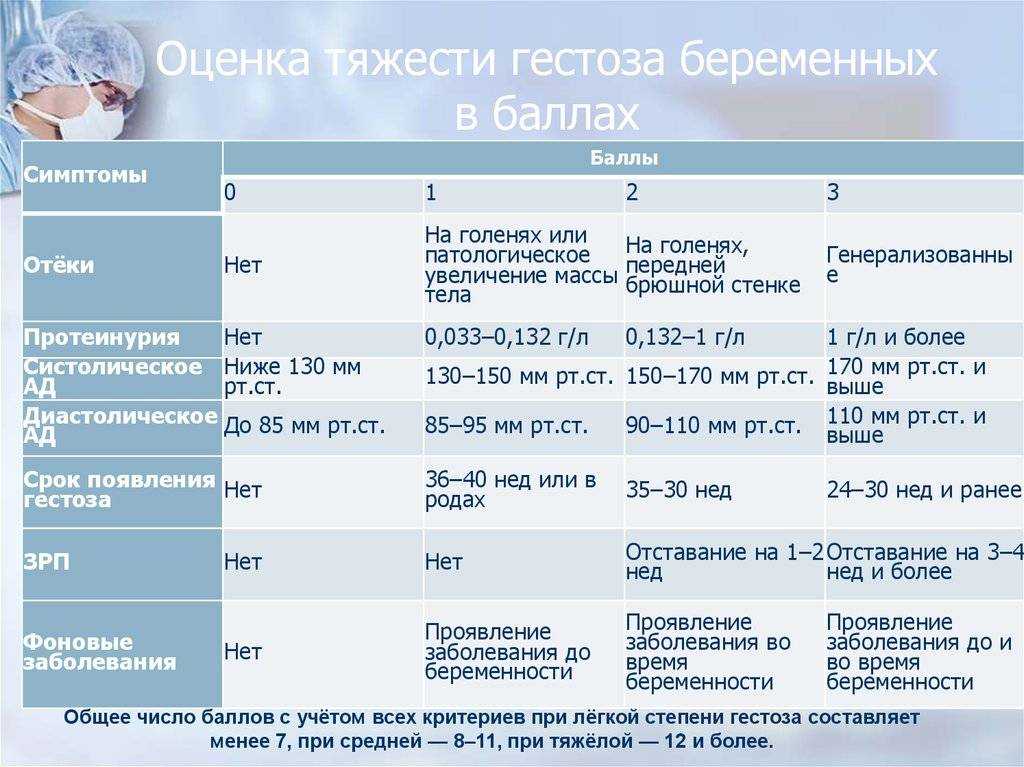
По совокупности симптомов и поведению их в динамике выделяют три стадии гестоза, которые и определяют дальнейшую тактику ведения беременности.
На первой, легкой стадии
Определяется только наличие отеков. Чтобы бороться с ними, требуется соблюдать диету с пониженным содержанием соли (она задерживает жидкость в организме), пить больше жидкости (хотя здесь мнения специалистов расходятся и часто рекомендуется обратное), избегать стрессов, принимать витамины и препараты для улучшения свертываемости крови. Контроль давления несколько раз в сутки и регулярная сдача анализов крови и мочи – обязательны. Если гестоз не прогрессирует, а терапия оказывает положительное воздействие, то беременность можно успешно доносить до полного созревания плода.
Чтобы бороться с ними, требуется соблюдать диету с пониженным содержанием соли (она задерживает жидкость в организме), пить больше жидкости (хотя здесь мнения специалистов расходятся и часто рекомендуется обратное), избегать стрессов, принимать витамины и препараты для улучшения свертываемости крови. Контроль давления несколько раз в сутки и регулярная сдача анализов крови и мочи – обязательны. Если гестоз не прогрессирует, а терапия оказывает положительное воздействие, то беременность можно успешно доносить до полного созревания плода.
Вторая, средняя стадия гестоза
Это сочетание нескольких симптомов, причем они значительно выражены (отеки отчетливо видны, давление повышается до 150/110 мм рт.ст. и выше). Угроза здоровью и мамы, и плоду серьезная, поэтому лечение проводят уже в стационаре, где назначают препараты для улучшения кровотока, седативные средства и витамины, а по строгим показаниям – диуретики или другие гипотензивные препараты.
Третья стадия гестоза (эклампсия)
Выражается настолько тяжелыми симптомами, что требуется немедленная госпитализация – это отказ органов (почек, печени и др.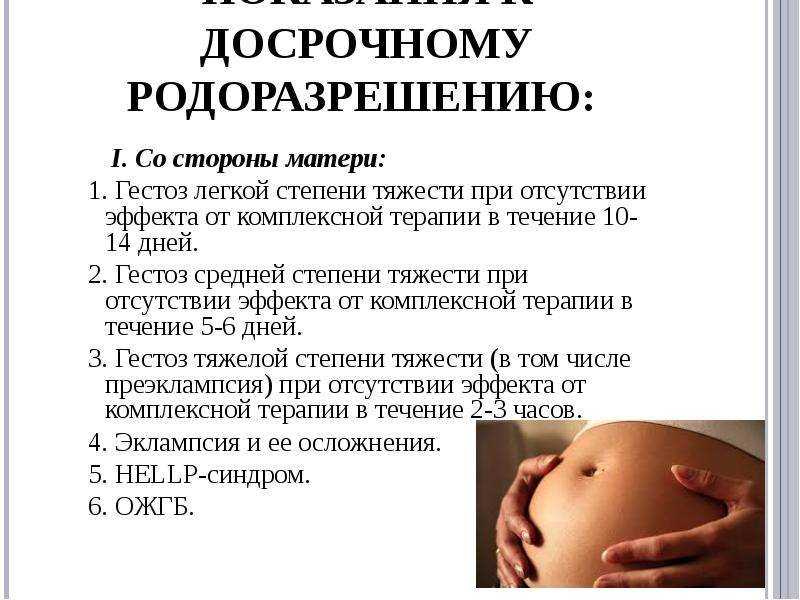 ), отслоение плаценты или сетчатки глаза у матери, судороги, кома. Если медикаментозная терапия не дает эффекта в течение нескольких часов, то проводят кесарево сечение или стимулируют роды. Окончание беременности – единственный способ остановить развитие гестоза, даже если ребенок еще недостаточно созрел для появления на свет.
), отслоение плаценты или сетчатки глаза у матери, судороги, кома. Если медикаментозная терапия не дает эффекта в течение нескольких часов, то проводят кесарево сечение или стимулируют роды. Окончание беременности – единственный способ остановить развитие гестоза, даже если ребенок еще недостаточно созрел для появления на свет.
Поскольку гестоз может очень быстро развиваться и иметь самые трагические последствия, то врачи, ведущие беременность, внимательно следят за прибавкой в весе, артериальным давлением женщины. Важным является мониторинг результатов анализов мочи беременной.
Конечно, эти показатели могут меняться и по другим причинам, однако, именно они вызывают подозрение в первую очередь. Контролировать давление и вес, например, можно и в домашних условиях, что позволит вовремя заметить негативную динамику, обратиться к специалистам и начать терапию.
Будьте внимательны к своему здоровью!
Грозный гестоз и беременность: как решить проблему?
Гестоз — это осложнение беременности, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока. Под термином гестозы беременности понимают все патологические состояния, которые возникают только в период ожидания ребенка, приводят к осложнениям и со стороны матери, и со стороны плода и чаще всего прекращаются после беременности. Это не самостоятельное заболевание, а клиническое проявление неспособности адаптационных механизмов материнского организма адекватно обеспечивать потребности развивающегося плода.
Под термином гестозы беременности понимают все патологические состояния, которые возникают только в период ожидания ребенка, приводят к осложнениям и со стороны матери, и со стороны плода и чаще всего прекращаются после беременности. Это не самостоятельное заболевание, а клиническое проявление неспособности адаптационных механизмов материнского организма адекватно обеспечивать потребности развивающегося плода.
Плацентарный фактор роста (PLGF) и PAPP-A как ранние маркеры риска развития преэклампсии (гестоза)
Гестоз (преэклампсия) является осложнением 2-5% всех беременностей по статистике развитых стран. В других частях мира этот показатель выше. Это состояние проявляется повышением артериального давления и протеинурией (белок в моче) во второй половине беременности. Тяжелые формы гестоза — частая причина материнской и младенческой смертности. При высокой вероятности развития данного осложнения беременности возможно проведение специальной терапии и необходим более тщательный контроль за состоянием матери и плода. Ранний скрининг гестоза, то есть оценка степени риска развития осложнения задолго до развития симптомов, является важной задачей врачей акушеров-гинекологов, специалистов ультразвуковой и лабораторной диагностики.
Ранний скрининг гестоза, то есть оценка степени риска развития осложнения задолго до развития симптомов, является важной задачей врачей акушеров-гинекологов, специалистов ультразвуковой и лабораторной диагностики.
На международной конференции ЕвроМедЛаб-2013, в которой участвовали специалисты ЦИР, несколько презентаций и докладов были посвящены оценке риска развития преэклампсии (гестоза). Доклады были представлены специалистами разных стран: Канады, Великобритании, Испании, России.
В докладах шла речь об использовании различных биохимических и ультразвуковых маркеров и расчетных индексов как в первом, так и во втором триместрах беременности, для скрининга гестоза, отличий в уровнях маркеров при одноплодной беременности и беременности двойней, ассоциации преэклампсии с другими состояниями (гипергомоцистеинемией, сердечно-сосудистыми осложнениями, нарушениями липидного профиля).
К биохимическим маркерам для раннего скрининга гестоза относятся в первую очередь два показателя, определяемые в I триместре беременности – PAPP-A и PLGF. Анализы сдаются на сроке проведения пренатального скрининга I триместра беременности – двойного теста.
Анализы сдаются на сроке проведения пренатального скрининга I триместра беременности – двойного теста.
В Лаборатории ЦИР PAPP-A входит в пренатальный скрининг I триместра, проводимый для оценки риска рождения ребенка с хромосомными аномалиями и риска осложнений беременности. Отдельный анализ на PLGF включает в себя оценку риска гестоза, которая выполняется на основании результатов анализа и данных УЗИ I триместра, и включает в себя также данные анамнеза, измерения артериального давления.
Сдать эти анализы можно на сроке с 11 недель до 13 недель 6 дней. Подробнее:
- PlGF (плацентарный фактор роста, расчет риска гестоза)
- Пренатальный скрининг I триместра (11-13 нед 6 дней), двойной тест (св.ХГЧ, PAPP-A)
- УЗИ при беременности
Теги:
беременность, анализы при беременности, гестоз (преэклампсия), пренатальный скрининг
Что такое преэклампсия
Последнее обновление: 03 августа 2021 г.

Преэклампсия — это стойкое высокое кровяное давление, которое развивается во время беременности или в послеродовой период и часто связано с высоким уровнем белка в моче ИЛИ новым развитием сниженных тромбоцитов, проблемами с почками или печенью, жидкостью в легких, или признаки проблем с мозгом, такие как судороги и/или нарушения зрения.
Entender los análisis de preeclampsia
29 июля 2021 г.
Преэклампсия en todas sus formas, puede requerir muchos análisis, tanto durante como después del embarazo. ¿Alguna vez se preguntó por qué el proofedor de atención médica le solicita tantos anális…
La Presión Arterial
21 апреля 2022 г.
El embarazo es un momento идеально подходит для знакомства с артериальной сетью. Aquí encontrará todo lo que necesita saber sobre cómo tomarse la presión arterial en casa.
Covid-19 и преэклампсия
15 августа 2022 г.
Хотя Центры по контролю и профилактике заболеваний (CDC) недавно отменили многие из рекомендуемых ограничений, связанных с COVID, инфекция COVID-19 увеличивает риск развития опасной для жизни гипертонии…
Артериальное давление
13 сентября 2022 г.
Беременность — идеальное время, чтобы узнать свое кровяное давление. Вот все, что вам нужно знать об измерении артериального давления в домашних условиях.
Инъекции прогестерона и преэклампсия
09 марта 2020 г.
Вопрос: Добавки прогестерона — первый триместр и далее — могут ли они помочь при сужении сосудов, поддерживая расслабление гладких мышц (уколы 17HP), и связаны ли они с ранним приемом добавок?
Охрана материнства во время пандемии COVID-19: чему мы учимся
28 апреля 2020 г.
16 апреля на брифинге для сотрудников Конгресса США была представлена информация о том, как забота о материнстве предоставляется в разгар пандемии COVID . Мы присоединились к ряду организаций охраны материнства…
10 лучших советов по телемедицине
17 ноября 2020 г.
Как проводить дородовые и послеродовые приемы из дома
Ваш врач или акушерка попросили вас использовать телемедицину для некоторых обследований. Это означает использование камеры смартфона или просто регистр…
Низкие дозы аспирина продолжают доказывать свою эффективность в снижении частоты возникновения преэклампсии
28 августа 2017 г. развивают это состояние, чем у женщин, которые…
Острую жировую дистрофию печени беременных можно спутать с преэклампсией и HELLP-синдромом
14 марта 2017 г.
Что такое AFLP?
Острый жировой гепатоз беременных (AFLP) — относительно редкое заболевание, которое возникает только во время беременности. По оценкам, он поражает одну из 10 000–20 000 беременностей ежегодно (&as…
эклампсия | Беременность, роды и младенец
Преэклампсия | Беременность, роды и младенец
начало содержания
7-минутное чтение
Слушать
Что такое преэклампсия?
Преэклампсия — это серьезное заболевание, которое может возникнуть после 20 недель беременности. Обычно это вызывает высокое кровяное давление и может поражать несколько органов тела, включая печень, почки и мозг. Если его не лечить, это может привести к серьезным проблемам для вас или вашего ребенка.
Преэклампсия является наиболее распространенным серьезным заболеванием, которое может возникнуть во время беременности. Легкая преэклампсия может возникать в 1 из 10 беременностей, а тяжелая преэклампсия — в 1 из 100 беременностей. Раннее выявление и лечение важны для предотвращения опасных для жизни осложнений.
Легкая преэклампсия может возникать в 1 из 10 беременностей, а тяжелая преэклампсия — в 1 из 100 беременностей. Раннее выявление и лечение важны для предотвращения опасных для жизни осложнений.
Какие факторы риска могут увеличить мои шансы на преэклампсию?
У вас может быть более высокий риск преэклампсии, если у вас было любое из следующего:
- преэклампсия при предыдущей беременности
- длительное высокое кровяное давление
- диабет
- аутоиммунные заболевания, такие как волчанка или АФС (антифосфолипидный синдром)
- расстройства психического здоровья, такие как депрессия или тревога
- вспомогательные репродуктивные технологии
Преэклампсия также может быть более распространена, если вы:
- старше 40 лет
- ваша первая беременность
- с момента последней беременности прошло более 10 лет
- у тебя очень избыточный вес
- у вашей матери или сестер была преэклампсия
Каковы симптомы преэклампсии?
Большинство женщин с преэклампсией не имеют никаких симптомов. Обычно его диагностируют во время планового дородового осмотра.
Обычно его диагностируют во время планового дородового осмотра.
Женщины с тяжелой преэклампсией и высоким кровяным давлением могут также испытывать проблемы с почками, вызывающие появление белка в моче. У женщин с преэклампсией также могут быть следующие симптомы:
- внезапный или быстрый отек рук, лица и ног
- головокружение
- головные боли, которые не проходят с помощью простых обезболивающих
- проблемы со зрением, такие как мигающие огни или пятна в глазах
- сильная боль под ребрами
- изжога, которая не проходит при приеме антацидов
- вообще очень плохо себя чувствую
При возникновении любого из этих симптомов очень важно обратиться к врачу, акушерке или специалисту по уходу за беременными .
Как узнать, есть ли у меня преэклампсия?
Ваш врач или акушерка будут регулярно проверять ваше артериальное давление при каждом посещении во время беременности, чтобы убедиться, что оно находится в пределах нормы. Если ваше кровяное давление слишком высокое, ваш врач может назначить ряд других тестов для проверки на преэклампсию. Это может включать анализ мочи для проверки на белок, анализы крови для проверки функции почек и печени, а также обычные медицинские осмотры для проверки рефлексов ног. Ваш ребенок также будет проверен с помощью ультразвука, чтобы оценить его рост и самочувствие, и будет контролироваться частота сердечных сокращений с помощью кардиотокографа (КТГ).
Если ваше кровяное давление слишком высокое, ваш врач может назначить ряд других тестов для проверки на преэклампсию. Это может включать анализ мочи для проверки на белок, анализы крови для проверки функции почек и печени, а также обычные медицинские осмотры для проверки рефлексов ног. Ваш ребенок также будет проверен с помощью ультразвука, чтобы оценить его рост и самочувствие, и будет контролироваться частота сердечных сокращений с помощью кардиотокографа (КТГ).
Как лечить преэклампсию?
Если у вас легкая или умеренная преэклампсия, врач может порекомендовать вам лечь в больницу для наблюдения и начать принимать лекарства от артериального давления. Вам также может быть назначено лечение для предотвращения образования тромбов.
Единственным полным излечением от преэклампсии является рождение ребенка. Ваш врач может порекомендовать вызвать роды раньше, чтобы помочь справиться с преэклампсией. Каждая беременность уникальна, и ваш врач обсудит с вами, что лучше для вас и вашего ребенка. Возможно, вам удастся отложить стимуляцию родов на некоторое время, или вам может понадобиться родить ребенка раньше положенного срока — точное время будет зависеть от вашей конкретной ситуации, в том числе от того, сколько недель вы беременны, от размера вашего ребенка и от того, насколько серьезна ваша беременность. преэклампсия есть.
Возможно, вам удастся отложить стимуляцию родов на некоторое время, или вам может понадобиться родить ребенка раньше положенного срока — точное время будет зависеть от вашей конкретной ситуации, в том числе от того, сколько недель вы беременны, от размера вашего ребенка и от того, насколько серьезна ваша беременность. преэклампсия есть.
Есть ли осложнения преэклампсии?
У большинства беременных женщин с преэклампсией не возникает никаких осложнений после приема лекарств от артериального давления и рождения ребенка. Однако у некоторых беременных женщин могут возникнуть серьезные осложнения, такие как судороги, инсульт, почечная недостаточность, печеночная недостаточность или кровотечение из-за проблем со свертываемостью крови.
Женщины, перенесшие преэклампсию, могут подвергаться повышенному риску высокого кровяного давления, сердечных заболеваний, диабета или продолжающихся нарушений свертываемости крови в более позднем возрасте. Ваш врач может попросить вас проходить более регулярные осмотры, чтобы вы могли получить лечение как можно раньше, если возникнут какие-либо из этих расстройств.
Многие женщины чувствуют себя подавленными или подавленными после постановки диагноза преэклампсии. Если это было с вами, сообщите своему врачу или акушерке, что вам нужна поддержка. Вы также можете звонить в отдел беременности, родов и младенцев 7 дней в неделю по телефону 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка.
Влияет ли преэклампсия на моего ребенка?
Преэклампсия также может привести к нарушению функции плаценты. Это может повлиять на вашего ребенка и вызвать аномальный рост или спровоцировать преждевременные роды. Если ваш ребенок родился раньше срока или меньше, чем ожидалось, за ним может потребоваться уход в специальном яслях.
Как долго продлится моя преэклампсия?
После рождения ребенка многие из ваших симптомов преэклампсии уменьшатся, но это может занять несколько дней, а иногда и больше, пока все не вернется к норме. Некоторые из ваших анализов крови могут ухудшиться в течение дня или двух, прежде чем они улучшатся. Высокое кровяное давление может сохраняться до 3 месяцев после рождения ребенка.
Высокое кровяное давление может сохраняться до 3 месяцев после рождения ребенка.
Нужно ли мне лечение преэклампсии после рождения ребенка?
После рождения ребенка вы по-прежнему подвержены повышенному риску осложнений в течение первых нескольких дней. Обычно вы остаетесь в больнице, и вам, возможно, придется продолжать принимать лекарства от артериального давления. Важно, чтобы вы посетили свой 6-недельный послеродовой осмотр, чтобы убедиться, что ваше кровяное давление вернулось к норме и что в вашей моче больше нет белка.
Будет ли у меня преэклампсия при других беременностях?
Если у вас была преэклампсия, у вас есть риск повторного возникновения преэклампсии при любых будущих беременностях. Прежде чем планировать будущую беременность, поговорите с акушером, который поможет контролировать артериальное давление во время беременности и снизит вероятность каких-либо осложнений.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка 1800 882 436 или видеозвонок.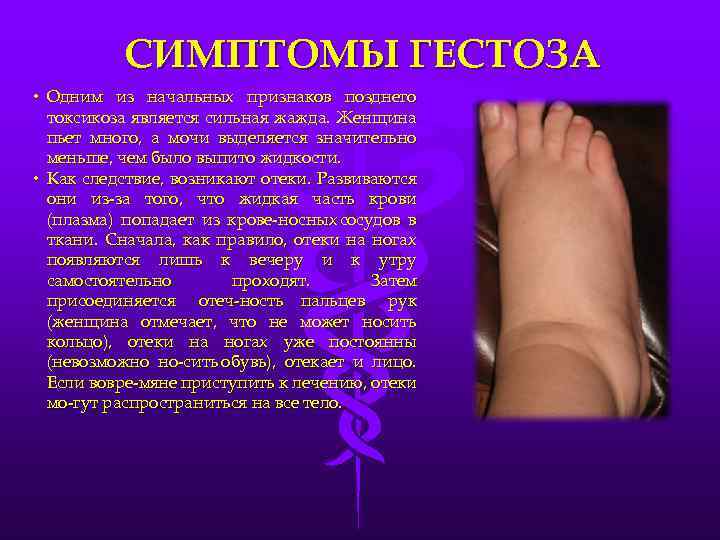 Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
Королевские женские
(преэклампсия) ,
Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии
(Руководство по лечению гипертензивных расстройств у беременных) ,
Департамент здравоохранения
(Руководство по уходу за беременными, 26 Риск преэклампсии) ,
Квинсленд Здоровье
(Гипертония и беременность) ,
РАНЦКОГ
(преэклампсия и высокое кровяное давление во время беременности)
Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: май 2022 г.
Наверх
Связанные страницы
- Дородовая помощь во время беременности
- Осмотры, тесты и сканирование, доступные во время беременности
- Высокое кровяное давление при беременности
Нужна дополнительная информация?
Токсемия беременных (преэклампсия) — MyDr.
 com.au
com.au
Преэклампсия, также известная как преэклампсическая токсемия или просто токсемия, возникает во время беременности, вызывая проблемы у ребенка и матери.
Подробнее на сайте myDr
Преэклампсия и высокое кровяное давление во время беременности
Во время беременности очень высокое кровяное давление (тяжелая гипертензия) может вызвать осложнения как у вас, так и у вашего ребенка
Узнайте больше на веб-сайте RANZCOG — Королевского колледжа акушеров и гинекологов Австралии и Новой Зеландии.
Высокое кровяное давление при беременности
Высокое кровяное давление во время беременности является распространенной медицинской проблемой, которая обычно исчезает после родов. Это может сигнализировать о серьезном состоянии, называемом преэклампсией.
Узнайте больше на веб-сайте Беременность, роды и младенец
Осложнения во время беременности
У некоторых женщин во время беременности возникают такие осложнения, как кровотечение, зуд, высокое кровяное давление или сильная рвота, требующие лечения.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность на 35 неделе
Вероятно, к настоящему времени у вас будет много схваток Брэкстона-Хикса. Это способ вашего тела подготовиться к родам. Они должны останавливаться, если вы меняете позицию.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность — преэклампсия — Better Health Channel
Нет доказательств того, что преэклампсия вызвана эмоциональным стрессом, слишком тяжелой работой или недостаточным отдыхом.
Узнайте больше на веб-сайте Better Health Channel
Беременна двойней? О беременности двойней | Сеть «Воспитание детей»
Беременна двойней? Беременность двойней может иметь больше осложнений, поэтому вам потребуется больше обследований. Вот чего ожидать во время беременности и дородового ухода.
Подробнее на сайте raisingchildren.net.au
Многоплодная беременность (тройня и более)
Известие о том, что вы беременны тройней или больше, может быть шоком, но в целом большинство родителей считают рождение нескольких детей положительным опытом.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременная двойней
Если вы беременны двойней, здоровый образ жизни и диета помогут вам справиться с беременностью и дать вашим детям лучший старт в жизни.
Узнайте больше на веб-сайте Беременность, роды и младенец
Болезни сердца и беременность | Фонд Сердца
Болезнь сердца и беременность
Узнайте больше на веб-сайте Heart Foundation
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь.
вход.
ОК
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Связаться с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Подписаться на рассылку новостей
- Войти
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и ребенок финансируется правительством Австралии и управляется Healthdirect
Австралия.
Информация и советы по беременности, родам и ребенку разрабатываются и управляются в рамках строгого
рамки клинического управления.
Этот сайт защищен reCAPTCHA и Google
Политика конфиденциальности и
Применяются Условия использования.
Healthdirect Australia признает традиционных владельцев страны по всей Австралии и их постоянные
связь с сушей, морем и обществом. Мы отдаем дань уважения традиционным владельцам и старейшинам, как прошлым, так и
подарок.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и
не следует использовать для диагностики, лечения, излечения или предотвращения каких-либо заболеваний, а также для терапевтических целей.
цели.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы
профессиональное здравоохранение.
