Гематома у новорожденного на ножке: Гематомы на голове у новорожденного
Какие бывают типы младенческих (инфантильных) гемангиом?
Erstellt am 2017/10/19, Последнее изменение: 2017/10/19
https://kinderkrebsinfo.de/doi/e195094
Оглавление
- Локальные младенческие гемангиомы
- Сегментарные младенческие гемангиомы
- Особые формы
Обычно младенческие гемангиомы (то есть гемангиомы у новорождённых и младенцев, а многие врачи используют термин инфантильные гемангиомы) появляются в первые дни или недели после рождения ребёнка. Сначала появляются первые симптомы (специалисты говорят о формах-предшественниках гемангиом) — расширенные подкожные сосуды на ограниченном участке кожи (на языке специалистов телеангиэктазия), или, например, очень бледные пятна, либо пятна ярко красного или синюшного цвета, либо изменения на коже, похожие на красные родимые пятна (врачи говорят о сосудистом невусе). Классическая младенческая гемангиома при рождении ребёнка ещё не выглядит как опухоль, она становится ею спустя какое-то время.
Полезно знать: младенческая (инфантильная) гемангиома проходит через три стадии:
- Фаза активного роста: первая стадия длится от 6 до 9 месяцев
- Фаза остановки роста: размер опухоли больше не меняется
- Фаза регресса (постепенное обратное развитие гемангиомы, то есть опухоль начинает „рассасываться“, идёт процесс восстановления): как правило восстановление заканчивается к 9 году жизни ребёнка.
Локальные младенческие гемангиомы
90% всех младенческих гемангиом являются локальными. Это значит, что они имеют чёткие границы и вырастают из одной центральной точки.
Локальные младенческие гемангиомы делят на:
- поверхностные кожные младенческие гемангиомы. Они растут на поверхности кожи (плоские) или могут выступать над кожей (выпуклые, то есть не прорастают вглубину)
- глубокие подкожные гемангиомы. Они растут вглубину под кожей
- комбинированные гемангиомы. То есть смешанный тип, когда младенческая гемангиома одновременно растёт как поверхностная кожная и глубокая подкожная
Обычно при рождении младенческая гемангиома ещё у ребёнка не видна. Но затем при повторных осмотрах в первые недели после рождения становится заметным небольшое пятно красного цвета. Некоторые младенческие гемангиомы не меняются на протяжении недель или месяцев. Другие начинают быстро расти и вырастают до огромного размера. Большая часть младенческих гемангиом (60%) появляется в области головы и шеи.
Но затем при повторных осмотрах в первые недели после рождения становится заметным небольшое пятно красного цвета. Некоторые младенческие гемангиомы не меняются на протяжении недель или месяцев. Другие начинают быстро расти и вырастают до огромного размера. Большая часть младенческих гемангиом (60%) появляется в области головы и шеи.
Сегментарные младенческие гемангиомы
Сегментарные младенческие гемангиомы (то есть в определённом участке тела вырастет обширная по площади гемангиома) встречаются реже, чем локальные. Они могут появляться как в области головы и шеи, так и в области поясничного отдела позвоночника и в области копчика. Обычно размер сегментарных младенческих гемангиом больше, чем у локальных форм. Кроме того они чаще появляются тогда, когда в организме начинается неправильное развитие сосудов или внутренних органов (в этом случае врачи говорят о пороках развития или об аномалиях развития). Характерным для сегментарных гемангиом является то, что они очень большого размера и охватывают определённый отдел (сегмент) организма. Они практически не заметны при рождении ребёнка. Но они могут вырастать очень быстро и тогда у малыша нередко появляются разные проблемы со здоровьем.
Они практически не заметны при рождении ребёнка. Но они могут вырастать очень быстро и тогда у малыша нередко появляются разные проблемы со здоровьем.
Например, сегментарные младенческие гемангиомы в области лица или в плечевой области врачи связывают с так называемом синдромом PHACES (синдром P.H.A.C.E.S. – это набор нескольких врождённых пороков, каждая буква сокращения обозначает определённый порок развития). Сначала у малыша находят аномалии развития грудной клетки, аорты, а также пороки сердца и кисты в головном мозге (на языке специалистов так называемый вариант Денди-Уолкера), а потом появляется сегментарная гемангиома. Другим осложнением является склонность к образованию язв и склонность к частым инфекциям.
Гемангиомы, которые вырастают в промежности, являются частью синдромов PELVIS (в области таза) и SAKRAL (в области крестца). Они сопровождаются кожными наростами, а также аномалиями развития мочевого пузыря, спинного мозга и оболочек спинного мозга, неправильным развитием ануса.
В редких случаях младенческие гемангиомы также могут вырастать в области внутренних органов, например, печени или почек.
Особые формы
«Врождённая быстро самопроходящая гемангиома (Rapid Involuting Congenital Hemangioma / сокращённо RICH)»:
Эти формы также могут называться врождённые быстро регрессирующие гемангиомы. Уже при рождения ребёнка они являются полностью развитыми (врачи говорят „полностью сформированными“) и быстро (по англ. «rapid«) полностью исчезают, как правило к третьему году жизни малыша (врачи часто используют термин „инволюция“, от англ. термина «involuting», что значит обратное развитие).
«Врождённая не инволюционирующая гемангиома (Non involuting congenital hemangioma / сокращённо NICH)»
Эти младенческие гемангиомы также могут называться врождённые нерегрессирующие гемангиомы. Они самостоятельно не исчезают, но они и не растут.
Доброкачественный неонатальный гемангиоматоз
У ребёнка на коже появляется много мелких гемангиом, которые выглядят как мелкая просо. Если у малыша более семи гемангиом, то ему необходимо выполнить УЗИ (ультразвуковое исследование) живота, чтобы выяснить, есть ли у него гемангиома печени.
Если у малыша более семи гемангиом, то ему необходимо выполнить УЗИ (ультразвуковое исследование) живота, чтобы выяснить, есть ли у него гемангиома печени.
Диффузный неонатальный гемангиоматоз
В этом случае у ребёнка гемангиомы появляются и на коже, и во внутренних органах (в основном, это печень, поджелудочная железа, селезёнка). Если у ребёнка есть эта форма болезни, то младенческие гемангиомы могут вырастать во всех органах.
лечение, фото, причины появления на лице, голове и других частях тела, нужно ли удалять
Итак, давайте разбираться, что такое гемангиома новорожденных и почему она возникает.
Гемангиома – это доброкачественная кожная опухоль, которая состоит из клеток внутренней поверхности сосудов. Эти клетки попадают в разные органы и ткани, в результате чего появляется образование, как правило, ярко-красного или синеватого цвета. Оно может находиться на уровне кожи, а может возвышаться над ней, либо, наоборот, располагаться в глубине тканей. Места локализации опухоли могут быть самые разные: чаще всего это голова, лицо, шея, но также гемангиомы встречаются на спине, животе, руках, ногах.
Эти клетки попадают в разные органы и ткани, в результате чего появляется образование, как правило, ярко-красного или синеватого цвета. Оно может находиться на уровне кожи, а может возвышаться над ней, либо, наоборот, располагаться в глубине тканей. Места локализации опухоли могут быть самые разные: чаще всего это голова, лицо, шея, но также гемангиомы встречаются на спине, животе, руках, ногах.
По статистике гемангиомы встречаются у 10 процентов новорожденных детей, и чаще всего у девочек.
Особенность младенческой гемангиомы в том, что она либо имеется у ребенка уже при рождении, либо появляется в первые два месяца после родов. Сначала образование активно растет, но потом рост останавливается и гемангинома начинается уменьшаться и со временем проходит. Тем не менее, существует немало случаев, когда гемангиома новорожденного требует комплексного лечения и удаления.
Причины возникновения гемангиомы у новорожденных
— Что касается причин возникновения гемангиом у новорожденных, то точного ответа на вопрос, почему они появляются, до сих пор нет, — говорит Григорий Сомсиков, заведующий отделением сосудистой хирургии детской городской клинической больницы святого Владимира города Москвы, детский хирург, специалист по детским сосудистым патологиям. — Существуют лишь теории. Одна из них – это вирусные заболевания мамы во время беременности, а именно в первом триместре, когда происходит формирование сосудистой системы будущего малыша. Риски возникновения гемангиом также выше при следующих факторах:
— Существуют лишь теории. Одна из них – это вирусные заболевания мамы во время беременности, а именно в первом триместре, когда происходит формирование сосудистой системы будущего малыша. Риски возникновения гемангиом также выше при следующих факторах:
- многоплодная беременность;
- возраст женщины старше 38 лет;
- рождение недоношенного ребенка;
- резус-конфликт ребенка и мамы;
- проблемы в эндокринной системе малыша или мамы;
- повышение давления во время беременности.
Тем не менее, нередко гемангиомы возникают у вполне здоровых детей, когда беременность протекала благополучно, без патологий.
Виды гемангиомы у новорожденных
Существует несколько видов гемангиом у новорожденных.
Младенческая (инфантильная) гемангиома. Она состоит из капилляров, может быть багрового или синюшного цвета, разного размера, может быть плоской или немного возвышаться над кожей. Если на гемангиому надавить, она бледнеет. Образование может располагаться на любой части тела, но чаще всего встречается на голове, лице, шее.
Комбинированная гемангиома. Она состоит из патологических сосудистых образований, которые расположены одновременно и на поверхности кожи, и в ее глубоких слоях, подкожно-жировой клетчатке.
Врожденная гемангиома. Это особый вид гемангиом, когда новорожденный появляется на свет сразу с сосудистой опухолью, как правило, она довольно больших размеров. Цвет – темно-бардовый с белым участком в центре. Такие образования встречаются редко.
— Кроме того, гемангиомы могут образовываться на внутренних органах, например, печени, селезенке, головном мозге, — говорит Григорий Сомсиков. — Стоит отметить, что внутренние гемангиомы возникают, как правило, при наличие большого количества (больше 5-ти) гемангиом на кожных покровах.
Как мы уже сказали, гемангиома может появиться на любой части тела новорожденного.
На голове
Фото: гемангиомапро.рф
Образования на волосистой части головы возникают в подавляющем большинстве случае гемангиом у новорожденных. Она может быть плоской и едва заметной (если у новорожденного довольно сильный волосяной покров, то заметить образование могут не сразу), а может быть довольно крупной, сильно возвышаться над кожей.
Она может быть плоской и едва заметной (если у новорожденного довольно сильный волосяной покров, то заметить образование могут не сразу), а может быть довольно крупной, сильно возвышаться над кожей.
На лице
Фото: гемангиомапро.рф
На лице гемангиомы также встречаются очень часто. Причем располагаться они могут на самых разных его участках: переносице, щеках, подбородке, веках, губах, ушах. К гемангиомам, расположенным на лице, всегда требуется особое внимание, так как они могут негативно сказываться на развитии жизненно важных функций, например, зрения, слуха. Такие гемангиомы требуют раннего комплексного лечения. Особенно опасными могут быть также образования на шее, так как могут врастать в гортань, трахею, нарушая дыхание, делая невозможным прием пищи.
На спине
На этой части тела образования встречаются реже. Как правило, простые плоские гемангиомы на спине не доставляют дискомфорта новорожденному. Но более крупные образования могут быть опасны, так как из-за трения об одежду, постоянное сдавливание во время того, когда ребенок лежит, спит, повышает риск образования язв, травматизации гемангиомы, кровотечения. Такие образования требуют комплексного лечения.
Такие образования требуют комплексного лечения.
На ноге
Фото: гемангиомапро.рф
На ногах гемангиомы возникают не часто. Но они также могут вызывать дискомфорт и иметь риск травматизации, если, например, имеет большую выпуклую форму, расположены на суставе, есть риск поражения сустава и костной ткани.
На руке
Фото: гемангиомапро.рф
Тоже самое касается гемангиом на руках. Особенно опасными и требующими лечения могут быть комбинированные образования, расположенные в подмышечной впадине, на суставах.
На веке
Фото: гемангиомапро.рф
На веках гемангиомы возникают довольно часто и почти в ста процентах случаев требуют лечения, так как во время фазы активного роста могут повредить глаз новорожденного, привести к негативным последствиям при развитии зрения. Но и тактика лечения или удаления гемангиомы в этой области должна подбираться врачом особенно тщательно, так как любое вмешательство в области глаз также имеет серьезные риски.
На губе
Гемангиома на губе – это не только косметический дефект. Такое образование может быть опасно, так как по мере роста может мешать новорожденному сосать, затруднять дыхание, закрывать вход в носовую полость.
Такое образование может быть опасно, так как по мере роста может мешать новорожденному сосать, затруднять дыхание, закрывать вход в носовую полость.
Лечение гемангиомы у новорожденных
Любой новорожденный, у которого есть гемангиома, должен регулярно наблюдаться у специалиста по сосудистой патологии. Именно он ставит окончательный диагноз и выбирает тактику лечения гемангиомы, которое при необходимости должно проводиться в отделении сосудистой или детской хирургии. В зависимости от того, где расположена гемангиома, может понадобиться консультация детского гинеколога, уролога, отоларинголога, офтальмолога, челюстно-лицевого хирурга, торакального хирурга (занимается лечением органов грудной клетки – легких, сердца, пищевода и других).
— Выбор метода лечения гемангиомы зависит от многих факторов, — говорит Григорий Сомсиков, заведующий отделением сосудистой хирургии детской городской клинической больницы святого Владимира города Москвы, детский хирург, специалист по детским сосудистым патологиям. — Важно учитывать возраст ребенка, место расположения гемангиомы, ее размер, форму, тенденцию к росту. Важно понимать, что именно в первые месяцы жизни гемангиомы наиболее просто вылечить. В первую очередь ранней коррекции и комплексному лечению подлежат образования, которые находятся на лице или в аногенитальной области, суставах и быстро растут. А также гемангиомы, которые подвержены травмам, изъязвлениям.
— Важно учитывать возраст ребенка, место расположения гемангиомы, ее размер, форму, тенденцию к росту. Важно понимать, что именно в первые месяцы жизни гемангиомы наиболее просто вылечить. В первую очередь ранней коррекции и комплексному лечению подлежат образования, которые находятся на лице или в аногенитальной области, суставах и быстро растут. А также гемангиомы, которые подвержены травмам, изъязвлениям.
В арсенале медиков сегодня несколько способов работы с гемангиомами. Рассмотрим их особенности, а также плюсы и минусы.
Фото: гемангиомапро.рф
Местная терапия бета-блокатором. Она проводится препаратом Тимолол (часто в виде геля) и показывает очень хорошие результаты. Благодаря его применению удается остановить рост гемангиомы у новорожденных и добиться ее инволюции (обратного развития).
Лечение бета-блокатором: прием внутрь. Этот метод используют, как правило, тогда, когда у ребенка имеется большая по площади гемангиома, в том числе с изъязвлениями, либо небольшие образования, но имеющий критичную локализацию, а также комбинированные и глубокие формы гемангиом.
Лазерное удаление гемангиомы. Очень эффективный, безопасный и бескровный метод удаления гемангиом. Важно отметить, что в случае с гемангиомами используется особый вид лазера – импульсный на красителях. Это единственный вид лазера, разрешенный к использованию при лечении гемангиом именно у детей раннего возраста. Лазер постепенно коагулирует сосуды гемангиомы, убирает слои опухоли.
— Он удаляет гемангиомы без повреждений кожи, бескровно, после манипуляций не образуется ни корок, ни рубцов, — отмечает Григорий Сомсиков. — Лечение лазером проводится бесплатно по полису обязательного медицинского страхования.
К использованию лазера есть противопоказания: это злокачественное заболевание, фотодерматит, эпилепсия, сахарный диабет, инфекционные заболевания.
Криодеструкция. Это не метод выбора лечения гемангиомы, тем не менее, он также используется в некоторых клиниках России. При криодеструкции на гемангиому воздействуют углекислотой или азотом. После чего на поверхности кожи образовывается углубление, со временем оно превращается в «корочку», потом она отпадает, образуется атрофический рубец. Поэтому применение данного метода возможно только, если гемангиома расположена не на лице, имеет небольшой размер (не больше 2-2.5 мм) и нет возможности использовать другие методы лечения. Отметим, что в Европе и США метод криодеструкции в лечении младенческих гемангиом уже давно не используют.
После чего на поверхности кожи образовывается углубление, со временем оно превращается в «корочку», потом она отпадает, образуется атрофический рубец. Поэтому применение данного метода возможно только, если гемангиома расположена не на лице, имеет небольшой размер (не больше 2-2.5 мм) и нет возможности использовать другие методы лечения. Отметим, что в Европе и США метод криодеструкции в лечении младенческих гемангиом уже давно не используют.
Есть еще несколько методов лечения, которые использовались ранее, но сегодня считаются небезопасными и нецелосообразными. К ним относятся рентгенотерапия, склеротерапия (введение препаратов в полость сосудов опухоли), гормональная терапия, хирургическое удаление образования. Из-за серьезных побочных эффектов эти методы не могут быть оправданы при наличии более современных и безопасных способов лечения гемангиом.
Когда проходит у новорожденных
Как уже отмечалось, гемангиома новорожденных имеет несколько фаз развития. После появления в первые недели жизни она активно растет. Как правило, рост образования останавливается в 6-7 месяцев. Потом какое-то время гемангиома находится в неизменном состоянии, а после года – полутора лет наступает фаза инволюции, то есть обратного развития гемангиомы. И со временем часть образований проходит. Обычно это происходит к 5-10 годам.
Как правило, рост образования останавливается в 6-7 месяцев. Потом какое-то время гемангиома находится в неизменном состоянии, а после года – полутора лет наступает фаза инволюции, то есть обратного развития гемангиомы. И со временем часть образований проходит. Обычно это происходит к 5-10 годам.
— Длительность прохождения гемангиомы зависит от того, насколько сильно она выросла, где расположена, одно образование может исчезнуть через три года, другое через 7 лет, — говорит Григорий Александрович. — Но важно понимать, что есть гемангиомы, которые проходят легко и быстро и даже не оставляют никаких следов, а есть такие, которые могут оставить косметический дефект, не совместимый с комфортной социальной жизнью. А как поведет себя образование, насколько быстро и сильно вырастет на начальном этапе, когда гемангиома только появилась, сказать не сможет никто. Еще раз отмечу, что лучше всего поддаются лечению гемангиомы в первые три месяца жизни. Но решение о необходимости лечения и коррекции образования принимают в каждом конкретном случае врач и родители совместно, учитывая все возможные риски и последствия.
Неонатальные гематомы | Секретарь педиатрии
Введение
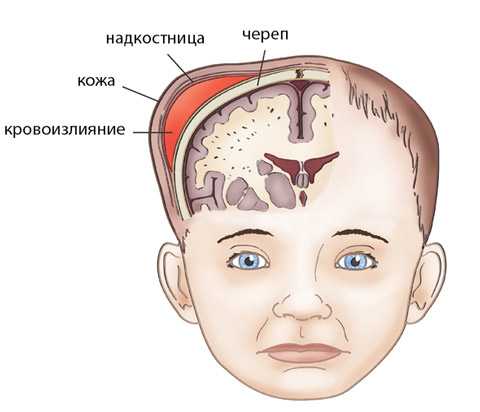
Неонатальные гематомы относятся к группе внечерепных повреждений, которые возникают во время родов и являются вторичными по отношению к отеку или кровотечению в различных местах кожи головы и черепа.
https://en.wikipedia.org/wiki/Cephalhematoma
Caput Succedaneum
http://newborns.stanford.edu/PhotoGallery/Caput7.html
- Отечный область выше надкостницы та, что пересекает линии швов
- Появляется при рождении, как правило, после длительных или тяжелых родов из-за сдавления костного выступа таза матери.
- Визуализируйте отек с точечной ямкой при медицинском осмотре
- Возможно изменение цвета
- Обычно проходит в течение нескольких дней и не требует дальнейшего лечения
- Осложнения , на которые следует обратить внимание, включают долговременные рубцы и алопецию
- Кольцо Halo скальпа — это кольцо облысения, которое может развиться после разрешения
.

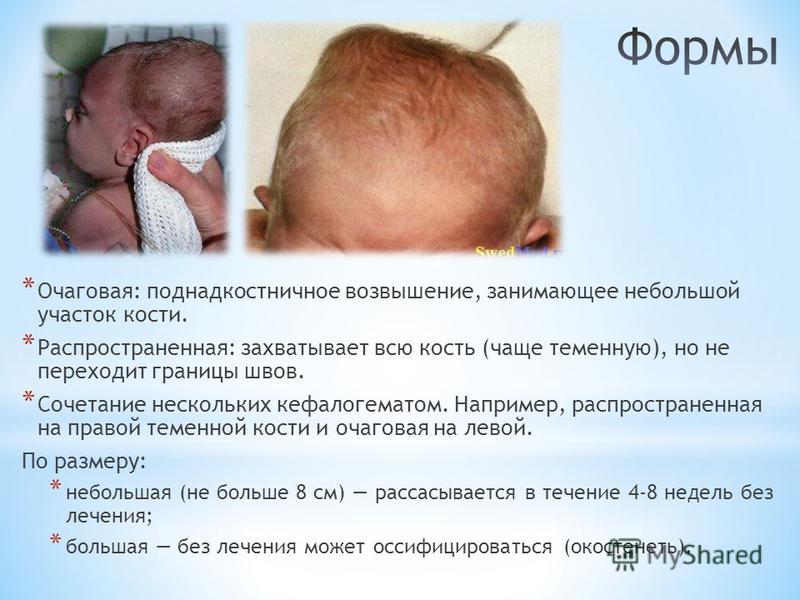
Кефалогематома
http://newborns.stanford.edu/PhotoGallery/Caput7.html
- Поднадкостничное кровотечение из-за разрыва сосудов под надкостницей
- Появляется сразу после родов в виде припухлости, которая НЕ пересекает линии швов
- Может иметь некоторое обесцвечивание
- Чаще при применении щипцов или вакуума
- Обычно не расширяется после доставки
- Если вы заметите расширение, выполните визуализацию и найдите источник продолжающегося кровотечения
- Проходит спонтанно в течение нескольких недель
- Может вызвать непрямая гипербилирубинемия вследствие абсорбции крови
- Мониторинг кальцификации и окостенения, которые могут привести к деформации черепа
- Если цефалогематома становится эритематозной и флуктуирующей , может присутствовать инфекция
- Чаще всего из-за инфекции E.
 coli
coli - Необходимо сделать разрез и дренирование абсцесса и санацию некротизированного черепа при необходимости
- Чаще всего из-за инфекции E.
Подапоневротическая гематома
http://newborns.stanford.edu/PhotoGallery/Caput7.html
- Кровоизлияние между надкостницей черепа и апоневрозом
- Представляет собой флуктуирующий отек головы, который может смещаться при движении
- Быстрая потеря внутрисосудистого объема вызывает тахикардию и бледность
- Возможность потери 20-40 процентов объема крови новорожденного
- Большинство из них связано с родами с помощью вакуума , поэтому следите за этими родами.
- Развивается через 12-72 часа после родов
- Раннее распознавание наиболее важно для выживания
- При возникновении подозрения контролируйте путем серийных измерений гематокрита и лобной окружности.

- Объемная реанимация с использованием эритроцитарной массы, свежезамороженной плазмы и физиологического раствора для стабилизации жизненно важных функций
- Может потребоваться хирургическая эвакуация
Каталожные номера
- Chang, HY, Peng, CC, Kao, HA, Hsu, CH, Hung, HY, & Chang, JH (2007). Неонатальное подапоневротическое кровотечение: клиническая картина, лечение и предикторы неблагоприятного прогноза. Pediatrics International , 49 (6), 903-907.
- Ферриеро, Д.М. (2004). Неонатальная травма головного мозга. Медицинский журнал Новой Англии , 351 (19), 1985-1995 гг.
- Макки, ТМ (2015). Неонатальные родовые травмы. Обновление.
- Николсон, Л. (2007). Caput Succedaneum и Cephalohematoma: Cs, которые оставляют шишки на голове. Неонатальная сеть , 26 (5), 277-281.
Вернуться к оглавлению
Экстрадуральная гематома у ребенка 8 месяцев
1. Choux M, Grisoli F, Peragut JC. Экстрадуральные гематомы у детей. Чайлдс Мозг. 1975;1:337–47. [PubMed] [Google Scholar]
Choux M, Grisoli F, Peragut JC. Экстрадуральные гематомы у детей. Чайлдс Мозг. 1975;1:337–47. [PubMed] [Google Scholar]
2. Dhellemmes P, Lejeune JP, Christiaenes JL, Combelles G. Травматические экстрадуральные гематомы в младенчестве и детстве. Дж Нейрохирург. 1985; 62: 861–4. [PubMed] [Google Scholar]
3. Erşahin Y, Mutluer S, Güzelbag E. Экстрадуральная гематома: анализ 146 случаев. Чайлдс Нерв Сист. 1993; 9: 96–9. [PubMed] [Google Scholar]
4. Cordobes F, Lobato RD, Rivas JJ, Munoz MJ, Chillon D, Portillo JM, et al. Наблюдение за 82 больными с экстрадуральной гематомой. Дж Нейрохирург. 1981;54:179–86. [PubMed] [Google Scholar]
5. Ciurea AV, Kapsalaki EZ, Coman TC, Roberts JL, Robinson JS, 3rd, Tascu A, et al. Супратенториальные эпидуральные гематомы травматической этиологии у детей раннего возраста. Чайлдс Нерв Сист. 2007; 23: 335–41. [PubMed] [Google Scholar]
6. Mazza C, Pasqualin A, Ferriotti G, Da Pian R. Травматические экстрадуральные гематомы у детей: опыт 62 случаев. Acta Neurochir (Вена) 1982; 65: 67–80. [PubMed] [Google Scholar]
Acta Neurochir (Вена) 1982; 65: 67–80. [PubMed] [Google Scholar]
7. Rocchi G, Caroli E, Raco A, Salvati M, Delfini R. Травматическая эпидуральная гематома у детей. J Чайлд Нейрол. 2005;20:569–72. [PubMed] [Google Scholar]
8. Гринберг С., Гринберг М., редакторы. 5-е изд. Нью-Йорк: Тиме; 2001. Справочник по нейрохирургии; стр. 306–18. [Google Scholar]
9. Tagaki T, Nagai R, Wakabayashi S, Mizawa I, Hayashi K. Экстрадуральное кровоизлияние у новорожденного в результате родовой травмы. Чайлдс Мозг. 1978; 4: 306–18. [PubMed] [Google Scholar]
10. McKissock W, Taylor JC, Bloom WH, Till K. Экстрадуральная гематома: наблюдения за 125 случаями. Ланцет. 1960; 2: 167–72. [Академия Google]
11. Seeling JM, Marshall LF, Toutant SM, Toole BM, Klauber MR, Bowers SA, et al. Травматическая острая эпидуральная гематома: неизвестная высокая летальность у коматозных пациентов. Нейрохирургия. 1984; 4: 465–73. [PubMed] [Google Scholar]
12. Gutierrez FA, McLone DG, Raimondi AJ. Эпидуральные гематомы в младенчестве и детском возрасте. Понятия Педиатр Нейрохирург. 1981; 1: 188–201. [Google Scholar]
Эпидуральные гематомы в младенчестве и детском возрасте. Понятия Педиатр Нейрохирург. 1981; 1: 188–201. [Google Scholar]
13. Пасаглу А., Орхон С., Коч К., Селькуклу А., Акдемир Х., Узуноглу Х. Травматические экстрадуральные гематомы в детской возрастной группе. Acta Neurochir (Вена) 1990;106:136–139. [PubMed] [Google Scholar]
14. Harwood-Nash DC, Hendrick EB, Hudson AR. Значение переломов черепа у детей. Радиология. 1971; 101: 151–5. [PubMed] [Google Scholar]
15. Dias MS. Травматические повреждения головного и спинного мозга. Pediatr Clin N Am. 2004; 51: 271–303. [PubMed] [Google Scholar]
16. Люерссен Т.Г. Травмы головы у детей. Нейрохирург Клиника N Am. 1991; 2: 399–410. [PubMed] [Google Scholar]
17. Брюс Д.А., Шут Л., Саттон Л.Н. Кефалогематома и подапоневротическая гематома. В: Уилкинс Р. Х., Ренгачари С. С., редакторы. Нейрохирургия. Нью-Йорк: Макгроу-Хилл; 1985. стр. 1622–1623. [Google Scholar]
18. Обана В.Г., Питтс Л.Х. Внемозговые поражения. Нейрохирург Клиника N Am. 1991; 2: 351–72. [PubMed] [Google Scholar]
Нейрохирург Клиника N Am. 1991; 2: 351–72. [PubMed] [Google Scholar]
19. Chen TY, Wong CW, Chang CN, Lui TN, Cheng WC, Tsai MD, et al. Выжидательная тактика лечения базиссимптомных супратенториальных эпидуральных гематом. Нейрохирургия. 1993; 32: 176–179. [PubMed] [Google Scholar]
20. Bejjani GK, Donahue DJ, Rusin J, Broemeling LD. Рентгенологические и клинические критерии лечения эпидуральных гематом у детей. Педиатр Нейрохирург. 1996;25:302-8. [PubMed] [Google Scholar]
21. Русин Дж., Бромелинг Л.Д. Рентгенологические и клинические критерии лечения эпидуральных гематом у детей. Педиатр Нейрохирург. 1996; 25: 302–8. [PubMed] [Google Scholar]
22. Бени-Адани Л., Флорес И., Спектор С., Уманский Ф., Константини С. Эпидуральная гематома у младенцев: другое образование? J Травма. 1999;46:306–11. [PubMed] [Google Scholar]
23. Illingworth R, Shawdon H. Консервативное лечение внутричерепной экстрадуральной гематомы с поздним проявлением. J Neurol Нейрохирург Психиатрия.
