Гайморит у грудничков симптомы: Гайморит у детей 3-7 лет симптомы и лечение. Чем лечить гайморит у ребенка?
Симптомы гайморита у детей | Синупрет
Дата публикации: 21.09.2021 г.
Обновлено: 04.05.2022 г.
Содержание:
Причины возникновения и развития гайморита у детей
Классификация
Признаки гайморита у детей
Возможные осложнения
Диагностика гайморита у ребенка
Особенности лечения гайморита у детей
Консервативная терапия
Прогноз и профилактика
Гайморит — это воспалительное заболевание верхнечелюстных (гайморовых) пазух носа, которое характеризуется воспалением их слизистой и образованием большого количества густого отделяемого.
Диагностикой и лечением гайморита у детей занимается педиатр или отоларинголог. Заболевание не встречается у детей младше 2 лет и 6 месяцев, что связано с неразвитостью пазух у малышей до этого возраста.
В основном гайморит развивается из-за попадания в полость пазух вирусов (риновирусов, аденовирусов), значительно реже — бактерий, таких как стафилококк, стрептококк, пневмококк. Иногда причиной развития гайморита могут быть собственные бактерии организма, живущие в пазухах.
Иногда причиной развития гайморита могут быть собственные бактерии организма, живущие в пазухах.
Здоровый организм способен справиться с инфекцией, попавшей в носовые пазухи. Но при определенных ослабляющих факторах развивается активное воспаление. К таким факторам относят следующие:
- болезни верхних дыхательных путей, хронические заболевания лор-органов;
- кариозное поражение зубов, в частности верхней челюсти;
- гипертрофия аденоидов;
- полипы и другие доброкачественные образования;
- искривление носовой перегородки и другие анатомические препятствия.
Гайморит у детей развивается при попадании в дыхательные пути вирусов и при прочих благоприятных для этого условиях, ослабляющих иммунную систему: на фоне сильного переохлаждения, дефицита витаминов и микроэлементов, недавно перенесенной инфекции.
Симптомы и лечение гайморита у детей варьируются в зависимости от формы заболевания.
Острый гайморит начинается как обычная простуда, сопровождаясь повышением температуры тела и симптомами насморка: заложенностью носа, слизетечением, болями в проекции пазух.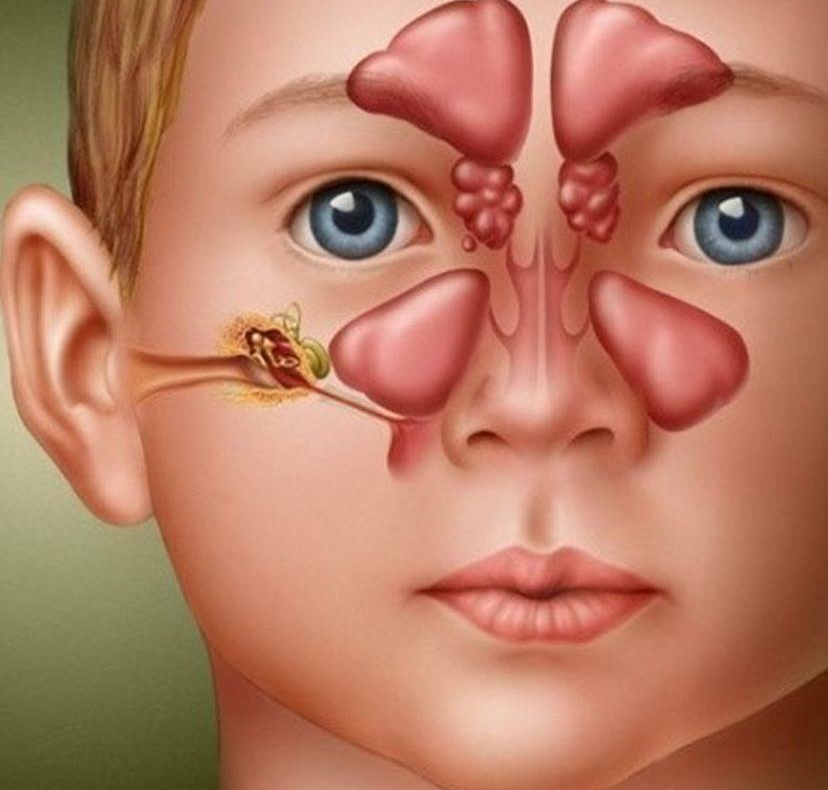 Болезнь протекает до 2 недель.
Болезнь протекает до 2 недель.
Хронический гайморит развивается в результате неправильного или несвоевременного лечения острой формы.
Гайморит у детей проявляется следующими симптомами:
- ощущение давления и распирания в области переносицы;
- боль, усиливающаяся после пробуждения;
- головные боли;
- стойкое нарушение носового дыхания с одной стороны — облегчение может наступать при смене положения головы;
- слизисто-гнойное отделяемое из носовых ходов — имеет желтоватый или зеленый цвет;
- повышение температуры тела;
- озноб, слабость и другие проявления общей интоксикации.
Высокая температура при гайморите у ребенка может спровоцировать судороги. А дискомфорт и сильная боль снижают качество жизни. Несвоевременное или неправильное лечение острого воспаления приводит к тому, что процесс приобретает хроническую форму.
Существуют и другие осложнения гайморита:
- абсцесс мозга;
- менингит — воспалительный процесс оболочки головного мозга;
- воспаление тройничного нерва.

Все это серьезные последствия запущенности процесса, которых легче избежать, чем устранять. Поэтому важно обратиться с симптомами воспаления околоносовых пазух к врачу, если обычное лечение не помогает, сохраняется высокая температура более 3–4 дней, состояние ухудшается или симптомы снова становятся выраженными после улучшения.
При подозрении на гайморит врач проведет осмотр, изучит симптомы и проанализирует жалобы. Специалист уточнит давность появления симптомов, факт контакта с простуженными больными. При осмотре врач уделит внимание исключению опасных осложнений гайморита (так называемых периорбитальных симптомов), прощупает пазухи — при надавливании боль может усиливаться, проведет осмотр полости носа (риноскопию).
Риноскопия — один из достоверных способов определить гайморит у ребенка. Это исследование полостей носа, иногда при необходимости для этого используется тонкий инструмент с оптической системой. Для подтверждения предположительного диагноза выполняется рентгеновский снимок, КТ или УЗ-исследование.
При лечении гайморита у маленьких пациентов ставится несколько задач: устранение причины воспаления, купирование неприятных симптомов, улучшение дренирования пазух и оттока содержимого из них.
Лечение гайморита у детей предусматривает применение лекарственных средств:
- антибиотиков — строго по назначению врача, когда установлена бактериальная природа возбудителя;
- обезболивающих и жаропонижающих;
- местных сосудосуживающих препаратов;
- солевых растворов для промывания;
- антигистаминных препаратов для снятия отека;
- иммуномодуляторов;
- витаминно-минеральных комплексов и пр.
Врачи также часто назначают средства, в которых сочетается несколько полезных эффектов. Так, растительный лекарственный препарат Синупрет® оказывает комплексное действие. Он устраняет заложенность носа, обладает противовирусным действием, а также снижает риск развития осложнений при риносинуситах.
Дренирование пазух проводится методом «кукушка». Для этого применяются антисептические растворы, которые вводятся в полость носа. Они механически удаляют слизь и обладают обеззараживающим действием.
Для этого применяются антисептические растворы, которые вводятся в полость носа. Они механически удаляют слизь и обладают обеззараживающим действием.
Хирургическое вмешательство
В особых случаях может потребоваться хирургическое вмешательство. Гайморотомия — операция, при которой врач прокалывает гайморовы пазухи для удаления содержимого и введения в полость лекарственных средств. Гайморотомия имеет строгие показания, вмешательство проводится только в случае неэффективности консервативного лечения гайморита у детей.
Врач может назначить операцию и при неудовлетворительном состоянии ребенка — наличии высокой температуры и острой боли в течение нескольких дней.
Физиотерапия
Физиотерапия используется в дополнение к основному курсу лечения и назначается после снятия острых симптомов. Наиболее эффективными считаются следующие физиотерапевтические методы:
- ультравысокочастотная терапия (УВЧ): в основе лежит положительное воздействие высокочастотного магнитного поля на ткани человека;
- электрофорез: предполагает воздействие постоянным током и лекарственным раствором;
- лазеротерапия: метод заключается в применении световой волны узконаправленного действия.

Своевременное лечение гайморита у детей такими комплексными препаратами, как Синупрет®, позволяет в сравнительно короткие сроки добиться улучшения состояния и предупредить возможные осложнения. Профилактика воспаления у ребенка заключается в том, чтобы избегать переохлаждения, правильно питаться, проводить больше времени на свежем воздухе.
Тяжелые симптомы болезни — более 3 дней сохраняющаяся температура выше 39 °C, сильная боль, выраженная слабость, отказ от приема пищи, сонливость — всегда указывают на необходимость показать ребенка специалисту, который назначит эффективное лечение и даст рекомендации по профилактике.
Лечение гайморита у детей и взрослых
Что такое гайморит
Некоторые кости черепа имеют покрытые слизистой оболочкой полости, которые сообщаются с полостью носа. Они называются придаточными пазухами или околоносовыми синусами. Самые крупные пазухи располагаются в верхней челюсти и называются также гайморовыми, поэтому воспаление их слизистой оболочки носит название верхнечелюстной синусит, или гайморит.
Как часто встречается гайморит
Верхнечелюстной синусит регистрируется очень часто и нередко носит рецидивирующий характер. Большую долю в структуре гайморитов занимают синуситы одонтогенного происхождения, то есть возникшие вследствие распространения инфекции с больных зубов верхней челюсти. По мнению некоторых авторов частота таких гайморитов достигает 50% от их общего числа, по данным других — несколько меньше.
Какие бывают гаймориты
В зависимости от источника распространения инфекции различают аллергические, травматические, одонтогенные (зубы) и риногенные (полость носа) верхнечелюстные синуситы. Это разделение, впрочем, весьма условно. Простой пример:
- ОРЗ вызывает воспаление слизистых оболочек носа и глотки — назофарингит.
- Инфекция из полости носа проникает в верхнечелюстную пазуху, вызывая гайморит.
- Гайморит провоцирует обострение хронического периодонтита.
- Инфекция из периапикального очага (область верхушки корня больного зуба) проникает в гайморову пазуху и вызывает ее вторичное воспаление.

Таким образом, мы видим как тесно связаны между собой эти отделы и как важно своевременно санировать очаги хронической инфекции.
Какие микробы вызывают гайморит
Если мы говорим о риногенном и одонтогенном верхнечелюстном синуситах, то подавляющую часть заинтересованной флоры составляют стафилококки, в том числе золотистый стафилококк. Большинство гайморитов связаны с условно-патогенной флорой, то есть с бактериями, которые являются обычными обитателями организма. В благоприятных для себя условиях они интенсивно размножаются, вызывая воспалительный ответ со стороны организма.
Симптомы гайморита
Гайморит следует рассматривать не как местное поражение верхнечелюстной пазухи, но как заболевание всего организма. В ответ на воспаление в синусе, в организме возникает общая реакция, которая проявляется лихорадкой, общей слабостью, недомоганием, головными болями.
Основные клинические проявления гайморита:
- • Боль, которая локализуется преимущественно в области пораженной пазухи.
 Выраженность симптома зависит от возможности оттока воспалительного экссудата через естественное соустье в полость носа.
Выраженность симптома зависит от возможности оттока воспалительного экссудата через естественное соустье в полость носа. - • Нарушение носового дыхания постоянного или периодического характера. Может отмечаться с одной стороны.
- • Отделяемое из носа слизистого или гнойного характера. Экссудат отходит при сморкании или стекает по задней стенке глотки.
- • Реактивный отек век и отек мягких тканей лица при остром течении.
Гайморит у детей часто сочетается с аденоидами и их воспалением. При этом симптомы заболевания могут включать в себя кашель и увеличение шейных лимфатических узлов.
Для одонтогенных гайморитов характерна односторонняя локализация воспаления. При осмотре полости рта можно обнаружить источник инфекции в виде полуразрушенного или полностью разрушенного зуба, признаков периодонтита, а при опросе пациента можно узнать о перенесенном недавно удалении зуба. Перфоративные гаймориты сигнализируют о себе болями или тяжестью в области синуса, а также прохождением воздушных потоков изо рта в полость носа. В некоторых ситуациях, при хорошем оттоке отделяемого из пазухи, гайморит может протекать практически бессимптомно.
В некоторых ситуациях, при хорошем оттоке отделяемого из пазухи, гайморит может протекать практически бессимптомно.
Диагностика гайморита
После оценки жалоб и изучения анамнеза врач осматривает полость носа с помощью риноскопа. В ходе исследования он может обнаружить серозное или гнойное отделяемое, отек слизистой носа и ее покраснение. При поражении гайморовых пазух патологическое отделяемое обычно наблюдается в среднем носовом ходе, хотя отсутствие экссудата не исключает диагноз.
Из дополнительных методов диагностики используются:
- • Лабораторные методы исследования.
- • Эндоскопия.
Современный эндоскоп позволяет качественно осмотреть полость носа, носоглотку и устья гайморовых пазух. Особенно актуальна эндоскопия у детей, поскольку помогает безболезненно и безопасно получить много необходимой для постановки диагноза информации. - • Диафаноскопия
Метод исследования, при котором в полость рта вводят световод и оценивают как свет от него проводится через пазуху. Если с одной стороны лица свет более тусклый, то вероятно пневматизация, то есть содержание воздуха, пазухи снижена, а значит в ней возможно имеется воспаление.
Если с одной стороны лица свет более тусклый, то вероятно пневматизация, то есть содержание воздуха, пазухи снижена, а значит в ней возможно имеется воспаление.
- • УЗИ.
Не самый информативный, но полностью безопасный и безболезненный метод диагностики. Снижение пневматизации синуса достаточно достоверно можно заметить на современном сканере, хотя требует хорошей подготовки врача. - • Рентгенография гайморовых пазух.
Применяется повсеместно и обладает высшим уровнем доказательности. - • Компьютерная томография.
Более информативна чем рентгенография, но менее доступна и сопряжена с более высокими дозами облучения пациента. Тем не менее, КТ в последнее время становится золотым стандартом исследования синуситов. - • Диагностическая пункция.
Позволяет оценить объем и характер содержимого синуса. Пункция гайморовой пазухи осуществляется через нижний носовой ход.
Принципы лечения гайморита.
-
Лечение верхнечелюстного синусита может быть консервативным и хирургическим. -
Системная антибактериальная терапия -
Местная антибактериальная терапия -
Элиминационно-ирригационная терапия -
Сосудосуживающие препараты -
Стероидные гормоны -
Хирургическое лечение
Гайморит: симптомы, причины, диагностика и лечение
Внимание!
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения.
При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Содержание:
- Виды гайморита
- Причины гайморита
- Симптомы и признаки гайморита
- Диагностика гайморита
- Лечение гайморита
Гайморит – воспалительное поражение слизистой оболочки, выстилающей внутреннюю поверхность верхнечелюстной пазухи.
Болезнь проявляется головной болью, ощущением дискомфорта в околоносовой зоне, а также симптомами общей интоксикации. Заболевание протекает остро или имеет хроническое течение. Оно поражает взрослых и выявляется у детей старшего возраста. Гайморит имеет код МКБ – J32.0
Виды гайморита
Разделение синусита на формы определяется характером течения, причинами возникновения и локализацией патологического процесса. Поражение может быть двусторонним и односторонним.
Гнойный
Вариант синусита, при котором возникает бактериальное поражение слизистой оболочки верхнечелюстных пазух. Эти пространства заполнены гноем. Патологический процесс захватывает одну или обе пазухи. При гнойном синусите у больного появляются болезненные ощущения в средней части лица. Этот вид патологии тем, что гной в пазухах может спровоцировать воспаление оболочек головного мозга.
Катаральный
При этом виде синусита происходит инфильтрация слизистой оболочки, выстилающей пазухи.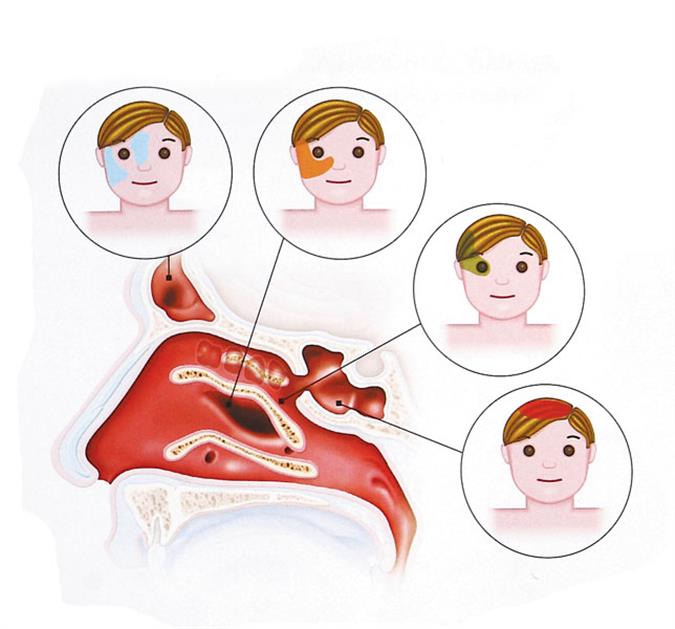 Он проявляется отеком, сопровождается выделением серозно-слизистой жидкости в умеренном количестве. При катаральном синусите слизистая гиперемирована, полнокровна. Отмечается пристеночное утолщение сосудистых сплетений в одной или обеих пазухах. Нередко возникает сразу двухсторонний катаральный гайморит.
Он проявляется отеком, сопровождается выделением серозно-слизистой жидкости в умеренном количестве. При катаральном синусите слизистая гиперемирована, полнокровна. Отмечается пристеночное утолщение сосудистых сплетений в одной или обеих пазухах. Нередко возникает сразу двухсторонний катаральный гайморит.
Одонтогенный
Для него характерно наличие воспаления слизистой оболочки синуса, которое вызвано проникновением возбудителя из основного очага инфекции. Он находится в области верхней челюсти. Наиболее вероятный источник инфекции при одонтогенном синусите – больной зуб. Это происходит у тех людей, которые имеют особенности строения челюсти. У них верхушки корней зубов находятся сразу под слизистой оболочкой.
Двусторонний
Для этой разновидности характерно поражение сразу придаточных пазух носа с двух сторон. Оно встречается реже, чем одностороннее поражение. Двусторонний синусит имеет более тяжелое течение по сравнению с односторонним воспалительным процессом. Он чаще принимает хроническое течение.
Острый
Данная форма заболевания выявляется у больных чаще других. Для острого синусита характерно возникновение как осложнения острой респираторно вирусной инфекции. В пазухах быстро формируется отек и скапливается экссудат. Молниеносно возникают клинические проявления болезни. Оно протекает не более трех месяцев. Затем проявления заболевания проходят.
Хронический
Данная форма является осложнением острого синусита. Он возникает при несвоевременном, неправильном лечении болезни или преждевременного его завершения. Хронизации процесса способствует: искривление носовой перегородки, гипертрофированные аденоиды, разрастание полипов, наличие опухоли в полости носа.
Причины гайморита
В острую форму переходит по причине развития осложнений вирусных инфекций с поражением носоглотки. Это возникает по причине отека слизистой, из-за которого начинается сужение отверстия для сообщения пазухи с носоглоткой. Экссудат накапливается в ее полости. Создаются отличные условия для размножения бактерий.
Основные причины:
- аллергический ринит;
- хронический насморк;
- вазомоторный ринит.
На фоне снижения иммунитета у больного может развиться острое воспаление грибковой природы. С острым синуситом удается быстро справиться при получении адекватной терапии.
Причины перехода в хроническую форму:
- наличие бронхиальной астмы или аллергического ринита;
- частые респираторные инфекции;
- постоянное проживание в условиях с загрязненным воздухом;
- полипы и опухоли в носовой полости;
- искривление носовой перегородки;
- злоупотребление сосудосуживающими каплями;
- курение;
- обезвоживание организма;
- прием препаратов, снижающих иммунитет.
Симптомы и признаки гайморита
Синусит имеет яркие характерные симптомы. Основным проявлением болезни считают болевые ощущения, которые локализуются в средней трети лица и околоносовой области. Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Симптомы острого гайморита
- головная боль при гайморите имеет распирающий, интенсивный характер;
- отмечаются признаки общей интоксикации: общая слабость, тошнота, ощущение разбитости;
- повышается температура тела;
- отмечается слезотечение и светобоязнь;
- носовое дыхание затруднено;
- обоняние при гайморите нарушено;
- отделяемое из носа может быть прозрачным или гнойным.
Если процесс перешел на надкостницу, отмечают отечность области орбиты и щеки на стороне поражения. У детей симптомы гайморита резко выражены. Признаки общей интоксикации преобладают над местными признаками воспаления.
Симптомы хронического гайморита
- температура тела повышается незначительно, часто этот гайморит у взрослых протекает без температуры;
- повышенная слабость и быстрая утомляемость;
- головная боль распирающего характера, усиливающаяся к вечеру;
- сниженное обоняние;
- возможен кашель с небольшим количеством мокроты;
- постоянный насморк.

Гайморит у взрослых без симптомов
Без каких-либо симптомов гайморит часто протекает у пожилых и ослабленных людей. Единственными проявлениями заболевания может быть повышенная слабость и быстрая утомляемость, но это списывается на другие проблемы со здоровьем.
Гайморит без симптомов опасен своими осложнениями. Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Гайморит без температуры
Наличие температурной реакции служит проявлением борьбы организма с инфекцией. Если иммунитет снижен, то этого не происходит. Температура остается нормальной. Синусит течет без нее при хронических формах.
Гайморит без насморка и заложенности носа
Инфекция течет без насморка, если кариес растворил перегородку рта ротовой и проник внутрь. Этому способствуют травмы лицевых костей, изогнутая перегородка носа.
Диагностика гайморита
Перед тем, как лечить гайморит, надо тщательно обследовать больного. Больного обследуют следующим образом:
Больного обследуют следующим образом:
- Врач сначала изучает анамнез болезни и жалобы пациента.
- Он проводит осмотр полости носа и места проекции околоносовых пазух. Проводит пальпацию мягких тканей лица
- При риноскопии с помощью специального прибора врач осматривает слизистую полости носа. Находит ее припухлость и гиперемию.
- ЛОР врач с помощью специальных проб исследует дыхательную и обонятельную функции носа.
- С помощью диафаноскопии просвечивают пазухи. При одностороннем синусите фиксируют потемнение половины лица.
- При рентгенологическом исследовании получают четкое изображение околоносовых пазух. Гайморит на снимке виден, как затемнение пазухи.
- Ультразвуковое исследование позволяет определить наличие жидкости.
- КТ и МРТ выполняют при подозрении на опухоли, полипы и кисты в пазухах, осложняющие течение заболевания.
- Диагностическую пункцию выполняют для поучения экссудата для последующего определения возбудителя заболевания при бакпосеве.

- Эндоскопические методы диагностики применяют для изучения состояния слизистой гайморовых пазух при осмотре.
- Методы лабораторной диагностики: кровь на ВИЧ, иммуноглобулины, иммунограмма.
При необходимости для уточнения диагноза применяют дополнительные методы диагностики.
Лечение гайморита
Как вылечить гайморит? Сейчас существует несколько эффективных методов, которые позволяют избавиться от него.
При воспалении слизистой гайморова пазуха заполняется экссудатом, который может быть очень вязким. Он не отходит сам. Его приходится эвакуировать. Одним из методов лечения является прокол этой полости.
Пункция гайморовой пазухи
Пункция верхнечелюстной пазухи – это прокол ее стенки с помощью острого инструмента. Это нужно для эвакуации воспалительного содержимого. Ее часто применяют для дренирования при синуситах, в случае накопления внутри пазухи вязкого содержимого, который не отходит самостоятельно. Он не поддается извлечению другими методами.
Пункция при гайморите быстро облегчает состояние больного сразу после эвакуации воспалительного экссудата. Еще синус пунктируют, когда состоянию больного угрожает прорыв гнойного экссудата в окружающие ткани с развитием необратимых последствий (менингит, отит, энцефалит, сепсис).
Этапы проведения процедуры:
- Прокол выполняют в зоне нижнего носового хода, используя специальную иглу с изогнутым и скошенным наконечником.
- Под зрительным контролем ее вводят в нижний носовой ход. Здесь кость с минимальной толщиной, из-за чего прокол выполнить проще. Игла упирается в его свод. Глубина ее проникновения до 2,5 см.
- Иглу ее продвигают к наружному краю глазницы. С помощью шприца врач эвакуирует содержимое пазухи и промывает ее растворами антисептиков.
- После процедуры больного на полчаса укладывают набок. Следят, чтобы раствор вышел из полости синуса.
Методы лечения гайморита без прокола
Предпочтительнее лечить без применения прокола пазухи, так как при этом методе лечения нередко бывают осложнения – кровотечения, тромбоз сосудов и другое. Существуют другие методы, которые эффективны при этом заболевании.
Существуют другие методы, которые эффективны при этом заболевании.
Применение антибиотиков при гайморите
Антибиотики при синусите бактериального происхождения являются средствами выбора. Для лечения используют несколько этих групп этих средств. Чаще всего применяют – пенициллины, фторхинолоны, макролиды, цефалоспорины. Препарат для лечения выбирает врач.
Лечебные процедуры
Для лечения применяют менее инвазивные методики. Их используют при гайморите для промывания пазух.
Используют следующие методы:
- «Кукушка». Больного укладывают на кушетку. Затем с помощью трубки антисептик подают в один носовой ход, в другой — помещают трубку для откачивания экссудата из пазух.
- Баллонная синусопластика. В синусы закачивают газ — он расширяет просвет соустий. После чего удаляют содержимое пазух.
С помощью процедур проводят эффективное лечение гайморита. Методики позволяют без проколов синусов удалять из них воспалительный экссудат. Они настолько безопасны, что ими лечат гайморит при беременности.
Они настолько безопасны, что ими лечат гайморит при беременности.
Физиотерапия
Применяется в комплексной терапии при лечении синусита. Методики активизируют биохимические процессы, восстанавливают обмен веществ.
При лечении используют:
- электрофорез;
- радиоволновая терапия;
- ультразвуковое воздействие;
- УВЧ.
Физиотерапевтические методы в совокупности с другими видами терапии позволяют существенно ускорить процесс выздоровления.
Лекарственная терапия
Кроме антибактериальных средств, используются другие препараты. Для этого применяют следующие средства:
- антигистаминные – помогают снять отек тканей;
- сосудосуживающие спреи и капли – они облегчают носовое дыхание;
- глюкокортикоиды – снижают проявления аллергии, оказывают противоотечное и противовоспалительное действие.
Успех в лечении заболевания зависит от рационального сочетания всех методов терапии. При неэффективности консервативного лечения при гайморите проводят операции. При гайморотомии вскрывают пазуху и удаляют патологическое содержимое.
При неэффективности консервативного лечения при гайморите проводят операции. При гайморотомии вскрывают пазуху и удаляют патологическое содержимое.
Что можно делать в домашних условиях?
Лечить гайморит в домашних условиях опасно. Не стоит заниматься самолечением. Домашнее лечение используют, чтобы облегчить состояние перед походом к врачу. Разберем, что можно дома сделать при гайморите.
Капли в нос при гайморите
Эти средство от гайморита оказывают местное действие. Их обязательно дополняют препаратами общего воздействия.
Применяют следующие капли:
- сосудосуживающие – снимают отечность тканей, нормализуют носовое дыхание;
- антисептики – инактивируют патогенные микроорганизмы, провоцирующие воспаление;
- антибактериальные капли – оказывают бактерицидное действие;
- муколитики – разжижают гной в синусах и облегчают выведение слизи.
Эти средства являются хорошим дополнением к основному лечению.
Промывание носа
Чем промывать нос при гайморите? Растворы для промывания носовой полости способствуют выведению содержимого из пазух. Промывом носа при гайморите увлажняют слизистую. Для этого используют готовые растворы, которые продаются в аптеке – Хьюмер, Долфин, Аква Марис. Можно промывать нос солевым раствором или раствором фурацилина.
Ингаляции
Ингаляции рекомендуют проводить при лечении хронического гайморита. Самый простой способ – это применение паровых процедур. Ингаляции при синусите лучше проводит при помощи небулайзера. Он распыляет лекарственные растворы в виде мелкодисперсных частиц. Они хорошо проникают в пазухи.
Обезболивающие и жаропонижающие
При высокой температуре свыше 38С0 можно принять жаропонижающие средства. Они помогут ее сбить. При головной боли могут временно ее снять обезболивающие препараты.
Самомассаж
- Перед сеансом тщательно моют руки и вытирают. Движения должны быть легкими.
- Крылья носа осторожно массируют подушечками пальцев.
 Пощипывают кончик носа.
Пощипывают кончик носа. - Разминают зону носогубных складок. Потом аккуратно растирают область щек.
- Затем переходят к поглаживанию переносицы. Массируют зону наружных уголков глаз.
Процедуру выполняют не более пяти минут. Массаж можно делать до пяти раз в день.
Перед применением массажа надо проконсультироваться с лечащим врачом.
Народные средства
Лечение гайморита народными средствами проводят только как дополнительное мероприятие. Оно не должно заменять традиционную терапию.
Похожие статьи:
Тонзиллит — симптомы, причины, способы лечения
Синусит у младенцев и детей
Фото предоставлено: iStock.com / real444
Что такое синусит?
Синусит является распространенной инфекцией у детей, которая приводит к воспалению придаточных пазух носа. У младенцев возможно, но редко, инфекция носовых пазух, потому что их носовые пазухи не полностью сформированы.
Ваш ребенок может заразиться носовой инфекцией, если у него:
- простуда или
- респираторная аллергия, такая как сенная лихорадка
Синусит может быть вызван вирусом или бактерией. Некоторые дети заболевают рецидивирующими синусовыми инфекциями.
Некоторые дети заболевают рецидивирующими синусовыми инфекциями.
Как узнать, есть ли у моего ребенка инфекция носовых пазух?
Вполне вероятно, что у вашего ребенка синусит, если у него есть комбинация следующих симптомов:
- Заложенность носа, сохраняющаяся в течение десяти и более дней
- Густые желтые или зеленые выделения из носа
- Кашель в течение дня, усиливающийся ночью
- Отек вокруг носа и глаз, который выглядит почти как фингал
- Боль в челюсти или за лбом или в носу
- Постоянная субфебрильная температура
- Низкий уровень энергии
- Головная боль
Если у вашего ребенка наблюдаются какие-либо из этих симптомов или если вы подозреваете, что у него инфекция носовых пазух по другой причине, позвоните своему детскому врачу.
Как может простуда или аллергия стать синуситом?
После небольшого урока анатомии вы увидите, как легко может начаться инфекция носовых пазух.
Пазухи представляют собой заполненные воздухом полости над и под глазами и по обеим сторонам носа. Когда у вас простуда или аллергия, обычно тонкая оболочка пазух опухает.
Иногда отек блокирует проходы между пазухами и носом, и тогда возникают проблемы. Слизь застревает в носовых пазухах, а теплая, влажная и темная среда является идеальной средой для размножения вирусов и бактерий.
Как лечить синусит у детей?
Лечение инфекций носовых пазух зависит от того, что вызвало синусит, и является ли это однократной инфекцией или повторяющейся проблемой.
Врач вашего ребенка определит тип инфекции и наилучший план действий. Вот как варьируется лечение в зависимости от типа синусита:
Вирусная инфекция
Если в синусите у вашего ребенка виноват вирус, то ему не нужны лекарства. Вирусы проходят сами по себе без лечения.
Тем не менее, есть вещи, которые вы можете сделать, чтобы помочь вашему ребенку чувствовать себя более комфортно, например:
- Обезболивающие.
 Надлежащая доза ацетаминофена или ибупрофена может облегчить любую боль. (Проконсультируйтесь с вашим лечащим врачом, прежде чем давать эти лекарства детям младше 2 лет).
Надлежащая доза ацетаминофена или ибупрофена может облегчить любую боль. (Проконсультируйтесь с вашим лечащим врачом, прежде чем давать эти лекарства детям младше 2 лет). - Компресс. Положите теплый компресс на переносицу и щеки.
- Назальный спрей. Назальный спрей или капли с солевым раствором (соленой водой) могут уменьшить заложенность носа и принести некоторое облегчение. Раствор можно приобрести в аптеке, а можно приготовить самостоятельно. У Американской академии аллергии, астмы и иммунологии (AAAAI) есть хороший «рецепт».
ЗАПРЕЩАЕТСЯ давать ребенку безрецептурные лекарства от простуды. Они не помогут, и они могут иметь негативные побочные эффекты.
Бактериальные инфекции.
Если лечащий врач решит, что у вашего ребенка бактериальная инфекция, ему будут назначены антибиотики, возможно, на 10–21 день. Если к тому времени симптомы не исчезнут или если они улучшатся на короткое время, а затем возобновятся, врач может предложить попробовать другой антибиотик. Если повезет, вы найдете антибиотик, который работает.
Если повезет, вы найдете антибиотик, который работает.
Рецидивирующие инфекции носовых пазух.
Инфекции носовых пазух могут быть такими же стойкими, как ушные инфекции у некоторых детей, и так же трудно поддаются лечению. Врач может назначить рентген для оценки носовых пазух вашего ребенка, если у него есть постоянные инфекции носовых пазух.
Если ваш ребенок страдает от хронического синусита, это может быть вызвано:
- основным заболеванием , таким как невыявленная и, следовательно, нелеченная аллергия.
- Анатомическая проблема в носу , препятствующая дренированию, например искривление носовой перегородки.
- Хронически инфицированные аденоиды (лимфатическая ткань, расположенная за носом), из-за которых бактерии могут проникать в носовые пазухи.
Для лечения врач вашего ребенка, скорее всего, направит вас к оториноларингологу (отоларингологу). Отоларинголог, вероятно, попросит вас сделать рентген или компьютерную томографию носовых пазух вашего ребенка и, возможно, его аденоидов.
Могут быть предложены специальные варианты лечения, такие как:
- Промывание пазух (промывание пазух физиологическим раствором под общей анестезией).
- Удаление аденоидов (иногда одновременно с промыванием).
- Эндоскопическая хирургия околоносовых пазух (более инвазивная процедура, которая улучшает дренажные пути в пазухах, снижая вероятность их закупорки).
Что я могу сделать, чтобы предотвратить синусит в будущем?
Поскольку синусит часто является вторичной инфекцией, вы можете предотвратить его, по-другому леча простуду или аллергию у вашего ребенка.
- Держите ваш дом влажным , когда ваш ребенок простужен. Влага помогает сохранить тонкость слизистой оболочки носовых пазух и секреции. Увлажнитель может помочь — просто регулярно чистите его, чтобы предотвратить рост плесени.
- Оберегайте ребенка от обезвоживания , так как употребление достаточного количества жидкости имеет те же преимущества.

- Поговорите со своим врачом, , если вы подозреваете, что у вашего ребенка аллергия. Возможно, она сможет порекомендовать варианты лечения, как экологические, так и фармацевтические. Длительное поддержание аллергии может иметь большое значение для предотвращения будущих инфекций носовых пазух.
- Держите свой дом подальше от известных аллергенов , таких как сигаретный дым, перхоть домашних животных и пыль, поскольку все они могут раздражать носовые ходы и способствовать синуситу. Прочтите нашу статью об аллергии, чтобы узнать, как защитить свой дом от аллергенов.
Если ваш ребенок заболел синуситом, вы можете найти утешение в том, что это распространенное заболевание — примерно 37 миллионов человек в год заболевают синуситом — и существует множество вариантов лечения и профилактики.
Является ли синусит заразным?
Нет, синусит не заразен. Тем не менее, простуда, которая предшествует инфекциям носовых пазух, заразна, поэтому попросите членов семьи правильно мыть руки, чтобы предотвратить распространение простуды. Кроме того, убедитесь, что ваш ребенок и другие члены семьи получают ежегодную прививку от гриппа.
Кроме того, убедитесь, что ваш ребенок и другие члены семьи получают ежегодную прививку от гриппа.
Источники
Редакция BabyCenter стремится предоставлять самую полезную и достоверную информацию о беременности и воспитании детей в мире. При создании и обновлении контента мы полагаемся на надежные источники: уважаемые организации здравоохранения, профессиональные группы врачей и других экспертов, а также на опубликованные исследования в рецензируемых журналах. Мы считаем, что вы всегда должны знать источник информации, которую вы видите. Узнайте больше о наших правилах в отношении редакционных и медицинских обзоров.
ААААИ. не датировано. Рецепт полоскания носа солевым раствором. Американская академия аллергии, астмы и иммунологии. https://www.aaaai.org/conditions-and-treatments/library/allergy-library/saline-sinus-rinse-recipe [По состоянию на январь 2020 г.]
Американская академия отоларингологии. 2018. Детский синусит. http://www.entnet.org/HealthInformation/pediatricSinusitis. cfm [По состоянию на январь 2020 г.]
cfm [По состоянию на январь 2020 г.]
Американская академия педиатрии. 2001. Клинические рекомендации: Лечение синусита. Педиатрия 108(3):798-808. http://pediatrics.aappublications.org/content/108/3/798 [По состоянию на январь 2020 г.]
Клаудия Бойд-Барретт
Клаудия Бойд-Барретт — давний журналист из Южной Калифорнии и гордая, постоянно адаптирующаяся мама подросток.
Признаки и симптомы хронического синусита у вашего ребенка
Если носовые пазухи вашего ребенка здоровы, они обычно заполнены воздухом. Но обычные бирмингемские аллергены или сильная простуда могут привести к тому, что они наполнятся слизью, что может привести к росту бактерий, что приведет к инфекции пазух.
Инфекции носовых пазух, однако, не должны случаться часто. Если ваш ребенок часто страдает от болезненного отека пазух в течение длительного периода времени, у него может быть хронический синусит. И все мы знаем, как постоянный насморк, головная боль и лихорадка могут быть тяжелыми для вашего ребенка — и для вас, как для обеспокоенных родителей.
От носовых кровотечений до апноэ во сне и синуситов — опытные ЛОР-специалисты Детской ЛОР-ассоциации в Бирмингеме хорошо разбираются в диагностике и лечении различных заболеваний носа. Все врачи PENTA полностью сертифицированы, и благодаря многолетнему опыту в предоставлении эффективных методов лечения, адаптированных к уникальным потребностям детей, вы можете быть уверены, что вашему ребенку предоставляется только лучший уход.
Может ли у вашего ребенка быть хронический синусит?
Наиболее распространенными симптомами синусита являются:
- Священной нос (включая ощущение полноты на лице)
- РАССКОЛЬКО НОС
- НАСАЛЬНА
- Потеря обоняния
- Гной или густые окрашенные выделения в полости носа
- Постназальные выделения (выделения по задней стенке глотки)
- Усталость
- Неприятный запах изо рта
- Зубная боль
Синусит чаще всего бывает краткосрочным (он должен длиться менее четырех недель и проходить при соответствующем лечении). Однако, если симптомы сохраняются более 12 недель и выявляют предшествующие инфекции, которые не лечились должным образом, это может стать хроническим заболеванием.
Однако, если симптомы сохраняются более 12 недель и выявляют предшествующие инфекции, которые не лечились должным образом, это может стать хроническим заболеванием.
Важно поговорить с педиатром, потому что симптомы хронического синусита часто похожи на инфекции верхних дыхательных путей или обычную простуду, к которой склонны большинство маленьких детей. Постановка точного диагноза поможет вам принять более взвешенное решение относительно ухода за вашим ребенком.
Как диагностируется хронический синусит у ребенка?
Педиатр направит вас к детскому оториноларингологу (ЛОР), который расспросит об истории болезни и симптомах вашего ребенка, а затем проведет медицинский осмотр ушей, носа и горла. Ниже приведены другие тесты, которые может пройти ваш ребенок:
- Эндоскопия носа – будет использоваться тонкий телескоп, чтобы увидеть носовые ходы дальше
- Рентген – рентген придаточных пазух может помочь в эффективной диагностике условие
- КТ — более подробное, чем рентгенологическое исследование, сканирование покажет подробные изображения области носа
- Образцы культуры — будет взят мазок выделений из носа и проверен на наличие бактерий или других микроорганизмов, чтобы определить подходящий антибиотик по назначению врача
Как лечится хронический синусит?
ЛОР-врач вашего ребенка назначит конкретное лечение, исходя из состояния вашего ребенка (возраст, общее состояние здоровья и история болезни), распространенности инфекции носовых пазух, переносимости вашим ребенком определенных процедур и лекарств, а также ваших ожиданий и предпочтений. Варианты лечения могут включать следующее:
Варианты лечения могут включать следующее:
- Антибиотики – обычно назначают курсом от 10 до 14 дней
- Назальные капли и спреи – ингаляционные кортикостероидные препараты, назальные спреи с антигистаминными и противоотечными средствами, а также солевые спреи могут быть назначены для разжижения и очистки от слизи
- Иммунотерапия – прививки могут быть сделаны, если у вашего ребенка аллергия на нос. Прививки от аллергии могут помочь уменьшить его или ее реакции на аллергены, такие как плесень, пыльца и пылевые клещи
- Домашняя терапия — есть вещи, которые вы можете сделать дома, чтобы помочь с хроническим синуситом:
- Промывание солевым раствором – смесь соли и воды может помочь поддерживать влажность носа и придаточных пазух носа
- Жидкости – увлажнение водой или соком каждый час или два поможет разжижить слизь и облегчить ее отток
- Испаритель – теплый, влажный воздух может облегчить симптомы. Вы можете использовать вапоризатор или дать ребенку вдохнуть пар из миски с теплой водой
- Теплый компресс – теплые влажные полотенца, наложенные на глаза, нос и щеки, облегчат боль при лицевой боли
Врачи детской ЛОР-ассоциации в Бирмингеме, штат Алабама, имеют более чем 60-летний опыт лечения синуситов. Если хронический синусит вашего ребенка перестал реагировать на антибиотики, обычно рекомендуется хирургическое вмешательство, чтобы открыть заблокированные синусовые пути.
Если хронический синусит вашего ребенка перестал реагировать на антибиотики, обычно рекомендуется хирургическое вмешательство, чтобы открыть заблокированные синусовые пути.
Наши хирурги имеют высокую квалификацию в проведении минимально инвазивной хирургии околоносовых пазух у детей, целью которой является облегчение симптомов без нарушения развития костей лица вашего ребенка. Чтобы узнать больше о синусите, посетите enthealth.org.
Запишитесь на прием к нашему детскому ЛОР-специалисту в Бирмингеме
Ваш ребенок страдает от симптомов хронического синусита? Наша опытная команда врачей может помочь поставить диагноз и разработать индивидуальный план лечения для вашего ребенка. Благодаря использованию нашей командой Детской больницы Алабамы и амбулаторного центра рядом с центральной больницей Бирмингема пациентам предоставляется первоклассная и легкодоступная медицинская помощь для удовлетворения их потребностей. Чтобы узнать больше о синусите или записаться на прием, свяжитесь с нашим офисом в Бирмингеме сегодня.
Детский синусит | Чарльстон ЛОР и аллергия
Posted on by Charleston ENT & Allergy
Придаточные пазухи ребенка полностью не развиваются до позднего подросткового возраста. Верхнечелюстные (за щекой) и решетчатые (между глазами) пазухи, хотя и небольшие, присутствуют при рождении. В отличие от взрослых, детский синусит трудно диагностировать, потому что симптомы синусита могут быть вызваны другими проблемами, такими как вирусные заболевания и аллергия.
Что вызывает синусит?
Синусит возникает, когда ткани, выстилающие пазухи, отекают и воспаляются, что препятствует оттоку слизи. Обычно это вызвано простудой или аллергией, но также может возникать в результате структурных аномалий, таких как полипы в носу или искривление носовой перегородки, травмы лица или нарушения иммунной системы.
Каковы симптомы синусита?
Симптомы синусита у детей имитируют симптомы обычной простуды и включают раздражительность, насморк, заложенность носа, боль в горле, кашель, постназальный синдром, давление и отек лица, головную боль, лихорадку, утомляемость, потерю обоняния и вкуса и густую желто-зеленые выделения из носа.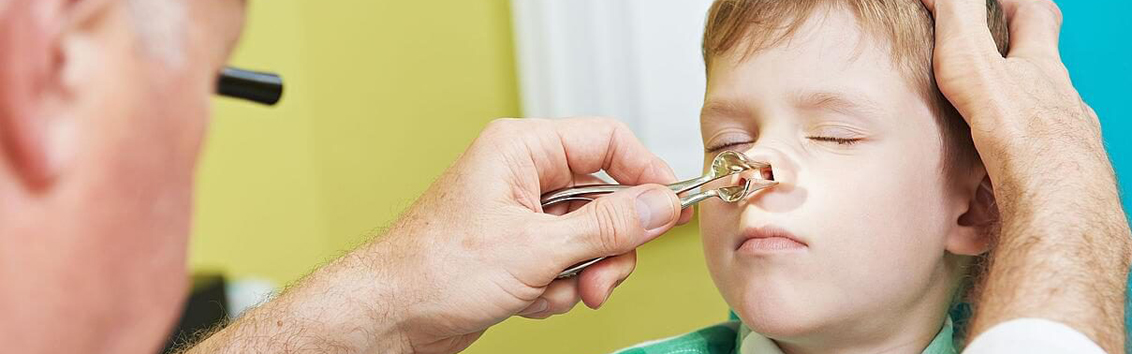 Когда синусит является виновником, симптомы обычно сохраняются от недели до десяти дней, что является типичной продолжительностью простуды.
Когда синусит является виновником, симптомы обычно сохраняются от недели до десяти дней, что является типичной продолжительностью простуды.
Следующие симптомы могут указывать на инфекцию носовых пазух у вашего ребенка:
- «простуда», продолжающаяся более 10–14 дней, иногда с субфебрильной температурой
- густые желто-зеленые выделения из носа
- постназальный затек , иногда приводящие к боли в горле, кашлю, неприятному запаху изо рта, тошноте и/или рвоте
- головная боль, обычно у детей в возрасте шести лет и старше
- раздражительность или утомляемость
- отек вокруг глаз.
Маленькие дети более подвержены инфекциям носа, пазух и ушей, особенно в первые несколько лет жизни. Чаще всего они вызваны вирусными инфекциями (простудой) и могут усугубляться аллергией. Однако, если ваш ребенок болеет дольше, чем обычно, от недели до десяти дней, причиной может быть инфекция носовых пазух.
Вы можете снизить риск инфекций носовых пазух у своего ребенка, уменьшив воздействие известных аллергий на окружающую среду и загрязнителей, таких как табачный дым, сократив время его/ее пребывания в детском саду и вылечив желудочно-кишечный рефлюкс.
Как лечится синусит?
Если вашего ребенка осматривает один из наших ЛОР-специалистов, врач осмотрит его/ее уши, нос и горло. Тщательный сбор анамнеза и осмотр обычно приводят к правильному диагнозу. Иногда для осмотра носа во время посещения офиса будут использоваться специальные инструменты. Рентгенологическое исследование, называемое компьютерной томографией, может помочь определить, насколько полностью развиты пазухи у вашего ребенка, где произошла какая-либо закупорка, и подтвердить диагноз синусита. Врач может искать факторы, повышающие вероятность заражения вашего ребенка инфекцией носовых пазух, включая структурные изменения, аллергии и проблемы с иммунной системой.
Острый синусит
Большинство детей очень хорошо реагируют на антибактериальную терапию. Назальные противозастойные спреи или солевые назальные спреи также могут быть назначены для кратковременного облегчения заложенности. Назальные солевые капли (соленая вода) или мягкий спрей могут быть полезны для разжижения выделений и улучшения функции слизистой оболочки.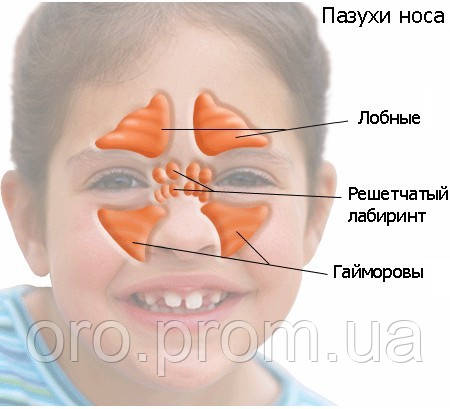 Безрецептурные деконгестанты и антигистаминные препараты, как правило, неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и роль таких препаратов для лечения синусита четко не определена. Такие препараты нельзя давать детям младше двух лет.
Безрецептурные деконгестанты и антигистаминные препараты, как правило, неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и роль таких препаратов для лечения синусита четко не определена. Такие препараты нельзя давать детям младше двух лет.
Если у вашего ребенка острый синусит, симптомы должны улучшиться в течение первых нескольких дней лечения. Даже если состояние вашего ребенка резко улучшится в течение первой недели лечения, важно, чтобы вы завершили курс антибиотикотерапии. Ваш врач может принять решение о лечении вашего ребенка дополнительными лекарствами, если у него есть аллергия или другие состояния, которые усугубляют синусит.
Хронический синусит
Если ваш ребенок страдает одним или несколькими симптомами синусита в течение как минимум 12 недель, у него может быть хронический синусит. Хронический синусит или повторяющиеся эпизоды острого синусита, число которых превышает четыре-шесть в год, являются признаками того, что вам следует обратиться к нам за консультацией. ЛОР может порекомендовать медикаментозное или хирургическое лечение пазух.
ЛОР может порекомендовать медикаментозное или хирургическое лечение пазух.
Когда необходима операция?
Хирургическое вмешательство показано небольшому проценту детей с тяжелыми или стойкими симптомами синусита, несмотря на медикаментозное лечение. С помощью инструмента, называемого эндоскопом, ЛОР-хирург открывает естественные дренажные пути пазух вашего ребенка и расширяет узкие проходы. Это также позволяет проводить посев, чтобы антибиотики могли быть направлены конкретно против инфекции пазухи у вашего ребенка. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекции носовых пазух.
Кроме того, ваш врач может посоветовать удалить аденоидную ткань из-за носа как часть лечения синусита. Хотя аденоидная ткань непосредственно не блокирует пазухи, инфекция аденоидной ткани, называемая аденоидитом (закупоркой задней части носа), может вызывать многие симптомы, сходные с синуситом, а именно насморк, заложенность носа, постназальный синдром.
