Энцефалопатия резидуальная у детей что это: Резидуальная энцефалопатия у детей. Резидуально-органическая энцефалопатия у ребенка 13 лет.
причины, формы и методы лечения
Содержимое
- 1 Резидуальная энцефалопатия: причины, формы и методы лечения
- 1.1 Резидуальная энцефалопатия: формы и причины возникновения
- 1.2 Понятие и определение
- 1.2.1 Резидуальная энцефалопатия
- 1.3 Причины возникновения резидуальной энцефалопатии
- 1.4 Формы лечения резидуальной энцефалопатии
- 1.5 Виды диагностики резидуальной энцефалопатии
- 1.6 Осложнения при невыявленной энцефалопатии
- 1.7 Реабилитация пациента с резидуальной энцефалопатией
- 1.7.1 Особенности реабилитации
- 1.7.2 Принципы реабилитации
- 1.7.3 Эффективность реабилитации
- 1.8 Важность ранней диагностики резидуальной энцефалопатии
- 1.9 Статистика заболеваемости резидуальной энцефалопатией
- 1.9.1 Общие сведения о заболевании
- 1.9.2 Статистика заболеваемости и смертности
- 1.9.3 Факторы риска
- 1.9.4 Лечение и профилактика
- 1.
 10 Профилактика резидуальной энцефалопатии
10 Профилактика резидуальной энцефалопатии- 1.10.1 Основные принципы
- 1.10.2 Советы для профилактики заболевания
- 1.11 Значение регулярных осмотров
- 1.12 Видео по теме:
- 1.13 Вопрос-ответ:
- 1.13.0.1 Что такое резидуальная энцефалопатия?
- 1.13.0.2 Каковы причины резидуальной энцефалопатии?
- 1.13.0.3 Как выглядит лечение резидуальной энцефалопатии?
- 1.13.0.4 Можно ли вылечить резидуальную энцефалопатию полностью?
- 1.13.0.5 Какие формы резидуальной энцефалопатии бывают?
- 1.13.0.6 Можно ли предотвратить развитие резидуальной энцефалопатии?
Резидуальная энцефалопатия — это тяжелое нарушение мозговой деятельности, оставшееся после перенесенного заболевания. В статье вы найдете информацию о причинах возникновения, формах лечения и последствиях этого состояния.
Резидуальная энцефалопатия — это термин, используемый в медицине для обозначения остаточных нарушений функций мозга у пациентов, которые пережили значительную нагрузку на нервную систему, такую как черепно-мозговая травма, инсульт, кислородное голодание и т. д.
д.
Формы резидуальной энцефалопатии могут быть разные и зависят от того, какая часть мозга пострадала. Некоторые формы имеют название, связанное с нарушением конкретной функции — например, амнестическая резидуальная энцефалопатия, проявляющаяся нарушением памяти. Другие формы могут не иметь специфического наименования и проявляться в виде общих симптомов, таких как головная боль, нарушения сна, проблемы с мышлением и т.д.
Причины развития резидуальной энцефалопатии также могут быть разные — от того, что связано с перенесенными заболеваниями и травмами, до наследственных факторов и заболеваний, приводящих к постепенному ухудшению функций мозга, таких как болезнь Альцгеймера. Лечение резидуальной энцефалопатии зависит от ее формы и причины, и может включать в себя процедуры для улучшения кровообращения и питания мозга, физиотерапию, а также медикаментозное лечение для улучшения памяти и мышления.
Резидуальная энцефалопатия: формы и причины возникновения
Резидуальная энцефалопатия является одним из осложнений, возникающим в результате повреждения головного мозга. Она характеризуется постепенным разрушением мозговых функций, которые не смогли восстановиться после травмы. Формы резидуальной энцефалопатии могут быть различными: атипичная, когнитивная, постуральная, атаксическая и другие.
Она характеризуется постепенным разрушением мозговых функций, которые не смогли восстановиться после травмы. Формы резидуальной энцефалопатии могут быть различными: атипичная, когнитивная, постуральная, атаксическая и другие.
Симптомы резидуальной энцефалопатии могут проявляться в виде расстройств памяти, судорожных движений, нарушений речи и координации движений, а также изменений в психическом состоянии пациента. Правильно подобранное лечение при резидуальной энцефалопатии может помочь замедлить или остановить прогрессирование заболевания, но полное восстановление функций мозга невозможно.
Для лечения резидуальной энцефалопатии часто используются медикаментозные препараты, направленные на улучшение мозгового кровообращения и обмена веществ, а также физиотерапевтические процедуры, которые помогают восстановлению координации и моторных функций.
Понятие и определение
Резидуальная энцефалопатия
Резидуальная энцефалопатия — это состояние, которое наступает после того, как прошел основной период заболевания. Она проявляется в виде остаточных проявлений, таких как нарушения координации движений, проблемы со зрением и слухом, памятью и речью, а также изменении характера.
Она проявляется в виде остаточных проявлений, таких как нарушения координации движений, проблемы со зрением и слухом, памятью и речью, а также изменении характера.
Лечение данного состояния направлено на улучшение качества жизни пациента. Это может включать в себя реабилитационные мероприятия, лекарственную терапию, психологическую поддержку, коррекцию нарушений зрения, слуха и речи. При этом, важно учитывать, что резидуальная энцефалопатия является хронической патологией, которая может оставаться у пациента на всю жизнь.
- Важно
- правильно диагностировать резидуальную энцефалопатию и начать лечение вовремя, чтобы улучшить прогноз заболевания и предотвратить возможные осложнения.
Причины возникновения резидуальной энцефалопатии
Резидуальная энцефалопатия — это остаточное нарушение функции головного мозга, которое остается у пациента после перенесенного заболевания или травмы.
Основные причины возникновения резидуальной энцефалопатии:
- Травматические повреждения головы — любые травмы головы могут привести к нарушению функции головного мозга и возникновению резидуальной энцефалопатии.

- Церебральный инсульт — острое нарушение кровообращения в головном мозге может привести к нарушению его функции и развитию резидуальной энцефалопатии.
- Неврологические заболевания — некоторые заболевания нервной системы, такие как эпилепсия, болезнь Паркинсона, множественная склероз и другие, могут привести к нарушению функции головного мозга и развитию резидуальной энцефалопатии.
- Инфекции головного мозга — инфекционные заболевания, такие как менингит, энцефалит и другие, могут привести к нарушению функции головного мозга и развитию резидуальной энцефалопатии.
Важно заметить, что причины возникновения резидуальной энцефалопатии могут быть разными и индивидуальными для каждого пациента. Лечение резидуальной энцефалопатии должно быть назначено ординирующим врачом и зависит от ряда факторов, включая причину возникновения и степень нарушения функции головного мозга.
Формы лечения резидуальной энцефалопатии
Лечение резидуальной энцефалопатии зависит от формы заболевания и степени поражения мозга. Основная цель лечения — устранить симптомы болезни и предотвратить прогрессирование патологических изменений. Чаще всего применяются следующие методы лечения:
Основная цель лечения — устранить симптомы болезни и предотвратить прогрессирование патологических изменений. Чаще всего применяются следующие методы лечения:
- Нетребующие лекарственного воздействия методы:
- Регулярные занятия физической терапией, массажем, логопедией.
- Ограничение воздействия вредных факторов на мозг (например, избегание стрессовых ситуаций, курения, алкоголя).
- Правильный режим дня, здоровое питание и укрепление иммунитета.
- Лекарственные препараты:
- Назначение препаратов, улучшающих метаболизм мозга (например, витаминов группы В).
- Лечение сопутствующих заболеваний (например, эпилепсии, депрессии).
- Назначение средств, улучшающих кровообращение и питание мозга (например, церебролизин).
- Хирургическое лечение: применяется в крайних случаях при наличии опухолей или кист мозга, которые могут усугублять симптомы энцефалопатии.
При лечении резидуальной энцефалопатии необходимо учитывать индивидуальные особенности каждого пациента и подходить к выбору методов лечения индивидуально.
Виды диагностики резидуальной энцефалопатии
Компьютерная томография (КТ) — метод диагностики, основанный на рентгеновском излучении. Позволяет получить множество изображений мозга, которые компьютер интерпретирует как объемную модель органа.
Магнитно-резонансная томография (МРТ) — более точный метод, нежели КТ. Сущность метода заключается в использовании магнитного поля вместо рентгеновского излучения. В результате получают более подробную картину мозга, что позволяет более точно определить наличие резидуальной энцефалопатии.
Электроэнцефалография (ЭЭГ) — медицинское исследование, направленное на регистрацию электрической активности мозга на поверхности головы. Этот метод помогает определить существование нефункционирующих участков мозга и их расположение.
Реакция аудиозаписи (РА) — метод диагностики, основанный на измерении реакции организма на звуки различной интенсивности и частоты. Этот метод позволяет определить снижение слуховых функций мозга, что может указывать на наличие резидуальной энцефалопатии.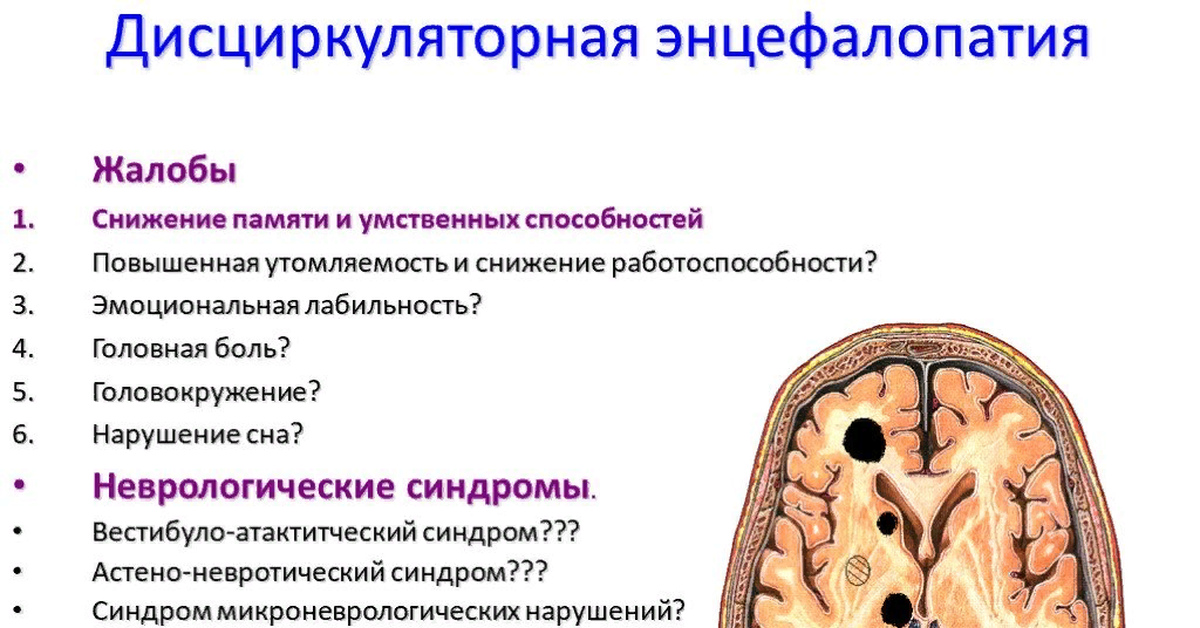
Дуплексное сканирование сосудов головного мозга — метод определения нарушений притока крови к мозгу, что может указывать на наличие испорченных участков мозга.
Сравнение видов диагностикиМетод диагностикиПреимуществаНедостатки
| КТ | Быстрая процедура, высокое разрешение, простота анализа данных | Использование рентгеновского излучения, невысокая точность в определении изменений на клеточном уровне |
| МРТ | Высокое разрешение, более точный, чем КТ, не использует рентгеновское излучение | Длительное время процедуры, высокая стоимость |
| ЭЭГ | Неинвазивный метод, не предполагает использование лекарственных препаратов, высокая чувствительность | Сложность интерпретации, высокая чувствительность к физиологическим помехам |
| РА | Неинвазивный метод, простота анализа, высокая чувствительность | Ограниченность по использованию, не всегда возможно различение наследственного и приобретенного нарушения слуха |
| Дуплексное сканирование | Высокая скорость диагностики, не использует рентгеновское излучение, возможность получения количественной оценки притока крови к мозгу | Ограниченный в своих возможностях метод |
Осложнения при невыявленной энцефалопатии
Невозможность своевременного обнаружения и лечения резидуальной энцефалопатии может привести к серьезным осложнениям. Одной из самых распространенных является нарушение когнитивных функций. Это может проявляться в виде потери памяти, затруднений в концентрации внимания, апатии или сонливости.
Одной из самых распространенных является нарушение когнитивных функций. Это может проявляться в виде потери памяти, затруднений в концентрации внимания, апатии или сонливости.
Нередко невыявленная энцефалопатия может привести к разнообразным психическим расстройствам, таким как депрессия, тревожность, беспокойство, изменение характера и поведения.
В случае нежелательных осложнений необходимо срочно обратиться к врачу-неврологу. Только опытный специалист может установить диагноз, назначить необходимые обследования и правильное лечение.
Реабилитация пациента с резидуальной энцефалопатией
Особенности реабилитации
Резидуальная энцефалопатия может оставить у пациента различные нарушения, такие как потеря координации, нарушение речи, зрительных функций и памяти, судорожные состояния и т.д. В связи с этим, реабилитация должна быть индивидуальной и многоступенчатой. Она включает набор мероприятий, имеющих как медицинский, так и социальный характер. К реабилитационной программе может входить работа с психологом, логопедом, физиотерапевтом, хирургом и другими специалистами.
Принципы реабилитации
- Индивидуальный подход – для каждого пациента составляется индивидуальный план реабилитации;
- Системности и постепенности – реабилитация проходит неисповедимыми шагами и направляется на постепенное восстановление терянных функций;
- Регулярность – каждое занятие и процедура имеет регулярный характер для достижения наибольшего эффекта;
- Комплексный подход – реабилитация включает в себя мероприятия с различными специалистами;
- Постоянство качества – контроль качества выполнения занятий и достижения поставленных реабилитационных задач.
Эффективность реабилитации
Реабилитация пациента с резидуальной энцефалопатией может занять достаточно продолжительное время. Однако должна отметиться, что у многих пациентов после реабилитации улучшение психомоторных функций достигает 90%. При правильном подходе и квалифицированном выполнении реабилитационных программ пациент возвращается к полноценной жизни и сможет вести насыщенную активную деятельность.
Важность ранней диагностики резидуальной энцефалопатии
Резидуальная энцефалопатия является тяжелым неврологическим заболеванием, которое может привести к различным психическим и физическим нарушениям. Так как эта форма энцефалопатии возникает в последствии перенесенной болезни, у человека может происходить постепенное ухудшение состояния без явных симптомов.
В связи с этим, ранняя диагностика резидуальной энцефалопатии является крайне важной задачей. Благодаря своевременно проведенному осмотру и диагностике, можно начать лечение на ранних стадиях развития заболевания, что значительно повышает шансы на полное выздоровление.
Следует отметить, что резидуальная энцефалопатия может проявляться различными способами, в зависимости от формы заболевания. Для диагностики используются как инструментальные методы (например, МРТ или ЭЭГ), так и клинические методы (наблюдение за поведением пациента и анализ жалоб).
Не стоит откладывать поход к врачу в случае появления каких-либо симптомов, таких как нарушения памяти, концентрации или координации движений, боли или головокружения. Ранняя диагностика и своевременное лечение резидуальной энцефалопатии могут спасти человеческую жизнь и вернуть пациента к полноценной жизни.
Ранняя диагностика и своевременное лечение резидуальной энцефалопатии могут спасти человеческую жизнь и вернуть пациента к полноценной жизни.
- Ключевые моменты:
- Ранняя диагностика резидуальной энцефалопатии — важный аспект в лечении заболевания.
- Резидуальная энцефалопатия может проявлять различные симптомы и формы.
- Для диагностики используются как инструментальные, так и клинические методы.
- Симптомами заболевания могут быть нарушения памяти, концентрации, координации движений, боли или головокружения.
Статистика заболеваемости резидуальной энцефалопатией
Общие сведения о заболевании
Резидуальная энцефалопатия – это нарушения функций головного мозга, которые могут проявиться после травмы, инсульта, инфекции или других причин. У заболевших происходит ухудшение качества жизни, ограничение способности работать, обучаться или общаться с другими людьми.
Статистика заболеваемости и смертности
Вернемся ко всему миру. Согласно статистике, каждый год в мире происходит около 60 миллионов случаев травматических повреждений головного мозга. При этом 723 тысячи пациентов умирают, а 1,5 млн – вот так и появляется резидуальная энцефалопатия. По данным ВОЗ, еще более 50 миллионов человек живут с последствиями травм.
Согласно статистике, каждый год в мире происходит около 60 миллионов случаев травматических повреждений головного мозга. При этом 723 тысячи пациентов умирают, а 1,5 млн – вот так и появляется резидуальная энцефалопатия. По данным ВОЗ, еще более 50 миллионов человек живут с последствиями травм.
Факторы риска
- Удары по голове;
- Высокое давление внутри черепа;
- Нарушения кровообращения в головном мозге;
- Инфекции, такие как менингит, энцефалит, грипп;
- Наследственность.
Лечение и профилактика
Лечение резидуальной энцефалопатии всегда индивидуально, и его назначает нейролог или невропатолог. Обычно это комплекс мер, включающий физиотерапию, медикаментозное лечение, логопедические занятия и т.д. Важно знать, что большая часть заболеваний можно избежать, если вести здоровый образ жизни, избегать рискованных ситуаций и усиленно заботиться о здоровье в целом.
Профилактика резидуальной энцефалопатии
Основные принципы
Основные принципы профилактики резидуальной энцефалопатии сводятся к снижению риска возникновения воспалительных заболеваний головного мозга. Для этого необходимо обеспечить здоровый образ жизни, правильно питаться, избегать стрессовых ситуаций, регулярно проводить профилактические медицинские осмотры и соблюдать все рекомендации врачей.
Для этого необходимо обеспечить здоровый образ жизни, правильно питаться, избегать стрессовых ситуаций, регулярно проводить профилактические медицинские осмотры и соблюдать все рекомендации врачей.
Кроме того, важно избегать любых травматических воздействий на голову и не злоупотреблять алкоголем и наркотиками.
Советы для профилактики заболевания
- Регулярно заниматься физическими упражнениями, чтобы укрепить иммунную систему и улучшить кровообращение в мозге.
- Ограничить употребление жирной, жареной, соленой и сладкой пищи, а также быстрых углеводов, которые способствуют развитию воспалительных процессов.
- Контролировать артериальное давление и уровень холестерина в крови, чтобы предотвратить ишемические инсульты.
- Избегать длительных периодов без сна и переутомления, которые негативно влияют на работу головного мозга.
- Следить за качеством воды и продуктов питания, чтобы избежать заражения инфекциями, которые могут вызвать воспаление мозга.

Природные антиоксиданты, укрепляющие нервную системуПродуктСодержание антиоксидантов
| Шпинат | Каротиноиды, витамин С, эссенциальные микроэлементы |
| Гречиха | Рутин, кверцетин, витамины группы В, железо |
| Орехи | Витамин Е, Omega-3 кислоты, селен, магний |
| Бананы | Витамин B6, калий, магний |
Но не стоит забывать о том, что даже самые полезные продукты могут причинить вред, если их употреблять в больших количествах.
Значение регулярных осмотров
Регулярные медицинские осмотры являются важной частью профилактики многих заболеваний, в том числе и резидуальной энцефалопатии. Они позволяют выявить возможные здоровотворящие проблемы в самом начале их развития, когда лечение может быть наиболее эффективным и легким. Кроме того, регулярные осмотры могут помочь контролировать существующие заболевания и уменьшить риск осложнений.
В зависимости от возраста, пола, наследственности и общего здоровья человека, регулярные медицинские осмотры могут включать в себя различные процедуры, такие как анализы крови и мочи, измерение кровяного давления, а также осмотр узких специалистов, таких как неврологи и кардиологи.
Важно отметить, что регулярные медицинские осмотры не только профилактические меры, но и возможность получить квалифицированную консультацию и поддержку в случае возможных здоровотворящих проблем. Не ожидайте появления болезненных симптомов, чтобы обратиться к врачу. Регулярные осмотры помогут сохранить ваше здоровье и продлить активную жизнь.
Видео по теме:
Вопрос-ответ:
Что такое резидуальная энцефалопатия?
Это форма увечья головного мозга, которая остается после того, как прошла основная стадия травмы или заболевания. Резидуальная энцефалопатия характеризуется нарушением работы мозга и обычно проявляется в форме изменившегося поведения, нарушения координации движений, нарушения речи и т. д.
Каковы причины резидуальной энцефалопатии?
Причин может быть множество, включая травмы головы, инфекции, интоксикации, врожденные аномалии головного мозга и другие заболевания.
Как выглядит лечение резидуальной энцефалопатии?
Лечение может быть направлено на улучшение качества жизни пациента и устранение конкретных симптомов, таких как тревожность, депрессия, нарушение движения и речи. Можно прибегнуть к медикаментозной терапии и реабилитационным мероприятиям, таким как физиотерапия, психотерапия и логопедия.
Можно ли вылечить резидуальную энцефалопатию полностью?
К сожалению, нельзя полностью вылечить резидуальную энцефалопатию, но можно улучшить качество жизни пациента и устранить отдельные симптомы.
Какие формы резидуальной энцефалопатии бывают?
Резидуальная энцефалопатия может иметь разные формы, включая паркинсонизм, кафе-ау-лет синдром, хроническую травматическую энцефалопатию и другие.
Можно ли предотвратить развитие резидуальной энцефалопатии?
Некоторые формы резидуальной энцефалопатии можно предотвратить, если принять меры для защиты головы от травм, избегать употребления наркотиков и алкоголя, а также обращаться за медицинской помощью при первых симптомах заболевания.
Резидуальная энцефалопатия, или незнание, возведенное в диагноз
Резидуальная энцефалопатия (РЭ), или энцефаломиелопатия, в МКБ-10 не обозначена, но термин применяется в неврологии с 1960 г. Вместе с тем ни в одном отечественном [3, 7] и зарубежном учебниках подобных диагнозов нет.
РЭ — это стойкий (чаще непрогрессирующий) неврологический дефицит вследствие воздействия в прошлом патологических факторов или болезней, который проявляется общеизвестными неврологическими симптомами: головная боль, рефлекторная пирамидная недостаточность, парезы, обмороки, вегетососудистая дистония (ВСД), снижение когнитивных функций, усталость и др. [9].
К сожалению, диагноз РЭ «тянется» еще от осмотра детского невролога, поскольку чаще всего является следствием гипоксически-ишемического поражения мозга, травм, ушибов, перенесенных нейроинфекций, вакцинаций, включая последствия врожденных микроаномалий мозга, генетических мутаций и др. Но в то же время это и пропущенные первые симптомы наследственных и дегенеративных заболеваний, дебютирующие в детстве и «расцветающие» после 16 лет [4, 5, 8].
Сегодня и детскому, и взрослому неврологу на этапе постановки диагноза РЭ все же стоит попытаться выяснить: выявленная неврологическая симптоматика — это проявление текущей болезни или результат перенесенного заболевания центральной и периферической нервной систем? Это «замерший» неврологический дефицит или нет? С другой стороны, следует попытаться расшифровать РЭ и идентифицировать другие заболевания нервной системы, протекающие под маской РЭ [5].
Написав статью о дисциркуляторной энцефалопатии (ДЭ) [6], мы сделали акцент на поиске вызвавших ее причин, фиксируя внимание невролога на возрастном аспекте больного (55 лет и старше). А вот РЭ «заполняет» возраст после 18 лет и до 45 (по определению Всемирной организации здравоохранения, это молодой возраст). Возникает ситуация, когда для постановки диагноза ДЭ еще маловато лет, а для поиска причин не хватает времени и знаний, поэтому эту «нозологическую нишу» можно временно «заполнить» РЭ!
Мы проанализировали 120 выписок историй болезни, где в различных клиниках и неврологических отделениях был выставлен диагноз РЭ. В последующем все больные были амбулаторно или стационарно обследованы в клинике ангионеврологии ИНВХ АМН Украины.
В последующем все больные были амбулаторно или стационарно обследованы в клинике ангионеврологии ИНВХ АМН Украины.
За последние 3 года 52 (43,3 %) взрослым больным с выставленным диагнозом РЭ удалось изменить его на другой. В итоге диагнозы оказались следующие:
1. Туберозный склероз — 3 чел.
2. Синдром Денди — Уоркера — 7 чел.
3. Синдром Арнольда — Киари — 4 чел.
4. Гипоталамический синдром Стюарта — Мореля — Марфана — 2 чел.
5. Болезнь Вильсона — Коновалова — 3 чел.
6. Оливо-понто-церебеллярная дегенерация — 5 чел.
7. Вялотекущие вирусные церебральные ангииты — 4 чел.
8. Прогрессирующая мышечная дистония — 3 чел.
9. Невральная амиотрофия — 3 чел.
10. Болезнь Рефсума — 2 чел.
11. Энцефалит Расмуссена — 3 чел.
12. Полиневропатия, обусловленная эозинофильным васкулитом (синдром Черга — Стросса) — 3 чел.
13. Болезнь Лебера (невропатия зрительных и периферических нервов) — 2 чел.
14. Рассеянный склероз (на этапе клинического изолированного синдрома) — 4 чел.
15. Сирингомиелия — 2 чел.
16. Эссенциальная парамиоклония — 2 чел.
У других 68 чел. (56,7 %) выявлен стационарный непрогрессирующий неврологический дефицит (с периодически наступающей суб- и декомпенсацией), обусловленный действительно перенесенными в прошлом (несмотря на то, что это были взрослые люди) интра- и постнатально гипоксией и асфиксией, родовой травмой, менингоэнцефалитом, постпрививочными энцефалитами и энцефалитическими реакциями, различными травмами и ушибами головы и позвоночника и др.
Ниже мы приводим краткое описание клинического случая с изменением диагноза резидуальной энцефалопатии на текущее прогрессирующее заболевание нервной системы.
Больная К., 25 лет, наблюдается неврологом по поводу резидуальной энцефалопатии (родилась недоношенной с кефалогематомой, в последующем проявившейся цефалгией). С 22 лет наблюдаются миоклонические приступы, участились головные боли, ухудшилась память.
Клинический осмотр дал возможность сразу же заподозрить туберозный склероз, болезнь Бурневилля: депигментировано локальное пятно на животе, в подколенной ямке (с детства), adenome sebarinu (трактуется как угревая сыпь), изменения зубов, обнаружена седая прядь волос. МРТ подтвердила предположение о туберозном склерозе. Наличие гамартром в головном мозге.
Туберы при туберозном склерозе могут быть результатом задержки именно миграции клеток между перивентрикулярным зародышевым матриксом, корой мозга и мозжечком. Судороги, снижение когнитивных функций на фоне врожденной или появившейся гипо- или гиперпигментации ногтей в виде пятен — облигатный симптом болезни Бурневилля, а патология сердца, почек появляется сочетанно на различных стадиях болезни, поэтому довольно часто туберозный склероз начинался с обращения к кардиологу, окулисту или нефрологу.
В данной статье можно привести значительно больше клинических примеров о трансформации диагноза РЭ в различные органические заболевания нервной системы. Без сомнения, автору статьи в этом помог клинический (практический) опыт работы детским и взрослым неврологом.
Без сомнения, автору статьи в этом помог клинический (практический) опыт работы детским и взрослым неврологом.
И все же на диагностическом этапе взрослый невролог сомневается в этиологии выявленной им резидуальной энцефалопатии. Предлагаем в практических целях использовать разработанную нами классификацию РЭ, условно разделив ее на прогрессирующие и непрогрессирующие формы.
Основа уточнения этиологии РЭ и установления нового диагноза базируется: на скрупулезно собранном анамнезе заболевания, академическом исследовании неврологического статуса, изучении соматического статуса, осмотре всех кожных покровов, инструментальном обследовании (КТ, МРТ, ЭЭГ, дуплексное сканирование), изучении данных лабораторных анализов (кровь, моча, СРБ, липидограмма, коагулограмма), повторных вирусологических или генетических обследований.
1. Синдромы непрогрессирующей резидуальной энцефалопатии у взрослых:
1.1. Последствия краниоцервикальной родовой травмы (внутриутробной гипоксии, асфиксии, недоношенности), с ВСД или ликворно-гипертензионным синдромом.
1.2. Доброкачественная ликворная гипертензия (суб- и декомпенсированная) или арезобтивная гидроцефалия.
1.3. Врожденная аномалия Денди — Уоркера, Арнольда — Киари, Клиппеля — Файля + гипоплазия мозга или атрофия мозга с ликворно-гипертензионным синдромом.
1.4. Шейный остеохондроз, спондилоартроз, аномалия Киммерли, вазальная компрессия вертебральных артерий (вследствие остеохондроза), spinа bifidа на шейном уровне, шейная мигрень.
1.5. Аномалия развития позвонков D3–D5 (синдром де Кервена) с миелодисплазией и энурезом в анамнезе.
1.6. Врожденная патологическая извитость прецеребральных сосудов, стеноз сонных и вертебральных артерий или гипо- и аплазия с синдромом головокружения и цефалгии, включая преходящие нарушения мозгового кровообращения (ПНМК).
1.7. Перенесенные «немые» инфаркты мозга вследствие различных артерио- и ангиопатий, артериальной гипертензии.
1.8. Стеноз позвоночного канала, hip spine синдром [1, 9], гемангиомы позвоночника, гормональная спондилопатия.
1.9. Мышечная дистония и мышечная дискенезии (действия Кертеза и покоя Ланца).
1.10. Синдром хронической усталости, обусловленный перситенцией НРV-8.
1.11. Синдром Мюнхаузена — «полиорганные» жалобы на фоне стационарного неврологического дефицита.
2. Синдомы прогрессирующих форм резидуальной энцефалопатии:
2.1. Прогрессирующие мышечные дистрофии, спинальные и невральные амиотрофии (поздний дебют).
2.2. Наследственная параплегия (плюс болезнь Штрюмпеля и др.).
2.3. Нейрофакоматозы (туберозный склероз, нейрофиброматоз) с церебральным и периферическим ангиоматозом.
2.4. Соединительнотканная дисплазия с поражением сердца, мозга, суставов (включая синдром Марфана, МАSS-фенотип), нестабильные шейные и поясничные отделы позвоночника.
2.5. Оливо-понто-церебеллярная дегенерация.
2.6. Цервикальная и спинальная миелопатия с синдромом бокового амиотрофического склероза или синдром рассеянного склероза.
2.7. Перенесенный ревматизм в детстве (в молодости) с пороком сердца и ПНМК.
2.8. Критический стеноз прецеребральных артерий.
2.9. Клинически изолированный синдром как дебют рассеянного склероза.
2.10. Церебральные (самостоятельные) ангииты (васкулиты) и артериопатии, включая церебральные амилоидные ангиопатии, болезнь мойя-мойя, CADASIL-синдром, антифосфолипидный синдром.
2.11. Употребление известных фармакологических и других средств (включая гормональные контрацептивы) с психоневрологическим проявлением.
2.12. Дебют гепатоцеребральной дистрофии.
2.13. Болезнь Педжета — Шреттера.
2.14. Синдром MELAS, MERRF.
2.15. Метаболический синдром (гипертензия, ожирение, подагра, гиперхолестеринемия, храп с апноэ).
2.16. Герпесвирусные грануломатозные гиперпластические церебральные ангииты.
2.17. Паранеопластические полиневропатии.
2.18. Болезнь Рефсума (начальные проявления).
2.19. Сирингомиелия (начальные проявления).
2.20. Эссенциальный тремор как болезнь (а не невроз и ВСД).
2.21. Синдром «пустого» турецкого седла [7].
2.22. Эпилептические миоклонии, метаболические миокимии, негативный миоклонус, мышечные дискинезии как дебют органического текущего заболевания мозга или мышц.
2.23. Астенический синдром как проявление гипотиреоза.
2.24. Гиперпаратиреоз — гиперкальцемические кризы (имитирующие симпатоадреналовые и панические атаки).
2.25. Влияние экзогенных или эндогенных факторов, которые мы не знаем, но есть резидуальный фон и неврологический дефицит.
Таким образом, на сегодняшнем этапе развития отечественной неврологии при достаточной инструментально-лабораторной диагностике «возведение» резидуальной энцефалопатии в нозологическую форму не только нецелесообразно, но и вредно для больного, поскольку прекращается поиск причин неврологического дефицита и не проводится целенаправленного лечения и профилактики или же пациент идентифицируется как практически здоровый человек, но с резидуальным фоном.
Типы, причины, симптомы и лечение
Энцефалопатия означает заболевание, расстройство или повреждение головного мозга. Этот термин относится к временным или постоянным состояниям, которые влияют на структуру или функцию мозга.
Этот термин относится к временным или постоянным состояниям, которые влияют на структуру или функцию мозга.
Основным симптомом энцефалопатии является изменение психического состояния человека.
Существуют различные типы энцефалопатии с разными причинами, и энцефалопатия может быть осложнением другого состояния.
В этой статье обсуждаются типы, причины и симптомы. В нем также обсуждается, как врачи могут лечить энцефалопатию.
Поделиться на PinterestЭнцефалопатия — это изменение мозга из-за повреждения, болезни или расстройства.
Слово энцефалопатия может относиться ко всем видам повреждений и заболеваний головного мозга.
Существует множество типов энцефалопатии, и их можно сгруппировать по причине возникновения.
В целом энцефалопатия может возникнуть в результате физической травмы, инфекции или других заболеваний.
Ниже мы рассмотрим типы энцефалопатии и их причины:
Физическая травма
Когда энцефалопатия возникает в результате повторной травмы, ее называют хронической травматической энцефалопатией.
Травма головы может привести к повреждению нервов, влияющему на функцию мозга. Хроническая травматическая энцефалопатия может развиться после множественных травм или травм головного мозга с течением времени. Это может быть результатом серии несчастных случаев или ударов по голове.
Люди, служащие в армии или занимающиеся контактными видами спорта, могут иметь более высокий риск хронической травматической энцефалопатии.
Токсины
Если токсины накапливаются в крови и достигают мозга, они могут нанести вред. Это может быть результатом основного заболевания, инфекции или воздействия токсичных химических веществ.
Существует три типа энцефалопатии, связанной с токсинами:
- Уремическая энцефалопатия : Возникает в результате накопления уремических токсинов в крови при почечной недостаточности.
- Печеночная энцефалопатия : Это происходит, если заболевание печени вызывает накопление токсинов в крови человека.

- Токсическая метаболическая энцефалопатия : Это происходит, когда токсичные химические вещества или химический дисбаланс, вызванный инфекцией, влияют на функцию мозга.
Высокое кровяное давление
Если человек не получает лечения от высокого кровяного давления, это может привести к отеку головного мозга. Когда это приводит к травме головного мозга, это называется гипертонической энцефалопатией.
Недостаток кислорода
Если мозг не получает достаточного количества кислорода, у человека может возникнуть повреждение головного мозга. Энцефалопатию, вызванную таким путем, называют гипоксически-ишемической энцефалопатией.
Дефицит витамина B-1
При дефиците витамина B-1 у человека может развиться болезнь головного мозга, называемая энцефалопатией Вернике.
Дефицит витамина B-1 может быть вызван:
- злоупотреблением алкоголем
- недоеданием
- проблемами всасывания пищи в кишечнике
прионными заболеваниями
. Иногда это происходит в результате редкой группы состояний, называемых прионными заболеваниями или трансмиссивными губчатыми энцефалопатиями.
Иногда это происходит в результате редкой группы состояний, называемых прионными заболеваниями или трансмиссивными губчатыми энцефалопатиями.
Эти прогрессирующие заболевания связаны с мутацией белка под названием прион.
Прионные болезни являются нейрогенеративными. Это означает, что они повреждают мозг и со временем приводят к ухудшению или ухудшению его работы. Главной особенностью прионной болезни являются крошечные отверстия в мозге, которые придают ему губчатый вид.
Примеры прионных заболеваний, которые могут привести к инфекционной энцефалопатии, включают:
- фатальную семейную бессонницу
- куру
- хроническая истощающая болезнь
- Болезнь Крейтцфельдта-Якоба
Наследственные состояния
Некоторые типы энцефалопатии связаны с наследственностью, и вероятность ее развития у человека выше, если она есть у члена семьи.
Две наследственные формы энцефалопатии:
- Энцефалопатия Хашимото : Это относится к аутоиммунному заболеванию, называемому тиреоидитом Хашимото, которое поражает щитовидную железу.
 Точная причина болезни Хашимото неизвестна, но врачи считают, что она передается по наследству.
Точная причина болезни Хашимото неизвестна, но врачи считают, что она передается по наследству. - Глициновая энцефалопатия : Это происходит, когда в головном мозге слишком много аминокислоты глицина. Это может повлиять на работу мозга.
Энцефалопатия и энцефалит поражают головной мозг, но между ними есть существенные различия.
Энцефалит относится к воспалению головного мозга, которое часто возникает в результате вирусной инфекции.
Энцефалопатия относится к постоянному или временному повреждению, расстройству или заболеванию головного мозга. Он влияет на функцию или структуру мозга и может быть дегенеративным.
Поделиться на PinterestУсталость, трудности с концентрацией внимания и забывчивость — потенциальные симптомы энцефалопатии.
Основным симптомом энцефалопатии является изменение психического состояния. Это может включать:
- проблемы с бдительностью
- проблемы с мышлением или обработкой информации
- спутанность сознания
- забвение вещей устал
Со временем эти симптомы могут ухудшиться. Прогрессирование зависит от типа энцефалопатии и ее тяжести.
Прогрессирование зависит от типа энцефалопатии и ее тяжести.
В дополнение к измененному психическому состоянию у человека с энцефалопатией могут наблюдаться:
- непроизвольные подергивания мышц
- непроизвольные движения глаз
- дрожь
- мышечная слабость
- проблемы с глотанием или речью 9 0036
- приступы
Если человек есть симптомы энцефалопатии, им следует немедленно обратиться к врачу.
Для постановки диагноза врач может использовать следующее:
- анализы крови
- исследование спинномозговой жидкости
- визуализирующие исследования, такие как МРТ или КТ головной мозг
Результаты этих тестов помогут врачу определить:
- есть ли у человека энцефалопатия
- какой тип энцефалопатии у человека
- какова основная причина
Поделиться на PinterestВрач может порекомендовать операцию по лечению энцефалопатии.
После того, как врач установит причину энцефалопатии человека, он может порекомендовать наилучшее лечение.
Врач может предложить различные лекарства для замедления прогрессирования повреждения.
В некоторых случаях может потребоваться хирургическое вмешательство. Если у человека наблюдаются судороги, врач может назначить противосудорожные препараты.
Тяжелая энцефалопатия может привести к потере сознания или коме. Если это произойдет, врач подключит человека к системе жизнеобеспечения, чтобы помочь ему выздороветь.
В редких случаях энцефалопатия может привести к необратимому повреждению головного мозга или смерти.
Не все формы энцефалопатии можно предотвратить. Однако человек может снизить свой риск, если:
- придерживается здоровой сбалансированной диеты
- сокращает потребление алкоголя
- избегает воздействия токсичных химических веществ
Энцефалопатия относится к широкому спектру состояний, влияющих на функцию мозга , в том числе повреждения головного мозга и заболевания. Основным симптомом является изменение психического статуса.
Врачи часто могут лечить энцефалопатию, и многие люди полностью выздоравливают. При лечении нарушение функции мозга может быть обращено вспять.
Однако некоторые виды энцефалопатии опасны для жизни. Примером этого является инфекционная энцефалопатия, вызванная прионной болезнью.
По данным Центров по контролю и профилактике заболеваний (CDC), прионные заболевания встречаются редко, но всегда приводят к гибели людей. Исследования методов лечения продолжаются.
В тяжелых случаях все виды энцефалопатии могут быть опасными для жизни.
У некоторых людей с тяжелой энцефалопатией может развиться необратимое повреждение головного мозга. Если это произойдет, врач поддержит человека и его семью и поможет им справиться с этим заболеванием.
Врач может предоставить подробную информацию о состоянии здоровья человека. В некоторых случаях члены семьи могут проконсультироваться с врачом от имени человека.
Энцефалопатия и двустороннее поражение таламуса у ребенка с MIS-C, ассоциированным с COVID-19
20 октября 2020 г. ; 95 (16) Клинические/Научные заметкиОткрытый доступ
; 95 (16) Клинические/Научные заметкиОткрытый доступ
Дори Абель, Мин Е Шен, Зайна Абид, Клэр Хенниган, Алексис Бонепарт, Просмотреть профиль ORCIDЭмили Хэппи Миллер, Анн-Катрин Улеманн, Даниэль К. МакБрайан, Киран Такур, Просмотреть профиль ORCIDWendy Silver, Просмотреть профиль ORCIDJennifer M Bain
Впервые опубликовано 26 августа 2020 г., DOI: https://doi.org/10.1212/WNL.0000000000010652
Полный PDF
Разрешения
Скачать s
2372
- Статья
- Цифры и данные
- Информация и раскрытие информации
Пандемия коронавируса тяжелого острого респираторного синдрома 2 (SARS-CoV-2), характеризующаяся преимущественно респираторными симптомами, затронула небольшую группу детей. Неврологические проявления были описаны у взрослых, включая энцефалит/менингит, энцефалопатию, инсульты, судороги и аносмию, 1,2 , но сообщений о неврологических проявлениях у детей с SARS-CoV-2 немного. 3
Мультисистемный воспалительный синдром у детей (MIS-C) был зарегистрирован у детей после инфицирования SARS-CoV-2. MIS-C характеризуется болезнью, подобной Кавасаки, с персистирующей лихорадкой, повышенными воспалительными маркерами и мультисистемным поражением органов. 4 Хотя изменение психического состояния было описано при наличии MIS-C, 5 имеются редкие сообщения о тяжелой энцефалопатии или очаговых поражениях головного мозга у детей с MIS-C.
MIS-C характеризуется болезнью, подобной Кавасаки, с персистирующей лихорадкой, повышенными воспалительными маркерами и мультисистемным поражением органов. 4 Хотя изменение психического состояния было описано при наличии MIS-C, 5 имеются редкие сообщения о тяжелой энцефалопатии или очаговых поражениях головного мозга у детей с MIS-C.
Мы сообщаем о случае 2-летнего ребенка с MIS-C с измененным психическим статусом, у которого были обнаружены аномальные результаты ЭЭГ и МРТ.
Случай
Ранее здоровый 33-месячный мальчик поступил в отделение неотложной помощи с жалобами на лихорадку, рвоту и сыпь в течение 2 дней. Обследование выявило тахикардию, интерактивный малыш с эритематозными пятнами на бедрах. Назофарингеальный тест ПЦР с обратной транскрипцией SARS-CoV-2 изначально был отрицательным; повторный тест был неопределенным. Анализ на антитела к SARS-CoV-2 был положительным. Лабораторные данные были замечательны для нормального количества лейкоцитов с бандемией и повышенными воспалительными маркерами. Рентгенограмма грудной клетки ничем не примечательна. Сердечные маркеры были нормальными; эхокардиограмма показала следы перикардиального выпота. Электрокардиограмма показала синусовую тахикардию без улучшения при инфузионной терапии. Его госпитализировали и лечили эмпирической антибактериальной терапией в течение 48 часов, внутривенным введением метилпреднизолона, внутривенным иммуноглобулином (ВВИГ), анакинрой, профилактической антикоагулянтной терапией и поддерживающей терапией при предполагаемом диагнозе MIS-C. На рисунке изображено клиническое течение пациента.
Рентгенограмма грудной клетки ничем не примечательна. Сердечные маркеры были нормальными; эхокардиограмма показала следы перикардиального выпота. Электрокардиограмма показала синусовую тахикардию без улучшения при инфузионной терапии. Его госпитализировали и лечили эмпирической антибактериальной терапией в течение 48 часов, внутривенным введением метилпреднизолона, внутривенным иммуноглобулином (ВВИГ), анакинрой, профилактической антикоагулянтной терапией и поддерживающей терапией при предполагаемом диагнозе MIS-C. На рисунке изображено клиническое течение пациента.
Рисунок Хронология течения болезни пациента
ADC = кажущийся коэффициент диффузии; СРБ = С-реактивный белок; DWI = диффузионно-взвешенная визуализация; G = глюкоза; HD = больничный день; ВВИГ = внутривенный иммуноглобулин; L = лимфоциты, M = моноциты; Lac = молочная кислота; LP = люмбальная пункция; М/Э = менингит/энцефалит; N = нейтрофилы; NT-proBNP = N-концевой натрийуретический пептид про-В-типа; Р = белок; пг/мл = пикограмм/миллилитр; RBC = эритроцит; SARS-CoV-2 RT-PCR = тяжелый острый респираторный синдром, коронавирус 2, ПЦР с обратной транскрипцией; WBC = лейкоцит. *После переливания тромбоцитов.
*После переливания тромбоцитов.
В течение последующих 24–48 часов у пациента развилось ухудшение респираторного статуса, что потребовало неинвазивной респираторной поддержки и диуреза. Он был раздражителен, но бодр и активен. На рентгенограмме грудной клетки обнаружены двусторонние плевральные выпоты. Эхокардиограмма выявила снижение систолической функции левого желудочка. Лабораторные данные продемонстрировали тенденцию к повышению воспалительных и сердечных маркеров и тромбоцитопении. На 6-й день госпитализации он стал все более сонливым из-за отсутствия седативных препаратов.
На приеме у невролога больной был сонлив, с легкой гримасой лица на вредные раздражители, диффузной гипотонией, выраженной слабостью. Визуальных изменений не отмечено. Метаболические показатели были отмечены только гипераммониемией, а функция печени была нормальной. КТ головы без контраста в норме. Люмбальная пункция ничем не примечательна, включая отрицательный результат ПЦР на SARS-CoV-2 в ЦСЖ. ЭЭГ показала умеренное фоновое замедление.
ЭЭГ показала умеренное фоновое замедление.
На следующий день он оставался сонливым при двухуровневом положительном давлении в дыхательных путях, хотя и с небольшим улучшением психического состояния, отмеченным открыванием глаз на голос и отказом от вредных раздражителей. Его ЭЭГ не изменилась. МРТ головного мозга выявила ограниченную диффузию в билатеральных латеральных ядрах таламуса без изменений восстановления Т2/инверсии, ослабленной жидкостью.
Неврологический статус пациента продолжал улучшаться, лихорадку лечили жаропонижающими средствами; никаких дополнительных нейропротекторных стратегий не применялось. На 9-й день госпитализации он последовательно выполнял команды, общался вербально и восстановил двигательную функцию, хотя оставался слабым. К 12 дню ходил с поддержкой. Повторная ЭЭГ показала только легкое диффузное замедление, а повторная МРТ головного мозга на 15-й день показала разрешение поражений таламуса. Магнитно-резонансная ангиография головного мозга и магнитно-резонансная спектроскопия также были в норме. Он был выписан домой на 15-й день приема оральных стероидов с легкой остаточной слабостью, требующей физиотерапии. Последующая визуализация головного мозга еще не была получена.
Он был выписан домой на 15-й день приема оральных стероидов с легкой остаточной слабостью, требующей физиотерапии. Последующая визуализация головного мозга еще не была получена.
Обсуждение
Мы сообщаем о случае ранее здорового ребенка, который соответствовал критериям MIS-C и у которого развилась обратимая энцефалопатия с умеренным замедлением ЭЭГ и двусторонним поражением таламуса, которое улучшилось при продолжении лечения его воспалительного синдрома.
Этиология диффузного замедления по данным ЭЭГ и МРТ головного мозга не была идентифицирована, так как пациент никогда не получал седативных или противосудорожных препаратов, не имел диффузных гипоксических явлений, а метаболические нарушения были отмечены только умеренно повышенным уровнем аммиака, без других лабораторных данных, указывающих на это. печеночной недостаточности или печеночной энцефалопатии. Несмотря на сохраняющийся повышенный уровень аммиака, его состояние улучшилось. Результаты ЭЭГ у взрослых с SARS-CoV-2 включали замедление с дезорганизованным фоном и эпилептиформными разрядами; однако большинство из этих взрослых получали седативные и/или противосудорожные препараты. 6
6
Многоцентровое исследование охарактеризовало результаты нейровизуализации у взрослых с SARS-CoV-2 и неврологическими симптомами, обнаружив ишемические инфаркты в 31% случаев, внутричерепные кровоизлияния в 6% и неспецифический Т2/ослабленную жидкостью гиперинтенсивность восстановления инверсии с ограниченной диффузией в несколько пациентов. 7 Ни у кого не было отчетливых поражений таламуса. Двусторонние поражения таламуса наблюдались у детей с энцефалитом, связанным с респираторными вирусами и вирусами Западного Нила 8 ; однако поражения таламуса, связанные с инфекцией SARS-CoV-2, встречаются редко. Имеются сообщения о случаях COVID-19– ассоциированная острая некротизирующая энцефалопатия с характерными двусторонними таламическими геморрагическими поражениями, 9 , но на изображениях, взвешенных по восприимчивости, не было доказательств наличия геморрагического компонента у этого пациента.
Хотя MIS-C поражает несколько систем органов, мы не знаем о других пациентах с ассоциированной энцефалопатией, замедлением ЭЭГ и поражениями таламуса. Некоторые полагают, что энцефалопатия, связанная с инфекцией SARS-CoV-2, может быть связана с прямой инфекцией ЦНС, и обнаруживают повышенные уровни цитокинов и антител против SARS-CoV-2 в спинномозговой жидкости пораженных пациентов. 10 Мы предполагаем, что энцефалопатия у этого пациента может отражать влияние на ЦНС выраженной системной воспалительной реакции, а не прямое попадание вируса в ЦНС, поскольку энцефалопатия развивалась параллельно нарастающему лабораторному воспалению, а ПЦР на SARS-CoV-2 СМЖ был отрицательным. . Энцефалопатия также была описана при поствирусном аутоиммунном энцефалите после инфицирования вирусом герпеса. 11 Этиология MIS-C неясна, но предполагается, что она возникает в результате постинфекционной приобретенной иммунной активации. 12 MIS-C и болезнь Кавасаки имеют перекрывающиеся черты, и имеющиеся данные свидетельствуют о том, что пациенты с MIS-C имеют хорошие результаты после лечения иммуномодулирующей терапией, такой как ВВИГ и кортикостероиды.
Некоторые полагают, что энцефалопатия, связанная с инфекцией SARS-CoV-2, может быть связана с прямой инфекцией ЦНС, и обнаруживают повышенные уровни цитокинов и антител против SARS-CoV-2 в спинномозговой жидкости пораженных пациентов. 10 Мы предполагаем, что энцефалопатия у этого пациента может отражать влияние на ЦНС выраженной системной воспалительной реакции, а не прямое попадание вируса в ЦНС, поскольку энцефалопатия развивалась параллельно нарастающему лабораторному воспалению, а ПЦР на SARS-CoV-2 СМЖ был отрицательным. . Энцефалопатия также была описана при поствирусном аутоиммунном энцефалите после инфицирования вирусом герпеса. 11 Этиология MIS-C неясна, но предполагается, что она возникает в результате постинфекционной приобретенной иммунной активации. 12 MIS-C и болезнь Кавасаки имеют перекрывающиеся черты, и имеющиеся данные свидетельствуют о том, что пациенты с MIS-C имеют хорошие результаты после лечения иммуномодулирующей терапией, такой как ВВИГ и кортикостероиды. 13 У пациента был повышенный уровень интерлейкина-6 в начале энцефалопатии, который снижался по мере клинического улучшения. Если проявления ЦНС пациента отражают его системную воспалительную реакцию в условиях MIS-C, это поддерживает иммуномодуляцию в качестве лечения, включая кортикостероиды, ВВИГ и анакинру, в отличие от противовирусной терапии.
13 У пациента был повышенный уровень интерлейкина-6 в начале энцефалопатии, который снижался по мере клинического улучшения. Если проявления ЦНС пациента отражают его системную воспалительную реакцию в условиях MIS-C, это поддерживает иммуномодуляцию в качестве лечения, включая кортикостероиды, ВВИГ и анакинру, в отличие от противовирусной терапии.
Учитывая распространенность SARS-CoV-2 и растущее число детей с MIS-C, крайне важно исследовать основную этиологию связанных неврологических проявлений и соответствующие методы лечения этих пациентов.
Финансирование исследования
О целевом финансировании не сообщается.
Раскрытие информации
Авторы сообщают об отсутствии раскрытия информации, относящейся к рукописи. Перейдите на сайт Neurology.org/N для получения полной информации.
Благодарность
Авторы выражают благодарность пациенту и его семье, врачам, медсестрам, фельдшерам и вспомогательному персоналу, участвовавшему в уходе за этим пациентом, а также микробиологии и основному персоналу лаборатории.
Авторы приложений
Сноски
Полную информацию см. на сайте Neurology.org/N. Информация о финансировании и раскрытие информации, которые авторы считают уместными, приводятся в конце статьи.
Плата за обработку статьи финансируется авторами.
COVID-19 Ресурсы: NPub.org/COVID19
- Поступила в редакцию 16 июня 2020 г.0045
Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution-NonCommercial-NoDerivatives License 4.0 (CC BY-NC-ND), которая разрешает загрузку и совместное использование работы при условии правильного цитирования. Работа не может быть каким-либо образом изменена или использована в коммерческих целях без разрешения журнала.
Ссылки
- 1.↵
- Мао Л,
- Джин Х,
- Ван М и др.
. Неврологические проявления у госпитализированных больных коронавирусной болезнью 2019 г.
 в Ухане, Китай. JAMA Neurol 2020; 77:1–9.
в Ухане, Китай. JAMA Neurol 2020; 77:1–9. - 2.↵
- Коральник И.Ю.,
- Тайлер К.Л.
. COVID-19: глобальная угроза нервной системе. Энн Нейрол 2020; 88: 1–11.
- 3.↵
- Dugue R,
- Cay-Martínez KC,
- Thakur KT и др.
. Неврологические проявления у младенца с COVID-19. Неврология 2020;94:1100–1102.
- 4.↵
- Уиттакер Э.,
- Бэмфорд А.,
- Кенни Дж. и др.
. Клинические характеристики 58 детей с педиатрическим мультисистемным воспалительным синдромом, временно ассоциированным с SARS-CoV-2. JAMA 2020;e2010369.
- 5.↵
- Хиотос К.,
- Бассири Х.,
- Беренс Э.М. и др.
. Мультисистемный воспалительный синдром у детей на фоне COVID-19пандемия: серия случаев. J Pediatr Infect Dis Soc 2020;9:393–398.

- 6.↵
- Galanopoulou AS,
- Ferastraoaru V,
- Correa DJ и др.
. Результаты ЭЭГ у пациентов с острыми заболеваниями, исследованных на предмет SARS-CoV-2/COVID-19: предварительный отчет о серии небольших случаев. Открытый чемпионат по эпилепсии 2020; 5:314–324.
- 7.↵
- Махаммеди А.,
- Саба Л.,
- Вагал А. и др.
. Визуализация неврологических заболеваний у госпитализированных пациентов с COVID-19: итальянское многоцентровое ретроспективное обсервационное исследование. Радиология 2020:201933.
- 8.↵
- Beattie GC,
- Glaser CA,
- Sheriff H, и др.
. Энцефалит с аномалиями таламуса и базальных ганглиев: этиология, нейровизуализация и потенциальная роль респираторных вирусов. Clin Infect Dis 2013;56:825–832.
- 9.↵
- Poyiadji N,
- Shahin G,
- Noujaim D,
- Stone M,
- Patel S,
90 033 Гриффит Б
.

- 1.↵

 10 Профилактика резидуальной энцефалопатии
10 Профилактика резидуальной энцефалопатии