Дырочка у копчика у новорожденного: Дырочка на копчике. — 26 ответов
Аноректальные атрезии у детей — лечение, диагностика, симптомы и причины болезни
Аноректальные атрезии
Аноректальные пороки развития это врожденными дефекты (проблемы, возникающие при развитии плода во время беременности), при которых задний проход и прямая кишка не развиваются должным образом.
- «Ано» относится к анусу, который является отверстием на конце толстой кишки, через которое проходит стул.
- «Ректальные» относится к прямой кишке, которая является областью толстой кишки чуть выше заднего прохода.
- Дефекация – процесс выделения стула через прямую кишку.
Во время дефекации стул проходит из толстой кишки в прямую кишку, а затем в задний проход. Мышцы в анальной области помогают удерживать стул в прямой кишке. Нервы в этой области помогают мышцам почувствовать потребность в дефекации, а также стимулируют мышечную активность.
При аноректальной аномалии может произойти несколько нарушений, включая следующие:
- Анальный проход может быть узким
- Над анальным отверстием может присутствовать мембрана
- Прямая кишка может не соединяться с задним проходом
- Прямая кишка может соединяться с частью мочевыводящих путей или репродуктивной системы через проход, называемый свищем
- Лечение зависит от того, какой тип аномалии присутствует.

Что вызывает аноректальный порок развития?
Поскольку плод растет в матке матери до рождения, развиваются и созревают различные системы органов. Нижний конец кишечного тракта формируется довольно рано во время беременности.
У плода нижняя часть толстой кишки и мочевыводящих путей начинаются как одна большая масса клеток. В первые три месяца беременности должны произойти определенные процессы, чтобы прямая кишка и задний проход отделялись от мочевыводящих путей и сформировались правильно. Иногда эти не происходят, как они должны, и прямая кишка и / или задний проход не могут развиваться нормально. Ничто из того, что мать делала во время беременности, не может быть причиной порока развития.
Кто подвержен риску развития расстройства?
В большинстве случаев причина аноректальной аномалии неизвестна. Аноректальная аномалия может сочетаться с некоторыми из генетических синдромов или врожденных проблем:
Ассоциация VACTERL (синдром, при котором наблюдаются аномалии позвоночника, анала, сердца, трахеи, пищевода, почек и конечностей).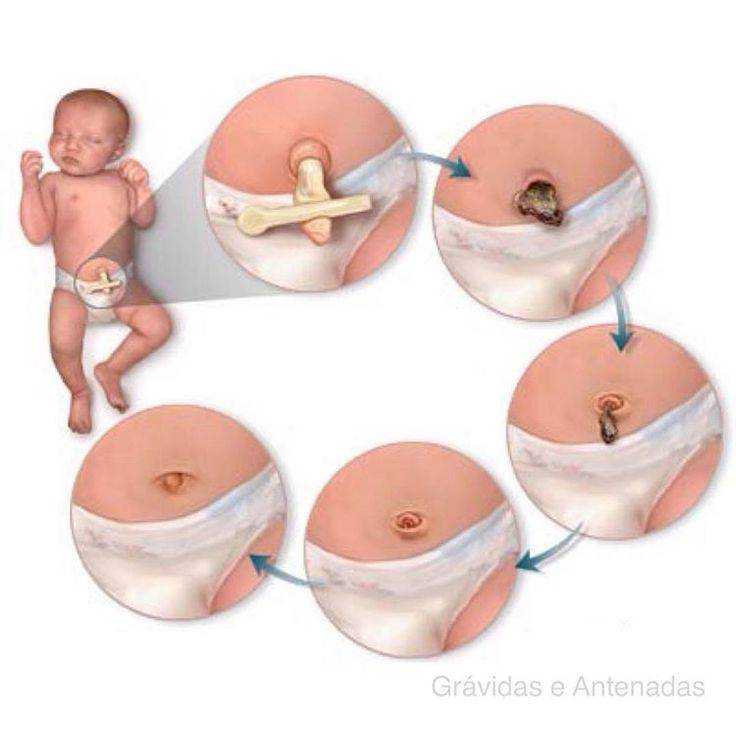
- Нарушения пищеварительной системы
- Нарушения мочевыводящих путей
- Нарушения позвоночника
Почему аноректальная мальформация вызывает проблемы?
Пороки аноректального развития вызывают отклонения в способе дефекации у ребенка. Эти проблемы будут варьироваться в зависимости от типа порока развития.
- Когда анальный проход узкий, ребенку может быть трудно опорожнять кишечник, вызывая запоры и, возможно, дискомфорт.
- Если над анальным отверстием имеется перепонка, возможно, ребенок не может испражняться.
- Когда прямая кишка не связана с задним проходом, но имеется фистула, стул покидает тело ребенка через свищ вместо заднего прохода. Это может вызвать инфекции.
- Если прямая кишка не связана с задним проходом и нет фистулы, то нет никакого пути для стула покинуть кишечник. Ребенок не сможет иметь стул.
Как диагностируют аноректальные пороки развития?
Врач проводит медицинское обследование после рождения ребенка. Осматривает задний проход, чтобы увидеть, открыт ли он.
Осматривает задний проход, чтобы увидеть, открыт ли он.
Диагностические исследования с изображениями могут быть сделаны для более точной оценки сложности проблемы:
Рентген брюшной полости. Диагностическое исследование, в котором используются невидимые электромагнитные лучи для создания изображений внутренних тканей, костей и органов на пленке.
УЗИ брюшной полости. Метод диагностической визуализации, который использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Ультразвук используется для просмотра внутренних органов и оценки кровотока через различные сосуды.
Компьютерная томография. Процедура диагностической визуализации, которая использует комбинацию рентгеновских лучей и компьютерной технологии для получения горизонтальных или осевых изображений (часто называемых срезами) тела. КТ показывает детальные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
Магнитно-резонансная томография (также называется МРТ). Диагностическая процедура, которая использует комбинацию больших магнитов, радиочастот и компьютера для получения подробных изображений органов и структур внутри тела.
Реннтгеновское исследование толстой кишкис барием – ирригография (также называется бариевой клизмой) — процедура, которая исследует прямую кишку, толстую кишку и нижнюю часть тонкой кишки. Жидкость, называемая барием (металлическая, меловая жидкость, используемая для покрытия внутренних органов, чтобы они были видимы на рентгеновских снимках), вводится в прямую кишку в виде клизмы. Рентген брюшной полости после введенеия бария показывает стриктуры (суженные области), препятствия (закупорки) и другие проблемы.
От чего зависит лечение аноректальной мальформации?
Лечение аноректальной мальформации может зависеть от следующих особенностей пациента и патологии:
- Масштаб проблемы
- Общее состояние здоровья ребенка и история его болезни
- Мнение врачей, занимающихся уходом за ребенком
- Промежутков ожидания очередного этапа лечения по ходу заболевания
- От мнения родителей и их предпочтений
Как проводится лечение аноректальной мальформации?
Большинству детей с аноректальной аномалией потребуется операция, чтобы исправить проблему. Тип и количество необходимых операций зависит от характера нарушений, которые имеет младенец, включая следующие:
Тип и количество необходимых операций зависит от характера нарушений, которые имеет младенец, включая следующие:
- Узкий анальный проход. Младенцам с таким типом порока развития, который вызывает сужение анального прохода, может не потребоваться операция. Процедура, известная как анальная дилатация или расширение заднего прохода бужами, может проводиться периодически, чтобы помочь растянуть анальные мышцы и стул мог свободно проходить.
- Анальная мембрана. Младенцам с таким типом порока развития удаляют мембрану во время операции. Расширения заднего прохода бужами также должны проводиться после операции, чтобы предотвратить сужение анального прохода.
- Отсутствие заднего прохода с непроходимостью нижнего отдела прямой кишки, со свищом или без него. Этим детям понадобится ряд операций (этапное лечение), чтобы исправить порок развития.
Какие операции выполняются при сложном пороке?
Сначала делается операция по созданию колостомы — толстая кишка пересекается, а ее концы выводятся через отверстия в брюшной стенке и подшиваются к коже. Верхняя часть позволяет стулу выходить наружу (называется стомой) и затем в калоприемник – мешок для сбора. Нижняя часть позволяет слизи, которая вырабатывается кишечником, выходить в мешок для сбора. После формирования колостомы, пищеварение ребенка не нарушено, и он или она может хорошо расти и набираться сил для следующей операции. Кроме того, когда следующая операция будет выполнена, в нижней части кишечника не будет никакого стула, чтобы заразить область операции.
Верхняя часть позволяет стулу выходить наружу (называется стомой) и затем в калоприемник – мешок для сбора. Нижняя часть позволяет слизи, которая вырабатывается кишечником, выходить в мешок для сбора. После формирования колостомы, пищеварение ребенка не нарушено, и он или она может хорошо расти и набираться сил для следующей операции. Кроме того, когда следующая операция будет выполнена, в нижней части кишечника не будет никакого стула, чтобы заразить область операции.
Следующая операция – проктопластика прикрепляет прямую кишку к анусу и обычно проводится в течение первых нескольких месяцев жизни. Колостомы остаются на месте в течение нескольких месяцев после этой операции, поэтому область швов может заживать без инфицирования стулом. Несмотря на то, что прямая кишка и задний проход теперь соединены, стул выходит через колостому до тех пор, пока она не будет закрыты хирургически. Через несколько недель после операции родители могут выполнять бужирование ануса, чтобы помочь ребенку подготовиться к следующему этапу.
Через два-три месяца проводится операция по закрытию колостомы. Ребенку не разрешается есть в течение нескольких дней после операции, пока кишечник заживает. Питание он получает через подключичный венозный катетер. Через несколько дней после операции появляется самостоятельный стул через прямую кишку.
Сначала стул будет частым и жидким. На этом этапе могут возникнуть проблемы с опрелостями и раздражением кожи. Через несколько недель после операции стул становится менее частым и более твердым, и это нередко вызывает запор. Врач ребенка может порекомендовать диету с высоким содержанием клетчатки (включая фрукты, овощи, соки, цельнозерновые зерна и крупы, а также бобы), чтобы помочь при запорах.
Когда приучать ребенка с аноректальной атрезией к горшку?
Обучение туалету следует начинать в обычном возрасте, когда ребенку от двух до трех лет. Однако дети, у которых были устранены аноректальные пороки развития, могут медленнее, чем другие, вырабатывать контроль над кишечником. Некоторые дети могут быть не в состоянии хорошо контролировать стул, в то время как у других может быть хронический запор, в зависимости от типа порока развития и его восстановления. Хирург ребенка может объяснить перспективы вашего ребенка.
Некоторые дети могут быть не в состоянии хорошо контролировать стул, в то время как у других может быть хронический запор, в зависимости от типа порока развития и его восстановления. Хирург ребенка может объяснить перспективы вашего ребенка.
Каковы долгосрочные прогнозы этих расстройств?
Дети, у которых был тип порока развития, который включает анальную мембрану или узкий анальный проход, обычно могут обретать хороший контроль над стулом после восстановления аноректальной мальформации.
Дети с более сложными вариациями аноректальной аномалии могут нуждаться в программах лечения кишечника, чтобы помочь им контролировать движения своего кишечника и предотвратить запор.
Какие осложнения встречаются после хирургического лечения аноректальных атрезий
Основные осложнения в отдаленном послеоперационном периоде после коррекции аноректальных мальформаций – хронический запор, недержание кала, стеноз ануса, выпадение слизистой прямой кишки и сексуальные дисфункции, а также приобретенные в результате неудачных операций (ятрогенные) урологические проблемы: стриктура уретры, недержание мочи, нейрогенный мочевой пузырь, орхиоэпидидимит , пузырно-мочеточниковый рефлюкс, расстройства эрекции, кишечно-мочевой свищ.
Какие урологические проблемы встречаются у детей с аноректальными атрезиями?
Урологические проблемы у пациентов с анорекальными атрезиями бывают врожденного характера (вследствие неврологических расстройств из-за проблем крестцово-копчикового отдела позвоночника), а также приобретенными вследствие травматизации нервов и мышц в процессе операции (ятрогенные). Урологические осложнения после операций встречаются с частотой от 10 до 90% в зависимости от клиники и тяжести порока.
Частота ятрогенных урогенитальных проблем в результате коррекции аноректальных пороков прогрессивно возрастает при повторных проктопластиках, когда вслед за безуспешной первой операции и несмотря на осложнения, хирург выполняет вторую, третью , а иногда и 5-6 операцию. Данные осложнения ведут к серьезным психологическим нарушениям и психосоциальной дезадаптации пациентов с пороками аноректальной области и их родителей, и часто не могут быть исправлены при повторных вмешательствах
Где оперировать ребенка с аноректальной атрезией?
Анректальные мальформации необходимо исправлять с первой попытки. Лучшие результаты получены опытными хирургами , выполняющими не менее не менее 10 проктопластик в год. Поэтому самые сложные пороки – клоаки, пороки с удвоениями кишечника и мочевых путей, пороки сочетающиеся с аномалиями крестца и копчика и нейрогенным мочевым пузырем следует оперировать в федеральных центрах.
Лучшие результаты получены опытными хирургами , выполняющими не менее не менее 10 проктопластик в год. Поэтому самые сложные пороки – клоаки, пороки с удвоениями кишечника и мочевых путей, пороки сочетающиеся с аномалиями крестца и копчика и нейрогенным мочевым пузырем следует оперировать в федеральных центрах.
Сложные клоакальные пороки должны лечиться только хирургами, имеющими большой опыт и владеющими всеми хирургическими приемами, применяемыми в урологии, проктологии, гинекологии.>
Назад
Атрезия ануса | Морозовская ДГКБ ДЗМ
Больница работает круглосуточно
Колл-центр работает с 08:00 до 20:00 +7 (495) 959-88-00, +7 (495) 959-88-03
Запись на приём | обследование
Запись на онлайн приём
Аноректальные пороки – пороки развития заднего прохода и прямой кишки, возникающие в первые 4-8 недель внутриутробного развития. Частота встречаемости 1 случай на 4000-5000 новорожденных.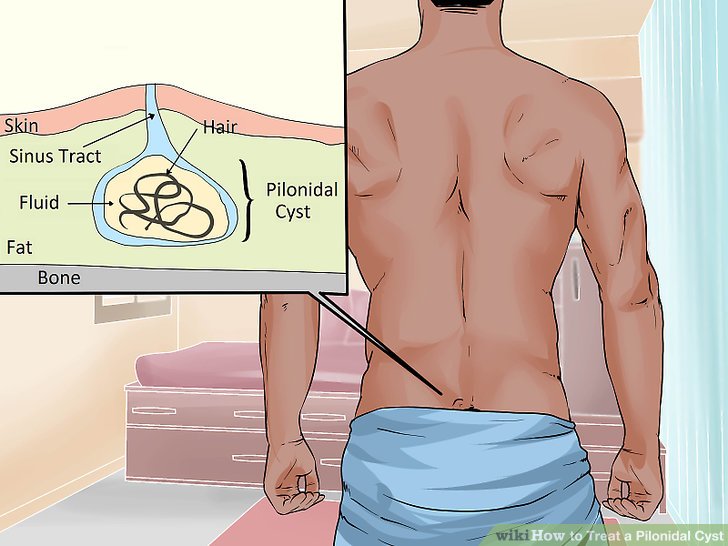 Чаще встречается у мальчиков, чем у девочек (К.У.Ашкрафт, Т.М.Холдер 1997). Может сочетаться с другими аномалиями внутриутробного развития: врожденные пороки сердца, атрезия пищевода, аномалии мочевыделительной системы, пороки развития позвоночника, пороки центральной нервной системы, синдромом Дауна.
Чаще встречается у мальчиков, чем у девочек (К.У.Ашкрафт, Т.М.Холдер 1997). Может сочетаться с другими аномалиями внутриутробного развития: врожденные пороки сердца, атрезия пищевода, аномалии мочевыделительной системы, пороки развития позвоночника, пороки центральной нервной системы, синдромом Дауна.
Порок развития редко диагностируется антенатально.
Классификация аноректальных аномалий (Крикенбекская классификация аноректальных пороков, Германия, 2005 год):
Мальчики
- Промежностный свищ
- Ректоуретральным свищ (бульбарный или простатический)
- Аноректальная мальформация без свища
- Анальный стеноз
- Редкие формы
Девочки
- Промежностный свищ
- Вестибулярный свищ
- Аноректальная мальформация без свища
- Анальный стеноз
- Клоака
Редкие формы
Выявление пороков этой группы у новорожденного ребенка должно быть при первичном осмотре педиатра. При тщательном осмотре промежности анальное отверстие в привычном месте отсутствует. Необходим перевод ребенка в специализированный стационар.
Необходим перевод ребенка в специализированный стационар.
Диагноз ставиться на основании данных осмотра промежности, УЗИ, рентгенографии. Выполняется дополнительное обследование с целью выявления сопутствующих пороков развития. Сроки оперативного лечения и время предоперационной подготовки зависят от наличия свища и возможности ребенка опорожнить толстую кишку.
Метод оперативного лечения в период новорожденности зависит от варианта аноректальной мальформации:
- бужирование;
- анопластика с превентивной колостомией или без неё;
- формирование колостомы с последующей хирургической коррекцией порока к 3-4 месяцам жизни.
- В послеоперационном периоде проводят антибактериальную терапию. При колостомии кормление назначается обычно со вторых суток, родители ребенка обучаются уходу за колостомой. После аноректопластики при наличии заживления без воспаления проводится бужирование неоануса расширителями Гегара, подбирается индивидуальный буж и расписывается схема бужирования, обучая родителей ребенка процедуре бужирования.
 По достижении максимального возрастного бужа выполняется закрытие колостомы. Затем бужирование продолжается максимальным возрастным бужом.
По достижении максимального возрастного бужа выполняется закрытие колостомы. Затем бужирование продолжается максимальным возрастным бужом.
- После заключительного оперативного лечения дети остаются на диспансерном наблюдении. Оцениваются результаты перенесенной оперативной коррекции, назначаются режим, диета, при склонности к запорам родители обучаются постановке очистительных клизм.
- Правильно выбранная тактика лечения, способ хирургической коррекции и адекватная реабилитация обеспечивают ребенку нормальный образ жизни.
Версия для слабовидящих
Государственное бюджетное учреждение здравоохранения города Москвы «Морозовская детская городская клиническая больница Департамента здравоохранения города Москвы
Колл-центр с 08:00-20:00
+7 (495) 959-88-00
+7 (495) 959-88-03
Почта: [email protected]
МГ ФОМС
+7 (495) 952-93-21
Единая справочная служба
Правительства г. Москвы
Москвы
+7 (495) 777-77-77
Карта сайта
Ямочки на крестце и спине: симптомы, причины и многое другое Димпл?
Оба типа ямочек появляются при рождении, но на этом их сходство заканчивается.
Крестцовая ямка (крестцово-копчиковая или копчиковая ямочка) — это углубление чуть выше борозды между ягодицами. Ямочки на спине — это набор ямочек на нижней части спины. Ямочки на спине являются результатом связок, тканей, которые соединяют вашу кожу с тазом.
Если бы у вас были ямочки на спине, у вас было бы по одной с каждой стороны позвоночника. Напротив, будет только одна крестцовая ямочка.
Что значит иметь крестцовую ямочку?
Большинство крестцовых ямочек безвредны. Но иногда определенные типы крестцовых ямочек могут быть признаком серьезных заболеваний.
Крестцовая ямочка может сопровождаться:
- Кожной бородавкой
- Пучок волос
- Обесцвеченная кожа
Если у вашего ребенка есть крестцовая ямочка и другие симптомы, обратитесь к врачу. Врач может захотеть проверить их на возможные проблемы с позвоночником или спинным мозгом. К ним относятся:
Врач может захотеть проверить их на возможные проблемы с позвоночником или спинным мозгом. К ним относятся:
- Синдром привязанного шнура. Это заболевание возникает, когда к спинному мозгу прикрепляется ткань, которая ограничивает его способность двигаться. Если у вашего ребенка такое заболевание, он может чувствовать онемение ног и мочевого пузыря. Если проблема не устранена, у них также может быть недержание кала, что означает, что они не смогут контролировать свои движения кишечника.
- Расщепление позвоночника . У вашего ребенка может быть легкая форма этого состояния, которое называется spina bifida occulta. Это означает, что их позвоночник не полностью охватывает спинной мозг, но спинной мозг остается внутри спинномозгового канала. Обычно симптомы скрытой расщелины позвоночника отсутствуют.
Крестцовая ямочка может быть неглубокой или глубокой. Если она глубокая, вы должны часто чистить ее, чтобы снизить вероятность заражения.
Что значит иметь ямочки на спине?
Ямочки на спине не представляют проблемы. Их также называют «ямочками Венеры», потому что многие люди считают, что они могут повысить вашу плодовитость, красоту и удачу.
На протяжении всей истории многие культуры превозносили ямочки на спине за их красоту. Например, в древнекитайских каллиграфических писаниях ямочки на спине сравнивались с винными косточками.
Что вызывает крестцовые ямочки или ямочки на спине?
Ямочки на крестце и спине являются врожденными, что означает, что вы рождаетесь с ними.
Крестцовые ямочки обнаруживаются у 1,8–7,2% новорожденных. Врачи обычно используют ультразвук, чтобы выяснить, является ли ямочка признаком проблемы.
Как вернуть ямочки?
У вас не может быть ямочек на спине, если вы не родились с ними. Поскольку там, где должны быть ямочки, нет мышц, вы не можете «вырастить» их даже с помощью упражнений.
Но если они у вас есть и вы хотите, чтобы их было лучше видно, вы можете выполнять упражнения на силу и устойчивость поясницы или кора, чтобы сделать нижнюю часть спины более стройной.
Вот несколько упражнений для начала. Вы можете не только укрепить нижнюю часть спины и показать эти ямочки, но и предотвратить боль в пояснице и напряжение мышц . Перед растяжкой разомнитесь и сразу же прекратите растяжку, если вам стало больно.
- Растяжка аддуктора. Положи ногу на стол. Наклонитесь к своей ноге. Когда вы растягиваетесь, старайтесь коснуться рукой стопы. Задержитесь на 20-30 секунд. Проделайте это упражнение три раза.
- Растяжка ягодичных мышц. Прижмите внешнюю сторону лодыжки к столу и убедитесь, что нога находится под углом 90 градусов. Наклонитесь вперед и постарайтесь сделать спину максимально прямой. Удерживайте не менее 20-30 секунд. Проделайте это упражнение три раза.
- Скручивание бедра на спине с использованием фитбола. Лягте на спину на пол. Убедитесь, что ваши колени и бедра согнуты под углом 90 градусов над мячом для упражнений. Двигайте бедрами из стороны в сторону, стараясь не скатиться с мяча.
 Повторяйте не менее 10-20 раз за тренировку.
Повторяйте не менее 10-20 раз за тренировку.
Поражения спины и кожи головы у новорожденных
Обратите внимание: изображения, отмеченные белым символом в правом верхнем углу, такие как изображение крестцовых ямочек ниже, указывают на галерею изображений, которая содержит несколько изображений. открыть галерею.
Поражения кожи головы по средней линии
Поражения кожи головы по средней линии требуют особого внимания. Они могут представлять собой поражения, которые сообщаются с нижележащими структурами нервной системы (энцефалоцеле или менингоцеле) или другие аномалии ткани нервной системы (гетеротопическая менингеальная или нервная ткань).
Как правило, поражение окружает волосяной воротничок. Волосы обычно темнее, грубее и длиннее, чем другие волосы на голове. Также может быть связанная капиллярная мальформация рядом с поражением или над ним. Гетеротопическая нервная ткань также может быть видна вдали от кожи головы, например, на лице.
Важно провести визуализацию, чтобы определить, сообщается ли поражение с нижележащими структурами, особенно перед рассмотрением вопроса об удалении хирургическим путем.
Крестцовые ямочки
Крестцовые ямочки
Крестцовые ямочки относительно часто встречаются у 2-4% новорожденных. Они могут быть связаны с пучком волос. Почти всегда, если ямочка находится в пределах ягодичной складки, нет никакой основной аномалии позвоночника и нет необходимости в обследовании.
Углубления, которые могут потребовать дальнейшего исследования, большие (> 5 мм), глубокие (могут представлять собой кожные синусы и могут сообщаться с нижележащим позвоночным каналом), над ягодичной складкой или связаны с другими кожными маркерами спинальной дизрафии (как показано ниже).
Более глубокие поражения могут быть подвержены инфекциям, вторичным по отношению к застрявшим мусору, волосам и т. д. Родителям следует рекомендовать соблюдать местную гигиену и научить этому ребенка на более позднем этапе.
В неонатальном периоде УЗИ может дать изображения, демонстрирующие какую-либо связь с кожными аномалиями. На последнем изображении справа показан нормальный спинной мозг, изображенный над поражением; нормального общения нет, спинной мозг сужается.
Срединные поражения кожи нижней части спины
Срединные поражения кожи нижней части спины
На первой серии фотографий изображено большое волосатое пятно, покрывающее среднюю часть поясницы. На обзорных рентгенограммах выявлены дефекты сегментации грудных позвонков. В поясничной области увеличение межножкового расстояния, уплощение тел позвонков и сужение межпозвонковых промежутков, а также наличие кальцифицированной «шпоры» в боковой проекции соответствовали диастематомиелии. УЗИ показало расщепленный пуповину.
Это типичный пример взаимосвязи между поверхностными поражениями кожи по средней линии спины и подлежащими аномалиями позвоночника. К любому поражению от нижней поясничной области до верхней шейной области, которое охватывает среднюю линию, следует относиться с уважением. Рассмотрите возможность лежащей в основе аномалии позвоночника, пока не доказано обратное, и проведите необходимые исследования: обзорные снимки и УЗИ.
К любому поражению от нижней поясничной области до верхней шейной области, которое охватывает среднюю линию, следует относиться с уважением. Рассмотрите возможность лежащей в основе аномалии позвоночника, пока не доказано обратное, и проведите необходимые исследования: обзорные снимки и УЗИ.
Напротив, крестцовые ямочки, ямки или пазухи, присутствующие в межъягодичной щели, являются распространенными доброкачественными поражениями, которые, как полагают, встречаются у 2–4% новорожденных. Они не требуют исследования при отсутствии сочетанных сопутствующих поражений выше и отсутствии признаков ортопедических или неврологических аномалий нижних конечностей. Родителям следует рекомендовать соблюдать местную гигиену, так как более глубокие поражения могут в конечном итоге содержать мусор и волосы с возможностью вторичной инфекции.
Другой пример срединного поражения кожи нижней части спины
Это еще один пример срединного поражения над крестцовой щелью.

