Дыхательная синусовая аритмия у детей: Синусовая аритмия у ребенка — причины, симптомы, лечение
Аритмия у детей — синусовая аритмия у ребенка 7 лет. Выраженная аритмия у ребенка.
Аритмия – нарушение
частоты и ритмичности сердечных сокращений. Аритмия может ощущаться, а может и
не ощущаться человеком. Дети на аритмию жалуются редко. И чаще всего аритмия у детей
обнаруживается случайно при плановой записи электрокардиограммы (ЭКГ). Аритмии,
встречающиеся у детей, бывают опасные и безопасные. Несмотря на то, что в большинстве
случаев аритмия безопасна, родители сильно беспокоятся.
- Безопасные аритмии у детей
К самой частой безопасной
аритмии у детей относится дыхательная аритмия. Если глубоко вдохнуть и задержать
дыхание, то частота сердечных сокращений рефлекторно увеличится, а при глубоком
выдохе – наоборот, уменьшится. У детей этот механизм работает активней, и для
них дыхательная аритмия – совершенно естественное явление. При неглубоком
дыхании изменения частоты сердечных сокращений могут наблюдаться на электрокардиограмме.
Это безопасное состояние, и оно не требует специализированной консультации. Но
у некоторых родителей наличие надписи «дыхательная аритмия» на ЭКГ всё равно вызывает
беспокойство.
Другой безопасный вид
аритмии — это экстрасистолы, которым посвящена
отдельная статья. Появление экстрасистол требует более щепетильного
поиска конкретной органической причины в сердце. В первую очередь нужно
исключить пороки сердца и воспаление сердечной мышцы (миокардит). Единичные
экстрасистолы у детей могут быть неопасными и проходить с возрастом.
- Опасные аритмии у детей
При опасных аритмиях необходимо
определить, является ли детская аритмия проявлением неполадки “электрической
системы сердца”, либо проявлением заболевания сердечной мышцы и сердечных
клапанов. В первом случае аритмия может быть самостоятельным заболеванием, а во
втором случае – проявлением другой болезни сердца. Существует целый спектр
врожденных нарушений процесса возникновения и передачи электрического импульса
в сердце.
Первая группа болезней относится к синдрому слабости синусового узла. Наш
“генерал”, главный водитель ритма, допускает в своей работе большие паузы или
генерирует замедленный ритм.
Второй тип аритмии связан с наличием дополнительных, «не
регламентированных» пучков проведения, которые могут пропускать электрический
импульс не в том направлении, в котором «задумано». Это приводит к серьезной аритмии с высокой
частотой сердечных сокращений и ухудшает состояние ребёнка. В первую очередь это
синдром Вольфа-Паркинсона-Уайта (WPW). Его признаки можно обнаружить на ЭКГ покоя.
К третьему распространенному типу аритмии относятся опасные желудочковые экстрасистолы. Несмотря
на то, что большинство экстрасистол неопасны, бывают и опасные, в определённый
момент они могут привести к желудочковой тахикардии и внезапной сердечной
смерти. Определить степень опасности экстрасистол может специалист, и задача
перед ним стоит непростая. Скрупулезный анализ ЭКГ покоя ребёнка, даже такой, на
Скрупулезный анализ ЭКГ покоя ребёнка, даже такой, на
которую не попали желудочковые экстрасистолы, может установить риск их
появления. Мы смотрим на длину интервала QT. Если она превосходит определённые значения, это
говорит о вероятном нарушении строения определённых типов ионных каналов, что
повышает риск развития опасной желудочковой тахикардии. Также мы смотрим на ряд
параметров для исключения Синдрома Бругада, так как желудочковая аритмия при нём
может быть опасна.
К сожалению, не всегда,
когда ребёнок жалуется на аритмию или падает в обморок, мы можем зарегистрировать
аритмию на ЭКГ, даже проводя непрерывное мониторирование в течение трёх дней. И
это очень ответственная задача, особенно когда на ЭКГ аритмия не попадает. Бывает,
что дети не жалуются на аритмию, но она есть. Родители могут оценить состояние
ребёнка и наличие аритмии, анализируя пульс, который при аритмии будет
нерегулярным. Также у ребёнка появляется клиническая симптоматика: ребёнок
может резко замедлить бег, присесть на корточки, упасть в обморок.
- Диагностика аритмии у детей
Если ребёнок не жалуется,
нормально бегает, в обморок не падает, но при этом на ЭКГ написано слово “аритмия”,
то паниковать не стоит. Нужно показать ЭКГ педиатру. Вполне возможно, там будет выявлена дыхательная
аритмия, которая не будет требовать консультации кардиолога. Если это обычные
редкие экстрасистолы, то помочь может и педиатр. Обращение к кардиологу или к
аритмологу требуется в очень редких случаях. Главный повод для обращения к
кардиологу – не сама аритмия, выявленная на ЭКГ, а появившаяся у ребенка клиническая
симптоматика, обмороки, в первую очередь.
Детские болезни сердца
очень хорошо изучены. Чтобы понять, является ли аритмия проявлением болезни
сердца, нужно сделать простейшее исследование — эхокардиографию. Это
исследование, проведённое опытным специалистом, даёт точный результат. Для
определения наличия аритмии, её типа и длительности пауз чаще всего используют
холтеровское мониторирование ЭКГ (длительная запись кардиограммы в течение
суток и более). Однако по нему не всегда можно сказать, насколько эта аритмия
Однако по нему не всегда можно сказать, насколько эта аритмия
опасна.
В ряде случаев детям можно
провести очень подробное внутрисердечное электрофизиологическое исследование. Оно
безопасно, но инвазивно. Мы взвешиваем риски внезапной смерти ребенка с рисками
процедуры, и у некоторых детей эта процедура оправдана.
Взрослым пациентам с
аритмией требуются более сложные тесты. Подробней об аритмии у взрослых читайте
в статьях Мерцательная аритмия и Экстрасистолия.
Отдельная категория детей
– дети, которые планируют заниматься профессиональным спортом. Их ЭКГ должна
быть проанализирована особенно тщательно. Увеличение интервала QT может служить прямым
отводом от занятий профессиональным спортом (из-за риска развития тяжелой
аритмии и внезапной
смерти. Нередко бывает, что на удлинение QT обращают внимание в
14-16 лет, когда пройден долгий путь подготовок и есть спортивные достижения.
Дети плохо переносят запоздалые известия о том, что карьеру спортсмена придется
заканчивать.
- Лечение аритмии у детей
Если по данным
электрофизиологического исследования мы находим опасную аритмию или
подтверждаем степень её опасности, то излечить её можно с помощью метода
радиочастотной абляции. Как известно, идеального препарата-антиаритмика не
существует. Поэтому радиочастотная абляция является предпочтительным методом и выполняется
один раз для лечения большинства опасных врожденных нарушений ритма у детей.
Как быть при синдроме
слабости синусового узла, когда у ребёнка есть длительные паузы в работе
сердца? Если ребёнок падает в обморок, то ему показано лечение в виде установки
электрокардиостимулятора. Встречаются ситуации, когда у ребёнка редкий ритм, но
он себя чувствует хорошо. Во многих случаях после глубокой оценки состояния и
проведения холтеровского мониторирования можно обойтись без лечения. Но это
решение должен принять аритмолог.
Если аритмия связана с
болезнью сердечной мышцы или клапанов, то в первую очередь надо лечить эту
болезнь, проводить хирургическую операцию. Как правило, после неё аритмия
Как правило, после неё аритмия
уходит сама, специальная коррекция требуется редко.
ЩекочихинДмитрийЮрьевич
Кардиолог, терапевт
Кандидат медицинских наук.
ГришковецАндрейИванович
Кардиолог, врач рентгенэндоваскулярной диагностики и лечения, терапевт
ЭрлихАлексейДмитриевич
Кардиолог
Доктор медицинских наук.
ВоструховаСветланаВикторовна
Кардиолог-сомнолог
Кандидат медицинских наук.
ШорниковСергейБорисович
Кардиолог
причины, диагностика, лечение – статьи от АО Медицина
Случаи диагностирования сердечных заболеваний у детей ежегодно увеличиваются. Это связанно со многими факторами, которые и влияют на образование всевозможных патологий.
Синусовая аритмия у ребенка – одна из таких болезней. Она представляет собой нарушение работы сердца, предполагающее изменение частоты сокращений и ритма. Рассмотрим синусовую аритмию у ребенка и спорт, возможные причины, а также то, что должны делать взрослые в случае постановки такого диагноза их ребенку.
Важно! Не паникуйте – в большинстве случаев (но не в каждом!) синусовая аритмия сердца у ребенка не несет серьезной угрозы, однако контролировать, периодически мониторить состояние ребенка необходимо.
Причины
Если говорить о провоцирующих факторах, то можно выделить дыхательную (порядка 70% случаев) и недыхательную причину появления аритмии, в зависимости от того, связано это нарушение с процессом дыхания или нет. Рассмотрим причины синусовой аритмии у детей.
Рассмотрим причины синусовой аритмии у детей.
Дыхательная
То есть аритмия связана с дыханием. Что это означает? Во время вдоха частота сердечных сокращений выше, чем во время выдоха. С чем это связано? Как правило, с незрелостью нервной системы. В период активного роста, к примеру, одни структуры растут быстрее других – отсюда временная функциональная несостоятельность. Когда ребенок окончательно сформируется во взрослого человека, эти явления пройдут.
Также причиной синусовой аритмии у детей может стать повышенное внутричерепное давление, энцефалопатия.
Недыхательная
Такая форма нарушения порой носит приступообразный характер, она может провоцироваться рядом патологических процессов в организме:
- инфекционно-воспалительный процесс, сопровождающийся лихорадкой, интоксикацией;
- вегетососудистая дистония;
- эндокринные заболевания;
- отравление, обезвоживание;
- ревматическая болезнь;
- прием некоторых лекарственных средств.

Недыхательная аритмия может быть связана с врожденными особенностями функционирования сердца, а также с приобретенными заболеваниями сердца. Выраженная синусовая аритмия у ребенка обязательно требует коррекции основного заболевания.
Формы
Синусовые аритмии сердца у ребенка можно разделить на тахикардии, брадикардии и экстрасистолии. Первые два характеризуются частотой сердечных сокращений. При тахикардии ЧСС высокая, и связана может быть как с физической или эмоциональной нагрузкой, так и с интоксикационными явлениями, гипоксией и прочими патологическими явлениями.
Брадикардия, напротив, предполагает уменьшение ЧСС, спровоцировать такое явление могут все факторы, перечисленные выше.
А экстрасистолия предполагает несвоевременную деполяризацию и сокращение камер или всего сердца. Чаще экстрасистолы носят именно функциональный характер, то есть связаны не с органической патологией, а со стрессами, к примеру. Проявляются специфически – ребенок может пожаловаться на ощущение «замирания», «остановки» сердца, резкого толчка в области груди или где-то в горле. Вместе с тем может закружиться голова, возникнуть ощущение нехватки воздуха. По факту никакой остановки сердца, конечно, не происходит – такие ощущения возникают вследствие компенсаторной паузы.
Вместе с тем может закружиться голова, возникнуть ощущение нехватки воздуха. По факту никакой остановки сердца, конечно, не происходит – такие ощущения возникают вследствие компенсаторной паузы.
В зависимости от того, насколько выражены нарушения, выделяют умеренную и выраженную аритмию. Умеренная обычно носит функциональный характер, клинические проявления практически отсутствуют и специфической коррекции явление не требует. Выраженная синусовая аритмия у ребенка коррекции требует обязательно. Важно понимать, что сама по себе синусовая аритмия – это не заболевание, а проявление основного заболевания (к примеру, миокардита или тиреотоксикоза). Возможных вариантов очень много, поэтому требуется тщательная диагностика.
Симптомы
Синусовая аритмия чаще выявляется в ходе планового обследования, редко доставляет дискомфорт, особенно в случаях с дыхательной формой. Ребенок может ощущать высокий пульс, но иных жалоб обычно нет. Впрочем, сопутствовать нарушению сердечного ритма может ощущение нехватки воздуха, боли в груди, синкопальные состояния.
Возможные осложнения
Как правило, чем раньше диагностировано заболевание, тем лучше прогноз.
Прогнозы зависят от того, что спровоцировало аритмию. Если речь идет о дыхательной, то угрозы такое явление практические не представляет. Что же касается недыхательной, то среди возможных осложнений – синкопальные состояния, постепенно развивающаяся сердечная недостаточность. Возьмите состояние под контроль как можно скорее, обязательно сделайте ЭКГ при синусовой аритмии у ребенка.
Диагностика
В ходе приема доктор осматривает маленького пациента. Если ребенок плохо контактирует с чужими людьми, в частности с врачами, стоит подробнее расспросить у него дома, что именно его беспокоит. В ходе опроса доктор анализирует жалобы ребенка, собирает анамнез. Скорее всего, потребуются клинические анализы крови. Конечно, ЭКГ при синусовой аритмии у ребенка – ее проведут сразу. Также могут понадобиться результаты холтеровского мониторирования, эхокардиографии. Возможно, будет информативна ортостатическая проба.
Все анализы и инструментальные исследования проводятся в одном месте – вам не нужно ездить, терять время. Мы находимся в ЦАО, недалеко от м. Маяковская.
Что делать?
Если малыш плохо себя почувствовал, но ранее вы не обращались к врачу и достоверного диагноза на руках не имеете, не давайте ребенку никаких лекарств, даже если твердо уверены, что средство поможет.
Ни в коем случае не обращайтесь к методам так называемой «народной» медицины.
Когда следует обратиться к врачу
Сначала запишитесь к педиатру, а затем, если необходимо, педиатр даст направление к детскому кардиологу.
Конечно, самостоятельно выявить синусовую аритмию сердца у ребенка невозможно. Заподозрить развитие кардиологическое заболевание у ребенка можно по учащенной ЧСС. Часто синусовая аритмия практически не проявляет себя, и обнаруживают ее во время планового обследования.
Наш педиатр направит вас к детскому кардиологу, доктор внимательно проработает вашу проблему и обязательно поможет. Принимает врач в центре Москвы, в 5 минутах ходьбы от метро Маяковская.
Принимает врач в центре Москвы, в 5 минутах ходьбы от метро Маяковская.
Аритмия и спорт
В целом синусовая аритмия у ребенка и спорт – совместимы. Если речь идет о дыхательной аритмии, то ребенок вполне может заниматься физкультурой. В случае с недыхательной аритмией режим физических нагрузок определяется индивидуально, но, скорее всего, нагрузки порекомендуют щадящие. Выраженная синусовая аритмия у ребенка требует особого внимания к составлению режима.
Профилактика
Специфической профилактики синусовой аритмии не разработано, однако снизить риск кардиологических нарушений можно, приучив ребенка уделять должное внимание здоровью. Так, следует нормализовать режим нагрузок и отдыха, режим питания. Не менее важно научить ребенка адекватно реагировать на эмоциональный стресс и справляться с ним с наименьшими потерями.
Как записаться к специалисту
Не теряйте время – запишитесь на консультацию всего за несколько кликов. Оставьте свои данные в форме обратной связи либо свяжитесь с нами по контактному номеру +7 (495) 775-73-60.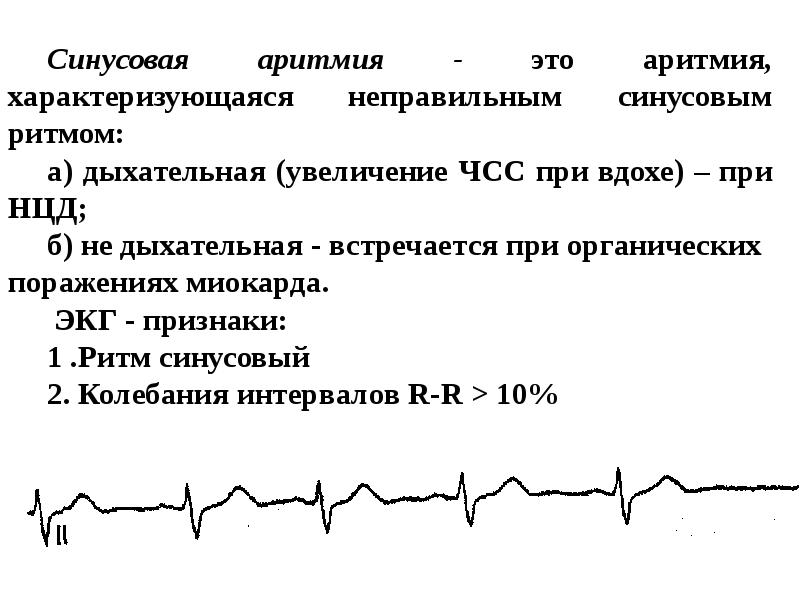 В случае необходимости вызова скорой помощи АО «Медицина» (клиника академика Ройтберга) вы можете позвонить по телефону +7 (495) 775-73-60.
В случае необходимости вызова скорой помощи АО «Медицина» (клиника академика Ройтберга) вы можете позвонить по телефону +7 (495) 775-73-60.
Территориально клиника находится в Центральном округе Москвы, недалеко от метро «Маяковская», в 5 минутах ходьбы. Адрес: 2-й Тверской-Ямской переулок, дом 10.
Среди наших специалистов есть кандидаты и доктора наук, многоопытные врачи, успешно решающие сложные клинические задачи.
Не откладывайте посещение специалиста, даже если ребенку уже стало лучше. Чем быстрее вы обратитесь по поводу лечения синусовой аритмии у детей, тем выше шансы взять под контроль возможную болезнь и излечить ее навсегда.
Записаться на прием
Оставьте свой номер телефона, и мы вам поможем.
12:3013:0013:3014:0014:3015:0015:3016:00
Я даю согласие на обработку указанных мной персональных данных в целях обработки обращений (записи на прием) на условиях обработки персональных данных в соответствии с
«Политикой обработки персональных данных в АО «Медицина».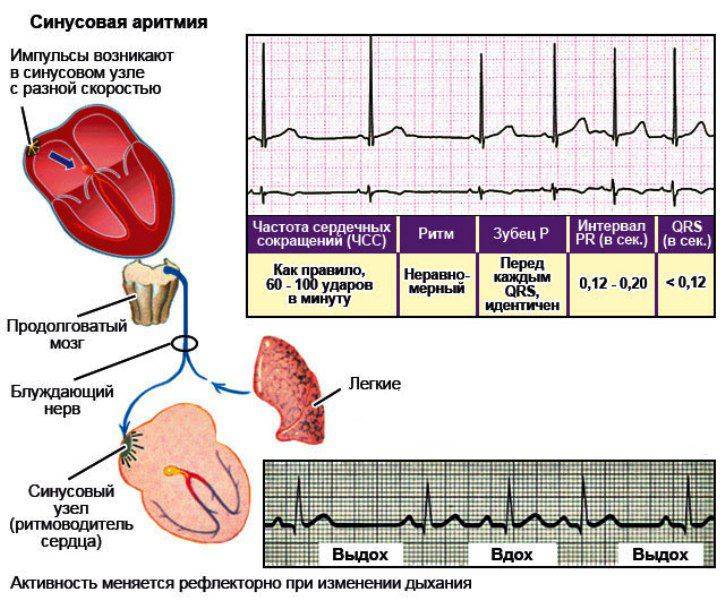
Лицензии и сертификаты
Аритмии | Children’s Wisconsin
Аритмия (также называемая дисритмией) — это аномальный сердечный ритм, из-за которого сердце работает менее эффективно.
Аритмии могут вызвать проблемы с сокращениями камер сердца:
- Не позволяя камерам наполниться достаточным количеством крови, потому что электрический сигнал заставляет сердце сокращаться слишком быстро.
- Недопущение перекачивания достаточного количества крови в организм из-за того, что электрический сигнал заставляет сердце сокращаться слишком медленно или слишком неравномерно.
В любой из этих ситуаций сердце может быть не в состоянии перекачивать достаточное количество крови в организм с каждым ударом из-за влияния аритмии на частоту сердечных сокращений. Воздействие на организм часто одинаково, независимо от того, бьется ли сердце слишком быстро, слишком медленно или слишком нерегулярно.
Каковы симптомы аритмии?
Ниже приведены наиболее распространенные симптомы аритмии. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Слабость
- Усталость
- Сердцебиение
- Низкое кровяное давление
- Головокружение
- Обморок
Симптомы аритмии могут напоминать другие заболевания или проблемы с сердцем.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза. Еще одним признаком аритмии является изменение картины электрокардиограммы (ЭКГ или ЭКГ). Тем не менее, изменения ЭКГ не видны, если не проводится тест ЭКГ или ребенок не находится под наблюдением в больнице или другом учреждении. Поскольку симптомы, подобные перечисленным выше, могут указывать на наличие аритмии, детям с одним или несколькими симптомами обычно проводят ЭКГ.
Какие существуют виды аритмий?
Предсердная аритмия — это аритмия, вызванная аномальной функцией синусового узла или развитием другого предсердного водителя ритма в ткани сердца, который берет на себя функцию синусового узла.
Желудочковая аритмия — это аритмия, которая возникает, когда другая область в нижних камерах сердца (желудочки) берет на себя функцию управления частотой сердечных сокращений.
Аритмии также можно разделить на медленные (брадиаритмии) и быстрые (тахиаритмии). «Бради-» означает «медленно», а «тахи-» означает «быстро».
Ниже перечислены некоторые из наиболее распространенных аритмий:
Предсердные аритмии
- Синусовая аритмия — состояние, при котором частота сердечных сокращений изменяется в зависимости от дыхания. Синусовая аритмия обычно встречается у детей; взрослые могут часто иметь его также. Обычно это доброкачественное состояние — симптомы или проблемы, связанные с синусовой аритмией, могут отсутствовать.
- Синусовая тахикардия — состояние, при котором частота сердечных сокращений превышает норму для детского возраста, поскольку синусовый узел посылает электрические импульсы с большей частотой, чем обычно.
 Это состояние может вызывать такие симптомы, как слабость, утомляемость, головокружение или учащенное сердцебиение, если частота сердечных сокращений становится слишком высокой, чтобы обеспечить достаточный приток крови к телу. Синусовая тахикардия часто бывает временной, возникает, когда организм находится в состоянии стресса из-за физических упражнений, сильных эмоций, лихорадки или обезвоживания, и это лишь некоторые из причин. После снятия стресса частота сердечных сокращений обычно возвращается к своему обычному уровню.
Это состояние может вызывать такие симптомы, как слабость, утомляемость, головокружение или учащенное сердцебиение, если частота сердечных сокращений становится слишком высокой, чтобы обеспечить достаточный приток крови к телу. Синусовая тахикардия часто бывает временной, возникает, когда организм находится в состоянии стресса из-за физических упражнений, сильных эмоций, лихорадки или обезвоживания, и это лишь некоторые из причин. После снятия стресса частота сердечных сокращений обычно возвращается к своему обычному уровню. - Синдром слабости синусового узла — состояние, при котором синусовый узел посылает электрические сигналы либо слишком медленно, либо слишком быстро. Может быть чередование между слишком быстрыми и слишком медленными темпами. Это состояние может вызывать симптомы, если скорость становится слишком медленной или слишком быстрой для организма. фибрилляция желудочков (ФЖ) — состояние, при котором электрический сигнал отправляется из желудочков с очень высокой скоростью и неустойчивой скоростью.
 В результате желудочки не могут наполняться кровью и выкачивать ее, что приводит к очень низкому кровяному давлению и таким симптомам, как слабость, головокружение, обмороки или потеря сознания.
В результате желудочки не могут наполняться кровью и выкачивать ее, что приводит к очень низкому кровяному давлению и таким симптомам, как слабость, головокружение, обмороки или потеря сознания. - Трепетание предсердий — состояние, при котором электрические сигналы поступают от предсердий с высокой, но равномерной частотой, что приводит к более быстрому сокращению желудочков и увеличению частоты сердечных сокращений. Частота сердечных сокращений остается постоянной, так как она бьется быстрее. Когда сигналы от предсердий поступают с большей скоростью, чем могут реагировать желудочки, на ЭКГ развивается характерная «пилообразная» картина, показывающая два или более зубца P между каждым комплексом QRS. Количество зубцов P между каждым комплексом QRS обычно является постоянным числом и выражается в виде отношения (т. е. трепетание предсердий два к одному означает, что между каждым QRS возникают два зубца P).
- Мерцательная аритмия — состояние, при котором электрические сигналы исходят от предсердий с очень высокой скоростью и неравномерностью.
 Желудочки сокращаются беспорядочно из-за беспорядочных сигналов, поступающих от предсердий.
Желудочки сокращаются беспорядочно из-за беспорядочных сигналов, поступающих от предсердий. - Преждевременные наджелудочковые сокращения или преждевременные сокращения предсердий (PAC) — состояние, при котором синусовый узел или другой участок кардиостимулятора над желудочками рано посылает электрический сигнал. Желудочки не могут реагировать на этот сигнал, потому что они все еще находятся в фазе сокращения.
- Наджелудочковая тахикардия (СВТ), пароксизмальная предсердная тахикардия (ПАТ) — состояние, при котором частота сердечных сокращений учащается из-за серии ранних ударов из синусового узла или другого места водителя ритма над желудочками. ПАТ обычно начинается и быстро заканчивается, повторяясь в повторяющихся периодах. Это состояние может вызывать такие симптомы, как слабость, утомляемость, головокружение, обмороки или учащенное сердцебиение, если частота сердечных сокращений становится слишком высокой.
Желудочковые аритмии
- Преждевременные сокращения желудочков (ЖЭС) — состояние, при котором электрический сигнал возникает в желудочках и заставляет желудочки сокращаться до получения электрического сигнала от предсердий.
 ЖЭ не редкость и часто не вызывают симптомов или проблем. Однако, если частота экстрасистол увеличивается до нескольких в минуту, могут возникнуть такие симптомы, как слабость, утомляемость, головокружение, обмороки или сердцебиение.
ЖЭ не редкость и часто не вызывают симптомов или проблем. Однако, если частота экстрасистол увеличивается до нескольких в минуту, могут возникнуть такие симптомы, как слабость, утомляемость, головокружение, обмороки или сердцебиение. - Желудочковая тахикардия (ЖТ) — состояние, при котором электрический сигнал посылается из желудочков очень быстро, но равномерно. Если частота сердечных сокращений поддерживается на высоком уровне, могут возникнуть такие симптомы, как слабость, утомляемость, головокружение, обмороки или учащенное сердцебиение.
- Фибрилляция желудочков (ФЖ) — состояние, при котором электрический сигнал посылается из желудочков с очень высокой скоростью и с неустойчивой скоростью. В результате желудочки не могут наполняться кровью и выкачивать ее, что приводит к очень низкому кровяному давлению и таким симптомам, как слабость, головокружение, обмороки или потеря сознания.
Симптомы различных аритмий могут напоминать другие заболевания или проблемы с сердцем. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Как диагностируются аритмии?
Помимо полного сбора анамнеза и медицинского осмотра вашего ребенка, существует несколько различных типов процедур, которые можно использовать для диагностики аритмий. Некоторые из этих процедур включают следующее:
- Электрокардиограмма (ЭКГ или ЭКГ) — электрокардиограмма — измерение электрической активности сердца. Размещая электроды в определенных местах на теле (грудь, руки и ноги), можно получить изображение или отслеживание электрической активности, поскольку электрическая активность принимается и интерпретируется аппаратом ЭКГ. ЭКГ может указать на наличие аритмии или других типов сердечных заболеваний. Существует несколько вариантов теста ЭКГ, в том числе следующие:
- ЭКГ покоя — Для этой процедуры снимается одежда с верхней части тела и к груди, рукам и ногам прикрепляются небольшие липкие участки, называемые электродами.
 Эти электроды подключены к аппарату ЭКГ проводами. Затем запускается аппарат ЭКГ, который записывает электрическую активность сердца в течение минуты или около того. Во время этой ЭКГ ребенок лежит.
Эти электроды подключены к аппарату ЭКГ проводами. Затем запускается аппарат ЭКГ, который записывает электрическую активность сердца в течение минуты или около того. Во время этой ЭКГ ребенок лежит. - ЭКГ с физической нагрузкой или стресс-тест — Ребенка подключают к аппарату ЭКГ, как описано выше. Однако вместо того, чтобы лежать, ребенок тренируется, ходя по беговой дорожке или крутя педали на велотренажере, пока записывается ЭКГ. Этот тест проводится для оценки изменений ЭКГ во время стресса, такого как физическая нагрузка.
- Сигнал-усредненная ЭКГ — Эта процедура проводится так же, как и ЭКГ покоя, за исключением того, что электрическая активность сердца записывается в течение более длительного периода времени, обычно от 15 до 20 минут. ЭКГ с усреднением сигнала выполняется при подозрении на аритмию, но не выявляется на ЭКГ в покое, поскольку аритмии могут носить кратковременный характер и не обнаруживаться в течение короткого времени записи ЭКГ в покое.

- ЭКГ покоя — Для этой процедуры снимается одежда с верхней части тела и к груди, рукам и ногам прикрепляются небольшие липкие участки, называемые электродами.
- Холтеровское мониторирование — Холтеровское мониторирование представляет собой запись ЭКГ в течение 24 или более часов. Три электрода прикреплены к груди ребенка и подключены к небольшому портативному регистратору ЭКГ с помощью отведений. Во время этой процедуры ребенок занимается своими обычными повседневными делами (за исключением таких действий, как принятие душа, плавание или любая деятельность, вызывающая чрезмерное потоотделение, которое может привести к ослаблению или падению электродов). Существует два типа холтеровского мониторирования, в том числе следующие:
- Непрерывная запись — ЭКГ записывается непрерывно в течение всего периода тестирования.
- Монитор событий или циклическая запись — ЭКГ записывается только тогда, когда пациент начинает запись при появлении симптомов.
- Электрофизиологическое исследование (ЭФИ) — инвазивный тест в нашей лаборатории катетеризации, при котором небольшая тонкая трубка (катетер) вводится через пах или шею и вводится в сердце.
 Это дает врачу возможность найти место возникновения аритмии в сердечной ткани и, таким образом, определить, как лучше всего ее лечить.
Это дает врачу возможность найти место возникновения аритмии в сердечной ткани и, таким образом, определить, как лучше всего ее лечить.
Как лечат аритмии?
Конкретное лечение аритмий будет определено лечащим врачом вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Объем условия
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания от течения состояния
- Ваше мнение или предпочтение
Аритмии могут присутствовать, но вызывают мало проблем, если вообще вызывают их. В этом случае лечащий врач вашего ребенка может принять решение не лечить аритмию. Однако, когда аритмия вызывает симптомы, существует несколько различных вариантов лечения.
Лечащий врач вашего ребенка выберет лечение аритмии в зависимости от типа аритмии, тяжести симптомов и наличия других состояний (например, диабета, почечной недостаточности, сердечной недостаточности), которые могут повлиять на курс лечения.
Многие аритмии можно вылечить, изменив образ жизни и приняв лекарства. Другие потенциальные методы лечения включают:
- Кардиоверсия — При этой процедуре к сердцу через грудную клетку подается небольшой электрический разряд, чтобы остановить определенные, очень быстрые аритмии, такие как мерцательная аритмия, наджелудочковая тахикардия или синусовая тахикардия. Вашему ребенку дают лекарство, чтобы помочь ему расслабиться, а затем подключают к монитору ЭКГ, который также подключен к устройству для кардиоверсии. Небольшой электрический разряд наносится в определенный момент во время цикла ЭКГ.
- Абляция — Это инвазивная процедура, проводимая в лаборатории электрофизиологии, при которой небольшая тонкая трубка (катетер) вводится в сердце через сосуд в паху или руке. Процедура проводится аналогично электрофизиологическим исследованиям (ЭФИ), описанным выше. После того, как место аритмии было определено с помощью EPS, катетер перемещается на это место.
 С помощью таких методов, как радиочастотная абляция (к месту воздействия применяются радиоволны очень высокой частоты, нагревающие ткань до разрушения участка) или криоабляция (к месту наносится ультрахолодное вещество, замораживающее ткань и разрушающее сайт), место аритмии может быть разрушено.
С помощью таких методов, как радиочастотная абляция (к месту воздействия применяются радиоволны очень высокой частоты, нагревающие ткань до разрушения участка) или криоабляция (к месту наносится ультрахолодное вещество, замораживающее ткань и разрушающее сайт), место аритмии может быть разрушено. - Внутренние кардиовертеры-дефибрилляторы (ИКД) — Имплантируемое устройство, похожее на кардиостимулятор, ИКД определяет, когда сердцебиение становится слишком частым, и подает небольшой электрический разряд в сердце, чтобы замедлить его.
- Кардиостимулятор — Постоянный кардиостимулятор представляет собой небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения. Постоянный кардиостимулятор может использоваться для стимуляции сердцебиения, если естественный водитель ритма сердца (синусно-предсердный или СА-узел) не функционирует должным образом и у него развилась ненормальная частота сердечных сокращений или ритм или если электрические пути заблокированы.
 Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.- Младенцам и детям младшего возраста кардиостимуляторы обычно помещают в брюшную полость. Провода, соединяющие кардиостимулятор с сердцем, располагаются на внешней поверхности сердца. Это положение полезно, потому что жир в области живота защищает кардиостимулятор и провода кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
- Детям школьного возраста и подросткам кардиостимулятор можно размещать в области плеча прямо под ключицей. Провода кардиостимулятора часто помещают внутрь верхней полой вены, крупной вены, которая соединяется с правым предсердием, а затем направляют внутрь сердца.
- Имплантируемый кардиовертер-дефибриллятор — Имплантируемый конвертор-дефибриллятор (ИКД) представляет собой небольшое устройство, похожее на кардиостимулятор, которое имплантируется под кожу, часто в область плеча, сразу под ключицей.
 ИКД определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает частоту, запрограммированную в устройстве, оно производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений. Многие новые ИКД также могут функционировать как кардиостимуляторы, подавая электрический сигнал для регулирования слишком медленного сердечного ритма. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия.
ИКД определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает частоту, запрограммированную в устройстве, оно производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений. Многие новые ИКД также могут функционировать как кардиостимуляторы, подавая электрический сигнал для регулирования слишком медленного сердечного ритма. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия. - Хирургия — Хирургическое лечение аритмий обычно проводится только тогда, когда все другие подходящие варианты не помогли. Хирургическая абляция является серьезной хирургической процедурой, требующей общей анестезии. Грудь вскрывают, обнажая сердце. Участок аритмии локализуется, затем уничтожается или удаляется с целью ликвидации аритмии.
Что такое записи ЭКГ?
Многие из нас знакомы с тем, как выглядит базовая запись ЭКГ. Но что это значит?
Первая небольшая восходящая метка на ЭКГ называется «зубец Р».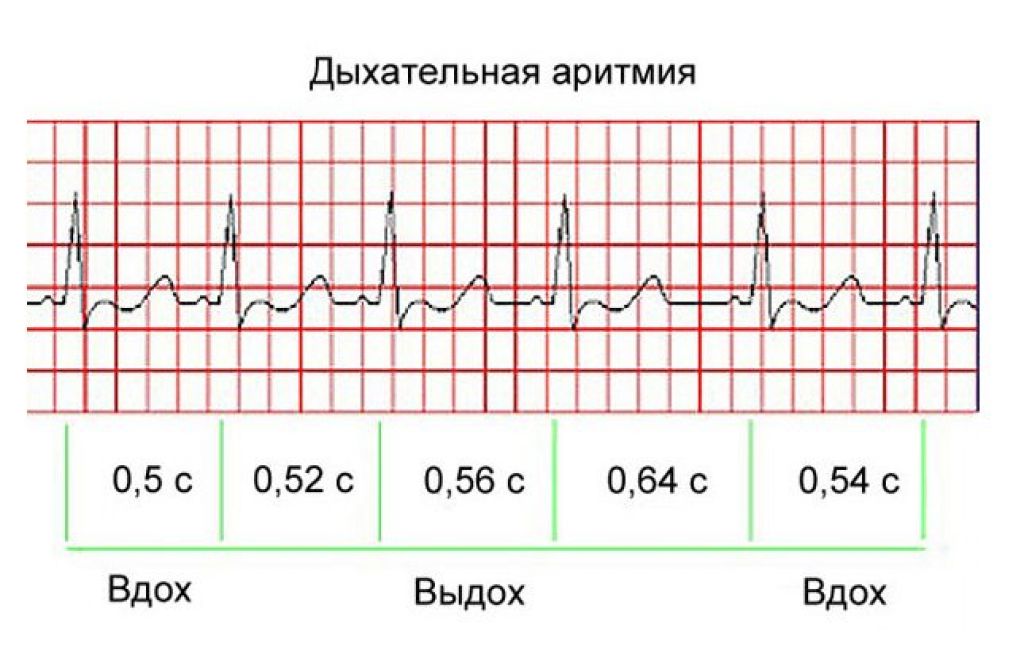 Зубец Р указывает на то, что предсердия (две верхние камеры сердца) сокращаются, чтобы выкачивать кровь.
Зубец Р указывает на то, что предсердия (две верхние камеры сердца) сокращаются, чтобы выкачивать кровь.
Следующая часть трассировки представляет собой короткий нисходящий участок, соединенный с высоким восходящим участком. Эта следующая часть называется «комплексом QRS». Эта часть указывает на то, что желудочки (две нижние камеры сердца) сокращаются, чтобы перекачивать кровь в тело.
Следующий короткий восходящий сегмент называется «ST-сегмент». Сегмент ST указывает количество времени от окончания сокращения желудочков до начала периода покоя, прежде чем желудочки начнут сокращаться для следующего сокращения.
Следующая восходящая кривая называется «зубец Т». Зубец Т указывает на период покоя желудочков.
Когда врач вашего ребенка изучает ЭКГ вашего ребенка, он/она смотрит на размер и длину каждой части ЭКГ. Различия в размере и длине различных частей записи могут быть значительными.
Кривые для каждого отведения ЭКГ в 12 отведениях будут выглядеть по-разному, но будут иметь те же основные компоненты, что и описанные выше. Каждое отведение ЭКГ в 12 отведениях «смотрит» на определенную часть сердца под разными углами. Изменения в отведении могут указывать на проблему с частью сердца, связанной с этим конкретным отведением.
Каждое отведение ЭКГ в 12 отведениях «смотрит» на определенную часть сердца под разными углами. Изменения в отведении могут указывать на проблему с частью сердца, связанной с этим конкретным отведением.
Программа электрофизиологии
Наша программа электрофизиологии предлагает все варианты специализированной помощи для детей с потенциальными нарушениями сердечного ритма, а также для детей, живущих с кардиостимулятором или другим имплантируемым устройством.
Ознакомьтесь с нашими вариантами электрофизиологического лечения
Позвольте нам помочь вам
Приезжаете из другого города?
Путешествие с больным ребенком в новый город может вызвать стресс. Мы можем сделать ваш визит в нашу больницу максимально удобным.
Путешествуете сюда?
Свяжитесь с нами для получения дополнительной информации об Институте сердца Herma. Запишитесь на прием онлайн или позвоните по телефону (414) 607-5280 или по бесплатному номеру (877) 607-5280.
Признан на национальном уровне
Среди лучших в стране
U.S. News & World Report в очередной раз причислил Herma Heart Institute в Детском Висконсине к лучшим программам страны в области детской кардиологии и кардиохирургии. Этот рейтинг отражает отличные результаты и уход, который мы предоставляем даже при самых сложных сердечных заболеваниях. Семьи путешествуют со всей страны и даже со всего мира, чтобы получить помощь от наших специалистов, имеющих опыт лечения врожденных пороков сердца до рождения и во взрослом возрасте.
Прочитать отчет
Синусовая аритмия у новорожденных: типы, диагностика и перспективы
Синусовая аритмия описывает изменения сердечного ритма, которые могут быть как медленнее, так и быстрее, чем обычно. В большинстве случаев это признак здорового сердца.
Хотя аритмией обычно называют «нерегулярное» сердцебиение, это состояние не обязательно является причиной для беспокойства у новорожденных. На самом деле некоторые виды синусовых аритмий считаются типичными для детей, особенно у новорожденных и грудных детей.
На самом деле некоторые виды синусовых аритмий считаются типичными для детей, особенно у новорожденных и грудных детей.
Тем не менее, важно знать об этом типе сердечного ритма, если педиатр связывает это с вашим ребенком. Как всегда, вы должны немедленно обратиться к врачу, если заметите какие-либо тревожные симптомы у вашего новорожденного.
Что такое синусовый ритм?
Ваш синусовый ритм относится к обычному ритму вашего сердца, который возникает в синусовом узле в верхней камере сердца (предсердии). Считающийся «естественным водителем ритма» сердца, синусовый узел управляет электрическими импульсами, которые контролируют ритм и частоту вашего сердца.
Типичная частота сердечных сокращений взрослого человека может составлять от 60 до 100 ударов в минуту в состоянии покоя. Но новорожденные, естественно, имеют более высокую частоту сердечных сокращений от 100 до 205 ударов в минуту во время бодрствования и от 90 до 160 ударов в минуту во время сна.
Синусовая аритмия означает, что ваш синусовый ритм либо медленнее, либо быстрее обычного.
Было ли это полезно?
Причины синусовой аритмии у новорожденных могут различаться и зависеть от ее типа.
Наиболее частым типом синусовой аритмии у новорожденных является респираторная, что совершенно нормально. Это описывает частоту сердечных сокращений, которая естественным образом увеличивается и уменьшается с циклом дыхания.
Хотя другие типы синусовой аритмии встречаются реже, они могут быть связаны с дисфункцией синусового узла. Проблемы с синусовым узлом могут возникнуть и в других возрастных группах из-за лекарств и операций. Однако у новорожденных дисфункция синусового узла обычно связана с врожденным пороком сердца.
Синусовая аритмия обычно не вызывает беспокойства у новорожденных, но все же важно знать ее различные типы, чтобы вы могли обсудить их с врачом.
Дыхательная синусовая аритмия
Как следует из названия, дыхательная синусовая аритмия развивается на основе дыхания вашего ребенка. В таких случаях частота сердечных сокращений вашего ребенка может колебаться в зависимости от того, насколько быстро он вдыхает или выдыхает.
Название этого типа аритмии несколько ошибочно, так как обычно частота сердечных сокращений замедляется при выдохе и увеличивается при вдохе. Это также наиболее распространенный тип нерегулярного сердечного ритма, наблюдаемый у детей.
Синусовая тахикардия
Синусовая тахикардия означает, что ваш сердечный ритм учащается, чем обычно. Это также часто встречается у детей.
Подобно дыхательной синусовой аритмии, этот тип сердечного ритма не обязательно является поводом для беспокойства. Новорожденные могут иметь синусовую тахикардию во время повышенного сердечного выброса при:
- стрессе
- возбуждении
- повышенной активности
- лихорадке
обычно во время отдыха .
Синусовая брадикардия
У новорожденных частота сердечных сокращений в покое обычно не падает ниже 80 ударов в минуту.
Термин «брадикардия» означает, что ваш сердечный ритм медленнее, чем это типично для вашего возраста. Синусовая брадикардия — это замедление сердечного ритма, которое может быть связано с проблемами с синусовым узлом.
Синусовая брадикардия — это замедление сердечного ритма, которое может быть связано с проблемами с синусовым узлом.
В отличие от других видов синусовой аритмии, некоторые случаи брадикардии считаются более серьезными и могут потребовать лечения. Синусовая брадикардия чаще всего встречается у недоношенных детей. Возможные причины включают:
- проблемы с дыханием
- переохлаждение
- воздействие лекарств до рождения
Симптомы синусовой аритмии у новорожденных может быть трудно обнаружить, потому что ваш ребенок не может сказать вам, что он испытывает. Некоторые признаки, на которые вы можете обратить внимание, включают:
- необычную нервозность
- бледность кожи
- недостаток энергии
- трудности с кормлением
Симптомы могут также зависеть от типа синусовой аритмии . Например, типы дыхания являются естественными и совпадают с обычными циклами дыхания вашего ребенка.
Другие виды аритмий могут вызывать:
- одышку
- усталость
- головокружение
- боль в груди
- учащенное сердцебиение
Для диагностики синуса a аритмии, врачи проводят медицинский осмотр и кардиологическое обследование. В то время как стресс-тесты и носимые кардиомониторы могут быть полезны для диагностики детей старшего возраста, полезные методы для младенцев могут включать:
В то время как стресс-тесты и носимые кардиомониторы могут быть полезны для диагностики детей старшего возраста, полезные методы для младенцев могут включать:
- Электрокардиограмма. Этот тест, также называемый ЭКГ, часто является тестом первой линии, используемым для диагностики аномального сердечного ритма, и может применяться в любом возрасте.
- Эхокардиограмма. Этот тест включает в себя ультразвуковое исследование сердца и обычно назначается только в том случае, если врач подозревает, что аритмия у вашего ребенка связана с проблемами со структурой сердца.
Обычно после подтверждения синусовой аритмии дальнейшее лечение не требуется. Это характерно для большинства случаев дыхательной синусовой аритмии и синусовой тахикардии.
Однако, если аритмия связана с врожденным пороком сердца, врач может направить вас к детскому кардиологу для дальнейшего анализа и лечения.
Врачи могут использовать один из следующих вариантов лечения аномальных аритмий у детей:
- операция на сердце
- лекарства
- радиочастотная абляция
- имплантированный кардиостимулятор
синусовая аритмия тимия относительно типична для детей. Возможные осложнения встречаются редко.
Возможные осложнения встречаются редко.
В некоторых случаях врач вашего ребенка может подтвердить подозрение на синусовую аритмию как еще один тип атипичного сердечного ритма в процессе диагностики. Если это произойдет, врач посоветует вам, что делать дальше.
Большинство случаев синусовой аритмии у детей совершенно нормальны и не требуют лечения. На самом деле наличие синусовой аритмии является признаком хорошего здоровья сердца. Его отсутствие может свидетельствовать о серьезных проблемах со здоровьем.
Хотя термин «аритмия» может вызывать беспокойство, синусовая аритмия на самом деле является распространенным явлением, которое обычно имеет доброкачественный характер. Они особенно распространены у детей, у новорожденных также реже возникают осложнения.
Как правило, если вы думаете, что с вашим новорожденным что-то не так, лучше перестраховаться и поговорить с врачом. Признаки, которые вам следует показать педиатру, включают снижение энергии, проблемы с кормлением и чрезмерную раздражительность.
