Для раскрытия шейки матки препараты: Таблетки для размягчения шейки матки
Оценка эффективности и безопасности применения препарата Вибуркол для подготовки шейки матки к родам и профилактики аномалий родовой деятельности
HEALTH OF WOMAN.2016.7(113):73–78; doi 10.15574/HW.2016.113.73
Оценка эффективности и безопасности применения препарата Вибуркол для подготовки шейки матки к родам и профилактики аномалий родовой деятельности
Авраменко Т. В., Мощич А. П.
ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», г. Киев
Национальная медицинская академия имени П.Л. Шупика, г. Киев
Цель исследования: сравнение эффективности применения комплексного биорегуляционного препарата (КБП) Вибуркол производства «Биологише Хайльмиттель Хеель ГмбХ», Германия, и референтного препарата Но-Х-ша производства АО «Лекхим-Харьков», используемых в качестве спазмолитических средств для подготовки шейки матки к родам и профилактики аномалий родовой деятельности.
Материалы и методы. В исследовании участвовали 92 беременные женщины в возрасте от 18 до 45 лет, которые были рандомизированы на 2 группы: основную (n=46) и контрольную (n=46). Вибуркол применяли для лечения в прелиминарный период и профилактики аномалии развития родовой деятельности. Назначали его в конце беременности и в 1-й период родов, утром и вечером. При начавшейся родовой деятельности Вибуркол вводили по 2 свечи каждые 3–4 ч. В контрольной группе использовали спазмолитик Но-Х-ша. Для оценки нейрогуморальной регуляции родов изучали функциональное состояние симпатоадреналовой системы флюориметрическим методом: определяли концентрацию норадреналина и адреналина в моче. Для выявления рисков развития дискоординированной родовой деятельности и состояния сократительной функции матки определяли содержание b-эстрадиола и прогестерона в плазме крови. Также были проанализированы параметры сократительной деятельности матки по данным кардиотокографии.
В исследовании участвовали 92 беременные женщины в возрасте от 18 до 45 лет, которые были рандомизированы на 2 группы: основную (n=46) и контрольную (n=46). Вибуркол применяли для лечения в прелиминарный период и профилактики аномалии развития родовой деятельности. Назначали его в конце беременности и в 1-й период родов, утром и вечером. При начавшейся родовой деятельности Вибуркол вводили по 2 свечи каждые 3–4 ч. В контрольной группе использовали спазмолитик Но-Х-ша. Для оценки нейрогуморальной регуляции родов изучали функциональное состояние симпатоадреналовой системы флюориметрическим методом: определяли концентрацию норадреналина и адреналина в моче. Для выявления рисков развития дискоординированной родовой деятельности и состояния сократительной функции матки определяли содержание b-эстрадиола и прогестерона в плазме крови. Также были проанализированы параметры сократительной деятельности матки по данным кардиотокографии.
Результаты. Использование комплексного биорегуляционного препарата Вибуркол способствует адекватному «созреванию» шейки матки и уменьшению в 1,5 раза случаев возникновения дискоординированной родовой деятельности. Применение КБП Вибуркол в период родов способствовало устранению патологических уровней катехоламинов, приводящих к развитию дискоординированной родовой деятельности.
Применение КБП Вибуркол в период родов способствовало устранению патологических уровней катехоламинов, приводящих к развитию дискоординированной родовой деятельности.
Заключение. Полученные результаты свидетельствуют об эффективности КБП Вибуркол (свечи ректальные) для профилактики дискоординированной родовой деятельности. Препарат соответствует всем современным требованиям, предъявляемым к спазмолитикам и аналгетикам в период родов: оказывает аналгетическое, спазмолитическое, транквилизирующее действие, устраняет побочные рефлекторные реакции, снижает выраженность родового стресса, не оказывает отрицательного действия на сократительную деятельность матки и состояние плода.
Ключевые слова: комплексные биорегуляционные препараты, биорегуляционный подход, аномалия родовой деятельности, подготовка шейки матки, Вибуркол.
Литература:
1. Вдовиченко Ю.П., Чернова А.В. Профилактика аномалий родовой деятельности с использованием антигомотоксических препаратов // Биологическая терапия. – 2002. – № 4. –С. 30–33.
– 2002. – № 4. –С. 30–33.
2. Алиева Э.М. Патология родовой деятельности у первобеременных: Автореф. дисс. … д-ра мед. наук. – М., 1997.
3. Абрамченко В.В. Активное ведение родов. Методическое руководство. — СПб.: СпецЛит, 1997. – 670 с.
4. Гладких Р.Б. Комплексна діагностика, прогнозування, лікування і профілактика дискоординації родової діяльності: Автореф. дис. … канд. мед. наук. – К., 2001.
5. Раскуратов Ю.В. Аномалии родовой деятельности. Особенности патогенеза, клиники и терапии в зависимости от характера прелиминарного периода: Автореф. дис. … д-ра мед. наук. – СПб., 1995.
6. Клименко В.Г. Основные положения патогенетического биорегуляционного подхода в общей терапевтической практике// Биологическая терапия. – 2013. – № 1. – С. 8–11.
7. Хайне Хартмут. Значение антигомотоксической терапии в регуляторной медицине// Биологическая медицина. – 2004. – № 2. – С. 2–4.
8. Ван Брандт Б., Хайне Х. Регуляторная блокада: определение, значение и терапия //Биологическая медицина. – 2006. – С. 4–5.
– 2006. – С. 4–5.
9. Попов А.В. Некоторые аспекты применения гомеопатических средств в родильном зале // Гомеопатия и фитотерапия. – 1995. – № 1. – С. 33–34.
10. Моир Д.Д. Обезболивание родов: Пер. с англ. – М.: Медицина, 1985. – 184 с.
11. Крамарский В.А., Дудакова В.Н. Антигомотоксическая терапия в профилактике дискоординации родовой деятельности // Биологическая медицина. – 2008. – № 2. – С. 23–24.
12. Тираспольский И.В., Каширина Т.Н., Бусоргина О.В., Кузьмин В.Н., Совдагарова Ю.Э. Эффективность гомеопатических свечей Вибуркол при обезболивании родов // Биологическая медицина. – 1998. – № 1. – С. 35–38.
13. Райнхарт И. Гормезис и оценка сверхмалых доз биологически активных веществ // Биологическая медицина. – 1998. – № 2. – С. 4–8.
Методы обезболивания при родах. Эпидуральная анестезия.
Существует несколько подходов к обезболиванию родов. При медикаментозном обезболивании вводятся препараты, обладающие седативным действием.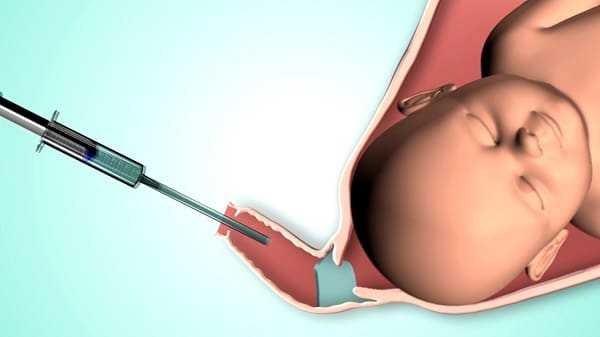 Одним из таких препаратов является фентанил. Фентанил позволяет немного «отдохнуть» при родах, вызывает медикаментозный сон. Недостаток: угнетение двигательной активности плода. Поэтому при быстрых родах ребенок может родиться в медикаментозной депрессии. Все препараты, которые вводятся в организм роженицы, проникают через маточно-плацентарное кровообращение. Именно поэтому акушерские анестезиологи продолжали искать более приемлемый метод обезболивания родов. Так появилась эпидуральная анестезия.
Одним из таких препаратов является фентанил. Фентанил позволяет немного «отдохнуть» при родах, вызывает медикаментозный сон. Недостаток: угнетение двигательной активности плода. Поэтому при быстрых родах ребенок может родиться в медикаментозной депрессии. Все препараты, которые вводятся в организм роженицы, проникают через маточно-плацентарное кровообращение. Именно поэтому акушерские анестезиологи продолжали искать более приемлемый метод обезболивания родов. Так появилась эпидуральная анестезия.
ЭПА – это единственный метод адекватного обезболивания при родах, который применялся даже в королевской семье. Именно под ЭПА рожала королева Англии. Метод ЭПА – единственный метод, одобренный Ватиканом. В некоторых странах количество родов под ЭПА достигает 70% (Франция, США), в других — категорически не используется (Голландия, Швеция). Несмотря на широкое распространение ЭПА, количество осложнений остается неизменным и не зависит от техники проведения эпидуральной анестезии. Эпидуральная анестезия включает в себя пункцию эпидурального пространства, постановку катетера и постоянное введение в эпидуральное пространство раствора анестетика. Делается это пункцией в поясничный отдел позвоночника специальной иглой. Затем вводится катетер, а игла удаляется.
Делается это пункцией в поясничный отдел позвоночника специальной иглой. Затем вводится катетер, а игла удаляется.
Существует два вида обезболивания. Первый: в пространство спинного мозга вводят малые дозы концентрированного раствора анестетика. При этом полностью блокируется чувствительность нервных окончаний на уровне поясничного отдела. Женщина не чувствует схваток, при этом наблюдается онемение ног. Во время родов женщина лежит на боку или спине с приподнятым туловищем. Второй: эпидуральная анелгезия. В эпидуральное пространство вводят большой объем малоконцентрированного анестетика. При этом болевой порог схваток снижается настолько, насколько это комфортно женщине. Роженица чувствует схватки, может свободно передвигаться и принимать различные положения тела во время схваток и родов, однако болевой порог снижается. Применение анелгезии более оправдано, поскольку лучше обезболивает.
Осложнения ЭПА. К наиболее частым осложнениям эпидуральной анестезии относят мигрени или головную боль. Когда ученые начали анализировать приступы головных болей после проведения ЭПА, выяснилось, что возникновение головной боли зависит не от профессионализма анестезиолога и даже не от методики проведения ЭПА. Тогда от чего? Все очень просто. Дело в том, что при использовании данного метода анестезиологами применялись иглы и катетеры низкого качества. На срезе таких игл при увеличении в десятки раз видны зазубрины металла. Представьте, что вы тупыми ножницами по железу отрезали кусочек обыкновенной проволоки или железного листа. На срезе вы увидите зазубрины и обрывки кусочков железа. После удаления такой иглы и катетера травмируется мозговая оболочка, и часть содержимого канала (ликвор) выходит за его пределы. Нарушается давление в спинномозговом канале, и создаются предпосылки для возникновения головной боли. Раньше даже был предложен метод введения крови (тампонады в спинномозговом канале). Затем были созданы иглы с карандашной заточкой (в виде конуса) и с острым лезвием. Такие иглы расслаивают, а не режут, мозговую оболочку, которая хорошо спадается после удаления иглы и не оставляет открытым эпидуральный канал.
Когда ученые начали анализировать приступы головных болей после проведения ЭПА, выяснилось, что возникновение головной боли зависит не от профессионализма анестезиолога и даже не от методики проведения ЭПА. Тогда от чего? Все очень просто. Дело в том, что при использовании данного метода анестезиологами применялись иглы и катетеры низкого качества. На срезе таких игл при увеличении в десятки раз видны зазубрины металла. Представьте, что вы тупыми ножницами по железу отрезали кусочек обыкновенной проволоки или железного листа. На срезе вы увидите зазубрины и обрывки кусочков железа. После удаления такой иглы и катетера травмируется мозговая оболочка, и часть содержимого канала (ликвор) выходит за его пределы. Нарушается давление в спинномозговом канале, и создаются предпосылки для возникновения головной боли. Раньше даже был предложен метод введения крови (тампонады в спинномозговом канале). Затем были созданы иглы с карандашной заточкой (в виде конуса) и с острым лезвием. Такие иглы расслаивают, а не режут, мозговую оболочку, которая хорошо спадается после удаления иглы и не оставляет открытым эпидуральный канал. Еще один негативный фактор — это использование препаратов (анестетиков), не предназначенных для введения в эпидуральное пространство, а, следовательно, очистка данных лекарств намного менее качественная. Возьмем, к примеру, лидокаин харьковского производства. Этот препарат намного дешевле средств для ЭПА (маркаин), но и риск осложнений при его применении достаточно высок. Результаты исследований показали, что использование хороших, дорогих наборов для эпидуральной или комбинированной спинальной анестезии и препаратов для введения в эпидуральной пространство практически в несколько раз снизило частоту головной боли после эпидуральной анестезии.
Еще один негативный фактор — это использование препаратов (анестетиков), не предназначенных для введения в эпидуральное пространство, а, следовательно, очистка данных лекарств намного менее качественная. Возьмем, к примеру, лидокаин харьковского производства. Этот препарат намного дешевле средств для ЭПА (маркаин), но и риск осложнений при его применении достаточно высок. Результаты исследований показали, что использование хороших, дорогих наборов для эпидуральной или комбинированной спинальной анестезии и препаратов для введения в эпидуральной пространство практически в несколько раз снизило частоту головной боли после эпидуральной анестезии.
Еще одно осложнение при родах с ЭПА — это падение артериального давления роженицы. Стоит отметить, что акушеры часто опасаются подъема артериального давления, однако при ЭПА как раз опасно его снижение (артериальная гипотония), которое приводит к значительному нарушению обмена кислорода между организмами матери и плода. Снижается перфузия (поступление крови через плаценту), и высока вероятность гипоксии при родах. Поэтому мониторинг сердцебиения плода при ЭПА должно осуществляться не просто трубкой, которой акушер слушает сердце, а специальным электронным прибором (кардиомонитором).
Поэтому мониторинг сердцебиения плода при ЭПА должно осуществляться не просто трубкой, которой акушер слушает сердце, а специальным электронным прибором (кардиомонитором).
Далее следуют несколько рекомендаций на случай, если вы планируете при родах использовать ЭПА.
1. Проконсультируйтесь перед родами у анестезиолога, целесообразно ли использования ЭПА в вашем случае. Возможно, у вас была травма, или присутствует искривление позвоночника, и данный метод вам не рекомендован. Тогда анестезиолог сможет предложить вам другие методы обезболивания родов и заранее подберет препараты для анестезии.
2. Купите качественный дорогой набор для эпидуральной или комбинированной спинально-эпидуральной анестезии (предполагаемая стоимость 30-40 у.е.)
3. Обязательно возьмите на роды несколько флаконов маркаина (анестетик для эпидуральной анестезии).
4. Начинайте проведение ЭПА при раскрытии шейки матки не менее чем до 4-х и не более чем до 8-ми см.
5. Уточните у анестезиолога, возможно ли проведение эпидуральной аналгезии, при которой вы сможете свободно передвигаться, а болевой порог при родах снизится до комфортного вам состояния.
6. Когда шейка матки раскрылась более чем до 8 см, снижайте дозу анестетика и готовьтесь к потужному периоду. Конечно, болевой синдром несколько усилиться, но это только поможет вам максимально сконцентрироваться на важнейшем втором периоде родов.
7. Поинтересуйтесь у вашего акушера, есть ли у него атравматичный, одноразовый вакуум (KIWI) для ускорения второго периода родов.
8. Не бойтесь, если во втором периоде родов вам предложат родостимуляцию раствором окситоцина. Это предпочтительнее, чем выдавливание (крестеллер), поскольку наносит плоду меньше вреда.
9. Следите за изменением артериального давления. Во время родов с ЭПА его должны измерять как минимум 1–2 раза в течение часа.
10. Желательно проводить мониторинг плода методом кардиотокографии.
P. S. Метод ЭПА — один из самых современных и эффективных методов улучшения переносимости родов женщиной и их облегчения. Однако стоит это недешево (только около 50 у. е уйдет на «расходники»: набор для ЭПА + маркаин и не меньше — на услуги анестезиолога). Таким образом, ЭПА повышает стоимость родов как минимум на 100 у.е. К тому же помните, что мониторинг плода и особенно второй период родов должен пройти в полном согласии женщины и врача. Иногда это не так просто, что чревато негативными последствиями родоразрешения. Существует еще один метод обезболивания при родах — метод паравертебральной анестезии. Но об этом — в разделе консультаций.
Интересно, что в последнее время в Англии популярны роды под гипнозом. Данная методика пока не практикуется в нашей стране. Суть ее состоит в том, что на разных сроках беременности, при проведении дородовой подготовки, отбирается группа женщин, чувствительных к суггестивной терапии. С ними проводятся занятия по введению в транс, и во время родов такая женщина просто входит в состояние гипноза и совершенно не чувствует боли при родах. Может быть, когда-то метод гипноза станет широко применимым и заменит эпидуральную анестезию. Время покажет.
Может быть, когда-то метод гипноза станет широко применимым и заменит эпидуральную анестезию. Время покажет.
Женские консультации | Род. Дом №5
ПРЕДВЕСТНИКИ И ПРИЗНАКИ НАЧАЛА РОДОВ
Вдруг, вы почувствовали, что стало легче дышать, значит, головка малыша опустилась и прижалась ко входу в таз, а дно матки перестало «поджимать» легкие. Увеличилось количество выделений из влагалища, цвет выделений изменился, они стали розоватыми или коричневыми. При измерении массы тела – потеря веса, в конце беременности могут быть тупые боли в области поясницы, не нарушающие сна, и образа жизни беременной. Нерегулярные сокращения матки.
Весь процесс родов делиться на три этапа, или три периода родов:раскрытия, изгнания плода, последовый период.
Первый период родов начинается с началом регулярных схваток, что ведет к прогрессивным изменениям в шейке матки ее сглаживанию, раскрытию и заканчивается, полным ее раскрытием. В свою очередь этот этап разделяется на две фазы: латентную (скрытую) и активную.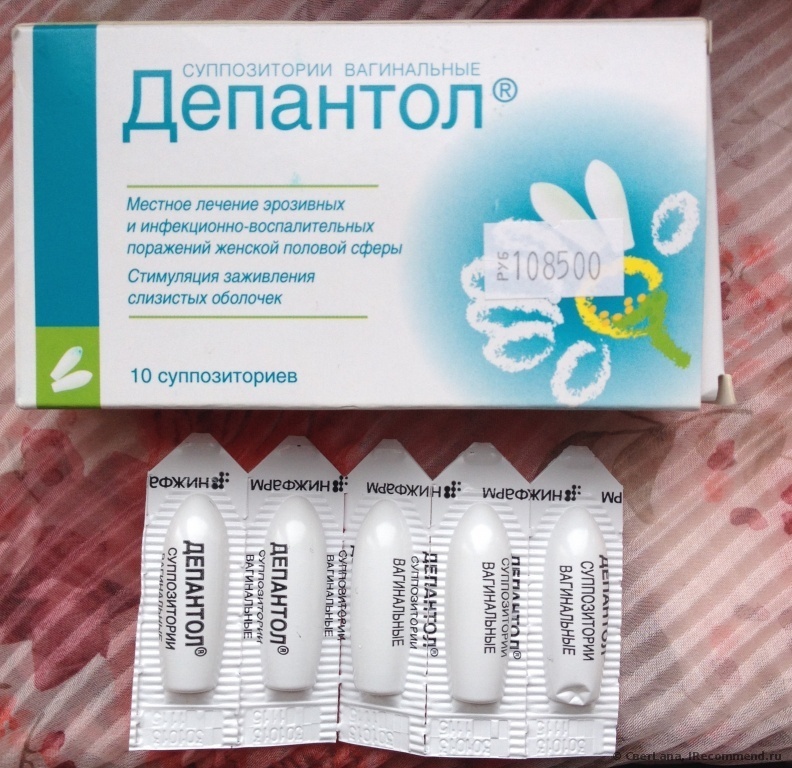 О начале родов свидетельствует выделение из влагалища густой слизи, часто слегка окрашенной кровью,сокращения матки с определенной регулярностью (во время активной фазы не менее 3-х раз за 10 мин).В 12% случаев изливаются околоплодные воды (необходимо обратить внимание на их объём и цвет, в норме они прозрачные, светлые).Если воды отошли, до начала схваток- следует ехать в роддом сразу.
О начале родов свидетельствует выделение из влагалища густой слизи, часто слегка окрашенной кровью,сокращения матки с определенной регулярностью (во время активной фазы не менее 3-х раз за 10 мин).В 12% случаев изливаются околоплодные воды (необходимо обратить внимание на их объём и цвет, в норме они прозрачные, светлые).Если воды отошли, до начала схваток- следует ехать в роддом сразу.
Обращайте внимание на схватки и ощущения, которые вы испытываете. Не бойтесь своих ощущений. Когда они начинаются, когда заканчиваются, как долго схватка держится на пике? По характеру схваток можно спрогнозировать характер родов. Например, если сила схватки достигает пикового состояния очень быстро, и оно держится длительное время, то возможно, роды будут короткими. Если сила схватки достигает пика медленно и держится в пиковом состоянии очень короткое время, можно еще сконцентрировать себя на привычных занятиях, например – помыть посуду, медленно собрать необходимые для вас вещи в родильном доме и т.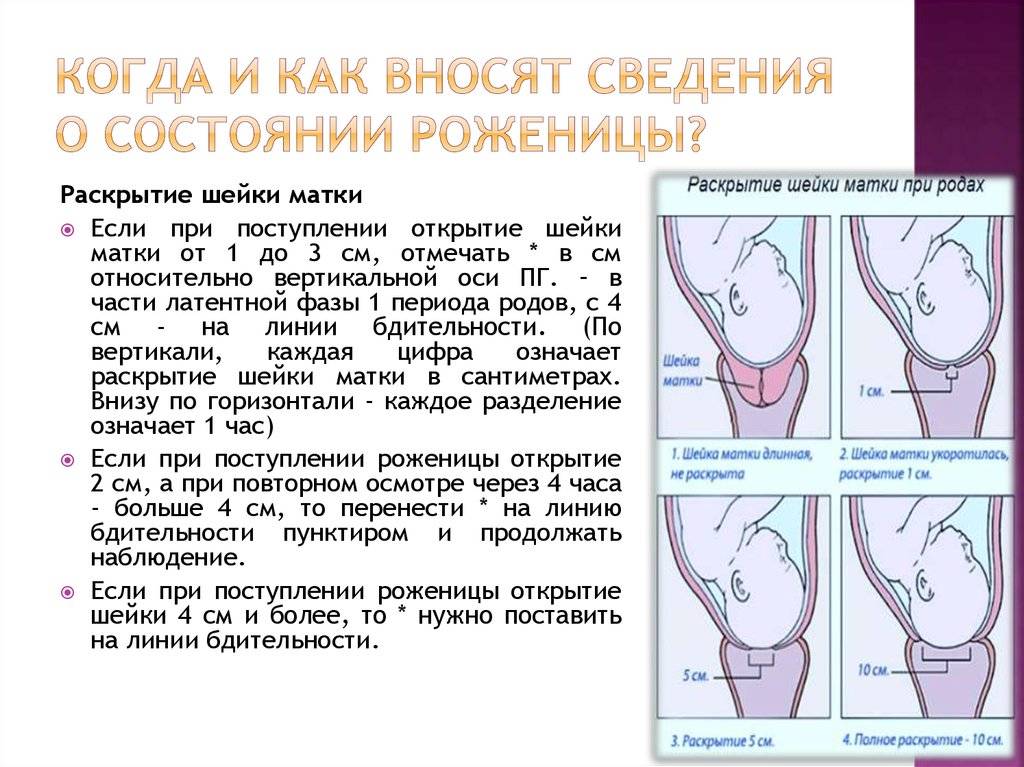 д. (так обычно протекает латентная фаза родов).
д. (так обычно протекает латентная фаза родов).
Несколько советов: Вам еще рано пока становиться рабом Вашего секундомера — так Вы только введете себя в стресс и утомитесь записывать каждую схватку в течение долгих родовых часов. Это совсем необязательно. Вместо этого, Вам может быть достаточно, иногда поглядывать на время, чтобы знать, что происходит. В большинстве случаев, схватки дадут Вам знать, когда их стоит воспринимать более серьезно.
А что, если почувствуете схватки посреди ночи? Как обычно, сходите в туалет, потом приготовьте себе чашечку ромашкового или мятного травяного чая, присядьте и выпейте его. Снова лягте в постель, примените метод релаксации. Посчитайте, сколько длится схватка, если вы считаете, что это активная фаза родов – поезжайте в роддом. Женщины на ранних стадиях родов(в латентной фазе) обычно разговорчивы, чувствуют некоторый приток нервной энергии, это выбрасывается адреналин, чтобы взбодрить вас на начало родов. Когда вы почувствуете, что во время схватки вы перестаете отвлекаться на разговоры, не смеетесь на шутки близких – пора ехать. Роды вероятней всего, вступили в активную фазу.
Роды вероятней всего, вступили в активную фазу.
ПОСТУПЛЕНИЕ В РОДДОМ, ПОДГОТОВИТЕЛЬНЫЕ ПРОЦЕДУРЫ.
Акушерка встретит вас и прослушает сердцебиение ребенка, измерит артериальное давление и температуру, посчитает пульс, соберет краткий анамнез, ознакомится с вашими документами, заполнит историю родов. Рутинные процедуры, которые считались раньше необходимыми для родов (клизма и выбривание промежности), подвергаются в настоящее время серьезной переоценке. На основании новых научных исследований теперь эти процедуры не проводятся. Имейте в виду, что на ранних стадиях родовой деятельности у вас может быть жидкий стул или диарея. Это явление встречается довольно часто. Ранее считалось, что клизма снижает риск загрязнения и инфицирования, что на самом деле не соответствует действительности. Иногда роженицу может беспокоить тот факт, что во время прохождения ребенка по родовым путям под давлением на прямую кишку кишечник может опорожниться. Иногда так и происходит, но это небольшая проблема. На кровати есть пеленочка, и все это можно убрать, причем сделать это легче, если вам не делали клизму. Считалось также, что выбривание области лобка и промежности предотвращает инфекцию. Справедливость этого утверждения не была доказана. Вам также нет необходимости самим выбривать лобок и промежность, перед тем как отправиться в больницу. Все- таки на одну неприятную процедуру меньше, когда вы окажетесь в незнакомой обстановке, и к тому же вы будете лишены неудобства, которое причиняют волосы, начинающие отрастать. И без того у вас много забот. Вам могут предложить принять душ. Если вы принимали ванну или душ дома, то у Вас, возможно, не будет надобности делать это еще раз.
На кровати есть пеленочка, и все это можно убрать, причем сделать это легче, если вам не делали клизму. Считалось также, что выбривание области лобка и промежности предотвращает инфекцию. Справедливость этого утверждения не была доказана. Вам также нет необходимости самим выбривать лобок и промежность, перед тем как отправиться в больницу. Все- таки на одну неприятную процедуру меньше, когда вы окажетесь в незнакомой обстановке, и к тому же вы будете лишены неудобства, которое причиняют волосы, начинающие отрастать. И без того у вас много забот. Вам могут предложить принять душ. Если вы принимали ванну или душ дома, то у Вас, возможно, не будет надобности делать это еще раз.
Активная фаза родов — это время когда все и начинается. Ваши схватки становятся более частыми, длинными и сильными. Шейка матки начинается расширяться быстрее,до 10 сантиметров, или как отмечали в старину — на 5 поперечных пальцев. Матка состоит из трех слоев мышечных волокон. Мышцы внутреннего слоя круглые, они расположены в нижнем сегменте матки. Их функцией является удерживать ребенка во время беременности, а затем освободить его во время родов. Продольные мышцы идут от шейки вверх к дну матки. Сокращаясь и укорачиваясь, они подтягивают круглые мышцы для раскрытия шейки, и в то же время они выталкивают ребенка вниз, и дальше через родовые пути. Это происходит гладко и гармонично. Средний слой мышц обеспечивает кровоснабжение, насыщая ткани кислородом и удаляя продукты метаболизма, и поддерживая мышцы в здоровом рабочем состоянии.
Их функцией является удерживать ребенка во время беременности, а затем освободить его во время родов. Продольные мышцы идут от шейки вверх к дну матки. Сокращаясь и укорачиваясь, они подтягивают круглые мышцы для раскрытия шейки, и в то же время они выталкивают ребенка вниз, и дальше через родовые пути. Это происходит гладко и гармонично. Средний слой мышц обеспечивает кровоснабжение, насыщая ткани кислородом и удаляя продукты метаболизма, и поддерживая мышцы в здоровом рабочем состоянии.
Задачей матери является полностью расслабиться, а задачей тела — дать возможность процессу происходить. Если мать напряжена, то процесс родов замедляется. В этом случае потребуются более сильные схватки, и шейка не сможет легко раскрыться. Вам ведь не надо заботиться о том, правильно ли работает ваше сердце, желудок, или о том, сужаются ли зрачки ваших глаз, когда вы выходите на яркий свет. Точно так же вам не надо беспокоиться и о работе матки. Матка знает, как произвести на свет вашего ребенка.
Раскрытие шейки матки происходит по-разному у первородящих и повторнородящих женщин. У первородящих женщин сначала раскрывается внутренний зев, а потом уже наружный, у повторнородящих женщин внутренний и наружный зев открываются одновременно. Другими словами, у первородящей женщины сначала идет укорочение и сглаживание шейки, а уже потом раскрытие наружного зева. У повторнородящей женщины идет одновременно и укорочение, и сглаживание, и раскрытие шейки.Во время схваток плодный пузырь наливается водой и напрягается, способствуя раскрытию шейки. Разрыв плодного пузыря происходит при максимальном растяжении нижнего полюса во время схватки. Оптимальным считается спонтанное вскрытие плодного пузыря при раскрытии шейки матки на 7—8 см у первородящей женщины, а у повторнородящей женщины достаточно раскрытия 5—6 см. Большему напряжению околоплодного пузыря способствует продвижение головки по родовому каналу. Если воды не отходят, проводится их искусственное вскрытие, которое называется амниотомия. При несостоятельности плодных оболочек воды отходят раньше. Преждевременным считается отхождение вод до начала родовой деятельности, ранним — в первом периоде родов, но до оптимального раскрытия. При спонтанном или искусственном вскрытии плодного пузыря отходят передние околоплодные воды, а задние воды изливаются вместе с ребенком.
При несостоятельности плодных оболочек воды отходят раньше. Преждевременным считается отхождение вод до начала родовой деятельности, ранним — в первом периоде родов, но до оптимального раскрытия. При спонтанном или искусственном вскрытии плодного пузыря отходят передние околоплодные воды, а задние воды изливаются вместе с ребенком.
Сколько времени длится первый период родов.Очень трудно сказать, когда первый период родов начинается, и поэтому еще сложнее сказать, сколько он может длиться и, в особенности, для какой-то конкретной женщины.Продолжительность периода раскрытия очень сильно может варьировать и зависеть во многом от того, как готова Ваша шейка матки к началу родов и как часты и сильны схватки.При первом ребенке, раскрытие шейки матки может занять от 8 до 12 часов, хотя оно может быть значительно дольше или короче. Если шейка матки находиться в зрелом состоянии, или это Ваш не первый ребенок, то, вероятно, весь процесс будет происходить гораздо быстрее.
РОДОВАЯ БОЛЬ
Подавляющее большинство женщин испытывают болевые ощущения во время родов. Общее впечатление от родов во многом зависит от интенсивности болей. Безусловно, чаще всего выраженный болевой синдром сопутствует родам, осложнившимся аномалией родовой деятельности, потребовавшими родостимуляции, или вызванные искусственно изначально. Но и нормальные роды также сопровождаются болями. Уменьшение болевых ощущений может быть достигнуто применением медикаментозных методов обезболивания, но гораздо важнее (и безопаснее) использовать немедикаментозные методы, такие как:
Общее впечатление от родов во многом зависит от интенсивности болей. Безусловно, чаще всего выраженный болевой синдром сопутствует родам, осложнившимся аномалией родовой деятельности, потребовавшими родостимуляции, или вызванные искусственно изначально. Но и нормальные роды также сопровождаются болями. Уменьшение болевых ощущений может быть достигнуто применением медикаментозных методов обезболивания, но гораздо важнее (и безопаснее) использовать немедикаментозные методы, такие как:
· максимальная психологическая поддержка женщины и ее семьи;
· свободный выбор позиции во время 1 и 2-го периодов родов;
· вертикальные положения тела во время схваток (исключая случаи излития вод при не полностью прижатой головке) или положение, лежа на боку.
· массаж;
· специальное дыхание в сочетании с релаксацией;
· душ и ванна;
· музыка;
· ароматерапия;
· чередование тепла и холода;
· акупунктура и акупрессура.
Все методы немедикаментозного обезболивания родов имеют мало доказательств эффективности. Скорее всего, главная их ценность– отвлечение женщины, улучшение ее восприятия родов как радостного и очень важного события, и они, по крайней мере, не вредны.
ДВИЖЕНИЕ
Если женщине предоставляется возможность выбора, она часто стремиться занять вертикальное положение. Необходимо по возможности соблюдать активный образ поведения во время схваток, садиться, ходить, совершать выпот (на скамейку или шведскую стенку). Очень эффективно во время движения осуществлять вращение тазом.
ИЗМЕНЕНИЕ ПОЛОЖЕНИЯ ТЕЛА
Происходит изменение соотношения сил, действующих на сокращающуюся матку, плод, кости таза – это приводит к быстрому прогрессированию родовой деятельности и снижению болевых ощущений (стоя, лежа на боку, колено-локтевое положение, сидя на шаре, стульчаке, ногах.)
Примеры различных положений в родах:
Стоя или прохаживаясь
Результат:
используется преимущество силы тяготения во время и между схватками. Схватки менее болезненны и более результативны. Плод правильно ориентирован по отношению к углу таза. Может укоротить роды, если женщина до этого лежала. Может быть использовано параллельно с КТГ. При ходьбе происходят изменения в суставах таза, что способствует повороту плода. Такое положение может усилить желание потужиться на втором этапе родов.
Схватки менее болезненны и более результативны. Плод правильно ориентирован по отношению к углу таза. Может укоротить роды, если женщина до этого лежала. Может быть использовано параллельно с КТГ. При ходьбе происходят изменения в суставах таза, что способствует повороту плода. Такое положение может усилить желание потужиться на втором этапе родов.
Медленный танец
Роженица обхватывает партнера за шею, кладет голову ему/ей на грудь или плечо. Руки партнера обхватывают торс женщины, кисти схвачены у нее на ее спине. Она опускает руки, опираясь на партнера, они качаются в такт музыки и одновременно дышат под ее ритм. Партнер оказывает давление на спину и снимает боль в спине.
Результат: то же, что и при стоячем положении, плюс: движение вызывает смещение в суставах таза, способствуя повороту и рождению плода. Кроме этого объятия близкого человека увеличивают чувство благополучия. Ритм и музыка способствуют комфортности.
Выпад
Роженица становится лицом вперед, рядом с какой-либо подставкой, ставит одну ногу на нее, отводя колено и стопу в сторону. Поднятая нога согнута в колене и бедре, женщина делает выпады в разные стороны повторно во время схватки, по 5 секунд на выпад. Она должна почувствовать потягивание во внутренней части бедер. Выпад в сторону затылка плода, если известно где он, либо в более удобном направлении для матери. Партнер помогает удерживать равновесие.
Поднятая нога согнута в колене и бедре, женщина делает выпады в разные стороны повторно во время схватки, по 5 секунд на выпад. Она должна почувствовать потягивание во внутренней части бедер. Выпад в сторону затылка плода, если известно где он, либо в более удобном направлении для матери. Партнер помогает удерживать равновесие.
Результат: расширяет одну из сторон таза (ту, в которую произведен выпад). Способствует повороту плода при заднем виде затылочного предлежания. Это же можно выполнять в коленопреклоненном положении.
Сидя прямо
Результат: |
Сидя на унитазе
Результат: тот же результат, что и при сидении прямо, плюс: позволяет расслабить промежность для более эффективного продвижения ребенка вниз.
Полусидя
Результат: тот же, что и сидя прямо плюс: легче провести вагинальный осмотр. Удобное положение для перевода на кровать.
Сидя и раскачиваясь на стуле Сидя, наклоняясь вперед с опорой
Результат: тот же, что и сидя прямо, плюс: качающие движения могут ускорить процесс родов.
Результат: то же, что и сидя прямо, плюс: снимает боль в спине. Удобное положение для растирания спины.
Стоя на руках и коленях
Результат:
снимает боль в спине. Помогает ребенку повернуться при заднем виде затылочного предлежания. Позволяет производить покачивания тазом и другие движения тела. Возможен вагинальный осмотр. Снимает давление на геморроидальные узлы.
На коленях, опираясь
На сидение стула, на приподнятое изголовье кровати или родильный мяч.
Результат: то же, что при стоянии на руках и коленях, плюс: меньше напряжения в запястьях и кистях, чем при стоянии на руках и коленях.
Лежа на боку
Результат:
очень удобное положение для отдыха. Удобное положение для многих процедур. Помогает снизить повышенное артериальное давление. Безопасное положение, если использовались медикаменты для обезболивания. Может способствовать ускорению родов, если чередовать с хождением. Нейтрально по отношению к силе тяжести. Полезно при очень скоротечном втором этапе родов. Снимает давление на геморроидальные узлы. Легче отдыхать между потугами. Облегчает продвижение головки при осложненных родах в потужном периоде.
Сидя на корточках
Результат:
может уменьшить боль. Используется сила тяготения. Расширяет тазовый проход. Требует меньше изгоняющих усилий. Может ускорить поворот и выведение плода при осложненных родах. Помогает, если у роженицы ослабли потуги. Позволяет перенести свой вес с одной опоры на другую для удобства. Механическое преимущество: верхняя часть туловища давит на дно матки.
На корточках с опорой
Роженица опирается спиной о партнера, который ее поддерживает под мышки и принимает на себя ее вес. Она выпрямляется между схватками.
Результат: удлиняет торс женщины и позволяет плоду при неправильном вставлении принимать нужное положение. Увеличивает подвижность в тазовых суставах, которое может происходить от внешнего давления (кровати, стула) либо от пассивного потягивания (сидения на корточках, оттягивания ног назад), этим достигается «формирование» и поворот изгоняемого плода. Требует большой силы от партнера.
Повисая на партнере
Партнер сидит на высокой кровати или стойке, ноги упираются в стул или подставки, колени расставлены. Роженица находится между ног партнера спиной к нему, а руками опирается на его бедра. Партнер поддерживает женщину с боков коленями. Она провисает, позволяя партнеру поддерживать себя. В перерыве между схватками мать стоит.
В перерыве между схватками мать стоит.
Результат: то же, что и при сидении на корточках с опорой, только для партнера это намного легче.
Постоянное давление во время схватки
Противодавление
Длительное надавливание в одной точке кулаком или опорной частью ладони, деревянным или пластмассовым валиком, твердым мячом (например мяч для тенниса) и т.д. Роженица сама определяет то место, где ей больше всего нужно надавливание, и силу, с которой помощник это давление должен производить. Чтобы помочь ей удержать равновесие, вторая рука партнера помещается спереди над бедренной костью (передней верхней подвздошной остью), чтобы компенсировать давление на спину. Партнер отдыхает между схватками.
Двустороннее надавливание на бедро или двойное сжатие бедра
Женщина находится в положении, когда ее бедренные суставы согнуты (она стоит на руках и коленях, нагнувшись вперед), ее партнер кладет руки на ягодичные мышцы (самую «мясистую» часть ягодицы).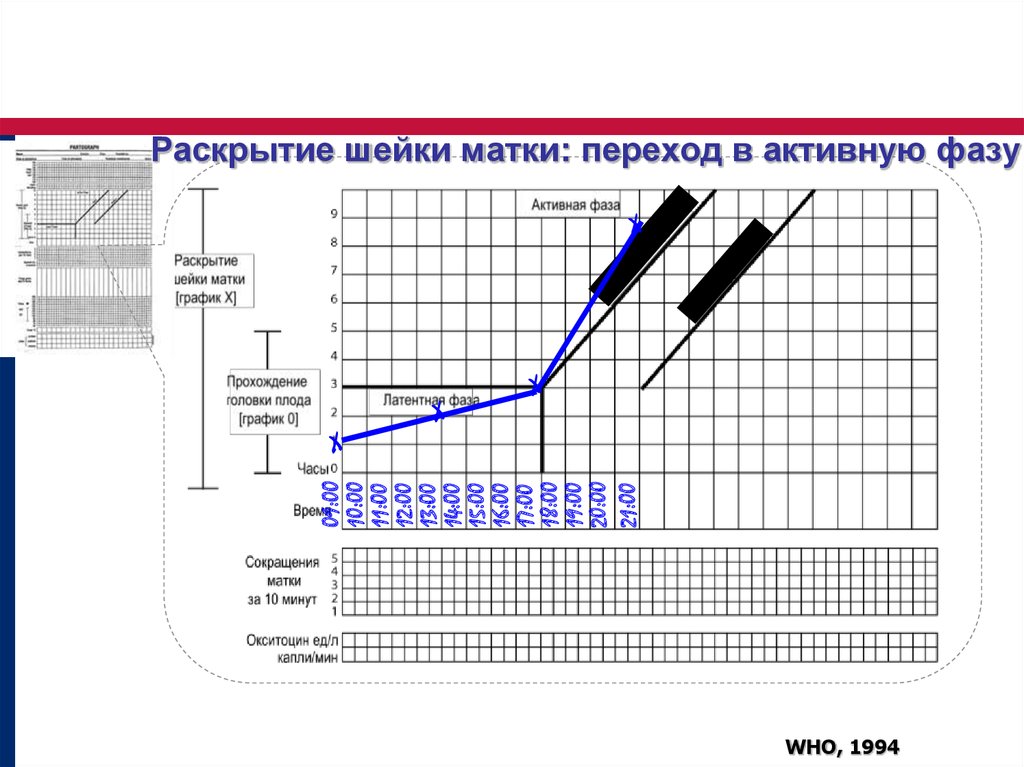 Длительное надавливание всей ладонью (не опорной частью ладони) следует направлять по диагонали к центру таза женщины.
Длительное надавливание всей ладонью (не опорной частью ладони) следует направлять по диагонали к центру таза женщины.
Коленное надавливание
Женщина сидит ровно на стуле с хорошей опорой низа спины, ее колени расставлены врозь приблизительно на десять сантиметров, ступни опираются на пол. Ее партнер стоит на коленях перед ней и охватывает своими ладонями каждое из колен. Опорная часть ладони находится поверх большеберцовой кости. Партнер длительно надавливает на колени прямо назад в сторону тазобедренных суставов роженицы, наклоняясь в ее сторону в течение всей схватки.
Коленное надавливание так же можно производить, когда женщина на боку. Ее верхнее бедро и колено должны быть согнуты под углом 900. Один помощник надавливает на ее крестец, а другой в это время охватывает ее колено своей ладонью и наклоняется так, чтобы колено надавливалось прямо в сторону спины к тазобедренному суставу.
Проверкой того, стоит или нет выполнять данную методику, является реакция женщины. Если эта методика успокаивает, то ее следует применять. Если же нет, то ее стоит модифицировать (другая точка, различное надавливание) или отказаться совсем.
Если эта методика успокаивает, то ее следует применять. Если же нет, то ее стоит модифицировать (другая точка, различное надавливание) или отказаться совсем.
Методы активации периферических рецепторов чувствительности
Согревание или охлаждение кожных покровов
Согревание кожи может обеспечиваться при помощи различных теплых предметов, таких как водяные грелки, влажные горячие полотенца, бутылки с теплой водой, нагретые пакеты с рисом, горячие одеяла. Поверхностный холод получают от мешочков со льдом, резиновых перчаток набитых льдом, пакетов с замороженным гелем, полотенец, пропитанных охлажденной или ледяной водой, и других охлажденных предметов.
Применение тепла широко применимо благодаря его успокаивающему и снимающему боль действию. Менее известны его влияние на ослабление автономных реакций на страх и стресс (реакцию «будет, как будет»). Один из эффектов стресса это сужение мелких мышц кожи, вызывающее знакомое чувство «гусиной кожи». Теплая ванна, душ или одеяло заставляют мышцы расслабиться. Женщина, которая не может вытерпеть массаж при помощи поглаживания, часто с готовностью соглашается на него после того, как ей разогреют кожу.Кроме того, тепло может увеличить активность матки при наложении компресса на живот, в области верхнего сегмента, не вызывая при этом патологических изменений сердцебиения плода.
Теплая ванна, душ или одеяло заставляют мышцы расслабиться. Женщина, которая не может вытерпеть массаж при помощи поглаживания, часто с готовностью соглашается на него после того, как ей разогреют кожу.Кроме того, тепло может увеличить активность матки при наложении компресса на живот, в области верхнего сегмента, не вызывая при этом патологических изменений сердцебиения плода.
Местное наложение горячих компрессов/горячих влажных махровых салфеток на промежность в период второй стадии родов весьма успокоительно. Но при этом температура горячего компресса никогда не должна превышать переносимую температуру человеком его налагающим. Рожающая женщина может не заметить того, что компресс слишком горяч, т.к. порог ее болевой чувствительности может измениться до такой степени, что может наступить ожог.
Холодные компрессы особенно полезны при болях в суставах: таким образом, боль в спине при родах хорошо реагирует на терапию холодом. Приглушающий боль эффект можно объяснить тем, что эта процедура приводит к понижению чувствительности, включая ощущение боли. В особенности полезны замороженные пакеты с гелем, которые привязывают вокруг тела женщины (две эластичные ленты, одна над областью матки, другая ниже ее). Такие компрессы обеспечивают не только нейтрализацию боли, но также дают поддержку нижней части спины. Женщина может продолжать ходить. Ледяные компрессы, наложенные на промежность как можно раньше после рождения ребенка, снимают отечность и боль. Необходимо помнить о том, что следует положить один-два защитных слоя ткани между кожей женщины и источником холода, чтобы ощущение холода наступало постепенно от приятной прохлады до холода. Ни в коем случае не ставьте холодный компресс женщине, если она охлаждена. Если она дрожит, либо ее руки, ноги или нос холодны, пациентка должна быть сначала согрета в теплой ванне, душе или одеялом, прежде чем ей будет приложен холод.
В особенности полезны замороженные пакеты с гелем, которые привязывают вокруг тела женщины (две эластичные ленты, одна над областью матки, другая ниже ее). Такие компрессы обеспечивают не только нейтрализацию боли, но также дают поддержку нижней части спины. Женщина может продолжать ходить. Ледяные компрессы, наложенные на промежность как можно раньше после рождения ребенка, снимают отечность и боль. Необходимо помнить о том, что следует положить один-два защитных слоя ткани между кожей женщины и источником холода, чтобы ощущение холода наступало постепенно от приятной прохлады до холода. Ни в коем случае не ставьте холодный компресс женщине, если она охлаждена. Если она дрожит, либо ее руки, ноги или нос холодны, пациентка должна быть сначала согрета в теплой ванне, душе или одеялом, прежде чем ей будет приложен холод.
Нахождение в ванне или под душем во время схваток
Ванна и душ становятся все более популярными средствами для уменьшения боли при родах. Главное действие воды – релаксация. Противопоказания для использования ванны или душа являются: высокое артериальное давление или необходимость проведения постоянного мониторирования КТГ.
Главное действие воды – релаксация. Противопоказания для использования ванны или душа являются: высокое артериальное давление или необходимость проведения постоянного мониторирования КТГ.
Ароматерапия.
Методика заключается в применении различных натуральных масел, таких как лавандовое, розовое, ромашковое или шалфейное. Их можно применять в качестве массажного масла, ароматических ванн или ножных ванночек, в виде ароматических свечей, их можно наносить на ладонь или лоб роженицы, а также прикладывать к лицу в виде горячей ароматической салфетки. Все виды масел снимают стресс и напряжение, причем не только у пациенток, но и у медицинского персонала.
Концентрация и переключение внимания
Концентрация внимания может достигаться путем выполнения роженицей целенаправленных действий, включающих специальную технику дыхания, речевые упражнения, переключение внимания на повседневные дела, например, уход за своей внешностью, а также сосредоточение своего внимания на визуальных, звуковых и тактильных раздражителях. Визуальными предметами для сосредоточения внимания могут быть объекты, принесенные из дома – игрушка, рамка с фото, цветок, подушка.
Визуальными предметами для сосредоточения внимания могут быть объекты, принесенные из дома – игрушка, рамка с фото, цветок, подушка.
В начале родов лучше переключить свое внимание, что является пассивной формой концентрации, например, посмотреть фото, прогуляться по родовой палате.
Дыхание
Цель освоения и применения дыхательных упражнений во время беременности и родов – обеспечить достаточный приток кислорода и высокое его содержание в крови матери и ребенка.Устойчивое, ритмичное дыхание повышает эффективность схваток и делает их менее болезненными.Основными понятиями дыхательной методики, на которой основаны рекомендации, являются: ритмичное дыхание, нормальная скорость дыхания каждой женщины.
Наряду с расслаблением и другими методами правильно организованное дыхание во время родов, уменьшает болевые ощущения. В этом вопросе очень важно слушать свою природу. Правильно организованное дыхание — всего лишь дыхание с определенной частотой и глубиной. В обычной жизни, любое трудное упражнение, всегда заставляет нас изменять ритм дыхания. А роды, некоторые специалисты называют одним из наиболее трудных упражнений, которые приходится выполнять женщине. Прислушайтесь к себе, и ваше тело само потребует от вас изменить частоту, глубину и ритм дыхания. Самое главное здесь, наверное, не то, какие мышцы активнее участвуют в дыхании, а расслабление и успокоение, которое вы должны ощущать при данном типе дыхания.
В обычной жизни, любое трудное упражнение, всегда заставляет нас изменять ритм дыхания. А роды, некоторые специалисты называют одним из наиболее трудных упражнений, которые приходится выполнять женщине. Прислушайтесь к себе, и ваше тело само потребует от вас изменить частоту, глубину и ритм дыхания. Самое главное здесь, наверное, не то, какие мышцы активнее участвуют в дыхании, а расслабление и успокоение, которое вы должны ощущать при данном типе дыхания.
Медленное дыхание. Вдохните – выдохните, проводя воздух через правую руку. Вдох – через левую руку, вдох — через правую ногу, вдох- через левую ногу, вдох – через матку с ребенком, дайте ему кислород.
Расслабляйтесь и концентрируйтесь на дыхании.
Схватки стали интенсивнее: партнер, опираясь на стену, роженица спиной к нему, держа его за руки – руки скользят внизу живота от центра в стороны, поднимаясь вверх до дна матки – вдох; и через центр обратно вниз – выдох. Дышите, концентрируясь на дыхании, дыхание можно заменить словами:Я – вдох, расслаблена – выдох.
По мере того как схватки нарастают и усиливаются, интервал между ними сокращается, применяется дыхание с заданным ритмом или управляемое,это дыхание можно образно сравнить с дыханием во время подъема по крутому склону. Вдыхать и выдыхать можно как через нос, так и через рот (что удобнее). Можно сочетать дыхание с поглаживанием живота, используя счет 4/4.
При почти полном раскрытии маточного зева (шейки матки), часто возникает желание тужиться, для предотвращения преждевременных потуг применяется дыхание по заданной схеме: вдох-хи, вдох –хи, вдох-хи, вдох-хи, вдох- фуу-у.
Дыхание при потугах: вдох – губы в трубочку и задувание свечи – выдох.
Еще одна известная методика дыхания
Первый период
Начнем со схваток. У разных женщин они протекают по-разному, поэтому некоторые приемы дыхания хороши для одних и совершенно неприемлемы для других рожениц. Например, при вяло текущих схватках в качестве стимулирующего средства можно использовать глубокое и частое дыхание (на рис.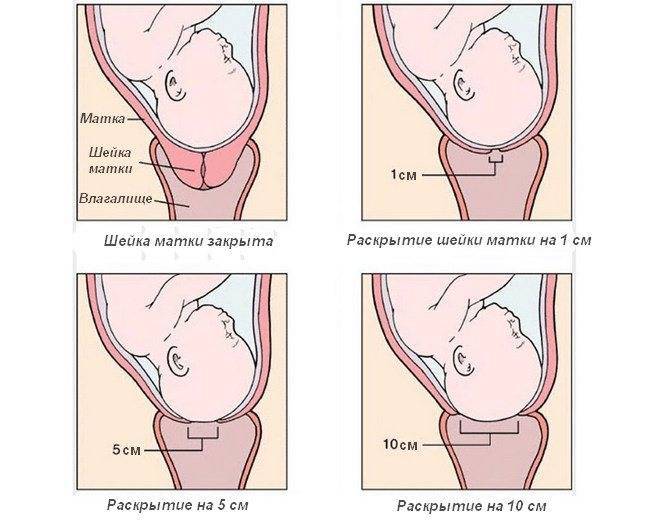 1 голубой плавной линией обозначена длительность схватки, красной — частота вдохов и выдохов), еще более эффективно сочетать его с ходьбой.
1 голубой плавной линией обозначена длительность схватки, красной — частота вдохов и выдохов), еще более эффективно сочетать его с ходьбой.
При стремительных родах эту технику лучше не использовать, так как возникает риск наступления потуг при неполном раскрытии шейки матки. Некоторым женщинам больше подходит медленное дыхание в течение родов. Другие отдают предпочтение двум типам дыхания: медленному и ускоренному или же медленному и переменному.
При частых болезненных схватках поможет снять напряжение дыхание с глубоким вдохом и медленным выдохом «в голос» (на рис. 2 поверх голубой линии схватки идет красная —„поведение» голоса). Звук можно пропевать или даже простанывать, а его громкость усиливать по мере того, как будут нарастать болевые ощущения.
· Хороший обезболивающий эффект дает техника поверхностного сильно учащенного дыхания, так называемого дыханием «по-собачьи» (на рис. 3 голубая, плавная линия обозначает течение схватки, зигзаг красной — амплитуду вдохов и выдохов). В случае слишком медленного раскрытия шейки матки, можно попытаться подтолкнуть весь процесс с помощью небольших подтуживаний на схватках (на рис. 4 красная линия, совпадая с голубой на пике схватки, изменяет очертания верхних зубцов в момент подтуживаний).
В случае слишком медленного раскрытия шейки матки, можно попытаться подтолкнуть весь процесс с помощью небольших подтуживаний на схватках (на рис. 4 красная линия, совпадая с голубой на пике схватки, изменяет очертания верхних зубцов в момент подтуживаний).
Если же сватки протекают без осложнений и не мешают глубокому полному расслаблению (особенно важно не напрягать нижнюю область таза, бедра, а также лицо), дыхание может быть произвольным. Попробуйте, например, придумать свой „танец» дыхания, что нередко и делают рожающие женщины, удивляя даже опытных акушеров красотой и целесообразностью собственной «хореографии». У всех дыхательных методик есть общая особенность — они не дают желаемого эффекта на ранней стадии родов, поэтому, чем дольше вы можете обходиться без специальных приемов, тем лучше.
Второй период (с момента полного раскрытия маточного зева)
Теперь о потугах. Потуга -это реакция организма на давление ребенка на основание таза.
Акупунктура
и акупрессура
Это
древняя восточная целительная методика, она состоит из введения специальных игл
или надавливания пальцами либо глубокого массажа в традиционных точках
акупунктуры, расположенных вдоль меридианов тела или же по линиям потоков
энергии. Врачи – практики добиваются снижения боли при родах и усиления
схваток.
Две
точки: «хей-гу» и 6-ая селезеночная точка, если их стимулировать, усиливает
схватки без нарастания боли. Точка
«хей-гу» находится на тыльной стороне ладони, в углублении, где сходятся
пястные кости большого и указательного пальцев. Шестая селезеночная точка расположена на большеберцовой кости, на
ширине 4-х пальцев выше средней лодыжки (внутренней таранной кости). Точку на
большеберцовой кости следует нажимать вперед по диагонали. Эта точка очень
чувствительна. Крепкое нажатие пальцем проводится в течение 10-60 секунд, затем
ее отпускают на такое же количество времени. Эту процедуру следует повторять до
6 раз. Схватки за этот период времени должны усилиться. Но необходимо быть
Схватки за этот период времени должны усилиться. Но необходимо быть
осторожными: эти акупрессурные точки не следует стимулировать во время
беременности, а лишь в тех случаях, когда желательны частые сокращения матки.
Музыка
Любая
музыка по желанию роженицы, но чаще тихая, успокаивающая может применяться для
дополнительной релаксации. Музыка создает особую атмосферу в родильном зале,
позволяя установить ритмичное дыхание, помогая в ритмичном массаже. Кроме того,
улучшает эмоциональное состояние, как медицинского персонала, так и помощников
в родах.
Медикаментозное обезболивание родов
И все же если Вы попробовали все методы
немедикаментозного обезболивания, возможно применение медикаментов.
К
сожалению, пока, ни одна из существующих в настоящее время методик
обезболивания в родах не является абсолютно идеальной. Для достижения
максимального эффекта выбор метода обезболивания должен осуществляться
индивидуально.
Для
повышения эффективности обезболивания важно все, предродовая подготовка,
правильное расслабление, разные способы дыхания во время схваток.
Что такое
эпидуральная анестезия?
Это
введение обезболивающих препаратов в область поясницы через катетер. Это
регионарная анестезия, потому что препараты действуют только на те нервы,
которые несут сигналы от той части тела, которая испытывает боль в родах. В
результате область живота теряет чувствительность, а вы, в свою очередь, не
чувствуете никакой боли, или сохраняется минимальная болевая чувствительность.
Однако, если вы будете чувствовать схватки, это может помочь вам тужиться.
Для
использования эпидуральной анестезии имеются ряд противопоказаний, и поэтому
перед ее применением, все женщинам проводится консультация врача анестезиолога.
И
если нет противопоказаний, то, сначала врач-анестезиолог сделает вам укол местного
обезболивающего средства в нижний отдел спины. Затем он введет полую иглу между
позвонками. Игла входит в пространство между твердой оболочкой спинного мозга и
надкостницей позвонков, называемое эпидуральным пространством. Затем через иглу
устанавливается катетер.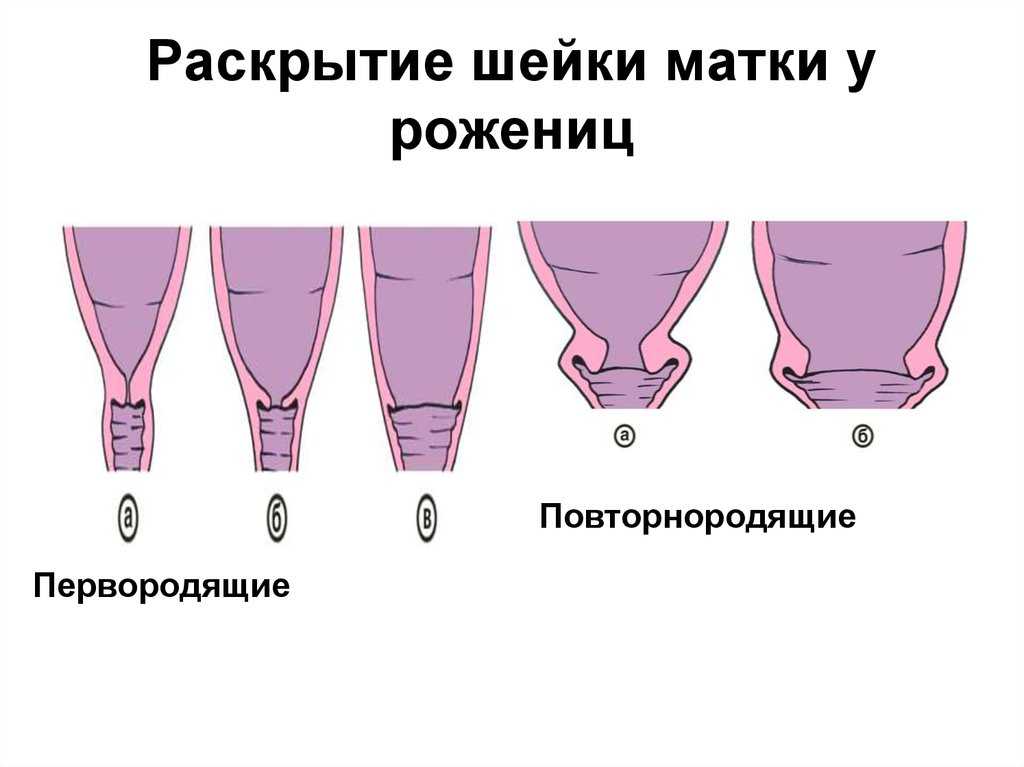 После установки катетера игла удаляется. Трубка
После установки катетера игла удаляется. Трубка
катетера выводится вдоль вашей спины и через плечо.
Сохраняйте
спокойствие и неподвижность, пока анестезиолог устанавливает катетер. Вам
придется либо лежать на боку, либо сидеть на краю кровати. Вас попросят немного
наклониться вперед, чтобы раскрылись зоны между позвонками. Следите за своим
дыханием, чтобы сохранять спокойствие. Глубоко вдыхайте носом и медленно
выдыхайте через рот.
Если
вам поставили катетер для эпидуральной анестезии, он останется до конца родов,
пока не отделится и выйдет плацента. С его помощью вас могут обезболить и после
рождения ребенка, если понадобится наложение швов.
Преимущества эпидуральной анестезии:
Обезболивание
наступает довольно быстро. Требуется 20 минут, чтобы установить катетер, и еще
через 20 минут после введения анестезия начинает действовать.
Вы
остаетесь в сознании. Женщина понимает, что схватки продолжаются, но не
чувствует боли.
Если
у вас высокое артериальное давление (АД), то эпидуральная анестезия также может
быть полезна как средство, понижающее артериальное давление.
Какие особенности эпидуральной
анестезии?
Может
случиться, что действие анестезии наступит не сразу. Вы можете почувствовать,
что не все зоны онемели. Если через 30 минут после введения анестезии вы не
чувствуете, что боль отступила, вас повторно осмотрит врач- анестезиолог.
Может появиться озноб, зуд или жар. Вам
придется лежать. При небольшой дозе обезболивающего Вы, возможно, сможете ворочаться
в кровати, но ходить не сможете. Чтобы опорожнить мочевой пузырь, вам может
понадобиться катетер.
Второй
период родов, период потуг, может длиться дольше. Более вероятно, что вам
потребуется ускорение родов с помощью стимулирующего средства.
Есть
небольшая вероятность появления у вас сильной головной боли. Это может
произойти в том случае, если эпидуральная игла проткнет оболочку с жидкостью,
которая окружает позвоночный канал, и эта жидкость вытечет. Вероятность такого
случая 1 на 100.
Существует
очень небольшая вероятность повреждения нерва, что может привести к онемению
некоторых участков на ногах или ступнях или к чувству слабости в ногах.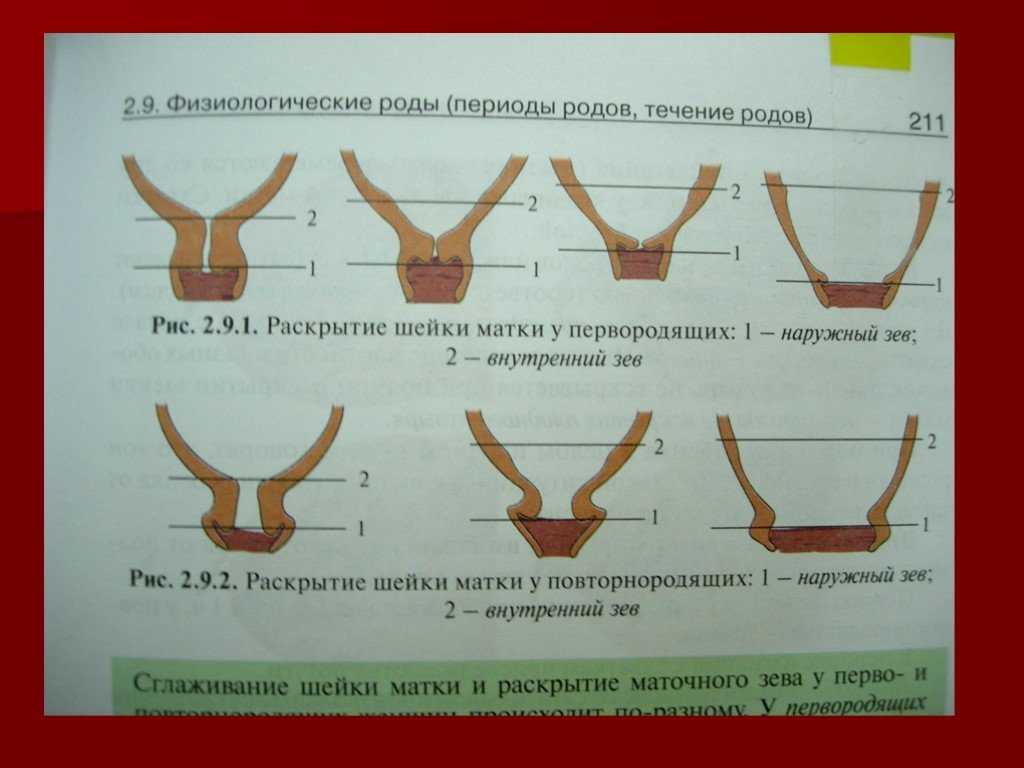 Это
Это
случается редко. Вероятность того, что нерв повредится на время, – 1 случай на
1000, и один случай на 13000, что последствия повреждения останутся навсегда.
Как эпидуральная анестезия может
повлиять на ребенка?
Из-за
эпидуральной анестезии ваше артериальное давление (АД) может упасть, что может
отразиться на поступлении кислорода к вашему малышу. Изначально вам установят
внутривенный катетер на случай, если ваше давление неожиданно понизится.
Повысить АД можно с помощью растворов, вводимых через катетер, чтобы увеличить
объем крови.
Растворы
для эпидуральной анестезии содержат опиоидный анальгетик, который может
проникать через плаценту к плоду. В больших дозах (более 100 микрограмм) эти
наркотические препараты могут повлиять на дыхание вашего ребенка или вызвать у
него состояние заторможенности.
Рождение малыша
Второй период родов начинается, как только матка полностью раскрыта и
заканчивается рождением ребенка. По мере прогрессирования родов, головка плода
в поступатеном движении совершает поворот, встречаясь с сопротивлением тазового
дна. Оказавшись под лонной костью головка опускается и разгибается. В этот
Оказавшись под лонной костью головка опускается и разгибается. В этот
момент Вы можете чувствовать ректальное давление, как будто у вас есть позыв к
дефекации. Некоторые женщины начинают спонтанно тужиться, и даже издавать гортанные
звуки, а некоторые отмечают, что их схватки становятся легче, чем на активном
этапе родов. Эти женщины получают некоторое облегчение. Другим, не нравятся
ощущения во время потуг.Если головка Вашего ребенка еще не совсем опустилась на
тазовое дно, желание тужиться, пока не возникает, нужно немного подождать. Каждый раз, когда матка сокращается, она
оказывает давление на Вашего ребенка, и он начинает продвигаться вниз по
родовым путям. Так что, если все идет хорошо, то Вы можете не торопится и позволить
матке сделать ее работу, пока не почувствуете позыва к потугам. Небольшое
ожидание поможет Вам сохранить больше сил и чувствовать лучше в конце
родов.Каждая сильная и трудная схватка — помогает путешествию Вашего ребенка в
этот мир.
Во время потуг
головка начинает показываться из половой щели, с прекращением потуг уходит
обратно – головка «врезывается», т. е. ребенок будет продвигаться в темпе “два
е. ребенок будет продвигаться в темпе “два
шага вперед, один шаг назад”. Теперь желание тужиться становиться наиболее
сильным. С каждым сокращением головка ребенка становиться все больше видна из
половой щели. Давление головы на промежность ощущается очень сильно, и Вы
можете заметить сильное жжение или покалывание в тканях, которые начинают
растягиваться. В какой-то момент Ваша акушерка может попросить меньше тужиться
или совсем остановиться, чтобы голова ребенка дала шанс постепенно растянуть
влагалище и промежность. Медленное и контролируемое проведение могут помочь
сохранить Вашу промежность от разрывов. В настоящее время, Вы можете ощущать
огромное желание тужиться настолько сильно, что Вам необходимо будет дышать и
рычать для того, чтобы помочь себе в этом процессе.С развитием потуг
врезывающая головка не уходит, головка «прорезывается». Волнение и радость в
родильном зале будет расти постепенно с тем, как лицо Вашего ребенка начнет
появляться на свет: лоб, нос, рот и, наконец, подбородок, головка родилась.
Акушерка проверит нахождение в шейной борозде пуповины и при ее наличии ослабит
петлю. В следующие сокращение матки, Вас попросят тужиться, чтобы в один момент
появились плечи малыша, а затем и все тело. После рождения, акушерка, держа на
руке ребенка, осушит его, накроет теплой пеленкой и одеялом. Затем надеваются
шапочка и носочки, после чегоребенок находится на животе у матери в кожном
контакте и не отделяется от нее в течение всего времени пребывания в родильном
зале, т.е. приблизительно около двух часов.Разделение матери и ребенка даже на
очень короткое время после рождения мешает налаживанию тесной связи между
матерью и ребенком, увеличивает риск гипотермии, оказывает влияние на отношение
матери к уходу за ребенком и грудному вскармливанию. Если мать по объективным
причинам не может предоставить ребенку кожный контакт и близость (экстренные
акушерские состояния: кровотечение, ручное обследование полости матки и.т.п.),
то тогда ее может заменить отец ребенка или кто-то из близких, присутствующих
на родах. Акушерка накладывает зажимы на пуповину не ранее конца первой
Акушерка накладывает зажимы на пуповину не ранее конца первой
минуты.Пуповина перерезается стерильными инструментами, возможно, отцом ребенка
или другим сопровождающим. Специальной обработки пуповины антисептиками при
этом не требуется.
Сколько времени длитсявторой период родов – у первородящих до часа, у повторнородящих 20-30
минут, при применении медикаментозного обезболивания продолжительность этого периода
может увеличиться вдвое.
Третий и заключительный этап родов начинается сразу после рождения ребенка и
заканчивается отделением плаценты и последующим рождением последа.Продолжительность его от 5 минут и
максимально до 30 минут.
Что необходимо знать о третьем периоде родов
Процесс родов не
заканчивается рождением ребенка. Вам предстоит родить еще послед, поэтому
третий период родов называется – последовый.
Существует 3
способа ведения этого периода: физиологический,
альтернативный и активный, врач заранее обговорит планируемое ведение этого
периода с Вами.
При физиологическом ведении— лекарственные
препараты, сокращающиематку, неиспользуются. Послед рождается при естественном сокращении
матки. В этом случае пуповина пересекается после прекращения ее пульсации, что
позволяет обеспечить нормальный уровень гемоглобина у новорожденного ребенка.
Отрицательными моментами такого ведения может быть— удлинение
третьего периода родов и увеличение риска послеродового кровотечения.
При альтернативном ведении третьего периода после рождения
ребенка, в течение первойминуты,
будет сделана внутримышечная инъекция (в бедро) окситоцина – препарата,
сокращающего матку. Через несколько минут после введения окситоцина произойдет
отделение последа от стенок матки и акушерка попросит Вас потужиться. Послед
родится самостоятельно.Отрицательными
моментами такого ведения может быть возможная побочная реакция (аллергия,
повышение АД, тошнота, рвота) на введение лекарственного препарата (окситоцин),
удлинение третьего периода родов и увеличение риска послеродового кровотечения
по сравнению с активным ведением.
При активном ведении третьего периода после рождения
ребенка, в течение первой минуты, будет сделана внутримышечная инъекция (в
бедро) окситоцина – препарата, сокращающего матку. Через несколько минут после
введения окситоцина произойдет отделение последа от стенок матки и акушерка
поможет последу родиться путем аккуратного, легкого потягивания за пуповину.
Ваша помощь при этом не понадобиться. Такое активное ведение последового
периода, как правило, позволяет
уменьшить кровопотерю и возможность послеродового кровотечения. Риск
возникновения кровотечения уменьшается на 60%.
Отрицательными моментами такого ведения могут быть
побочные реакции на сокращающие матку средства: повышение
артериальное давления, тошнота и рвота, болезненность в месте инъекции и
болезненные сокращения матки. Если вы почувствуете любой дискомфорт,
пожалуйста, обязательно сообщите об этом медицинскому персоналу.
Во время родов
мы Вам еще раз напомним об этом, и попросим Вашего согласия на любое ведение
последового периода.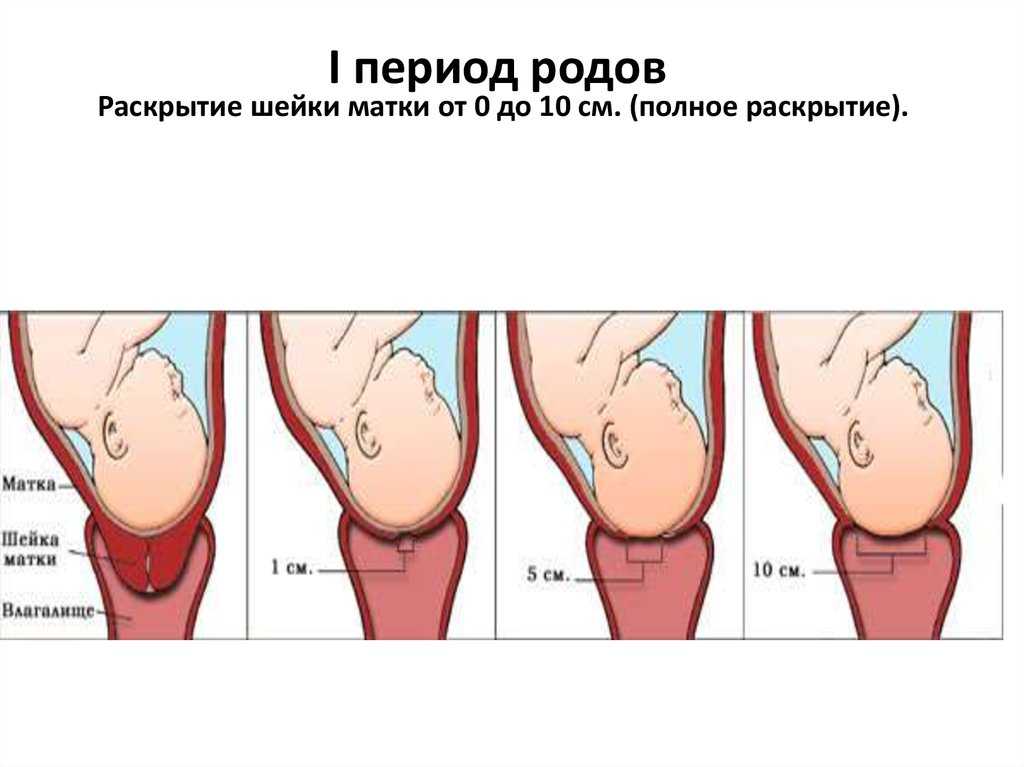 Вам необходимо будет принять решение.
Вам необходимо будет принять решение.
После рождения
последа, осторожно осматриваются родовые пути на наличие разрывов, при
необходимости производят ушивание с использованием обезболивания. Мать и
ребенок продолжают находиться вместе, в индивидуальном родовом зале не
расставаясь ни на минуту. Как только ребенок показывает первые, признаки
готовности сосания (ползет к груди матери, выделение густой слюны, сосание кулачка),
акушерка помогает приложить младенца к груди и обязательно покажет и объяснит
матери признаки правильного сосания груди. Через 2 часа мать вместе со своим
ребенком переводится в палату совместного пребывания отделения «Мать и Дитя». Роды закончены!
Средняя
продолжительность нормальных родов у первородящих равна 9—12 часов, у
повторнородящих — 7—8 часов.
Партнерские
роды.
Зачатие ребенка – таинство, в котором принимают
участие двое. Рождение ребенка – это рождение семьи, однако до сих пор
существует мнение, что рождение ребенка — это чисто женское дело.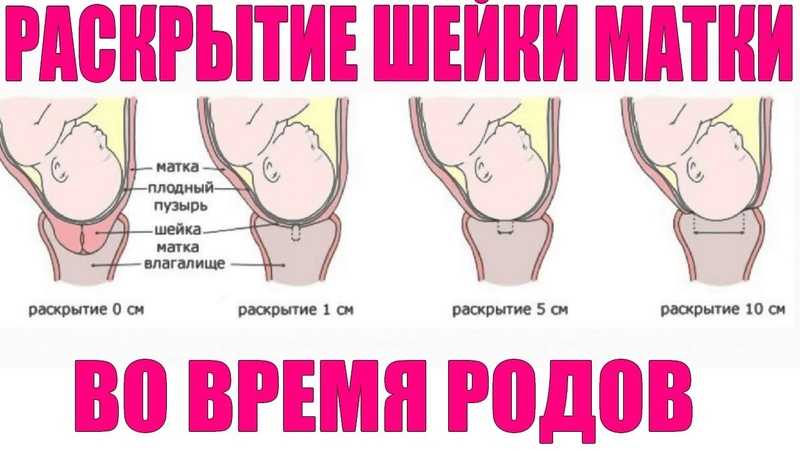 Партнерские
Партнерские
роды широко распространены во всем мире и имеют ряд преимуществ перед обычными
родами. Роды — физиологический процесс и самым эффективным и оправданным
вмешательством в него, практикуемым в настоящее время является постоянное
присутствие при родах кого-либо из близких людей роженицы. Даже если беременная
посещала школу будущих матерей, читала специальную литературу и посещала
медицинское учреждение, где ей предстоит родить малыша, совершенно не
обязательно, что она сможет справиться со страхом одиночества, страхом перед
возможными медицинскими процедурами и малознакомым персоналом. Задача
сопровождающего — внести комфорт в состояние рожающей женщины, чтобы будущая
мать ощущала тепло и поддержку и спокойно воспринимала происходящее. Лица, присутствующие
на родах, должны быть подготовленными, чтобы не быть пассивными зрителями или
помехой во время родов.У женщин, которым
была оказана продолжительная помощь партнера в течение родов, уменьшились
следующие виды вмешательств:
•
Региональная
анальгезия/анестезия на 10%
•
Любая
анальгезия/анестезия на 13%
•
Оперативные
вагинальные роды на 11%
•
Кесарево
сечение на 10%
•
Неудовлетворенность
или воспоминание о родах как негативном опыте женщинами на 27%
•
Увеличение
возможности спонтанных вагинальных родов на 8 %
•
Кроме
того, значительно увеличилось количество матерей, чувствовавших себя хорошо.
•
Меньше
было проблем с установлением грудноговскармливания и ощущения себя счастливой матерью
Были
проведены исследования, в которых сравнивали исходы родов, где помощь роженице
оказывали медицинские сотрудники учреждения и близкие люди, которым доверяла
роженица.
Сравнение: медицинский работник – сотрудник
учреждения, против человека, не являющегося сотрудником.
•
Анальгезия/анестезия
•
больший
эффект наблюдался при оказании помощи лицом, не являющимся сотрудником данного
учреждения (3% против 28%)
•
Спонтанные вагинальные роды
•
при
оказании помощи не сотрудником учреждения эффект от такой поддержки был выше
(3% против 12%)
•
Оперативные вагинальные роды
•
Количество
оперативных вагинальных родов было ниже в группе, где поддержка оказывалась не
сотрудником учреждения (8% против 41%)
•
Кесарево сечение
Значительное
снижение возможности КС было показано в 7 исследованиях (n = 2078), в которых
поддерживающие лица не были сотрудниками учреждения – на 26%
Неудовлетворенность/негативный опыт от родов
•
Статистически
значимой разницы между группами не было обнаружено.
Вывод: Медицинские
работники, конечно же, могут предоставить хороший уход, помощь, грамотную и
специализированную, но любовь и
настоящую заботу, полное чувство безопасности и доверия может дать только
родной и горячо любящий человек.
Вертикальные
роды
Альтернативой
обычным родам могут стать так называемые вертикальные роды, при которых женщина
сохраняет вертикальное положение во времяродоразрешения. Такие роды считаются
более физиологичными для женщин и обладают множеством преимуществ.
·
Уменьшается
давление матки на крупные сосуды
·
Обеспечивается
активное поведение женщины во время родов.
·
Снижается
риск родового травматизма
·
Уменьшается
кровопотеря в послеродовом периоде.
К
недостаткам позы на спине можно отнести то обстоятельство, что самой роженице
во время родов отводится лишь пассивная роль. Кроме того, физиологически это
положение нельзя назвать оптимальным ни для роженицы, ни для ребенка. Ведение
Ведение
вертикальных родов подразумевает свободу движений в первом периоде родов.
Роженица может ходить, стоять, лежать, принимать теплый душ, сидеть на мяче или
специальном стульчаке. Все это способствует уменьшению болей во время схваток.
Период изгнания плода также может проходить в вертикальном положении, которое можно принять с использованием кровати-трансформера,
какими оборудованы сегодня родильные залы. Это способствует более
эффективным сокращениям матки (используется сила тяжести). Третий период родов,
например в сидячем положении. Значительно сокращает продолжительность
последового периода, уменьшает кровопотерю.
Противопоказаниями
к проведению вертикальных родов могут послужить: крупные размеры плода, тазовое
предлежание, дистресс плода, изменения в состоянии матери.
Роды на дому
Роды
на дому в нашей стране, являются неофициальными и запрещены, так как очень сложно обеспечить безопасность здоровья
матери и ребенка в домашних условиях. В некоторых странах разрешены роды на
В некоторых странах разрешены роды на
дому. Это объясняется недостаточным развитием стационарной помощи или
возможностью организации условий, близких к стационарным, на дому. И в том, и
другом случае это сопряжено с большим
риском. Для ведения родов на дому необходимо иметь официальное разрешение
на такой вид деятельности, соответствующие домашние условия, подготовленный
медицинский персонал, соответствующее оснащение, обеспеченность транспортом для
срочного перевода в стационар при возникновении осложнений, близкое
расположение стационара. Не рискуйте
своим здоровьем и здоровьем Вашего малыша. На сегодняшний день, во всех родильных домах, созданы максимально
комфортные условия пребывания для матери и ребенка, возможность партнерских
родов, и внимательное профессиональное отношение медицинского персонала.
В вашем браузере отключен JavaScript
Чего ожидать и о чем спрашивать
Индукция родов, также известная как стимуляция родов, представляет собой стимуляцию сокращений матки до наступления естественных родов с целью обеспечения здоровых родов через естественные родовые пути.
Медицинские работники, врачи и акушерки могут предлагать стимуляцию родов по ряду причин — как медицинских, так и немедицинских (по выбору).
Вот что вам нужно знать, чтобы подготовиться к индукции родов.
Медицинский работник, врач или акушерка будут оценивать ваше здоровье и здоровье вашего ребенка на всех предродовых осмотрах. Это включает в себя изучение гестационного возраста вашего ребенка, его размера, веса и положения в матке.
При более поздних посещениях это может включать осмотр шейки матки и рассмотрение общей картины, чтобы определить, находитесь ли вы или ребенок в группе риска и требуется ли индукция родов.
Как оценивается ваша шейка матки?
Шейка матки начинает созревать (размягчаться), истончаться и открываться по мере подготовки к родам. Для определения готовности шейки матки некоторые врачи используют шкалу Бишопа. Оценивая готовность по шкале от 0 до 13, ваша шейка матки получает баллы в зависимости от раскрытия, текстуры, расположения, угла и длины.
Стимуляция родов может быть предложена, если есть основания для беспокойства относительно вашего здоровья или здоровья вашего ребенка. Или, возможно, вы живете далеко от больницы, и было бы благоразумно контролировать время ваших родов.
Другие причины включают в себя:
- Прогнозируемый срок родов пришел и ушел.
- Гестационный диабет.
- Хориоамнионит (инфекция матки).
- Ребенок растет слишком медленно.
- Маловодие (маловодие или подтекание околоплодных вод).
- Обструкция или отслойка плаценты.
- Оторванные воды, но схваток нет.
- История быстрых и коротких поставок.
Женщинам с определенными заболеваниями не рекомендуется проводить индукцию, поэтому важно задавать вопросы (см. ниже) и обсуждать все варианты, преимущества и потенциальные риски процедуры, вызывающей роды, с вашим поставщиком медицинских услуг.
Знаете ли вы?
Сейчас женщины проводят в родах больше времени, чем 50 лет назад!
Существует много методов стимуляции родов, и то, что работает для одной женщины или одних родов, может не работать для другой.
В дополнение к естественным методам стимуляции (как проверенным, так и недоказанным), таким как половой акт, касторовое масло, горячие ванны, стимуляция груди и сосков, иглоукалывание, травяные добавки и запеканки из баклажанов, существует также множество медицинских/хирургических методов.
Врач или акушерка могут использовать лекарства и другие средства для раскрытия шейки матки и стимулирования схваток. Некоторые методы включают в себя:
- Амниотомия, или «отсечение вод», при которой врач делает небольшое отверстие в амниотическом мешке. Это также усилит сокращения матки.
- Питоцин, также называемый окситоцином, представляет собой гормон, ускоряющий роды. Питоцин вводят через капельницу в руку.
- Созревание шейки матки, осуществляемое пероральным приемом лекарства или введением лекарства (аналога простагландина) во влагалище для растяжения, смягчения и расширения шейки матки.
- Введение врачом катетера или баллона, который затем расширяется, например, при индукции с помощью груши Фолея.

- Снятие плодных оболочек, когда ваш лечащий врач использует палец в перчатке для отделения тонкой ткани амниотического мешка от стенки матки.
Время от времени врач будет использовать более одного метода для стимуляции родов.
Каждая работа идет своим чередом. Если шейка матки мягкая и созревшая, легкого толчка может быть достаточно, чтобы вызвать схватки. Если вашей шейке матки требуется больше времени, до родов может пройти несколько дней.
Искусственные роды могут длиться от нескольких часов до нескольких дней. Иногда родовозбуждение вообще не работает или используемый метод приходится повторять. Все зависит от того, насколько созрела шейка матки на момент индукции и насколько хорошо ваш организм реагирует на метод, выбранный для индукции.
Схватки могут начаться в течение 30 минут после приема окситоцина, и у большинства женщин роды начинаются в течение нескольких часов после отхождения вод.
Все поставщики медицинских услуг должны предоставить вам 24 часа или более на раннюю фазу родов, прежде чем принимать решение о индукции родов и переходить к другим вмешательствам.
Если вы и ваш ребенок здоровы и чувствуете себя хорошо после неудачной индукции, вас могут отправить домой и попросить перенести индукцию на более поздний срок. (Да, такое действительно может случиться.)
Как и все в жизни, индукция родов сопряжена с некоторыми рисками.
- У вас могут появиться более сильные, болезненные и частые схватки.
- Согласно одному исследованию 2017 года, у вас может быть повышенный риск послеродовой депрессии.
- У вас может быть неудачная индукция, и вам нужно кесарево сечение (это связано со своим собственным списком проблем, включая более длительное время восстановления).
По данным Американского колледжа акушеров и гинекологов, роженица, рожающая впервые, шейка матки которой не готова к родам, имеет повышенный шанс индукции, ведущей к кесареву сечению. Вот почему так важно задавать вопросы (см. ниже), особенно о состоянии шейки матки.
В течение всего процесса индукции ваш поставщик медицинских услуг, врач или акушерка будут наблюдать за вами и вашим ребенком, чтобы определить, необходимы ли вспомогательные вагинальные роды или кесарево сечение.
Другие потенциальные риски индукции включают:
- Инфекция. Некоторые методы индукции, такие как разрыв плодных оболочек, представляют повышенный риск инфицирования как матери, так и ребенка.
- Разрыв матки . Это особенно актуально для женщин, у которых ранее было кесарево сечение или другая операция на матке.
- Осложнения, связанные с сердцебиением плода. Слишком много сокращений может привести к изменению частоты сердечных сокращений ребенка.
- Внутриутробная гибель.
Важно подробно обсудить потенциальные риски для вас и вашего ребенка во время индукции с поставщиком медицинских услуг, врачом или акушеркой, прежде чем соглашаться на какую-либо процедуру.
Задать вопросы
Прежде чем согласиться на индукцию, выясните у своего лечащего врача следующее:
- Какова причина индукции?
- Какие признаки делают вас хорошим кандидатом на индукцию?
- Какие виды индукции рассматривает ваш лечащий врач?
- Какой у вас срок? (Подтвердите, что дата индукции действительно назначена после 39-й недели беременности.
 )
) - Каково состояние вашей шейки матки?
- В каком положении находится ребенок?
- Сколько раз ваш врач или акушерка выполняли эту процедуру?
- Сможете ли вы передвигаться?
- Каковы риски и преимущества каждой рассматриваемой процедуры индукции?
- Будет ли требоваться постоянный или периодический контроль?
- Будет больно? Какие у вас есть варианты обезболивания?
- Каков план врача или акушерки, если выбранный метод индукции не сработает?
- В какой момент вас могут отправить домой с переносом сроков индукции?
- Будет ли ваш врач или акушерка доступны в течение всей процедуры?
- Если процедура займет очень много времени, сможете ли вы воспользоваться туалетом?
- Есть ли у вас предшествующее заболевание или соображения, которые могут повлиять на это введение?
Вы также захотите узнать, где будет проходить индукция родов, обычно в больнице или родильном доме. Тем не менее, домашние роды с помощью методов естественной индукции иногда могут быть вариантом.
Установите реалистичные ожидания
Возможно, индукция — это не то, что вы имели в виду. Ну… постарайтесь быть непредвзятыми! Искусственные роды сильно отличаются от естественных родов, но это не значит, что вы должны выбросить весь свой план родов в окно.
Найдите минутку, чтобы подумать о том, что вы думаете и думаете о своем плане родов. Психические и эмоциональные аспекты родов достаточно сложны, и индуцирование имеет свои преимущества и риски.
Пакет развлечений
Это может происходить, но не всегда быстро. Не позволяйте времени ожидания сломить вас. Загрузите в электронное устройство фильмы, шоу по запросу и книги и положите их в свою больничную сумку.
Соберите дневник и запланируйте потратить несколько минут на то, чтобы записать свои текущие мысли о родах. Составьте список музыкальных композиций, когда вам нужно успокоиться, а также для «Ты можешь сделать это» «Умение и толчок».
Не забудьте взять с собой зарядные устройства для всех электронных устройств, наушники и удобную свободную одежду.
Съешьте что-нибудь легкое и попробуйте покакать
Большинство врачей говорят, что после начала схваток нельзя есть. Не останавливайтесь в любимом заведении быстрого питания по дороге в больницу. Вам не нужны пробеги во время этого бизнеса.
Прежде чем отправиться в больницу, съешьте дома легкую еду… а затем хорошенько посетите старую фарфоровую миску. Вы почувствуете себя намного лучше.
Дайте вашему партнеру разрешение уйти
Если индукция длится более 12-24 часов, подумайте о том, чтобы позволить вашему партнеру подышать свежим воздухом. Скучающий партнер по индукции может превратиться в надоедливого компаньона по родам, поэтому позвольте вашему партнеру упаковать свою собственную сумку в больницу.
Скажи им, чтобы упаковали закуски (ничего вонючего!) И хорошую подушку. Оказавшись в больнице, расскажите о своих чувствах как можно лучше, а затем попросите их найти вам мороженое на последующее время.
Примите тот факт, что это может занять больше времени, чем вам хотелось бы, и может быть сложнее, чем вы себе представляете. Все будет хорошо! Поговорите с друзьями и членами семьи, у которых были искусственные роды и в какой-то момент, и постарайтесь перестать гуглить. Нормально чувствовать возбуждение и нервозность.
Все будет хорошо! Поговорите с друзьями и членами семьи, у которых были искусственные роды и в какой-то момент, и постарайтесь перестать гуглить. Нормально чувствовать возбуждение и нервозность.
Просто помните: у вас есть варианты и выбор.
Как ускорить раскрытие: во время родов
Как ускорить раскрытие: во время родов
Медицинское заключение Майкла Вебера, доктора медицины — Джессика Тиммонс, 15 июля 2016 г.
Обзор
согласитесь, что к концу 40-недельной беременности они более чем готовы встретить своего будущего ребенка. И как только роды начинаются, они действительно готовы преодолеть последнее препятствие.
Итак, что можно сделать, чтобы ускорить процесс? Можно ли как-то ускорить раскрытие во время родов, чтобы вы могли раньше взять на руки своего нового ребенка?
Дополнительные сведения о дилатации и стадиях родового процесса могут дать вам некоторые ответы.
Что такое расширение?
Дилатация — это термин, используемый для раскрытия шейки матки. Как расширение, так и сглаживание, которые относятся к истончению шейки матки, имеют место, чтобы обеспечить открытие из вашей матки в родовой канал, чтобы ваш ребенок мог родиться.
Как расширение, так и сглаживание, которые относятся к истончению шейки матки, имеют место, чтобы обеспечить открытие из вашей матки в родовой канал, чтобы ваш ребенок мог родиться.
Для вагинальных родов шейка матки должна быть раскрыта на 10 сантиметров (см) и сглажена на 100 процентов.
Хотя раскрытие шейки матки необходимо для продолжения родов, раскрытие не обязательно является признаком начала настоящих родов.
В некоторых случаях у женщин раскрывается на несколько сантиметров за несколько недель до родов. Другие раскрываются намного быстрее, всего за несколько часов, и быстро переходят между стадиями родов.
Каковы стадии родов?
Обычно роды проходят в три стадии.
Этап 1
Первый этап — самый длинный, и он разбит на три части. В начале родов шейка матки раскрывается до 3 см. Активные роды происходят при раскрытии от 3 до 7 см. Переходная фаза находится между 7 см и полным раскрытием на 10 см.
Этап 2
Второй этап после полного раскрытия до рождения ребенка.
Стадия 3
На этой стадии происходит рождение плаценты.
На 9-м месяце беременности ваш врач начнет искать признаки того, что ваше тело готовится к родам. Эти дородовые визиты могут включать внутренние осмотры для проверки шейки матки. Ваш врач подтвердит, расширилась ли и сгладилась ли ваша шейка матки.
Другие вещи происходят во время процесса расширения и стирания. Вы потеряете слизистую пробку, закрывавшую отверстие шейки матки во время беременности.
Вы можете заметить это в трусах или в туалете. Вы можете потерять слизистую пробку от нескольких часов до нескольких недель до начала родов.
Вы также можете заметить кровавые выделения — термин, обозначающий разрыв капилляров в шейке матки. Это может привести к окрашиванию вагинальной слизи в розовый или красный цвет.
Вы поймете, что переходите к активным родам (вторая фаза первой стадии), когда начнете ощущать схватки, которые становятся все сильнее и продолжаются независимо от того, как часто вы меняете положение.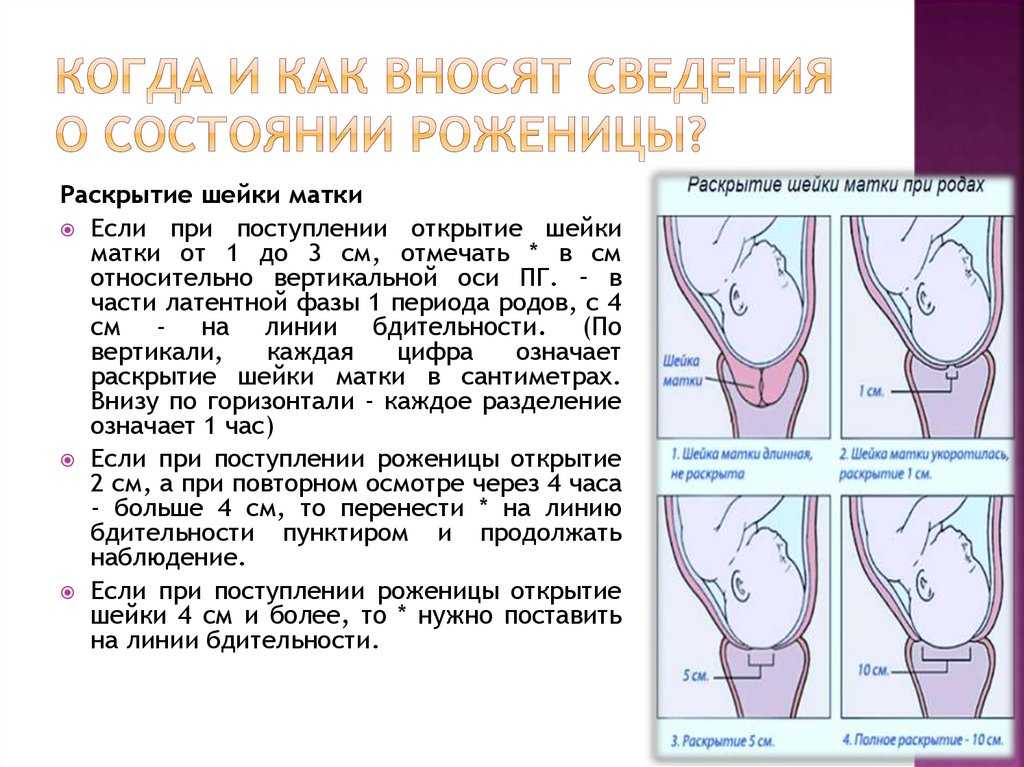
Есть ли способ ускорить раскрытие во время родов?
Если до родов еще пара недель, лучшее, что вы можете сделать, это дождаться, пока природа сделает свое дело: пусть ваша шейка матки подготовится наиболее эффективным и удобным способом для вас и вашего ребенка.
Но могут быть медицинские причины для ускорения процесса раскрытия и начала родов. Медицинское вмешательство может быть хорошей идеей, если:
- срок родов истек почти на две недели, а роды еще не начались
- у вас отошли воды, но схваток нет
- у вас инфекция в матке
- ваш ребенок растет неравномерно
- вокруг вашего ребенка недостаточно амниотической жидкости
- вы испытываете отслойку плаценты, когда плацента отслаивается от стенки матки перед родами
- у вас есть заболевание, такое как диабет или высокое кровяное давление, которое опасно для вас или вашего ребенка
Если какой-либо из этих сценариев относится к вам и ваша шейка матки еще не начала расширяться и сглаживаться, у вашего врача есть несколько вариантов:
- Лекарства: Ваш врач может нанести гормональный простагландин на шейку матки или ввести суппозиторий простагландина во влагалище.
 Этот гормон вызывает размягчение шейки матки и начало схваток.
Этот гормон вызывает размягчение шейки матки и начало схваток. - Удаление плодных оболочек: Если ваш амниотический мешок все еще цел, удаление плодных оболочек может вызвать роды. Ваш врач или акушерка проведут пальцем по мембранам, соединяющимся с амниотическим мешком, что может вызвать высвобождение простагландина маткой.
Синтетическая форма гормона окситоцина — еще один вариант, который может рассмотреть ваш врач, особенно если гель простагландина или суппозиторий не работают. Его вводят внутривенно, и обычно он вызывает схватки в течение примерно 30 минут.
Помогает ли стимуляция сосков раскрыться быстрее?
Перед тем, как попробовать стимуляцию сосков, проконсультируйтесь с врачом. Его следует избегать при беременности с высоким риском.
Стимуляция сосков является естественным способом стимуляции родов, поскольку она вызывает выброс окситоцина, который может вызывать схватки. Хотя это не связано напрямую с дилатацией, поможет все, что вызывает роды.
Вы можете стимулировать соски вручную, с помощью молокоотсоса или с участием вашего партнера. Только не переусердствуйте: придерживайтесь одной груди за раз (около пяти минут за штуку) и делайте перерыв во время схваток.
Дальнейшие действия
Хотя ускорение дилатации возможно при медицинском вмешательстве, это решение следует принимать после консультации с врачом. Лучше всего дать организму время подготовиться самостоятельно.
Ты продержался так долго, держись! Скоро вы будете держать своего новорожденного на руках.
Вопросы и ответы: Индуцированные роды в домашних условиях
В:
Безопасно ли пытаться индуцировать роды дома?
Анонимный пациент
A:
Большинство
лиц, осуществляющих уход, согласятся, что почти любой метод стимуляции родов в домашних условиях является нецелесообразным.
Стимулирование родов вместо ожидания их естественного начала (любыми способами)
может увеличить риск во время родов, особенно при кесаревом сечении.
Индукция родов, вероятно, должна быть оставлена в условиях стационара с опытным
Врачи и медсестры по родовспоможению.
Доктор Майкл Вебер
Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Акция на Pinterest
Последний с медицинской точки зрения 15 июля 2016 г.
- Parenthood
- Беременность
- , научно-исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Сглаживание и расширение шейки матки. (без даты)
mayoclinic.org/healthy-lifestyle/labor-and-delivery/multimedia/cervical-effacement-and-dilation/img-20006991 - Персонал клиники Мэйо.
 (2014, 20 июня). Стимулирование родов: когда ждать, когда индуцировать
(2014, 20 июня). Стимулирование родов: когда ждать, когда индуцировать
mayoclinic.org/healthy-lifestyle/labor-and-delivery/in-depth/induction-labor/art-20047557?pg=1 - Стадии родов: Стадия 1 (2015, август)
americanpregnancy.org/labor-and-birth/first-stage-of-labor/
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
15 июля 2016 г.
по
Джессика Тиммонс
Под редакцией
Низам Хан (Techspace)
Медицинский просмотр
Michael Weber, MD
Общаясь эта статья
Medically Medical Вебер, доктор медицины — Джессика Тиммонс, 15 июля 2016 г.
статьи по теме
Безопасное стимулирование родов: как добиться отхождения вод
Когда начнутся роды, если раскрытие на 1 сантиметр
Естественные способы стимулирования родов
- 29
- 23 Родовые схватки естественные
Как стимуляция сосков вызывает роды
Читать дальше
Безопасное стимулирование родов: как добиться отхождения вод
Медицинское заключение Кэти Мена, доктора медицинских наук
Если вы просрочили свой срок, вы, вероятно, очень хотите родить своего ребенка.
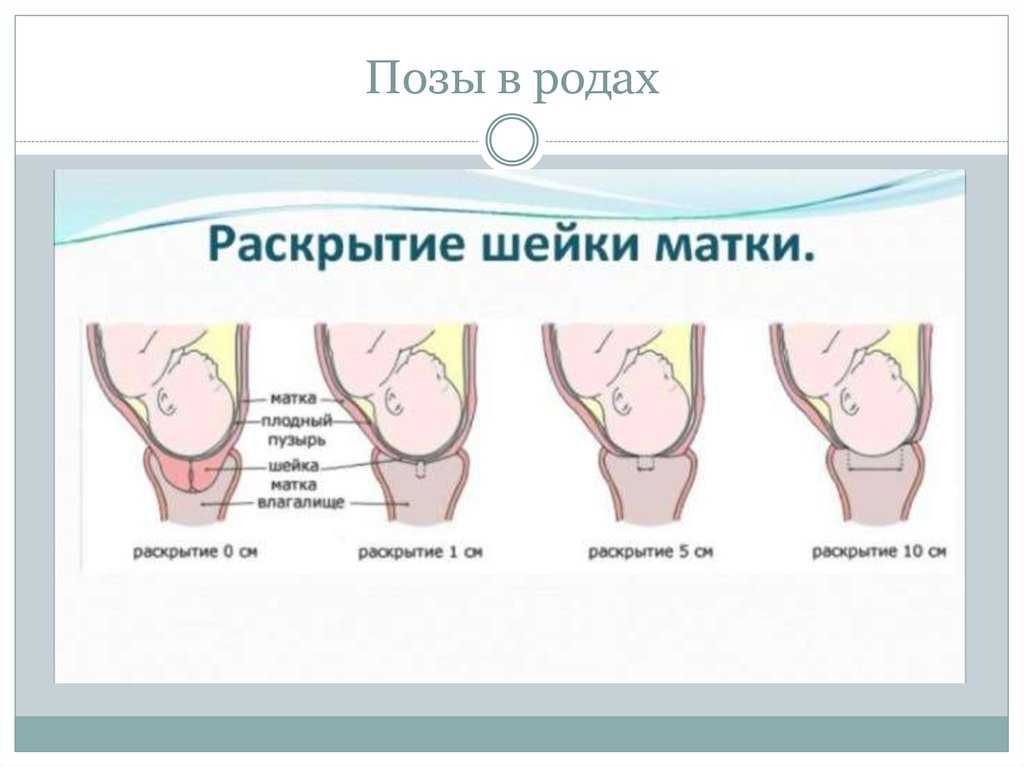 Вот как безопасно вызвать роды.
Вот как безопасно вызвать роды.ПОДРОБНЕЕ
Когда начнутся роды, если у вас раскрытие на 1 сантиметр
Медицинский осмотр Кимберли Дишман, MSN, WHNP-BC, RNC-OB
На поздних сроках беременности ваш врач проверит ваше состояние прогрессирует. Вот когда у вас могут начаться роды, если у вас раскрытие на 1 сантиметр.
ПОДРОБНЕЕ
Естественные способы стимуляции родов
Медицинское заключение Мередит Уоллис, MS, APRN, CNM, IBCLC
Существует несколько естественных способов стимуляции родов. Если ваш срок родов здесь, прочитайте это и поговорите со своим врачом о том, что подходит именно вам.
ПОДРОБНЕЕ
Как вызвать схватки естественным путем
Если срок родов уже истек, возможно, вам не терпится встретиться со своим будущим ребенком.
 Вот несколько естественных способов начать схватки.
Вот несколько естественных способов начать схватки.ПОДРОБНЕЕ
Как стимуляция сосков вызывает роды
Медицинское заключение Мередит Уоллис, MS, APRN, CNM, IBCLC для начала родов. Вот что вы должны знать.
ПОДРОБНЕЕ
Безопасно ли использовать упражнения для стимулирования родов?
Медицинское заключение Майкла Вебера, доктора медицины
Если вы беременны и у вас просроченный срок, вы можете задаться вопросом, помогут ли физические упражнения вызвать роды. Вот правда.
ПОДРОБНЕЕ
Масло примулы вечерней безопасно вызывает роды?
Медицинская экспертиза Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Вы можете слышать о женщинах, принимающих масло примулы вечерней для естественного стимулирования родов.
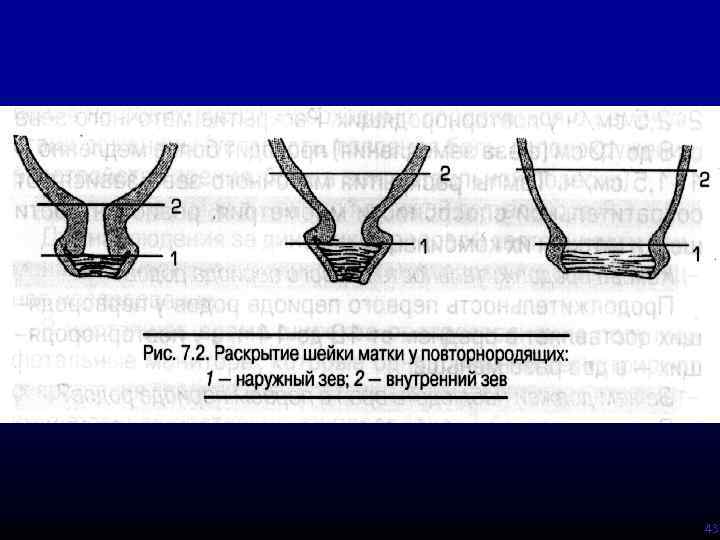 Прочтите об этой добавке, ее безопасности и эффективности.
Прочтите об этой добавке, ее безопасности и эффективности.ПОДРОБНЕЕ
Акупрессурные точки для стимулирования родов
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Вы беременны и срок родов истек? Помогите вызвать роды естественным путем, нажимая на эти точки акупрессуры на теле.
ПОДРОБНЕЕ
Лучшие приложения для беременных 2020 года
Это лучшие приложения для iPhone и Android для поиска информации, ответов, инструментов и отслеживания во время беременности. Из планирования посещений врача…
ПОДРОБНЕЕ
Что вам нужно знать, если у вас беременность с высоким риском
Медицинское заключение Валинды Риггинс Нвадике, доктора медицины, магистра здравоохранения
Беременность с высоким риском — это любая беременность, сопровождающаяся повышенным риском для здоровья беременной матери, плода или обоих.
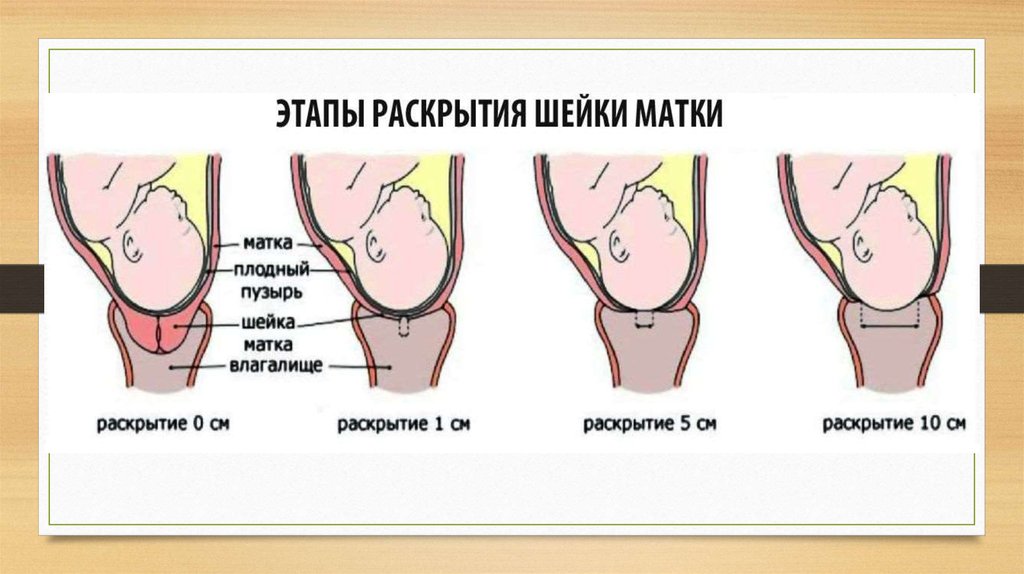
ПОДРОБНЕЕ
Подготовка шейки матки перед эвакуацией беременных во втором триместре
На аборты во втором триместре беременности приходится 10-15% абортов, производимых во всем мире (Finer 2005; Stat. Service. 2005; WHO 1997). Хирургическая эвакуация, называемая расширением и эвакуацией (D&E), является предпочтительным методом аборта во втором триместре, в отличие от индукции родов, в большинстве развитых стран, где доступны как D&E, так и медицинские методы (Lohr 2008; RCOG 2004). Чтобы выполнить D&E, хирургические инструменты должны пройти через шейку матки, вход в матку, в матку. Чтобы эти инструменты безопасно прошли через шейку матки, шейка матки должна быть открыта до процедуры. Этот процесс раскрытия шейки матки перед D&E называется подготовкой шейки матки и может выполняться с помощью лекарств или небольших стержнеобразных устройств, которые помещаются внутрь шейки матки. Наиболее часто используемые препараты для подготовки шейки матки называются простагландинами.
 Эти лекарства можно принимать перорально или вводить во влагалище или за щеки, и их необходимо принимать за несколько часов до процедуры. Они размягчают, истончают и раскрывают шейку матки, чтобы во время процедуры можно было еще больше открыть шейку матки, если это необходимо, и ввести инструменты через шейку матки в тело матки. Устройства в виде маленьких стержней, используемые для подготовки шейки матки, называются расширителями шейки матки. Расширители помещаются в шейку матки за несколько часов до процедуры или даже за день или два до процедуры. Как правило, расширители работают, поглощая влагу из шейки матки, что приводит к их набуханию и увеличению. По мере увеличения диаметра этих расширителей расширитель оказывает радиальное давление на стенки шейки матки и вызывает раскрытие шейки матки.
Эти лекарства можно принимать перорально или вводить во влагалище или за щеки, и их необходимо принимать за несколько часов до процедуры. Они размягчают, истончают и раскрывают шейку матки, чтобы во время процедуры можно было еще больше открыть шейку матки, если это необходимо, и ввести инструменты через шейку матки в тело матки. Устройства в виде маленьких стержней, используемые для подготовки шейки матки, называются расширителями шейки матки. Расширители помещаются в шейку матки за несколько часов до процедуры или даже за день или два до процедуры. Как правило, расширители работают, поглощая влагу из шейки матки, что приводит к их набуханию и увеличению. По мере увеличения диаметра этих расширителей расширитель оказывает радиальное давление на стенки шейки матки и вызывает раскрытие шейки матки.Существует много вариантов того, что можно использовать для подготовки шейки матки перед D&E во втором триместре. Эти методы имеют разные побочные эффекты и занимают разное время: от четырех часов до процедуры до двух дней.
 Поскольку не существует четкого консенсуса относительно того, какой метод подготовки шейки матки лучше всего подходит для подготовки шейки матки к Р&Э во втором триместре, мы рассмотрели все опубликованные рандомизированные исследования, в которых сравнивали различные методы подготовки шейки матки перед Р&Э во втором триместре, определенные как от 14 до 24 недели беременности.
Поскольку не существует четкого консенсуса относительно того, какой метод подготовки шейки матки лучше всего подходит для подготовки шейки матки к Р&Э во втором триместре, мы рассмотрели все опубликованные рандомизированные исследования, в которых сравнивали различные методы подготовки шейки матки перед Р&Э во втором триместре, определенные как от 14 до 24 недели беременности.Мы провели компьютерный поиск по всем опубликованным рандомизированным исследованиям, в которых сравнивали различные методы подготовки шейки матки перед Р&Э во втором триместре, и нашли шесть исследований, которые соответствовали нашим критериям. Все сравниваемые методы отличались друг от друга, поэтому объединить данные нескольких исследований было невозможно. Мы рассмотрели сравнение этих методов подготовки с точки зрения безопасности, продолжительности процедуры, потребности в дополнительном расширении, возможности проведения процедуры и приемлемости для пациента и врача.
Мы обнаружили, что все проверенные методы безопасны.
 Некоторые расширители, называемые ламинариями, по-видимому, приводят к большему раскрытию шейки матки (расширению), чем препараты простагландинов, однако не было замечено различий между расширителями и простагландинами в отношении безопасности, продолжительности процедуры или способности завершить процедуру. Мы обнаружили, что, когда мифепристон, лекарство, блокирующее действие гормона, называемого прогестероном, использовалось с простагландином, называемым мизопростолом, многие женщины заканчивали тем, что прерывали беременность до желаемой хирургической процедуры. Из-за повышенной частоты экспульсий перед плановой ДЭ мы считаем, что комбинация мифепристона и мизопростола не должна использоваться для подготовки шейки матки, когда женщины желают хирургической процедуры вместо индукции. Мы обнаружили, что один день подготовки шейки матки лучше двух дней, и что подготовка шейки матки в тот же день кажется безопасной в начале второго триместра.
Некоторые расширители, называемые ламинариями, по-видимому, приводят к большему раскрытию шейки матки (расширению), чем препараты простагландинов, однако не было замечено различий между расширителями и простагландинами в отношении безопасности, продолжительности процедуры или способности завершить процедуру. Мы обнаружили, что, когда мифепристон, лекарство, блокирующее действие гормона, называемого прогестероном, использовалось с простагландином, называемым мизопростолом, многие женщины заканчивали тем, что прерывали беременность до желаемой хирургической процедуры. Из-за повышенной частоты экспульсий перед плановой ДЭ мы считаем, что комбинация мифепристона и мизопростола не должна использоваться для подготовки шейки матки, когда женщины желают хирургической процедуры вместо индукции. Мы обнаружили, что один день подготовки шейки матки лучше двух дней, и что подготовка шейки матки в тот же день кажется безопасной в начале второго триместра.Мы считаем, что необходимы дополнительные исследования в области подготовки шейки матки за один день, поскольку женщинам гораздо проще пройти однодневную процедуру, чем многодневную.
 Мы также считаем, что необходимы дополнительные исследования в области комбинирования простагландинов с расширителями, поскольку это может улучшить возможность проведения процедур в тот же день позже во втором триместре.
Мы также считаем, что необходимы дополнительные исследования в области комбинирования простагландинов с расширителями, поскольку это может улучшить возможность проведения процедур в тот же день позже во втором триместре.Выводы авторов:
Подготовка шейки матки с помощью осмотических расширителей и/или мизопростола перед РЭ во втором триместре безопасна и эффективна. Осмотические расширители, по-видимому, обеспечивают лучшее расширение шейки матки по сравнению с простагландинами в отдельности или в сочетании с простагландинами, однако эта разница в расширении шейки матки, по-видимому, не приводит к различиям во времени процедуры или частоте осложнений. По-видимому, нет явной клинической пользы от двухдневной подготовки шейки матки по сравнению с однодневной до начала второго триместра D&E ниже 19.недель срок беременности. Комбинация мифепристона и мизопростола ассоциировалась с высокой частотой экспульсий перед процедурой и, по-видимому, не является полезным методом подготовки шейки матки перед дилатацией и опорожнением во втором триместре.
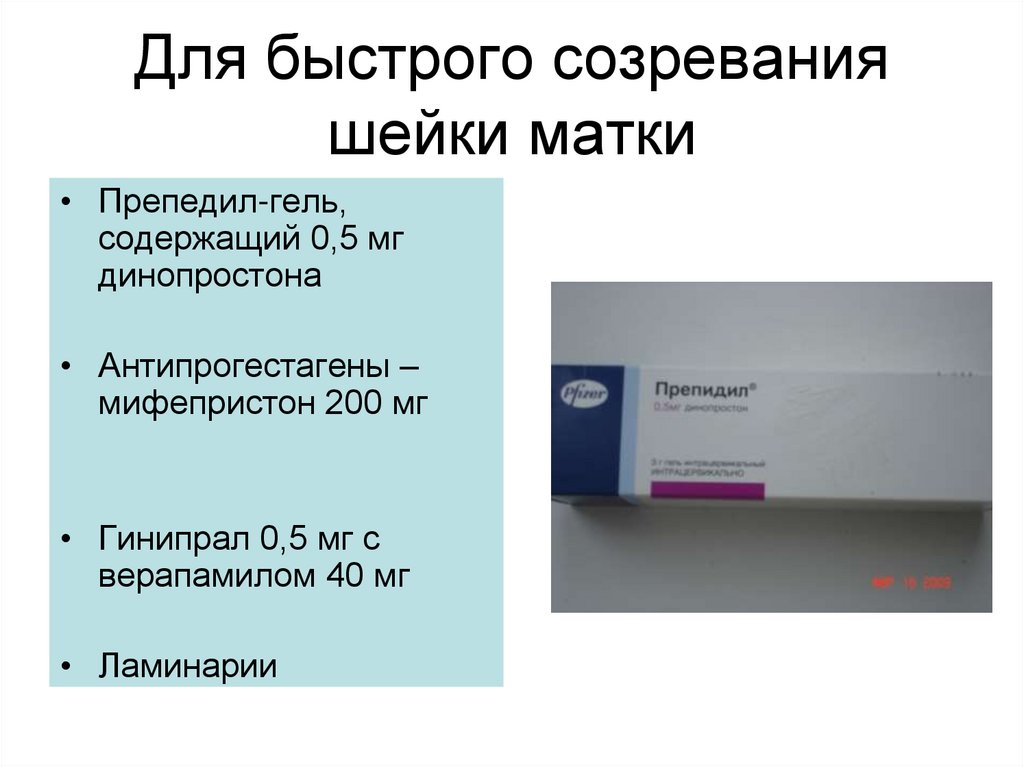 Процедуры в тот же день кажутся безопасным и разумным вариантом в начале второго триместра, однако необходимы дополнительные исследования для оценки эффективности и безопасности процедур в тот же день в более позднем втором триместре.
Процедуры в тот же день кажутся безопасным и разумным вариантом в начале второго триместра, однако необходимы дополнительные исследования для оценки эффективности и безопасности процедур в тот же день в более позднем втором триместре.Прочитать полный тезис…
Предыстория:
Аборты во втором триместре беременности составляют 10-15% абортов, производимых во всем мире. Расширение и эвакуация (D&E) является предпочтительным методом аборта во втором триместре в большинстве частей развитого мира. Подготовка шейки матки рекомендуется для расширения и выскабливания (D&C) после 12 недель беременности и является стандартной практикой для D&E после 14 недель беременности. Простагландины, осмотические расширители и баллонные катетеры Фолея использовались и изучались в качестве подготовки шейки матки перед ЭД во втором триместре. Однако не существует единого мнения относительно того, какой метод подготовки шейки матки лучше с точки зрения безопасности, продолжительности процедуры, потребности в дополнительном расширении, возможности выполнения процедуры или приемлемости для пациента и врача.
 Несмотря на то, что появление осмотической дилатации повысило безопасность процедуры D&E во втором триместре, неясно, превосходит ли один тип осмотического расширителя другой или осмотическая дилатация с адъювантным простагландином превосходит только осмотическую дилатацию или одни простагландины.
Несмотря на то, что появление осмотической дилатации повысило безопасность процедуры D&E во втором триместре, неясно, превосходит ли один тип осмотического расширителя другой или осмотическая дилатация с адъювантным простагландином превосходит только осмотическую дилатацию или одни простагландины.Цели:
В этом обзоре оцениваются методы подготовки шейки матки к хирургическому аборту во втором триместре с точки зрения различий во времени процедуры, достигнутом расширении, необходимости в дополнительном расширении, осложнениях, способности завершить процедуру, оценках боли у пациентки, а также пациенте и поставщике медицинских услуг. приемлемость и удовлетворение.
Стратегия поиска:
Мы провели поиск исследований по подготовке шейки матки перед диээктомией во втором триместре.
Критерии выбора:
Мы включили все рандомизированные контролируемые испытания, в которых сравнивали осмотические, механические, антипрогестероновые, простагландиновые или другие лекарственные препараты для подготовки шейки матки к хирургическому аборту во втором триместре в сроке 14-24 недель беременности.

Сбор и анализ данных:
Данные были реферированы двумя авторами, а ввод данных был проверен третьим автором. Рассчитывали среднюю разницу и отношение шансов Пето.
Основные результаты:
Было обнаружено, что осмотические расширители превосходят простагландины в отношении раскрытия шейки матки в течение второго триместра и в отношении продолжительности процедуры в начале второго триместра. Было обнаружено, что добавление простагландинов к осмотическим расширителям не увеличивает раскрытие шейки матки, за исключением случаев после 19 лет.недель беременности, однако, никакого влияния на время процедуры не наблюдалось. Было обнаружено, что добавление мифепристона к мизопростолу улучшает раскрытие шейки матки, но увеличивает время процедуры и частоту экспульсий перед процедурой. Было обнаружено, что двухдневная подготовка шейки матки обеспечивает лучшую подготовку шейки матки, чем однодневная, но не влияет на время процедуры. Частота серьезных осложнений или возможность завершения процедуры существенно не отличались ни от одного из рассмотренных методов подготовки.
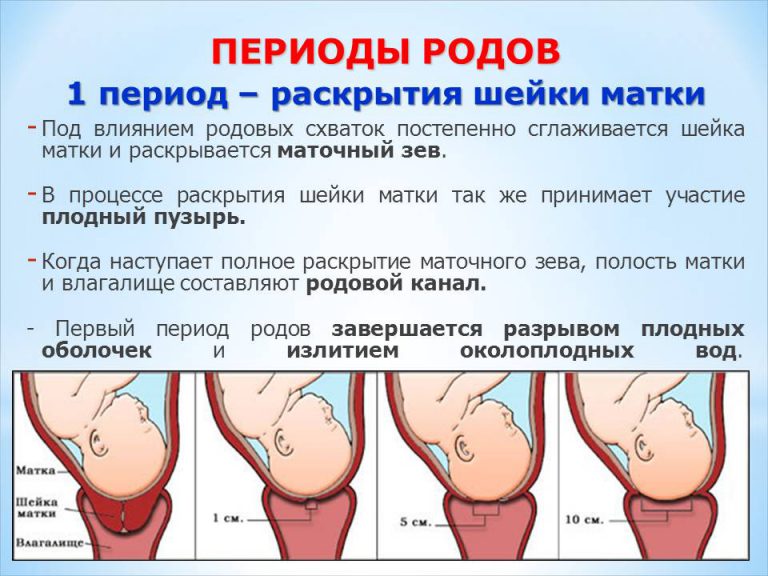
- Сглаживание и расширение шейки матки. (без даты)
