Диарея неинфекционная у детей: Диарея неинфекционного генеза в многопрофильном стационаре: рандомизированное исследование uMEDp
причины, симптомы, как быстро остановить
Гастроэнтеролог
Неронов
Владимир Александрович
Стаж 25 лет
Врач-гастроэнтеролог, доктор медицинских наук
Записаться на прием
Острая диарея – многофакторный синдром, входящий в перечень симптомов многих инфекционных и неинфекционных заболеваний. Основной признак патологии – частый жидкий стул. Каловые массы становятся водянистыми или кашицеобразными. При обостренном течении первичного заболевания в кале присутствуют непереваренные остатки пищи, слизь, пена. Позывы к дефекации учащаются и возникают с промежутком в 2-3 часа.
Общие сведения
Ежегодно признаки диареи выявляются у двух миллиардов человек по всему миру. Расстройство стула остается самым распространенным проявлением патологических процессов гастроэнтерологического, проктологического и инфекционного типов.
Заболевание характеризуется благоприятным течением при наличии адекватного и своевременного лечения. Пациентов с острыми кишечными инфекциями помещают в стационары. Диареи иного генеза могут лечиться в амбулаторном режиме.
Пациентов с острыми кишечными инфекциями помещают в стационары. Диареи иного генеза могут лечиться в амбулаторном режиме.
Причины заболевания
Расстройство стула развивается у пациентов под действием различных факторов:
- Инфекций;
- токсинов;
- приема лекарств;
- воспалительных процессов в ЖКТ;
- острых заболеваний органов малого таза.
В странах с высокой культурой личной гигиены диарея становится результатом попадания в организм человека инфекций. Их возбудители – ротавирусы и аденовирусы. Бактериальные инфекции остаются не менее распространенной причиной возникновения диарей. Расстройство стула провоцируется сальмонеллами, кишечной палочкой, шигеллой. Аналогичным образом на состояние детей и взрослых влияют глистные инвазии.
Распространенная форма патологии – диарея путешественников. Она развивается у людей, которые перемещаются между странами с жесткими санитарными нормами и государствами с низким уровнем санитарии.
Симптоматика
Клиническая картина патологии определяется видом кишечного расстройства, выявленного у пациента. Секреторная форма диареи протекает без абдоминальных болей. Суточный объем жидкого стула превышает 1 литр. Легкое течение заболевания объясняется повышенной секрецией воды в кишечнике на фоне раздражения его слизистой оболочки токсинами. Частота позывов к дефекации не зависит от рациона пациента.
Обостренное течение диареи сопровождается рядом неспецифических симптомов:
- абдоминальными болями;
- повышением температуры тела;
- приступами тошноты;
- эпизодической рвотой.
Существенно участившийся стул провоцирует обезвоживание. На фоне этого пациент сталкивается с дегидратацией и ее проявлениями в виде иссушения кожных покровов, роста артериального давления и тахикардии. Меняется запах и цвет каловых масс – доминируют темные оттенки зеленого. Патологические процессы в толстом кишечнике могут привести к окрашиванию стула кровью, появлению слизи и пены.
Диагностика
Осмотр пациента выполняется инфекционистом, проктологом или гастроэнтерологом. Врач собирает данные для анамнеза и уточняет перечень препаратов, которые употреблялись ребенком или взрослым перед началом диареи. Основным диагностическим критерием заболевания становится жидкий стул, наблюдаемый у человека не менее трех раз в день. Продолжительность кишечного расстройства не должна превышать трех суток.
Подтверждение диагноза осуществляется после проведения лабораторных тестов. Общие анализы крови и кала позволяют убедиться в наличии воспалительного процесса в организме ребенка или взрослого. Копрограмма содержит информацию о концентрации в биоматериале лейкоцитов и эритроцитов. На основании этих данных врачи дифференцируют воспалительные и невоспалительные типы патологии. Выявление признаков воспаления предполагает проведение бактериологического посева. Данная методика дает возможность определить возбудителя патологии, вызвавшей острую диарею.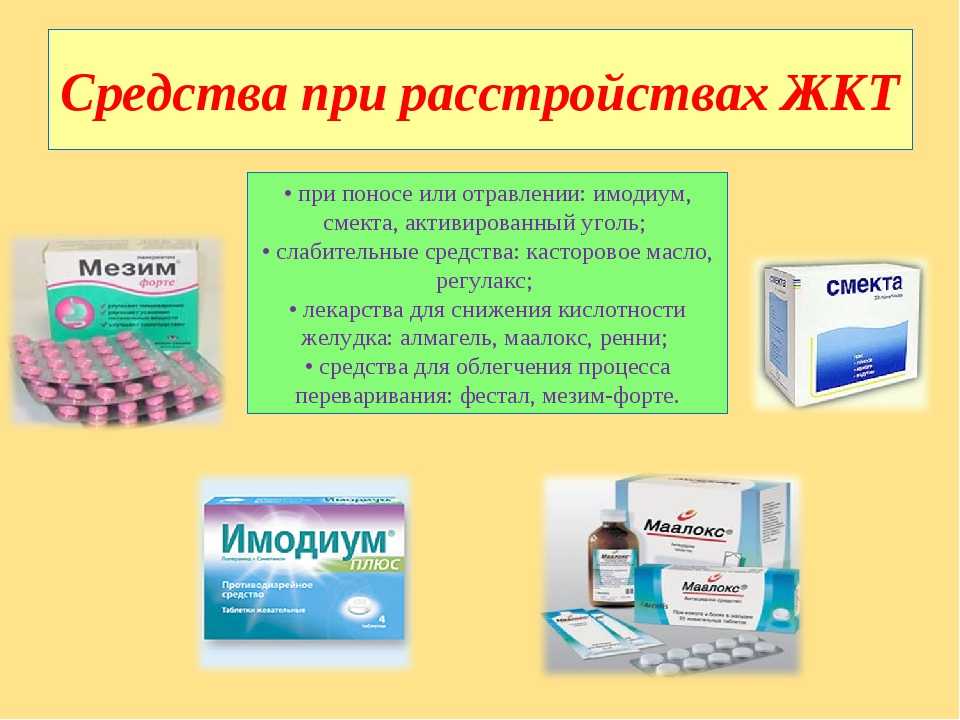 Изредка микробиологические исследования оказываются неэффективными. В этом случае пациента направляют на аппаратные тесты, которые призваны установить причину расстройства стула.
Изредка микробиологические исследования оказываются неэффективными. В этом случае пациента направляют на аппаратные тесты, которые призваны установить причину расстройства стула.
Терапевтические меры
Лечение диареи основано на купировании основных симптомов. Пациентам с расстройством стула назначается диета, эубиотики и адсорбенты. В рацион включаются продукты, снижающие моторику кишечника и уменьшающие секрецию жидкости в нем. Взрослым и детям следует на время отказаться от блюд, которые могут раздражать слизистые оболочки пищеварительного тракта и повреждать их.
Диареи часто сопровождаются выраженными потерями жидкости и электролитов. Восстановление водного баланса выполняется посредством регидратационной терапии. Легкая степень обезвоживания устраняется при пероральном приеме солесодержащих растворов. Тяжелые формы патологии требуют парентеральной регидратации. Внутривенное вливание солевых растворов быстро нормализует состояние пациентов.
Назначение антибактериальных препаратов уместно при обнаружении в анализах детей или взрослых патогенных бактерий. Пероральный прием медикаментов продолжается до полного исчезновения следов инфекции из биоматериалов пациентов.
Профилактические меры
Предупредить развитие острой диареи у взрослого или ребенка относительно просто – достаточно устранить основные причины попадания патогенов в организм. Соблюдение правил личной гигиены остается ключевым элементом профилактики. Особое внимание следует уделять хранению скоропортящихся продуктов. Мясо, рыба, непастеризованное молоко и куриные яйца необходимо подвергать тщательной термической обработке. Продукты в холодильнике нуждаются в регулярной ревизии – товары с истекшим сроком годности необходимо подвергать утилизации. Аналогичным образом стоит поступать с любыми покупками с поврежденной упаковкой.
Вопросы и ответы
Каковы особенности диеты при диарее?
Пациентам следует употреблять воду, легкие бульоны, чай. При нормализации состояния (на 2-3 день) допустимо включение в рацион приготовленного на пару мяса, слизистых супов. Следует избегать продуктов с большим количеством волокон. Пищу необходимо принимать небольшими порциями с интервалом в 2-2,5 часа.
При нормализации состояния (на 2-3 день) допустимо включение в рацион приготовленного на пару мяса, слизистых супов. Следует избегать продуктов с большим количеством волокон. Пищу необходимо принимать небольшими порциями с интервалом в 2-2,5 часа.
Как предупредить развитие диареи у ребенка дошкольного возраста?
Родителям следует провести с малышами профилактическую беседу и рассказать о необходимости соблюдений правил личной гигиены. Ребенку следует знать об опасности употребления немытых овощей и фруктов, основных способах передачи вирусных и бактериальных инфекций. Закрепить полученные знания можно в игровых ситуациях. Родители могут личным примером показать детям легкость соблюдения всех правил.
Диарея у ребенка | Лечение поноса у детей
Диарея у ребенка развивается на фоне погрешностей в питании, стресса. Нередко понос – признак кишечной инфекции, воспалительных патологий кишечника, проявление пищевой аллергии или медикаментозного повреждения. Для лечения поноса у ребенка применяют комплексный подход: диетотерапию, регидратацию, медикаментозную терапию для устранения причин и последствий диареи.
Для лечения поноса у ребенка применяют комплексный подход: диетотерапию, регидратацию, медикаментозную терапию для устранения причин и последствий диареи.
Причины и симптомы диареи у ребенка
Диарея у детей может быть физиологической и патологической, вызванной действием возбудителей заболеваний и других внешних раздражителей. Рассмотрим эти виды подробнее.
Физиологические факторы
Частое опорожнение кишечника, жидкие каловые массы – норма для новорожденных и грудничков. Стул у младенцев может быть пастообразным или несформированным, при грудном вскармливании имеет кисловатый запах. У детей на искусственном вскармливании испражнения более плотные и вязкие.
В норме суточное количество дефекаций у новорожденных – до 8 раз.
Кратковременный понос – частое следствие погрешностей в питании. Это может быть вызвано употреблением большого количества сладостей или жирной, вредной пищи за один раз. У грудничков физиологическая диарея возникает при смене смеси, введении прикорма. Диарея может быть реакцией на стресс, но после устранения провоцирующих факторов исчезает самостоятельно.
Диарея может быть реакцией на стресс, но после устранения провоцирующих факторов исчезает самостоятельно.
При физиологической диарее стул нормализуется в течение 1–2 дней, общее самочувствие в норме, другие негативные симптомы отсутствуют.
Острые кишечные инфекции (ОКИ)
Именно кишечные инфекции чаще всего являются причиной поноса у детей разного возраста. Особенно опасны они для детей младше 5 лет из-за быстрого развития обезвоживания.
Кишечные инфекции всегда начинаются внезапно, протекают в острой форме. Инфекционная диарея сопровождается тошнотой, рвотой, урчанием в животе, метеоризмом, резкой болью в животе.
Группы ОКИ:
- Вирусные. Основные возбудители патологии у детей – энтеровирусы, ротавирусы. При проникновении в организм вызывают жидкий стул с примесями слизи, суточное количество дефекаций увеличивается до 15–20 раз. При тяжелой секреторной диарее во время опорожнения кишечника наблюдаются водянистые выделения с каловым запахом.
- Бактериальные.
 Сальмонеллез сопровождается жидким зеленым стулом с резким неприятным запахом, при эшерихиозе испражнения становятся оранжевыми или ярко-желтыми. При дизентерии во время дефекации выделяется незначительное количество слизи с вкраплениями крови. Характерный признак холеры – кал напоминает рисовый отвар.
Сальмонеллез сопровождается жидким зеленым стулом с резким неприятным запахом, при эшерихиозе испражнения становятся оранжевыми или ярко-желтыми. При дизентерии во время дефекации выделяется незначительное количество слизи с вкраплениями крови. Характерный признак холеры – кал напоминает рисовый отвар. - Протозойные. Признаки заражения лямблиями схожи с энтероколитом, энтеритом. Амебиаз сопровождается слизистыми каловыми массами, в которых много кровяных прожилок.
Пищевая аллергия
При аллергическом энтероколите у ребенка наблюдается жидкий стул с большим количеством слизи и частицами непереваренной пищи. При тяжелом течении болезни в кале появляются примеси крови. Выраженность симптомов зависит от количества аллергена, который проник в организм, типа аллергической реакции.
Диарея возникает через несколько часов или несколько дней после употребления аллергена. Дополнительно наблюдаются кожные и респираторные признаки аллергии.
Хронические патологии желудочно-кишечного тракта
При заболеваниях пищеварительной системы диарея длится более двух недель, периоды ремиссии сменяются фазой обострения. Проблема преимущественно возникает у школьников на фоне неинфекционных поражений органов пищеварения.
Проблема преимущественно возникает у школьников на фоне неинфекционных поражений органов пищеварения.
Группы болезней:
- Врожденные патологии. Затяжной и многократный понос у ребенка возникает при целиакии, дисахаридазной недостаточности. Диарея возникает после употребления непереносимых продуктов. Каловые массы имеют неприятный запах, жидкие с частицами непереваренной еды.
- Соматические заболевания. Периодически диарея возникает при нарушении правил питания и лечения холецистита, панкреатита, гепатита. Обострение развивается после употребления запрещенных продуктов. Жидкий стул сопровождается болью в животе в области больного органа, приступами тошноты и рвоты.
- Воспалительные процессы в кишечнике. Болезнь Крона сопровождается многократным поносом, сильной болью в животе. В каловых массах часто присутствует кровь в виде алых прожилок или темных сгустков. Признаки неспецифического язвенного колита – скудный понос, примеси крови в кале.
Воспаление аппендикса
У детей приступ острого аппендицита часто напоминает пищевое отравление: наблюдаются многократный понос без посторонних примесей, отказ от еды, тошнота, однократная рвота, боль в области пупка, в правом боку. При этом защитное напряжение мышц брюшины, патогномоничные физикальные симптомы могут быть смазанными.
При этом защитное напряжение мышц брюшины, патогномоничные физикальные симптомы могут быть смазанными.
Последствие антибактериальной терапии
Проблема часто возникает у детей первых лет жизни из-за неполноценности кишечной микрофлоры. Чаще всего жидкий стул наблюдается при лечении макролидами, линкозамидами, антибиотиками цефалоспоринового или тетрациклинового ряда. Понос до 15 раз в день, кал пенистый, зеленоватый, с резким запахом.
Понос у новорожденных
Диарея у новорожденных чаще всего бывает физиологической, понос возникает на фоне адаптации пищеварительного тракта. Если количество дефекаций у грудничка до трех месяцев не более 7 раз в день, другие негативные симптомы отсутствуют, причин для беспокойства нет.
Патологическая диарея у новорожденного может быть проявлением наследственных болезней – ферментативной недостаточности, врожденной хлоридной диареи или экссудативной энтеропатии. Реже причиной поноса у грудничка является вирусная инфекция, дисбиоз. Дисбактериоз развивается на фоне позднего прикладывания к груди, при искусственном вскармливании, погрешностях в питании матери, приеме антибиотиков.
Дисбактериоз развивается на фоне позднего прикладывания к груди, при искусственном вскармливании, погрешностях в питании матери, приеме антибиотиков.
Понос у грудного ребенка до года
После введения прикорма нередко проявляется пищевая аллергия, непереносимость определенных продуктов. Болезни проявляются в виде пенистого стула, вздутия живота.
Целиакия, или непереносимость глютена развивается через 1–3 месяца после введения в рацион ребенка продуктов, которые содержат ячмень, пшеницу, рожь. Вторая частая причина поноса у детей до года – аллергия на белок коровьего молока, она проявляется после введения молочных продуктов.
Причиной жидкого стула может быть злоупотребление соками, водой, смесями. Такой понос не относится к патологиям, проходит после коррекции кормления.
Понос у детей от года
После 12 месяцев ребенок начинает активно осваивать все вокруг, часто тянет в рот руки и посторонние предметы. В результате увеличивается вероятность отравления, развития инфекционной диареи вирусного или бактериального характера.
Причиной поноса может быть атония или слабое сокращение кишечника. Проблема возникает при некоторых поражениях нервной системы, стрессе.
После 18 месяцев у ребенка может проявиться лактазная недостаточность взрослого типа. В грудном возрасте лактазы хватало, но по мере взросления синтез фермента замедлился. После года могут быть дебюты воспалительных, аутоиммунных болезней кишечника, синдрома раздраженного кишечника. Чаще всего эти болезни начинаются после сильного стресса, нервного потрясения.
Чего делать нельзя:
- насильно кормить, если нет аппетита;
- давать антибиотики, противодиарейные средства, ферменты и другие лекарства без назначения врача;
- применять марганцовку для промывания желудка;
- рвота и понос – защитные реакции, так организм очищается от токсинов, поэтому сразу давать лекарства от диареи и рвоты нельзя;
- запрещать пить воду, опасаясь приступа рвоты.
Обязательно вызовите врача, если:
- присутствуют примеси крови в кале, рвотных массах;
- рвота темно-зеленого цвета;
- ребенок полностью отказывается есть, пить;
- появилась резкая и сильная боль в правой половине живота;
- резко поднялась температура;
- диарея длится более 8–12 часов;
- ребенок постоянно хочет пить;
- появились признаки обезвоживания – сухая кожа и слизистые, уменьшение объема мочи и количества мочеиспусканий, нет слез при плаче, западение родничка у грудничка.

Диагностика
При частом поносе у ребенка необходимо посетить педиатра. После сбора анамнеза, физикального осмотра может потребоваться консультация гастроэнтеролога, аллерголога, инфекциониста.
Методы диагностики:
- УЗИ брюшной полости. Назначают для исключения неотложных хирургических состояний, изучения особенностей строения желудочно-кишечного тракта. Можно выявить хронические воспалительные процессы, врожденные пороки развития, симптомы повреждения печени, поджелудочной железы, других органов ЖКТ.
- Рентген ЖКТ с контрастом. Изучение состояния стенок желудка, кишечника, толстой кишки.
- Анализ кала. Копрограмма показывает наличие непереваренных частиц пищи, исчерченных мышечных волокон, повышение уровня слизи, лейкоцитов.
- Бакпосев, ПЦР каловых масс. Назначают для исключения или подтверждения вирусных, бактериальных кишечных инфекций.
- Клинический, биохимический анализ крови. Проводится для выявления воспалительного процесса, оценки работы внутренних органов, степени обезвоживания, подбора эффективной терапии.

- Серологические анализы крови необходимы при тяжелом течении инфекционных патологий.
Лечение
До постановки диагноза основная задача – избежать обезвоживания. Ребенка нужно поить немного подсоленной водой, компотом из сухофруктов, рисовым отваром – часто, но небольшими порциями по 1–2 ч. л. раз в 5–10 минут, жидкость должна быть теплой. После каждого опорожнения кишечника выпивать по 50–200 мл воды. Для быстрого очищения организма от токсинов давать энтеросорбенты.
Консервативную терапию при удовлетворительном состоянии ребенка можно проводить амбулаторно. При тяжелых, опасных патологических состояниях требуется госпитализация в инфекционное, гастроэнтерологическое, хирургическое отделение.
Схема лечения зависит от тяжести обезвоживания:
- При легкой степени эксикоза назначают регидратанты для перорального приема. Детей на естественном вскармливании необходимо чаще прикладывать к груди.
- При умеренной степени обезвоживания в первые 4 часа назначают перорально усиленную водную нагрузку, чтобы устранить последствия частой дефекации.
 После улучшения самочувствия пациента переводят на стандартную поддерживающую регидратацию.
После улучшения самочувствия пациента переводят на стандартную поддерживающую регидратацию. - При тяжелом обезвоживании солевые растворы вводят внутривенно. Объем зависит от массы тела пациента, результатов анализа крови.
Диетотерапия – важная составляющая в лечении диареи у ребенка. В первые дни показано щадящее питание: слизистые супы, протертые каши, галетное печенье, тушеные овощи в небольшом количестве. Постепенно в рацион вводят блюда из нежирного мяса, кисломолочные продукты. Если понос вызван заболеваниями ЖКТ, непереносимостью определенных продуктов, диету назначают с учетом основного заболевания.
Препараты для медикаментозной терапии подбирают с учетом причины поноса у ребенка. При легких и среднетяжелых кишечных инфекциях специфического лечения не требуется. Антибиотики назначают при тяжелых бактериальных инфекциях, первичном или вторичном иммунодефиците, при наличии в анамнезе тяжелых сопутствующих заболеваний.
Патогенетическое лечение – энтеросорбенты, препараты от рвоты и диареи. Пробиотики и пребиотики назначают для восстановления баланса кишечной микрофлоры.
Пробиотики и пребиотики назначают для восстановления баланса кишечной микрофлоры.
При остром аппендиците требуется экстренное оперативное вмешательство. Плановые операции проводят при тяжелых, рецидивирующих болезнях кишечника – болезни Крона, неспецифическом язвенном колите. Хирургическое лечение необходимо для устранения кровотечения, удаления изъязвленного участка, сегментарной резекции, наложения анастомоза.
Особенности лечения диареи у новорожденных детей, грудничков и малышей от года
Понос часто возникает у детей разного возраста, и родители не всегда спешат обращаться к врачу. Но у грудничков диарея протекает тяжелее, чем у взрослых, быстро развивается тяжелое обезвоживание, поскольку практически нет внутренних запасов жидкости. Поэтому при частом и жидком стуле у ребенка необходимо обязательно обратиться к врачу.
Дома нужно понемногу поить ребенка, чтобы восполнить дефицит жидкости. Для маленьких детей подойдет немного подсоленная вода. Детям постарше – рисовый отвар, слабый чай без сахара, овощной бульон, специальные аптечные растворы для регидратации. Поить нельзя сладкими и газированными напитками, соками. Но если ребенок хочет пить только запрещенные напитки и они не вызывают приступа рвоты, пусть пьет. В таких ситуациях важно, чтобы какая-то жидкость постоянно поступала в организм.
Поить нельзя сладкими и газированными напитками, соками. Но если ребенок хочет пить только запрещенные напитки и они не вызывают приступа рвоты, пусть пьет. В таких ситуациях важно, чтобы какая-то жидкость постоянно поступала в организм.
Ограничений в количестве потребляемой жидкости нет. Минимум – 50–200 мл после каждой дефекации. При тяжелом обезвоживании жидкость экстренно начинают вводить внутривенно.
При диарее часто пропадает аппетит, рекомендуют полностью отказаться от еды на 4–6 часов, но маленьким детям такой метод не подходит. При поносе нарушается процесс всасывания питательных веществ, и длительный перерыв между приемами пищи опасен.
При диарее ребенка нужно кормить легкой, но питательной пищей. Во время острого периода показана диета на рисе, яблочном пюре, бананах и тостах или сухариках, можно с добавлением чая. Диета помогает справиться с поносом, но содержит мало белка, поэтому долго придерживаться ее нельзя.
Грудничка с поносом можно перевести на безлактозную смесь. Если диарея началась после введения прикорма, лучше временно отменить прикорм.
Если диарея началась после введения прикорма, лучше временно отменить прикорм.
Противовирусные и противомикробные препараты, ферменты может назначать только врач. Самолечение принесет больше вреда, чем пользы. Самостоятельно можно давать сорбенты, лучше в виде суспензии, порошка. Активированный уголь негативно влияет на тонкую слизистую желудка.
Профилактика
Чтобы избежать рецидива диареи у ребенка, необходимо тщательно мыть овощи, фрукты, руки. Малыш может пить только очищенную воду. Детям нельзя давать продукты без надлежащей термической обработки.
Грудничков нужно мягко отучать от привычки тянуть в рот руки, пробовать все на зуб. Если пока это сделать не получилось, следует чаще проводить влажную уборку с применением натуральных безопасных моющих средств, дезинфицировать соски, игрушки.
Причины хронической неинфекционной диареи у младенцев в возрасте до 6 месяцев: редко распознаваемые объекты
Наблюдательное исследование
. 2017 январь-март; 29(1):78-82.
2017 январь-март; 29(1):78-82.
Икра Муштак
1
, Хума Ашраф Чима
1
, Хасан Сулеман Малик
1
, Надя Вахид
1
, Мухаммад Алмас Хашми
1
, Хасан Сулеман Малик
1
принадлежность
- 1 Отделение детской гастроэнтерологии и гепатологии, Детская больница и Институт детского здоровья, Лахор, Пакистан.
PMID:
28712180
Бесплатная статья
Наблюдательное исследование
Iqra Mushtaq et al.
J Ayub Med Coll Abbottabad.
2017 январь-март.
Бесплатная статья
. 2017 январь-март; 29(1):78-82.
Авторы
Икра Муштак
1
, Хума Ашраф Чима
1
, Хасан Сулеман Малик
1
, Надя Вахид
1
, Мухаммад Алмас Хашми
1
, Хасан Сулеман Малик
1
принадлежность
- 1 Отделение детской гастроэнтерологии и гепатологии, Детская больница и Институт детского здоровья, Лахор, Пакистан.
PMID:
28712180
Абстрактный
Фон:
Неинфекционные причины хронической диареи важны и их легко упустить. Исследование проводилось с целью выявления различных причин хронической неинфекционной диареи у детей в возрасте до 6 месяцев.
Исследование проводилось с целью выявления различных причин хронической неинфекционной диареи у детей в возрасте до 6 месяцев.
Методы:
Все пациенты в возрасте до 6 месяцев, впервые обратившиеся в педиатрический гастроэнтерологический центр третичной помощи с хронической диареей в анамнезе и отрицательными посевами кала, были зарегистрированы в течение 8 месяцев. В этом обсервационном исследовании были зарегистрированы демографический профиль и различные наблюдаемые факторы. Собранные данные были проанализированы с использованием SPSS версии 20. Критерий хи-квадрат применялся как критерий значимости для любой качественной переменной, значение p (p<0,05) принималось как значимое.
Полученные результаты:
Среди 72 зарегистрированных пациентов соотношение женщин и мужчин составило 1,05:1. Возраст на момент появления симптомов колебался от 15 дней до 6 месяцев. Обнаруженная этиология: аллергия на белок коровьего молока (АБМК) у 58 (80,6%), первичная кишечная лимфангиэктазия (ПИЛ) у 6 (8,3%), кистозный фиброз (МВ) у 3 (4,2%), иммунодефицит (ТКИД) у 2 (2,8%), 1 (1,4%) для каждой абеталипопротеинемии (ABL), глюкозо-галактозной мальабсорбции (GGM) и врожденной хлоридной диареи (CCD).
Обнаруженная этиология: аллергия на белок коровьего молока (АБМК) у 58 (80,6%), первичная кишечная лимфангиэктазия (ПИЛ) у 6 (8,3%), кистозный фиброз (МВ) у 3 (4,2%), иммунодефицит (ТКИД) у 2 (2,8%), 1 (1,4%) для каждой абеталипопротеинемии (ABL), глюкозо-галактозной мальабсорбции (GGM) и врожденной хлоридной диареи (CCD).
Выводы:
Среди неинфекционных причин хронической диареи в раннем младенчестве наиболее распространена аллергия на белок коровьего молока, за которой следуют первичная кишечная лимфангиэктазия и кистозный фиброз.
Ключевые слова:
абеталипопротеинемия; Хроническая диарея; врожденная хлоридная диарея; Аллергия на белок коровьего молока; Муковисцидоз; глюкоза галактоза
мальабсорбция; Иммунодефицит; Первичный кишечник
Лимфангиэктазия.
Похожие статьи
Аллергия на белок коровьего молока после операций на кишечнике новорожденных.
Эль Хассани А., Мишо Л., Шартье А., Пенель-Капель Д., Сфейр Р., Бессон Р., Турк Д., Готтранд Ф.
Эль Хассани А. и др.
Арка Педиатр. 2005 г., 12 февраля (2): 134–139. doi: 10.1016/j.arcped.2004.10.016.
Арка Педиатр. 2005.PMID: 15694535
Французский.
Хроническая диарея у младенцев и детей раннего возраста: причины, клинические проявления и исход.
Lee WS, Boey CC.
Ли В.С. и др.
J Педиатр Здоровье ребенка. 1999 июнь; 35 (3): 260-3. doi: 10.1046/j.1440-1754.1999.00356.x.
J Педиатр Здоровье ребенка. 1999.PMID: 10404446
[Младенец с острой рвотой и профузной диареей: энтероколит, вызванный не-IgE-опосредованной аллергией на коровье молоко].
ван Пуффелен Э., Врисман А.
 В., де Мол А.С., Розен Ю.М.
В., де Мол А.С., Розен Ю.М.
ван Паффелен Э. и др.
Нед Тайдшр Генескд. 2014;158:A7313.
Нед Тайдшр Генескд. 2014.PMID: 25027211
Голландский.
Аллергия и непереносимость белка коровьего молока в младенчестве. Некоторые клинические, эпидемиологические и иммунологические аспекты.
Хёст А.
Хёст А.
Детская Аллергия Иммунол. 1994;5(5 Дополнение):1-36.
Детская Аллергия Иммунол. 1994.PMID: 7704117
Обзор.
Естественная история аллергии/непереносимости белков коровьего молока.
Хёст А., Якобсен Х.П., Халкен С., Холменлунд Д.
Хёст А. и др.
Eur J Clin Nutr. 1995, сен; 49, приложение 1: S13-8.
Eur J Clin Nutr. 1995.PMID: 8647059
Обзор.
Посмотреть все похожие статьи
Цитируется
Пошаговый подход к лечению бутиратом натрия у детей с врожденной хлоридной диареей.

Ди Мелио Л., Гримальди Г., Эспозито Ф., Гельзо М., Эспозито М.В., Кастальдо Г., Канани Р.Б.
Ди Мелио Л. и др.
Фронт Педиатр. 2022 20 января; 9:810765. doi: 10.3389/fped.2021.810765. Электронная коллекция 2021.
Фронт Педиатр. 2022.PMID: 35127600
Бесплатная статья ЧВК.Первичная кишечная лимфангиэктазия, представляющая собой гемигиперплазию конечностей: отчет о клиническом случае и обзор литературы.
Хаят А.А.
Хаят АА.
БМК Гастроэнтерол. 2021 18 мая; 21 (1): 225. doi: 10.1186/s12876-021-01813-6.
БМК Гастроэнтерол. 2021.PMID: 34006223
Бесплатная статья ЧВК.Обзор.
Корреляция между изменениями кишечной флоры и сывороточными воспалительными факторами у детей с неинфекционной диареей.

Цинь Ф, Ву Х, Ли С, Хань Дж.
Цинь Ф. и др.
J Int Med Res. 2020 Январь; 48 (1): 300060519896154. дои: 10.1177/0300060519896154.
J Int Med Res. 2020.PMID: 31948328
Бесплатная статья ЧВК.Врожденная хлоридная диарея.
Саджид А., Риаз С., Риаз А., Сафдар Б.
Саджид А. и др.
BMJ Case Rep. 10 декабря 2019 г .; 12 (12): e229012. doi: 10.1136/bcr-2018-229012.
Представитель BMJ, 2019 г..PMID: 31826900
Бесплатная статья ЧВК.Терапевтический эффект Saccharomyces boulardii в сочетании с Bifidobacterium и на клеточную иммунную функцию у детей с острой диареей.
Ван Г., Фэн Д.
Ван Г и др.
Эксперт Тер Мед. 2019 Октябрь; 18 (4): 2653-2659. doi: 10.3892/etm. 2019.7836. Epub 2019 31 июля.
2019.7836. Epub 2019 31 июля.
Эксперт Тер Мед. 2019.PMID: 31572514
Бесплатная статья ЧВК.
Типы публикаций
термины MeSH
Дополнительные понятия
Диарея у детей — Американский колледж гастроэнтерологии
Обзор
Диарея — очень распространенная проблема у детей младше пяти лет. В развивающихся или неиндустриальных странах множественные эпизоды диареи могут привести к серьезным проблемам, таким как недоедание (плохое питание). В Соединенных Штатах и Канаде у маленьких детей бывает в среднем два эпизода диареи в год.
Диарея определяется как учащение стула или наличие более жидкого стула, чем обычно для человека, т. е. более трех дефекаций в день. Острая диарея — это когда диарея длится менее 3 недель. Если диарея длится более трех недель, она считается хронической.
Симптомы
Диарея может быть водянистой или содержать кровь. Стул может плавать, что может указывать на повышенное содержание жира в стуле. Диарея также может сопровождаться:
- Неотложные позывы к дефекации, что означает, что дети чувствуют, что им нужно немедленно в туалет, иначе они могут попасть в аварию.
- Боль в животе и/или вздутие живота
- Ректальная боль
- Тошнота и/или рвота
- Потеря веса
- Лихорадка
Лица с диареей подвержены риску обезвоживания, которое возникает, когда кто-то не может принимать достаточно жидкости перорально, чтобы удовлетворить свои ежедневные потребности и компенсировать потери со стулом. Признаки обезвоживания включают:
- уменьшение диуреза/мокрые подгузники
- сухость губ и рта
- отсутствие слез при плаче
- повышенная раздражительность и суетливость
- повышенная сонливость/снижение уровня энергии
Врачи могут определить, есть ли у человека обезвоживание и насколько сильно оно обезвожено, осматривая его. Родители могут следить за детьми на наличие признаков обезвоживания.
Родители могут следить за детьми на наличие признаков обезвоживания.
Причины
Острая диарея
Острая диарея может быть вызвана инфекциями, вызванными бактериями, вирусами или паразитами. Диарея чаще встречается у детей, посещающих детский сад, и обычно вызывается вирусом. Хотя случаи диареи, вызванной инфекцией, обычно бывают легкими и проходят сами по себе, важно избегать обезвоживания организма из-за потери жидкости в организме с диарейным стулом.
Хроническая диарея
Причин хронической диареи много. Хроническая диарея возникает из-за заболевания, вызывающего воспаление кишечника и/или нарушение всасывания питательных веществ.
Общие причины хронической диареи показаны ниже:
- Диарея после инфекции (постинфекционная диарея):
– Такие инфекции, как лямблии, могут привести к хронической диарее - Хроническая неспецифическая диарея:
– Наблюдается у детей ясельного возраста и обычно имеет диетическое происхождение, например, из-за употребления слишком большого количества сока или подслащенных углеводами жидкостей, таких как спортивные напитки или другие продукты. Это решается простым ограничением количества сока или жидкости, подслащенной углеводами.
Это решается простым ограничением количества сока или жидкости, подслащенной углеводами. - Целиакия (непереносимость глютена):
– По оценкам, заболеваемость составляет 1:133 человека. Целиакия проявляется хроническими симптомами, включая запор, диарею, плохую прибавку в весе, снижение энергии и вздутие живота. Дети с диабетом I типа и другими аутоиммунными заболеваниями, а также с синдромом Дауна подвергаются повышенному риску целиакии. - Воспалительные заболевания кишечника (язвенный колит и болезнь Крона):
– Заболевание, при котором наблюдается воспаление кишечника и/или толстой кишки, которое может привести к хронической диарее. Другие симптомы включают потерю веса или плохую прибавку в весе, плохой рост и боль в животе. - Непереносимость лактозы:
– Неспособность переваривать лактозу, сахар, содержащийся в молоке и молочных продуктах, может привести к хронической диарее. Другие симптомы включают боль в животе и вздутие живота, чрезмерную отрыжку и газы.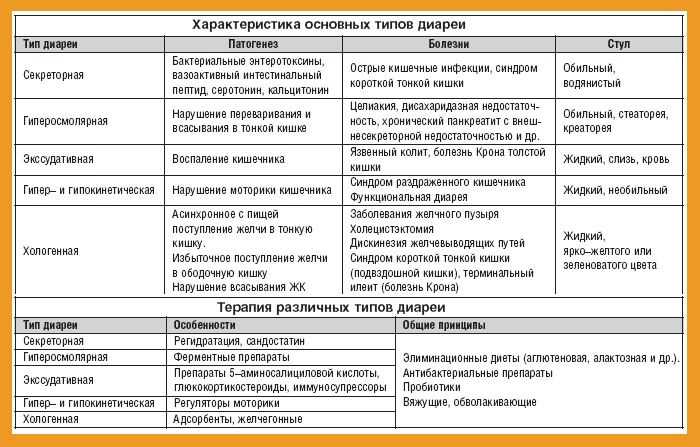
- Синдром раздраженного кишечника:
– частая причина диареи у подростков, хотя у многих пациентов отмечаются боли в животе и диарея, чередующиеся с запорами. - Диарея после применения антибиотиков (антибиотик-ассоциированный колит):
— После приема антибиотиков можно наблюдать диарею, которая, как считается, возникает из-за дисбаланса между «хорошими» и «плохими» бактериями в кишечнике. Одна из таких бактерий называется Clostridium difficile . - Пищевая аллергия:
– Пищевая аллергия может проявляться диареей, кожной сыпью, болями в животе, плохим ростом, тошнотой и рвотой.
Факторы риска
Факторы риска инфекционных причин диареи включают поездки за границу, купание в озерах и прудах, посещение детских садов, детских домов и школ, а также контакты с больными дома. Недавнее использование антибиотиков также может подвергнуть людей риску развития диареи. Целиакия и воспалительное заболевание кишечника (ВЗК) связаны с определенными генами, и семьи с родственниками первой степени родства с этими заболеваниями подвергаются большему риску.
Диагностика
Острая диарея
Диарея, вызванная острой инфекцией (острый гастроэнтерит), обычно не требует проведения анализов. В некоторых случаях врачи назначают анализы крови, чтобы определить, обезвожен ли ребенок. Сбор образцов стула (культуры стула) может быть сделан для определения конкретной причины диареи у некоторых детей, особенно если у них есть кровь в стуле. Посев кала может занять от 2 до 5 дней, прежде чем будет доступен результат. Исследования стула также могут проводиться для поиска паразитов, включая лямблии. Во многих случаях острой инфекционной диареи точную причину установить не удается, несмотря на анализ кала.
Хроническая диарея
Диагноз хронической диареи обычно требует подтверждающих тестов. Для установления точной причины хронической диареи может потребоваться несколько различных тестов, некоторые из которых перечислены ниже:
- Анализы крови для выявления анемии и воспаления, оценки обезвоживания и состояния питания, а также выявления возможной целиакии.

- Исследования кала для выявления возможной бактериальной, вирусной или паразитарной этиологии.
- Рентгеновские исследования обычно не проводятся, но в некоторых случаях могут быть полезны для оценки состояния печени и желудочно-кишечного тракта, если подозреваются другие причины.
- Эндоскопия верхних отделов и/или колоноскопия с биопсией для выявления воспаления. Верхняя эндоскопия может помочь окончательно диагностировать целиакию. Колоноскопия имеет неоценимое значение для постановки диагноза воспалительного заболевания кишечника и выяснения того, какая часть толстой кишки вовлечена в воспаление. Это также может помочь диагностировать диарею, которая возникает после приема антибиотиков, и диагностировать редкие состояния, такие как лимфоцитарный колит.
- Дыхательный водородный тест на лактозу для диагностики непереносимости лактозы.
Ваш врач может помочь вам выбрать наилучшее лечение после определения причины диареи у вашего ребенка.
Лечение
Обеспечение адекватной гидратации
Детей с легким обезвоживанием можно лечить вне больницы с помощью специальных растворов для пероральной регидратации (ОРС), которые можно приобрести в аптеке или продуктовом магазине. Растворы для пероральной регидратации — лучший способ регидратации ребенка, который может пить и у которого нет рвоты. Хотя часто используются другие напитки, такие как соки, кола и спортивные напитки, они не являются хорошей заменой ОРС и могут даже усугубить диарею. Пациентам с более тяжелой диареей, рвотой и обезвоживанием может потребоваться внутривенное введение жидкостей (жидкости, вводимые через вену на руке) в больнице.
Диета
Для ребенка, который в других отношениях здоров, очень важно как можно раньше начать кормить его обычной пищей. Новорожденных, находящихся на грудном вскармливании, следует кормить как обычно во время эпизодов острого гастроэнтерита. Младенцы, находящиеся на искусственном вскармливании, могут продолжать свою обычную диету, а детей более старшего возраста следует как можно скорее снова ввести в обычную диету.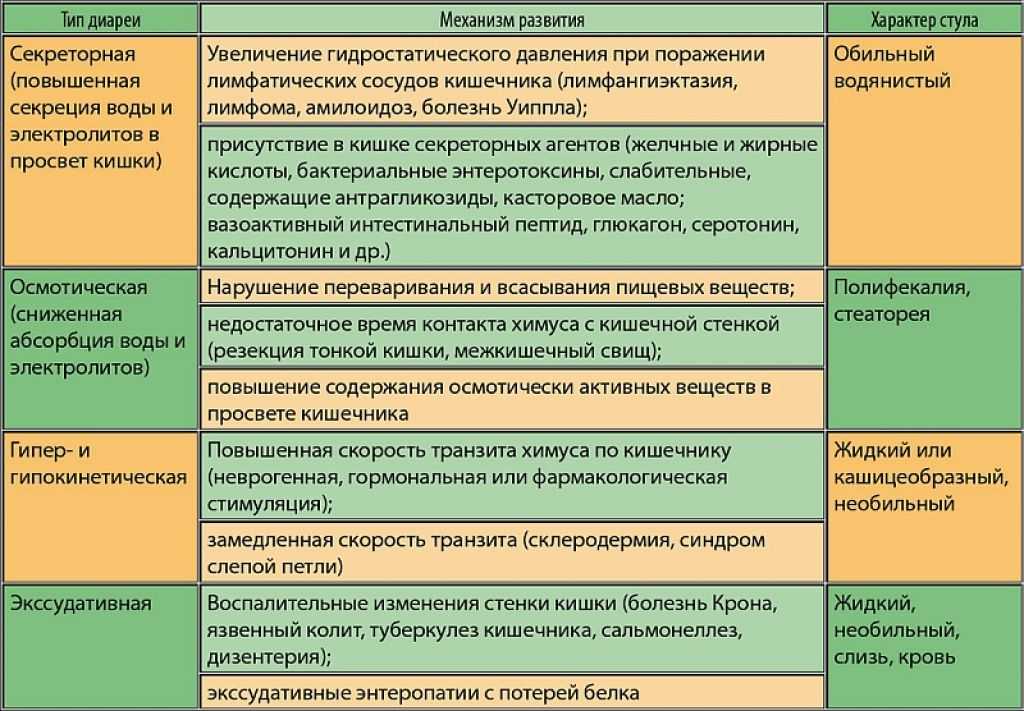 Дети старшего возраста могут сначала избегать молочных продуктов и попробовать более легкую диету, состоящую из бананов, яблочного пюре, риса и тостов.
Дети старшего возраста могут сначала избегать молочных продуктов и попробовать более легкую диету, состоящую из бананов, яблочного пюре, риса и тостов.
Лекарства
Антибиотики могут быть назначены детям с определенными бактериальными или паразитарными заболеваниями, хотя в большинстве случаев антибиотики не влияют на продолжительность диареи или ее тяжесть. Пробиотики (таблетки или капсулы промышленного производства, содержащие «хорошие бактерии») могут быть полезны для уменьшения тяжести симптомов при наличии дисбаланса хороших и плохих бактерий в кишечнике. Лекарства, замедляющие перистальтику кишечника, не рекомендуются детям с острой диареей, хотя иногда они могут играть определенную роль у детей с хронической диареей.
Поддерживающая терапия
Все члены семьи должны тщательно мыть руки, особенно после смены подгузников.
Автор(ы) и дата публикации
Марша Х. Кей, доктор медицинских наук, FACG, Кливлендская клиника, Кливленд, Огайо, и Энтони Ф.
