Дефицит кальция у детей лечение: Нехватка кальция у ребенка
ЗНАЧЕНИЕ ДЕФИЦИТА КАЛЬЦИЯ В ПЕДИАТРИИ И ПУТИ ЕГО КОРРЕКЦИИ | Громова
О.А. Громова
- Аннотация
- Об авторе
- Список литературы
Аннотация
Кальций принимает активное участие в обеспечении становления функции движения (сокращения мышц, передача нервного импульса, реакция мышц на нервное возбуждение, изменение активности гормонов, реализующейся при участии аденилатциклазы). Не менее важная роль кальция — участие в построении опорных тканей — организация целостной скелетной системы ребёнка, в которой находится 99% кальция организма. Это своеобразное депо, в котором элемент находится в состоянии динамического равновесия с его уровнем в крови. Костная система служит буфером для поддержания стабильного уровня циркуляции кальция в течение всего жизненного цикла. Лечение дефицита кальция у детей следует проводить комплексно, часто проводя терапию сопутствующей патологии ЖКТ, печени, дисбиоза кишечника. Следует исключить наследственную патологию обмена кальция. Для нормального развития организма и профилактики возрастного остеопороза, необходимое количество потребления кальция должно быть обеспечено с детства. Для профилактики и лечения дефицита кальция у детей используются специальные препараты кальция в комплексе с фосфором, магнием, микроэлементами, витаминами, проверенные в клинической практике и одобренные Союзом педиатров России.
Следует исключить наследственную патологию обмена кальция. Для нормального развития организма и профилактики возрастного остеопороза, необходимое количество потребления кальция должно быть обеспечено с детства. Для профилактики и лечения дефицита кальция у детей используются специальные препараты кальция в комплексе с фосфором, магнием, микроэлементами, витаминами, проверенные в клинической практике и одобренные Союзом педиатров России.
Ключевые слова: кальций, дефицит макроэлементов, лечение, профилактика, дети.
(Вопросы современной педиатрии.-2007;6(2):82-87)
Об авторе
О.А. Громова
Ивановская государственная медицинская академия
Российский сотрудничающий центр Института микроэлементов ЮНЕСКО, Москва
Россия
Список литературы
1. Демин В.Ф., Нарушения фосфорноCкальциевого обмена у детей раннего возраста Лекции по педиатрии на CD. РГМУ. 2005.
РГМУ. 2005.
2. Мельник А.А. Референтные значения лабораторных показателей у детей и взрослых. Киев: Книга плюс. 2000. 456 с.
3. Громова О.А. Элементный статус у детей с различными последствиями перинатального поражения ЦНС. Дис. … докт. мед. наук. Иваново. 2001. 324 с.
4. Gafni R.I., Baron J. Childhood bone mass acquisition and peak bone mass may not be important determinants of bone mass in late adulthood. Pediatrics. 2007; 119 (Suppl. 2): 131–136.
5. Мухина Ю.Г., Щеплягина Л.А., Банина Т.В., Хаустова Г.Г. Дефицит кальция при заболеваниях пищеварительного тракта у детей. Фарматека. 2007; 1 (136): 37–39.
6. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of WHO Study Group. World Health Organ Tech Rep Ser. 1994; 843: 1–129.
7. Bikle D. Osteoporosis in gastroenterology, pancreatic, and hepatic disease. Osteoporosis. Ed. Robert M. Washington: Acad. press. 2001. P. 237–258.
8. Cijevschi C. Osteoporosis in liver cirrhosis. Romanian J. Gastroenterol. 2005; 4: 337–341.
Romanian J. Gastroenterol. 2005; 4: 337–341.
9. Elkin S.L., Fairney A., Burnett S. et al. Vertebral deformities and low bone mineral density in adults with cystic fibrosis: A cross sectional study. Osteoporos Int. 2001; 12: 366–372.
10. Aris R.M., Guise T.A. Cystic fibrosis and bone disease: are we missing a genetic link? Eur. Respir. J. 2005; 25: 9–11.
11. Bernstein C.N., Leslie W.D., Leboff M.S. AGA technical review on osteoporosis in gastrointestinal diseases. Gastroenterol. 2003; 124: 795–841.
12. Kemppainen T., Kroger H., Janatuninen E. et al. Osteoporosis in adult patients with celiac disease. Bone. 1999; 24: 249–255.
13. Walters J.R.F., van Heel D.A. Detecting the risks of osteoporotic fractures in coeliac disease. Gut. 2003; 52: 1229–1230.
14. Остеопороз. Клинические рекомендации по диагностике, профилактике и лечению остеопороза Российской ассоциации по остеопорозу. М. 2005.
15. Prentice A., Schoenmakers I., Laskey M.A., de Bono S., Ginty F. , Goldberg G.R. Nutrition and bone growth and development. Proc. Nutr. Soc. 2006; 65 (4): 348–360.
, Goldberg G.R. Nutrition and bone growth and development. Proc. Nutr. Soc. 2006; 65 (4): 348–360.
16. Rautava E., LehtonenCVeromaa M., Kautiainen H. et al. The reduction of physical activity reflects on the bone mass among young females: a follow up study of 142 adolescent girls. Osteoporos Int. 2007; 321.
17. Russell RG. Bisphosphonates: mode of action and pharmacology. Pediatrics. 2007; 119.
18. Abrams S.A., Griffin I.J., Hawthorne K.M., Liang L., Gunn S.K., Darlington G. and K. J. Ellis Combination of prebiotic short and long chain inulin type fructans enhances calcium absorption and bone mineralization in young adolescents. Am. J. Clin. Nutr. 2005; 82 (2): 471–476.
19. Gupta G., Kirakodu S., ElCGhannam A. Dissolution kinetics of a Sirich nanocomposite and its effect on osteoblast gene expression. J. Biomed. Mater. Res. A. 2007; 80 (2): 486–496.
20. Song J.H., Kim H.E., Kim H.W. CollagenCapatite nanocomposite membranes for guided bone regeneration. J. Biomed. Mater. Res. Appl. Biomater. 2007. in press.
Mater. Res. Appl. Biomater. 2007. in press.
Рецензия
Для цитирования:
Громова О. ЗНАЧЕНИЕ ДЕФИЦИТА КАЛЬЦИЯ В ПЕДИАТРИИ И ПУТИ ЕГО КОРРЕКЦИИ. Вопросы современной педиатрии. 2007;6(2):82-87.
For citation:
Gromova O. SIGNIFICANCE OF THE CALCIUM DEFICIT IN PEDIATRICS AND WAYS TO CORRECT IT. Current Pediatrics. 2007;6(2):82-87.
Просмотров: 459
Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Гипокальциемия на фоне недостаточности витамина D — «ИнфоМедФармДиалог»
Skip to content
Гипокальциемия на фоне недостаточности витамина D
Гипокальциемия на фоне недостаточности витамина D
На сегодняшний день кальциемические эффекты витамина D достаточно изучены – не вызывает сомнения необходимость приема витамина D для профилактики и лечения рахита, остеопении и остеопороза.
В современных условиях гипокальциемические судороги на фоне дефицита витамина D встречаются крайне редко, однако единичные случаи могут регистрироваться вследствие некоторых ошибок при назначении профилактических доз витамина D в раннем детском возрасте. В данной статье приводится клинический случай развития гипокальциемических судорог у ребенка в возрасте 5 месяцев вследствие тяжелого дефицита витамина D, а также рассмотрены предпосылки данного состояния у конкретного ребенка и другие, встречающиеся в практике*.
Захарова И.Н., д.м.н., профессор, заведующая кафедрой педиатрии им. Г.Н. Сперанского
Симакова М.A., аспирант кафедры педиатрии им. Г.Н. Сперанского ФГБОУ ВПО РМАНПО Минздрава России
Практически вековой опыт изучения витамина D не вызывает сомнений в необходимости его дополнительного профилактического приема у детей с целью профилактики рахита и рахитоподобных заболеваний; на настоящий момент продолжается изучение его некальциемических эффектов и определение подходов к коррекции недостаточности витамина D. На настоящий момент в России действует Национальная программа, определяющая современные подходы к коррекции недостаточности витамина D у детей и подростков.
На настоящий момент в России действует Национальная программа, определяющая современные подходы к коррекции недостаточности витамина D у детей и подростков.
В данной программе отражены профилактические дозы витамина D для разных возрастных групп детей и подростков, как здоровых, так и имеющих сопутствующие заболевания. Тем не менее гипокальциемия вследствие тяжелого дефицита витамина D (в литературе встречаются синонимы – спазмофилия, рахитическая тетания) может встречаться у детей, например, из социально неблагополучных семей, имеющих сопутствующие тяжелые заболевания, а также при ошибочных противопоказаниях к приему профилактических доз витамина D. Следует учитывать также высокую распространенность дефицита витамина D у детей и подростков на всей территории РФ. Ввиду редкости гипокальциемических судорог описаны различные подходы к их коррекции. В данной статье представлен клинический пример наблюдения ребенка с гипокальциемическими судорогами, подход к дифференциальной диагностике и лечению данного состояния.
Описание клинического случая
Родители мальчика 8 месяцев обратились к детскому эндокринологу консультативно‑диагностического отделения. Поводом для обращения послужил вопрос о коррекции получаемой дозы холекальциферола и кальция карбоната.
Из анамнеза жизни известно, что ребенок от 3‑й нормально протекавшей беременности, 3‑х самостоятельных родов на 40‑й неделе, при рождении масса тела 2 980 г (‑1,39 SD), длина тела 49 см (‑0,92 SD). Дата рождения – декабрь. Находился на грудном вскармливании до 5 месяцев (профилактические дозы витамина D мама не получала), далее переведен на адаптированную молочную смесь, прикормы введены с 4 месяцев и начаты с молочных каш, овощных пюре. Ребенок не получал витамин D c рождения – со слов матери, не было рекомендации педиатра.
В мае, в возрасте 5 месяцев отмечалось 5 эпизодов тонико‑клонических судорог с фиксацией взора, длительностью до 1–2 минут, купировались самостоятельно и не сопровождались повышением температуры тела. Мальчик госпитализирован в ЦРБ по месту жительства, в отделении назначен аспаркам, диакарб, конвулекс. На следующий день однократно отмечалось повышение температуры тела до 38,1 ºС, далее не лихорадил. Назначен антибиотик цефтриаксон. На 3‑й день госпитализации отмечалась однократная рвота, приступ судорог без повышения температуры тела. Назначен меропенем, ацикловир и дексаметазон, по СМП госпитализирован в инфекционное отделение одной из больниц города Москвы.
На следующий день однократно отмечалось повышение температуры тела до 38,1 ºС, далее не лихорадил. Назначен антибиотик цефтриаксон. На 3‑й день госпитализации отмечалась однократная рвота, приступ судорог без повышения температуры тела. Назначен меропенем, ацикловир и дексаметазон, по СМП госпитализирован в инфекционное отделение одной из больниц города Москвы.
Гипокальциемия вследствие тяжелого дефицита витамина D может встречаться у детей, например, из социально неблагополучных семей, имеющих сопутствующие тяжелые заболевания, а также при ошибочных противопоказаниях к приему профилактических доз витамина D
В первый день пребывания в стационаре ребенку проведена компьютерная томография, люмбальная пункция (обнаружен цитоз 2/3, белок 0,33 г/л, глюкоза 3,7 ммоль/л), консультирован инфекционистом – данных за нейроинфекцию нет. Выявлено повышение уровня антител IgM, IgG к цитомегаловирусу.
Консультирован неврологом: по результатам электроэнцефалографии, МРТ головного мозга, нейросонографии патологических изменений не выявлено, данных за эпилепсию нет. В биохимическом анализе крови отмечалось снижение уровня общего кальция. Следует отметить, что при пересчете общего кальция с учетом гипоальбуминемии уровень общего кальция оставался низким. В дальнейшем продолжался контроль уровня ионизированного кальция, который составил от 0,64 ммоль/л при поступлении до 0,88 ммоль/л при выписке, максимально в стационаре получено значение ионизированного кальция 1,38 ммоль/л. Ребенок осмотрен детским эндокринологом на 3‑и сутки пребывания в стационаре после получения результатов дообследования: глюкоза 5,0 ммоль/л, фосфор 1,54 ммоль/л, ПТГ 264,5 пг/мл, по данным ЭКГ – удлинение корригированного интервала QT до 491 мсек. На момент осмотра симптомов скрытой тетании не отмечалось. Таким образом, на основании данных осмотра (умеренно выраженные рахитические изменения костной системы в виде выступания лобных бугров, рахитических четок) и данных лабораторного обследования выставлен диагноз рахита, и на 4‑е сутки пребывания в стационаре назначено патогенетическое лечение – Аквадетрим 2000 МЕ/сут, кальций компливит для малышей 5 мл/1 р в день (в 5 мл полученной суспензии содержится кальция карбоната в пересчете
В биохимическом анализе крови отмечалось снижение уровня общего кальция. Следует отметить, что при пересчете общего кальция с учетом гипоальбуминемии уровень общего кальция оставался низким. В дальнейшем продолжался контроль уровня ионизированного кальция, который составил от 0,64 ммоль/л при поступлении до 0,88 ммоль/л при выписке, максимально в стационаре получено значение ионизированного кальция 1,38 ммоль/л. Ребенок осмотрен детским эндокринологом на 3‑и сутки пребывания в стационаре после получения результатов дообследования: глюкоза 5,0 ммоль/л, фосфор 1,54 ммоль/л, ПТГ 264,5 пг/мл, по данным ЭКГ – удлинение корригированного интервала QT до 491 мсек. На момент осмотра симптомов скрытой тетании не отмечалось. Таким образом, на основании данных осмотра (умеренно выраженные рахитические изменения костной системы в виде выступания лобных бугров, рахитических четок) и данных лабораторного обследования выставлен диагноз рахита, и на 4‑е сутки пребывания в стационаре назначено патогенетическое лечение – Аквадетрим 2000 МЕ/сут, кальций компливит для малышей 5 мл/1 р в день (в 5 мл полученной суспензии содержится кальция карбоната в пересчете
на элементарный кальций – 200 мг), холекальциферола – 50 МЕ. На фоне проводимого лечения эпизоды судорог не повторялись, ребенок выписан под наблюдение детского эндокринолога по месту жительства с рекомендацией продолжить терапию в прежнем объеме.
На фоне проводимого лечения эпизоды судорог не повторялись, ребенок выписан под наблюдение детского эндокринолога по месту жительства с рекомендацией продолжить терапию в прежнем объеме.
К сожалению, отмечается широкое распространение заблуждений относительно противопоказаний к назначению витамина D, которые также могут послужить поводом для необоснованной отмены препаратов холекальциферола даже в профилактических дозах
Повторно обратились к детскому эндокринологу в возрасте 8 месяцев. По данным осмотра: длина тела 67 см (‑2,17 SD), вес 8,09 кг, ИМТ = 18,02 кг/м2, SDS ИМТ = +0,32 SD. Проведено обследование: анализ крови на 25(ОН)D 62,4 нг/мл. Электрокардиограмма записана без грудных отведений на фоне беспокойства ребенка. Выявлен синусовый ритм, ЧСС 128 уд/мин, QT корригированный 444 мсек. ПТГ 4,77 (норма 0,68–9,39) пмоль/л, кальций общий 2,61 ммоль/л, кальций ионизированный 1,35 ммоль/л, фосфор 2,23 ммоль/л. Продолжает получать назначенную в стационаре терапию в прежнем объеме. По итогам консультации выставлен диагноз: низкорослость, дефицит витамина D, гипокальциемическая тетания в анамнезе; рекомендован прием холекальциферола 1500 МЕ/сут, отмена препарата кальция, коррекция суточного рациона (по данным пищевого дневника, питание гипокалорийное, выявлено несоответствие вводимых продуктов возрасту ребенка – получал сметану, кефир). На настоящий момент повторного эпизода судорог не отмечалось, продолжается динамическое наблюдение.
По итогам консультации выставлен диагноз: низкорослость, дефицит витамина D, гипокальциемическая тетания в анамнезе; рекомендован прием холекальциферола 1500 МЕ/сут, отмена препарата кальция, коррекция суточного рациона (по данным пищевого дневника, питание гипокалорийное, выявлено несоответствие вводимых продуктов возрасту ребенка – получал сметану, кефир). На настоящий момент повторного эпизода судорог не отмечалось, продолжается динамическое наблюдение.
Обсуждение
Предпосылками развития гипокальциемических судорог у ребенка из клинического случая являлись: низкая масса тела при рождении, месяц рождения, отсутствие профилактического приема витамина D, неадекватный суточный рацион, отсутствие профилактического приема витамина D матерью. Затруднением в дифференциальной диагностике явился эпизод лихорадки на следующий день после судорожного эпизода на фоне сопутствующего течения цитомегаловирусной инфекции.
Подходы к лечению, по данным литературы, разнятся ввиду редкости описываемого состояния. Максимальная лечебная доза холекальциферола, согласно принятой Национальной программе по коррекции недостаточности витамина D, у здоровых детей составляет 4000 МЕ/сут в течение 1 месяца. Согласно обзору UpToDate, рекомендуется начальная доза 2000 МЕ/день в течение 6–12 недель, а затем поддерживающая доза от 600 до 1000 МЕ/день, такая стартовая доза и была назначена ребенку из клинического случая. Описаны случаи с одномоментным введением высоких доз витамина D – до 300000 МЕ, парентеральное введение кальция.
Максимальная лечебная доза холекальциферола, согласно принятой Национальной программе по коррекции недостаточности витамина D, у здоровых детей составляет 4000 МЕ/сут в течение 1 месяца. Согласно обзору UpToDate, рекомендуется начальная доза 2000 МЕ/день в течение 6–12 недель, а затем поддерживающая доза от 600 до 1000 МЕ/день, такая стартовая доза и была назначена ребенку из клинического случая. Описаны случаи с одномоментным введением высоких доз витамина D – до 300000 МЕ, парентеральное введение кальция.
Данный клинический пример описан на фоне полного отсутствия профилактического приема витамина D. Следует также отметить широкое распространение заблуждений относительно противопоказаний к назначению витамина D, которые также могут послужить поводом для необоснованной отмены препаратов холекальциферола даже в профилактических дозах. Среди таких заблуждений встречаются отмена витамина D при малых размерах родничка, неадекватный пересчет дозы витамина D в зависимости от характера вскармливания, назначение холекальциферола только маме в низких дозах, отсутствие рекомендаций по профилактическому приему витамина D ввиду проживания в солнечных регионах, необоснованный диагноз аллергической реакции на витамин D.
*Разрешение на публикацию клинического случая получено от родителей пациента.
Nataliya2021-03-30T10:53:30+03:00
Page load link
Go to Top
Дефицит кальция. Причины симптомы и лечение
Вероятно, любой современный человек на вопрос «Зачем нужен кальций в организме?» ответит не задумываясь: «Для костей». В значительной степени это действительно так: почти весь объем содержащегося в организме кальция находится в костных тканях скелетных структур, и там же осуществляются основные процессы его усвоения и переработки. Однако нужен он не только «для костей».
Роль кальция как биохимического реагента гораздо шире и важней: этот макроэлемент (не путать с микроэлементами, необходимая концентрация которых на порядки ниже) участвует в регуляции процессов возбуждения-торможения нервной системы, десенсибилизации и иммунного отклика (не случайно соли кальция назначают при аллергических реакциях), клеточного питания, сократительной активности мышечных волокон, перистальтики, дифференциации стволовых клеток, секреции ферментов и гормонов, роста волос и зубов.
Алиментарная недостаточность кальция, как и дефицит других ключевых макро- и микроэлементов (напр., йода, магния, калия и т.д.) на данном этапе развития цивилизации становится все более серьезной проблемой, поскольку поступление в организм этих веществ в решающей степени зависит от образа жизни и рациона питания, а то и другое становится все менее естественным для человека. Дополнительную сложность составляет тот факт, что дефицит таких элементов чаще всего оказывается далеко не первым диагнозом: пациенты обращаются с симптоматикой воспалительных, инфекционных, метаболических, аллергических, гастроэнтерологических и множества других расстройств, – и лечатся именно от них, – тогда как в основе болезненного состояния лежит недостаток того или иного биологически активного вещества, который может с очевидностью проявиться лишь спустя многие годы после того, как появятся первые ощутимые нарушения.
2. Причины
Определение «алиментарная» (пищевая) подразумевает и отражает главную причину дефицита кальция: недостаточное его потребление с пищей. Наибольшее количество доступного усвоению кальция содержится в молочных продуктах (особенно в твороге и сливочном масле), морепродуктах, яйцах, овощах. Поскольку кальций биохимически связан с витамином D, недостаток последнего чаще всего приводит и к дефициту кальция; таким образом, к причинам следует отнести также недостаточное пребывание под открытым солнцем.
Наибольшее количество доступного усвоению кальция содержится в молочных продуктах (особенно в твороге и сливочном масле), морепродуктах, яйцах, овощах. Поскольку кальций биохимически связан с витамином D, недостаток последнего чаще всего приводит и к дефициту кальция; таким образом, к причинам следует отнести также недостаточное пребывание под открытым солнцем.
К наиболее существенным факторам риска относятся курение, ситуации хронического стресса, длительное употребление определенных медикаментов (цитостатики, антипароксизмальные препараты и др.).
3. Симптомы и диагностика
Классическая симптоматика дефицита кальция включает астению, частые и мучительные мышечные спазмы (судороги), особенно в конечностях, боли в костях, кариес, расстройства иммунной и кроветворной систем (в частности, тенденция к кровоточивости из-за недостаточной свертываемости). В более выраженных и запущенных случаях наблюдается деформация различных структур опорно-двигательного аппарата, остеопороз (истончение и хрупкость костных тканей) и, как следствие, частые переломы; мочекаменная болезнь, разрушение зубов, заболевания ЖКТ, печени, почек; гипотиреоз, тетанические (мышечно-спастические) приступы, тремор, рассеянный склероз.
Очевидно, что дефицит кальция очень опасен в детском возрасте, когда формируется скелет и другие ключевые системы организма. Зачастую такая недостаточность выявляется при обследовании больных рахитом; нередко у детей на фоне дефицита кальция обнаруживаются аномалии строения хрусталика глаза, серьезные психоневрологические нарушения, судорожные синдромы, плоскостопие и т.д. Сниженная свертываемость крови в детском возрасте делает опасной любую царапину, а в отдельных случаях становится причиной летального кровотечения.
Недостаточность кальция предварительно диагностируется по результатам осмотра, сбора анамнеза и изучения клинической картины. Диагноз подтверждается лабораторно.
4. Лечение
Наиболее эффективным и естественным способом восстановления оптимально-необходимой концентрации кальция является обогащенная диета. Следует, однако, понимать, что любые диеты, – как и все прочие лечебные схемы, мероприятия, процедуры, – могут разрабатываться и предписываться исключительно врачом./96-1.jpg)
Это же касается специальных кальцийсодержащих добавок и препаратов, предназначенных для терапии наиболее тяжелых случаев дефицита кальция: применять такие средства можно только по назначению врача.
Заболевания
Жалобы и симптомы
- Высокая температура тела
- Иммунитет снижен
- Боли различной локализации
- Резкое снижение или набор веса
- Плохая работы желудка тракта
- Частые ОРЗ, ОРВИ
- Слабость, головокружение, недомогания
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика
- ЭКГ (электрокардиограмма)
- Общий анализ крови
- Биохимический анализ крови
- Общий анализ мочи
- Пульсоксиметрия
Наши цены
- Консультация терапевта — от 1500 р.
- Биохимический анализ крови (стандартная, 10 показателей) — 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) — 3565 р.

- Общий анализ крови — 675 р.
- ЭКГ (электрокардиография) — 1500 р.
- Общий анализ мочи — 320 р.
- Пульсоксиметрия — 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Кальций (латинский эквивалент Calcium) – это щелочноземельный металл, отличающийся серебристо-белым цветом. Относится к группе жизненно важных макроэлементов.
В природе в чистом виде не встречается, что обусловлено высокой химической активностью. Он быстро вступает в реакции с другими веществами. Доля в земной коре – 3,38% .
Впервые выделен Дэви, химиком из Англии. В переводе название обозначает «известь» или «мягкий камень». Соединения (мрамор, гипс) применяли для возведения зданий и сооружений.
химический элемент кальций
Легко взаимодействует с кислородом и водой. В лабораториях металл хранят в плотно закрытых бутылях или банках.
В лабораториях металл хранят в плотно закрытых бутылях или банках.
В теле содержится до 1 килограмма кальция (99% в костях скелета, 1% в биологических жидкостях и мягких тканях). Он обеспечивает мышечные сокращения, поддержание равновесия, передачу нервных импульсов, поступление питательных веществ к клеткам с током крови, гемостаз, регулирует уровень артериального давления.
Суточная потребность: дети – 800-1200 миллиграммов, взрослые – 1000-1200 мг. Снижают потребление люди пенсионного возраста (до 200 мг), пациенты с болезнями обмена веществ и патологией почек. Повышают при климаксе и интенсивных физических упражнениях, в период беременности и кормления грудью.
Нормальные значения по биохимическому анализу крови – 2.0-2.5 миллимоль/л (отличается по лечебным учреждениям ввиду разницы в реактивах). Особое значение имеет ионизированная фракция, так как именно она активна.
как выглядит кальций
Для чего нужен кальций в организме
- Обеспечение нервно-мышечной возбудимости: сокращение мышц, передача нервных импульсов.

- Образование кровяного сгустка. Это фактор свертывания, участвующий во внутреннем и внешнем пути коагуляции.
- Блокировка всасывания жиров в просвете кишечника.
- Придание твердости костям, зубам.
- Синтез ферментных систем и гормонов.
- Купирование аллергических реакций.
- Контроль перистальтики пищеварительного тракта.
- Регулировка работы паращитовидной железы.
- Нормализация сна.
- Стабилизация работы сердца: поддержание артериального давления на оптимальном уровне.
Усваивание элемента нарушают животные и растительные жиры, поступающие с коровьим молоком и пальмовым маслом
Симптомы и причины дефицита кальция
Снижение концентрации гипокальциемией . Типичные проявления:
- Остеопороз – размягчение костной ткани. Сопровождается частыми, немотивированными (от минимальных усилий), патологическими (под собственным весом) переломами.
- Длительные, плохо останавливающиеся кровотечения.

- Судороги, парестезии (жжение, покалывание), мышечная слабость, повышенная утомляемость, хроническая усталость, раздражительность, психоэмоциональная лабильность.
- Потеря веса, отсутствие аппетита, ломкость или слоение ногтей, седина, изменение голоса, спазмы.
- Кариес, выпадение зубов.
- Рахит. Заболевание детского возраста, обусловленное недостаточным поступлением микроэлемента с материнским молоком, смесями и пищей. Искривление позвоночника, лицевого скелета, конечностей (О или Х-образные ноги).
- Боли в поясничной области.
- Частые аллергические реакции.
- Воспалительные, инфекционные или аутоиммунные процессы.
- Недостаточное поступление с продуктами питания. Диета (вегетарианство, веганство), проживание в тяжелых или экстремальных условиях, пища или витаминные комплексы, богатые натрием или фосфором
- Дефицит витамина D. Малая инсоляция (пребывание дома), короткий солнечный день, долгое темное время суток.
- Малоподвижный образ жизни.
- Патология эндокринной системы. Доброкачественные и злокачественные новообразования щитовидной и паращитовидной железы, гормон-продуцирующие опухоли других локализаций.
- Острые и хронические заболевания почек. Диабетическая нефропатия, гломерулонефрит.
- Болезни обмена веществ.
- Нарушение всасывания в просвете кишечника: энтериты, колиты, дисбиоз, кандидоз.
- Прием лекарственных препаратов. Антибиотики, антикоагулянты, нестероидные противовоспалительные средства (НВПС).
- Вредные привычки – курение табака, злоупотребление алкоголем или кофе
У детей, беременных и кормящих матерей, женщин в климактерическом периоде, спортсменов потребность возрастает. Ограничения в питании, отказ от еды предрасполагают к дефицитным состояниям.
Симптомы и причины избытка кальция
Повышение концентрации >2.5 ммоль/л – гиперкальциемия . Клиническая картина:
- Частое и ночное мочеиспускание, чрезмерная жажда (организм старается вывести излишки).

- Диспепсический синдром – тошнота, рвота, запоры.
- Мышечная слабость, боли в костях, судороги в конечностях, движение ногами во сне.
- Нарушение сознания – сопор, кома, обмороки.
- Изменение психического и эмоционального статуса – усталость, депрессия, тревожность.
- Ухудшение когнитивных функций – трудности с запоминанием новой информации, забывчивость, заторможенность, потеря концентрации.
- Учащенное сердцебиение, экстрасистолия (внеочередное сокращение), аритмии (наджелудочковые тахикардии).
- Образование камней в почках (МКБ), желчном пузыре (ЖКБ).
- Формирование кальцинатов в органах с нарушением функции (сердечно-сосудистая, дыхательная, хроническая почечная недостаточность).
- Риск роста злокачественных опухолей.
- Боли в животе, язвенная болезнь желудка или 12-перстной кишки, эрозии кишечника.
- Кожный зуд, потеря веса и аппетита.
- Воспаление органа зрения – кератит, конъюнктивит, катаракта.

- Злокачественные новообразования (синдром лизиса опухоли).
- Инфекционные и аутоиммунные заболевания (туберкулез, саркоидоз).
- Отягощенный семейный анамнез (случаи в близких родственников).
- Добавки с витаминов D.
- Малая подвижность (иммобилизация по поводу переломов), низкая физическая активность на работе и дома.
- Прием лекарственных препаратов – литий, теофиллин.
- Радиационное лечение, химиотерапия.
- Патология паращитовидной (аденома, гиперплазия) и щитовидной железы (гиперпаратериоз).
- Хроническая почечная недостаточность.
Причину избытка кальция и лечение определяет профильный специалист.
в каких продуктах содержится больше всего кальция
В каких продуктах содержится кальций
| Название | Содержание на 100 граммов, мг |
| Сыр | 730-770 |
| Творог | 90-95 |
| Молоко, 3.2% | 110-115 |
| Капуста | 200-220 |
| Фасоль | 85-100 |
| Яйцо, 1 штука | 25-30 |
| Сардины | 400-430 |
| Хлеб черный | 90-120 |
| Креветки | 100-110 |
| Шоколад | 55-65 |
| Кунжут | 850-900 |
| Миндаль | 260-280 |
| Финики | 60-70 |
| Изюм | 45-50 |
| Апельсин | 35-45 |
Основные поставщики – это молочные продукты, семечки, орехи, свежая зелень, сухофрукты, морепродукты, рыба. Среди овощей лидируют шпинат, лук, морковь, фасоль и огурцы. Среди ягод и фруктов – апельсин, смородина, крыжовник, виноград, смородина. Хорошие источники – отруби и мед.
Среди овощей лидируют шпинат, лук, морковь, фасоль и огурцы. Среди ягод и фруктов – апельсин, смородина, крыжовник, виноград, смородина. Хорошие источники – отруби и мед.
Улучшают всасывание другие микроэлементы и витамины – фосфор, магний, B6, B9, D. Их много содержится в сардинах, лососе, скумбрии, яичный желток, животная печень, креветки и крабы. Комплекс кальция и фосфора обнаруживают в твороге, сельдерее, яблоках и горошке.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как часто, почувствовав недомогание, мы ищем причины там, где их нет. Пытаемся обвинить в своих проблемах загрязненную окружающую среду, плохую погоду, нерадивых и конфликтных сотрудников и т.д., и т.п. Ухудшилось состояние волос, ногтей, зубов – виноваты грязный воздух и радиация, появились проблемы со сном и раздражительность – всему виной стрессовые ситуации, которые провоцируют бессердечные люди, замучили боли в суставах и высокое давление – это все погода и тяжелый физический труд. И ведь даже не задумываемся, что причина нашего состояния может быть сугубо внутренней и заключаться в дефиците витаминов и важных микроэлементов, например, недостаток кальция в организме.
Для чего нам нужен кальций?
Ни для кого не секрет, что наш организм включает в себя большую часть минералов из таблицы Мендлеева, подробное знакомство с которой происходит еще в школьные годы. Одним из таких необходимых человеку минералов является кальций (20-й элемент таблицы с обозначением Са).
Одним из таких необходимых человеку минералов является кальций (20-й элемент таблицы с обозначением Са).
По своему содержанию в организме и той неоценимой роли, которую он играет в жизнедеятельности человека, минерал занимает почетное пятое место в списке микроэлементов, содержащихся в нашем теле. Много это или мало, но 2% массы тела человека приходится на кальций. А это порядка 1-2 килограмм в пересчете на вес взрослого человека.
Фактически 99% кальция в организме – это наши кости. И порядка 1% из общего количества микроэлемента в теле человека циркулирует по кровеносной системе, которая и доставляет этот микроэлемент к различным органам и системам организма. Ведь потребность в кальции испытывает не только костная ткань.
Начнем с того, что клеточные мембраны содержат такие универсальные компоненты для транспортировки питательных веществ внутрь клетки, как кальциевые каналы. Таким образом, благодаря кальцию осуществляется питание клеток, регулирование механизмов их старения и гибели.
В первую очередь кальций необходим костной и нервно-мышечной ткани. Он является основой костей и зубов, входит в состав ногтей и волос, за счет чего все эти компоненты отличаются достаточной прочностью. Красивые блестящие волосы, здоровые крепкие зубы, прочные гладкие ногти – не это ли показатели здоровья и красоты? Не зря ведь данный микроэлемент получил звание «минерал красоты». А о необходимости поддержания минерального состава скелета даже спорить не стоит, ведь от него зависит наша способность стоять, ходить, поднимать тяжести и т.д.
Кальций участвует в регуляции сократительной функции мускулатуры человека, в том числе и сердечной мышцы. Он является проводником нервных импульсов, параллельно питая ткани нервной системы.
Кальций в составе крови поддерживает в норме показатели артериального давления и уровень холестерина, регулирует секреторную функцию различных желез, вырабатывающих специфические гормоны, и свертываемость крови, контролирует ферментативную активность и синтез ДНК на разных этапах этого процесса. Именно благодаря кальцию сохраняется постоянство внутренней среды организма (гомеостаз).
Именно благодаря кальцию сохраняется постоянство внутренней среды организма (гомеостаз).
Нетрудно представить сколь опасным для человека может быть недостаток кальция в организме, если от этого минерала зависит фактически вся его работоспособность.
Код по МКБ-10
Причины недостатка кальция
Итак, дефицит кальция наблюдается, если человек регулярно недополучает необходимую норму этого важного микроэлемента. Но бывают ситуации, когда люди одного возраста (например, муж и жена или дети-близнецы) употребляют одну и ту же пищу, получают с ней одинаковое количество кальция, но в их организмах обнаруживаются совершенно разные уровни этого минерала. Давайте разберемся, что же может повлиять на содержание кальция в теле человека.
Среди факторов, вызывающих недостаток кальция в организме стоит выделить следующие:
- Неправильное питание с преобладанием генно-модифицированных компонентов блюд и синтетических заменителей натуральных продуктов, которые не несут в себе никакой пищевой ценности, зато могут негативно повлиять на обменные процессы в организме.

- Строгие диеты для коррекции фигуры, которые могут не только ограничивать поступление кальция в организм, но и способствовать вымыванию из костей уже имеющегося минерала.
- Некоторые лечебные диеты с ограниченным употреблением молочных продуктов, мяса, яиц, шоколада, т.е. продуктов с высоким содержанием кальция.
- Отсутствие информации о содержании кальция в продуктах питания и потребностях организма в этом микроэлементе, которая дала бы возможность скорректировать свой рацион. Незнание этой информации приводит к тому, что многие люди, даже питаясь натуральными продуктами, не могут покрыть суточную потребность в кальции.
- Недостаток информации об условиях, при которых кальций усваивается в организме в большей мере. Этот капризный элемент таблицы Менделеева не всегда легко всасывается в кишечнике и усваивается клетками. А некоторые продукты питания (Например, кофе и алкоголь) и лекарства (популярная ацетилсалициловая кислота, которую можно встретить в составе многих препаратов, транквилизаторы, наркотические препараты) способны даже препятствовать усвоению кальция.
- Нехватка в организме витамина D, который способствует более полному усвоению Са. Причинами недостатка кальция из-за дефицита витамина D в организме могут стать: недостаточная доза солнечного света при повышенной чувствительности к нему или постоянного пребывания в помещении, голодание, употребление сугубо растительной пищи (вегетарианство).
- Чрезмерное увлечение сигаретами и крепким кофе, в результате чего кальций плохо усваивается, а его нерастворимые соединения накапливаются в организме, образуя камни в почках.
- Недостаточная минерализация питьевой воды.
- Непереносимость лактозы, в связи с чем человек не может употреблять молочные и другие продукты, содержащие лактозу. А ведь молочные продукты являются фактически основным источником кальция с детского возраста.
- Нарушение выработки эстрогена.
- Присутствие в организме большого количества микроэлементов, стимулирующих выведение Са из организма. К таким микроэлементам относятся металлы (свинец, железо, кобальт, цинк), а также фосфор, магний, калий и натрий.

- Прием некоторых лекарственных препаратов, способных связывать и выводить кальций не только из костей, но и из организма в целом. К таким лекарствам можно отнести гормональные и противосудорожные препараты, слабительные и мочегонные средства, транквилизаторы, антациды и регуляторы секреции желудочного сока (снижают всасываемость за счет ощелачивания содержимого желудка), антибиотики (тетрациклин, который в связи с этим не рекомендуется для лечения детей).
[1], [2], [3], [4]
Факторы риска
Факторами риска развития гипокальциемии могут стать периоды беременности и лактации, когда часть кальция организм матери вынужден отдавать ребенку, находящемуся в ее утробе или питающемуся грудным молоком, а также некоторые заболевания с нарушением обмена веществ.
Что касается болезней, при которых снижается уровень кальция в организме, то здесь на первое место выходят патологии пищеварительной системы, одной из причин которых является опять же несбалансированное питание. Хуже всего дело обстоит при нарушении всасывания Са в кишечнике, связанном с различными патологиями. Это может быть дисбактериоз или грибковая инфекция (кандидоз), пищевая аллергия или энтероколит с хроническим течением и некоторые другие заболевания.
Хуже всего дело обстоит при нарушении всасывания Са в кишечнике, связанном с различными патологиями. Это может быть дисбактериоз или грибковая инфекция (кандидоз), пищевая аллергия или энтероколит с хроническим течением и некоторые другие заболевания.
Причиной гипокальциемии иногда становятся: панкреатит, болезни почек и щитовидной железы (например, гипопаратериоз), нарушение кроветворения.
Способствовать развитию гипокальциемии может и малоподвижный образ жизни (замедляет метаболизм кальция), частые стрессы, регулярное употребление напитков типа «Пепси-колы» (особенно в детском возрасте), перевод грудничков на искусственное вскармливание (усвояемость кальция из грудного молока вдвое выше, чем из молочных смесей). Термическая обработка продуктов также изменяет кальций в их составе, из-за чего он хуже усваивается.
[5], [6], [7], [8], [9], [10], [11], [12]
Патогенез
Получается, что без участия кальция не обходится функционирование ни одного органа или системы человеческого организма. Причем потребность в кальции сохраняется на всех этапах жизни человека: с момента зачатия и до самой смерти.
Причем потребность в кальции сохраняется на всех этапах жизни человека: с момента зачатия и до самой смерти.
Ребенок начинает получать кальций из организма матери еще до своего рождения. В организме новорожденного малыша уже содержится порядка 30 г кальция. Организм человека постепенно растет и развивается, а значит и потребность в кальции остается на долгое время.
Нужно понимать, что попав однажды в организм, кальций не остается там навечно. Он постоянно расходуется на осуществление различных процессов жизнедеятельности человека. Часть его вымывается из организма под воздействием определенных факторов, в то время как более 50% поступающего извне кальция не усваивается организмом вообще.
Все это говорит о том, что запасы кальция должны постоянно пополняться, согласно потребностям организма, которые в различные возрастные периоды претерпевают определенные изменения.
В основе патогенеза дефицита кальция в организме, который в медицине называется гипокальциемией, лежит нарушение норм потребления микроэлемента, в связи с чем организм недополучает строительный материал для костной системы и зубов, а остальные системы начинают испытывать сбои в работе. Итак, поговорим о суточной норме кальция для людей разного возраста.
Итак, поговорим о суточной норме кальция для людей разного возраста.
Для нормального роста и развития грудного ребенка его организм должен ежедневно получать 400 мг Са. Для малышей от 6 месяцев до года потребность в кальции увеличивается еще на 200 мг и составляет 600 мг.
Дети до 10 лет должны ежедневно получать около 800 мг кальция, ведь в этот период скелет ребенка активно растет. Норма для подростков и взрослых людей колеблется от 800 мг до 1 г. В преклонном возрасте потребность в кальции еще более увеличивается и достигает 1200 мг в сутки.
Повышенную потребность в кальции испытывают люди преклонного возраста, молодые люди, занятые тяжелым физическим трудом, спортсмены и те, кто ведет активный образ жизни, женщины в период беременности и лактации.
Потребность в кальции зависит от процессов, происходящих в организме в тот или иной промежуток жизни человека. Если человек постоянно недополучает суточную норму микроэлемента, соответствующую его возрасту и роду деятельности, обнаруживается недостаток кальция в организме, который проявляет себя в виде определенного симптомокомплекса, указывающего на различные нарушения в работе организма.
В первую очередь, страдает, конечно же, костная система, ведь именно она содержит львиную долю кальция. Поскольку распределение кальция в организме регулируется паращитовидными железами (небольшие круглые формирования вокруг «щитовидки»), они при помощи синтезируемого ними же паратгормона производят перераспределение минерала, забирая кальций из костей для потребностей других органов и систем в целях сохранения гомеостаза. Кальций в необходимом количестве выводится из костей в кровь и распределяется по организму.
При отсутствии достаточного поступления кальция утратившая часть «строительного материала» кость становится более хрупкой и пористой, ее прочность снижается.
В целях самосохранения организм не может забрать из костей весь кальций. А значит этот процесс не будет длиться бесконечно, и в какой-то момент недостаток кальция начнут ощущать не только костная, но и многие другие системы человека, что негативно скажется на его самочувствии и возможностях.
[13], [14], [15], [16], [17], [18], [19], [20]
Симптомы недостатка кальция
Симптоматика дефицита кальция в организме может быть самой разнообразной и напоминать проявления различных патологий и состояний человека. Не все симптомы можно сразу связать с данной патологией, но есть и такие, при появлении которых стоит сразу же задуматься о нормализации питания и приеме дополнительных доз кальция в виде лекарственных препаратов. Правда, перед этим все же необходимо посетить врача, который подтвердит диагноз, даст рекомендации по питанию и распишет дозы медикаментов.
Не все симптомы можно сразу связать с данной патологией, но есть и такие, при появлении которых стоит сразу же задуматься о нормализации питания и приеме дополнительных доз кальция в виде лекарственных препаратов. Правда, перед этим все же необходимо посетить врача, который подтвердит диагноз, даст рекомендации по питанию и распишет дозы медикаментов.
Итак, первыми явными признаками и настораживающими симптомами нехватки кальция в организме можно считать:
- Ухудшение состояния волос и их преждевременное выпадение. Волосы становятся тусклыми и ломкими, им присуща склонность к расслаиванию и жирности (или пересыханию) вследствие нарушения обмена веществ, которые вызывают сбои в работе сальных и потовых желез.
- Проблемы с зубами. Это и нарушение чувствительности зубной эмали, преждевременная порча зубов, частые рецидивы кариеса, воспалительные процессы в области десен.
- Повышенная ломкость и расслаивание ногтевой пластины.
- Болезненный вид.
- Судорожный синдром.
- Развитие остеопороза в подростковом и молодом возрасте.
- Участившиеся случаи травматизма с переломом костей.
Но есть у данного состояния и другие проявления, которые трудно назвать специфическими, в связи с чем их часто относят на счет переутомления или таких болезней, как артрит, авитаминоз, гипертония и др., но никак не гипокальциемии. Тем не менее на недостаток кальция в организме человека могут указывать такие симптомы, как:
- Снижения работоспособности из-за быстрой утомляемости и постоянной слабости.
- Нарушения сна, проявляющиеся в трудностях с засыпанием и пробуждением, даже на фоне общего спокойствия.
- Проявления эмоциональной лабильности (перепады настроения, вспышки раздражительности и гнева, острая неадекватная реакция на критику).
- Высокая подверженность стрессам, чего ранее не наблюдалось.
- Возникающие трудности с концентрацией внимания и памятью.
- Проблемы с мышцами и суставами. Непонятные боли в суставах рук и ног, мышечные боли (миалгия), участившиеся случаи появления судорог в икроножной мышце, мышцах кисти и стопы (особенно под воздействием холода).
- Склонность к кровотечениям из-за снижения свертываемости крови вследствие нехватки кальция. Проявляться она может в виде частых носовых кровотечений, кровоточивости десен, обильных и продолжительных менструаций. Иногда на теле отмечается появление синяков, не связанных с травмой тела.
- Появление реакций непереносимости по отношению к антигенам, ранее не вызывавшим подобного иммунного ответа. У взрослых это проявляется в виде обычной аллергии, у детей – в виде диатеза.
- Общее снижение защитных сил организма. Снижение иммунитета влечет за собой участившиеся случаи простудных и инфекционных заболеваний, которые протекают с осложнениями или переходят в хроническую форму. Отмечаются также частые обострения хронических инфекций.
На дефицит Са в организме могут указывать и такие симптомы, как ранняя седина и повышенное потоотделение.
Иногда организм сам подсказывает нам, чего ему не хватает. Дети более чувствительны к таким сигналам и менее скованны условностями, поэтому с удовольствием облизывают стены и грызут мел при любом удобном случае. Такое поведение, как и недостаточный рост ребенка (относительно нормы для определенного возраста и с учетом наследственности), становится явным признаком того, что в организме малыша не хватает кальция.
Такое поведение, как и недостаточный рост ребенка (относительно нормы для определенного возраста и с учетом наследственности), становится явным признаком того, что в организме малыша не хватает кальция.
Симптомы недостатка кальция в организме у женщин
Бытовые проблемы, забота о муже и детях отнимают у женщины много времени, и она даже не задумывается о том, что раздражительность, усталость, ухудшение самочувствия и внешнего вида являются причиной патологического состояния организма, выражающегося в нехватке кальция.
И зря, ведь частые перепады настроения, постоянная слабость и усталость, ухудшение состояния волос и ногтей, сухость и бледный оттенок кожи со снижением ее эластичности, рецидивирующий кариес, сниженный иммунитет вполне могут быть симптомами развивающейся гипокалиемии. А если к ним еще добавить ноющие на погоду кости, мышечные боли и судороги, повышенное выделение крови при менструации (из-за снижения ее свертываемости), кровоточивость десен, переломы костей, появление аллергии, развитие патологий сердца (аритмии, гипертония и т. п.), почек и щитовидной железы, то серьезный недостаток кальция в организме налицо.
п.), почек и щитовидной железы, то серьезный недостаток кальция в организме налицо.
Причины развития гипокальциемии могут быть различными, о них мы уже упоминали выше. Но вот чисто женской причиной нехватки в организме Са считается несбалансированное питание при беременности и лактации. Как во время нахождения в утробе матери, так и в период грудного вскармливания малыш получает кальций для своего роста и развития из организма матери.
После рождения ребенка материнский организм продолжает заботиться о своем потомстве, вырабатывая молоко, которое является основным и единственным источником кальция для грудничка при естественном вскармливании. Получается, что мать, как до родов, так и после них должна получать количество кальция такое, чтобы обеспечивать потребность в нем и своего организма, и организма младенца. Если этого не происходит, страдают и мать, и дитя. Недаром суточная норма кальция для беременной женщины и кормящих матерей является повышенной и находится в пределах 1200-1500 мг.
Кстати, повысит потребление кальция стоит и женщинам, ведущим активный образ жизни, т.е. регулярно выполняющим комплексы физических упражнений, ускоряющих метаболизм кальция.
Еще одна деликатная причина – это желание любым путем оставаться стройной и привлекательной для мужчин. Отсюда мода на строгие диеты, позволяющие быстро удалить из организма лишние килограммы. Но дамы зачастую не задумываются, что вместе с этими килограммами может уходить и далеко не лишний кальций.
Снижение уровня кальция наблюдается у женщин и в предменструальный период, и во время менструации. Такие изменения связывают с гормональным дисбалансом в этот период, ведь женский гормон эстроген активно участвует в метаболизме кальция и способствует его выведению из организма. По этой же причине так часто наблюдается развитие остеопороза в период менопаузы. Сопровождает болезнь повышенная ломкость костей и увядание кожи. Но если при менструации дефицит Са является временным явлением, то при климаксе женщина может его испытывать постоянно.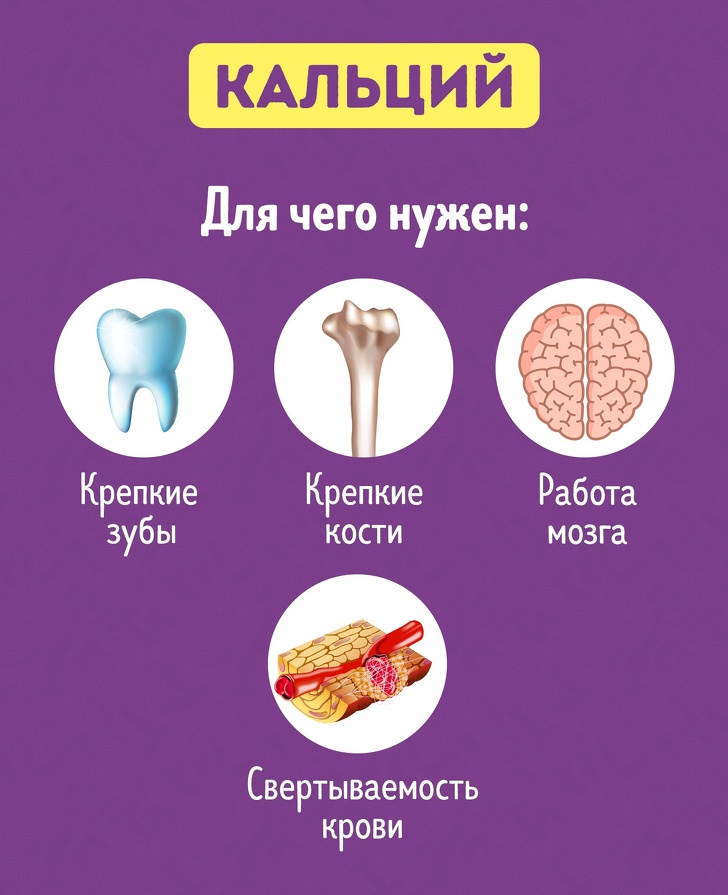
Кстати, многие симптомы климакса связывают именно с недостатком кальция в организме женщины. Это и приливы со скачками давления, жаром и сердцебиением, и гипергидроз (особенно в ночное время), и нарушение психоэмоционального равновесия, и слабость мышц мочевого пузыря, и даже снижение либидо.
[21], [22], [23]
Симптомы и причины недостатка кальция в организме у мужчин
Несмотря на то, что мужчин не беспокоят такие моменты, как беременность, лактация, месячные и снижение уровня эстрогена при менопаузе, причин развития гипокалиемии у них не намного меньше, чем у женщин. Во многом они связаны с вредными привычками, такими как табакокурение и злоупотребление спиртными напитками, препятствующими всасыванию кальция в кишечнике. К тому же подростки-юноши более склонны к рискованным «играм» с наркотиками.
Распространенной причиной развития гипокальциемии и остеопороза у мужчин является также тяжелый физический труд на фоне недостаточного поступления кальция в организм.
Не стоит думать, что остеопороз – это болезнь женщин климактерического периода. Хотя мужчины и болеют данной патологией несколько реже, чем женщины, однако им свойственно более раннее развитие болезни. Особенно это касается мужчин, профессионально занимающихся спортом. Активные виды спорта и большие физические нагрузки способствуют ускоренному выведению Са из организма, а значит потребность в нем возрастает и приравнивается к норме для беременных женщин (1100-1200 мг в сутки). Кстати, такое количество кальция содержится в 1 литре молока, но нужно учитывать, что его усвояемость в данном случае составляет всего порядка 30%.
Недостаток калия и кальция в организме становится частой причиной того, что молодая и в целом здоровая женщина никак не может забеременеть. Да и риск образования эрозии шейки матки у таких женщин намного выше.
Симптомы недостатка кальция в организме у мужчин были перечислены выше. Это ухудшение работоспособности, вспыльчивость, ухудшение состояния кожи, зубов и ногтей, раннее облысение, развитие патологий сердечно-сосудистой и нервной системы и т. д.
д.
Недостаток кальция в организме ребенка
Недостаток кальция у детей может обнаружиться в любом возрасте. Если будущая мама во время беременности не получала достаточного количества этого важного микроэлемента, являющегося строительным материалом для развивающейся в утробе жизни, дефицит Са обязательно скажется на состоянии и развитии ребенка. То же самое можно сказать и о периоде лактации, пока ребенок не получает прикорма.
Такие малыши, страдающие от нехватки Са, имеют сниженный иммунитет, из-за чего у них часто можно заметить красные высыпания на щечках, говорящий о склонности к аллергии (диатез). Дети позже начинают ходить из-за слабости ножек, у них немного ослаблен хватательный рефлекс.
Если организм ребенка и дальше не получает необходимого ему количества кальция, можно заметить отставание в росте. Нарушение формирования скелета в раннем возрасте приводит к развитию таких патологий, как рахит, сколиоз и др.
Недостаток кальция в организме у ребенка имеет и другие проявления. Как и взрослые, так и дети или подростки с этой проблемой отличаются повышенной возбудимостью, у них чаще развивается эмоциональная лабильность, связанная с нарушениями работы ЦНС.
Как и взрослые, так и дети или подростки с этой проблемой отличаются повышенной возбудимостью, у них чаще развивается эмоциональная лабильность, связанная с нарушениями работы ЦНС.
Такие дети могут плохо высыпаться, жаловаться на боли в ножках, а позже испытывать определенные трудности с обучением из-за недостаточной сосредоточенности и слабой памяти.
В подростковом возрасте могут появиться жалобы на хруст костей и суставов при движении рук и ног, боли в области позвоночника. Отмечается нарушение осанки.
Вымыванию кальция из костей в старшем детском и подростковом возрасте во многом содействует увлечение фаст-фудом и сладкими газированными напитками типа «Пепси-колы». А отказ от употребления полезных продуктов, содержащих кальций, таких как молоко, творог, сыр, петрушка, кунжут и др. лишь усугубляет проблему.
Из предыдущей статьи вы узнали, что такое кальций и как его избыток влияет на организм. Продолжаем рассказывать про недостаток кальция, его биодоступность и кальций для веганов.

Содержание:
Дефицит кальция в организме человека
Низкий уровень кальция в сыворотке крови — гипокальциемия. Это состояние встречается часто, но в основном протекает бессимптомно. Частая причина гипокальциемии — дефицит витамина Д, необходимого для попадания кальция в кровеносную систему.
Без достаточного количества витамина Д организм не может эффективно усваивать кальций, даже если рацион богат им. Среди других причин дефицита кальция — недостаток кальция в рационе, а также гипопаратиреоз или низкий уровень паратиреоидного гормона.
Хронический низкий уровень кальция может привести к развитию остеопороза, при котором снижается плотность и масса костей. Это увеличивает риск переломов и чаще встречается у людей в возрасте от 60 лет.
Узнайте о ваших рисках развития остеопороза с помощью Генетического теста Атлас.
Симптомы нехватки кальция
Симптомы низкого содержания кальция могут различаться по степени тяжести. Внешний показатель дефицита — состояние ногтей, волос и кожи. Говорить о нехватке также могут неврологические признаки, которые требуют медицинской помощи: онемение, потеря памяти или судороги.
Внешний показатель дефицита — состояние ногтей, волос и кожи. Говорить о нехватке также могут неврологические признаки, которые требуют медицинской помощи: онемение, потеря памяти или судороги.
Если у вас наблюдается один или несколько симптомов, перечисленных ниже, это может говорить о том, что организму не хватает кальция:
В краткосрочной перспективе последствия не очевидны, но если долго игнорировать симптомы, это может привести к остеопорозу.
Гипокальциемию не следует лечить самостоятельно, так как легко превысить рекомендуемую норму кальция, что может иметь серьезные последствия для организма.
Причины нехватки кальция и развития остеопороза
На уровень кальция в организме влияет не только питание, но и многие другие факторы. Вот некоторые причины, которые повышают риск дефицита кальция и последующего развития остеопороза:
| Низкий уровень физической активности | Образ жизни с низким уровнем физической активности может вызвать дефицит кальция. |
| Табак и алкоголь | Курение и регулярное употребление алкоголя негативно влияют на плотность костных тканей. |
| Женский пол | Максимальная костная масса у женщин ниже, чем у мужчин, поэтому риски развития остеопороза у женщин выше. |
| Возраст | Люди старше 60 лет больше подвержены риску снижения плотности костных тканей и развитию остеопороза. |
| Происхождение и наследственность | Люди азиатского происхождения, а также люди с семейной историей остеопороза более подвержены риску его развития. |
| Нарушения пищевого поведения | Резкое ограничение пищи при расстройствах пищевого поведения как анорексия и булимия, а также низкий вес, ослабляют кости как у женщин, так и у мужчин. |
| Низкий ИМТ | При показателе индекса массы тела 19 и ниже, риск снижения костной ткани увеличивается. |
| Некоторые лекарственные препараты | Длительный прием некоторых средств как кортикостероиды, препараты для лечения рака груди, противосудорожные средства, снижают прочность костей. |
| Целиакия | При непереносимости глютена всасываемость некоторых нутриентов в кишечнике, включая кальций, замедляется. Если целиакию не лечить, это может привести к остеопорозу. |
Кальций в продуктах
Для большинства людей достаточно сбалансированного рациона, чтобы получать необходимую норму кальция в день.
Кальций в молочных продуктах — самый надежный источник, так как легче всего усваивается организмом. Photo by donald modeste / Unsplash
Биодоступность кальция
Количество минерала, которое поступает в организм, отличается от количества в продукте. То, сколько кальция на самом деле усваивает и использует организм, называется «биодоступность кальция». Например, его биодоступность в молоке — около 30%. Это значит, что, если в одном стакане молока содержится около 300 мг кальция, то организм использует только порядка 100 мг.
Таблица молочных продуктов с высоким содержанием кальция:
| Сыр чеддер | 739 |
| Сыр бри | 256 |
| Йогурт из цельного молока | 200 |
| Обезжиренное молоко | 160 |
| Цельное молоко | 118 |
| Козье молоко | 100 |
Людям с непереносимостью лактозы следует добавить в рацион больше растительных источников кальция, ведь в них кроме того содержится клетчатка. Но, хотя растительные продукты в целом содержат больше кальция, чем молочные, биодоступность кальция в них ниже. Более того, в некоторых растительных продуктах содержатся антинутриенты — вещества, снижающие биодоступность минерала.
Но, хотя растительные продукты в целом содержат больше кальция, чем молочные, биодоступность кальция в них ниже. Более того, в некоторых растительных продуктах содержатся антинутриенты — вещества, снижающие биодоступность минерала.
Узнать о том, как ваш организм справляется с расщеплением лактозы можно с помощью Теста микробиоты Атлас.
Продукты и напитки растительного происхождения, снижающие биодоступность кальция:
Но это не значит, что эти продукты нужно исключать из рациона — они содержат другие полезные для организма нутриенты. Во-первых, можно употреблять продукты с кальцием отдельно от продуктов, которые снижают его биодоступность. Во-вторых, некоторые методы приготовления как вымачивание или ферментация снижают количество антинутриентов в продуктах. Также во многих странах производители обогащают такие продукты кальцием и другими важными нутриентами и витаминами.
Всё, что нужно знать о клетчатке
Биодоступность нутриента — количество, которое организм усваивает и использует фактически.
В некоторых случаях врачи могут порекомендовать употребление добавок, содержащих кальций, или витаминов с кальцием.
Кальций для веганов
Основной источник кальция в рационе человека — молочные продукты, которые исключены из рациона веганов. Поэтому они подвержены большему риску дефицита кальция и снижения плотности костей, чем не веганы.
Photo by Ella Olsson / Unsplash
Вопреки распространенному мнению, растения тоже могут обеспечить организм кальцием. Например, соевое молоко и другие заменители молока и молочных продуктов, часто обогащены кальцием. Некоторые исследования показывают, что сбалансированный веганский рацион может поддерживать плотность костей, равный тому, что и у людей с обычным рационом.
Профилактика и лечение дефицита витамина D и кальция у детей и подростков: Руководство Индийской академии педиатрии (IAP)
Сохранить цитату в файл
Формат:
Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
адрес:
(изменить)
Который день?
Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день?
ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета:
SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум:
1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
Практическое руководство
. 2017 15 июля; 54 (7): 567-573.
doi: 10. 1007/s13312-017-1070-x.
1007/s13312-017-1070-x.
Комитет Индийской академии педиатрии «Рекомендации по витамину D и кальцию у детей»; Анурадха Кхадилкар
1
, Ваман Хадилкар, Джагдиш Чиннаппа, Нарендра Рати, Раджеш Кадгават, С. Баласубраманиан, Бакул Парех, Прамод Джог
Принадлежности
принадлежность
- 1 Адрес для переписки: д-р Анурадха Хадилкар, заместитель директора и консультант-педиатр Медицинского научно-исследовательского института имени Хирабая Ковасджи Джехангира, больница Джехангир, Пуна, Индия. [email protected].
PMID:
28737142
DOI:
10.1007/s13312-017-1070-х
Практическое руководство
От Комитета Индийской академии педиатрии «Рекомендации по витамину D и кальцию у детей». и другие.
и другие.
Индийский педиатр.
.
. 2017 15 июля; 54 (7): 567-573.
doi: 10.1007/s13312-017-1070-x.
Авторы
Комитет Индийской академии педиатрии «Рекомендации по витамину D и кальцию у детей»; Анурадха Кхадилкар
1
, Ваман Хадилкар, Джагдиш Чиннаппа, Нарендра Ратхи, Раджеш Кадгават, С. Баласубраманиан, Бакул Парех, Прамод Джог
принадлежность
- 1 Адрес для переписки: д-р Анурадха Хадилкар, заместитель директора и консультант-педиатр Медицинского научно-исследовательского института имени Хирабая Ковасджи Джехангира, больница Джехангир, Пуна, Индия. anuradhavkhadilkar@gmail.
 com.
com.
PMID:
28737142
DOI:
10.1007/s13312-017-1070-х
Абстрактный
Обоснование:
О дефиците витамина D (VDD) все чаще сообщают из Индии во всех возрастных группах. Отчеты предполагают, что VDD затрагивает все возрастные группы, от новорожденных до подростков. Кроме того, индийские дети также сообщают о обычно низком потреблении кальция. Учитывая многочисленные рекомендации, особенности индийских обстоятельств, меняющийся образ жизни и отсутствие обогащения, Индийская академия педиатрии (IAP) сочла необходимым разработать Практическое руководство для педиатров по профилактике и лечению дефицита витамина D и кальция у детей и подростков. .
.
Процесс:
В сентябре 2016 года IAP сформировала комитет «Руководство по содержанию витамина D и кальция у детей». Заседание консультативного комитета состоялось в ноябре 2016 года в Мумбаи. Данные индийских и международных исследований и другие ранее опубликованные рекомендации, которые имели отношение к условиям Индии, были сопоставлены для подготовки этих рекомендаций.
Полученные результаты:
Представить практическое руководство для педиатров по профилактике и лечению дефицита витамина D и кальция в индийском контексте.
Рекомендации:
Для профилактики рахита недоношенным детям рекомендуется ежедневно 400 МЕ витамина D и 150-220 мг/кг кальция, а новорожденным — 400 МЕ витамина D и 200 мг кальция. Для профилактики рахита и гипокальциемии у детей раннего возраста (после неонатального периода) до 1 года и от 1 до 18 лет назначают 400 МЕ и 600 МЕ витамина D/сут и 250-500 мг/сут и 600-800 мг/сут кальция, соответственно, рекомендуются. Для лечения рахита у недоношенных новорожденных, детей до 1 года и от 1 до 18 лет назначают 1000 МЕ, 2000 МЕ и 3000-6000 МЕ витамина D в сутки соответственно, а элементарный кальций 70-80 мг/кг/сутки у недоношенных. новорожденным и 500-800 мг в день для всех детей старше этого возраста. Большие дозы витамина D можно давать в возрасте от 3 месяцев до 18 лет по 60 000 МЕ в неделю в течение 6 недель.
Для лечения рахита у недоношенных новорожденных, детей до 1 года и от 1 до 18 лет назначают 1000 МЕ, 2000 МЕ и 3000-6000 МЕ витамина D в сутки соответственно, а элементарный кальций 70-80 мг/кг/сутки у недоношенных. новорожденным и 500-800 мг в день для всех детей старше этого возраста. Большие дозы витамина D можно давать в возрасте от 3 месяцев до 18 лет по 60 000 МЕ в неделю в течение 6 недель.
Похожие статьи
Индийская академия педиатрии пересмотрела (2021 г.) Руководство по профилактике и лечению дефицита витамина D и рахита.
Гупта П., Дабас А., Сет А., Бхатия В.Л., Кадгават Р., Кумар П., Баласубраманиан С., Хадилкар В., Малликарджуна Х.Б., Годболе Т., Кришнамурти С., Гоял Дж.П., Бхахри Б.К., Ахмад А., Ангади К., Басаварадж Г.В., Парех Б.Дж., Курпад А., Марваха Р.К., Шах Д., Муннс С., Сачдев Х.П.С.
Гупта П. и др.
и др.
Индийский педиатр. 2022 15 февраля; 59(2):142-158. Epub 2021 29 декабря.
Индийский педиатр. 2022.PMID: 34969941
Эффективность и безопасность витамина D в отношении здоровья костей.
Крэнни А., Хорсли Т., О’Доннелл С., Вейлер Х., Пуил Л., Оои Д., Аткинсон С., Уорд Л., Мохер Д., Хэнли Д., Фанг М., Язди Ф., Гэрритти С., Сэмпсон М., Барроумен Н., Церцвадзе А, Мамаладзе В.
Крэнни А. и др.
Evid Rep Technol Assess (полный представитель). 2007 г., август; (158): 1-235.
Evid Rep Technol Assess (полный представитель). 2007.PMID: 18088161
Бесплатная статья ЧВК.Обзор.
Профилактика рахита и дефицита витамина D: новые рекомендации по приему витамина D.
Gartner LM, Greer FR; Секция по грудному вскармливанию и Комитет по питанию.
 Американская академия педиатрии.
Американская академия педиатрии.
Гартнер Л.М. и др.
Педиатрия. 2003 г., апрель; 111 (4 часть 1): 908-10. doi: 10.1542/пед.111.4.908.
Педиатрия. 2003.PMID: 12671133
Профилактика рахита и дефицита витамина D у младенцев, детей и подростков.
Вагнер CL, Грир FR; Секция грудного вскармливания Американской академии педиатрии; Комитет по питанию Американской академии педиатрии.
Вагнер С.Л. и соавт.
Педиатрия. 2008 ноябрь; 122(5):1142-52. doi: 10.1542/пед.2008-1862.
Педиатрия. 2008.PMID: 18977996
Глобальные консенсусные рекомендации по профилактике и лечению алиментарного рахита.
Munns CF, Shaw N, Kiely M, Specker BL, Thacher TD, Ozono K, Michigami T, Tiosano D, Mughal MZ, Mäkitie O, Ramos-Abad L, Ward L, DiMeglio LA, Atapattu N, Cassinelli H, Braegger С, Петтифор Дж.
 М., Сет А., Идрис Х. В., Бхатия В., Фу Дж., Голдберг Г., Севендал Л., Кадгават Р., Плудовски П., Мэддок Дж., Хиппонен Э., Одуволе А., Фрю Э., Агияр М., Тульчинский Т., Батлер Г., Хёглер В.
М., Сет А., Идрис Х. В., Бхатия В., Фу Дж., Голдберг Г., Севендал Л., Кадгават Р., Плудовски П., Мэддок Дж., Хиппонен Э., Одуволе А., Фрю Э., Агияр М., Тульчинский Т., Батлер Г., Хёглер В.
Muns CF, et al.
J Clin Endocrinol Metab. 2016 Февраль; 101 (2): 394-415. doi: 10.1210/jc.2015-2175. Epub 2016 8 января.
J Clin Endocrinol Metab. 2016.PMID: 26745253
Бесплатная статья ЧВК.Обзор.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
вещества
Процитируйте
Формат:
ААД
АПА
МДА
НЛМ
Отправить на
Лечение витамином D при кальций-дефицитном рахите: рандомизированное контролируемое исследование
Текст статьи
Меню статьи
- Статья
Текст - Артикул
Информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Оригинальный артикул
Лечение витамином D при кальций-дефицитном рахите: рандомизированное контролируемое исследование
- Том Д.
 Тэчер1,
Тэчер1, - Филип Р. Фишер2,
- Джон М. Петтифор3
- 1 Отделение семейной медицины, клиника Майо, Рочестер, Миннесота, США
- 2 Отделение детской и подростковой медицины, клиника Майо, Рочестер, Миннесота, США
- 3 MRC/Wits Developmental Pathways for Health Research Unit, Department of Pediatrics, University of the Witwatersrand, Johannesburg, South Africa
- Связь с
д-р Tom D Thacher, отделение семейной медицины, клиника Mayo, 200 First Street SW, Rochester, MN 55905, США; thacher.thomas{at}mayo.edu
Abstract
Цель Определить, лучше ли реагируют дети с кальций-дефицитным рахитом на лечение витамином D и кальцием, чем на лечение только кальцием.
Дизайн Рандомизированное контролируемое исследование.
Настройка Учебная больница Университета Джос, Джос, Нигерия.
Население Нигерийские дети с активным рахитом, получавшие лечение карбонатом кальция в виде известняка (примерно 938 мг элементарного кальция два раза в день), были дополнительно рандомизированы для приема витамина D перорально 2 50 000 МЕ (Ca+D, n= 44) или плацебо (Ca, n=28) ежемесячно в течение 24 недель.
Основной показатель исхода Достижение 10-балльной рентгенологической оценки тяжести ≤1,5 и уровня щелочной фосфатазы в сыворотке ≤350 Ед/л.
Результаты Медиана (диапазон) возраста включенных в исследование детей составляла 46 (15–102) месяцев, исходные характеристики в обеих группах были схожими. Среднее значение (±SD) 25-гидроксивитамина D (25(OH)D) составляло 30,2±13,2 нмоль/л на исходном уровне, а 29 (43%) имели значения <30 нмоль/л. Исходный уровень щелочной фосфатазы и рентгенологические показатели не были связаны со статусом витамина D. Из 68 детей (94% исходной когорты), завершивших 24 недель лечения, 29 (67%) в группе Ca+D и 11 (44%) в группе Ca достигли основного результата (p=0,06). Исходный уровень 25(OH)D не влиял на эффекты группы лечения (p=0,9).9 для взаимодействия). В конце 24 недель значения 25(OH)D составляли 55,4±17,0 нмоль/л и 37,9±20,0 нмоль/л в группах Ca+D и Ca соответственно (p<0,001). В группах Ca+D и Ca конечная концентрация 25(OH)D была выше у тех, кто достиг основного результата (56,4±17,2 нмоль/л), чем у тех, кто этого не сделал (37,7±18,5 нмоль/л, p< 0,001).
Исходный уровень 25(OH)D не влиял на эффекты группы лечения (p=0,9).9 для взаимодействия). В конце 24 недель значения 25(OH)D составляли 55,4±17,0 нмоль/л и 37,9±20,0 нмоль/л в группах Ca+D и Ca соответственно (p<0,001). В группах Ca+D и Ca конечная концентрация 25(OH)D была выше у тех, кто достиг основного результата (56,4±17,2 нмоль/л), чем у тех, кто этого не сделал (37,7±18,5 нмоль/л, p< 0,001).
Выводы У детей с кальций-дефицитным рахитом наблюдается тенденция к улучшению ответа витамина D на лечение карбонатом кальция в виде известняка, независимо от исходных концентраций 25(OH)D.
Регистрационный номер исследования ClinicalTrials.gov NCT00949832.
Это статья с открытым доступом, распространяемая в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 3.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать производные работы. на разных условиях, при условии, что оригинальная работа правильно процитирована и ее использование не является коммерческим. См.: http://creativecommons.org/licenses/by-nc/3.0/
на разных условиях, при условии, что оригинальная работа правильно процитирована и ее использование не является коммерческим. См.: http://creativecommons.org/licenses/by-nc/3.0/
http://dx.doi.org/10.1136/archdischild-2013-305275
Статистика с сайта Altmetric.com
Запрос разрешений
направит вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
Что известно по этой теме?
Что добавляет это исследование?
Витамин D в дополнение к лечению карбонатом кальция в качестве известняка способствует более быстрому заживлению рахита у детей с кальций-дефицитным рахитом.
Ответ на лечение витамином D и кальцием не зависел от исходных концентраций 25(OH)D.
Большее повышение концентрации 25(OH)D в сыворотке крови в ходе лечения было предиктором успешного излечения от рахита.

Введение
Алиментарный рахит у большинства нигерийских детей возникает из-за недостаточного потребления кальция с пищей, а не из-за дефицита витамина D.1 Однако потребности в витамине D и его метаболизм у детей с рахитом с дефицитом кальция недостаточно изучены. Дети с кальций-дефицитным рахитом имеют повышенные значения 1,25-дигидроксивитамина D (1,25(OH) 2 D) в сыворотке, которые почти удваиваются в ответ на однократную пероральную дозу витамина D.2,3 Это увеличение в 1 ,25(ОН) 2 D у детей с кальций-дефицитным рахитом предполагает повышенную потребность в витамине D и относительный дефицит витамина D, несмотря на то, что значения 25-гидроксивитамина D (25(OH)D) выше, чем те, которые обычно считаются показателями дефицита.4
In В рандомизированном контролируемом исследовании мы обнаружили, что лечение только витамином D было менее эффективным в лечении рахита, чем лечение кальцием или кальцием в сочетании с витамином D. фосфатазы, и этот результат не отличался между группами, которые получали кальций с витамином D или без него. По сравнению с лечением только кальцием, комбинация кальция и витамина D приводила к более быстрому начальному снижению щелочной фосфатазы и улучшению рентгенологической оценки. . Хотя статус витамина D, измеряемый сывороточным 25(OH)D, улучшился при лечении только кальцием, повышение 25(OH)D и снижение 1,25(OH)D 2 D были выше при сочетании кальция с витамином D, чем при приеме только кальция.
По сравнению с лечением только кальцием, комбинация кальция и витамина D приводила к более быстрому начальному снижению щелочной фосфатазы и улучшению рентгенологической оценки. . Хотя статус витамина D, измеряемый сывороточным 25(OH)D, улучшился при лечении только кальцием, повышение 25(OH)D и снижение 1,25(OH)D 2 D были выше при сочетании кальция с витамином D, чем при приеме только кальция.
Цель этого рандомизированного контролируемого исследования состояла в том, чтобы сравнить реакцию рахита на лечение кальцием в виде известняка с добавлением витамина D и без него.
Методы
Субъекты
Дети с активным рахитом были выявлены с помощью рентгенограмм запястий и коленей среди детей с деформациями ног в учреждениях первичной медико-санитарной помощи отделения семейной медицины Учебной больницы Университета Джос в географическом центре Нигерия (10° северной широты). Дети имели право на зачисление, если они имели рентгенографический балл не менее 2,5 по утвержденному 10-балльному методу оценки, который оценивал тяжесть рахита в зонах роста дистального отдела лучевой и локтевой костей и вокруг колена. Одобрение для исследования было получено от Комитета по этике клинической больницы Университета Джос и Институционального наблюдательного совета клиники Мэйо, а письменное информированное согласие было получено от родителей каждого зарегистрированного ребенка.
Одобрение для исследования было получено от Комитета по этике клинической больницы Университета Джос и Институционального наблюдательного совета клиники Мэйо, а письменное информированное согласие было получено от родителей каждого зарегистрированного ребенка.
Были собраны данные о симптомах рахита, частоте и количестве потребления молочных продуктов и обычном воздействии солнечного света. Процент незащищенной кожи при включении в исследование оценивался с помощью таблицы возрастных ожогов Лунда и Браудера. Рост в положении стоя измеряли настенным ростомером. Были получены два 24-часовых отзыва о диете в разные дни для определения потребления энергии, фосфора и кальция. Потребление энергии и минералов рассчитывали с использованием таблиц состава пищевых продуктов для африканских продуктов6–8. Вес измеряли с помощью подвесных весов. Антропометрические z-показатели были рассчитаны с помощью Epi Info 3.2.2 (CDC, Атланта, Джорджия, США). Все дети были обследованы на наличие клинических признаков рахита.
Двухэнергетическая рентгеновская абсорбциометрия левой дистальной и проксимальной 1/3 предплечья была выполнена одним исследователем (TDT) с помощью портативного денситометра (Norland pDEXA, модель 476A110). Денситометр имел краткосрочную точность in vivo 6,4% для площадной плотности кости в дистальном отделе лучевой и локтевой костей и 7,2% в проксимальной трети лучевой и локтевой костей, а также долгосрочную точность in vitro 1,1%.
Вмешательство
Всех детей лечили карбонатом кальция в виде порошкообразного известняка. Порошкообразный известняк был доступен на месте по гораздо более низкой цене, чем таблетки кальция. Содержание элементарного кальция в 1,0 г известняка составляло 268 мг (любезно предоставлено Майклом Грузаком, Исследовательский центр детского питания USDA/ARS, Хьюстон, Техас, США). Образцы известняка не имели токсичных концентраций тяжелых металлов. Одна чайная ложка порошкообразного известняка (примерно 3,5 г = 938 мг элементарного кальция) смешивали с пищей или кашей ребенка два раза в день. Зарегистрированные дети были рандомизированы методом подбрасывания монеты (выполняемого TDT) для получения под непосредственным наблюдением либо перорального приема витамина D 2 в дозе 50 000 МЕ (эргокальциферол; Pliva, Inc., Восточный Ганновер, Нью-Джерси) один раз каждые 4 недели (Ca+D группа) или плацебо, которое представляло собой одну таблетку комплекса витамина B, один раз каждые 4 недели (группа Ca) в течение 24 недель.
Зарегистрированные дети были рандомизированы методом подбрасывания монеты (выполняемого TDT) для получения под непосредственным наблюдением либо перорального приема витамина D 2 в дозе 50 000 МЕ (эргокальциферол; Pliva, Inc., Восточный Ганновер, Нью-Джерси) один раз каждые 4 недели (Ca+D группа) или плацебо, которое представляло собой одну таблетку комплекса витамина B, один раз каждые 4 недели (группа Ca) в течение 24 недель.
Субъекты возвращались каждые 4 недели для приема пищевых добавок и оценки нежелательных явлений. Вес известняка, оставшегося при каждом посещении, регистрировали для оценки приверженности лечению. Рост, вес, венозная кровь, рентгенограммы запястья и колена, а также измерения плотности костей предплечья были получены в начале исследования, а также через 12 и 24 недели после включения в исследование. Образцы сыворотки хранились при температуре -20°C до транспортировки в замороженном виде в клинику Майо для анализа. Сывороточный кальций, фосфор, щелочную фосфатазу и альбумин измеряли стандартными методами.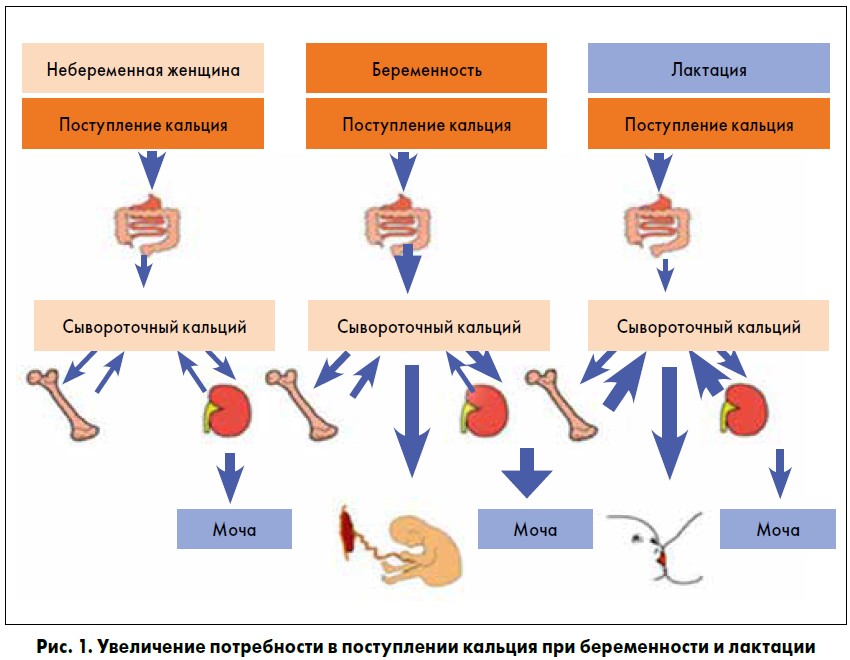 Содержание 25(OH)D в сыворотке измеряли с помощью жидкостной хроматографии с изотопным разбавлением и тандемной масс-спектрометрии (ЖХ-МС/МС).9Если иное не указано нижним индексом для отдельных метаболитов, 25(OH)D относится к общим концентрациям 25(OH)D 2 и 25(OH)D 3 . Концентрации 25(OH)D ниже предела обнаружения (5 нмоль/л для 25(OH)D 3 и 10 нмоль/л для 25(OH)D 2 ) для анализа данных обозначали как ноль.
Содержание 25(OH)D в сыворотке измеряли с помощью жидкостной хроматографии с изотопным разбавлением и тандемной масс-спектрометрии (ЖХ-МС/МС).9Если иное не указано нижним индексом для отдельных метаболитов, 25(OH)D относится к общим концентрациям 25(OH)D 2 и 25(OH)D 3 . Концентрации 25(OH)D ниже предела обнаружения (5 нмоль/л для 25(OH)D 3 и 10 нмоль/л для 25(OH)D 2 ) для анализа данных обозначали как ноль.
Статистический анализ
Первичным исходом было комбинированное достижение рентгенологической оценки 1,5 или менее и концентрации щелочной фосфатазы в сыворотке 350 Ед/л или менее. Все рентгенограммы оценивались независимо двумя авторами (TDT и PRF), и для анализа использовался средний балл. Основываясь на первичных показателях исхода, таких как рентгенографический показатель и значения щелочной фосфатазы в сыворотке, а также стандартные отклонения, основанные на предыдущих исследованиях (1,6 для рентгенографического показателя и 150 Ед/л щелочной фосфатазы), 40 субъектов в каждой группе лечения обеспечат мощность 80%, а 95% ДИ для выявления разницы между группами: 1,0 в окончательном рентгенографическом балле и 100 Ед/л в щелочной фосфатазе.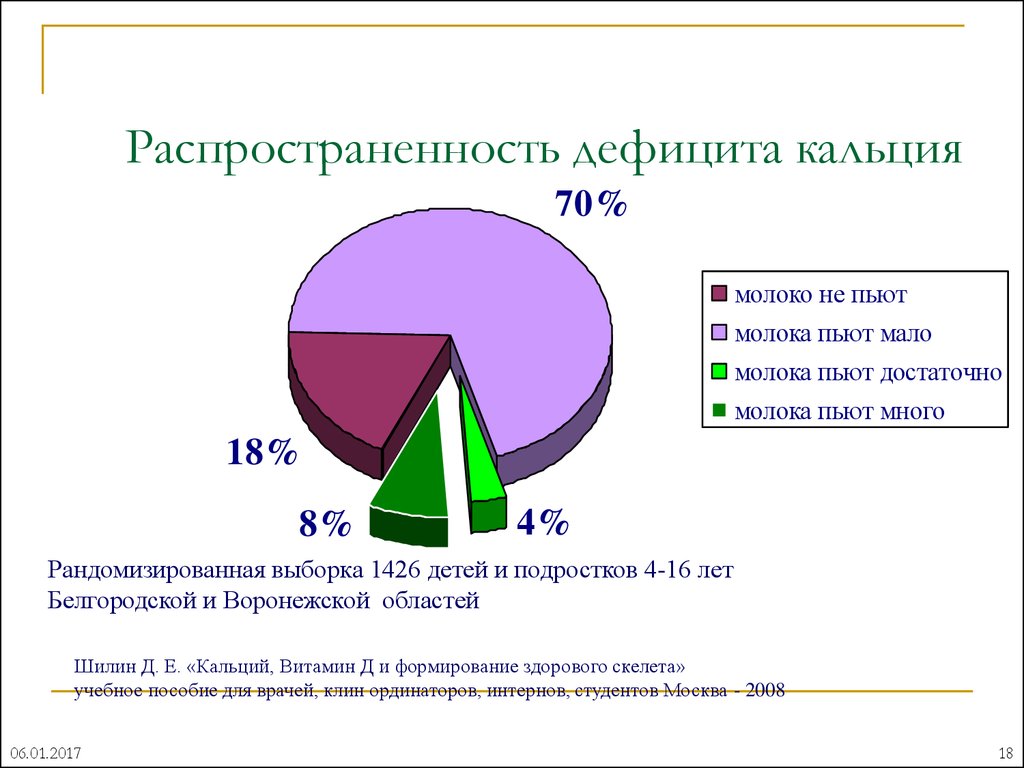
Анализ данных был выполнен с помощью Excel 2003 (Microsoft Corp., Редмонд, Вашингтон, США) и JMP V.9.0.1 (SAS Institute Inc., Кэри, Северная Каролина, США). Если не указано иное, средние значения и стандартные отклонения указываются для непрерывных переменных с нормальным распределением, а медианы указываются для переменных с ненормальным распределением. Парный t-критерий использовался для сравнения значений непрерывных нормально распределенных переменных с исходными значениями, а непарный t-критерий использовался для сравнения значений непрерывных переменных между группами. Критерий Уилкоксона использовался для сравнения переменных с ненормальным распределением. Логистическую регрессию использовали для оценки влияния лечебной группы на первичный результат с учетом исходных групповых различий и для проверки взаимодействий между переменными. р Значения менее 0,05 считались значимыми.
Результаты
Всего в период с февраля 2004 г. по ноябрь 2006 г. было включено 254 ребенка с деформациями ног и 72 пациента с рентгенологически активным рахитом (рис. 1). Исходные характеристики при зачислении показаны в таблице 1. Из-за характера рандомизации подбрасывания монеты количество субъектов в группе Ca + D (n = 44) было больше, чем число в группе Ca (n = 28). В отличие от классического рахита, вызванного дефицитом витамина D, все дети на момент поступления были старше 1 года, и большинство из них регулярно находились на солнце. Потребление кальция с пищей было неизменно низким, что отражало минимальное потребление молочных продуктов. Их потребление кальция было значительно ниже расчетных средних суточных потребностей Института медицины в 500 мг и 800 мг для детей в возрасте 1–3 лет и 4–8 лет соответственно. деформации, но их относительно нормальная для роста масса тела и уровень сывороточного альбумина не свидетельствовали об острой недостаточности питания.
1). Исходные характеристики при зачислении показаны в таблице 1. Из-за характера рандомизации подбрасывания монеты количество субъектов в группе Ca + D (n = 44) было больше, чем число в группе Ca (n = 28). В отличие от классического рахита, вызванного дефицитом витамина D, все дети на момент поступления были старше 1 года, и большинство из них регулярно находились на солнце. Потребление кальция с пищей было неизменно низким, что отражало минимальное потребление молочных продуктов. Их потребление кальция было значительно ниже расчетных средних суточных потребностей Института медицины в 500 мг и 800 мг для детей в возрасте 1–3 лет и 4–8 лет соответственно. деформации, но их относительно нормальная для роста масса тела и уровень сывороточного альбумина не свидетельствовали об острой недостаточности питания.
Таблица 1
Исходные характеристики групп при рандомизации*
Рисунок 1
Исходное среднее значение (±SD) концентрации 25(OH)D составляло 30,2±13,2 нмоль/л, а 29 (40%) имели значения ниже 30 нмоль/л. Базовый уровень щелочной фосфатазы и рентгенологические показатели не были связаны с концентрацией 25(OH)D. Исходное потребление молочных продуктов не было значимо связано с ростом по отношению к возрасту (r=0,19), весом по отношению к росту (r=0,02), содержанием кальция в сыворотке (r=0,07) или концентрацией 25(OH)D (r=-0,05). Однако общее потребление кальция с пищей было положительно связано с массой тела по отношению к росту (r = 0,29).; p=0,01), концентрация 25(OH)D (r=0,24; p=0,04) и общее потребление энергии (r=0,59; p<0,001).
Базовый уровень щелочной фосфатазы и рентгенологические показатели не были связаны с концентрацией 25(OH)D. Исходное потребление молочных продуктов не было значимо связано с ростом по отношению к возрасту (r=0,19), весом по отношению к росту (r=0,02), содержанием кальция в сыворотке (r=0,07) или концентрацией 25(OH)D (r=-0,05). Однако общее потребление кальция с пищей было положительно связано с массой тела по отношению к росту (r = 0,29).; p=0,01), концентрация 25(OH)D (r=0,24; p=0,04) и общее потребление энергии (r=0,59; p<0,001).
Из включенных в исследование 68 (94%) завершили 24 недельный курс лечения. Средняя приверженность к добавкам кальция, основанная на весе неиспользованного известняка, составила 99% в группе Ca и 96% в группе Ca+D (p=0,54). Показатели щелочной фосфатазы и рентгенологические показатели улучшились в обеих группах (рис. 2 и 3). При анализе значений щелочной фосфатазы, скорректированных по исходным значениям, средние значения были незначительно ниже в группе Ca+D, чем в группе Ca в 12 недель (p=0,06), но не в 24 недель (p=0,40). Точно так же скорректированные средние рентгенологические показатели были ниже в группе Ca+D через 12 недель (p=0,01), но не через 24 недель (p=0,12).
Точно так же скорректированные средние рентгенологические показатели были ниже в группе Ca+D через 12 недель (p=0,01), но не через 24 недель (p=0,12).
Рисунок 2
Рисунок 3
В конце 24 недель 29 (67%; 95% ДИ от 53% до 80%) в группе Ca+D и 11 (44%; 95% ДИ от 27% до 63) %) в группе Ca достигли первичного комбинированного результата конечных точек рентгенографии и щелочной фосфатазы, и эта разница была незначительно значимой (p = 0,06). В промежуточный момент времени 12 недель 11 (26%) в группе Ca+D и 1 (4,2%) в группе Ca достигли комбинированного результата (p = 0,03).
В логистическом регрессионном анализе, который контролировал исходные значения щелочной фосфатазы, рентгенографический показатель, уровень 25(OH)D в сыворотке и рост в зависимости от возраста, лечение кальцием в сочетании с витамином D было значительно лучше, чем лечение только кальцием (таблица 2). Интересно, что исходная концентрация 25(OH)D не предсказывала реакцию на витамин D, поскольку не было взаимодействия группы лечения с исходным уровнем 25(OH)D (p=0,42 для взаимодействия).
Таблица 2
Логистический регрессионный анализ факторов при включении, предсказывающих первичный исход
В конце 24 недель средние значения кальция в сыворотке увеличились одинаково в двух группах лечения, а средние значения 25(OH)D увеличились до 55,4 ±17,0 нмоль/л и 37,9±20,0 нмоль/л в группах Ca+D и Ca соответственно (p<0,001; рис. 4). В группах Ca+D и Ca ответ на лечение был связан с увеличением концентрации 25(OH)D. Из 10 пациентов с 25(OH)D <30 нмоль/л через 24 недель двое (20%) достигли основного исхода по сравнению с 66% пациентов с 25(OH)D ≥30 нмоль/л (p=0,006). . Конечная концентрация 25(OH)D была выше у тех, кто достиг первичного результата, чем у тех, кто этого не сделал (56,4±17,2 нмоль/л против 37,7±18,5 нмоль/л соответственно, p<0,001). Увеличение роста в течение курса лечения было достоверно связано с конечной концентрацией 25(OH)D (r=0,28; p=0,02).
Рисунок 4
Постепенное увеличение содержания минералов в дистальной части кости предплечья в группе, получавшей кальций (средний квадрат наименьших квадратов означает увеличение на 0,093 г), был почти вдвое выше, чем в группе, получавшей Са+D (средний квадрат наименьших квадратов увеличился на 0,053 г; p = 0,02).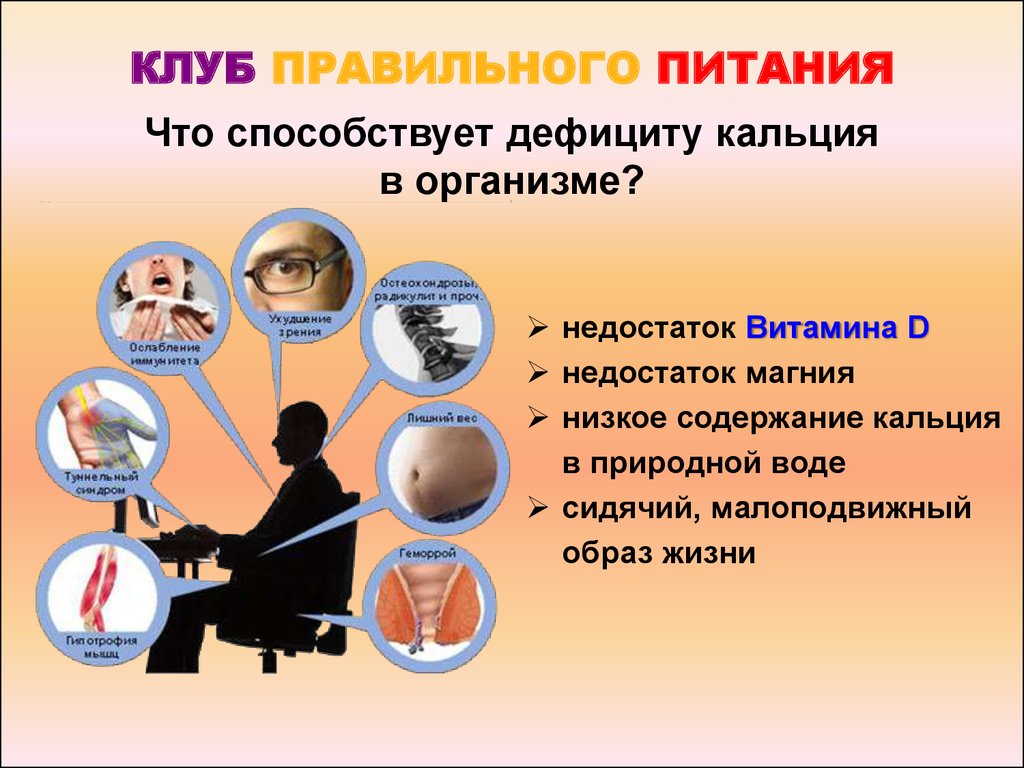 в модели с поправкой на базовое содержание минералов в кости и рост. Тем не менее, увеличение содержания минералов в кости проксимального отдела 1/3 предплечья в группе, получавшей кальций (наименьшие квадраты означают увеличение на 0,130 г), было аналогично таковому в группе, получавшей Са+D (наименьшие квадраты означают увеличение на 0,109 г; p = 0,22). Увеличение дистальных и проксимальных 1/3 содержания минералов в кости не было связано с ответом на лечение, что оценивалось по комбинированному результату конечных точек рентгенографии и щелочной фосфатазы.
в модели с поправкой на базовое содержание минералов в кости и рост. Тем не менее, увеличение содержания минералов в кости проксимального отдела 1/3 предплечья в группе, получавшей кальций (наименьшие квадраты означают увеличение на 0,130 г), было аналогично таковому в группе, получавшей Са+D (наименьшие квадраты означают увеличение на 0,109 г; p = 0,22). Увеличение дистальных и проксимальных 1/3 содержания минералов в кости не было связано с ответом на лечение, что оценивалось по комбинированному результату конечных точек рентгенографии и щелочной фосфатазы.
Обсуждение
Мы обнаружили, что витамин D способствует более быстрому заживлению, улучшает статус витамина D и оказывает минимально значимое влияние на выздоровление в конце 6 месяцев у детей с кальций-дефицитным рахитом, получавших карбонат кальция в виде известняка. Ответ на лечение витамином D и кальцием не зависел от исходных концентраций 25(OH)D. Однако ответ на лечение кальцием или кальцием в сочетании с витамином D был связан с более значительным повышением концентрации 25(OH)D в течение периода терапии, чем у тех, кто не ответил.
В предыдущем исследовании в этой популяции мы не обнаружили разницы в первичном исходе между группами, получавшими кальций с витамином D или без него, но было более быстрое начальное снижение уровня щелочной фосфатазы в группе, получавшей комбинацию витамина D. и кальций.1 Сравнивая результаты двух исследований, мы отметили, что 61 % группы, получавшей кальций, в более раннем исследовании достигли основного результата по сравнению с только 44 % в текущем исследовании. Исходные характеристики детей с рахитом были сходными, и мы использовали одну и ту же комбинированную конечную точку в обоих исследованиях. Тем не менее, несколько различий между вмешательствами в двух исследованиях могут объяснить несопоставимые результаты. В предыдущем исследовании детей лечили кальцием в виде таблеток карбоната кальция и витамином D9.0278 3 в виде 600 000 МЕ инъекций каждые 3 месяца, тогда как в настоящем исследовании мы использовали известняк с большей дозой элементарного кальция и витамина D 2 50 000 МЕ перорально каждые 4 недели. Кальций в виде известняка может быть менее биодоступным, чем кальций в таблетках карбоната кальция. Поскольку известняк смешивался с едой или кашей, дети, которые не доедали пищу, не получали полной дозы. Это может частично объяснить разницу в исходах между группами, получавшими кальций, в двух испытаниях. Первичный результат в группе Ca+D был достигнут у 67% субъектов в этом исследовании по сравнению с 58% в нашем предыдущем исследовании. По сравнению с нашим более ранним исследованием, лучший результат группы Ca + D в этом исследовании может отражать эффект дозирования витамина D каждые 4 недели, в отличие от большей дозы, вводимой каждые 12 недель. Эффективное лечение рахита в группе Ca+D указывает на то, что биодоступность кальция из известняка была достаточной при оптимизации статуса витамина D. Известняк можно использовать как недорогой источник кальция в странах с низким уровнем дохода, где распространен рахит.
Кальций в виде известняка может быть менее биодоступным, чем кальций в таблетках карбоната кальция. Поскольку известняк смешивался с едой или кашей, дети, которые не доедали пищу, не получали полной дозы. Это может частично объяснить разницу в исходах между группами, получавшими кальций, в двух испытаниях. Первичный результат в группе Ca+D был достигнут у 67% субъектов в этом исследовании по сравнению с 58% в нашем предыдущем исследовании. По сравнению с нашим более ранним исследованием, лучший результат группы Ca + D в этом исследовании может отражать эффект дозирования витамина D каждые 4 недели, в отличие от большей дозы, вводимой каждые 12 недель. Эффективное лечение рахита в группе Ca+D указывает на то, что биодоступность кальция из известняка была достаточной при оптимизации статуса витамина D. Известняк можно использовать как недорогой источник кальция в странах с низким уровнем дохода, где распространен рахит.
Для сравнения, в недавнем исследовании с участием 67 детей с алиментарным рахитом в Индии сравнивали лечение кальцием, витамином D или их комбинацией в течение 12 недель. 10 Нормальный уровень щелочной фосфатазы в сыворотке крови и полное радиологическое заживление наблюдались у 12%, 16% и 50% пациентов. субъектов в группах кальция, витамина D и комбинации, соответственно. Индийские дети были моложе (средний возраст 14 месяцев), чем дети в нашем исследовании, но исходные значения 25(OH)D (медиана 34 нмоль/л) были схожими. Авторы пришли к выводу, что лечение детей с алиментарным рахитом и низким потреблением кальция с пищей лучше реагировало на комбинацию витамина D и кальция, чем только на кальций. В их исследовании не изучалось заживление рахита через 12 недель, взаимосвязь 25(OH)D с реакцией на лечение или влияние лечения на плотность кости.
10 Нормальный уровень щелочной фосфатазы в сыворотке крови и полное радиологическое заживление наблюдались у 12%, 16% и 50% пациентов. субъектов в группах кальция, витамина D и комбинации, соответственно. Индийские дети были моложе (средний возраст 14 месяцев), чем дети в нашем исследовании, но исходные значения 25(OH)D (медиана 34 нмоль/л) были схожими. Авторы пришли к выводу, что лечение детей с алиментарным рахитом и низким потреблением кальция с пищей лучше реагировало на комбинацию витамина D и кальция, чем только на кальций. В их исследовании не изучалось заживление рахита через 12 недель, взаимосвязь 25(OH)D с реакцией на лечение или влияние лечения на плотность кости.
Неясно, почему витамин D способствует заживлению рахита у детей с кальций-дефицитным рахитом, даже у детей с адекватным статусом витамина D, поскольку ранее мы показали превосходную абсорбцию кальция в кишечнике без добавок D. Витамин D не улучшает и без того максимальное фракционное всасывание кальция у нигерийских детей с рахитом, даже у детей с низкой концентрацией 25(OH)D в сыворотке крови. ≤10 нмоль/л.12 Текущие данные показывают, что потребность в витамине D выше, когда потребление кальция с пищей низкое.3,13 Это согласуется с нашими выводами о нигерийских детях с кальций-дефицитным рахитом, у которых наблюдается заметное увеличение 1, 25(ОН) 2 D в ответ на введение витамина D.2,3 Эти данные свидетельствуют о том, что метаболиты витамина D могут оказывать прямое или косвенное влияние на минерализацию костей посредством механизмов, отличных от всасывания кальция.14 Витамин D также способствует всасыванию фосфора в кишечнике и опосредует метаболизм фосфора. , что также может иметь решающее значение для лечения рахита.
≤10 нмоль/л.12 Текущие данные показывают, что потребность в витамине D выше, когда потребление кальция с пищей низкое.3,13 Это согласуется с нашими выводами о нигерийских детях с кальций-дефицитным рахитом, у которых наблюдается заметное увеличение 1, 25(ОН) 2 D в ответ на введение витамина D.2,3 Эти данные свидетельствуют о том, что метаболиты витамина D могут оказывать прямое или косвенное влияние на минерализацию костей посредством механизмов, отличных от всасывания кальция.14 Витамин D также способствует всасыванию фосфора в кишечнике и опосредует метаболизм фосфора. , что также может иметь решающее значение для лечения рахита.
Неожиданно увеличение плотности костной ткани дистального отдела лучевой и локтевой костей было больше в группе Ca, чем в группе Ca+D. Пищевой рахит нарушает эндохондральное окостенение в зонах роста, а зоны роста лучевой и локтевой костей располагаются дистальнее запястья. Ранее мы продемонстрировали, что добавки кальция увеличивают плотность кости предплечья у маленьких нигерийских детей,15 но это увеличение не было устойчивым после отмены добавок кальция. 16,
16,
Одним из ограничений нашего исследования было то, что мы не достигли целевого набора 40 субъектов в каждой группе до завершения исследования. Мощность нашего размера выборки для выявления наблюдаемой разницы в первичном исходе (67% против 44%) с 95% ДИ составила 46%. Однако это отсутствие силы не влияет на выводы, связанные с нашими выводами, которые были статистически значимыми. Рандомизация с подбрасыванием монеты привела к неравным размерам групп, но этот метод простой рандомизации менее подвержен ошибкам, чем ограниченная рандомизация, потому что он совершенно непредсказуем. Однако это с большей вероятностью приведет к исходному дисбалансу между характеристиками групп лечения, чего мы не наблюдали в нашем исследовании. Испытания с численным дисбалансом по-прежнему научно обоснованы, и потеря мощности происходит только тогда, когда дисбаланс намного превышает 2:1.17
Даже дети с алиментарным рахитом, вызванным недостаточным содержанием кальция в пище, получают пользу от добавок витамина D в дополнение к кальцию, что способствует более быстрому заживлению. Известняк можно использовать в качестве недорогого источника кальция в странах с низким уровнем дохода.
Известняк можно использовать в качестве недорогого источника кальция в странах с низким уровнем дохода.
Ссылки
- ↵
- Thacher TD,
- Fischer PR,
- Pettifor JM,
- и др.
90. Сравнение кальция, витамина D или того и другого при алиментарном рахите у нигерийских детей. N Engl J Med 1999;341:563–8.
- ↵
- Thacher TD,
- Fischer PR,
- Isichei CO,
- и др.
. Ранний ответ на витамин D2 у детей с кальцийдефицитным рахитом. J Pediatr 2006;149:840–4.
- ↵
- Thacher TD,
- Fischer PR,
- Obadofin MO,
- и др.
. Сравнение метаболизма витаминов D(2) и D(3) у детей с алиментарным рахитом. J Bone Miner Res 2010;25:1988–95.
- ↵
Институт медицины.
 Диетические эталонные потребления для кальция и витамина D. Вашингтон, округ Колумбия: The National Academies Press, 2011.
Диетические эталонные потребления для кальция и витамина D. Вашингтон, округ Колумбия: The National Academies Press, 2011. - еств. Рентгенологический метод оценки тяжести алиментарного рахита. J Trop Pediatr 2000;46:132–9.
- ↵
- Latham MC
. Питание человека в тропической Африке. Рим: Продовольственная и сельскохозяйственная организация Объединенных Наций, 1979 г.
- ↵
Таблица состава пищевых продуктов для использования в Африке. Службы сельскохозяйственных знаний и исследований. Соевые бобы в нигерийской диете. Дополнительный бюллетень №. 21. Серия «Домашнее хозяйство» №1. 1. Зариа, Нигерия: Университет Ахмаду Белло, 1985: 62–71.
- ↵
- Gouws E,
- Langenhoven ML
, ред. Таблицы состава пищевых продуктов NRIND. 2-е изд. Пароу, Южная Африка: Южноафриканский совет медицинских исследований, 1986.

- ↵
- Singh RJ
. Количественное определение 25-ОН-витамина D (25OHD) с использованием жидкостной тандемной масс-спектрометрии (ЖХ-МС-МС). Методы Mol Biol 2010;603:509–17.
- ↵
- Аггарвал В.,
- Сет А,
- Марваха Р.К.,
- и др.
. Лечение алиментарного рахита у индийских детей: рандомизированное контролируемое исследование. J Trop Pediatr 2013;
59:127–33. - ↵
- Thacher TD,
- Obadofin MO,
- O’Brien KO,
- и др.
. Влияние витамина D2 и витамина D3 на всасывание кальция в кишечнике у нигерийских детей с рахитом. J Clin Endocrinol Metab 2009;94:3314–21.
- ↵
- Need AG,
- O’Loughlin PD,
- Morris HA,
- и др.

. Метаболиты витамина D и абсорбция кальция при тяжелом дефиците витамина D. J Bone Miner Res 2008; 23:1859–63.
- ↵
- Steingrimsdottir L,
- Gunnarsson O,
- Indridason OS,
- и др.
. Взаимосвязь между уровнями паратиреоидного гормона в сыворотке, достаточностью витамина D и потреблением кальция. JAMA 2005; 294:2336–41.
- ↵
- Anderson PH,
- Turner AG,
- Morris HA
. Действие витамина D регулирует гомеостаз кальция и скелета. Clin Biochem 2012;45:880–6.
- ↵
- Thacher TD,
- Fischer PR,
- Isichei CO,
- и др.
. Профилактика алиментарного рахита у нигерийских детей с помощью пищевых добавок с кальцием.
 Кость 2012;50:1074–80.
Кость 2012;50:1074–80. - ↵
- Умаретия П.Дж.,
- Тэчер ТД,
- Фишер П.Р.,
- и др.
. Минеральная плотность костей у нигерийских детей после прекращения приема кальция. Кость 2013;55:64–8.
- ↵
- Hewitt CE,
- Torgerson DJ
. Необходима ли ограниченная рандомизация? BMJ 2006; 332:1506–8.
Сноски
Участники TDT, PRF и JMP отвечали за концепцию и дизайн. TDT собрал данные и выполнил анализ данных. Все авторы интерпретировали данные и критически пересмотрели рукопись на предмет важного интеллектуального содержания. TDT получила финансирование, подготовила рукопись и является гарантом. TDT подтверждает, что рукопись представляет собой честный, точный и прозрачный отчет об исследовании, о котором сообщается; что никакие важные аспекты исследования не были упущены и что все расхождения с запланированным и зарегистрированным исследованием были объяснены.

Финансирование Это исследование было поддержано грантом № 1 UL1 RR024150 от Национального центра исследовательских ресурсов (NCRR), компонента Национального института здравоохранения (NIH) и дорожной карты NIH для медицинских исследований. Его содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения NCRR или NIH. Информация о NCRR доступна на http://www.ncrr.nih.gov/. Информацию о реинжиниринге предприятия клинических исследований можно получить на сайте http://nihroadmap.nih.gov. Спонсор исследования не имел никакого отношения к дизайну исследования, сбору, анализу и интерпретации данных, а также к написанию статьи и решению представить ее для публикации.
Конкурирующие интересы Все авторы заполнили единую форму раскрытия информации ICMJE по адресу http://www.icmje.org/coi_disclosure.pdf и заявляют: TDT сообщает о грантах от Национального центра исследовательских ресурсов во время проведения исследования; персональные гонорары от Biomedical Systems, помимо представленной работы; никаких других отношений или действий, которые могли бы повлиять на представленную работу.
 PRF и JMP нечего раскрывать.
PRF и JMP нечего раскрывать.Одобрение этики Этот проект был одобрен Институциональным наблюдательным советом клиники Мэйо и Комитетом по этике клинической больницы Университета Джос.
Происхождение и экспертная оценка Не введен в эксплуатацию; рецензируется внешними экспертами.
Статьи по ссылкам
Читать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Дефицит витамина D: причины, симптомы и лечение
Обзор
Что такое дефицит витамина D?
Дефицит витамина D означает, что в организме недостаточно витамина D. В первую очередь это вызывает проблемы с костями и мышцами.
Витамин D является важным витамином, который ваш организм использует для нормального развития и поддержания костей. Витамин D также играет роль в вашей нервной системе, опорно-двигательном аппарате и иммунной системе.
Витамин D также играет роль в вашей нервной системе, опорно-двигательном аппарате и иммунной системе.
Вы можете получить витамин D различными способами, в том числе:
- Воздействие солнца на кожу (однако люди с более темной кожей и пожилые люди могут не получать достаточного количества витамина D при солнечном свете. Ваше географическое положение также может препятствовать адекватному воздействию витамина D при солнечном свете).
- Через пищу, которую вы едите.
- Через пищевые добавки.
Несмотря на все эти методы получения витамина D, дефицит витамина D является распространенной проблемой во всем мире.
Почему так важен витамин D?
Витамин D — один из многих витаминов, необходимых вашему организму для поддержания здоровья. Он играет решающую роль в поддержании баланса кальция в крови и костях, а также в построении и поддержании костей.
В частности, вам нужен витамин D, чтобы ваше тело могло использовать кальций и фосфор для построения костей и поддержания здоровых тканей.
При хроническом и/или тяжелом дефиците витамина D снижение всасывания кальция и фосфора в кишечнике приводит к гипокальциемии (низкий уровень кальция в крови). Это приводит к вторичному гиперпаратиреозу (сверхактивные паращитовидные железы, пытающиеся поддерживать нормальный уровень кальция в крови).
Как гипокальциемия, так и гиперпаратиреоз, если они тяжелые, могут вызывать симптомы, включая мышечную слабость и судороги, утомляемость и депрессию.
Чтобы попытаться сбалансировать уровень кальция в крови (через вторичный гиперпаратиреоз), организм берет кальций из костей, что приводит к ускоренной деминерализации костей (когда кость разрушается быстрее, чем может восстановиться).
В дальнейшем это может привести к остеомаляции (мягкости костей) у взрослых и рахиту у детей.
Остеомаляция и остеопороз повышают риск переломов костей. Рахит — это то же самое, что и остеомаляция, но только у детей. Поскольку кости ребенка все еще растут, деминерализация вызывает искривление или искривление костей.
На кого влияет дефицит витамина D?
У любого человека может быть дефицит витамина D, включая младенцев, детей и взрослых.
Дефицит витамина D может быть более распространенным у людей с повышенным содержанием меланина в коже (более темная кожа) и у тех, кто носит одежду, полностью закрывающую кожу, особенно в странах Ближнего Востока.
Насколько распространен дефицит витамина D?
Дефицит витамина D является распространенной глобальной проблемой. Около 1 миллиарда человек во всем мире имеют дефицит витамина D, в то время как 50% населения имеют дефицит витамина D.
Приблизительно 35% взрослых в США имеют дефицит витамина D.
Симптомы и причины
У любого человека может быть дефицит витамина D, включая младенцев, детей и взрослых.
Каковы признаки и симптомы дефицита витамина D?
Сильный недостаток витамина D у детей вызывает рахит. Симптомы рахита включают:
- Неправильные модели роста из-за искривления или искривления костей.

- Мышечная слабость.
- Боль в костях.
- Деформации суставов.
Очень редко. У детей с легким дефицитом витаминов могут быть просто слабые, воспаленные и/или болезненные мышцы.
Недостаток витамина D не так очевиден у взрослых. Признаки и симптомы могут включать:
- Усталость.
- Боль в костях.
- Мышечная слабость, мышечные боли или мышечные судороги.
- Изменения настроения, похожие на депрессию.
Однако у вас может не быть признаков или симптомов дефицита витамина D.
Что вызывает дефицит витамина D?
В общем, две основные причины дефицита витамина D:
- Недостаточное получение витамина D с пищей и/или из-за солнечного света.
- Ваш организм неправильно усваивает или использует витамин D.
Существует несколько конкретных причин дефицита витамина D, в том числе:
- Определенные медицинские состояния.
- Операции по снижению веса.

- Некоторые лекарства.
Несколько различных биологических факторов и факторов окружающей среды также могут повысить риск развития дефицита витамина D, например, пожилой возраст и количество меланина (пигмента) в коже.
Медицинские состояния, которые могут вызывать дефицит витамина D
Медицинские состояния, которые могут вызывать дефицит витамина D, включают:
- Муковисцидоз , Болезнь Крона и 9011 болезни кишечника: от адекватного поглощения достаточного количества витамина D через добавки, особенно если состояние не лечится.
- Ожирение : Индекс массы тела выше 30 связан с более низким уровнем витамина D. Жировые клетки изолируют витамин D, чтобы он не высвобождался. Ожирение часто требует приема больших доз добавок витамина D для достижения и поддержания нормального уровня.
- Болезнь почек и Болезнь печени : Эти состояния снижают количество определенных ферментов (печеночный фермент 25-гидроксилаза в печени и 1-альфа-гидроксилаза в почках), необходимых организму для превращения витамина D в форму он может использовать.
 Недостаток любого из этих ферментов приводит к недостаточному уровню активного витамина D в организме.
Недостаток любого из этих ферментов приводит к недостаточному уровню активного витамина D в организме.
Операции по снижению веса и дефицит витамина D
Операции по снижению веса, которые уменьшают размер желудка и/или обходят часть тонкой кишки, например, шунтирование желудка, затрудняют усвоение организмом достаточного количества некоторые питательные вещества, витамины и минералы.
Если вы перенесли операцию по снижению веса, важно регулярно посещать своего лечащего врача, чтобы он мог контролировать уровень витамина D и других питательных веществ. Скорее всего, вам придется принимать добавки с витамином D и другие добавки на протяжении всей жизни.
Лекарства, которые могут вызывать дефицит витамина D
Некоторые лекарства могут снижать уровень витамина D, в том числе:
- Слабительные средства.
- Стероиды (например, преднизолон).
- Препараты, снижающие уровень холестерина (такие как холестирамин и колестипол).

- Противосудорожные препараты (такие как фенобарбитал и фенитоин).
- Рифампин (противотуберкулезный препарат).
- Орлистат (препарат для похудения).
Всегда сообщайте своему поставщику медицинских услуг о принимаемых вами лекарствах и любых добавках и/или травах, которые вы принимаете.
Диагностика и тесты
Как диагностируется дефицит витамина D?
Медицинские работники обычно не назначают плановые проверки уровня витамина D, но им может потребоваться проверить ваш уровень, если у вас есть определенные заболевания или факторы риска дефицита витамина D и/или симптомы дефицита.
Ваш врач может заказать анализ крови для измерения уровня витамина D. Существует два типа тестов, которые они могут назначить, но наиболее распространенным является анализ на 25-гидроксивитамин D, известный для краткости как 25(OH)D.
Управление и лечение
Как лечить дефицит витамина D?
Цели лечения и профилактики дефицита витамина D одинаковы: достичь и поддерживать адекватный уровень витамина D в организме.
Хотя вы можете подумать о том, чтобы есть больше продуктов, содержащих витамин D, и получать больше солнечного света, ваш лечащий врач, скорее всего, порекомендует вам принимать добавки с витамином D.
Витамин D существует в двух формах: D2 и D3. D2 (эргокальциферол) поступает из растений. D3 (холекальциферол) поступает от животных. Вам нужен рецепт, чтобы получить D2. D3, однако, доступен без рецепта. Ваше тело легче усваивает D3, чем D2.
Поговорите со своим лечащим врачом, чтобы узнать, нужны ли вам витаминные добавки и сколько их нужно принимать, если это необходимо.
Профилактика
Кто наиболее подвержен риску дефицита витамина D?
Помимо заболеваний, которые могут привести к дефициту витамина D, биологические факторы и факторы окружающей среды, повышающие риск дефицита витамина D, включают: люди старше 65 лет особенно подвержены риску дефицита витамина D. Младенцы также подвержены риску неполучения достаточного количества витамина D. Это особенно актуально для младенцев, которых кормят только грудным молоком, так как оно содержит лишь небольшое количество витамина D.
Это особенно актуально для младенцев, которых кормят только грудным молоком, так как оно содержит лишь небольшое количество витамина D.
Как предотвратить дефицит витамина D?
Лучший способ предотвратить дефицит витамина D — убедиться, что вы получаете достаточное количество витамина D с пищей и/или через пребывание на солнце. Но будьте осторожны, если вы слишком долго находитесь на солнце без солнцезащитного крема. Чрезмерное пребывание на солнце повышает риск развития рака кожи.
Ежедневная потребность в витамине D зависит от вашего возраста. Среднесуточные рекомендуемые дозы указаны ниже в микрограммах (мкг) и международных единицах (МЕ).
| Возраст/этап жизни | Рекомендованная сумма |
|---|---|
| Деньки до 12 месяцев | 10 мкг (400 МЕ) |
| человека с 1 до 70 лет. пожилые | 20 мкг (800 МЕ) |
| Беременные и кормящие грудью люди | 15 мкг (600 МЕ) |
Некоторые продукты естественным образом содержат некоторое количество витамина D, в том числе 90 0,098Жирная рыба, такая как лосось, тунец, скумбрия и сардины.
Вы также можете получать витамин D из обогащенных продуктов. Обязательно ознакомьтесь с этикетками пищевых продуктов, чтобы узнать, содержит ли продукт витамин D. К продуктам, в которые часто добавляют витамин D, относятся:
К продуктам, в которые часто добавляют витамин D, относятся:
- Коровье молоко, соевое, миндальное и овсяное молоко.
- Сухие завтраки.
- Апельсиновый сок.
- Другие молочные продукты, такие как йогурт.
Витамин D входит в состав многих поливитаминов. Существуют также добавки с витамином D.
Поговорите со своим лечащим врачом, если вы обеспокоены получением достаточного количества витамина D.
Перспективы/прогноз
Каковы возможные осложнения дефицита витамина D?
К наиболее серьезным осложнениям дефицита витамина D относятся:
- Низкий уровень кальция в крови (гипокальциемия).
- Низкий уровень фосфатов в крови (гипофосфатемия).
- Рахит (размягчение костей в детском возрасте).
- Остеомаляция (размягчение костей у взрослых).
Все эти состояния поддаются лечению. Хотя рахит является излечимым и часто излечимым заболеванием, важно лечить его как можно скорее. Если не лечить, более легкие случаи рахита могут привести к долговременному повреждению костей, что может препятствовать правильному росту костей. Тяжелые случаи, которые не лечатся, могут привести к судорогам, повреждению сердца и смерти.
Если не лечить, более легкие случаи рахита могут привести к долговременному повреждению костей, что может препятствовать правильному росту костей. Тяжелые случаи, которые не лечатся, могут привести к судорогам, повреждению сердца и смерти.
Хорошей новостью является то, что благодаря обогащенной витамином D детской смеси и обогащенному коровьему молоку рахит очень редко встречается в Соединенных Штатах.
Жить с
Когда мне следует обратиться к врачу по поводу дефицита витамина D?
Если вас беспокоит, получаете ли вы достаточное количество витамина D и правильно ли он используется вашим организмом, поговорите со своим врачом.
Если у вас есть факторы риска дефицита витамина D, ваш лечащий врач может порекомендовать вам регулярно проверять уровень витамина D, чтобы убедиться, что он находится в пределах нормы.
Часто задаваемые вопросы
Может ли быть слишком много витамина D?
Да. Вы можете получить слишком много витамина D, если будете принимать слишком много добавок. Интересно, что вы не можете получить слишком много витамина D от солнца. Токсичность витамина D встречается редко, но может привести к гиперкальциемии. Симптомы могут включать:
Интересно, что вы не можете получить слишком много витамина D от солнца. Токсичность витамина D встречается редко, но может привести к гиперкальциемии. Симптомы могут включать:
- Тошнота.
- Повышенная жажда и мочеиспускание.
- Плохой аппетит.
- Запор.
- Слабость.
- Путаница.
- Атаксия (нарушение равновесия или координации).
- Дизартрия (неразборчивая речь).
Не принимайте дозы витамина D, превышающие рекомендуемые, без предварительной консультации с лечащим врачом. Кроме того, будьте осторожны, получая большие дозы витамина А вместе с витамином D в некоторых рыбьих жирах. Витамин А также может достигать токсического уровня и вызывать серьезные проблемы.
Записка из клиники Кливленда
Витамин D — это важный витамин, необходимый вашему организму для здоровья. Если у вас есть факторы риска развития дефицита витамина D или вы испытываете симптомы, обязательно обратитесь к своему лечащему врачу, чтобы сдать анализ крови для проверки уровня.
