Что такое гестоз при беременности и чем он опасен: Гестоз – что это, симптомы, причины, диагностика и лечения в «СМ-Клиника»
Цель исследования общего анализа мочи при беременности
Главным предназначением женщины, определенным самой природой, является рождение ребенка. Однако его вынашивание представляет собой сложный физиологический процесс, который оказывает огромное влияние на женский организм.
Во время беременности почки работают с двойной нагрузкой, выводят не только продукты обмена матери, но и плода. Также растущая матка сдавливает органы брюшной полости, в том числе и мочеточники, что может привести к застою мочи, отеку почек и восходящей инфекции, проникающей в почки из мочевого пузыря.
Кроме того, иммунитет в период вынашивания плода ослаблен, гормональная перестройка приводит к расслаблению мочеточников, что также провоцирует инфекционный процесс или обострение хронических инфекционных заболеваний органов мочевыделительной системы.
Исследование мочи при беременности назначается практикующими акушерами-гинекологами:
- для своевременного диагностирования различных патологических процессов в мочевыделительной системе и других внутренних органах;
- наблюдения за течением обнаруженного заболевания и оценивания рациональности курса проводимой лечебной терапии.

Анализ мочи при беременности помогает не пропустить тревожные признаки специфической патологии пренатального периода – позднего токсикоза (гестоза), который может представлять угрозу для жизни матери и ребенка. В совокупности с определенными жалобами и симптомами, общий анализ мочи важен при выявлении степени выраженности гестоза и направлении усилий врачей на предупреждение этой грозной патологии.
Частота сдачи общего анализа мочи
Беременным чаще других лабораторных исследований назначают общий анализ мочи.
Беременным общий анализ мочи назначается:
- раз в 4 недели в первом триместре,
- раз в 2 недели во втором и начале третьего триместра;
- еженедельно, начиная с 35 недели.
Обычно общий анализ мочи при беременности сдается при каждом посещении врача гинеколога, начиная от момента постановки на учет и до самих родов.
Моча при беременности.
В анализе мочи при беременности врачом оцениваются как физико-химические показатели – цвет, прозрачность, плотность (удельный вес) и рН, так и неорганический осадок мочи – количество форменных элементов, солей, микробов, белка.
Кислотность или рН мочи будет зависеть от питания: при преимущественно растительно-молочном рационе моча будет слабо-щелочной, при обилии мясного – кислой. Повышение кислотности мочи в совокупности с увеличением количества лейкоцитов является ранним признаком инфекционного процесса в мочевых путях. Своевременное вмешательство позволяет купировать воспалительный процесс на начальной стадии, что сокращает дозу и длительность приема антибактериальных препаратов, применяемых для борьбы с инфекциями мочевых путей. Наиболее простой способ контролировать показатели pH мочи в домашних условиях-это применение портативного анализатора мочи.
Удельный вес мочи говорит о степени растворения в ней солей и других веществ (глюкозы, белка). Резкое повышение удельного веса может говорить о нарушении функций почек или наличии серьезных заболеваний (диабет, нефропатия).
Основные показатели и возможные отклонения от нормы в анализе
Рассмотрим основные показатели анализа мочи.
- Ацетон в моче при беременности.
Кислотность мочи изменяется при токсикозе со рвотой, вызывая как закисление мочи, так и ее ощелачивание, в зависимости от проводимых мероприятий и степени выраженности рвоты. Одним из признаков токсикоза и достаточно выраженного его состояния является появление в моче ацетона (кетоновых тел). Они изменяют рН мочи в кислую сторону.
- Мутная моча при беременности.
При нарушении прозрачности мочи можно подозревать наличие в ней слизи, микробов или лейкоцитов, белка, что говорит о серьезном воспалительном процессе в почках или мочевыводящей системе. Появление осадка может указывать на мочекаменную болезнь или на обменные нарушения.
- Белок в моче при беременности.
Одним из особенно тревожных показателей в моче у беременных является белок. У здоровой женщины он в норме должен отсутствовать, но при беременности, особенно в поздние ее сроки, следы белка в моче, вполне допустимы. Это особенности кровообращения почек и результат возрастающих нагрузок на них.
Это особенности кровообращения почек и результат возрастающих нагрузок на них.Повышение количества белка в общем анализе мочи служит сигналом к более подробному обследованию женщины. Повышение уровня белка выше 0.033г/л может указывать на развитие серьезного осложнения беременности – нефропатии или гестоза. Также появление белка в моче может быт признаком инфекционно-воспалительных заболеваний почек – гломерулонефрита, пиелонефрита.
При таких состояниях необходима немедленная госпитализация в стационар, проведение комплексного обследования и лечения, а при сроке беременности более 32 недель и прогрессивном ухудшении работы почек – проведение досрочного родоразрешения для спасения жизни ребенка и матери. Нефропатия приводит к повышению давления, развитию опасных осложнений в виде преэклампсии и эклампсии, что может резко нарушать питание плаценты, вызывать судороги у матери и гибель плода.
Своевременное обнаружение повышение уровня белка в моче позволяет выявить гестоз на ранних стадиях и избежать грозных осложнений, связанных с ним.
 Для проведения мониторинга в домашних условиях лучше всего походит портативный анализатор мочи.
Для проведения мониторинга в домашних условиях лучше всего походит портативный анализатор мочи.
- Бактерии в моче при беременности.
В период беременности в общем анализе мочи у женщин нередко обнаруживаются бактерии. Это явление вполне распространенное и обусловлено особенностями строения мочеполовой системы женщин, близостью к половым органам прямой кишки и ослаблением во время беременности иммунной защиты слизистых от микробных атак. Появление микробов в моче может быть дефектом сбора мочи и следствием недостаточной гигиеной половых органов, а может быть симптомом серьезной инфекции мочевой сферы – пиелонефрита, цистита. Особенно часто в моче высевается кишечная палочка или стафилококк.
Отдельным вариантом может стать бессимптомная бактериурия: появление в моче микробов при полном отсутствии признаков воспаления со стороны мочеполовой сферы. Данное состояние требует пристального контроля со стороны врача, так как может быть начальной стадией серьезных инфекций почек и мочевого пузыря.
 Бессимптомная бактериурия с большим числом микробных тел в миллилитре мочи может привести к преждевременным родам, угрозе прерывания беременности, внутриутробному инфицированию плода, другим осложнениям.
Бессимптомная бактериурия с большим числом микробных тел в миллилитре мочи может привести к преждевременным родам, угрозе прерывания беременности, внутриутробному инфицированию плода, другим осложнениям.При обнаружении микробов в общем анализе мочи проводят дополнительно посев мочи при беременности. Этот анализ проводится по общим правилам, но мочу собирают в стерильный стаканчик и сеют на особые среды, обнаруживая количество и вид микробов в моче, а также определяя чувствительность этих микробов к антибиотикам.
- Лейкоциты в моче при беременности.
Наличие лейкоцитов в моче говорит о воспалительном процессе в мочеполовой системе. Это сопровождается тяжелым состоянием беременной, и крайне опасно для плода – может грозить внутриутробной его гибелью, преждевременными родами, гипоксией плода, проблемами плаценты.Наиболее простой способ контролировать уровень лейкоцитов мочи в домашних условиях-это применение портативного анализатора мочи.

- Эритроциты в моче при беременности.
Появление эритроцитов в моче является неблагоприятным симптомом, так как в норме они у беременной должны полностью отсутствовать. Кровь в моче может проявляться в виде микрогематурии, то есть очень малого количества эритроцитов. Это бывает при цистите, мочекаменной болезни, пиелонефрите, в начальной стадии гестоза.Иногда кровь в моче видна невооруженным глазом, что называют макрогематурией. Такое возникает при нефритах, гломерунонефритах с нефротическим синдромом, при тяжелых гестозах. Эти состояния крайне опасны для матери и плода, требуют немедленной госпитализации и активной терапии, а иногда — проведения экстренного кесарева сечения для спасения малыша и самой матери.
- Сахар в моче при беременности
При подозрении на сахарный диабет или гестационный диабет проводится определение уровня глюкозы (сахара) в моче. При нарушении углеводного обмена, связного как с самой беременностью, так и с дебютом сахарного диабета, в результате повышения уровня глюкозы в крови, ее избыток фильтруется в мочу. Обычно повышение уровня сахара сопровождается ростом плотности мочи, резким увеличением объема выделяющейся мочи (до трех-пяти литров) и сильной жаждой.
Обычно повышение уровня сахара сопровождается ростом плотности мочи, резким увеличением объема выделяющейся мочи (до трех-пяти литров) и сильной жаждой.Наиболее простой способ контролировать уровень эритроцитов и сахара мочи в домашних условиях-это применение портативного анализатора мочи.
Как правильно отобрать мочу на анализ?
Необходимо собрать среднюю порцию утренней (сразу после сна) мочи в специальную стерильную ёмкость для анализов.
Накануне отбора пробы исключите приём медицинских препаратов (витаминов, мочегонных, гормональных, антибиотиков и прочих медикаментов) и красящих продуктов питания (моркови, свеклы, спаржи, клюквы, черники и пр.).
Последний половой акт должен быть минимум как за 12 часов до сбора образца мочи.
Прежде всего, перед сбором мочи необходимо тщательно произвести гигиену наружных половых органов. Чтобы в образец мочи не попала влагалищная среда, необходимо во влагалище ввести тампон. Старайтесь не прикасаться телом к емкости для забора мочи.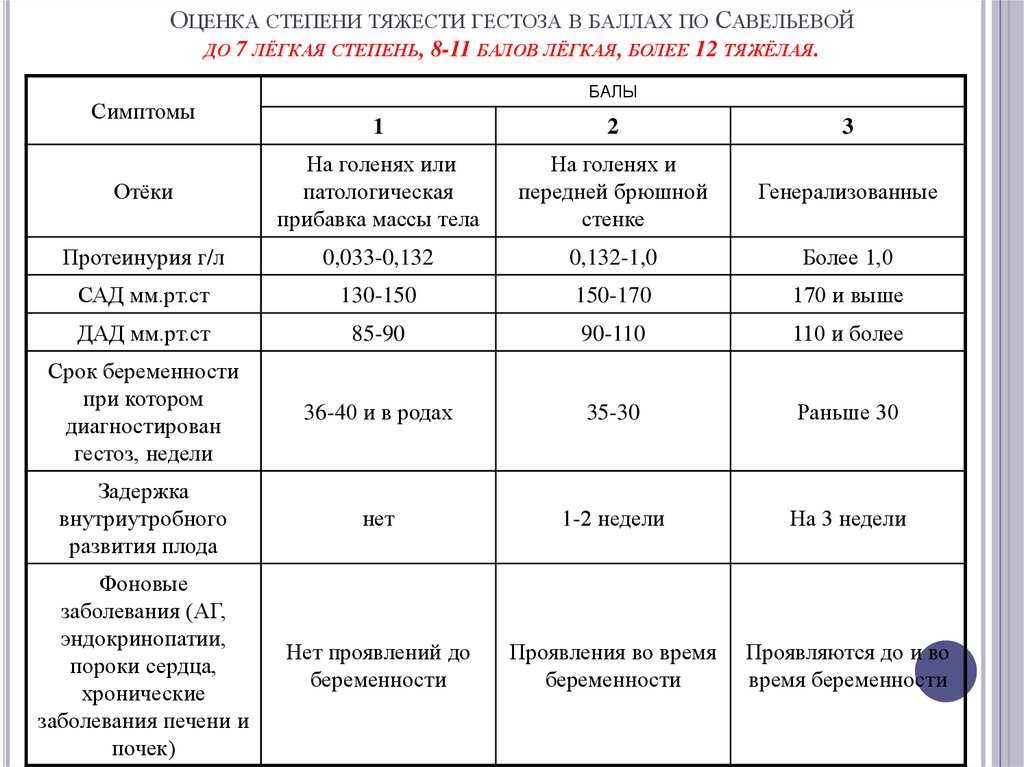
При мочеиспускании первую порцию мочи (1-2 секунды) спустите в унитаз, а далее, не прерывая мочеиспускания, соберите вторую часть мочи, прервавшись в конце процесса и закончив мочеиспускание в унитаз.
Плохой анализ мочи при беременности
Наличие «плохого» анализа мочи при беременности может указывать на бессимптомную бактериурию беременных, гестоз, пиелонефрит беременных, цистит, уретрит и другие заболевания. В большинстве случаев интенсивной протеинурии, микро- и макрогематурии, обнаружении бактерий, большого количества лейкоцитов и цилиндров в моче требует дополнительной диагностики (УЗИ, посева мочи на флору с определением чувствительности к антибиотикам), а, иногда, наблюдения беременной женщины в стационаре.
На поздних сроках беременности особую опасность для матери и плода представляет гестоз, то есть, токсикоз второй половины беременности. При выявлении нарастающих отеков, белка в моче, повышенного артериального давления женщине необходима срочная госпитализация в стационар. Запущенные случаи гестоза приводят к эклампсии: прогрессированию отеков, артериальной гипертензии, развитию болей в эпигастрии, появлению интенсивных головных болей, переходящих к судорогам и потере сознания. В некоторых случаях даже экстренное родоразрешение не спасает плод от гибели.
Запущенные случаи гестоза приводят к эклампсии: прогрессированию отеков, артериальной гипертензии, развитию болей в эпигастрии, появлению интенсивных головных болей, переходящих к судорогам и потере сознания. В некоторых случаях даже экстренное родоразрешение не спасает плод от гибели.
Помимо этого, плохой анализ мочи в сочетании с высокой температурой тела, общей слабостью, болями в пояснице указывают на инфекционное заболевание почек или мочевыводящих путей. Лечение заключается в назначении антибактериальных препаратов, при необходимости-дренировании мочевых путей. Чтобы исключить развитие опасных инфекционных осложнений, в ряде случаев необходимо лечиться в условиях отделения акушерского профиля.
Как же не пропустить ранние признаки осложнений беременности, вовремя отреагировать на них, как решить – нужна ли срочная консультация врача, а, иногда, и госпитализация в отделение акушерского профиля стационара?
Нужен мониторинг общего анализа мочи в домашних условиях. Применение портативного анализатора мочи делает возможным передачу результатов мониторинга врачу, который Вас наблюдает, в режиме on line, что позволяет выбрать оптимальную тактику лечения.
симптомы, лечение, причины, последствия, фото, цены в Москве
Стоматит при беременности: симптомы, лечение, причины, последствия, фото, цены в Москве
Услуги
Стоматит при беременности – частое проблемное заболевание, которое диагностируют в «Профессорской Авторской Стоматологической Клинике на Арбате» и назначают лечение, позволяющее полностью и быстро избавиться от недуга. Природа воспалительного заболевания слизистой ротовой полости различна, симптомы традиционны для большинства грибковых инфекций. Если у вас возникли подозрения на стоматит, не затягивайте с визитом к стоматологу, дабы не навредить плоду.
О развитии заболевания свидетельствуют следующие симптомы:
- неприятные ощущения при разговоре и во время еды;
- повышенная чувствительность языка и внутренней поверхности щек;
- усиленное слюнотечение;
- язвочки на слизистой;
- неприятный привкус и запах во рту;
- субфебрильная температура.

Если на этом этапе не обратиться к врачу, стоматит у беременных быстро прогрессирует, язвочки покрываются пузырьками, наблюдается отечность слизистой, прием пищи становится затруднительным.
Причины возникновения стоматита и его виды при беременности
Существуют определённые разновидности стоматита, которые отличаются именно по причинам возникновения недуга и особенностью гормонального фона:
- грибковый — вызывается особым грибком Candida albicans и считается заразной болезнью, соответственно, причиной недуга может стать контакт с уже болеющим человеком или несоблюдение гигиены полости рта;
- афтозный – вызывается отсутствием в организме необходимых витаминов и минералов, в особенности, железа и витамина В 12;
- герпетический – его провоцирует вирус герпеса, он тоже заразен, причина – контакт с кожей или губами больного;
- возникающий после внешних воздействий – воспаление слизистой оболочки рта, как стоматит у взрослых, часто появляется из-за неправильно подобранных зубных протезов, в результате частого употребления алкоголя и курения.

- аллергический – этот вид стоматита нередко возникает после употребления определённых лекарственных препаратов, особенно в большом количестве;
- реакция на длительное употребление антибиотиков, уничтожающей полезные микроорганизмы в ротовой полости, она становится незащищённой от любых видов бактерий и вирусов.
Что случается, если не лечить стоматит во время беременности?
Женщина, ожидающая рождения ребенка, подвержена атакам патогенных микроорганизмов значительно сильнее остальных людей. Ее организм тратит защитные силы на себя и плод, поэтому не всегда полностью справляется с задачей без врачебной помощи.
Стоматит у беременной: лечение заболевания различной природы
В современной стоматологии существует несколько вариантов лечения заболевания. Терапия зависит от его природы и индивидуальных особенностей организма пациентки:
- бактериальное поражение слизистой полости рта из-за недостаточной гигиены;
- аллергическая реакция на продукты, гигиенические средства;
- вирусы, вызывающие герпетические поражения тканей;
- обострение хронических заболеваний;
- авитаминоз беременных;
- грибок;
- снижение иммунитета;
- скачки температуры, приводящие к обезвоживанию;
- манифестация инфекции на слизистую носоглотки, глаз;
- переход в хроническую форму с развитием заболевания у новорожденного;
- гестоз (токсикоз).

Если стоматит вызван грибком, назначается противогрибковый курс в виде полосканий. Вирусное поражение тканей требует приема противовирусных препаратов, обработки язвочек облепиховым маслом, витамином А.
Аллергический стоматит лечится путем устранения аллергена и приема антигистаминных препаратов. Бактериальная форма устраняется антибиотиками, подобранными в строгом соответствии с положением пациентки.
Запишитесь в нашу стоматологическую клинику на срочный прием и получите результативное лечение стоматита во время беременности по самой разумной стоимости в Москве.
Записаться на приём для консультации можно по телефону 8 (495) 695-59-60 или в форме электронной заявки, и Вам перезвонит администратор клиники для уточнения деталей записи!
Записаться на консультацию
Преимущества лечения зубов в нашей клинике
Безболезненно
Перед лечением доктор поставит анестезию с использованием индивидуально подобранного анестетика
Аккуратно
При лечении врач использует современные инструменты
и оборудование, что позволяет ускорить восстановление
Точно
Перед лечением доктор проводит диагностику,
определяет состояние зубов и составляет план процедуры
Заказать звонок
Запись на прием
Получить консультацию
Оставить отзыв
Задать вопрос врачу
Спасибо за обращение
Наш оператор свяжется с Вами
в ближайшее время
Спасибо за обращение
Наш оператор свяжется с Вами в ближайшее время для уточненния деталей
Спасибо за отзыв
Скоро мы добавим его на наш сайт
Спасибо за обращение
Скоро ответ на Ваш вопрос появится на нашем
сайте
Преэклампсия | March of Dimes
Преэклампсия — это разновидность высокого кровяного давления, которая возникает у некоторых женщин после 20-й недели беременности или после родов.

Большинство беременных женщин с преэклампсией рожают здоровых детей. Но если его не лечить, это может вызвать серьезные проблемы, такие как преждевременные роды и даже смерть.
Если вы подвержены риску преэклампсии, ваш врач может назначить вам прием низких доз аспирина для ее предотвращения.
Если у вас затуманенное зрение, отек рук и лица, сильные головные боли или боли в животе, немедленно позвоните своему врачу.
Вы можете иметь преэклампсию и не знать об этом, поэтому посещайте все дородовые учреждения, даже если вы чувствуете себя хорошо.
Загрузите наши листы действий по охране здоровья на английском и испанском языках в отношении низких доз аспирина.
Что такое преэклампсия?
Преэклампсия — это серьезное состояние, которое может возникнуть после 20-й недели беременности или после родов (так называемая послеродовая преэклампсия). Помимо высокого кровяного давления, это может привести к нарушению нормальной работы таких органов, как почки и печень. Артериальное давление — это сила, с которой кровь давит на стенки артерий. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Высокое кровяное давление может вызвать нагрузку на сердце и вызвать проблемы во время беременности.
Артериальное давление — это сила, с которой кровь давит на стенки артерий. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Высокое кровяное давление может вызвать нагрузку на сердце и вызвать проблемы во время беременности.
Преэклампсия является серьезной проблемой для здоровья женщин во всем мире. От 10 до 15 процентов материнских смертей во всем мире вызваны преэклампсией и связанными с ней осложнениями, такими как эклампсия. В Соединенных Штатах он поражает от 5 до 8 процентов беременностей и в большинстве случаев приводит к преждевременным родам. Преждевременные роды — это роды, произошедшие слишком рано, до 37 недель беременности.
Большинство женщин с преэклампсией рожают здоровых детей. Но если его не лечить, это может вызвать серьезные проблемы со здоровьем у вас и вашего ребенка.
Может ли прием низких доз аспирина помочь снизить риск преэклампсии и преждевременных родов?
Для некоторых женщин да. Если ваш лечащий врач считает, что вы подвержены риску преэклампсии, вам могут порекомендовать низкие дозы аспирина, чтобы предотвратить ее. Низкие дозы аспирина также называют детским аспирином или аспирином 81 мг (миллиграмм). Поговорите со своим врачом, чтобы узнать, подходит ли вам лечение низкими дозами аспирина.
Если ваш лечащий врач считает, что вы подвержены риску преэклампсии, вам могут порекомендовать низкие дозы аспирина, чтобы предотвратить ее. Низкие дозы аспирина также называют детским аспирином или аспирином 81 мг (миллиграмм). Поговорите со своим врачом, чтобы узнать, подходит ли вам лечение низкими дозами аспирина.
Вы можете купить аспирин в низких дозах без рецепта, или ваш лечащий врач может выписать вам рецепт на него. Если ваш врач хочет, чтобы вы принимали аспирин в низких дозах для предотвращения преэклампсии, принимайте его точно так, как это рекомендовано. Не принимайте больше и не чаще, чем говорит ваш врач.
Если вы подвержены высокому риску преэклампсии, ваш врач может порекомендовать вам начать прием низких доз аспирина после 12 недель беременности. Если у вас диабет или высокое кровяное давление, врач может попросить вас принимать низкие дозы аспирина.
По данным Американского колледжа акушеров и гинекологов (также называемого ACOG), ежедневный прием низких доз аспирина во время беременности имеет низкий риск серьезных осложнений и считается безопасным.
Есть ли у вас риск преэклампсии?
Мы точно не знаем, что вызывает преэклампсию, но есть некоторые факторы, из-за которых она может возникнуть у вас чаще, чем у других женщин. Это так называемые факторы риска. Если у вас есть хотя бы один фактор риска преэклампсии, сообщите об этом своему врачу.
У вас высокий риск преэклампсии, если:
- У вас была преэклампсия во время предыдущей беременности. Чем раньше во время беременности у вас была преэклампсия, тем выше риск ее повторения. Вы также подвергаетесь более высокому риску, если у вас была преэклампсия наряду с другими осложнениями беременности.
- Вы беременны многоплодной беременностью (двойней, тройней и более).
- У вас высокое кровяное давление, диабет, заболевание почек или аутоиммунное заболевание, такое как волчанка или антифосфолипидный синдром. Диабет — это когда в организме слишком много сахара в крови. Это может повредить органы, такие как кровеносные сосуды, нервы, глаза и почки.
 Аутоиммунное заболевание — это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровую ткань.
Аутоиммунное заболевание — это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровую ткань.
Другие факторы риска преэклампсии:
- У вас никогда не было ребенка или прошло более 10 лет с тех пор, как вы родили ребенка.
- Вы человек, страдающий ожирением. Ожирение означает очень избыточный вес с индексом массы тела (также называемым ИМТ) 30 или выше. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
- У вас есть семейный анамнез преэклампсии. Это означает, что другие члены вашей семьи, такие как ваша сестра или мать, болели им.
- У вас были осложнения во время предыдущей беременности, например, у вас был ребенок с низким весом при рождении. Низкий вес при рождении — это когда ваш ребенок рождается с весом менее 5 фунтов 8 унций.
- Вы проходили лечение от бесплодия, называемое экстракорпоральным оплодотворением (также называемое ЭКО), чтобы помочь вам забеременеть.

- Вам больше 35 лет.
Некоторые группы, такие как афроамериканки и женщины с более низким доходом, также подвержены более высокому риску осложнений, таких как преэклампсия. Исторически сложилось так, что в Соединенных Штатах этим группам было труднее получить качественное медицинское обслуживание и доступ к лечению, предотвращающему болезни. Это привело к серьезным различиям в состоянии здоровья и неравным результатам в отношении здоровья. Поговорите со своим врачом о факторах риска и о том, что вы можете сделать, чтобы сохранить здоровье и снизить вероятность преждевременных родов. Если ваш врач считает, что у вас есть риск развития преэклампсии, спросите, подходит ли вам лечение низкими дозами аспирина.
Каковы признаки и симптомы преэклампсии?
Признаки заболевания — это то, что кто-то другой может увидеть или узнать о вас, например, у вас сыпь или кашель. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение.
Признаки и симптомы преэклампсии включают:
- Высокое кровяное давление с белком или без него в моче. Ваш врач проверит их во время вашего пренатального визита.
- Изменения зрения, такие как нечеткость, мигающие огни, видимые пятна или чувствительность к свету
- Непрекращающаяся головная боль
- Тошнота (тошнота в желудке), рвота или головокружение
- Боль в верхней правой части живота или в плече
- Внезапное увеличение веса (от 2 до 5 фунтов в неделю)
- Отек ног, рук или лица
- Проблемы с дыханием
Многие из этих признаков и симптомов часто сопровождают беременность. Если у вас есть хотя бы один признак или симптом, немедленно позвоните своему врачу. Иногда вы не осознаете, что у вас преэклампсия. Ходите на все предродовые визиты, даже если чувствуете себя хорошо. Это лучший способ обнаружить преэклампсию.
Как преэклампсия может повлиять на вас и вашего ребенка?
Без лечения преэклампсия может вызвать серьезные проблемы со здоровьем у вас и вашего ребенка, вплоть до смерти. У вас может быть преэклампсия, и вы не знаете об этом, поэтому обязательно посещайте все дородовые осмотры, даже если вы чувствуете себя хорошо. Если у вас есть какие-либо признаки или симптомы преэклампсии, сообщите об этом своему врачу.
У вас может быть преэклампсия, и вы не знаете об этом, поэтому обязательно посещайте все дородовые осмотры, даже если вы чувствуете себя хорошо. Если у вас есть какие-либо признаки или симптомы преэклампсии, сообщите об этом своему врачу.
Проблемы со здоровьем у женщин с преэклампсией включают:
- Поражение почек, печени и головного мозга
- Проблемы со свертыванием крови . Тромб представляет собой массу или сгусток крови, который образуется при переходе крови из жидкого состояния в твердое. Ваше тело обычно образует сгустки крови, чтобы остановить кровотечение после царапины или пореза. Проблемы со сгустками крови могут вызвать серьезные проблемы с кровотечением.
- Эклампсия . Это редкое и опасное для жизни состояние. Это когда у беременной женщины бывают судороги или кома после преэклампсии. Кома — это когда вы долгое время находитесь без сознания и не можете реагировать на голоса, звуки или действия.

- Инсульт. Это когда кровоснабжение мозга прерывается или уменьшается. Инсульт может произойти, когда сгусток крови блокирует кровеносный сосуд, несущий кровь к мозгу, или когда кровеносный сосуд в мозгу лопается.
Осложнения беременности, вызванные преэклампсией, включают:
- Преждевременные роды . Даже при наличии лечения вам, возможно, придется родить раньше, чтобы предотвратить серьезные проблемы со здоровьем у вас и вашего ребенка.
- Отслойка плаценты . Это когда плацента отделяется от стенки матки (матки) перед родами. Он может отделяться частично или полностью. Если у вас отслойка плаценты, ваш ребенок может не получать достаточного количества кислорода и питательных веществ. Влагалищное кровотечение является наиболее частым симптомом отслойки плаценты после 20 недель беременности. Если у вас есть вагинальное кровотечение во время беременности, немедленно сообщите об этом своему лечащему врачу.

- Задержка внутриутробного развития (также называемая ЗВУР). Это когда ребенок плохо растет в утробе матери. Это может произойти, когда у мамы высокое кровяное давление, которое сужает кровеносные сосуды в матке и плаценте. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину. Если ваш ребенок не получает достаточного количества кислорода и питательных веществ в утробе матери, у него может быть ЗВУР.
- Низкая масса тела при рождении
Наличие преэклампсии увеличивает риск послеродового кровотечения (также называемого ПРК). ПРК — обильное кровотечение после родов. Это редкое состояние, но если его не лечить, оно может привести к шоку и смерти. Шок — это когда органы вашего тела не получают достаточного притока крови.
Наличие преэклампсии увеличивает риск сердечных заболеваний, диабета и заболеваний почек в более позднем возрасте.
Как диагностируется преэклампсия?
Для диагностики преэклампсии ваш врач измеряет ваше кровяное давление и анализирует мочу на содержание белка при каждом дородовом посещении. Также оцениваются дополнительные лабораторные исследования, оценивающие ваш анализ крови, факторы свертывания крови, функцию печени и почек.
Также оцениваются дополнительные лабораторные исследования, оценивающие ваш анализ крови, факторы свертывания крови, функцию печени и почек.
Ваш врач может проверить здоровье вашего ребенка по телефону:
- УЗИ . Это пренатальный тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка в утробе матери. УЗИ проверяет, что ваш ребенок растет с нормальной скоростью. Это также позволяет вашему медицинскому работнику посмотреть на плаценту и количество жидкости вокруг вашего ребенка, чтобы убедиться, что ваша беременность здорова.
- Нестрессовый тест. Этот тест проверяет частоту сердечных сокращений вашего ребенка.
- Биофизический профиль. Этот тест сочетает в себе нестрессовый тест с ультразвуком.
- Доплеровский анализ. Это сонографическое исследование для оценки кровотока через пуповину ребенка. Оно может предоставить информацию о том, как кровоток, несущий кислород, поступает к вашему ребенку
.
Лечение зависит от тяжести преэклампсии и срока беременности. Даже если у вас легкая преэклампсия, вам необходимо лечение, чтобы убедиться, что она не ухудшится.
Как лечится легкая преэклампсия?
Большинство женщин с легкой преэклампсией рожают на 37 неделе беременности. Если у вас легкая преэклампсия до 37 недель:
- Ваш врач регулярно проверяет ваше артериальное давление и анализ мочи. Возможно, вам придется остаться в больнице для тщательного наблюдения. Если вы не находитесь в больнице, ваш врач может назначить вам осмотры один или два раза в неделю. Вам также может понадобиться измерить артериальное давление дома.
- Ваш врач может попросить вас вести подсчет ударов, чтобы отслеживать, как часто ваш ребенок шевелится. Есть два способа подсчета толчков: Каждый день измеряйте, сколько времени потребуется вашему ребенку, чтобы сделать десять движений. Если это занимает более 2 часов, сообщите об этом своему провайдеру.
 Или три раза в неделю отслеживайте, сколько раз ваш ребенок двигается за 1 час. Если номер изменится, сообщите об этом своему провайдеру.
Или три раза в неделю отслеживайте, сколько раз ваш ребенок двигается за 1 час. Если номер изменится, сообщите об этом своему провайдеру. - Если вы находитесь на сроке не менее 37 недель беременности и ваше состояние стабильное, врач может порекомендовать вам родить ребенка раньше. Это может быть безопаснее для вас и вашего ребенка, чем оставаться беременной. Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.
Как лечить тяжелую преэклампсию?
Если у вас тяжелая преэклампсия, вы, скорее всего, останетесь в больнице, чтобы ваш врач мог внимательно следить за вами и вашим ребенком. Ваш врач может лечить вас лекарствами, называемыми антенатальными кортикостероидами (также называемыми АКС). Эти лекарства помогают ускорить развитие легких вашего ребенка. Вы также можете получить лекарство для контроля артериального давления и лекарство для предотвращения судорог (называемое сульфатом магния).
Если ваше состояние ухудшится, для вас и вашего ребенка будет безопаснее родить раньше срока. Большинство детей матерей с тяжелой преэклампсией до 34 недель беременности чувствуют себя лучше в больнице, чем в утробе матери. Если срок вашей беременности составляет не менее 34 недель, врач может порекомендовать вам родить ребенка, как только ваше состояние станет стабильным. Ваш врач может вызвать у вас роды, или вам может быть назначено кесарево сечение. Если вы еще не на 34 неделе беременности, но вы и ваш ребенок стабильны, вы можете подождать, чтобы родить ребенка.
Если у вас тяжелая форма преэклампсии и HELLP-синдром, вам почти всегда нужно рожать раньше срока. HELLP-синдром — редкое, но опасное для жизни заболевание печени. Примерно у 2 из 10 женщин (20 процентов) с тяжелой преэклампсией развивается HELLP-синдром. Вам может понадобиться лекарство для контроля артериального давления и предотвращения судорог. Некоторым женщинам может потребоваться переливание крови. Переливание крови означает, что вам вводят новую кровь.
Переливание крови означает, что вам вводят новую кровь.
Если у вас преэклампсия, можете ли вы рожать естественным путем?
Да. Если у вас преэклампсия, вагинальные роды могут быть лучше, чем кесарево сечение (также называемое кесаревым сечением). Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке. При вагинальных родах нет стресса от операции. Для большинства женщин с преэклампсией эпидуральная анестезия безопасна для облегчения боли при родах, если сгустки крови в норме. Эпидуральная анестезия — это болеутоляющее лекарство, которое вводится через трубку в нижней части спины и помогает обезболить нижнюю часть тела во время родов. Это самый распространенный вид обезболивания во время родов.
Что такое послеродовая преэклампсия?
Послеродовая преэклампсия — редкое состояние. Это когда у вас преэклампсия после родов. Чаще всего это происходит в течение 48 часов (2 дней) после рождения ребенка, но может развиться и через 6 недель после рождения ребенка. Это так же опасно, как преэклампсия во время беременности, и требует немедленного лечения. Если не лечить, это может вызвать опасные для жизни проблемы, включая смерть.
Это так же опасно, как преэклампсия во время беременности, и требует немедленного лечения. Если не лечить, это может вызвать опасные для жизни проблемы, включая смерть.
Признаки и симптомы послеродовой преэклампсии такие же, как и при преэклампсии. Вам может быть трудно узнать, есть ли у вас признаки и симптомы после беременности, потому что вы сосредоточены на уходе за ребенком. Если у вас есть признаки или симптомы, немедленно сообщите об этом своему врачу.
Мы точно не знаем, что вызывает послеродовую преэклампсию, но это могут быть возможные факторы риска:
- У вас была гестационная гипертензия или преэклампсия во время беременности. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов.
- У вас ожирение.
- Вам сделали кесарево сечение.
Осложнения послеродовой преэклампсии включают следующие опасные для жизни состояния:
- HELLP-синдром
- Послеродовая эклампсия (судороги).
 Это может привести к необратимому повреждению нашего мозга, печени и почек. Это также может вызвать кому.
Это может привести к необратимому повреждению нашего мозга, печени и почек. Это также может вызвать кому. - Отек легких. Это когда жидкость заполняет легкие.
- Ход
- Тромбоэмболия. Это когда сгусток крови перемещается из другой части тела и блокирует кровеносный сосуд.
Ваш врач использует анализы крови и мочи для диагностики послеродовой преэклампсии. Лечение может включать сульфат магния для предотвращения судорог и лекарства для снижения артериального давления. Лекарство для предотвращения судорог также называют противосудорожным лекарством. Если вы кормите грудью, поговорите со своим врачом, чтобы убедиться, что эти лекарства безопасны для вашего ребенка.
Отзыв январь 2023 г.
Ответы на ваши вопросы Медицинский центр Ирвинга Колумбийского университета
Преэклампсия, серьезное состояние, которое может возникнуть во время беременности, затрагивает от 5% до 8% всех беременностей в Соединенных Штатах и растет за последние два десятилетия.
«Это распространенное серьезное заболевание, требующее постоянного дородового ухода, чтобы его заразить», — говорит Уитни Букер, доктор медицинских наук, доцент кафедры акушерства и гинекологии Колледжа врачей и хирургов Колумбийского университета Вагелос. «Благодаря передовым методам лечения большинство людей, у которых диагностирована преэклампсия, рожают здоровых детей и полностью выздоравливают».
Букер, эксперт в области медицины матери и плода из Медицинского центра Ирвинга Колумбийского университета/Нью-Йорк-Пресвитериан, ответил на часто задаваемые вопросы о преэклампсии.
Как преэклампсия влияет на маму и ребенка?
Преэклампсия характеризуется высоким кровяным давлением и может привести к множеству проблем со здоровьем, если ее не лечить. Для мам это может подвергнуть их риску проблем с печенью и почками, инсульту, судорогам, проблемам со свертываемостью крови и скоплению жидкости в легких. У младенцев это может повлиять на их рост во время беременности и привести к преждевременным родам, низкому весу при рождении и, в тяжелых случаях, к мертворождению.
Что вызывает преэклампсию?
Эксперты все еще работают над тем, чтобы понять, почему возникает преэклампсия. Считается, что это связано с аномальной имплантацией плаценты в стенку матки на очень ранних сроках беременности, когда формируются и прикрепляются кровеносные сосуды. Другими возможными причинами являются, среди прочего, чрезмерное воспаление в ответ на беременность, недостаточный приток крови к матке, дисбаланс гормонов и генетика.
Каковы признаки и симптомы преэклампсии?
Наиболее частым признаком является повышенное кровяное давление — любое значение, превышающее 140 на 90, или в тяжелых случаях 160 на 105. Преэклампсия может возникать постепенно, или симптомы могут развиваться быстро, и она может возникнуть у тех, у кого никогда не было высокого кровяного давления. . Многие пациенты не знают, что их кровяное давление такое высокое, и могут чувствовать себя совершенно нормально. Вот почему мы так часто измеряем артериальное давление на протяжении всей беременности.
Обычный симптом, с которым я сталкивался у пациентов, заключается в том, что они говорят, что чувствуют себя «не в себе». Они чувствуют себя вялыми, в голове кружится голова — похоже на то, что вы можете чувствовать при простуде. Именно тогда я проверяю кровяное давление и отталкиваюсь от этого.
В более тяжелых случаях симптомы могут включать:
- Тотальный отек тела (не только рук и ног, но и всего тела)
- Сильные головные боли
- Временная потеря зрения или нечеткость зрения
- Боль в животе, обычно в верхней правой части
- Одышка
Когда следует обратиться к врачу?
Если вы испытываете какие-либо из вышеперечисленных симптомов или просто чувствуете себя плохо, немедленно позвоните своему врачу. Всегда лучше быть чрезмерно осторожным. При более ранней диагностике и своевременном лечении преэклампсией можно управлять, чтобы обеспечить безопасность вам и вашему ребенку.
Как это диагностируется?
Диагностика включает проверку артериального давления, исследование крови, анализ мочи для проверки функции почек и исследование функции печени для проверки функции печени.
Регулярные дородовые посещения имеют решающее значение. Преэклампсия может быть тихим состоянием. Если человек не проверяет свое кровяное давление регулярно, его можно пропустить. Дома важно иметь доступ к манжете для измерения артериального давления. Чем раньше будет диагностирован, тем лучше.
Кто подвергается наибольшему риску?
Мы наблюдаем преэклампсию чаще у более молодых беременных, например у подростков, и у пациенток, забеременевших после 40 лет. Преэклампсия может чаще возникать при первой беременности или если у пациентки была преэклампсия во время предыдущей беременности или у нее многоплодная беременность (двойня, тройня).
Другие факторы риска включают хронические заболевания, такие как гипертония (высокое кровяное давление), болезни сердца, ожирение, диабет и заболевания почек.
Чернокожие и латиноамериканские женщины также непропорционально часто страдают от преэклампсии. К сожалению, мы не знаем, связано ли это с генетической предрасположенностью, основными медицинскими проблемами или плохим доступом к медицинской помощи. Причины до сих пор неясны.
Причины до сих пор неясны.
preeclampsia_facts_from_dr._whitney_booker
Когда возникает преэклампсия?
Преэклампсия обычно возникает после 20 недель беременности — во втором или третьем триместре. Это также может произойти через несколько дней или недель после родов, хотя это менее распространено.
Как лечится?
Как только диагностирована преэклампсия, мама и ребенок находятся под очень пристальным наблюдением. Как только преэклампсия возникает, ее нельзя обратить вспять. Единственное настоящее «лекарство» — максимально безопасное родоразрешение и плацента. Некоторые лекарства для снижения кровяного давления могут помочь продлить беременность, но в некоторых случаях ребенок должен быть доставлен немедленно, чтобы спасти жизнь матери или ребенка.

