Атопическая бронхиальная астма у детей: Атопическая бронхиальная астма. Что такое Атопическая бронхиальная астма?
Атопическая бронхиальная астма. Что такое Атопическая бронхиальная астма?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атопическая бронхиальная астма — это хроническое неинфекционно-аллергическое поражение дыхательных путей, развивающееся под воздействием внешних аллергенов на фоне генетически обусловленной склонности к атопии. Проявляется эпизодами внезапного приступообразного удушья, кашлем со скудной вязкой мокротой. При диагностике атопической бронхиальной астмы оценивается анамнез, данные аллергопроб, клинического и иммунологического исследования крови и бронхоальвеолярного лаважа. При атопической бронхиальной астме назначается диета, противовоспалительная, десенсибилизирующая терапия, бронхолитические и отхаркивающие средства, специфическая гипосенсибилизация.
МКБ-10
J45.0 Астма с преобладанием аллергического компонента
- Причины
- Патогенез
- Симптомы атопической астмы
- Осложнения
- Диагностика
- Лечение атопической астмы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Атопическая бронхиальная астма – аллергическая бронхообструктивная патология с хроническим течением и наличием наследственной предрасположенности к сенсибилизации. В ее основе лежит повышенная чувствительность бронхов к различным неинфекционным экзоаллергенам, попадающим в организм с вдыхаемым воздухом и пищей. Атопическая бронхиальная астма относится к весьма тяжелым проявлениям аллергии, ее распространенность составляет 4-8% (5% среди взрослого населения и 10-15% среди детей). В последние годы в практической пульмонологии наблюдается прогрессирующий рост заболеваемости этим вариантом астмы. Атопическая бронхиальная астма более чем у половины больных манифестирует уже в детском возрасте (до 10 лет), еще в трети случаев в период до 40 лет. Астма у детей носит преимущественно атопический характер, чаще поражает мальчиков.
Астма у детей носит преимущественно атопический характер, чаще поражает мальчиков.
Атопическая бронхиальная астма
Причины
Атопическая бронхиальная астма является полиэтиологической патологией, развивающейся при стечении определенных внутренних и внешних причин. Большое значение отводится наследственной склонности к аллергическим проявлениям (повышенной выработке IgE) и гиперреактивности бронхов. Более чем в 40 % случаев заболевание фиксируется как семейное, причем склонность к атопии в 5 раз чаще передается по материнской линии. При атопической астме в 3-4 раза выше встречаемость других семейных форм аллергии. Присутствие у пациента гаплотипа А10 В27 и группы крови 0 (I) являются факторами риска развития атопической формы астмы.
Главными внешними факторами, ответственными за реализацию предрасположенности к атопической бронхиальной астме, выступают неинфекционные экзоаллергены (вещества растительного и животного происхождения, бытовые, пищевые аллергены). Наиболее выраженным сенсибилизирующим потенциалом обладают домашняя и библиотечная пыль; шерсть и продукты жизнедеятельности домашних животных; перо домашних птиц; корм для рыб; пыльца растений; пищевые продукты (цитрусы, клубника, шоколад). В зависимости от ведущей причины выделяют различные типы аллергической бронхиальной астмы: пылевая (бытовая), пыльцевая (сезонная), эпидермальная, грибковая, пищевая (нутритивная). В начальной стадии астмы имеет место один патогенетический вариант, но в последующем могут присоединиться и другие.
Наиболее выраженным сенсибилизирующим потенциалом обладают домашняя и библиотечная пыль; шерсть и продукты жизнедеятельности домашних животных; перо домашних птиц; корм для рыб; пыльца растений; пищевые продукты (цитрусы, клубника, шоколад). В зависимости от ведущей причины выделяют различные типы аллергической бронхиальной астмы: пылевая (бытовая), пыльцевая (сезонная), эпидермальная, грибковая, пищевая (нутритивная). В начальной стадии астмы имеет место один патогенетический вариант, но в последующем могут присоединиться и другие.
Факторы риска:
Обострению астмы способствуют:
- ОРВИ
- курение, дым, выбросы промышленных предприятий,
- резкие химические запахи
- значительный перепад температур
- прием медикаментов
Развитие ранней сенсибилизации у ребенка провоцируют:
- токсикозы беременности
- раннее введение искусственных смесей
- вакцинация (особенно, против коклюша).

Первой обычно возникает пищевая сенсибилизация, затем кожная и дыхательная.
Патогенез
В формировании астматических реакций задействованы иммунные и неиммунные механизмы, в которых участвуют различные клеточные элементы: эозинофильные лейкоциты, тучные клетки, базофилы, макрофаги, Т-лимфоциты, фибробласты, клетки эпителия и эндотелия и др. Атопической форме астмы свойственны аллергические реакции I типа (анафилактические).
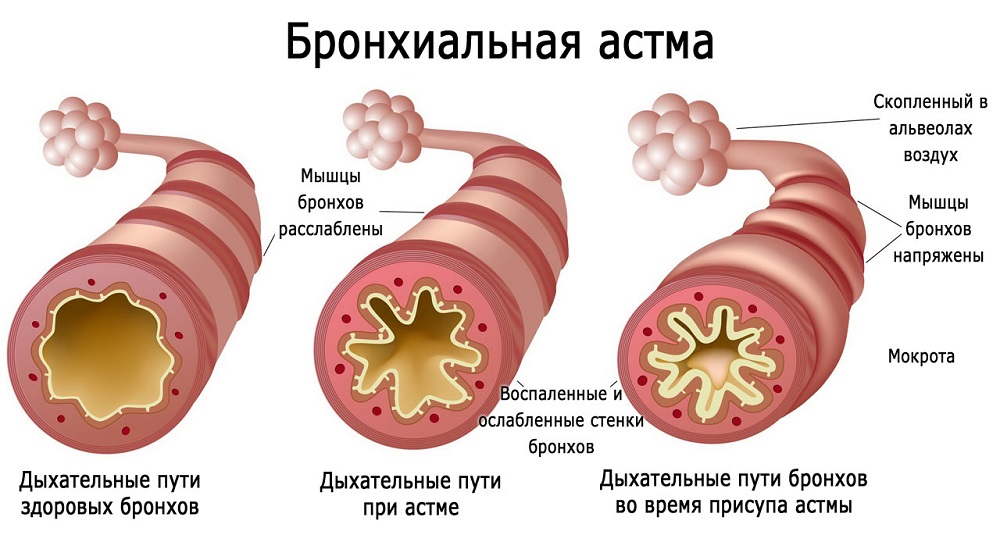
В иммунологическую фазу происходит развитие сенсибилизации организма к впервые поступившему аллергену за счет синтеза IgE и IgG4 и их фиксации на наружной мембране клеток-мишеней. В патохимическую фазу повторный контакт аллергена с клетками-мишенями запускает резкий выброс различных медиаторов воспаления — гистамина, цитокинов, хемокинов, лейкотриенов, фактора активации тромбоцитов и др. Развивается ранняя астматическая реакция (в период от 1-2 мин. до 2 ч после воздействия аллергена) в виде бронхообструктивного синдрома с отеком слизистой бронхов, спазмом гладкой мускулатуры, повышенной секрецией вязкой слизи (патофизиологическая фаза).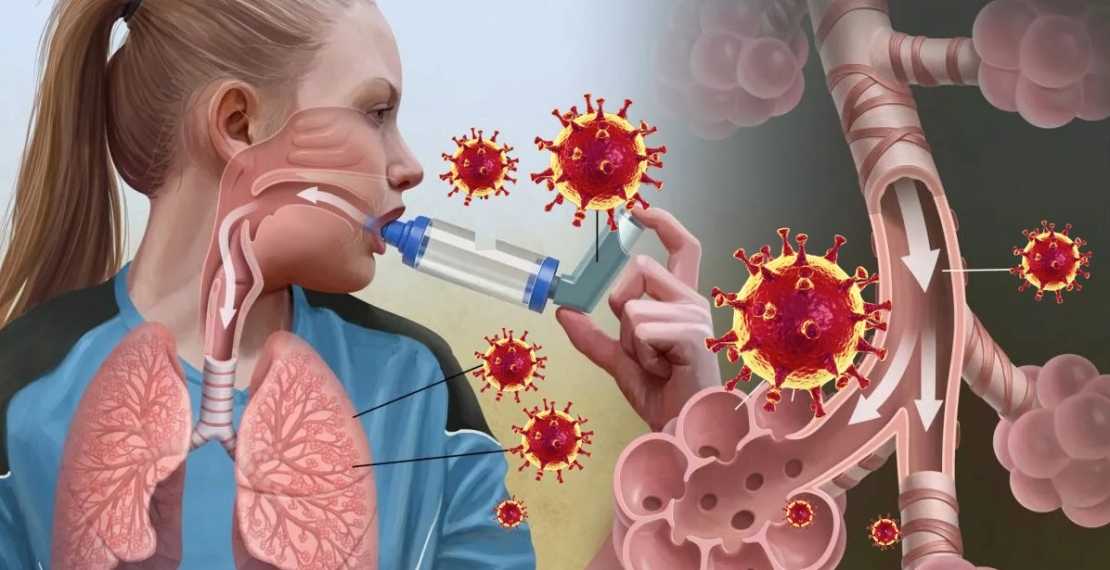 Бронхоспазм приводит к ограничению поступления воздушного потока в нижние отделы дыхательного тракта и временному ухудшению вентиляции легких.
Бронхоспазм приводит к ограничению поступления воздушного потока в нижние отделы дыхательного тракта и временному ухудшению вентиляции легких.
Поздняя астматическая реакция сопровождается воспалительными изменениями бронхиальной стенки — эозинофильной инфильтрацией слизистой оболочки и подслизистого слоя, десквамацией клеток мерцательного эпителия, гиперплазией бокаловидных клеток, разрастанием и гиалинизацией базальной мембраны. Даже при стойкой ремиссии астмы в стенке бронхов поддерживается хроническое воспаление. При длительном течении атопической бронхиальной астмы формируется необратимость изменений со склерозированием бронхиальной стенки. Вне приступа и при неосложненном течении изменения в легких не отмечаются.
Симптомы атопической астмы
У детей первые респираторные проявления аллергии, относящиеся к предастме, могут наблюдаться уже на втором-третьем году жизни. Типичные астматические симптомы появляются позже, в возрасте 3-5 лет. Патогномоничными симптомами атопической бронхиальной астмы служат внезапные приступы обструктивного удушья, быстро развивающиеся на фоне хорошего самочувствия. Астматическому приступу может предшествовать заложенность и зуд в носу, чихание, жидкие назальные выделения, саднение в горле, сухой кашель. Приступ достаточно быстро обрывается спонтанно или после лекарственного воздействия, завершаясь отхождением скудной вязкой мокроты слизистого характера. В межприступный период клинические проявления заболевания обычно минимальные.
Патогномоничными симптомами атопической бронхиальной астмы служат внезапные приступы обструктивного удушья, быстро развивающиеся на фоне хорошего самочувствия. Астматическому приступу может предшествовать заложенность и зуд в носу, чихание, жидкие назальные выделения, саднение в горле, сухой кашель. Приступ достаточно быстро обрывается спонтанно или после лекарственного воздействия, завершаясь отхождением скудной вязкой мокроты слизистого характера. В межприступный период клинические проявления заболевания обычно минимальные.
Наиболее распространенная — бытовая форма атопической бронхиальной астмы ярко проявляется в отопительный период в связи с повышением запыленности помещений и характеризуется эффектом элиминации – купированием приступов при уходе из дома и возобновлением при возвращении. Эпидермальная форма астмы проявляется при контакте с животными, начинаясь с аллергического риноконъюнктивального синдрома. Сезонная астма протекает с обострениями в период цветения трав, кустарников и деревьев (весна-лето), грибковая – в период спорообразования грибов (сезонно или круглогодично) с временным облегчением после выпадения снега и непереносимостью дрожжесодержащих продуктов.
Обострение аллергической бронхиальной астмы проявляется приступами различной интенсивности. При длительном контакте с большой концентрацией аллергена может развиться астматический статус с чередованием тяжелых приступов удушья на протяжении суток и более, с мучительной одышкой, усиливающейся при любых движениях. Больной возбужден, вынужден принимать положение сидя или полусидя. Дыхание происходит за счет всей вспомогательной мускулатуры, отмечаются цианоз слизистых оболочек, акроцианоз. Может отмечаться резистентность к противоастматическим средствам.
Осложнения
Развивающиеся во время тяжелых приступов функциональные изменения (гипоксемия, гиперкапния, гиповолемия, артериальная гипотония, декомпенсированный респираторный ацидоз и др.) несут угрозу жизни больного в связи с риском возникновения асфиксии, тяжелой аритмии, комы, остановки дыхания и кровообращения. Легочными осложнениями атопической бронхиальной астмы могут становиться бактериальные инфекции дыхательных путей, эмфизема и ателектаз легких, пневмоторакс, дыхательная недостаточность; внелегочными — сердечная недостаточность, легочное сердце.
Диагностика
Диагностика атопической формы астмы включает осмотр, оценку аллергологического анамнеза (сезонность заболевания, характер приступов), результатов диагностических аллергопроб (кожных скарификационных и ингаляционных провокационных), клинического и иммунологического исследований крови, анализа мокроты и промывных вод бронхов. У больных атопической бронхиальной астмой имеется наследственная отягощенность по атопии и/или внелегочные проявления аллергии (экссудативный диатез, экзема, аллергический ринит и др.).
Кожные пробы позволяют установить потенциальные аллергены; ингаляционные тесты с гистамином, метахолином, ацетилхолином — приступообразную гиперреактивность бронхов. Аллергический характер бронхиальной астмы подтверждают эозинофилия и высокий титр общего и специфических IgE в сыворотке крови. Данные бронхоальвеолярного лаважа определяют изменение клеточного состава мокроты (эозинофилию, присутствие специфичных элементов — спиралей Куршмана, кристаллов Шарко–Лейдена).
Диагностика пищевой сенсибилизации при атопической бронхиальной астме включает ведение пищевого дневника, проведение элиминационных диет и дифференциально-диагностического лечебного голодания; провокационных тестов с продуктами; кожных проб с пищевыми аллергенами; определение специфических Ig в сыворотке крови. Трудности в уточнении пылевой природы аллергии связаны со сложным антигенным составом пыли. Атопическую бронхиальную астму важно отличать от обструктивного бронхита, других вариантов астмы.
Лечение атопической астмы
Ведение больных с атопической бронхиальной астмой осуществляется специалистом-пульмонологом и аллергологом-иммунологом. Необходимым условием лечения служит устранение или ограничение экзоаллергенов (отказ от ковров, мягкой мебели и пухо-перьевых постельных принадлежностей, содержания домашних питомцев, курения), частая влажная уборка, соблюдение гипоаллергенной диеты и т. д., а также самоконтроль со стороны пациента.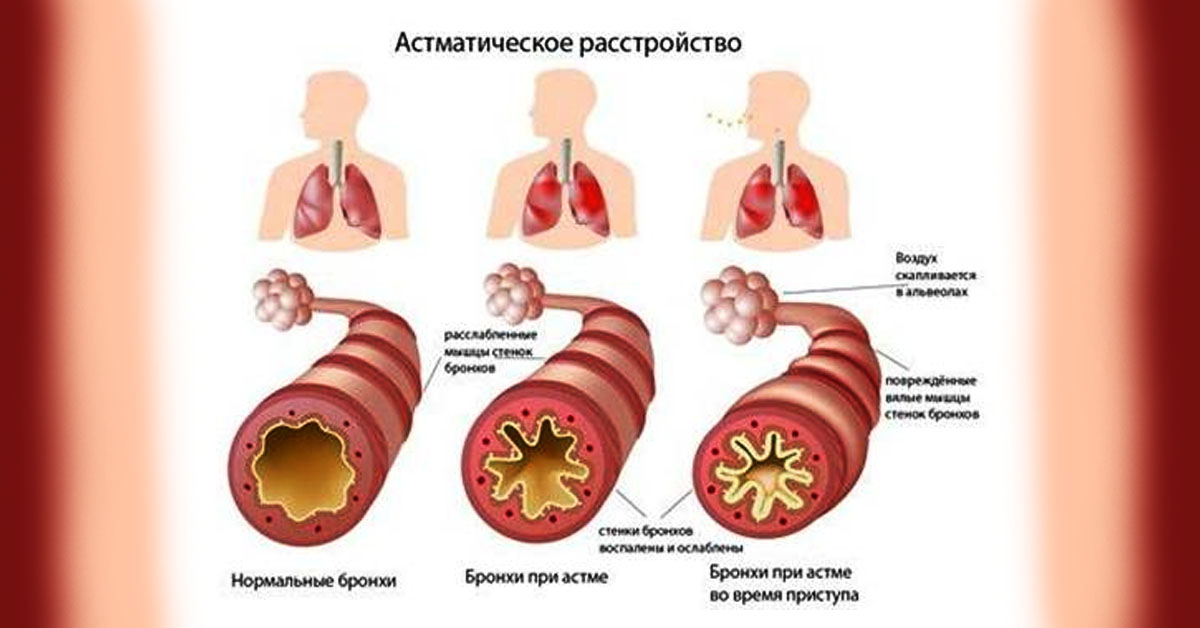
Медикаментозная терапия атопической астмы включает десенсибилизирующие и противовоспалительные препараты (кромолин-натрий, кортикостероиды). Для купирования острых приступов удушья применяются бронходилататоры. При бронхиальной астме предпочтение отдается ингаляционным формам стероидов, применяемым в виде дозированных аэрозольных ингаляторов или небулайзерной терапии. Для улучшения проходимости бронхов показаны отхаркивающие средства.
При легкой форме астмы достаточно симптоматического приема бронхолитиков короткого действия (перорально или ингаляционно), при тяжелом — показано ежедневное применение противовоспалительных средств или ингаляционных кортикостероидов; пролонгированных бронходилататоров. При астматическом статусе назначают регидратационную терапию, коррекцию микроциркуляторных сдвигов и ацидоза, оксигенотерапию, при необходимости – ИВЛ, бронхоальвеолярный лаваж, длительную эпидуральную аналгезию. При атопической бронхиальной астме могут использоваться плазмаферез, гемосорбция; вне обострения — проводиться специфическая гипосенсибилизация, иммунокоррекция, ЛФК, иглорефлексотерапия, физиопроцедуры, спелеотерапия, санаторно-курортное лечение.
Прогноз и профилактика
Прогноз атопической астмы зависит от тяжести обструкции и развития осложнений; в тяжелых случаях возможен летальный исход от остановки дыхания и кровообращения. Профилактика данного варианта астмы заключается в устранении профвредностей, домашних источников аллергии, просушивании и фунгицидной обработке сырых помещений, соблюдении гипоаллергенной диеты, смене климатической зоны в период цветения растений.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении атопической бронхиальной астмы.
Получить консультацию врача пульмонолога в Волгограде, Волжском и Михайловке можно в клиниках «ДИАЛАЙН». Мы предлагаем широкий спектр услуг, в том числе лабораторные анализы и обследования на передовом оборудовании. Для записи на прием к специалисту просто позвоните по телефону или оставьте заявку на сайте.
Источники
- Атопическая бронхиальная астма: Клинические рекомендации МЗ РФ – 2016.

- Бронхиальная асмта: Учебно-методические рекомендации/ Олейников В.Э., Бондаренко Л.А., Герасимова А.С. – 2003.
- Бронхиальная астма: пособие/ Л.Р. Выхристенко – 2016.
- Внутренние болезни в 2-х томах: учебник/ Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова — 2010.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
описание, симптомы, диагностика и лечение. Научный раздел клиники ИАКИ
Описание
Атопическая бронхиальная астма — аллергическое заболевание, характеризующееся повторными приступами экспираторной одышки, вызванной диффузным нарушением бронхиальной проходимости, что связано с локализацией аллергической реакции в тканях бронхиального дерева.
Симптомы
Основным проявлением заболевания является приступ бронхоспазма. Он имеет три периода: период предвестников, период разгара и период разрешения. Первый период возникает после контакта организма с веществом-аллергеном либо неспецифическим провоцирующим агентом. Появляются жалобы на заложенность и (или) зуд носа, возможны кашель, чиханье, появляются затруднение дыхания, ощущение нехватки воздуха.
Постепенно появляется кашель, мокрота не отходит, она очень вязкая. Фаза разгара приступа: грудная клетка находится в положении максимального вдоха, появляется одышка, больной шумно выдыхает воздух, так что хрипы становятся слышны на расстоянии от больного. Кожные покровы больного цианотичны, в акте дыхания участвуют дополнительные мышцы – межреберные, шеи, шейные вены наполняются кровью, крылья носа раздуваются, лицо становится одутловатым. В период обратного развития приступа состояние больного облегчается, начинает отходить мокрота, имеющая стекловидный характер, однако ощущение нехватки воздуха проходит, дыхание облегчается.
Диагностика
- Сбор анамнеза и жалоб при болезнях легких и бронхов
- Визуальное исследование при болезнях легких и бронхов
- Пальпация при болезнях легких и бронхов
- Перкуссия при болезнях легких и бронхов
- Аускультация при болезнях легких и бронхов
- Измерения частоты дыхания
- Измерение частоты сердцебиения
- Исследование пульса
- Исследование неспровоцированных дыхательных объемов и потоков
- Регистрация электрокардиограммы
- Расшифровка, описание и интерпретация электрокардиографических данных
- Прием (осмотр, консультация) врача-аллерголога первичный
- Прием (осмотр, консультация) врача-пульмонолога первичный
- Взятие крови из периферической вены
- Исследование уровня кислорода крови
- Исследование уровня антител к антигенам растительного, животного и химического происхождения
- Бронхоскопия
- Компьютерная томография органов грудной полости
Внимание! Объем диагностического обследования подбирается врачом для каждого пациента индивидуально!
Как себя вести пациентам с Атопической (аллергическая) астмой
При возникновении признаков преддверия развития приступа, а именно: сухой кашель; насморк; болезненные ощущения в области живота. Необходимо провести комплекс действий и мероприятий:
Необходимо провести комплекс действий и мероприятий:
- Необходимо успокоится. Постарайтесь расслабиться. Медленно вдыхайте и выдыхайте. Если необходимо откройте окно, Займите удобное положение: прилягте или сядьте.
- Воспользуйтесь ингалятором с лекарственным препаратом, который Вам рекомендовал врач.
- Если приступ астмы не снят- необходимо вызвать врача для проведения мероприятий по снятию приступа.
ВНИМАНИЕ!При самостоятельном лечении возможно повторение приступов аллергической астмы и их обострение.Обязательно обратитесь к врачу!
Насколько часто астма встречается у детей с атопией?
1. Анандан С., Нурматов У., ван Шайк ОКП, Шейх А.
Снижается ли распространенность астмы? Систематический обзор эпидемиологических исследований. Аллергия (2010) 65:152–67. 10.1111/j.1398-9995.2009.02244.x [PubMed] [CrossRef] [Google Scholar]
2. Sly PD, Boner AL, Bjorksten B, Bush A, Custovic A, Eigenmann PA, et al.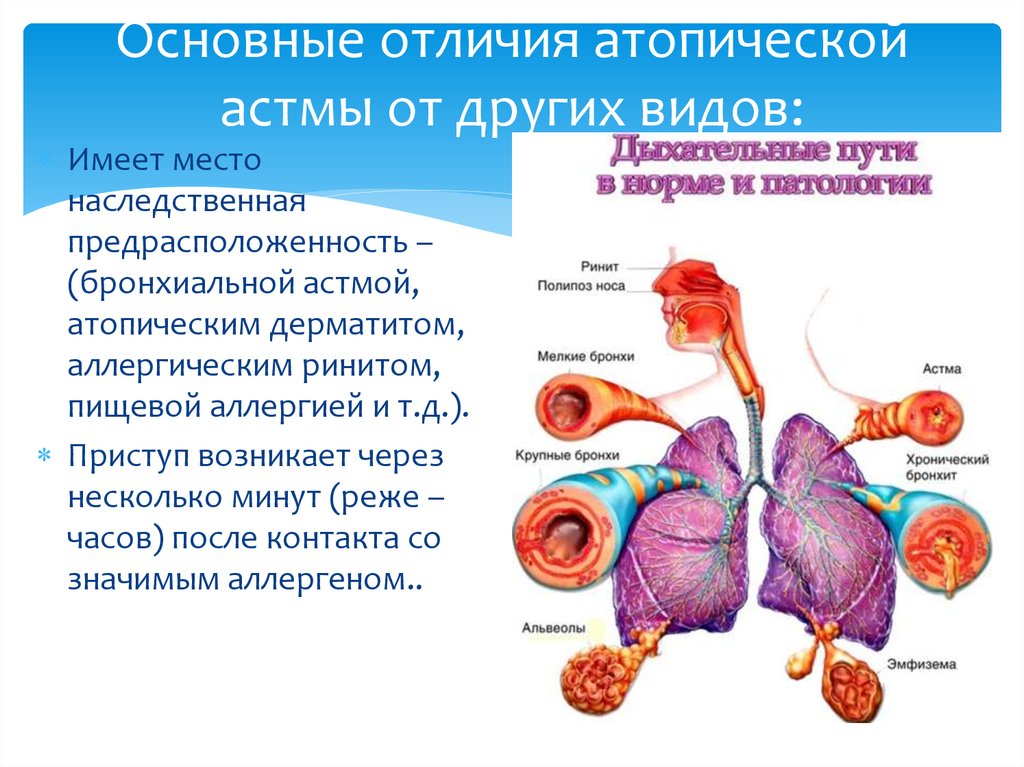
Раннее выявление атопии в прогнозе персистирующей бронхиальной астмы у детей. Ланцет (2008) 372:1100–6. 10.1016/S0140-6736(08)61451-8 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Kusel MMH, de Klerk NH, Kebadze T, Vohma V, Holt PG, Johnston SL, et al.
Ранние респираторные вирусные инфекции, атопическая сенсибилизация и риск последующего развития персистирующей астмы. J Allergy Clin Immunol (2007) 119:1105–10. 10.1016/j.jaci.2006.12.669 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Rhodes HL, Thomas P, Sporik R, Holgate ST, Cogswell JJ. Исследование когорты рождения субъектов с риском атопии: двадцатидвухлетнее наблюдение за хрипом и атопическим статусом. Am J Respir Crit Care Med (2002) 165: 176–80. 10.1164/ajrccm.165.2.2104032 [PubMed] [CrossRef] [Google Scholar]
5. Илли С., фон Мутиус Э., Лау С., Ниггеманн Б., Грюбер С., Ван У. и соавт.
Постоянная сенсибилизация аллергенами в раннем возрасте и хроническая астма у детей: когортное исследование рождения. Ланцет (2006) 368: 763–70. 10.1016/S0140-6736(06)69286-6 [PubMed] [CrossRef] [Google Scholar]
Ланцет (2006) 368: 763–70. 10.1016/S0140-6736(06)69286-6 [PubMed] [CrossRef] [Google Scholar]
6. Stoltz DJ, Jackson DJ, Evans MD, Gangnon RE, Tisler CJ, Gern JE, et al.
Специфические модели аллергической сенсибилизации в раннем детстве и риск астмы и ринита. Clin Exp Allergy (2013) 43: 233–41. 10.1111/cea.12050 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Froidure A, Mouthuy J, Durham SR, Chanez P, Sibille Y, Pilette C. Фенотипы астмы и ответы IgE. Eur Respir J (2016) 47: 304–19. 10.1183/13993003.01824-2014 [PubMed] [CrossRef] [Google Scholar]
8. Arbes SJ, Jr, Gergen PJ, Vaughn B, Zeldin DC.
Случаи астмы, связанные с атопией: результаты Третьего национального обследования состояния здоровья и питания. J Allergy Clin Immunol (2007) 120:1139–45. 10.1016/j.jaci.2007.07.056 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Одди В.Х., де Клерк Н.Х., Слай П.Д., Холт П.Г. Влияние респираторных инфекций, атопии и грудного вскармливания на детскую астму. Eur Respir J (2002) 19: 899–905. 10.1183/09031936.02.00103602 [PubMed] [CrossRef] [Google Scholar]
Eur Respir J (2002) 19: 899–905. 10.1183/09031936.02.00103602 [PubMed] [CrossRef] [Google Scholar]
10. Ballardini N, Bergstrom A, Wahlgren CF, van Hage M, Hallner E, Kull I, et al.
Антитела IgE в связи с распространенностью и мультиморбидностью экземы, астмы и ринита от рождения до подросткового возраста. Аллергия (2016) 71: 342–9. 10.1111/all.12798 [PubMed] [CrossRef] [Google Scholar]
11. Tan DJ, Walters EH, Perret JL, Burgess JA, Johns DP, Lowe AJ, et al.
Клинические и функциональные различия между ранней и поздней астмой у взрослых: популяционное исследование здоровья в Тасмании. Грудная клетка (2016) 71: 981–7. 10.1136/thoraxjnl-2015-208183 [PubMed] [CrossRef] [Google Scholar]
12. Schoos AM, Chawes BL, Rasmussen MA, Bloch J, Bønnelykke K, Bisgaard H. Атопический эндотип в детстве. J Allergy Clin Immunol (2016) 137:844–51. 10.1016/j.jaci.2015.10.004 [PubMed] [CrossRef] [Google Scholar]
13. Кустович А., Лазич Н., Симпсон А. Детская астма и развитие атопии. Curr Opin Allergy Clin Immunol (2013) 13:173–80. 10.1097/ACI.0b013e32835e82b6 [PubMed] [CrossRef] [Google Scholar]
Curr Opin Allergy Clin Immunol (2013) 13:173–80. 10.1097/ACI.0b013e32835e82b6 [PubMed] [CrossRef] [Google Scholar]
14. Illi S, von Mutius E, Lau S, Nickel R, Grüber C, Niggemann B, et al.
Естественное течение атопического дерматита от рождения до 7 лет и ассоциация с бронхиальной астмой. J Allergy Clin Immunol (2004) 113:925–31. 10.1016/j.jaci.2004.01.778 [PubMed] [CrossRef] [Google Scholar]
15. Lowe AJ, Hosking CS, Bennett CM, Carlin JB, Abramson MJ, Hill DJ, et al.
Кожный прик-тест может выявить экзематозных младенцев с риском развития астмы и аллергического ринита. Clin Exp Allergy (2007) 37:1624–31. 10.1111/j.1365-2222.2007.02822.x [PubMed] [CrossRef] [Google Scholar]
16. Jackson DJ, Gern JE, Lemanske RF, Jr. Вклад аллергической сенсибилизации и респираторных патогенов в возникновение астмы. J Allergy Clin Immunol (2016) 137:659–65. 10.1016/j.jaci.2016.01.002 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
17. Rubner FJ, Jackson DJ, Evans MD, Gangnon RE, Tisler CJ, Pappas TE, et al.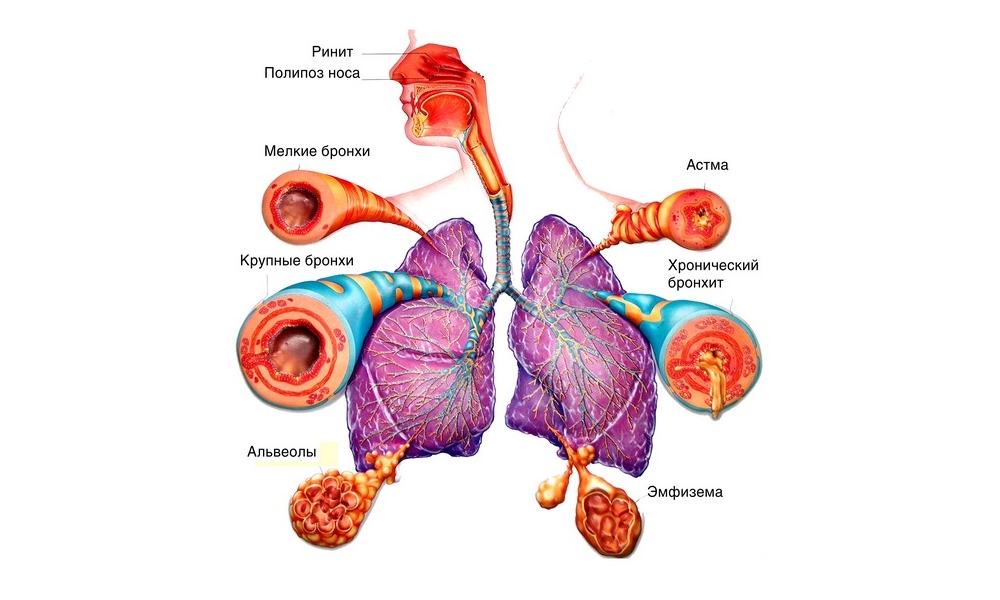
Риновирусное свистящее дыхание в раннем возрасте, аллергическая сенсибилизация и риск астмы в подростковом возрасте. J Allergy Clin Immunol (2017) 139:501–7. 10.1016/j.jaci.2016.03.049 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Simpson A, Tan VY, Winn J, Svensen M, Bishop CM, Heckerman DE, et al.
Помимо атопии: множественные модели сенсибилизации в отношении астмы в когортном исследовании рождения. Am J Respir Crit Care Med (2010) 181:1200–6. 10.1164/rccm.200907-1101OC [PubMed] [CrossRef] [Google Scholar]
19. Мозер С., Перони Д.Г., Комбериати П., Пьячентини Г.Л. Астма и вирусы: есть ли связь?
Front Biosci (Elite Ed) (2014) 1 (6): 46–54. [PubMed] [Google Scholar]
20. Jackson DJ, Evans MD, Gangnon RE, Tisler CJ, Pappas TE, Lee WM, et al.
Доказательства причинно-следственной связи между аллергической сенсибилизацией и риновирусным хрипом в раннем возрасте. Am J Respir Crit Care Med (2012) 185: 281–5. 10.1164/rccm.201104-0660OC [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
21. Simpson A, Soderstrom L, Ahlstedt S, Murray CS, Woodcock A, Custovic A. Количественное определение антител IgE и вероятность хрипов у детей дошкольного возраста. J Allergy Clin Immunol (2005) 116:744–9. 10.1016/j.jaci.2005.06.032 [PubMed] [CrossRef] [Google Scholar]
Simpson A, Soderstrom L, Ahlstedt S, Murray CS, Woodcock A, Custovic A. Количественное определение антител IgE и вероятность хрипов у детей дошкольного возраста. J Allergy Clin Immunol (2005) 116:744–9. 10.1016/j.jaci.2005.06.032 [PubMed] [CrossRef] [Google Scholar]
22. Lodrup Carlsen KC, Soderstrom L, Mowinckel P, Håland G, Pettersen M, Munthe Kaas MC, et al.
Прогнозирование астмы у школьников; значение комбинированных IgE-антител и оценка тяжести обструктивного заболевания дыхательных путей. Аллергия (2010) 65:1134–40. 10.1111/j.1398-9995.2010.02344.x [PubMed] [CrossRef] [Google Scholar]
23. Hose AJ, Depner M, Illi S, Lau S, Keil T, Wahn U, et al.
Анализ латентного класса выявляет клинически значимые фенотипы атопии в 2 возрастных когортах. J Allergy Clin Immunol (2016). 10.1016/j.jaci.2016.08.046 [PubMed] [CrossRef] [Google Scholar]
24. Sharples J, Gupta A, Fleming L, Bossley CJ, Bracken-King M, Hall P, et al.
Долгосрочная эффективность поэтапной оценки проблемной тяжелой астмы у детей. Eur Respir J (2012) 40: 264–7. 10.1183/09031936.00209511 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Eur Respir J (2012) 40: 264–7. 10.1183/09031936.00209511 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Frith J, Fleming L, Bossley C, Ullmann N, Bush A. Сложности определения атопии при тяжелой детской астме. Clin Exp Allergy (2011) 41:948–53. 10.1111/j.1365-2222.2011.03729.x [PubMed] [CrossRef] [Google Scholar]
26. Murray CSPG, Ahlstedt S, Soderstrom L, Johnston SL, Custovic A.
Вероятность госпитализации с обострением бронхиальной астмы увеличивается с повышением уровня специфических IgE-антител. Allergy Clin Immunol Int (2007) 2:270–3. [Академия Google]
27. Soto-Quiros M, Avila L, Platts-Mills TA, Hunt JF, Erdman DD, Carper H, et al.
Высокие титры антител IgE к аллергену пылевого клеща и риск хрипов у детей-астматиков, инфицированных риновирусом. J Allergy Clin Immunol (2012) 129:1499.e–505.e. 10.1016/j.jaci.2012.03.040 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
28. Teach SJ, Gill MA, Togias A, Sorkness CA, Arbes SJ, Jr, Calatroni A, et al .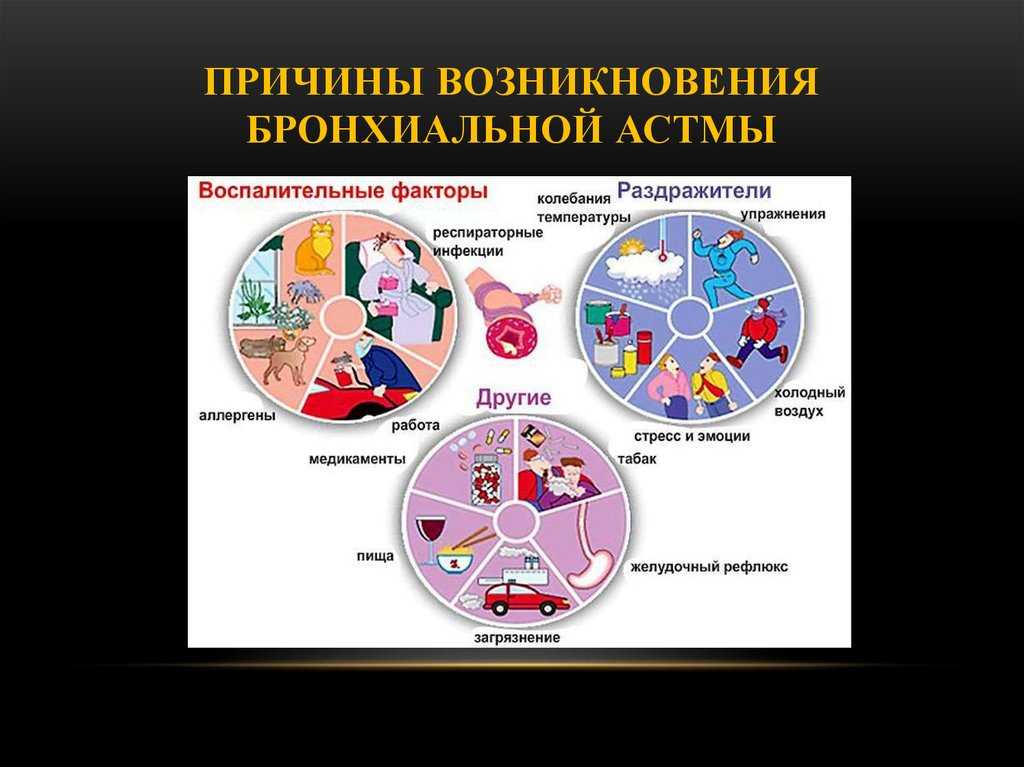
Предсезонное лечение либо омализумабом, либо ингаляционным кортикостероидом для предотвращения обострений осенней астмы. J Allergy Clin Immunol (2015) 136:1476–85. 10.1016/j.jaci.2015.09.008 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
29. Alduraywish SA, Lodge CJ, Campbell B, Allen KJ, Erbas B, Lowe AJ, et al.
Переход от пищевой сенсибилизации в раннем возрасте к аллергическим заболеваниям: систематический обзор и метаанализ исследований когорты новорожденных. Аллергия (2016) 71:77–89. 10.1111/all.12784 [PubMed] [CrossRef] [Google Scholar]
30. Alduraywish SA, Standl M, Lodge CJ, Abramson MJ, Allen KJ, Erbas B, et al.
Есть ли переход от ранней пищевой сенсибилизации к более позднему детскому аллергическому заболеванию дыхательных путей? Результаты двух проспективных когортных исследований. Pediatr Allergy Immunol (2017) 28:30–7. 10.1111/pai.12651 [PubMed] [CrossRef] [Google Scholar]
31. Lotvall J, Akdis CA, Bacharier LB, Bjermer L, Casale TB, Custovic A, et al.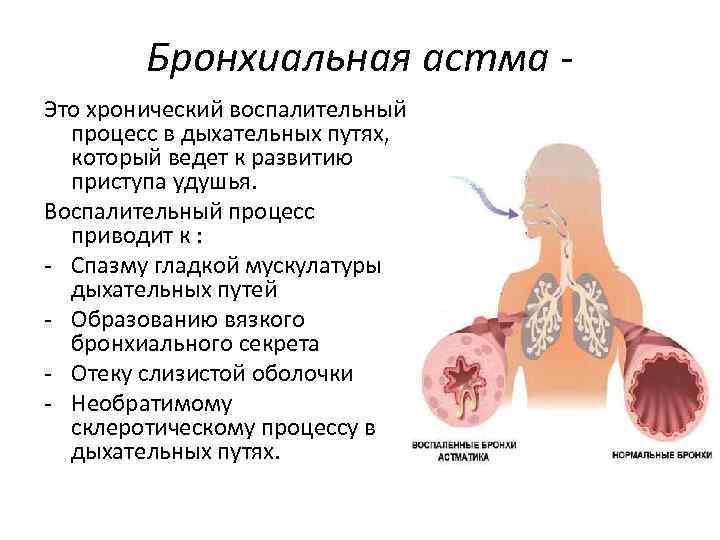
Эндотипы астмы: новый подход к классификации нозологических форм в рамках астматического синдрома. J Allergy Clin Immunol (2011) 127:355–60. 10.1016/j.jaci.2010.11.037 [PubMed] [CrossRef] [Google Scholar]
32. Henderson J, Granell R, Heron J, Sherriff A, Simpson A, Woodcock A, et al.
Ассоциации фенотипов свистящих хрипов в первые 6 лет жизни с атопией, функцией легких и реактивностью дыхательных путей в середине детства. Торакс (2008) 63:974–80. 10.1136/thx.2007.093187 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
33. Chipps BE, Bacharier LB, Harder JM.
Фенотипические проявления свистящего дыхания и астмы у детей: последствия для терапии. Дж. Педиатр (2011) 158:878–84. 10.1016/j.jpeds.2011.01.057 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
34. Lowe L, Murray CS, Martin L, Deas J, Cashin E, Poletti G, et al.
Зарегистрированные и подтвержденные хрипы и функция легких в раннем возрасте. Arch Dis Child (2004) 89: 540–3. 10.1136/adc. 2003.038539 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2003.038539 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
35. Garden FL, Simpson JM, Mellis CM, Marks GB, CAPS Investigators. Изменение проявлений астмы и связанных с астмой признаков в детстве: анализ латентного перехода. Eur Respir J (2016) 47: 499–509. 10.1183/13993003.00284-2015 [PubMed] [CrossRef] [Google Scholar]
36. Savenije OE, Granell R, Caudri D, Koppelman GH, Smit HA, Wijga A, et al.
Сравнение фенотипов свистящих хрипов у детей в 2 возрастных когортах: ALSPAC и PIAMA. J Allergy Clin Immunol (2011) 127:1505–12. 10.1016/j.jaci.2011.02.002 [PubMed] [CrossRef] [Google Scholar]
37. Дуйтс Л., Гранелл Р., Стерн Дж. А., Хендерсон А. Дж. Фенотипы свистящих хрипов у детей влияют на астму, функцию легких и фракцию оксида азота в выдыхаемом воздухе в подростковом возрасте. Eur Respir J (2016) 47: 510–9. 10.1183/13993003.00718-2015 [PubMed] [CrossRef] [Google Scholar]
38. Lazic N, Roberts G, Custovic A, Belgrave D, Bishop CM, Winn J, et al.
Множественные фенотипы атопии и их связь с астмой: аналогичные результаты двух возрастных когорт. Аллергия (2013) 68: 764–70. 10.1111/all.12134 [PubMed] [CrossRef] [Google Scholar]
Семейный анамнез астмы и атопии: углубленный анализ влияния на астму и хрипы у детей в возрасте от 7 до 8 лет
. 2007 г., октябрь; 120 (4): 741-8.
doi: 10.1542/пед.2006-3742.
Андерс Бьерг
1
, Линнея Хедман, Мэтью С. Пержановски, Томас Платтс-Миллс, Бо Лундбек, Ева Рёнмарк
принадлежность
- 1 Обструктивная болезнь легких в Северной Швеции Исследования, Медицинское отделение, Центральная больница Сандербю, Норрботтен, Лулео, Швеция. [email protected]
PMID:
17908760
DOI:
10.
 1542/пед.2006-3742
1542/пед.2006-3742
Андерс Бьерг и др.
Педиатрия.
2007 9 октября0003
. 2007 г., октябрь; 120 (4): 741-8.
doi: 10.1542/пед.2006-3742.
Авторы
Андерс Бьерг
1
, Линнея Хедман, Мэтью С. Пержановски, Томас Платтс-Миллс, Бо Лундбек, Ева Рёнмарк
принадлежность
- 1 Обструктивная болезнь легких в Северной Швеции Исследования, Медицинское отделение, Центральная больница Сандербю в Норрботтене, Лулео, Швеция. [email protected]
PMID:
17908760
DOI:
10.
 1542/пед.2006-3742
1542/пед.2006-3742
Абстрактный
Цели:
На развитие астмы у детей влияет взаимодействие между генетическими факторами и факторами окружающей среды. Неясно, связаны ли отцовские или материнские заболевания с различными рисками. Предыдущие популяционные исследования не проводили стратификацию анализа по полу ребенка и статусу сенсибилизации. Нашей целью было детальное изучение наследственного компонента бронхиальной астмы у детей.
Методы:
Популяционная когорта из 3430 (97% приглашенных) школьников в возрасте от 7 до 8 лет участвовала в расширенном международном исследовании астмы и аллергии в детском возрасте, и две трети из них прошли кожные прик-тесты. Наследственность определялась как наличие в семейном анамнезе (1) астмы и (2) атопии (аллергический ринит или экзема). Многофакторный анализ с поправкой на известные факторы риска развития астмы.
Многофакторный анализ с поправкой на известные факторы риска развития астмы.
Полученные результаты:
В возрасте от 7 до 8 лет распространенность бронхиальной астмы составила 5,3% среди детей и 9,0% среди родителей. У детей без родительской астмы или родительской атопии распространенность астмы составила 2,8%. С поправкой на астму родителей атопия родителей была слабым, но значительным фактором риска. Были незначительные различия в воздействии родительского заболевания между сенсибилизированными и несенсибилизированными детьми, а также между мальчиками и девочками.
Выводы:
Что касается факторов риска детской астмы, то между родительской астмой и родительской атопией были существенные различия. Астма братьев и сестер была только маркером болезни родителей. Взаимодействия между заболеванием родителей и аллергической сенсибилизацией ребенка или полом не были статистически значимыми. Астма у обоих родителей связана с мультипликативным риском, в то время как эффект родительской атопии был аддитивным, хотя и ограниченным. Астма и атопия, несмотря на их причинно-следственную связь, являются отдельными явлениями и могут наследоваться по-разному. Это крупное, популяционное и хорошо охарактеризованное когортное исследование не подтверждает эффекты родительского происхождения, обнаруженные в предыдущих исследованиях.
Астма у обоих родителей связана с мультипликативным риском, в то время как эффект родительской атопии был аддитивным, хотя и ограниченным. Астма и атопия, несмотря на их причинно-следственную связь, являются отдельными явлениями и могут наследоваться по-разному. Это крупное, популяционное и хорошо охарактеризованное когортное исследование не подтверждает эффекты родительского происхождения, обнаруженные в предыдущих исследованиях.
Похожие статьи
Временные тенденции астмы и хрипов у шведских детей в 1996-2006 гг.: распространенность и факторы риска в разбивке по полу.
Бьерг А., Сандстрем Т., Лундбек Б., Рёнмарк Э.
Бьерг А. и др.
Аллергия. 2010 Январь; 65 (1): 48-55. doi: 10.1111/j.1398-9995.2009.02105.x. Epub 2009 1 октября.
Аллергия. 2010.PMID: 19796226
Высокая распространенность атопии, но не астмы, среди детей в промышленно развитых районах Северной Италии: роль семейных факторов и факторов окружающей среды — популяционное исследование.

Дузе М., Донато Ф., Портери В., Пирали Ф., Спинони В., Тосони С., Ветторе М., Ломбарди С.
Дузе М. и соавт.
Детская Аллергия Иммунол. 2007 Май; 18 (3): 201-8. doi: 10.1111/j.1399-3038.2006.00523.x. Epub 2007 7 марта.
Детская Аллергия Иммунол. 2007.PMID: 17346295
Клиническое испытание.
Бронхиальная астма в младшем школьном возрасте: распространенность, ремиссия и последствия аллергической сенсибилизации.
Бьерг-Беклунд А., Пержановски М.С., Платтс-Миллс Т., Сандстрём Т., Лундбек Б., Рёнмарк Э.
Бьерг-Беклунд А. и соавт.
Аллергия. 2006 май; 61 (5): 549-55. doi: 10.1111/j.1398-9995.2006.01027.x.
Аллергия. 2006.PMID: 16629783
Что мы узнаем из генетических когортных исследований?
Кустович А.
 , Симпсон А.
, Симпсон А.
Кустович А. и др.
Pediatr Respir Rev. 2006; 7 Suppl 1:S90-2. doi: 10.1016/j.prrv.2006.04.164. Epub 2006 5 июня.
Педиатр Респир Ред. 2006.PMID: 16798609
Обзор.
Что рассказал нам ECRHS о рисках астмы, аллергии и нарушениях функции легких у детей?
Свейнс К.
Сванес С.
Клин Респир Дж. 2 октября 2008 г. Приложение 1: 34–44. doi: 10.1111/j.1752-699X.2008.00082.x.
Клин Респир Дж. 2008.PMID: 20298348
Обзор.
Посмотреть все похожие статьи
Цитируется
Факторы риска развития астмы в раннем возрасте от 8 до 28 лет: проспективное когортное исследование.
Хедман Л., Альмквист Л., Бьерг А., Андерссон М., Бэкман Х., Пержановски М.
 С., Рёнмарк Э.
С., Рёнмарк Э.
Хедман Л. и соавт.
ERJ Open Res. 2022 г., 12 декабря; 8(4):00074-2022. дои: 10.1183/23120541.00074-2022. Электронная коллекция 2022 окт.
ERJ Open Res. 2022.PMID: 36655222
Бесплатная статья ЧВК.Факторы риска аллергических заболеваний: перекрестный опрос 9501 китайского ребенка дошкольного возраста.
Ян М, Дэн Х, Ван С, Ван К, Ню В, Чжан З.
Ян М. и др.
Пер. Педиатр. 2021 авг;10(8):1989-2005. doi: 10.21037/tp-21-124.
Пер. Педиатр. 2021.PMID: 34584869
Бесплатная статья ЧВК.Бытовые экологические факторы и респираторное здоровье детей: сравнение двух поперечных исследований за 25 лет в Ухане, Китай.
Мэн С., Цао С., Ли С., Ян М., Го Ц., Гун Дж., Лю Ц., Чжан Дж. Дж., Дуань Х.

Мэн X и др.
Дж. Торак Дис. 2021 июль;13(7):4589-4600. doi: 10.21037/jtd-20-2170.
Дж. Торак Дис. 2021.PMID: 34422384
Бесплатная статья ЧВК.Отсутствие продовольственной безопасности в детстве и возникновение астмы: популяционное когортное исследование детей в Онтарио, Канада.
Клеменс К.К., Ле Б., Уэдраого А.М., Маккензи С., Уксус М., Шариф С.З.
Клеменс К.К. и др.
ПЛОС Один. 2021 9 июня;16(6):e0252301. doi: 10.1371/journal.pone.0252301. Электронная коллекция 2021.
ПЛОС Один. 2021.PMID: 34106966
Бесплатная статья ЧВК.TSLP Полиморфизмы при атопическом дерматите и атопическом марше у корейцев.
Хо В.И., Пак К.Ю., Ли М.К., Мун Н.Дж., Сео С.Дж.
Хео В.И. и др.
Энн Дерматол.
