Аллергический у новорожденных дерматит: Аллергический дерматит у грудного ребенка
Аллергический дерматит у грудного ребенка
Аллергический дерматит — это заболевание кожи связанное с повышенной чувствительностью как к аллергенам, а так и к другим раздражителям. Основные проявления аллергического дерматита являются высыпания на коже и зуд. Чаще всего такой дерматит развивается у детей с наследственной предрасположенностью к аллергии. То есть у папы или мамы в детстве были проявления аллергии в виде диатеза, атопического дерматита на пищевые аллергены или контакт с раздражителями (домашняя пыль, шерсть животных, средства для купания, стирки белья, различные крема для нанесения на кожу).
Примерно в половине случаев болезнь проявляется в течение первого года жизни. В основе возникновения аллергического дерматита лежит воспаление кожи, связанное с особенностями строения кожного покрова у детей, с дефицитом выработки некоторых важных белков в коже, изменения ее жирового состава.
Эти особенности строения кожи приводят к увеличенной потере воды через кожу, повышению ее сухости, что облегчает проникновение аллергенов в кожу.
Детские дерматологи Первого детского медицинского центра расскажут в данной статье о том, что такое аллергический дерматит, почему он возникает и что делать, если вы столкнулись с такой проблемой.
Причины аллергического дерматита
Факторами риска возникновения аллергического дерматита у грудных детей являются:
- патологическое течение беременности и родов,
- высокая вирусная или лекарственная нагрузка на плод,
- нарушение питания матери во время беременности,
- позднее прикладывание груди,
- ранний переход на искусственные смеси,
- неправильное введение прикорма,
- неправильный режим питания,
- функциональные нарушения желудочно-кишечного тракта,
- дисбактериоз,
- хроническая инфекция,
- ингаляционные и лекарственные аллергены.
Какие меры профилактики и лечения помогут ребенку с аллергическим дерматитом
Во-первых, необходимо избегать факторов, провоцирующих обострение заболевания (так называемых аллергенов и раздражителей).
Это аллергены окружающей среды: домашняя пыль, пылевые клещи, шерсть животных; средства бытовой химии, моющие, парфюмерные и косметические средства; шерстяная или синтетическая одежда; климат: слишком сухой воздух, холодный воздух, перепады температуры.
Поддерживайте дома благоприятный микроклимат: влажность не менее 40 % и температуру в 20-22 градуса. Сухой воздух в комнате заставит кожу терять воду и пересыхать.
Необходимо регулярно проветривать помещение, проводить влажную уборку, использовать увлажнители.
Использовать мягкую, удобную и свободную одежду, предпочтительно из хлопчатобумажных тканей. Летом важна одежда из натуральных тканей; нельзя допускать перегрева ребёнка. Не используйте одежду из синтетических тканей, шерсти.
Регулярно подстригайте ребенку ногти, чтобы предотвратить повреждение кожи. Обрабатывайте кожу вокруг ногтевой пластины дезинфицирующими средствами. При выраженном зуде на ночь можно надевать хлопчатобумажные носки и перчатки, чтобы избежать непроизвольного расчесывания по ночам.
Добавляйте дополнительный цикл ополаскивания при стирке, используйте жидкие моющие средства — они легче выполаскиваются из тканей.
Провоцирующими факторами являются также аллергены продуктов питания: коровье молоко, куриные яйца, пшеница, орехи, соя, морепродукты и так далее.
Аллергия на пищевые продукты встречается у половины детей с аллергическим дерматитом. Частыми пищевыми аллергенами являются коровье молоко и куриные яйца. При исключении из рациона мамы и ребенка этих продуктов, кожные проявления заболевания значительно уменьшаются. Доказано, что гипоаллергенная диета матери снижает риск развития пищевой аллергии у ребенка. Так же поможет определить виновный продукт тщательное ведение пищевого дневника. При усилении высыпаний у ребенка, продукт исключается из рациона.
В период продолжающегося грудного вскармливания продукты прикорма ребенку должны вводиться в рацион по одному, не содержать консервантов, искусственных красителей, ароматизаторов. Если есть аллергия на белок коровьего молока, прикорм не должен содержать молочных продуктов.
Если есть аллергия на белок коровьего молока, прикорм не должен содержать молочных продуктов.
В период обострения новые продукты не вводятся. В качестве овощного прикорма использовать кабачки, патиссоны, цветную капусту. Каши предпочтительно вводить безглютеновые : гречневую, рисовую, кукурузную. В качестве мясного прикорма рекомендовано использовать специализированные детские консервы из мяса кролика, индейки, конины, ягненка, нежирной свинины. Детям с аллергией на белок коровьего молока не следует давать говядину и телятину.
Во-вторых, необходимо смягчение и увлажнение кожи с использованием специальных увлажнителей — эмолентов.
Как правильно увлажнять кожу?
Учитывая особенности строения кожи у детей как в области высыпаний, так и на неповрежденной коже, требует ЕЖЕДНЕВНОГО использования увлажняющих средств (эмолентов) в больших количествах. Может понадобиться до 250-500 г. эмолентов в неделю.
- Наносите увлажняющее средство не реже 2х раз в день.

- Многие дети лучше переносят нейтральные средства без отдушек, на основе вазелина.
- Наносите смягчающее средство в течение 3х минут после мытья.
- Для каждого ребенка подбирается своя форма выпуска соответственно проявлениям аллергического дерматита.
- Не массируйте и не слишком втирайте кремы или мази.
Смягчающие средства можно наносить до или после любых других препаратов, например, гормональных кремов, но лучше выдержать интервал 30 минут между разными препаратами.
Купание
Используйте для купания теплую воду 32-36 С, но с учетом индивидуальной чувствительности ребенка. Купание в горячей воде вызывает обострение дерматита и усиление зуда!
Купать ребёнка в среднем 1 раз в день. Ванна лучше, чем душ. Продолжительность купания не более 5-10 минут.
После водных процедур вытирайте кожу аккуратными промокательными движениями. Тереть нельзя! Нанесите смягчающий крем СРАЗУ после мытья (не позднее 3х минут после мытья) для удержания влаги в коже.
Пользуйтесь специальными средствами для купания детей с нейтральным pH 5,5, которые не пересушивают кожу, не содержат в составе мыла и сульфатов. Пятиминутного купания достаточно для насыщения верхнего слоя кожи водой. Мыть ребёнка со специальными средствами для очищения кожи достаточно 1-2 раза в неделю.
ВАЖНО! Купание в отварах трав, череды, ромашки, березы, коры дуба и других растительных компонентов детям с аллергическим дерматитом не рекомендуется! Все фитокомпоненты не только сушат кожу, но и сами по себе могут быть аллергенами и приводить к обострению. Это относиться и к купанию в «марганцовке», которая также сушит кожу. Кожу детей с аллергическим дерматитом необходимо УВЛАЖНЯТЬ, не допуская её сухости.
Вакцинируйте ребенка с аллергическим дерматитом согласно национальному календарю. Но в период сильного обострения вакцинацию проводить не следует, дождитесь стихания проявлений заболевания не менее 2х недель.
При обострении аллергического дерматита одних эмолентов может быть недостаточно. В такой ситуации вы должны обратиться к своему врачу педиатру, или к узкому специалисту дерматологу или аллергологу. Так как в такой ситуации должны применяться специальные противовоспалительные препараты в виде наружных кремов, мазей, а также противоаллергические препараты для приема внутрь.
В такой ситуации вы должны обратиться к своему врачу педиатру, или к узкому специалисту дерматологу или аллергологу. Так как в такой ситуации должны применяться специальные противовоспалительные препараты в виде наружных кремов, мазей, а также противоаллергические препараты для приема внутрь.
Детский дерматолог в Саратове
В нашем «Первом детском медицинском центре» проводиться лабораторная диагностика для определения причинного аллергена, работают высококлассные специалисты дерматологи, аллергологи, гастроэнтерологи, врачи функциональной диагностики. Они помогут найти причину проявлений аллергии у Вашего ребёнка, подберут правильную терапию, помогут составить индивидуальный план вакцинации. Наша задача: снять симптомы и дискомфорт, предотвратить формирование тяжелых форм заболевания, снизить риск вторичной инфекции, избежать проникновения через кожу аллергенов, вызывающих бронхиальную астму.
Записаться на прием к детскому дерматологу в Саратове в Первый ДМЦ можно с 8. 00 до 20.00 по телефону (8452) 244-000. Прием ведется по предварительной записи.
00 до 20.00 по телефону (8452) 244-000. Прием ведется по предварительной записи.
Поделиться Авторы: врач, к. м. н., Юдинцева М. С., [email protected] Оглавление:
Общие сведения Термин диатез родители используют обычно для описания кожных покраснений, пятен и других высыпаний на коже ребенка. А термином «диатез»обозначают предрасположенность к некоторым болезням или неадекватным реакциям на обычные раздражители. Аллергический дерматит в детском возрасте встречается достаточно часто, что объясняется целым рядом факторов. После рождения в организме ребенка происходят очень серьезные перестройки. Они затрагивают большинство жизненных систем, в том числе и иммунную. Из теплой, уютной и безопасной мамы малыш попадает в агрессивную среду, которая ежедневно пытается атаковать его различными аллергенами. Постепенно происходит обучение организма, он привыкает и формируется правильный иммунный ответ, который впоследствии защищает человека на протяжении всей жизни. Но пока все эти изменения не закончатся, дети необычайно подвержены аллергическим заболеваниям. Мама съедает кусочек персика или клубники – а у грудного ребенка, который питается ее молоком, появляется сыпь, то же может возникнуть при введении некоторых видов прикорма. Причины развития аллергического дерматитаСледует понимать, что кожные проявления детского диатеза не являются болезнью кожи. Это лишь кожное проявление аллергической реакции. В силу незрелости иммунной и пищеварительной системы, недостаточности детоксицирующей функции печени некоторые попадающие в организм вещества не усваиваются. Они не могут быть полностью переварены в кишечнике или не могут быть нейтрализованы печенью. Эти вещества, в результате определенных превращений, приобретают свойства антигенов и вызывают выработку антител. Комплексы антиген-антитело провоцируют появление сыпи. Существует три пути попадания аллергена в организм ребенка:
СимптомыСимптомы диатеза (аллергического дерматита) разнообразны — участки покраснения кожи, сыпь в виде красных точек, пятен и пятнышек, нередко зуд, шелушение и сухость кожи, трещинки, язвы и язвочки. ОсложненияК осложнениям аллергического дерматита относят инфицирование кожи вследствие проникновения бактерий в ранки в местах расчесов кожи. Что можете сделать Вы?Прежде всего, следует убедиться, что причиной сыпи является аллергическое заболевание. Для этого необходимо вызвать педиатра, который исключит возможные инфекции и болезни кожи. В случае пищевой аллергии, следует на длительный срок отказаться от приема в пищу аллергена (если он известен), а также от всех продуктов, являющихся высоковероятным источником аллергии (цитрусовые, как, впрочем, и любые другие экзотические овощи-фрукты, клубнику, шоколад). Если аллергия развилась во время введения прикорма, постарайтесь придерживаться следующих правил: следует вводить не более 1 нового продукта в 1-2 недели. Контактная аллергия может возникать на компоненты моющих средств, ткань, из которой сшита одежда, или материал, из которого произведены игрушки. Используйте только специальные детские порошки или детское мыло. После стирки последнее полоскание лучше осуществлять в воде, в которой нет хлора — или в фильтрованной, или в кипяченой. При купании даже детские мыло и шампунь используют не чаще одного, максимум двух раз в неделю, т. к. любые мыла нейтрализуют защитную жировую пленку, которой покрыта кожа. Аллергический дерматит вследствие вдыхания частиц домашней пыли, различных аэрозолей, кормов для животных, средств от насекомых возникает у малышей не менее часто. Помните, что использование любых лекарственных препаратов у ребенка с детским диатезом требует особой осторожности. Старайтесь не применять никакие лекарственные средства без назначения врача. Помните также, что средства в форме сиропов содержат разнообразные добавки (красители, ароматизаторы), способные вызвать или усилить аллергию. ЛечениеЧто может сделать врачПодтвердив аллергическую природу высыпаний, врач назначит адекватную диету. Для купирования симптомов диатеза и снижения зуда детям назначают антигистаминные средства, в т.ч. наружного применения, а в более тяжелых случаях — глюкокортикостероиды. Профилактика аллергического дерматитаПрофилактика диатеза включает длительное грудное вскармливание и соблюдение кормящей женщиной режима питания, правильное введение прикорма, грамотное кормление ребенка и своевременное выявление дисбактериоза кишечника. Аллергический дерматит, как правило, явление временное. По мере роста ребенка совершенствуются функции печени и кишечника, иммунная система. Существует даже такой термин «перерасти аллергию». L20.8 — Другие атопические дерматиты (нейродермит, экзема) Купить в интернет-аптеке
Перед началом применения любого препарата посоветуйтесь со специалистом Список использованной литературы
← Предыдущая статья Следующая статья → Читать далее Вас может заинтересовать
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Атопический дерматит у детей | Краевой кожно-венерологический диспансер г.
 Хабаровска
Хабаровска
Размер шрифта:
А4
А
А
Цвет:
a
a
a
17 Сентябрь, 2015
Атопический дерматит — это кожное заболевание с аллергической природой и хроническим течением. Развитие патологии происходит в нескольких стадиях с появлением конкретных высыпаний. Появление высыпаний сооапровождается выраженным зудом и вызывает беспокойство у ребенка.
Отчего в детском возрасте развивается атопический дерматит?
Факторами, предрасполагающими к появлению болезни у малышей, могут быть:
· поступление в организм пищевых аллергенов;
· инфекционное поражение кожи;
· наследственная предрасположенность;
· пренебрежение правилами гигиены;
· постоянное пребывание в стрессовых ситуациях;
· непереносимость климатических или экологических условий;
· пылевые клещи (пример не специфического фактора).
Пищевые аллергены как причины возникновения атопического дерматита у детей варьируются в зависимости от возрастной категории. У самых маленьких аллергия способна развиваться на белковые компоненты, составляющие питание. Они содержатся в коровьем молоке, злаках, мёде, рыбе, сое, орехах и яйцах.
По мере взросления человек может утрачивать восприимчивость к пищевым компонентам. Но бывает и так, что характерная симптоматика на определенный продукт проявляется на протяжении всей жизни.
Аэроаллергены – вторая по важности группа факторов, провоцирующих атопию на кожных покровах. Ими являются бытовые, пыльцевые и эпидермальные раздражители, проникающие в организм через дыхательную систему. Исчадием бытовых аллергенов зачастую становится пыль, точнее – ее «население» в виде клещей. Паразиты питаются чешуйками кожи. Случаи эпидермальной аллергии у детей регистрируются после контакта с домашними животными.
Обострение атопии в весенние и летние месяцы может быть связано с распространением по воздуху пыльцы растений. Но если отбросить бытовые, природные и пищевые факторы, на первый план могут выступить нарушения нервной деятельности. Пораженные кожные покровы передают специфические сигналы в нервную систему, которые мозг возвращает в организм невротическими расстройствами. Но если они уже составляли проблему для ребенка, сбои только усугубляют течение болезни.
Но если отбросить бытовые, природные и пищевые факторы, на первый план могут выступить нарушения нервной деятельности. Пораженные кожные покровы передают специфические сигналы в нервную систему, которые мозг возвращает в организм невротическими расстройствами. Но если они уже составляли проблему для ребенка, сбои только усугубляют течение болезни.
Микроорганизмы – отдельная группа причин, вызывающих атопическую экзему у малышей. Заболевание часто осложняется бактериальными инфекциями. К их возбудителям относятся дрожжи Malassezia и бактерии Saures. Процесс синтеза дрожжей служит благоприятным условием для развития атопии.
Численность не специфических раздражителей составляют химические вещества и моющие средства, с которыми контактировал малыш. Проблема атопии также может появиться вследствие ношения одежды из грубых тканей или вещей, выстиранных в порошке с вредными для детской кожи компонентами. Выявление не специфических факторов воздействия происходит методом исключения.
Возрастные особенности течения заболевания
Определение трех форм атопического дерматита у детей специалисты объясняют разными клиническими симптомами, имеющими зависимость от возраста больных. Рассмотрим их подробнее.
1. Младенческая форма встречается до 3 лет.
2. Детская развивается в период от 3 до 12 лет.
3. Подростковая поражает юношей и девушек 12 – 18 лет.
В каждом возрастном периоде кожные изменения имеют собственные морфологические особенности. С 3 до 6 мес. атопия проявляется эритематозными элементами на щеках. Они имеют вид молочного струпа, серозных эрозий и папул. Развивается шелушение покровов. Помимо щек болезнь также поражает:
· лоб;
· ушные раковины;
· волосистую область головы;
· разгибательные поверхности рук и ног.
Когда малыш пребывает в возрасте от 6 мес. до 1,5 лет, атопия выражается отечностью, гиперемией и истечением экссудата. Экзема затрагивает слизистые оболочки половых органов, носа, органов зрения, пищеварительного тракта, мочевыделительной и дыхательной систем.
От полутора и до 3 лет папулы сливаются и образуют единые очаги под названием строфулюс. У малышей наблюдается сухость и уплотнение кожной ткани. Усиление естественного рисунка говорит о лихенизации кожи. В основном изменения наблюдаются на сгибательных поверхностях конечностей и в редких случаях они встречаются на стопах, шее и запястьях.
Независимо от возраста малыша острая стадия атопии у него может исчезнуть также внезапно, как и появилась. Однако это не означает полной самоликвидации патологии. Она просто скрывается в организме и ожидает подходящего случая для активизации. Поэтому заболевание следует лечить сразу, пока имеются яркие признаки. Для возрастных рамок 3 – 5 лет характерно развитие стойкого нейродермита. Болезнь поражает только сгибательные участки конечностей. Как выглядит атопический дерматит у детей разного возраста, показано на фото:
Клинические признаки атопического дерматита у детей выражаются изменениями на коже, в нервной деятельности и ухудшают у них качество жизни. Заболевание всегда протекает с зудом. В связи с этим неприятным явлением дети становятся беспокойными, агрессивными и все время норовят почесать зудящие покровы. Из-за этого нарушается сон. В итоге на теле появляются расчесы, через которые могут легко проникнуть болезнетворные микробы и усложнить течение заболевания. Болезнь станет представлять опасность для здоровья ребенка только при отсутствии лечения.
Заболевание всегда протекает с зудом. В связи с этим неприятным явлением дети становятся беспокойными, агрессивными и все время норовят почесать зудящие покровы. Из-за этого нарушается сон. В итоге на теле появляются расчесы, через которые могут легко проникнуть болезнетворные микробы и усложнить течение заболевания. Болезнь станет представлять опасность для здоровья ребенка только при отсутствии лечения.
Терапия нейродермита у детей не ограничивается назначением медикаментов. Лечение должно быть комплексным под наблюдением врача. Самое главное это соблюдение диеты и ограничение контакта с возможными аллергенами. Так как постоянное воздействие аллергена на организм вызывает утяжеление заболевания. После купирования обострения кожа таких детей нуждается в специальном уходе с использованием гипоаллергенных моющих средств и эмолентов . Для того чтобы лечение было успешным нужно вовремя обращаться за медицинской помощью и четко выполнять все рекомендации врача. Не стоит эксперементировать и заниматься самолечением. Только совместные усилия врача и родителей приводят к стойкому положительному результату.
Только совместные усилия врача и родителей приводят к стойкому положительному результату.
Атопический дерматит у детей: симптомы, причины и лечение
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Что такое атопический дерматит
Атопический дерматит — это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще — аллергического ринита или экземы [2].
В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще — аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем.
- Покраснения и воспаления на коже (особенно симметричные).

- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое — улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.

- У более 50% детей — если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей — это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер — бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер — бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие.
 Обострения происходят не чаще двух раз в год.
Обострения происходят не чаще двух раз в год. - Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий — до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты — косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов — важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи — помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках — повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].

- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда — клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактика
направлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.

- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
2. Вторичная профилактика
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
3.Третичная профилактика
— это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е. , 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
, 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
Аллергический, контактный дерматит у детей: лечение
Аллергический дерматит у ребенка – это воспалительный процесс кожных покровов, возникающий вследствие аллергической реакции детского организма на внешний раздражитель (аллерген).
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Аллергический дерматит у ребенка Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
В народе аллергический дерматит у ребенка часто называют словом «диатез». Хотя, если разобраться, диатез – это предрасположенность организма к аллергическим реакциям, а само проявление такой реакции, это уже не предрасположенность, а конкретная аллергия. Так что мы оставим слово «диатез» в покое и будем называть понятия своими именами.
С самых первых дней жизни организм малыша сталкивается с огромным количеством самых различных, и совершенно незнакомых ему веществ, которые являются потенциальными аллергенами. Почему же тогда не все дети страдают от аллергии? Этому есть довольно простое объяснение. Уровень здоровья каждого малыша индивидуален и зависит от двух факторов: а) наследственности (доставшейся от родителей генетической базы), и б) влияния факторов внешней среды (начиная от маминой беременности и заканчивая условиями проживания крохи). Вот и получается, что предрасположенность к заболеваниям аллергической этиологии зависит не от организма ребёнка, а именно от родителей (генетики) и его образа жизни.
Теперь поговорим о самой болезни, предрасположенность к которой мы уже рассмотрели. Аллергический дерматит у ребенка, как мы уже выяснили, это не диатез, а аллергическая реакция на конкретный раздражитель. Симптоматика его проявлений разнообразна – фрагментарное покраснение кожных покровов, сыпь в виде красных точечек (крапивница), пятна разной величины, сильный зуд, шелушение и сухость кожи, язвочки и трещинки. Эти все симптомы описывают экссудативно-катаральный диатез, (т.е. уже конкретную аллергию), который очень часто встречается у детей первого года жизни. Принципиальная особенность этого вида диатеза состоит в том, что при предрасположенности малыша к аллергическим реакциям, реально помощь ему в состоянии только родители. Доктор может просто немного облегчить симптоматику, и не более того.
Проявление аллергического дерматита на коже, — это не кожное заболевание. Это наружное проявление того, что внутри! Изнутри это выглядит приблизительно так: в организм вашего малыша попадают некоторые вещества, которые, в силу разных причин, не перевариваются в кишечнике, не выводятся почками, не нейтрализуются печенью и не выводятся лёгкими. Эти вещества становятся (скорее, приобретают их признаки) антигенами и запускают механизм выработки антител для борьбы с этими антигенами. Это приблизительный алгоритм появления аллергической реакции, результатом которой и является сыпь. В случае аллергии, высыпания разного рода на теле – это уже следствие, а причиной является контакт детского организма с определенными веществами, которые именно у этого ребенка вызывают аллергическую реакцию, и эти вещества, в данный момент, выступают в роли аллергенов.
Эти вещества становятся (скорее, приобретают их признаки) антигенами и запускают механизм выработки антител для борьбы с этими антигенами. Это приблизительный алгоритм появления аллергической реакции, результатом которой и является сыпь. В случае аллергии, высыпания разного рода на теле – это уже следствие, а причиной является контакт детского организма с определенными веществами, которые именно у этого ребенка вызывают аллергическую реакцию, и эти вещества, в данный момент, выступают в роли аллергенов.
В организм ребенка аллерген может попасть только тремя естественными путями:
- с пищей и водой (вызывает пищевую аллергию).
- при непосредственном контакте с кожей (вызывает контактную аллергию).
- при дыхании (вызывает респираторную аллергию).
Если причина аллергической реакции у малыша очевидна, то и действия родителей должны быть соответствующими. Заметили отрицательную реакцию ребенка на какой-либо вид пищи – немедленно исключить ее из детского рациона. Увидели раздражение на коже малыша после освежителя воздуха – табу на его применение, лучше откройте окно и хорошо проветрите квартиру. Если вы заметили, что кроху беспокоят высыпания после выстиранной порошком с биокомпонентами одежды, срочно замените стиральный порошок детским мылом. Причем, в таком случае, детским мылом придется стирать не только вещи и постельное белье ребенка, но и свои.
Увидели раздражение на коже малыша после освежителя воздуха – табу на его применение, лучше откройте окно и хорошо проветрите квартиру. Если вы заметили, что кроху беспокоят высыпания после выстиранной порошком с биокомпонентами одежды, срочно замените стиральный порошок детским мылом. Причем, в таком случае, детским мылом придется стирать не только вещи и постельное белье ребенка, но и свои.
Чтобы уменьшить риск провокации пищевой аллергии, не нужно спешить вводить прикорм грудному ребенку, не слишком экспериментируйте с новыми видами продуктов. Но, если аллергическая реакция всё-же наступила, сразу исключайте его из рациона. Не уменьшайте дозу, а исключайте полностью минимум на пару месяцев. Любой прикорм и сроки его введения оговаривайте с педиатром, который наблюдает вашего малыша, а не с подругами. Повторюсь еще раз – организм каждого ребенка индивидуален!
Аллергическая реакция может наступить не только на какой-либо продукт, но и на его избыток. Непонятно? Тогда скажу проще – перекорм ребенка, особенно «искусственника», приводит к тому, что кишечник младенца физически не успевает переварить всю пищу, которую «заботливые» мамочки и бабушки скармливают малышу. В результате этого, неперевареные остатки пищи в кишечнике начинают гнить, и становятся рассадником всяких патогенных микроорганизмов, и, как следствие, токсинов. Эти токсины разносятся с кровью и лимфой по всему организму, вызывая его интоксикацию. К сожалению, печень малыша не в состоянии справиться со всеми токсинами. Делаем вывод: намного лучше ребенка недокормить, чем перекормить. По мере взросления, органы малыша начинают лучше функционировать (и печень тоже), и аллергия исчезает.
В результате этого, неперевареные остатки пищи в кишечнике начинают гнить, и становятся рассадником всяких патогенных микроорганизмов, и, как следствие, токсинов. Эти токсины разносятся с кровью и лимфой по всему организму, вызывая его интоксикацию. К сожалению, печень малыша не в состоянии справиться со всеми токсинами. Делаем вывод: намного лучше ребенка недокормить, чем перекормить. По мере взросления, органы малыша начинают лучше функционировать (и печень тоже), и аллергия исчезает.
Лечение аллергического дерматита у детей, в общем, не требуется. Только антигистаминные препараты в виде мазей, кремов и таблеток, если малыша очень сильно беспокоит зуд и мокнутие кожных покровов. Главное, нужно наладить режим, дозу и качество питания.
Теперь рассмотрим, что же такое контактный дерматит у детей? Прежде всего, это аллергическая реакция контактного типа. Она может быть вызвана контактом аллергена с кожей малыша. Этим самым аллергеном может оказаться вещество, содержащееся в стиральном порошке, шампуне или, даже, в детском мыле. Использовать мыло и шампуни для детской гигиены можно не чаще двух раз в неделю. Пусть и любимая, но из низкопробного материала игрушка, может запросто спровоцировать аллергическую реакцию у ребёнка. Хлор, содержащийся в воде, сам по себе является сильнейшим аллергеном. Поэтому, купая малыша, или стирая его вещи, постарайтесь отфильтровать воду, или прокипятить ее. При сильном нагревании хлор улетучивается. Нательное белье малыша должно быть изготовлено из гипоаллергенных тканей (хлопок, лен) и совершенно неокрашенных. Ни о какой одежде из синтетики даже речи быть не может.
Использовать мыло и шампуни для детской гигиены можно не чаще двух раз в неделю. Пусть и любимая, но из низкопробного материала игрушка, может запросто спровоцировать аллергическую реакцию у ребёнка. Хлор, содержащийся в воде, сам по себе является сильнейшим аллергеном. Поэтому, купая малыша, или стирая его вещи, постарайтесь отфильтровать воду, или прокипятить ее. При сильном нагревании хлор улетучивается. Нательное белье малыша должно быть изготовлено из гипоаллергенных тканей (хлопок, лен) и совершенно неокрашенных. Ни о какой одежде из синтетики даже речи быть не может.
Контактный дерматит у детей – это не приговор, и лечение будет заключаться в применении антигистаминных препаратах (при необходимости) и мамином контроле над качеством бытовой химии и материалов, с которыми контактирует кожа малыша.
Аллергия во время беременности: лечение На сегодняшний день аллергическому заболеванию подвержено свыше 20 % людей по всей планете. Количество людей, болеющих аллергией, возрастает в 2-3 раза каждые 10 лет из последних 30. Это связано с тем, что состояние экологии неустанно ухудшается, люди чаще подвержены стрессу, чем раньше, а промышленность развивают быстро, но, не соблюдая при этом в требуемой степени меры по охране и сохранению окружающей среды. Аллергия на сладкое: симптомы, лечение Вы любите сладкое? Шоколад, сосательные конфеты, мороженое, булочки с повидлом и пирожные со сладким заварным кремом. Звучит очень вкусно. Но на пути сладкоежки вас ждет немалый риск заработать себе аллергию на сладкое. Аллергия по сути своей это эдакая накопительная система «бонусов». Аллергия на табачный дым: симптомы, лечение Аллергическое заболевание возникает тогда, когда в иммунной системе человека происходит сбой, и она неправильно реагирует на вещества, которые становятся раздражителями или, по-другому, аллергенами. Аллергеном может стать любое вещество, с которым человек вступает в контакт на протяжении жизни, и по необъяснимым причинам
Это связано с тем, что состояние экологии неустанно ухудшается, люди чаще подвержены стрессу, чем раньше, а промышленность развивают быстро, но, не соблюдая при этом в требуемой степени меры по охране и сохранению окружающей среды. Аллергия на сладкое: симптомы, лечение Вы любите сладкое? Шоколад, сосательные конфеты, мороженое, булочки с повидлом и пирожные со сладким заварным кремом. Звучит очень вкусно. Но на пути сладкоежки вас ждет немалый риск заработать себе аллергию на сладкое. Аллергия по сути своей это эдакая накопительная система «бонусов». Аллергия на табачный дым: симптомы, лечение Аллергическое заболевание возникает тогда, когда в иммунной системе человека происходит сбой, и она неправильно реагирует на вещества, которые становятся раздражителями или, по-другому, аллергенами. Аллергеном может стать любое вещество, с которым человек вступает в контакт на протяжении жизни, и по необъяснимым причинам
Атопический дерматит у ребенка (или аллергический диатез/нейродермия) причины, лечение
20. 08.2018
08.2018
≈ 3 мин время прочтения
Содержание
Причины возникновения аллергического дерматита
Как распознать атопический дерматит
Профилактика и лечение атопического дерматита
Аллергия у детей может проявляться по-разному. На 2 – 3-м месяце жизни у малыша иногда возникает покраснение кожи. Увеличивающиеся объемы поражения, отечность и ярко-красный цвет этих мест могут говорить о том, что у ребенка аллергический диатез — врачи называют его «нейродермитом» и «атопическим дерматитом».
На 2 – 3-м месяце жизни у малыша иногда возникает покраснение кожи. Увеличивающиеся объемы поражения, отечность и ярко-красный цвет этих мест могут говорить о том, что у ребенка аллергический диатез — врачи называют его «нейродермитом» и «атопическим дерматитом».
Есть большая вероятность, что самостоятельно это заболевание не пройдет, и нужно как можно скорее обратиться к врачу. Иначе покраснение может перейти во вторую, более тяжелую, стадию, которая сопровождается зудом и доставляет ребенку сильный дискомфорт.
Аллергический дерматит проявляется в тех или иных формах примерно у 30 – 60 % детей в первые 2 года жизни. Для 75 – 90 % из них он является лишь эпизодом, и только у немногих впоследствии могут развиться аллергические заболевания.
- Появление этой болезни может спровоцировать неправильное питание будущей мамы во время беременности.
- Считается, что обильное употребление в пищу шоколада, клубники, цитрусовых и других «красных» фруктов может привести к разладу в работе пищеварительной системы ребенка.
 Лучше всего есть меньше консервов, больше натуральных продуктов и как можно чаще бывать на свежем воздухе.
Лучше всего есть меньше консервов, больше натуральных продуктов и как можно чаще бывать на свежем воздухе. - И все же основной причиной возникновения атопического дерматита на первом году жизни малыша считают пищевую аллергию. У грудничков снижена защитная функция кишечника — в этом возрасте вырабатывается еще недостаточно пищеварительных ферментов, защитных антител и повышена проницаемость кишечной стенки.
- Совокупность этих возрастных особенностей желудочно-кишечного тракта малышей приводит к тому, что недорасщепленные пищевые компоненты, в первую очередь белки, легко всасываются в кровяное русло. Крупные обломки молекул обладают выраженными антигенными свойствами и запускают цепь аллергических реакций.
- Как правило, родители понимают, что у ребенка начался приступ аллергического диатеза, когда большие участки кожи покраснели и слегка припухли. Обычно поражаются щеки, сгибы рук и ног, кожа головы, уши.
- Но и небольшая ярко-красная сыпь может относиться к аллергическому диатезу, также как и долго не проходящие опрелости, и чрезмерно сухая кожа, покрытая корочкой.
 Ухудшение состояния связано с зудом в пораженных местах и мокнущих ранах.
Ухудшение состояния связано с зудом в пораженных местах и мокнущих ранах. - Атопический дерматит может осложниться вторичной инфекцией (следствие глубоких расчесов), что приводит к развитию пиодермии и экземам.
- Чаще всего аллергический диатез возникает на фоне дисбактериоза — в этом случае характерны такие признаки, как частый и жидкий стул с пеной или зеленоватым оттенком, боли в животике.
В 90 % случаев атопический дерматит при соблюдении профилактических мер и диеты должен пройти к 6 месяцам – 1 году. Вылечить его можно до 3 лет. Если этим не заниматься, то он может преследовать человека всю жизнь.
Какие продукты могут вызывать атопический дерматит?
В первые несколько недель педиатры рекомендуют не употреблять маме в пищу никаких «подозрительных» продуктов, в том числе красных ягод, помидоров, цитрусовых, шоколада, рыбы, орехов, меда и другой аллергенной еды.
Исключив все возможные аллергены и вылечив кожу ребенка, рекомендуется постепенно очень осторожно добавлять продукты в рацион и смотреть, на что конкретно возникает аллергия. Она может проявляться буквально сразу после еды, а может и через несколько дней — когда неперевариваемые остатки накопятся в организме ребенка в достаточном объеме, чтобы вызвать реакцию.
Она может проявляться буквально сразу после еды, а может и через несколько дней — когда неперевариваемые остатки накопятся в организме ребенка в достаточном объеме, чтобы вызвать реакцию.
- Очень важно, чтобы дети, которые подвержены атопическому дерматиту, находились на грудном вскармливании.
- Если по каким-то причинам грудное вскармливание невозможно, то вам придется сложнее. В этом случае врачи, как правило, рекомендуют гипоаллергенное детское питание.
- Детям с атопическим дерматитом, которые находятся на грудном вскармливании, рекомендуется, наоборот, вводить прикорм не раньше 6 месяцев и, также как и в первом случае, соблюдать диету.
- Прикорм предлагают начать с каш — желательно с гречневой, кукурузной или рисовой, приготовленных на воде. Если ребенок ест, скажем, гречневую кашу, то никаких других ему давать не нужно. Пусть организм малыша привыкает к новой еде постепенно.
- Через 2 – 3 недели, если не последовало реакции на кашу, добавляют мясное детское питание — индейку или кролика.
 Опять же, если ребенок ест индейку, то пока ничего другого вводить в его рацион не следует.
Опять же, если ребенок ест индейку, то пока ничего другого вводить в его рацион не следует. - Еще через 2 – 3 недели добавляют овощное или фруктовое пюре — кабачок, цветную капусту и брокколи. Соки вводят в самый последний момент. Монодиете предлагается следовать пока как минимум 6 месяцев. И если симптомы заболевания ушли, то можно аккуратно вводить новые продукты, но при этом помнить, что ребенок подвержен риску повторно заболеть.
Аллергологи также рекомендуют при первых признаках атопического дерматита сдать анализ кала, чтобы выявить состояние пищеварительного тракта, а после того, как ребенок пошел на поправку, — проводить анализы повторно и наблюдать развитие заболевания в динамике.Основа исчезновения симптомов нейродермита — правильный уход за кожей.
- Кожу надо мыть 1 – 2 раза в день специальным средством, которое вам посоветует врач. При обострении заболевания хорошо помогают теплые (37 °С) ванны с лавровым листом (6 – 8 листиков заварить стаканом кипятка, дать настояться полчаса, вылить в ванну с водой).
 При уменьшении и исчезновении симптомов рекомендуют ванны с морской солью.
При уменьшении и исчезновении симптомов рекомендуют ванны с морской солью. - После мытья следует ополоснуть малыша чистой кипяченой или минеральной водой и, не вытирая его, нанести на кожу назначенный врачом крем.
- Затем можно промокнуть оставшуюся на теле воду мягким полотенцем.
Желаем здоровья вашему малышу!
Список использованной литературы
- Аптулаева Т. . Первый год вместе. Важнейшая книга начинающей мамы. Москва: Издательство «Эксмо-Пресс», 2016 — 672 с.
- Конева Л. С. Мать и дитя. Большая энциклопедия. Минск: Издательство «Харвест», 2015. — 432 с.
- Комаровский Е. О. Начало жизни вашего ребенка. Москва: Издательство «Клуб 36`6», 2008 — 320 с.

- Комаровский Е.О. Неотложная помощь: справочник для родителей. Всегда под рукой. Москва: Издательство «Эксмо-Пресс», 2011 — 400 с.
Наверх
Питание ребенка
Стоит ли переводить годовалого малыша на общий стол?
Молоко матери — идеальная пища для грудного ребенка. Продолжайте грудное вскармливание как можно дольше, в том числе и после введения прикорма, в соответствии с рекомендациями ВОЗ.
Первый прикорм
Первый прикорм ребенка при искусственном вскармливании по месяцам
Материнское молоко — идеальное питание для грудничка, особенно в 1-й год его жизни. Это важный источник питательных веществ и энергии, поэтому ВОЗ рекомендует сохранять кормление грудью как можно дольше, вплоть до двухлетнего возраста.
Это важный источник питательных веществ и энергии, поэтому ВОЗ рекомендует сохранять кормление грудью как можно дольше, вплоть до двухлетнего возраста.
Первый прикорм
Прикорм ребенка при грудном вскармливании
Мамино молоко — наилучшая пища для младенца, особенно в первые полгода жизни. Оно остается важным источником энергии и питательных веществ и после 6 месяцев, поэтому ВОЗ рекомендует кормить грудью вплоть до двухлетнего возраста.
Первый прикорм
Прикорм по месяцам: какие продукты вводить в прикорм малышу до года
Помешать правильному развитию малыша может не только нехватка питательных веществ, но и их переизбыток.
Детский контактный дерматит | Симптомы, причины и лечение
Контактный дерматит — это распространенная сыпь, при которой кожа младенцев краснеет, зудит и раздражается. И если он есть у вашего ребенка, мы знаем, что это может быть очень тяжело и для вас.
В конце концов, нет ничего более огорчительного, чем наблюдать за дискомфортом своего ребенка, и это может захлестнуть все аспекты вашей жизни.
В этой статье мы приводим экспертную информацию и советы нашего штатного микробиолога Ciara Plant. Мы также помогаем объяснить, почему у вашего ребенка может быть сыпь, подробные симптомы контактного дерматита, что может вызвать это состояние кожи ребенка и что вы можете сделать, чтобы избежать детского контактного дерматита.
1. Почему у моего ребенка появилась сыпь?
2. Симптомы детского контактного дерматита – как выглядит контактный дерматит?
3.
 Причины детского контактного дерматита
Причины детского контактного дерматита 4. Лечение детского контактного дерматита
1. Почему у моего ребенка появилась сыпь?
У вашего ребенка может быть сыпь по целому ряду причин, от детского контактного дерматита до пеленочного дерматита новорожденного и экземы новорожденного. Здесь мы поделились опытом и советами настоящей мамы и нашего эксперта.
«Мой ребенок был единственным в моей группе мамы и ребенка, у которого была сыпь», — говорит Мария, мама 18-месячной Люсии. «Итак, другие мамы начали говорить о том, чтобы установить режим сна, но это просто не вариант для меня, потому что Люсия так много чесалась по ночам. Итак, мне было немного жаль себя, а также волноваться, что я делаю что-то не так, чтобы вызвать сыпь! Это было не самое лучшее время».
Но кожные заболевания, подобные этому, не являются чем-то необычным, фактически, только в США ими страдает 75% детей 2 .
Как объясняет Сиара Плант, у младенцев нередко возникают такие проблемы, как сыпь, поскольку у новорожденных очень нежная кожа.
«Кожа младенцев и детей раннего возраста физиологически отличается от кожи детей старшего возраста и взрослых с точки зрения структуры, состава и функций, — сказала Сиара. — Это означает, что детская кожа гораздо более уязвима, чем кожа взрослых.
«У младенцев роговой слой значительно тоньше, чем у взрослых, а формирование остальных слоев эпидермиса не завершено 3,4 . Из-за этого детская кожа нуждается в особом уходе 5 .
«Любой продукт, нанесенный на кожу и не смытый, может быть легко впитан. Всасывание таких веществ при контакте с кожей больше у новорожденных и детей грудного возраста по трем причинам: их кожа тоньше, высокое соотношение между кожей площадь поверхности и вес тела, а кожа покрыта чем-то вроде пуха, что увеличивает впитывающую поверхность 6 ».
Итак, важно знать, что вам не за что винить себя, и что можно предпринять некоторые шаги для борьбы с контактным дерматитом у младенцев и помочь вашему малышу снова почувствовать себя более комфортно.
2. Симптомы детского контактного дерматита – как выглядит контактный дерматит?
Сиара Плант объясняет, что аллергический контактный дерматит развивается, когда кто-то прикасается к аллергену — веществу, вызывающему аллергическую реакцию. Здесь мы перечислили некоторые из наиболее распространенных симптомов контактного дерматита 7 :
Кроме того, вы можете заметить следующие 8 :
3. Причины детского контактного дерматита
Наиболее распространенная форма контактного дерматита у молодых у младенцев опрелости. Считается, что до 50% всех младенцев будут страдать хотя бы от одного эпизода пеленочного дерматита в какой-то момент9.0041 10 .
Опрелости и детский контактный дерматит чаще всего вызывают:
Аллергическая реакция — в результате использования влажных салфеток, лосьонов, мыла или моющих средств.
Трение — это чаще всего происходит, когда подгузник натирает кожу ребенка.

Раздражение — это может быть вызвано мокрым или грязным подгузником, поэтому кислота в кале или моче может вызвать покраснение кожи, а чистящие средства также могут вызвать это.
Инфекция — грибковая или дрожжевая инфекция, обычно возникающая в теплой влажной среде.
Одной из наиболее частых причин развития опрелостей является контакт химических ингредиентов с нежной кожей много раз в день 11 .
Штатный микробиолог компании WaterWipes Сиара Плант говорит, что распространенными причинами аллергического контактного дерматита являются:
Ароматизаторы и консерванты являются наиболее частыми аллергенами во влажных салфетках; тем не менее, веганские влажные салфетки для детей WaterWipes™, не требующие жестокого обращения и деликатные, содержат только 2 ингредиента. С 99,9% воды и капелька фруктового экстракта помогут очистить и позаботиться о коже вашего ребенка. Они подходят даже для недоношенных детей, кожа которых еще более нежная, чем у обычного новорожденного.
Ciara Plant также поясняет:
»Аллергический контактный дерматит может возникнуть везде, где используются влажные салфетки, как у младенцев, так и у взрослых. Некоторые примеры включают контактный дерматит вокруг глаз у взрослых, если для снятия макияжа используются влажные салфетки, дерматит рук у матерей маленьких детей, которые используют влажные салфетки, это обычно проявляется на кончиках пальцев в виде сухих, потрескавшихся кончиков пальцев с волдырями».0003
Для получения дополнительной информации о причинах, профилактике и лечении опрелостей, ознакомьтесь с нашей статьей с советами о опрелостях.
4. Лечение детского контактного дерматита
Конечно, то, как вы избежите или вылечите контактный дерматит у детей, во многом будет зависеть от того, чем он был вызван. Когда дело доходит до предотвращения контактного дерматита в будущем, важно уделять пристальное внимание тому, к чему они чувствительны, и оберегать кожу от этих конкретных раздражителей и аллергенов.
Один из основных способов избежать появления опрелостей при контактном дерматите — регулярно менять подгузники ребенку и использовать для его кожи только самые чистые детские средства. Влажные салфетки WaterWipes были созданы отцом, обеспокоенным опрелостями у дочери, и медицинские работники рекомендуют их для новорожденных.
Кожные заболевания не доставляют удовольствия, но помните, что они проходят, и вы и ваш ребенок почувствуете себя более комфортно и отдохнувшими в кратчайшие сроки.
Дополнительная информация о других кожных заболеваниях и проблемах
Если наша статья о контактном дерматите у детей оказалась полезной и вам нужна дополнительная информация о других кожных заболеваниях, ознакомьтесь со следующей информацией:
Акне новорожденных
Детское тепло сыпь
Распространенная наружная сыпь
ТУНОВА
Насадки для отлучения от груди
Родимые пятна у младенцев
Детские пастбища
Ульи для новорожденных0146
Newborn baby jaundice
Oral thrush in babies
Newborn baby sleep
Baby weaning
Umbilical cord care
Почему бы не попробовать детские влажные салфетки WaterWipes и не убедиться, насколько счастливее может быть кожа вашего малыша?
Если вы когда-либо беспокоились о коже вашего ребенка, всегда рекомендуется проконсультироваться с медицинским работником, например, с врачом, фармацевтом или патронажной медсестрой.
Контактный дерматит у младенцев – Самый счастливый ребенок
Автор
Доктор Харви Карп, доктор медицинских наук, FAAP
Аааа… какая красота! пухлый! с детским ароматом! кожа! Он такой мягкий и вкусный. Но мягкость также делает его более склонным к царапанью, зуду, красному раздражению, включая контактный дерматит. В большинстве случаев контактный дерматит протекает в легкой форме — больше неприятно, чем кошмар — и с ним можно справиться с помощью некоторых простых методов лечения (ниже). Но давайте сделаем краткий обзор и рассмотрим, как сохранить красоту кожи вашего драгоценного ребенка… шаг за шагом.
Что такое контактный дерматит?
Контактный дерматит просто означает красную сыпь, когда что-то коснулось кожи вашего малыша. Фишка в том, что у разных малышей разные триггеры! (Подробнее об этом чуть позже.) Хорошие новости? Контактный дерматит не заразен, поэтому ваш ребенок не может передать его другим. (Уф!)
(Уф!)
Примечание: дети с атопическим дерматитом (он же экзема) немного более склонны к контактному дерматиту.
Что вызывает контактный дерматит?
Существует два вида триггеров контактного дерматита: раздражение и аллергия.
Раздражающий контактный дерматит
Это наиболее распространенный тип контактного дерматита, на который приходится 80% всех случаев. Это происходит, когда к чувствительной коже прикасаются/протирают грубым материалом или кожа остается влажной (вызывая потерю кожного сала, высыхание и микроскопические трещины на коже).
Раздражающие триггеры контактного дерматита включают:
- Мыло с отдушкой или дезодорант
- Моющие средства (включая ваши простыней/одежды, выстиранных в моющем средстве)
- Влажные подгузники
- Кремы/лосьоны для кожи
- Слюна и пот
- Черновые этикетки
- Отбеливатель
- Химикат для проклейки новой детской одежды (или вашей новой одежды)
- Молнии, кнопки или металлические пряжки (содержащие никель)
- Шерстяная одежда
Аллергический контактный дерматит
В отличие от раздражения, этот тип дерматита вызывается аллергической реакцией (чаще встречается в семьях с большим количеством аллергиков). Обычно для проявления такого типа реакции требуется от одного до двух дней после заражения.
Обычно для проявления такого типа реакции требуется от одного до двух дней после заражения.
Наиболее распространенными причинами аллергического контактного дерматита являются:
- Ароматизаторы
- Резина (включая латекс) в игрушках, сосках или пустышках
- Никель, найденный в некоторых металлических украшениях, кнопках, молниях и мобильных телефонах
- Растительные масла (например, ядовитого плюща)
- Некоторые местные антибиотики (например, неомицин)
Что такое лечение контактного дерматита?
Как упоминалось выше, если бы вы посмотрели на красную кожу вашего ребенка под микроскопом, вы бы увидели множество крошечных разрывов на коже. Вот почему раздраженную кожу легче воспалить. По этой же причине часто требуется неделя, чтобы сыпь достигла 9-летнего возраста.0235 полностью уходи. Другими словами, когда кожа раздражается, рекомендуется быть особенно внимательным к области сыпи в течение нескольких дней после того, как она выглядит лучше… чтобы все маленькие микроскопические трещины полностью зажили.
Вот несколько простых вещей, которые вы можете делать дома, чтобы помочь коже вашего ребенка прийти в норму:
Промойте пораженный участок просто водой (или слегка очень мягким мылом)
Пэт-сухой: Высушите мягким хлопчатобумажным полотенцем, а затем хорошо посыпьте порошком кукурузного крахмала, чтобы кожа оставалась мягкой, сухой и защищенной от пота.
Алоэ : Когда кожа очень раздражена, немного свежего алоэ (прямо из листа алоэ) успокаивает. Нанесите его и дайте ему хорошо высохнуть… затем нанесите на него пудру.
Рукавица для малыша: Это поможет вашему малышу не расчесывать воспаленные участки. (Расчесывание может усугубить симптомы.)
Кортикостерон: Всегда консультируйтесь с поставщиком медицинских услуг, прежде чем давать лекарства вашему малышу, но 1% кортикостероидная мазь, отпускаемая без рецепта, может помочь уменьшить раздражение.
 Конечно, если вы пользуетесь мазью, вам не нужно использовать порошок (будет беспорядок!).
Конечно, если вы пользуетесь мазью, вам не нужно использовать порошок (будет беспорядок!).Масло: Через пару дней — когда покраснение станет менее грубым — легкое масло, такое как масло жожоба, авокадо, миндаля или масло какао, отлично подходит для использования в течение пяти-семи дней для защиты кожи, пока она заживает. (Масло лучше, чем крем, потому что кремы в основном состоят из воды и могут вызвать большее высыхание и раздражение).
Примечание. Если ваш ребенок склонен к раздражению, вот несколько способов предотвратить появление сыпи:
регулярно используйте немного порошка кукурузного крахмала в потных складках (шея, локоть, под коленом)
делайте ребенку общий массаж тела с маслом после каждого купания (обычно раз в один-два дня)
используйте густой крем под подгузник на ягодицах и в области бедер для защиты от мочи и какашек
При персистирующей зудящей красной сыпи — аллергическом контактном дерматите — ваш врач может порекомендовать некоторые тесты на аллергию (это могут быть анализы крови или кожные тесты, когда небольшое количество различных аллергенов наносится на кожу с помощью пластыря или небольшого укола булавкой) или прописать более сильные лекарства, такие как пероральные кортикостероиды.
Когда следует обратиться к врачу по поводу контактного дерматита?
Вам следует позвонить своему детскому врачу, если:
- Сыпь вокруг глаз или гениталий вашего ребенка.
- Сыпь покрывает большую площадь или сохраняется более пары дней.
- Симптомы ухудшаются.
- Кожа воспалена или имеются признаки инфекции (распространяющееся покраснение, болезненность, повышение температуры, отек, образование волдырей или кровотечение).
Помните, что у младенцев постоянно появляется сыпь… это обратная сторона такой осязаемой кожи. Если вы заметили раздражение, не нужно паниковать. Во многих случаях контактный дерматит легко поддается лечению без каких-либо длительных последствий. Всегда не стесняйтесь поговорить с врачом вашего ребенка, если у вас есть какие-либо вопросы или опасения по поводу контактного дерматита. Они здесь, чтобы помочь!
О докторе Харви Карпе
Доктор Харви Карп, один из пользующихся наибольшим доверием педиатров Америки, основатель организации «Самый счастливый ребенок» и изобретатель новаторского SNOO Smart Sleeper. После нескольких лет лечения пациентов в Лос-Анджелесе доктор Карп достиг всемирной известности, выпустив бестселлеры «Самый счастливый ребенок в квартале » и « Самый счастливый малыш в квартале ». Его знаменитые книги и видео с тех пор стали стандартной педиатрической практикой, переведены более чем на 20 языков и помогли миллионам родителей. Знаковые методы доктора Карпа, в том числе 5 S’s для успокоения младенцев, помогите родителям понять и воспитывать своих детей и облегчить стрессовые проблемы, такие как истощение новоиспеченных родителей, детский плач и истерики у малышей.
После нескольких лет лечения пациентов в Лос-Анджелесе доктор Карп достиг всемирной известности, выпустив бестселлеры «Самый счастливый ребенок в квартале » и « Самый счастливый малыш в квартале ». Его знаменитые книги и видео с тех пор стали стандартной педиатрической практикой, переведены более чем на 20 языков и помогли миллионам родителей. Знаковые методы доктора Карпа, в том числе 5 S’s для успокоения младенцев, помогите родителям понять и воспитывать своих детей и облегчить стрессовые проблемы, такие как истощение новоиспеченных родителей, детский плач и истерики у малышей.
Посмотреть больше сообщений с тегами,
Здоровье и безопасность
Есть вопросы о продукте Happyest Baby? Наши консультанты будут рады
помощь! Свяжитесь с нами по адресу [email protected].
Отказ от ответственности: информация на нашем сайте НЕ является медицинской консультацией для какого-либо конкретного лица или
условие. Это предназначено только как общая информация. Если у вас есть какие-либо медицинские вопросы и опасения по поводу вашего ребенка или
Это предназначено только как общая информация. Если у вас есть какие-либо медицинские вопросы и опасения по поводу вашего ребенка или
самостоятельно, обратитесь к своему поставщику медицинских услуг.
Детская экзема Симптомы, причины, лечение, кремы и многое другое
Серия
Экзема у младенцев
Экзема может проявляться в виде покрытых коркой шелушащихся пятен на коже вашего ребенка, часто в течение первых нескольких месяцев жизни. Это распространено и излечимо. Многие младенцы перерастают его.
Не уверены, что зудящая раздраженная сыпь у вашего ребенка – это экзема? Ваш врач может сказать вам наверняка. Эти вопросы и ответы могут помочь вам понять, что искать.
Как выглядит детская экзема?
Экзема проявляется не у всех детей одинаково. У детей со светлой кожей это обычно проявляется в виде красных пятен на коже. У темнокожих детей сыпь может быть пурпурной, коричневатой или сероватой. Экзему труднее заметить у детей с темной кожей.
Эти пятна почти всегда сухие, зудящие и шероховатые.
У младенцев заболевание может развиться почти на любом участке тела. Чаще всего он поражает их щеки и суставы рук и ног.
Детскую экзему (также называемую детской экземой или атопическим дерматитом) легко спутать с колыбельным дерматитом. Но есть некоторые ключевые отличия.
Шляпка люльки намного меньше зудит и раздражается. Обычно он проходит к 8 месяцам и обычно появляется на коже головы, по бокам носа, веках и бровях, а также за ушами. Посмотрите фото, как выглядит люлька.
Причины
Может передаваться по наследству. Если у родителей есть экзема, вероятность того, что ребенок тоже заболеет, гораздо выше.
Проблемы с кожным барьером, который пропускает влагу и микробы, также могут быть причиной.
Экзема возникает, когда организм вырабатывает слишком мало жировых клеток, называемых церамидами. Если их недостаточно, ваша кожа потеряет воду и станет очень сухой. Узнайте больше о том, что вызывает экзему.
Проходит ли детская экзема сама по себе?
Часто бывает. Большинство детей перерастают его еще до того, как пойдут в школу.
Это нечасто, но у некоторых детей экзема возникает и во взрослом возрасте. У них могут быть времена — даже годы — без симптомов. Но у них все еще может быть сухая кожа. Получите больше информации о детях, аллергии и экземе.
Что может ухудшить ситуацию
Каждый ребенок индивидуален. Но есть некоторые распространенные триггеры экземы, которых следует избегать, в том числе:
Сухая кожа. Это может вызвать зуд у ребенка. Причиной является низкая влажность, особенно зимой, когда дома хорошо отапливаются и воздух сухой.
Раздражающие вещества. Подумайте о колючей шерстяной одежде, полиэстере, парфюмерии, мыле для тела и хозяйственном мыле. Все это может вызвать симптомы.
Стресс. Дети с экземой могут реагировать на стресс покраснением. Это может привести к зуду и раздражению кожи. А это, в свою очередь, усиливает симптомы экземы.
А это, в свою очередь, усиливает симптомы экземы.
Жар и пот. Оба могут усилить зуд при детской экземе.
Аллергены. Это не точно, но некоторые эксперты считают, что исключение коровьего молока, арахиса, яиц или некоторых фруктов из детского питания может помочь контролировать симптомы экземы. Помните, что ваш ребенок может подвергнуться воздействию этих продуктов, если его мать съест их до того, как он покормит грудью. Узнайте связь между едой и вспышками экземы.
Домашний уход
Подарите коже вашего малыша немного заботы. Это первый шаг в лечении их экземы. Попробуйте:
Увлажняющие средства. Наилучший вариант – с керамидами. Они доступны без рецепта и по рецепту. В противном случае хороший увлажняющий крем, крем без запаха или мазь, например вазелин, при использовании несколько раз в день помогут коже вашего ребенка сохранить свою естественную влажность. Наносить сразу после ванны.
Теплая ванна. Увлажняет и охлаждает кожу. Это также может облегчить зуд. Убедитесь, что вода не слишком горячая! Принимайте ванну недолго — не более 10 минут. Чтобы еще больше смягчить зуд, попробуйте добавить в ванночку ребенка средства для замачивания овсяных хлопьев.
Увлажняет и охлаждает кожу. Это также может облегчить зуд. Убедитесь, что вода не слишком горячая! Принимайте ванну недолго — не более 10 минут. Чтобы еще больше смягчить зуд, попробуйте добавить в ванночку ребенка средства для замачивания овсяных хлопьев.
Используйте мягкое мыло для тела без запаха и хозяйственное мыло. Парфюмерное, дезодорирующее и антибактериальное мыло может вызвать раздражение чувствительной кожи ребенка.
Тщательно очистите. Используйте мыло только там, где ваш ребенок может быть грязным, например, на гениталиях, руках и ногах. Просто смойте остальную часть тела вашего ребенка.
Высушить. Высушите кожу. Не трите.
Платье для комфортных дней. Чтобы избежать раздражения от трения кожи о одежду, ваш ребенок должен носить свободную одежду из хлопка.
Всегда стирайте новую одежду перед тем, как надеть ее на ребенка. Используйте мягкое моющее средство без запаха.
Чтобы вашему малышу было удобно, не переодевайте его и не используйте слишком много одеял. Если они становятся горячими и потными, это может вызвать вспышку экземы. Узнайте больше о натуральном уходе за кожей младенцев.
Что делать при зуде
Старайтесь, чтобы ребенок не царапал зудящую кожу. Расчесывание может усилить сыпь, привести к инфекции и сделать раздраженную кожу более толстой и грубой.
Часто подстригайте им когти, а затем, если можете, обрежьте их напильником. Некоторые родители также надевают на руки своего малыша «рукавицы для царапанья». Другие пробуют длинные носки, заправленные под рубашку с длинными рукавами, чтобы ребенку было труднее их снять. Просмотрите слайд-шоу, чтобы получить больше советов по уходу за кожей при экземе.
Лекарства
Некоторые безрецептурные препараты, такие как кремы и мази с гидрокортизоном, устраняют зуд и воспаление. Ознакомьтесь с инструкциями и не используйте их слишком долго, иначе они могут истончить кожу в пораженной области.
Существуют также лекарства, на которые требуется рецепт врача, если другие методы лечения не работают.
Когда следует звонить врачу
Позвоните, если экзема вашего ребенка не поправится в течение недели после начала применения кремов с гидрокортизоном, отпускаемых без рецепта. Это может быть время для лекарства по рецепту.
Также проконсультируйтесь с врачом, если поверх экземы появляются желтые или светло-коричневые корочки или заполненные гноем волдыри. Это может быть признаком бактериальной инфекции, что требует антибиотиков.
Вам следует позвонить своему врачу, если ваш ребенок находится рядом с кем-либо, у кого есть герпес или генитальный герпес. Экзема может сделать вашего малыша более восприимчивым к этим микробам.
Экзема (атопический дерматит) (для родителей)
Что такое экзема?
Экзема — это состояние, при котором кожа становится раздраженной, красной, сухой, неровной и зудящей. Существует несколько видов экземы, но наиболее распространенным является атопический дерматит. Для многих людей «экзема» и «атопический дерматит» означают одно и то же.
Для многих людей «экзема» и «атопический дерматит» означают одно и то же.
Каковы признаки и симптомы экземы?
Признаки экземы (EG-zeh-muh):
- в основном сухая, зудящая кожа. Из-за сильного зуда его часто называют «зудом, вызывающим сыпь».
- включают покраснение, чешуйки и бугорки, которые могут выделять жидкость, а затем покрываться коркой
- , как правило, приходят и уходят. Когда они ухудшаются, это называется вспышкой.
- может быть более заметным ночью
Симптомы могут быть разными:
- Младенцы младше 1 года обычно имеют экзематозную сыпь на щеках, лбу или волосистой части головы. Он может распространяться на колени, локти и туловище (но обычно не на область подгузников).
- Дети старшего возраста и подростки высыпания обычно появляются на сгибах локтей, за коленями, на шее или на внутренней стороне запястий и лодыжек. Их кожа часто более шелушащаяся и более сухая, чем когда экзема только началась.
 Он также может быть толще, темнее или покрыт шрамами от всех царапин (называется 9).0011 лихенификация ).
Он также может быть толще, темнее или покрыт шрамами от всех царапин (называется 9).0011 лихенификация ).
Что вызывает экзему?
Врачи точно не знают, что вызывает экзему. Возможно, есть разница в том, как иммунная система человека реагирует на вещи. Кожные аллергии могут быть связаны с некоторыми формами экземы.
Кто болеет экземой?
У многих детей и подростков с экземой есть члены семьи, у которых она есть. Эксперты считают, что он передается от родителей к детям через гены. Экзема встречается довольно часто.
Люди с экземой также могут страдать астмой и некоторыми видами аллергии, такими как сенная лихорадка. Экзема, астма и сенная лихорадка известны как «атопические» состояния. Они затрагивают людей, которые чрезмерно чувствительны к аллергенам в окружающей среде. У некоторых пищевая аллергия может вызвать их или усугубить. Для других спусковым механизмом может быть аллергия на шерсть животных, пыль, пыльцу или другие вещи.
Экзема не заразна.
Как диагностируется экзема?
Специального теста для диагностики экземы не существует. Врач осмотрит сыпь и спросит о симптомах, прошлом здоровье ребенка и здоровье семьи. Если у членов семьи есть какие-либо атопические состояния, это важная подсказка.
Врач исключит другие состояния, которые могут вызвать воспаление кожи, и может порекомендовать вашему ребенку обратиться к дерматологу или аллергологу.
Врач может попросить вас исключить некоторые продукты (например, яйца, молоко, сою или орехи) из рациона вашего ребенка, заменить моющие средства или мыло или внести другие изменения на время, чтобы увидеть, реагирует ли ваш ребенок на что-либо.
Как лечится экзема?
Экзема неизлечима. Но лечение может помочь с симптомами. Врач порекомендует различные методы лечения в зависимости от тяжести симптомов, возраста ребенка и локализации сыпи. Некоторые из них являются «актуальными» и наносятся на кожу. Другие принимаются внутрь.
Увлажняющие средства для местного применения. Кожу следует часто увлажнять (в идеале два-три раза в день). Лучшее время для нанесения увлажняющего крема — после ванны или душа, когда кожа слегка промокает насухо. Лучше всего подходят мази (например, вазелин) и кремы, поскольку они содержат много масла. В лосьонах слишком много воды, чтобы быть полезными.
Кортикостероиды для местного применения , также называемые кортизоновыми или стероидными кремами или мазями. Они облегчают воспаление кожи. (Это не то же самое, что стероиды, используемые некоторыми спортсменами.) Важно не использовать местные стероиды, прописанные кому-то другому. Эти кремы и мази различаются по силе действия, и использование неправильной концентрации на чувствительных участках может привести к повреждению кожи, особенно у младенцев.
Другие местные противовоспалительные препараты. К ним относятся лекарства, изменяющие реакцию иммунной системы кожи.
Лекарство для приема внутрь. Они могут включать антигистаминные препараты (противоаллергические препараты), помогающие зудящим детям лучше спать по ночам, антибиотики, если сыпь заражается бактериями, а также кортикостероидные таблетки или другие лекарства, подавляющие иммунную систему.
Другие виды лечения могут включать:
- фототерапия: лечение ультрафиолетовым светом
- влажные обертывания: влажные салфетки, прикладываемые к раздраженным участкам кожи
- отбеливающие ванны: купание в очень разбавленном растворе отбеливателя
Чем могут помочь родители?
Помогите предотвратить или вылечить экзему, предохраняя кожу ребенка от сухости и зуда и избегая триггеров, вызывающих обострения. Попробуйте эти предложения:
- Дети должны принимать короткие ванны или душ в теплой (не горячей) воде. Используйте мягкое мыло без запаха или очищающие средства без мыла и промокните кожу насухо, прежде чем наносить крем или мазь.
 Подросткам следует пользоваться косметикой без запаха и увлажняющими кремами для лица, не содержащими масел.
Подросткам следует пользоваться косметикой без запаха и увлажняющими кремами для лица, не содержащими масел. - Спросите своего врача, можно ли использовать продукты для замачивания овсяных хлопьев в ванне, чтобы уменьшить зуд.
- Дети должны носить мягкую одежду, которая «дышит», например, из хлопка. Шерсть или полиэстер могут быть слишком жесткими или раздражающими.
- Держите ногти ребенка короткими, чтобы предотвратить повреждение кожи от царапин. Постарайтесь, чтобы ваш ребенок ложился спать в удобных легких перчатках, если он не чешется ночью.
- Дети не должны перегреваться, это может привести к обострению.
- Дети должны пить много воды, которая увлажняет кожу.
- Избавьтесь от известных аллергенов в вашем доме и помогите ребенку избегать других, таких как пыльца, плесень и табачный дым.
- Стресс может усугубить экзему. Помогите ребенку найти способы справиться со стрессом (например, упражнения, глубокое дыхание или разговор с консультантом).

Когда следует звонить врачу?
Дети и подростки с экземой склонны к кожным инфекциям. Немедленно позвоните своему врачу, если заметите какие-либо ранние признаки кожной инфекции, такие как
- лихорадка
- покраснение и повышение температуры на пораженных участках или вокруг них
- заполненные гноем бугорки на пораженных участках или вокруг них
- участков кожи, похожих на герпес или лихорадочные волдыри
Также позвоните своему врачу, если заметите внезапные изменения или ухудшение экземы или если она не отвечает на рекомендации врача.
Что еще я должен знать?
У многих детей экзема начинает улучшаться к 5 или 6 годам. Иногда она проходит. У других детей это может начаться снова, когда они вступят в период полового созревания. У некоторых людей экзема сохраняется и во взрослом возрасте, при этом участки зуда выглядят сухими и чешуйчатыми.
Насколько часто встречается атопический дерматит у детей?
Атопический дерматит (АД) представляет собой хроническое воспалительное заболевание кожи. Это очень часто встречается у младенцев, иногда появляется до 6 месяцев. Обычно это приводит к пятнам сухой, зудящей и воспаленной кожи. У младенцев АД чаще всего появляется на лице и щеках.
Это очень часто встречается у младенцев, иногда появляется до 6 месяцев. Обычно это приводит к пятнам сухой, зудящей и воспаленной кожи. У младенцев АД чаще всего появляется на лице и щеках.
AD — разновидность экземы. Это относится к группе состояний, которые приводят к раздражению, воспалению и часто зудящей коже. Экзема является распространенным заболеванием кожи у младенцев, при этом БА является типом, который чаще всего поражает младенцев и детей.
В настоящее время нет лекарства от БА у младенцев. Тем не менее, использование лечения и домашних средств может помочь контролировать симптомы и облегчить боль и дискомфорт.
В этой статье мы обсудим распространенность, симптомы и методы лечения атопического дерматита у младенцев.
AD очень часто встречается у детей. В отчете за 2014 г. предполагается, что AD имеет распространенность не менее 10% среди педиатрического населения США. В нем также говорится, что AD в первую очередь поражает детей, с началом в возрасте до 1 и 5 лет у 65% и 85% детей с AD, соответственно.
В статье 2021 г. также отмечается, что БА встречается примерно у 10–30% детей, при этом БА с ранним началом является наиболее распространенным типом. Это относится к атопическому дерматиту, который возникает в возрасте до 2 лет, что многие могут назвать детской экземой.
Примерно в 60% случаев БА у детей младшего возраста начинается до достижения ими возраста 1 года. В статье 2018 года добавлено, что это число увеличивается до 85% всех случаев к 5 годам. Таким образом, подавляющее большинство случаев встречается у младенцев и очень маленьких детей.
Хотя БА часто встречается в младенчестве и может сохраняться на протяжении всего детства, многие случаи могут пройти естественным путем к 12 годам. Также возможно развитие БА в более позднем возрасте, например, после полового созревания или во взрослом возрасте.
AD может развиться на любом участке кожи в любом возрасте. Тем не менее, он чаще появляется в определенных областях на определенных стадиях роста. Например, у большинства младенцев атопический дерматит может проявляться на лице и щеках, волосистой части головы и веках. Это связано с тем, что эти области с большей вероятностью станут сухими и могут быть склонны к натиранию.
Это связано с тем, что эти области с большей вероятностью станут сухими и могут быть склонны к натиранию.
По мере того как младенцы учатся ползать, у них также могут возникать симптомы на коленях и локтях, которые могут тереться во время ползания или находиться в пределах досягаемости, чтобы их можно было почесать.
Другие часто поражаемые области могут включать:
- внутри локтей
- за коленями
- запястья
- лодыжки
- руки
AD чаще возникает в сухих областях, поэтому он редко развивается в области подгузника, так как кожа обычно слишком влажно. Если у младенца появляются опрелости, это, скорее всего, связано с раздражающим контактным дерматитом.
Симптомы атопического дерматита у ребенка могут быть разными. Характерным признаком является раздражение и зуд кожи в таких областях, как лицо. Кожа часто кажется сухой, сырой и чешуйчатой.
Кроме того, поскольку кожа может вызывать дискомфорт, лица, осуществляющие уход, могут заметить, что младенец становится беспокойным и у него проблемы со сном. Они могут тереться о предметы, пытаясь облегчить зуд. Также возможно, что у младенцев могут развиться кожные инфекции из-за чрезмерного трения. Их кожа может казаться пузырящейся и выделяющей прозрачную жидкость.
Они могут тереться о предметы, пытаясь облегчить зуд. Также возможно, что у младенцев могут развиться кожные инфекции из-за чрезмерного трения. Их кожа может казаться пузырящейся и выделяющей прозрачную жидкость.
Точная причина AD неясна. Однако данные свидетельствуют о том, что это связано с взаимодействием между генетическими, иммунными факторами и факторами окружающей среды, а также с тем, как это может повлиять на сухость кожи.
Гены, похоже, играют роль в этом состоянии. В статье 2021 года отмечается, что наличие у одного из родителей болезни Альцгеймера дает младенцу 50% шансов заболеть ею. Если у обоих родителей есть история болезни Альцгеймера, этот шанс увеличивается до 80%.
Иммунная система развивается в раннем возрасте, поэтому чрезмерная реакция иммунной системы может быть связана с высокой частотой атопического дерматита в младенчестве. Окружающая среда также может играть роль, так как воздействие определенных раздражителей, аллергенов или факторов окружающей среды может спровоцировать экзему.
Может существовать связь между другими аллергиями и атопическим дерматитом. В обзоре 2020 года отмечается связь между аллергическими состояниями, которые многие эксперты называют атопическим маршем. Обычно он начинается с атопического дерматита в младенчестве и может прогрессировать в аллергическую астму и аллергический ринит в детстве.
Чтобы правильно диагностировать AD у младенцев, врачи проведут медицинский осмотр кожи для выявления пораженных участков. Они спросят об истории болезни родителей ребенка, включая историю аллергии или экземы.
Они также могут задавать вопросы о тяжести симптомов, таких как кожный зуд, а также об ухудшении симптомов в определенное время. Это может быть во время сна, после купания или при контакте с потенциальными аллергенами.
В некоторых случаях врачи могут рекомендовать использовать тесты на аллергию для выявления аллергенов. Это может включать кожный прик-тест или тест на аллергию, чтобы помочь выявить потенциальные триггеры. Кожные тесты на аллергию не всегда необходимы и могут быть менее точными у детей, но они могут помочь выявить аллергены и триггеры, если симптомы не реагируют на стандартное лечение.
Кожные тесты на аллергию не всегда необходимы и могут быть менее точными у детей, но они могут помочь выявить аллергены и триггеры, если симптомы не реагируют на стандартное лечение.
В настоящее время лекарства от экземы не существует, но лечение может помочь контролировать симптомы экземы. Для младенцев это обычно включает в себя избегание триггеров и царапин, а также использование натуральных волокон и нежных кремов на коже.
В некоторых случаях врачи могут порекомендовать медикаментозное лечение для облегчения симптомов и основного воспаления. Это может включать использование смягчающих кремов или безрецептурных продуктов, которые облегчают зуд и воспаление, например гидрокортизон. Тем не менее, перед нанесением важно убедиться, что продукты безопасны для кожи ребенка.
В более тяжелых случаях врачи могут также прописать более сильные лекарства или специальные препараты для воздействия на воспаление или на саму иммунную систему.
При легкой экземе домашние средства и изменения могут помочь контролировать симптомы и избежать обострений. Домашние средства для лечения экземы у младенцев могут включать:
Домашние средства для лечения экземы у младенцев могут включать:
- отказ от известных или потенциальных аллергенов, таких как мыло, ароматизаторы или дым
- частая стрижка ногтей, чтобы избежать царапин предотвратить появление царапин
- купание с мягким мылом или моющим средством без мыла и теплой водой
- использование в ваннах успокаивающих ингредиентов, таких как овсянка или ромашка
- повышение влажности в их комнате или спальной зоне с помощью увлажнителя воздуха
Нажмите здесь, чтобы узнать больше о домашних средствах от экземы.
Любой, кто беспокоится о симптомах своего ребенка, должен поговорить со своим врачом для постановки полного диагноза. Кроме того, если симптомы экземы не улучшаются после недели применения домашних средств или безрецептурных лекарств, рекомендуется обратиться к врачу.
Тесное сотрудничество с медицинским работником может помочь выявить и устранить возможные триггеры и найти способы уменьшить обострения или облегчить симптомы.
Люди также должны обратиться к врачу, если заметят какие-либо признаки инфекции. Это может включать кожу, которая сочится гноем, или темные корки, появляющиеся на коже. Врач может назначить антибиотики для лечения бактериальных инфекций и облегчения симптомов.
АтД — это воспалительное заболевание кожи, которое очень часто встречается у младенцев и встречается у 30% детей младшего возраста.
Обычно появляется на участках, которые могут стать сухими и склонными к натиранию, например на лице.
Большинство методов лечения направлено на облегчение симптомов заболевания, а также на предотвращение триггеров, чтобы избежать обострений или ухудшения симптомов.
Детская экзема (атопический дерматит) – состояния и лечение
Обновление COVID-19: Узнайте больше о том, как мы защищаем наших пациентов, семьи и персонал, а также другие важные факты о COVID-19.
Основные положения об атопическом дерматите у детей
- Атопический дерматит — это длительное (хроническое) заболевание кожи.
 Это часто встречается у младенцев и детей.
Это часто встречается у младенцев и детей. - Ребенок с аллергией или члены семьи с атопическим дерматитом имеют более высокий риск развития атопического дерматита.
- Зуд, сухость и покраснение являются обычными симптомами.
- Целью лечения является облегчение зуда и воспаления кожи, увеличение влажности и предотвращение инфекции.
- Держитесь подальше от триггеров, чтобы справиться с этим состоянием.
- Как правило, это состояние улучшается или проходит по мере взросления ребенка.
Профилактика и оценка рисков
Атопический дерматит — это длительное (хроническое) заболевание кожи. Вызывает сухость, зуд кожи. Это очень распространенное состояние у младенцев и детей. Обычно он впервые появляется в возрасте от 3 до 6 месяцев.
Точная причина атопического дерматита неизвестна. Но некоторые вещи связаны с этим. К ним относятся:
- Гены .
 Эта кожная проблема может передаваться от родителей к ребенку.
Эта кожная проблема может передаваться от родителей к ребенку. - Иммунная система . Иммунная система, которая не полностью развита, может повлиять на степень защиты, которую может дать кожа.
- Внешние факторы . К ним относятся нахождение в зимней погоде, использование горячей воды для купания, использование мыла и нахождение в сухой и жаркой погоде.
- Гены .
У ребенка больше шансов заболеть атопическим дерматитом, если у него есть:
- Члены семьи с атопическим дерматитом
- Аллергии
Симптомы могут появляться и исчезать или возникать большую часть времени или постоянно. Может быть поражена любая область тела. У младенцев симптомы обычно поражают лицо, шею, кожу головы, локти и колени. У детей симптомы обычно поражают кожу внутри локтей, на тыльной стороне колен, по бокам шеи, вокруг рта, а также на запястьях, лодыжках и руках.
У каждого ребенка симптомы могут проявляться по-разному.
 Они могут включать:
Они могут включать:- Сухая, шелушащаяся кожа
- Сильный зуд
- Покраснение и отек
- Утолщение кожи
- Бледная кожа на лице на лице, плечах и бедрах
- Потемнение кожи век или вокруг глаз
- Изменения кожи вокруг рта, глаз или ушей
- Приподнятые красные участки (крапивница)
Симптомы атопического дерматита могут быть такими же, как и при других заболеваниях. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Заболевание кожи обычно передается от родителей к детям, поэтому предотвратить его может быть невозможно.
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые ухудшаются
- Признаки кожной инфекции, такие как усиление покраснения, повышение температуры тела, отек или выделение жидкости
- Новые симптомы
Диагностика
Лечение
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от того, насколько тяжелым является состояние. Лекарства от атопического дерматита не существует. Целями лечения являются облегчение зуда и воспаления, добавление влаги и предотвращение инфекции.
Лечение атопического дерматита включает:
- Избегание раздражителей в соответствии с рекомендациями лечащего врача вашего ребенка
- Купание с мягким моющим средством или средством для мытья тела, рекомендованным врачом которые могут вызвать раздражение кожи и инфекцию
- Использование увлажняющего лосьона, рекомендованного поставщиком медицинских услуг
Лечащий врач вашего ребенка также может прописать лекарства. Их можно использовать по отдельности или вместе. Для лечения атопического дерматита чаще всего используются следующие препараты:
- Крем или мазь с кортикостероидами .
 Крем или мазь наносят на кожу. Это нужно для облегчения зуда и отека.
Крем или мазь наносят на кожу. Это нужно для облегчения зуда и отека. - Антибиотики . Вашему ребенку может потребоваться пероральный прием жидкости или таблеток для лечения инфекции.
- Антигистаминное средство . Вашему ребенку может потребоваться принимать это лекарство перед сном, чтобы облегчить зуд и улучшить сон. Он выпускается в виде жидкости или таблеток и принимается внутрь.
- Крем или мазь с ингибитором кальциневрина . Крем или мазь наносят на кожу. Это нужно для облегчения зуда и отека.
- Мази, влияющие на иммунную систему . Медицинский работник может назначить крем крисаборола для нанесения на кожу.
- Фототерапия (светотерапия) . Светотерапию можно проводить в кабинете врача или дома.
- Иммуномодулирующие препараты . Это жидкость или таблетка, принимаемая внутрь, которая влияет на иммунную систему. Его можно использовать, когда другие методы лечения не работают.
 Это лекарство может иметь побочные эффекты. Ваш ребенок будет регулярно сдавать анализы крови, чтобы проверить наличие побочных эффектов.
Это лекарство может иметь побочные эффекты. Ваш ребенок будет регулярно сдавать анализы крови, чтобы проверить наличие побочных эффектов. - Биопрепараты . В тяжелых случаях вашему ребенку может потребоваться новое лекарство, такое как дупилумаб. Это лекарство вводится инъекционно.
Атопический дерматит может вызывать утолщение кожи, бактериальную инфекцию кожи и другие воспаления кожи, связанные с аллергией (аллергический дерматит). Это также может вызвать плохой сон из-за сильного зуда. И это может привести к депрессии. Чрезмерное использование стероидных кремов может привести к истончению кожи и тканей под кожей.
Атопический дерматит неизлечим. Но обычно это становится лучше или проходит, когда ваш ребенок становится старше. Могут быть случаи, когда у вашего ребенка мало или совсем нет симптомов. И у него или у нее могут быть времена, когда симптомы ухудшаются. Это называется вспышкой. Чтобы предотвратить обострения, убедитесь, что ваш ребенок:
Чтобы предотвратить обострения, убедитесь, что ваш ребенок:
- Держится подальше от триггеров . Общие триггеры включают раздражители, такие как шерсть, мыло или химические вещества. Другие триггеры включают аллергены, такие как яйца, пылевые клещи или перхоть домашних животных. Стресс также является триггером.
- Не царапает кожу . Старайтесь, чтобы ваш ребенок не царапался. Это может привести к ухудшению симптомов. Это также может вызвать инфекцию.
- Всегда короткие ногти . Подстригите или подпилите ногти вашего ребенка, чтобы они были короткими и не царапались.
- Принимает ванну или душ с теплой, но не горячей водой . После этого высушите кожу на воздухе или аккуратно высушите.
- Использует увлажняющие средства . Наносите кремы или мази после купания.
- Носит мягкую одежду . Не одевайте ребенка в шерстяную или другую грубую ткань.

- Сохраняет прохладу . Постарайтесь, чтобы ваш ребенок был как можно более спокойным. Если ему становится жарко и он потеет, ему или ей становится некомфортно.
- Не получает вакцину против оспы . Это не обычная вакцина, но людям с атопическим дерматитом не следует делать прививку от оспы.
Поговорите с лечащим врачом вашего ребенка о других способах лечения состояния кожи вашего ребенка.
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, почему прописывается новое лекарство или лечение и как оно поможет вашему ребенку.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. - Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет анализ или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Лечение аллергии в Детской национальной больнице
Детям, страдающим аллергией и сложными иммунологическими нарушениями, помогает опыт наших педиатров. Узнайте больше о процедурах, которые мы предлагаем.
Узнать о лечении
Помогите детям и сделайте мир лучше
Инвестируйте в будущие лекарства от некоторых из самых разрушительных болезней в жизни. Пожертвуйте сегодня, чтобы помочь большему количеству детей стать сильнее.
Пожертвуйте сегодня, чтобы помочь большему количеству детей стать сильнее.
Пожертвовать
Детская команда
Департаменты
Детская команда
Детская команда
Провайдеры
Хемант Шарма
Начальник отдела аллергии и иммунологии
Директор программы пищевой аллергии
Аммара Ахмед
Аллерголог
Иммунолог
Сюзанна Кочис
Аллерголог
Иммунолог
Солеак Сим
Педиатр
Анна Спрангер
Аспирант
Отделы
Отделы
Аллергия и иммунология
В Детском национальном центре дети, страдающие аллергией и сложными иммунологическими нарушениями, получают пользу от опыта наших специалистов, потому что наши врачи лечат детей и только детей с этими состояниями.
Клиника IMPACT DC Asthma Clinic
Клиника IMPACT DC Asthma Clinic — это отмеченная наградами педиатрическая программа лечения астмы в Вашингтоне, округ Колумбия, направленная на улучшение лечения астмы и улучшение результатов лечения детей с помощью клинической помощи, образования, исследований и информационно-пропагандистской деятельности.

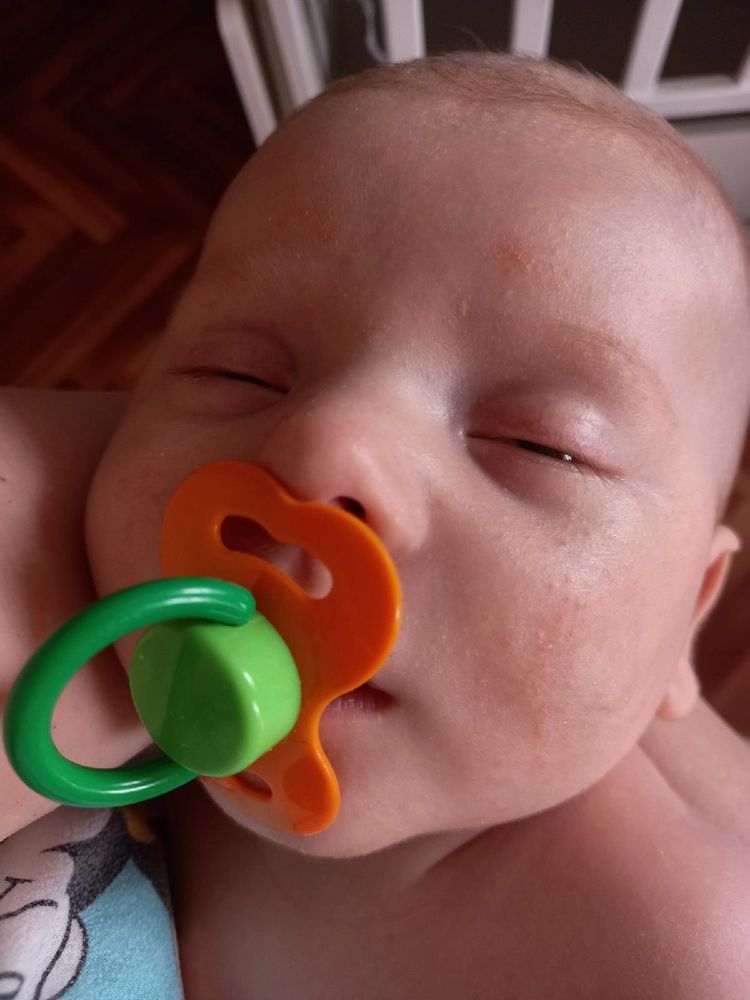 В профессиональной среде такие изменения на коже называют аллергическим дерматитом (т.е. воспалением кожи аллергического характера).
В профессиональной среде такие изменения на коже называют аллергическим дерматитом (т.е. воспалением кожи аллергического характера). А уж что начинается, когда дети пробуют апельсин или мандарин… Аллергии на лекарство, на прививку, на укус комара или пчелы, на цветение растений — с какой-то из этих ситуаций сталкивается обычно каждая мама.
А уж что начинается, когда дети пробуют апельсин или мандарин… Аллергии на лекарство, на прививку, на укус комара или пчелы, на цветение растений — с какой-то из этих ситуаций сталкивается обычно каждая мама.
 Если ребенок негативно отреагировал на новый продукт, вы будете точно знать на какой, надо отменить вводимый продукт, недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм, вызвавший негативную реакцию, можно попробовать снова месяца через два. Новую еду лучше предлагать ребенку в конце кормления, по возможности смешивая со старой (знакомой ребенку) пищей, начиная с четверти чайной ложки и постепенно увеличивая дозу.
Если ребенок негативно отреагировал на новый продукт, вы будете точно знать на какой, надо отменить вводимый продукт, недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм, вызвавший негативную реакцию, можно попробовать снова месяца через два. Новую еду лучше предлагать ребенку в конце кормления, по возможности смешивая со старой (знакомой ребенку) пищей, начиная с четверти чайной ложки и постепенно увеличивая дозу. Но подобная аллергия требует от родителей серьезных, а иногда и жестких мер. Отказ от любимых домашних животных и безупречная чистота в доме — порой единственный выход из сложившейся ситуации. Следует знать, что снижение уровня аллергенов животного происхождения в жилых помещениях начинается только через месяц – два после выселения домашних любимцев из квартиры.
Но подобная аллергия требует от родителей серьезных, а иногда и жестких мер. Отказ от любимых домашних животных и безупречная чистота в доме — порой единственный выход из сложившейся ситуации. Следует знать, что снижение уровня аллергенов животного происхождения в жилых помещениях начинается только через месяц – два после выселения домашних любимцев из квартиры.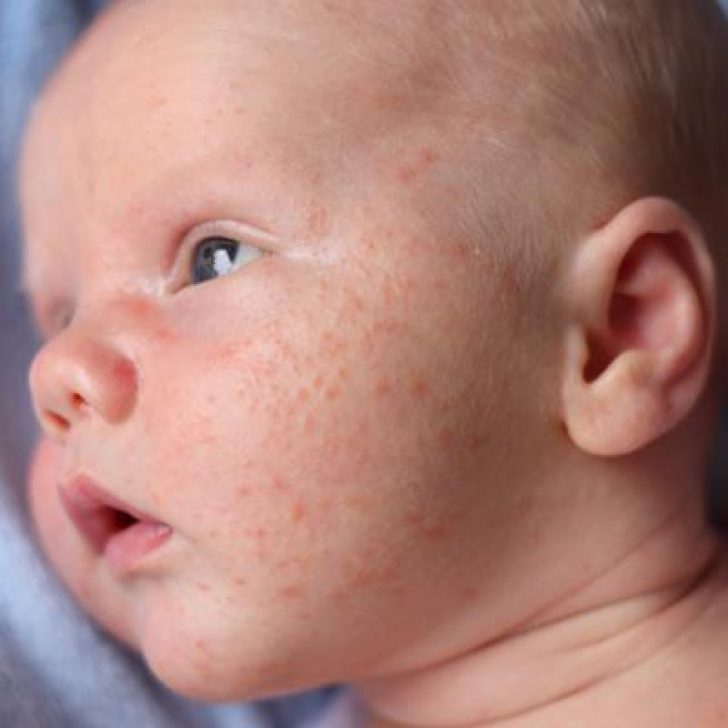 Если природа аллергической реакции не ясна, и состояние остается без улучшений в течение длительного времени, вам могут посоветовать проведение кожных аллергических пробы. Выявив конкретные аллергены и исключив их из рациона ребенка, можно значительно помочь ему. В некоторых случаях назначают также анализ кала на дисбактериоз кишечника. Детям с рецидивирующими тяжелыми аллергическими реакциями может понадобиться аллерген специфическая иммунотерапия (СИТ).
Если природа аллергической реакции не ясна, и состояние остается без улучшений в течение длительного времени, вам могут посоветовать проведение кожных аллергических пробы. Выявив конкретные аллергены и исключив их из рациона ребенка, можно значительно помочь ему. В некоторых случаях назначают также анализ кала на дисбактериоз кишечника. Детям с рецидивирующими тяжелыми аллергическими реакциями может понадобиться аллерген специфическая иммунотерапия (СИТ). прим. 0.1%: туба 15 г
прим. 0.1%: туба 15 г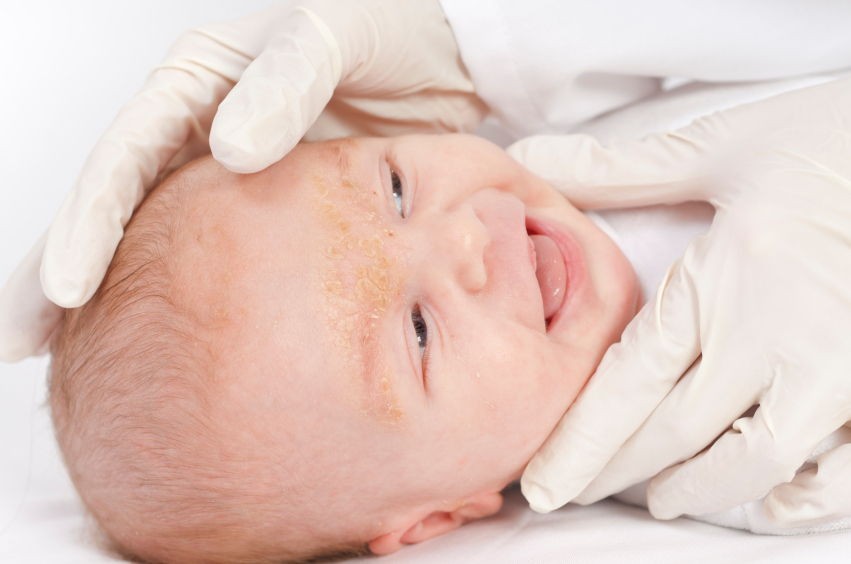 прим. 0.05 г+3 г/100 г: тубы 15 г или 30 г
прим. 0.05 г+3 г/100 г: тубы 15 г или 30 г прим. 0.05%: тубы 15 г или 30 г
прим. 0.05%: тубы 15 г или 30 г прим. 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
прим. 0.05 г+0.1 г/100 г: тубы 15 г или 30 г №: ЛСР-006433/08
№: ЛСР-006433/08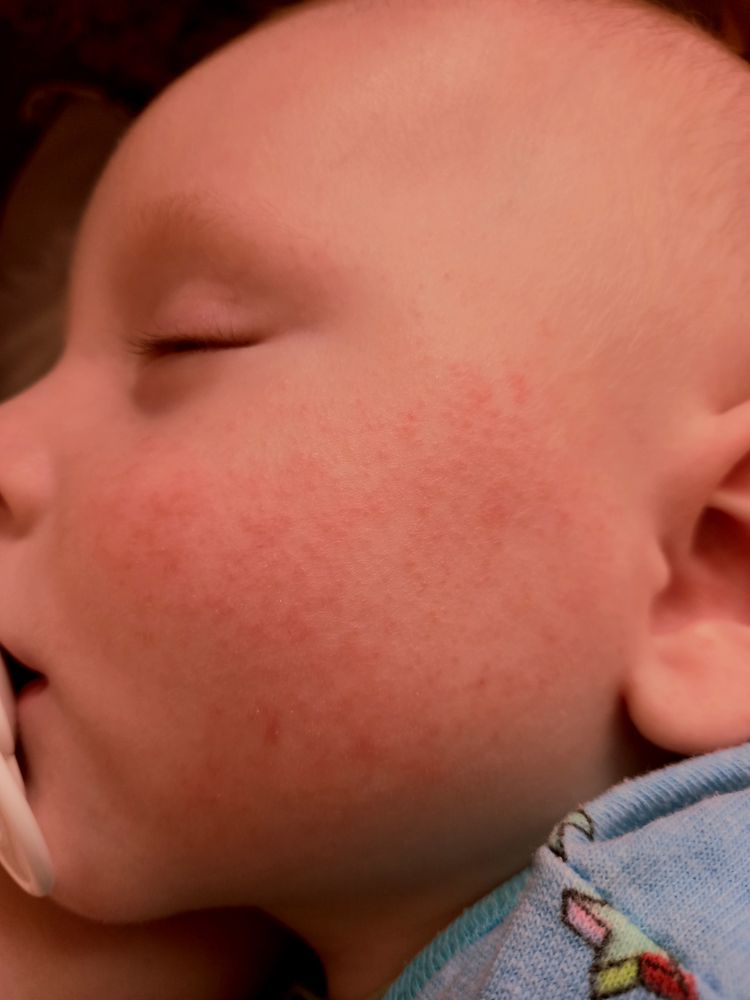 прим. 0.05 г+0.1 г+1 г/100 г: тубы 15 г или 30 г
прим. 0.05 г+0.1 г+1 г/100 г: тубы 15 г или 30 г : фл.-капельн. 25 мл
: фл.-капельн. 25 мл 10 млн.КОЕ (1 доза): 20, 30 или 60 шт.
10 млн.КОЕ (1 доза): 20, 30 или 60 шт. КОЕ (5 доз): фл. 10 шт.
КОЕ (5 доз): фл. 10 шт. 5%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
5%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г -капельн. 30 мл 1 шт.
-капельн. 30 мл 1 шт. прим. 2 г+10 г/100 г: 10, 20, 25, 30, 40 или 50 г банки, 2 г пакеты 5 или 10 шт.
прим. 2 г+10 г/100 г: 10, 20, 25, 30, 40 или 50 г банки, 2 г пакеты 5 или 10 шт. примен. гомеоп.: 15 или 25 г флаконы или банки
примен. гомеоп.: 15 или 25 г флаконы или банки прим. 0.5 мг+30 мг/1 г: туба 30 г
прим. 0.5 мг+30 мг/1 г: туба 30 г прим. 0.5 мг+20 мг/1 г: фл.-капельн. 30 мл
прим. 0.5 мг+20 мг/1 г: фл.-капельн. 30 мл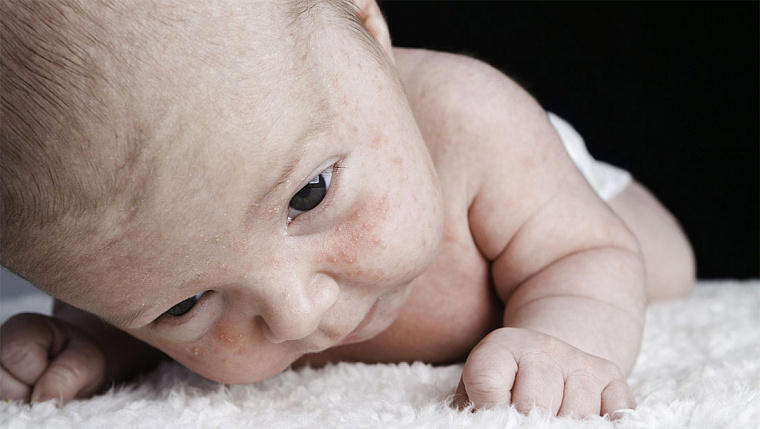 №: ЛС-001192
№: ЛС-001192 №: ЛП-000438
№: ЛП-000438 , покр. пленочной оболочкой, 10 мг: 10 или 20 шт.
, покр. пленочной оболочкой, 10 мг: 10 или 20 шт.