Аллергия на молочные продукты у кормящей мамы: Как питаться кормящей маме, если у ребенка пищевая аллергия возникла на грудном вскармливании
Тяжелые формы аллергии к белкам коровьего молока у детей. Клинические случаи. Часть 1.
https://i1.wp.com/telemedicina.one/wp-content/uploads/2017/07/1449597082_allergiya-768×576.jpg
Аллергия – бич современного общества. Еще каких-то несколько десятков лет назад о ней практически никто ничего не слышал.
К сожалению, происходит рост частоты пищевой аллергии и самых тяжелых форм ее проявления – пищевой анафилаксии. Эта проблема особенно остра в педиатрической практике.
Зачастую именно основные продукты питания в рационе ребенка становятся главными триггерами тяжелых и крайне тяжелых аллергических реакций: коровье молоко, куриные яйца, пшеница, рыба, соя, орехи деревьев, арахис1.
Обязательная рекомендация после перенесенной пищевой анафилаксии — исключение из рациона ребенка продуктов-триггеров на долгие месяцы, а иногда и годы — лишает пациента белков и других питательных веществ. В этой связи для нормального роста и развития пациента является важным, чтобы толерантность сформировалась как можно быстрее1.
Хорошо известно, что значимыми протеинами для человека являются белки коровьего молока (БКМ), которые нередко становятся аллергенами, вызывающими аллергию на белки коровьего молока (АБКМ) и пищевую анафилаксию. В настоящее время пищевая аллергия (ПА) на молочные протеины изучается во многих странах мира. Было показано: у детей с гиперчувствительностью к БКМ вероятность развития анафилаксии одинаково высока как на цельное молоко, так и на кипяченое и кисломолочные продукты1.
Установлено, что IgE играет центральную роль в развитии пищевой анафилаксии у детей, но определение уровня специфических IgE к экстракту аллергена коровьего молока в сыворотках крови не всегда дает четкое понимание: пациент только сенсибилизирован или действительно имеет клинические симптомы АБКМ. Поэтому провокационный тест с «виновным» продуктом («открытый» или «слепой») остается «золотым» стандартом диагностики ПА1.
Однако, проведение провокационных тестов у пациентов с пищевой анафилаксией чревато тяжелыми последствиями для жизни пациента. Применение элиминационной диеты является убедительным методом для диагностики ПА. Положительный эффект на элиминационную диету клинически хорошо виден у пациентов с атопическим дерматитом, имеющим сенсибилизацию к пищевым аллергенам, тогда как ее клиническая интерпретация при пищевой анафилаксии только изучается1.
Применение элиминационной диеты является убедительным методом для диагностики ПА. Положительный эффект на элиминационную диету клинически хорошо виден у пациентов с атопическим дерматитом, имеющим сенсибилизацию к пищевым аллергенам, тогда как ее клиническая интерпретация при пищевой анафилаксии только изучается1.
Компонентная диагностика (ImmunoCAP, ISAC) вместо цельных пищевых экстрактов использует для измерения специфического IgE рекомбинантные или нативные очищенные компоненты аллергенов (аллергенные молекулы). В настоящее время уже известно более 200 протеинов коровьего молока. Его различные белки (αлактоальбумин, β-лактоглобулин, казеин, бычий сывороточный альбумин, лактоферрин, иммуноглобулины и др.) могут являться причиной развития аллергических и анафилактических реакций у детей1.
Именно от того, к каким белкам возникает сенсибилизация, зависит выраженность и тяжесть реакции на молочные протеины.
Распознавание конформационных и последовательных эпитопов дает различные клинические фенотипы. В случае АБКМ распознавание преимущественно конформационных эпитопов проявляется преходящей аллергией, которая, как полагают, связана с более высокой проницаемостью кишечника у маленьких детей, что позволяет интактным белкам пересекать кишечный барьер. Следует заметить, что термолабильная фракция молочных протеинов, имеющая конформационные эпитопы, — это сывороточные белки (Bos d4 (α-лактоальбумин), Bos d5 (β-лактоглобулин), Bos d6 (бычий сывороточный альбумин) и др.), поэтому кипячение коровьего молока имеет тенденцию к снижению аллергенности, а дети, страдающие аллергией на данные молочные протеины, переносят сильно нагретые (запеченные) формы этих продуктов, где конформационные эпитопы разрушаются. Как оказалось, казеиновая фракция молочных белков (Bos d8, Bos d9, Bos d10, Bos d11, Bos d12) имеет последовательные эпитопы, поэтому такая фракция термостабильна и устойчива к гидролизной и ферментативной обработке. Следовательно, даже длительная тепловая обработка коровьего молока и молочных продуктов, обработка ферментами (створаживание) и другие физические и химические воздействия полностью не устраняют аллергенные свойства этих молочных протеинов.
В случае АБКМ распознавание преимущественно конформационных эпитопов проявляется преходящей аллергией, которая, как полагают, связана с более высокой проницаемостью кишечника у маленьких детей, что позволяет интактным белкам пересекать кишечный барьер. Следует заметить, что термолабильная фракция молочных протеинов, имеющая конформационные эпитопы, — это сывороточные белки (Bos d4 (α-лактоальбумин), Bos d5 (β-лактоглобулин), Bos d6 (бычий сывороточный альбумин) и др.), поэтому кипячение коровьего молока имеет тенденцию к снижению аллергенности, а дети, страдающие аллергией на данные молочные протеины, переносят сильно нагретые (запеченные) формы этих продуктов, где конформационные эпитопы разрушаются. Как оказалось, казеиновая фракция молочных белков (Bos d8, Bos d9, Bos d10, Bos d11, Bos d12) имеет последовательные эпитопы, поэтому такая фракция термостабильна и устойчива к гидролизной и ферментативной обработке. Следовательно, даже длительная тепловая обработка коровьего молока и молочных продуктов, обработка ферментами (створаживание) и другие физические и химические воздействия полностью не устраняют аллергенные свойства этих молочных протеинов. Есть научные данные, в которых показано, что дети с аллергией к казеину не переносят и кисломолочные продукты, и топленое молоко1.
Есть научные данные, в которых показано, что дети с аллергией к казеину не переносят и кисломолочные продукты, и топленое молоко1.
Ниже приводим описание клинических случаев, в которых проиллюстрировано формирование АБКМ с постепенным развитием тяжелых жизнеугрожающих состояний. К каждому клиническому случаю приведены результаты аллергологического обследования. Клинический опыт представлен коллегами ФГБОУ ВО «Уральский государственный медицинский университет» МЗ РФ, г. Екатеринбург, МАУ «Городская детская поликлиника № 13», г. Екатеринбург и описан в журнале «Аллергия и иммунология в педиатрии» № 4(59).
Клинический пример № 1.
Пациент Г., 05.04.2017 г. р. (2 года 4 месяца).
Наследственность: у мамы атопический дерматит, у родной сестры (10 лет) поллиноз. Мальчик от 2 беременности (протекавшей с отягощенным акушерским анамнезом вторичным бесплодием), от 2 срочных самостоятельных родов, 39–40 недель гестации с массой тела 3640 г и длиной тела 54 см. Закричал сразу, к груди приложен в родовом зале, оценка по шкале Апгар 8/9 баллов. Прививки в роддоме – БЦЖ и V1 гепатит В, далее прививок не было. Находился на грудном вскармливании. С первого месяца жизни отмечались сухость кожи и высыпания на щеках, голенях, животе, спине. Постепенно появилось мокнутие щек, зуд лица и тела. Из-за выраженного кожного процесса прикормы родители не вводили, но из-за гипогалактии решили давать смесь на козьем молоке.
Закричал сразу, к груди приложен в родовом зале, оценка по шкале Апгар 8/9 баллов. Прививки в роддоме – БЦЖ и V1 гепатит В, далее прививок не было. Находился на грудном вскармливании. С первого месяца жизни отмечались сухость кожи и высыпания на щеках, голенях, животе, спине. Постепенно появилось мокнутие щек, зуд лица и тела. Из-за выраженного кожного процесса прикормы родители не вводили, но из-за гипогалактии решили давать смесь на козьем молоке.
В 6 месяцев после употребления мальчиком 50 мл смеси на козьем молоке через 20 минут появился ангиоотек лица, острая генерализованная крапивница, бронхиальная обструкция, нарушение дыхания и потеря сознания. Была вызвана бригада скорой медицинской помощи (СМП), которая ввела хлоропирамина гидрохлорид и преднизолон и госпитализировала ребенка в стационар по месту жительства.
После выписки из стационара было рекомендовано грудное вскармливание прекратить. Родители приобрели смесь на основе высокого гидролиза сывороточных белков. Повторная анафилактическая реакция возникла сразу же после кормления высокогидролизной формулой, и мальчик в крайне тяжелом состоянии опять был доставлен в реанимационное отделение детской больницы, где находился неделю. После этих двух эпизодов анафилаксии мама продолжила кормить грудью, исключив и у себя, и у ребенка все молочные продукты, боясь любых смесей, как триггеров анафилаксии.
Повторная анафилактическая реакция возникла сразу же после кормления высокогидролизной формулой, и мальчик в крайне тяжелом состоянии опять был доставлен в реанимационное отделение детской больницы, где находился неделю. После этих двух эпизодов анафилаксии мама продолжила кормить грудью, исключив и у себя, и у ребенка все молочные продукты, боясь любых смесей, как триггеров анафилаксии.
Третий эпизод анафилаксии возник в 1 год на биопрепараты (бифидум и лактобактерин), назначенные педиатром для лечения атопического дерматита у ребенка. Развились острая крапивница, ангиоотек, одышка. Ребенок вновь был госпитализирован. Мальчик был консультирован аллергологом в 1 год 2 месяца в связи с тяжелым течением атопического дерматита.
При аллергологическом обследовании (ISAC, ImmunoCAP) выявлены sIgE к казеину Bos d8 — 16 ISU-E (очень высокий уровень), к α-лактоальбумину Bos d4 — 12 ISU-E (высокий уровень), β-лактоглобулину Bos d5 — 7,6 ISU-E (умеренный/высокий уровень). Кроме того, обнаружена сенсибилизация к пшенице, куриному яйцу и сое.
На длительной строгой безмолочной, безглютеновой, безъяичной диетах (у мамы и ребенка) кожа мальчика полностью очистилась. В 2 года было прекращено грудное вскармливание, но замены никакой родители не захотели (аминокислотные смеси вызывают у родителей тот же страх, что и предыдущие смеси). Эпизодов пищевой анафилаксии за прошедший год у ребенка не было. Атопический дерматит полностью купирован.
Ребенок хорошо растет и развивается, переносит все продукты за исключением БКМ.
Из последнего обследования, проведенного через год — 16.08.19 (метод ImmunoCAP), уровень IgE к казеину — 63,80 кЕдА/л (очень высокая сенсибилизация). Толерантность к белкам коровьего молока через год после эпизода анафилаксии на белки коровьего молока не сформировалась и, вероятно, в ближайшие годы не сформируется. В приведенном клиническом случае у ребенка на фоне сенсибилизации к БКМ аллергическая реакция возникла на козью смесь, на смесь высокого гидролиза сывороточных белков и пробиотик.
В литературе описан случай анафилаксии у 11-месячного ребенка с атопическим дерматитом и аллергией к БКМ, у которого через 15 минут после употребления препарата Bacilor (Lyocentre Laboratories, Aurillac, Франция) развилась анафилаксия, включавшая в себя такие симптомы, как генерализованная крапивница и отек гортани. Упоминаемый препарат содержит Lactobacillus rhamnosus. Несомненно, наличие явного молочного аллергена в составе пищи вызывает страх у родителей, чьи дети пережили тяжелую аллергическую реакцию на пищевой продукт.
Упоминаемый препарат содержит Lactobacillus rhamnosus. Несомненно, наличие явного молочного аллергена в составе пищи вызывает страх у родителей, чьи дети пережили тяжелую аллергическую реакцию на пищевой продукт.
Известно, что «скрытые» аллергены молока могут присутствовать в составе готовых блюд и соусов, хлебобулочных изделий, сладостей и др. В литературе описан случай анафилаксии на соевую смесь у 9- месячного ребенка с доказанной аллергией к БКМ. Сенсибилизация к сое у пациента не была выявлена по данным провокационного теста, а реакция возникла на следовое количество β-лактоглобулина в соевой смеси в объеме равном 0,4 мл коровьего молока1.
У нескольких детей с высокой сенсибилизацией на БКМ описаны анафилактические реакции через 1 час после прививки (дифтерия, столбняк, коклюш). Вакцина Сэбина полиомиелитная живая пероральная (тип I, II, III) содержит α-лактоальбумин. Аргентинские ученые описали аллергическую реакцию на эту вакцину у детей с аллергией на коровье молоко, что объяснили сенсибилизацией к α-лактоальбумину. В случае нашего пациента (Клинический пример №2), вероятно, вакцинация прививкой (дифтерия, столбняк, коклюш) явилась дополнительным триггером развития анафилаксии в будущем1.
В случае нашего пациента (Клинический пример №2), вероятно, вакцинация прививкой (дифтерия, столбняк, коклюш) явилась дополнительным триггером развития анафилаксии в будущем1.
Клинический пример № 2.
Пациент М. А., 04.06.2016 г. р. (3 года 2 месяца).
Наследственность: у родной сестры (8 лет) поллиноз. Пациент А. родился доношенным с массой тела 4110 кг и 54 см, от 2 беременности и 2 самостоятельных родов. Беременность протекала без осложнений. Мама мальчика во время беременности чувствовала себя хорошо. Ребенок был на грудном вскармливании до 1 года 10 месяцев. В роддоме были сделаны все плановые прививки, которые ребенок перенес удовлетворительно. Внешних признаков аллергии до 3 месяцев замечено не было.
Начиная с 3 месяцев на коже ребенка стали появляться гиперемия и сухость — на щеках, под коленками, на спине. Плановая вакцинация была отложена, и педиатр порекомендовала маме придерживаться диеты с исключением молочных продуктов и прийти на вакцинацию в 4 месяца. Мама месяц следовала рекомендациям, а также использовала эмоленты для ухода за кожей и средства для купания.
Мама месяц следовала рекомендациям, а также использовала эмоленты для ухода за кожей и средства для купания.
В 4 месяца на фоне улучшения кожного процесса была сделана вакцинация против коклюша, дифтерии, столбняка. К вечеру того же дня кожа ребенка резко покраснела, и мальчик стал очень беспокойным. Гиперемия кожи была интенсивной, появились уртикарные высыпания, которые были купированы ежедневным приемом антигистаминного препарата в возрастной дозировке в течение последующих трех дней. После перенесенного обострения высыпания стали выраженными с преимущественной локализацией в традиционных для атопического дерматита местах, и врачами был диагностирован атопический дерматит.
Первые попытки введения прикорма в виде безмолочной кукурузной каши были сделаны мамой в 7 месяцев. На кукурузную кашу у ребенка возникла моментальная рвота. Больше эту кашу мама не давала, прикормы не вводила и исключила в своем рационе жирное, острое, жареное, соленое, а также шоколад, сладости, кофе и какао, продолжала кормить грудью, но атопический дерматит у ребенка постепенно стал диффузным и плохо поддавался наружной терапии.
В 8 месяцев впервые родители попытались ввести творог, но на творог ребенок отворачивался и отталкивал ложку. Первые 1 /2 чайной ложки кефира дали 23 февраля 2017 г. (8,5 месяцев). Мальчик съел, не морщась. Мама дала еще Ѕ чайной ложки кефира. Спустя 5 минут на коже мальчика появились уртикарии, отекли веки. Ребенок стал чесать переднюю поверхность шеи. Родители дали антигистаминный препарат (дезлоратадин, 1 /2 ч. л.), и через час реакция была купирована.
На следующий день 1 /2 ч. л. кефира дали повторно. Моментально на коже ребенка появилась уртикарная сыпь с крупными волдырями по лицу, подбородку и шее. Ребенок стал беспокойным, начал плакать. Мама вызвала СМП. Врачи СМП ввели антигистаминный и ГКС препараты и предложили поехать в стационар. В стационаре повторили введение ГКС и рекомендовали госпитализацию, от которой родители отказались.
После выписки из стационара вскармливание оставалось грудным, новых продуктов не вводилось ни маме, ни ребенку, но на коже пациента сохранялись выраженные проявления атопического дерматита. За медицинской помощью родители обратились в кабинет биорезонансной терапии, где прошли курс диагностики и лечения, по результатам которых получили список запрещенных и разрешенных продуктов. Среди разрешенных значился твердый сыр.
За медицинской помощью родители обратились в кабинет биорезонансной терапии, где прошли курс диагностики и лечения, по результатам которых получили список запрещенных и разрешенных продуктов. Среди разрешенных значился твердый сыр.
Новый эпизод пищевой анафилаксии возник на твердый сыр (в 11 месяцев). Пациент облизал кусочек сыра и через 2 минуты покраснел, покрылся зудящими уртикарными высыпаниями. Родители дали дезлоратадин в возрастной дозировке, но улучшений не было, далее мама сразу дала еще ј таблетки хлоропирамина гидрохлорида и вызвала СМП. Практически сразу появился выраженный отек лица, ангиоотек обоих глаз, возникла обильная ринорея. Мальчик безудержно плакал, тяжело дышал, появилась одышка и свистящее дыхание. По приезде бригада СМП поставила ГКС и адреналин и госпитализировала ребенка.
Ребенок находился в стационаре неделю с 16 по 22 мая 2017 года в палате интенсивной терапии. После второго эпизода анафилаксии пациент впервые был консультирован аллергологом. Родителям было рекомендовано провести аллергологическое обследование.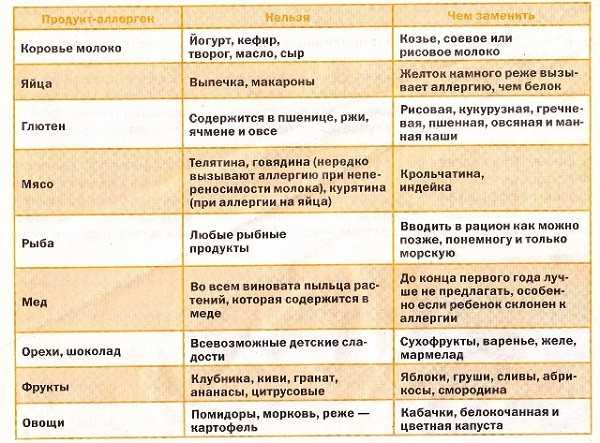
Обследование проводилось методом компонентной аллергодиагностики с использованием панели для определения уровня IgE антител к 112 аллергенным молекулам (ISAC, ImmunoCAP). В результате обследования ребенка была установлена чувствительность к БКМ, которая была наивысшей по сравнению с другими аллергенами: Bos d8 (казеин) — 14,0 ISU-E, Bos d4 (α-лактоальбумин) — 9,5 ISU-E, Bos d6 (бычий сывороточный альбумин) — 11,0 ISU-E. Кроме молочных протеинов, сенсибилизация была выявлена к куриным белкам (овомукоид, овальбумин), пшенице. После проведенного аллергологического обследования была назначена индивидуальная элиминационная диета пациенту и кормящей маме с исключением БКМ, куриного яйца, пшеницы, на фоне которой через месяц кожа мальчика полностью восстановилась от проявлений атопического дерматита.
В настоящее время ребенок остается на строгой безмолочной (получает аминокислотную смесь), безъяичной и безглютеновой диетах. Толерантность к белкам коровьего молока через полтора года после последнего эпизода анафилаксии на БКМ не сформировалась и, вероятно, будет формироваться медленно.
Сегодня убедительно показано, что современная молекулярная диагностика помогает клиницисту различать клинические фенотипы аллергии на БКМ, подобрать индивидуальную элиминационную диету, прогнозировать, кто из детей имеет больше шансов «перерасти» аллергию к БКМ в раннем возрасте, а кто более склонен к длительной персистирующей аллергии на молочные протеины1.
В следующей статье продолжим разбор клинических случаев по данной проблематике.
Список литературы:
1. Т. С. Лепешкова, Е.К. Бельтюков, С. А. Царькова // Клиническая аллергология и иммунология в педиатрии. — № 4(59), 2019. — С. 26-37
обсуждаем нюансы ведения детей с пищевой аллергией
Если у ребёнка раннего возраста диагностирована пищевая аллергия (ПА), то в большинстве случаев это не означает непосредственной угрозы жизни (за исключением возникающих обычно в более старшем возрасте анафилактоидных реакций и истинной анафилаксии). Однако качество жизни, несомненно, в той или иной степени страдает не только у маленького пациента с аллергическим заболеванием, но и у всей семьи.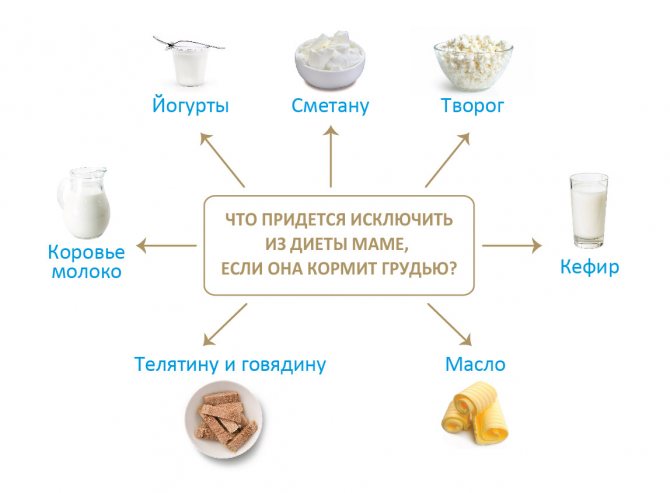 При этом длительное отсутствие адекватного лечения (элиминационной диеты и т.д.), персистирование симптомов могут привести к весьма неблагоприятным последствиям: отставанию в физическом развитии, стойким нарушениям частоты дефекаций, психологическим проблемам, росту инфекционной заболеваемости, необратимым морфологическим изменениям в различных отделах ЖКТ.
При этом длительное отсутствие адекватного лечения (элиминационной диеты и т.д.), персистирование симптомов могут привести к весьма неблагоприятным последствиям: отставанию в физическом развитии, стойким нарушениям частоты дефекаций, психологическим проблемам, росту инфекционной заболеваемости, необратимым морфологическим изменениям в различных отделах ЖКТ.
Мы рады сообщить, что Клуб экспертов Nutricia возобновил свою работу — 20 октября 2021 года состоялась первая встреча специалистов в виртуальной ординаторской. Засл. врач РФ, докт. мед. наук, проф. Ирина Николаевна Захарова и канд. мед. наук Ирина Владимировна Бережная обсудили вопросы, наиболее часто задаваемые клиницистами при ведении детей с ПА.
С полной записью вебинара с участием ведущих экспертов можно ознакомиться в любое удобное для просмотра время на странице Клуба. Помимо обсуждения теоретической части, спикеры привели несколько реальных клинических примеров, демонстрирующих распространённые ошибки в ведении детей и последствия неверной врачебной тактики.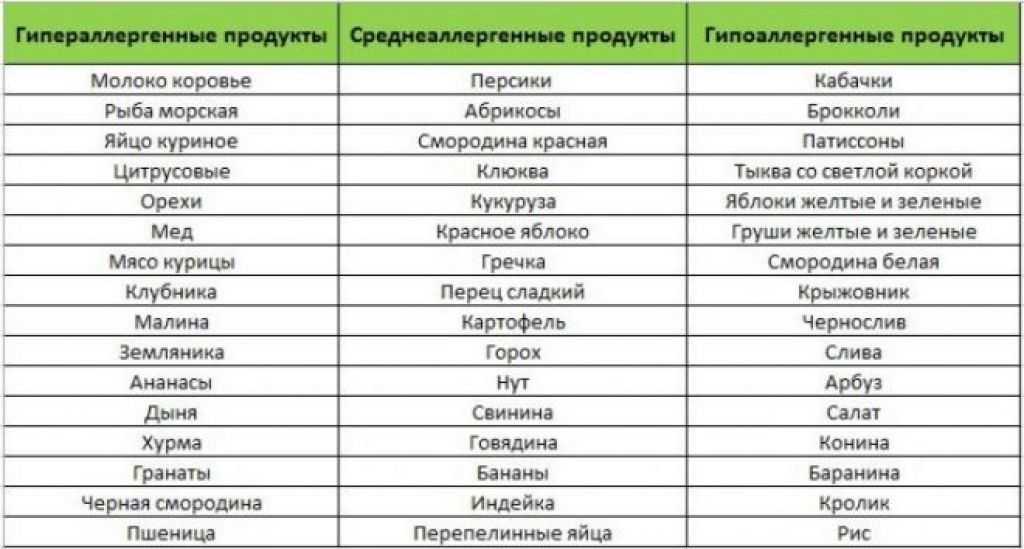 Предлагаем краткое пост-освещение этой интереснейшей беседы в формате «вопрос-ответ».
Предлагаем краткое пост-освещение этой интереснейшей беседы в формате «вопрос-ответ».
С какими трудностями чаще сталкиваются врачи при диагностике ПА?
Выявление этого состояния затруднено многообразием и неспецифичностью клинических проявлений. В соответствующем диагнозе не возникает сомнений, когда, например, после введения нового продукта питания ребёнок становится беспокойным, а на коже появляются распространённые высыпания и участки гиперемии. Однако менее яркие проявления зачастую недооценивают.
Например, сухость кожных покровов на коленках родители объясняют тем, что ребёнок ползает по ковру, наличие гиперемии и мацерации в перианальной области относят к пелёночному дерматиту, а многие симптомы со стороны ЖКТ расценивают как функциональные. Всеми перечисленными выше проявлениями вполне может манифестировать ПА, в том числе наиболее частый её вариант у детей раннего возраста — аллергия к белкам коровьего молока (АБКМ).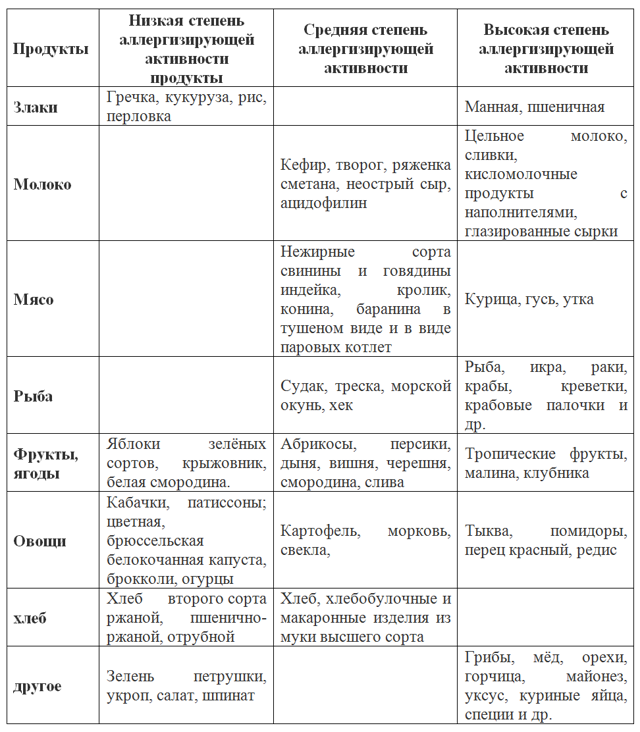
Что делать, если у ребёнка, находящегося на грудном вскармливании и имеющего симптомы атопического дерматита, не удаётся устранить кожные проявления даже при соблюдении элиминационной диеты матерью?
Важный шаг в установлении причин недостаточной эффективности элиминационной диеты — тщательное изучение рациона матери в период кормления грудью. Для того чтобы выявить ошибки питания, нужно попросить женщину не рассказать, а продемонстрировать полный список блюд и продуктов, которые она употребляла в пищу хотя бы в течение одного-двух предшествующих дней.
Как показывает практика, в устной беседе женщина забывает упомянуть о том, что в супы добавляет ложку сметаны или при приготовлении круп использует сливочное масло. Если же дать ей возможность «разложить всё по полочкам» на листке бумаги, то сразу можно увидеть, что в реальности представляет собой «элиминационная» диета матери.
При поиске причин неэффективности назначенных мероприятий важно учитывать влияние и других (не только пищевых) аллергенов — большое значение имеют условия окружающей среды. Например, «атака» организма младенца антигенами клещей домашней пыли возможна сразу с двух «фронтов»: ингаляционно и во время грудного вскармливания — даже в молоке матери обнаруживают иммуногенные частицы этих паукообразных1.
Можно ли подтвердить АБКМ исключительно по клиническим проявлениям или необходимо прибегнуть к методам лабораторной диагностики?
Специфических лабораторных тестов для выявления непереносимости белка коровьего молока не существует. Кроме того, нет и клинических маркёров этого состояния — оно мимикрирует под разные болезни, известные врачу, но наиболее умело — под функциональные нарушения пищеварения. Если гастроинтестинальные симптомы (колики, срыгивания, нарушения частоты и характера стула) не сопровождаются одновременно кожными проявлениями, то крайне редко и родители, и педиатры задумываются об АБКМ.
Специфических лабораторных тестов для выявления непереносимости белка коровьего молока не существует. Нет и клинических маркёров этого состояния — оно мимикрирует под разные болезни, известные врачу, но наиболее умело — под функциональные нарушения пищеварения.
Когда подозрения всё же возникают, то подтвердить их стремятся, определяя содержание IgE, и, не находя соответствующего отклонения, от диагноза АБКМ отказываются только на основании лабораторного обследования — это самая главная ошибка. Отсутствие роста концентрации IgE никак не исключает сенсибилизацию.
Для того чтобы диагностировать АБКМ, важно ориентироваться на данные личного и семейного анамнеза. Наличие любых аллергических заболеваний у родителей или родственников (бронхиальная астма, атопический дерматит, поллиноз и др.), их связь с употреблением определённых продуктов кормящей матерью или введением в питание ребёнка искусственной смеси на основе цельного белка коровьего молока должны служить для клинициста главными ориентирами при диагностике АБКМ. Наряду с анамнестическими данными чрезвычайно важен этап определения IgE-опосредованной сенсибилизации и провокационных проб. Это универсальный метод, позволяющий уточнить диагноз как при IgE-опосредованных, так и при не-IgE-опосредованных формах ПА. При сочетании клинически значимых симптомов и высокой вероятности аллергии к определённому белку по данным анамнеза следует назначить диагностическую элиминационную диету с исключением продуктов, содержащих этот белок. При грудном вскармливании ребёнка такие ограничения накладывают также на рацион матери.
Наряду с анамнестическими данными чрезвычайно важен этап определения IgE-опосредованной сенсибилизации и провокационных проб. Это универсальный метод, позволяющий уточнить диагноз как при IgE-опосредованных, так и при не-IgE-опосредованных формах ПА. При сочетании клинически значимых симптомов и высокой вероятности аллергии к определённому белку по данным анамнеза следует назначить диагностическую элиминационную диету с исключением продуктов, содержащих этот белок. При грудном вскармливании ребёнка такие ограничения накладывают также на рацион матери.
Как можно заподозрить эозинофильный эзофагит (ЭоЭ) у ребёнка? Насколько значима проблема гипо- или гипердиагностики этого заболевания?
Хотя осведомлённость клиницистов об ЭоЭ растёт, всё же в нашей стране уместно говорить скорее о гипо-, чем о гипердиагностике. Это обусловлено всё той же неспецифичностью симптомов: у ребёнка раннего возраста единственным признаком может быть плач или кашель во время еды, попёрхивание при кормлении или обильные срыгивания после него. Более старшие дети, как правило, жалуются на боль в груди и животе, а 30% говорят о том, что им трудно проглатывать пищу.
Более старшие дети, как правило, жалуются на боль в груди и животе, а 30% говорят о том, что им трудно проглатывать пищу.
Для того чтобы верифицировать ЭоЭ, нужно провести гистологическое исследование биоптатов, полученных в ходе эндоскопии. Материал для морфологического изучения забирают как минимум из шести участков слизистой оболочки пищевода. Хотя наличие эозинофильной инфильтрации (15 и более эозинофилов в поле зрения) и микроабсцессов, состоящих из этих клеток, можно наблюдать и при других поражениях пищевода, в совокупности с клиническими признаками эти морфологические изменения обладают высокой диагностической ценностью2.
Для того чтобы верифицировать эозинофильный эзофагит, нужно обязательно провести гистологическое исследование биоптатов, полученных в ходе эндоскопии. Материал для морфологического изучения забирают как минимум из шести участков слизистой оболочки пищевода.
ЭоЭ — один из вариантов ПА, так что основой терапии должно стать устранение влияния пищевых аллергенов. Из питания исключают продукты так называемой большой восьмёрки — сою, коровье молоко, яйца, рыбу, моллюсков и ракообразных, пшеницу, орехи и арахис. Вне зависимости от выраженности клинических симптомов в лечение добавляют аминокислотные смеси3 — только лишь медикаментозное вмешательство (ингибиторы протонной помпы, глюкокортикоиды) не обеспечивает долговременного улучшения4, 5. Кроме того, из-за длительных строгих ограничений в диете ребёнок может недополучать макро- и микронутриенты, столь необходимые для нормального физического развития, что требует рассмотрения вопроса о целесообразности дополнительной фортификации рациона.
Большой доказательной эффективностью обладают аминокислотные смеси «Неокейт LCP» и «Неокейт Джуниор» — их назначают детям до 1 года и в возрасте от 1 до 10 лет соответственно. Начиная с 2000-х годов учёные уже неоднократно подтвердили безопасность и результативность этих лечебных продуктов. Например, по итогам 10-летнего ретроспективного исследования с участием 381 пациента клинического и гистологического улучшений удалось достигнуть у 97%: значимо уменьшились дисфагия, симптомы гастроэзофагеального рефлюкса, а количество эозинофилов в биоптатах слизистой оболочки пищевода сократилось с 38,7±10,3 до 1,1±0,6 (p≤0,001)4.
Начиная с 2000-х годов учёные уже неоднократно подтвердили безопасность и результативность этих лечебных продуктов. Например, по итогам 10-летнего ретроспективного исследования с участием 381 пациента клинического и гистологического улучшений удалось достигнуть у 97%: значимо уменьшились дисфагия, симптомы гастроэзофагеального рефлюкса, а количество эозинофилов в биоптатах слизистой оболочки пищевода сократилось с 38,7±10,3 до 1,1±0,6 (p≤0,001)4.
Как часто гастроинтестинальные симптомы присутствуют у детей с АБКМ?
Частые срыгивания, рвота, диарея или запор, колики, примесь слизи и прожилки крови в кале могут как сопровождать кожные проявления аллергии, так и присутствовать изолированно. По приблизительным оценкам, более чем у половины детей с АБКМ имеет место не менее двух симптомов поражения ЖКТ, и лишь трети из них назначают диагностическую элиминационную диету6, 7. Фактически это означает, что у 70% пациентов АБКМ несёт на себе отпечаток нераспознанности6.
Фактически это означает, что у 70% пациентов АБКМ несёт на себе отпечаток нераспознанности6.
Находящимся на искусственном вскармливании младенцам с лёгкой или средней степенью АБКМ показан перевод на смеси на основе высокогидролизованного белка. При этом для уменьшения выраженности метеоризма и болей в животе целесообразно рекомендовать безлактозные гидролизаты. Один из вариантов — «Нутрилон Пепти Гастро». В составе этого заменителя грудного молока жировой компонент на 50% замещён среднецепочечными триглицеридами, легко усваивающимися без эмульгирования и участия панкреатической липазы.
Что касается клинического улучшения состояния ребёнка на фоне правильно подобранной смеси, то, по опыту докладчиков, примесь крови в стуле перестаёт визуально определяться уже через 3–4 дня после полного перевода на лечебное питание. Эпизоды срыгиваний, рвоты и болей в животе значимо уменьшаются через 2 нед, а запоры купируются в течение месяца.
Эпизоды срыгиваний, рвоты и болей в животе значимо уменьшаются через 2 нед, а запоры купируются в течение месяца.
Необхдимо ли соблюдать кормящей матери диету, даже если у ребёнка нет признаков АБКМ?
Для формирования пищевой толерантности — своего рода грамотной «терпимости» организма к чужеродным пептидам — необходимо «показывать» антигены иммунной системе в перинатальном периоде, однако делать это важно по принципу «всему своё время». Ещё внутриутробно плод «знакомится» со множеством чужих ему веществ — благодаря интенсивному поступлению молекул от матери. В этот период, если сама женщина не страдает аллергией, строгие диетические ограничения не нужны. Здоровая беременная может употреблять практически всё, что привыкла есть до начала гестации, но только в разумных количествах.
В ранний послеродовой период женщине желательно исключить из своего рациона морепродукты, орехи и другие потенциальные аллергены, а если в семье уже есть дети с АБКМ — молочные продукты, телятину и говядину. В первые 2 нед жизни даже у доношенных новорождённых проницаемость интестинального эпителия для белка максимальна, и состоявшегося в это время «знакомства» с чужеродными протеинами (которые попали в грудное молоко из рациона матери) может оказаться достаточно для сенсибилизации ребёнка.
В первые 2 нед жизни даже у доношенных новорождённых проницаемость интестинального эпителия для белка максимальна, и состоявшегося в это время «знакомства» с чужеродными протеинами (которые попали в грудное молоко из рациона матери) может оказаться достаточно для сенсибилизации ребёнка.
Есть ли связь между микробиотой ЖКТ и вероятностью развития аллергии?
Кишечник постоянно получает антигенные стимулы от компонентов пищи и микробных структур. Однако в норме его лимфоидная ткань поддерживает баланс между толерантностью (к комменсалам и пищевым протеинам) и активным иммунным ответом (на внедрение патогенов).
Кишечник постоянно получает антигенные стимулы от компонентов пищи и микробных структур. Однако в норме его лимфоидная ткань поддерживает баланс между толерантностью (к комменсалам и пищевым протеинам) и активным иммунным ответом (на внедрение патогенов).
Направленность «обучения» иммунокомпетентных клеток кишечника критически важна в раннем периоде жизни: от того, какие микроорганизмы первыми заселят интестинальную нишу, во многом зависит реактивность макроорганизма. Так, колонизация Staphylococcus aureus и Clostridium difficile ассоциирована с аллергическими реакциями, тогда как заселение Bifidobacterium, способствуя выработке иммунного ответа по Th2-типу, оказывает протективный эффект в отношении атопии8.
Каким образом бактерии взаимодействуют с клетками организма? В процессе своей жизнедеятельности они выделяют различные метаболиты, в том числе короткоцепочечные жирные кислоты. Последние модулируют активность дендритных и Т-регуляторных клеток в собственной пластинке кишечника, переключая иммунный ответ с про- на противовоспалительный, а также участвуют в синтезе IgA и IgM B-лимфоцитами9.
Кроме того, короткоцепочечные жирные кислоты связываются с энтероцитами посредством поверхностных клеточных рецепторов или же прямо диффундируют внутрь клеток, оказывая влияние на их пролиферацию, дифференцировку, на выработку защитной слизи и формирование плотных межклеточных контактов.
Какова роль пре- и пробиотиков в модуляции микрофлоры ребёнка с ПА?
Лучшее питание для грудного ребёнка — грудное молоко. Его белки кардинально отличаются от протеинов коровьего молока по составу, а сами они представлены не только цельными, но и частично гидролизованными молекулами. Кроме того, в материнском молоке содержатся цитокины, хемокины, а также олигосахариды, которые оказывают пребиотическое и иммуномодулирующее действие10.
Уникальный состав грудного молока повторить невозможно, однако исследователи всего мира пытаются максимально приблизиться к этому «золотому стандарту». Возможность поддержки жизнедеятельности бактериальных комменсалов в ЖКТ детей, вынужденно получающих заменители грудного молока, удалось реализовать — в современные «продукты» добавляют пребиотики.
Возможность поддержки жизнедеятельности бактериальных комменсалов в ЖКТ детей, вынужденно получающих заменители грудного молока, удалось реализовать — в современные «продукты» добавляют пребиотики.
Пребиотическая эффективность короткоцепочечных галакто- и длинноцепочечных фруктоолигосахаридов (short-chain galacto-oligosaccharides [scGOSs], long-chain fructo-oligosaccharides [lcFOSs]) подтверждена в нескольких рандомизированных двойных слепых плацебо-контролируемых исследованиях у детей первого года жизни. Результаты научных работ демонстрируют уменьшение риска аллергических заболеваний, вторичных инфекционных осложнений и, соответственно, снижение потребности в антибактериальной терапии.
Сравнивая состав кишечной микробиоты младенцев, находящихся на естественном и искусственном вскармливании, авторы научного обзора (Oozeer R. et al., 2013) продемонстрировали, что, добавляя scGOSs/lcFOSs, возможно увеличить долю бифидобактерий в кишечном микробиоме. Так, у детей, получавших грудное молоко, микрофлора была представлена представителями рода Bifidobacterium на 75%, при кормлении смесью с scGOSs/lcFOSs — на 69%, а при назначении заменителя грудного молока без пребиотиков — лишь на 48%11.
Так, у детей, получавших грудное молоко, микрофлора была представлена представителями рода Bifidobacterium на 75%, при кормлении смесью с scGOSs/lcFOSs — на 69%, а при назначении заменителя грудного молока без пребиотиков — лишь на 48%11.
Как оказалось, можно уменьшить не только риск аллергии, но и выраженность уже манифестировавшего заболевания. Положительные результаты были получены в отечественной научной работе под руководством проф. А.Н. Пампуры (2014). Вначале у 51 ребёнка значение индекса SCORAD составило 26,66±9,19, а через 4 нед использования заменителя грудного молока с scGOSs/lcFOSs («Нутрилон Пепти Аллергия») — уже 6,63±4,36. Кроме того, у обследованных достоверно снизилась потребность в использовании топических глюкокортикоидов (на 80%), цинксодержащих средств (на 92%), системных гормональных препаратов (на 100%), а также улучшились характеристики стула12.
У детей с АБКМ сроки развития толерантности различны. Что влияет на этот процесс?
Что влияет на этот процесс?
Сроки формирования толерантности зависят от многих факторов, прежде всего от типа аллергической реакции. Если иммунный ответ «завязан» на IgE-механизмах, то, как правило, период элиминационной диеты будет достаточно продолжительным. По результатам масштабного европейского исследования (Schoemaker A.A. et al., 2015; n=12 049) через год после установления диагноза АБКМ практически все дети с не-IgE-опосредованными реакциями и только лишь 57% пациентов с IgE-опосредованными могли переносить молочные продукты13.
Схожие результаты получены в работе Chatchatee P. et al., завершившейся в 2021 году. За 12 мес у 49% детей с IgE-опосредованными реакциями в питание удалось постепенно ввести продукты, содержащие цельный белок коровьего молока, однако у большинства участников (62%) это стало возможным только спустя 24 мес14.
Как правильно переводить ребёнка с аминокислотных смесей на основной рацион?
Если диагноз АБКМ подтверждён, то ребёнок должен оставаться на безмолочной диете как минимум 6 мес (при наличии тяжёлых аллергических проявлений в анамнезе — не менее 12–18 мес). Алгоритм последующего перехода — поэтапный, однако вопрос о возможном расширении рациона решают с обязательным участием аллерголога15.
По окончании периода строгой элиминации продуктов, содержащих белок коровьего молока, под контролем переносимости постепенно переводят на высокогидролизованные смеси (например, «Нутрилон Пепти Аллергия»), а затем — на питание гипоаллергенным заменителем грудного молока («Нутрилон ГА»). Только при хорошей переносимости частичных гидролизатов и стабильном состоянии ребёнка возможен дальнейший перевод на стандартную смесь. Для продуктов прикорма также разработана своя «молочная лестница», где пробное введение начинают с домашнего печенья, при приготовлении которого добавляют всего лишь одну чайную ложку молока16.
В тех случаях, когда отмечаются реакции даже на минимальное количество цельного белка коровьего молока, следует убрать из питания аллергенный продукт и вновь перевести ребёнка на лечебную смесь (на основе высокогидролизованного белка или аминокислот), а повторное пробное введение отложить ещё на 4–6 мес17.
ПА накладывает негативный отпечаток на инфекционную заболеваемость детей. Каковы возможности диетотерапии в борьбе с этими нарушениями?
Включение в состав аминокислотных смесей синбиотиков — технология многообещающая: результаты нескольких исследований продемонстрировали, что распространённость инфекций среднего уха, ЖКТ и системных бактериальных процессов значимо ниже при хорошей приверженности такому лечебному питанию18, 14. Таким образом, результативность действия синбиотиков выходит за рамки модуляции только лишь кишечной микробиоты.
Включение в состав аминокислотных смесей синбиотиков — технология многообещающая: согласно результатам исследований, распространённость инфекций среднего уха, ЖКТ и системных бактериальных процессов значимо ниже при хорошей приверженности такому лечебному питанию.
Несомненные отличия в частоте госпитализаций из-за инфекционных причин отметили авторы многоцентрового проспективного исследования Chatchatee P. et al., итоги которого были опубликованы совсем недавно. На протяжении 12 мес дети первого года жизни с IgE-опосредованными реакциями на белок коровьего молока получали аминокислотные смеси. Участников разделили на две группы: в первую вошли младенцы, в питании которых использовали продукт с синбиотиками (scGOSs/lcFOSs и Bifidobacterium breve M-16V; входят в состав смеси «Нутрилон Аминокислоты Синео»), в качестве контроля наблюдали детей на фоне кормления обычной аминокислотной смесью. Результаты проведённой работы показали: обе смеси были одинаково эффективны в лечении аллергии и нормализации показателей физического развития. Однако в первой группе только 9% участников госпитализировали в стационар по причине инфекционных заболеваний, тогда как во второй — в 2,2 раза больше (20%, p=0,036)14.
В большинстве случаев для установления диагноза ПА или АБКМ достаточно настороженности и осведомлённости педиатра в отношении ранних симптомов этих заболеваний. Как правило, на фоне правильной и адекватной по продолжительности диетотерапии пациенты не нуждаются в медикаментозной поддержке, а их массо-ростовые показатели укладываются в нормальные значения для соответствующего возраста. Элиминационная «выдержка» — такова обязательная составляющая программы по успешному ведению детей и формированию пищевой толерантности.
Литература
Macchiaverni P., Ynoue L.H., Arslanian C. et al. Early exposure to respiratory allergens by placental transfer and breastfeeding // PLoS One. 2015. Vol. 10. №9. P. e0139064. [PMID: 26398234] ↩
Ивашкин В.Т., Маев И.В., Трухманов А.С. и др. Клинические рекомендации российской гастроэнтерологической ассоциации по диагностике и лечению эозинофильного эзофагита // Российский журнал гастроэнтерологии, гепатологии, колопроктологии.
 2018. №28 (6). С. 84–98. — Ссылка. ↩
2018. №28 (6). С. 84–98. — Ссылка. ↩Meyer R., Groetch M., Venter C. When should infants with cow’s milk protein allergy use an amino acid formula? A practical guide // J. Allergy Clin. Immunol. Pract. 2018. Vol. 6. №2. P. 383–399. [PMID: 29109046] ↩
Liacouras C.A., Spergel J.M., Ruchelli E. et al. Eosinophilic esophagitis: A 10-year experience in 381 children // Clin. Gastroenterol. Hepatol. 2005. Vol. 3. №12. P. 1198–1206. [PMID: 16361045] ↩ ↩
De Vlieger L., Smolders L., Nuyttens L. et al. A clinical perspective on the dietary therapies for pediatric eosinophilic esophagitis: The gap between research and daily practice // Front. Immunol. 2021. Vol. 12. P. 677859. [PMID: 34093578] ↩
Errázuriz G., Lucero Y., Ceresa S. et al. Características clínicas y manejo de lactantes menores de 1 año con sospecha de alergia a proteína de leche de vaca [Clinical characteristics and management of infants less than 1-year-old suspected with allergy to cow’s milk protein].
 // Rev Chil Pediatr. 2016. Vol. 87. №6. P. 449–454. [PMID: 27634007] ↩ ↩
// Rev Chil Pediatr. 2016. Vol. 87. №6. P. 449–454. [PMID: 27634007] ↩ ↩Пампура А.Н., Лаврова Т.Е., Тренева М.С. и др. Эффективность аминокислотной смеси при тяжёлом атопическом дерматите у детей первого года жизни: Результаты открытого многоцентрового проспективного исследования // Российский вестник перинатологии и педиатрии. 2013. №1. — Ссылка. ↩
Tsabouri S., Priftis K.N., Chaliasos N., Siamopoulou A. Modulation of gut microbiota downregulates the development of food allergy in infancy // Allergol. Immunopathol. (Madr.). 2014. Vol. 42. №1. P. 69–77. [PMID: 23827644] ↩
Nance C.L., Deniskin R., Diaz V.C. et al. The role of the microbiome in food allergy: A review // Children (Basel). 2020. Vol. 7. №6. P. 50. [PMID: 32466620] ↩
Doherty A.M., Lodge C.J., Dharmage S.C. et al. Human milk oligosaccharides and associations with immune-mediated disease and infection in childhood: A systematic review // Front.
 Pediatr. 2018. Vol. 6. P. 91. [PMID: 29732363] ↩
Pediatr. 2018. Vol. 6. P. 91. [PMID: 29732363] ↩Oozeer R., Van Limpt K., Ludwig T. et al. Intestinal microbiology in early life: specific prebiotics can have similar functionalities as human-milk oligosaccharides // Am. J. Clin. Nutr. 2013. Vol. 98. №2. P. 561S–571S. [PMID: 23824728] ↩
Пампура А.Н., Лаврова Т.Е., Филатова Т.А. и др. Результаты открытого многоцентрового исследования в России: высокогидролизная смесь на основе сывороточного белка с пребиотиками галакто- и фруктоолигосахаридами эффективно купирует симптомы атопического дерматита // Российский вестник перинатологии и педиатрии. 2014. №59 (4). С. 91–99. ↩
Schoemaker A.A., Sprikkelman A.B., Grimshaw K.E. et al. Incidence and natural history of challenge-proven cow’s milkallergy in European children: EuroPrevall birth cohort // Allergy. 2015. Vol. 70. №8. P. 963–972. [PMID: 25864712] ↩
Chatchatee P.
 , Nowak-Wegrzyn A., Lange L. et al. Tolerance development in cow’s milk-allergic infants receiving amino acid-based formula: A randomized controlled trial // J. Allergy Clin. Immunol. 2021. [Epub ahead of print]. [PMID:34224785] ↩ ↩ ↩
, Nowak-Wegrzyn A., Lange L. et al. Tolerance development in cow’s milk-allergic infants receiving amino acid-based formula: A randomized controlled trial // J. Allergy Clin. Immunol. 2021. [Epub ahead of print]. [PMID:34224785] ↩ ↩ ↩Пищевая аллергия: Клинические рекомендации. — М., 2018. — Ссылка. ↩
Чувирова А.Г., Быкова О.А. Использование принципа «молочной лестницы» при расширении рациона у пациентов с аллергией к белкам коровьего молока. Предпосылки, механизм, перспективы // StatusPraesens. Педиатрия и неонатология. 2021. №2 (78). С. 39–46. ↩
Venter C., Brown T., Shah N. et al. Diagnosis and management of non-IgE-mediated cow’s milk allergy in infancy: A UK primary care practical guide // Clin. Transl. Allergy. 2013. Vol. 3. №1. P. 23. [PMID: 23835522] ↩
Fox A.T., Wopereis H., Van Ampting M.
 T.J. et al. A specific synbiotic-containing amino acid-based formula in dietary management of cow’s milk allergy: A randomized controlled trial // Clin. Transl. Allergy. 2019. Vol. 9. P. 5. [PMID:30651972] ↩
T.J. et al. A specific synbiotic-containing amino acid-based formula in dietary management of cow’s milk allergy: A randomized controlled trial // Clin. Transl. Allergy. 2019. Vol. 9. P. 5. [PMID:30651972] ↩
Ваш ребенок реагирует на грудное молоко?
Время считывания: 8 минут
Что мне следует знать об аллергии или непереносимости у моего ребенка, находящегося на грудном вскармливании?
Узнать разницу между аллергией и пищевой непереносимостью или чувствительностью
Знать признаки и симптомы пищевой аллергии или непереносимости у детей, находящихся на грудном вскармливании
Узнать, какие продукты являются наиболее распространенными аллергенами или виновниками непереносимость
Как управлять своим питанием, чтобы облегчить симптомы у вашего ребенка
Грудное молоко невероятно: оно предлагает полноценную форму питания для младенцев и предлагает ряд преимуществ для здоровья, роста, иммунитета и развития. 4=»»> 1 Питательные вещества в вашем грудном молоке поступают непосредственно из того, что циркулирует в вашей крови, а это означает, что питательные вещества и соединения, которые вы поглощаете из пищи, которую вы едите, затем передаются вашему ребенку.
4=»»> 1 Питательные вещества в вашем грудном молоке поступают непосредственно из того, что циркулирует в вашей крови, а это означает, что питательные вещества и соединения, которые вы поглощаете из пищи, которую вы едите, затем передаются вашему ребенку.
Хотя настоящая аллергия или реакция на что-то в материнском молоке редко встречается у младенцев, небольшой процент матерей замечают разницу в симптомах или поведении своих детей после употребления определенных продуктов.
В чем разница между аллергией и непереносимостью или чувствительностью?
Иногда эти термины используются взаимозаменяемо, но аллергия и непереносимость/чувствительность очень разные. По данным Американской академии аллергии, астмы и иммунологии (AAAI), аллергия возникает, когда иммунная система реагирует на пищу, тогда как непереносимость возникает во время пищеварения. 4=»»> 2
Аллергия обычно имеет более тяжелые симптомы, часто вызывая кожные реакции или затрудненное дыхание. Пищевая непереносимость возникает, когда нам трудно переваривать пищу, что часто приводит к желудочно-кишечным симптомам.
Пищевая непереносимость возникает, когда нам трудно переваривать пищу, что часто приводит к желудочно-кишечным симптомам.
При аллергии вызывающую ее пищу часто необходимо полностью исключить из рациона, чтобы избежать симптомов.
Пищевая непереносимость, однако, может позволить съесть небольшое количество вызывающей раздражение пищи без каких-либо реакций. Это «пороговое» количество: наименьшее количество пищи, которое вы можете съесть без симптомов.
Подробнее: Могу ли я снизить риск аллергии у моего ребенка, пока я беременна и кормлю грудью?
Какие продукты могут вызвать аллергическую реакцию?
Обычно к пищевым аллергенам относятся коровье молоко, соя, яйца, арахис, пшеница, лесные орехи, рыба и моллюски. 4=»»> 3
У детей наиболее распространенными аллергенами являются арахис, молоко, лесные орехи и моллюски. 4=»»> 4 4=»»> , 4=»»> 5
Каковы симптомы пищевой аллергии у детей?
Пищевая аллергия затрагивает около 7,6% детей в США. 4=»»> 4
4=»»> 4
Наиболее распространенными симптомами аллергии у младенцев, находящихся на грудном вскармливании, являются экзема (чешуйчатая, красная кожная сыпь) и стул с примесью крови (без других признаков заболевания). Вы также можете заметить крапивницу, свистящее дыхание или другие проблемы с дыханием, заложенность носа, отек части тела (язык, губы, лицо), стеснение в горле, бледность кожи, рвоту или диарею. 4=»»> 6
Если вы заметили какой-либо из этих симптомов, обязательно немедленно позвоните педиатру. Хотя вы, вероятно, можете справиться с большинством пищевых аллергий у вашего ребенка на грудном вскармливании, изменив свой рацион, в некоторых случаях может потребоваться использование гипоаллергенной смеси.
Узнайте о: Как контролировать газообразование у ребенка, находящегося на грудном вскармливании?
Какие продукты могут вызвать пищевую непереносимость или реакцию чувствительности?
Возможно, вы слышали, что употребление в пищу продуктов, вызывающих газообразование, также вызывает желудочно-кишечные расстройства у вашего ребенка, или что употребление в пищу таких продуктов, как лук, чеснок и овощи семейства крестоцветных, вызывает колики. Хотя достоверных данных, подтверждающих такую связь, нет, некоторые матери замечают, что определенные продукты делают их детей более капризными, чем обычно. Это может быть пищевая непереносимость или чувствительность.
Хотя достоверных данных, подтверждающих такую связь, нет, некоторые матери замечают, что определенные продукты делают их детей более капризными, чем обычно. Это может быть пищевая непереносимость или чувствительность.
Существует гораздо более широкий спектр продуктов, которые могут вызвать реакцию пищевой непереносимости; но важно отметить, что пищевая непереносимость у детей встречается гораздо реже, чем пищевая аллергия.
Пищевые продукты, которые могут вызывать реакции, включают: фруктозу, лактозу и другие FODMAP (легко ферментируемые углеводы, содержащиеся в различных продуктах), пшеницу, гистамин (часто содержащийся в переработанном мясе, сырах и некоторых продуктах) и пищевые добавки. 4=»»> 7
Каковы симптомы пищевой непереносимости у детей?
Наиболее распространенным симптомом пищевой чувствительности у младенцев является изменение характера их стула. Повышенное газообразование, вздутие живота, диарея или запор, суетливость после еды, слизь в стуле или чрезмерный плач могут указывать на то, что ребенок плохо переносит пищу, которую вы едите.
Учтите, что если у вашего малыша чрезмерный плач, который продолжается ежедневно и в течение длительного времени, это может указывать на колики, а не на чувствительность к еде. 4=»»> 8 Обсудите эту возможность со своим педиатром.
Подробнее: Как справиться с коликами у ребенка?
Что мне делать, если мой ребенок реагирует на что-то в моем рационе?
Конечная цель – выяснить, какая пища влияет на вашего ребенка. Элиминационная диета может помочь определить, какая пища может вызывать аллергию или пищевую чувствительность. 4=»»> 9 Это означает исключение возможных аллергенов из вашего рациона на 2–3 недели, пока вы продолжаете кормить грудью.
Если вы планируете попробовать элиминационную диету, особенно элиминационную, состоящую из нескольких продуктов, обязательно проконсультируйтесь с зарегистрированным врачом-диетологом. Это поможет убедиться, что вы по-прежнему получаете все необходимое вам и вашему ребенку питание, а также поможет найти скрытые источники аллергенов. Такие продукты, как молоко, соя и кукуруза, могут прятаться во всевозможных неприятных местах.
Такие продукты, как молоко, соя и кукуруза, могут прятаться во всевозможных неприятных местах.
Важно снова добавить продукт в свой рацион, если в течение нескольких недель после его исключения симптомы у вашего ребенка не улучшаются. Если симптомы вашего ребенка не улучшились, вполне вероятно, что еда не виновата.
Наши эксперты по программе Happy Baby являются зарегистрированными диетологами и специалистами по грудному вскармливанию. Они могут помочь вам в достижении ваших целей в области грудного вскармливания, при этом вы и ваш ребенок будете счастливы и здоровы. Пообщайтесь с ними прямо сейчас!
Пытаетесь понять, что есть, и при этом избавиться от всех аллергенов? Вот несколько идей: План питания для питания без аллергенов при грудном вскармливании
Помогает ли грудное вскармливание защитить от аллергии?
Хотя необходимы дополнительные исследования, некоторые исследования показали, что исключительно грудное вскармливание в течение как минимум четырех месяцев может помочь снизить риск и тяжесть пищевых аллергий даже в семьях с анамнезом аллергии. 4=»»> 11 4=»»> , 4=»»>12
4=»»> 11 4=»»> , 4=»»>12
Поэтому, если у вашего малыша рано проявляется непереносимость или аллергия, знайте, что это может пройти само по себе до того, как ему исполнится год, и что продолжение грудного вскармливания может помочь защититься от аллергии в будущем.
Что делать, если ребенок реагирует на мое грудное молоко?
Обратитесь к педиатру вашего младенца
Приведите вашего ребенка на осмотр. Вы захотите исключить любые другие причины ее симптомов, проверить рост ребенка и прибавку в весе, а также убедиться, что ребенок не теряет слишком много крови, если у вашего малыша стул с кровью. Ваш врач также может обсудить возможность подтверждения наличия аллергии с помощью кожного прик-теста.
Если у вашего ребенка диагностирована пищевая аллергия, не забудьте спросить о повторном введении пищи позже. Большинство детей перерастают пищевую аллергию, иногда к своему первому дню рождения.
Ведите дневник питания и симптомов
Мы знаем, что в первые несколько месяцев трудно найти время, чтобы поесть, не говоря уже о том, чтобы записывать, что попало в ваш рот, но отслеживать потребление вместе с симптомами вашего ребенка — это хороший способ чтобы пролить свет на любые возможные реакции.
Просто помните, что пища, которую мы едим, может оставаться в нашем организме в течение длительного периода времени. Таким образом, хотя дневник может быть полезен для точного определения появления симптомов, когда вы впервые едите вызывающую раздражение пищу, знайте, что симптомы у вашего ребенка могут сохраняться в течение нескольких дней, даже если вы больше не едите эту конкретную пищу.
Рассмотрите возможность исключения определенных продуктов питания
Если вы заметили неблагоприятную реакцию у вашего ребенка после употребления определенных продуктов, попробуйте исключить эти продукты из своего рациона и наблюдайте за улучшением состояния.
Возможно, вы захотите начать с коровьего молока, поскольку наиболее частой аллергической реакцией у детей, находящихся на грудном вскармливании, является аллергия на молочный белок. 4=»»> 5 Помните, что вашему организму требуется время, чтобы полностью освободиться от вредной пищи, поэтому убедитесь, что вы удалили все источники пищи как минимум на две недели.
Всегда консультируйтесь со своим лечащим врачом, прежде чем пытаться исключить продукты из своего рациона. Во время этого процесса тесно сотрудничайте с зарегистрированным врачом-диетологом, чтобы убедиться, что вы соблюдаете сбалансированную диету и получаете все питательные вещества, необходимые вам и вашему ребенку.
Обязательно добавляйте продукты обратно, когда кажется, что их исключение не влияет на симптомы вашего ребенка.
Обратитесь за поддержкой
Изменение диеты может быть трудным. Поиск зарегистрированного диетолога, который поможет внести коррективы в вашу диету, поможет снять стресс в этом процессе. Кроме того, консультанты по грудному вскармливанию могут помочь внести эти коррективы, а также убедиться, что ребенок получает то, что ему нужно.
Кроме того, консультанты по грудному вскармливанию могут помочь внести эти коррективы, а также убедиться, что ребенок получает то, что ему нужно.
Давай поговорим!
Мы знаем, что воспитание детей часто означает бессонные ночи, напряженные дни, бесчисленные вопросы и путаницу, и мы хотим поддержать вас в вашем путешествии по кормлению и в дальнейшем.
Наши эксперты по грудному вскармливанию — это команда консультантов по грудному вскармливанию и зарегистрированных диетологов, сертифицированных в области детского и материнского питания, и все они тоже мамы, а это значит, что они были там и видели это. Они здесь, чтобы помочь на нашей бесплатной платформе живого чата с понедельника по пятницу с 8:00 до 18:00 (восточноевропейское время). Теперь говорите!
Узнайте больше об экспертах, которые помогают писать наш контент!
Для получения дополнительной информации по этой теме ознакомьтесь со следующими статьями:
Как справляться с забастовками при грудном вскармливании
Сколько я должен есть при грудном вскармливании?
Как контролировать газообразование у ребенка, находящегося на грудном вскармливании?
Какие продукты следует избегать при грудном вскармливании?
Кормление коровьим молоком Аллергия на белок
- НАУКА ЗДОРОВЬЯ НЕСТЛЕ
- УПРАВЛЕНИЕ ЗДРАВООХРАНЕНИЕМ
- ПИЩЕВАЯ АЛЛЕРГИЯ
- АЛЛЕРГИЯ НА МОЛОКО
- ЧЕМ КОРМИТЬ РЕБЕНКА ПРИ АЛЛЕРГИИ НА МОЛОКО
Симптомы аллергии на белок коровьего молока (АБКМ), также известной как аллергия на коровье молоко (АКМ), могут причинять беспокойство, особенно в то время, когда вы знакомитесь со своим ребенком. Хорошей новостью является то, что АБКМ можно легко контролировать, изменив диету вашего ребенка, исключив белки коровьего молока, и вы быстро заметите улучшения, при этом большинство симптомов исчезнет в течение 2–4 недель.
Хорошей новостью является то, что АБКМ можно легко контролировать, изменив диету вашего ребенка, исключив белки коровьего молока, и вы быстро заметите улучшения, при этом большинство симптомов исчезнет в течение 2–4 недель.
Важно, чтобы вы не экспериментировали с диетой без коровьего молока для своего ребенка без рекомендации и указаний врача.
Грудное вскармливание — лучший вариант кормления для вас и вашего ребенка. Даже если у вашего ребенка диагностировали АБКМ, вы должны продолжать грудное вскармливание. В зависимости от тяжести симптомов у вашего ребенка, а также от того, может ли у вашего ребенка быть аллергия на какие-либо другие продукты, врач поможет вам выбрать наиболее подходящий вариант кормления для управления АБКМ вашего ребенка.
Важность и преимущества грудного вскармливания
Какой тип питания лучше всего подходит для моего ребенка?
Продолжайте кормить ребенка грудью с помощью CMPA
Диагноз АБКМ не должен влиять на ваш режим грудного вскармливания. На самом деле, грудное вскармливание — лучший вариант кормления для вас и вашего ребенка. Грудное молоко содержит все питательные вещества, в которых нуждается ваш ребенок в первые 6 месяцев жизни, и продолжает приносить пользу гораздо дольше. В дополнение к питательным веществам ваше грудное молоко также передает вашему ребенку защиту вашей иммунной системы (другими словами, оно является иммунозащитным). В редких случаях, когда иммунная система вашего ребенка реагирует на белки коровьего молока в грудном молоке, ваш врач может порекомендовать вам начать элиминационную диету, полностью свободную от белков коровьего молока (пожалуйста, имейте в виду, что безмолочной диеты может быть недостаточно, так как все следы коровьего молока должны быть устранены).
На самом деле, грудное вскармливание — лучший вариант кормления для вас и вашего ребенка. Грудное молоко содержит все питательные вещества, в которых нуждается ваш ребенок в первые 6 месяцев жизни, и продолжает приносить пользу гораздо дольше. В дополнение к питательным веществам ваше грудное молоко также передает вашему ребенку защиту вашей иммунной системы (другими словами, оно является иммунозащитным). В редких случаях, когда иммунная система вашего ребенка реагирует на белки коровьего молока в грудном молоке, ваш врач может порекомендовать вам начать элиминационную диету, полностью свободную от белков коровьего молока (пожалуйста, имейте в виду, что безмолочной диеты может быть недостаточно, так как все следы коровьего молока должны быть устранены).
Начните раньше: Чем раньше вы начнете кормить грудью, тем лучше. Врачи советуют начинать грудное вскармливание в течение 1 часа после рождения, чтобы ребенок как можно раньше получил первое молоко (молозиво) и содержащиеся в нем защитные факторы.
Эмоциональное преимущество: Грудное вскармливание — важный способ установить и поддерживать сильную эмоциональную связь с ребенком.
Долгосрочная польза для здоровья: Грудное вскармливание также способствует развитию иммунной системы вашего ребенка и, таким образом, защищает его здоровье в долгосрочной перспективе.
Защита для вашего ребенка и вас: Исследования показали, что грудное вскармливание снижает риск развития у детей инфекций, заболеваний желудочно-кишечного тракта, диабета, ожирения и даже лейкемии в более позднем возрасте. Грудное вскармливание также полезно для вас! У матерей, которые продолжают кормить грудью, снижается риск развития диабета, а также рака молочной железы и яичников.
Мы считаем, что грудное молоко – лучшая пища для младенцев.
 Посоветовавшись со своим лечащим врачом, матери и семьи обнаруживают, что оптимальное грудное вскармливание невозможно из-за состояния здоровья их младенцев, смеси для специальных медицинских целей играют жизненно важную роль в обеспечении младенцев необходимыми питательными веществами. У нас есть глобальные обязательства по ответственному маркетингу заменителей грудного молока.
Посоветовавшись со своим лечащим врачом, матери и семьи обнаруживают, что оптимальное грудное вскармливание невозможно из-за состояния здоровья их младенцев, смеси для специальных медицинских целей играют жизненно важную роль в обеспечении младенцев необходимыми питательными веществами. У нас есть глобальные обязательства по ответственному маркетингу заменителей грудного молока.Этот веб-сайт посвящен лечению аллергии на белок коровьего молока и пищевым решениям, предназначенным для детей раннего возраста. Продолжая работу с этим веб-сайтом, вы соглашаетесь с тем, что Nestle предоставляет информацию по вашему собственному запросу.
Вы медицинский работник или родитель ?
Чем раньше, тем лучше
- Грудное вскармливание в течение первого часа после рождения обеспечивает получение ребенком первого молока, называемого молозивом
- В течение первых 6 месяцев рекомендуется исключительно грудное вскармливание
Защитная роль для вас и вашего ребенка
- Грудное молоко богато защитными
факторы, полезные для младенцев
здоровье, рост и развитие,
и снизить риск для вашего ребенка
развитие болезней в более позднем возрасте - У матерей, кормящих грудью,
снижение риска развития диабета
а также развития груди и
рак яичников
Эмоциональные выгоды
- Вы и ваш ребенок
развивать и поддерживать
сильная эмоциональная связь.
Какой тип питания лучше всего подходит для моего ребенка?
Единственный способ облегчить симптомы у вашего ребенка — исключить белки коровьего молока из рациона вашего ребенка.
Важно, чтобы вы не экспериментировали с диетой без коровьего молока для своего ребенка без рекомендации и указаний врача.
Если исключительно грудное вскармливание невозможно или когда оно дополняется смесью, ваш врач поможет вам выбрать подходящую смесь, не содержащую белков коровьего молока. Эти формулы были разработаны для вашего ребенка и содержат все необходимые питательные вещества для поддержки роста и развития.
Эти специализированные смеси могут быть изготовлены на основе:
- коровьего молока, которое было обработано определенным образом, чтобы гарантировать, что белки, например сыворотка, больше не распознаются иммунной системой вашего ребенка и поэтому не вызывают аллергии реакция
- аминокислоты
В таблице ниже описаны различия между различными типами формул.
| эВЧ | ААФ |
Что это? | eHF означает «экстенсивно гидролизованная формула». Белки в коровьем молоке, вызывающие аллергические реакции у вашего ребенка, подверглись интенсивному расщеплению (гидролизу). | AAF означает «формула аминокислот». Эта смесь не содержит белка коровьего молока. |
Из чего он состоит? | Белки коровьего молока расщеплены на более мелкие части, что означает, что они больше не могут распознаваться иммунной системой вашего ребенка. Формула также содержит другие питательные вещества для поддержки роста и развития вашего ребенка. | Формула состоит из аминокислот, которые являются отдельными строительными блоками белков, и не содержит неповрежденного или частично расщепленного белка коровьего молока. Формула также содержит другие питательные вещества для поддержки роста и развития вашего ребенка. |
Для кого? | Это первый выбор для любого ребенка с диагнозом АБКМ. | Эта смесь рекомендуется для детей с тяжелыми формами АБКМ, множественной пищевой аллергией, а также для детей, симптомы которых не улучшаются при использовании сильно гидролизованной смеси. |
Когда и как начинать введение твердой пищи
К тому времени, когда вашему ребенку исполнится 6 месяцев, грудного вскармливания (или специальных смесей) уже недостаточно для полной поддержки роста и развития, и следует ввести прикорм. На протяжении всего этого времени грудное вскармливание (или подходящие смеси) продолжает оставаться основным источником питания для вашего ребенка.
На протяжении всего этого времени грудное вскармливание (или подходящие смеси) продолжает оставаться основным источником питания для вашего ребенка.
Если вы начнете прикорм слишком рано, вы можете увеличить риск заболевания вашего ребенка — рефлекс, поддерживающий движение твердой пищи вокруг рта и ее проглатывание, обычно развивается в возрасте от 4 до 7 месяцев, и ваш ребенок не будет к этому готов. до этого. Точно так же, если вы начнете слишком поздно, ваш ребенок может не получать всю необходимую питательную поддержку, что увеличивает риск развития у вашего ребенка дефицита основных витаминов и минералов и задержки роста. Помимо обеспечения питанием, введение прикорма также обеспечит сенсорную стимуляцию вашего ребенка и улучшит его двигательные навыки.
ГРУДНОЕ ВСКАРМЛИВАНИЕ ДЛЯ НАЧАЛА
Грудное молоко содержит все питательные вещества, необходимые вашему ребенку в первые 6 месяцев жизни, и обеспечивает защиту от инфекций. Если по какой-либо причине вы не можете кормить грудью, ваш врач поможет вам подобрать подходящую смесь для вашего ребенка.
ОДИН КОРМ ЗА РАЗ
Когда вы начинаете вводить твердую пищу примерно в возрасте 6 месяцев, лучше начинать давать по одному продукту за раз. Таким образом, если вы думаете, что видите аллергическую реакцию или замечаете какие-либо новые симптомы, вы можете сразу определить виновника!
ОДИН ПРИЕМ ЗА РАЗ
Начните вводить твердую пищу по одному приему пищи. Сначала начните с утреннего приема пищи (завтрак/поздний завтрак), затем вводите твердую пищу во время ужина. По мере роста ребенка можно вводить полуденный прием пищи (обед), а также дополнительные питательные перекусы.
ПРИГОТОВЛЕНИЕ И ПЮРЕ
Несмотря на то, что сырая пища полезна для здоровья, вашему ребенку будет легче переваривать приготовленную пищу. Через несколько недель попробуйте вводить фрукты и овощи, которые вы приготовили, со все меньшим количеством пюре и постепенно с более грубой текстурой, а затем с небольшими кусочками.
ПОПРОБУЙТЕ СНОВА И СНОВА
Даже если ваш ребенок отказался от пищи, не сдавайтесь.
