Аллергия на лице во время беременности: Аллергия при беременности — особенности выявления аллергена
Аллергия при беременности — особенности выявления аллергена
Это – «популярная» проблема будущих: с аллергией во время беременности сталкивается каждая пятая женщина. Можно ли защититься от такого состояния, чем лечиться, и главное – как избежать нехороших последствий для будущего ребенка?
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Почему аллергия может возникнуть во время беременности
- Ротационная диета при аллергии и беременности
- Как узнать, что именно вызывает аллергию
- Какие препараты от аллергии можно при беременности
- Профилактика аллергии во время беременности
Аллергия и беременность: вопросы и ответы
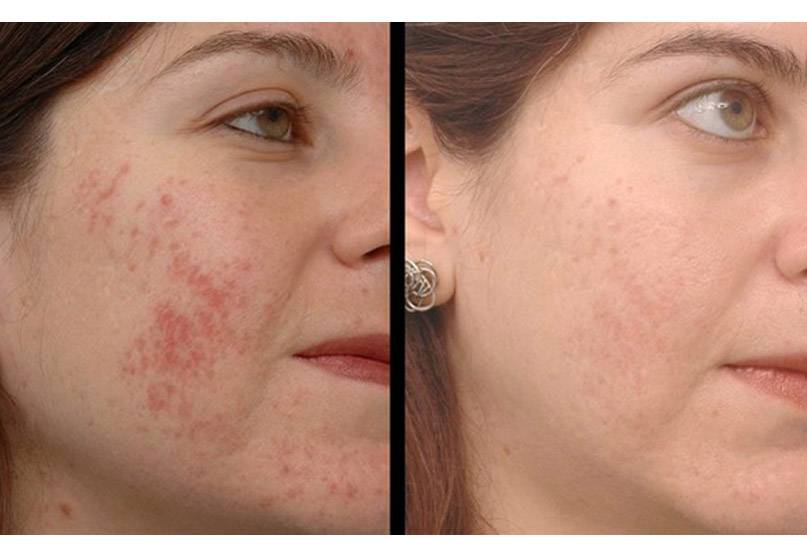
Никогда не знала, что такое аллергия. Сейчас – третий месяц беременности, часто
появляются высыпания на коже, зуд.
 Я слежу за питанием, дома нет животных, ковров и прочих
Я слежу за питанием, дома нет животных, ковров и прочих
«провокаторов». Отчего же могут возникать аллергические реакции?
Во время беременности иммунная система становится сверхчувствительной, поэтому риск возникновения
аллергии, особенно если есть родственники первой линии, страдающие ею: предрасположенность к аллергии
передается по наследству. Одно из самых частых ее проявлений у беременных – крапивница:
высыпания на коже, сопровождающиеся зудом. Такие реакции могут быть «ответом» организма на контакт
с бытовой химией, косметикой. Но нередко кожа получает удар изнутри: через поры выходят наружу вредные
вещества. Это случается при запорах, употреблении некоторых продуктов, которые прежде воспринимались как
нейтральные. Спровоцировать аллергическую реакцию могут и хронические заболевания желудочно-кишечного тракта,
вирусы, бактерии, стрессы, усиливающие вероятность развития иммунных срывов. К сожалению, все чаще мы сталкиваемся
с проявлением аллергии на солнце; которая связана с повышенной чувствительностью кожи к солнечной
радиации.
В чем суть так называемой ротационной диеты для аллергиков, и можно ли
использовать ее во время беременности?
Не только можно, но и нужно. Ротационная диета – это когда один и тот же
продукт употребляется не каждый день, а через 72 часа: за это время из организма выводятся все
его остатки, организм становится менее восприимчивым к воздействию аллергена и выраженной реакции
можно избежать. Минимальные сроки «перерыва» могут быть и увеличены.
Разумеется, ротационная диета должна быть гипоаллергенной: под запретом продукты «высокого
риска»: яйца, рыба, морепродукты, икра, орехи, шоколад, мед, цитрусовые, овощи, фрукты красного и оранжевого
цвета.
Существует еще и перекрестная аллергия, при которой аллергическую реакцию
запускает продукт, имеющий в составе такие же или близкие по своей химической структуре вещества.
Например, в случае аллергии на пыльцу деревьев необходимо ограничить в рационе фрукты, содержащие
косточку, а также все виды орехов; при реакции на пыльцу сорных трав –дыню, баклажаны, семечки.
Как узнать, что именно вызывает аллергию, говорят, кожные пробы будущей маме делать
нельзя?
Да, во время беременности кожные пробы не рекомендуются, т. к. даже минимальная доза того
или иного аллергена может вызвать непредсказуемую реакцию. Есть методы лабораторной диагностики: нужно сдать анализ
крови из вены на специфические иммуноглобины Е, это позволит выявить «провокатора».
Сейчас в аптеках множество препаратов против аллергии. Какие можно принимать при
беременности, а какие могут быть опасными для будущего малыша?
Любые лекарства, предназначенные для приема внутрь, женщине в положении категорически нельзя
использовать без назначения врача. Особенно – в первом триместре беременности: это период «становления»
всех органов и систем будущего ребенка. Позже, после 12–14-й недели, достаточно надежную барьерную защиту
будущему малышу обеспечит плацента.
Выбор средств зависит от срока беременности и локализации
аллергии: при кожных реакциях можно использовать препараты местного действия: мази, гели. При аллергических ринитах
уменьшить отеки помогают промывания носа солевыми растворами. А вот бороться с таким насморком, используя
сосудосуживающие капли, беременным категорически нельзя: они могут спровоцировать нарушение маточно-плацентарного
кровообращения.
Важно предупредить «нападки» аллергии в период беременности. О том, что нужно убрать
подальше ковры, плотные драпировки на окнах, открытые полки с книгами и прочие «пылесборники»
знают все. Но есть и другие важные моменты. Тщательно выбирайте бытовую химию: для стирки используйте
средства в таблетках и капсулах, а не порошковые; для мытья различных поверхностей –
специальные салфетки и каучуковые щетки, которые позволяют обходиться без «химии». Желательно
установить дома очиститель воздуха с HEPA-фильтром, который задерживает мельчайшие микрочастицы аллергенов, уменьшая
их концентрацию в воздухе.
Если у Вас остались вопросы, Вы можете задать их врачу
акушеру-гинекологу или
аллергологу онлайн в
приложении Доктис.
Автор статьи: Карина Левоновна Варданян
Аллергия весной и летом
Как только начинает пригревать солнышко и тает снег, обнажается почва, прошлогодняя листва и пожухлая трава. Это очень хорошая питательная среда для различных грибков — плесневых, дрожжевых, аспергилл. Весенний ветер разносит микроскопические споры грибков, которые могут вызвать симптомы аллергии. Время возникновения данного вида аллергии — грибковой — с начала таяния снега (обычно март в нашей полосе) до конца мая — июня.
Еще один аллерген, связанный с таянием снега, испарением влаги с дорог, тротуаров — противогололёдные реагенты. Реакция на химические вещества может продолжаться весь период таяния снега.
Однако, самый известный и, по статистике, самый частый вид весенне-летней аллергии — поллиноз (сенная лихорадка) — реакция на пыльцу цветущих деревьев и трав. Примерно с середины марта до конца апреля наблюдается пыление раноцветущих деревьев — ольхи, лещины, граба, клена, ясеня, ивы, вербы. С середины апреля до конца мая — пыление поздноцветущих деревьев — березы, дуба, вяза, сосны, ели, тополя. С середины мая до конца июня цветут некоторые травы, пыльца которых тоже вызывает симптомы аллергии — мать-и-мачеха, одуванчик.
Примерно с середины марта до конца апреля наблюдается пыление раноцветущих деревьев — ольхи, лещины, граба, клена, ясеня, ивы, вербы. С середины апреля до конца мая — пыление поздноцветущих деревьев — березы, дуба, вяза, сосны, ели, тополя. С середины мая до конца июня цветут некоторые травы, пыльца которых тоже вызывает симптомы аллергии — мать-и-мачеха, одуванчик.
В летнее время наиболее частой причиной аллергии является пыльца злаковых и сорных трав. В июне-июле наблюдается реакция на цветение злаковых — тимофеевки, ржи, кукурузы, пшеницы, пырея, лисохвоста, овсяницы, ежи сборной, мятлика. С июля и до осени цветут сорняки — полынь, лебеда, крапива, подорожник.
Каковы симптомы аллергии?
Все перечисленные выше виды аллергенов относятся к группе аэроаллергенов и вызывают реакцию дыхательного тракта. Наиболее часто отмечаются симптомы ринита: зуд в носу, чихание, заложенность носа, насморк. Часто присоединяется покраснение глаз, слезотечение, светобоязнь. Если не принимать никаких препаратов от аллергии, симптомы могут стать более тяжелыми: першение в горле, кашель, осиплость голоса, проявления бронхиальной обструкции (астмы).
Если не принимать никаких препаратов от аллергии, симптомы могут стать более тяжелыми: першение в горле, кашель, осиплость голоса, проявления бронхиальной обструкции (астмы).
Реже при контакте с аэроаллергенами наблюдается атопический дерматит, крапивница или отек Квинке.
Перекрестная аллергия — что это такое?
Существуют продукты, аллергены которых похожи по происхождению и составу на аллергены деревьев, трав и грибков. При употреблении этих продуктов часто наблюдается реакция, подобная аллергии на пыльцу растений — конъюнктивит, першение в горле и кашель, чихание, заложенность носа. Аллергия может наблюдаться как в сезон цветения, так и круглый год. Бывает, что реакция на перекрестные продукты даже сильнее, чем на причинное растение. Поэтому во время цветения рекомендуется придерживаться диеты с исключением перекрестных продуктов, чтобы не усугублять аллергию на пыльцу. Однако, некоторым людям такая диета бывает необходима и вне сезона цветения.
При аллергии на березу и родственные с ней растения (осина, ольха, дуб, бук, граб, клен, ясень, лещина) исключаются яблоки, груши, орехи, киви, морковь, сельдерей, петрушка, мед и косточковые овощи и фрукты (черешня, слива, чернослив, персик, абрикос, вишня, авокадо и др.).
Аллергикам, реагирующим на пыльцу злаковых, необходимо исключать хлебобулочные изделия и все мучные продукты, квас, пиво, соевые продукты, мясные продукты с наполнителями.
При аллергии на сорняковые растения из питания исключаются семечки, халва, подсолнечное и кукурузное масла, дыня, арбуз, сельдерей, травяные сборы.
При грибковой аллергии исключаются кисломолочные продукты, сыры с плесенью, квас, закваски.
Как диагностировать аллергию?
При подозрении на аллергию обязательно нужно посетить врача-аллерголога. Он проведет беседу, задаст необходимые вопросы, чтобы понять, какая группа аллергенов вызывает реакцию. Затем врач проводит аллергодиагностику. Она представляет собой проведение кожных проб с микродозами аллергенов. При этом результат виден сразу после проведения обследования. Также аллерголог может назначить анализ крови на аллергены. Иногда аллергодиагностика включает оба метода.
Затем врач проводит аллергодиагностику. Она представляет собой проведение кожных проб с микродозами аллергенов. При этом результат виден сразу после проведения обследования. Также аллерголог может назначить анализ крови на аллергены. Иногда аллергодиагностика включает оба метода.
Что делать при развитии весенне-летней аллергии?
Самый лучший способ лечения аллергии — избежание контакта с аллергеном. Поэтому один из вариантов борьбы с весенним недугом — отъезд в другую полосу, где-либо нет таких растений, либо причинное растение уже отцвело.
Однако, часто возможности уехать просто нет. Что делать тогда? Во-первых, необходим визит к аллергологу для проведения аллергологической диагностики и установления причинного аллергена. Кроме того, аллерголог назначит необходимое лечение для облегчения симптомов, а также даст рекомендации по диете, гигиене и режиму прогулок в период цветения.
Для уменьшения контакта с аллергенами рекомендуется использовать барьерные средства: маски, носовые фильтры, барьерные спреи. Окна и форточки в доме должны быть закрыты во избежание попадания аллергенов. Активные прогулки лучше совершать в безветренную погоду после дождя. Придя с улицы домой, обязательно нужно снять верхнюю одежду, помыть руки и лицо, прополоскать рот, промыть нос кипяченой водой.
Окна и форточки в доме должны быть закрыты во избежание попадания аллергенов. Активные прогулки лучше совершать в безветренную погоду после дождя. Придя с улицы домой, обязательно нужно снять верхнюю одежду, помыть руки и лицо, прополоскать рот, промыть нос кипяченой водой.
Самый эффективный метод борьбы с аллергией на пыльцу растений — Аллерген-специфическая иммунотерапия (АСИТ). Метод представляет собой введение в организм аллергика низких доз причинного аллергена. Иммунная система «привыкает» к нему и реакция на цветущее растение уменьшается или уходит вовсе. Аллерген может вводиться в организм подкожно или сублингвально (под язык). Начинается такое лечение за 3–4 месяца до начала пыления причинного растения. Деткам АСИТ проводится с 5 лет. Перед тем, как назначить такое лечение, врач-аллерголог обязательно проводит аллергодиагностику для выявления ведущего аллергена.
Самодиагностика и самолечение аллергических проявлений ни в коем случае недопустимы. Неправильное лечение может привести к развитию тяжелых осложнений, таких, как бронхиальная астма. Необходимо помнить, что раннее выявление аллергии и строгое соблюдение всех предписанных терапевтических мер является залогом успеха в борьбе с весенне-летним недугом.
Неправильное лечение может привести к развитию тяжелых осложнений, таких, как бронхиальная астма. Необходимо помнить, что раннее выявление аллергии и строгое соблюдение всех предписанных терапевтических мер является залогом успеха в борьбе с весенне-летним недугом.
Спешите! Записывайтесь на прием к аллергологу иммунологу Клиники «Мать и дитя» Юго-Запад Пащенко Ольге Евгеньевне по тел: +7 (800) 700 700 1
PUPPP и другие типы, руки, живот, другое
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Узнайте больше о нашем процессе проверки.
Было ли это полезно?
Во время беременности вы можете наблюдать ряд изменений кожи, волос и ногтей. Некоторые возникают в ответ на изменения уровня гормонов или определенные триггеры. Другие не так просто объяснить.
Сыпь может появиться на любом участке тела и может выглядеть или ощущаться по-разному в зависимости от причины. Некоторые высыпания являются доброкачественными, то есть они не представляют угрозы ни для вас, ни для вашего ребенка. Другие могут быть симптомом основного заболевания, которое требует медицинской помощи, чтобы обезопасить вас и ребенка.
Отмечать симптомы, которые вы испытываете, важно для выявления и лечения. Хорошей новостью является то, что вы часто можете сделать что-то дома, чтобы успокоить кожу и снять зуд. И многие высыпания проходят сами по себе после родов.
Зудящие уртикарные папулы и бляшки беременных (PUPPP) — это сыпь, которая обычно развивается в третьем триместре. Примерно у 1 из 130-300 человек развивается PUPPP. Сначала это может проявляться в виде зудящих красных пятен на животе, особенно вблизи растяжек, и может распространяться на руки, ноги и ягодицы.
Сначала это может проявляться в виде зудящих красных пятен на животе, особенно вблизи растяжек, и может распространяться на руки, ноги и ягодицы.
Лечение PUPPP включает местные кортикостероиды, пероральные антигистаминные препараты и пероральный преднизолон. PUPPP чаще встречается при первой беременности или при многоплодной беременности и, как правило, проходит после родов. Это не влияет на вашего ребенка.
Почесуха беременных может возникнуть в первом, втором или третьем триместре. Приблизительно 1 из 300 человек может испытывать эту сыпь, и она может длиться от нескольких недель до месяцев после родов. Вы можете увидеть зудящие или покрытые коркой шишки на руках, ногах или животе.
Лечение почесухи беременных включает местные стероиды и пероральные антигистаминные препараты. Увлажняющие средства также могут помочь. Хотя сыпь должна исчезнуть вскоре после родов, у некоторых людей могут сохраняться симптомы. Состояние может также проявиться при будущих беременностях.
Внутрипеченочный холестаз беременных чаще всего наблюдается в третьем триместре. Это признак заболевания печени, вызванного гормонами. По оценкам, от 1 из каждых 146–1293 женщин может возникнуть холестаз во время беременности.
Хотя сыпь не всегда присутствует, зуд может быть довольно сильным по всему телу, но особенно на ладонях и подошвах ног. Вы даже можете заметить пожелтение кожи и глаз и проблемы со сном из-за зуда.
Хотя это состояние обычно проходит после родов, важно обратиться к врачу за лечением во время беременности. Это может подвергнуть вас риску преждевременных родов. Это также может подвергнуть вашего ребенка риску мертворождения или проблем с легкими из-за вдыхания мекония.
Для лечения холестаза врач может назначить лекарство под названием урсодиол, которое помогает снизить уровень желчи в крови. Ваш врач также, вероятно, назначит дополнительные встречи для наблюдения за вашим ребенком, такие как нестрессовые тесты и биофизический профиль, и, возможно, предложит раннюю индукцию в определенных случаях.
Герпес беременных, также называемый пемфигоидом беременных, представляет собой редкое аутоиммунное кожное заболевание, поражающее 1 из 50 000 женщин во втором или третьем триместрах беременности.
Крапивница может появиться внезапно и сначала появиться на туловище и животе. Он может распространяться в течение нескольких дней или недель, когда шишки превращаются в волдыри или большие приподнятые бляшки. Найдите фотографии состояния здесь.
Ваш врач может назначить местные или пероральные кортикостероиды для лечения герпеса беременных. В противном случае он имеет тенденцию исчезать сам по себе после рождения ребенка.
Поговорите со своим врачом о том, что лучше для вас, так как это может привести к низкой массе тела при рождении или преждевременным родам вашего ребенка. Как и почесуха, она может вернуться при будущих беременностях.
Зудящий фолликулит начинается с высыпаний на туловище и может распространиться на другие части тела. Повреждения содержат гной, поэтому они могут напоминать прыщи. Это редкое состояние появляется в последние две трети беременности и обычно длится от двух до трех недель. Это не влияет на вашего растущего ребенка.
Это редкое состояние появляется в последние две трети беременности и обычно длится от двух до трех недель. Это не влияет на вашего растущего ребенка.
Точная причина зудящего фолликулита неизвестна, и обычно он проходит после родов. Лечение включает терапию ультрафиолетовым светом В, местные кортикостероиды или перекись бензоила.
Пустулезный псориаз, особенно герпетиформное импетиго, обычно возникает во второй половине беременности. Сыпь может появиться на любом участке тела и может быть очень красной, воспаленной и покрытой корками. Другие возможные симптомы включают:
- тошноту и рвоту
- диарею
- лихорадку и озноб
- проблемы с лимфатическими узлами
Лечение включает кортикостероиды, такие как преднизолон, и антибиотики, если пораженные участки инфицируются. Хотя импетиго обычно проходит после родов без особого риска для ребенка, по крайней мере, одно исследование связывает это редкое состояние с мертворождением.
Крапивница представляет собой приподнятые бугорки, которые появляются поодиночке или в виде скоплений красных пятен или пятен.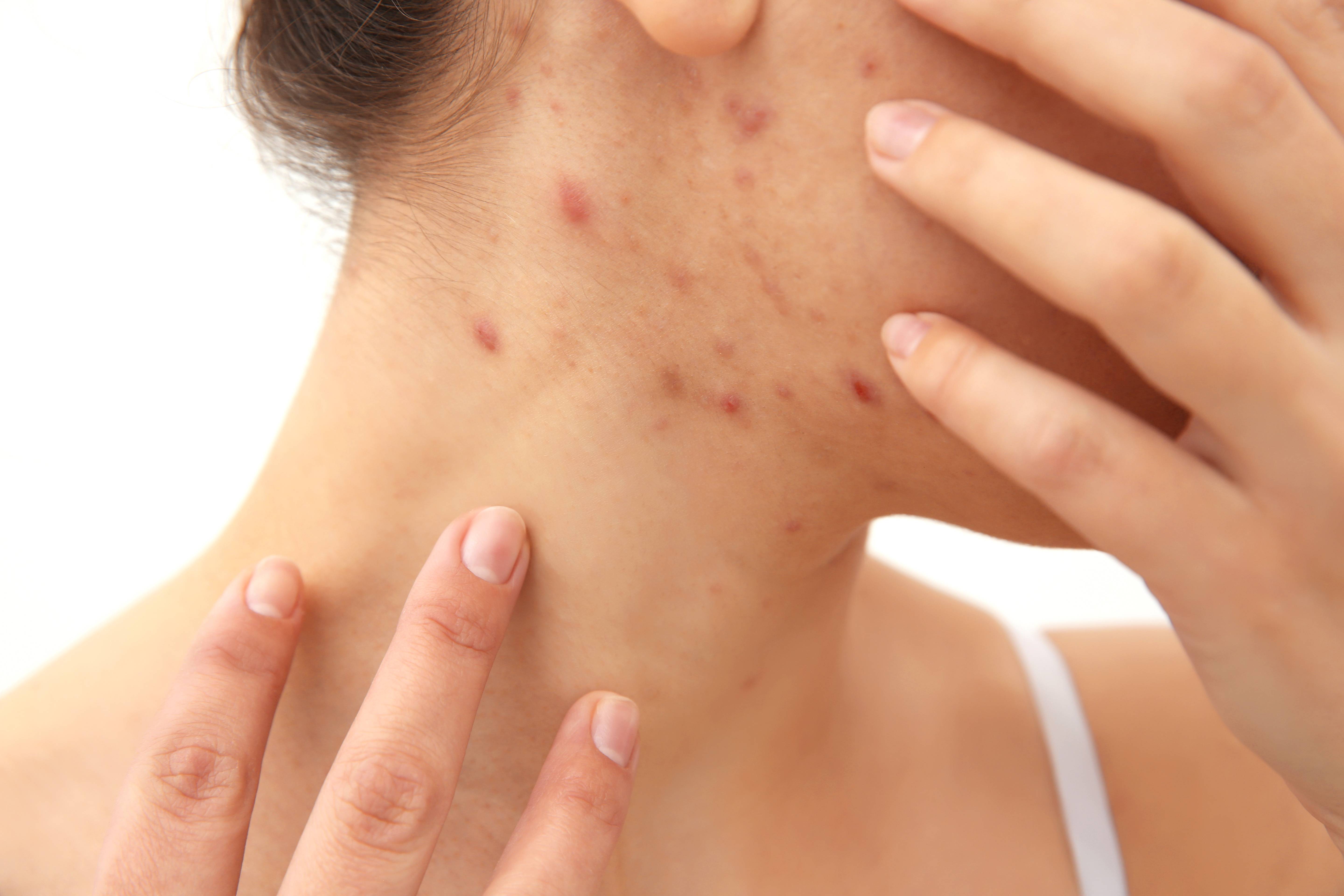 Они могут появляться на любом участке тела и сопровождаться зудом. Вы можете даже почувствовать, как они горят или жалят.
Они могут появляться на любом участке тела и сопровождаться зудом. Вы можете даже почувствовать, как они горят или жалят.
Сыпь может появиться внезапно и исчезнуть так же быстро или в течение периода от нескольких дней до шести недель. Они вызваны гистамином в организме в ответ на такие вещи, как эмоциональный стресс, гормональные изменения или инфекции. Иногда они могут быть признаком аллергической реакции на пищу, укусы насекомых, пыльцу или другие провоцирующие факторы.
Важно исключить аллергическую реакцию с крапивницей, особенно если у вас есть другие симптомы анафилаксии, такие как:
- учащенный пульс
- опухший язык
- покалывание в руках, ногах или коже головы
- затрудненное дыхание
Лечение может включать прием антигистаминных препаратов, кортикостероидов или прием лекарств, помогающих при воспалении. Однако, если у вас также есть признаки анафилаксии, немедленно обратитесь в отделение неотложной помощи.
Потница или потница могут появиться на любом участке тела, обычно из-за чрезмерного потоотделения.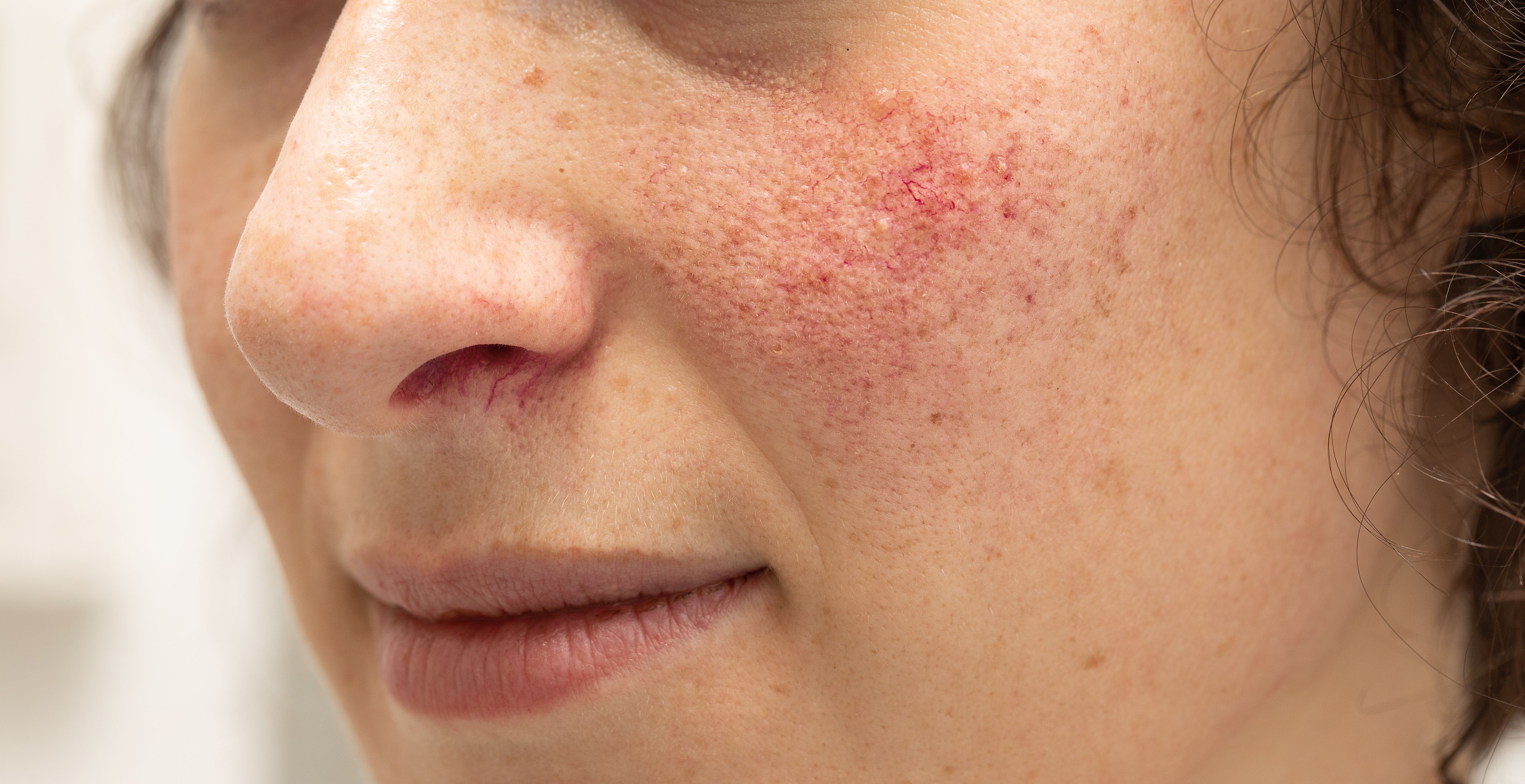 Поскольку беременность может повысить температуру тела, в это время вы можете быть более склонны к потнице.
Поскольку беременность может повысить температуру тела, в это время вы можете быть более склонны к потнице.
Наряду с зудом или покалыванием вы можете увидеть небольшие пятна, покраснение и даже припухлость. Определите потницу с помощью этих изображений. Этот тип сыпи обычно проходит в течение нескольких дней после ее появления и не представляет угрозы для вашего ребенка.
Потница не обязательно требует специального лечения. Вы можете попробовать антигистаминные препараты или лосьон с каламином. Что также помогает, так это сохранять прохладу и избегать действий, вызывающих потоотделение.
Принимайте антигистаминные препараты
Лекарства, отпускаемые без рецепта, называемые антигистаминными препаратами, могут помочь при крапивнице, гестационном герпесе и других состояниях, вызванных повышением уровня гистамина. Недавние исследования не связывают использование антигистаминных препаратов с врожденными дефектами.
Поговорите со своим врачом об этих вариантах, прежде чем принимать их самостоятельно:
- Цетиризин (Зиртек), фексофенадин (Аллегра) и лоратадин (Кларитин) не вызывают сонливости, и их лучше принимать в течение дня.

- Бенадрил лучше принимать на ночь, чтобы облегчить зуд и улучшить сон.
Пенное мыло с сосновой дегтем
Популярный блогер и эксперт по беременности Mama Natural объясняет, что мыло из сосновой смолы — это проверенное и верное домашнее средство от PUPPP. Мыло из сосновой смолы имеет сильный запах, но его антисептические свойства делают его популярным средством для лечения различных кожных заболеваний, включая псориаз.
Рассмотрите возможность использования мыла во время купания в теплой воде до четырех раз в день на пораженных участках. Некоторые люди сообщают, что этот метод снимает зуд в течение нескольких часов.
Попробуйте ванну с овсянкой
Чтобы еще больше успокоить зуд кожи, попробуйте принять ванну с овсянкой. Просто насыпьте 1 стакан овсяных хлопьев в центр куска марли и закрепите резинкой. Поместите его в ванну с теплой водой, а затем сожмите, чтобы выпустить молочную воду, насыщенную овсом.
Овес способствует увлажнению кожи. Погрузитесь в ванну примерно на 20 минут для достижения наилучших результатов.
Погрузитесь в ванну примерно на 20 минут для достижения наилучших результатов.
Сохраняйте прохладу
При таких состояниях, как потница, важно охлаждаться, предотвращая потоотделение и перегревание. Эти советы могут помочь:
- Носите свободную одежду из натуральных волокон, например хлопка.
- Постельное белье должно быть легким и дышащим.
- Принимайте душ и ванну с прохладной водой вместо теплой.
- Избегайте обезвоживания при помощи питьевой воды и других жидкостей без кофеина.
Увлажнение
Зуд кожи беспокоит около 20% беременных. Наиболее частая причина – сухость кожи. Увлажнение кожи — особенно чувствительных областей, таких как растяжки, — является ключевым моментом. Выбирайте формулы без отдушек и наносите их после душа или ванны.
Ознакомьтесь с 10 лучшими увлажняющими средствами для сухой кожи.
Увлажняющий крем Cetaphil и увлажняющий крем Eucerin Advanced Repair высоко оценены и рекомендованы дерматологами.
Возможно, вы даже захотите хранить увлажняющий крем в холодильнике, чтобы облегчить охлаждение.
Сообщите своему врачу, если во время беременности у вас появилась сыпь или какие-либо новые симптомы. Во многих случаях симптомы хорошо реагируют на лечение в домашних условиях, а само состояние проходит после рождения ребенка.
Тем не менее, другие симптомы — сильный зуд, пожелтение кожи, боль или лихорадка — являются предупреждающими признаками состояний, требующих медицинской помощи.
Рекомендуется обращаться к врачу, если у вас есть опасения по поводу своего здоровья или здоровья вашего ребенка.
Во время вашего приема врач, скорее всего, осмотрит вашу сыпь и задаст вопросы о том, как она началась, как она распространяется и как долго вы испытываете проблемы. Они также спросят о любых других симптомах, которые вы испытываете, чтобы помочь определить основную причину.
В зависимости от сыпи вам могут назначить дополнительные анализы. Например, анализ крови может проверить наличие желчи или инфекции. Аллергические тесты — кожи или крови — могут помочь в выявлении сыпи, вызванной триггерами, такими как крапивница. Вам даже могут сделать биопсию кожи, чтобы врач мог оценить сыпь под микроскопом.
Аллергические тесты — кожи или крови — могут помочь в выявлении сыпи, вызванной триггерами, такими как крапивница. Вам даже могут сделать биопсию кожи, чтобы врач мог оценить сыпь под микроскопом.
Некоторые состояния, такие как холестаз, могут иметь генетический компонент или быть связаны с предыдущим заболеванием печени или многоплодной беременностью. Обязательно упомяните что-нибудь из вашей личной или семейной истории болезни, что может помочь в идентификации, даже если это не кажется важным.
Кожная сыпь не считается ранним признаком беременности. Фактически, многие высыпания не появляются до поздних сроков беременности.
Вместо этого обратите внимание на такие симптомы, как учащенное мочеиспускание, болезненность молочных желез, тошнота или рвота, утомляемость и отсутствие регулярного менструального цикла. Ознакомьтесь также с этим списком из 15 ранних симптомов беременности.
Однако гормональные сдвиги могут вызывать различные изменения, поэтому это не означает, что новая сыпь не связана с возможной беременностью. Если вы подозреваете, что можете быть беременны, подумайте о том, чтобы пройти домашний тест на беременность или обратиться к врачу, чтобы сдать анализ крови для подтверждения.
Если вы подозреваете, что можете быть беременны, подумайте о том, чтобы пройти домашний тест на беременность или обратиться к врачу, чтобы сдать анализ крови для подтверждения.
Не уверены, что ваша сыпь вызывает беспокойство? Позвоните своему врачу. Наиболее распространенные высыпания во время беременности исчезнут сами по себе после рождения ребенка.
Вы можете получить облегчение при домашнем лечении или обратиться к врачу за безопасными для беременных пероральными и местными лекарствами. В редких случаях вам может потребоваться дополнительное тестирование и мониторинг или ранняя индукция, чтобы обезопасить вас и вашего ребенка.
Зудящая сыпь при беременности | ААФП
ДЖЕЙМС С. СТАДДИФОРД, доктор медицины, НЯША ДЖОРДЖ, доктор медицины, И КЭТРИН ТРЭЙС, доктор медицины, Университетская больница Томаса Джефферсона, Филадельфия, Пенсильвания
Семейный врач. 2017;95(7):453-454
2017;95(7):453-454
Раскрытие автора: нет соответствующих финансовых связей.
А 29летняя женщина (беременность 4, пункт 2) поступила на сроке 29 недель беременности с внезапным появлением рассеянных зудящих папул вокруг пупка и нижних конечностей. Несмотря на местное лечение гидрокортизона валератом и пероральным дифенгидрамином (Бенадрил), сыпь распространилась на весь живот и все четыре конечности. Физикальное обследование выявило овоидные бляшки с мишеневидными чертами и эритематозные узелки 90–175 (рис. 1 и 2). Лицо и слизистые оболочки не пострадали.
Зуд усилился, и ее симптомы не реагировали на увеличение дозы местных или пероральных кортикостероидов. Ее медицинский и акушерский анамнез были ничем не примечательны, в том числе не было подобных высыпаний в анамнезе. У нее не было новых экспозиций.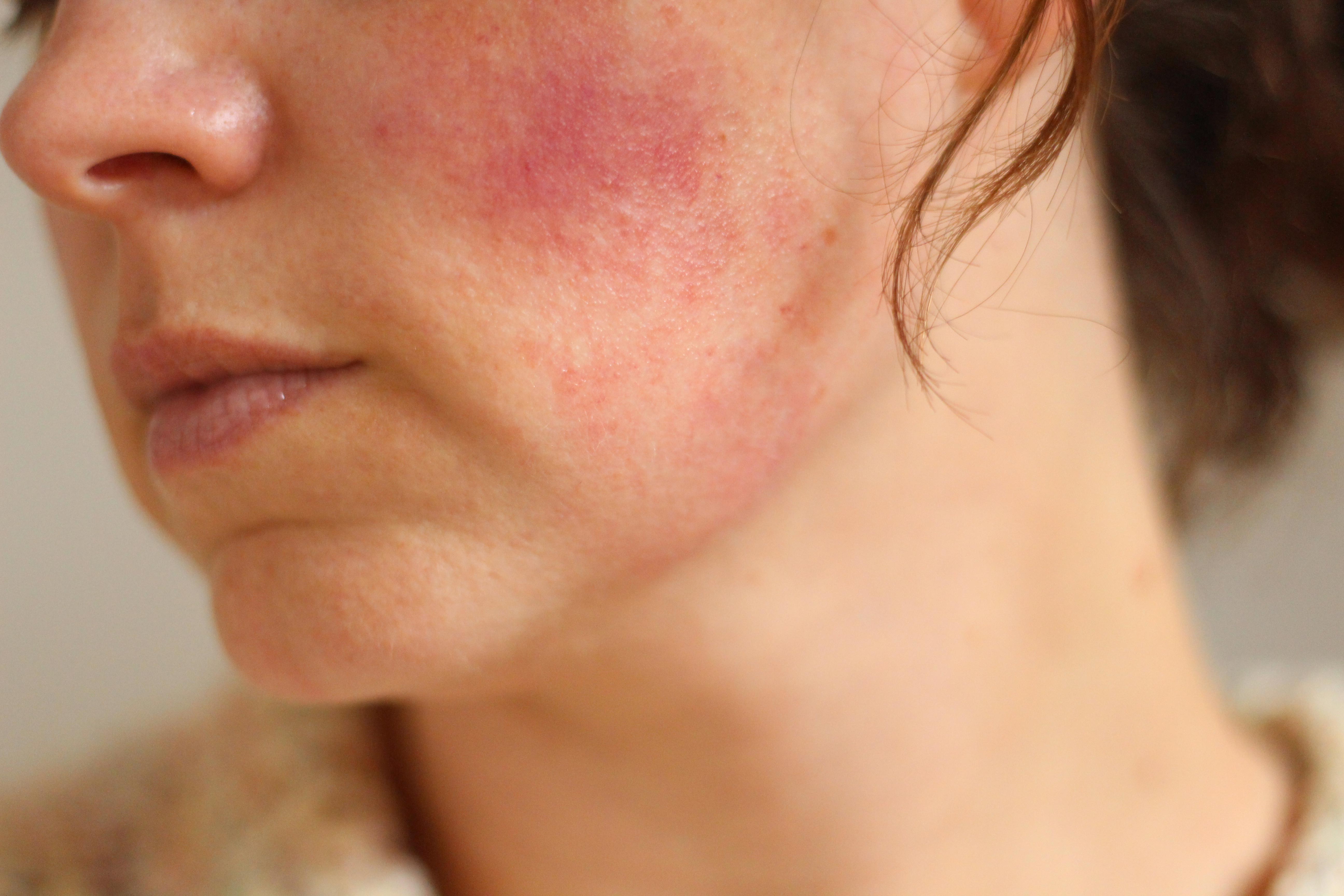 Биопсия кожи выявила заметное линейное окрашивание базальной мембраны эпидермиса на С3 и меньшее окрашивание на иммуноглобулин G (IgG).
Биопсия кожи выявила заметное линейное окрашивание базальной мембраны эпидермиса на С3 и меньшее окрашивание на иммуноглобулин G (IgG).
Вопрос
Какой из следующих диагнозов является наиболее вероятным на основании анамнеза пациента, физического осмотра и результатов гистологического исследования?
А. Внутрипеченочный холестаз беременных.
B. Пемфигоид беременных.
C. Почесуха беременных.
D. Зудящие уртикарные папулы и бляшки беременных (ПУППП).
Обсуждение
Ответ B: пемфигоид беременных, редкое кожное заболевание, возникающее в одной из 50 000 беременностей. 1 Состояние первоначально проявляется интенсивным зудом вокруг пупка, обычно во втором или третьем триместре. Поражения кожи развиваются после появления зуда и могут включать эритематозные папулы, уртикарные бляшки и мишеневидные поражения. В течение нескольких недель сыпь распространяется на остальную часть живота и конечностей, могут образовываться субэпидермальные буллы. Патогенез пемфигоида беременных изучен недостаточно, но считается, что он является аутоиммунным и включает циркулирующие IgG, нацеленные на базальную мембрану эпителия. 1,2 Окончательный диагноз пемфигоида беременных требует биопсии, демонстрирующей линейное окрашивание базальной мембраны для отложения C3. 3
Патогенез пемфигоида беременных изучен недостаточно, но считается, что он является аутоиммунным и включает циркулирующие IgG, нацеленные на базальную мембрану эпителия. 1,2 Окончательный диагноз пемфигоида беременных требует биопсии, демонстрирующей линейное окрашивание базальной мембраны для отложения C3. 3
Пемфигоид беременных может повлиять на исход для здоровья плода, в отличие от PUPPP и почесухи беременных. Может быть повышенный риск самопроизвольного выкидыша и гибели плода, но данные противоречивы. Одно исследование 87 беременностей, осложненных пемфигоидом, не выявило повышенного риска выкидыша, 2 , тогда как небольшое исследование показало, что, хотя общая частота выкидышей не увеличилась, частота поздних выкидышей и гибели плода увеличилась. 4 От 16% до 34% пациенток с пемфигоидом беременных рожают преждевременно 5 ; риск выше, когда он проявляется в первом или втором триместре или если появляются волдыри. 4
4
Пемфигоид беременности спонтанно регрессирует в течение шести месяцев после родов; однако существует риск рецидива при последующих беременностях, при использовании оральных контрацептивов и во время менструаций. 2 Пемфигоид беременных связан с аутоиммунными заболеваниями, особенно с аутоиммунными заболеваниями щитовидной железы, такими как болезнь Грейвса и болезнь Хашимото. 2,3
Внутрипеченочный холестаз беременных не является первичным кожным заболеванием, но кожные поражения могут появляться вторично по отношению к интенсивному зуду и последующим расчесам, вызванным холестазом. 3 Зуд обычно начинается на ладонях и подошвах, а затем становится более распространенным. Расчесы могут вызвать линейные экскориации и папулы.
Почесуха беременных является наиболее распространенным дерматозом беременных и, как считается, представляет собой обострение основного атопического дерматита. Проявляется доброкачественными экзематозными поражениями.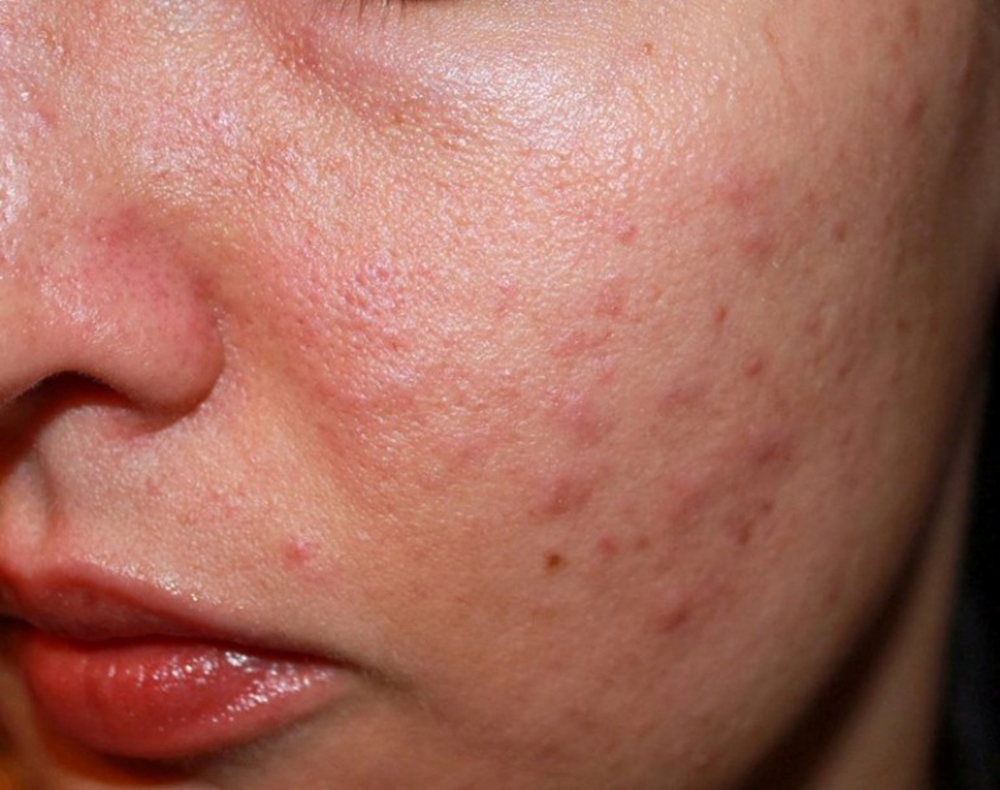 Поражения могут быть ограничены типичным атопическим распространением (лицо, шея и сгибательные области конечностей) или иметь более широкое распространение.
Поражения могут быть ограничены типичным атопическим распространением (лицо, шея и сгибательные области конечностей) или иметь более широкое распространение.
PUPPP можно отличить от пемфигоида беременных по сохранению околопупочной области. Доброкачественная, самокупирующаяся сыпь обычно начинается на животе внутри стрий, а затем распространяется на грудь, ноги и руки. Он выглядит как зудящие папулы, которые сливаются в уртикарные бляшки.
| Состояние | Расположение | Характеристики |
|---|---|---|
| Внутрипеченочный холестаз беременных | Зуд обычно начинается на ладонях и подошвах, а затем становится более распространенным | Не является первичным дерматологическое состояние; поражения могут развиваться из-за сильного зуда и последующего расчесывания; может вызывать линейные экскориации и папулы |
| Пемфигоид беременных | Начинается в околопупочной области с последующим распространением на остальную часть живота и конечностей | Поражения различаются по внешнему виду, включая эритематозные папулы, уртикарные бляшки, мишеневидные поражения и буллы; может быть связано с преждевременными родами; для постановки диагноза требуется биопсия |
| Почесуха беременных | Может иметь типичное атопическое распространение (лицо, шея и сгибательные области конечностей) или может быть более распространенным | Экзематозные поражения; пациенты могут иметь в анамнезе атопический дерматит; считается обострением основного атопического дерматита |
| Зудящие уртикарные папулы и бляшки беременных | Обычно начинается на животе в полосах, а затем распространяется на грудь, ноги и руки; околопупочная область обычно остается незатронутой | Зудящие папулы, которые сливаются в уртикарные бляшки |
Редакторы AFP приветствуют участие в фотовикторине.