Аллергия на лице у новорожденного: Сайт временно не работает.
есть ли, какая бывает, как выглядит, симптомы, анализы
В раннем детстве кожные покровы существенно отличаются по строению от взрослого человека. Эпидермис более тонкий и нежный, подлежащие слои кожи более рыхлые, что делает кожу грудничков более чувствительной и склонной к раздражениям и высыпаниям. Но далеко не каждая сыпь или краснота, шелушение кожи и ее сухость – это проявления аллергии. Поэтому не стоит торопиться с диагнозом, особенно – выставленным самостоятельно, и тем более с лечением и изменениями питания кормящей матери или самого ребенка. Важно определиться, на самом ли деле возникшие проблемы кожи – это аллергические высыпания, а не потница или признаки каких-либо инфекций, раздражения эпидермиса.
Причины аллергии у грудничка
Определить, есть ли аллергия у грудничка непросто даже опытному врачу, особенно, когда это малыш первых месяцев жизни. Наиболее ожидаемы реакции у малышей, имеющих неблагоприятную наследственность, то есть – если родители сами страдают от любой формы аллергических реакций. Если аллергик – один из родителей (мама или папа), риски составляют до 30 — 40%, но если от разных форм аллергии страдают оба родителя – тогда риск достигает 80%. Однако следует понимать, что это не как цвет кожи или глаз, который передается от родителей. Родители передают предрасположенность к аллергии, но не аллергию, как заболевание. Например, отец или мать страдающие астмой не передают астму ребенку при рождении.
Если аллергик – один из родителей (мама или папа), риски составляют до 30 — 40%, но если от разных форм аллергии страдают оба родителя – тогда риск достигает 80%. Однако следует понимать, что это не как цвет кожи или глаз, который передается от родителей. Родители передают предрасположенность к аллергии, но не аллергию, как заболевание. Например, отец или мать страдающие астмой не передают астму ребенку при рождении.
Определенную роль играет экологическая обстановка в регионе проживания, она влияет на будущую маму, а затем и на малыша. Но зачастую ученые говорят о том, что причиной аллергии становится чрезмерная забота и опека самих родителей, создание вокруг ребенка практически стерильной среды, из-за чего его иммунная система не может знакомиться с микробами и вирусами, получать адекватные стимулы и ищет себе «новую жертву», развивая аллергические реакции на безобидные вещества.
Дополнительными провоцирующими факторами могут стать патологии при беременности – перенесенная гипоксия, рождение ранее срока, курение мамой в любом сроке, прием избытка лекарств и скудный рацион питания, не позволивший иммунитету крохи знакомиться с определенными веществами еще внутриутробно.
Как проявляется аллергия у грудничка? Аллергия – это общий термин для множества различных реакций, которые возникают в той или иной системе (респираторной, пищеварительной, на коже), а иногда это генерализованная (общая) реакция организма. К счастью, у грудничков такие реакции как анафилактический шок, генерализованная крапивница или отек Квинке – это редкость. В основном, это реакции кожи, пищеварительной системы, у детей чуть постарше – добавляются респираторные аллергозы — поллинозы.
В зависимости от влияющих аллергенов, реакции могут иметь немного разные формы. Среди наиболее распространенных аллергенов у грудничков можно выделить:
Пищевые
Чаще страдают от аллергии дети на искусственном вскармливании, особенно, если это смеси на основе коровьего молока. Реже реакции дают смеси на основе частичного или высокогидролизированного молочного белка, а также на основе аминокислот. При аллергии на глютен – изоляты на основе соевого белка. По мере введения прикорма реакции могут вызывать белки как растительные, так и животные, поэтому важно соблюдать определенную схему, вводить новую пищу дозированно и начиная с самой безопасной.
Лекарственные
Зачастую родители совершают одну серьезную ошибку – практикуют самолечение, давая детям различные препараты. В этом случае иммунная система может негативно среагировать на чужеродные для нее химические вещества.
Бытовые
Это различные вещества, которые окружают ребенка в доме, включая пыль, различные средства для уборки, порошки, перхоть животных.
Контактные
Это различные аллергены, которые попадают на кожу или контактируют с ней (красители одежды, пропитки подгузников, различная косметика, металлы).
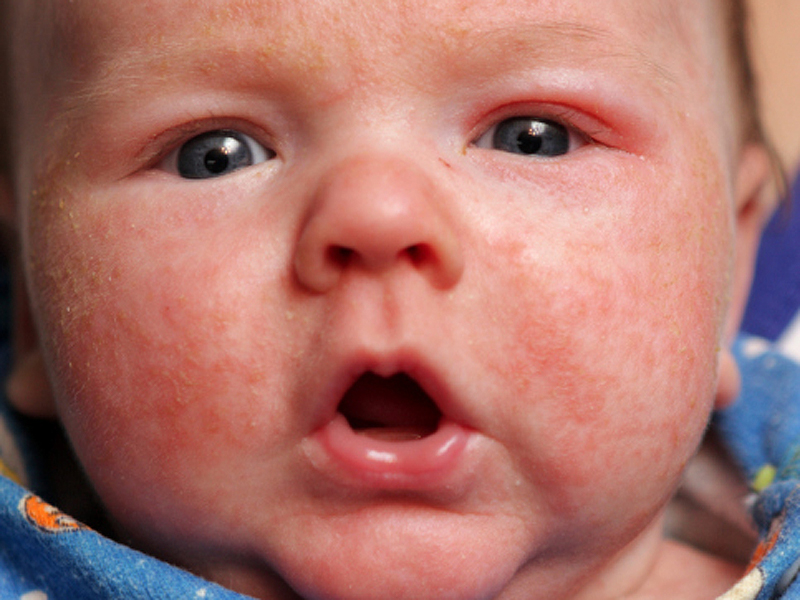
Реакции могут возникать в течение нескольких часов после контакта с аллергеном, или имеют накопительный эффект, концентрируясь в организме на протяжении нескольких дней или недель. В зависимости от того, какую форму имеет аллергическая реакция, проявления различаются. Но как проявляется аллергия у грудничка, если это реакции на пищу? Обычно возникает кожная сыпь, которая зудит, могут образовываться мокнутия, эрозии, корочки. Кроме того, типичны и реакции со стороны пищеварения – вздутие животика, поносы, изменение цвета стула, срыгивания.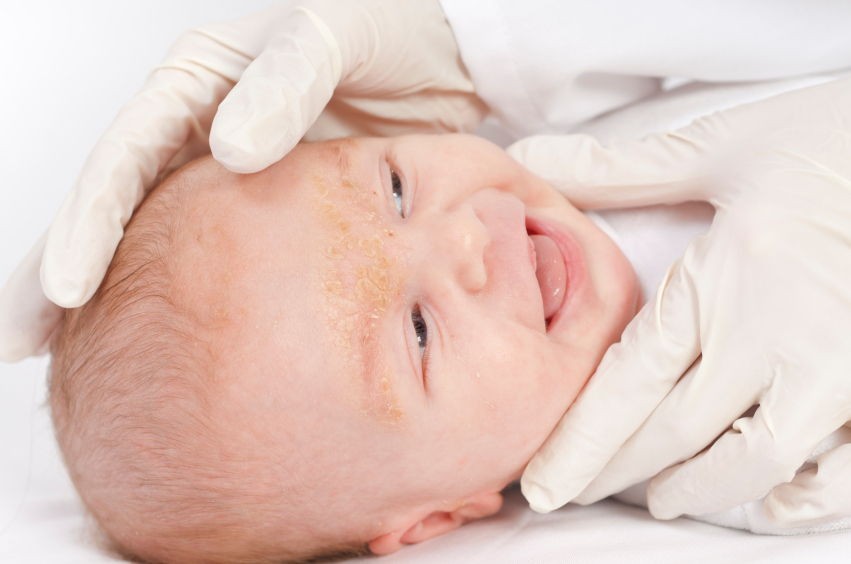 Ребенок беспокоится, часто кричит, плохо спит и ест, кожа может сильно сохнуть и шелушиться, в области волосиков на голове возможны корочки, красные пятна.
Ребенок беспокоится, часто кричит, плохо спит и ест, кожа может сильно сохнуть и шелушиться, в области волосиков на голове возможны корочки, красные пятна.
Реже у малыша могут появиться чихание или водянистые выделения из носа, покашливание, хрипы или слезотечение с краснотой глаз. Возможны проявления крапивницы. Особенно опасен отек в области лица, шеи, верхней части груди, хотя такие реакции возникают крайне редко.
Чем лечить аллергию у грудничка
Для того, чтобы определить, чем лечить аллергию у грудничка, важно правильно поставить диагноз и, по возможности, выявить конкретный аллерген. В младенческом возрасте это не самая простая задача.
Диагностика
Первое, что нужно при подозрении на аллергию – это обращение к педиатру, а лучше – аллергологу или дерматологу. Врач проведет осмотр и исключит паразитарные, инфекционные болезни и другие, не аллергические виды сыпи. Специфические кожные пробы, которые определяют аллерген, у грудничков не проводятся.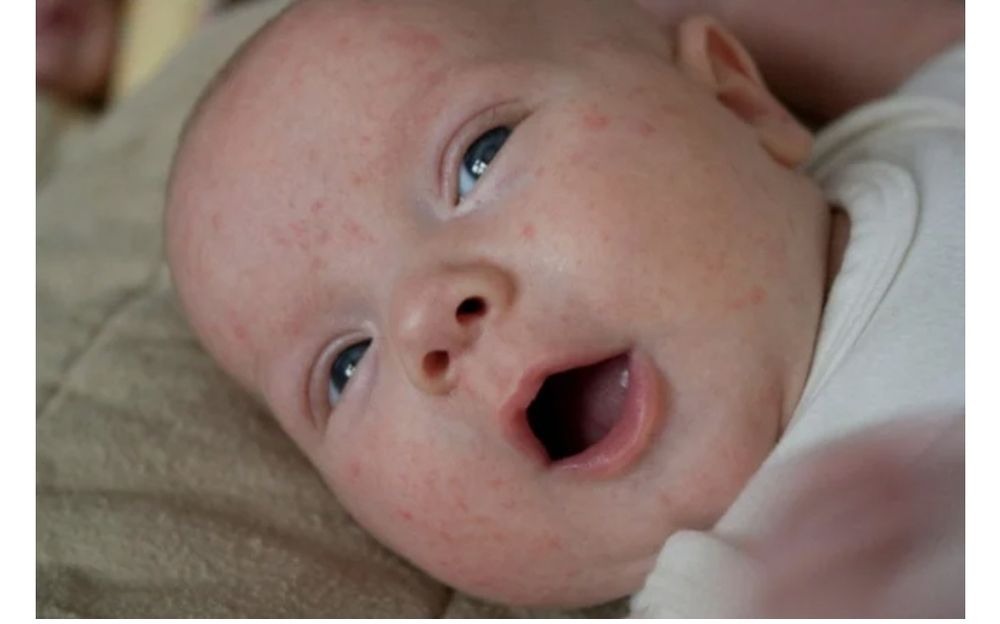 Поэтому может быть проведен анализ крови на наличие специфических антител.
Поэтому может быть проведен анализ крови на наличие специфических антител.
Также определение аллергена проводится путем наблюдения – родителям нужно вести пищевой дневник, а также следить за реакциями ребенка на те, или иные вещества (косметику, подгузники, стиральные порошки). В некоторых случаях даже педантичное выполнение всех рекомендаций не позволяет точно определить конкретный аллерген, что усложняет задачу.
Современные методы лечения
Самый действенный метод лечения любой формы аллергии – это разобщение ребенка с аллергенным веществом. В этом случае иммунная система не стимулируется и не формирует опасных реакций. Хорошо, если аллерген точно определен, в этом случае его относительно просто устранить из пищи или окружения ребенка.
В остальных случаях поможет ведение пищевого дневника, в котором указываются все новые продукты, которые вводятся малышу, и отмечаются реакции на них. Если это грудничок, его кормящей маме не стоит садиться на жесткую гипоаллергенную диету, доказанной эффективности этот метод не приносит.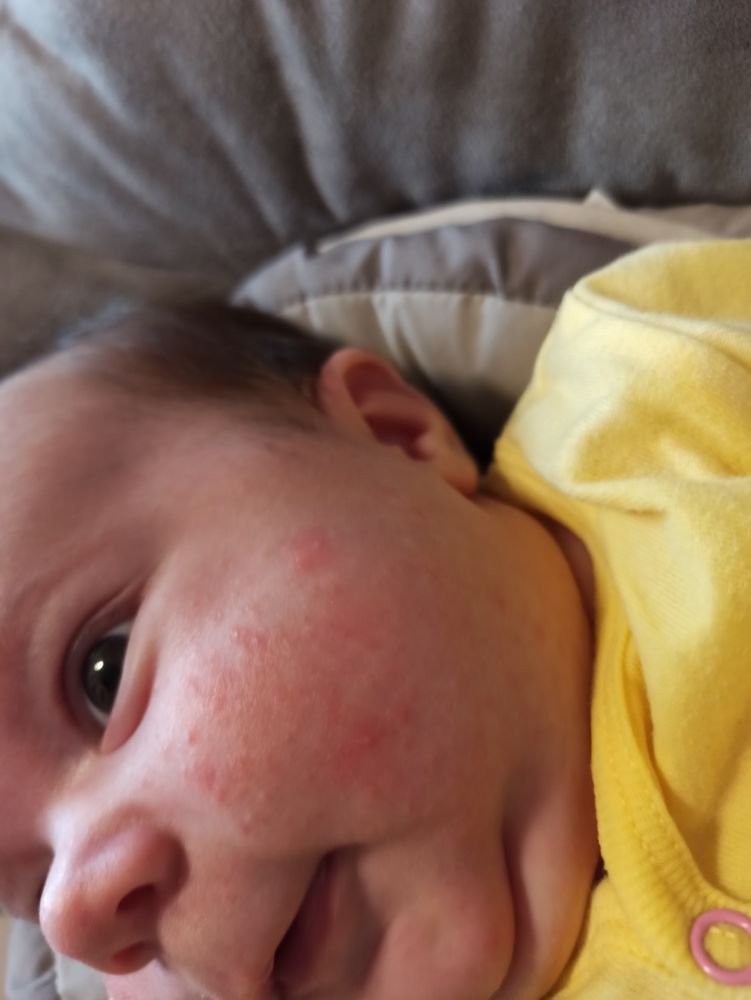 Никакие аллергены с грудным молоком к ребенку попасть не могут, они проходят расщепление в кишечнике матери и в молоко попадают только необходимые ребенку пищевые компоненты.
Никакие аллергены с грудным молоком к ребенку попасть не могут, они проходят расщепление в кишечнике матери и в молоко попадают только необходимые ребенку пищевые компоненты.
Важно подобрать для малыша гипоаллергенную косметику и средства ухода, сменить марку подгузников, стирать его вещи только со специальными с детскими средствами.
Медикаментозное лечение, если оно необходимо, подбирает только врач. Это могут быть антигистаминные препараты, а также местные средства с гормональными, противовоспалительными компонентами. Кроме того, могут быть назначены ферментные препараты, улучшающие расщепление пищи, пробиотики и сорбенты, которые связывают в кишечнике избыток аллергенов.
Профилактика аллергии у грудничка в домашних условиях
Основа профилактики аллергии – это грудное вскармливание с первых дней жизни и как можно дольше, хотя бы до года. По мере роста малыша с полугодовалого возраста ему нужно вводить прикорм по схеме, одобренной ВОЗ.
В окружении ребенка важно устранить потенциальные аллергены, но не создавать стерильную чистоту – малыш должен контактировать с различными микроорганизмами, чтобы тренировать свою иммунную систему.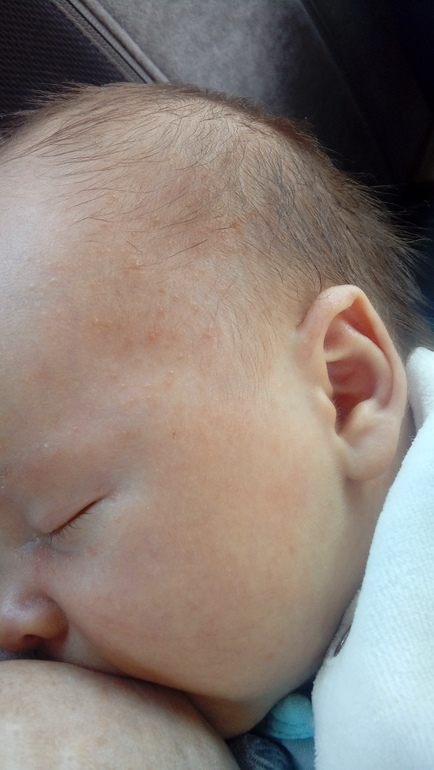
Популярные вопросы и ответы
Об аллергии у грудничков и особенностях ее выявления мы поговорили с педиатром-неонатологом Натальей Майковой, врачом Родильного дома им. К.Н. Самойловой.
Есть ли аллергия у грудничка?
Да, к сожалению, сегодня аллергией страдают даже малыши до года. И постепенно число детей-аллергиков растет. Первое, что нужно понять – это суть аллергии как таковой. Под аллергическими реакциями понимают аномальные, чрезмерно бурные реакции собственной иммунной системы на вполне безобидные факторы из окружающей среды, не наносящие вреда. Это могут быть продукты питания, пыльца, косметика, перхоть животных и многие другие окружающие нас вещества. В случае аномальных реакций они становится аллергенами, против них иммунная система производит антитела, преимущественно – реагинового типа (IgЕ). И сама реакция на аллергены с выработкой антител приводит к воспалительным реакциям, из-за чего могут появляться зуд и покраснение кожи, кашель, чихание, расстройства пищеварения, отеки.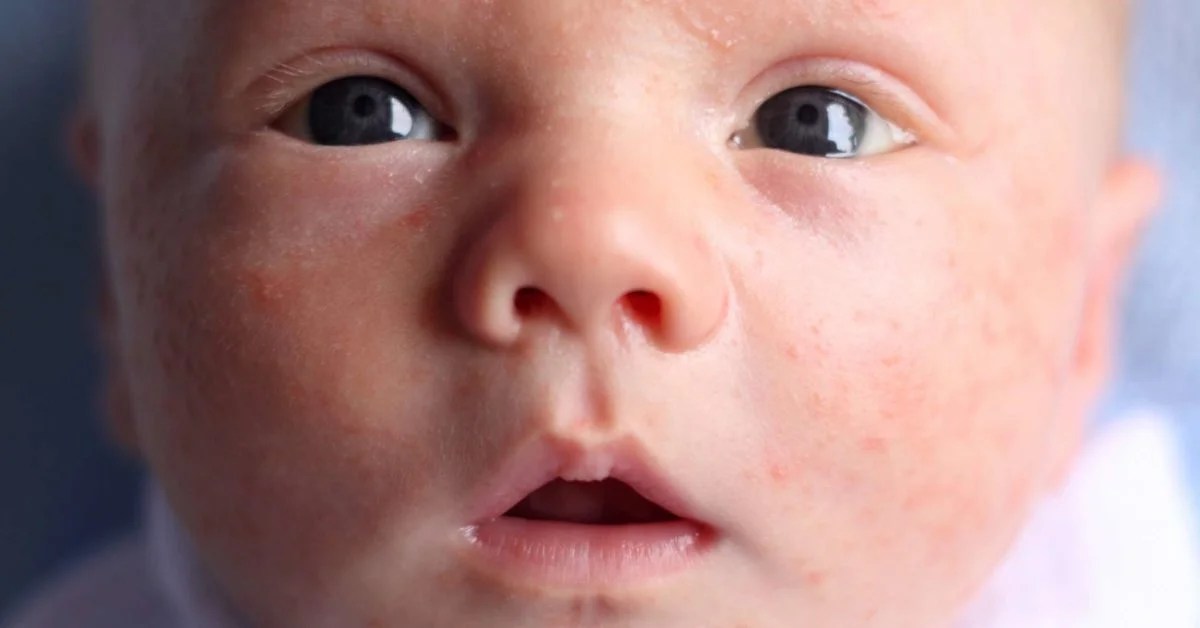
Опасна ли аллергия у грудничка?
Да, аллергия – это опасное состояние, ведь иммунная система активно реагирует на вполне привычные вещества. На фоне кожной сыпи малыш капризничает, он может хуже есть и спать, что негативно отражается на его физическом и психо-эмоциональном развитии. Кроме того, однажды начавшись, аллергия может сопровождать ребенка всю оставшуюся жизнь. Иногда детские формы аллергии перерастают в серьезные формы – атопический дерматит в младенчестве, аллергический ринит в детском возрасте и астма в подростковом, так называемый атопический марш. Поэтому дети-аллергики должны быть под особым наблюдением врача.
Можно ли самим лечить аллергию у грудничка?
Если речь идет о медикаментах, в том числе – антигистаминных препаратах и гормональных мазях – однозначно, лечение должен назначать только педиатр, дерматолог или аллерголог. Но одним из главных пунктов в лечении является разобщение с аллергеном, соблюдение правил ухода за кожей (если она страдает от высыпаний), контроль питания ребенка и полноценный уход.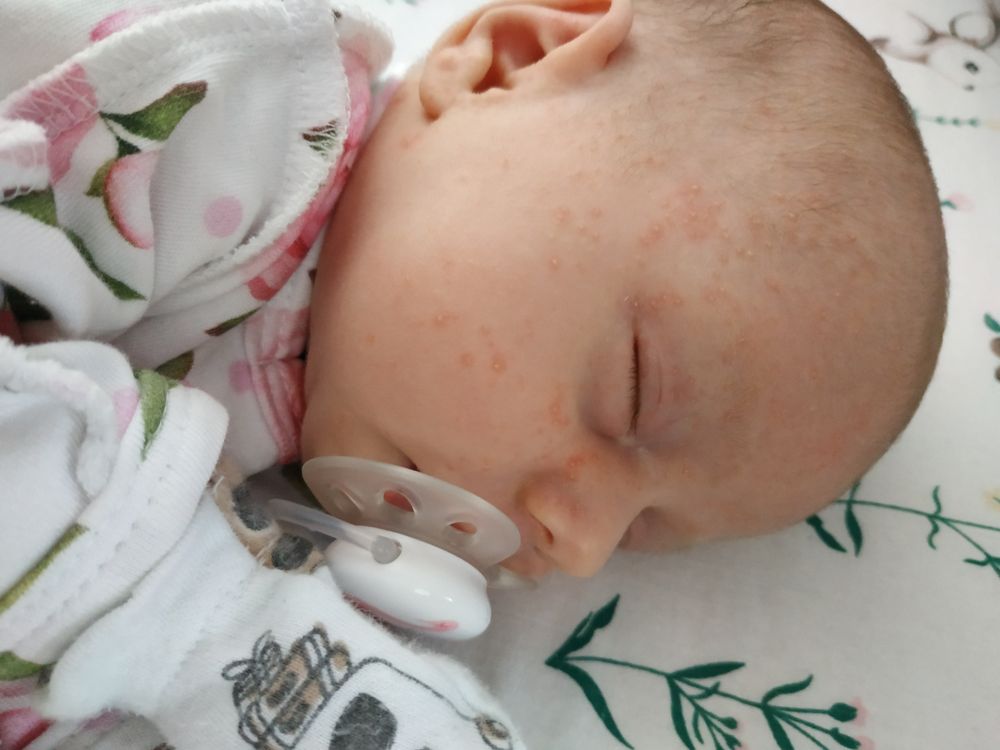 В этом случае лечение, естественно, зависит от родителей. Но, в любом случае, все свои действия нужно предварительно обсуждать и согласовывать с врачом.
В этом случае лечение, естественно, зависит от родителей. Но, в любом случае, все свои действия нужно предварительно обсуждать и согласовывать с врачом.
Аллергия у детей. Что нужно знать?
Часто на коже у маленьких детей появляются пятнышки, болячки – сыпь, и к сожаленью, в подавляющем большинстве случаев это аллергия. Что же это за напасть?
Аллергия – это неадекватная реакция организма на вполне обычное вещество. Причины возникновения аллергии различны и не всегда понятны (наследственная предрасположенность к аллергии, особенность обмена веществ, агрессивное воздействие внешней среды). В организме ребенка при попадании обычных, для многих других людей безвредных веществ начинаются болезненные проявления – аллергическое воспаление кожи, слизистых оболочек.
Аллергия – реакция организма на чужеродный белок, а также на некоторые небелковые вещества (т.н. гаптены), которые попадают из пищеварительной системы в кровь, соединяются там с белками крови, в результате чего эти собственные белки приобретают чужеродные свойства.
Чаще всего первый «чужой» белок в питании малыша – это белок коровьего молока. Его ребенок получает при кормлении молочными смесями. Затем опасность таится при введении блюд прикорма. Аллергены могут попадать ребенку и при грудном вскармливании, если они присутствуют в рационе кормящей мамы.
В настоящее время хорошо известны так называемые облигатные аллергены, т.е. продукты с высокими аллергенными свойствами: рыба, куриное яйцо и мясо, орехи, цитрусовые, клубника и т.д. (см. таблицу).
Аллергизирующий потенциал | ||
высокий | Средний | низкий |
Коровье молоко Рыба Куриное яйцо, куриное мясо Арахис, орехи (кешью, фундук, грецкие, фисташки, кедровые) Грибы Мед Морковь Цитрусовые Клубника, земляника, малина Черная смородина Дыня, виноград, гранат, ананасы Какао, шоколад, кофе Томаты, свекла Пшеница, рожь | Свинина Индейка Кролик Красная смородина Клюква, брусника Персики Абрикосы Картофель Греча Овес, рис, кукуруза Горох, фасоль, бобы, соя Бананы Болгарский перец Шиповник | Конина Баранина Кабачки, патиссоны, тыква (светлых тонов) Капуста белокочанная, цветная, брокколи Огурцы Яблоки и груши зеленой окраски Белая смородина Белая черешня Черника Крыжовник Слива Арбуз Миндаль Укроп |
Кроме продуктов с высокими аллергизирующими свойствами аллергены могут быть индивидуальные, т. е. абсолютно любые пищевые продукты для каждого конкретного ребенка.
е. абсолютно любые пищевые продукты для каждого конкретного ребенка.
Многие пищевые продукты имеют общие аллергенные частицы, поэтому следует учитывать так называемую «перекрестную» аллергию: молоко↔ говядина ↔ пищеварительные ферменты; плесневые грибки ↔ кефир ↔ сыр ↔ дрожжевая выпечка ↔ фрукты прошлого сезона; пыльца растений ↔ фрукты ↔ ягоды.
Аллергены могут попадать в организм ребенка не только с пищей, но и при дыхании, при контакте с кожей. Однако на 1-ом году жизни первая аллергическая «атака» на малыша – это его пища.
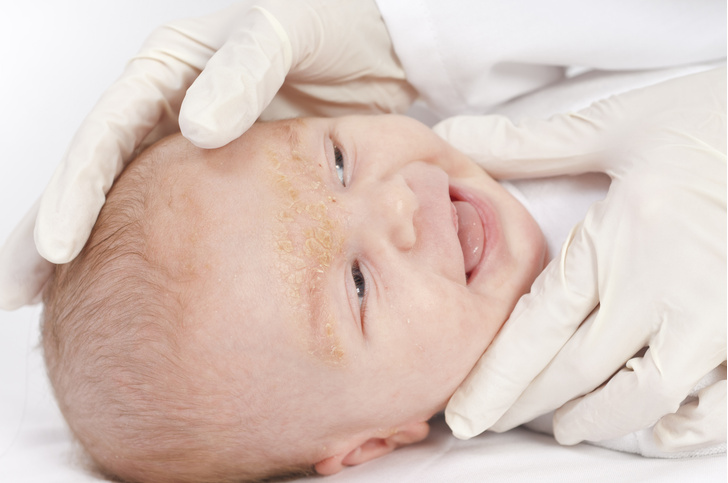
Выраженность поражения кожи может быть различна. Самые минимальные проявления – это жирные себорейные чешуйки на волосистой части головы, легкая краснота и сухость щек. Уже эти признаки должны насторожить родителей, т.к. указывают на аллергическую настроенность, склонность ребенка к аллергии, на необходимость соблюдения диеты.
Кожные проявления пищевой аллергии многообразны, могут протекать остро или принимать хроническую форму.
Заболевание, когда после употребления в пищу причинно-значимого продукта внезапно на коже возникают волдыри как от ожога крапивой – это крапивница.
Эти волдыри могут появиться однократно, или же периодически исчезать и возникать на новом месте.
Когда аллергическое воспаление затрагивает и слизистые оболочки, развивается отек (отек Квинке – так звучит диагноз).
У грудных детей чаще всего он возникает в области губ, щек, век, мошонки, кистей и стоп. Наиболее опасен отек гортани, проявляющийся кашлем, осиплостью, затрудненным дыханием. Без оказания экстренной помощи возможна смерть от удушья.
При такой форме пищевой аллергии, как строфулюс, на коже туловища, конечностей, ягодиц, лица появляются красные воспаленные бугорки (папулы), или же бугорки с пузырьком внутри (везикулы), малыша беспокоит сильный мучительный зуд.
Расчесы кожи ведут к ее бактериальному инфицированию (пиодермии).
Более тяжелая форма острой аллергии – полиморфно-экссудативная эритема: на коже появляются различные элементы сыпи, часто большие, сливные, округлой либо неправильной формы, красно-розовые и даже синюшные, мигрируют по коже.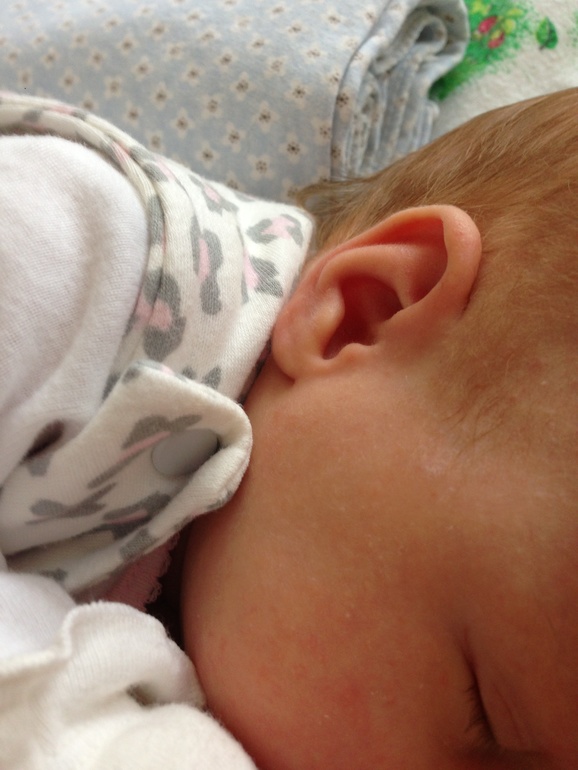
На фоне этих элементов сыпи могут образовываться и пузыри!
При еще более тяжелом течении (синдром Стивенса-Джонсона) пузыри на коже большие, множественные, отслаивается эпидермис кожи, поражаются слизистые оболочки полости рта, носа, глаз, половых органов, наблюдаются выраженные симптомы интоксикации, состояние ребенка тяжелое.
Заболевание это смертельно опасно, часто сопровождается присоединением вторичной инфекции, развитием сепсиса.
Хроническое воспаление кожи аллергического характера – атопический дерматит – также имеет разнообразные проявления.
Начинается обычно в 2-4 месяца, чаще при переводе ребенка на искусственное вскармливание. Обычно первые проявления – на коже лица: краснота и шелушение щек, или красные пятна с шелушением на лбу, щеках, висках, подбородке. Могут появляться пузырьковые элементы на лице и волосистой части головы, которые через время лопаются, вызывая обильное мокнутие, затем образуются кровяные корки. С течением времени элементы сыпи появляются и на коже конечностей, могут быть на ягодицах, на туловище. Поражение кожи может сопровождаться зудом, усиливающимся в жарком помещении, ночью, при беспокойстве ребенка. У некоторых детей ранними признаками пищевой аллергии являются упорные опрелости даже при тщательном уходе за кожей.
Поражение кожи может сопровождаться зудом, усиливающимся в жарком помещении, ночью, при беспокойстве ребенка. У некоторых детей ранними признаками пищевой аллергии являются упорные опрелости даже при тщательном уходе за кожей.
Атопический дерматит протекает волнообразно, обострения возникают при употреблении в пищу ребенком причинно-значимого аллергена. «Виновными» обычно являются 1-2 продукта, множественная (поливалентная) аллергия у грудных детей встречается редко. Удаление «виновного» продукта из рациона грудного ребенка или кормящей мамы оказывает положительный эффект на состояние кожи, помогает в диагностике. Для подтверждения диагноза, выявления причинно-значимых аллергенов проводится аллергологическое обследование.
Нередко с кожными проявлениями пищевой аллергии сочетаются и нарушения желудочно-кишечного тракта. Могут наблюдаться боли в животе (кишечные колики), расстройства стула, рвота. Признаки аллергического поражения органов дыхания на первом году жизни встречаются значительно реже, чем проявления со стороны кожи и пищеварительного тракта, однако у некоторых детей уже в грудном возрасте развиваются аллергический ринит, бронхиальная астма, ларингит.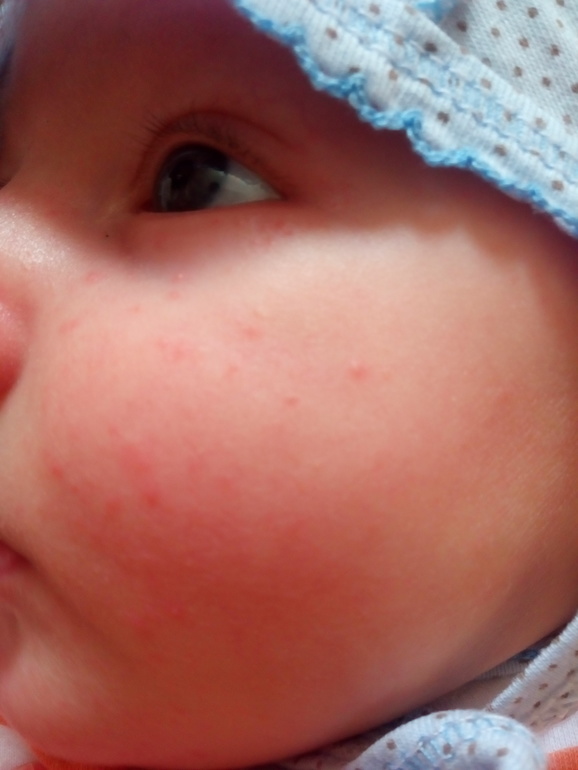
Как же уберечь малыша от пищевой аллергии? И что делать, если она уже есть?
Идеальное питание для Вашего малыша, придуманное самой природой – это грудное молоко! Желательно приложить все усилия для сохранения и поддержания лактации у мамы при появлении ребенка. Желудочно-кишечный тракт новорожденного обладает большей проницаемостью, ферменты печени и кишечника незрелые, поэтому малыши так склонны к пищевой аллергии, и поэтому чем позже ребенок начнет узнавать новые продукты, тем меньше шансов получить аллергию на них. Доказано, что кормление только грудным молоком до 6 месяцев полностью удовлетворяет потребностям ребенка и позволяет уменьшить вероятность сенсибилизации. Естественно, во время грудного вскармливания мама должна придерживаться гипоаллергенной диеты. При невозможности грудного вскармливания детям с пищевой аллергией врач подберет гипоаллергенную смесь, в зависимости от возраста, выраженности кожных проявлений, благо, выбор таких смесей сейчас достаточно велик.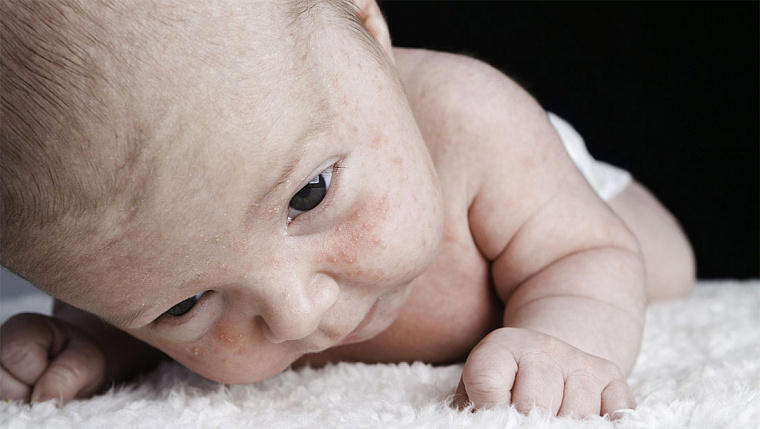
При введении блюд прикорма следует придерживаться ряда правил. Первыми предлагаем ребенку однокомпонентные блюда (только из одного продукта). При возникновении аллергической реакции так можно будет легко вычислить «виновника» и исключить его из рациона. В качестве первой каши рекомендуется безмолочная, безглютеновая (рисовая, гречневая, кукурузная), которую готовим на грудном молоке или на гипоаллергенной смеси. Овощные и фруктовые блюда также предлагаем однокомпонентные. Выбираем продукты по так называемому «правилу светофора»: зеленые – можно (например, кабачки, капуста, яблоки), желтые – с осторожностью (персики, бананы, тыква), красные – нельзя (морковь, томаты, клубника). Из мясных продуктов предпочтительны кролик, конина, постная свинина, индейка. Детям с пищевой аллергией на первом году жизни не вводят в рацион творог, куриный желток, рыбу. Следует ограничивать сладкое, при невозможности полностью отказаться от сахара рекомендуется добавлять в пищу фруктозу.
Питание ребенка должно быть сбалансированным, недопустим перекорм, т. к. с «лишней» пищей незрелый пищеварительный тракт ребенка не справится, произойдет всасывание в кровь не переваренных, не полностью расщепленных веществ, что и будет способствовать аллергии. По этой же причине необходимо строго следить за своевременным опорожнением кишечника Вашего малыша.
к. с «лишней» пищей незрелый пищеварительный тракт ребенка не справится, произойдет всасывание в кровь не переваренных, не полностью расщепленных веществ, что и будет способствовать аллергии. По этой же причине необходимо строго следить за своевременным опорожнением кишечника Вашего малыша.
У детей первого года пищевая сенсибилизация является стартовой. На ее фоне, в последующем, часто формируется аллергия к бытовым, эпидермальным, затем – к пыльцевым аллергенам. Для профилактики расширения спектра аллергенов важно уменьшить или устранить их из окружения ребенка, т.е. создать здоровую гипоаллергенную атмосферу в доме. Что это такое?
Недопустимо курение в помещении, где находится ребенок. Да и выходы покурить на балкон, в коридор не спасение, т.к. на своей коже, волосах, одежде, с выдыхаемым воздухом курящий взрослый приносит ребенку целый букет ядовитых для ребенка веществ. Чтобы подойти к ребенку после курения, взрослому нужно принять душ, сменить одежду, почистить зубы. Не проще ли (и здоровее для всех) бросить курить?
Не проще ли (и здоровее для всех) бросить курить?
Дома необходимо вести борьбу с пылью, т.к. это излюбленное место жизни пылевого клеща, чешуйки которого являются мощным аллергеном. Поэтому в окружении ребенка недопустимы телевизор и компьютер, ковры, ворсистая мягкая мебель. Мягкие игрушки нежелательны, их периодически нужно мыть и укладывать в морозильную камеру для гибели клещей.
Из тех же соображений постельные принадлежности ребенка должны быть с синтетическим наполнителем, не с пухом, пером или шерстью, кроме того, их нужно ежедневно просушивать, а периодически проводить чистку с использованием средств против клещей (акарицидов).
Необходимо отказаться от одежды из шерсти и меха животных, нежелательна и синтетика. Наилучшее для кожи ребенка – 100% хлопок или лен. Для стирки детских вещей нужно использовать специальные детские гипоаллергенные средства, лучше жидкие (т.к. лучше выполаскиваются). После стирки последнее полоскание рекомендуется осуществлять в воде без хлора – в фильтрованной или кипяченой. Таким же образом желательно стирать и вещи взрослых, которые контактируют с кожей ребенка, например, когда берут его на руки.
Таким же образом желательно стирать и вещи взрослых, которые контактируют с кожей ребенка, например, когда берут его на руки.
Нельзя заводить домашних животных.
Необходимо исключить контакт ребенка с растениями, образующими пыльцу. В земле комнатных растений обитают плесневые грибки (а они аллергенны!), поэтому вазоны нужно убрать из комнаты ребенка. Также недопустима плесень на стенах.
У детей с атопическим дерматитом имеет огромное значение правильный уход за кожей, особенно важно ее увлажнение. Малышу показаны ежедневные гигиенические ванны, смягчение кожи после купания и несколько раз в течение дня специальными средствами ухода. Увлажняющие и смягчающие средства необходимо наносить на кожу ребенка столько раз в течение суток, сколько в этом есть необходимость. Для гигиенического ухода рекомендуются специальные средства различных косметических серий, например «Биодерма», «Дюкре», «Авен» (Франция). Купать ребенка следует ежедневно. Длительность купания должна быть не меньше 15-20 минут (это необходимо для насыщения рогового слоя кожи водой), tо воды 35-36о,т. к. горячая вода вызывает обострение кожного процесса. Хлорированную воду следует отстаивать с последующим нагреванием или добавлением кипятка. Обычные детские туалетные мыла и шампуни непригодны, необходимы специальные мыла, например, с колд-кремом, не обладающие высушивающим и обезжиривающим действием. После купания кожу следует промокнуть полотенцем, не вытирая досуха, и в течение 3 минут после купания, не выходя из ванной, нанести на слегка влажную кожу увлажняющее и смягчающее средство ухода.
к. горячая вода вызывает обострение кожного процесса. Хлорированную воду следует отстаивать с последующим нагреванием или добавлением кипятка. Обычные детские туалетные мыла и шампуни непригодны, необходимы специальные мыла, например, с колд-кремом, не обладающие высушивающим и обезжиривающим действием. После купания кожу следует промокнуть полотенцем, не вытирая досуха, и в течение 3 минут после купания, не выходя из ванной, нанести на слегка влажную кожу увлажняющее и смягчающее средство ухода.
Для кожи ребенка с аллергическими проявлениями благоприятна прохладная влажная атмосфера, поэтому в помещении рекомендуется часто проветривать, часто мыть пол, поддерживать повышенную влажность воздуха (оптимален бытовой увлажнитель воздуха). Количество одежды на ребенке должно быть минимальным. Гулять на улице желательно максимально возможное время!
Медикаментозное лечение имеет второстепенное значение, т.к. самое важное при аллергическом заболевании – это устранение причины. В качестве помощи доктор может назначить антигистаминные препараты, сорбенты, стабилизаторы мембран тучных клеток. А в зависимости от степени выраженности кожных проявлений, их локализации, давности процесса, возраста ребенка – те или иные местные средства (мази, кремы, эмульсии, болтушки).
В качестве помощи доктор может назначить антигистаминные препараты, сорбенты, стабилизаторы мембран тучных клеток. А в зависимости от степени выраженности кожных проявлений, их локализации, давности процесса, возраста ребенка – те или иные местные средства (мази, кремы, эмульсии, болтушки).
Дорогие родители, берегите от аллергии Вашего малыша, пока он совсем крошечный! Соблюдение ряда правил в младенчестве позволят ему наслаждаться жизнью без запретов на продукты, на игрушки, на цветы и зверушки в будущем. Если Вам удастся справиться с «красными щечками» на первом году жизни ребенка, больше шансов не допустить прогрессирования аллергии у него в более тяжелое системное заболевание в дальнейшей жизни.
Пред.НазадДисбиоз (дисбактериоз) кишечника
ВпередБоль в спине у женщин в послеродовый периодСледующая
Статьи по педиатрии
Что такое ревматизм?
Posted on
Статьи по педиатрии
Влияние гимнастики на развитие детского организма
Posted on
Статьи по педиатрии
Клещи, комары, осы: чем опасны и что делать при укусах?
Posted on
Аллергия и новорожденный
За последние 20 лет в некоторых регионах Европы число случаев возникновения детской аллергии увеличилось почти вдвое. Аллергия занимает пятое место в списке хронических заболеваний людей всех возрастов.
Как противостоять аллергии? И можно ли ее предупредить?
Если у родителей или родственников малыша аллергия, астма, аллергический насморк, крапивница или атопический дерматит, то гены могут «наградить» его предрасположенностью к аллергии.
Сложно сказать, проявится ли аллергия в будущем, но можно оценить риск её развития:
- 10-20% — семья без аллергии
- 20-40% — 1 родитель имеет аллергию
- 50-80% — оба родителя страдают аллергическими заболеваниями.
Когда начинать профилактику аллергии?
Самый простой способ профилактики аллергии у малышей — грудное вскармливание. Ученые доказали, что с молоком матери малыш получает все необходимое для развития иммунитета против аллергии.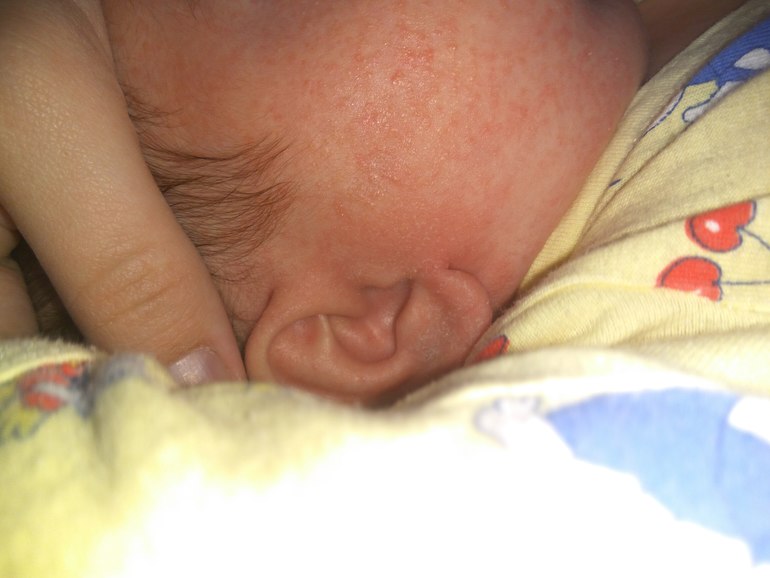
Грудное молоко — наиболее сбалансированный продукт питания, который представляет «свой», не чужеродный белок и содержит все питательные вещества (белки, жиры, углеводы, витамины, минералы и микроэлементы) в необходимом количестве.
Плюс к этому, с молоком матери малыш получает минимальные количества антигенов различных продуктов из рациона мамы, которые «тренируют» иммунную систему ребенка и тем самым способствуют профилактике аллергии на эти продукты в дальнейшем.
Поэтому у детей, которые находятся на естественном вскармливании первые 6 месяцев жизни, риск развития аллергии почти в два раза ниже, чем у малышей на искусственном вскармливании: цельный белок коровьего молока, содержащийся в молочных смесях, по природе своей чужеродный и, как следствие, является мощным антигеном, вызывающим развитие аллергии у младенца. К примеру, количество аллергенов в коровьем молоке в миллион раз больше, чем в грудном молоке.
Почему так важно защищать малыша от нецелесообразного введения смеси еще в родильном доме?
Ошибки в питании малышей, предрасположенных к аллергии, часто начинаются сразу же после рождения ребенка.
Обычно после родов молока у мамы совсем немного, но оно имеет особенный состав, «придуманный» природой для кормления только что родившегося человечка. Это «начальное», очень питательное молоко называется молозивом — и постепенно заменяется в организме матери грудным молоком. Кажущаяся «нехватка» молока-молозива в первые 3— 4 дня жизни ребёнка — нормальное явление, докармливать малыша смесями не нужно.
Сразу после рождения дети часто бывают беспокойны и дополнительное искусственное питание успокаивает их, создаёт ложный эффект благополучия. Подобное поведение, основанное на благом желании «накормить и успокоить» ребёнка, противоречит законам природы — и может стать медвежьей услугой, если у малыша есть предрасположенность к аллергии.
Кормить таких грудничков смесью на основе белка коровьего молока сразу после рождения — значит в несколько раз увеличить риск развития пищевой аллергии.
Знаете ли вы?
40 мл обычной детской смеси содержит такое же количество белка бета-лактоглобулина (вызывающего аллергию), сколько 40 000 литров грудного молока. Другими словами, если малышу в роддоме дали совсем немного — 40 мл — простой детской смеси, то он получил аллерген в том же количестве, как если бы выпил 40 000 литров молока мамы. Для малышей с предрасположенностью к аллергии — это бомба замедленного действия.
Другими словами, если малышу в роддоме дали совсем немного — 40 мл — простой детской смеси, то он получил аллерген в том же количестве, как если бы выпил 40 000 литров молока мамы. Для малышей с предрасположенностью к аллергии — это бомба замедленного действия.
Аллергическая реакция может проявиться не сразу, а когда уже малыш вернется с мамой домой — и родители будут долго гадать, откуда у малыша диатез.
Поэтому первое правило: не докармливать ребёнка с предрасположенностью к аллергии обычными молочными смесями, а при необходимости использовать только специальные гипоаллергенные смеси с доказанным профилактическим эффектом.
Гипоаллергенные смеси
В ситуации, когда мама по определенным причинам вынуждена отказаться от грудного вскармливания, единственной альтернативой профилактики аллергии станут гипоаллергенные молочные смеси на основе гидролизатов (частично разрушенный с помощью ферментов белок).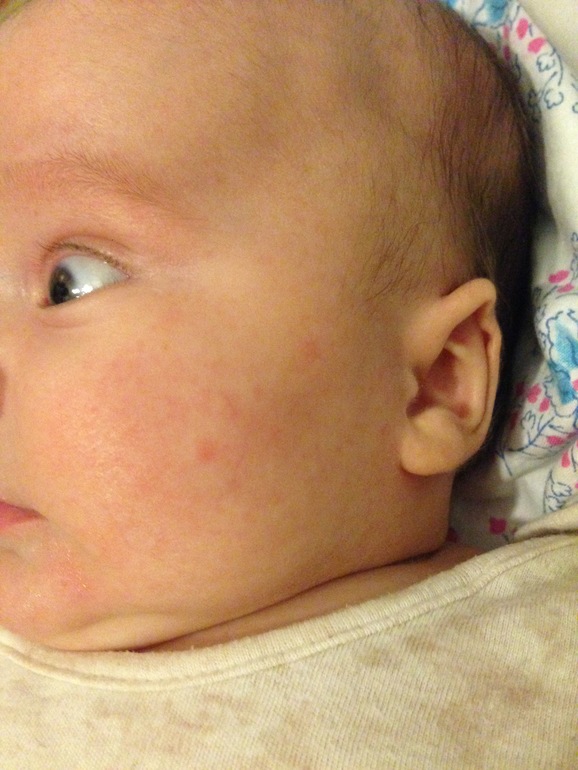
Родители часто думают, что гипоаллергенные молочные смеси стоит использовать при первом появлении аллергии, однако, это не совсем так. Гипоаллергенные смеси, в зависимости от степени гидролиза молочного белка, служат либо для профилактики аллергии у здоровых малышей, либо для лечения.
Поэтому не нужно самостоятельно принимать решение, а следует обратиться к педиатру, чтобы тот порекомендовал подходящее питание.
Смеси выпускаются с пометкой HA (hypoallergenic) и различаются по степени гидролиза (высокий и умеренный) и по источнику белка. Профилактический эффект должен быть клинически протестирован, поэтому это обязательно нужно уточнить у педиатра.
Высокие гидролизаты не имеют в своем составе аллергенов и поэтому они не вызывают немедленную аллергическую реакцию, но в тоже время не развивают пищевую переносимость к белкам молока, а умеренные гидролизаты имеют аллергены в небольшом количестве — поэтому они как бы тренируют, «приучают» организм малыша самостоятельно противостоять аллергии в дальнейшем.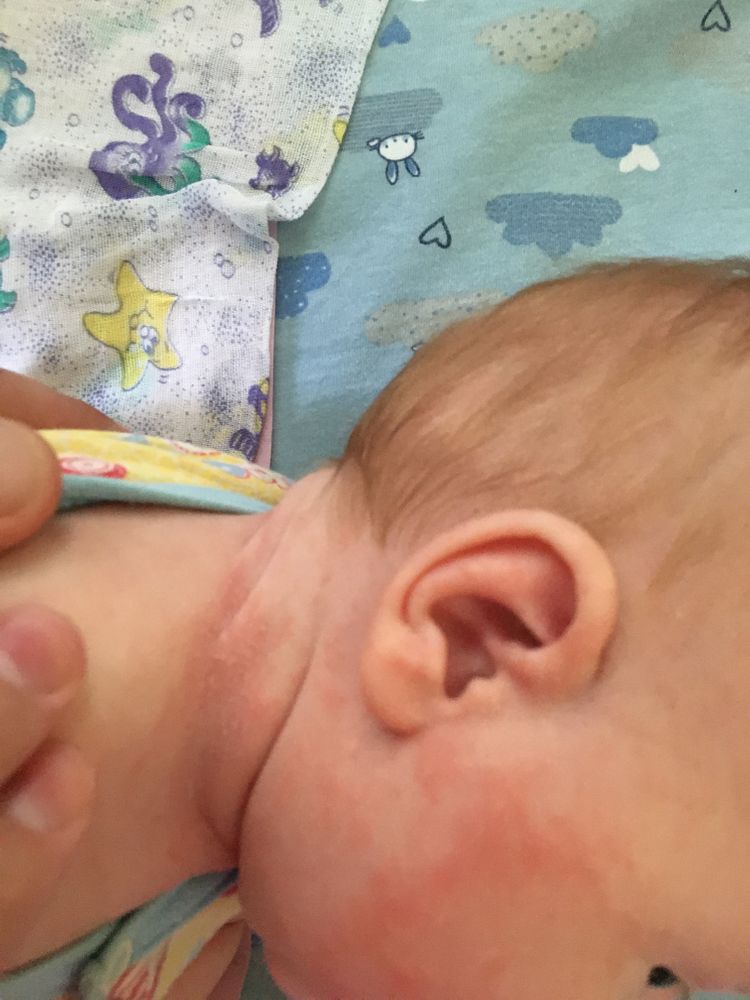
Сыпь на лице у ребенка: фотографии, причины и методы лечения
У детей большинство лицевых высыпаний безвредны и обычно проходят без лечения. Причины могут включать экзему, акне и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Способность различать различные виды сыпи может помочь родителю или опекуну понять, когда следует обратиться за профессиональной консультацией.
В этой статье мы описываем распространенные высыпания на лице у младенцев, методы лечения и когда обращаться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у детей младшего возраста, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети вырастают из своей экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, она имеет тенденцию появляться на щеках, подбородке, лбу или волосистой части головы.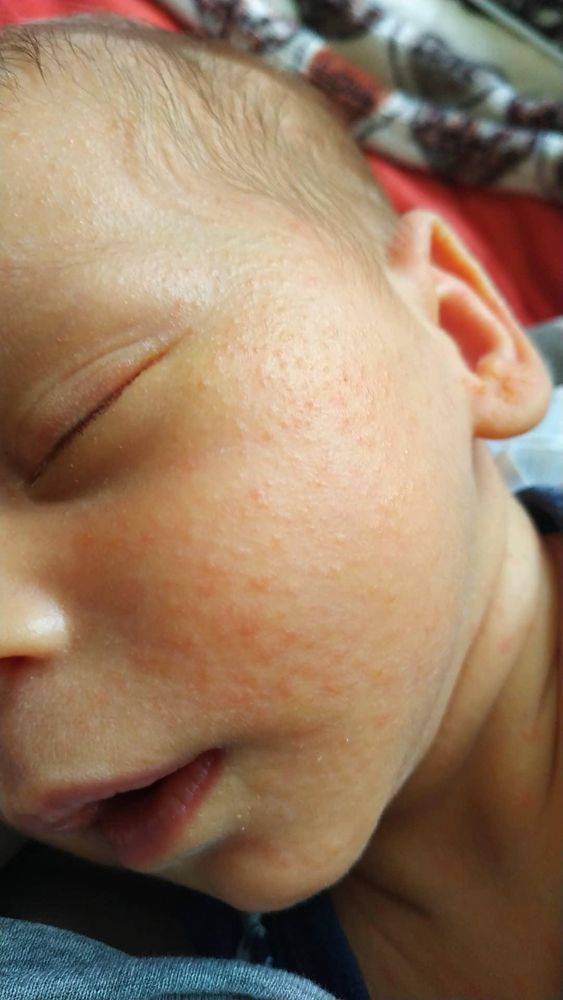 Сыпь будет сухой, красной и зудящей.
Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться на других частях тела. Локти и колени особенно уязвимы, когда дети начинают ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты полагают, что определенную роль могут играть как генетические факторы, так и факторы окружающей среды.
Некоторые триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может помочь ведение дневника симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у детей:
- жара и потливость
- сухость кожи
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- некоторые ткани, такие как шерсть и нейлон
Лечение экземы включает:
- безрецептурные увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.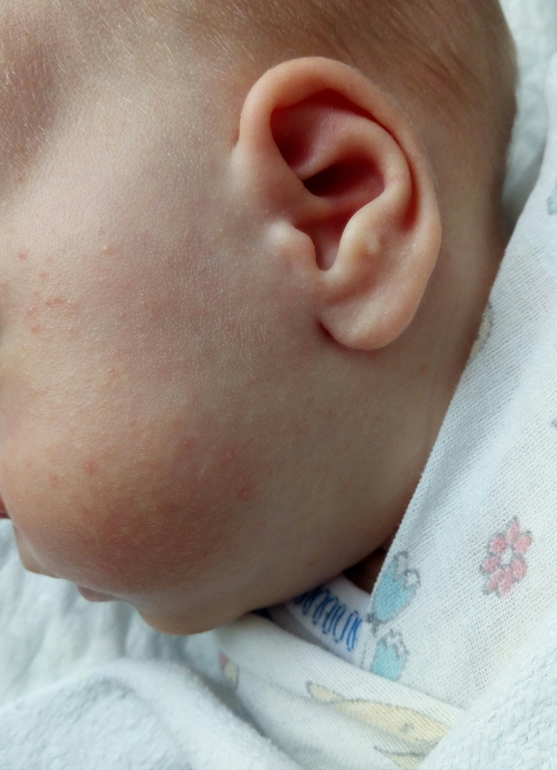 Они также могут посоветовать о триггерах и о том, как их избежать.
Они также могут посоветовать о триггерах и о том, как их избежать.
Убедитесь, что безрецептурные препараты подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже головы, и люди обычно называют ее колыбельной. Однако колыбельный дерматит также может поражать щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или сальный вид
- белые или желтые шелушащиеся или покрытые коркой пятна
Лечение
Колпачки колыбели обычно безвредны и обычно исчезают между 1 и 1 месячного возраста.
Если ребенок не испытывает никакого дискомфорта, лечение может не потребоваться.
При легких симптомах безрецептурные препараты, такие как противогрибковые кремы и лечебные шампуни, могут облегчить дискомфорт и ускорить заживление. Тем не менее, поговорите с врачом, прежде чем использовать эти продукты для младенцев.
Тем не менее, поговорите с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более тяжелыми симптомами врач может назначить местные стероиды для уменьшения воспаления.
Особо тяжелая форма колыбели может увеличить риск инфицирования. Немедленно обратитесь к врачу, если кожа ребенка:
- горячая
- выделяется жидкость
- издает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных развиваются милиумы, представляющие собой крошечные белые или желтые шишки размером около 1–3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Бугорки могут появляться в большом количестве, и обычно примерно одинаковое количество формируется на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название – жемчуг Эпштейна.
В данном случае медицинское название – жемчуг Эпштейна.
Лечение
Милиа обычно проходит сама по себе в течение нескольких недель, как только открываются поры.
Лечение обычно не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к большему количеству милиумов.
Акне новорожденных или новорожденных вызывает появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые дети рождаются с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев в связи с детскими угрями, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыки имеют тенденцию развиваться на щеках и носу ребенка, но прорывы также могут появиться на:
- лба
- Чистика
- Кольца
- Шея
- Грудь
- Верхний обратный Акне новорожденных не является поводом для беспокойства.
 Маловероятно, что он вызовет рубцевание и, как правило, проходит без лечения через несколько недель или месяцев.
Маловероятно, что он вызовет рубцевание и, как правило, проходит без лечения через несколько недель или месяцев.Родители и опекуны должны:
- аккуратно промыть кожу ребенка теплой водой
- избегать скрабирования пораженных участков
- избегать маслянистых или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детское акне развивается у детей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем прыщи новорожденных. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед лечением детских акне важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские акне обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может дать рекомендации по лечению акне и предотвращению образования рубцов.
 Если они подозревают, что акне является результатом основного заболевания, они могут обратиться к специалисту.
Если они подозревают, что акне является результатом основного заболевания, они могут обратиться к специалисту.Врач может диагностировать причину сыпи.
Синдром пощечины — это вирусная инфекция. Им может заболеть любой, но чаще всего он развивается у детей школьного возраста.
Другие названия синдрома включают пятую болезнь и инфекционную эритему. Возникает в результате заражения парвовирусом В19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках. Сыпь обычно не болезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает через несколько дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно длится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Он может быть зудящим, но обычно не болезненным.
Синдром пощечины также может вызывать следующие симптомы:
- лихорадка 38°C или выше
- головная боль
- насморк
- боль в горле
Сначала дети могут передавать инфекцию другим детям, но обычно он перестает быть заразным, как только появляется сыпь.

Лечение
Симптомы синдрома пощечины обычно слабо выражены, а основная инфекция обычно проходит без лечения.
Лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, могут облегчить любой дискомфорт. Тем не менее, поговорите с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте ребенку аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на лицах младенцев безвредны. Обычно они проходят самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь сильная или у ребенка:
- fluid-filled blisters
- a fever
- a loss of appetite
- red streaks extending from the rash
- tiny red or purple spots that do not fade when someone applies pressure
- swollen lymph nodes
- lethargy
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.
 Многие возможные причины включают экзему, акне и инфекцию.
Многие возможные причины включают экзему, акне и инфекцию.Большинство высыпаний проходит без лечения. Тем не менее, обратитесь к врачу, если сыпь сильная или непрекращающаяся, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Аллергическая реакция у ребенка: лечение и фотографии
Аллергическая реакция у ребенка может возникнуть по разным причинам. Аллергическая реакция возникает, когда организм отрицательно реагирует на обычно безвредное вещество, такое как мыло или определенные продукты питания.
У младенцев чувствительная кожа, поэтому у них чаще, чем у взрослых, появляется сыпь. Даже легкого раздражения кожи ребенка может быть достаточно, чтобы вызвать сыпь.
Выявление причины аллергической реакции или чувствительности может помочь родителям и опекунам предотвратить и вылечить любые будущие реакции.
У младенцев может быть несколько различных типов кожной сыпи, которые могут быть вызваны рядом причин.
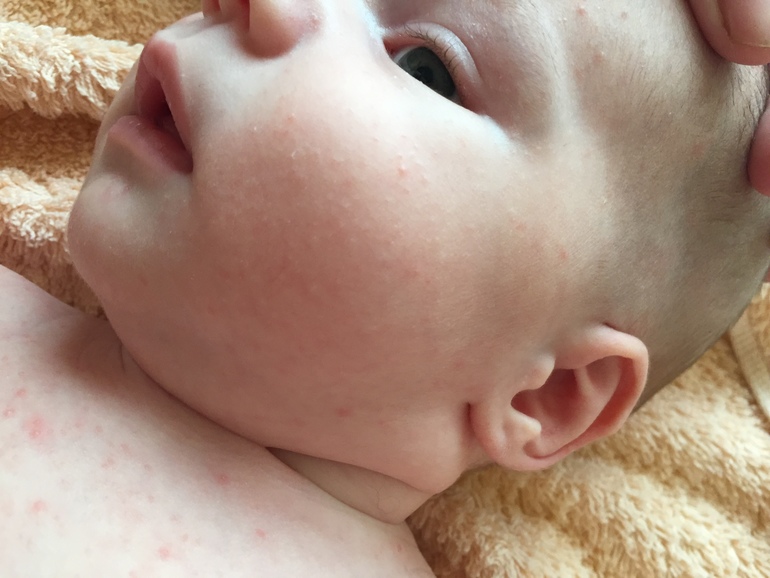 Некоторые аллергические реакции также могут привести к дополнительным симптомам, таким как тошнота и рвота.
Некоторые аллергические реакции также могут привести к дополнительным симптомам, таким как тошнота и рвота.Распространенные типы аллергических реакций у младенцев включают следующие:
Экзема
Поделиться на PinterestРаздражающие ткани, мыло и тепло могут привести к вспышкам экземы у младенцев.
Экзема — одно из наиболее распространенных кожных заболеваний у младенцев. Существуют различные типы экземы, но атопическая экзема является одной из наиболее часто встречающихся у младенцев и маленьких детей.
Сыпь при экземе может состоять из крошечных красных бугорков или выглядеть как шелушащаяся сухая кожа.
Врачи не знают, почему у одних людей развивается экзема, а у других нет, но это может быть связано с комбинацией генетических факторов и факторов окружающей среды.
Общие триггеры вспышек экземы у младенцев включают раздражающие ткани, мыло и тепло.
Экзематозная сыпь у младенцев старшего возраста может выглядеть несколько иначе. По данным Национальной ассоциации экземы, у детей в возрасте до 6 месяцев, как правило, появляются высыпания экземного типа на коже головы, лица и лба.

У детей в возрасте от 6 месяцев до 1 года сыпь часто появляется на коленях и локтях.
Папулезная крапивница
Папулезная крапивница представляет собой локализованную аллергическую реакцию на укус клопа. Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Хотя папулезная крапивница обычно поражает детей в возрасте 2–6 лет, она также может встречаться у младенцев.
Папулезная крапивница напоминает небольшие скопления красных бугорков или укусов насекомых. Некоторые бугорки могут быть заполнены жидкостью. Папулезная крапивница может длиться несколько дней или даже недель.
Крапивница
Когда у организма аллергия на какое-либо вещество, он выделяет химическое вещество под названием гистамин, которое может привести к развитию крапивницы и других симптомов аллергии.
Крапивница – это зудящие приподнятые пятна на коже. Они могут различаться по размеру и форме, но обычно имеют розовый или красный цвет с тонкой красной каймой.
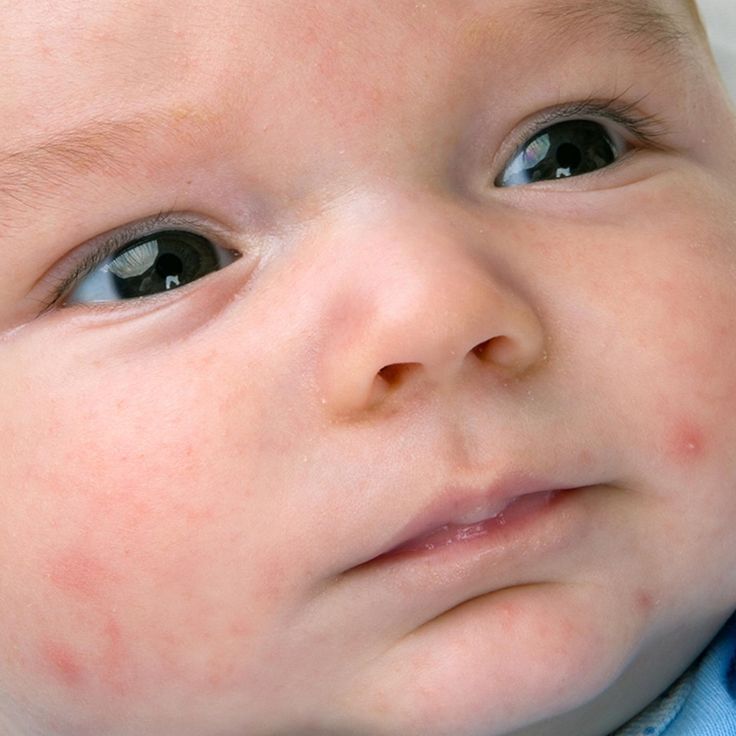
Крапивница может развиваться на любом участке тела и часто появляется группами.
Поделиться на PinterestУ ребенка может развиться крапивница в результате пищевой аллергии.
По данным Американской академии аллергии, астмы и иммунологии, около 6 процентов детей в возрасте до 2 лет страдают пищевой аллергией.
Признаки пищевой аллергии могут включать кожные реакции и респираторные или кишечные симптомы, такие как:
- крапивница
- зуд
- кашель
- рвота
- диарея
- кровь в стуле 30, 90 у младенцев может быть аллергическая реакция на продукты, прежде чем они начнут их есть. Это связано с тем, что у них может развиться аллергия на продукты, которые ест женщина, кормящая их грудью.
Продукты, на которые у детей чаще всего может быть аллергия:
- молоко и молочные продукты
- арахис
- моллюски
Как только дети начинают есть твердую пищу, у них могут проявляться признаки дополнительной аллергии.

Врачи часто рекомендуют родителям и опекунам вводить ребенку новые продукты по одному. Таким образом, если аллергия все же разовьется, будет легче определить, какая пища вызывает реакцию.
Не все реакции у младенцев требуют лечения. Например, легкая сыпь, скорее всего, исчезнет в течение нескольких часов и за это время может не беспокоить ребенка.
Однако, если симптомы реакции вызывают видимый дискомфорт, может потребоваться лечение.
Лечение может варьироваться в зависимости от типа сыпи или реакции. Как правило, могут помочь следующие процедуры:
- Избегайте триггеров: Мыло, моющие средства и ароматизированные лосьоны часто могут вызывать раздражение кожи ребенка, поэтому лучше избегать использования химических чистящих средств и вместо этого выбирать гипоаллергенные продукты.
- Мытье с чистящим средством без запаха: После использования мягкого мыла без запаха промокните кожу ребенка насухо и не трите слишком сильно, так как это может вызвать раздражение кожи.

- Нанесение увлажняющего крема: Использование гипоаллергенного увлажняющего крема после купания ребенка может помочь предотвратить сухость кожи. Увлажняющие средства также обеспечивают барьер для защиты кожи от раздражителей.
- Использование 1-процентного крема с гидрокортизоном: Крем с гидрокортизоном может лечить кожную сыпь, связанную с экземой или другими аллергическими реакциями. Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом.
- Прихватки для царапания: Рукавицы для царапанья не дают ребенку царапать сыпь ногтями. Чрезмерное расчесывание может повредить кожу и привести к инфекции.
Невозможно предотвратить все аллергические реакции у младенцев, но есть шаги, которые родители и лица, осуществляющие уход, могут предпринять для снижения риска. К ним относятся:
- стирка детской одежды в гипоаллергенном моющем средстве
- с использованием шампуня, лосьонов и мыла без отдушек
- еженедельная стирка детского постельного белья в горячей воде, чтобы уменьшить вероятность появления пылевых клещей
- частая уборка пылесосом
- введение новых продуктов по одному
Если у ребенка возникла аллергическая реакция после грудного вскармливания, это может быть полезно вести пищевой дневник, чтобы попытаться определить основную причину.
 Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.
Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.После выявления аллергена может помочь воздержание от употребления этого продукта во время грудного вскармливания. Тем не менее, лучше проконсультироваться с врачом, прежде чем вносить изменения в диету.
Поделиться на Pinterest Обратитесь за медицинской помощью, если сыпь со временем ухудшается.
Люди часто могут лечить аллергические реакции у младенцев в домашних условиях. Однако в некоторых случаях лучше обратиться к врачу.
Если сыпь распространяется или ухудшается со временем, следует обратиться к врачу. Также важно обратиться за медицинской помощью, если на коже появляются признаки инфекции, такие как образование волдырей, кровотечение или просачивание жидкости.
В некоторых случаях сыпь может указывать на другое заболевание. Если наряду с перечисленными ниже симптомами появляется сыпь, следует обратиться к врачу:
- лихорадка
- вялость
- плохое питание
- кашель
- чрезмерный плач
Младенцы, у которых развиваются аллергические реакции, включая свистящее дыхание, отек губ или языка или затрудненное дыхание, требуют немедленной медицинской помощи.
 У них может быть анафилактическая реакция, которая может быть тяжелой.
У них может быть анафилактическая реакция, которая может быть тяжелой.Аллергические реакции и повышенная чувствительность часто встречаются у младенцев, отчасти потому, что у них такая чувствительная кожа.
В большинстве случаев эти реакции легкие, и родители или опекуны могут лечить их дома.
Выявление аллергена может помочь предотвратить реакции в будущем. Многие дети вырастают из своих аллергий, но у других по мере взросления появляются новые аллергии.
Аллергическая реакция у ребенка: лечение и фотографии
Аллергическая реакция у ребенка может возникнуть по разным причинам. Аллергическая реакция возникает, когда организм отрицательно реагирует на обычно безвредное вещество, такое как мыло или определенные продукты питания.
У младенцев чувствительная кожа, поэтому у них чаще, чем у взрослых, появляется сыпь. Даже легкого раздражения кожи ребенка может быть достаточно, чтобы вызвать сыпь.
Выявление причины аллергической реакции или чувствительности может помочь родителям и опекунам предотвратить и вылечить любые реакции в будущем.

У младенцев может быть несколько различных типов кожной сыпи, которые возникают по разным причинам. Некоторые аллергические реакции также могут привести к дополнительным симптомам, таким как тошнота и рвота.
Распространенные типы аллергических реакций у младенцев включают следующие:
Экзема
Поделиться на PinterestРаздражающие ткани, мыло и тепло могут привести к вспышкам экземы у младенцев.
Экзема — одно из наиболее распространенных кожных заболеваний у младенцев. Существуют различные типы экземы, но атопическая экзема является одной из наиболее часто встречающихся у младенцев и маленьких детей.
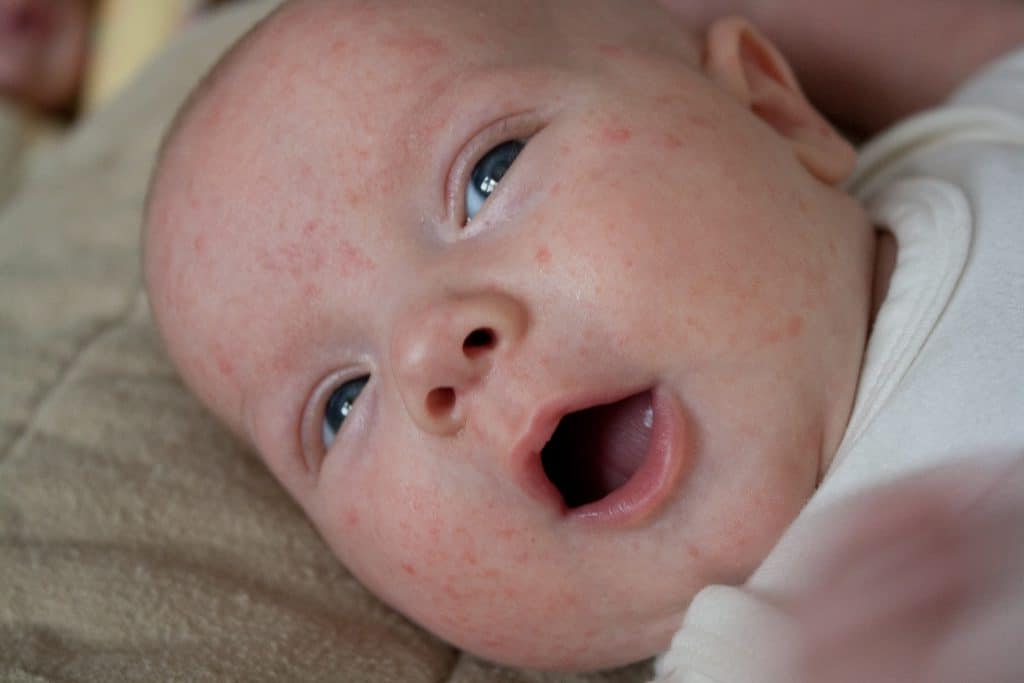
Сыпь при экземе может состоять из крошечных красных бугорков или выглядеть как шелушащаяся сухая кожа.
Врачи не знают, почему у одних людей развивается экзема, а у других нет, но это может быть связано с комбинацией генетических факторов и факторов окружающей среды.
Общие триггеры вспышек экземы у младенцев включают раздражающие ткани, мыло и тепло.
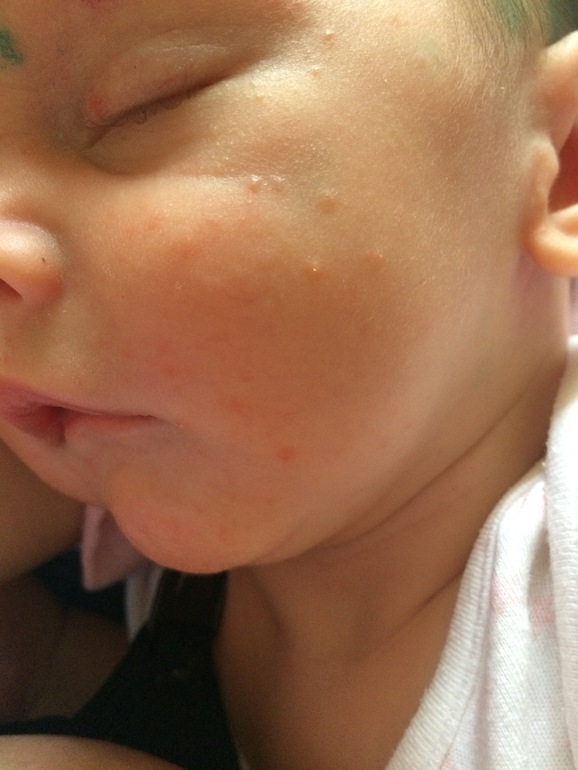
Экзематозная сыпь у младенцев старшего возраста может выглядеть несколько иначе. По данным Национальной ассоциации экземы, у детей в возрасте до 6 месяцев, как правило, появляются высыпания экземного типа на коже головы, лица и лба.
У детей в возрасте от 6 месяцев до 1 года сыпь часто появляется на коленях и локтях.
Папулезная крапивница
Папулезная крапивница представляет собой локализованную аллергическую реакцию на укус клопа. Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Хотя обычно она поражает детей в возрасте 2–6 лет, папулезная крапивница также может возникать у младенцев.
Папулезная крапивница напоминает небольшие скопления красных бугорков или укусов насекомых. Некоторые бугорки могут быть заполнены жидкостью. Папулезная крапивница может длиться несколько дней или даже недель.
Крапивница
Когда у организма аллергия на какое-либо вещество, он выделяет химическое вещество под названием гистамин, которое может привести к развитию крапивницы и других симптомов аллергии.

Крапивница – это зудящие приподнятые пятна на коже. Они могут различаться по размеру и форме, но обычно имеют розовый или красный цвет с тонкой красной каймой.
Крапивница может развиваться на любом участке тела и часто появляется группами.
Поделиться на PinterestУ ребенка может развиться крапивница в результате пищевой аллергии.
По данным Американской академии аллергии, астмы и иммунологии, около 6 процентов детей в возрасте до 2 лет страдают пищевой аллергией.
Признаки пищевой аллергии могут включать кожные реакции и респираторные или кишечные симптомы, такие как:
- крапивница
- зуд
- кашель
- рвота
- диарея
- кровь в стуле
Иногда даже у младенцев возможна аллергическая реакция на продукты еще до того, как они начнут их есть. Это связано с тем, что у них может развиться аллергия на продукты, которые ест женщина, кормящая их грудью.
Продукты, на которые у детей, скорее всего, будет аллергия:
- молоко и молочные продукты
- арахис
- моллюски
Как только дети начнут есть твердую пищу, у них могут проявиться признаки дополнительной аллергии.

Врачи часто рекомендуют родителям и опекунам вводить ребенку новые продукты по одному. Таким образом, если аллергия все же разовьется, будет легче определить, какая пища вызывает реакцию.
Не все реакции у младенцев требуют лечения. Например, легкая сыпь, скорее всего, исчезнет в течение нескольких часов и за это время может не беспокоить ребенка.
Однако, если симптомы реакции вызывают видимый дискомфорт, может потребоваться лечение.
Лечение может варьироваться в зависимости от типа сыпи или реакции. Как правило, могут помочь следующие процедуры:
- Избегайте триггеров: Мыло, моющие средства и ароматизированные лосьоны часто могут вызывать раздражение кожи ребенка, поэтому лучше избегать использования химических чистящих средств и вместо этого выбирать гипоаллергенные продукты. №
- Умывание моющим средством без запаха: После использования мягкого мыла без запаха промокните кожу ребенка насухо и не трите слишком сильно, так как это может вызвать раздражение кожи.

- Нанесение увлажняющего крема: Использование гипоаллергенного увлажняющего крема после купания ребенка может помочь предотвратить сухость кожи. Увлажняющие средства также обеспечивают барьер для защиты кожи от раздражителей.
- Использование 1-процентного крема с гидрокортизоном: Крем с гидрокортизоном может лечить кожную сыпь, связанную с экземой или другими аллергическими реакциями. Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом.
- С учетом перчаток: Рукавицы-царапки не дают ребенку царапать сыпь ногтями. Чрезмерное расчесывание может повредить кожу и привести к инфекции.
Невозможно предотвратить все аллергические реакции у младенцев, но есть шаги, которые родители и лица, осуществляющие уход, могут предпринять для снижения риска. К ним относятся:
- стирка детской одежды гипоаллергенным моющим средством
- использование шампуня, лосьонов и мыла без отдушек
- еженедельная стирка детского постельного белья в горячей воде для снижения вероятности появления пылевых клещей
- частая уборка пылесосом
- введение новых продуктов по одному
Если у ребенка возникает аллергическая реакция после грудного вскармливания, может быть полезно вести пищевой дневник, чтобы попытаться определить основную причину.
 Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.
Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.После выявления аллергена может помочь воздержание от употребления этого продукта во время грудного вскармливания. Тем не менее, лучше проконсультироваться с врачом, прежде чем вносить изменения в диету.
Поделиться на Pinterest Обратитесь за медицинской помощью, если сыпь со временем ухудшается.
Люди часто могут лечить аллергические реакции у младенцев в домашних условиях. Однако в некоторых случаях лучше обратиться к врачу.
Если сыпь распространяется или ухудшается со временем, следует обратиться к врачу. Также важно обратиться за медицинской помощью, если на коже появляются признаки инфекции, такие как образование волдырей, кровотечение или просачивание жидкости.
В некоторых случаях сыпь может указывать на другое заболевание. Если наряду с перечисленными ниже симптомами появляется сыпь, следует обратиться к врачу:
- лихорадка
- вялость
- плохое питание
- кашель
- чрезмерный плач
Младенцы, у которых развиваются аллергические реакции, включая свистящее дыхание, отек губ или языка или затрудненное дыхание, требуют немедленной медицинской помощи.