Васкулит геморрагический и беременность: Тробогеморрагические осложнения во время беременности и родов у больных с врожденными заболеваниями соединительной ткани
Геморрагический васкулит — причины, симптомы, диагностика и лечение
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
Общие сведения
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров. В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров. В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
Геморрагический васкулит
Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
- Инфекционные заболевания.
 У большинства заболевших манифестации васкулита предшествует острая инфекция дыхательных путей (трахеобронхит, тонзиллит, ринофарингит). Наиболее часто из смывов носоглотки удается выделить β-гемолитический стрептококк, золотистый стафилококк, кишечную палочку, аденовирус, ВПГ 1 и 2 типов. Меньшая часть больных детей инфицирована цитомегаловирусом, вирусом Эпштейна-Барр, хламидиями, микобактериями туберкулеза, вирусом гепатита В.
У большинства заболевших манифестации васкулита предшествует острая инфекция дыхательных путей (трахеобронхит, тонзиллит, ринофарингит). Наиболее часто из смывов носоглотки удается выделить β-гемолитический стрептококк, золотистый стафилококк, кишечную палочку, аденовирус, ВПГ 1 и 2 типов. Меньшая часть больных детей инфицирована цитомегаловирусом, вирусом Эпштейна-Барр, хламидиями, микобактериями туберкулеза, вирусом гепатита В. - Лекарственная терапия. В ревматологии имеются сообщения о развитии геморрагического васкулита на фоне использования фармакопрепаратов: антибиотиков (пенициллинов, макролидов), НПВС, антиаритмических средств (хинидин). Спровоцировать явления аллергической пурпуры может профилактическая вакцинация, проведенная сразу после перенесенной ОРВИ.
- Аллергическая отягощенность. В анамнезе пациентов с ГВ нередко имеются указания на наличие различных видов аллергии (медикаментозной, пищевой, холодовой). Больные часто страдают аллергическим дерматитом, поллинозом, аллергическим ринитом или проявлениями экссудативно-катарального диатеза.

- Другие эндогенные и внешние причины. В числе производящих факторов может выступать переохлаждение, избыточная инсоляция, укусы насекомых, травмы. У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
- Легкой степени. Отмечается удовлетворительное состояние пациентов и необильный характер сыпи, артралгии.
- Средней степени. Состояние больного средней тяжести, высыпания обильные, артралгии сопровождаются изменениями в суставах по типу артрита, отмечаются периодические боли в животе и микрогематурия.

- Тяжелой степени. Имеет место тяжелое состояние больного, сливные обильные высыпания с некротическими участками, ангионевротические отеки, нефротический синдром, наблюдается макрогематурия и желудочно-кишечные кровотечения, возможно развитие острой почечной недостаточности.
Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Суставной синдром развивается у 70% пациентов. Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде васкулита или возникнуть позже. Зачастую он имеет преходящий характер и никогда не приводит к стойкой деформации суставов. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Он проявляется болями в животе различной интенсивности — от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Проводя диагностику, ревматолог учитывает возраст пациента, изучает этиофакторы, сопоставляет клинические и лабораторные данные, исключает другие заболевания. При развитии почечного синдрома пациенту необходима консультация нефролога, при наличии абдоминальных болей — консультация гастроэнтеролога и хирурга. Диагностическая панель включает:
- Гематологические тесты. В общем анализе крови, как правило, отмечаются неспецифические признаки умеренного воспаления (лейкоцитоз и небольшое повышение СОЭ), увеличение количества тромбоцитов и эозинофилов.
 Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ. Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ. Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ. - Анализы мочи и кала. В анализе мочи выявляется гематурия, протеинурия, цилиндрурия. Пациентам с почечным синдромом показан мониторинг изменений в анализе мочи, проведение биохимии мочи, пробы Зимницкого, Нечипоренко. Для диагностики скрытого ЖКТ-кровотечения производят анализ кала на скрытую кровь.
- Инструментальную диагностику. С целью оценки состояния органов-мишеней выполняется УЗИ почек, УЗДГ почечных сосудов. Для исключения органических причин кровотечения из пищеварительного тракта и бронхов целесообразно проведение УЗИ брюшной полости, гастроскопии, бронхоскопии.
- Биопсию с гистологией. В тяжелых диагностических случаях показана биопсия кожи или почек.
 Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбов; выход элементов крови за пределы сосуда.
Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбов; выход элементов крови за пределы сосуда.
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
- При любых синдромах. Основу базисной терапии при всех формах ГВ составляет назначение дезагрегантов (дипиридамола, пентоксифиллина) и активаторов фибринолиза (никотиновой кислоты). Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты.
- При кожном синдроме. Терапия предполагает применение сульфасалазина, колхицина. Использование преднизолона до сих пор является спорным вопросом среди врачей. Возможно его назначение в тяжелых случаях ГВ. При отсутствии эффекта от терапии кортикостероидами препаратами запаса являются цитостатики.
- При суставном синдроме. Выраженные артралгии купируются проведением противовоспалительной терапии (индометацин, ибупрофен). Дополнительно могут назначаться производные аминохинолина (хлорохин).

- При почечном синдроме. Назначаются высокие дозы глюкокортикоидов, цитостатиков. Возможно использование иАПФ, антагонистов рецепторов ангиотензина II, введение нормального человеческого иммуноглобулина, проведение электрофореза с никотиновой кислотой и гепарином на область почек. В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.
- При абдоминальном синдроме. Интенсивный болевой синдром служит показанием к внутривенному введению преднизолона, реополиглюкина, кристаллоидов. При развитии хирургических осложнений (перфорация, инвагинация кишки) применяется хирургическая тактика.
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Легкие формы геморрагического васкулита склонны к самопроизвольному излечению после первой же атаки заболевания – их прогноз благоприятен. При молниеносной форме смерть пациентов может произойти в первые несколько суток от начала заболевания. Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии. В целях профилактики аллергического васкулита рекомендуется санация хронических инфекционных очагов ЛОР органов, дегельминтизация при глистных инвазиях, исключение контакта с известными аллергенами и бесконтрольного приема медикаментов.
Беременность и роды у пациентки с трансплантированной почкой
| Виктория | 21.09.2018 |
Добрый день. Выражаю огромную благодарность Кокая Инге Юрьевне, все персоналу роддома # 52, и отдельная благодарность заведующему реанимацией! Начну в того, что моя беременность не совсем обычная, я после двух пересадок почек, поэтому родить для меня было огромным счастьем. Врачи профессионалы своего дела 10.07.2018 они помогли появиться на свет моему малышу. Родились мы на свет путём планового к/с, после сутки в реанимации, Инга Юрьевна и все в реанимации были очень внимательны ко мне. О роддоме # 26, могу оставить только наилучшие комментарии и рекомендации, родом новый, палаты светлын и чистые, персонал высоквалифицированный. Спасибо всем большое. С уважением Виктория. Врачи профессионалы своего дела 10.07.2018 они помогли появиться на свет моему малышу. Родились мы на свет путём планового к/с, после сутки в реанимации, Инга Юрьевна и все в реанимации были очень внимательны ко мне. О роддоме # 26, могу оставить только наилучшие комментарии и рекомендации, родом новый, палаты светлын и чистые, персонал высоквалифицированный. Спасибо всем большое. С уважением Виктория. | |
Вот такой отзыв был опубликован на странице сайта 52-й больницы. Он мог бы затеряться среди десятков подобных, но эта история заболевания и родов настолько стала частью жизни и работы нескольких подразделений больницы, что нам захотелось вспомнить ее и поделиться ею.
2000 год. После перенесенной ангины у девочки 13 лет появились боли в животе, геморрагическая сыпь на коже ног и живота, в анализах мочи — белок и эритроциты. Диагностирован геморрагический васкулит, смешанная форма с поражением почек (быстропрогрессирующий гломеруло-нефрит), кожи, желудочно-кишечного тракта. Лечение глюкокортикостероидами с положительным эффектом. В 2008 г. вновь отмечена активация васкулита с развитием терминальной хронической почечной недостаточности (почти полная утрата функции почек). С начала 2009 г. получала заместительную почечную терапию сначала перитонеальным диализом, через пять месяцев переведена на программный гемодиализ. Процедуры гемодиализа переносила плохо — с выраженной слабостью и неврологическими нарушениями.
Лечение глюкокортикостероидами с положительным эффектом. В 2008 г. вновь отмечена активация васкулита с развитием терминальной хронической почечной недостаточности (почти полная утрата функции почек). С начала 2009 г. получала заместительную почечную терапию сначала перитонеальным диализом, через пять месяцев переведена на программный гемодиализ. Процедуры гемодиализа переносила плохо — с выраженной слабостью и неврологическими нарушениями.
В июне 2010 г. в НИИ ТиИО им. ак. В.И.Шумакова девушке была выполнена первая родственная (от матери) аллотрансплантация почки. Однако в 2013г. на фоне респираторной инфекции состояние резко ухудшилось: возврат хронического гломерулонефрита в трансплантированной почке на фоне обострения основного заболевания — геморрагического васкулита. Быстро прогрессировала дисфункция трансплантата до терминальной хронической почечной недостаточности, пациентка вновь была переведена на программный гемодиализ. С этого времени выявляется артериальная гипертензия. Пациентка поставлена в лист ожидания пересадки донорской почки.
Пациентка поставлена в лист ожидания пересадки донорской почки.
В 2014 г. в НИИ СП им. Склифосовского выполнена повторная аллотрансплантация почки; функция трансплантата отсроченная, проведен 21 сеанс гемодиализа и гемодиафильтрации. В раннем послеоперационном периоде перенесла острый крупноочаговый панкреонекроз, цитомегаловирусную инфекцию. В дальнейшем пациентка наблюдалась нефрологами ГКБ № 52, неоднократно госпитализировалась в связи с пиелонефритом трансплантата, мочевым синдромом. В 2015 г. в выполнена биопсия трансплантированной почки, выявлен возврат гломерулонефрита в трансплантате (IgA-нефропатия) в рамках геморрагического васкулита. Пациентка постоянно получала иммуносупрессивную, патогенетическую терапию с положительным эффектом (преднизолон, такролимус, азатиоприн). Регулярно наблюдалась в консультативно-диагностическом нефрологическом отделении ГКБ № 52, функция трансплантата удовлетворительная.
С середины ноября 2017 года самостоятельно наступила беременность — желанная, первая. В сроке беременности 10-11 недель встала на учет в женской консультации филиала ГКБ № 52. Всю беременность будущая мама находилась под наблюдением нефролога-трансплантолога КДНО, проводился активный мониторинг состояния беременной, функции трансплантата, состояния плода. Тщательно контролировалась эффективность иммуносупрессивной терапии, разрешенной к приему при беременности — в связи с нестабильностью концентрации препаратов на фоне изме-няющегося гормонального статуса.
В сроке беременности 10-11 недель встала на учет в женской консультации филиала ГКБ № 52. Всю беременность будущая мама находилась под наблюдением нефролога-трансплантолога КДНО, проводился активный мониторинг состояния беременной, функции трансплантата, состояния плода. Тщательно контролировалась эффективность иммуносупрессивной терапии, разрешенной к приему при беременности — в связи с нестабильностью концентрации препаратов на фоне изме-няющегося гормонального статуса.
Комментирует Л. Ю. Артюхина, заведующая 1 нефрологическим отделением (патологии трансплантированной почки):
— Во время беременности даже у здоровых женщин нагрузка на почки в норме возрастает: увеличивается объем циркулирующей жидкости, возникают электролитные перераспределения и другие изменения. У нашей пациентки беременность протекала в условиях наличия единственной функционирующей донорской почки, в которой уже имеется заболевание, значительно нарушающее ее функцию. Учитывая крайне высокий риск развития преэклампсии (тяжелого нарушения функции почек при беременности), проводился мониторинг маркеров преэклампсии в каждом триместре. Тщательное наблюдение беременной позволило поддерживать функцию трансплан-тата стабильно удовлетворительной: артериальное давление, почечные функции и концентрацию иммуносупрессивного препарата удавалось успешно контролировать.
Тщательное наблюдение беременной позволило поддерживать функцию трансплан-тата стабильно удовлетворительной: артериальное давление, почечные функции и концентрацию иммуносупрессивного препарата удавалось успешно контролировать.
В сроке беременности 38-39 недель пациентка госпитализирована в отделение патологии родильного дома для определения сроков и способа родоразрешения. По заключению нефролога, функция почечного трансплантата удовлетворительная. Консилиумом принимается решение об оперативном родоразрешении. Учитывая анатомическую близость трансплантата с маткой, в состав оперирующей бригады был включен врач-уролог, заведующий отделением урологии Р. Н. Трушкин.
На 38-й неделе беременности выполнена в плановом порядке операция кесарево сечение, без осложнений. Родился мальчик весом 2730 гр., ростом 49 см. Мама и малыш находились на совместном пребывании в послеродовом отделении. Выписаны домой на 4-е сутки.
В настоящее время пациентка продолжает амбулаторно наблюдаться нефрологом КДНО ГКБ № 52.
Беременность после трансплантации сердца. Читать
Беременность после трансплантации легких. Читать
Исходы беременности при системных васкулитах
Недавно опубликованные статьи, представляющие особый интерес, были отмечены как: • важные •• особо важные
1. Jennette JC. Обзор пересмотренной номенклатуры васкулитов Международной конференции по консенсусу в Чапел-Хилл 2012 года. Клин Эксп Нефрол. 2013;17(5):603–606. doi: 10.1007/s10157-013-0869-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Гатто М., Яккарино Л., Канова М., Зен М., Налотто Л., Рамонда Р., Пунци Л., Дориа А. Беременность и васкулит: систематический обзор литературы. Аутоиммунная ред. 2012 г.; 11 (6–7): A447–A459.. doi: 10.1016/j.autrev.2011.11.019. [PubMed] [CrossRef] [Google Scholar]
3. Machen L, Clowse ME. Васкулит и беременность. Rheum Dis Clin N Am. 2017;43(2):239–247. doi: 10.1016/j.rdc.2016.12.005. [PubMed] [CrossRef] [Google Scholar]
4. Doria A, Bajocchi G, Tonon M, Salvarani C. Консультирование пациентов с васкулитами до беременности. Rheumatology (Oxford) 2008; 47 (Приложение 3): iii13–iii15. doi: 10.1093/ревматология/ken152. [PubMed] [CrossRef] [Google Scholar]
Doria A, Bajocchi G, Tonon M, Salvarani C. Консультирование пациентов с васкулитами до беременности. Rheumatology (Oxford) 2008; 47 (Приложение 3): iii13–iii15. doi: 10.1093/ревматология/ken152. [PubMed] [CrossRef] [Google Scholar]
5. Pagnoux C, Mahendira D, Laskin CA. Фертильность и беременность при васкулите. Best Pract Res Clin Rheumatol. 2013;27(1):79–94. doi: 10.1016/j.berh.2013.02.002. [PubMed] [CrossRef] [Google Scholar]
6. Pagnoux C. Беременность и васкулиты. Пресс Мед. 2008;37(11):1657–1665. doi: 10.1016/j.lpm.2008.06.016. [PubMed] [CrossRef] [Google Scholar]
7. •• Nguyen V, Wuebbold D, Pagnoux C, D’Souza R. Исходы беременности у женщин с первичным системным васкулитом: ретроспективное исследование. J Matern Fetal Neonatal Med. 2019: 1–7. 10.1080/14767058.2019.1671329 Это канадское исследование представляет собой ретроспективное исследование исходов беременности у пациенток с первичными васкулитами, отличающимися васкулитом 9 типа.0018 . [PubMed]
8. Лэнгфорд, Калифорния, Керр Г.С. Беременность при васкулите. Курр Опин Ревматол. 2002;14(1):36–41. doi: 10.1097/00002281-200201000-00007. [PubMed] [CrossRef] [Google Scholar]
Лэнгфорд, Калифорния, Керр Г.С. Беременность при васкулите. Курр Опин Ревматол. 2002;14(1):36–41. doi: 10.1097/00002281-200201000-00007. [PubMed] [CrossRef] [Google Scholar]
9. • Golenbiewski J, Young K, Burroughs C, Kullman J, Merkel P, Clowse M. Реестр беременных с васкулитом (VPREG): исходная информация за первые 3 года. Резюме представлено на ежегодном собрании Американского колледжа ревматологов в Атланте, штат Джорджия, ноябрь 2019 г. 2019 г. Текущий проспективный международный регистр исходов беременности у женщин с васкулитом.
10. Уоттс Д.Х., Крон М.А., Венер М.Х., Эшенбах Д.А. С-реактивный белок при нормальной беременности. Акушерство Гинекол. 1991;77(2):176–180. doi: 10.1097/00006250-199102000-00002. [PubMed] [CrossRef] [Google Scholar]
11. Ray JG, Vermeulen MJ, Bharatha A, Montanera WJ, Park AL. Связь между воздействием МРТ во время беременности и исходами плода и детства. ДЖАМА. 2016;316(9):952–961. doi: 10.1001/jama.2016.12126. [PubMed] [CrossRef] [Google Scholar]
723: рекомендации по диагностической визуализации во время беременности и кормления грудью. Акушерство Гинекол. 2017;130(4):e210–e2e6. дои: 10.1097/АОГ.0000000000002355. [PubMed] [CrossRef] [Google Scholar]
Акушерство Гинекол. 2017;130(4):e210–e2e6. дои: 10.1097/АОГ.0000000000002355. [PubMed] [CrossRef] [Google Scholar]
13. Clowse ME, Richeson RL, Pieper C, Merkel PA, Vasculitis Clinical Research C. Исходы беременности у пациенток с васкулитом. Arthritis Care Res (Hoboken) 2013;65(8):1370–1374. doi: 10.1002/acr.21983. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
14. Duhaut P, Abert MC, Le Page L, Bosshard S, Grunenberger F, Goichot B, et al. Гигантоклеточный артериит и ревматическая полимиалгия: влияние прошлых беременностей? Многоцентровое исследование случай-контроль GRACG. Преподобный Мед Интерне. 2004;25(11):792–800. doi: 10.1016/j.revmed.2004.07.011. [PubMed] [CrossRef] [Google Scholar]
15. Танакан А., Унал С., Ючесой Х.М., Дуру С.А., Бексак М.С. Ведение и оценка беременных женщин с артериитом Такаясу. Arch Gynecol Obstet. 2019;299(1):79–88. doi: 10.1007/s00404-018-4927-x. [PubMed] [CrossRef] [Google Scholar]
16. Сури В., Аггарвал Н. , Кипанасерил А., Чопра С., Виджайвергия Р., Джайн С. Беременность и артериит Такаясу: опыт единого центра из Северной Индии. J Obstet Gynaecol Res. 2010;36(3):519–524. doi: 10.1111/j.1447-0756.2010.01226.x. [PubMed] [CrossRef] [Google Scholar]
, Кипанасерил А., Чопра С., Виджайвергия Р., Джайн С. Беременность и артериит Такаясу: опыт единого центра из Северной Индии. J Obstet Gynaecol Res. 2010;36(3):519–524. doi: 10.1111/j.1447-0756.2010.01226.x. [PubMed] [CrossRef] [Google Scholar]
17. •• Abisror N, Mekinian A, Hachulla E, Lambert M, Morel N, Chapelon C, et al. Анализ факторов риска осложнений и неблагоприятных акушерских исходов у женщин с артериитом Такаясу: французское ретроспективное исследование и обзор литературы. Клин Ревматол. 2020. 10.1007/s10067-020-05024-4 Французское исследование 43 беременностей с ТАК с оценкой факторов риска осложнений и исходов беременности; крупнейший обзор литературы по теме . [PubMed]
18. Комармонд С., Миро Т., Биар Л., Низард Дж., Ламберт М., Векслер Б., Хачулла Э., Чиче Л., Коскас Ф., Годрик Дж., Клюзель П., Мессас Э., Реше-Ригон М., Пиетт Дж. К. , Cacoub P, Saadoun D, для французской сети Такаясу артериит Такаясу и беременность. Артрит Ревматолог. 2015;67(12):3262–3269. doi: 10.1002/art.39335. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1002/art.39335. [PubMed] [CrossRef] [Google Scholar]
19. Асад А.П., да Силва Т.Ф., Бонфа Э., Перейра Р.М. Материнские и неонатальные исходы у 89 пациентов с артериитом Такаясу (ТА): сравнение до и после постановки диагноза ТА. J Ревматол. 2015; 42(10):1861–1864. дои: 10.3899/jrheum.150030. [PubMed] [CrossRef] [Google Scholar]
20. Дэвид Л.С., Бек М.М., Кумар М., Раджан С.Дж., Данда Д., Виджаясельви Р. Акушерские и перинатальные исходы у беременных с артериитом Такаясу: опыт одного центра за пять лет. J Turk Ger Gynecol Assoc. 2020;21(1):15–23. doi: 10.4274/jtgga.galenos.2019.2019.0115. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
21. Pagnoux C, Le Guern V, Goffinet F, Diot E, Limal N, Pannier E, et al. Беременности при системных некротизирующих васкулитах: отчет о 12 женщинах и их 20 беременностях. Ревматология (Оксфорд) 2011;50(5):953–961. doi: 10.1093/ревматология/keq421. [PubMed] [CrossRef] [Google Scholar]
22. Seo P. Беременность и васкулит. Rheum Dis Clin N Am. 2007;33(2):299–317. doi: 10.1016/j.rdc.2007.02.001. [PubMed] [CrossRef] [Google Scholar]
Rheum Dis Clin N Am. 2007;33(2):299–317. doi: 10.1016/j.rdc.2007.02.001. [PubMed] [CrossRef] [Google Scholar]
23. Damian L, Pamfil C, Fodor M, Rogojan L, Hagau N, Rednic S. Узелковый полиартериит при беременности. Окснер Дж. 2018;18(1):94–97. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Питкин Р.М. Узелковый полиартериит. Клин Обстет Гинекол. 1983;26(3):579–586. doi: 10.1097/00003081-198309000-00008. [PubMed] [CrossRef] [Google Scholar]
25. Кейр М., Бхагра С., Ватенмахер Д., Арансибия-Галилея Ф., Янсен К., Тох Н., Сильверсайдс К.К., Колман Дж., Сиу С.К., Сермер М., Крин А.М., Вальд РМ. Аномалии коронарных артерий у детей во время беременности: опыт одного центра и систематический обзор литературы. Кардиол Янг. 2017;27(8):1529–1537. doi: 10.1017/S1047951117000658. [PubMed] [CrossRef] [Google Scholar]
26. Avila WS, Freire AFD, Soares AAS, Pereira A, Nicolau JC. Беременность у женщины с болезнью Кавасаки и множественными аневризмами коронарных артерий. Arq Bras Кардиол. 2018;110(1):97–100. doi: 10.5935/abc.20170185. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Arq Bras Кардиол. 2018;110(1):97–100. doi: 10.5935/abc.20170185. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27. Юссеф А., Бен Амара Ф., М’Барки М., Резига Х., Магерби Х., Неджи К. Успешная беременность и роды у пациентки с шунтированием артерии при поражении коронарных артерий, вызванном болезнью Кавасаки. Тунис Мед. 2013;91(3):217–218. [PubMed] [Google Scholar]
28. Гордон К.Т., Хименес-Фернандес С., Дэниелс Л.Б., Кан А.М., Тарса М., Мацубара Т., Симидзу С., Бернс Д.К., Гордон Д.Б. Беременность у женщин с болезнью Кавасаки в анамнезе: ведение и исходы. БЖОГ. 2014;121(11):1431–1438. дои: 10.1111/1471-0528.12685. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
29. Tsuda E, Kawamata K, Neki R, Echigo S, Chiba Y. Общенациональное исследование беременности и родов у пациентов с поражением коронарных артерий, вызванным болезнью Кавасаки, в Японии. Кардиол Янг. 2006;16(2):173–178. doi: 10.1017/S1047951106000126. [PubMed] [CrossRef] [Google Scholar]
30. McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Диагностика, лечение и долгосрочное ведение болезни Кавасаки: научное заявление для медицинских работников Американской кардиологической ассоциации. Тираж. 2017;135(17):e927–ee99. doi: 10.1161/CIR.0000000000000484. [PubMed] [CrossRef] [Google Scholar]
McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Диагностика, лечение и долгосрочное ведение болезни Кавасаки: научное заявление для медицинских работников Американской кардиологической ассоциации. Тираж. 2017;135(17):e927–ee99. doi: 10.1161/CIR.0000000000000484. [PubMed] [CrossRef] [Google Scholar]
31. Tsuda E, Ishihara Y, Kawamata K, Tsukano S, Negi R, Echigo S, Chiba Y. Беременность и роды у пациентов с поражением коронарных артерий, вызванным болезнью Кавасаки. Сердце. 2005; 91(11):1481–1482. doi: 10.1136/hrt.2004.058842. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Bansal PJ, Tobin MC. Неонатальный микроскопический полиангиит, вторичный по отношению к переносу материнских миелопероксидазных антинейтрофильных цитоплазматических антител, что приводит к неонатальному легочному кровотечению и поражению почек. Энн Аллергия Астма Иммунол. 2004;93(4):398–401. doi: 10.1016/S1081-1206(10)61400-7. [PubMed] [CrossRef] [Google Scholar]
33. Осима Ю., Сувабе Т., Маруи Ю., Хаями Н., Хасэгава Э., Яманучи М., Хирамацу Р., Сумида К., Кавада М., Секине А., Мидзуно Х., Огуро М., Хошино Дж., Сава Н., Исии Ю., Фуджи Т., Охаси К., Такаичи К., Убара Ю. Микроскопический полиангиит, некротизирующий гломерулонефрит, связанный с беременностью: случай с 20-летним клиническим курсом и обзор литературы. CEN Case Rep. 2018;7(2):274–281. doi: 10.1007/s13730-018-0342-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Осима Ю., Сувабе Т., Маруи Ю., Хаями Н., Хасэгава Э., Яманучи М., Хирамацу Р., Сумида К., Кавада М., Секине А., Мидзуно Х., Огуро М., Хошино Дж., Сава Н., Исии Ю., Фуджи Т., Охаси К., Такаичи К., Убара Ю. Микроскопический полиангиит, некротизирующий гломерулонефрит, связанный с беременностью: случай с 20-летним клиническим курсом и обзор литературы. CEN Case Rep. 2018;7(2):274–281. doi: 10.1007/s13730-018-0342-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
34. Туин Дж., Сандерс Дж.С., де Йоуд А.А., Стегеман К.А. Беременность у женщин с диагнозом васкулит, ассоциированный с антинейтрофильными цитоплазматическими антителами: исход для матери и ребенка. Arthritis Care Res (Hoboken) 2012;64(4):539–545. doi: 10.1002/акр.21556. [PubMed] [CrossRef] [Google Scholar]
35. Soh MC, Hart HH, Bass E, Wilkinson L. Беременность, осложняющая гранулематоз Вегенера. Акушерство Мед. 2009;2(2):77–80. doi: 10.1258/om.2009.080053. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
36. Григель-Горняк Б., Пущевич М. Гранулематоз с полиангиитом у беременных – клиническое значение и возможности лечения. Eur Rev Med Pharmacol Sci. 2015;19(13):2331–2335. [PubMed] [Google Scholar]
Григель-Горняк Б., Пущевич М. Гранулематоз с полиангиитом у беременных – клиническое значение и возможности лечения. Eur Rev Med Pharmacol Sci. 2015;19(13):2331–2335. [PubMed] [Google Scholar]
37. Фреди М., Лаззарони М.Г., Тани С., Рамони В., Джероса М., Инверарди Ф., Сфрисо П., Карамаски П., Андреоли Л., Синико Р.А., Мотта М., Лохаконо А., Треспиди Л., Strigini F, Brucato A, Caporali R, Doria A, Guillevin L, Meroni PL, Montecucco C, Mosca M, Tincani A. Системный васкулит и беременность: многоцентровое исследование материнских и неонатальных исходов 65 проспективно наблюдаемых беременностей. Аутоиммунная ред. 2015; 14(8):686–69.1. doi: 10.1016/j.autrev.2015.03.009. [PubMed] [CrossRef] [Google Scholar]
38. Corradi D, Maestri R, Facchetti F. Послеродовой синдром Чарга-Стросса с тяжелым поражением сердца: описание случая и обзор литературы. Клин Ревматол. 2009;28(6):739–743. doi: 10.1007/s10067-009-1143-x. [PubMed] [CrossRef] [Google Scholar]
39. Matsuno O, Minamoto S. Обострение эозинофильного гранулематоза с полиангиитом, связанное с беременностью: отчет о клиническом случае и обзор литературы. Respir Med Case Rep. 2019;26:23–26. doi: 10.1016/j.rmcr.2018.10.027. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Обострение эозинофильного гранулематоза с полиангиитом, связанное с беременностью: отчет о клиническом случае и обзор литературы. Respir Med Case Rep. 2019;26:23–26. doi: 10.1016/j.rmcr.2018.10.027. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
40. Edwards MH, Curtis EM, Ledingham JM. Послеродовое начало и последующий рецидив эозинофильного гранулематоза с полиангиитом. BMJ Case Rep. 2015; 2015. 10.1136/bcr-2015-210373. [Бесплатная статья PMC] [PubMed]
41. Qin J, Song G, Liu Q. Синдром Гудпасчера на ранних сроках беременности: клинический случай. Эксперт Тер Мед. 2018;15(1):407–411. doi: 10.3892/etm.2017.5425. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
42. Френд С., Карлан С.Дж., Уилсон Дж., Мадруга М. Реактивация болезни Гудпасчера в третьем триместре беременности: клинический случай. J Reprod Med. 2015;60(9–10):449–451. [PubMed] [Google Scholar]
43. Хузер М., Вагнерова К., Янку П., Маласкова Л., Стоурак П. Клиническое ведение беременности у женщин с синдромом Гудпасчера. Gynecol Obstet Investig. 2015;79(2):73–77. doi: 10.1159/000369998. [PubMed] [CrossRef] [Google Scholar]
Gynecol Obstet Investig. 2015;79(2):73–77. doi: 10.1159/000369998. [PubMed] [CrossRef] [Google Scholar]
44. Томсон Б., Джозеф Г., Кларк В.Ф., Хладуневич М., Патель А., Блейк П., Истабрук Г., Мацуи Д., Шарма А., Хаус А. Исходы матери, беременности и плода Болезнь антител против гломерулярной базальной мембраны in de novo при беременности: систематический обзор. Клин Кидни Дж. 2014;7(5):450–456. дои: 10.1093/ckj/sfu086. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
45. Гупта А., Гупта Г., Маруф Р. Криоглобулинемический васкулит при беременности. Int J Gynaecol Obstet. 2008;103(2):177–178. doi: 10.1016/j.ijgo.2008.05.027. [PubMed] [CrossRef] [Google Scholar]
46. Sibilia J, Feugeas O, Laugel V, Dreval A, Messer J, Goetz J. Успешное лечение неонатальной криоглобулинемии после гемелларной беременности у женщины с симптоматической криоглобулинемией I типа. Энн Реум Дис. 2004;63(2):217–218. doi: 10.1136/ard.2002.000174. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
47. Ювердеану С., Сойдемир Ф., Бейкер П. Успешный исход беременности, осложненной криоглобулинемией 3 типа с отрицательной серологией вируса гепатита С (ВГС). J Obstet Gynaecol. 2008;28(2):233–234. doi: 10.1080/01443610801916486. [PubMed] [CrossRef] [Google Scholar]
Ювердеану С., Сойдемир Ф., Бейкер П. Успешный исход беременности, осложненной криоглобулинемией 3 типа с отрицательной серологией вируса гепатита С (ВГС). J Obstet Gynaecol. 2008;28(2):233–234. doi: 10.1080/01443610801916486. [PubMed] [CrossRef] [Google Scholar]
48. Nossent J, Raymond W, Keen H, Inderjeeth C, Preen D. Исходы беременности у женщин с иммуноглобулиновым васкулитом А в анамнезе. Ревматология (Оксфорд) 2019; 58 (5): 884–888. doi: 10.1093/ревматология/key408. [PubMed] [CrossRef] [Академия Google]
49. Tayabali S, Andersen K, Yoong W. Диагностика и лечение пурпуры Шенлейна-Геноха во время беременности: обзор литературы. Arch Gynecol Obstet. 2012;286(4):825–829. doi: 10.1007/s00404-012-2468-2. [PubMed] [CrossRef] [Google Scholar]
50. Cote JM, Meunier RS, Tremblay JA, Weber F, Mahone M. Пурпура Шенлейна-Геноха при беременности: клинический случай. Акушерство Мед. 2018;11(4):195–197. doi: 10.1177/1753495X17745391. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
51. Sangle SR, Vounotrypidis P, Briley A, Nel L, Lutalo PM, Sanchez-Fernandez S, et al. Исход беременности у пациенток с системным васкулитом: одноцентровое исследование случай-контроль. Ревматология (Оксфорд) 2015; 54 (9): 1582–1586. doi: 10.1093/ревматология/kev018. [PubMed] [CrossRef] [Google Scholar]
Sangle SR, Vounotrypidis P, Briley A, Nel L, Lutalo PM, Sanchez-Fernandez S, et al. Исход беременности у пациенток с системным васкулитом: одноцентровое исследование случай-контроль. Ревматология (Оксфорд) 2015; 54 (9): 1582–1586. doi: 10.1093/ревматология/kev018. [PubMed] [CrossRef] [Google Scholar]
52. Lee S, Czuzoj-Shulman N, Abenhaim HA. Болезнь Бехчета и беременность: акушерские и неонатальные исходы в популяционной когорте из 12 миллионов рождений. J Перинат Мед. 2019;47(4):381–387. doi: 10.1515/jpm-2018-0161. [PubMed] [CrossRef] [Академия Google]
53. Jadaon J, Shushan A, Ezra Y, Sela HY, Ozcan C, Rojansky N. Болезнь Бехчета и беременность. Acta Obstet Gynecol Scand. 2005;84(10):939–944. doi: 10.1111/j.0001-6349.2005.00761.x. [PubMed] [CrossRef] [Google Scholar]
54. Noel N, Wechsler B, Nizard J, Costedoat-Chalumeau N, Boutin du LT, Dommergues M, et al. Болезнь Бехчета и беременность. Ревмирующий артрит. 2013;65(9):2450–2456. doi: 10.1002/art.38052. [PubMed] [CrossRef] [Google Scholar]
55. Оргул Г., Актоз Ф., Бексак М.С. Болезнь Бехчета и беременность: чего ожидать? J Obstet Gynaecol. 2018;38(2):185–188. doi: 10.1080/01443615.2017.1336614. [PubMed] [CrossRef] [Академия Google]
Оргул Г., Актоз Ф., Бексак М.С. Болезнь Бехчета и беременность: чего ожидать? J Obstet Gynaecol. 2018;38(2):185–188. doi: 10.1080/01443615.2017.1336614. [PubMed] [CrossRef] [Академия Google]
56. Искендер С., Ясар О., Каймак О., Яман С.Т., Уйгур Д., Данисман Н. Болезнь Бехчета и беременность: ретроспективный анализ течения болезни и исхода беременности. J Obstet Gynaecol Res. 2014;40(6):1598–1602. doi: 10.1111/jog.12386. [PubMed] [CrossRef] [Google Scholar]
57. Gungor AN, Kalkan G, Oguz S, Sen B, Ozoguz P, Takci Z, Sacar H, Dogan FB, Cicek D. Болезнь Бехчета и беременность. Clin Exp Obstet Gynecol. 2014;41(6):617–619. [PubMed] [Google Scholar]
58. Marsal S, Falga C, Simeon CP, Vilardell M, Bosch JA. Изучение взаимосвязи болезни Бехчета и беременности. Br J Ревматол. 1997;36(2):234–238. doi: 10.1093/ревматология/36.2.234. [PubMed] [CrossRef] [Google Scholar]
59. Узун С., Алпсой Э., Дурду М., Акман А. Клиническое течение болезни Бехчета при беременности: ретроспективный анализ и обзор литературы. J Дерматол. 2003;30(7):499–502. doi: 10.1111/j.1346-8138.2003.tb00423.x. [PubMed] [CrossRef] [Google Scholar]
J Дерматол. 2003;30(7):499–502. doi: 10.1111/j.1346-8138.2003.tb00423.x. [PubMed] [CrossRef] [Google Scholar]
60. Riboni F, Cosma S, Perini PG, Benedetto C. Успешная беременность у пациентки с атипичным синдромом Когана. Isr Med Assoc J. 2016;18(8):495–496. [PubMed] [Google Scholar]
61. Шерг Ф., Хааг Ф., Кригер Т. Применение внутривенного иммуноглобулина (ВВИГ) вне зарегистрированных показаний для лечения синдрома Когана во время беременности. BMJ Case Rep. 2019; 12(10). 10.1136/bcr-2018-227917. [PMC free article] [PubMed]
62. Гельфанд М.Л., Кантор Т., Горштейн Ф. Синдром Когана с поражением сердечно-сосудистой системы: аортальная недостаточность. Бюлл. Н.Ю. акад. мед. 1972;48(4):647–660. [PMC free article] [PubMed] [Google Scholar]
63. Bernhardt D, Veltmann R, Dorwald R, Huth F. Синдром Когана с ангиитом черепных нервов, аортитом, эндокардитом и гломерулонефритом (авторский перевод) Dtsch Med Wochenschr. 1976;101(10):373–377. doi: 10.1055/s-0028-1104091. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
64. Tarney CM, Wilson K, Sewell MF. Синдром Когана при беременности. Акушерство Гинекол. 2014; 124 (2 часть 2, приложение 1): 428–431. doi: 10.1097/AOG.0000000000000390. [PubMed] [CrossRef] [Google Scholar]
65. Chen JS, Roberts CL, Simpson JM, March LM. Исходы беременности у женщин с редкими аутоиммунными заболеваниями. Артрит Ревматолог. 2015;67(12):3314–3323. doi: 10.1002/art.39311. [PubMed] [CrossRef] [Академия Google]
66. Cobeta-Garcia JC, Garcia-Enguita P, Pina-Latorre MA, Lerin-Sanchez FJ, Rodilla-Calvelo F. Лейкоцитокластический васкулит, вызванный ритодрином, у беременных. Энн Фармакотер. 2004;38(1):66–69. doi: 10.1345/а.1D227. [PubMed] [CrossRef] [Google Scholar]
67. •• Sammaritano LR, Bermas BL, Chakravarty EE, Chambers C, Clowse MEB, Lockshin MD, et al. Руководство Американского колледжа ревматологов по охране репродуктивного здоровья при ревматических заболеваниях и заболеваниях опорно-двигательного аппарата. Артрит Ревматолог. 2020;2020. 10.1002/ст.41191 Новые рекомендации ACR по ведению ревматических заболеваний во время беременности (не специально для васкулита; в основном для пациентов с системной волчанкой и/или антифосфолипидным синдромом) .
Артрит Ревматолог. 2020;2020. 10.1002/ст.41191 Новые рекомендации ACR по ведению ревматических заболеваний во время беременности (не специально для васкулита; в основном для пациентов с системной волчанкой и/или антифосфолипидным синдромом) .
68. Hviid A, Molgaard-Nielsen D. Использование кортикостероидов во время беременности и риск орофациальных расщелин. CMAJ. 2011;183(7):796–804. doi: 10.1503/cmaj.101063. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
69. •• Tsao NW, Rebic N, Lynd LD, De Vera MA. Материнские и неонатальные исходы, связанные с биологическим воздействием до и во время беременности у женщин с системными воспалительными заболеваниями: систематический обзор и метаанализ обсервационных исследований. Ревматология (Оксфорд). 2020. 10.1093/rheumatology/keaa064 Метаанализ воздействия биологических препаратов во время беременности с поправкой на активность заболевания . [PubMed]
70. Pefanis A, Williams DS, Skrzypek H, Fung A, Paizis K. Случай ANCA-ассоциированного васкулита, проявляющегося de novo во время беременности, успешно вылеченного ритуксимабом. Акушерство Мед. 2020;13(1):41–44. doi: 10.1177/1753495X18780853. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Случай ANCA-ассоциированного васкулита, проявляющегося de novo во время беременности, успешно вылеченного ритуксимабом. Акушерство Мед. 2020;13(1):41–44. doi: 10.1177/1753495X18780853. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
71. Rolnik DL, Wright D, Poon LC, O’Gorman N, Syngelaki A, de Paco MC, et al. Аспирин по сравнению с плацебо при беременности с высоким риском преждевременной преэклампсии. N Engl J Med. 2017;377(7):613–622. дои: 10.1056/NEJMoa1704559. [PubMed] [CrossRef] [Google Scholar]
72. Roberge S, Bujold E, Nicolaides KH. Аспирин для профилактики преждевременной и доношенной преэклампсии: систематический обзор и метаанализ. Am J Obstet Gynecol. 2018;218(3):287–93.e1. doi: 10.1016/j.ajog.2017.11.561. [PubMed] [CrossRef] [Google Scholar]
73. D’Souza R, Kingdom J. Преэклампсия. CMAJ. 2016;188(16):1178. doi: 10.1503/cmaj.151551. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
74. Bang D, Chun YS, Haam IB, Lee ES, Lee S. Влияние беременности на болезнь Бехчета. Йонсей Мед Дж. 1997;38(6):437–443. doi: 10.3349/ymj.1997.38.6.437. [PubMed] [CrossRef] [Google Scholar]
Влияние беременности на болезнь Бехчета. Йонсей Мед Дж. 1997;38(6):437–443. doi: 10.3349/ymj.1997.38.6.437. [PubMed] [CrossRef] [Google Scholar]
75. Гуль У. Беременность и болезнь Бехчета. Арка Дерматол. 2000;136(8):1063–1064. doi: 10.1001/archderm.136.8.1063. [PubMed] [CrossRef] [Google Scholar]
76. Martin JA, Hamilton BE, Osterman MJK, Driscoll AK, Drake P. Рождения: окончательные данные за 2017 год. Natl Vital Stat Rep. 2018;67(8):1– 50. [PubMed] [Google Scholar]
77. Йылмаз З.В., Туркмен Г.Г., Йылмаз Э., Даглар К., Кирбас А., Санхал С. и соавт. Влияние болезни Бехчета на маркеры скрининга сыворотки первого и второго триместров. J Obstet Gynaecol Res. 2017;43(3):511–515. doi: 10.1111/jog.13237. [PubMed] [CrossRef] [Академия Google]
78. Фарраг О.А., Аль-Сулейман С.А., Белла Х., Аль-Омари Х. Болезнь Бехчета при беременности. Aust N Z J Obstet Gynaecol. 1987;27(2):161–163. doi: 10.1111/j.1479-828x.1987.tb00972.x. [PubMed] [CrossRef] [Google Scholar]
79. Madkour M, Kudwah A. Болезнь Бехчета. Br Med J. 1978; 2(6154):1786. doi: 10.1136/bmj.2.6154.1786-a. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Madkour M, Kudwah A. Болезнь Бехчета. Br Med J. 1978; 2(6154):1786. doi: 10.1136/bmj.2.6154.1786-a. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
80. Hamza M, Elleuch M, Zribi A. Болезнь Бехчета и беременность. Энн Реум Дис. 1988;47(4):350. doi: 10.1136/ard.47.4.350-a. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
81. Hiwarkar P, Stasi R, Sutherland G, Shannon M. Тромбоз глубоких вен и внутрисердечных сосудов в послеродовом периоде при болезни Бехчета. Int J Гематол. 2010;91(4):679–686. doi: 10.1007/s12185-010-0538-4. [PubMed] [CrossRef] [Google Scholar]
82. Chan WS, Rey E, Kent NE, Group VTEiPGW. Чан В.С., Кент Н.Е. и др. Венозная тромбоэмболия и антитромботическая терапия при беременности. J Obstet Gynaecol Can. 2014;36(6):527–553. doi: 10.1016/s1701-2163(15)30569-7. [PubMed] [CrossRef] [Академия Google]
83. Мартино М., Хаскард Д.О., Нельсон-Пирси К. Синдром Бехчета при беременности. Акушерство Мед. 2010;3(1):2–7. doi: 10. 1258/om.2009.0
1258/om.2009.0
. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
84. Indraratna PL, Virk S, Gurram D, Day RO. Использование колхицина при беременности: систематический обзор и метаанализ. Ревматология (Оксфорд) 2018; 57 (2): 382–387. doi: 10.1093/ревматология/kex353. [PubMed] [CrossRef] [Google Scholar]
85. Диав-Цитрин О., Отчеретянский-Володарский А., Шехтман С., Орной А. Исход беременности после гестационного воздействия ингибиторов ФНО-альфа: проспективное, сравнительное, обсервационное исследование. Репрод Токсикол. 2014;43:78–84. doi: 10.1016/j.reprotox.2013.11.004. [PubMed] [CrossRef] [Академия Google]
86. Hatemi G, Mahr A, Ishigatsubo Y, Song YW, Takeno M, Kim D, Melikoğlu M, Cheng S, McCue S, Paris M, Chen M, Yazici Y. Испытание апремиласта при язвах полости рта при синдроме Бехчета. N Engl J Med. 2019;381(20):1918–1928. doi: 10.1056/NEJMoa1816594. [PubMed] [CrossRef] [Google Scholar]
87. Методиев Ю., Уокер Т. Анестезиологические соображения у роженицы с болезнью Бехчета. Int J Obstet Анест. 2018;33:93–94. doi: 10.1016/j.ijoa.2017.06.010. [PubMed] [CrossRef] [Академия Google]
Int J Obstet Анест. 2018;33:93–94. doi: 10.1016/j.ijoa.2017.06.010. [PubMed] [CrossRef] [Академия Google]
88. Thubert T, Donnadieu AC, Dupont-Bernabe C, Even M, Fior R, Pasquali JL, Frydman R, Benachi A, Picone O. Болезнь Бехчета в акушерстве и гинекологии. J Gynecol Obstet Biol Reprod (Париж) 2011;40(4):283–290. doi: 10.1016/j.jgyn.2010.06.012. [PubMed] [CrossRef] [Google Scholar]
89. Антонелоу М., Браха Н. Преходящая неонатальная болезнь Бехчета. BMJ Case Rep. 2013; 2013. 10.1136/bcr-2012-007589. [Бесплатная статья PMC] [PubMed]
90. Jog S, Patole S, Koh G, Whitehall J. Необычные проявления болезни Бехчета у новорожденных. Ам Дж. Перинатол. 2001;18(5):287–29.2. doi: 10.1055/s-2001-16994. [PubMed] [CrossRef] [Google Scholar]
91. Старк А.С., Бхакта Б., Чемберлен М.А., Дорогой П., Тейлор П.В. Опасная для жизни преходящая неонатальная болезнь Бехчета. Br J Ревматол. 1997;36(6):700–702. doi: 10.1093/ревматология/36.6.700. [PubMed] [CrossRef] [Google Scholar]
92. Hwang I, Lee CK, Yoo B, Lee I. Некротизирующий виллит и децидуальный васкулит в плацентах матерей с болезнью Бехчета. Хум Патол. 2009;40(1):135–138. doi: 10.1016/j.humpath.2008.04.021. [PubMed] [CrossRef] [Академия Google]
Hwang I, Lee CK, Yoo B, Lee I. Некротизирующий виллит и децидуальный васкулит в плацентах матерей с болезнью Бехчета. Хум Патол. 2009;40(1):135–138. doi: 10.1016/j.humpath.2008.04.021. [PubMed] [CrossRef] [Академия Google]
93. Hidaka N, Yamanaka Y, Fujita Y, Fukushima K, Wake N. Клинические проявления беременности у пациенток с артериитом Такаясу: опыт одного третичного центра. Arch Gynecol Obstet. 2012;285(2):377–385. doi: 10.1007/s00404-011-1992-9. [PubMed] [CrossRef] [Google Scholar]
94. Alpay-Kanitez N, Omma A, Erer B, Artim-Esen B, Gul A, Inanc M, et al. Благоприятный исход беременности при артериите Такаясу: опыт одного центра. Клин Эксперт Ревматол. 2015;33(2 Приложение 89):С-7–С10. [PubMed] [Google Scholar]
95. Сингх Н., Тьяги С., Трипати Р., Мала Ю.М. Исходы для матери и плода у беременных с аортоартериитом Такаясу: улучшает ли оптимальное время вмешательства у женщин с поражением почечной артерии исход беременности? Тайвань J Obstet Gynecol. 2015;54(5):597–602. doi: 10.1016/j.tjog.2015.08.014. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1016/j.tjog.2015.08.014. [PubMed] [CrossRef] [Google Scholar]
96. Киршенбаум М., Симхен М.Дж. Исход беременности у пациенток с артериитом Такаясу: когортное исследование и обзор литературы. J Matern Fetal Neonatal Med. 2018;31(21):2877–2883. дои: 10.1080/14767058.2017.1359529. [PubMed] [CrossRef] [Google Scholar]
97. де Хесус Г.Р., д’Оливейра И.С., душ Сантос Ф.К., Родригес Г., Клумб Э.М., де Хесус Н.Р. и др. Беременность может усугубить артериальную гипертензию у женщин с артериитом Такаясу. Isr Med Assoc J. 2012;14(12):724–728. [PubMed] [Google Scholar]
98. Сибай Б., Деккер Г., Купферминц М. Преэклампсия. Ланцет. 2005;365(9461):785–799. doi: 10.1016/S0140-6736(05)17987-2. [PubMed] [CrossRef] [Google Scholar]
99. Jacquemyn Y, Vercauteren M. Беременность и артериит Такаясу легочной артерии. J Obstet Gynaecol. 2005;25(1):63–65. doi: 10.1080/01443610400026042. [PubMed] [CrossRef] [Академия Google]
100. Мандал Д., Мандал С., Даттарай С. , Банерджи Д., Гош П., Гош А., Панджа М. Артериит Такаясу при беременности: анализ из восточной Индии. Arch Gynecol Obstet. 2012;285(3):567–571. doi: 10.1007/s00404-011-1998-3. [PubMed] [CrossRef] [Google Scholar]
, Банерджи Д., Гош П., Гош А., Панджа М. Артериит Такаясу при беременности: анализ из восточной Индии. Arch Gynecol Obstet. 2012;285(3):567–571. doi: 10.1007/s00404-011-1998-3. [PubMed] [CrossRef] [Google Scholar]
101. Tanaka H, Tanaka K, Kamiya C, Iwanaga N, Yoshimatsu J. Анализ беременностей у женщин с артериитом Такаясу: осложнение артериита Такаясу, связанное с акушерскими или сердечно-сосудистыми событиями. J Obstet Gynaecol Res. 2014;40(9): 2031–2036 гг. doi: 10.1111/jog.12443. [PubMed] [CrossRef] [Google Scholar]
102. Мацумура А., Мориваки Р., Нумано Ф. Беременность при артериите Такаясу с точки зрения внутренней медицины. Сердечные сосуды Suppl. 1992; 7: 120–124. doi: 10.1007/bf01744557. [PubMed] [CrossRef] [Google Scholar]
103. Гудбрандссон Б., Валлениус М., Гарен Т., Хенриксен Т., Молберг О., Палм О. Такаясу артериит и беременность: популяционное исследование исходов и взаимосвязей между матерью и ребенком обеспокоенность. Res помощи при артрите (Хобокен) 2017; 69(9): 1384–1390.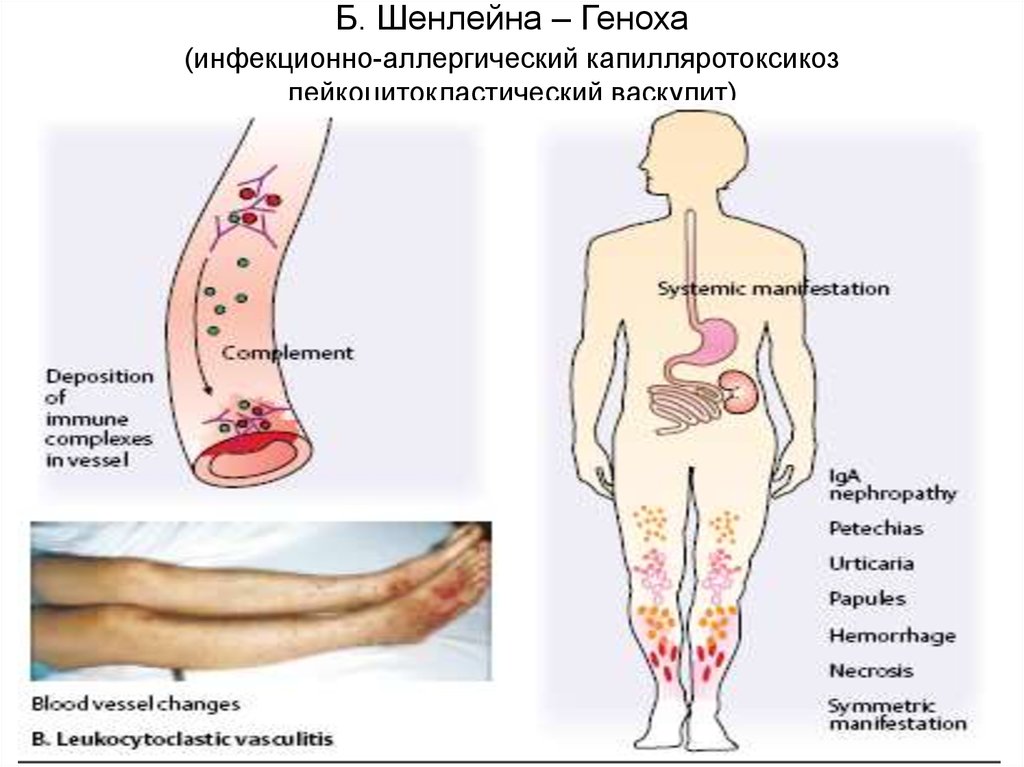 doi: 10.1002/acr.23146. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1002/acr.23146. [PubMed] [CrossRef] [Google Scholar]
104. Исикава К., Мацуура С. Окклюзионная тромбоаортопатия (болезнь Такаясу) и беременность. Клиническое течение и ведение 33 беременностей и родов. Ам Джей Кардиол. 1982; 50 (6): 1293–1300. doi: 10.1016/0002-9149(82)
-0. [PubMed] [CrossRef] [Google Scholar]
105. Велтри Н.Л., Хладуневич М., Бхасин А., Гарланд Дж., Томсон Б. De novo антинейтрофильный цитоплазматический антитело-ассоциированный васкулит при беременности: систематический обзор исходов для матери, беременности и плода . Клин Кидни Дж. 2018; 11 (5): 659–666. doi: 10.1093/ckj/sfy011. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
106. Singh P, Dhooria A, Rathi M, Agarwal R, Sharma K, Dhir V, et al. Успешные результаты лечения беременных с ANCA-ассоциированными васкулитами: систематический обзор литературы. Int J Rheum Dis. 2018;21(9):1734–1740. doi: 10.1111/1756-185X.13342. [PubMed] [CrossRef] [Google Scholar]
107. Крофт А.П., Смит С.В., Карр С., Юссуф С., Салама А.Д., Бернс А., Пьюзи К.Д., Гамильтон П., Браун Н., Веннинг М., Харпер Л., Морган М.Д. Успешный исход беременности у пациенток с васкулитом мелких сосудов, ассоциированным с антинейтрофильными цитоплазматическими антителами. почки инт. 2015;87(4):807–811. doi: 10.1038/ki.2014.329. [PubMed] [CrossRef] [Google Scholar]
Крофт А.П., Смит С.В., Карр С., Юссуф С., Салама А.Д., Бернс А., Пьюзи К.Д., Гамильтон П., Браун Н., Веннинг М., Харпер Л., Морган М.Д. Успешный исход беременности у пациенток с васкулитом мелких сосудов, ассоциированным с антинейтрофильными цитоплазматическими антителами. почки инт. 2015;87(4):807–811. doi: 10.1038/ki.2014.329. [PubMed] [CrossRef] [Google Scholar]
108. Энгель Н.М., Грамке Х.Ф., Петерс Л., Маркус М.А. Комбинированная спинально-эпидуральная анестезия у женщины с гранулематозом Вегенера с подсвязочным стенозом. Int J Obstet Анест. 2011;20(1):94–95. doi: 10.1016/j.ijoa.2010.07.003. [PubMed] [CrossRef] [Google Scholar]
Васкулит и беременность | Скелетно-мышечный ключ
Васкулит чаще является заболеванием женщин старше репродуктивного возраста, что затрудняет изучение проблем ведения беременности. Осложнения беременности, включая невынашивание беременности и преждевременные роды, выше у женщин со всеми формами васкулита. Кажется, что борьба с болезнью до беременности может повысить шансы на успешную беременность. Многие препараты, используемые при васкулите, считаются препаратами низкого риска при беременности, включая преднизолон, колхицин, азатиоприн и ингибиторы фактора некроза опухоли. Следует избегать применения циклофосфамида, метотрексата и микофенолата мофетила во время беременности. Борьба с заболеванием с помощью препаратов низкого риска может позволить женщинам с васкулитом иметь желаемую беременность.
Многие препараты, используемые при васкулите, считаются препаратами низкого риска при беременности, включая преднизолон, колхицин, азатиоприн и ингибиторы фактора некроза опухоли. Следует избегать применения циклофосфамида, метотрексата и микофенолата мофетила во время беременности. Борьба с заболеванием с помощью препаратов низкого риска может позволить женщинам с васкулитом иметь желаемую беременность.
Ключевые моменты
- •
Данные по лечению васкулита во время беременности ограничены.
- •
Беременность, наступившая при хорошем контроле над васкулитом и при приеме лекарств с низким риском, дает наилучшие шансы на успех.
- •
Хотя известно, что циклофосфамид, метотрексат и микофенолат мофетил вызывают невынашивание беременности и врожденные аномалии, другие препараты, которые обычно используются при васкулите, считаются малоопасными.
Введение
Васкулит чаще поражает женщин старше репродуктивного возраста, что затрудняет изучение проблем ведения беременности. Улучшенные диагностические возможности и варианты лечения увеличили выживаемость пациентов и привели к более раннему установлению диагноза, что, в свою очередь, увеличило число беременностей в этой популяции. Из-за более раннего среднего возраста начала болезни Бехчета (ББ) и артериита Такаясу (ТА) большая часть литературы посвящена беременностям у женщин с этими заболеваниями; однако в литературе также сообщалось о случаях беременности во время васкулита, ассоциированного с антинейтрофильными цитоплазматическими антителами (ANCA). Различные физиологические изменения во время беременности могут иметь как положительное, так и отрицательное влияние на течение васкулита у матери. Гормональные и эндокринные изменения во время беременности могут изменять цитокины, благоприятствуя поляризации Th3-цитокинов, способствуя ухудшению заболеваний, опосредованных Th3-цитокинами, таких как ANCA-ассоциированный васкулит, и улучшать состояния, опосредованные Th2-цитокинами, такие как BD и TA. Однако при правильном выборе времени и контроле большинство беременностей у пациенток с системным васкулитом могут быть успешными с минимальными дородовыми осложнениями и минимальным влиянием на патологический процесс.
Улучшенные диагностические возможности и варианты лечения увеличили выживаемость пациентов и привели к более раннему установлению диагноза, что, в свою очередь, увеличило число беременностей в этой популяции. Из-за более раннего среднего возраста начала болезни Бехчета (ББ) и артериита Такаясу (ТА) большая часть литературы посвящена беременностям у женщин с этими заболеваниями; однако в литературе также сообщалось о случаях беременности во время васкулита, ассоциированного с антинейтрофильными цитоплазматическими антителами (ANCA). Различные физиологические изменения во время беременности могут иметь как положительное, так и отрицательное влияние на течение васкулита у матери. Гормональные и эндокринные изменения во время беременности могут изменять цитокины, благоприятствуя поляризации Th3-цитокинов, способствуя ухудшению заболеваний, опосредованных Th3-цитокинами, таких как ANCA-ассоциированный васкулит, и улучшать состояния, опосредованные Th2-цитокинами, такие как BD и TA. Однако при правильном выборе времени и контроле большинство беременностей у пациенток с системным васкулитом могут быть успешными с минимальными дородовыми осложнениями и минимальным влиянием на патологический процесс.
Введение
Васкулит чаще поражает женщин старше репродуктивного возраста, что затрудняет изучение проблем ведения беременности. Улучшенные диагностические возможности и варианты лечения увеличили выживаемость пациентов и привели к более раннему установлению диагноза, что, в свою очередь, увеличило число беременностей в этой популяции. Из-за более раннего среднего возраста начала болезни Бехчета (ББ) и артериита Такаясу (ТА) большая часть литературы посвящена беременностям у женщин с этими заболеваниями; однако в литературе также сообщалось о случаях беременности во время васкулита, ассоциированного с антинейтрофильными цитоплазматическими антителами (ANCA). Различные физиологические изменения во время беременности могут иметь как положительное, так и отрицательное влияние на течение васкулита у матери. Гормональные и эндокринные изменения во время беременности могут изменять цитокины, благоприятствуя поляризации Th3-цитокинов, способствуя ухудшению заболеваний, опосредованных Th3-цитокинами, таких как ANCA-ассоциированный васкулит, и улучшать состояния, опосредованные Th2-цитокинами, такие как BD и TA. Однако при правильном выборе времени и контроле большинство беременностей у пациенток с системным васкулитом могут быть успешными с минимальными дородовыми осложнениями и минимальным влиянием на патологический процесс.
Однако при правильном выборе времени и контроле большинство беременностей у пациенток с системным васкулитом могут быть успешными с минимальными дородовыми осложнениями и минимальным влиянием на патологический процесс.
Васкулит, ассоциированный с антинейтрофильными цитоплазматическими антителами, включая гранулематоз с полиангиитом, микроскопический полиангиит и эозинофильный гранулематоз с полиангиитом
, ранее гранулематоз Вегенера), микроскопический полиангиит (МПА) и эозинофильный гранулематоз с полиангиитом (EGPA, ранее Churg Strauss). Хотя распространенность этих заболеваний среди женщин детородного возраста относительно низка, поскольку средний возраст начала заболевания приходится на более поздний возраст, документально подтверждены случаи беременности для каждой из этих форм АНЦА-ассоциированного васкулита.
Влияние васкулита, ассоциированного с антинейтрофильными цитоплазматическими антителами, на беременность
ГПА — это некротизирующий васкулит, который обычно поражает верхние дыхательные пути, легкие и почки с пиковым возрастом начала после 40 лет. МПА представляет собой мелкососудистый, некротизирующий малоиммунный васкулит с осложнениями, в том числе тяжелым поражением почек и легочными кровотечениями. Преждевременные роды являются частым осложнением ГПА с частотой до 35%, особенно когда заболевание активно во время беременности. Сообщалось о преэклампсии, преждевременном излитии плодных оболочек, самопроизвольном аборте, предродовом кровотечении и ретроплацентарной гематоме. Более плохие исходы связаны с женщинами, которые забеременели при активном заболевании или у которых развился ГПА во время беременности. Имеются ограниченные данные о влиянии МПА на беременность и наоборот, в основном состоящие из историй болезни. В нескольких зарегистрированных случаях осложнения включали материнскую смерть, низкий вес при рождении, недоношенность и возникновение МПА-подобного синдрома у новорожденных.
МПА представляет собой мелкососудистый, некротизирующий малоиммунный васкулит с осложнениями, в том числе тяжелым поражением почек и легочными кровотечениями. Преждевременные роды являются частым осложнением ГПА с частотой до 35%, особенно когда заболевание активно во время беременности. Сообщалось о преэклампсии, преждевременном излитии плодных оболочек, самопроизвольном аборте, предродовом кровотечении и ретроплацентарной гематоме. Более плохие исходы связаны с женщинами, которые забеременели при активном заболевании или у которых развился ГПА во время беременности. Имеются ограниченные данные о влиянии МПА на беременность и наоборот, в основном состоящие из историй болезни. В нескольких зарегистрированных случаях осложнения включали материнскую смерть, низкий вес при рождении, недоношенность и возникновение МПА-подобного синдрома у новорожденных.
EGPA характеризуется экстраваскулярными некротизирующими гранулемами, богатыми эозинофилами, эозинофилией периферической крови и васкулитами легких и мелких сосудов, возникающими у пациентов с астмой и аллергическим ринитом. Средний возраст начала заболевания составляет приблизительно 48 лет. Как и в случае с ГПА, преждевременные роды были наиболее частым осложнением беременности; однако также наблюдались потеря плода, задержка внутриутробного развития (ЗВУР) и кесарево сечение.
Средний возраст начала заболевания составляет приблизительно 48 лет. Как и в случае с ГПА, преждевременные роды были наиболее частым осложнением беременности; однако также наблюдались потеря плода, задержка внутриутробного развития (ЗВУР) и кесарево сечение.
Влияние беременности на васкулит, ассоциированный с антинейтрофильными цитоплазматическими антителами
При всех формах системного васкулита осложнения наиболее тяжелые, а исходы самые разрушительные, если беременность наступает во время обострения заболевания. Это справедливо и для ANCA-ассоциированного васкулита: высокий уровень активности заболевания сохранялся на протяжении всей беременности у большинства женщин, забеременевших с активным заболеванием; однако только у 40% тех, кто зачал во время ремиссии, развилась вспышка заболевания. Обострения ГПА во время беременности в основном состояли из респираторных осложнений, подсвязочного стеноза, поражений кожи, артрита и ухудшения функции почек. Однако может быть трудно отличить почечную недостаточность от обострения ГПА или преэклампсии.
Осложнения васкулита также наблюдались в случаях EGPA с такими серьезными осложнениями, как материнская смерть. Сообщалось также об осложнениях у пациентов с МПА, при этом большинство симптомов включало сыпь, отек суставов, боль и лихорадку. Частоту этих осложнений трудно экстраполировать на общую популяцию, учитывая ограниченность имеющихся данных.
Хотя число случаев ограничено, АНЦА-ассоциированные васкулиты, по-видимому, чаще начинаются во время беременности, чем большинство других ревматических заболеваний. Основываясь на имеющихся данных, невозможно оценить, возникают ли обострения установленного ANCA-ассоциированного васкулита во время беременности чаще, чем другие аутоиммунные заболевания. В ретроспективном исследовании, проведенном пациентами, только 20% пациенток сообщили о обострении васкулита во время беременности. Однако в небольших проспективных когортах, наблюдаемых в университетских центрах, вспышки васкулита во время беременности, по-видимому, более распространены (таблица 1).
Таблица 1
Сводка опубликованных данных о васкулите, ассоциированном с антинейтрофильными цитоплазматическими антителами, у беременных 4
902 32
а Один пациент с острой сердечной декомпенсацией и другой с разрывом микроаневризмы поджелудочной железы.
Узелковый полиартериит
Узелковый полиартериит (УПА) представляет собой заболевание, характеризующееся некротизирующим воспалением средних или мелких артерий с преобладающими признаками скелетно-мышечной, желудочно-кишечной (ЖКТ) и невропатической патологии. Исходы беременности, как правило, благоприятные с редкими рецидивами заболевания и рождением здоровых детей при зачатии пациенток в период ремиссии заболевания. Сообщаемые осложнения включают преждевременные роды и ЗВУР. Однако последствия зачатия во время активной ПАН и, в частности, появление нового диагноза во время беременности, могут быть разрушительными. В 2 отчетах от 1980 лет, 7 из 8 пациенток с началом ПАН во время беременности умерли во время гестации или в течение первых 2 мес после родов; во многих из этих случаев диагноз был поставлен посмертно.
Артериит Такаясу
ТА — гранулематозный васкулит, поражающий крупные сосуды, включая аорту и ее ветви. ТА часто проявляется на втором или третьем десятилетии жизни и чаще наблюдается во время беременности, чем другие формы васкулита, из-за более раннего возраста начала заболевания.
ТА часто проявляется на втором или третьем десятилетии жизни и чаще наблюдается во время беременности, чем другие формы васкулита, из-за более раннего возраста начала заболевания.
Влияние артериита Такаясу на течение беременности
Большинство беременностей у пациенток с ТА являются успешными; однако женщины с ТА предрасположены к осложнениям, особенно в перипартальном периоде. Тяжелая АГ и преэклампсия являются наиболее частыми осложнениями беременности у женщин с ТА, с распространенностью примерно 40% у пациенток с ТА по сравнению с 8% в общей популяции. Внутриутробная гибель плода также может быть более распространенной при ТА. В недавнем систематическом обзоре более 200 беременностей у женщин с ТА до 20% беременностей осложнялись либо ЗВУР, либо низкой массой тела при рождении (таблица 2). Другие осложнения включали преждевременные роды и потерю плода, при этом риск осложнений для матери и плода был выше у пациенток с более тяжелым заболеванием матери. У пациенток с поражением почечной артерии и брюшной аорты чаще встречались осложнения преэклампсии и ЗВУР. 9Таблица 2 0313 Количество беременностей
9Таблица 2 0313 Количество беременностей
90 232
Только участники с золотым статусом могут продолжить чтение.
