Ушиб головного мозга последствия у детей: Контузия (ушиб) головного мозга у детей
Лечение детей с ушибом головного мозга средней степени тяжести в амбулаторных условиях
Введение
Черепно-мозговая травма (ЧМТ) — это повреждение вследствие воздействия механической энергии костей черепа и внутричерепного содержимого (головной мозг, мозговые оболочки, сосуды и черепные нервы) [1], является одной из наиболее актуальных проблем современной медицины.
Число больных с ЧМТ в мире ежегодно увеличивается на 2%, из них 1,5 млн погибают и 2,5 млн становятся инвалидами [2]. У детей 6—13 лет наиболее часто встречаются закрытые ЧМТ, что составляет 80,5% от всех травм [3, 4].
ЧМТ имеют следующие основные клинические формы: 1) сотрясение мозга, 2) ушиб мозга легкой, средней и тяжелой степени, 3) диффузное аксональное повреждение мозга, 4) сдавление мозга [5].
Наиболее распространена легкая ЧМТ (в том числе сотрясение головного мозга и ушиб мозга легкой степени), она составляет 75—80% случаев; среднетяжелая и тяжелая ЧМТ — около 15—20% [6, 7].
По частоте встречаемости в структуре ЧМТ первое место занимает сотрясение головного мозга. Причинами сотрясения мозга являются дорожно-транспортные происшествия, бытовые, производственные и спортивные травмы [8]. На втором месте ушиб мозга (контузия). Анализ распространенности клинических синдромов ЧМТ свидетельствует, что астенический синдром отмечается у 64% пациентов, вегетативно-дистонический — у 58%, очаговые синдромы — у 36%.
Причинами сотрясения мозга являются дорожно-транспортные происшествия, бытовые, производственные и спортивные травмы [8]. На втором месте ушиб мозга (контузия). Анализ распространенности клинических синдромов ЧМТ свидетельствует, что астенический синдром отмечается у 64% пациентов, вегетативно-дистонический — у 58%, очаговые синдромы — у 36%.
После среднетяжелой ЧМТ регресс патологической неврологической симптоматики наблюдается у 60% больных, стабилизация — у 30%, ухудшение — у 10%. Показано, что после среднетяжелой и тяжелой ЧМТ церебрастенический синдром встречается у 94% пациентов, трудности школьного обучения — у 93%, нарушения сна — у 84%, снижение концентрации внимания — у 96%, ухудшение памяти — у 78%, моторная неловкость — у 63%, речевые нарушения — у 40% [9].
Гипертензионно-гидроцефальный синдром является результатом дисбаланса между продукцией и абсорбцией ЦСЖ, что клинически проявляется головными болями, тошнотой, рвотой, приступообразными вегетативными пароксизмами.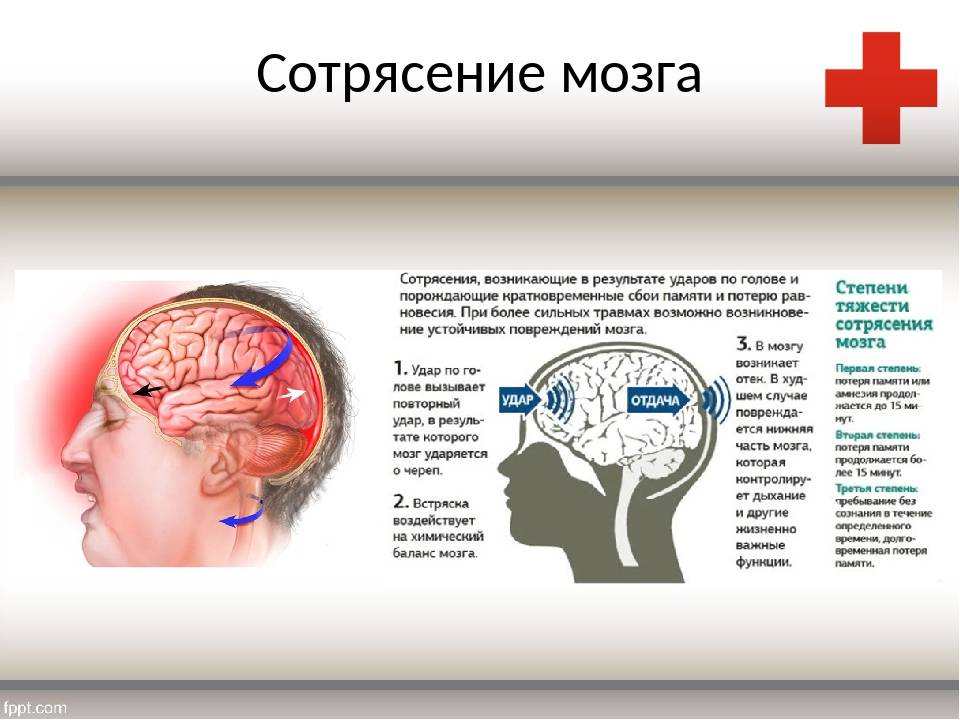
При ЧМТ предлагаются различные подходы для обеспечения адекватной нейропротекции. Одним из препаратов, который в последние годы нашел активное применение в лечении заболеваний нервной системы, является Кортексин. Он обладает ноотропным, нейропротективным, антиоксидантным и тканеспецифическим действиями [10].
Использование Кортексина в комплексной терапии у детей сокращает срок пребывания в условиях стационара и улучшает восстановление когнитивных функций и неврологического статуса [11].
Цель исследования — определить эффективность препарата Кортексин у детей с ушибом головного мозга в амбулаторных условиях .
Материал и методы
Исследование проведено на базе ГБУЗ «Городской клинической больницы №5» Оренбурга, детской поликлиники №7. Под наблюдением находились 74 ребенка в возрасте 6—13 лет — с ушибом головного мозга средней степени тяжести. Формулировку диагноза проводили на основании единой междисциплинарной классификации острой ЧМТ, по данным клинического наблюдения невролога, консультации окулиста, результатам КТ, ЭЭГ. Все пациенты получали стандартное лечение: охранительный режим, гопантеновую кислоту, глицин в течение 10 дней. Детей обследовали при первичном обращении за медицинской помощью и через 30 дней от начала терапии. Все больные в 1-й день предъявляли жалобы на головную боль, быструю утомляемость, головокружение, снижение памяти и внимания. Врач-невролог осматривал детей до начала лечения в стационаре, на 10, 20 и 30-й дни в поликлинике. Тесты для оценки состояния когнитивных функций проводили на 1-й и 30-й дни осмотра. Использовали тест Векслера; тест запоминания 5 слов, тест рисования часов, пробу Шульте (данный метод применялся у детей, достигших 10 лет).
Все пациенты получали стандартное лечение: охранительный режим, гопантеновую кислоту, глицин в течение 10 дней. Детей обследовали при первичном обращении за медицинской помощью и через 30 дней от начала терапии. Все больные в 1-й день предъявляли жалобы на головную боль, быструю утомляемость, головокружение, снижение памяти и внимания. Врач-невролог осматривал детей до начала лечения в стационаре, на 10, 20 и 30-й дни в поликлинике. Тесты для оценки состояния когнитивных функций проводили на 1-й и 30-й дни осмотра. Использовали тест Векслера; тест запоминания 5 слов, тест рисования часов, пробу Шульте (данный метод применялся у детей, достигших 10 лет).
При проведении первичного исследования КТ головного мозга изменений не выявлено. При ЭЭГ в 63% случаях отмечены изменения в виде дизритмии с признаками ирритации (классификация по Е.А. Жирмундской), локальная асимметрия активности, совпадающая с локализацией очага ушиба или контралатерального очага, появление комплексов «острая волна—медленная волна» (ОВ—МВ). При гипервентиляции (ГВ) регистрировали билатерально синхронные разряды (БСР), говорящие о снижении механизмов адаптации. В процессе первичного Эхо-ЭГ-обследования отмечены следующие показатели: гипертензионно-гидроцефальные признаки легкой степени, что выражалось в увеличениях индекса пульсации в пределах 30—50% и размера III желудочка более 5 мм [12]. Смещения срединных структур головного мозга не отмечены.
При гипервентиляции (ГВ) регистрировали билатерально синхронные разряды (БСР), говорящие о снижении механизмов адаптации. В процессе первичного Эхо-ЭГ-обследования отмечены следующие показатели: гипертензионно-гидроцефальные признаки легкой степени, что выражалось в увеличениях индекса пульсации в пределах 30—50% и размера III желудочка более 5 мм [12]. Смещения срединных структур головного мозга не отмечены.
При осмотре окулистом глазного дна патологии не выявлено.
Для определения биопотенциалов головного мозга и наличия внутричерепной гипертензии проводили следующие методы исследования: Эхо-ЭГ на аппарате Сономед-225 (Россия), ЭЭГ на аппарате Энцефалан-ЭЭГР-19/26 (Россия).
В процессе исследования дети после выписки из стационара были разделены на две группы, сопоставимые до начала лечения по тяжести и длительности заболевания, имеющие примерно равный гендерный и возрастной состав, схожие по показателям ЭЭГ, результатов исследования когнитивных функций.
В основную группу вошли 37 пациентов, средний возраст 8,9±1,1 года, которым была назначена комплексная базисная терапия с включением Кортексина по следующей схеме: 10 мг внутримышечно 1 раз ежедневно, 10 инъекций, затем еще 10 инъекций через день (всего 20 инъекций).
Группу сравнения составили 37 детей, средний возраст 8,7±1,1 года, которые получали аналогичную терапию, за исключением Кортексина.
Статистическую обработку результатов проводили с помощью программы Statistica, версия 10.0. Полученные данные анализировали с помощью параметрических и непараметрических методов, с представлением средней арифметической (М), стандартной ошибки среднего (m), стандартного отклонения (σ), моды (Mо). Для выявления статистически значимых различий в сравниваемых группах применяли непараметрический U-критерий Манна—Уитни. Распределение качественных признаков в группах оценивали с помощью частотного анализа. Межгрупповые различия при сравнении частот выявляли по критерию χ2 Пирсона. Величина ошибки первого рода (α) была установлена при p=0,05. Определяли также доверительный интервал (ДИ) и показатель отношения шансов (ОШ; отношение шансов события в одной группе к шансам события в другой группе).
Результаты и обсуждение
Оценка эффективности терапии показала, что применение Кортексина в комплексной терапии по используемой нами схеме было значительно эффективнее аналогичной терапии без применения Кортексина (табл.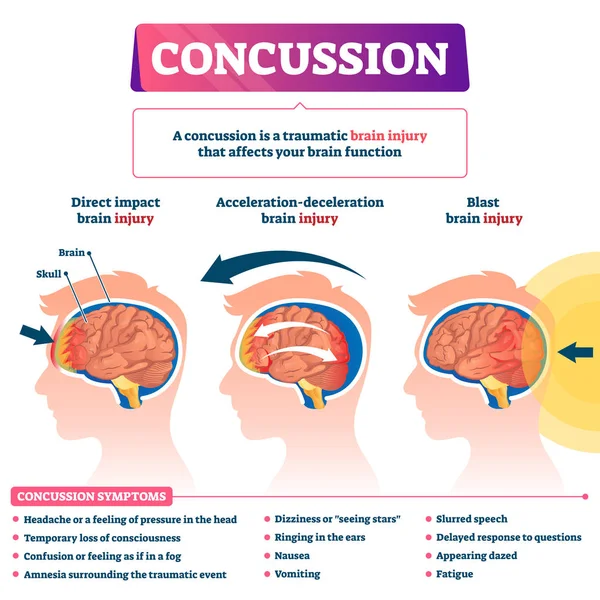 1).
1).
Таблица 1. Результаты оценки функции памяти и внимания у детей с ЧМТ до и после лечения
Примечание. Тест Шульте в основной группе (n=18), в группе сравнения (n=17).
Из данных, представленных в табл. 1, видно, что при оценке результатов выполнения теста Векслера среднее значение увеличилось в обеих группах, при этом более выраженная динамика имела место в основной группе по сравнению с группой сравнения (ОШ=11,6; ДИ=1,4—96,8; χ2=5,7; р=0,017).
При оценке воспроизведения услышанного (тест запоминания 5 слов) на этапе непосредственного воспроизведения отмечена лишь тенденция, тогда как на этапе отсроченного воспроизведения функция внимания была достоверно выше на 2 балла в основной группе (ОШ=7,9; ДИ=2,7—22,9; χ2=14,2; р<0,001).
Тест рисования часов показал улучшение в обеих группах, при этом достоверно больший прирост (на 4 балла) имел место в основной группе (ОШ=18,5; ДИ=3,9—88,3; χ2=17; р<0,001).
При оценке устойчивости внимания и динамики работоспособности с помощью пробы Шульте отмечено достоверное увеличение на 1 балл и более у детей основной группы (ОШ=8,5; ДИ=2,8—25,4; χ2=14,5; р<0,001) по сравнению с контрольной.
По данным ЭЭГ, отмечается положительная динамика, частично или полностью исчезла асимметрия в месте очага ушиба или контралатерального очага, пароксизмальные нарушения в виде ОВ—МВ купированы на 62,2%, снизились частота возникновения и амплитуда ОВ—МВ в 24,3% случаев (ОШ=3,9; ДИ=1,2—12,3; χ2=4,5; р=0,033), в то время как в группе сравнения показатель остался прежним (ОШ=1; ДИ=0,4—2,6; χ2=0,1; р=0,808). На фоне гипервентиляции исчезли БСР в 13,3% случаев (ОШ=2,1; ДИ=0,7—6; χ2=1,1; р=0,287), в группе сравнения — на 2,7% (ОШ=1,1; ДИ=0,4—3,1; χ2=0; р=1), что свидетельствует о повышении механизмов адаптации в основной группе (табл. 2).
Таблица 2. Результаты ЭЭГ до и после лечения
Результаты ЭЭГ до и после лечения
Примечание. * — достоверность различий между группами после лечения р<0,05.
В основной группе гипертензионно-гидроцефальные признаки исчезли у 27,0% детей, что выражалось в уменьшении размера III желудочка до 5 мм и менее (ОШ=3,3; ДИ=1,2—8,8; χ2=4,7; р=0,031), в группе сравнения — 2,7% (ОШ=1,1; ДИ=0,4—2,8; χ2=0; р>0,05).
Полученные данные свидетельствуют, что уже к 10-му дню при лечении Кортексином отмечены значительное улучшение общего самочувствия у пациентов, регресс неврологической симптоматики у больных с цереброастеническим синдромом и нарушением когнитивных функций. В ходе лечения и после его окончания регистрировали данные ЭЭГ: у больных, получавших Кортексин, показатели улучшились в 76% случаев (в группе сравнения — в 50%), что выражалось в повышении индекса, регулярности и зональных различий альфа-ритма, значительном уменьшении или исчезновении гиперсинхронных тета-вспышек как в покое, так и при функциональных нагрузках. Гемодинамические изменения характеризовались повышением линейной скорости кровотока, снижением индексов периферического сопротивления.
Гемодинамические изменения характеризовались повышением линейной скорости кровотока, снижением индексов периферического сопротивления.
Во многих исследованиях показано положительное влияние Кортексина на восстановление двигательных и когнитивных функций, которое можно объяснить улучшением микроциркуляции, межнейронной и межполушарной передачи, ускорением обмена и восполнением дефицита нейромедиаторов [13].
Фармакологическое действие препарата объясняется активацией серотонинергической системы, сопровождающейся антистрессорным и умеренным антидепрессивным эффектом. Кортексин влияет на функциональное состояние ЦНС за счет повышения дофаминергической активности, а также поддерживает процесс ремиелинизации за счет входящих в его состав пептидов, имеющих корковое происхождение [14].
Выводы
1. Проведенное исследование показало, что у детей через 1 мес после начала введения препарата Кортексин с ушибом головного мозга средней степени тяжести с курсом лечения 20 дней отмечены положительная динамика в восстановлении когнитивных функций, повышение способности к обучению, нормализация параметров ЭЭГ.
2. Применение Кортексина на фоне комплексной базисной терапии можно рекомендовать для лечения детей с ушибом головного мозга средней степени тяжести.
Авторы заявляют об отсутствии конфликта интересов.
Диагностика и лечение ушибов мозга тяжелой степени у детей в остром периоде черепно-мозговой травмы uMEDp
В статье представлен современный взгляд на проблему диагностики и лечения детей в остром периоде ушиба мозга тяжелой степени тяжести. Подчеркивается актуальность своевременного обследования детей с черепно-мозговой травмой с помощью методов нейровизуализации (нейросонография, компьютерная томография головного мозга, дуплексное ультразвуковое сканирование, МРТ-ангиография). Показаны возможности патогенетической терапии, направленной на компенсацию нарушений ликвородинамики, микроциркуляции, восстановление антиоксидантного статуса, с использованием препарата Актовегин.
Таблица 1. Модифицированная шкала комы Глазго (для детей)
Таблица 2. Лечение детей с ушибом головного мозга тяжелой степени тяжести в остром периоде ЧМТ
Лечение детей с ушибом головного мозга тяжелой степени тяжести в остром периоде ЧМТ
Черепно-мозговая травма (ЧМТ) (S.06 по МКБ-10) − это повреждение мягких тканей головы, черепа и/или головного мозга, этиологическим фактором которого является травма. ЧМТ относится к одному из наиболее частых и тяжелых видов травматизма и достигает, по некоторым данным, 350 случаев на 100 тысяч детского населения в год. Наиболее тяжелые ЧМТ (ушиб-размозжение головного мозга, внутричерепные гематомы, вдавленные переломы) требуют своевременной диагностики и срочного оперативного лечения. Основными причинами тяжелых ЧМТ являются дорожно-транспортные происшествия (среди подростков распространена мотоциклетная травма), спортивный травматизм, жестокое обращение с детьми. ЧМТ у детей раннего возраста в силу незавершенного онтогенеза мозга имеет свои особенности: несоответствие тяжести структурных нарушений головного мозга степени угнетения сознания, высокая вероятность переломов костей свода черепа (80%) [1, 2] с разрывом сосудов оболочек головного мозга, формированием внутричерепных гематом [3–8], цереброваскулярных осложнений (травматических артериальных и венозных инфарктов, кровоизлияний).
Классификация ЧМТ
Все ЧМТ разделяют на закрытые, открытые и проникающие травмы [7]. Открытые ЧМТ характеризуются нарушением целостности мягких тканей головы, апоневроза, костей черепа и головного мозга. Они могут быть непроникающими (с повреждением костей черепа, но сохранением твердой мозговой оболочки) и проникающими (с повреждением костей и твердой оболочки мозга). К закрытой ЧМТ относят переломы костей свода черепа без повреждения мягких тканей и апоневроза. Различают первичные повреждения, наблюдающиеся непосредственно в области травмы, и вторичные, являющиеся осложнением ЧМТ (гематомы, отек мозга, инсульт). По степени тяжести ЧМТ подразделяют на травмы легкой степени (сотрясение головного мозга и ушиб мозга легкой степени), средней степени (ушиб мозга средней степени) и тяжелой степени (ушиб мозга тяжелой степени, внутричерепные гематомы, диффузное аксональное повреждение мозга). С учетом особенностей клинической картины ЧМТ у детей [2, 3], к ЧМТ легкой степени относят только сотрясение головного мозга, а к ЧМТ средней степени тяжести − ушиб мозга легкой и средней степени тяжести, а также эпидурально-поднадкостничную гематому без сдавления мозга и поднадкостничную гигрому.
В течении ЧМТ выделяют 3 периода: острый, промежуточный и отдаленный. Учитываются преморбидная неврологическая симптоматика, сопутствующие соматические заболевания и возраст детей. Острый период у детей короче, чем у взрослых, и в зависимости от клинической формы длится от 2 до 10 недель (при легкой ЧМТ – 1–2 недели, при ЧМТ средней степени тяжести – 2–3 недели, при тяжелой ЧМТ – 6–8 недель), при диффузном аксональном повреждении – 8–10 недель. Промежуточный период у детей, наоборот, продолжительнее, чем у взрослых (при легкой ЧМТ – до 6 месяцев, при тяжелой – до 2 лет). Отдаленный период у детей с ЧМТ, независимо от клинической формы, длится от 1,5 до 2 лет; при тяжелой ЧМТ и проградиентном течении не ограничен. Оценивая тяжесть больного в остром периоде ЧМТ, следует учитывать состояние сознания, жизненно важных функций и выраженность очаговых неврологических симптомов [7]. Для оценки глубины и длительности потери сознания и сопутствующих симптомов в баллах используется модифицированная шкала комы Глазго [9] (табл. 1).
1).
Классификация нарушений сознания при ЧМТ основывается на качественной оценке степени угнетения сознания [7]. Существуют следующие градации состояния сознания: ясное, умеренное оглушение, глубокое оглушение, умеренная кома, глубокая кома, запредельная кома. Наряду с этим выделяют 5 градаций состояния больных с ЧМТ: удовлетворительное, средней тяжести, тяжелое, крайне тяжелое, терминальное. Для удовлетворительного состояния типично наличие ясного сознания, отсутствие неврологической симптоматики. Для средней степени тяжести характерно наличие ясного сознания или умеренного оглушения, очаговых симптомов (полушарных, краниобазальных) и отсутствие нарушения витальных функций. Критериями тяжелого состояния являются глубокое оглушение, или сопор, нарушение витальных функций, наличие очаговых (стволовых, полушарных или краниобазальных) симптомов. Крайне тяжелое состояние характеризуется умеренной или глубокой комой, резко выраженными нарушениями витальных функций по нескольким параметрам, функций сердечно-сосудистой и дыхательной систем, наличием очаговых симптомов – стволовых (анизокория, дивергенция глазных яблок по вертикали, горизонтали, парез взора) и полушарных (парезы, параличи). Критериями терминального состояния являются запредельная кома, критические нарушения витальных функций, наличие очаговых симптомов (стволовые – мидриаз, отсутствие корнеальных и зрачковых рефлексов, атония, арефлексия), при этом полушарные симптомы обычно оттеняются общемозговыми и стволовыми. Функции сердечно-сосудистой и дыхательной системы декомпенсированы.
Критериями терминального состояния являются запредельная кома, критические нарушения витальных функций, наличие очаговых симптомов (стволовые – мидриаз, отсутствие корнеальных и зрачковых рефлексов, атония, арефлексия), при этом полушарные симптомы обычно оттеняются общемозговыми и стволовыми. Функции сердечно-сосудистой и дыхательной системы декомпенсированы.
Клинические формы ЧМТ
Клиническими формами ЧМТ являются сотрясение головного мозга, ушиб мозга легкой, средней и тяжелой степени, сдавление мозга (внутричерепные гематомы – эпидуральная, субдуральная, внутримозговая), диффузное аксональное повреждение мозга. Ушиб головного мозга тяжелой степени (S06.2–S06.3, S02.0–S02.1) [7, 9] наблюдается в 10–15% всех случаев ЧМТ. Нарушение сознания отмечается от нескольких часов до нескольких недель. Клиническую картину составляют стойкие стволовые, полушарные симптомы, угнетение сознания до степени комы. Среди стволовых расстройств можно выделить мидриаз, угнетение зрачковых и корнеальных рефлексов, плавающие движения глазных яблок, симптом Гертвига – Мажанди, расходящееся или сходящееся косоглазие по горизонтали, нистагм, проявление бульбарного или псевдобульбарного синдрома, лабильность мышечного тонуса, иногда горметония, децеребрационная ригидность. Кроме того, отмечаются полушарные симптомы (парезы или параличи, парциальные судорожные приступы), расстройства витальных функций (артериальная гипотензия или гипертензия, брадикардия или тахикардия, нередко нарушения сердечного ритма и ритма дыхания). Выявляется примесь крови в цереброспинальной жидкости при сочетании ушиба мозга и субарахноидального кровоизлияния. Характерны остаточные явления после выхода из комы – нарушение высших психических функций, ретроградная и антеградная амнезия, двигательные расстройства, эпилептические приступы [10].
Кроме того, отмечаются полушарные симптомы (парезы или параличи, парциальные судорожные приступы), расстройства витальных функций (артериальная гипотензия или гипертензия, брадикардия или тахикардия, нередко нарушения сердечного ритма и ритма дыхания). Выявляется примесь крови в цереброспинальной жидкости при сочетании ушиба мозга и субарахноидального кровоизлияния. Характерны остаточные явления после выхода из комы – нарушение высших психических функций, ретроградная и антеградная амнезия, двигательные расстройства, эпилептические приступы [10].
К тяжелой ЧМТ относится диффузное аксональное повреждение головного мозга, при котором наблюдается структурное разобщение полушарий большого мозга и подкорково-стволовых структур. Клинически проявляется длительным коматозным состоянием, нарушением функции ствола мозга, тяжелым расстройством витальных функций. Исход часто в хроническое вегетативное состояние, которое может длиться до нескольких месяцев или лет. Сдавление головного мозга протекает с компрессией и дислокацией мозга, которое вызвано внутричерепными гематомами (эпидуральными, субдуральными, внутримозговыми), вдавленными переломами костей черепа, ушибами мозга, субдуральными гигромами. Для внутричерепных гематом характерно прогредиентное течение, альтернирующий синдром (мидриаз на стороне гематомы и гемипарез на противоположной), нарастание общемозговых, очаговых и стволовых симптомов [7, 9]. Эпидуральная гематома располагается между внутренней поверхностью костей черепа и твердой мозговой оболочкой. Возникает вследствие повреждения средней менингеальной артерии и ее ветвей. Для диагностики обязательна краниография черепа, нейровизуализация. Субдуральная гематома располагается под твердой мозговой оболочкой головного мозга как на конвекситальной поверхности над двумя или тремя долями, так и над полушарием большого мозга. При внутримозговой гематоме кровь проникает в паренхиму мозга из-за разрыва артериол и венул в результате распространения энергии удара.
Для внутричерепных гематом характерно прогредиентное течение, альтернирующий синдром (мидриаз на стороне гематомы и гемипарез на противоположной), нарастание общемозговых, очаговых и стволовых симптомов [7, 9]. Эпидуральная гематома располагается между внутренней поверхностью костей черепа и твердой мозговой оболочкой. Возникает вследствие повреждения средней менингеальной артерии и ее ветвей. Для диагностики обязательна краниография черепа, нейровизуализация. Субдуральная гематома располагается под твердой мозговой оболочкой головного мозга как на конвекситальной поверхности над двумя или тремя долями, так и над полушарием большого мозга. При внутримозговой гематоме кровь проникает в паренхиму мозга из-за разрыва артериол и венул в результате распространения энергии удара.
Методы обследования
Офтальмоскопия позволяет определить кровоизлияние в глазное дно у детей грудного возраста при сочетанном субарахноидальном кровоизлиянии. Отек диска зрительного нерва определяется на стороне гематомы. При ушибе головного мозга тяжелой степени у всех больных необходимо проводить рентгенографию черепа в двух проекциях с целью диагностики переломов костей свода черепа. Нейросонография у детей раннего возраста при наличии большого родничка дает возможность выявить гиперэхогенные очаги с четкими контурами гематом [14]. Компьютерная томография (КТ) головного мозга позволяет диагностировать повреждения костей и паренхимы мозга, обнаружить контузионные очаги пониженной плотности, локализующиеся в корково-подкорковых областях, внутричерепные кровоизлияния [5, 8]. При ушибах мозга тяжелой степени на КТ в 1/3 случаев могут выявляться зоны неоднородного повышения плотности, которые постепенно регрессируют через 2–3 недели. На КТ эпидуральная гематома имеет признаки двояковыпуклой зоны повышенной плотности, примыкающей к своду черепа, локализация ограничена в пределах 1–2 долей.
Отек диска зрительного нерва определяется на стороне гематомы. При ушибе головного мозга тяжелой степени у всех больных необходимо проводить рентгенографию черепа в двух проекциях с целью диагностики переломов костей свода черепа. Нейросонография у детей раннего возраста при наличии большого родничка дает возможность выявить гиперэхогенные очаги с четкими контурами гематом [14]. Компьютерная томография (КТ) головного мозга позволяет диагностировать повреждения костей и паренхимы мозга, обнаружить контузионные очаги пониженной плотности, локализующиеся в корково-подкорковых областях, внутричерепные кровоизлияния [5, 8]. При ушибах мозга тяжелой степени на КТ в 1/3 случаев могут выявляться зоны неоднородного повышения плотности, которые постепенно регрессируют через 2–3 недели. На КТ эпидуральная гематома имеет признаки двояковыпуклой зоны повышенной плотности, примыкающей к своду черепа, локализация ограничена в пределах 1–2 долей.
Субдуральная гематома диагностируется по серповидному образованию повышенной плотности в случае острой ситуации и пониженной плотности – при хронической гематоме, локализуется над двумя-тремя долями мозга или над всем полушарием большого мозга, часто сочетается с дислокацией мозговых структур, деформацией желудочков мозга и опоясывающей цистерны. Внутримозговые гематомы образуются в результате разрыва артериол или венул, на КТ определяются в виде округлых зон повышенной плотности с очерченными краями. При отеке и набухании мозга обнаруживается сужение боковых и III желудочков, субарахноидального пространства. Магнитно-резонансная томография (МРТ) в режиме трактографии является стандартом диагностики аксонального повреждения. Для исключения травматической артериальной диссекции необходимо проведение МРТ в режиме ангиографии. Ультразвуковое допплерографическое исследование позволяет выявить спазм сосудов головного мозга, признаком которого является увеличение линейной скорости кровотока средней мозговой артерии до 300 см в секунду. При судорогах рекомендуется провести электроэнцефалографию, позволяющую уточнить топографию эпилептической активности. Срок выполнения повторной компьютерной томографии зависит от нарушений, выявленных при первичном обследовании больного. При изолированных ушибах тяжелой степени повторное исследование проводится через 30–40 дней.
Внутримозговые гематомы образуются в результате разрыва артериол или венул, на КТ определяются в виде округлых зон повышенной плотности с очерченными краями. При отеке и набухании мозга обнаруживается сужение боковых и III желудочков, субарахноидального пространства. Магнитно-резонансная томография (МРТ) в режиме трактографии является стандартом диагностики аксонального повреждения. Для исключения травматической артериальной диссекции необходимо проведение МРТ в режиме ангиографии. Ультразвуковое допплерографическое исследование позволяет выявить спазм сосудов головного мозга, признаком которого является увеличение линейной скорости кровотока средней мозговой артерии до 300 см в секунду. При судорогах рекомендуется провести электроэнцефалографию, позволяющую уточнить топографию эпилептической активности. Срок выполнения повторной компьютерной томографии зависит от нарушений, выявленных при первичном обследовании больного. При изолированных ушибах тяжелой степени повторное исследование проводится через 30–40 дней.
Лечение
Терапия ушиба головного мозга тяжелой степени представлена в таблице 2 [4, 7, 9, 11–13].
Наиболее часто при ЧМТ среди прочих лекарственных средств используется Актовегин – препарат, обладающий комплексным нейропротективным действием (антигипоксантным и антиоксидантным). Механизм действия Актовегина – многокомпонентный. Актовегин повышает инсулинзависимый, а также не зависящий от инсулина транспорт глюкозы внутрь клетки. Препарат способствует поглощению и утилизации кислорода, улучшая кислородный метаболизм и повышая энергетический обмен клеток. Улучшение кислородного метаболизма проявляется повышением концентрации непосредственных доноров свободной энергии, таких как АТФ, АДФ, креатинфосфат и аминокислоты – глютаминовая, аспарагиновая и гамма-аминомасляная (ГАМК). В результате улучшается функциональное состояние клеток нервной ткани и значительно повышаются их шансы на выживание в условиях недостаточного кровоснабжения. Применение Актовегина в дозах до 8 мг/кг является безопасным у детей и стабилизирует состояние больных с ушибом мозга тяжелой степени. Лечение гематом обычно хирургическое. Консервативное лечение возможно при небольших хронических субдуральных гематомах без смещения мозговых структур. При диагностике травматического ишемического инсульта возможно использование рекомендаций Британского общества педиатров (2006).
Применение Актовегина в дозах до 8 мг/кг является безопасным у детей и стабилизирует состояние больных с ушибом мозга тяжелой степени. Лечение гематом обычно хирургическое. Консервативное лечение возможно при небольших хронических субдуральных гематомах без смещения мозговых структур. При диагностике травматического ишемического инсульта возможно использование рекомендаций Британского общества педиатров (2006).
Прогноз
Прогноз при ЧМТ зависит от локализации и размеров контузионного очага, внутричерепной гипертензии, отека мозга, симптомов дислокации, гидроцефалии, судорог, вторичной ишемии мозга. Оценивается состояние больных спустя 3, 6, 12 месяцев после травмы. Используется шкала исходов Глазго, при которой спустя год после ЧМТ выделяют группы: полное выздоровление, умеренная инвалидизация, тяжелая инвалидизация, вегетативное состояние, смерть. После ушиба головного мозга тяжелой степени у детей нередко развиваются паркинсонизм, посттравматическая энцефалопатия, поздняя посттравматическая эпилепсия, гидроцефалия, поражение отдельных черепных нервов [15].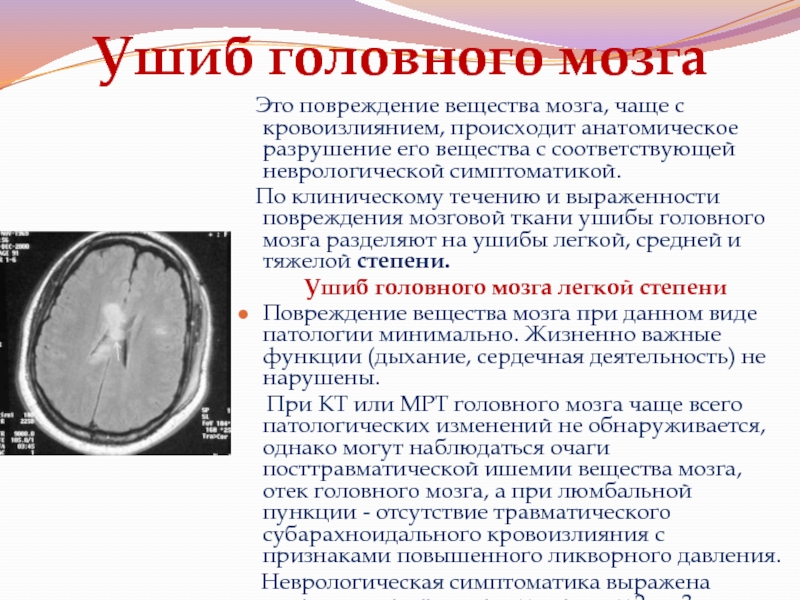 Больные после тяжелой ЧМТ подлежат диспансерному наблюдению на протяжении 2 лет, а при наличии остаточных явлений – 3 года.
Больные после тяжелой ЧМТ подлежат диспансерному наблюдению на протяжении 2 лет, а при наличии остаточных явлений – 3 года.
Симптомы и восстановление — Американская ассоциация травм головного мозга
У детей, перенесших черепно-мозговую травму, могут возникать в разной степени любые из следующих симптомов или нарушений. Характер травмы и ее последствия могут быть как легкими, так и тяжелыми, а ход выздоровления для конкретного ребенка предсказать очень сложно. При ранней диагностике и продолжающемся терапевтическом вмешательстве тяжесть этих симптомов может уменьшиться. Симптомы могут сильно различаться в зависимости от степени и локализации повреждения головного мозга. Нарушения в одной или нескольких областях (таких как когнитивное функционирование, физические способности, общение или социальные/поведенческие нарушения) распространены.
| Физические недостатки | Когнитивные нарушения | Эмоциональные нарушения |
речь | дефицит кратковременной памяти | перепады настроения |
зрение | нарушение концентрации | отказ |
слух | медлительность мышления | эгоцентризм |
головные боли | ограниченный объем внимания | тревога |
координация двигателя | нарушения восприятия | депрессия |
спастичность мышц | коммуникативные навыки | пониженная самооценка |
парез или паралич | планирование | сексуальная дисфункция |
эпилептические припадки | письмо | беспокойство |
баланс | чтение | отсутствие мотивации |
усталость | решение | трудности с контролем эмоций |
Хотя симптомы черепно-мозговой травмы у детей схожи с симптомами у взрослых, функциональное воздействие может сильно отличаться. Дети – это не маленькие взрослые. Мозг ребенка продолжает развиваться. Раньше предполагалось, что ребенок с черепно-мозговой травмой выздоравливает лучше, чем взрослый, потому что в более молодом мозгу было больше «пластичности», но недавние исследования показали, что это не так. Черепно-мозговая травма на самом деле оказывает более разрушительное воздействие на ребенка, чем травма такой же тяжести на зрелого взрослого человека.
Дети – это не маленькие взрослые. Мозг ребенка продолжает развиваться. Раньше предполагалось, что ребенок с черепно-мозговой травмой выздоравливает лучше, чем взрослый, потому что в более молодом мозгу было больше «пластичности», но недавние исследования показали, что это не так. Черепно-мозговая травма на самом деле оказывает более разрушительное воздействие на ребенка, чем травма такой же тяжести на зрелого взрослого человека.
Когнитивные нарушения у детей могут проявляться не сразу после травмы, но могут стать очевидными по мере того, как ребенок становится старше и сталкивается с возросшими когнитивными и социальными ожиданиями в отношении нового обучения и более сложного, социально приемлемого поведения. Эти отсроченные последствия могут создавать проблемы для жизни и обучения детей, их семей, школ и сообществ на протяжении всей жизни. Некоторые дети могут терпеть физические проблемы на протяжении всей жизни. Тем не менее, самые большие проблемы, с которыми сталкиваются многие дети с черепно-мозговой травмой, — это изменения в их способности думать, учиться и развивать социально приемлемое поведение.
Общие нарушения после черепно-мозговой травмы включают трудности в обработке информации, нарушение суждений и рассуждений. Когда взрослый получает травму, эти нарушения могут стать очевидными в течение нескольких месяцев после травмы. Для ребенка могут пройти годы, прежде чем нарушения от травмы станут очевидными.
Brain Injury Association of America
Когда дети с черепно-мозговой травмой возвращаются в школу, их образовательные и эмоциональные потребности часто сильно отличаются от тех, что были до травмы. Их инвалидность наступила внезапно и во многих случаях травматично. Они часто могут вспомнить, какими они были до черепно-мозговой травмы, которая может вызвать множество эмоциональных и социальных изменений. Семья, друзья и учителя ребенка также могут вспомнить, каким он был до травмы, и им может быть трудно скорректировать свои ожидания от ребенка.
Важно тщательно спланировать возвращение ребенка в школу. Частые жалобы учащихся с черепно-мозговой травмой включают проблемы с памятью и пониманием, проблемы с выполнением необходимого объема работы в отведенное время, недостаток энергии, склонность к отвлечению внимания и спутанность сознания.
Школьные системы готовы предоставить приспособления учащимся с черепно-мозговой травмой, но многие учащиеся и родители не знают о доступных приспособлениях. Есть две важные цели при определении того, какие приспособления, если таковые имеются, важны для успеха учащегося. Во-первых, родители должны встретиться с администрацией школы или района, чтобы обсудить ситуацию. Во-вторых, необходима тщательная оценка академических и когнитивных способностей учащегося, чтобы определить, какие приспособления необходимы. Эти оценки могут быть выполнены нейропсихологами, психологами и обученными школьными психологами. Важно проконсультироваться с опытным специалистом по травмам головного мозга (например, с детским врачом или терапевтом), который может тщательно задокументировать академические преимущества, ограничения и рекомендуемые приспособления. Почти во всех школах требуется документация об инвалидности и рекомендации для предоставления жилья.
Примеры приспособлений включают:
- Предоставление дополнительного времени для завершения работы
- Разрешение дополнительных или продолжительных перерывов
- Оценка качества работы по сравнению с количеством работы (не то, сколько учащийся сделал, а то, насколько хорошо он это сделал)
- Предоставление студенту заметок инструктора (или подробных)
- Разрешение учащемуся записывать уроки для последующего воспроизведения
- Предоставление четких устных и письменных инструкций
- Внедрение вспомогательных технологий, когда это применимо
- Когда учитель оценивает работу учащегося, он может уменьшить акцент на орфографических и грамматических ошибках, если это не является целью задания
- Посадите ученика впереди класса или рядом с учителем
- Не требовать, чтобы учащийся читал вслух или представлял материал перед одноклассниками
- Предоставление дополнительного времени для выполнения тестов без отвлекающих факторов
- Разрешение на устные экзамены
- Оценка знаний с помощью вопросов с несколькими вариантами ответов
Варианты размещения часто указываются конкретно в Индивидуальной программе обучения (IEP) учащегося.
