Уровень боли при родах: Единица измерения боли при родах — Не верьте!
Не каждый стерпит: 5 видов самой сильной боли, которую может испытать человек
- Здоровье
- Образ жизни
Боль — универсальный сигнал тела о том, что организм страдает, ткани повреждаются, надо срочно что-то делать. А иногда боль бывает настолько сильной, что ее буквально невозможно терпеть.
17 февраля 20225
- Источник:
- Getty Images
Конечно, все мы хотя бы раз в жизни ощущали боль. Ощущение возникает из-за раздражения нервных окончаний, которые передают сигналы в головной мозг. Чем сильнее и интенсивнее раздражение болевых рецепторов, тем сильнее боль. В некоторых ситуациях она настолько сильная и мучительная, что люди готовы на все, лишь бы она прекратилась.
Увы, измерить боль тем или иным инструментом мы не можем — это субъективное ощущение, разное для каждого человека. Попытки разработать универсальную шкалу пока не привели к особым успехам, есть несколько вариантов — он все они не идеальны. Однако ученые и врачи составили свой неофициальный рейтинг самых сильных болей, которые только возможны.
Однако ученые и врачи составили свой неофициальный рейтинг самых сильных болей, которые только возможны.
1. Кластерная головная боль
Приступ может длиться не более 15 минут, но он настолько мучительный, что люди всерьез задумываются о самоубийстве, чтобы только покончить с болью. Мужчин недуг поражает в 5-6 раз чаще, чем женщин. Если люди не погибали, бросившись под машины или сиганув в окно, они описывали боль как «прокалывание глаз раскаленными спицами». Приступы возникают неожиданно и без какой-либо системы, буквально на ровном месте. Начало боли — в затылке, с переходом на одну половину лица, которая краснеет, из глаза льются слезы, нос не дышит, тело покрывается испариной. И так — до нескольких раз в день.
2. Перелом пениса или перекрут яичек
Это чисто мужские проблемы, которые крайне болезненны и могут привести к потере сознания и даже болевому шоку. Перекрут яичек приводит к резкому прекращению тока крови к тканям столь деликатной и нежной области. Поскольку в зоне мошонки много нервных окончаний, их одновременное раздражение вызывает сильнейшую боль. Тут не обойтись без срочной помощи хирурга, иначе есть вероятность потери яичка.
Тут не обойтись без срочной помощи хирурга, иначе есть вероятность потери яичка.
Перелом пениса не менее болезненная травма по той же причине — обилие нервных окончаний. Подобное возможно при сексе, если сделать резкое неосторожное движение. Конечно, костей в пенисе, но повреждаются белочная оболочка и пещеристые тела, иногда — с разрывом уретры. Без помощи хирурга мужчина может остаться инвалидом.
Читайте также
3. Зубная боль
Зубная боль — жалоба, с которой часто приходят (а точнее — прибегают) на прием к стоматологу. И прежде чем приступить к лечению, врач выяснит ее характеристики: острая, тупая, пульсирующая, рвущая, давящая, распирающая, как долго сохраняется и др. Все это поможет предположить причину ее появления и назначить лечение.
Если говорить о зубной боли, то чаще всего причиной являются осложнения кариеса — пульпит (воспаление «нерва» зуба) и периодонтит — воспаление тканей, окружающих зуб в толще челюсти.
Учитывая особенности ее формирования — действие токсинов, сдавливание тканей из-за отека или скопления воспалительной жидкости, гноя, имеющих обширную иннервацию, то боль плохо купируется лекарственными препаратами.
Облегчение либо временное, либо слабое, то есть боль из труднопереносимой становится едва терпимой, но на короткий промежуток времени. Единственная возможность от нее избавиться — обратиться за помощью к стоматологу.
4. Невралгия лицевого или тройничного нерва
Иногда под зубной болью скрываются более серьезные заболевания, например, невралгия тройничного или лицевого нерва — это кратковременная, простреливающая и сильная боль, которая может распространяться в челюсть (человек ощущает боль сразу в нескольких зубах), уши, шею и др. Поставить диагноз в этом случае непросто, обычно этому предшествует длительное обследование.
Точные причины развития невралгии неясны, существуют лишь теории. Но одно остается ясным — боль невыносимая, распространяется на широкие области и ухудшает качество жизни. Ведь тройничный и лицевой нерв отвечает за иннервацию практически всей головы. Сложностей добавляет и тот факт, что лечение нужно подбирать индивидуально, следуя путем проб и ошибок.
Читайте также
5. Родовая боль
Роды — физиологический процесс, предусмотренный природой, отработанный веками. В период родов малыш смещается, его головка конфигурирует — подстраивается под особенности родовых путей матери, сгибается, чтобы прорезаться наружу наименее травматично. В момент потуг и изгнания плода происходит такой выброс гормонов стресса в надпочечниках — кортизола и адреналина, что боль не ощущается, женщина может перенести потуги, а это немалая физическая работа.
Субъективно родовая боль, ее интенсивность и характер во время схваток воспринимается женщинами очень по-разному, индивидуально.
Играет роль не только размер плода и особенности течения самих родов, но и психологические особенности самой женщины. В практике акушеры не раз встречали женщин, которые в родах испытывали слабые или вполне терпимые болевые ощущения, не теряли контроль над собой, были полноценными участниками процесса, а не «мученицами», с улыбкой рожали долгожданного малыша. Конечно, у всех разный болевой порог, но сегодня женщинам облегчают задачу при помощи анестезии.
Конечно, у всех разный болевой порог, но сегодня женщинам облегчают задачу при помощи анестезии.
Кстати
Ученые пару раз пытались создать прибор — симулятор боли, которую женщины испытывают во время схваток и при родах. Все для того, чтобы мужчины могли на себе испытать, каково это — дать новую жизнь. Вполне предсказуемо мужчины могли выдержать ощущения не дольше нескольких минут. О том, чтобы терпеть родовую боль на протяжении нескольких часов, не шло и речи. Вот, к примеру, как прошел эксперимент над отцом четверых детей — после него мужчине уже не казалось, что родить — это раз плюнуть.
Впрочем, у мужчин, как известно, болевой порог ниже, чем у женщин. Да и к повышенной температуре они чувствительнее.
Автор текста:Алена Парецкая
Родовая боль — терпеть или обезболить?
Роды у многих женщин проходят болезненно, но они же являются единственной жизненной ситуацией, когда боль считается приемлемой самой женщиной и обществом в целом. В то же время врач наделен достаточным количеством безопасных способов ее облегчения.
Обезболивание родов — поистине достойный атрибут гуманитарной и медицинской эволюции человечества. На каком же этапе врачу необходимо вмешаться в таинство рождения и стоит ли это делать вообще? 18–19 октября 2012 г. в Киеве состоялась III Всеукраинская научно-практическая конференция «Болевые синдромы в медицинской практике», в ходе которой специалисты высказали мнение на эту актуальную и, отчасти, спорную тему.
Боль в родах — субъективное ощущение, обусловленное расширением шейки матки, растяжением ее нижнего сегмента и ишемией мышечных волокон миометрия при прохождении ребенка по родовым путям. Мышцы и связки в области таза снабжены прессорецепторами и нервными окончаниями, реагирующими на боль. Растяжение этих тканей вызывает острые ощущения, которые могут восприниматься как боль, особенно если окружающие их мышцы напряжены.
Родовая боль усиливается неизвестностью предстоящих событий. Этому может способствовать недостаточная подготовка к родам, аборты в анамнезе, лабильная психика, отрицательное или безразличное поведение мужа в данной ситуации.
По статистике, которую привел Виктор Мехедко, кандидат медицинских наук, доцент кафедры акушерства и гинекологии № 1 Национальной медицинской академии последипломного образования им. П.Л. Шупика, лишь около 2% женщин не ощущают боль на протяжении всего процесса родов, 4,4% ощущают незначительную, 37,5% — сильную и 56% — невыносимую боль. Восприятие боли зависит от многих факторов: соматического здоровья женщины и уровня восприятия боли вообще, психологической подготовки женщины к процессу родов, наличия акушерской патологии, психофизической поддержки роженицы в родах (партнерские роды), осложнений в процессе родов.
В каких же случаях стоит прибегать к медикаментозному обезболиванию родов? По мнению В. Мехедко, оно обосновано при выраженном патологическом болевом синдроме, чрезмерно бурной или дискоординированной родовой деятельности, дистоции шейки матки, патологических родах, родоразрешающих операциях, ушивании разрывов промежности и др.
При выборе метода анальгезии необходимо учитывать физиологический и психологический статус роженицы, состояние плода, акушерскую ситуацию, наличие лекарственных препаратов и оборудования, уровень подготовки и опыта анестезиолога и акушера.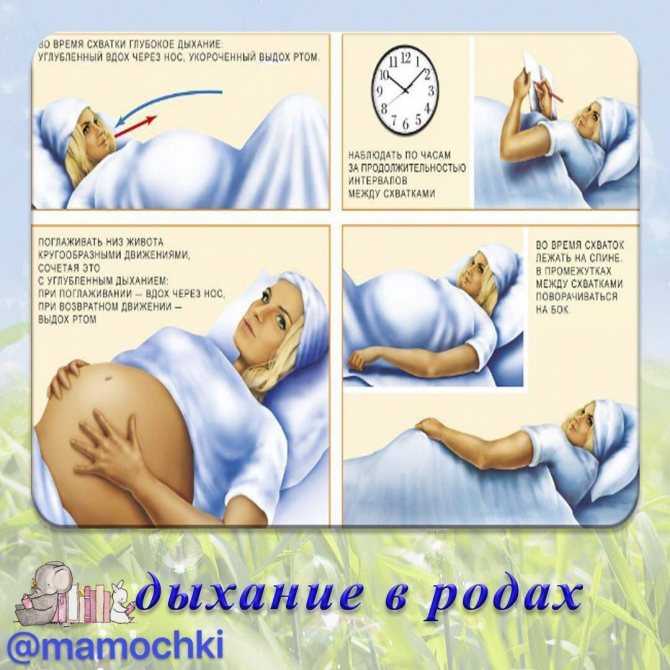
К немедикаментозным методам обезболивания родов относят психопрофилактическую подготовку, методы, уменьшающие болевые стимулы (физиопсихопрофилактика, абдоминальная декомпрессия), активирующие периферические рецепторы (наружное применение тепла и холода, гидротерапия, массаж, акупунктура, чрескожная нейростимуляция), блокирующие болевые импульсы (фиксирование, отвлечение, электроанальгезия, гипноз, музыкальное сопровождение, аудиотерапия), психосоциальную поддержку, роды в воде и др.
В. Мехедко напомнил, что анальгезия — это ослабление болевой чувствительности в результате фармакологического или иного воздействия, как правило, без подавления других видов чувствительности, а анестезия — полная потеря чувствительности в результате прекращения проведения импульса по центростремительным путям. При неосложненных физиологических родах может быть показана продленная перидуральная инфузионная, продленная перидуральная или комбинированная спинально-эпидуральная анальгезия, при аномалиях родовой деятельности — продленная эпидуральная или каудальная анальгезия.
Идеальный анальгетик для применения с целью обезболивания родов, по мнению докладчика, должен обеспечивать полную анальгезию с быстрым началом и окончанием действия, быть простым в применении, иметь разумную стоимость и возможность применения у всех женщин, независимо от состояния здоровья; не должен накапливаться и метаболизироваться в организме, оказывать побочных эффектов на мать и плод, влиять на процесс родов, вызывать риск анафилаксии, взаимодействовать с другими лекарственными препаратами.
Наркотические анальгетики наиболее эффективны в обезболивании родов, однако при этом возможно угнетение дыхания у матери и плода, ортостатическая артериальная гипотензия вследствие периферической вазодилатации, тошнота, рвота, снижение моторики желудочно-кишечного тракта, выраженная седация, дисфория и эйфория. Побочные эффекты наркотических анальгетиков на плод включают потерю вариабельности сердцебиения (в результате чего могут возникнуть трудности в диагностике состояний плода), угнетение дыхания и функций центральной нервной системы у новорожденного, меньшая вероятность успешного начала грудного вскармливания.
Андрей Жежер, кандидат медицинских наук, доцент кафедры анестезиологии и интенсивной терапии Национальной медицинской академии последипломного образования им. П.Л. Шупика, рассказал о применении регионарной анестезии с целью обезболивания родов. По его убеждению, не существует обстоятельств, при которых пациент, находящийся под наблюдением врача, должен терпеть сильную боль. Любая боль, которая длится больше чем несколько минут, оставляет след в нервной системе. Именно эта память о боли, которая существует на уровне нейронов, имеет решающее значение относительно развития хронической боли.
Среди существующих способов анальгезии родов, по мнению докладчика, нейроаксиальная анестезия является наиболее эффективной и в наименьшей степени вызывает депрессию плода. Относительными противопоказаниями к ее проведению являются дистресс плода, синдром вегетативной дисфункции, слабость родовой деятельности; абсолютными — эклампсия, отслойка плаценты, кровотечение.
Показания для проведения эпидуральной анестезии достаточно варьируют. Так, в рекомендациях Американского общества анестезиологов (American Society of Anesthesiologists — ASA) указано, что просьба женщины об обезболивании родов является достаточным медицинским показанием для проведения эпидуральной анестезии.
Так, в рекомендациях Американского общества анестезиологов (American Society of Anesthesiologists — ASA) указано, что просьба женщины об обезболивании родов является достаточным медицинским показанием для проведения эпидуральной анестезии.
Присутствие партнера, по общему мнению специалистов, благоприятствует уменьшению длительности родов, снижает необходимость в обезболивании, уменьшает количество хирургических вмешательств, число новорожденных с низкой оценкой по шкале Апгар, негативное восприятие процесса родов роженицей.
Татьяна Харченко,
фото автора
SCIRP Открытый доступ
Издательство научных исследований
Журналы от A до Z
Журналы по темам
- Биомедицинские и биологические науки.
- Бизнес и экономика
- Химия и материаловедение.
- Информатика.
 и общ.
и общ. - Науки о Земле и окружающей среде.
- Машиностроение
- Медицина и здравоохранение
- Физика и математика
- Социальные науки. и гуманитарные науки
Журналы по тематике
- Биомедицина и науки о жизни
- Бизнес и экономика
- Химия и материаловедение
- Информатика и связь
- Науки о Земле и окружающей среде
- Машиностроение
- Медицина и здравоохранение
- Физика и математика
- Социальные и гуманитарные науки
Публикация у нас
- Представление статьи
- Информация для авторов
- Ресурсы для экспертной оценки
- Открытые специальные выпуски
- Заявление об открытом доступе
- Часто задаваемые вопросы
Публикуйте у нас
- Представление статьи
- Информация для авторов
- Ресурсы для экспертной оценки
- Открытые специальные выпуски
- Заявление об открытом доступе
- Часто задаваемые вопросы
Подпишитесь на SCIRP
Свяжитесь с нами
клиент@scirp. org org | |
| +86 18163351462 (WhatsApp) | |
| 1655362766 | |
| Публикация бумаги WeChat |
| Недавно опубликованные статьи |
| Недавно опубликованные статьи |
Подпишитесь на SCIRP
Свяжитесь с нами
клиент@scirp. org org | |
| +86 18163351462 (WhatsApp) | |
| 1655362766 | |
| Публикация бумаги WeChat |
Бесплатные информационные бюллетени SCIRP
Copyright © 2006-2023 Scientific Research Publishing Inc. Все права защищены.
Вершина
Обезболивание во время вагинальных родов | Анестезиология | JAMA
Роды и вагинальные роды болезненны для большинства женщин.
Подходы к обезболиванию при вагинальных родах
В целом по мере прогрессирования родов боль усиливается. Уровень боли зависит от таких факторов, как размер и положение плода, скорость прогрессирования родов и переносимость боли матерью.
Существуют как фармакологические (с лекарствами), так и нефармакологические (без лекарств) варианты лечения боли во время вагинальных родов. Решение об использовании обезболивающих в значительной степени является личным. Некоторые люди хотят полностью отказаться от лекарств; другие хотят подождать, чтобы увидеть, как протекают роды, и попросить обезболивающее по мере необходимости; а другие хотят как можно раньше полностью избавиться от боли во время родов. Для женщин без серьезных медицинских проблем все эти варианты разумны.
Немедикаментозное обезболивание
Целью немедикаментозного обезболивания является не исчезновение боли, а облегчение боли, улучшение способности справляться с болью и улучшение общего опыта родов. Эти стратегии могут быть полезны, когда есть личные предпочтения избегать лекарств или в условиях ограниченных ресурсов. Практика или получение коучинга до родов может быть полезным. Хотя эффективность этих стратегий не доказана исследованиями, они считаются безопасными.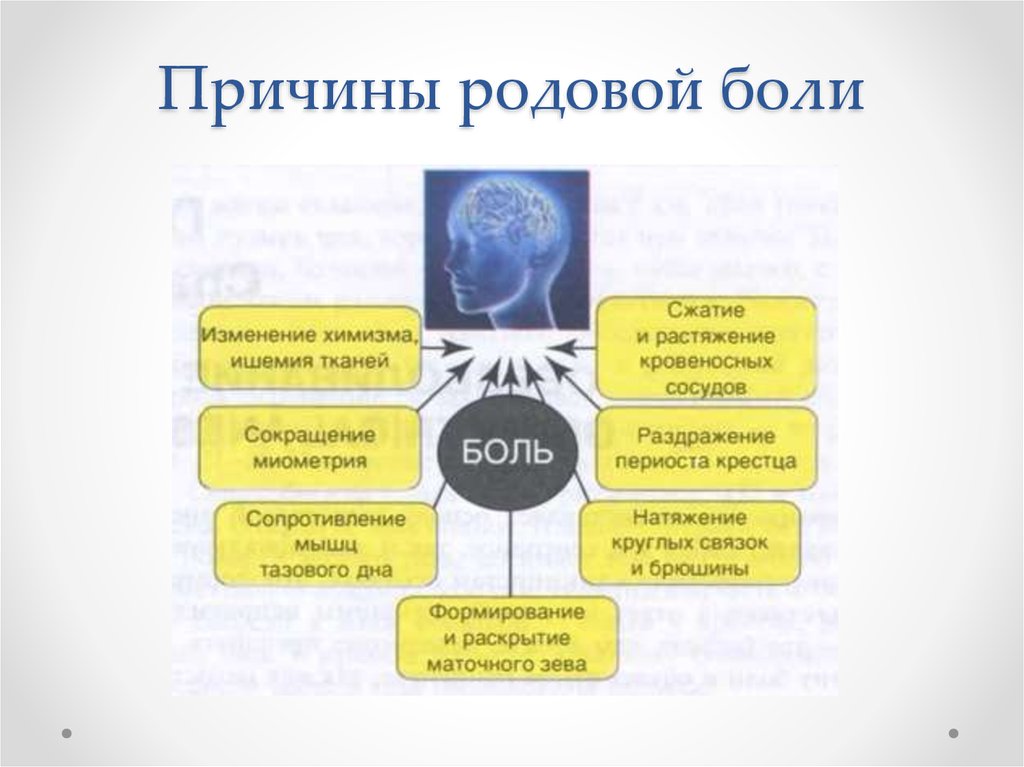
Стратегии включают техники дыхания/расслабления, движения/йогу, использование мяча для родов, применение тепла или холода, теплый душ или погружение в воду, прикосновение и массаж, акупрессуру или иглоукалывание, музыкальную терапию и ароматерапию.
Фармакологическое обезболивание
Фармакологическое обезболивание может полностью блокировать ощущение боли и делится на 2 категории: региональное/местное (часть тела) и системное (все тело).
Регионарная/местная анальгезия включает нейроаксиальную анальгезию и блокаду полового нерва. Нейроаксиальная анальгезия («эпидуральная анестезия») обычно является методом выбора для фармакологического контроля боли. Он включает в себя введение анестезирующего препарата (в основном местного анестетика, такого как бупивакаин, с добавлением небольшого количества опиоидов) через небольшую трубку (катетер) непосредственно в поясницу, в эпидуральное пространство, где проходят нервы, выходящие из спинного мозга. располагается. При введении иглы и катетера ощущается некоторый дискомфорт. После введения лекарств обезболивание наступает очень быстро, и пациенты могут оставаться в полном сознании и бодрствовать во время родов. Большинство из них могут эффективно тужиться с помощью эпидуральной анестезии. Эпидуральная анестезия, как правило, очень безопасна, но у некоторых людей возникает зуд, и обычно пациентам не рекомендуется пытаться ходить, хотя большинство из них все еще могут передвигаться в постели. Менее распространенные побочные эффекты, такие как тошнота, рвота и низкое кровяное давление, могут потребовать лечения. В редких случаях могут возникать серьезные неврологические побочные эффекты.
располагается. При введении иглы и катетера ощущается некоторый дискомфорт. После введения лекарств обезболивание наступает очень быстро, и пациенты могут оставаться в полном сознании и бодрствовать во время родов. Большинство из них могут эффективно тужиться с помощью эпидуральной анестезии. Эпидуральная анестезия, как правило, очень безопасна, но у некоторых людей возникает зуд, и обычно пациентам не рекомендуется пытаться ходить, хотя большинство из них все еще могут передвигаться в постели. Менее распространенные побочные эффекты, такие как тошнота, рвота и низкое кровяное давление, могут потребовать лечения. В редких случаях могут возникать серьезные неврологические побочные эффекты.
Блокада полового нерва представляет собой инъекцию местного анестетика (например, лидокаина) через вагинальный канал для облегчения боли в области влагалища и промежности. Блокада срамного нерва иногда может быть полезна в тех случаях, когда эпидуральная анестезия не обеспечивает достаточного обезболивания.
Системная анальгезия включает опиоиды и ингаляционную закись азота. Опиоиды , обычно вводимые внутривенно (в кровоток), могут уменьшать ощущение боли и оказывать успокаивающее действие. Однако степень обезболивания при системных опиоидах обычно менее надежна, чем при эпидуральной анестезии. Кроме того, могут быть побочные эффекты, такие как тошнота и рвота или проблемы с концентрацией внимания при потугах. Кроме того, опиоиды проникают через плаценту и могут оказывать временное побочное действие на плод или новорожденного, например изменение частоты сердечных сокращений плода или угнетение дыхания или сонливость новорожденного.
Вдыхание закиси азота предполагает самостоятельное введение закиси азота через ручную маску для лица. Закись азота действует и быстро прекращается, что, если его правильно рассчитать во время схваток, может обеспечить безопасное и несколько эффективное временное облегчение боли. Однако этот подход не так эффективен, как эпидуральная анестезия.

