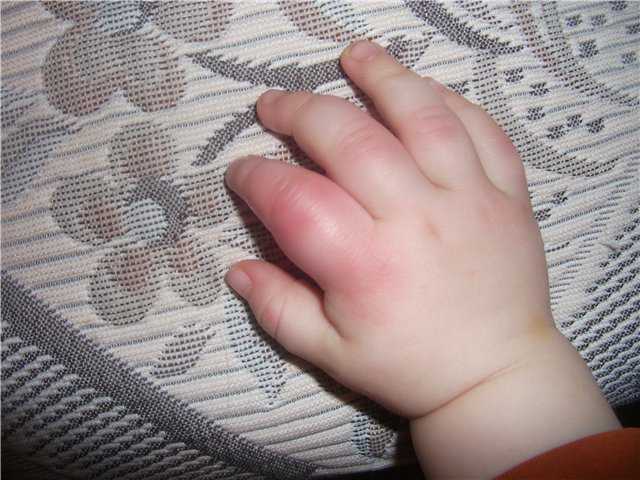
У грудничка покраснел пальчик: покраснел пальчик — 18 ответов
к чему может привести поход на маникюр
30 ноября 2021
15:35
«Быть можно дельным человеком и думать о красе ногтей», – писал Александр Сергеевич Пушкин. Иногда травма, полученная во время маникюра, может вызвать такое неприятное заболевание, как воспаление ногтевого ложа. В программе «О самом главном» на канале «Россия 1» рассказали, что такое панариций и назвали его признаки.
«Мы сегодня поговорим о воспалении ложа ногтя, которое действительно чаще всего бывает после маникюра. У хирургов это заболевание имеет свое название – оно называется «панариций», – сообщила главный врач клинической больницы МЕДСИ на Пятницком шоссе, доктор медицинских наук Татьяна Шаповаленко в программе «О самом главном» на канале «Россия 1». По словам врача, панариций, если его неправильно лечить или запустить, может привести к неприятным последствиям.
В программу обратилась зрительница Алена, которая не представляет свою жизнь без салонов красоты. Два года назад из-за обычного маникюра она едва не лишилась ногтя. «Я видела, что с моим пальцем большие проблемы: он красный, он пульсирует, там копится гной. Я пошла к хирургу, и он сказал, что нужно удалять», – рассказала Алена.
Два года назад из-за обычного маникюра она едва не лишилась ногтя. «Я видела, что с моим пальцем большие проблемы: он красный, он пульсирует, там копится гной. Я пошла к хирургу, и он сказал, что нужно удалять», – рассказала Алена.
При этом сразу девушка не хотела обращаться к врачу и надеялась, что все пройдет само. Она также воспользовалась советами из Интернета, усугубившими ее состояние. В Сети рекомендовали делать солевые и содовые ванночки, которые ей, естественно, не помогли. Татьяна Шаповаленко заметила, что любое воспаление ни в коем случае нельзя греть. В конце концов Алена все-таки отправилась в больницу, где ей убрали весь гной из-под ногтя. Период восстановления занял около девяти месяцев. Теперь девушка очень переживает, что однажды может столкнуться с этим заболеванием вновь.
Хирург Сергей Анатольевич Ухин рассказал, что острое гнойное воспаление кожи и мягких тканей пальца у женщин возникает, в основном, по двум причинам: или из-за травмы на кухне, или из-за неудачного маникюра.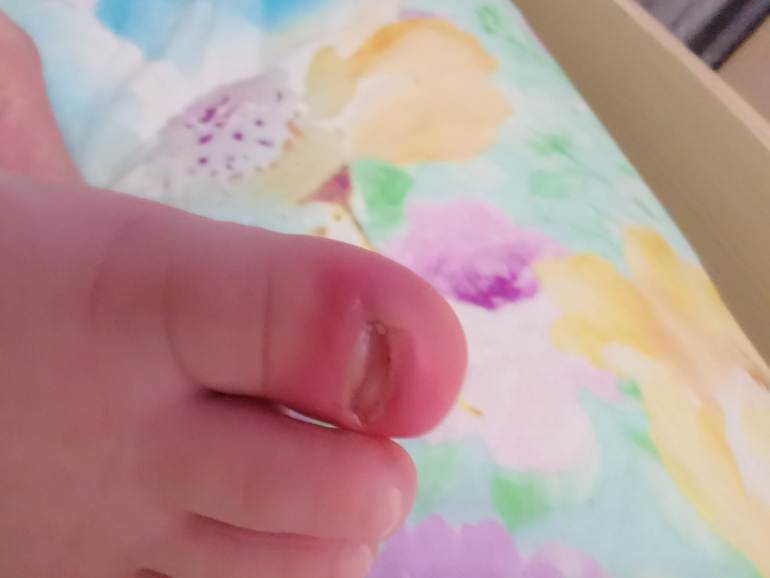 Врачи также перечислили признаки панариция, которые должны насторожить вас: покраснение пальца, местное повышение температуры, отечность пальца, общее недомогание, зуд и жжение (бывает в 50% случаев), болезненность, которая переходит на кисть или мышцы.
Врачи также перечислили признаки панариция, которые должны насторожить вас: покраснение пальца, местное повышение температуры, отечность пальца, общее недомогание, зуд и жжение (бывает в 50% случаев), болезненность, которая переходит на кисть или мышцы.
Как же избежать появления панариция? Прежде всего тщательно выбирайте салон, где вы будете делать маникюр. «Правильно ли мастер соблюдает все рекомендации? Надевает ли он перчатки? Обрабатывает ли руки перед тем, как делать маникюр? Обрабатывает ли он ваши руки? Работает ли он стерильными инструментами? Это те самые простые правила, на которые вы можете обратить внимание», – сказала Татьяна Шаповаленко.
Еще больше интересных новостей – в нашем Instagram (запрещена в РФ) и Telegram-канале @smotrim_ru.
здоровье
маникюр
ногти
общество
новости
спорт и здоровье
воспаление околоногтевого валика. лечение в Сумах
Пн.
 — Пт. 09:00 — 17:00
— Пт. 09:00 — 17:00
Сб. 09:00 — 15:00
Пр-т. М.Лушпы 31А
г. Сумы
Choose a languageРусУкр
Паронихия это гнойное воспаление околоногтевого валика и тканей у основания и по бокам ногтя. Основная причина — попадание инфекции под кожу в результате травмы, продолжительного воздействия химических веществ либо несоблюдение личной гигиены. Также причиной паронихии могут стать осложнения некоторых кожных, инфекционных или эндокринологических заболеваний.
Выделяют несколько форм паронихии:
- Турниоль — наиболее частая форма заболевания, характеризуется постепенно увеличивающимся нагноением и увеличением болезненных симптомов. Форма характерна для инфекционной паронихии, вызванной грибами рода Candida или стрептококковой инфекцией.
- Эрозивная и язвенная формы — развиваются при сифилисе, пузырчатке, болезни Дюринга. Характеризуются появлением на коже вокруг ногтя пузырьков и язв из которых периодически просачивается «сукровица» или же гной.
 Патологический процесс часто переходит на ноготь.
Патологический процесс часто переходит на ноготь. - Хроническая паронихия — длительно протекающий воспалительный процесс при котором может полностью отсутствовать кутикула, а ногтевая пластина часто утолщена или деформирована. Хроническая форма паронихии может быть следствием длительного воздействия химических веществ.
Описание и симптомы паронихии
Паронихия начинается с отека и покраснения околоногтевого валика. Наблюдается болезненные ощущения и локальное повышение температуры. Через некоторое время образовывается абсцесс и скопление гноя.
Дальнейшее течение заболевания приводит к самопроизвольному изливанию гноя из под ногтевого валика или под ногтевую пластину. Во втором случае ноготь приобретает желтовато-зеленый цвет. В некоторых случаях околоногтевой валик покрывается белесыми чешуйками или корочками, язвами или пузырьками.
При отсутствии лечения заболевание переходит в хроническую форму, при которой ноготь утолщается и деформируется. Возникает риск полной потери ногтевой пластины. Так же отсутствие лечения может быть чревато такими осложнениями, как флегмоне, абсцесс, некроз тканей, инфицирование сухожилий, сепсис.
Возникает риск полной потери ногтевой пластины. Так же отсутствие лечения может быть чревато такими осложнениями, как флегмоне, абсцесс, некроз тканей, инфицирование сухожилий, сепсис.
Диагностика и лечение паронихии
Диагностировать заболевание может только врач-хирург. В большинстве случаев для постановки диагноза достаточно простого осмотра. Но для того, чтобы определить причину заболевания возможно потребуется провести общий анализ крови, анализ крови на сахар и на реакцию Вассермана. Чтобы исключить грибковую инфекцию необходима биопсия ногтевой пластины (если патологический процесс затронул не только околоногтевые ткани, но и сам ноготь).
Поскольку различные причины и формы паронихии требуют различных методов лечения, рекомендуется обратиться к врачу при появлении первых симптомов заболевания. Если лечение начато в период первых 3 дней с начала заболевания, часто можно обойтись без хирургического вмешательства, методами консервативной терапии.
В случае нагноения потребуется вскрытие и дренирование гнойника методами амбулаторной хирургии. В условиях клиники ООО «ВЕРБА МЕДИКАЛ» это малоинвазивная операция, с использованием современного ультразвукового оборудования. Операция может быть проведена сразу после подтверждения диагноза. Уже на следующий день пациент может вернуться к привычной жизни. Но полное выздоровление может затянуться до 3 недель, в зависимости от причин и степени заболевания, в течении которых требуется наблюдение у врача-хирурга.
В условиях клиники ООО «ВЕРБА МЕДИКАЛ» это малоинвазивная операция, с использованием современного ультразвукового оборудования. Операция может быть проведена сразу после подтверждения диагноза. Уже на следующий день пациент может вернуться к привычной жизни. Но полное выздоровление может затянуться до 3 недель, в зависимости от причин и степени заболевания, в течении которых требуется наблюдение у врача-хирурга.
Для предотвращения тяжелых осложнений, запишитесь к хирургу клиники ООО «верба медикал» Солодовнику А.В. или Чумаку С.А. при первых признаках воспаления или отека околоногтевых тканей.
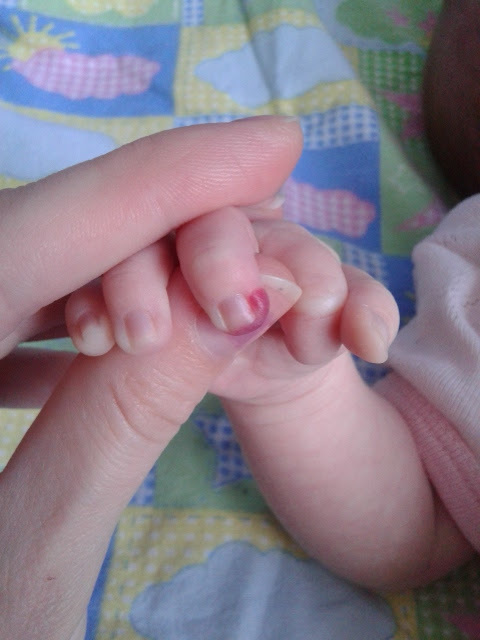
Младенец с красным опухшим указательным пальцем
12-месячный ребенок доставлен в ваш офис для осмотра покрасневшего, опухшего указательного пальца левой руки, который ее родители впервые заметили накануне вечером. Мать отрицает какую-либо известную травму или недавнее заболевание. Она говорит вам, что младенец немного беспокойный и не берет бутылочку так хорошо, как обычно.
СЛУЧАЙ: 12-месячный младенец доставлен в ваш офис для осмотра красного, опухшего указательного пальца левой руки, который ее родители впервые заметили накануне вечером. Мать отрицает какую-либо известную травму или недавнее заболевание. Она говорит вам, что младенец немного беспокойный и не берет бутылочку так хорошо, как обычно. Что вас беспокоит, когда вы осматриваете руку этого младенца?
• Паронихия
• Герпетический панариций
• Целлюлит
• Панариций
(Ответ и обсуждение начинаются на следующей странице.)
ОБСУЖДЕНИЕ: У этого ребенка 90 014 герпетический панариций. Инфекция была впервые описана Адамсоном в 1909 г.; в 1959 г. впервые было сообщено о профессиональном риске среди медицинских работников. Часто неправильно диагностируемый как бактериальная инфекция, герпетический панариций вызывается вирусом простого герпеса 1 (ВПГ-1) примерно в 60% случаев и вирусом простого герпеса 2 (ВПГ-2) в оставшихся 40%.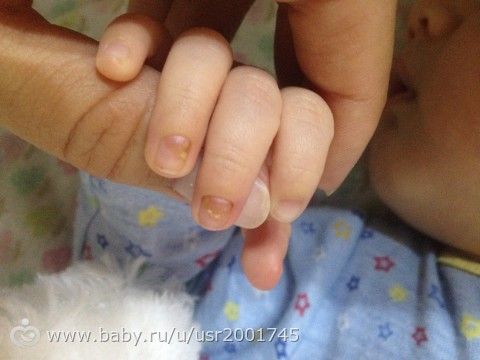 ВПГ-1 обычно поражает детей. Аутоинокуляция происходит из первичных поражений ротоглотки в результате сосания большого пальца у пациентов с герпетическим гингивостоматитом или лабиальным герпесом. У взрослых герпетический панариций обычно вызывается ВПГ-2, вторичной по отношению к аутоинокуляции генитальным герпесом.
ВПГ-1 обычно поражает детей. Аутоинокуляция происходит из первичных поражений ротоглотки в результате сосания большого пальца у пациентов с герпетическим гингивостоматитом или лабиальным герпесом. У взрослых герпетический панариций обычно вызывается ВПГ-2, вторичной по отношению к аутоинокуляции генитальным герпесом.
Физикальное обследование обычно выявляет сгруппированные везикулярные поражения или язвы размером от 1 до 3 мм с окружающей эритемой терминальной фаланги (рис. 1). Палец часто опухший и болезненный при пальпации. Первоначальной жалобой может быть покалывание или жжение пораженного пальца. Везикулярная жидкость может быть геморрагической или мутной, хотя обычно она прозрачная. Могут присутствовать эпитрохлеарные и подмышечные лимфатические узлы, а также могут присутствовать лимфангитические полосы (см. Рисунок 1 ). Осмотр полости рта (рис. 2) или в области гениталий часто выявляются сопутствующие герпетические поражения
Диагностические исследования и терапия. Хотя диагноз обычно ставится на основании клинического осмотра и анамнеза, для окончательной диагностики доступны различные лабораторные тесты. К ним относятся вирусные культуры, тест Цанка, титры сывороточных антител и флуоресцентное тестирование антител.
Хотя диагноз обычно ставится на основании клинического осмотра и анамнеза, для окончательной диагностики доступны различные лабораторные тесты. К ним относятся вирусные культуры, тест Цанка, титры сывороточных антител и флуоресцентное тестирование антител.
Поскольку герпетический панариций является самокупирующимся, лечение направлено на облегчение симптомов. Ацикловир для местного применения может быть полезен при первичных инфекциях и может уменьшить продолжительность симптомов, которые обычно длятся от 10 до 14 дней. Пациенты испытывают меньший дискомфорт, а разрешение симптомов ускоряется, если лечение начато в течение 48 часов после появления симптомов. Ранняя терапия может также сократить продолжительность вирусовыделения, которое обычно длится несколько дней. Пероральный ацикловир может предотвратить рецидивы, если терапия начата в продромальный период.
Лечение бактериальной суперинфекции антибиотиками. Рецидивы могут возникать у 20-50% пострадавших. Панариций поражает пульповое пространство концевой фаланги и обычно болезненное, эритематозное и опухшее. Везикулярные поражения не являются частью этого болезненного процесса.
Везикулярные поражения не являются частью этого болезненного процесса.
Герпетический панариций часто путают с паронихией , которую часто сначала лечат хирургическим разрезом. Это вмешательство может привести к задержке разрешения, бактериальной инфекции или системному распространению и осложнениям.
Целлюлит может быть осложнением бактериальной суперинфекции у пациента с герпетическим панарицием. Сбор анамнеза и физикальное обследование должны помочь определить причину основного болезненного процесса.
Ссылки:
ДЛЯ ДОПОЛНИТЕЛЬНОЙ ИНФОРМАЦИИ:
•Cockerell C. Диагностика и лечение кожных инфекций HSV.
West J Med.
1996; 164:518-520.
•Клотц РВ. Герпетический панариций: профессиональная опасность.
ААНА Дж.
1990;58:8-13.
•Kohl S. Вирус простого герпеса. В: Фейгин Р.Д., Черри Д.Д., ред.
Учебник детских инфекционных болезней.
4-е изд. Филадельфия: WB Saunders Co; 1998:1703-1731.
• Вайсман Э., Тронкаль Дж. А.: Герпетический панариций: история болезни.
J Fam Prac.
1991;33:516, 520.
Паронихия (для родителей) — Детская первичная больница
Что такое паронихия?
Паронихия (pahr-uh-NIK-ee-uh) — это инфекция кожи вокруг ногтя пальца руки или ноги. Зараженная область может стать опухшей, красной и болезненной, может образоваться заполненный гноем пузырь (абсцесс).
В большинстве случаев паронихия не является серьезной и ее можно лечить дома. В редких случаях инфекция может распространиться на остальную часть пальца руки или ноги и привести к более глубокому заражению, для которого может потребоваться помощь врача.
У детей обычно не бывает паронихии на пальце ноги (если только у них нет вросшего ногтя). Но паронихия ногтей — одна из самых распространенных инфекций рук.
Что вызывает паронихию?
Паронихия обычно возникает при раздражении или повреждении кожи вокруг ногтя.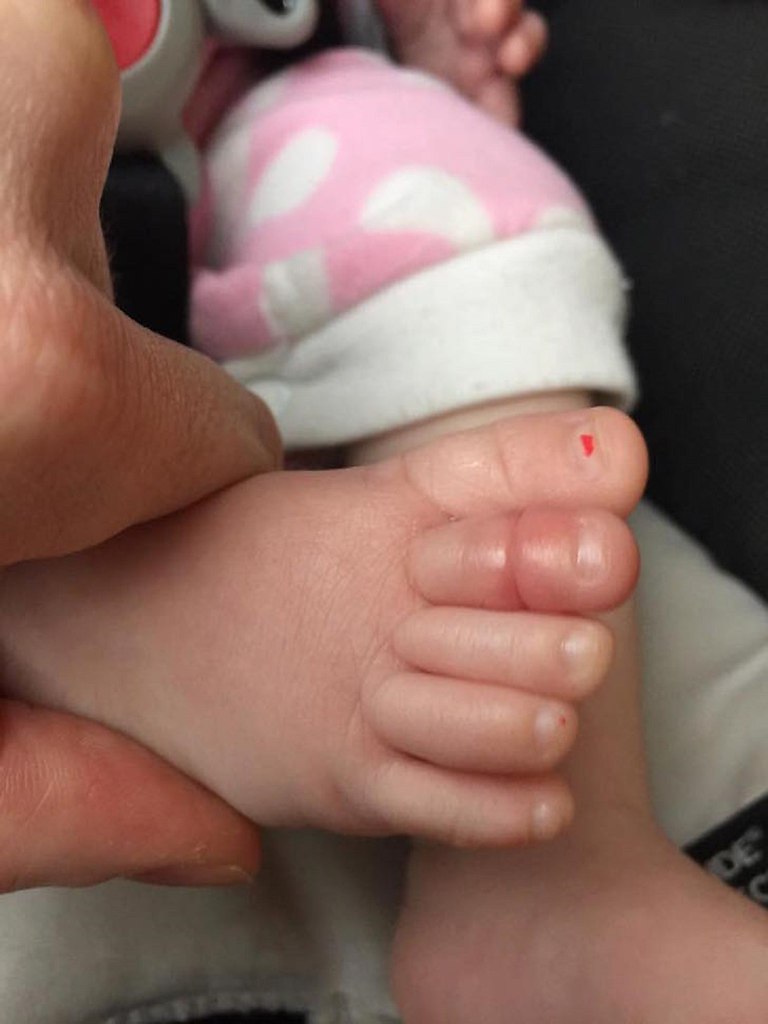 Когда кожа повреждена таким образом, микробы могут проникнуть внутрь и вызвать инфекцию. Эти микробы могут быть:
Когда кожа повреждена таким образом, микробы могут проникнуть внутрь и вызвать инфекцию. Эти микробы могут быть:
- бактерии, вызывающие бактериальную паронихию
- грибы, вызывающие грибковую паронихию
Вещи, которые могут повредить кожу вокруг ногтя, включают:
901 03
паронихийные инфекции.
Каковы признаки и симптомы паронихии?
Если у вашего ребенка паронихия, ее обычно легко распознать. Ищите:
- область красной опухшей кожи вокруг ногтя, болезненная, теплая и нежная на ощупь
- гнойный пузырь
Бактериальная паронихия:
- обычно появляется очень внезапно
Грибковая паронихия:
- 901 04 может занять больше времени, чтобы заметить, и вызывает менее очевидные симптомы
- может быть хроническим заболеванием (последнее длительное время)
Хроническая паронихия может вызывать изменения пораженного ногтя. Он может изменить цвет или выглядеть так, как будто он отделен или имеет неправильную форму.
Он может изменить цвет или выглядеть так, как будто он отделен или имеет неправильную форму.
В редких случаях, если паронихия особенно тяжелая и не лечится, инфекция может распространиться за пределы области ногтя.
Как диагностируется паронихия?
Обычно врач может диагностировать паронихию, осматривая зараженную область. В некоторых случаях они могут взять образец гноя для проверки в лаборатории, чтобы определить, какой тип бактерий или грибков вызвал инфекцию.
Как лечится паронихия?
Лечение паронихии зависит от того, насколько серьезна инфекция и начала ли она распространяться. Часто замачивание зараженного ногтя в теплой воде на 20 минут несколько раз в день помогает ему зажить самостоятельно в течение нескольких дней. Также может быть рекомендована безрецептурная местная антибактериальная мазь.
Если есть абсцесс, врачу может потребоваться дренировать его. В редких случаях может потребоваться удаление части ногтя. Врач также может назначить антибиотики для лечения инфекции.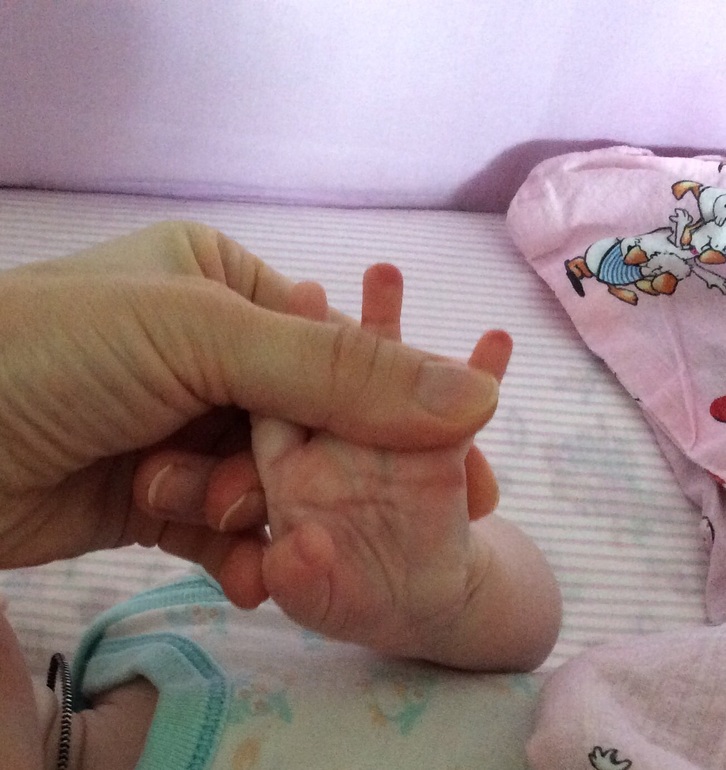
Обычно после дренирования абсцесса пораженный палец руки или ноги быстро заживает без долговременных проблем.
При грибковой паронихии врач может назначить противогрибковые кремы, лосьоны или пероральные (пероральные) лекарства.
Можно ли предотвратить паронихию?
Предложите детям следовать этим советам, чтобы снизить риск паронихии:
- Не грызите и не ковыряйте ногти.
- Подстригите ногти на руках и ногах кусачками или маникюрными ножницами и сгладьте края наждачной пластиной или пилочкой для ногтей. Лучшее время для этого – после ванны или душа, когда ногти мягче. Им не следует стричь ногти слишком коротко.
- Не отодвигайте кутикулу и не обрезайте ее, а также не используйте средство для удаления кутикулы. Повреждение кутикулы может позволить бактериям проникнуть в кожу и вызвать инфекцию.
- Наденьте резиновые перчатки, если есть вероятность контакта рук с агрессивными моющими средствами или химическими веществами.