Ттг норма в 3 триместре: Гестационный гипотиреоз — цены на лечение, симптомы и диагностика заболевания в клинике «Мать и дитя» в Москве
ТТГ (тиреотропный гормон) в медицинском центре «Мать и Дитя»
Тиреотропный гормон (ТТГ) – гликопротеин, вырабатываемый клетками передней доли гипофиза. Он является важным элементом системы обмена веществ и управляет функциями щитовидной железы, поэтому ТТГ называют регулирующим гормоном.
Роль и значение ТТГ в организме
Тиреотропин регулирует активность тиреоидных гормонов – трийодтиронина (Т3) и тироксина (Т4). Все они тесно связаны по типу обратной связи. Недостаток Т3 и Т4 стимулирует выработку ТТГ, а их избыток угнетает синтез тиреотропина. Кроме регулирующей функции, тиреотропный гормон:
- контролирует поступление йода в ткани щитовидной железы;
- стимулирует процесс расщепления жиров;
- ускоряет образование в организме белков, фосфолипидов, ДНК и РНК.
При нарушении выработки ТТГ ткани щитовидной железы разрастаются, железа увеличивается в размере, и эту патологию называют зобом. При этом функция гипертрофированной железы нарушается, что влияет на обменные процессы во всем организме.
Для определения уровня гормона ТТГ проводят анализ крови. Количество гормона измеряется в мЕд\л и варьирует в зависимости от возраста, времени суток, состояния, вида употребляемых лекарств.
Показания к назначению анализов
Основанием для назначения анализа на ТТГ является:
- подозрение на дисфункцию щитовидной железы;
- бесплодие у мужчин или ослабление потенции;
- лечение с помощью гормонзаместительной терапии;
- заболевания сердца;
- облысение;
- нарушение менструального цикла у женщин;
- депрессивное состояние;
- миопатия – патология мышечной ткани;
- задержка физического и умственного развития у детей и др.
Анализ на ТТГ, как правило, проводят с одновременным исследованием содержания в крови гормонов щитовидной железы, для того чтобы получить полную картину функции и состояния «щитовидки».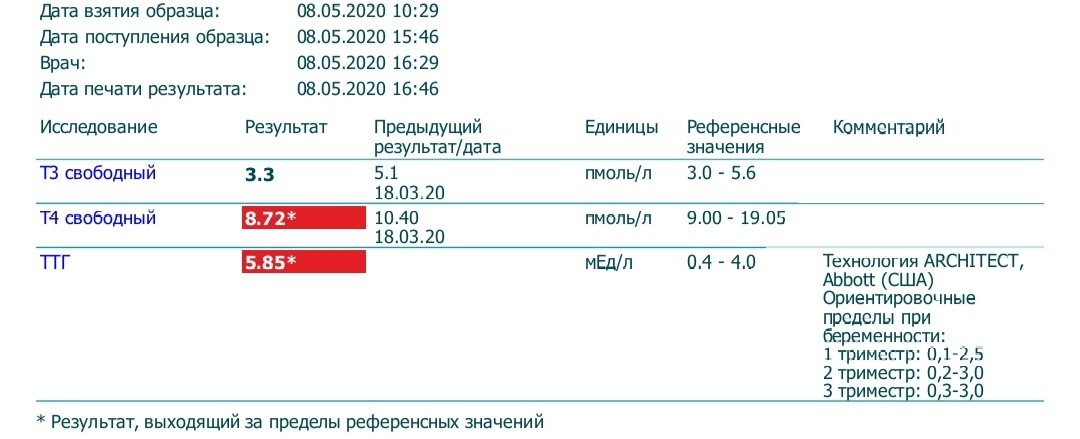 Когда сдавать анализ, определяет опытный эндокринолог, так как некоторые состояния, например, беременность, время суток, состояния после оперативного вмешательства могут влиять на уровень гормонов щитовидной железы и ТТГ.
Когда сдавать анализ, определяет опытный эндокринолог, так как некоторые состояния, например, беременность, время суток, состояния после оперативного вмешательства могут влиять на уровень гормонов щитовидной железы и ТТГ.
Подготовка и проведение анализа
Анализ на ТТГ можно сдавать в любой лаборатории, принимающей кровь на анализ – в поликлинике по месту жительства или в частной лаборатории медицинского центра, в ведомственном медучреждении. Перед тем, как отправиться на исследования уровня гормона ТТГ, необходимо предварительно подготовиться. Подготовка должна начаться заранее и состоять из следующих правил:
- за 2-3 дня до того, как сдавать кровь нужно исключить прием лекарственных препаратов (после согласования с врачом), высокие физические нагрузки, избегать стрессов;
- исключить прием алкоголя, курение, воздействие низких или высоких температур на организм;
- анализ крови сдают натощак, поэтому за 12 часов до назначенного времени не стоит принимать пищу, ограничиться только водой;
- анализ сдают утром (8-11 часов) из-за наличия циркадных ритмов в синтезе гормона.
Несоблюдение перечисленных правил подготовки к сдаче анализа крови негативно отразится на его результате.
После подготовки сотрудник лаборатории берет кровь из вены для проведения анализа. Если у человека уже проводился подобный анализ, и результат исследований был выше нормы, то необходимо проводить контроль уровня ТТГ дважды в год.
Норма ТТГ указана в бланке анализа и можно самостоятельно сравнить полученный результат с референсными значениями, но расшифровку должен провести специалист. Норма ТТГ зависит от возраста и состояния, поэтому референсные значения различаются:
| Референсные значения уровня ТТГ в разных возрастных группах (мЕд/л) | |
| У детей | |
| новорожденных | 1,1-17,0 |
| 1-2,5 мес | 0,6-10,0 |
| 2,5-14 мес | 0,4-7,0 |
| 14 мес. | 0,4-6,0 |
| 5-14 лет | 0,4-5,0 |
| старше 14 лет | 0,4-4,0 |
| У женщин | |
| Половозрелого возраста | 0,4-4,0 |
| При беременности: | |
| 1 триместр | 0,1-0,4 |
| 2 триместр | 0,3-2,8 |
| 3 триместр | 0,4-3,5 |
| У мужчин | |
| Половозрелого возраста | 0,29-4,9 |
На показатели ТТГ при беременности влияет даже количество плодов. Так при многоплодной беременности уровень гормона снижается обязательно, а при одноплодной – в ¼ случаев.
Расшифровка результатов исследований
Если уровень ТТГ повышен, то это может указывать на ряд патологий в организме, например:
- состояние после резекции желчного пузыря;
- беременность;
- нарушение функции надпочечников;
- резистентность (устойчивость) к гормонам щитовидной железы;
- новообразование в гипофизе;
- дисфункция ЦНС;
- тиреоидит Хашимото.
Высокий уровень ТТГ может свидетельствовать о нарушении правил подготовки к анализу. Низкий уровень гормона может быть вызван строгой диетой, голоданием, стрессом, воспалительным процессом.
Если уровень тиреотропина понижен, то это может свидетельствовать о:
- нарушении структуры щитовидки – новообразование, гиперплазия;
- психических заболеваниях;
- токсикоинфекции или травме железы;
- нарушении дозы гормональных препаратов;
- некрозе клеток после гестоза.
Расшифровка результата должна проводиться только специалистом, так как причины дисбаланса могут быть различны и должны рассматриваться в совокупности симптомов и признаков.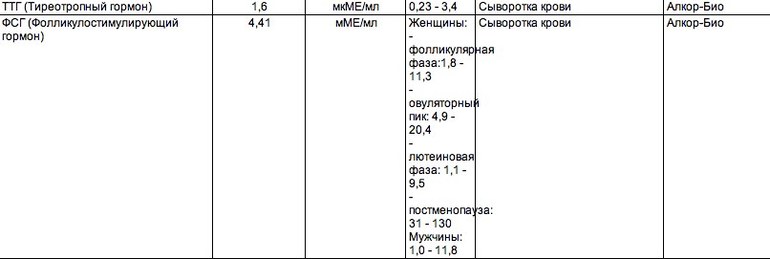
Стоимость анализа
В зависимости от региона, уровня медицинского учреждения и количества исследуемых гормонов формируется цена на услугу. Можно предварительно провести мониторинг цен на исследование ТТГ по опубликованным на сайтах лабораторий прейскурантам. Сколько стоит анализ, лучше узнавать непосредственно в лаборатории, так как многие частные учреждения применяют систему скидок, бонусов и программу кредитования.
Субклинический гипотиреоз и беременность | Шестакова Т.П.
В обзоре представлены последние данные о влиянии субклинического гипотиреоза на течение беременности и ее исходы.
Введение
Особое отношение к субклиническому гипотиреозу объясняется тем, что до настоящего времени не выработана однозначная тактика в отношении этого заболевания, особенно когда оно выявляется во время планирования или после наступления беременности. Многие вопросы или не изучены, или имеют противоречивые данные, так что врач принимает решение, основываясь на своих представлениях об этом заболевании. В последнее время опубликованы данные многочисленных исследований, метаанализов, посвященных этой теме. В связи с этим представляется актуальным рассмотреть некоторые вопросы, связанные с субклиническим гипотиреозом и беременностью, которые интересуют прежде всего практического врача.
Ключевыми вопросами являются, во‑первых, критерии диагностики субклинического гипотиреоза во время беременности, которые неразрывно связаны с понятием нормы тиреотропного гормона (ТТГ) для беременных; во‑вторых, влияние субклинического гипотиреоза на фертильность женщины, течение и исходы беременности.
Нормы ТТГ при беременности
Прежде всего обсудим понятие нормы ТТГ для беременных женщин. Отличия от общей популяции обусловлены физиологическими изменениями тиреоидной функции во время беременности.
Проникновение тиреоидных гормонов через плаценту к плоду, увеличение концентрации тиреоидсвязывающего
глобулина, сопровождающееся повышенным связыванием гормонов, и их повышенный распад в плаценте под воздействием дейодиназы 3-го типа диктуют увеличение синтеза тиреоидных гормонов в организме женщины. Для усиленного синтеза гормонов необходимо, чтобы щитовидная железа имела достаточно функциональных резервов и отсутствовал дефицит йода. Дополнительным стимулом для повышения функциональной активности щитовидной железы в I триместре беременности является плацентарный гормон — хорионический гонадотропин человека (ХГЧ), агонист ТТГ, способный взаимодействовать с его рецепторами. Около 8-й недели на пике секреции ХГЧ повышается синтез тиреоидных гормонов, которые по механизму отрицательной обратной связи подавляют выработку ТТГ, так что для I триместра типично снижение ТТГ, иногда ниже нормы. По окончании I триместра по мере снижения ХГЧ происходит восстановление уровня ТТГ до исходных значений [1].
Для усиленного синтеза гормонов необходимо, чтобы щитовидная железа имела достаточно функциональных резервов и отсутствовал дефицит йода. Дополнительным стимулом для повышения функциональной активности щитовидной железы в I триместре беременности является плацентарный гормон — хорионический гонадотропин человека (ХГЧ), агонист ТТГ, способный взаимодействовать с его рецепторами. Около 8-й недели на пике секреции ХГЧ повышается синтез тиреоидных гормонов, которые по механизму отрицательной обратной связи подавляют выработку ТТГ, так что для I триместра типично снижение ТТГ, иногда ниже нормы. По окончании I триместра по мере снижения ХГЧ происходит восстановление уровня ТТГ до исходных значений [1].
В исследованиях показано, что уровень ТТГ и свободного Т4, но несвободного Т3, статистически значимо изменяется в разные сроки беременности, причем минимальный уровень ТТГ наблюдается в начале беременности, а минимальный уровень свободного Т4 — в конце беременности [2].
Нормальный уровень тиреоидных гормонов важен и для беременной женщины, и для плода, особенно в I триместре, когда собственная щитовидная железа плода еще не функционирует. Принимая во внимание физиологические изменения функции щитовидной железы во время беременности и важность сохранения нормального уровня тиреоидных гормонов для правильного формирования и роста плода, необходимо четко определить понятие нормы для беременной женщины, и эту норму сохранять на протяжении всей беременности. Кроме того, необходимо оценить оправданность медицинских вмешательств во время беременности, принимая во внимание не только здоровье женщины, но и здоровье ее будущего ребенка.
С 2011 г. в нашей стране, как и во многих других странах, использовались триместрспецифичные нормы ТТГ, рекомендуемые Американской тиреоидологической ассоциацией (АТА): для I триместра 0,1–2,5 мЕд/л, для II триместра — 0,2–3,0 мЕд/л и для III триместра — 0,3–3,0 мЕд/л. Необходимо заметить, что в рекомендациях АТА данные нормы предлагались только для лабораторий, которые по каким-либо причинам не имеют собственных установленных норм. Рекомендуемые референсные интервалы ТТГ основывались на результатах шести когортных исследований, проведенных в США и некоторых странах Европы, в которых было показано, что в I триместре уровень ТТГ у беременных значительно ниже, чем во II и III триместрах [3].
Рекомендуемые референсные интервалы ТТГ основывались на результатах шести когортных исследований, проведенных в США и некоторых странах Европы, в которых было показано, что в I триместре уровень ТТГ у беременных значительно ниже, чем во II и III триместрах [3].
Однако использование такой нормы приводило во многих странах к очень высокой распространенности субклинического гипотиреоза. Так, при использовании в качестве верхней границы нормы ТТГ для I триместра 2,5 мЕд/л в одном исследовании, проведенном в Китае, субклинический гипотиреоз выявлялся у 27,8% беременных, в некоторых районах Испании у 37%, а в Чехии у 21% [4–6].
В связи с этим во многих странах Азии и Европы были проведены исследования по определению собственных норм ТТГ. При суммировании данных этих исследований было показано, что уровень ТТГ у беременных без патологии щитовидной железы, проживающих в различных регионах, значительно отличается. В I триместре верхняя граница нормальных показателей ТТГ находится в интервале от 2,15 до 4,68 мЕд/л. При использовании региональных норм ТТГ частота гипотиреоза значительно снижалась и составила в среднем около 4% [7, 8].
Надо заметить, что более высокая, чем 2,5–3,0 мЕд/л, верхняя граница нормы ТТГ была выявлена не только в странах Азии, таких как Индия, Южная Корея, Китай [4, 9], но и в некоторых странах Европы, например Нидерландах, Чехии, Испании [10–12]. Эти отличия могут объясняться этническими особенностями, а также обеспеченностью йодом региона, в котором проводится исследование, и распространенностью носительства антитиреоидных антител [13].
Учитывая накопленные данные, рекомендации АТА вышли в 2017 г. с некоторыми изменениями. По-прежнему предпочтительным является использование нормы ТТГ для беременных, определенной в данной популяции с учетом места проживания. Но если такие нормы не могут быть определены по каким-либо причинам, то рекомендуется использовать обычно применяемые в данной популяции референсные значения [14].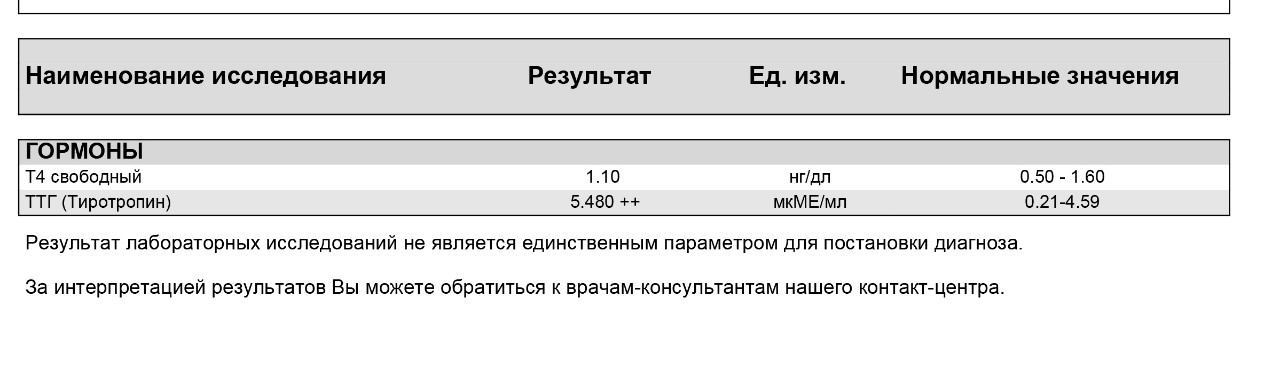 Однако в этом случае не учитываются физиологические изменения ТТГ, особенно в I триместре беременности. В исследовании, проведенном в Нидерландах, показано, что при использовании общепопуляционных норм ТТГ невозможно выявить вовремя всех беременных со сниженной функцией щитовидной железы, что сказывается на исходах беременности [15]. В связи с этим целесообразно снизить обычно используемую верхнюю границу нормы ТТГ на 0,5 мЕд/л, что также учтено в последних рекомендация АТА [14].
Однако в этом случае не учитываются физиологические изменения ТТГ, особенно в I триместре беременности. В исследовании, проведенном в Нидерландах, показано, что при использовании общепопуляционных норм ТТГ невозможно выявить вовремя всех беременных со сниженной функцией щитовидной железы, что сказывается на исходах беременности [15]. В связи с этим целесообразно снизить обычно используемую верхнюю границу нормы ТТГ на 0,5 мЕд/л, что также учтено в последних рекомендация АТА [14].
Таким образом, учитывая накопленные данные и последние рекомендации АТА, в настоящее время рекомендуется использовать либо нормы для беременных, определенные в данной этнической группе с учетом региона проживания, либо обычно используемые популяционные нормы со сниженной верхней границей на 0,5 мЕд/л.
К сожалению, в России в настоящее время нет национальных клинических рекомендаций по диагностике и лечению заболеваний щитовидной железы во время беременности. В такой ситуации каждый врач основывается на доступных ему информационных ресурсах. На известном в России и пользующeмся большой популярностью у врачей интернет-ресурсе «Тиронет.ру» в клинических рекомендациях, основанных на предыдущей версии рекомендаций АТА, уровень ТТГ
Влияние субклинического гипотиреоза на фертильность, течение и исходы беременности
Чтобы определить показания для лечения субклинического гипотиреоза, необходимо учитывать влияние различного уровня ТТГ на течение беременности и ее исходы. К сожалению, не во всех исследованиях выделяют группы беременных с разной степенью повышения ТТГ и учитывают титр антитиреоидных антител, которые также влияют на течение беременности. В исследовании N. Benhadi [17] выявлена положительная корреляция между уровнем ТТГ, начиная с нормальных показателей, и самопроизвольным прерыванием беременности: при каждом удвоении ТТГ вероятность выкидыша увеличивалась на 80%. Повышение ТТГ в интервале 2,5–5,0 мЕд/л у женщин без антитиреоидных антител сопровождается повышением риска выкидыша примерно в 2 раза, причем как на ранних, так и на поздних сроках беременности [18, 19].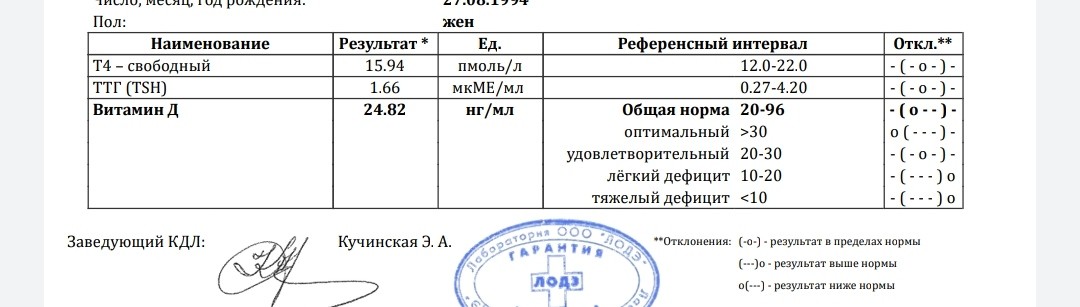
Надо заметить, что влияние субклинического гипотиреоза на вынашивание беременности возрастает при использовании локальных норм ТТГ. Исследование, проведенное в Австралии, показало, что риск выкидыша увеличивается в 3,66 раза при ТТГ>95 персентиля на ранних сроках беременности, хотя ТТГ>95 персентиля объединяет субклинический и манифестный гипотиреоз, что может сказываться на результатах исследования [20].
Риски самопроизвольного прерывания беременности увеличиваются при сочетании повышенного ТТГ и высокого титра антител к тиреопероксидазе (ТПО). В исследовании C. Lopez-Tinoco et al. [21] было продемонстрировано, что наличие антител к ТПО у беременных с субклиническим гипотиреозом повышает риск прерывания беременности более чем в 10 раз. Похожие данные получили исследователи из Китая. Наибольший риск выкидыша был выявлен в группе беременных с субклиническим гипотиреозом (ТТГ 5–10 мЕд/л) и повышенным титром антител к ТПО (отношение шансов (ОШ) 9,56; p2,5 мЕд/л и высоком титре антитиреоидных антител.
Однако не во всех исследованиях подтверждено негативное влияние ТТГ>2,5 мЕд/л на течение беременности. Так, в исследовании H. Liu [22] статистически значимых различий в частоте прерывания беременности в группах беременных с ТТГ
В Кокрановском обзоре проведено сравнение исходов беременности при тотальном скрининге на тиреоидную дисфункцию и скрининге на основании факторов риска. При ТТГ>2,5 мЕд/л беременным проводилась заместительная терапия левотироксином. В группе универсального скрининга гораздо чаще выявлялся гипотиреоз (ОШ 3,15) и чаще назначалась фармакотерапия, но, несмотря на лучшее выявление гипотиреоза в группе тотального скрининга, различий по осложнениям беременности и ее исходам не выявлено. Авторы сделали вывод, что тотальный скрининг не улучшает исходов беременности [23]. Однако нельзя исключить в данном исследовании влияния массы, т. к. здоровые беременные значительно превосходили числом больных гипотиреозом в обеих группах.
Противоречивые данные получены при исследовании ассоциации субклинического гипотиреоза и преждевременных родов. В исследовании Casey et al. [24] выявлена связь субклинического гипотиреоза и родов ранее 34 нед. гестации, но при этом такой связи не обнаружено для сроков менее 32 или менее 36 нед. В дальнейшем в подобных исследованиях получены противоречивые данные, обусловленные отчасти объединением в одну группу беременных с субклиническим и манифестным гипотиреозом, а также включением в исследование беременных с антитиреоидными антителами.
Как было показано T. Korevaar et al. [25], осложненное течение беременности зависит от степени повышения ТТГ. Беременные были разделены на группы в зависимости от уровня ТТГ: 2,5–4,0 мЕд/л или более 4,0 мЕ/л. При ТТГ ниже 4,0 мЕд/л не выявлено повышения частоты преждевременных родов, тогда как при ТТГ>4,0 мЕд/л риск родов ранее 37 нед. повышался в 1,9 раза, а ранее 34 нед. — в 2,5 раза. Но первичный анализ проводился без учета титра антител к ТПО. При исключении из анализа беременных с повышенными антителами к ТПО разница между группами исчезла, и даже изолированное повышение ТТГ>4 мЕд/л не влияло на частоту преждевременных родов. Данное исследование еще раз продемонстрировало важность разграничения беременных с нормальным и повышенным титром антител к ТПО, т. к. они являются самостоятельным фактором риска осложненного течения беременности.
Влияние субклинического гипотиреоза на развитие ассоциированной с беременностью гипертензии и преэклампсии представляется на данный момент сомнительным. Ранее в когортных исследованиях выявлялась ассоциация субклинического гипотиреоза и преэклампсии, но только если скрининг на гипотиреоз проводился на поздних сроках беременности. Если же функция щитовидной железы исследовалась до 20 нед. беременности, то никакой зависимости не выявлялось [26, 27]. Предполагается, что на начальных стадиях развития преэклампсии плацентой могут вырабатываться факторы, влияющие на функцию щитовидной железы [28]. При повышенном ТТГ (>2,15 мЕд/л) в I триместре беременности не выявлено увеличения частоты осложнений беременности, в т. ч. преэклампсии, развивающихся после 20 нед. [29].
При повышенном ТТГ (>2,15 мЕд/л) в I триместре беременности не выявлено увеличения частоты осложнений беременности, в т. ч. преэклампсии, развивающихся после 20 нед. [29].
При изучении умеренно повышенного ТТГ, от 2,5 мЕд/л до 97,5 персентиля, и популяционной нормы было выявлено повышение частоты преэклампсии только у беременных с высоконормальным свободным Т4, у остальных высоконормальный уровень ТТГ не влиял на частоту преэклампсии [11]. Однако в некоторых исследованиях все же выявлялась ассоциация между повышенным ТТГ и повышенным артериальным давлением во время беременности. Так, например, в исследовании L. M. Chen [30] выявлены повышенный риск гестационной гипертензии, а также маленькая масса тела плода у беременных с субклиническим гипотиреозом. То есть на первый взгляд были получены диаметрально противоположные результаты. Но в данном исследовании субклинический гипотиреоз диагностировался при ТТГ>3,47 мЕд/л, который был определен как верхняя граница нормы в данной лаборатории, что значительно выше, чем 2,5 мЕд/л. Вероятно, именно применяемый для диагностики субклинического гипотиреоза уровень ТТГ сказывается на результатах исследования его влияния на течение беременности.
Обычно при противоречивых данных применяется метод метаанализа для выявления истины. Недавно проведенный метаанализ 18 когортных исследований показал, что субклинический гипотиреоз ассоциируется с несколькими неблагоприятными исходами беременности, такими как выкидыш (ОШ 2,01; 95% доверительный интервал (ДИ) 1,6–2,44), плацентарная недостаточность (ОШ 2,14; 95% ДИ 1,23–3,7) и повышенная неонатальная смертность (ОШ 2,58; 95% ДИ 1,41–4,73). Ассоциации с другими неблагоприятными исходами, как, например, преэклампсия, не выявлено [31]. Надо заметить, что исследования, включенные в метаанализ, применяли различные пороговые значения ТТГ для диагностики субклинического гипотиреоза. Только в 6 из 18 исследований пороговым значением ТТГ являлся уровень 2,15–2,5 мЕд/л. Причем в три исследования включались беременные с ТТГ≥2,5 мЕд/л и нормальным уровнем свободного Т4. То есть степень повышения ТТГ могла быть различной, от 2,5 до 10 мЕд/л. А как мы видим по другим исследованиям, различная степень повышения ТТГ оказывает неодинаковое влияние на исходы беременности. В большинстве исследований метаанализа субклинический гипотиреоз диагностировался при ТТГ>3,5 мЕд/л. А это как раз рекомендуемая сегодня верхняя граница нормы ТТГ для беременных, если использовать модифицированные общепопуляционные нормы.
То есть степень повышения ТТГ могла быть различной, от 2,5 до 10 мЕд/л. А как мы видим по другим исследованиям, различная степень повышения ТТГ оказывает неодинаковое влияние на исходы беременности. В большинстве исследований метаанализа субклинический гипотиреоз диагностировался при ТТГ>3,5 мЕд/л. А это как раз рекомендуемая сегодня верхняя граница нормы ТТГ для беременных, если использовать модифицированные общепопуляционные нормы.
Влияния ТТГ от 2,5 до 4 мЕд/л на психоневрологическое развитие плода и другие показатели здоровья плода не выявлено [31, 32].
Учитывая полученные в настоящее время данные, можно считать, что ТТГ>2,5 мЕд/л ассоциирован с самопроизвольным прерыванием беременности. Другие неблагоприятные исходы беременности связаны с более высоким пороговым значением ТТГ. Особого внимания заслуживают беременные с повышенным ТТГ и антитиреоидными антителами. В этом случае неблагоприятное влияние на течение беременности увеличивается.
Но необходимо понимать, изменится ли ситуация к лучшему, если компенсировать функцию щитовидной железы при субклиническом гипотиреозе у беременных. Многие исследователи поддерживают идею лечения, т. к. оно довольно безопасно и может оказать положительное воздействие на вынашивание беременности [32]. Исходы беременности у женщин, принимавших левотироксин натрия по поводу манифестного или субклинического (ТТГ>2,5 мЕд/л) гипотиреоза, и эутиреоидных женщин не различались. А это свидетельствует о безопасности лечения левотироксином натрия, во всяком случае относительно беременности [33].
Назначение левотироксина натрия беременным с ТТГ выше нормы, определенной в локальной лаборатории, приводил к суммарному снижению осложнений беременности. Причем эффект зависел от сроков начала лечения и времени, затраченного на достижение целевого уровня ТТГ.
Частота осложнений уменьшалась, если лечение начиналось до 12 нед. беременности и цель лечения достигалась менее чем за 4 нед. [34].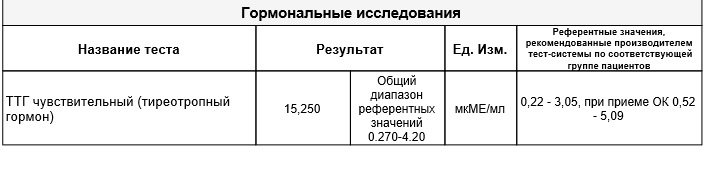
В исследовании S. Maraka et al. [35] показано, что назначение заместительной терапии при ТТГ 2,5–5 мЕд/л снижает риск внутриутробной задержки развития плода и низкой балльной оценки состояния плода при рождении по шкале Апгар. По другим исходам беременности, в т. ч. самопроизвольному прерыванию беременности, отличий не выявлено.
В других исследованиях положительный эффект от лечения левотироксином выявлялся только в группах беременных с ТТГ>4,0–5,0 мЕд/л. При этом в одном исследовании показано значительное снижение частоты преждевременных родов (ОШ 0,38; 95% ДИ 0,15–0,98). У беременных с ТТГ 2,5–4,0 мЕд/л назначение заместительной терапии не улучшало исходов беременности [36–38].
Таким образом, в настоящее время положительное влияние заместительной терапии левотироксином натрия при уровне ТТГ 2,5–4,0 мЕд/л, особенно при нормальном уровне антитиреоидных антител, не доказано. Вместе с тем при более выраженном повышении ТТГ положительное влияние лечения не вызывает сомнения. Возможно, положительное влияние проявляется только при использовании локальных норм ТТГ, что увеличивает важность их определения.
Основываясь на последних данных, можно сделать вывод, что во время беременности для принятия решения о назначении лечения левотироксином натрия лучше использовать локальные нормы ТТГ. При отсутствии локальных норм, либо при ТТГ>2,5 мЕд/л у беременных с антитиреоидными антителами, либо ТТГ>3,5 мЕд/л у женщин без антител назначение заместительной терапии как минимум снижает вероятность самопроизвольного прерывания беременности, а возможно, имеет и другие положительные влияния, особенно если инициируется на ранних сроках беременности.
Субклинический гипотиреоз и фертильность
Важный вопрос — каково влияние субклинического гипотиреоза на фертильность женщины. И этот вопрос порождает еще два: 1) при каком уровне ТТГ необходимо начинать лечение при планировании беременности
и 2) каков целевой уровень ТТГ на стадии планирования беременности.
При выявлении у женщины на стадии планирования беременности ТТГ более общепопуляционной нормы назначение лечения не вызывает сомнения. Сложнее решить вопрос о необходимости лечения при нормальновысоком уровне ТТГ. В последнее время появляется все больше данных о влиянии умеренно повышенного ТТГ на фертильность. Действительно, было установлено, что при бесплодии у женщины уровень ТТГ выше, чем в группе контроля, особенно если причиной бесплодия являлась дисфункция яичников либо причина была неизвестна. [39]. В одном из исследований назначение левотироксина натрия бесплодным женщинам с ТТГ>3 мЕд/л у 84,1% женщин сопровождалось наступлением беременности, причем у части женщин — самопроизвольной [40]. Но в более ранних исследованиях не выявлено ассоциации повышенного ТТГ и сниженной фертильности у женщин [41]. Выявленный однократно повышенный уровень ТТГ>2,5 мЕд/л на стадии планирования беременности может самостоятельно снизиться после наступления беременности. В одном малочисленном исследовании показано, что у 50% беременных с ТТГ>3 мЕд/л на стадии планирования после наступления беременности уровень ТТГ самостоятельно нормализовался и стал менее 2,5 мЕд/л. К сожалению, в данном исследовании не изучались различия между группами с повышенным и нормальным после наступления беременности уровнем ТТГ [42].
В более крупном исследовании с участием 482 женщин, прошедших процедуру экстракорпорального оплодотворения (ЭКО), оценивалась вероятность наступления
и сохранения беременности в зависимости от исходного ТТГ. У 55% беременных после наступления беременности ТТГ снизился с исходного уровня 2,5–4,0 мЕд/л до 2,5 мЕд/л. Наступление беременности не зависело от исходного уровня ТТГ. Авторы сделали вывод, что лечение при повышении ТТГ от 2,5 до 4,0 мЕд/л может быть отложено до наступления беременности, когда данный уровень будет подтвержден [43].
С другой стороны, в популяционном исследовании, проведенном в Китае, выявлена зависимость исходов самопроизвольно наступившей беременности от уровня ТТГ, определенного в пределах 6 мес.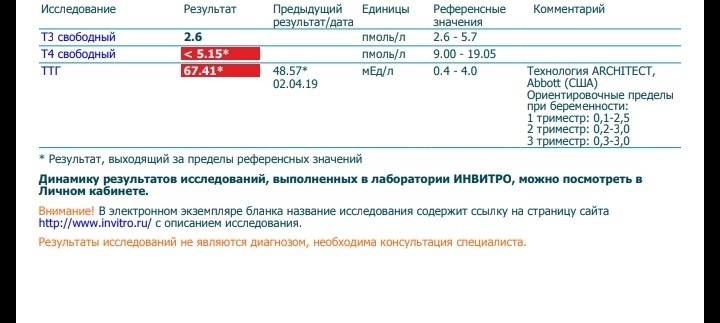 до наступления беременности. У женщин с ТТГ 2,5–4,28 мЕд/л при сравнении с женщинами с ТТГ ниже 2,5 мЕд/л (0,48–2,49 мЕд/л) выявлено незначительное, но все же статистически значимое повышение частоты самопроизвольных выкидышей (ОШ 1,1) и преждевременных родов
до наступления беременности. У женщин с ТТГ 2,5–4,28 мЕд/л при сравнении с женщинами с ТТГ ниже 2,5 мЕд/л (0,48–2,49 мЕд/л) выявлено незначительное, но все же статистически значимое повышение частоты самопроизвольных выкидышей (ОШ 1,1) и преждевременных родов
(ОШ 1,09). Более тяжелые осложнения беременности, такие как перинатальная смертность, внутриутробная гибель плода, кесарево сечение, наблюдались лишь при уровне ТТГ>4,0 мЕд/л [44].
Во многих исследованиях оценивается влияние субклинического гипотиреоза и его лечения на результативность различных вспомогательных репродуктивных технологий (ВРТ). Особое внимание к данной группе женщин объясняется использованием в процессе стимуляции высоких доз эстрогенов, которые могут проявить компенсированную тиреоидную недостаточность. Не выявлено негативного влияния уровня ТТГ от 2,5 до 4,9 мЕд/л на результаты инсеминации. В одном исследовании у эутиреоидных женщин выявлена обратная ассоциация между уровнем ТТГ на момент наступления беременности и частотой самопроизвольных выкидышей [45]. В другом подобном исследовании не обнаружено связи повышенного уровня антитиреоидных антител и/или ТТГ>2,5 мЕд/л на частоту родов у женщин после инсеминации [46], хотя в ретроспективном исследовании результативность инсеминации повышалась при назначении заместительной терапии женщинам с уровнем ТТГ>2,5 мЕд/л [47]. Результативность ЭКО при уровне ТТГ<2,5 мЕд/л была даже выше и качество эмбрионов было выше, чем у женщин с более высоким ТТГ [48–50].
Но не во всех исследованиях получены одинаковые данные. Так, M. Aghahosseini et al. [51] не выявили статистически значимых различий в частоте наступления беременности в результате ВРТ в зависимости от уровня ТТГ. В проспективном исследовании показано, что назначение заместительной терапии женщинам с субклиническим гипотиреозом (ТТГ 4,2–20,0 мЕд/л и свободный Т4 в норме) перед проведением ЭКО улучшает его исходы и они сопоставимы с эутиреоидными женщинами.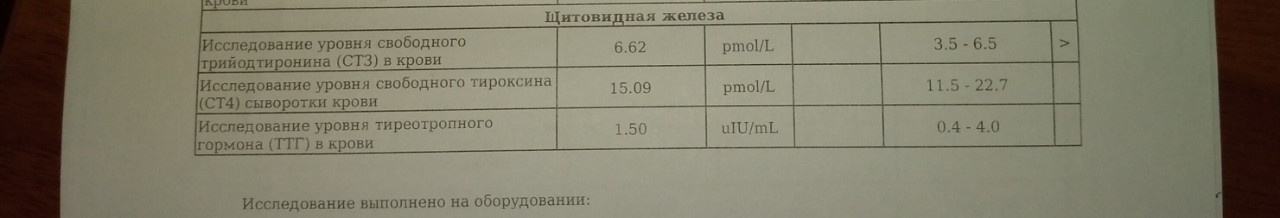 Но речь в данном исследовании идет об уровне ТТГ выше популяционной нормы, но не о высоконормальном ТТГ. После назначения заместительной терапии различий по исходам беременности в зависимости от целевого уровня ТТГ (0,5–2,5 или 2,5–4,0 мЕ/л) не получено, достаточно только его нормализации [52].
Но речь в данном исследовании идет об уровне ТТГ выше популяционной нормы, но не о высоконормальном ТТГ. После назначения заместительной терапии различий по исходам беременности в зависимости от целевого уровня ТТГ (0,5–2,5 или 2,5–4,0 мЕ/л) не получено, достаточно только его нормализации [52].
Таким образом, назначение заместительной терапии на стадии планирования беременности, в т. ч. женщинам, планирующим проведение ВРТ, показано только при повышении уровня ТТГ выше общепопуляционной нормы. Использование на этом этапе нормативов для беременных не оправданно.
Интересен также вопрос об отдаленных рисках женщин с субклиническим гипотиреозом, выявленным во время беременности. В исследовании, проведенном в Индии, показано, что через 2 года после беременности у 17,8% женщин развился гипотиреоз субклинический или манифестный. Факторами риска заболевания был возраст (23,6–25,5 года), зоб, степень повышения ТТГ во время беременности (7,9–5,1 мЕд/л), повышенный титр антител к ТПО [53]. Такими образом, при наличии таких факторов риска следует проводить периодическое обследование на гипотиреоз, частота обследований, однако, не определена.
Заключение
Накопленные на сегодняшний день данные подтверждают необходимость определения локальной нормы ТТГ для беременных. При решении вопроса о назначении лечения во время беременности необходимо учитывать не только повышенный уровень ТТГ, но и уровень антител к ТПО, т. к. именно у этой группы беременных имеется наибольший риск осложненного течения беременности. На стадии планирования беременности лечение при превышении ТТГ общепопуляционных референсных значений обязательно. Но не доказано преимущество заместительной терапии у женщин, планирующих беременность, в т. ч. с помощью репродуктивных технологий, с высоконормальным уровнем ТТГ.
.
Щитовидная железа и беременность / Эндокринология / Статьи о здоровье / Статьи и энциклопедия / madez.ru
Щитовидная железа оказывает огромное влияние на репродуктивную функцию женщины. Гормоны щитовидной железы:
Гормоны щитовидной железы:
— регулируют процессы развития, созревания, специализации и обновления всех тканей плода;
— имеют исключительное значение для закладки и развития головного мозга плода;
— формируют интеллект ребенка, обучаемость, IQ;
— роста и созревания костного скелета, половой системы ребенка.
Гормоны щитовидной железы производятся из поступающего с пищевыми продуктами йода. Если до беременности производство тиреоидных гормонов относительно стабильно, то с первых недель беременности уже происходит изменение функционирования щитовидной железы. Изменения в гормональной системе, обмене веществ в первый триместр беременности прямо или косвенно стимулирует щитовидную железу женщины. В первый триместр беременности щитовидная железа плода ещё не функционирует (до 15 недели беременности) и высокая потребность в тиреоидных гормонах у плода, а именно правильное и качественное развитие плода, формирование его центральной нервной системы, щитовидной железы, других органов и систем, обеспечивается только за счет достаточного содержания гормонов матери, особенно в первый триместр беременности, когда происходит закладка органов плода. В целом продукция тиреоидных гормонов во время беременности в норме увеличивается до 50%.
Даже после начала синтеза гормонов щитовидной железой плода во 2 половине беременности материнские гормоны своей роли не теряют.
Заболевания щитовидной железы матери могут оказывать существенное влияние на синтез тиреоидных гормонов железой матери и приводить к недостаточному или избыточному количеству их для плода.
Итак, согласно современным представлениям о влиянии патологии щитовидной железы на репродукцию, можно сформулировать несколько постулатов:
1.Во время беременности происходит изменение функционирования щитовидной железы матери.
2.Беременность является мощным фактором, стимулирующим щитовидную железу, что при определенных условиях может приобретать патологическое значение.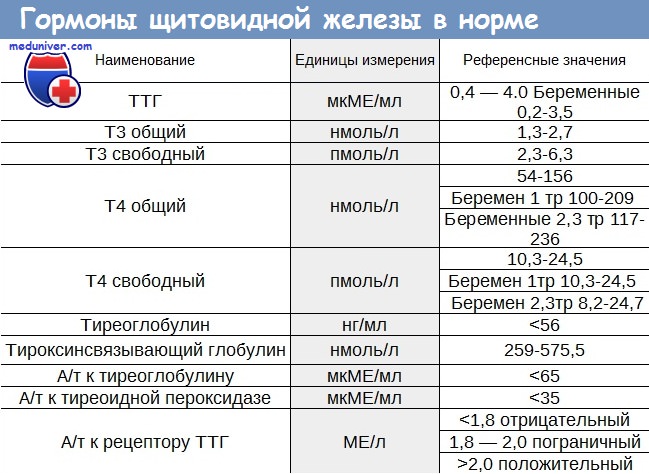
3.Для нормального развития плода, прежде всего на ранних этапах, необходим нормальный уровень гормонов щитовидной железы матери
4.Принципы диагностики и лечения заболеваний щитовидной железы у беременных существенно отличаются от стандартных лечебно-диагностических подходов
5.Как сниженная, так и повышенная функция щитовидной железы могут обусловить снижение репродуктивной способности у женщин и являются фактором риска нарушений развития плода.
6.Беременность может развиваться как на фоне гипотиреоза (сниженной функции ЩЖ), так и на фоне тиреотоксикоза (повышенной функции ЩЖ)
7.Показания для прерывания беременности у женщин с нарушениями функции щитовидной железы существенно ограничены.
8.Показания для оперативного лечения патологии щитовидной железы во время беременности существенно ограничены.
9.Во время беременности проводится коррекция нарушенной функции щитовидной железы медикаментозными препаратами в соответствие с принятыми принципами лечения беременных.
Необходимые обследования.
В настоящее время обследование функции щитовидной железы у здоровых женщин не внесено в обязательные рекомендации для подготовки к беременности. Тем не менее существуют клинические рекомендации с хорошей степенью доказательности, принятые во всем мире, которые говорят о том, что лучшие условия для зачатия, вынашивания, развития плода существуют именно при определенных интервалах тиреоидных гормонов (ТТГ, Т4св) как до зачатия, так и во время беременности, особенно в 1 триместре.
Так, наилучший интервал ТТГ для зачатия находится в пределах 0,4-2,5 МЕД\л при нормальных значениях Т4св. При выпадении ТТГ из необходимых интервалов, существует возможность подкорректировать содержание гормонов.
По законам физиологии ТТГ в 1 половине беременности должен снижаться, иногда достаточно сильно; уровень Т4 должен повышаться, иногда до верхней границы нормы. Во 2 половине беременности ТТГ выравнивается, повышается по сравнению с низким уровнем в 1 половине; Т4 может быть нормальным или низконормальным.
Во 2 половине беременности ТТГ выравнивается, повышается по сравнению с низким уровнем в 1 половине; Т4 может быть нормальным или низконормальным.
В последнее время изменились референсные интервалы (допустимое содержание) тиреоидных гормонов у беременных в 1, 2, 3 триместрах беременности, требуется консультация эндокринолога.
Иные подходы к женщинам, страдающих патологией щитовидной железы. Необходимо постоянное наблюдение и лечение у эндокринолога, контроль гормонов щитовидной железы с определенной регулярностью, которая зависит от вида заболевания.
Если вам назначили определение АТ/ТПО и выявлено их повышение, не следует бить тревогу. Так называемое «носительство АТ/ТПО» — распространенный феномен в популяции, определяется у здоровых женщин и далеко не всегда имеет прогностическое значение. Среди беременных АТ/ТПО выявляются не менее чем в 10% случаев и не оказывают патологического влияния на плод.
Тем не менее увеличение АТ/ТПО может быть диагностическим критерием хр. аутоиммунного тиреоидита, а также иметь прогностическое значение в развитие послеродового тиреоидита и гипотиреоза (сниженной функции щитовидной железы) в последующем, требуется консультация эндокринолога.
УЗИ щитовидной железы во время беременности не противопоказано.
Пункционная биопсия узлов щитовидной железы во время беременности не противопоказана в любом сроке беременности. Узлы с размером больше 1 см и с прогрессирующим ростом , особенно во время беременности, подлежат обязательной биопсии.
Фаустова Елена Вячеславовна,
врач эндокринолог высшей категории
Ключевые слова беременность, эндокриология
Какой гормональный статус беременных женщин? Каковы нормы уровня ТТГ по триместрам?
Для беременных это очень важно. Потому что опять-таки сама беременная это не знает, гинеколог, который ее наблюдает, может тоже этого не знать, и тут вопрос, что действительно гинеколог с эндокринологом должны работать вместе.
В паре, безусловно.
В паре, мы обязательно, сейчас вы видите на своих экранах этот слайд, мы озвучим данные циферки, и я хочу, чтобы все это запомнили. И если вдруг ваша жена или вы женщина, которая сейчас смотрите, да, собственно эфир, уже беременная, нужно обращать внимание, что уровень тиреотропного гормона принципиально разный во время различных триместров беременности.
Абсолютно. На, то есть несколько причин, одна из них – это потребность в гормонах у плода, который у нас развивается. Дело в том, что в первом триместре у него еще нет своей щитовидной железы, поэтому он пользуется гормонами мамы, соответственно нагрузка на щитовидную железу мамы тоже резко возрастает. Это первая причина.
Во-вторых, ну там есть гормональные нюансы, гормоны бета-ХГЧ которые родственник нашему ТТГ, это гормон, который увеличивается прогрессивно во время первого триместра беременности, который в свою очередь тоже может снижать показатель ТТГ.
Поэтому показатель в первом триместре, они несколько, ну во втором и третьем в общем то отличаются от наших референсных значений для здорового человека, я не говорю, что беременные, мы очень часто их по ошибке называем пациентами, беременные – это беременные. Они тоже здоровые чаще всего и дай бог, чтоб всегда так и было. Так вот показатели 0,4 – 4, не применимы к беременным пациенткам. Очень часто лаборатории не дифференцируют.
Не дифференцируют беременных и не беременных, абсолютно.
И соответственно вы должны тут, вооружившись нашими рекомендациями, сами оценить нормальный ли у вас показатель ТТГ. Для первого триместра нормальным показателем является 0,1-2,5. Для второго триместра 0,2-3, для третьего триместра показатель 0,3–3.
Если у вас показатель ниже 0,1, нужно и тут переживать? В панику впадать не надо. Во-первых, чем, ну скажем так, многоплодная беременность, то есть когда у нас двойня, тройня или более редкие случаи, когда у нас больше детей, да. Естественно еще больше увеличивает и нагрузку, и еще больше уровень бета-ХГЧ в первом триместре, соответственно ТТГ может быть несколько задавлен. Нас интересует показатель Т3 и Т4, в норме ли они, первое. И второе, мы должны исключить наличие все-таки каких-то сопутствующих патологий, что редко, редко бывает, но тем не менее возможно начало тиреотоксикоза и с какой-то из причин параллельно вместе с беременностью. В этом случае мы оцениваем еще уровень антител по рецептору ТТГ и при его повышении, мы будем думать о каких-то патологиях.
Естественно еще больше увеличивает и нагрузку, и еще больше уровень бета-ХГЧ в первом триместре, соответственно ТТГ может быть несколько задавлен. Нас интересует показатель Т3 и Т4, в норме ли они, первое. И второе, мы должны исключить наличие все-таки каких-то сопутствующих патологий, что редко, редко бывает, но тем не менее возможно начало тиреотоксикоза и с какой-то из причин параллельно вместе с беременностью. В этом случае мы оцениваем еще уровень антител по рецептору ТТГ и при его повышении, мы будем думать о каких-то патологиях.
Если у нас ТТГ снижен в первом триместре, Т4 и Т3 нормальны, у нас нету признаков тиреотоксикоза, в этом случае мы в принципе будем просто эту пациентку наблюдать по трёмстам.
Более важная ситуация – это гипотиреоз во время беременности, то есть недостаточность гормонов щитовидной железы, и мы не будем сейчас, вот это тоже важный момент, надо об этом сказать, есть доктора и даже эндокринологи, что очень грустно, а еще чаще это бывают гинекологи и акушеры, что просто ужасно, которые начинаю пугать пациентку. Вот у вас гипотиреоз, а не всегда назначается ТТГ в самом начале, он может назначить там на 10-й, 12-й недели беременности, да, пациентка приходит, повышенный уровень ТТГ, и они начинают пугать, что у вас будет ребенок с нарушениями развития, у вас будут проблемы с ребёнком, он будет такой-сякой, не факт. Нет таких исследований, которые показывали прямую взаимосвязь. Ни в коем случае это не будет являться показанием у прерыванию беременности. Никогда повышение уровня ТТГ не будет прямым показанием к прерыванию беременности.
Было много, и на моем, в общем то веку все том же стаже, да, больше чем 10-ть лет уже скоро будет, когда у пациентки выявлялся гипотиреоз, иногда на поздних сроках, то есть она просто не обследовалась, приходила во втором триместре, в третьем, у нее высокий ТТГ, мы его компенсировали, высокий, реально высокий.
Все заканчивалось благополучно.
Показатель 20-30, эти дети уже в детский сад пошли, а некоторые уже в школу пошли, да? У них все хорошо, они абсолютно нормальны, они совершенно не отстают в развитии, поэтому, да это не очень хорошо, да, есть какой-то риск, он повышается при гипотиреозе, лучше поэтому обязательно сдавать ТТГ в первом триместре, вы узнали, что вы беременны, не назначил вам гинеколог, сами идите, сдайте показатель ТТГ, посмотрите, что они у вас нормальные, что они соответствуют тем референсным значениям, которые мы привели и успокойтесь на этом.
Повышенный ТГГ во время беременности, каких последствий ожидать?
Актуальность
Известно, что нелеченый гипотиреоз отрицательно сказывается на беременности, однако как влияет слегка повышенный уровень тиреотропного гормона (ТТГ) на акушерские и перинатальные исходы не до конца ясно.
Американские коллеги изучили влияние повышенного уровня ТТГ на исходы беременности в ретроспективном анализе.
Дизайн исследования
В ретроспективный анализ вошли 8413 беременных женщин в возрасте 18 лет и старше, которые наблюдались в медицинском центре Бостона Речь шла о женщинах с одноплодной беременностью и отсутствием заболеваний щитовидной железы.
Результаты
- Средний возраст женщин составил 29 лет, средний гестационный возраст детей 38,5 недели, средний вес при рождении 3155 г.
- Уровень ТТГ рассматривался как повышенный при показателе >4 мЕд/л.
- Средний уровень ТТГ у беременных составил 1,06 мЕд/л, у 130 женщин (1,6%) уровень ТТГ был выше 4 мЕд/л.
- Показано, что у детей, матери которых имели повышенный уровень ТТГ, был выше в 2 раза риск родиться недоношенными (относительный риск, 2,17, [95% доверительный интервал (ДИ) 1.15-4.07, P=0,016) и выше практически в 3 раза риск развития неонатального респираторного дистресс-синдрома (относительный риск, 2.83, 95% ДИ 1,02-7,86, P=0.046).
- Отмечено повышение относительного риска потери плода, преэклампсии/эклампсии и низкого веса при рождении при уровне материнского ТТГ >4 мЕд/л, однако различие не достигло статистической значимости.
- Повышение уровня ТТГ выше 4 мЕд/л не было ассоциировано с отслойкой плаценты, кесаревым сечением, гестационной гипертензией или диабетом или необходимостью в госпитализации новорожденных в отделение интенсивной терапии.
Заключение
Материнский уровень ТТГ выше 4 мЕд/л ассоциирован с повышением в 2 раза риска недоношенности и неонатального респираторного дистресс-синдрома.
Источник: Lee SY et al. Associations between maternal thyroid function in pregnancy and obstetric and perinatal outcomes. The Journal of Clinical Endocrinology & Metabolism, dgz275,
ТТГ норма у женщин и мужчин, анализ на высокий и низкий ТТГ
РЕФЕРЕНТНЫЕ ПРЕДЕЛЫ ТТГ И ТИРЕОИДНЫХ
ГОРМОНОВ В ЗАВИСИМОСТИ ОТ ВОЗРАСТА И СРОКА
БЕРЕМЕННОСТИ (95% ДОВЕРИТЕЛЬНЫЙ ИНТЕРВАЛ)
|
Возраст
|
ТТГ
(мкМЕ/мл)
|
Т4 общий
(нмоль/л)
|
Т4 свободн.
(пмоль/л)
|
Т3 общий
(нмоль/л)
|
Т3 свободн.
(пмоль/л)
|
|
Новорожденные
|
11,6 – 35,9
|
105 — 290
|
21 — 49
|
0,84 – 3,63
|
|
|
Дети в возрасте:
2 суток
3 суток
1 неделя
2 недели
3 недели
1 месяц
6 месяцев
1 год
5 лет
10 лет
15 лет
|
8,3 – 19,8
1,0 – 10,9
1,2 – 5,8
0,7 – 6,4
0,7 – 6,4
0,7 – 6,4
0,7 – 6,4
0,7 – 6,4
|
83 – 303
110 – 285
93 – 247
88 – 225
94 – 259
112 – 243
103 – 210
92 – 189
89 – 173
71 – 145
64 — 149
|
21 – 38
19 – 37
18 – 35
18 – 35
17 – 33
16 – 33
15 – 29
14 – 23
13 – 23
12 – 22
12 — 23
|
1,95 – 3,63
0,81 – 3,39
0,65 – 1,90
0,59 – 1,84
0,77 – 2,15
1,10 – 3,10
1,43 – 3,17
1,75 – 3,50
1,80 – 3,10
1,70 – 3,10
1,50 – 2,80
|
|
|
Взрослые:
до 60 лет
старше 60 лет
|
0,3 – 4,0
0,5 – 7,8
|
50 – 150
65 — 135
|
10 – 25
10 — 18
|
1,0 — 3,0
0,62 – 2,79
|
3,0 – 7,0
|
|
Беременные:
1 триместр
2 триместр
3 триместр
|
0,3 – 4,5
0,5 – 4,6
0,8 – 5,2
|
79 — 227
|
9 – 26
6 – 21
6 — 21
|
1,79 – 3,80
|
3,2 – 5,9
3,0 — 5,2
3,0 – 5,2
|
ПРИМЕЧАНИЕ: Коэффициент пересчета ТТГ: 1 мкМЕ/мл = 1 мЕ/л.
Нормы могут изменяться при использовании различных стандартных коммерческих наборов.
КАК ПРАВИЛЬНО ПОДГОТОВИТЬСЯ К ИССЛЕДОВАНИЮ ФУНКИОНАЛЬНОЙ АКТИВНОСТИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ В КЛИНИКО – ДИАГНОСТИЧЕСКОЙ ЛАБОРАТОРИИ
1) Исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1-2 дня. За 1 час до взятия крови необходимо воздержаться от курения.
2) Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур.
3) Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться.
4) Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов или продуктами их метаболизма. Назначение и отмена любого лекарственного препарата сопровождается изменением лабораторных показателей. Поэтому перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию. Рекомендуется отказаться от приема лекарственных препаратов перед сдачей крови на исследование, то есть забор крови производится до приема лекарственных препаратов.
5) Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время.
6) В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка результатов обследования была корректной и была приемлемость результатов, желательно проводить исследования в одной и той же лаборатории, в одно и то же время.
Исследование на тиреоидные гормоны. За 2 – 3 дня до проведения исследования исключается прием йодсодержащих препаратов, за 1 месяц – тиреоидных гормонов (чтобы получить истинные базальные уровни), если нет специальных указаний врача- эндокринолога. Однако, если целью исследования является контроль за дозой препаратов тиреоидных гормонов, забор крови производится на фоне приема обычной дозы. Следует иметь ввиду, что прием левотироксина вызывает транзиторное значимо повышенное содержание общего и свободного тироксина в крови примерно в течение 9 часов (на 15 – 20 %).
Исследование на тиреоглобулин целесообразно проводить спустя как минимум 6 недель после тиреоэктомии, либо проведенного лечения. Если назначены такие диагностические процедуры, как биопсия или сканирование ЩЖ, то исследование уровня ТГ в крови нужно строго проводить до процедур. Поскольку больные после радикального лечения дифференцированного рака ЩЖ получают высокие дозы тиреоидных гормонов (для подавления секреции ТТГ), на фоне которого также снижается уровень ТГ, его концентрацию следует определять через 2 – 3 недели после отмены супрессивной терапии тиреоидными гормонами.
ТИРЕОТРОПНЫЙ ГОРМОН (ТТГ, ТИРЕОТРОПИН)
ТТГ – опорный критерий лабораторной оценки функции ЩЖ. Именно с него следует начинать диагностику при подозрении на отклонения в гормональной активности ЩЖ. ТТГ – гликопротеидный гормон, который вырабатывается в передней доле гипофиза и стимулирующий синтез и йодирование тиреоглобулина, образование и секрецию тиреоидных гормонов. Гипофизарная секреция ТТГ очень чувствительна к изменениям концентрации Т3 и Т4 в сыворотке крови. Снижение или повышение этой концентрации на 15-20 % приводит к реципроктным сдвигам в секреции ТТГ (принцип обратной связи).
Существование зависимости образования и секреции ТТГ от действия лекарственных препаратов, суточного ритма изменения уровня ТТГ, состояния стресса и наличия у пациента соматических заболеваний должно учитываться при интерпретации результатов исследования.
Период биологической полужизни ТТГ – 15 — 20 минут.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ ТТГ: диагностика нарушений функции ЩЖ, различные виды гипотиреоза, гипертиреоз, задержка умственного и полового развития у детей, сердечные аритмии, миопатия, депрессия, алопеция, бесплодие, аменорея, гиперпролактинемия, импотенция и снижение либидо.
-наблюдение за состоянием пациентов на фоне заместительной гормональной терапии: секреция ТТГ подавляется во время стандартной терапии или в течение послеоперационной заместительной терапии.
Нормальные или повышенные уровни ТТГ свидетельствуют о неадекватной дозе препарата, неверно проводимой гормональной терапии или наличии антител к антигенам ЩЖ. В ходе заместительной терапии при гипотиреозе оптимальный уровень ТТГ находиться в пределах нижних значений референтных величин. В ходе заместительной терапии кровь на исследование ТТГ необходимо забирать через 24 часа после последнего приема лекарственного препарата.
·скрининг врожденного гипотиреоза: На 5-е сутки жизни ребенка проводят определение уровня ТТГ в сыворотке крови или пятне крови на фильтровальной бумаге. Если уровень ТТГ превышает 20 мМЕ/л, необходимо провести повторный анализ нового образца крови. При концентрации ТТГ в диапазоне от 50 до 100 мМЕ/л существует высокая вероятность наличия заболевания. Концентрации выше 100 мМЕ/л являются типичным для врожденного гипотиреоза.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ ТТГ В КРОВИ
У здоровых новорожденных при рождении отмечается резкий подъем уровня ТТГ в крови, снижающийся до базального уровня к концу первой недели жизни.
У женщин концентрация ТТГ в крови выше, чем у мужчин примерно на 20 %. С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время. У пожилых людей часто наблюдаются пониженные уровни ТТГ и в этих случаях необходимо принимать во внимание низкую чувствительность к стимуляции.
Концентрация ТТГ увеличивается во время беременности (оральные контрацептивы и менструальный цикл не влияют на динамику гормона)
Для ТТГ характерны суточные колебания секреции: наивысших величин ТТГ в крови достигает к 24 – 4 часам ночи, в утренние часы наибольший уровень в крови определяется в 6 – 8 часов. Минимальные значения ТТГ определяются в 15 – 18 часов вечера. Нормальный ритм секреции ТТГ секреции нарушается при бодрствовании ночью. На уровне ТТГ не сказывается интервал после приема левотироксина. Рекомендуется повторное проведение анализа, если полученные результаты не соответствуют клинической картине и параметрам других исследований.
У женщин среднего возраста и старых мужчин максимальный пик ТТГ в сыворотке крови приходиться на декабрь.
При климаксе может наблюдаться повышение содержания ТТГ при интактной ЩЖ.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ТТГ В КРОВИ
|
ПОВЫШЕНИЕ УРОВНЯ ТТГ
|
СНИЖЕНИЕ УРОВНЯ ТТГ
|
|
Гемодиализ.
Гестоз (преэклампсия).
Контакт со свинцом.
Некомпенсированная первичная надпочечниковая недостаточность.
Подострый тиреоидит (фаза выздоровления).
После тяжелых физических нагрузок. Избыточная секреция ТТГ при аденомах гипофиза (тиротропинома): тиреотоксикоз центрального генеза.
Прекращение курения.
Секреция ТТГ аденомами гипофиза не всегда является автономной, а подвержена частичной регуляции по типу обратной связи. При назначении таким больным тиреостатических препаратов (метилтиоурацил, мерказолил и другие) и снижения у них под влиянием лечения уровня тиреоидных гормонов в крови наблюдается дальнейшее повышение содержания ТТГ в сыворотке крови.
Синдром нерегулируемой секреции ТТГ.
Синдром резистентности к тиреоидным гормонам.
Тиреоидит Хашимото с клиническим и субклиническим гипотиреозом.
Тяжелые соматические и психические заболевания.
Упражнения на велоэргометре.
Холецистэктомия.
Эктопическая секреция ТТГ (опухоли легкого, молочной железы).
Секрецию ТТГ стимулируют низкая температура и пониженное АД.
|
Акромегалия.
Вторичная аменорея.
Гипертиреоз беременных и послеродовой некроз гипофиза.
Гипофизарным нанизмом.
Голодание.
Диффузный и узловой токсический зоб.
Замедленное половое развитие.
Курение.
Неврогенная анорексия.
Общие заболевания в пожилом возрасте.
Психологический стресс.
Синдром Клайнфельтера.
Синдром Кушинга.
Субклинический тиротоксикоз.
Т3-токсикоз.
Тепловой стресс.
Травма гипофиза.
Транзиторный тиротоксикоз при аутоиммунном тиреоидите.
ТТГ-независимый тиротоксикоз.
Угнетающее действие СТГ на синтез и высвобождение ТТГ.
Хроническая почечная недостаточность.
Цирроз печени.
Экзогенная терапия гормонами ЩЖ.
Эндогенные депрессии.
Эндокринная офтальмопатия.
|
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ТТГ
· У пролеченных гипертиреоидных больных ТТГ может оставаться низким в течение 4-6 недель после достижения эутиреоидного состояния.
· У беременных и женщин, принимающих контрацептивы, нормальный уровень ТТТ и повышенные уровни Т3 и Т4 имеют место при эутиреозе.
· Отсутствие первичного заболевания ЩЖ можно констатировать у любого пациента, имеющего нормальный ТТГ и Т4 в сочетании с изолированным отклонением (в любую сторону) Т3.
· У тяжелых больных при нормальной концентрации Т4 и Т3 продукция ТТГ может нарушаться.
· Секреция ТТГ подавляется при лечении с применением тироксина и в постоперационной заместительной терапии. Нормальные или повышенные уровни ТТГ в этих случаях свидетельствуют о малой дозе препарата, периферической резистентности к тиреоидным гормонам или наличии антител к гормонам ЩЖ.
· В ходе заместительной терапии при гипотиреозе оптимальный уровень ТТГ должен находиться ниже значений референтных величин.
ОСНОВНЫЕ КРИТЕРИИ ДИФФЕРЕНЦИАЛЬНОГО ДИАГНОЗА СУБКЛИНИЧЕСКОГО ГИПОТИРЕОЗА
|
Основные состояния, сопровождающиеся подъемом уровня ТТГ
|
|
* Вторичный и третичный гипотиреоз сопровождается в 25% случаев небольшим повышением уровня ТТГ со сниженной биологической активностью при значительном снижении Т4 .
|
|
* При синдроме резистентности к тиреоидным гормонам выявляется незначительное увеличение уровня ТТГ при повышенном содержании тиреоидных гормонов в крови.
|
|
* Некомпенсированная первичная надпочечниковая недостаточность иногда сопровождается повышением уровня ТТГ, который нормализуется при назначении глюкокортикостероидов.
|
|
* При ТТГ- продуцирующей аденоме гипофиза определяется повышенный уровень ТТГ и тиреоидных гормонов.
|
|
* Хроническая почечная недостаточность может сопровождаться повышением ТТГ как из-за задержки выведения йода (истинный гипотиреоз), так из-за применения препаратов, повышающих уровень ТТГ в крови и накопления метаболитов.
|
|
* При обострении психических заболеваний у каждого четвертого пациента может быть транзиторное повышение уровня ТТГ, связанное с активацией гипоталамо-гипофизарно-тиреоидной системы.
|
|
* Влияние антидофаминовых препаратов (метоклопрамида и сульпирида), амиодарона.
|
|
* Синдром нетиреоидных заболеваний.
|
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ТТГ В КРОВИ
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА
|
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
АМИОДАРОН (ЭУТИРЕОИДНЫЕ И ГИПОТИРЕОИДНЫЕ БОЛЬНЫЕ)
БЕТА-АДРЕНОБЛОКАТОРЫ (АТЕНОЛОЛ, МЕТОПРОЛОЛ, ПРОПРАНОЛОЛ)
ГАЛОПЕРИДОЛ
ЙОДИДЫ
КАЛЬЦИТОНИН (МИАКАЛЬЦИК)
КЛОМИФЕН
ЛИТИЙ
ЛОВАСТАТИН (МЕВАКОР)
МЕТИМИЗОЛ (МЕРКАЗОЛИЛ)
МОРФИЙ
НЕЙРОЛЕПТИКИ (ФЕНОТИАЗИНЫ, АМИНОГЛЮТЕТИМИД)
ПАРЛОДЕЛ (БРОМКРИПТИН)
ПРЕДНИЗОН
ПРОТИВОРВОТНЫЕ СРЕДСТВА (МОТИЛИУМ, МЕТОКЛОПРАМИД, ДОМПЕРИДОН)
ПРОТИВОСУДОРОЖНЫЕ ПРЕПАРАТЫ (БЕНЗЕРАЗИД, ФЕНИТОИН, ВАЛЬПРОЕВАЯ КИСЛОТА)
РЕНТГЕНОКОНТРАСТНЫЕ СРЕДСТВА
РИФАМПИЦИН
СУЛЬФАТ ЖЕЛЕЗА (ГЕМОФЕР, ФЕРРОГРАДУМЕНТ)
СУЛЬПИРИД (ЭГЛОНИЛ)
ФЛУНАРИЗИН
ХЛОРПРОМАЗИН (АМИНАЗИН)
ЭРИТРОЗИН
|
АМИОДАРОН (ГИПЕРТИРЕОИДНЫЕ БОЛЬНЫЕ)
АНАБОЛИЧЕСКИЕ СТЕРОИДЫ
АНТАГОНИСТЫ ДОФАМИНОВЫХ РЕЦЕПТОРОВ
АСПИРИН
БЕТА-АДРЕНОМИМЕТИКИ (ДОБУТАМИН, ДОПЕКСАМИН)
ВЕРАПАМИЛ (ИЗОПТИН, ФИНОПТИН)
ГЕПАРИН
ДИНАЗОЛ
ДОПАМИН
ИНТЕРФЕРОН-2
КАРБАМАЗЕПИН (ФИНЛЕПСИН, ТЕГРЕТОЛ)
КАРБОНАТ ЛИТИЯ (СЕДАЛИТ)
КЛОФИБРАТ (МИСКЛЕРОН)
КОРТИЗОЛ (УГНЕТАЕТ СЕКРЕЦИЮ ТТГ)
КОРТИКОСТЕРОИДЫ
ЛЕВОДОПА (ДОПАКИН, НАКОМ, МАДОПАР)
ЛЕВОТИРОКСИН (ЭУТИРОКС)
МЕТЭРГОЛИН
НИФЕДИПИН (АДАЛАТ, КОРДИПИН, КОРИНФАР)
ОКТРЕОТИД (САНДОСТАТИН)
ПИРИДОКСИН (ВИТАМИН В6)
СОМАТОСТАТИН
СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ГИПЕРПРОЛАКТИНЕМИИ (ПЕРИБЕДИЛ,
ТРИЙОДТИРОНИН
ФЕНТОЛАМИН
ЦИМЕТИДИН (ГИСТОДИЛ)
ЦИПРОГЕПТАДИН (ПЕРИТОЛ)
ЦИТОСТАТИК
|
ТИРОКСИН ( Т4 )
Тироксин – тиреоидный гормон, биосинтез которого происходит в фолликулярных клетках ЩЖ под контролем ТТГ. Основная фракция органического йода в крови находится в форме Т4. Около 70 % Т4 связано с тироксинсвязывающим глобулином (ТС), 20 % — с тироксинсвязывающим преальбумином (ТСПА) и 10 % — с альбумином. Только 0,02 – 0,05 % Т4 циркулирует в крови в несвязанном с белками состоянии — свободная фракция Т4. Концентрация Т4 в сыворотке зависит не только от скорости секреции, но и от изменения связывающей способности белков. Свободный Т4 составляет 0,02 – 0,04 % общего тироксина.
Период биологической полужизни Т4 – 6 суток.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ Т4 В КРОВИ
У здоровых новорожденных концентрация свободного и общего Т4 выше, чем у взрослых.
Уровень гормона у мужчин и женщин остается относительно постоянным в течение всей жизни, снижаясь только после 40 лет.
Во время беременности концентрация тироксина нарастает, достигая максимальных величин в 3 триместре.
В течение дня максимальная концентрация тироксина определяется с 8 до 12 часов, минимальная – с 23 до 3 часов. В течение года максимальные величины Т4 наблюдаются в период между сентябрем и февралем, минимальные в летнее время.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ Т4 В КРОВИ
Гемолиз, многократное оттаивание и замораживание сыворотки могут привести к снижению результатов Т4. Высокие концентрации билирубина в сыворотке способствуют завышению результатов. Наличие консерванта ЭДТА дает ложнозавышенные результаты для свободного Т4. Голодание, плохое питание с низким содержанием белка, контакт со свинцом, тяжелые мышечные упражнения и тренировки, чрезмерное физическое усилие, различные виды стрессов, потери веса у женщин при ожирении, хирургические операции, гемодиализ могут способствовать снижению показателей общего и свободного Т4. Гиперемия, ожирение, прерывание приема героина (вследствие увеличения транспортных белков) вызывают увеличение Т4, героин снижает свободный Т4 в сыворотке крови. Курение вызывает как снижение, так и завышение результатов исследования на тироксин. Наложение жгута при взятии крови с работой и без «работы рукой» вызывает увеличение общего и свободного Т4.
Уровни Т4 в крови из пупочной вены ниже у недоношенных младенцев по сравнению с доношенными и положительно коррелируют с весом при рождении доношенных детей. Высокие величины Т4 у новорожденных вызваны повышенным ТСГ, свободный Т4 близок к уровню у взрослых. Величины резко повышаются в первые часы после рождения и постепенно снижаются к 5 годам. У мужчин происходит снижение в период полового созревания, у женщин этого не наблюдается.
Концентрация свободного Т4, как правило, остается в пределах нормы при тяжелых заболеваниях, не связанных со ЩЖ (концентрация общего Т4 может быть пониженной).
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ОБЩЕГО Т4
|
ПОВЫШЕНИЕ УРОВНЯ ОБЩЕГО Т4
|
СНИЖЕНИЕ УРОВНЯ ОБЩЕГО Т4
|
|
ВИЧ – инфекция. Острый гепатит (4 недели) и подострый гепатит.
Гипертиреоидизм, состояния с повышением ТСГ (беременность, генетическое повышение, острая перемежающая порфирия, первичный билиарный цирроз).
Гиперэстрогения (повышение содержания общего Т4 за счет увеличения ТСГ, при этом уровень свободного Т4 остается нормальным).
Диффузный токсический зоб.
Ожирение.
Острые психические расстройства.
Острый тиреоидит (отдельные случаи).
Послеродовая дисфункция ЩЖ.
Синдром резистентности к тиреоидным гормонам.
Тиреотропинома.
Токсическая аденома.
Тиреоидиты.
ТТГ – независимый тиреотоксикоз.
Хориокарцинома
|
Вторичный гипотиреоз (синдром Шихана, воспалительные процессы в области гипофиза).
Гипотиреоидизм, состояния со снижением ТСГ (нефротический синдром, хронические заболевания печени, потеря белка через ЖКТ, нарушения питания, генетическое снижение ТСГ).
Пангипопитуитаризм.
Первичный гипотиреоз (врожденный и приобретенный: эндемический зоб, АИТ, неопластические процессы в ЩЖ).
Третичный гипотиреоз (черепно-мозговые травмы, воспалительные процессы в области гипоталамуса).
|
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ Т4
· изолированное повышение общего Т4 на фоне нормальных значений ТТГ и Т3 может быть редкой находкой. Это, по-видимому, пациент с нормальной тиреоидной функцией, но врожденной избыточной печеночной продукцией белков-переносчиков тиреоидных гормонов.
· при «изолированном» Т3-гипертиреозе уровень свободного и общего Т4 – в пределах нормы.
· на начальной стадии гипотиреоза уровень свободного Т3 понижается раньше, чем общий Т4. Диагноз подтверждается в случае повышения ТТГ или чрезмерного ответа на ТРГ-стимуляцию.
· нормальный уровень Т4 не является гарантией нормальной тиреоидной функции. Т4 в пределах нормы может быть при эндемическом зобе, супрессивной или заместительной терапии, при скрытой форме гипертиреоза или скрытой форме гипотиреоза.
· при гипотиреозе тироксин способствует нормализации ТТГ и Т4.Повышенные концентрации общего и свободного Т4 и концентрация ТТГ в районе нижнего предела нормы наблюдается при подборе адекватной заместительной терапии.
· во время тиреостатической терапии уровень Т4 в районе верхнего предела нормы свидетельствует об адекватном выборе поддерживающей дозы.
· повышенный уровень свободного Т4 не всегда свидетельствует о нарушении функции ЩЖ. Это может быть следствием приема некоторых лекарственных препаратов или тяжелых общих заболеваний.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ОБЩЕГО Т4 В КРОВИ
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА
|
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
АМИОДАРОН (В НАЧАЛЕ ЛЕЧЕНИЯ И ПРИ ДЛИТЕЛЬНОМ ЛЕЧЕНИИ)
АМФЕТАМИНЫ
ГЕРОИН
ДЕКСТРО-ТИРОКСИН
ДИНОПРОСТ ТРОМЕТАИН
ИНСУЛИН
ЛЕВАТЕРЕНОЛ
ЛЕВОДОПА (ДОПАКИН, НАКОМ, МАДОПАР, СИНЕМЕТ)
ОПИАТЫ (МЕТАДОН)
ПЕРОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ ПРЕПАРАТЫ ГОРМОНОВ ЩЖ ПРОПИЛТИОУРАЦИЛ
ПРОПРАНОЛОЛ (АНАПРИЛИН)
ПРОСТАГЛАНДИН
РЕНГЕНОКОНТРАСТНЫЕ ЙОДСОДЕРЖАЩИЕ ПРЕПАРАТЫ (ИОПАНОЕВАЯ КИСЛОТА, ИПОДАТ, ТИРОПАНОЕВАЯ КИСЛОТА)
ТАМОКСИФЕН
ТИРЕОЛИБЕРИН
ТИРЕОТРОПИН
ФЕНОТИАЗИН
ФЛУОРОУРАЦИЛ (ФТОРФЕНАЗИН)
ХОЛЕЦИСТОГРАФИЧЕСКИЕ В-ВА
ЭСТРОГЕНЫ СИНТЕТИЧЕСКИЕ (МЕСТРАНОЛ, СТИЛЬБЕСТРОЛ)
ЭФИР (ПРИ ГЛУБОКОМ НАРКОЗЕ)
|
АМИНОГЛЮТЕМИД (СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ)
АМИОДАРОН (КОРДАРОН)
АНДРОГЕНЫ (СТАНОЗОЛОЛ, НАНДРОНОЛОЛ), ТЕСТОСТЕРОНОН
АНТИКОНВУЛЬСАНТЫ (ВАЛЬПРОЕВАЯ КИСЛОТА, ФЕНИТОИН, ФЕНОБАРБИТАЛ, КАРБАМАЗЕПИН)
АСПАРАГИНАЗА
АСПИРИН
АТЕНОЛОЛ
БАРБИТУРАТЫ
ГИПОЛИПИДЕМИЧЕСКИЕ СРЕДСТВА (ЛОВАСТАТИН, КЛОФИБРАТ, ХОЛЕСТИРАМИН)
ДАНАЗОЛ
ДИАЗЕПАМ (ВАЛИУМ, РЕЛАНИУМ, СИБАЗОН)
ИЗОТРЕТИОНИН (РОАККУТАН)
КОРТИЗОЛ
КОРТИКОСТЕРОИДЫ (КОРТИЗОН, ДЕКСАМЕТАЗОН)
КОРТИКОТРОПИН
ЛИТИЙ
МЕТАМИЗОЛ (АНАЛЬГИН)
НПВС (ДИКЛОФЕНАК, ФЕНИЛБУТАЗОН)
ОКСИФЕНБУТАЗОН (ТАНДЕРИЛ)
ПЕНИЦИЛЛИН
ПРЕПАРАТЫ СУЛЬФОНИЛМОЧЕВИНЫ (ГЛИБЕНКЛАМИД, ДИАБЕТОН, ТОЛБУТАМИД, ХЛОРПРОПАМИД)
ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ (ИНТРАКОНАЗОЛ, КЕТОКОНАЗОЛ)
ПРОТИВОТУБЕРКУЛЕЗНЫЕ СРЕДСТВА (АМИНОСАЛИЦИЛОВАЯ КИСЛОТА, ЭТИОНАМИД)
РЕЗЕРПИН
РИФАМПИН
СОМАТОТРОПИН
СУЛЬФАНИЛАМИДЫ (КО-ТРИМОКСАЗОЛ)
ТРИЙОДТИРОНИН
ФУРОСЕМИД (ПРИЕМ В БОЛЬШИХ ДОЗАХ)
ЦИТОСТАТИКИ
|
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ СВОБОДНОГО Т4
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА
|
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
АМИОДАРОН
АСПИРИН
ВАЛЬПРОЕВАЯ КИСЛОТА
ГЕПАРИН
ДАНАЗОЛ
ДИФЛЮНИСАЛ
ИОПАНОЕВАЯ КИСЛОТА
ЛЕВОТИРОКСИН
МЕКЛОФЕНАМИНОВАЯ КИСЛОТА
ПРОПИЛТИОУРАЦИЛ
ПРОПРАНОЛОЛ
РАДИОГРАФИЧЕСКИЕ ПРЕПАРАТЫ
|
АНТИКОНВУЛЬСАНТЫ (ФЕНИТОИН, КАРБАМАЗЕПИН) – ПРИ ДЛИТЕЛЬНОМ ЛЕЧЕНИИ И БЕРЕМЕННЫХ ЖЕНЩИН С ЭПИЛЕПСИЕЙ
МЕТАДОН
|
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ СВОБОДНОГО Т4
|
ПОВЫШЕНИЕ УРОВНЯ СВОБОДНОГО Т4
|
СНИЖЕНИЕ УРОВНЯ СВОБОДНОГО Т4
|
|
Гипертиреоидизм.
Гипотиреодизм, леченный тироксином.
Заболевания, связанные с повышением свободных жирных кислот.
Послеродовая дисфункция ЩЖ.
Синдром резистентности к тиреоидным гормонам.
Состояния, при которых снижается уровень или связывающая способность ТСГ.
Тиреоидиты.
Тиреотоксическая аденома.
Токсический зоб.
ТТГ-независимый тиреотоксикоз.
Хронические заболевания печени.
|
Вторичный гипотиреоз (синдром Шихана, воспалительные заболевания в области гипофиза, тиреотропинома).
Диета с низким содержанием белка и значительная недостача йода.
Колебания уровней свободного Т4 могут наблюдаться у эутиреоидных пациентов при острых или хронических нетиреоидных болезнях
Контакт со свинцом.
Первичный гипотиреоз, не леченный тироксином (врожденный и приобретенный: эндемический зоб, АИТ, новообразования в ЩЖ, обширная резекция ЩЖ).
Поздняя беременность.
Резкое снижение массы тела у женщин с ожирением.
Третичный гипотиреоз (ЧМТ, воспалительные процессы в области гипоталамуса).
Хирургические вмешательства.
|
ТРИЙОДТИРОНИН ( Т3 )
Трийодтиронин – тиреоидный гормон, на 58% состоящий из йода. Часть сывороточного Т3 образуется путем ферментативного дейодирования Т4 в периферических тканях, и только небольшое количество образуется прямым синтезом в ЩЖ.. Менее, чем 0,5 % Т3, циркулирующего в сыворотке, находится в свободной форме и биологически активна. Оставшийся Т3 находится в обратимой связи с сывороточными белками: ТСГ, ТСПА и альбумином. Афинность Т3 к сывороточным белкам в 10 раз ниже, чем Т4. В связи с этим уровень свободного Т3 не имеет такого большого диагностического значения, как уровень свободного Т4. По меньшей мере 80 % циркулирующего Т3 получено в результате монодейодизации Т4в периферических тканях. Т3 в 4 – 5 раз более активен в биологических системах, чем Т4. Хотя минимальные сывороточные концентрации Т3 в 100 раз ниже, чем концентрация Т4, большинство иммуноанализов имеют незначительную перекрестную реактивность с Т4. Так как уровни Т3 быстро меняются под влиянием стресса или других нетиреоидных факторов, измерение Т3 не является лучшим общим тестом определения тиреоидного статуса. Свободный Т3 составляет около 0,2 – 0,5 % общего Т3.
Период биологической полужизни Т3 составляет — 24 часа.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ Т3
· дифференциальная диагностика заболеваний ЩЖ,
· контрольное исследование при изолированном Т3-токсикозе,
· начальная стадия гиперфункции ЩЖ, в частности автономных клеток,
· острый гипертиреоз после подавляющей терапии тироксином,
· рецидив гипертиреоза.
· для исключения передозировки лекарственных препаратов необходимо проводить контроль уровня Т3, который должен находиться в пределах нормы.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ Т3 В КРОВИ
Концентрация Т3 в сыворотке крови новорожденных составляет 1/3 от его уровня, наблюдаемого у взрослых, но уже в течение 1 – 2 суток увеличивается до концентрации, выявляемой у взрослых. В раннем детском возрасте концентрация Т3 несколько уменьшается, а в подростковом возрасте (к 11 – 15 годам) вновь достигает уровня взрослого человека. После 65 лет наблюдается более значительное снижение уровня Т3 по сравнению с Т4. У женщин отмечаются более низкие концентрации Т3 , чем у мужчин, в среднем на 5 – 10 %.
Во время беременности (особенно в 3 триместре) концентрация Т3 в крови возрастает в 1,5 раза. После родов уровень гормона нормализуется в течение 1 недели.
Для показателей Т3 характерны сезонные колебания: максимальный уровень приходится на период с сентября по февраль, минимальный – на летний период.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ Т3 В КРОВИ
|
ПОВЫШЕНИЕ РЕЗУЛЬТАТА
|
СНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
Большая высота над уровнем моря.
Героинмания.
Нарастание веса тела.
Прерывание приема героина.
При дефиците йода происходит компенсаторное повышение уровней общего и свободного Т3.
При наложении жгута с целью взятия крови на 3 мин. без «работы рукой» возможно увеличение Т3 примерно на 10 %.
Физические упражнения.
|
Гемодиализ.
Гипертермия.
Голодание.
Недоношенные новорожденные.
Низкокалорийная диета.
Острые заболевания.
Плазмоферез.
Плохое питание с низким содержанием белков.
После абортов.
Потеря веса.
Тяжелые соматические заболевания.
Тяжелые физические нагрузки у женщин.
Электроконвульсивная терапия.
|
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ ОБЩЕГО Т3
|
ПОВЫШЕНИЕ РЕЗУЛЬТАТА
|
СНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
Гипертиреоз.
Йоддефицитный зоб.
Леченный гипертиреоидизм.
Начальная нетиреоидная недостаточность.
Состояния с повышенным ТСГ.
Т3-тиреотоксикоз.
|
Гипотиреоз (при раннем или легком первичном гипотиреоидизме Т4 снижается больше, чем Т3 – высокое соотношение Т3/Т4).
Некомпенсированная первичная надпочечниковая недостаточность.
Острые и подострые нетиреоидные заболевания.
Первичный, вторичный и третичный гипотиреоз.
Период выздоровления после тяжелых заболеваний.
Синдром эутиреоидного больного.
Состояния с пониженным ТСГ.
Тяжелая нетиреоидная патология, включая соматические и психические заболевания.
Хронические заболевания печени.
|
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ОБЩЕГО Т3
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА
|
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
АМИОДАРОН (КОРДАРОН)
АНДРОГЕНЫ
АСПАРАГИНАЗА
ГЕРОИН
ДЕКСТРОТИРОКСИН
ДИНОПРОСТ ТРОМЕТАИН (ЭНЗАПРОСТ)
ИЗОТРЕТИОНИН (РОАККУТАН)
ЙОДИДЫ
ЛИТИЙ
МЕТАДОН (ДОЛОФИН, ФИСЕПТОН)
ПЕРОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ
ПРОПИЛТИОУРАЦИЛ
ПРОПРАНОЛОЛ (АНАПРИЛИН)
ПРОТИВОСУДОРОЖНЫЕ СРЕДСТВА
САЛИЦИЛАТЫ
ТЕРБУТАЛИН
ХОЛЕЦИСТОГРАФИЧЕСКИЕ В – ВА
ЦИМЕТИДИН (ГИСТОДИЛ)
ЭСТРОГЕНЫ
|
ДЕКСАМЕТАЗОН (СЫВОРОТОЧНАЯ КОНЦЕНТРАЦИЯ МОЖЕТ УМЕНЬШАТЬСЯ НА 20 – 40 %)
|
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ СВОБОДНОГО Т3
|
ПОВЫШЕНИЕ УРОВНЯ
СВОБОДНОГО Т3
|
СНИЖЕНИЕ УРОВНЯ
СВОБОДНОГО Т3
|
|
Гипертиреоидизм.
Т3-токсикоз. Синдром периферического сопротивления сосудов.
|
Гипотиреоидизм.
Третий триместр беременности.
При нетиреоидных заболеваниях низкий уровень свободного Т3 является неспецифической находкой.
|
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ СВОБОДНОГО Т3
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА
|
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА
|
|
ДЕКСТРОТИРОКСИН
ФЕНОПРОФЕН (НАЛФОН)
|
АМИОДАРОН (КОРДАРОН)
ВАЛЬПРОЕВАЯ КИСЛОТА (КОНВУЛЕКС, ЭНКОРАТ, ДЕПАКИН)
НЕОМИЦИН (КОЛИМИЦИН)
НИАЦИН
ПРАЗОЗИН
ПРОБУКОЛ
ПРОПРАНОЛОЛ (АНАПРИЛИН, ОБЗИДАН)
ТИРОКСИН
ФЕНИТОИН (ДИФЕНИН)
ХОЛЕЦИСТОГРАФИЧЕСКИЕ ПРЕПАРАТЫ (ИОПАНОЕВАЯ КИСЛОТА, ИПОДАТ)
|
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ Т3
· при дефиците йода наблюдается компенсаторное повышение общего и свободного Т3. Таким образом, организм приспосабливается к недостатку «сырья». Обеспечение достаточным количеством йода влечет за собой нормализацию Т3. Никакого лечения эти лица не требуют. Неверная трактовка повышенного уровня Т3 как Т3-токсикоза, невзирая на нормальный ТТГ и иногда даже сниженный Т4, может привести к необоснованному назначения тиреостатиков, что является грубой ошибкой.
· при гипотиреозе уровни общего и свободного Т3 могут длительное время находиться в районе нижнего предела нормы, так как повышенное периферическое превращение Т4 в Т3 компенсирует снижение Т3 .
· нормальный уровень Т3 может быть при скрытых функциональных дефектах тиреоидной функции, при гипотиреозе, компенсированном превращении Т4 в Т3.
· во время лечения зоба или послеоперационной заместительной терапии тироксином уровни ТТГ и Т3 измеряют для предупреждения дозировки.
· при лечении гипотиреоза тироксином повышение Т3 значительно меньше по сравнению с Т4. При введении больших доз тироксина ТТГ подавляется до нерегистрируемых значений. Для исключения передозировки лекарственных препаратов проводят анализ уровня Т3, который должен находиться в пределах нормы.
· в начале курса тиреостатической терапии уровень Т3 может возрастать в результате процессов компенсации.
· определение уровня Т3 в сыворотке имеет низкую чувствительность и специфичность при гипотиреозе, так как активизация конверсии Т4 в Т3 поддерживает уровень Т3 в пределах нормы до развития тяжелого гипотиреоза. Пациенты с НТЗ или в состоянии энергетического голода имеют низкие показатели с Т3 и о Т3. Уровень Т3 следует определять в сочетании с свободным Т4 при диагностике сложных и необычных проявлений гипертиреоза или некоторых редких состояний. Высокий уровень Т3 является частым и ранним признаком рецидива болезни Грейвса. Высокий или нормальный уровень Т3 встречается при гипертиреозе у пациентов с НТЗ на фоне снижения содержания ТТГ (менее 0,01 мМЕ/л). Высокий или нормальный уровень Т3 встречается при кордарониндуцированном гипертиреозе.
АЛГОРИТМ ЛАБОРАТОРНОЙ ОЦЕНКИ ФУНКЦИИ
ЩИТОВИДНОЙ ЖЕЛЕЗЫ
|
ТТГ повышен,
свободный Т4 повышен или в норме, свободный Т3 понижен или в норме.
|
* Прием амиодарона, йодсодержащих рентгеноконтрастных средств, больших доз пропранолола.
* Тяжелая нетиреоидная патология, включая соматические и психические заболевания.
* Некомпенсированная первичная надпочечниковая недостаточность.
* Период выздоровления.
|
|
ТТГ повышен,
свободный Т4 повышен или в норме, клинический эутиреоз.
|
* Тотальная резистентность к тиреоидным гормонам.
|
|
ТТГ повышен,
свободный Т4 в норме
|
* Недавно проведенная коррекция гормонами ЩЖ.
* Недостаточная терапия гормонами ЩЖ., пациенты не предъявляют жалоб.
|
|
ТТГ понижен,
свободный Т4 повышен,
свободный Т3 понижен.
|
* Артифициальный тиреотоксикоз вследствие самоназначения Т4.
|
|
ТТГ понижен,
свободный Т4 в норме.
|
* Избыточная терапия гормонами ЩЖ.
* Прием препаратов, содержащих Т3.
|
|
ТТГ в норме,
свободный Т4 и Т3 понижены.
|
* Прием больших доз салицилатов.
|
|
ТТГ повышен,
свободный Т4 повышен,
клинический тиреотоксикоз.
|
* ТТГ – секретирующие опухоли.
|
|
ТТГ в норме,
повышение уровня общего Т4 при нормальном уровне св. Т4.
|
* Семейная дисальбуминемическая гипертироксинемия.
|
|
ТТГ повышен,
свободный и общий Т4 снижены,
общий и свободный Т3 снижены.
|
* Хронические заболевания печени: хронический гепатит, цирроз печени.
|
|
Аномальные концентрации общегоТ4 и общегоТ3
|
* Чаще всего являются результатом нарушений со стороны связывающего белка, а не результатом тиреоидной дисфункции. При изменении уровня ТСГ расчетные показатели свободногоТ4 более надежны, чем содержание общегоТ4. При расхождении показателей свободных гормонов следует определить общийТ4 и общийТ3.
|
ИСТОЧНИКИ И МЕХАНИЗМЫ ДЕЙСТВИЯ ОРГАНИЧЕСКИХ
КОНТРТИРЕОИДНЫХ СРЕДСТВ
|
Химическое название
|
Источники
|
Механизм действия
|
|
Тиоцианаты и изотиоцианаты
|
Растения семейства крестоцветных, курение
|
Ингибирование йодконцентрирующих механизмов
|
|
Гойтрин
|
Желтая репа
|
Препятствие органификации йодида и образованию активных
тиреоидных гормонов в ЩЖ (активность гойтрина составляет 133% активности пропилтиоурацила).
|
|
Цианогенные гликозиды
|
Маниок, маис, сладкий картофель, побеги бамбука
|
Превращаются в организме в изотиоцианаты
|
|
Дисульфиды
|
Лук, чеснок
|
Тиомочевиноподобное антитиреоидное действие
|
|
Флавоноиды
|
Просо, сорго, бобы, земляные орехи
|
Ингибирование ТПО и дейодиназ йодтиронинов – торможение периферического метаболизма тиреоидных гормонов.
|
|
Фенолы (резорцин)
|
Питьевая вода, угольная пыль, сигаретный дым
|
Торможение органификации йода в ЩЖ и ингибирование ТПО
|
|
Полициклические ароматические углеводороды
|
Пищевые продукты, питьевая вода, грунтовые воды
|
Ускорение метаболизма Т4 за счет активации печеночной УДФ-глюкуронилтрансферазы и образования глюкуронида Т4
|
|
Эфиры фталевой кислоты
|
Изделия из пластмассы, некоторые виды рыб
|
Ингибирование ТПО и включения йода в тиреоидные гормоны
|
|
Полихлорированные и полибромированные бифенилы
|
Пресноводная рыба
|
Развитие АИТ
|
|
ДДТ
|
Питьевая вода, продукты питания
|
Гиперплазия фолликулярного эпителия, ускорение метаболизма тиреоидных гормонов, повышение активности микросомальных ферментов
|
|
Высокий уровень или дефицит лития, селена
|
|
Могут блокировать протеолиз коллоида и выход ТГ из фолликулов, поступление йода в ЩЖ, связь тиреоидных гормонов с белками сыворотки, ускорять процесс их дейодирования.
|
ВИДЫ СИНДРОМА НЕТИРЕОИДНЫХ ЗАБОЛЕВАНИЙ,
ИХ ЗНАЧЕНИЕ И МЕХАНИЗМЫ РАЗВИТИЯ
|
Варианты синдрома нетиреоидных заболеваний (СНТЗ)
|
|
Низкий уровень Т3
|
|
Снижение уровня Т3 наблюдается у 70% пациентов стационаров при системных заболеваниях при нормальной функции ЩЖ. Общий Т3 ниже нормы на 60%, свободный Т3 – на 40%.Уровень Т4 – нормальный. Вариант СНТЗ связан с нарушением превращения Т4 в Т3вследствие снижения активности 5-монодейодиназы. Данное состояние также характерно для голодания и представляет собой адаптивную реакцию организма, связанную со снижением основного обмена.
|
|
Низкий уровень Т3 и Т4
|
|
Одновременное снижение уровня Т3 и Т4 часто встречается у пациентов палат интенсивной терапии. При этом низкий уровень общего Т4 – неблагоприятный прогностический признак. Данный вариант СНТЗ связан с присутствием в крови ингибитора связывания тиреоидных гормонов и увеличением метаболического клиренса Т4.
|
|
Высокий уровень Т4
|
|
Повышение уровня сывороточного Т4 и реверсивного Т3 наблюдается при острой порфирии, хроническом гепатите, первичном билиарном циррозе. При этом уровень общего Т3 и свободного Т4 – в пределах нормы, уровень свободного Т3 – на нижней границе нормы или снижен.
|
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ, ВЛИЯЮЩИЕ
НА ЭФФЕКТИВНОСТЬ ТЕРАПИИ ТИРОКСИНОМ
|
МЕХАНИЗМ ВЗАИМОДЕЙСТВИЯ
|
ЛЕКАРСТВЕННОЕ ВЕЩЕСТВО
| |
|
Одновременное использование может потребовать увеличение дозы L-тироксина
| ||
|
Лекарственные средства, блокирующие рецепторы, как истинных катехоламинов, так и образующихся из тироксина псевдомедиаторов.
|
Пропранолол (анаприлин, обзидан)
| |
|
Лекарственные средства, снижающие абсорбцию L-тироксина.
|
Холестирамин (квестран)
Гидроокись алюминия
Сульфат железа (гемофер)
Сукральфат (вентер)
Колестипол
Карбонат кальция
| |
|
Лекарственные средства, ускоряющие метаболизм Л-тироксина в печени
|
Фенобарбитал
Фенитоин (дифенин)
Карбамазепин (финлепсин)
Рифампицин
| |
|
Одновременное использование может потребовать уменьшение дозы L-тироксина
| ||
|
Лекарственные средства, уменьшающие уровень тироксинсвязывающего глобулина в сыворотке крови
|
Андрогены
Анаболические стероиды
Глюкокортикостероиды
| |
КЛИНИЧЕСКИЕ СИТУАЦИИ, ИЗМЕНЯЮЩИЕ
ПОТРЕБНОСТЬ В ТИРОКСИНЕ
|
ПОВЫШЕНИЕ ПОТРЕБНОСТИ В ТИРОКСИНЕ
|
|
* Снижение абсорбции Т4 в кишечнике: заболевания слизистой тонкого кишечника (спру и т.п.), поносы при диабете, цирроз печени, после операции еюно-еюнального шунтирования или резекции тонкой кишки, беременность.
* Препараты, увеличивающие выведение неметаболизированного Т4: рифампицин, карбамазепин, фенитоин.
* Прием препаратов, снижающих абсорбцию тироксина: холестирамин, гидроокись алюминия, сульфат железа, карбонат кальция, сукральфат, колестипол.
* Препараты, блокирующие конверсию Т4 в Т3: амиодарон (кордарон), дефицит селена.
|
|
СНИЖЕНИЕ ПОТРЕБНОСТИ В ТИРОКСИНЕ
|
|
* Старение (возраст более 65 лет).
* Ожирение.
|
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ВЛИЯЮЩИЕ НА
ФУНКЦИЮ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
|
ЛЕКАРСТВЕННЫЙ ПРЕПАРАТ
|
ВЛИЯНИЕ НА ЩИТОВИДНУЮ ЖЕЛЕЗУ
|
|
Йодсодержащие препараты и рентгеноконтрастные вещества
|
Индуцирование гипотиреоза за счет ингибирования синтеза и секреции гормонов ЩЖ – снижение уровня Т4 и повышение содержания ТТГ. Снижение скорости образования Т3 из Т4. (Иногда препараты, содержащие йод, могут вызывать феномен «йод-Базедов»)
|
|
Препараты лития
|
Подавляют секрецию Т4 и Т3 и снижают превращение Т4 в Т3, подавляют протеолиз тиреоглобулина.
|
|
Сульфаниламиды (в том числе препараты, используемые для лечения СД)
|
Оказывают слабое супрессивное влияние на ЩЖ, тормозят синтез и секрецию тиреоидных гормонов (оказывают структурные и функциональные нарушения ЩЖ).
|
|
Дофамин
|
Подавляет секрецию ТТГ.
|
|
Тестостерон, метилтестостерон, нандролон
|
Уменьшение содержания в сыворотке ТСГ и концентрации общего Т4 и стимулирование синтеза ТТГ.
|
|
Фенитоин, Фенобарбитал, Карбамазепин
|
Усиливают катаболизм Т4 ферментными системами печени (при длительном применении требуется контроль функции щитовидной железы). При длительном лечении фенитоином уровень свободного Т4 и ТТГ могут оказаться аналогичными таковым при вторичном гипотиреозе.
|
|
Оральные контрацептивы
|
Могут вызвать значительное повышение общего Т4, но не свободного Т4.
|
|
Салицилаты
|
Блокируют захват йода ЩЖ, повышают
свободный Т4 за счет снижения связывания Т4 с ТСГ.
|
|
Бутадион
|
Влияет на синтез гормонов ЩЖ, снижая уровень общего и свободного Т4.
|
|
Глюкокортикоиды (при кратковременном приеме в больших дозах и при длительной терапии в средних дозах)
|
Снижают превращение Т4 в Т3 за счет увеличения конценрации неактивного реверсивного Т3, ингибируют секрецию тиреоидных гормонов и ТТГ и уменьшают его выделение на ТРГ.
|
|
Бета-блокаторы
|
Замедляют конверсию Т4 в Т3 и понижают уровень Т3.
|
|
Фуросемид (в больших дозах)
|
Вызывает падение общего и свободного Т4 с последующим повышением ТТГ.
|
|
Гепарин
|
Подавляет поглощение Т4 клетками. При проведении гепаринотерапии может быть выявлен неадекватно высокий уровень свободного Т4.
|
|
Амиодарон
|
Эффекты разнонаправленные, в зависимости от исходного обеспечения йодом и состояния ЩЖ.
* Амиодарониндуцированный гипотиреоз наиболее часто наблюдается в йоддостаточных регионах. Патогенез: Амиодарон ингибируя ТТГ-зависимую продукцию цАМФ, снижает синтез тиреоидных гормонов и йодный метаболизм; ингибирует 5-дейодиназу – селенопротеина, обеспечивающего превращение Т4 в Т3 и реверсионный Т3, что приводит к снижению экстра- и интратиреоидного содержания Т3.
* Амиодарониндуцированный тиреотоксикоз наиболее часто встречается в йоддефицитных или районах умеренного йодного дефицита. Патогенез: йод, высвобождаемый из амиодарона, приводит к повышению синтеза тиреоидных гормонов в существующих зонах автономии в ЩЖ. Также возможно развитие деструктивных процессов в ЩЖ, причиной которых стало действие самого амиодарона.
|
ПАЦИЕНТЫ, ПРИНИМАЮЩИЕ АМИОДАРОН (КОРДАРОН)
До лечения необходимо исследование базального уровня ТТГ и анти-ТПО. Содержание свободногоТ4 и свободногоТ3 проверяют, если изменен уровень ТТГ. Повышение уровня анти-ТПО является фактором риска тиреоидной дисфункции на фоне терапии кордароном.
В течение первых 6 месяцев после начала терапии уровень ТТГ может не соответствовать уровню периферических тиреоидных гормонов (высокий уровень ТТГ / высокий уровень свободногоТ4 / низкий уровень свободногоТ3). При сохранении эутиреоза показатель ТТГ со временем обычно нормализуется.
Длительное наблюдение. Уровень ТТГ в ходе терапии кордароном следует определять каждые 6 месяцев. Именно уровень ТТГ в таких условиях является надежным показателем тиреоидного статуса.
Прием амиодарона вначале вызывает изменения уровня ТТГ в сторону повышения. За этим следует динамика уровней реверсивного Т3, Т4 и Т3.Прогрессивное снижение уровня Т3 отражает нарушение периферического превращения Т4 в Т3.Увеличение содержания общего и свободного Т4 может быть связано со стимулирующим эффектом ТТГ и/или со снижением клиренса Т4.
ПАЦИЕНТЫ С НЕТИРЕОИДНЫМИ
ЗАБОЛЕВАНИЯМИ (НТЗ)
Острые и хронические НТЗ оказывают сложное влияние на результаты тиреоидных тестов. Тестирование по возможности следует отложить до выздоровления, за исключением случаев отягощенного анамнеза или появления симптомов дисфункции ЩЖ. У тяжелобольных, а также при интенсивном медикаментозном лечении результаты некоторых тиреоидных тестов не поддаются интерпретации.
Сочетанное определение уровня ТТГ и Т4 позволяет наиболее надежно дифференцировать истинную первичную тиреоидную патологию (совпадение изменений уровня Т4 и ТТГ) и транзиторные сдвиги, вызванные самими НТЗ (расхождение изменений уровня Т4 и ТТГ).
Патологический уровень свободного Т4 у пациентов с тяжелыми соматическими болезнями не доказывает наличия тиреоидной патологии. В случае патологического уровня свободного Т4 необходимо исследовать содержание общего Т4.Если оба показателя (свободный Т4 и общий Т4) однонаправлено выходят за пределы нормы, тиреоидная патология возможна. Если же показатели свободного Т4 и общего Т4 расходятся, то это, скорее всего, обусловлено не тиреоидной дисфункцией, а соматическим заболеванием, приемом медикаментов. При выявлении патологического уровня общего Т4 необходимо соотнести данный результат с тяжестью соматического заболевания. Низкий уровень общего Т4 типичен лишь для тяжело- и агонирующих больных. Низкий уровень общего Т4 у пациентов вне реанимационного отделения позволяет предполагать гипотиреоз. Повышенный уровень общего Т3 и свободного Т3 является надежным показателем гипертиреоза при соматических заболеваниях, но нормальный или низкий уровень Т3 не исключает гипертиреоз.
Определение уровня ТТГ у больных с НТЗ. Определение уровня ТТГ и Т4 (свободного Т4 и общего Т4) – наиболее эффективная комбинация для выявления тиреоидной дисфункции больных с соматической патологией. В таких случаях следует расширить референтные интервалы ТТГ до 0,05-10,0 мМЕ/л. Уровень ТТГ может транзиторно снижаться до субнормальных величин в острой фазе болезни и повышаться в фазе выздоровления.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ
ЖЕЛЕЗЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Изменение функционирования ЩЖ у женщин происходит уже с первых недель беременности. На нее воздействует множество факторов, большая часть которых прямо или косвенно стимулирует ЩЖ женщины. Преимущественно это происходит в первой половине беременности.
Тиреотропный гормон. Буквально с первых недель беременности под влиянием хорионического гонадотропина (ХГ), обладающего структурной гомологией с ТТГ, стимулируется продукция тиреоидных гормонов ЩЖ. В связи с этим по механизму обратной связи подавляется продукция ТТГ, уровень которого на протяжении первой половины беременности оказывается сниженным примерно у 20% беременных. При многоплодной беременности, когда уровень ХГ достигает очень высоких значений, уровень ТТГ в первой половине беременности оказывается значительно снижен, а порой подавлен, практически у всех женщин. Наиболее низкие показатели уровня ТТГ в среднем приходятся на 10 – 12 неделю беременности. Тем не менее, в отдельных случаях он может оставаться нескольким сниженным вплоть до поздних сроков беременности.
Тиреоидные гормоны. Определение уровня общих тиреоидных гормонов во время беременности не информативно, поскольку он всегда будет повышен (в целом продукция тиреоидных гормонов во время беременности в норме увеличивается на 30 – 50%). Уровень свободного Т4 в первом триместре беременности, как правило, высоконормален, но примерно у 10% с подавленным уровнем ТТГ превышает верхнюю границу нормы. По мере увеличения сроков беременности уровень свободного Т4 будет постепенно снижаться и к концу беременности очень часто оказывается низконормальным. У части пациенток, даже не имеющих патологии ЩЖ и получающих индивидуальную йодную профилактику, на поздних сроках беременности может обнаруживаться пограничное снижение уровня свободного Т4 в сочетании с нормальным уровнем ТТГ. Уровень свободного Т3, как правило, меняется однонаправлено с уровнем свободного Т4, но повышенным оказывается реже.
Общие принципы диагностики заболеваний ЩЖ во время беременности.
* Необходимо сочетанное определение ТТГ и свободного Т4.
* Определение уровня общего Т4 и Т3 во время беременности малоинформативно.
* Уровень ТТГ в первой половине беременности в норме понижен у 20-30% женщин.
* Уровни общих Т4 и Т3 в норме всегда повышены (примерно в 1,5 раза).
* Уровень свободного Т4 в первом триместре несколько повышен примерно у 2% беременных и у 10% женщин с подавленным ТТГ.
* На поздних сроках беременности в норме часто определяется низконормальный или даже погранично сниженный уровень свободного Т4 при нормальном уровне ТТГ.
ТИРЕОГЛОБУЛИН (ТГ)
Тиреоглобулин – гликопротеин, содержащий йод. ТГ является основным компонентом коллоида фолликулов щитовидной железы и выполняет функцию накопления тиреоидных гормонов. На поверхности ТГ происходит синтез тиреоидных гормонов. Секреция ТГ контролируется ТТГ.
Период биологической полужизни ТГ в плазме крови — 4 суток.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ТГ В КРОВИ
Повышение содержания в крови ТГ отражает нарушение целостности гематофолликулярного барьера и наблюдается при заболеваниях, протекающих с нарушением структуры железы либо сопровождающихся дефицитом йода. Выход ТГ в кровоток увеличивается при стимуляции и структурных поражениях ЩЖ. Определение ТГ не имеет смысла в ближайшие 2 – 3 недели после пункционной биопсии, так как уровень ТГ может быть повышен из-за пассивного выхода коллоида в кровь при травматизации железы. Уровень ТГ повышается в ближайшие сроки после операций на ЩЖ. Потребление большого количества йода с пищей подавляет выход тиреоидных гормонов из ЩЖ, сдвигая равновесие между образованием и распадом ТГ в сторону его образования и накопления в коллоиде. Уровень ТГ может быть повышен при ДТЗ, подостром тиреоидите, увеличении ЩЖ под действием ТТГ, в некоторых случаях доброкачественной аденомы ЩЖ.
Присутствие антител к ТГ может быть причиной ложноотрицательных результатов, поэтому параллельно с ТГ желательно определять антитела к ТГ.
У больных недифференцированным раком ЩЖ концентрация ТГ в крови увеличивается редко. При дифференцированных опухолях с низкой функциональной активностью уровень ТГ повышается в меньшей степени, чем в опухолях с высокой функциональной активностью. Повышение уровня ТГ установлено при высокодифференцированном раке ЩЖ. Большое диагностическое значение имеет определение уровня ТГ для выявления метастазов карциномы ЩЖ и динамического контроля за состоянием больных на фоне лечения фолликулярной карциномы. Также установлено, что метастазы рака ЩЖ имеют способность синтезировать ТГ.
Снижение после перенесенной хирургической операции или лучевой терапии уровня ТГ в крови исключает наличие метастазов. Напротив, нарастание уровня ТГ может служить признаком генерализованного процесса.
Поскольку больные после радикального лечения дифференцированного рака ЩЖ получают высокие дозы тиреоидных гормонов ( для подавления секреции ТТГ ), на фоне которого также снижается уровень ТГ, его концентрацию следует определять через 2 – 3 недели после отмены супрессивной терапии тиреоидными гормонами.
В педиатрической эндокринологии определение ТГ имеет большое значение при ведении детей с врожденным гипотиреозом для подбора дозы заместительной гормональной терапии. При аплазии ЩЖ, когда ТГ в крови не определяется, показана максимальная дозировка, тогда как при других вариантах обнаружение и увеличение концентрации ТГ позволяет предполагать обратимое течение болезни, в связи с чем дозировка гормона может быть уменьшена.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ ТГ В КРОВИ
Значения ТГ у новорожденных повышены и значительно снижаются в течение первых 2 лет жизни.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ ТГ
— карцинома ЩЖ (за исключением медуллярного рака),
— раннее выявление рецидивов и метастазов высокодифференцированного рака ЩЖ у оперированных больных,
— оценка эффективности радийодтерапии метастазов рака ЩЖ (по убыли его содержания в крови до нормальных значений),
— метастазы в легких неясного происхождения,
— метастазы в костях неясного происхождения, патологическая ломкость костей,
— определение ТГ нельзя проводить с целью дифференциальной диагностики доброкачественных и злокачественных опухолей ЩЖ.
КОНЦЕНТРАЦИЯ ТГ У ЗДОРОВЫХ ЛИЦ И ПРИ РАЗЛИЧНЫХ ЗАБОЛЕВАНИЯХ ЩЖ
Здоровые лица 1,5 – 50нг/мл
Рак щитовидной железы:
До операции 125,9 +8,5 нг/мл
После операции без метастазов и рецидивов 6,9+1,8 нг/мл
Метастазы и рецидивы высокодифференцированного 609,3 + 46,7 нг/мл
рака ЩЖ у оперированных больных
Доброкачественные опухоли (до операции) 35,2 + 16,9 нг/мл
Тиреотоксикоз (тяжелая форма) 329,2 + 72,5 нг/мл
АНТИТЕЛА К ТИРЕОГЛОБУЛИНУ ( АНТИ – ТГ )
Щитовидная железа, содержащая специфические антигены, может приводить иммунную систему организма в состояние аутоагрессии. Одним из таких антигенов является тиреоглобулин. Повреждение ЩЖ при аутоиммунных или неопластических заболеваниях может вызвать попадание ТГ в кровеносное русло, что, в свою очередь, ведет к активации иммунного ответа и синтезу специфических антител. Концентрация анти-ТГ изменяется в широком диапазоне и зависит от заболевания. Поэтому определение концентрации анти-ТГ может быть использовано для диагностики и мониторинга лечения заболеваний ЩЖ.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-ТГ В КРОВИ
Анти-ТГ являются важным параметром для выявления аутоиммунных заболеваний ЩЖ и их тщательно измеряют во время наблюдения за ходом болезни. Повышение уровня анти-ТГ определяется при тиреоидите Хашимото (больше 85 % случаев), болезни Грейвса (больше 30 % случаев), рака ЩЖ(45 %случаев), идиопатической микседеме (больше 95 % случаев), пернициозной анемии (50 % случаев, низкие титры), СКВ (около 20 % случаев), подостром тиреоидите де Кервена( низкие титры), гипотиреозе (около 40 % случаев), ДТЗ (около 25 % случаев), слабоположительный результат может быть получен при нетоксическом зобе.
Эстроген-прогестероновая терапия с целью контрацепции увеличивает титр антител к тиреоглобулину и пероксидазе. У женщин с АИТ при приеме данных препаратов титр антител значительно выше, чем у лиц с АИТ, не принимающих эти лекарственные препараты.
Повышенный титр анти-ТГ может быть получен у больных с неэндокринными заболеваниями при приеме препаратов, влияющих на характер иммунного ответа.
У больных тиреоидитом Хашимото титр анти-ТГ в процессе лечения, как правило, снижается, но могут встречаться больные, у которых анти-ТГ могут персистировать или обнаруживаться волнообразно с периодом около 2 – 3 лет. Титр анти-ТГ у беременных женщин с болезнью Грейвса или Хашимото снижается прогрессивно в течение беременности и кратковременно возрастает после родов, достигая пика через 3 – 4 месяца. Нормальный титр анти-ТГ не исключает тиреоидита Хашимото. Тест определения микросомальных антител более чувствителен по отношению к тиреоидиту Хашимото, чем тест анти-ТГ, особенно у пациентов моложе 20 лет.
Определение анти-ТГ дает возможность прогнозировать нарушение функции ЩЖ у больных с другими аутоиммунными эндокринными заболеваниями и у членов семей с наследственными органоспецифическими аутоиммунными заболеваниями. Слабо положительные результаты обычно обнаруживаются при других аутоиммунных расстройствах и хромосомных нарушениях таких, как синдром Турнера и синдром Дауна.
Положительные результаты у некоторых больных гипертиреоидизмом позволяют думать о сочетании с тиреоидитом. Использование анти-ТГ для выявления аутоиммунных заболеваний ЩЖ особенно оправдано в йоддефицитных районах.
У детей, рожденных от матерей с высокими титрами анти-ТГ, в течение жизни могут развиваться аутоиммунные тиреоидные заболевания, что требует отнести таких детей к группе риска.
Около 5 — 10 % практически здоровых людей могут иметь низкий титр анти-ТГ без симптомов болезни, чаще у женщин и пожилых людей, что связано, вероятно, с выявлением лиц, имеющих субклинические формы аутоиммунного тиреоидита.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-ТГ: — новорожденные: высокий титр анти-ТГ у матерей, — хронический тиреоидит Хашимото, — дифференциальная диагностика гипотиреоза, — диффузный токсический зоб (болезнь Грейвса), — послеоперационное ведение больных высокодифференцированным раком ЩЖ в комплексе с ТГ, — в йоддефицитных районах оценка уровня анти-ТГ в сыворотке способствует диагностике аутоиммунной тиреоидной патологии у пациентов с узловым зобом.
РЕФЕРЕНТНЫЕ ПРЕДЕЛЫ – 0 – 100 мЕ/мл
АНТИТЕЛА К ТИРЕОИДНОЙ ПЕРОКСИДАЗЕ
(АНТИ – ТПО)
Тест анти-ТПО используется для верификации аутоиммунных тиреопатий. Обладая способностью связываться с комплементом, анти-ТПО принимают прямое участие в аутоагрессии, то есть являются показателем агрессии иммунной системы по отношению к собственному организму. Тиреоидная пероксидаза обеспечивает образование активной формы йода, который способен включаться в процесс йодификации тиреоглобулина, то есть играет ключевую роль в процессе синтеза тиреоидных гормонов. Антитела к ферменту блокируют его активность, вследствие чего снижается секреция тиреоидных гормонов, в основном тироксина. Анти-ТПО – наиболее чувствительный тест для обнаружения аутоиммунных заболеваний ЩЖ. Обычно их появление является первым сдвигом, который наблюдается в ходе развития гипотиреоза вследствие тиреоидита Хашимото.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-ТПО
Аутоиммунные заболевания ЩЖ являются основным фактором, лежащим в основе гипотиреоза и гипертиреоза, и развиваются у генетически предрасположенных лиц. Таким образом, измерение циркулирующих анти-ТПО является маркером генетической предрасположенности. Наличие анти-ТПО и повышенный уровень ТТГ позволяет прогнозировать развитие гипотиреоза в будущем.
Высокая концентрация анти-ТПО наблюдается при тиреоидите Хашимото (чувствительность 90–100 %)и болезни Грейвса (чувствительность 85 %). Уровень анти-ТПО повышается в 40 – 60 % при ДТЗ, но в меньшем титре, чем при активной стадии тиреоидита Хашимото.
Обнаружение анти-ТПО во время беременности говорит о риске развития у матери послеродового тиреоидита и возможном влиянии на развитие ребенка.
В низких концентрациях анти-ТПО могут встречаться у 5 – 10 % здорового населения и у пациентов с заболеваниями, не связанными со ЩЖ, например, при воспалительных ревматических заболеваниях.
Титр анти-ТПО увеличивается при лечении эстроген-прогестероновыми препаратами и приеме препаратов, влияющих на характер иммунного ответа.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-ТПО
— аутоиммунный тиреоидит,
— прогноз риска гипотиреоза при изолированном повышении уровня ТТГ,
— прогноз послеродового тиреоидита у женщин из групп высокого риска,
— офтальмопатия: увеличение окологлазных тканей (подозрение на «эутиреоидную болезнь Грейвса»).
— новорожденные: гипертиреоз и высокий уровень анти-ТПО или болезнь Грейвса у матери,
— фактор риска тиреоидной дисфункции при терапии интерфероном, интерлейкином-2, препаратами лития, кордароном,
— фактор риска невынашивания беременности и неудачи при оплодотворении.
РЕФЕРЕНСНЫЕ ПРЕДЕЛЫ – 0 – 30 мЕ/мл.
АНТИТЕЛА К МИКРОСОМАЛЬНОЙ ФРАКЦИИ
(АНТИ-МФ)
Аутоантитела к микросомальной фракции выявляются при всех видах аутоиммунных заболеваний ЩЖ, однако, могут обнаруживаться и у здоровых людей. Анти-МФ являются цитотоксичным фактором, непосредственно вызывающим повреждение тиреоидных клеток. Микросомальный антиген является липопротеидом, из которого состоят мембраны пузырьков, содержащие тиреоглобулин. Аутоиммунный тиреоидит – заболевание, которое характеризуется образованием антител к различным компонентам ЩЖ с развитием ее лимфоидной инфильтрации и разрастанием фиброзной ткани. Анти-МФ способны разрушать ЩЖ и снижать ее функциональную активность.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-МФ
Наиболее высокие уровни анти-МФ обнаруживаются у пациентов с АИТ Хашимото( у 95 % больных), идиопатической мексидемой, на последней стадии хронического атрофического тиреоидита, особенно у пожилых женщин, довольно часто встречаются у пациентов с выявленной нелеченной формой болезни Грейвса. Анти-МФ определяются у 85 % больных ДТЗ, что указывает на его аутоиммунный генез. Анти-МФ иногда выявляются при раке ЩЖ. Повышенные уровни анти-МФ в ходе 1 триместра беременности указывают на определенную степень риска послеродового тиреоидита.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-МФ
— тиреоидит Хашимото,
— аутоиммунный характер заболеваний ЩЖ,
— прогноз послеродового тиреоидита у женщин из групп высокого риска,
— высокая степень риска возникновения тиреоидита при наследственной предрасположенности к данному заболеванию, при других формах аутоиммунных процессов (сахарный диабет 1 типа, болезнь Аддисона, пернициозная анемия).
АНТИТЕЛА КРЕЦЕПТОРАМ ТТГ (TTT—RP)
Рецепторы тиреотропного гормона — мембранные структуры тиреоцитов (и, возможно, клеток других органов и тканей). ТТГ-RP являются регуляторными белками, интегрированными в мембране тиреоидной клетки и влияющими как на синтез и секрецию ТГ, так и на клеточный рост. Они специфически связывают ТТГ гипофиза и обеспечивают реализацию его биологического действия. Причиной развития диффузного токсического зоба (болезнь Грейвса) считается появление в крови больных особых иммуноглобулинов — аутоантител, специфически конкурирующих с ТТГ за связывание с рецепторами тиреоцитов и способных оказывать на щитовидную железу стимулирующее влияние, аналогичное ТТГ. Выявление высокого уровня аутоантител к ТТГ-рецепторам в крови больных с болезнью Грейвса является прогностическим предвестником рецидива заболевания (чувствительность 85 % и специфичность 80 %). Фетоплацентарный перенос этих антител является одной из причин врожденного гипертиреоза у новорожденных, если мать страдает болезнью Грейвса. Для получения доказательства об обратимом характере заболевания необходим лабораторный мониторинг, направленный на установление элиминации антител к ТТГ-RP из организма ребенка. Исчезновение антител у ребенка после медикаментозного достижения эутиреоза и устранения зоба служит основанием для решения вопроса о прекращении лекарственной терапии.
Аутоантитела к ТТГ-рецепторам в повышенных количествах могут быть обнаружены у больных с зобом Хашимото, при подостром АИТ. Уровень аутоантител прогрессивно снижается при медикаментозном лечении этих заболеваний или после тиреоидэктомии, что может быть использовано для контроля за эффективностью проводимого лечения.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ:
|
АБСОЛЮТНЫЕ
|
ОТНОСИТЕЛЬНЫЕ
|
|
· Дифференциальный диагноз послеродового тиреоидита и БГ при послеродовом тиреотоксикозе.
· Прогноз риска фетального/неонатального тиреотоксикоза у женщин с предшествовавшей радиоаблацией ЩЖ по поводу БГ или на фоне текущей терапии тионамидами.
|
· Диагностика эутиреоидной офтальмопатии Грейвса.
· Расчёт длительности терапии и риска рецидива у пациентов, получающих терапию по поводу БГ (особенно у детей).
|
РЕФЕРЕНСНЫЕ ПРЕДЕЛЫ: Уровень аутоантител к ТТГ-рецепторам в сыворотке в норме составляет до 11 ЕД/л.
С ценами на комплексы лабораторных исследований можно ознакомиться в разделе «Услуги и цены».
Сдавайте анализы постоянно в одной и той же лаборатории – и вашему врачу будут примерно известны Ваши личные показатели нормы и любое отклонение от нормы будет сразу им замечено.
Беременность и щитовидная железа — OXY-center
Во время беременности во всем организме женщины происходит множество изменений, а один из самых важных органов репродуктивной системы – щитовидная железа. От уровня функциональности которой зависит состояние здоровья беременной, ее гормональный статус и, конечно, правильное развитие малыша.
Как работает щитовидная железа?
Основная задача щитовидной железы – выработка гормона тироксина, который выступает регулятором обменных процессов и воздействует на все клетки и ткани.
Работу железы также регулирует гипофиз посредством тиреотропного гормона (ТТГ), который в свою очередь регулируется гипоталамусом, и на все эти взаимодействия оказывает непосредственное влияние центральная нервная система.
При нарушении этих процессов регуляции и взаимодействия и возникают патологические изменения.
Другими словами, в норме щитовидная железа выделяет достаточное количество гормонов, гипофиз определяя их концентрацию выделяет достаточное количество ТТГ, которое требуется для нормальной работы щитовидной железы и гормональный статус находится в равновесии.
При недостаточной функции щитовидной железы развивается гипотиреоз и наоборот при высокой концентрации гормонов – гипертиреоз.
Что происходит во время беременности?
Во время беременности уровень ТТГ снижается, в норме он составляет 0,4-4 мЕд, у беременных в 1 триместре – менее 2,5 мЕд, во 2 и 3 – менее 3 мЕд.
Это происходит из-за повышения уровня ХГЧ (хорионический гормон человека), который кроме поддержания беременности оказывает стимулирующее воздействие на щитовидную железу схожее с ТТГ. Соответственно ЩЖ активнее работает, выпускает больше гормонов. В ответ гипофиз понимает, что гормонов щитовидной железы стало больше и выбрасывает в кровь меньше ТТГ. Так происходит при нормальном течение беременности.
Однако в некоторых случаях гормональный статус при беременности меняется не одинаково и ХГЧ воздействует на щитовидную железу так активно, что уровень ТТГ снижается до 0,1 мЕд. В этом случае, при отсутствии выраженных симптомов (тахикардии, токсикоза) может быть диагностирован гестационный гипертиреоз, которые не требует лечения, но предполагает регулярное наблюдение у врача-эндокринолога и контроль уровня гормонов.
Контроль и диагностика таких состояний осуществляет при помощи лабораторной диагностики врачом-эндокринологом.
Записаться в нашу клинику на прием врача можно по телефону или через форму записи на сайте.
Третий триместр | Johns Hopkins Medicine
дородовых посещений в третьем триместре
Во время ваших дородовых посещений во втором и третьем триместре ваш лечащий врач или акушерка могут проверить следующее, в зависимости от вашего текущего состояния здоровья и здоровья вашего плода:
Любые текущие симптомы или дискомфорт
Ваш вес
Ваше кровяное давление
Анализ мочи.Это необходимо для поиска альбумина, белка, который может указывать на преэклампсию или токсемию, и глюкозы, которая может указывать на гипергликемию.
Положение, рост и развитие плода
Высота глазного дна (верха матки)
Сердцебиение плода
В начале третьего триместра ваш врач или акушерка изменит график ваших дородовых посещений с ежемесячных на каждые две недели.Ваши дородовые посещения могут быть запланированы один раз в неделю в течение последнего месяца. Этот график будет зависеть от вашего состояния здоровья, роста и развития плода, а также от предпочтений вашего лечащего врача или акушерки.
Ближе к более поздним неделям беременности (начиная примерно с 38-й недели) может быть проведено тазовое обследование для определения расширения и сглаживания шейки матки. Ваш лечащий врач или акушерка также спросят о любых схватках и обсудят роды и процедуры родоразрешения.
Третий триместр: чего ожидать
Третий триместр знаменует собой финишную прямую, поскольку вы готовитесь к родам. Плод продолжает расти в весе и размерах, а системы организма завершают созревание. Сейчас вы можете чувствовать себя более некомфортно, поскольку продолжаете набирать вес и начинаете иметь ложные схватки (так называемые схватки Брэкстона-Хикса).
Во время третьего триместра неплохо начать посещать занятия по родам, чтобы подготовиться к важному дню.Особенно это актуально в случае первых беременностей.
Третий триместр: изменения в вашем теле
В третьем триместре некоторые женщины чувствуют себя все более неуютно по мере приближения срока родов. По мере того, как плод увеличивается в размерах и заполняет брюшную полость, некоторые будущие матери испытывают трудности с глубоким вдохом или комфортным ночным сном, в то время как другие избавляются от какого-либо дискомфорта, поскольку они с нетерпением ждут прибытия своего нового сына или дочери. .
Ниже приводится список изменений и симптомов, которые могут возникнуть у вас в третьем триместре:
Ваш плод излучает тепло тела, из-за чего вам становится жарко из-за повышения температуры кожи.
Учащенное мочеиспускание возвращается из-за повышенного давления на мочевой пузырь.
Артериальное давление может снижаться, поскольку плод давит на главную вену, по которой кровь возвращается к сердцу.
Может произойти отек лодыжек, рук и лица (так называемый отек), поскольку вы продолжаете удерживать жидкость.
Волосы могут начать расти на руках, ногах и лице из-за повышенной гормональной стимуляции волосяных фолликулов. Волосы также могут казаться грубее.
Судороги в ногах могут возникать чаще.
Схватки Брэкстона-Хикса (ложные роды) могут происходить через нерегулярные промежутки времени при подготовке к родам.
Растяжки могут появиться на животе, груди, бедрах и ягодицах.
Молозиво (жидкость в груди, которая питает ребенка до тех пор, пока не станет доступным грудное молоко) может начать вытекать из ваших сосков.
Сухая и зудящая кожа может сохраняться, особенно на животе, поскольку кожа продолжает расти и растягиваться.
Ваше либидо (половое влечение) может снизиться.
Пигментация кожи может стать более заметной, особенно темные участки кожи на лице.
Запор, изжога и несварение желудка могут продолжаться.
У вас будут увеличенные выделения из влагалища белого цвета (лейкорея), которые могут содержать больше слизи.
Боли в спине могут сохраняться и усиливаться.
Геморрой может сохраняться и увеличиваться в степени тяжести.
Варикозное расширение вен ног может сохраняться и усиливаться.
Третий триместр: развитие плода
В течение третьего триместра ваш плод продолжает увеличиваться в размерах и весе. Легкие еще созревают, и плод начинает опускаться головой вниз. К концу третьего триместра плод составляет от 19 до 21 дюйма в длину и весит в среднем от 6 до 9 фунтов. Развитие плода в третьем триместре включает:
Плод видит и слышит.
Мозг продолжает развиваться.
Почки и легкие продолжают созревать.
К 36-й неделе голова может «включиться» (опускаться в область таза), и этот процесс называется осветлением.
Кости черепа остаются мягкими, чтобы облегчить прохождение родовых путей.
У многих детей радужная оболочка глаз темно-синего цвета.Постоянный цвет глаз не появится раньше, чем через несколько дней или недель после рождения.
Плод может сосать большой палец и плакать.
К 38-40 неделям лануго плода (тонкие, мягкие волосы на теле и конечностях) почти полностью исчезают.
К 38-40 неделям легкие полностью созревают.
Младенец покрыт тонким слоем vernix caseosa (или его просто называют vernix) — кремообразным защитным слоем на коже.
В последние пару недель беременности голова обычно поворачивается вниз.
Концентрация гормонов при неосложненной беременности: продольное исследование | BMC по беременности и родам
Lukanova A, Surcel HM, Lundin E, Kaasila M, Lakso HA, Schock H, et al. Циркулирующие эстрогены и прогестерон во время первородящих беременностей и риск рака груди у матери. Int J Cancer.2012; 130 (4): 910–20.
CAS
Статья
PubMed
Google Scholar
Whitaker-Azmitia PM, Lobel M, Moyer A. Низкий уровень прогестерона у матери может способствовать как акушерским осложнениям, так и аутизму. Медицинские гипотезы. 2014; 82 (3): 313–8.
CAS
Статья
PubMed
Google Scholar
Braem MG, Онланд-Морет NC, Schouten LJ, Kruitwagen RF, Lukanova A, Allen NE, et al.Множественные выкидыши связаны с риском рака яичников: результаты Европейского проспективного исследования рака и питания. PloS один. 2012; 7 (5), e37141.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Берал В., Булл Д., Долл Р., Пето Р., Ривз Г. Рак груди и аборты: совместный повторный анализ данных 53 эпидемиологических исследований, включая 83 000 женщин с раком груди из 16 стран.Ланцет. 2004. 363 (9414): 1007–16.
Артикул
PubMed
Google Scholar
Пуккала Э. Когорты банка биологических образцов северных стран как основа для исследований причин рака и борьбы с ним: инструменты контроля качества для когорт исследования с более чем двумя миллионами доноров образцов и 130 000 предполагаемыми раками. В: Диллнер Дж., Редактор. Методы в биобанкинге. Том 675, Нью-Йорк: Humana Press; 2011: с. 61-112.
van Eijsden M, Vrijkotte TG, Gemke RJ, van der Wal MF.Профиль когорты: исследование Амстердамских рожденных детей и их развития (ABCD). Int J Epidemiol. 2011; 40 (5): 1176–86.
Артикул
PubMed
Google Scholar
van Gelder MM, Bretveld RW, Roukema J, Steenhoek M, van Drongelen J, Spaanderman ME, et al. Обоснование и дизайн исследования беременности и развития младенцев (PRIDE). Педиатр Перинат Эпидемиол. 2013. 27 (1): 34–43.
Артикул
PubMed
Google Scholar
Moraes TJ, Lefebvre DL, Chooniedass R, Becker AB, Brook JR, Denburg J и др. Канадское когортное исследование здоровых младенцев при рождении: биологические образцы и биобанкинг. Педиатр Перинат Эпидемиол. 2015; 29 (1): 84–92.
CAS
Статья
PubMed
Google Scholar
Вейхе А.С., Хансен С., Сандангер TM, Нибоер Э., Одланд Дж. Когортное исследование загрязнителей матери и ребенка в Северной Норвегии: реализация, характеристики населения и краткое изложение диетических результатов.Int J Циркумполярное здоровье. 2012; 71: 18644.
Артикул
PubMed
Google Scholar
Киши Р., Сасаки С., Йошиока Э., Юаса М., Сата Ф., Сайджо Ю. и др. Профиль когорты: исследование Хоккайдо по окружающей среде и здоровью детей в Японии. Int J Epidemiol. 2011; 40 (3): 611–8.
Артикул
PubMed
Google Scholar
Райт Дж., Смолл Н., Рейнор П., Таффнелл Д., Бхопал Р., Кэмерон Н. и др.Когортный профиль: когортное исследование мультиэтнической семьи Рожденных в Брэдфорде. Int J Epidemiol. 2013; 42 (4): 978–91.
Артикул
PubMed
Google Scholar
Андерсен А.М., Олсен Дж. Датская национальная когорта новорожденных: избранные научные материалы в области перинатальной эпидемиологии и перспектив на будущее. Scand J Public Health. 2011; 39 (7 Suppl): 115–20.
Артикул
PubMed
Google Scholar
Tao FB, Hao JH, Huang K, Su PY, Cheng DJ, Xing XY и др. Профиль когорты: когортное исследование Китая и Аньхоя. Int J Epidemiol. 2013. 42 (3): 709–21.
Артикул
PubMed
Google Scholar
Лаппалайнен М., Коскела П., Хедман К., Терамо К., Аммала П., Хилесмаа В. и др. Заболеваемость первичными инфекциями токсоплазмы во время беременности в южной Финляндии: проспективное когортное исследование. Scand J Infect Dis. 1992. 24 (1): 97–104.
CAS
Статья
PubMed
Google Scholar
Коэн Дж., Коэн П., Западный С.Г., Эйкен Л.С. Множественная регрессия / корреляция с двумя или более независимыми переменными. В: Прикладной множественный регрессионный / корреляционный анализ для поведенческих наук, т. 3. Махвах: Лоуренс Эрлбаум Ассошиэйтс; 2003. с. 64–100.
Google Scholar
Тейлор Р.Н., Лебович Д.И. Эндокринология беременности. В: Гринспен Ф.С., Гарднер Д.Г., редакторы. Фундаментальная и клиническая эндокринология. Нью-Йорк: Lange Medical Books / McGraw-Hill; 2004 г.п. 637–57.
Google Scholar
О’Лири П., Бойн П., Флетт П., Бейлби Дж., Джеймс И. Продольная оценка изменений репродуктивных гормонов во время нормальной беременности. Clin Chem. 1991. 37 (5): 667–72.
PubMed
Google Scholar
Керлан В., Наул К., Ле Мартелот М.Т., Берковичи Дж. П.. Продольное исследование уровней биодоступного тестостерона и андростандиола в плазме крови матери во время беременности.Клин Эндокринол (Oxf). 1994. 40 (2): 263–7.
CAS
Статья
Google Scholar
Бернштейн Л., Липуорт Л., Росс Р.К., Трихопулос Д. Корреляция уровней эстрогена между последовательными беременностями. Американский журнал эпидемиологии. 1995. 142 (6): 625–8.
CAS
Статья
PubMed
Google Scholar
Арслан А.А., Зеленюх-Жакотт А., Луканова А., Афанасьева Ю., Кац Дж., Левиц М. и др.Влияние паритета на гормональный фон беременности в этнических группах с различной заболеваемостью раком груди. Биомаркеры эпидемиологии рака Пред. 2006. 15 (11): 2123–30.
CAS
Статья
PubMed
Google Scholar
Wuu J, Hellerstein S, Lipworth L, Wide L, Xu B, Yu GP, et al. Корреляты эстрогена беременности, прогестерона и глобулина, связывающего половые гормоны, в США и Китае. Eur J Cancer Пред. 2002. 11 (3): 283–93.
CAS
Статья
PubMed
Google Scholar
Toriola AT, Vaarasmaki M, Lehtinen M, Zeleniuch-Jacquotte A, Lundin E, Rodgers KG, et al. Детерминанты материнских половых стероидов в первой половине беременности. Obstet Gynecol. 2011. 118 (5): 1029–36.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Ярвеля И.Ю., Зачкова Т., Лайтинен П., Рюнянен М., Текай А.Влияние паритета и пола плода на плацентарный и лютеиновый гормоны в начале первого триместра. Prenat Diagn. 2012; 32 (2): 160–7.
Артикул
PubMed
Google Scholar
Troisi R, Hoover RN, Thadhani R, Hsieh CC, Sluss P, Ballard-Barbash R, et al. Материнские, пренатальные и перинатальные характеристики и концентрации гормонов в сыворотке крови матери в первом триместре. Br J Рак. 2008. 99 (7): 1161–4.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Musey VC, Collins DC, Brogan DR, Santos VR, Musey PI, Martino-Saltzman D, et al. Долгосрочное влияние первой беременности на гормональную среду: эстрогены и андрогены. Журнал клинической эндокринологии и метаболизма. 1987. 64 (1): 111–8.
CAS
Статья
PubMed
Google Scholar
Kuijper EA, Ket JC, Caanen MR, Lambalk CB. Концентрации репродуктивных гормонов у беременных и новорожденных: систематический обзор.Репродукция Биомед онлайн. 2013. 27 (1): 33–63.
CAS
Статья
PubMed
Google Scholar
Эннинга Е.А., Невала В.К., Кридон Д.Д., Маркович С.Н., Холтан С.Г. Различия материнских гормонов, ангиогенных факторов и иммунных медиаторов в зависимости от пола плода во время беременности и в послеродовом периоде. Американский журнал репродуктивной иммунологии. 2015. 73 (3): 251–62.
CAS
Статья
PubMed
Google Scholar
Freeman ME, Kanyicska B, Lerant A, Nagy G. Пролактин: структура, функция и регуляция секреции. Physiol Rev.2000; 80 (4): 1523–631.
CAS
PubMed
Google Scholar
Клецки О.А., Маррс Р.П., Ховард В.Ф., Маккормик В., Мишелл мл. DR. Синтез и высвобождение пролактина во время беременности и послеродового периода. Am J Obstet Gynecol. 1980. 136 (4): 545–50.
CAS
Статья
PubMed
Google Scholar
Xu B, Lipworth L, Wide L, Wuu J, Yu SZ, Lagiou P, et al. Материнские и гестационные корреляты пролактина и гормона роста беременных в США и Китае. Eur J Cancer Пред. 2003. 12 (1): 35–42.
CAS
Статья
PubMed
Google Scholar
Бен-Джонатан Н., Лапензее ЧР, Лапенсее Е.В. Что мы можем узнать от грызунов о пролактине у людей? Endocr Rev.2008; 29 (1): 1–41.
CAS
Статья
PubMed
Google Scholar
Капур Д., Джонс TH. Курение и гормоны в здоровье и эндокринные расстройства. Eur J Endocrinol. 2005. 152 (4): 491–9.
CAS
Статья
PubMed
Google Scholar
Гонсалес Ф.А., Хобель С.Дж., Бастер Дж.Э. Влияние пола плода на уровень пролактина в сыворотке матери. J Reprod Med. 1987. 32 (1): 21–4.
CAS
PubMed
Google Scholar
Hercz P, Kazy Z, Siklos P, Ungar L.Количественное сравнение концентраций стероидных и пептидных гормонов в сыворотке крови плодов мужского и женского пола в материнско-фетоплацентарной системе в течение 28-40 недель беременности. Eur J Obstet Gynecol Reprod Biol. 1989. 30 (3): 201–4.
CAS
Статья
PubMed
Google Scholar
Potischman N, Troisi R, Thadhani R, Hoover RN, Dodd K, Davis WW, et al. Концентрация гормона беременности в разных этнических группах: последствия для последующего риска рака.Биомаркеры эпидемиологии рака Пред. 2005. 14 (6): 1514–20.
CAS
Статья
PubMed
Google Scholar
Лейси Д.Л., Тиммс Э., Тан Х.Л., Келли М.Дж., Данстан С.Р., Берджесс Т. и др. Лиганд остеопротегерина — это цитокин, регулирующий дифференцировку и активацию остеокластов. Клетка. 1998. 93 (2): 165–76.
CAS
Статья
PubMed
Google Scholar
Уэмура Х., Ясуи Т., Киёкава М., Кувахара А., Икава Х., Мацудзаки Т. и др.Сывороточный фактор, ингибирующий остеопротегерин / остеокластогенез во время беременности и кормления грудью, и взаимосвязь с кальций-регулирующими гормонами и маркерами метаболизма костной ткани. J Endocrinol. 2002. 174 (2): 353–9.
CAS
Статья
PubMed
Google Scholar
Naylor KE, Rogers A, Fraser RB, Hall V, Eastell R, Blumsohn A. Сывороточный остеопротегерин как детерминант костного метаболизма в продольном исследовании беременности и кормления грудью человека.Журнал клинической эндокринологии и метаболизма. 2003. 88 (11): 5361–5.
CAS
Статья
PubMed
Google Scholar
Эссли Б., Макнэнли Т., Купер Б., Макинтайр А., Виттер Ф., Харрис З. и др. Остеопротегерин у беременных подростков различается в зависимости от расы и связан с z-показателем массы тела при рождении. J Dev Orig Health Dis. 2011; 2 (5): 272–9.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Hong JS, Santolaya-Forgas J, Romero R, Espinoza J, Goncalves LF, Kim YM и др. Концентрация остеопротегерина в плазме крови матери при нормальной беременности. Am J Obstet Gynecol. 2005. 193 (3 Pt 2): 1011–5.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Tenta R, Bourgiezi I, Aliferis E, Papadopoulou M, Gounaris A, Skouroliakou M. Костный метаболизм компенсирует задержку роста у маленьких для гестационного возраста новорожденных.Органогенез. 2013; 9 (1): 55–9.
Артикул
PubMed
PubMed Central
Google Scholar
Роджерс А., Истелл Р. Циркулирующий остеопротегерин и активатор рецептора для лиганда ядерного фактора каппаВ: клиническое применение при оценке метаболических заболеваний костей. Журнал клинической эндокринологии и метаболизма. 2005. 90 (11): 6323–31.
CAS
Статья
PubMed
Google Scholar
Roza SJ, Verhulst FC, Jaddoe VW, Steegers EA, Mackenbach JP, Hofman A, et al. Курение матери во время беременности и проблемы поведения ребенка: исследование поколения R. Int J Epidemiol. 2009. 38 (3): 680–9.
Артикул
PubMed
Google Scholar
Де Вильде К.С., Троммельманс Л.С., Лавенс Х.Х., Маес Л.Р., Теммерман М., Будрез Х.Л. Характер курения, депрессия и социально-демографические переменные среди фламандских женщин во время беременности и в послеродовой период.Медсестринское исследование. 2013. 62 (6): 394–404.
Артикул
PubMed
Google Scholar
Как лечить тромбоцитопению при беременности | Кровь
В таблице 3 представлен набор лабораторных тестов, которые мы используем в нашем исследовании беременных пациенток с тромбоцитопенией. Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови.Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной. Рекомендуется пройти вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori .Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Исследование костного мозга редко необходимо для оценки беременных с тромбоцитопенией и не требуется для постановки диагноза ИТП.Как и у небеременных пациенток, тестирование на антитромбоцитарные антитела не имеет значения для диагностики ИТП во время беременности, оно не является ни чувствительным, ни специфичным, а также не позволяет прогнозировать неонатальную тромбоцитопению. 15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
У нашего пациента был отрицательный результат на ВИЧ, ВГВ и ВГС при первоначальном пренатальном скрининге.Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение тромбоцитов с нормальной морфологией и не выявило аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тесты на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела были отрицательными. Панель VWD была нормальной.
Беременность в 3-м триместре: чего ожидать
3-й триместр беременности: чего ожидать
Третий триместр беременности может быть утомительным и неудобным.Вот что поможет облегчить симптомы — и беспокойство — по мере приближения срока родов.
Персонал клиники Мэйо
Третий триместр беременности может быть тяжелым физически и эмоционально. Из-за роста и положения вашего ребенка вам может быть сложно устроиться поудобнее. Возможно, вы устали от беременности и хотите перейти к следующему этапу. Если вы готовились к сроку родов, вы можете быть разочарованы, если он приходит и уходит без происшествий.
Постарайтесь сохранять позитивный настрой в ожидании конца беременности.Скоро ты будешь держать малыша на руках! Вот чего ожидать пока что.
Твое тело
По мере роста вашего ребенка его или ее движения станут более очевидными. Эти захватывающие ощущения часто сопровождаются усилением дискомфорта и другими признаками и симптомами, в том числе:
- схватки Брэкстона-Хикса. Вы можете ощущать эти легкие нерегулярные сокращения как легкое напряжение в животе. Они чаще возникают днем или вечером, после физической активности или после секса.Эти схватки также имеют тенденцию происходить чаще и усиливаться по мере приближения срока родов. Обратитесь к своему врачу, если схватки становятся регулярными и неуклонно усиливаются.
- Боли в спине. Гормоны беременности расслабляют соединительную ткань, которая удерживает ваши кости на месте, особенно в области таза. Эти изменения могут сильно сказаться на вашей спине и часто приводят к дискомфорту в третьем триместре. Сидя, выбирайте стулья с хорошей опорой для спины.Регулярно занимайтесь спортом. Носите обувь на низком каблуке, но не на плоской подошве, с хорошей поддержкой свода стопы. Если у вас сильная или постоянная боль, обратитесь к своему врачу.
- Одышка. Вы можете легко запыхаться. Практикуйте правильную осанку, чтобы дать легким больше возможностей для расширения.
- Изжога. Гормоны беременности, расслабляющие клапан между желудком и пищеводом, могут вызвать рефлюкс желудочного сока в пищевод, вызывая изжогу. Чтобы предотвратить изжогу, ешьте небольшими порциями и часто и избегайте жареной пищи, цитрусовых, шоколада, а также острой или жареной пищи.
- сосудистые звездочки, варикозное расширение вен и геморрой. Повышенное кровообращение может привести к появлению крошечных красно-пурпурных вен (сосудистых звездочек) на лице, шее и руках. Покраснение обычно исчезает после родов. Вы также можете заметить опухшие вены (варикозное расширение вен) на ногах. Еще одна возможность — болезненное зудящее варикозное расширение вен в области прямой кишки (геморрой). Чтобы уменьшить отек, часто выполняйте упражнения и поднимайте ноги, включите в свой рацион большое количество клетчатки и пейте много жидкости.Для облегчения геморроя примите теплую ванну или нанесите на это место подушечки из гамамелиса.
- Частое мочеиспускание. По мере того, как ваш ребенок погружается в ваш таз, вы ощущаете большее давление на мочевой пузырь. Вы можете чаще мочиться. Это дополнительное давление также может вызвать утечку мочи, особенно когда вы смеетесь, кашляете, чихаете, наклоняетесь или поднимаетесь. Если это проблема, подумайте об использовании ежедневных прокладок. Если вы думаете, что у вас могут течь околоплодные воды, обратитесь к своему врачу.
Ваши эмоции
По мере роста ожидания опасения по поводу родов могут стать более стойкими. Насколько это будет больно? Как долго это будет продолжаться? Как я справлюсь? Если вы еще этого не сделали, подумайте о посещении уроков по родам. Вы узнаете, чего ожидать, и встретите тех, кто разделяет ваше волнение и беспокойство. Поговорите с другими людьми, у которых был положительный опыт родов, и спросите своего врача о вариантах обезболивания.
Реальность отцовства тоже может начать оседать.Вы можете испытывать беспокойство, особенно если это ваш первый ребенок. Чтобы сохранять спокойствие, записывайте свои мысли в дневник. Также полезно планировать заранее. Если вы кормите грудью, вы можете купить бюстгальтер для кормления или молокоотсос. Если вы ждете мальчика или не знаете пол ребенка, подумайте о том, что подходит вашей семье в отношении обрезания.
Дородовая помощь
В течение третьего триместра ваш лечащий врач может попросить вас приходить на более частые осмотры — возможно, каждые две недели, начиная с 32 недели, и каждую неделю, начиная с недели 36.
Как и при предыдущих посещениях, ваш лечащий врач проверит ваш вес и артериальное давление и спросит о любых признаках или симптомах, которые вы испытываете. Независимо от вашего прививочного статуса, одна доза столбнячного анатоксина, дифтерийного анатоксина и бесклеточной вакцины против коклюша (Tdap) рекомендуется во время каждой беременности — в идеале — в третьем триместре, между 27 и 36 неделями беременности. Это может помочь защитить вашего ребенка от коклюша до того, как ему сделают прививку. Вам также понадобятся скрининговые тесты на различные состояния, в том числе:
- Гестационный диабет. Это тип диабета, который иногда развивается во время беременности. Своевременное лечение и выбор здорового образа жизни могут помочь вам контролировать уровень сахара в крови и родить здорового ребенка.
- Железодефицитная анемия. Железодефицитная анемия возникает, когда у вас недостаточно здоровых эритроцитов, чтобы нести достаточное количество кислорода к тканям вашего тела. Анемия может вызвать сильную усталость. Для лечения анемии вам может потребоваться прием препаратов железа.
- Стрептококк. Группы B. Стрептококк группы B — это тип бактерий, которые могут жить во влагалище или прямой кишке. При контакте с ним во время родов он может вызвать серьезную инфекцию у вашего ребенка. Если у вас положительный результат теста на стрептококк группы B, ваш врач порекомендует антибиотики во время родов.
Ваш лечащий врач также проверит размер и частоту сердечных сокращений вашего ребенка. Ближе к концу беременности ваш лечащий врач также проверит положение вашего ребенка и спросит о его движениях.Он или она может также спросить о ваших предпочтениях в отношении ведения родов и обезболивания, когда вы готовитесь к родам. Если у вас есть определенные предпочтения в отношении родов и родов — например, роды в воде или отказ от лекарств — укажите свои пожелания в плане родов. Посоветуйтесь с вашим лечащим врачом, но помните, что из-за проблем с беременностью планы могут измениться.
По мере приближения срока сдачи продолжайте задавать вопросы. Знание того, чего ожидать, может помочь вам получить самые положительные впечатления от родов.
27 февраля 2020 г.
Показать ссылки
- Американский колледж акушеров и гинекологов. Ваша беременность и роды от месяца к месяцу. 6-е изд. Американский колледж акушеров и гинекологов; 2015.
- Ауэрбах М. Лечение железодефицитной анемии у взрослых. http://www.uptodate.com/contents/search. Проверено 22 октября 2019 г.
- Lockwood CJ, et al. Дородовая помощь: второй и третий триместры. http://www.uptodate.com/contents/search.Проверено 22 октября 2019 г.
- Часто задаваемые вопросы: FAQ по беременности115. Боль в спине при беременности. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Back-Pain-During-Pregnancy. Проверено 22 октября 2019 г.
- Часто задаваемые вопросы: FAQ по беременности 169. Состояние кожи во время беременности. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Skin-Conditions-During-Pregnancy. Проверено 22 октября 2019 г.
- Часто задаваемые вопросы: Роды, роды и послеродовой уход FAQ004.Как узнать, когда начались роды. Американский колледж акушеров и гинекологов. http://www.acog.org/Patients/FAQs/How-to-Tell-When-Labor-Begins. Проверено 22 октября 2019 г.
Узнать больше Подробно
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
(PDF) Систематический обзор нормативных значений тестов функции щитовидной железы для каждого триместра у индийских женщин
Kannan, et al.: Систематический обзор нормативных значений щитовидной железы в зависимости от триместра
Индийский журнал эндокринологии и метаболизма ¦ Том 22 Выпуск 1-январь-февраль 2018 г.
8
произошло на 7–12 неделях, но верхний референсный предел было
только
уменьшилось с 5,31 до 4,34 мЕд / л. [12] Отдельные данные недавнего проспективного исследования
, проведенного в США, подтверждают этот результат [16]. Анализ «контрольной точки»
ТТГ и свободного Т4 у беременных показал, что снижение уровня свободного Т4 на
наблюдалось только тогда, когда сывороточный ТТГ был> 4.8 мЕд / л. В некоторых случаях
это статистически не отличалось от состояния небеременных
. [13,15] Имеется ограниченное количество референсных диапазонов
для каждого триместра, рассчитанных для большинства этнических и расовых
популяций с адекватным потреблением йода. которые свободны от тироидных
аутоантител. В последних рекомендациях ATA [17] рекомендуется использовать
как верхний референсный диапазон ТТГ 4 мЕд / л, когда местные оценки
недоступны.Этот референсный предел обычно должен составлять
, применяемый в конце первого триместра, на 7–12 неделях, с
для постепенного возврата к диапазону небеременных во 2-м и 3-м триместрах
. Есть несколько небольших данных поперечного сечения из
Индии по значениям ТТГ для каждого триместра в северной и
восточной частях Индии. Мы попытались объединить эту информацию, чтобы получить
, если объединенные данные из различных исследований могут определить нормативные данные
и дисфункцию щитовидной железы во время беременности.
МЕТОДЫ
Систематический обзор был проведен для оценки (i) триместра —
конкретных значений ТТГ 5–95-го центиля (ii) триместра — диапазона
значений свободного Т4 у нормальных беременных индийских женщин. Этот отчет
следует протоколу обзора в соответствии с текущими стандартами для сообщения
о систематических обзорах. [18]
Критерии отбора
Мы решили включить исследования, включающие тесты функции щитовидной железы у
нормальных индийских беременных женщин.В это исследование были включены нормальные одноплодные беременности
. Из исследования следовало исключить
пациентов с какими-либо серьезными сопутствующими заболеваниями, включая диабет,
гипертонии, сердечные заболевания, заболевания почек или печени
, а также тех, кто принимает лекарства, которые потенциально могут повлиять на работу щитовидной железы
функциональных тестов. Из исследования были исключены исследования женщин с повторными выкидышами
и бесплодием. Из выбранных
исследований необходимо было исключить женщин с заболеваниями щитовидной железы в анамнезе,
лекарств от гипотиреоза или гипертиреоза,
семейных
историй дисфункции щитовидной железы и наличие зоба.Из исследования были исключены исследования
с заранее заданными пороговыми значениями для диагностики гипотиреоза.
Стратегия поиска
Стратегия поиска была направлена на поиск как опубликованных, так и
неопубликованных исследований. Всесторонний поиск из каждой базы данных
с момента создания до марта 2017 года проводился без языковых ограничений
. Базы данных включают Ovid MEDLINE
In-process и Other Nonindexed Citations, Ovid MEDLINE,
CINNAHL, Cochrane Controlled Trials Register, Ovid
EMBASE, Web of Science и Scopus.Был предпринят первоначальный ограниченный поиск в этих базах данных
с последующим анализом
текстовых слов, содержащихся в заголовке и аннотации, а также
терминов указателя, используемых для описания статьи. Затем был проведен второй поиск с использованием всех
идентифицированных ключевых слов и терминов индекса по
всем включенным базам данных. В-третьих, был произведен поиск по списку ссылок всех выявленных отчетов и статей
на предмет дополнительных исследований.
Ключевые слова, используемые для поиска в базе данных
Следующие ключевые слова использовались в основном для поиска в базе данных
, которые включают тироид *, гипертиреоз *, гипотир *,
tpo *, tsh, рецептор тиреотропина антибод *, стимуляцию щитовидной железы
иммуноглобулин *, ингибитор связывания тиреотропина *, тироксин,
тиреотропин, микросомальные антитела щитовидной железы, фертильность,
бесплодие, аборт *, выкидыш *, беременность *, акушер *,
гестация * преждевременные роды *, преждевременные роды внутриутробный
задержка роста *, ограничение роста плода *, внутриутробное
ограничение роста * и развитие ребенка *.Термины MESH
, включая щитовидную железу, иммуноглобулины при заболеваниях щитовидной железы,
, стимулирующие щитовидную железу, тиреотропин, тироксин, фертильность, бесплодие,
исход беременности, осложнения беременности, эмбрион
задержка роста и развитие ребенка были использованы для поиска
. Затем результаты были изменены, чтобы включить только те
, проведенные с участием индийских женщин.
Идентификация исследования
Названия и последующие рефераты статей были проверены
двумя рецензентами независимо (SK и SM).Включенные статьи
для полнотекстового просмотра сравнивались во время консенсусной встречи
. В случае разногласий, третий рецензент (AS) был проконсультирован для принятия решения о включении или исключении для полнотекстовой оценки
. Статьи, которые не помогли ответить на
вопросов нашего исследования после полнотекстовой оценки, были исключены.
Допускались только статьи, описывающие не менее десяти пациентов.
Статьи, в которых не сообщается о концентрациях ТТГ и / или
свободного Т4, и статьи об антителах к щитовидной железе при неутиреоиде
Таблица 1: Объединенные данные выбранных исследований
Автор Год Размер выборки Проверенный уровень ТТГ (n) Государственный регион
T1 T2 T3
Sekhri et al.2016 86 86 86 86 Дели Северная Индия
Джебасинг и др. 2016 375 109 148 118 Манипур Восточная Индия
Раджпут и др. 2016 983 301 308 374 Харьяна Северная Индия
Манкар и др. 2016 150 50 50 50 Нагпур Северная Индия
Чоудхари и др., 2015 276 88 92 96 Западная Бенгалия Восточная Индия
Маджи и др. 2014 402 125 151 126 Западная Бенгалия Восточная Индия
Дешвал и др. 2013 100 1000 1000 100 Дехрадун Северная Индия
Марваха и др. 2008 331 107 137 87 Дели Северная Индия
T1: Первый триместр, T2: Второй триместр, T3: Третий триместр, TSH: Thyrotropin
[Загружается бесплатно с http: // www.ijem.in в четверг, 14 ноября 2019 г., IP: 99.227.62.92]
% PDF-1.4
%
6310 0 объект
>
эндобдж
xref
6310 272
0000000017 00000 н.
0000005916 00000 н.
0000009057 00000 н.
0000009822 00000 н.
0000009866 00000 н.
0000399716 00000 н.
0000399907 00000 н.
0000400050 00000 н.
0000400205 00000 н.
0000400351 00000 п.
0000400435 00000 п.
0000400464 00000 н.
0000400846 00000 н.
0000401034 00000 н.
0000401182 00000 н.
0000401286 00000 н.
0000401386 00000 н.
0000401483 00000 н.
0000401638 00000 н.
0000401783 00000 н.
0000401867 00000 н.
0000401908 00000 н.
0000402275 00000 н.
0000404231 00000 п.
0000404325 00000 н.
0000404369 00000 п.
0000404831 00000 н.
0000405376 00000 п.
0000409377 00000 н.
0000409847 00000 н.
0000410297 00000 п.
0000410748 00000 н.
0000413630 00000 н.
0000414070 00000 н.
0000414178 00000 н.
0000414226 00000 н.
0000450454 00000 н.
0000450639 00000 п.
0000450787 00000 н.
0000450891 00000 н.
0000450991 00000 н.
0000451052 00000 н.
0000451401 00000 н.
0000451495 00000 п.
0000451838 00000 п.
0000451932 00000 н.
0000452269 00000 н.
0000452423 00000 н.
0000452517 00000 н.
0000703443 00000 н.
0000705935 00000 н.
0000706785 00000 н.
0000707470 00000 п.
0000708163 00000 н.
0000708856 00000 н.
0000709596 00000 н.
0000710270 00000 н.
0000710926 00000 н.
0000711723 00000 н.
0000711784 00000 н.
0000712030 00000 н.
0000712104 00000 н.
0000714145 00000 н.
0000714203 00000 н.
0000714623 00000 н.
0000714713 00000 н.
0000714810 00000 н.
0000714882 00000 н.
0000714992 00000 н.
0000715062 00000 н.
0000715179 00000 н.
0000715250 00000 н.
0000715365 00000 н.
0000715436 00000 н.
0000715617 00000 н.
0000715704 00000 н.
0000715929 00000 н.
0000716157 00000 н.
0000716356 00000 н.
0000716476 00000 н.
0000716673 00000 н.
0000716792 00000 н.
0000716970 00000 н.
0000717074 00000 н.
0000717188 00000 н.
0000717265 00000 н.
0000717361 00000 н.
0000717443 00000 н.
0000717611 00000 н.
0000717683 00000 н.
0000717811 00000 н.
0000717899 00000 н.
0000718136 00000 п.
0000718277 00000 н.
0000718443 00000 н.
0000718548 00000 н.
0000718704 00000 н.
0000718804 00000 н.
0000718918 00000 н.
0000718997 00000 н.
0000719105 00000 н.
0000719189 00000 н.
0000719395 00000 н.
0000719468 00000 н.
0000719616 00000 н.
0000719721 00000 н.
0000719883 00000 н.
0000719987 00000 н.
0000720158 00000 н.
0000720266 00000 н.
0000720419 00000 н.
0000720546 00000 н.
0000720749 00000 н.
0000720945 00000 н.
0000721083 00000 н.
0000721170 00000 н.
0000721284 00000 н.
0000721364 00000 н.
0000721472 00000 н.
0000721557 00000 н.
0000721773 00000 н.
0000721846 00000 н.
0000722015 00000 н.
0000722125 00000 н.
0000722356 00000 п.
0000722580 00000 н.
0000722775 00000 н.
0000722890 00000 н.
0000723004 00000 н.
0000723084 00000 н.
0000723192 00000 н.
0000723277 00000 н.
0000723543 00000 н.
0000723616 00000 н.
0000723785 00000 н.
0000723895 00000 н.
0000724128 00000 н.
0000724263 00000 н.
0000724566 00000 н.
0000724736 00000 н.
0000725031 00000 н.
0000725197 00000 н.
0000725480 00000 н.
0000725640 00000 н.
0000725754 00000 н.
0000725834 00000 н.
0000725942 00000 н.
0000726027 00000 н.
0000726231 00000 п.
0000726305 00000 н.
0000726490 00000 н.
0000726615 00000 н.
0000726848 00000 н.
0000726984 00000 н.
0000727201 00000 н.
0000727329 00000 н.
0000727590 00000 н.
0000727740 00000 н.
0000727959 00000 н.
0000728094 00000 н.
0000728311 00000 н.
0000728445 00000 н.
0000728696 00000 н.
0000728842 00000 н.
0000729065 00000 н.
0000729202 00000 н.
0000729423 00000 н.
0000729554 00000 н.
0000729668 00000 н.
0000729750 00000 н.
0000729858 00000 н.
0000729945 00000 н.
0000730149 00000 н.
0000730224 00000 н.
0000730391 00000 н.
0000730503 00000 н.
0000730690 00000 н.
0000730804 00000 н.
0000730989 00000 н.
0000731102 00000 н.
0000731285 00000 н.
0000731397 00000 н.
0000731602 00000 н.
0000731731 00000 н.
0000731930 00000 н.
0000732051 00000 н.
0000732165 00000 н.
0000732248 00000 н.
0000732356 00000 н.
0000732444 00000 н.
0000732631 00000 н.
0000732706 00000 н.
0000732816 00000 н.
0000732905 00000 н.
0000733049 00000 н.
0000733142 00000 н.
0000733238 00000 н.
0000733326 00000 н.
0000733476 00000 н.
0000733547 00000 н.
0000733687 00000 н.
0000733765 00000 н.
0000734029 00000 н.
0000734108 00000 п.
0000734241 00000 п.
0000734320 00000 н.
0000734459 00000 н.
0000734539 00000 п.
0000734797 00000 н.
0000734878 00000 н..ZmDE «RX ۡ J: M պ 6 mu pgd = ssO
Третий триместр | Novant Health Mintview OB / GYN
Примерно 26-28 недель
Мы проверим вас на гестационный диабет. Это состояние может возникнуть во второй половине беременности, поэтому мы обычно не проводим скрининг до этого срока. (Если у вас есть сильная семейная история диабета, мы можем обследовать вас раньше и снова через 26–28 недель.) Вы проглотите заранее определенное количество сахара (в виде сладкого напитка), и мы проверим вашу кровь ровно через час. позже, чтобы увидеть, как ваше тело обработало этот сахар.Вы можете поесть перед этим визитом, но вам следует избегать сладкого за час до теста (избегайте фруктовых соков и простых углеводов). Если вы пройдете этот тест, у вас нет гестационного диабета. Если во время будущих плановых посещений у вас будет сахар в моче, мы можем повторить анализ. Если этот тест окажется положительным (выше 140), мы назначим вам более подробный тест. Этот тест представляет собой 3-часовой тест на глюкозу. Вам дадут более подробную информацию, если этот тест необходим, но в основном вы возвращаетесь в офис однажды утром, ничего не съев, и мы даем вам еще одну заранее определенную сахарную нагрузку и проверяем уровень сахара в крови каждый час в течение 3 часов.Если вы не пройдете трехчасовой тест, вам будет поставлен диагноз гестационный диабет. В этом случае мы назначим консультацию диетолога, потому что большинство гестационных пациентов с диабетом можно лечить с помощью низкоуглеводной диеты. Редко женщинам придется принимать инсулин. Важно, чтобы мы следовали этому процессу, потому что гестационный диабет может быть связан с очень большими младенцами и осложнениями, которые могут быть связаны с большими младенцами. Если требуется инсулин, мы также будем следить за вашей беременностью, чтобы предотвратить более серьезные осложнения, такие как мертворождение.Помните, что осложнения диабета встречаются гораздо реже, чем в предыдущие годы, потому что наши вмешательства были очень успешными в предотвращении проблем, связанных с диабетом. Это не повод для беспокойства, это то, что нужно делать вместе с другим хорошим дородовым уходом. Если у вас диагностирован гестационный диабет, один из врачей даст вам более подробное объяснение.
На этом этапе повторяется гемоглобин, потому что у многих женщин во время беременности развивается анемия.Вы получите уведомление, если ваш уровень будет низким. Если это так, важно, чтобы вы получали больше железа в своем рационе, и мы часто рекомендуем добавки. Это очень важно, потому что это поможет предотвратить симптомы анемии (утомляемость, головокружение, головные боли, утомляемость, одышку), когда у вас дома родился новорожденный ребенок. Это также снизит вероятность того, что нам придется сделать вам переливание крови после родов.
В 36 недель
Мы проверим вас на колонизацию стрептококками группы B (GBS).Если у вас раньше были эти бактерии в моче, вам не понадобится этот анализ. Для проведения теста мы будем использовать ватную палочку, например тампон, чтобы взять образец из влагалища и прямой кишки (это занимает всего несколько секунд и не вызывает боли). Многие женщины (1 из 5) имеют эти бактерии как часть их нормального тела. Поскольку это одна из бактерий, которую младенцам сложно контролировать при рождении, мы дадим вам антибиотик во время родов, если у вас есть GBS. Мы не будем давать вам антибиотик сейчас, потому что это не та инфекция, от которой мы можем «избавиться» в вас, и мы создадим устойчивые бактерии, только если мы будем продолжать принимать антибиотики до тех пор, пока вы не родите.Мы предоставим вам результаты этого теста через неделю. Если у вас есть бактерии, мы также предоставим вам брошюру, в которой это объясним более подробно. Пожалуйста, попросите у нас брошюру, если мы забудем ее вам предложить.
Исследование на ЗППП во время беременности:
Многие тесты на ЗППП рекомендуются во время беременности. Многие теперь требуются по закону, что означает, что больница проверит вас или ребенка во время родов, если мы не сделали этого во время беременности.

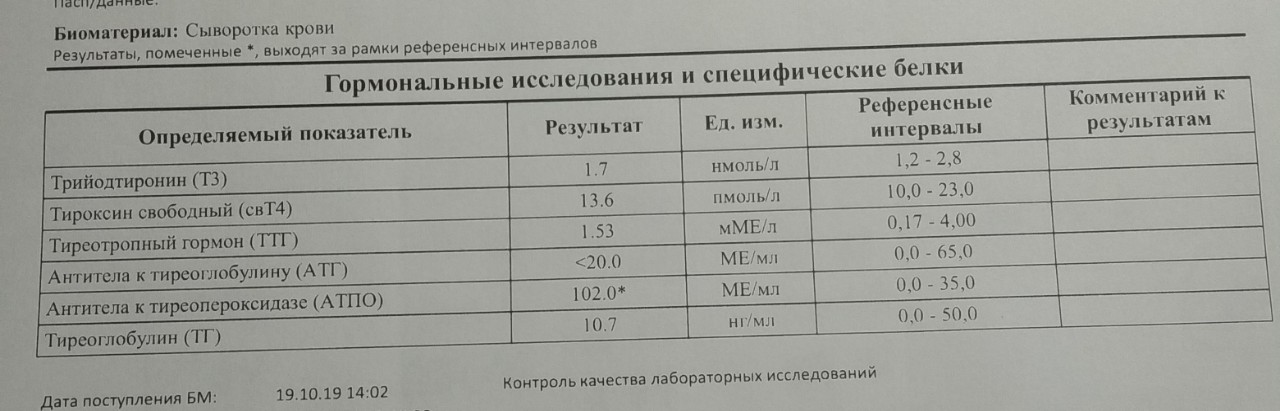 Первичный гипотиреоз.
Первичный гипотиреоз.