Тромбоцитопения у новорожденных: Тромбоцитопения у детей — причины, симптомы, методы диагностики и лечения детских болезней в «СМ-Клиника» для детей и подростков
Тромбоцитопения – виды, степени заболевания, принципы лечения — клиника «Добробут»
Главная
Медицинская библиотека Добробут
Дата публикации: 2020-07-17
Тромбоцитопения – причины, симптомы и лечение
Патологическое снижение тромбоцитов в крови называется тромбоцитопенией. Она может быть самостоятельным заболеванием или выступать в роли симптома какой-то другой патологии. Крайне желательно знать симптомы тромбоцитопении у взрослых и детей, чтобы своевременно отреагировать на них и провести лечение.
Почему развивается тромбоцитопения
Рассматриваемое заболевание может возникнуть по самым разным причинам. Назвать основную из них сможет врач-гематолог после полного обследования пациента. Основными факторами, которые провоцируют снижение количества тромбоцитов в крови, являются:
- Наследственные заболевания. Чаще всего тромбоцитопения возникает при синдроме Бернара-Сурье, TAR-синдроме, аномалии Мея-Хегглина.

- Патологии системы кроветворения – миелофиброз, анемия апластического вида, метастазы онкологического новообразования. Подобная тромбоцитопения носит название вторичной, то есть является не самостоятельным заболеванием, а результатом присутствия в организме другой патологии. Причины вторичной тромбоцитопении могут крыться и в банальном злоупотреблении алкогольными напитками, и в получении высоких доз радиационного облучения, и в вынужденном длительном приеме препаратов из группы цитостатиков.
- Разрушение тромбоцитов в селезенке или печени (происходит крайне редко). Подобное состояние наблюдается при тромбоцитопении новорожденных на фоне тяжело протекающих вирусных заболеваний.
- Различные заболевания, поражающие внутренние органы и протекающие в хронической форме. К таковым относятся системная красная волчанка, псориаз, склеродермия, туберкулез, гепатиты, малярия, цирроз. Нередко рассматриваемое заболевание диагностируется на фоне присутствия доброкачественных опухолей.
 Но при удалении новообразования количество тромбоцитов в крови восстанавливается.
Но при удалении новообразования количество тромбоцитов в крови восстанавливается.
Формы и виды тромбоцитопении
В медицине различают несколько видов тромбоцитопении:
- Аутоиммунная. В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.
- Эссенциальная тромбоцитопения. Чаще диагностируется у людей в возрасте 50-70 лет. Ее развитие нередко связывают с перенесенными хирургическими вмешательствами, хроническими патологиями внутренних органов, недостатком железа. Лечение эссенциальной тромбоцитопении сводится к приему Аспирина.
 Так как серьезных проблем в работе организма не выявляется, то назначение агрессивных токсичных лекарственных препаратов считается неоправданным.
Так как серьезных проблем в работе организма не выявляется, то назначение агрессивных токсичных лекарственных препаратов считается неоправданным. - Синдром тромбоцитопеническая пурпура – этот вид заболевания был первым описан врачами. Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
- Тромбоцитопения у новорожденных детей. Может развиться и в качестве сопровождающего состояния при врожденных патологиях, и в качестве вторичного заболевания при инфицировании младенца, преждевременном рождении или асфиксии при родах. Лечение начинают проводить еще в роддоме, применяя для этого преднизолон, иммуноглобулин, аскорбиновую кислоту. Нередко тромбоцитопения у новорожденных требует переливание тромбоцитарной массы. На весь период лечения малыша снимают с грудного вскармливания.

.
Степени заболевания тромбоцитопении
В медицине принято различать три степени тяжести течения заболевания:
- Легкая. Количество тромбоцитов в крови пациента находится на нижней границе нормы, никаких симптомов патологии нет. В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
- Средняя. Количество тромбоцитов в крови снижено. Больной предъявляет жалобы на кровоизлияния под кожу, обширные гематомы даже при легких ударах, частые носовые кровотечения. Часто в такой форме протекает идиопатический вид заболевания. Лечение предпринимают только в том случае, если есть угроза внутренних кровотечений – например в желудке. Специфические лекарственные препараты при идиопатической тромбоцитопении назначают и тем, кто профессионально занимается спортом, поскольку риск сильных кровотечений и обширных излияний в ткани и под кожу у таких людей слишком высокий.
- Тяжелая. Заболевания проявляется обширными кровотечениями во внутренние органы. В анализе крови резкое снижение количества тромбоцитов, вплоть до критических показателей. Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Как проявляется тромбоцитопения
В зависимости от степени тромбоцитопении человек может жаловаться на:
- спонтанные кровоизлияния под кожу и в слизистые;
- головокружение и периодическую тошноту;
- упадок сил и повышенную сонливость;
- длительное кровотечение при удалении зуба;
- слишком обильные менструации.
У беременных заболевание может проявляться в банальном упадке сил и частом образовании мелких и средних гематом под кожей. Лечение тромбоцитопении при беременности не проводится. Исключением являются случаи резкого снижения количества тромбоцитов в крови и жалобы на частые кровоизлияния под кожу. Лекарственная терапия проводится с целью профилактики кровоизлияния в мозг.
Лекарственная терапия проводится с целью профилактики кровоизлияния в мозг.
На страницах нашего сайта Добробут.ком имеется информация об иммунной тробоцитопении – что это такое, кто может диагностировать и как протекает лечение. Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Связанные услуги:
Универсальный мужской Check-up
Универсальный женский Check-up (до 40 лет)
Универсальный женский Check-up (после 40 лет)
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Наши врачи
Смотреть всех врачей 747
Наши сертификаты
Сертифікат № QIZ 804 468 C1
Сертифікат № QIZ 804 469 C1
Сертифікат № QIZ 804 470 C1
Сертифікат № QIZ 804 471 C1
Смотреть все сертификаты
Заказать обратный звонок
Введите Ваш телефон
Другие статьи
Причины появления мушек перед глазами
Частые причины появления мушек перед глазами – возрастные изменения. Мушкам перед глазами могут сопутствовать слабость, головокружение и рвота. При появлении мушек нужно проконсультироваться с офтальмологом
Мушкам перед глазами могут сопутствовать слабость, головокружение и рвота. При появлении мушек нужно проконсультироваться с офтальмологом
Классификация, причины и лечение врожденных пороков сердца
Какие бывают врожденные пороки сердца, причины их появления. Симптомы и диагностика порока сердца, лечение хирургическим методом. Дают ли инвалидность при пороке сердца.
Удаление шрамов и рубцов лазером и мазями
Какие рубцы можно удалять лазером. Удаление послеоперационных рубцов фракционным лазером. Правила восстановительного периода. Мази для рассасывания рубцов, рекомендации по их применению
Причины и первые признаки ботулизма у людей – это должен знать каждый
Основные симптомы ботулизма: желудочно-кишечные, глазные, дыхательные и двигательные. Лечение ботулизма у человека – специфическое и неспецифическое. Важная информация для пациентов.
Лечение ботулизма у человека – специфическое и неспецифическое. Важная информация для пациентов.
Смотреть все статьи
Заказать обратный звонок
Введите Ваш телефон
Тромбоцитопения у новорожденных: причины, симптомы, лечение
Понятие «тромбоцитопения» включает в себя ряд патологий, которые сопровождаются снижением уровня тромбоцитов в крови ниже150*109/л и/или развитием геморрагического синдрома. После рождения количество тромбоцитов находятся на границе нормы – 100-200*109/, что более всего характерно для недоношенных детей. Тромбоцитопения у новорожденных определяется в 1-5% случаев, а клинически значимые варианты возникают в 0,1-0,5%.
Содержание
- 1 Причины
- 1.1 Гестоз, или преэклампсия
- 1.2 Инфекции, сепсис
- 1.3 Хромосомные аберрации
- 1.4 Синдром Казабаха-Мерритта
- 1.5 Синдром Вискотта-Олдрича
- 1.6 Воздействие лекарств
- 1.
 7 Гипо-(а)мегакариоцитозы
7 Гипо-(а)мегакариоцитозы - 1.8 CAMP
- 1.9 Анемия Фанкони
- 2 Классификация
- 3 Формы тромбоцитопении новорожденного
- 3.1 Аллоимунная, или изоиммунная
- 3.2 Трансиммунная
- 4 Симптомы
- 5 Диагностика
- 6 Лечение
Причины
Тромбоцитопения у новорожденных может быть вызвана несколькими причинами. Первичная форма развивается в результате иммунных процессов в организме, а вторичная – связана с основным заболеванием.
К распространенным причинам тромбоцитопении у новорожденных относятся патологии со стороны матери, плаценты, задержка развития плода, наследственные болезни.
Гестоз, или преэклампсия
Гестоз характеризуется повышением давления женщины,нарушением проницаемости сосудистой стенки с возникновением отеков, потерей белка. В результате страдает и плод. Нередко развивается внутриутробная тромбоцитопения, носящая транзиторный характер. На 7-10 сутки уровень клеток приходит в норму. Механизм болезни скорее всего связан с угнетением мегакариоцитарного ростка кроветворения.
Механизм болезни скорее всего связан с угнетением мегакариоцитарного ростка кроветворения.
Инфекции, сепсис
При внутриутробном инфицировании новорожденный может родиться, уже имея сепсис, тяжелую пневмонию и прочее. Кроме того, в неонатальном периоде дети также подвержены вирусным инфекциям, генерализация которых приводит к массивному потреблению тромбоцитов в сосудистом русле за счет диссеминированного свертывания.
Хромосомные аберрации
Синдром Шерешевского-Тернера, трисомия по 13, 18 и 21
хромосоме в клинической картине имеют признак тромбоцитопении новорожденным.
Синдром Казабаха-Мерритта
Врожденная патология, которая включает ангиому и нарушения свертывания крови. Ангиомы, как правило, имеют распространенный характер, локализуются на голове, шее, груди, проксимальных участках конечностей. Обнаруживаются они не только на коже, но и на внутренних органах. Такие поражения присутствуют уже с рождения.
Нарушение свертывающей системы крови проявляется кровотечениями в полость ангиомы, в результате чего она увеличивается в размерах, сдавливает рядом расположенные ткани. В эту область массово поступают тромбоциты, что больше усугубляет состояние. В результате возникают такие симптомы:
В эту область массово поступают тромбоциты, что больше усугубляет состояние. В результате возникают такие симптомы:
- формирование сыпи;
- кровотечения из желудочно-кишечного тракта;
- истинная мелена;
- рвота темной или алой кровью.
Синдром Вискотта-Олдрича
Хромосомной нозологией является это заболевание. Болеют мальчики. Страдает В- и Т-клеточный иммунитет. Ключевыми симптомами выделяются:
- нарушение пропорций иммуноглобулинов;
- снижение числа Т-лимфоцитов;
- тромбоцитопения, экзема, гнойные поражения.
Воздействие лекарств
Существует большое количество веществ, которые подавляют кроветворение. Страдает не только тромбоцитопоэз, но и другие ростки.Среди таких средств стоит выделить:
- Аллопуринол;
- Аминоглутетимид;
- Бета-лактамные антибиотики;
- Ванцикловир;
- Ганцикловир;
- Гепарины;
- Гидрохлортиазид;
- Изониазид;
- Интерферон;
- Прокаинамид;
- Тиклопидин;
- Фенитоин;
- Фуросемид;
- Флуконазол и прочее.

Гипо-(а)мегакариоцитозы
Тромбоцитопения у новорожденных детей может наблюдаться при врожденных патологиях: в сочетании с синдромом отсутствия лучевой кости (TAR-синдром), другими аномалиями формирования костной ткани, панцитопения Фанкони. При замещении костного мозга опухолевыми клетками или другими структурами происходит подавление всех ростков кроветворения.
CAMP
Врожденная амегакариоцитарная тромбоцитопения новорожденных детей, или CAMP, наследуется по аутосомно-рецессивному признаку. У грудничков с этим диагнозом уже в первые дни жизни появляется геморрагический синдром с выраженной кровоточивостью. Прогноз не сулит ничего хорошего – дети умирают чаще всего от кровоизлияния в головной мозг.
Анемия Фанкони
Это наследственное заболевание, которое сопровождается угнетением всех звеньев гематопоэза, множественными аномалиями, бронзовым цветом кожи.
Классификация
Согласно классификации развития болезни по времени,
выделяют следующие виды тромбоцитопении новорожденных детей:
- внутриутробная;
- раннее проявление – до 72 часов от родов;
- поздняя форма – спустя 72 часа.
Причины внутриутробной тромбоцитопении связаны с такими факторами:
- аллоиммунная реакция;
- внутриутробная инфекция – краснуха, цитомегаловирус, токсоплазма;
- аутоиммунные болезни – системная красная волчанка;
- редко – тяжелый резус-конфликт;
- синдром Вискотта-Олдрича.
Ранняя форма тромбоцитопении грудничков возникает по причине:
- патологии плаценты;
- сахарный диабет матери;
- задержка внутриутробного развития плода;
- асфиксия;
- алло- и аутоиммунные варианты;
- более редко – инфекции, тромбоз, синдром Казабаха-Мерритта, нарушение обмена веществ.
Поздняя форма проявлений возникает из-за:
- сепсиса новорожденного;
- некротизирующего энтероколита;
- реже – другие патологии, описанные ранее.
Формы тромбоцитопении новорожденного
Аллоимунная, или изоиммунная
Под аллоиммунной тромбоцитопенией понимается болезнь, которая связана с несовместимостью крови матери и плода по тромбоцитарным антигенам. Встречается такая форма у 1 ребенка на 5000 родов. В отличие от гемолитической болезни новорожденного, врожденная тромбоцитопения при конфликте с материнскими антителами развивается как при первой, так и при второй беременности.
Встречается такая форма у 1 ребенка на 5000 родов. В отличие от гемолитической болезни новорожденного, врожденная тромбоцитопения при конфликте с материнскими антителами развивается как при первой, так и при второй беременности.
Именно для этой формы болезни характерно более тяжелое течение, развитие кровотечений из желудочно-кишечного тракта.
Трансиммунная
Отмечается трансиммунная форма тромбоцитопении при наличии у матери аутоиммунной патологии. У таких детей уровень тромбоцитов резко снижается после родов, когда происходит проникновение антител в кровь ребенка. Тяжесть иммунного процесса матери напрямую коррелирует с тяжестью тромбоцитопении новорожденного и клиническими проявлениями.
Симптомы
С первых дней жизни тромбоцитопения у новорожденных имеет симптомы в виде высыпаний – экхимозов, синяков и петехий. Характерным признаком служит кровоточивость слизистых оболочек. Описываются кровоизлияния в мозг, что более свойственно иммунным тромбоцитопениям.
Эти признаки возникают несимметрично, спонтанно. Сыпь полиморфная и полихромная.
При трансиммунной тромбоцитопении у новорожденных симптомы постепенно идут на спад, поскольку антитела не поступают в кровь ребенка.
Клиника у новорожденных зависит от возбудителя внутриутробной инфекции, а также от срока беременности, когда она возникла.
При синдроме Вискотта-Олдрича присоединяются повторные инфекций, экземы, спленомегалии в более поздний срок.
Диагностика
Диагностика тромбоцитопении новорожденных сводится к следующим принципам:
- Анамнез. У матери отмечается аутоиммунная тромбоцитопения при системной красной волчанке, синдроме Эванса, аутоиммунном тиреоидите. Патологии плаценты вызывают аномалии тромбоцитогенеза у новорожденного (хориоангиоматоз, отслойка, тромбозы). Если у ребенка имелся отягощенный фон в виде недоношенности, гипоксии, переношенности, задержки развития, внутриутробно перенесенная инфекция.
- Клиническая картина.
- Исследование свойств тромбоцитов, свертывания крови, тромбогенеза.
 С этой целью проводят контроль количества тромбоцитов, продолжительности кровотечения, ретракцию кровяного сгустка, состояние мегакариоцитарного ростка костного мозга, чувствительность к агрегации с АДФ, тромбону, коллагену.
С этой целью проводят контроль количества тромбоцитов, продолжительности кровотечения, ретракцию кровяного сгустка, состояние мегакариоцитарного ростка костного мозга, чувствительность к агрегации с АДФ, тромбону, коллагену. - Определение инфекционного и аутоиммунного звена в крови. Могут быть обнаружены специфические иммуноглобулины, компоненты ДНК инфекций TORCH. Выявление антител к тромбоцитам плода.
- Исследование миелограммы. Увеличены бластные клетки, угнетены эритроцитарный и мегакариоцитарный ростки, нет ретикулоцитов, высокая СОЭ, панцитопения.
Лечение
Лечение тромбоцитопении у новорожденных зависит от причины болезни. Ряд состояний вызывает транзиторную тромбоцитопению, коррекция которой требуется только при развитии клинических проявлений.
Терапия иммунной тромбоцитопении у грудничка:
- начинается с назначения донорского молока или молочной смеси на протяжении 2-3 недель;
- при отсутствии клинических симптомов избирается выжидательная тактика;
- переливание тромбомассы назначается при снижении тромбоцитов менее 20-30 на 109/л или при кровотечениях;
- в качестве донорских используют материнские клетки, предварительно отмытые от аллоантител, из расчета 10 мл/кг массы ребенка;
- альтернативой является отмытая тромбомассадонора;
- при отсутствии антиген-отрицательных тромбоцитов назначаются внутривенные иммуноглобулины;
- показано введение преднизолона 1-2 мг/кг в течение 3-5 дней.

В других случаях, когда снижение тромбоцитов связано с основным заболеванием и выступает только в качестве симптома, важно направить лечение на ключевую нозологию и добиваться посимптомной терапии.
Тромбоцитопения у новорожденных | Детская больница Феникса
Что такое тромбоцитопения у новорожденных?
Тромбоцитопения означает, что у новорожденного слишком мало тромбоцитов в крови. Тромбоциты — это клетки крови, которые помогают свертываться крови. Они производятся в костном мозге.
Как это сказать
thrahm-boh-si-toh-PEE-nee-uh
Что вызывает тромбоцитопению у новорожденных?
Тромбоцитопения может быть вызвана тем, что у ребенка недостаточно тромбоцитов, когда тромбоциты задерживаются где-то в организме (например, в сгустках крови) или когда тромбоциты разрушаются слишком рано.
Слишком малое количество тромбоцитов может быть вызвано проблемами с артериальным давлением у матери, например преэклампсией. Это ограничивает приток крови к ребенку. Реже это может быть вызвано инфекциями костного мозга ребенка, когда он находится в матке. Например, краснуха или сифилис. Некоторые лекарства, которые принимает мать или дает ребенку, также могут влиять на костный мозг и снижать количество вырабатываемых тромбоцитов. Некоторые редкие генетические заболевания также снижают количество производимых тромбоцитов.
Еще одна причина тромбоцитопении – когда иммунная система матери вырабатывает антитела против тромбоцитов ребенка. Это приводит к преждевременному разрушению тромбоцитов. У некоторых детей, которые очень больны, тромбоциты разрушаются слишком рано из-за болезни.
Какие дети подвержены риску тромбоцитопении?
Это состояние редко встречается у младенцев. Но у ребенка, скорее всего, будут проблемы с этим, если они:
Каковы симптомы тромбоцитопении у новорожденного?
Симптомы могут включать:
Симптомы тромбоцитопении могут проявляться как другие заболевания. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Как диагностируется тромбоцитопения?
Медицинский работник проверит историю болезни вашего ребенка. Они проведут медицинский осмотр. Анализы крови покажут более низкое количество тромбоцитов.
Как лечится тромбоцитопения у новорожденных?
Лечение часто зависит от причины тромбоцитопении. Большинство случаев недостаточно серьезны, чтобы нуждаться в лечении. Но вашему ребенку может потребоваться переливание тромбоцитов.
Какие возможны осложнения тромбоцитопении у новорожденных?
У детей с недостаточным количеством тромбоцитов может быть кровоизлияние в ткани. Часто встречаются синяки на коже. При кровотечении эритроциты разрушаются. Получается билирубин. Билирубин может накапливаться в крови и вызывать пожелтение кожи и глаз (желтуху).
Слишком сильное кровотечение может быть опасным и может повлиять на мозг и другие системы организма.
Основные сведения о тромбоцитопении у новорожденных
Тромбоцитопения означает, что у вашего ребенка слишком мало тромбоцитов.
 Это может произойти из-за недостаточного количества тромбоцитов или их слишком раннего разрушения.
Это может произойти из-за недостаточного количества тромбоцитов или их слишком раннего разрушения.Это состояние может быть связано с проблемами артериального давления у матери.
Дети с большей вероятностью будут иметь проблемы с этим состоянием, если у них очень низкий вес при рождении или они остаются в отделении интенсивной терапии по причине болезни.
Распространены кровоподтеки на коже. У младенцев также может наблюдаться пожелтение кожи и глаз (желтуха).
Большинство случаев не настолько серьезны, чтобы нуждаться в лечении.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите, чтобы произошло.
Перед посещением запишите вопросы, на которые вы хотите получить ответы.

При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Знайте, почему прописывается новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
Спросите, можно ли лечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время.
 Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Медицинский обозреватель онлайн:
Донна Фриборн PhD CNM FNP
Онлайн-медицинский обозреватель:
Хизер Тревино
Онлайн-медицинский обозреватель:
Кимберли Ли, доктор медицины
Дата последней проверки:
01.11.2020
© 2000-2023 ООО «Компания СтейВелл». Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Неонатальная аллоиммунная тромбоцитопения — NAIT
Неонатальная аллоиммунная тромбоцитопения (NAIT), также называемая фетальной и неонатальной аллоиммунной тромбоцитопенией или перинатальной аллоиммунной тромбоцитопенией, является наиболее частой причиной тромбоцитопении у здорового в остальном новорожденного. НАИТ вызывается аллоантителами, образующимися у матери в ответ на унаследованный от отца антиген тромбоцитов человека (HPA) на поверхности тромбоцитов плода. Эти материнские аллоантитела проходят через плаценту к плоду, атакуют тромбоциты плода и вызывают разрушение тромбоцитов плода. Многие случаи НАИТ протекают легко и проявляются только кожными проявлениями. При отсутствии лечения легкие случаи могут разрешиться в течение 2 недель после рождения. НАИТ также может вызывать тяжелую тромбоцитопению (количество тромбоцитов <50 000/мкл), которая может привести к внутричерепному кровоизлиянию (ВЧГ) и даже к детской смерти, хотя тяжелые кровоизлияния встречаются редко. Лабораторное исследование используется для диагностики NAIT у больного ребенка и для определения риска NAIT при будущих беременностях. Тестирование включает оценку материнской сыворотки на наличие аллоантител к тромбоцитам и генотипирование или фенотипирование материнских, отцовских и/или неонатальных тромбоцитов. NAIT может возникать при первой беременности.
Эти материнские аллоантитела проходят через плаценту к плоду, атакуют тромбоциты плода и вызывают разрушение тромбоцитов плода. Многие случаи НАИТ протекают легко и проявляются только кожными проявлениями. При отсутствии лечения легкие случаи могут разрешиться в течение 2 недель после рождения. НАИТ также может вызывать тяжелую тромбоцитопению (количество тромбоцитов <50 000/мкл), которая может привести к внутричерепному кровоизлиянию (ВЧГ) и даже к детской смерти, хотя тяжелые кровоизлияния встречаются редко. Лабораторное исследование используется для диагностики NAIT у больного ребенка и для определения риска NAIT при будущих беременностях. Тестирование включает оценку материнской сыворотки на наличие аллоантител к тромбоцитам и генотипирование или фенотипирование материнских, отцовских и/или неонатальных тромбоцитов. NAIT может возникать при первой беременности.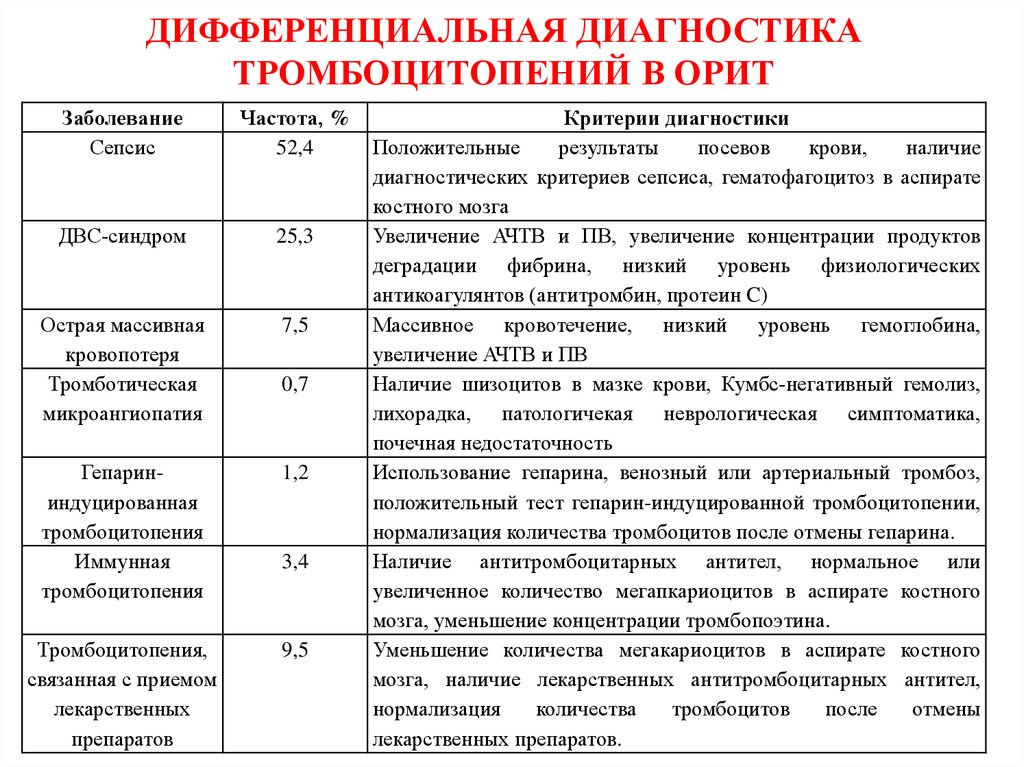 После постановки диагноза следует наблюдать за последующими беременностями, и можно использовать антенатальную терапию, чтобы избежать осложнений, связанных с кровотечением.
После постановки диагноза следует наблюдать за последующими беременностями, и можно использовать антенатальную терапию, чтобы избежать осложнений, связанных с кровотечением.
Показания для тестирования
Лабораторное тестирование NAIT подходит для:
- Диагноз у плода с кровотечением при УЗИ (особенно при подозрении на ВМК) или у новорожденного с симптомами кровотечения или ранней тяжелой тромбоцитопенией
- Диагностика плода женщины с ранее больным ребенком
- Оценка риска у женщин, планирующих беременность, у которых в анамнезе была патология беременности или посттрансфузионная пурпура, или у которых есть сестра или другая родственница с патологией беременности в анамнезе
Лабораторное обследование
Диагностика
Антенатальное обследование
Если во время беременности подозревается НАИТ, мать можно регулярно проверять на образование аллоантител; однако уровни аллоантител могут колебаться и не коррелируют с тяжестью NAIT. Генотипирование тромбоцитов используется для выявления потенциальной генетической несовместимости. См. Генотипирование и фенотипирование антигена тромбоцитов ниже.
Генотипирование тромбоцитов используется для выявления потенциальной генетической несовместимости. См. Генотипирование и фенотипирование антигена тромбоцитов ниже.
Послеродовое тестирование
Первоначальное тестирование
Общий анализ крови с подсчетом тромбоцитов является первоначальным тестом для младенцев с подозрением на NAIT; кроме того, следует провести клинический анализ крови матери с подсчетом тромбоцитов, чтобы исключить низкий уровень тромбоцитов у матери, что может указывать на аутоиммунную тромбоцитопению. Международное общество тромбоза и гемостаза (ISTH) считает количество тромбоцитов <100 000/мкл при рождении или в течение 7 дней после рождения без какой-либо другой причины диагностическим признаком NAIT при первой пораженной беременности. Однако часто существует много потенциальных причин неонатальной тромбоцитопении. Тромбоцитопения с количеством тромбоцитов <50 000/мкл считается тяжелой ; в некоторых случаях количество может составлять менее 20 000/мкл. Количество тромбоцитов продолжает снижаться после рождения у младенцев с NAIT, но часто восстанавливается и становится нормальным в течение нескольких недель. ОАК с подсчетом тромбоцитов, который подтверждает тромбоцитопению, должны сопровождаться специфическими тестами для установления диагноза NAIT (т. е. тесты на антитромбоцитарные антитела и генотипирование тромбоцитарного антигена), если есть клиническое подозрение.
Количество тромбоцитов продолжает снижаться после рождения у младенцев с NAIT, но часто восстанавливается и становится нормальным в течение нескольких недель. ОАК с подсчетом тромбоцитов, который подтверждает тромбоцитопению, должны сопровождаться специфическими тестами для установления диагноза NAIT (т. е. тесты на антитромбоцитарные антитела и генотипирование тромбоцитарного антигена), если есть клиническое подозрение.
Анализы на антитела к тромбоцитам
Анализы на антитела к тромбоцитам и их интерпретация должны выполняться опытной референс-лабораторией иммунологии тромбоцитов (см. список конкретных лабораторий ниже). Окончательный диагноз НАИТ требует комбинации тестов, поскольку лабораторная диагностика НАИТ основана как на обнаружении аллоантител к HPA, так и на определении причинного антигена. Важно отметить, что ложноотрицательные результаты теста на антитела могут возникать из-за замедленного, низкого титра или низкоаффинного антитела, поэтому отсутствие обнаруживаемых материнских антител не исключает NAIT.
Материнский образец предпочтителен для оценки наличия антител против HPA; образцы неонатальной сыворотки/плазмы считаются менее чувствительными при тестировании на циркулирующие антитела и не рекомендуются к использованию. Тесты на антитела к тромбоцитам предназначены для выявления материнских аллоантител к антигенам, связанным с NAIT, например, анти-HPA-1, анти-HPA-3 и анти-HPA-5. Более редкие HPA также были вовлечены в NAIT, но антитела, нацеленные на эти менее распространенные HPA, не обнаруживаются тестами, в которых используются коммерческие наборы, и требуется тестирование в специализированной лаборатории.
Референс-лаборатории, выполняющие всестороннее тестирование на NAIT, включают следующие:
- Лаборатория иммунологии тромбоцитов, Bloodworks Northwest
- BloodCenter of Wisconsin (часть Versiti)
Генотипирование и фенотипирование тромбоцитарного антигена
Тестирование на NAIT также включает генотипирование или фенотипирование тромбоцитов матери и отца и/или неонатальных тромбоцитов. Отцовский генотип тромбоцитов часто используется в качестве суррогата фетального или неонатального генотипа, но в некоторых случаях типирование отцовских тромбоцитов может быть неинформативным. Врач, имеющий опыт диагностики и лечения NAIT, должен предоставить рекомендации относительно тестирования (кого тестировать и какие тесты использовать). Генотипирование позволяет обнаруживать несовместимости между HPA. В идеале в генотипировании участвуют как родители, так и новорожденный, чтобы получить исчерпывающую информацию. Генотипирование также позволяет более точно оценить риск будущих беременностей, поскольку зиготность отца по конкретному рассматриваемому HPA будет влиять на риск. Несовместимость тромбоцитарного антигена необходима, но недостаточна для NAIT (во многих случаях генетическая несовместимость не приводит к образованию антител). Для окончательного диагноза необходима тесная корреляция между клинической информацией и результатами тестирования на антитела к тромбоцитам.
Отцовский генотип тромбоцитов часто используется в качестве суррогата фетального или неонатального генотипа, но в некоторых случаях типирование отцовских тромбоцитов может быть неинформативным. Врач, имеющий опыт диагностики и лечения NAIT, должен предоставить рекомендации относительно тестирования (кого тестировать и какие тесты использовать). Генотипирование позволяет обнаруживать несовместимости между HPA. В идеале в генотипировании участвуют как родители, так и новорожденный, чтобы получить исчерпывающую информацию. Генотипирование также позволяет более точно оценить риск будущих беременностей, поскольку зиготность отца по конкретному рассматриваемому HPA будет влиять на риск. Несовместимость тромбоцитарного антигена необходима, но недостаточна для NAIT (во многих случаях генетическая несовместимость не приводит к образованию антител). Для окончательного диагноза необходима тесная корреляция между клинической информацией и результатами тестирования на антитела к тромбоцитам.

