Тромбоцитопения причины у новорожденных: ДИАГНОСТИЧЕСКИЕ МАРКЕРЫ И ПРЕДИКТОРЫ НЕОНАТАЛЬНОЙ ИММУННОЙ ТРОМБОЦИТОПЕНИИ | Хаспекова
Тромбоцитопения – статьи о здоровье
10.11.2022
Тромбоцитопения — это термин, обозначающий все состояния, при которых снижено количество тромбоцитов в крови. Человек может чувствовать себя вполне нормально, однако, такое состояние при тромбоцитопении опасно, так как в любой момент может произойти внутреннее кровотечение любых органов, а самое опасное то, что может случиться кровоизлияние в мозг.
Патология встречается чаще у женщин,чем у мужчин. Частота выявления у детей — один случай на 20 тысяч.
Причины
Зачастую причиной заболевания является аллергическая реакция организма на различные медицинские препараты в итоге чего и наблюдается лекарственная тромбоцитопения. При таком недомогании наблюдается выработка организмом антител, направленных против лекарственного препарата. К лекарственным препаратам, влияющим на появление кровеносной недостаточности телец, относятся седативные, алкалоидные и антибактериальные средства.
Причинами возникновения недостаточности могут быть и проблемы с иммунитетом, вызванные последствиями переливаний крови. Особенно часто заболевание проявляется при несовпадении групп крови.
Чаще всего наблюдается в организме человека аутоиммунная тромбоцитопения. В таком случае иммунитет неспособен к распознаванию своих тромбоцитов и отторгает их из организма. В результате отторжения происходит выработка антител по удалению чужеродных клеток.
Если же недуг имеет выраженную форму изолированной болезни, то он именуется идиопатической тромбоцитопенией или заболеванием Верльгофа. Считается, что такая тромбоцитопения возникает на фоне наследственной предрасположенности.
Также свойственно проявление заболевания при наличии врождённого иммунодефицита.
Недостаток тромбоцитов в организме наблюдается у людей, с пониженным составом витамина В12 и фолиевой кислоты. Не исключается и чрезмерное радиоактивное или лучевое воздействие для появления недостаточности кровяных телец.
Симптомы
Обычно первым сигналом снижения уровня тромбоцитов служит появление кожных кровоизлияний при незначительном травмировании (ударе, сдавлении) мягких тканей. Больные отмечают частое возникновение синяков, специфической мелкоточечной сыпи на теле и конечностях, кровоизлияний в слизистые оболочки, повышенную кровоточивость десен и т. п.
На следующем этапе отмечается увеличение времени кровотечения при незначительных порезах, длительные и обильные менструальные кровотечения у женщин, появление экхимозов в местах инъекций. Кровотечение, вызванное травмой или медицинской манипуляцией (например, удалением зуба) может продолжаться от нескольких часов до нескольких суток.
При значительном снижении количества тромбоцитов возникают спонтанные кровотечения (носовые, маточные, легочные, почечные, желудочно-кишечные), выраженный геморрагический синдром после хирургических вмешательств. Профузные некупируемые кровотечения и кровоизлияния в мозг могут стать фатальными.
Диагностика
Прежде всего, при подозрении на тромбоцитопению необходимо сделать общий анализ крови для определения количества клеточных элементов и верификации (подтверждения) диагноза тромбоцитопения.
Многие заболевания, протекающие с тромбоцитопенией, имеют достаточно яркие симптомы, поэтому дифференциальная диагностика в таких случаях не представляет большого труда. Это касается, в первую очередь, тяжелых онкологических патологий (лейкозы, метастазы злокачественных опухолей в костный мозг, миеломная болезнь и т.п.), системных заболеваний соединительной ткани (системная красная волчанка), цирроза печени и т.п.
Однако нередко необходимо проведение дополнительных исследований (пункция костного мозга, иммунологические пробы и т.п.).
Лечение
Кровотечения при легкой степени тромбоцитопении не развиваются. Медикаментозное лечение, как правило, не требуется. Рекомендуется выжидательная тактика и установление причины снижения тромбоцитов.
При средней тяжести заболевания возможно появление кровоизлияний в слизистую оболочку рта, повышение кровоточивости десен, учащение носовые кровотечений. При ушибах и травмах могут образовываться обширные кровоизлияния в кожу, не соответствующие объему повреждения. Медикаментозная терапия рекомендуется только в случае наличия факторов, повышающих риск развития кровотечений (язв желудочно-кишечной системы, профессиональной деятельности или спорта, связанного с частыми травмами).
При ушибах и травмах могут образовываться обширные кровоизлияния в кожу, не соответствующие объему повреждения. Медикаментозная терапия рекомендуется только в случае наличия факторов, повышающих риск развития кровотечений (язв желудочно-кишечной системы, профессиональной деятельности или спорта, связанного с частыми травмами).
При тромбоцитопении средней степени тяжести без выраженных проявлений геморрагического синдрома назначается лечение на дому. Пациентам рекомендуется ограничить активный образ жизни на период лечения и принимать все медикаменты, назначенные гематологом.
Обязательной госпитализации подлежат пациенты с тяжелой степенью тромбоцитопении. Таким больным, помимо медикаментозного, могут быть назначены различные терапевтические и хирургические мероприятия, направленные на устранение тромбоцитопении и вызвавших ее причин.
Дополнительными методами лечения тромбоцитопении являются: трансфузионная терапия (переливание пациенту донорской крови, плазмы либо тромбоцитов), удаление селезенки и пересадка костного мозга.
причины, степени, симптомы, признаки, диагностика, лечение
Причины
Классификация
Симптомы
Диагностика
Лечение
Тромбоцитопения – это в большинстве случаев не заболевание, а лабораторный маркер, отражающий снижение уровня тромбоцитов. Идиопатические или первичные формы встречаются достаточно редко. Для каждой лаборатории свой нижний порог допустимой нормы, но в среднем он составляет 150х109/л.
Существует достаточно много различных заболеваний, которые сопровождаются данным изменением в общем анализе крови, и каждое из них имеет свои особенности диагностики и лечения. Клинические признаки тромбоцитопении могут появляться даже при минимальном снижении данного показателя, а иногда отсутствовать даже при уровне 50х109/л и ниже. В каждом случае наличие или отсутствие симптомов индивидуально и зависит от многих параметров.
Тромбоцитопения в МКБ-10 пересмотра кодируется несколькими шифрами: D65-D69.
Причины тромбоцитопении
В зависимости от возраста, в котором появилось данное патологическое состояние, выделяют врожденную и приобретенную формы, имеющие совершенно разные причины.
Врожденный вариант возникновения болезни обусловлен определенными генетическими поломками, в результате которых тромбоциты приобретают аномальное строение. Наследственные заболевания, к сожалению, полностью неизлечимы, можно лишь купировать их симптомы. Тромбоцитопения у новорожденных чаще всего имеет генетическое происхождение.
К физиологическому снижению числа данных форменных элементов крови относится тромбоцитопения разведения. Она возникает тогда, когда пациент по какой-либо причине получает массивную инфузионную терапию либо ему проводят гемотрансфузию (переливание свежезамороженной плазмы или эритроцитарной массы). В результате абсолютное число данных клеток остается то же, однако за счет увеличения объема циркулирующей крови их относительная доля снижается.
Помимо этого, физиологическое снижение числа тромбоцитов может развиваться при менструации, еще тромбоцитопения встречается при беременности. Во всех остальных случаях снижение уровня этих элементов крови является патологическим, то есть свидетельствует о наличии какого-либо заболевания.
Среди патологических приобретенных тромбоцитопений выделяют следующие:
- нарушение потребления. В результате увеличения селезенки по каким-либо причинам (лимфома, саркоидоз, туберкулез) тромбоциты накапливаются в ее ткани и выключаются из общего кровотока;
-
механическое разрушение данных клеток может иметь место при наличии искусственных клапанов сердца, пароксизмальной ночной гемоглобинурии; -
аутоиммунная тромбоцитопения развивается при появлении аутоантител к данным клеткам крови. Чаще всего это состояние является осложнением других заболеваний из категории аутоиммунных (системной красной волчанки, ревматоидного артрита, тиреоидита), а также развивается при иных болезнях: хроническом вирусном гепатите С, ВИЧ-инфекции, миеломе. Помимо этого, причиной данного осложнения может служить прием некоторых лекарств (антибиотики, сульфаниламиды, седативные, гепарин). Также преходящее снижение числа данных элементов крови развивается вследствие перенесенной вирусной инфекции; -
недостаточный синтез этих клеток может возникать при различных заболеваниях крови, в том числе при лейкозе, апластической анемии, метастазах в костный мозг опухолей различной локализации, на фоне лучевой и/или химиотерапии по поводу онкологии разной локализации; -
повышенная потребность в тромбоцитах при тромбозах или ДВС-синдроме.
Помимо всего прочего, существует особая форма заболевания – идиопатическая, при которой причина его возникновения неизвестна.
Классификация тромбоцитопении
В зависимости от этиологического признака выделяют идиопатическую (первичную) или приобретенную (вторичную) форму. Помимо этого, она может иметь острый вариант течения (резкое снижение уровня тромбоцитов в течение менее чем 6 месяцев) и хронический, при котором число этих кровяных телец снижается медленно в течение нескольких месяцев или даже лет.
Также крайне важным является классификация заболевания в зависимости от уровня снижения числа тромбоцитов. Выделяют три основные степени тяжести тромбоцитопении:
- легкая степень – снижение от 150 до 50Х109/л;
-
средняя степень – от 20 до 50Х109/л; -
тяжелая степень – ниже 20Х109/л.
Симптомы тромбоцитопении
Проявления данного заболевания напрямую зависят от этиологического фактора, который стал причиной его возникновения. Клиническая картина тромбоцитопении соответствует прежде всего основному заболеванию. Если снижение числа данных форменных элементов крови возникло в результате применения тех или иных лекарств, то симптомы соответствуют основному заболеванию.
Клиническая картина тромбоцитопении соответствует прежде всего основному заболеванию. Если снижение числа данных форменных элементов крови возникло в результате применения тех или иных лекарств, то симптомы соответствуют основному заболеванию.
Тромбоциты – это клетки крови, принимающие участие в работе свертывающей системы. Снижение их числа приводит к снижению ее активности и, как следствие, повышению кровоточивости. Степень геморрагических осложнений напрямую зависит от степени тяжести заболевания, а именно от числа данных клеток. Однако этот момент очень индивидуален. При хроническом процессе, длящемся годами, даже 50–60Х109/л тромбоцитов в крови не сопровождаются повышенной кровоточивостью. При этом если процесс острый, то геморрагии могут появляться даже при незначительном уменьшении этих форменных элементов (ниже 150Х109/л).
Первым симптомом данного заболевания является появление спонтанных гематом или синяков при незначительных ударах или сдавлениях. Они могут возникать даже в результате обычной жизнедеятельности. При прогрессировании болезни люди отмечают усиление кровотечения во время менструации, после небольших порезов, царапин, после удаления зуба. Для того чтобы остановить его, приходится прибегать к медицинской помощи или приему лекарств-гемостатиков.
При прогрессировании болезни люди отмечают усиление кровотечения во время менструации, после небольших порезов, царапин, после удаления зуба. Для того чтобы остановить его, приходится прибегать к медицинской помощи или приему лекарств-гемостатиков.
Далее возникают спонтанные патологические кровотечения, которых в норме быть не должно. Тромбоцитопения у детей часто проявляется рецидивирующими носовыми кровотечениями, появлением большого числа гематом на конечностях. Нередко именно эти симптомы заставляют родителей обращаться за помощью к врачу-педиатру. Тромбоцитопения у взрослых проявляется прорывными маточными кровотечениями (у женщин), желудочно-кишечными (чаще у мужчин), легочными или гематурией (появлением крови в моче).
Летальный исход может наступить как при кровоизлиянии в головной мозг (геморрагический инсульт), так и вследствие массивной кровопотери любой локализации (чаще желудочно-кишечный тракт).
Диагностика тромбоцитопении
Для того чтобы определить наличие снижения уровня тромбоцитов в крови, достаточно сдать лишь один анализ – общий анализ крови. Показатель ниже 150Х109/л свидетельствует о наличии патологии и требует проведения тщательного дообследования.
Показатель ниже 150Х109/л свидетельствует о наличии патологии и требует проведения тщательного дообследования.
Диагностикой и лечением данного заболевания занимается врач-гематолог, поэтому если при проведении данного анализа был получен результат, свидетельствующий о снижении этих клеток, необходимо как можно быстрее обратиться к нему на консультацию. В качестве дообследования доктор может направить больного на лабораторное исследование системы гемостаза, проведение биохимического исследования крови, ультразвуковое исследование печени, селезенки, периферических лимфатических узлов.
При подозрении на злокачественное поражение крови проводится стернальная пункция. Если не исключается наличие аутоиммунного заболевания, к обследованию подключают врача-ревматолога или эндокринолога.
В рубрикаторе клинических рекомендации тромбоцитопения представлена лишь единственной формой – иммунной тромбоцитопенией у детей. Все остальные находятся в стадии разработки специалистами, работающими в области гематологии.
Лечение тромбоцитопении
Данное заболевание относится к категории чрезвычайно серьезных. Это означает, что никакое самолечение и применение средств народной медицины при нем категорически недопустимы. Отсутствие своевременной медицинской помощи может сказаться на прогнозе для человека крайне неблагоприятно.
В лечении этой патологии крайне важно выявить основную причину, которая ее вызвала (как это бывает в большинстве случаев). Иногда контроль за причинным заболеванием приводит к самостоятельному увеличению числа тромбоцитов.
Наличие кровотечения любого происхождения требует медицинской помощи, причем как медикаментозной, так и хирургической. Применяются препараты-гемостатики, гемостатическая губка, переливание донорской свежезамороженной плазмы или тромбоцитарной массы. В ряде случаев применяют глюкокортикостероиды. Важно напомнить человеку о запрете приема любых антикоагулянтов и антиагрегантов при уровне тромбоцитов менее 100Х109/л.
Питание при тромбоцитопении не имеет самостоятельного значения, за исключением тех ситуаций, когда особой диеты требует причинное заболевание (например, гепатит).
Автор статьи:
отзывы оставить отзыв
Клиника
Услуги
- Название
- Прием (осмотр, консультация) врача-гематолога первичный2100
- Прием (осмотр, консультация) врача-гематолога повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматологТрихологУрологФлебологХирургЭндокринолог
Другие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Белкина Татьяна Виленовна
терапевт, гематолог, КМН, консультации онлайн
отзывы
Записаться на прием
Клиника
м. Красные Ворота
м. Сухаревская
Джафарова Анна Владимировна
гематолог
отзывы
Записаться на прием
Клиника
м. Полянка
Тромбоцитопения плода | Memorial Hermann
Фетальная тромбоцитопения — это состояние, которое возникает при низком количестве тромбоцитов в крови плода. Тромбоциты важны, потому что они позволяют крови свертываться, чтобы предотвратить кровотечение. Если количество тромбоцитов слишком низкое, может возникнуть спонтанное кровотечение, которое может привести к нарушению плода или другим проблемам после рождения.
Тромбоциты важны, потому что они позволяют крови свертываться, чтобы предотвратить кровотечение. Если количество тромбоцитов слишком низкое, может возникнуть спонтанное кровотечение, которое может привести к нарушению плода или другим проблемам после рождения.
Свяжитесь с нами Направьте пациента
Что вызывает тромбоцитопению плода?
Наиболее распространенной причиной тромбоцитопении плода является несовместимость антигенов тромбоцитов в крови матери и крови ребенка. Это происходит, когда ребенок наследует от отца определенные типы антигенов крови, которых нет у матери. Система матери вырабатывает антитела, которые с помощью этих антигенов атакуют тромбоциты плода. Это приводит к разрушению тромбоцитов плода, вызывая тромбоцитопению. Некоторые другие причины тромбоцитопении плода могут включать материнские вирусные инфекции, такие как токсоплазмоз, краснуха, цитомегаловирус или парвовирус.
Алгоритм лечения при аллоимунизации тромбоцитов PDF
Как диагностируется тромбоцитопения плода?
Тромбоцитопения плода чаще всего диагностируется после того, как предыдущий ребенок родился с признаками и симптомами низкого числа тромбоцитов. Это могут быть кровоточащие пятна (петихии), синяки или спонтанные внутренние кровотечения. Кровотечение может произойти в любом месте тела плода, в том числе в головном мозге, что может привести к инсульту или даже смерти. В крови матери могут быть антитромбоцитарные антитела. Тромбоцитопения плода обычно не диагностируется во время планового дородового наблюдения у здоровой матери. После перенесенной беременности все будущие беременности нуждаются в тщательном наблюдении.
Это могут быть кровоточащие пятна (петихии), синяки или спонтанные внутренние кровотечения. Кровотечение может произойти в любом месте тела плода, в том числе в головном мозге, что может привести к инсульту или даже смерти. В крови матери могут быть антитромбоцитарные антитела. Тромбоцитопения плода обычно не диагностируется во время планового дородового наблюдения у здоровой матери. После перенесенной беременности все будущие беременности нуждаются в тщательном наблюдении.
При наличии подозрения можно взять небольшой образец крови плода из пупочной вены для определения количества тромбоцитов плода с помощью ультразвука для контроля и визуализации процедуры. Эта процедура также сопряжена с риском потери беременности, инфекции, кровотечения из места прокола пуповины или преждевременных родов. В некоторых случаях во время процедуры наблюдаются замедления сердечного ритма плода и требуется экстренное родоразрешение. Из-за этой озабоченности этот тест обычно проводится в условиях стационара.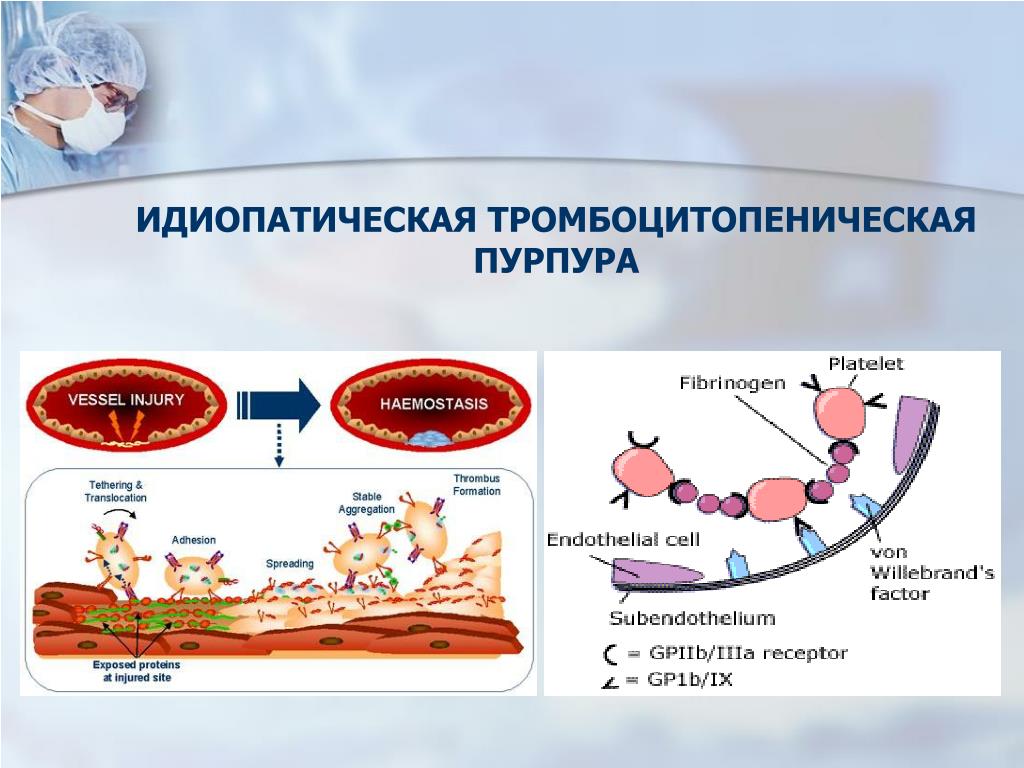 Если и мать, и плод переносят процедуру, они обычно могут вернуться домой в течение 24 часов.
Если и мать, и плод переносят процедуру, они обычно могут вернуться домой в течение 24 часов.
Как лечится тромбоцитопения плода?
Тромбоцитопения плода контролируется ультразвуковыми исследованиями и лечится несколькими способами до родов. План лечения может включать введение матери кортикостероидов, таких как преднизолон, или внутривенное переливание иммуноглобулина матери. Некоторым плодам требуется переливание тромбоцитов.
Что происходит после родов?
Новорожденные обычно чувствуют себя хорошо после рождения. Новорожденному может потребоваться переливание тромбоцитов до тех пор, пока уровень тромбоцитов не станет нормальным. Мать необходимо будет обследовать при будущих беременностях на предмет возможной тромбоцитопении плода.
Каковы долгосрочные результаты и соображения?
Долгосрочные исходы у младенцев с вентрикуломегалией различны. Неврологическое состояние новорожденного зависит от тяжести вентрикуломегалии и наличия сопутствующих аномалий. Дети, рожденные с вентрикуломегалией, могут иметь как легкие состояния, такие как задержка развития, так и тяжелые состояния, такие как церебральный паралич. Ваши детские неврологи и нейрохирурги должны быть в состоянии дать некоторое представление о тяжести неврологических нарушений.
Дети, рожденные с вентрикуломегалией, могут иметь как легкие состояния, такие как задержка развития, так и тяжелые состояния, такие как церебральный паралич. Ваши детские неврологи и нейрохирурги должны быть в состоянии дать некоторое представление о тяжести неврологических нарушений.
Команда Центра поможет вам и вашему ребенку с вентрикуломегалией. Центр разработает комплексный план со всеми врачами и специалистами, занимающимися уходом за вами и вашим новорожденным.
Свяжитесь с нами
Когда вы обратитесь в Fetal Center, вы свяжетесь с выделенным координатором, который шаг за шагом проведет вас через весь процесс и поможет понять все аспекты вашего лечения.
Фетальный центр Детской Мемориальной больницы Германа
UT Professional Building
6410 Fannin, Suite 210
Хьюстон, Техас 77030
Телефон: (832) 325-7288
Бесплатный номер: (888) 818-4818
Факс: (713) 383-00394 memoryhermann.org
Чтобы связаться с Фетальным центром при Детской больнице Мемориал Германн, пожалуйста, заполните форму ниже.
Спасибо
Вам!
Благодарим Вас за обращение в Фетальный центр при Детской Мемориальной больнице Германа. Мы получили ваш запрос, и член команды свяжется с вами в ближайшее время.
Если вам нужна более срочная помощь, позвоните нам в рабочее время по телефону (832) 325-7288.
Если вам требуется неотложная медицинская помощь, позвоните по номеру 911 или обратитесь в ближайшее отделение неотложной помощи.
Фетальный центр, расположенный на территории Техасского медицинского центра, является филиалом Медицинской школы Макговерна в UTHealth Houston, UT Physicians and Children’s Memorial Hermann Hospital.
Аллоиммунная тромбоцитопения плода и новорожденного
Аллоиммунная тромбоцитопения плода и новорожденного
NORD выражает благодарность Джону М. Торпу младшему, доктору медицинских наук, Хью Макалистеру, заслуженному профессору акушерства и гинекологии, профессору охраны здоровья матери и ребенка Школы общественного здравоохранения Университета Северной Каролины за помощь в подготовке настоящего отчета.
Аллоиммунная тромбоцитопения плода и новорожденного
- ФНАИТ
- неонатальная аллоиммунная тромбоцитопения (НАИТ)
0081
Признаки и симптомы
Причины
FNAIT возникает, когда мать вырабатывает антитела, которые разрушают тромбоциты ее ребенка. Иммунная система матери может нацеливаться на тромбоциты ее ребенка, если они содержат антиген, унаследованный от отца ребенка, которого нет у матери. Антиген — это идентифицирующая метка на клетке, которая есть у всех людей. Присутствие метки сигнализирует иммунной системе о необходимости выработки антител, специфичных к метке. Затем эти антитела включают иммунную систему, чтобы уничтожить чужеродную клетку. В этом случае иммунная система матери распознает тромбоциты ее ребенка как чужеродные и запускает иммунный ответ против них. Общими антигенами тромбоцитов у представителей европеоидной расы с FNAIT являются антигены тромбоцитов человека (HPA)-1a и HPA-5b. Существуют и другие антигены тромбоцитов, которые могут включать HPA-2, HPA-3, HPA-4 и HPA-15. Антитела матери, которые атакуют эти антигены, известны как антитела против HPA. Антиген HPA-1 участвует в 80-90% случаев FNAIT, и FNAIT, связанный с антителами против HPA-1a, обычно протекает более тяжело.
Антитела матери, которые атакуют эти антигены, известны как антитела против HPA. Антиген HPA-1 участвует в 80-90% случаев FNAIT, и FNAIT, связанный с антителами против HPA-1a, обычно протекает более тяжело.
Младенцы, у которых развивается FNAIT, унаследовали антиген тромбоцитов человека от своего отца по аутосомно-доминантному типу. Для матерей, у которых уже вырабатываются антитела против HPA, это означает, что у их детей будет 50% вероятность развития FNAIT, если у отца есть одна копия гена, кодирующего целевой антиген тромбоцитов человека. Если у отца есть две копии гена, кодирующего целевой антиген HPA, у ребенка есть 100% вероятность развития FNAIT. Риск одинаков независимо от пола ребенка.
Неизвестно, почему иммунная система матери начинает атаковать тромбоциты ее ребенка, если они отличаются от ее собственных. Наличие тромбоцитарных антигенов, участвующих в FNAIT, не означает, что FNAIT будет развиваться. Например, только у 10% матерей без HPA-1a на тромбоцитах вырабатываются антитела против HPA-1 у их ребенка.
Иммунная система матери формирует эти аллоантитела после того, как ее иммунная система подверглась воздействию тромбоцитов плода или новорожденного. По оценкам, для HPA-1a-ассоциированного FNAIT аллоантитела образуются во время беременности в 25% случаев и во время родов в 75% случаев.
Затронутые группы населения
FNAIT является наиболее частой причиной тромбоцитопении у новорожденных с расчетной частотой 1 на 1500 беременностей. Внутричерепное кровоизлияние плода (ICH), связанное с FNAIT, по оценкам, происходит в 1 из 10 000 беременностей.
У представителей европеоидной расы FNAIT обычно ассоциируется с антителами против HPA-1a и, по оценкам, встречается у 1/1000 новорожденных европеоидов. У афроамериканцев FNAIT чаще возникает у детей с антигенами HPA-2 и HPA-5. В японской популяции антигены HPA-4 и HPA-5 у детей с FNAIT встречаются чаще.
FNAIT может появиться при первой и/или последующих беременностях. При последующих беременностях, когда у ребенка обнаружены те же самые антигены тромбоцитов человека, которые были мишенями при предыдущей беременности, FNAIT будет происходить на ранних сроках. При первой беременности, хотя FNAIT чаще возникает при рождении, она также может возникнуть на ранних сроках беременности. FNAIT возникает при первой беременности в 50% случаев и имеет 90% вероятность рецидива при последующих беременностях.
При первой беременности, хотя FNAIT чаще возникает при рождении, она также может возникнуть на ранних сроках беременности. FNAIT возникает при первой беременности в 50% случаев и имеет 90% вероятность рецидива при последующих беременностях.
Диагностика
FNAIT обычно не проверяется во время беременности и считается недодиагностированной. Младенцы проходят скрининг на FNAIT, если у них есть старшие братья и сестры, у которых он был, но для первенцев с FNAIT диагноз не ставится до дальнейшего тестирования после рождения, обычно после того, как у ребенка развились широко распространенные кожные петехии и тромбоцитопения.
Для FNAIT доступны диагностические тесты. Они включают тестирование крови матери на антитела против HPA и генотипирование HPA матери, отца и новорожденного. Генотипирование антигенов тромбоцитов человека (HPA) проводится для проверки наличия или отсутствия генов HPA, которые могут дополнительно подтвердить диагноз. Если общие аллоантитела не обнаружены в крови матери, можно провести тест, который исследует, как кровь матери взаимодействует с тромбоцитами отца, чтобы найти менее распространенные аллоантитела к ГГА.
При подозрении на ТНВП у плода образцы крови берутся только у матери и отца из-за риска осложнений при попытке получить образец крови у плода. Генотипирование HPA плода на основе образцов крови матери доступно только для антигенов HPA-1a.
Стандартная терапия
Лечение различается в зависимости от времени постановки диагноза (плод или новорожденный). Из-за риска тяжелых осложнений, таких как ВЧГ, лечение новорожденного с тяжелой тромбоцитопенией должно начинаться до того, как результаты диагностических тестов подтвердят ТНАИТ.
У новорожденного с подозрением на ТНВП лечение включает переливание тромбоцитов. При отсутствии внутричерепного кровоизлияния ребенок, скорее всего, выздоровеет, а уровень тромбоцитов должен увеличиться до нормального уровня.
При подозрении на риск FNAIT у плода лечение может включать введение матери внутривенного иммуноглобулина (ВВИГ), стероидов или серийных внутриматочных трансфузий тромбоцитов (ВПТ). ВВИГ – введение антител от доноров в кровь матери. ВВИГ и стероиды используются для подавления иммунного ответа матери на тромбоциты плода. ВИПТ используется для увеличения количества тромбоцитов у плода для предотвращения кровотечений. ВИПТ, однако, считается инвазивным и рискованным для плода и может быть зарезервирован для случаев, которые не реагируют на ВВИГ или стероиды. Также считается, что ранние роды через кесарево сечение снижают вероятность ВМК.
ВВИГ и стероиды используются для подавления иммунного ответа матери на тромбоциты плода. ВИПТ используется для увеличения количества тромбоцитов у плода для предотвращения кровотечений. ВИПТ, однако, считается инвазивным и рискованным для плода и может быть зарезервирован для случаев, которые не реагируют на ВВИГ или стероиды. Также считается, что ранние роды через кесарево сечение снижают вероятность ВМК.
После рождения ребенку с ТНВП необходимо провести УЗИ черепа, чтобы убедиться в отсутствии внутричерепного кровоизлияния. Новорожденным с FNAIT может потребоваться переливание тромбоцитов или ВВИГ для повышения количества тромбоцитов.
Investigational Therapies
Информация о текущих клинических испытаниях размещена в Интернете по адресу https://clinicaltrials.gov/ Все исследования, финансируемые правительством США, а некоторые из них поддерживаются частным сектором, публикуются на этом правительственном веб-сайте.
Для получения информации о клинических испытаниях, проводимых в Клиническом центре NIH в Бетесде, штат Мэриленд, обращайтесь в отдел набора пациентов NIH:
Бесплатный звонок: (800) 411-1222
Телетайп: (866) 411-1010
Электронная почта: [email protected ]
Некоторые текущие клинические испытания также размещены на следующей странице веб-сайта NORD:
https://rarediseases. org/for-patients-and-families/information-resources/info-clinical-trials-and-research- Studies/
org/for-patients-and-families/information-resources/info-clinical-trials-and-research- Studies/
Для получения информации о клинических испытаниях, спонсируемых частными источниками, обращайтесь:
http://www.centerwatch.com/
Для получения информации о клинических испытаниях, проведенных в Европе, обращайтесь:
https://www.clinicaltrialsregister.eu/
Ссылки
СТАТЬИ В ЖУРНАЛЕ
Бассель Дж.Б., Вандер Хаар Э.Л. Берковиц. Новые разработки в области аллоиммунной тромбоцитопении плода и новорожденного. Am J Obstet Gynecol. 2021 авг; 225(2):120-127. doi: 10.1016/j.ajog.2021.04.211. Epub 2021, 8 апреля.
de Vos TW, Winkelhorst D, de Haas M, et al. Эпидемиология и лечение аллоиммунной тромбоцитопении плода и новорожденного. Наука о переливании крови и аферезе. 31 декабря 2019 г.; 59(1). doi: https://doi.org/10.1016/j.transci.2019.102704
Tiller H, Husebekk A, Ahlen MT, Stuge TB, Skogen B. Современные взгляды на аллоиммунную тромбоцитопению плода и новорожденного – растущие клинические проблемы и новые возможности лечения . Int J Женское здоровье. 2017;9:223-234. Опубликовано 19 апреля 2017 г. doi:10.2147/IJWH.S90753
Int J Женское здоровье. 2017;9:223-234. Опубликовано 19 апреля 2017 г. doi:10.2147/IJWH.S90753
Brojer E, Husebekk A, Dębska M, et al. Фетальная/неонатальная аллоиммунная тромбоцитопения: патогенез, диагностика и профилактика. Arch Immunol Ther Exp (Warsz). 2016;64(4):279-290. doi:10.1007/s00005-015-0371-9
Espinoza JP, Caradeux J, Norwitz ER, Illanes SE. Аллоиммунная тромбоцитопения плода и новорожденного. Преподобный акушер-гинеколог. 2013;6(1):e15-e21.
Петерсон Дж.А., МакФарланд Дж.Г., Кертис Б.Р., Астер Р.Х. Неонатальная аллоиммунная тромбоцитопения: патогенез, диагностика и лечение. Бр Дж Гематол. 2013;161(1):3-14. doi:10.1111/bjh.12235
Константинеску С., Замфиреску В., Владэряну П.Р. Аллоиммунная тромбоцитопения плода и новорожденного. Медика (Букур). 2012;7(4):372-376.
ИНТЕРНЕТ
Пайдас М.Дж. Аллоиммунная тромбоцитопения плода и новорожденного: оценка родителей и ведение беременности. До настоящего времени. Последнее обновление: 3 мая 2022 г. Доступно по адресу: https://www.uptodate.com/contents/fetal-and-neonatal-alloimmune-thrombocytopenia-parental-evaluation-and-pregnancy-management. По состоянию на 21 июня 2022 г.
Доступно по адресу: https://www.uptodate.com/contents/fetal-and-neonatal-alloimmune-thrombocytopenia-parental-evaluation-and-pregnancy-management. По состоянию на 21 июня 2022 г.
Аллоиммунная тромбоцитопения плода и новорожденного. сирота. Последнее обновление: март 2022 г. Доступно по адресу: https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=GB&Expert=853. По состоянию на 21 июня 2022 г.
Аллоиммунная тромбоцитопения плода и новорожденного. Информационный центр генетических и редких заболеваний. Последнее обновление: 8 ноября 2021 г. Доступно по адресу: https://rarediseases.info.nih.gov/diseases/2295/fetal-and-neonatal-alloimmune-thrombocytopenia. По состоянию на 21 июня 2022 г.
Диссеминированное внутрисосудистое свертывание крови (ДВС-синдром). Клиника Кливленда. Отзыв от 28.09.2021. Доступно по адресу: https://my.clevelandclinic.org/health/diseases/21836-disseminated-intravasus-coagulation-dic#:~:text=Disseminated%20intravasus%20coding%20(DIC)%20is,who%20have%20cancer %20или%20 сепсис. По состоянию на 21 июня 2022 г.
По состоянию на 21 июня 2022 г.
Тестирование и лечение аллоиммунной тромбоцитопении плода и новорожденного. Канадские службы крови. Май 2020 г. Доступно по адресу: https://professionaleducation.blood.ca/en/transfusion/best-practices/testing-and-management-fetal-and-neonatal-alloimmune-thrombocytopenia#:~:text=Diagnostic%20testing%20for %20FNAIT%20включает,%20тромбоцитарные%20антигены%20(MAIPA)%20анализ. По состоянию на 21 июня 2022 г.
Годы публикации
2022
Информация в базе данных NORD по редким заболеваниям предназначена только для образовательных целей и не предназначена для замены рекомендаций врача или другого квалифицированного медицинского работника.
Содержание веб-сайта и баз данных Национальной организации редких заболеваний (NORD) защищено авторским правом и не может быть воспроизведено, скопировано, загружено или распространено каким-либо образом в коммерческих или общественных целях без предварительного письменного разрешения и одобрения.
