Токсикоз на 20 неделе беременности причины: Токсикоз у беременных на ранних и поздних сроках беременности.
Отравление угарным газом во время беременности: описание редкого тяжелого случая с осложнениями со стороны мочевого пузыря плода
- Список журналов
- Представитель акушерства Gynecol
- v.2015; 2015
- PMC4365372
Представитель акушерства, гинекологии. 2015 г.; 2015: 687975.
Опубликовано в Интернете 5 марта 2015 г. doi: 10.1155/2015/687975
,
1
,
*
,
1
,
2
,
1
,
2
и
1
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Отравление угарным газом во время беременности является редким и потенциально серьезным заболеванием. Осложнения у плода встречаются редко и связаны с аноксическими поражениями. Тяжесть этих осложнений не зависит от уровня КОГб у матери. Мы сообщаем о случае 22-летней беременной женщины, у которой на 30-й неделе беременности было отравление угарным газом в результате пожара в ее доме, осложнившееся остановкой сердца и тяжелым повреждением плода. У ребенка не было повреждения головного мозга, но имелись ранее не описанные поражения мочевого пузыря с мочевым асцитом, осложняющим мегацистис.
Осложнения у плода встречаются редко и связаны с аноксическими поражениями. Тяжесть этих осложнений не зависит от уровня КОГб у матери. Мы сообщаем о случае 22-летней беременной женщины, у которой на 30-й неделе беременности было отравление угарным газом в результате пожара в ее доме, осложнившееся остановкой сердца и тяжелым повреждением плода. У ребенка не было повреждения головного мозга, но имелись ранее не описанные поражения мочевого пузыря с мочевым асцитом, осложняющим мегацистис.
Отравление угарным газом (СО) относительно редко встречается во время беременности. Это может иметь потенциально серьезные неблагоприятные последствия для матери и плода; в частности, возникшая внутриутробная гипоксия может вызвать гибель плода или тяжелые неврологические последствия. Мы сообщаем здесь о случае 22-летней женщины, у которой на 30-й неделе беременности было отравление угарным газом. У плода имелись не только повреждения головного мозга, но и не описанные ранее поражения мочевого пузыря с асцитом мочи, осложняющим мегацистис.
Эта 22-летняя беременная женщина была найдена в бессознательном состоянии с кардиореспираторной остановкой после пожара в ее доме на 30-й неделе беременности. Ей потребовался наружный массаж сердца и введение гидроксокобаламина (цианокит). Больной находился на ИВЛ в течение 24 часов. До этого момента ее беременность была ничем не примечательной.
Исходный COHb матери был измерен при 52%, pH = 7,47, PaO 2 = 71 мм рт. ст., PaCO 2 = 30 мм рт.0042 = 50%. После одного 90-минутного гипербарического сеанса COHb снизился до 6,6%. Акушерское УЗИ в отделении реанимации при поступлении выявило эвтрофический плод с нормальным количеством амниотической жидкости и без явных морфологических отклонений (мочевой пузырь нормальных размеров, ЦНС в норме). Сердцебиение плода было тахикардическим, затем микроколебательным и безответным. В 30,5 недель объем мочевого пузыря резко увеличился (67 × 40 мм) при нормальных размерах почек. В 31,5 недели еще был виден мегацистис, появился асцит.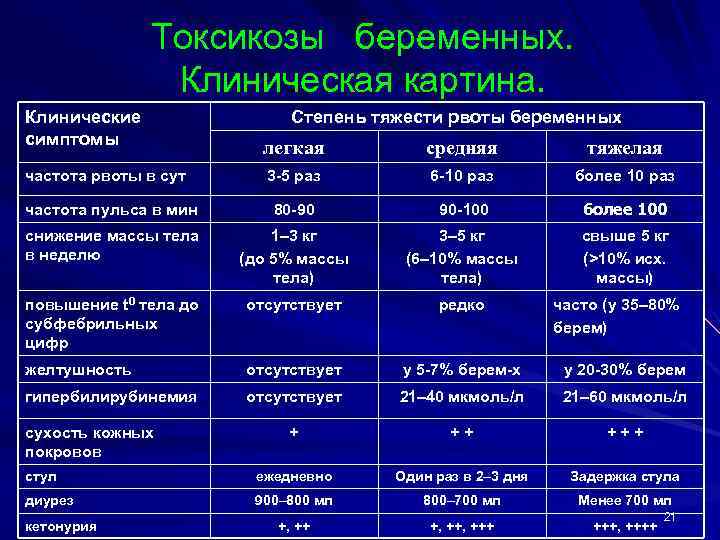 Ультразвуковое сканирование через несколько дней показало разрыв мышцы детрузора мочевого пузыря (1), умеренный двусторонний гидронефроз и нормальный индекс амниотической жидкости.
Ультразвуковое сканирование через несколько дней показало разрыв мышцы детрузора мочевого пузыря (1), умеренный двусторонний гидронефроз и нормальный индекс амниотической жидкости.
Открыть в отдельном окне
Разрыв детрузора и гипертрофический мочевой пузырь.
На сроке 32,5 недели у плода появился большой мочевой асцит, размер мочевого пузыря уменьшился, и был виден олигоамнион ().
МРТ головного мозга плода выполнена на сроке 33 недели. Гипоинтенсивные сигналы были видны на Т1-взвешенных изображениях и гиперинтенсивные сигналы на Т2, оба билатеральных, на задней ножке внутренней капсулы; они соответствовали признакам асфиксии. Наблюдалось вовлечение коры головного мозга с ламинарным некрозом, определяемым гипоинтенсивными сигналами коры головного мозга на Т2. Кисты в хвостатых ядрах соответствовали участкам перивентрикулярной лейкомаляции (1). В связи с очень неблагоприятным прогнозом с родителями обсуждалось прерывание беременности.
Открыть в отдельном окне
Дородовая МРТ головного мозга плода. Корональный Т2. Кисты хвостатых ядер.
Корональный Т2. Кисты хвостатых ядер.
В 34 недели УЗИ показало, что размер мочевого пузыря был нормальным, как и внешний вид почек.
Малышка Хлоя весом 2400 граммов родилась на сроке 35,5 недель. Мочеиспускание было спонтанным при рождении, рН 7,30, PaCO 2 = 56,7 мм рт.ст., HCO 3 − 27,4 ммоль/л, COHb 2,4%. Наблюдались судороги и гипотония.
При УЗИ брюшной полости обнаружен увеличенный мочевой пузырь без асцита.
Постнатальная МРТ головного мозга выявила гетерогенные билатеральные и симметричные сигналы Т2 в центральных серых ядрах, соответствующие сформированным аноксически-ишемическим поражениям, легкой дилатации желудочков из-за дефекта, плохой дифференциации поражений коры и гиперинтенсивности Т1 пирамидных путей ( ).
Открыть в отдельном окне
МРТ головного мозга после родов. Гиперинтенсивное поражение пирамидного пути T1.
Chloé представила спастический квадрипарез со спонтанным дыханием, но с гиповентиляцией. Она не могла сосать и пускала слюни при глотании. Умерла на 2,5 мес жизни от дыхательной недостаточности.
Она не могла сосать и пускала слюни при глотании. Умерла на 2,5 мес жизни от дыхательной недостаточности.
Воздействие монооксида углерода во время беременности может вызвать серьезные повреждения, включая внутриутробную гипоксию, серьезные неврологические нарушения и даже гибель плода. СО, растворенный в материнской плазме, проникает через плаценту путем пассивной диффузии и, таким образом, соединяется с фетальным гемоглобином. Созданные уровни COHb плода на 10–15% выше, чем уровни матери, поскольку гемоглобин плода имеет более высокое сродство к CO, чем гемоглобин взрослого человека. Кроме того, элиминация СО у плода занимает больше времени, так как он гораздо медленнее диссоциирует от гемоглобина плода, чем от гемоглобина взрослого человека [1]. По этой причине тяжесть интоксикации плода нельзя оценивать исключительно по состоянию матери.
Единственным возможным нетератогенным лечением беременных с отравлением угарным газом является гипербарическая оксигенотерапия [2–4], как показано Elkharrat et al. [5]. Гипербарическая оксигенация обязательна для всех беременных с нарушением сознания или уровнем COHb 20% и выше [6]. В литературе показано, что COHb> 48% чаще всего, но не всегда, связан с неблагоприятным прогнозом [7].
[5]. Гипербарическая оксигенация обязательна для всех беременных с нарушением сознания или уровнем COHb 20% и выше [6]. В литературе показано, что COHb> 48% чаще всего, но не всегда, связан с неблагоприятным прогнозом [7].
Влияние угарного газа на развитие плода различается в зависимости от срока. Во время эмбриональной фазы CO может вызывать различные врожденные дефекты. На стадии плода врожденные аномалии встречаются реже, но могут наступить смерть или стойкие неврологические нарушения [8]. Исследования на обезьянах и кошках после вдыхания угарного газа показали, что наиболее уязвимыми областями мозга являются те, которые содержат белое вещество (особенно перивентрикулярное), и ствол мозга, за которыми следуют таламус и кора головного мозга [9].].
У ребенка в этом случае были церебральные осложнения, связанные как с аноксией-ишемией после отравления угарным газом, как объяснялось выше, так и со снижением кровотока из-за остановки сердца и дыхания у матери. Последующее поражение пирамидных путей (от передних и задних ножек внутренней капсулы до ствола головного мозга) привело к спастическому квадрипарезу и нарушению глотания. Поведенческие расстройства также можно объяснить диффузным поражением коры головного мозга.
Поведенческие расстройства также можно объяснить диффузным поражением коры головного мозга.
Новизна данного случая заключается в развитии мегацистиса, который осложнился разрывом и асцитом, а затем разрешился спонтанно и почти полностью при рождении. Ни один случай в литературе не описывает этот тип осложнений. Ультразвуковое исследование плода, проведенное до пожара, не выявило каких-либо нарушений пищеварения или связанных с ними нарушений.
Исход был самокупирующимся, с регрессом мочевого асцита и спонтанным мочеиспусканием при рождении. УЗИ при рождении выявило увеличенный мочевой пузырь, но никаких сопутствующих аномалий. МРТ позвоночника повреждений не обнаружила.
Отравление угарным газом в данном случае при пожаре сочеталось с отравлением цианидом. О случаях отравления плода цианидами в литературе не сообщалось.
В сообщениях о применении гидроксокобаламина беременными женщинами не описано каких-либо тератогенных эффектов [8], также мы не обнаружили ни одного случая, описывающего повреждения мочевого пузыря, вторичные по отношению к гипоксии плода в контексте остановки сердца.
Наконец, описания идиопатического мегацистиса крайне редко встречаются в литературе.
Механизм этого нейрогенного мочевого пузыря может быть связан с поражением центральных серых ядер (т. е. базальных ганглиев): неврологический шок мог блокировать подвижность мочевого пузыря, особенно супраспинальных структур, включая базальные ганглии и кору через пирамидные тракта, контролируют мочевой пузырь и сфинктерные рефлексы [10]. В частности, это повреждение может быть связано со значительной гипоксией, вызванной остановкой сердечно-дыхательной деятельности матери в результате отравления угарным газом. Но дым от огня может содержать несколько ядов, в зависимости от типа сгоревшего вещества и концентрации кислорода в окружающей среде. Наиболее заметными продуктами сгорания являются CO, цианид и раздражающие газы (например, фосген, акролеин, хлор и аммиак). Все они могут вызывать гипоксическое повреждение по разным механизмам; возможен синергетический эффект.
Следует обсудить другие механизмы повреждения мочевого пузыря, такие как низкий уровень детоксикации цианидами из-за небольшого содержания в мочевом пузыре роданезы (тиосульфат: цианид сульфутрансферазы), релаксацию гладкой мускулатуры, индуцированную CO, и индуцированный гипоксией несахарный диабет.
Серьезность отравления угарным газом при беременности обусловлена уязвимостью плода и трудностью установления степени его отравления. Соответственно, гипербарическая оксигенотерапия необходима, как только у матери появляются признаки острого отравления угарным газом [1].
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
1. Обард Ю., Магне И. Отравление угарным газом при беременности. БДЖОГ . 2000;107(7):833–838. doi: 10.1111/j.1471-0528.2000.tb11078.x. [PubMed] [CrossRef] [Google Scholar]
2. Браун Д. Б., Мюллер Г. Л., Голич Ф. К. Гипербарическая оксигенация при отравлении угарным газом при беременности: клинический случай. Авиационная космическая и экологическая медицина . 1992;63(11):1011–1014. [PubMed] [Google Scholar]
3. Сильверман Р. К., Монтано Дж. Гипербарическая оксигенация во время беременности при остром отравлении угарным газом: клинический случай. Журнал репродуктивной медицины для акушера-гинеколога . 1997;42(5):309–311. [PubMed] [Google Scholar]
1997;42(5):309–311. [PubMed] [Google Scholar]
4. Мандал Н. Г., Уайт Н., Ви М. Ю. К. Отравление угарным газом у роженицы и применение гипербарического кислорода для лечения. Международный журнал акушерской анестезии . 2001;10(1):71–74. doi: 10.1054/ijoa.2000.0492. [PubMed] [CrossRef] [Google Scholar]
5. Elkharrat D., Raphael J.C., Korach J.M., et al. Острая интоксикация угарным газом и гипербарическим кислородом при беременности. Медицина интенсивной терапии . 1991;17(5):289–292. doi: 10.1007/BF01713940. [PubMed] [CrossRef] [Google Scholar]
6. Yildiz H., Aldemir E., Altuncu E., Celik M., Kavuncuoglu S. Редкая причина перинатальной асфиксии: отравление матери угарным газом. Архив гинекологии и акушерства . 2010;281(2):251–254. doi: 10.1007/s00404-009-1139-4. [PubMed] [CrossRef] [Google Scholar]
7. Norman C. A., Halton D. M. Является ли угарный газ тератогенным на рабочем месте? Обзор и оценка литературы. Анналы гигиены труда . 1990;34(4):335–347. doi: 10.1093/annhyg/34.4.335. [PubMed] [CrossRef] [Google Scholar]
1990;34(4):335–347. doi: 10.1093/annhyg/34.4.335. [PubMed] [CrossRef] [Google Scholar]
8. Roderique E.J.D., Gebre-Giorgis A.A., Stewart D.H., Feldman M.J., Pozez A.L. Травмы от вдыхания дыма у беременных пациенток: литературный обзор данных и современных передовых практик в установка классического корпуса. Журнал лечения и исследований ожогов . 2012;33(5):624–633. doi: 10.1097/bcr.0b013e31824799d2. [PubMed] [CrossRef] [Google Scholar]
9. Гинзберг М. Д., Майерс Р. Э. Травма головного мозга плода после отравления матери угарным газом. Клинические и неврологические аспекты. Неврология . 1976; 26(1):15–23. doi: 10.1212/wnl.26.1.15. [PubMed] [CrossRef] [Google Scholar]
10. Фаулер С. Дж., Гриффитс Д. Дж. Десятилетие применения функциональной визуализации мозга для контроля мочевого пузыря. Нейроурология и уродинамика . 2010;29(1):49–55. doi: 10.1002/nau.20740. [PubMed] [CrossRef] [Google Scholar]
Статьи из историй болезни в акушерстве и гинекологии предоставлены здесь любезно предоставлены Hindawi Limited
Выкидыш — Причины — NHS
Существует множество причин, по которым может произойти выкидыш, хотя причина часто не определяется.
Если выкидыш случается в первом триместре беременности (первые 3 месяца), он обычно вызван проблемами с нерожденным ребенком (плодом). Примерно 3 из каждых 4 выкидышей происходят в этот период.
Если выкидыш случается после первого триместра беременности, это может быть результатом, например, основного состояния здоровья матери.
Эти поздние выкидыши также могут быть вызваны инфекцией вокруг ребенка, что приводит к разрыву водяного мешка до возникновения боли или кровотечения. Иногда они могут быть вызваны слишком ранним раскрытием шейки матки.
Выкидыши в первом триместре
Выкидыши в первом триместре часто вызываются проблемами с хромосомами плода.
Хромосомные проблемы
Хромосомы представляют собой блоки ДНК. Они содержат подробный набор инструкций, которые контролируют широкий спектр факторов, от того, как развиваются клетки организма, до того, какого цвета будут глаза у младенца.
Иногда в момент зачатия что-то может пойти не так, и плод получает слишком много или недостаточно хромосом. Причины этого часто неясны, но это означает, что плод не сможет нормально развиваться, что приведет к выкидышу.
Маловероятно, что это повторится. Это не обязательно означает, что у вас или вашего партнера есть какие-то проблемы.
Проблемы с плацентой
Плацента — это орган, обеспечивающий кровоснабжение вашего ребенка. Если есть проблема с развитием плаценты, это также может привести к выкидышу.
Вещи, повышающие риск
Ранний выкидыш может произойти случайно. Но есть несколько вещей, которые, как известно, увеличивают риск возникновения проблем.
Возраст также может иметь значение:
- у женщин до 30 лет 1 из 10 беременностей заканчивается выкидышем
- у женщин в возрасте от 35 до 39 лет до 2 из 10 беременностей заканчиваются выкидышем
- у женщин старше 45, более 5 из 10 беременностей заканчиваются выкидышем
Беременность может также с большей вероятностью закончиться выкидышем, если вы:
- страдаете ожирением
- курите
- употребляете наркотики
- пьете много кофеина
205 употреблять алкоголь
Выкидыши во втором триместре
Долгосрочные состояния здоровья
Несколько хронических заболеваний могут увеличить риск выкидыша во втором триместре, особенно если они не лечатся или не контролируются должным образом.
К ним относятся:
- диабет (если он плохо контролируется)
- тяжелое высокое кровяное давление
- волчанка
- заболевание почек
- Уплотнятельная щитовидная железа (гипертиреоз)
- . Недостаточная активность щитовидной железы (гипотиреоз)
- Антифосфолипидный синдром (APS)
Инфекция
Следующие инфекции также могут увеличить риск
9000 2 9000 9000 9000 9000
9023. Следующие инфекции также могут увеличить риск
9000 2 9000 2 9000 2
. цитомегаловирус (ЦМВ)
пищевое отравление
Пищевое отравление, вызванное употреблением зараженной пищи, также может увеличить риск выкидыша. Например:
Например:
- листериоз — чаще всего встречается в непастеризованных молочных продуктах, таких как сыр с плесенью
- токсоплазмоз — которым можно заразиться при употреблении сырого или недоваренного инфицированного мяса
- сальмонеллез — чаще всего вызывается употреблением сырых или частично приготовленных яиц
Узнайте больше о продуктах, которых следует избегать во время беременности.
Лекарства
Лекарства, повышающие риск, включают:
- мизопростол — используется при язве желудка
- ретиноиды — используется при экземе и акне
- метотрексат — используется при таких состояниях, как ревматоидный артрит
- нестероидные противовоспалительные препараты (НПВП) — такие как ибупрофен; они используются при боли и воспалении
Чтобы убедиться, что лекарство безопасно для беременных, всегда консультируйтесь с врачом, акушеркой или фармацевтом, прежде чем принимать его.
Узнайте больше о лекарствах для беременных.
Строение матки
Проблемы и аномалии матки также могут привести к выкидышам во втором триместре. Возможные проблемы включают:
- доброкачественные новообразования в матке, называемые миомами
- матка неправильной формы
Ослабление шейки матки
В некоторых случаях мышцы шейки матки (шейки матки) слабее, чем обычно. Это известно как ослабленная шейка матки или несостоятельность шейки матки.
Ослабление шейки матки может быть вызвано предшествующей травмой этой области, обычно после хирургического вмешательства. Мышечная слабость может привести к слишком раннему раскрытию шейки матки во время беременности, что может привести к выкидышу.
Синдром поликистозных яичников (СПКЯ)
Синдром поликистозных яичников (СПКЯ) — это состояние, при котором яичники больше нормы. Это вызвано гормональными изменениями в яичниках.
Это вызвано гормональными изменениями в яичниках.
Известно, что СПКЯ является основной причиной бесплодия , поскольку он может препятствовать выходу яйцеклетки (овуляции). Есть некоторые свидетельства того, что это также может быть связано с повышенным риском выкидыша.
Заблуждения о выкидыше
Повышенный риск выкидыша не связан с:
- вашим эмоциональным состоянием во время беременности, таким как стресс или депрессия
- шоком или испугом во время беременности
- физическими упражнениями во время беременности — но обсудите с вашим лечащим врачом или акушеркой, какой тип и количество упражнений, подходящее для вас во время беременности
- поднятие тяжестей или напряжение во время беременности
- работа во время беременности или работа, связанная с длительным сидением или стоянием
- заниматься сексом во время беременности
- путешествовать по воздуху
- есть острую пищу
Повторяющиеся выкидыши
Если у вас был выкидыш, естественно беспокоиться о том, что у вас будет еще один выкидыш, если вы снова забеременеете.
